Наружный отит у детей
Категории МКБ: Абсцесс наружного уха (H60.0), Болезнь наружного уха неуточненная (H61.9), Другие инфекционные наружные отиты (H60.3), Другие наружные отиты (H60.8), Другие уточненные болезни наружного уха (H61.8), Злокачественный наружный отит (H60.2), Наружный отит неуточненный (H60.9), Острый наружный отит неинфекционный (H60.5), Перихондрит наружного уха (H61.0), Поражения наружного уха при болезнях, классифицированных в других рубриках (H62*), Целлюлит наружного уха (H60.1)
Общая информация
Краткое описание
Одобрено Научно-практическим Советом Минздрава РФ
Наружный отит
Наружный отит (НО) – это воспаление ушной раковины, наружного слухового прохода и эпидермального слоя барабанной перепонки.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
Наружный отит (H60); Другие болезни раружного уха (H61); Поражения наружного уха при болезнях, классифицированных в других рубриках (H62):
H62.3 – Наружный отит при других инфекционных и паразитарных болезнях, классифицированных в других рубриках;

Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
– 800 RUB / 4500 KZT / 27 BYN – 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место – 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Различные формы наружного отита отличаются по этиологии, патогенезу, клиническим проявлениям и длительности течения.
Наиболее часто в оториноларингологии выделяют острую (до 6 недель) и хроническую (при сохранении симптомов наружного отита более 3 месяцев или при наличии более 4 эпизодов наружного отита в год) формы наружного отита [8].
Среди нозологических форм НО различают: диффузный наружный отит, ограниченный наружный отит (фурункул, абсцесс), экзема и дерматит, рожистое воспаление, перихондрит, герпетическое поражение, грибковый наружный отит, злокачественный наружный отит.
К наиболее тяжелой форме заболевания наружного уха относится злокачественный наружный отит. Для данной формы воспаления характерными особенностями являются: быстрое прогрессирующее течение с распространением патологического процесса не только на ушную раковину и слуховой проход, но и за пределы структур наружного уха.
Этиология и патогенез
Развитию воспалительного процесса в наружном ухе предшествует нарушение целостности кожного покрова, которое может быть вызвано многими причинами – травматическими повреждениями, длительным пребыванием во влажной среде, изменениями кожи на фоне нарушения обмена веществ, сахарного диабета, различных дерматитов, экзематозных процессов. Предрасполагают к возникновению наружного отита анатомические особенности строения – узкие наружные слуховые проходы, наличие экзостозов, а также ношение слухового аппарата, наушников, попадание воды в уши, недостаточность образования, изменение состава ушной серы, нарушение местного и общего иммунного статуса, лучевое воздействие [1,2,3,4,5,6,7,8].
В норме наружный слуховой проход (НСП) колонизирован различными микроорганизмами, 90% из которых являются грамположительными бактериями.
По данным литературы воспалительные заболевания наружного уха в 60 – 98% имеют бактериальную природу.
К наиболее распространенным бактериальным патогенам оказывающим влияние на возникновение воспалительного процесса наружного уха у детей относят: P. aeruginosa, S. aureus, P. vulgaris и E. coli. [9] Лидирующие позиции среди перечисленных патогенов занимает синегнойная палочка и золотистый стафилококк. При этом, частота выделения штамма Pseudomonas aeruginosa может достигать от 20 до 60%, а штамма Staphylococcus aureus от 10 до 70% [10, 11]. Частота встречаемости анаэробных штаммов составляет 4-25 % [12]. Смешанная флора встречается в одной трети случаев [14,15].
Среди возбудителей наружного отита немаловажное значение играет грибковая инфекция. Эпидемиологические данные по распространенности грибкового наружного отита среди детского населения неоднородны и значительно отличаются в различных климатических зонах. Ряд исследований подтверждает значительно более высокую заболеваемость в странах с тропическим и субтропическим климатом. К наиболее важным патогенетическим факторам, влияющим на развитие микотического процесса наружного уха, относятся наличие в анамнезе травматического повреждения кожи, нарушение обмена веществ и гормонального баланса, иммунодефицитные состояния, длительное применение антибиотиков и глюкокортикостероидов.
Грибковый наружный отит у детей не является редкой патологией. По данным отечественных исследований доля грибкового поражения наружного слухового прохода среди патологии наружного уха у детей в России составляет до 26,4% [16].
Современный анализ данных об этиологии наружного грибкового отита у детей показывает, что основными возбудителями данного заболевания являются плесневые грибы рода Aspergillus, Penicillium, а также дрожжеподобные грибы рода Candida. [12, 16, 17, 18, 19]
При наличии клинических проявлений грибкового поражения наружного слухового прохода в микробиологических исследованиях нередко выделяют грибково-бактериальные ассоциации. Синегнойная палочка, стрептококковая и стафилококковая микрофлора являются наиболее частыми патогенами при микст-инфекции [19].
Эпидемиология
Наружный отит (НО) может наблюдаться во всех возрастных группах. По данным популяции в США – наружный отит встречается с частотой 1:123, чуть менее половины случаев приходится на детей 5-14 лет. Приблизительная вероятность развития наружного отита на протяжении жизни – 10% [20].
Способствуют росту данной патологии нерациональное лечение острой воспалительной патологии (избыточное применение антибактериальных препаратов), нарастание уровня резистентности флоры, увеличение числа лиц с нарушениями обмена веществ, иммунного статуса, в том числе и аллергопатологии, несвоевременное обращение к врачу-оториноларингологу и другие причины, в том числе, ношение наушников, берушей, слуховых аппаратов [16,21].
НО чаще встречается летом по сравнению с зимними месяцами [21,22]. Это может быть связано с повышенной влажностью окружающей среды и плаванием детей в реках, прудах, бассейнах, море. Известно, что заболевание наиболее распространено среди пловцов и дайверов, а также чаще всего наблюдается в странах с влажным и жарким климатом.
Клиническая картина
Cимптомы, течение
- Отек и гиперемия кожи наружного слухового прохода, выделения вязкого секрета;
- Барабанная перепонка может быть необозрима из-за выраженного отека кожи стенок слухового прохода как в хрящевом, так и костном отделе;
- Накопление детрита в наружном слуховом проходе;
- Болезненность в области наружного слухового прохода, которая усиливается при тракции (оттягивании) ушной раковины, или при надавливании на козелок;
- Возможно повышение температуры тела до фебрильных цифр;
- Болезненность и ограничение движения в области височно-нижнечелюстного сустава (при открывании рта);
- Увеличение ретроаурикулярных лимфатических узлов и их болезненность (напоминает картину острого мастоидита «псевдомастоидит».
- Для фазы хронического воспаления наиболее характерны следующие отоскопические признаки:
- Утолщение кожного покрова вследствие инфильтрации или фиброза, явления мирингита.
*Снижение слуха по кондуктивному типу выявляется при значительном сужении просвета наружного слухового прохода или его обтурации патологическим отделяемым.
- Сужение просвета слухового прохода за счет очерченного конусовидного или округлого возвышения с локальной гиперемией кожи.
- Для стадии инфильтрации характерно локальное уплотнение кожи слухового прохода (1-3 сутки заболевания), для стадии абсцедирования характерны более выраженные местные признаки воспаления с визуализацией просвечивающей через кожу гнойной головки.
- При самопроизвольном вскрытии фурункула определяется кратерообразное углубление в области возвышения на стенки слухового прохода с наличием гнойного отделяемого.
- Боль в ухе, которая усиливается при тракции (оттягивание) ушной раковины, или при надавливании на козелок;
- Иррадиация боли с локализацией в зубы, глаз, шею, околоушное пространство, глотку.
- Возможное распространение инфильтрация кожи наружного слухового прохода на окружающие мягкие ткани, сосцевидный отросток и веки.
- При локализации фурункула на задней стенки слухового прохода возможно появления кашля и рвоты (в следствии раздражения веток блуждающего нерва) [24].
- Воспаление околоушной железы, при локализации фурункула на передней или нижней стенки слухового прохода.
- Увеличение, уплотнение и болезненность при пальпации регионарных лимфатических узлов.
- Возможно повышение температуры тела до фебрильных цифр.
- Снижение слуха по кондуктивному типу выявляется при значительном сужении наружного слухового прохода.
- Гиперемия, инфильтрация кожи ушной раковины и наружного слухового прохода.
- Везикулезно-пустулезная сыпь на эритематозном, отечном основании, мокнутии.
- Наличие корок серо-желтого цвета.
- К общим и местным симптомам относят:
- Выраженные локальные явления зуда на стороне пораженного уха
* Присоединение вторичной инфекции является причиной развития ограниченного или диффузного наружного отита.
Для хронической формы экземы наружного уха характерно распространение процесса вглубь кожного покрова. Клинические проявления менее выраженные. Основными проявлениями хронической формы экземы является: зуд, утолщение кожи, шелушение, трещины, мокнутий.
- Выраженная гиперемия и припухлость кожи ушной раковины (включая мочку уха), распространение воспаления за пределы ушной раковины с линией демаркации.
- Жжение и резкая болезненность при пальпации.
- Симптомы общей интоксикации (озноб, головная боль), повышение температуры тела до 39-40 С.
Наличие везикул с серозным содержимым при буллезной форме.
- Выраженная боль в области ушной раковины (не затрагивает мочку уха), с возможной иррадиацией в голову или шею.
- Отек и гиперемия ушной раковины, сглаженность контуров (воспалительный процесс не затрагивает мочку уха).
- Выраженная болезненность ушной раковины при пальпации.
- При прогрессировании заболевания образуется гнойный экссудат между надхрящницей и хрящом ушной раковин, появляется флюктуация.
- Симптомы общей интоксикации.
* При позднем обращении формируется расплавление хряща, отторжение некротизированной ткани, образование свищевых ходов, что в последствии приводит к рубцовой деформации ушной раковины.
- Множественные везикулярные элементы, группирующиеся в области ушной раковины, наружного слухового прохода, с возможной локализацией на барабанной перепонке. После самостоятельного вскрытия везикул образуются корочки.
- Резкая боль в ухе, покалывание, зуд.
- Возможны симптомы общей интоксикации
- При тяжелых случаях заболевания возможны нарушения слуха (нейросенсорная тугоухость), равновесия, параличи лицевого и тройничного нерва.
- Для детей грудного и ясельного возраста, характерными клиническими проявлениями наружного грибкового отита являются: беспокойство, маятникообразные движения головы, а также расчесы кожи в области ушных раковин.
- Дети старшего возраста могут предъявлять жалобы на жидкие выделения из уха (при кандидозе), образование корочек, зуда, боли, ощущение заложенности и снижение слуха. Проявления жалоб на снижение слуха или заложенность уха, обусловлены нарушением звукопроведения в результате инфильтрации стенок наружного слухового прохода, а также наличия патологического грибкового отделяемого в просвете слухового прохода. В редких случаях у детей могут быть жалобы на головную боль, повышение температуры тела, повышенную чувствительность ушной раковины и заушной области.
- При микозе вызванном кандидозными штаммами, в воспалительный процесс может включается кожа ушных раковин и околоушная область. Для кандидозного поражения наружного уха характерно: гиперемия, инфильтрация и мацерация кожи наружного слухового прохода, гиперемия барабанной перепонки. Выделения на стенках слухового прохода менее густые, в отличие от воспаления вызванного плесневыми грибами. Цвет отделяемого имеет беловатый оттенок. При распространении воспаления на ушную раковину определяется гиперемия кожи с эрозиями, возможны грануляции и чешуйки, налеты на коже ушной раковины беловатые, легко снимающиеся. Вовлечение в воспалительный процесс ушной раковины может стать причиной возникновения хондроперихондрита с последующей деформацией ушной раковины.
- При наружном отите вызванном плесневыми грибами рода Aspergillus, клиническая картина носит специфический характер. В просвете слухового прохода определяются казеозно-некротические массы, инфильтрация кожи наружного слухового прохода более выражена в костном отделе, возможны явлениями мирингита. Наложения на стенках слухового прохода беловато-серые с черными вкраплениями напоминающие «молотый перец». При поражении слухового прохода грибами Aspergillus glaucus, патологическое оделяемое имеет специфический зеленоватый оттенок.
- При поражении наружного уха плесневыми грибами рода Penicillium, клинические проявления также специфичны. Цвет отделяемого имеет желтоватый оттенок, в ряде случаев напоминает ушную серу. Кожа слухового прохода инфильтрирована, патологическое отделяемое определяется на всем протяжении слухового прохода. Дополнительными элементами на коже слухового прохода могут быть сухие корочки и пленки.
- Для геотрихозного воспаления слухового прохода вызванного штаммом (Geotrichum capitatum), характерными клиническими проявлениями являются: выраженная инфильтрация кожи наружного слухового прохода, явления мирингита. В просвете слухового прохода определяются плотные «замазкообразные» серовато-желтые грибковые массы. Патологическое отделяемое определяется на всем протяжении слухового прохода.
Злокачественный (некротизирующий) наружный отит довольно редко встречается в педиатрии, но может наблюдаться у пациентов с иммунодефицитом (в т.ч., у детей с лейкозами после трансплантации костного мозга). При данном заболевании, как правило, отмечаются более интенсивная боль в ухе, головная боль на стороне пораженного уха, системные признаки (интоксикация или лихорадка) и, возможно, болезненность височной кости или паралич лицевого нерва. Грануляционная ткань в костно-хрящевом соединении дна наружного слухового прохода является классическим симптомом ЗНО. Инфекция распространяется по межтканевым щелям хрящевой части наружного слухового прохода к основанию черепа, способствуя возникновению остеомиелита височной кости [8,25].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагностика наружного отита основывается на данных анамнеза, физикального осмотра, включая отоскопию (см. разделы «Клиническая картина», «Жалобы и анамнез», «Физикальное обследование»).
Другие методы обследования необходимы для выбора тактики лечения и/или диагностики осложнений, а также динамического контроля.
Средний отит у детей: советы врача-отоларинголога
Средний отит по последним международным тенденциям — это патология слуховой трубы. Продолжение инфекции, которая возникает в носоглотке, как правило, уже попадает в среднее ухо. В норме носоглотка соединена со средним ухом с помощью слуховой трубы, у детей эта труба очень короткая, и инфекция может попасть из носоглотки через нее, когда дети сильно дуют носом или путем миграции микроорганизмов.
Возникновение среднего отита у детей чаще всего начинается с вируса, а дальше уже присоединяется некая бактериальная флора. Современная терапия среднего отита очень четко ставит грань, где нужно сразу использовать антибиотики, а где наблюдать. С учетом тенденций в мире, что антибиотики не назначаются просто так и для того, чтобы держать под контролем штаммы микроорганизмов, резистентные к антибиотикам, терапию антибактериальными препаратами начинают позже или вообще не назначают.
По статистике до 80% средних отитов заканчиваются без антибиотиков. И только 20% нуждаются в назначении антибактериальной терапии сразу.
Категоричным является применение антибиотиков в двух случаях: возраст ребенка до 2-х лет и тяжелое течение болезни (температура больше 38°С, сильные боли и т.д.). В таких случаях антибиотик назначается немедленно. По соглашению сторон и при условии того, что ребенка могут показать врачу, процесс назначения антибиотиков откладывается где-то на сутки-двое.
Если, например, за сутки ребенку стало хуже или состояние не изменилось, лишь тогда назначают антибиотики. Как правило, назначаются сосудосуживающие капли в нос, противовоспалительные средства, которые подавляют воспаление в носоглотке и в среднем ухе, назначаются противовоспалительные капли в ухо, которые снимают боль и оказывают противовоспалительное воздействие на барабанную перепонку.
Основные симптомы
Дети младшего возраста трут ухо, не дают к нему коснуться. Дело в том, что в детском возрасте полноценный наружный слуховой проход не сформирован, поэтому при надавливании на козелок возникает очень сильная боль, у взрослых уже такого нет. Температура может быть, как критическая (под 38°С), так и субфебрильная. Температура — это способность организма отвечать в той или иной форме на инфекцию. У кого-то организм реагирует гиперреактивно, может быть высокая температура, у кого-то, наоборот, гипореактивно.
Кто входит в группу риска?
Это дети, которые имеют хронические проблемы с носоглоткой: аденоидиты, постоянный насморк. У этих детей средний отит возникает чаще.
Для того чтобы четко понять, бактериального или вирусного генеза средний отит, нужно сделать анализ крови. А так в принципе самое главное — это осмотр ребенка.
Какие могут быть осложнения, если не вылечить или недолечить?
Это внутричерепные осложнения: абсцесс мозга, мастоидиты, которые могут приводить даже к летальным исходам. Может возникать прорыв барабанной перепонки. Хотя считается, что это не категорическое осложнение, но до него лучше не доводить. Даже в тех случаях, когда уже есть выпячивание при среднем гнойном отите, лучше сделать вскрытие, снять компрессию, и тогда перепонка лучше заживает.
Профилактика
Необходимо держать нос в порядке. При возникновении насморка следует всегда использовать солевые спреи в нос. Первое, что должны знать родители, — не использовать очень долго сосудосуживающие капли, следить за состоянием носоглотки.
Как облегчить состояние ребенка в домашних условиях?
Дать обезболивающее согласно возрасту ребенка. Можно закапать в ухо лекарства, которые обезболивают барабанную перепонку. Категорически нельзя греть, потому что есть разные стадии отита. В некоторых случаях греть категорически запрещено. Использование народных средств при острых отитах нецелесообразно.
Нужно следить, как ребенок «выдувает» нос. Следует научить правильно выдувать нос: сначала выдувается одна ноздря, а затем вторая. Если ребенок не умеет выдувать, чаще всего сам ребенок и надувает себе отит. Сильное дутье провоцирует попадание инфекции через слуховую трубу в среднее ухо. Можно использовать аспираторы, они бывают разных типов. При использовании аспиратора необходимо сначала разжижать слизь солевыми спреями, а затем убирать его с носовых ходов. Для детей младшего возраста за этим должны следить родители.
Необходимо следить за состоянием ребенка, за состоянием носоглотки, вовремя обращаться за помощью к врачу и не заниматься самолечением.
Острый средний отит у детей: симптомы и лечение

Острый средний отит — острое заболевание среднего уха. Составляет примерно 25-40% среди всех заболеваний уха.
Воспалительные заболевания среднего уха встречаются во всех возрастных группах. Особенно часто это заболевание развивается у детей, причем пик заболеваемости приходится на 6—18 месяцев; до трехлетнего возраста 90% детей хотя бы однажды переносят острое воспаление среднего уха. Своевременная диагностика и адекватное лечение отита чрезвычайно важны для предупреждения возможных неблагоприятных последствий, самое сложное из которых : менингит, летальный исход, а также развитие тугоухости, что впоследствии может привести к задержке умственного развития.
Причины
Какие же причины и условия ведут к тому, что воспаление среднего уха является таким частым заболеванием именно в детском возрасте? Их можно подразделить на общие и местные. К общим относятся особенности естественного иммунитета, атопические заболевания, искусственное вскармливание, патология бронхо-легочной системы, наследственные факторы. Существуют также особенности анатомии ЛОР-органов у детей, которые влияют негативным образом на развитие отита. У детей, страдающих частыми отитами часто выявляется бактерионосительство. Из бактериальных возбудителей наиболее значимыми являются пневмококк, гемофильная палочка и моракселла. В последние годы появляется всё больше сообщений об этиологической роли атипичной внутриклеточной инфекции (Chlamydophila pneumoniae).
Клиника
В большинстве случаев отит развивается как осложнение воспаления в полости носа (насморка). Основные симптомы острого среднего отита общеизвестны. Помимо нарушения общего состояния, это сильнейшая боль в ухе и снижение слуха. В детском, а особенно в грудном возрасте диагноз труден, поскольку ребёнок плохо локализует источник боли. Дети грудного возраста хватаются за ушки, беспокойно спять, резко просыпаются с плачем ночью, отказываются от еды, а иногда единственным симптомом заболевания может быть повышение температуры тела до фебрильных (высоких) цифр. Исследование слуховой функции провести непросто, а отоскопическая картина (изменение барабанной перепонки при осмотре) имеет ряд особенностей, связанных с возрастными анатомическими отличиями.
В зависимости от характера течения заболевания и данных осмотра отит может быть катаральным (самая ранняя стадия), при скоплении жидкости в полости среднего уха (за барабанной перепонкой) — серозным, а при позднем обращении воспаление в ухе становится настолько выраженным, что происходит разрыв барабанной перепонки (перфорация) и из уха отделяется гнойный секрет.
Если гноетечение продолжается дольше, следует говорить о затянувшемся или подостром среднем отите. В ряде случаев гноетечение из уха у ребёнка прекращается, перфорация барабанной перепонки рубцуется, однако через какое-то время, чаще 2-3 раза в год, выделения из уха появляются снова. В этих случаях речь идёт о рецидивирующих острых средних отитах. К неблагоприятным исходам острого гнойного среднего отита относят переход заболевания в хроническую форму. Главным признаком хронизации процесса является формирование стойкой перфорации барабанной перепонки.
Диагностика острого среднего отита у детей
Осмотр врачом-оторинолариноглогом. Для оценки состояния барабанной перепонки и определения жидкости в среднем ухе используют отоскопию и видеоотоскопию или исследование уха с помощью микроскопа. Применение эндоскопической техники существенно улучшает диагностические возможности: определение наличия жидкости в среднем ухе, выявление мелких перфораций барабанной перепонки, определение подвижности барабанной перепонки.
В качестве диагностики также проводится тимпанометрия для оценки состояния полости среднего уха, степени подвижности барабанной перепонки. Для определения степени снижения слуха и исключения острой сенсоневральной тугоухости (при воспалении слухового нерва) целесообразно выполнить аудиометрию – проверка слуха на аппарате.
Лечение
Назначая лечение острого среднего отита у детей, важно учитывать общее состояние ребенка, наличие сопутствующих заболеваний, длительность заболевания. Большое внимание уделяется основной причине отита — воспалению в полости носа — ринит, аденоидит, синусит. При своевременно начатом лечении в большинстве случаев острый средний отит разрешается без применения антибиотиков. Это характерно для острого среднего отита у детей старше 2-х лет с благоприятным фоном, когда заболевание вызвано вирусами. При среднетяжёлом и тяжёлом течении антибиотики применяют почти всегда, особенно у детей до 2 лет. У детей старше 2 лет при отсутствии выраженных симптомов интоксикации, болевого синдрома, температуры тела выше 38°С, в течение суток можно ограничиться только симптоматической терапией. Однако при отсутствии положительной динамики в симптомах заболеваний в течение 24 часов необходимо начинать антибактериальную терапию.
Показания для назначения антибиотикотерапии
Препаратами выбора (в зависимости от состояния, характера предшествовавшей терапии, наличия аллергии к препаратам) являются антибиотики группы пенициллинов. Дозирование антибиотиков производится согласно тяжести процесса по весу ребенка. Длительность антибактериальной терапии зависит от тяжести, характера течения заболевания, сроков начала лечения.
В большинстве случаев острый средний отит у детей заканчивается выздоровлением. Средние сроки выздоровления 2-3 недели. Выздоровление подразумевает восстановление общего состояния, отоскопической картины и полное восстановление слуха.
На последнее обстоятельство, к сожалению, обращают внимание далеко не всегда ни родители ни врачи. Поэтому каждый ребёнок, перенесший острый средний отит, должен быть обследован специалистом для контрольного исследования слуха. По разным данным около 20% детей затем страдают снижением слуха после несвоевременного и неполноценного лечения.
Частые отиты у детей. Что делать?
Оториноларинголог, хирург GMS Clinic Олег Абрамов рассказывает в своей статье о самых важных аспектах этого заболевания.

Отит — это ЛОР-заболевание, представляющее собой воспалительный процесс в ухе. Отитом болеют в любом возрасте, чаще дети. Наиболее распространены воспалительные заболевания среднего уха. До 3-х лет у 80% детей отмечается, по крайней мере, один эпизод среднего отита. Частота встречаемости отитов резко снижается после 5-7 лет. Почему? Разберемся ниже.
Что такое слуховая труба?
Слуховая труба — это орган, который относится к системе среднего уха, соединяющий его с носоглоткой. В литературе выделяют его три основные функции:
- Регуляция или выравнивание давления в среднем ухе.
- Выделение и эвакуация жидкости, постоянно образующейся в среднем ухе.
- Защита среднего уха от содержимого (вирусы и бактерии, аллергические вещества, продукты питания) в носоглотке.
К сожалению, эти функции очень плохо работают у детей.
Почему слуховая труба плохо работает у детей?
Наиболее быстрое развитие слуховой трубы происходит первые 2 года жизни:
- у грудничков слуховая труба имеет горизонтальное положение и очень короткие размеры (17.5 мм);
- к 2 годам слуховая труба имеет длину с 17.5 до 37.5 мм, а также угол наклона с 10 на 45 градусов;
- конфигурация слуховой трубы у детей 7 лет уже не отличается от взрослой.
Горизонтальное положение слуховой трубы делает среднее ухо более уязвимым для попадания инфекции.
Не стоит забывать про врожденные патологии, такие как Синдром Дауна или незаращенная небная расщелина (волчья пасть); они приводят к изменениям строения слуховой трубы, подвергая ухо частым отитам.
Как происходит регуляция давления?
На слизистой оболочке среднего уха постоянно происходит газообмен. На поверхности слизистой оболочки уха всасывается газ, создавая условия вакуума (отрицательного давления). Это нормальный процесс, и открывание слуховой трубы позволяет запустить в ухо дополнительную порцию воздуха с газом для уравнивания давления в ухе с атмосферным. Исследования отмечают, что эта функция у детей намного слабее, чем у взрослых, что тоже объясняет частую встречаемость отитов у детей.
Отрицательное давление приводит к:
- втягиванию барабанной перепонки;
- повышению ее кровенаполнения и, как следствие, снижению прозрачности;
- пассивному транспорту жидкости из кровотока в ухо и формированию серозных средних отитов;
- результату «С» на тимпанометрии. Такой результат часто вызывает страх и панику у родителей. Туботит? Евстахиит?
Не паникуйте раньше времени. Тимпанометрия не ставит диагнозы, она лишь позволяет косвенно оценить функцию слуховой трубы.
Результат «С» у детей — это вариант нормы , связанный с незрелой функцией слуховой трубы.
Данные литературы показывают, что эти проблемы нормализуется к 7 годам, за исключением некоторого процента детей (1-7%), у которых сохраняется дисфункция слуховой трубы.

Как происходит очищение среднего уха?
Полость среднего уха, как и поверхность слуховой трубы, покрыта особым эпителием (слизистой оболочкой, продуцирующей слизь), имеющим реснички. Они работают как швабра в направлении носоглотки. Ряд наследственных заболеваний, влияющих на функцию очистки среднего уха, может приводить к формированию постоянных острых и хронических средних отитов. Среди них:
- нарушение работы ресничек (первичная цилиарная дискинезия);
- более вязкий состав слизи (муковисцедоз).
Какие еще факторы способствуют развитию частых отитов у детей?
Аллергия . Было установлено, что аллергические процессы могут по-разному влиять на состояние среднего уха и слуховой трубы. Это и воспалительный отек (такой же как и в других отделах дыхательной системы), и заброс аллергенов из носоглотки в слуховую трубу, и среднее ухо. Все это приводит к дополнительному ухудшению и так плохо функционирующей слуховой трубы у детей.
Аденоиды . Увеличенная аденоидная миндалина примыкает к устью слуховой трубы в носоглотке. Установлено 2 возможных механизма:
- Бактериальный резервуар, и при каждом удобном случае (ОРВИ, чихание при аллергии) инфекция попадает в ухо.
- Из-за излишнего давления увеличенных аденоидов на устье слуховой трубы дополнительно нарушается процесс ее открытия.
Рефлюкс . Следует отметить, что острые отиты у совсем маленьких детей (до 6 месяцев) могут возникнуть вообще без связи с инфекцией. Кормление в неправильном положении может приводить к забросу пищи в носоглотку и в среднее ухо. Это было подтверждено наличием пепсина в среднем ухе у детей. Слизистая оболочка дыхательных путей не имеет защитных свойств от желудочного содержимого и реагирует на него воспалительными изменениями. По этой же причине не рекомендуется длительное использование соски (более 6-12 месяцев).
Чем лечат отит у детей и что должен знать каждый родитель
Слуховая труба представляет собой орган, соединяющий среднее ухо и носоглотку. Она регулирует давление в среднем ухе, защищает его от попадания слизи и звуковых волн из носоглотки, обеспечивает отток жидкости из среднего уха.
Просвет слуховой трубы сужается в центре (перешейке) и расширяется на обоих концах. Дистальный хрящевой конец слуховой трубы открывается в носоглотку, в область трубного валика. Проксимальный костный конец заканчивается на верхнем этаже передней стенки барабанной полости, на высоте 4 мм от ее дна. Костное устье слуховой трубы всегда открыто.
Хрящевое устье в покое закрыто, но может открываться при глотании или выполнении маневра Вальсальвы. В открытии и закрытии носоглоточного устья слуховой трубы участвует несколько мышц: мышца, напрягающая небную занавеску; мышца, поднимающая мягкое небо; трубно-глоточная мышца, и мышца, напрягающая барабанную перепонку.
У детей слуховая трубка сформирована не полностью, из-за чего она не всегда способна выполнять свои функции. Длина слуховой трубы у детей равняется 18 мм, что составляет примерно половину ее длины у взрослых. Также в детском возрасте хуже функционирует мышца, напрягающая небную занавеску. Такое сочетание нескольких анатомических факторов приводит к тому, что зачастую у детей слуховая труба не способна эффективно удалять выпот из среднего уха, обеспечивать его надежную аэрацию и защиту от бактерий, населяющих носоглотку.
Предполагается, что все эти факторы являются причиной частой заболеваемости острыми средними отитами в детском возрасте. Слуховая труба достигает своих окончательных размеров к семи годам, начиная с этого возраста частота встречаемости острых средних отитов начинает постепенно снижаться.
Средний отит (воспаление среднего уха и сосцевидного отростка) является наиболее частым поводом для визита к врачу у детей дошкольного возраста. По своей продолжительности средний отит может быть подразделен на: 1. Острый: от 0 до 3 недель 2. Подострый: от 3 до 12 недель 3. Хронический: более 12 недель
Острый средний отит представляет собой заболевание, которое характеризуется наличием жидкости в среднем ухе, а также сопутствующих симптомов (оталгия, лихорадка, беспокойство). Рецидивирующий острый отит определяется как три и более случаев в течение шести месяцев или четыре и более случаев в течение 12 месяцев.
Экссудативным средним отитом называется заболевание, при котором наличие жидкости в среднем ухе не сопровождается острыми симптомами воспаления. Экссудативный средний отит и острый средний отит являются двумя разными заболеваниями. Последний характеризуется острым началом симптомов, наличием жидкости в среднем ухе, а также признаками острого воспалительного процесса.
Экссудативный средний отит может развиваться после перенесенного острого среднего отита, также его причиной может стать вирусная инфекция или дисфункция слуховой трубы. Постоянное скопление жидкости в среднем ухе может иметь отдаленные последствия, самым частым из которых является развитие кондуктивной тугоухости вследствие снижения подвижности барабанной перепонки.
Хронический гнойный средний отит характеризуется наличием гноя за барабанной перепонкой при неэффективности консервативной терапии.
а) Эпидемиология острого среднего отита. Чаще всего острым средним отитом страдают дети в возрасте 7-36 месяцев. Дети, страдающие от рецидивирующих отитов, обычно перенесли первый эпизод заболевания до первого года жизни. Дети, ни разу не болевшие средним отитом до трех лет, скорее всего, не будут страдать рецидивирующими отитами и в дальнейшем.
Экссудативный средний отит в 50% случаев возникает на первом году жизни, а затем бессимптомно персистирует у 30-40% больных. Наибольших показателей заболеваемость достигает на втором году жизни в зимние месяцы, часто экссудативный средний отит сопровождает вирусные инфекции верхних дыхательных путей. В большинстве случаев заболевание разрешается самостоятельно в течение нескольких месяцев без каких-либо вмешательств.
Повышенному риску подвержены дети с аномалиями лицевого скелета, затрагивающими функцию слуховой трубы: расщепленное небо, деформации средней зоны лица, основания черепа, полости носа и околоносовых пазух. Также риск развития среднего отита повышен у детей с синдромом Дауна, Апера, мукополисахаридозами.
Также чаще болеют дети с иммунодефицитами и затрудненным носовым дыханием (аллергия, аденоиды, опухоли полости носа и околоносовых пазух).
б) Патофизиология. У детей средний отит развивается вследствие дисфункции слуховой трубы. Недоразвитая слуховая труба занимает у детей более горизонтальное положение, что ведет к нарушению оттока жидкости из среднего уха. Усугубляет проблему отек верхних дыхательных путей, который может развиваться вследствие аллергии или инфекции. Врожденные нарушения мускулатуры неба также могут вести к дисфункции слуховой трубы.
в) Микробиология. Наиболее распространенными патогенами, вызывающими острый средний отит у детей, являются Streptococcus pneumoniae (30-50%), Haemophilus influenzae (20-30%), Moraxella catarrhalis (10-20%), и стрептококки группы A (1-5%). 100% штаммов Moraxella catarrhalis и одна треть Haemophilus influenzae вырабатывают бета-лактамазы.
г) Анамнез. К типичным признакам острого среднего отита относятся боль в ухе, лихорадка, беспокойство и гноетечение из уха (свидетельствующее о разрыве барабанной перепонки). О развитии осложнений может свидетельствовать присоединение таких симптомов, как парез лицевого нерва, головокружение, отечность в заушной области; для определения тактики лечения в этих случаях необходимо выполнение КТ (см. далее раздел об осложнениях острого среднего отита).
У большинства детей снижен слух. У детей с экссудативным средним отитом может отмечаться только снижение слуха. При разрыве барабанной перепонки вследствие острого среднего отита болевой синдром обычно не выражен, отмечается лишь небольшое снижение слуха и невысокая лихорадка.
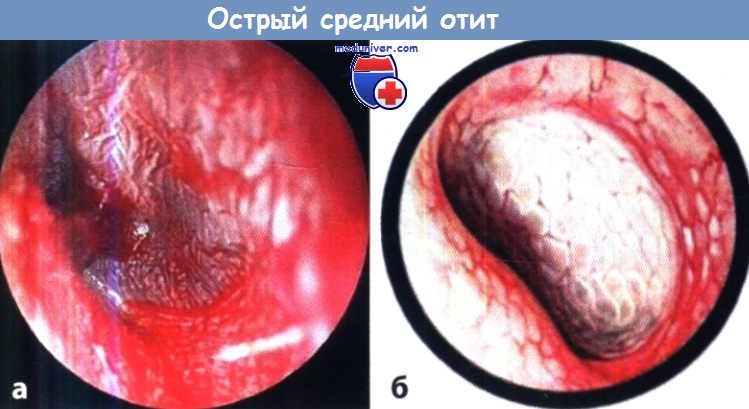
Острый средний отит (десквамативная фаза).
Барабанная перепонка резко выбухает в просвет наружного слухового прохода;
на ней из-за выраженной десквамации имеются участки серо-голубого и синюшно-красного цвета.
д) Осмотр при среднем отите у ребенка:
1. Осмотр наружного уха. Если ухо оттопырено кпереди, в заушной области имеется отек и болезненность, а задняя ушная борозда сглажена, следует заподозрить мастоидит (см. далее раздел об остром мастоидите).
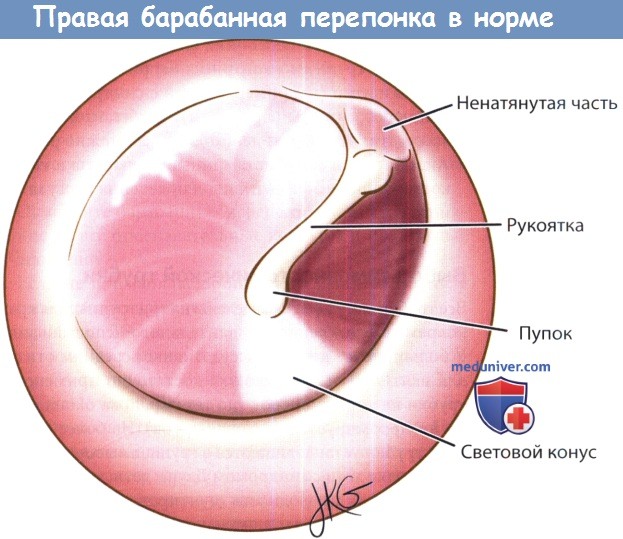
2. Пневматическая отоскопия. Нормальная барабанная перепонка полупрозрачна, четко визуализируются ориентиры среднего уха. Барабанная перепонка может иметь нормальное расположение, быть втянутой или выбухать. Острый средний отит и экссудативный отит могут сопровождаться как втяжением, так и выбуханием барабанной перепонки. Барабанная перепонка может быть желтой, мутной или синеватой, что свидетельствует о наличии жидкости в среднем ухе.
Гиперемия не является ценным диагностическим критерием, т.к. она может быть следствием плача или кашля. Также о наличии жидкости в среднем ухе свидетельствует уровень воздух-жидкость или наличие пузырьков воздуха. Секрет в среднем ухе может быть серозным (прозрачным и жидким), слизистым (густым и вязким) или гнойным. При пневматической отоскопии барабанная перепонка должна быть подвижной. Снижение подвижности барабанной перепонки при создании положительного или отрицательного давления может свидетельствовать о наличии жидкости в среднем ухе, ограничивающей движения перепонки.
Перфорация барабанной перепонки возникает вследствие повышения давления, вызванного длительным нахождением жидкости в среднем ухе. В этом случае часто можно увидеть, как жидкость поступает в слуховой проход через перфорацию (оторея). Обычно пациенты сообщают об улучшении своего самочувствия после разрыва барабанной перепонки, т.к. скопившаяся за ней жидкость опорожняется.
е) Лечение острого среднего отита. Острый средний отит разрешается самостоятельно в течение 24 часов в 60% случаев, в 80% случаев в течение 48-72 часов. После постановки диагноза стоит определиться с тактикой лечения. Американская академия педиатров и Американская академия семейных врачей совместно с экспертами-оториноларингологами разработали рекомендации по лечению острого среднего отита, основанные на принципах доказательной медицины.
Наблюдение. У определенных групп детей в течение 48-72 часов возможно динамическое наблюдение лечащего врача с назначением лишь анальгетиков. Такую тактику рекомендуется использовать у детей в возрасте от шести месяцев до двух лет с легкими или среднетяжелыми симптомами, неосложненным средним отитом, или при неопределенном диагнозе.
Медикаментозное лечение. Препаратом первого ряда является амоксициллин в дозировке 80-90 мг/кг/сут. Возможно также использование цефеднира и клиндамицина. Улучшение симптомов должно наступить в течение 48-72 часов после начала терапии. В противном случае следует еще раз уточнить диагноз. При неэффективности амоксициллина рекомендации советуют переход на амоксициллин/клавулонат.
При непереносимости пенициллинов рекомендуются цефалоспорины (перекрестная аллергия встречается в 10-15% случаев), триметоприм/сульфаметоксазол, макролиды. Также у пациентов с аллергией на пенициллины можно использовать левофлоксацин, азитромицин, кларитромицин.
ж) Ключевые моменты:
• Высокая частота заболеваемости острым средним отитом в детском возрасте объясняется анатомическими особенностями слуховой трубы. Обычно она окончательно формируется к семи годам. Начиная с этого возраста, частота заболеваемости средним отитом постепенно снижается.
• Острый средний отит представляет собой заболевание, которое характеризуется наличием жидкости в среднем ухе, а также сопутствующих симптомов (оталгия, лихорадка, беспокойство) длительностью менее трех недель.
Рецидивирующий острый отит определяется как три и более случаев в течение шести месяцев или четыре и более случаев в течение 12 месяцев. Экссудативным средним отитом называется заболевание, при котором наличие жидкости в среднем ухе не сопровождается острыми симптомами воспаления. Хронический гнойный средний отит характеризуется наличием гноя за барабанной перепонкой при неэффективности консервативной терапии.
• Наиболее распространенными патогенами, вызывающими острый средний отит у детей, являются Streptococcus pneumoniae (30-50%), Haemophilus influenzae (20-30%),Moraxella catarrhalis (10-20%),и стрептококки группы A (1-5%). 100% штаммов Moraxella catarrhalis и одна треть Haemophilus influenzae вырабатывают бета-лактамазы.
• Типичными симптомами острого среднего отита являются боль в ухе, лихорадка, беспокойство, выделения из уха. Наличие более серьезных симптомов (пареза лицевого нерва, головокружения, отечности в заушной области) свидетельствует о развитии осложнений, которые могут стать поводом для проведения дополнительных лучевых методов диагностики.
• У детей в возрасте от двух месяцев до двух лет с нетяжелой формой среднего отита, при неосложенном течении отита, а также при возможности регулярных осмотров можно прибегнуть к выжидательной тактике. Если принято решение о назначении антибактериальной терапии, антибиотиком первой линии является амоксициллин. У пациентов с непереносимостью пенициллинов рекомендованы цефалоспорины, триметоприм/сульфаметоксазол и макролиды.
У пациентов с аллергией на пенициллины в 10-15% случаев развиваются перекрестные реакции с цефалоспоринами. Можно использовать кларитромицин или азитромицин.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отиты в практике педиатра
В своей практике педиатру приходится сталкиваться с различными болезнями, в том числе оториноларингологическими, часто являющимися осложнениями ОРВИ, поэтому он должен владеть методикой отоскопии и назначать соответствующее лечение в случаях, когда консультация отоларинголога не является обязательной.
Известно, что острые респираторные вирусные инфекции (ОРВИ) – самые распространенные инфекционные заболевания в педиатрии, что обусловлено высокой восприимчивостью детей, особенно раннего возраста, к возбудителям данных инфекций, большим многообразием этиологических агентов, а также воздушно–капельным путем передачи [3,7,10]. «Входными воротами» для возбудителей ОРВИ являются слизистые верхних дыхательных путей (нос, глотка, гортань). Респираторные вирусы, проникая в клетки эпителия верхних отделов респираторного тракта, начинают активно размножаться; при этом развивается воспаление, сопровождающееся вазодилатацией с увеличением проницаемости сосудистой стенки и усиленной экссудацией. Клиническими проявлениями этих процессов являются катаральные симптомы (насморк, кашель, гиперемия слизистых небных миндалин, глотки и др.).
Насморк – наиболее частый симптом ОРВИ, отражающий воспаление слизистой оболочки носа. При насморке развиваются гиперсекреция и отек слизистой, в результате чего уменьшается просвет носовых ходов и возникает чувство «заложенности» и затруднения носового дыхания. Отек слизистой носа приводит к нарушению дренажа параназальных синусов, что способствует повышению в них давления. Создаются условия для активизации условно–патогенной флоры, в результате чего возникает риск развития осложнений. Кроме того, выраженный отек слизистой носоглотки может привести к обструкции слуховой трубы с последующим возникновением острого среднего отита.
В этой связи важное место на начальных этапах лечения насморка при ОРВИ принадлежит препаратам, вызывающим вазоконстрикцию сосудов слизистых носа (назальные деконгестанты). Перед применением деконгестантов по мере необходимости требуется освобождать носовые ходы от слизи с помощью специальных назальных аспираторов (или отсоса–груши). Ребенку нужно объяснить, что нельзя шмыгать носом и необходимо осторожно сморкаться.
Таким образом, чаще всего педиатр первым осматривает ребенка с ОРВИ и подозрением на острый отит на дому, в детской поликлинике, санатории, доме ребенка, оздоровительном лагере и т.д.
Что важно помнить педиатру? Во–первых, что к наиболее распространенным среди болезней органа слуха относится острый средний отит. Во–вторых, что он возникает чаще всего на фоне ОРВИ (как его осложнение) у детей с ослабленным иммунитетом, недоношенных, а также у находящихся на искусственном вскармливании и поэтому лишенных материнских антител (защитных белков крови), передаваемых с грудным молоком [4,9]. При этом инфекционный процесс распространяется из воспаленной носоглотки в среднее ухо по слуховой трубе. В–третьих, у детей раннего возраста (до 3 лет) слуховая труба широкая и короткая, что значительно облегчает путь микробам. К тому же на первом году жизни малыши преимущественно находятся в горизонтальном положении, что затрудняет отток слизи наружу, способствует ее застою в носоглотке и возникновению острого среднего отита. В–четвертых, слеедует учитывать, что у грудничков причиной отита может стать и попадание смеси или грудного молока из носоглотки в среднее ухо.
Острый средний отит подразделяют на две формы: катаральную и гнойную.
Основным проявлением острого среднего катарального отита является боль в ухе, о которой ребенок раннего возраста сказать не может. Он пронзительно кричит, трется о подушку головой, может «скрежетать» зубами. При одностороннем поражении малыш стремится занять вынужденное положение, лежа на больном ухе, часто тянется к нему рукой, отказывается от пищи, так как сосание и глотание усиливает болевые ощущения. Установить сторону поражения педиатр может при надавливании на козелок – выступ, находящийся впереди слухового прохода: на стороне поражения будет возникать болевая реакция, ребенок заплачет и попытается отвернуться от раздражителя. Чтобы лучше оценить эту пробу, можно провести ее, когда ребенок спит.
Острый средний катаральный отит может очень быстро (уже в первые сутки с начала заболевания) перейти в гнойный, характеризующийся гноетечением из уха, что указывает на разрыв барабанной перепонки (при этом боль в ухе стихает) и является показанием к оказанию срочной медицинской помощи (ребенку необходимо заложить в наружный слуховой проход сухую ватную турунду (фитилек), одеть шапочку и обеспечить срочную консультацию отоларинголога для решения вопроса о дальнейшей тактике лечения ребенка.
Для проведения дифференциальной диагностики катарального и гнойного отита педиатру помогают «ориентировочные» критерии. Если боль умеренная (или ребенок жалуется на треск, шуршание в ухе), температура нормальная или субфебрильная (до 38°С), общее состояние ребенка удовлетворительное, скорее всего, у него катаральный отит. Если боль в ухе сильная, стреляющая, сопровождается высокой лихорадкой и интоксикацией, отит нужно лечить, как гнойный. И, очевидно, что отит гнойный, если из уха вытекает гной.
Опасность среднего отита состоит в возможности развития серьезных осложнений, наступающих при несвоевременно начатом лечении или молниеносном течении болезни. Наиболее частым из них является мастоидит – острое воспаление сосцевидного отростка височной кости. Появляется боль в заушной области, кожа может краснеть и отекать, выбухать, при этом ушная раковина оттопыривается кпереди и книзу, ребенок наклоняет голову в сторону поражения. Другим состоянием, которое также рассматривают как осложнение, является синдром раздражения оболочек головного мозга (менингиальный синдром), возникающий из–за недоразвитости структур среднего уха, когда отсутствуют препятствия для распространения воспаления за его пределы, а также – за счет обильной сосудистой сети и связи с полостью черепа. При этом возникают судороги, рвота, спутанность сознания и снижение двигательной активности. Ребенок для облегчения своего состояния рефлекторно запрокидывает голову. Кроме того, возможны внутричерепные осложнения: менингит, абсцесс мозга, тромбоз сигмовидного синуса, лабиринтит, парез лицевого нерва и даже сепсис [7].
Таким образом, проблема острого отита носит в определенной мере медико–социальный характер, поскольку воспаление среднего уха всегда протекает с нарушением слуховой функции смешанного характера и может перейти в хроническую форму: адгезивный средний отит, хронический гнойный средний отит. Социальный аспект тем острее, чем более выражены нарушения слуха у ребенка в отдаленные периоды после перенесенного острого среднего отита.
При своевременно начатом и правильном лечении удается избежать каких–либо неприятных последствий. Например, при остром среднем отите в подавляющем большинстве случаев достаточно консервативного (нехирургического) лечения. С целью предупреждения осложнений обязательно назначают антибиотики в таблетированной форме или в виде инъекций (при гнойном среднем отите) курсом не менее 5–7 дней, особенно детям до 2 лет. Кроме того (как уже указывалось выше), необходимо применять сосудосуживающие препараты (капли в нос), что поддерживает проходимость слуховой трубы. Местное лечение при остром среднем катаральном отите включает сухие тепловые процедуры в области уха: прогревание синей лампой (рефлектором), сухое тепло, согревающие компрессы, т.к. тепло активизирует крово– и лимфообращение в очаге воспаления, а также дополнительную выработку защитных факторов в крови. При остром среднем гнойном отите необходимо тщательное и систематическое удаление гноя ватными турундами, туалет уха дезинфицирующими растворами (например, 3% раствором перекиси водорода) и др. Выбор того или иного препарата зависит от фазы воспалительного процесса, антибиотики должны назначаться с обязательным учетом чувствительности к ним микробов. В случае неэффективности лечения требуется замена препарата [1,11].
Ушные капли
Важно «осмотреть ухо» так, чтобы уточнить характер воспаления и решить вопрос о том, повреждена или нет барабанная перепонка. Если имеется разрыв барабанной перепонки, то некоторые ушные капли при попадании в полость среднего уха могут вызвать нежелательные эффекты (повреждение слуховых косточек, поражение слухового нерва). Поэтому вместо прямого закапывания капель родителям необходимо рекомендовать делать из сухой ваты турунду, аккуратно вставить ее в наружный слуховой проход и капать на нее теплое лекарство 3–4 раза в сутки [5]. Порция капель должна быть нагрета до температуры тела (36,6°С). Можно, например, нагреть пипетку в теплой воде, а потом набрать в нее лекарство или выполнить процедуру в обратной последовательности. В домашней аптечке обязательно должны быть ушные капли для детей с противовоспалительным и обезболивающим эффектами, например, Отипакс® (табл. 1).
Отипакс® – ушные капли, состоящие из комбинации препаратов феназона (4 г%) и лидокаина гидрохлорида (1 г%). Феназон относится к нестероидным противовоспалительным лекарственным средствам и оказывает соответствующее действие, свойственное неселективным ингибиторам циклооксигеназы, а лидокаин, являясь сильным местноанестезирующим средством, дает местный обезболивающий эффект. Наполнитель включает: 95–процентный этиловый спирт, глицерин, тиосульфат натрия.
Таким образом, Отипакс® – это комбинированный препарат для местного применения в отологии с выраженным обезболивающим и противовоспалительным эффектом, обусловленным синергизмом действия его компонентов. Сочетанное применение феназона и лидокаина сокращает время наступления анестезирующего эффекта, увеличивая при этом его выраженность и продолжительность, что позволяет быстро устранять болевой синдром при отите. Уменьшение выраженности боли и воспаления барабанной перепонки отмечают примерно через 5 минут после закапывания, практически полное устранение болевого синдрома – через 15–30 минут. При закапывании в ухо компоненты препарата Отипакс® действуют локально, не резорбируются и не оказывают системного действия на организм ребенка. При местном применении активные компоненты препарата и их метаболиты не определяются современными методами исследования в крови и других биологических средах организма. Описан механизм физиологического действия препарата Отипакс®, стимулирующего разжижение и выход слизи из полости среднего уха через барабанную перепонку (транстимпанический путь), а также усиливающего дренаж через внутренний слуховой проход (евстахиеву трубу) и местную резорбцию [12]. В проведенных зарубежных и отечественных клинических испытаниях подтверждена высокая эффективность препарата Отипакс® [12–14].
Так, по данным кафедры педиатрии РГМУ [2], Отипакс® применяли с целью купирования патологического процесса на ранних стадиях заболевания 38 детям (25 мальчиков, 13 девочек) в возрасте от 1 года до 12 лет с явлениями тубоотита и катарального среднего отита по 4 капли 2–3 раза в сутки, в более тяжелых случаях — в составе комплексной терапии с антибиотиками. Практически у всех детей (у 36 из 38) в течение 4–7 дней регистрировали явления ОРВИ. У половины из числа всех детей лихорадка носила фебрильный характер, у остальных – колебалась в пределах субфебрильных цифр. Выраженный отоалгический синдром наблюдали у 30 больных детей, у 8 болевой синдром носил умеренно выраженный характер. Чаще боли отмечали во время приема пищи (сосания), в ночное время. Дети, у которых отит привел к скоплению гноя или перфорации барабанной перепонки, из исследования были исключены, так как в момент обследования Отипакс® им был противопоказан.
Отоскопическая картина характеризовалась отеком и набуханием барабанной перепонки у 20 детей, гиперемией – у 25 детей и ее утолщением – у 11 детей. Микробиологические исследования посевов из области пораженного уха и миндалин проведены у 30 детей. Выявляли штаммы St. pneumoniae (у 12), Haemophilus influenzae (у 7), Str. pyogenus (у 5), Staph. epidermitis (у 4), Staph. aureus (у 3), Proteus vulgaris (у 1). При этом микстинфекция обнаружена у 7 больных детей.
Эффективность действия препарата оценивали по балльной системе на основании изменения выраженности болевых явлений: от 0 (отсутствие боли) до 4 баллов (интенсивная боль); изменению цвета барабанной перепонки (1 – серая, 2 – коричневая, 3 – гиперемированная); степени гиперваскуляризации барабанной перепонки (1 – усиление кровенаполнения только в области рукоятки молоточка, 2 – на периферии, 3 – общая).
Уменьшение болевых ощущений оценивали у детей старшего возраста: оно наступало достаточно быстро – менее чем через 10 минут после введения препарата. Эти данные, регистрируемые на протяжении 30 минут наблюдения, были статистически значимыми (р <0,05). Противовоспалительное действие препарата оценивали на основании изменения цвета барабанной перепонки и степени гиперваскуляризации. Уменьшение гиперемии барабанной перепонки было зарегистрировано через 10 минут после закапывания препарата (р<0,05) при дальнейшей положительной тенденции к 20 и 30–й минутам от момента введения (p<0,01). Изменения уровня кровенаполнения барабанной перепонки через 10, 20 и 30 минут после закапывания капель также были статистически достоверны. К сожалению, разовое применение препарата Отипакс® при всей выраженной положительной динамике заболевания давало более или менее кратковременный эффект и не приводило к полному исчезновению симптомов болезни, что требовало курсового применения препарата. Но на фоне продолжения лечения отмечали исчезновение болей, которые купировались в течение 1–3 суток вплоть до легкого недомогания. У всех больных ликвидировались отоскопические изменения к 3–7–му дню наблюдения. Ни у одного из наблюдавшихся детей не отмечено перехода заболевания в гнойный процесс и развития осложнений, что подтверждает высокую эффективность Отипакса, как противовоспалительного средства. Хотя курс лечения обычно рассчитан на 10 дней, у больных детей он колебался от 3 до 9 дней и составлял в среднем 6,2 дня. Аллергических проявлений не зарегистрировано.
Авторы исследования пришли к выводу, что ушные капли Отипакс® являются терапией первого выбора у детей при тубоотите и остром катаральном отите. Нужно отметить, что Отипакс® используют с положительным эффектом также при лечении баротравматического отита. Новые факты расширяют показания к его применению при некоторых формах хронического гнойного отита, холестатическом отите, отите вследствие операций по тимпанопластике [6,8].
Как известно, предупредить болезнь гораздо легче, чем лечить ее. Снизить риск заболевания отитом на фоне ОРВИ, особенно у детей раннего возраста, поможет соблюдение нескольких правил: во–первых, необходимо обеспечивать малышей грудным молоком, так как оно является источником основных защитных сил их организма. Во–вторых, при кормлении лучше держать младенца ближе к вертикальному положению с целью избежать заброса жидкости в ухо через слуховую трубу. Разумное закаливание также повышает сопротивляемость организма детей.
Таким образом, к преимуществам препарата Отипакс® относятся:
• быстрое и гарантированное устранение боли,
• мощное противовоспалительное действие,
• легкость и простота применения,
• хорошая переносимость детьми и взрослыми.
Проведенные исследования свидетельствуют, что что ушные капли Отипакс® являются терапией 1–го ряда выбора у детей при лечении тубоотитов и острых катаральных отитов. Немаловажно, что своевременное назначение препарата Отипакс®, сосудосуживающих капель в нос при ОРВИ и антибиотиков при бактериальной инфекции предупреждает развитие гнойных осложнений и позволяет избежать перфорации барабанной перепонки. Отипакс® должен помочь педиатру при выборе местного лекарственного средства, способствующего профилактике у детей с рецидивирующими и хроническими формами среднего отита.
Литература
1. Белобородова Н.В., Сорокин Г.В. Клиническая и фармакоэкономическая эффективность амоксиллин/клавуланата (амоксиклава) в детской оториноларингологии. Росссийский вестник перинатолологии и педиатрии. – 1998. – № 5. – С. 49–56.
2. Григорьев К.И., Григорян А.К., Запруднов А.М. Отипакс при лечении острого среднего отита у детей. Российский вестник перинатологии и педиатрии. – 2000. – № 2. – С. 45–48
3. Заплатников А.Л. Клинико–патогенетическое обоснование иммунотерапии и иммунопрофилактики вирусных и бактериальных заболеваний у детей // автореферат. дисс. докт.мед.наук., М. – 2003. – 40 с.
4. Запруднов А.М. Перспективы применения рибомунила в педиатрической практике. Опыт применения рибомунила в России. – Киров. – 1996. – С. 9–11.
5. Казюкова Т.В., Китайгородский А.П., Мазурина Н.А. Применение ушных капель отипакс в терапии респираторных инфекций у детей раннего возраста // Педиатрия. – 1996. – № 5. – С. 64.
6. Лукина Н. Отипакс – эффективное средство при лечении отита // Медицинское обозрение. – 1996. – № 1. – С. 13–14.
7. Мышкин Е.Н. Оториноларингология для педиатра // М: ТОО Такт. – 1995. – 250с.
8. Пальчун В.Т., Крюков А.И., Кунельская Н.Л. и др. Острое воспаление среднего уха // Вестник оториноларингологии. – 1997. – № 6. – С. 8–11.
9. Прозоровская К.Н., Завгородная Е.Г., Чекидзе Н.Д. Основные принципы иммунокоррекции в оториноларингологии // Вестник оториноларингологии. – 1998. – № 1. – С. 47–50.
10. Самсыгина Г.А., Фитилев С.Б., Левин А.М. Новые подходы к лечению острых респираторных инфекций у часто болеющих детей (результаты многоцентрового исследования по программе ЧИБИС) // Педиатрия. – 2006. – №1. – С. 24–27
11. Тарасова Г.Д., Строганов В.П., Омельяновский В.В. Антибактериальная терапия воспаления среднего уха в детском возрасте // Вестник оториноларингологии. – 1997. – № 6. – С. 4–9.
12. Francois M. Efficacy and safety of phenasone–lidocaine eardrops in infants and children with congestine otitis // Ann Peditrique. – 1993. – № 7. – Р. 481–484.
13. Frist J.M. Les soins locaux en otоlogie. Que peut–on mettre dans une oreille? // Est Medecine. – 1987. –№ 7. – Р. 135–136.
14. Verleye M., Girard P., Gillardin J.M. Potentiation of local anesthesic action of lidocaine by phenasone // J. of neurochemistry. – 1993. № 61. – Р. 225–227.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Отит у детей
Отит у детей – воспалительное поражение наружного (наружный отит), среднего (средний отит) или внутреннего уха (лабиринтит). Отит у детей сопровождается острой болью и заложенностью в ухе, снижением слуха, истечением гноя, беспокойством ребенка, высокой температурой тела. Диагностика отитов у детей проводится детским отоларингологом на основании отоскопии, бактериологического посева из уха. Лечение отита у детей может включать антибактериальную терапию (местную и общую), физиотерапию, промывание среднего уха, при необходимости – парацентез барабанной перепонки, шунтирование барабанной полости.

Общие сведения
Воспалительные заболевания уха (отиты у детей) – наиболее частая патология в педиатрии и детской отоларингологии. В раннем детском возрасте отит переносят около 80% детей, а 7 годам – 90-95%. Течение и исход отита у детей может быть различным; довольно часто заболевание приобретает рецидивирующее течение, а в тяжелых случаях приводит к опасным отогенным осложнениям (отоантриту, параличу лицевого нерва, экстра- и субдуральным абсцессам, менингиту, энцефалиту, сепсису и др.). В четверти случаев отит, перенесенный ребенком в детском возрасте, служит причиной развития тугоухости у взрослых.

Причины
Причиной наружного отита у детей является инфицирование волосяных фолликулов хрящевого отдела наружного слухового прохода. К развитию инфекции предрасполагают ссадины и царапины наружного уха, сахарный диабет, гноетечение, сопровождающее средний отит у детей. Возбудителями наружного отита у детей чаще всего служат синегнойная палочка, кишечная палочка, протей, стафилококк; в 20% случаях – грибки.
Средний отит обычно выступает осложнением ОРВИ у детей (аденовирусной инфекции, гриппа), детских инфекций (кори, скарлатины, дифтерии). Нередко средний отит является спутником другой ЛОР-патологии детского возраста: аденоидов и аденоидитов, ринитов, синуситов, ангин, фарингитов, инородных тел уха, атрезии хоан и т. д. Со стороны наружного слухового прохода внедрение инфекции в среднее ухо возможно при травме барабанной перепонки. Средний отит может развиваться даже у новорожденных детей при инфицировании от матери, больной маститом, пиелонефритом, эндометритом и др. При микробиологическом исследовании отделяемого из уха чаще высевается пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк, грибковые возбудители.
Внутренний отит у детей чаще всего возникает как осложнение гнойного воспаления среднего уха или других бактериальных инфекций – гайморита, менингита и пр.
Частому возникновению отитов у детей способствует незрелость естественного иммунитета, недоношенность, гипотрофия, экссудативный диатез, аллергии, бронхолегочная патология, авитаминозы, рахит. Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Классификация
В зависимости от уровня воспаления различают наружный отит, средний отит и внутренний отит (лабиринтит) у детей. Нередко, начавшись в наружном ухе, воспалительный процесс распространяется на более глубокие отделы, т. е. наружный отит переходит в средний, а средний – во внутренний.
При наружном отите у детей поражается ушная раковина и наружный слуховой проход. Наружный отит у детей может протекать в двух формах – ограниченной (фурункул наружного слухового прохода) и диффузной (воспаление наружного уха на всем протяжении).
Течение среднего отита у детей может быть острым, рецидивирующим и хроническим. По характеру образующегося воспалительного экссудата острый средний отит у детей может быть катаральным или гнойным. Острый средний отит у детей проходит 5 стадий: острого евстахиита, острого катарального воспаления, доперфоративную стадию гнойного воспаления, постперфоративную стадию гнойного воспаления и репаративную стадию.
Формами хронического воспаления среднего уха у детей служат экссудативный средний отит, гнойный средний отит и адгезивный средний отит.
Лабиринтит может протекать остро или хронически; в форме серозного, гнойного или некротического воспаления; носить ограниченный или диффузный характер.
Симптомы отита у детей
Фурункул уха и диффузный наружный отит у детей проявляется повышением температуры тела и сильной локальной болью, которая усиливается при разговоре, пережевывании пищи, при надавливании на козелок. При осмотре обнаруживается покраснение слухового прохода, который за счет отека становится щелевидно суженным, регионарный лимфаденит.
Начало острого среднего отита у детей сопровождается резкой болью в ухе, высокой температурой тела (до 38-40 °С), снижением слуха, общей интоксикацией. Грудные дети становятся беспокойными, беспрерывно плачут, качают головой, прижимаются больным ухом к подушке, трут ушко рукой. Часто малыши отказываются от еды, поскольку сосание и глотание усиливают болевые ощущения. Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
После перфорации барабанной перепонки уменьшается боль, спадает температура, снижается интоксикация, но понижение слуха сохраняется. На данной стадии среднего отита у детей появляются гнойные выделения из уха (оторея). Вслед за прекращением экссудации все симптомы острого среднего отита у детей исчезают, происходит рубцевание перфорации и восстановление слуха. Острый средний отит у детей длится около 2-3-х недель. В детском возрасте нередко встречаются бурно протекающие и латентные средние отиты.
Рецидивирующие средние отиты у детей повторяются несколько раз в течение одного года после полного клинического выздоровления. Чаще всего новый эпизод заболевания возникает на фоне рецидивирующей пневмонии, вирусной инфекции, расстройств пищеварения, снижение иммунитета. Течение рецидивирующего отита у детей более легкое; сопровождается легкой болью, ощущением заложенности в ухе, слизистыми или слизисто-гнойными выделениями из уха.
Экссудативный средний и адгезивный отит у детей протекают со слабовыраженной симптоматикой: шумом в ухе и прогрессирующим снижением слуха.
Хронический гнойный средний отит у детей характеризуется наличием стойкой перфорации барабанной перепонки, периодическим или постоянным гноетечением и прогрессирующей тугоухостью. При обострении отита у ребенка происходит повышение температуры, появление признаков интоксикации, усиление выделений из уха и болевых ощущений. Заболевание встречается у половины взрослых, часто болевших отитом в детстве.
Осложнения
Осложнения отита у детей развиваются при поздно начатом или неправильном лечении, либо в случае крайне тяжелого течения инфекции. При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом.
К числу осложнений среднего отита у детей относятся поражения височной кости (зигоматицит, мастоидит), паралич лицевого нерва. При распространении инфекции вглубь черепа возможно возникновение внутричерепных осложнений – менингита, энцефалита, абсцессов мозга, сепсиса.
На фоне хронического течения среднего отита уже через несколько лет у детей может развиться стойкая тугоухость, связанная с рубцовыми процессами в барабанной перепонке и звуковоспринимающем аппарате. Это в свою очередь неблагоприятно влияет на формировании речи и интеллектуальное развитие ребенка.
Диагностика
Дети с начальными проявлениями отита часто попадают на прием к педиатру, поэтому крайне важно своевременно выявить ушную инфекцию и перенаправить ребенка на консультацию к детскому отоларингологу. Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение. При перфоративном среднем отите у детей берется экссудат для бактериологического исследования.
При рентгенографии височных костей может обнаруживаться снижение пневматизации полостей среднего уха. В диагностически неясных случаях проводится КТ височных костей. В случае рецидивирующего или хронического отита у детей важное значение приобретает исследование слуховой функции с помощью аудиометрии или акустической импедансометрии, определение проходимости слуховой трубы. При подозрении на развитие внутричерепных осложнений дети с отитом должны быть осмотрены детским неврологом.
Лечение отита у детей
При наружном отите у детей, как правило, ограничиваются консервативным лечением: тщательным туалетом уха, введением турунд со спиртовыми растворами, локальным инфракрасным облучением. Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
При среднем отите детям назначаются осмотически активные (феназон+лидокаин) и антибактериальные (содержащие рифампицин, норфлоксацин, ципрофлоксацин) ушные капли. Для уменьшения воспаления и снятия болевого синдрома используются анальгетики и НПВС. С целью купирования аллергического компонента показаны антигистаминные препараты. При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
При неперфоративном гнойном отите у детей возникает необходимость проведения парацентеза барабанной перепонки для обеспечения оттока гнойного секрета из барабанной полости наружу. Ведение отита у детей в постперфоративной стадии предполагает очищение наружного слухового прохода от гноя турундами, промывание среднего уха лекарственными препаратами.
После стихания острых явлений с целью улучшения функции слуховой трубы проводится продувание ушей по Политцеру, пневмомассаж барабанной перепонки. В комплекс лечебных мероприятий включают различные физиопроцедуры: УВЧ, УФО, СВЧ-терапию, лазеротерапию, электрофорез, ультрафонофорез.
При экссудативном отите у детей для удаления секрета может потребоваться проведение тимпанопункции, миринготомии, шунтирования барабанной полости, ревизионной тимпанотомии. Если консервативное лечение адгезивного среднего отита у детей оказывается неэффективным, а тугоухость прогрессирует, возможно выполнение тимпанопластики с протезированием разрушенной слуховой косточки.
Прогноз и профилактика
При типичном течении острого наружного и среднего отита у детей, а также своевременной комплексной терапии наступает выздоровление с полным восстановлением слуховой функции. При сохранении предрасполагающих причин возможно рецидивирующее и хроническое течение отита у детей с тяжелыми последствиями.
Профилактика отита у детей требует повышения общей резистентности организма, исключения травматизации наружного слухового прохода и барабанной перепонки посторонними предметами (ватными палочками, спичками, шпильками и пр.), обучение ребенка правильному сморканию. При выявлении у ребенка сопутствующих заболеваний ЛОР-органов необходимо их лечение, в т. ч. плановое хирургическое вмешательство (аденотомия, тонзиллэктомия, полипотомия носа и т. д.).
Не следует заниматься самолечением отита у детей; при жалобах, указывающих на воспаление в ухе, ребенок незамедлительно должен быть проконсультирован детским специалистом.


