Остеохондроз и сердцебиение
Влияет ли остеохондроз на появление болей в сердце и почему? Однозначный ответ — да. Главной причиной становится сдавление вертебральной или позвоночной артерии, которая проходит вдоль всего позвоночника и кардиального нерва. Вертебральная артерия снабжает кровью 25% мозговых клеток. Сдавление ее может произойти спастически сокращенными мышцами, остеофитами на телах позвонков в результате спондилеза. При этом повышается АД, и последующая перекачка крови из предсердий в желудочки происходит с повышенным усилием и нарушениями ритма.
Кроме того, развивается ишемия мозга, т.е. гипоксия, вызывающая спазм сосудов и мышц. Из-за этого нарушается центральная иннервация внутренних органов, в том числе и сердца. Таким образом, возникает нарушение сердечной деятельности с перебоями ритма. При этом чаще возникает тахикардия.
Околопозвоночные ткани воспаляются, переднекорешковые нервные окончания спинного мозга раздражаются. И если эти окончания иннервируют сердце, они могут вызывать аритмию. Все очень четко взаимосвязано. Количество импульсов от окончаний при воспалительных реакциях увеличивается и появляется зона патологических импульсов в дополнение к нормально работающему синусовому узлу. При этом сердцебиение при остеохондрозе с его частотой, ритмом и определенной последовательностью сокращений нарушается.
Аритмии чаще возникают при нарушенной осанке:
- сколиозы;
- сутулость в результате гиподинамий;
- длительные однообразные нагрузки;
- сидение в неудобной позе.
При появлении таких перебоев лечат не сердце, а позвоночник. Аритмии при остеохондрозах отличаются некоторыми проявлениями.
Симптомы аритмий при остеохондрозе
Основной симптом — кардиалгии и учащение сердцебиения, но все это часто нерезко выражено. К тому же налицо:
- напряжение и несильная боль между лопатками;
- ощущение удушья на вдохе;
- потливость и общая слабость;
- бледность лица, цианоз губ;
- ощущение внутреннего дискомфорта;
- приступы жара или разливающегося тепла с приступами сверлящей боли в грудине;
- временами приступообразное полуобморочное состояние с мельканием мушек перед глазами, головокружения;
- чувство замирания и усиления толчка в груди;
- онемение, слабость левой руки и особенно пальцев (мизинца).
Всегда отмечается усиление симптоматики в ночные часы, когда больной находится в постели, при движениях головы или рук (интересно то, что при ходьбе аритмий не бывает). Это состояние длительное, по несколько часов. Кардиопрепараты эффекта не дают и тахикардию не снимают. Иногда боли могут появляться в грудном верхнем наружном квадранте слева, который иннервируется корешками 5–7 позвонков шейного отдела, также затрагивается левая часть лица, рука и шея. Такие боли длительные, они держатся неделю, проведение ЭКГ изменений не отмечает.
Доказательством вертеброгенного происхождения сердечной боли в таких случаях, т.е. от остеохондроза, служит такой эксперимент: при боли в сердце вводится в качестве обезболивающего новокаин в зону 6, 7 шейного и 1 грудного позвонков. При этом боли прекращались. А при введении нового раздражающего вещества, даже в виде дистиллированной воды в те же точки, боли усиливались.
Также отличительной особенностью вертеброгенных кардиалгий является положительность симптома Нери: наклон подбородка к груди боли в сердце усиливает. Это показатель имеющейся межпозвонковой грыжи.
При пальпации позвонков отмечается усиление сердечных болей. При вертеброгенных кардиалгиях не бывает страха смерти и тревоги. Боли эти не угрожают жизни, часто они возникают во сне. Выраженность экстрасистолий при остеохондрозе может быть 3 степеней:
- слабая — несколько десятков лишних сокращений за сутки;
- средняя — несколько сотен;
- высокая степень — до 1000 и больше.
При ИБС боли более интенсивны и не такие длительные, они всегда связаны с физическим напряжением, но не зависят от нагрузки на позвоночник. Но остеохондроз и аритмия сердца имеют и обратную связь: гипертрофированные отделы сердца могут иметь нарушения ритма и по другим причинам. При этом происходит нарушение обменных процессов в средней части позвоночника ввиду нарушений общего кровообращения. Тогда симптомы остеохондроза усугубляются.
Как проявляется при данной патологии
Тахикардия при остеохондрозе шейного отдела вызывает болезненные ощущения в сердце, которые часто путают с патологиями органа.
Но симптомы остеохондроза можно отличить по таким особенностям:
- Неприятные ощущения беспокоят на протяжении нескольких недель и дольше.
- Боль постепенно нарастает, но через два или три дня становятся менее выраженной.
- Симптомы не опасны для жизни и не вредят сердцу.
- Даже несколько процедур электрокардиографии не выявляют нарушения.
- Больной находится в стабильном психоэмоциональном состоянии.
- Симптоматика нарастает, если позвоночник подвергается сильным нагрузкам.
- Употребление обезболивающих препаратов не приносит облегчения.

Сердце начинает болеть, если человек резко поворачивается, наклоняется, кашляет, подвергается физическим нагрузкам. Длительность приступа при этом равна примерно двадцати минутам. Тяжелые случаи отличаются тахикардией продолжительностью в несколько дней.
РЕКОМЕНДУЕМ: Последствия желудочковой экстрасистолии
Остальные проявления патологии сопровождаются симптомами остеохондроза, среди которых:
- дискомфорт во время движения, смены положения, ходьбы;
- отсутствие отклонений в состоянии сердца;
- уменьшение проявлений после употребления препаратов от остеохондроза;
- постоянные болезненные ощущения, если защемлена позвоночная артерия;
- усиление симптоматики при повышении давления на сосуды.
Увеличение частоты сокращений сердца при остеохондрозе шейного отдела позвоночника может сопровождаться проявлениями, связанными с давлением на нервные окончания и артерию. При этом:
- повышается температура тела;
- ощущается скованность в грудной клетке;
- нарушается координация, беспокоит головокружение, и возникают обмороки;
- беспокоят проблемы с дыханием;
- нарушается сон, больной быстро устает;
- в конечностях меняется температура;
- учащается мочеиспускание;
- болит шея.
Для облегчения состояния необходимо провести лечение.
Почему при шейном остеохондрозе появляется тахикардия?
Со временем ткани межпозвоночных дисков разрушаются. Это приводит к смещению позвонков в сторону околопозвоночных структур и образованию костных наростов на их теле (возникает компрессия кровеносных сосудов, нервных окончаний спинного мозга). Ухудшение кровообращения в шейном отделе позвоночника вызывает спазмы сосудов: повышается артериальное давление, увеличивается частота сокращений сердечной мышцы. Разрастаясь, остеофиты раздражают сдавленные нервные корешки, в результате чего появляются боли в груди (кардиалгический синдром). Внешне влияние дегенеративно измененных тканей позвоночника на сердце проявляется тахикардией. При прогрессировании заболевания (когда сформировалась протрузия или грыжа диска) давление на сосуды, а заодно и нагрузка на сердце увеличивается: возникает аритмия, экстрасистолия.
Взаимосвязь между кардиалгией и патологиями опорно-двигательного аппарата в шейном отделе подтверждена исследованиями одного из медицинских институтов. После того, как больным вводили новокаин в зону поврежденных позвонков, их состояние заметно улучалось: исчезали боли и восстанавливался нормальный ритм сердца. Если добавлялся новый раздражающий фактор (дистиллированная вода), пациенты жаловались на усиленное сердцебиение, болевые ощущения в груди. Это значит, что кардиалгию провоцировали импульсы, поступающие в сердечную мышцу от травмированных нервных корешков спинного мозга (характерно для шейного остеохондроза).
В ходе исследования также было выявлено следующее: при разрушительных процессах в позвоночнике сердечные боли бывают отраженными или возникают только в передней части грудной клетки (области проекции сердца). В основе такой кардиальной симптоматики при остеохондрозе лежат два патофизиологических синдрома:
- Компрессионный (появляются сердечные боли). Он обусловлен механическим сдавливанием, натяжением корешков и сосудов спинного мозга. При этом болевые спазмы в груди появляются из-за распространения импульсов в центр симпатической регуляции ритма сердца.
- Рефлекторный. Поврежденные нервные окончания спинного мозга не посылают достаточное количество импульсов в шейный отдел. Рецепторы, расположенные в нем, вызывают рефлекторное сокращение сердца (вегетативная иннервация), вследствие чего возникает кардиалгия, ускоряется пульс.
Защемление позвоночной артерии – одно из наиболее опасных последствий шейного остеохондроза. Она снабжает кровью и кислородом верхние отделы спинного и 30% головного мозга: ствол, затылочные доли, мозжечок, внутреннее ухо, продолговатый мозг. Ухудшение кровоснабжения этих зон приводит не только к осложнениям со стороны сердечно-сосудистой системы, но и вызывает проблемы с дыханием, грозит потерей слуха, зрения, утратой координации.
Применяемые методы диагностики
Для подтверждения диагноза обычно отдают предпочтение инструментальным методикам. Назначают рентгенографию позвоночника.

Если больной сделает УЗИ сердца и электрокардиографию, то процедуры покажут только наличие тахикардии и никаких других патологических изменений. С их помощью остеохондроз отличают от болезней структур сердца.
По результатам рентгенографии оценивают расположение патологического очага и тяжесть развития заболевания. Процедуру проводят в максимальном сгибании/разгибании. Это дает информацию о том, как позвонки двигают по отношению друг к другу.
Если они смещены больше, чем на два миллиметра, то это говорит о нестабильном состоянии.
Если подозревают наличие повреждений структуры позвоночного канала, то необходимо применение контрастного вещества. Оно облегчает визуализацию пространств спинного мозга.
В качестве альтернативы используют магнитно-резонансную и компьютерную томографию. С помощью первого исследования изучают состояние мягких тканей, а второе предоставляет информацию о костях. Эти методы предоставляют более подробные сведения, но их стоимость гораздо выше.
Лечение нарушений ритма сердца
Почему терапия аритмий считается одним из самых сложных разделов кардиологии? Как классифицируются аритмии? Какие группы лекарственных препаратов используются при лечении аритмий? Нарушения ритма сердца (аритмии) представляют собой один из самы
Почему терапия аритмий считается одним из самых сложных разделов кардиологии?
Как классифицируются аритмии?
Какие группы лекарственных препаратов используются при лечении аритмий?

Нарушения ритма сердца (аритмии) представляют собой один из самых сложных разделов клинической кардиологии. Отчасти это объясняется тем, что для диагностики и лечения аритмий необходимо очень хорошее знание электрокардиографии, отчасти — огромным разнообразием аритмий и большим выбором способов лечения. Кроме того, при внезапных аритмиях нередко требуется проведение неотложных лечебных мероприятий.
Одним из основных факторов, повышающих риск возникновения аритмий, является возраст. Так, например, мерцательную аритмию выявляют у 0,4% людей, при этом большую часть пациентов составляют люди старше 60 лет [1, 2, 4]. Увеличение частоты развития нарушений ритма сердца с возрастом объясняется изменениями, возникающими в миокарде и проводящей системе сердца в процессе старения. Происходит замещение миоцитов фиброзной тканью, развиваются так называемые «склеродегенеративные» изменения. Кроме этого, с возрастом повышается частота сердечно-сосудистых и экстракардиальных заболеваний, что также увеличивает вероятность возникновения аритмий [17, 18].
Основные клинические формы нарушений ритма сердца
- Экстрасистолия.
- Тахиаритмии (тахикардии).
- Наджелудочковые.
- Желудочковые.
По характеру клинического течения нарушения ритма сердца могут быть острыми и хроническими, преходящими и постоянными. Для характеристики клинического течения тахиаритмий используют такие определения, как «пароксизмальные», «рецидивирующие», «непрерывно рецидивирующие» [2].
Лечение нарушений ритма сердца
Показаниями для лечения нарушений ритма являются выраженные нарушения гемодинамики или субъективная непереносимость аритмии. Безопасные, бессимптомные или малосимптомные легко переносящиеся аритмии не требуют назначения специального лечения. В этих случаях основным лечебным мероприятием является рациональная психотерапия. Во всех случаях прежде всего проводится лечение основного заболевания.
Антиаритмические препараты
Основным способом терапии аритмий является применение антиаритмических препаратов. Хотя антиаритмические препаты не могут «вылечить» от аритмии, они помогают уменьшить или подавить аритмическую активность и предотвратить рецидивирование аритмий.
Любое воздействие антиаритмическими препаратами может вызывать как антиаритмический, так и аритмогенный эффект (то есть, наоборот, способствовать возникновению или развитию аритмии). Вероятность проявления антиаритмического эффекта для большинства препаратов составляет в среднем 40–60% (и очень редко для некоторых препаратов при отдельных вариантах аритмии достигает 90%). Вероятность развития аритмогенного эффекта составляет в среднем примерно 10%, при этом могут возникать опасные для жизни аритмии. В ходе нескольких крупных клинических исследований было выявлено заметное повышение общей летальности и частоты случаев внезапной смерти (в 2 — 3 раза и более) среди больных с органическим поражением сердца (постинфарктный кардиосклероз, гипертрофия или дилатация сердца) на фоне приема антиаритмических препаратов класса I, несмотря на то что эти средства эффективно устраняли аритмии [7, 8, 9].
Согласно наиболее распространенной на сегодняшний день классификации антиаритмических препаратов Вогана Вильямса, все антиаритмические препараты подразделяются на 4 класса:
I класс — блокаторы натриевых каналов.
II класс — блокаторы бета-адренергических рецепторов.
III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда.
IV класс — блокаторы кальциевых каналов.Применение комбинаций антиаритмических препаратов в ряде случаев позволяет достичь существенного повышения эффективности антиаритмической терапии. Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Следует отметить, что показаний для назначения так называемых метаболических препаратов пациентам с нарушениями ритма не существует. Эффективность курсового лечения такими препаратами, как кокарбоксилаза, АТФ, инозие-Ф, рибоксин, неотон и т. п., и плацебо одинаковы. Исключение составляет милдронат, препарат цитопротективного действия, имеются данные об антиаритмическом эффекте милдроната при желудочковой экстрасистолии [3].
Особенности лечения основных клинических форм нарушений ритма
Экстрасистолия
Клиническое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) наличие экстрасистолии не влияет на прогноз и не представляет опасности для жизни. У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
Как было уже отмечено, лечение экстрасистолии с помощью антиаритмических препаратов класса I C значительно увеличивает риск смерти. Поэтому при наличии показаний лечение начинают с назначения β-блокаторов [8, 17, 18]. В дальнейшем оценивают эффективность терапии амиодароном и соталолом. Возможно также применение седативных препаратов. Антиаритмические препараты класса I C используют только при очень частой экстрасистолии, в случае отсутствия эффекта от терапии β-блокаторами, а также амидороном и соталолом (табл. 3)
Тахиаритмии
В зависимости от локализации источника аритмии различают наджелудочковые и желудочковые тахиаритмии. По характеру клинического течения выделяют 2 крайних варианта тахиаритмий (постоянные и пароксизмальные. Промежуточное положение занимают преходящие или рецидивирующие тахиаритмии. Чаще всего наблюдается мерцательная аритмия. Частота выявления мерцательной аритмии резко увеличивается с возрастом больных [1, 17, 18].
Мерцательная аритмия
Пароксизмальная мерцательная аритмия. В течение первых суток у 50% больных с пароксизмальной мерцательной аритмией отмечается спонтанное восстановление синусового ритма. Однако произойдет ли восстановление синусового ритма в первые часы, остается неизвестным. Поэтому при раннем обращении больного, как правило, предпринимаются попытки восстановления синусового ритма с помощью антиаритмических препаратов. В последние годы алгоритм лечения мерцательной аритмии несколько усложнился. Если от начала приступа прошло более 2 суток, восстановление нормального ритма может быть опасным — повышен риск тромбоэмболии (чаще всего в сосуды мозга с развитием инсульта). При неревматической мерцательной аритмии риск тромбоэмболий составляет от 1 до 5% (в среднем около 2%). Поэтому, если мерцательная аритмия продолжается более 2 суток, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 недели в дозах, поддерживающих показатель международного нормализованного отношения (МНО) в пределах от 2 до 3 (протромбиновый индекс около 60%). Через 3 недели можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен продолжить прием антикоагулянтов еще в течение месяца.
Таким образом, попытки восстановления синусового ритма предпринимают в течение первых 2 суток после развития мерцательной аритмии или через 3 недели после начала приема антикоагулянтов. При тахисистолической форме сначала следует уменьшить ЧСС (перевести в нормосистолическую форму) с помощью препаратов, блокирующих проведение в атриовентрикулярном узле: верапамила, β-блокаторов или дигоксина.
Для восстановления синусового ритма наиболее эффективны следующие препараты:
- амиодарон – 300-450 мг в/в или однократный прием внутрь в дозе 30 мг/кг;
- пропафенон – 70 мг в/в или 600 мг внутрь;
- новокаинамид – 1 г в/в или 2 г внутрь;
- хинидин – 0,4 г внутрь, далее по 0,2 г через 1 ч до купирования (макс. доза – 1,4 г).
Сегодня с целью восстановления синусового ритма при мерцательной аритмии все чаще назначают однократную дозу амиодарона или пропафенона перорально. Эти препараты отличаются высокой эффективностью, хорошей переносимостью и удобством приема. Среднее время восстановления синусового ритма после приема амиодарона (30 мг/кг) составляет 6 ч, после пропафенона (600 мг) — 2 ч [6, 8, 9].
При трепетании предсердий кроме медикаментозного лечения можно использовать чреспищеводную стимуляцию левого предсердия с частотой, превышающей частоту трепетания, — обычно около 350 импульсов в минуту, продолжительностью 15–30 с. Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Постоянная форма мерцательной аритмии. Мерцание предсердий является наиболее часто встречающейся формой устойчивой аритмии. У 60% больных с постоянной формой мерцательной аритмии основным заболеванием являются артериальная гипертония или ИБС. В ходе специальных исследований было выявлено, что ИБС становится причиной развития мерцательной аритмии примерно у 5% больных. В России существует гипердиагностика ИБС у больных с мерцательной аритмией, особенно среди людей пожилого возраста. Для постановки диагноза ИБС всегда необходимо продемонстрировать наличие клинических проявлений ишемии миокарда: стенокардии, безболевой ишемии миокарда, постинфарктного кардиосклероза.
Мерцательная аритмия обычно сопровождается неприятными ощущениями в грудной клетке, могут отмечаться нарушения гемодинамики и, главное, повышается риск возникновения тромбоэмболий, прежде всего в сосуды мозга. Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Основным показанием для восстановления синусового ритма при постоянной форме мерцательной аритмии является «желание больного и согласие врача».
Для восстановления синусового ритма используют антиаритмические препараты или электроимпульсную терапию.
Антикоагулянты назначают, если мерцательная аритмия наблюдается более 2 суток. Особенно высок риск развития тромбоэмболий при митральном пороке сердца, гипертрофической кардиомиопатии, недостаточности кровообращения и тромбоэмболиях в анамнезе. Антикоагулянты назначают в течение 3 недель до кардиоверсии и в течение 3 — 4 недель после восстановления синусового ритма. Без назначения антиаритмических препаратов после кардиоверсии синусовый ритм сохраняется в течение 1 года у 15 — 50% больных. Применение антиаритмических препаратов повышает вероятность сохранения синусового ритма. Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Кроме амиодарона для предупреждения повторного возникновения мерцательной аритмии с успехом используются соталол, пропафенон, этацизин и аллапинин, несколько менее эффективны хинидин и дизопирамид. При сохранении постоянной формы мерцательной аритмии больным с тахисистолией для снижения ЧСС назначают дигоксин, верапамил или β-блокаторы. При редко встречающемся брадисистолическом варианте мерцательной аритмии эффективным может быть назначение эуфиллина (теопек, теотард).
Проведенные исследования показали, что две основные стратегии ведения больных с мерцательной аритмией — попытки сохранения синусового ритма или нормализация ЧСС на фоне мерцательной аритмии в сочетании с приемом непрямых антикоагулянтов — обеспечивают примерно одинаковое качество и продолжительность жизни больных [17].
Пароксизмальные наджелудочковые тахикардии
Пароксизмальные наджелудочковые тахикардии, встречающиеся гораздо реже, чем мерцательная аритмия, не связаны с наличием органического поражения сердца. Частота их выявления с возрастом не увеличивается.
Купирование пароксизмальных наджелудочковых тахикардий начинают с применения вагусных приемов. Наиболее часто используют пробу Вальсальвы (натуживание на вдохе около 10 с) и массаж сонной артерии. Очень эффективным вагусным приемом является «рефлекс ныряния» (погружение лица в холодную воду) — восстановление синусового ритма отмечается у 90% больных. При отсутствии эффекта от вагусных воздействий назначают антиаритмические препараты. Наиболее эффективны в этом случае верапамил, АТФ или аденозин.
У больных с легко переносящимися и сравнительно редко возникающими приступами тахикардии практикуется самостоятельное пероральное купирование приступов. Если в/в введение верапамила оказывается эффективным, можно назначить его внутрь в дозе 160–240 мг однократно, в момент возникновения приступов. Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Желудочковые тахикардии
Желудочковые тахикардии в большинстве случаев возникают у больных с органическим поражением сердца, чаще всего при постинфарктном кардиосклерозе [13, 14].
Лечение желудочковой тахикардии. Для купирования желудочковой тахикардии можно использовать амиодарон, лидокаин, соталол или новокаинамид.
При тяжелых, рефрактерных к медикаментозной и электроимпульсной терапии, угрожающих жизни желудочковых тахиаритмиях применяют прием больших доз амиодарона: внутрь до 4 — 6 г в сутки перорально в течение 3 дней (то есть по 20 — 30 табл.), далее по 2,4 г в сутки в течение 2 дней (по 12 табл.) с последующим снижением дозы [6, 10, 15, 16].
Предупреждение рецидивирования тахиаритмий
При частых приступах тахиаритмий (например, 1 — 2 раза в неделю) последовательно назначают антиаритмические препараты и их комбинации до прекращения приступов. Наиболее эффективным является назначение амиодарона в качестве монотерапии или в комбинации с другими антиаритмическими препаратами, прежде всего с β-блокаторами.
При редко возникающих, но тяжелых приступах тахиаритмий подбор эффективной антиаритмической терапии удобно проводить с помощью чреспищеводной электростимуляции сердца — при наджелудочковых тахиаритмиях — и программированной эндокардиальной стимуляции желудочков (внутрисердечное электрофизиологическое исследование) — при желудочковых тахиаритмиях. С помощью электростимуляции в большинстве случаев удается индуцировать приступ тахикардии, идентичный тем, которые спонтанно возникают у данного больного. Невозможность индукции приступа при повторной электрокардиостимуляции на фоне приема препаратов обычно совпадает с их эффективностью при длительном приеме [17, 18]. Следует отметить, что некоторые проспективные исследования продемонстрировали преимущество «слепого» назначения амиодарона и соталола при желудочковых тахиаритмиях перед тестированием антиаритмических препаратов класса I с помощью программированной электростимуляции желудочков или мониторирования ЭКГ.
При тяжелом течении пароксизмальных тахиаритмий и рефрактерности к медикаментозной терапии применяют хирургические способы лечения аритмий, имплантацию кардиостимулятора и кардиовертера-дефибриллятора.
Подбор антиаритмической терапии у больных с рецидивирующимим аритмиями
С учетом безопасности антиаритмических препаратов оценку эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают действенность назначения амиодарона в комбинации с β-блокаторами [17]. Если нет брадикардии или удлинения интервала РR, с амиодароном можно сочетать любой β-блокатор. У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов способствует значительно большему снижению смертности пациентов с сердечно-сосудистыми заболеваниями, чем прием каждого из препаратов в отдельности. Некоторые специалисты даже рекомендуют имплантацию двухкамерного стимулятора (в режиме DDDR) для безопасной терапии амиодароном в сочетании с β-блокаторами. Антиаритмические препараты класса I применяют только при отсутствии эффекта от β-блокаторов и/или амиодарона. Препараты класса I C, как правило, назначают на фоне приема бета-блокатора или амиодарона. В настоящее время изучается эффективность и безопасность применения соталола (β-блокатора, обладающего свойствами препаратов класса III).
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
С. М. Сорокoлетов, доктор медицинских наук, профессор
РГМУ, Медицинский центр Банка России, МоскваКак связан остеохондроз с тахикардией?
Остеохондроз проявляется по-разному. В частности, возникает учащенное сердцебиение, так как шейный отдел позвоночника пережимает кровеносные сосуды. Лечить нужно не только симптом – тахикардию, но и причину – остеохондроз.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Сегодня каждый второй житель планеты имеет проблемы с позвоночником. Одна из них – это остеохондроз, когда пережимаются сосуды спинного столба, а также проседают и крошатся позвонки. Так и до грыжи недалеко. Поэтому важно не только правильно поставить диагноз, но и заняться лечением причины всех проблем.
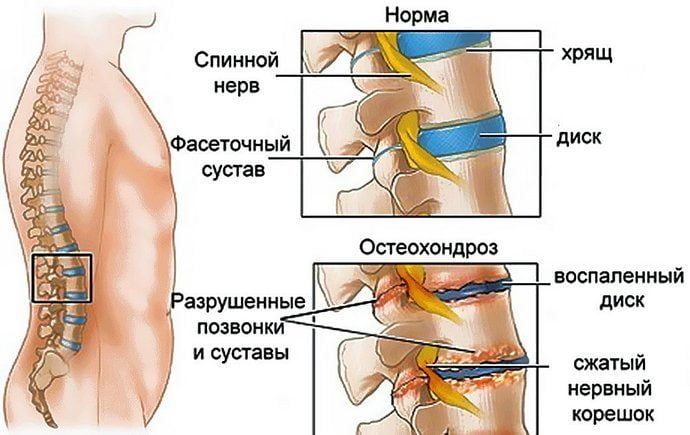
Как определить болезнь
Под остеохондрозом понимается разрушающее заболевание позвоночника, когда проседают позвонки, истончаются межпозвоночные диски. Если раньше считалось, что патология возникает только у пожилых людей, после пятидесяти лет, что она была связана с нарушением гормонального всплеска, то теперь страдают даже двадцатилетние молодые люди.
Проблема кроется в малоподвижном образе жизни, несбалансированном питании, отсутствии физической зарядки. Для лечения помимо лекарственных препаратов применяют частые прогулки, практикуются пробежки в удобное время дня. Разминка позвоночника, в частности, наклоны, повороты, как шейного, так и грудного, и поясничного отделов. Правильное питание. В пище должен присутствовать кальций и фосфор.
Люди, которые не тренируют костно-мышечный аппарат, входят в группу риска, так как мышечный корсет слабеет, развивается сутулость, ведущая к искривлению столба, так появляется проблема.
Выделим три типа болезни:
- Шейного отдела позвоночника;
- Грудного отдела;
- Поясничного.
Клиническое проявление разное, но симптомы примерно одинаковые. Это болезненность, напряженность мышц.
Как проявляется
Каждый вид имеет особенности. Обратим внимание на шейный отдел и грудной, так как именно здесь развивается тахикардия, вокруг которой и построена данная статья. Всему виной искривление позвоночника.
шейный остеохондроз сопровождается головными болями, мигренью, скачками давления, тахикардией, а грудной нарушает работу органов, расположенных в грудном отделе. Часты боли в сердце, отдаются они в лопатку и левую руку, возникает тахикардия, нарушается процесс глотания, появляется одышка, дыхание затруднено.
Так как не каждый в курсе того, что тахикардия и боли в спине связаны, то и лечат симптомы, но не саму болезнь.
Почему сердце бьется чаще?
Тахикардия – это следствие развития в шейном и грудном отделе позвоночника остеохондроза. Часто люди не понимают, что нужно лечить именно спину. Думают, что пульс повышается только из-за не натренированности организма. Но, со временем частота сердечных сокращений повышается даже при сидячем образе жизни.
Под тахикардией понимается увеличение пульса, то есть сердце бьется более девяноста ударов в минуту. Причем здесь позвоночник? Сейчас рассмотрим.
Так как болезнь спины приводит к тому, что стираются диски между позвонками, то расстояние между ними становится меньше. При запущенности болезни расстояние настолько маленькое, что нервные окончания и сосуды просто-напросто пережимаются. Именно этот процесс вызывает боли в спине, а также тахикардию.
Причем шейный остеохондроз чаще всего ведет к учащению сердцебиению, ведь именно здесь находится большое скопление сосудов и нервных окончаний.
Как бороться с проблемой?
Если врач поставил Вам диагноз тахикардия на фоне остеохондроза, тогда следует лечиться не только лекарствами, но и физическими упражнениями.
Понизить частоту пульса можно, принимая некоторые таблетки. Речь идет о циннаризине, пирацетаме, нитроглицерине, теобромине. Для того чтобы сердечная частота сокращений стала реже, можно выпить биспролол, или метопролол. Данные препараты не сказываются никак на давлении.
Для воздействия на первопричину заболевания следует подумать о своей шее. Так было бы правильно наладить улучшения в трех областях:
- Раскрепостить позвоночник, уменьшив ущемление;
- Наладить кровообращение в шейном отделе;
- Направить кровь к пораженным дискам.
Для этого важно делать массажи, упражнения, повороты и вращения головой. Больше двигаться, делая перерывы в сидячей работе.
Почему возникает тахикардия при остеохондрозе: методы диагностики, лечения и профилактики

Тахикардия — увеличение частоты сердечных сокращений от 90 ударов в минуту. Эта форма аритмии становится причиной частого обращения к кардиологам. Нередко после проведения ряда диагностических исследований врач направляет больного к неврологу или вертебрологу для дальнейшего лечения. У таких пациентов выявляется грудной или шейный остеохондроз, при котором часто возникает тахикардия и сопутствующие симптомы. Это учащенное сердцебиение, неприятные ощущения, чувство тяжести или боли в области сердца.
Особенности и причины проявления тахикардии при остеохондрозе
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. ” Читать далее.
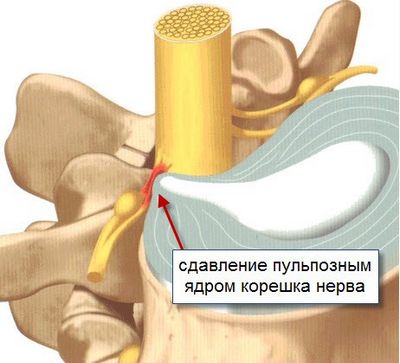
Патологии опорно-двигательного аппарата и учащенное сердцебиение связаны между собой или через ущемление спинальных нервов (спинномозговых корешков), или через их механическое повреждение. Во всех случаях причиной тахикардии становятся деструктивно-дегенеративные изменения хрящевых тканей межпозвонковых дисков.

В результате нестабильности шейных позвонков из-за их смещения относительно друг друга поражается блуждающий нерв. Наблюдаются следующие признаки его повреждения:
- раздражение нервных тканей;
- развитие вторичного воспалительного процесса;
- дегенеративные изменения на уровне клеток.
Все это провоцирует расстройство иннервации миокарда, приводящее к нарушению ритма сократительной активности. Но наиболее часто тахикардия возникает при грудном остеохондрозе, когда изменяется проходимость корешкового нерва. Помимо учащенного сердцебиения, пациенты жалуются врачу на сильные болезненные ощущения в кардиальной области, отдающие в левую руку.
Как шейный остеохондроз связан с тахикардией
Непосредственно миокард или коронарная кровеносная система иннервируется нервами, которые в шейном отделе позвоночного столба отсутствуют. Тем не менее, остеохондроз часто провоцирует тахикардию. Объясняется это расположением в области шеи десятой пары черепных нервов и блуждающего нерва, иннервирующего внутренние органы. Поэтому к появлению тахикардии при шейном остеохондрозе предрасполагают следующие факторы:
- истончение, уплотнение межпозвонковых дисков, что приводит к их смещению, сужению позвоночного канала и нарушению проходимости нервов, исходящих от головного мозга;
- сдавливание костными наростами, сместившимися дисками или мышечными спазмами позвоночной артерии, приводящее к ухудшению кровоснабжения головного мозга кислородом и питательными веществами;
- деформация шеи в результате формирования грыжевого выпячивания или протрузии;
- напряжение скелетной мускулатуры шейно-воротниковой зоны, провоцирующее стойкое ущемление черепных нервов.

Мышечные спазмы при шейном остеохондрозе стабильны, поэтому наблюдается постоянное расстройство кровоснабжения всех отделов головного мозга. Это приводит к нарушению регуляции работы всех систем жизнедеятельности, в том числе сердечно-сосудистой. Чтобы минимизировать последствия сужения позвоночной артерии, организму требуется больше усилий для сохранности кровоснабжения, что приводит к учащению сердцебиений.
Как остальные виды остеохондроза связаны с тахикардией
Если на начальном этапе развития грудного остеохондроза тахикардия является только одним из симптомов, то при отсутствии лечения происходит поражения непосредственно миокарда. Это обусловлено особенностями иннервации. В грудном отделе находятся спинномозговые корешки, которые иннервируют не только сердечную мышцу, но и всю коронарную систему. По кровеносным сосудам к миоцитам поступает кислород и питательные вещества. Расстройство иннервации может стать причиной ухудшения кровообращения, кислородного голодания клеток сердечной мышцы, а впоследствии и их гибели.
Ущемление корешковых нервов, расположенных в грудном отделе, рассогласовывает работу артериальных и венозных сосудов. При нормальном состоянии позвоночного столба они функционируют следующим образом:
- стенка артерии сокращается;
- формируется нервный импульс, который проходит по нервному волокну к вене;
- венозная сосудистая стенка сокращается.

Но при нарушении кровообращения расстраивается передача нервного импульса, поэтому сердце начинает биться быстрее до 90-120 ударов в минуту. Так развивается тахикардия, которую выделяют в первичный клинический признак. Вторичным проявлением считают ответную реакцию организма, возникающую при болевом синдроме. Она характерна не только для грудного, но и для пояснично-крестцового остеохондроза. При появлении боли в любой области спины, особенно на фоне асептического воспаления, в коре надпочечников вырабатывается большое количество биологически активных веществ. Они быстро проникают в кровеносное русло, вызывая частое сокращение сердечной мышцы.
Как выявить взаимосвязь заболеваний
Обнаружить тахикардию можно и самостоятельно. Для этого нужно взять секундомер, сесть и максимально расслабиться. Теперь следует сдавить самый крупный кровеносный сосуд (артерию), расположенный на внутренней поверхности левого запястья, засечь время и начать отсчитывать удары. Если их количество превысило 80 за 60 секунд, то это указывает на расстройство сердечного ритма.

А вот установить связь развития тахикардии с остеохондрозом любой локализации в домашних условиях не получится. Косвенным подтверждением становится ее появление в период рецидивов дегенеративно-дистрофической патологии. В таких случаях учащенное сердцебиение сопровождается острыми болями в шее или спине, ограничением движений и другими специфическими признаками остеохондроза.
Методы диагностики
То, что причиной тахикардии стал остеохондроз, нельзя определить с помощью внешнего осмотра пациента или описания им характерных симптомов. Врач выставляет диагноз на основании результатов рентгенографии, МРТ, КТ. Обязательно проводится ЭКГ для частоты и ритмичности сердечных сокращений, дифференциации тахикардии от других заболеваний сердечно-сосудистой системы. Также назначается эхокардиография (ЭхоКГ). Результаты этой диагностической методики помогают выявить внутрисердечные патологии или их исключить.
Высокоинформативной считается электрофизиологическое исследование сердца. Благодаря изучению распространения электрических импульсов по миокарду удается определить механизм учащения сердечных сокращений и проводимости сердца.
Рентгенография
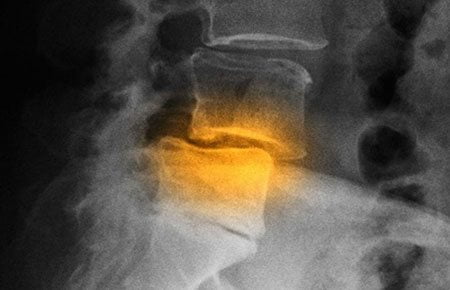
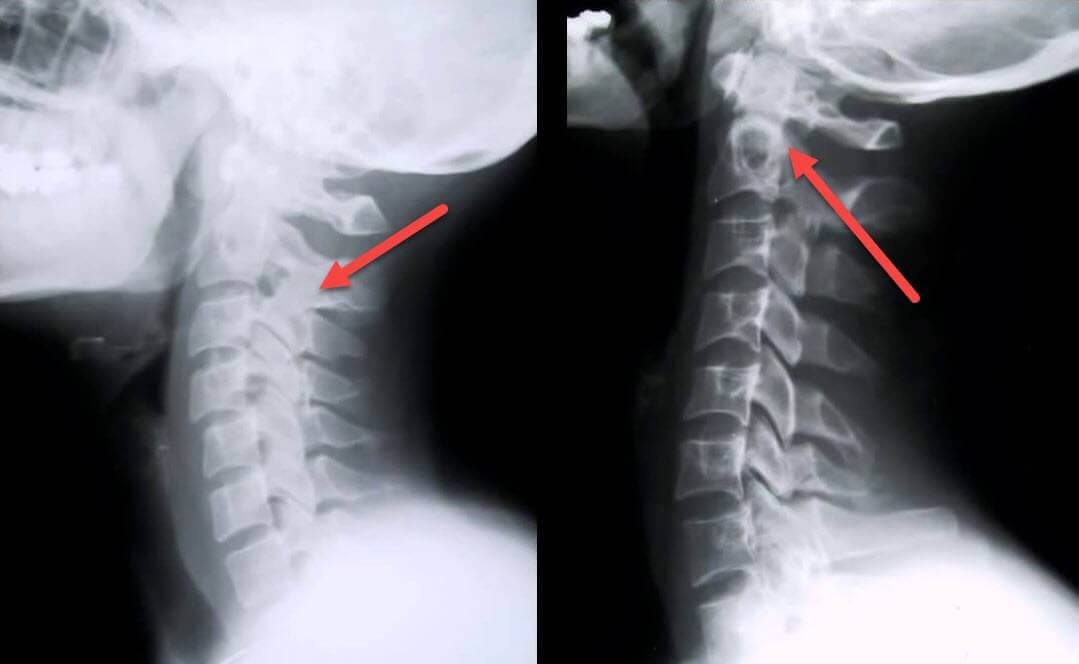
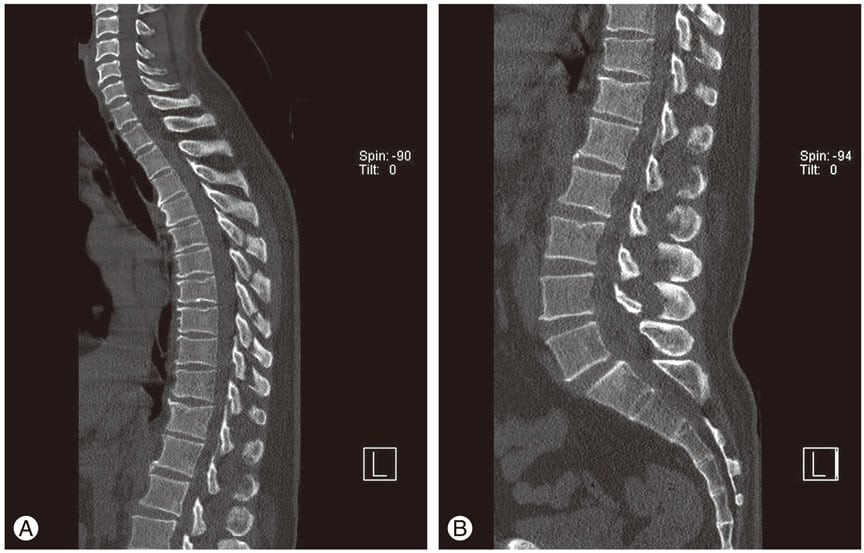
Рентгенологическое исследование — самый информативный метод диагностики остеохондроза. Если врач подозревает, что причиной тахикардии стало разрушение межпозвонковых дисков, то делаются снимки в двух проекциях. На них хорошо просматриваются все рентгенографические признаки остеохондроза. Это сформировавшиеся остеофиты, уменьшение расстояния между телами позвонков, истончение дисков.

Магнитно-резонансная томография
Пациентам нередко проводится МРТ сердца для выявления деструктивных изменений. А результаты магнитно-резонансной томографии позвоночника информативны в диагностике остеохондроза, особенно его возникших осложнений. К ним относятся протрузии и выпячивание межпозвонкового диска за границы позвоночного канала. Именно грыжи часто становятся причиной сдавливания спинномозговых корешков и (или) позвоночной артерии, провоцирующего тахикардию.
МРТ используется и для оценки состояния мышц, связок, чувствительных нервных окончаний и кровеносных сосудов, расположенных около поврежденных позвоночных структур. А проведение диагностической процедуры с контрастом позволяет выявить нарушение кровообращения в любой области тела.

К какому врачу обратиться
Большинство пациентов с жалобами на учащенное сердцебиение обращаются к кардиологу, а иногда и терапевту. Эти врачи назначают все необходимые диагностические исследования, в том числе рентгенографию. На основании ее результатов выставляется диагноз и больной направляется для дальнейшего лечения к вертебрологу или неврологу.

Что лечить в первую очередь
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Тахикардия при остеохондрозе — сопутствующее клиническое проявление, исчезающее после проведения адекватного лечения основного заболевания. При обострении поясничной патологии возникают «прострелы», а при рецидиве шейного заболевания человек страдает от головокружения и скачков артериального давления. Грудной остеохондроз, помимо тахикардии, клинически проявляется сильными болями в сердце, напоминающими приступ стенокардии. Поэтому улучшить самочувствие пациента можно только проведением одновременной терапии патологий.

Способы лечения
Для установления причины развития остеохондроза часто требуются консультации врачей узкой специализации. К проведению терапии могут привлекаться ревматологи, эндокринологи, травматологи, хирурги. Они определяют лечебную тактику, основываясь на степени тяжести остеохондроза, стадии его течения, особенностей симптоматики.
Медикаментозная терапия
Превышение частоты сердечных сокращений 110-120 ударов в минуту становится показанием для приема бета-адреноблокаторов Метопролола, Атенолола, Бисопролола и их структурных аналогов. Препараты не оказывают выраженного влияния на артериальное давление, что особенно актуально при остеохондрозе.

Нормализовать сердечный ритм иногда помогает курсовой прием седативных средств — Ново-Пассита, Тенотена, Персена, спиртовых настоек пустырника, валерианы, пиона.
Препараты для устранения клинических проявлений остеохондроза Терапевтическое действие лекарственных средств Нестероидные противовоспалительные средства с диклофенаком, кетопрофеном, мелоксикамом, нимесулидом, ибупрофеном Препараты не только устраняют боли, но и снижают выраженность воспалительной отечности. Именно она часто провоцирует ущемление кровеносных сосудов и спинномозговых корешков, приводит к учащению сердцебиения Миорелаксанты — Мидокалм, Сирдалуд, Толперизон, Баклофен Курсовой прием лекарственных средств способствует расслаблению напряженной скелетной мускулатуры. В результате исчезают болезненные мышечные спазмы, которые становятся причиной тахикардии Мази и гели с согревающим действием — Капсикам, Финалгон, Апизартрон, Випросал, Наятокс После нанесения наружных средств на кожу улучшается кровообращение, нормализуется микроциркуляция, исчезают мышечные спазмы Ортопедические средства
Ношение ортопедических воротников и других приспособлений позволяет стабилизировать диски и позвонки, предупредить их смещение и сдавление нервов и кровеносных сосудов. При грудном и пояснично-крестцовом остеохондрозе используются эластичные бандажи (корсеты). Они оснащены металлическими или пластиковыми вставками в виде колец, спиралей, пластин. Бандажи плотно облегают тело, а некоторые модели обладают согревающим, улучшающим кровообращение эффектом.
Для удержания в правильном положении шейных позвонков применяются обычно воротники Шанца. Они отличаются высотой и степенью фиксации, поэтому размер такого бандажа должен подбирать только вертебролог. Воротники надеваются на 2-3 часа в день и обязательно снимаются на ночь.

Ультразвуковое лечение
В подострый период и на этапе ремиссии пациентам показано 5-10 сеансов ультразвуковой терапии. Под его воздействием в области поврежденных позвоночных структур улучшается кровообращение. В мягкие и хрящевые ткани начинает поступать достаточное количество кислорода и питательных веществ, что положительно сказывается на их регенерации.
А с помощью ультрафонофореза обеспечивается поступление лекарственных веществ в пораженные связки, мышцы, диски в максимальной концентрации. При проведении процедур используются НПВС, анестетики, хондропротекторы, препараты с витаминами группы B.

Рефлексотерапия
В терапии остеохондроза, осложненного тахикардией, нередко применяется иглорефлексотерапия. Врач воздействует на акупунктурные точки небольшими металлическими, серебряными или золотыми иглами. Это приводит к расслаблению скелетной мускулатуры, улучшению лимфооттока, устранению сдавления артерий и спинномозговых корешков.
Одним из направлений рефлексотерапии является лечение медицинскими пиявками. Кольчатые черви устанавливаются на биоактивные точки, прокусывают кожу и впрыскивают в кровь слюну с высоким содержанием полезных веществ.

ЛФК и массаж
Пациентам с остеохондрозом и спровоцированной им тахикардией рекомендуются сеансы классического, точечного, вакуумного, сегментарного, шведского массажа. Процедуры не только оказывают общеукрепляющее и тонизирующее действие, но и становятся отличной профилактикой прогрессирования дегенеративно-дистрофической патологии.
Устранить все симптомы остеохондроза, укрепить мышцы спины помогают ежедневные занятия лечебной физкультурой и гимнастикой. Врач ЛФК подбирает упражнения индивидуально для пациента с учетом физической подготовки и выраженности клинических проявлений.
Хирургическое вмешательство
Показаниями к хирургическому вмешательству становятся неэффективность консервативной терапии в течение нескольких месяцев, быстрое прогрессирование остеохондроза. Операция проводится и при развившихся осложнениях — корешковом синдроме, дискогенной миелопатии, синдроме позвоночной артерии.
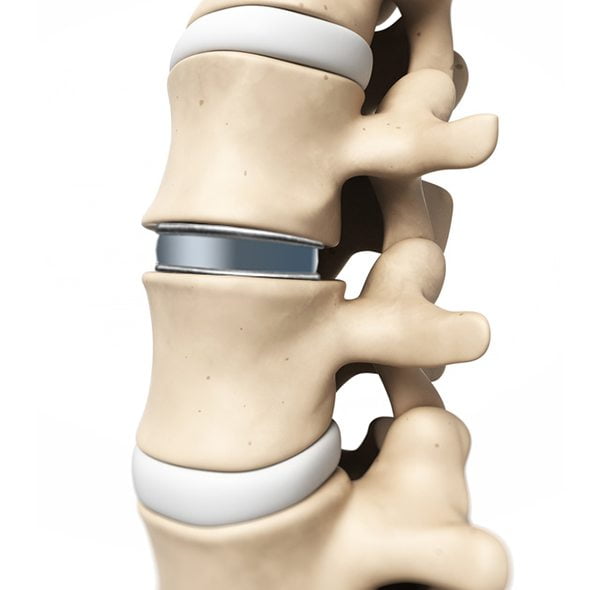
Тахикардию часто провоцирует межпозвоночная грыжа: ее удаляют иссечением выпячивания обычно вместе с разрушенным межпозвонковым диском с дальнейшей стабилизацией позвоночника или установкой имплантов.

Возможные осложнения
При остеохондрозе обычно отмечается развитие желудочковых видов нарушений ритма сердца, к которым относится и тахикардия. Ее предсердная пароксизмальная форма диагностируется редко. В основе патогенеза лежит органическое поражение сердечной мышцы в сочетании с остеохондрозом. При отсутствии лечения развивается синдром позвоночной артерии, который становится причиной нарушений мозгового кровообращения в вертебро-базилярном бассейне. А это приводит к снижению функциональной активности сердечно-сосудистой системы.
Профилактические меры и прогноз
Если остеохондроз, осложненный тахикардией, выявляется своевременно, то при проведении лечения прогноз на полное выздоровление благоприятный.
Не допустить его развития позволяет исключение факторов, приводящих к разрушению межпозвонковых дисков. Это длительное нахождение в одном положении тела, малоподвижный образ жизни или чрезмерная физическая активность.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
Тахикардия
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тахикардия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
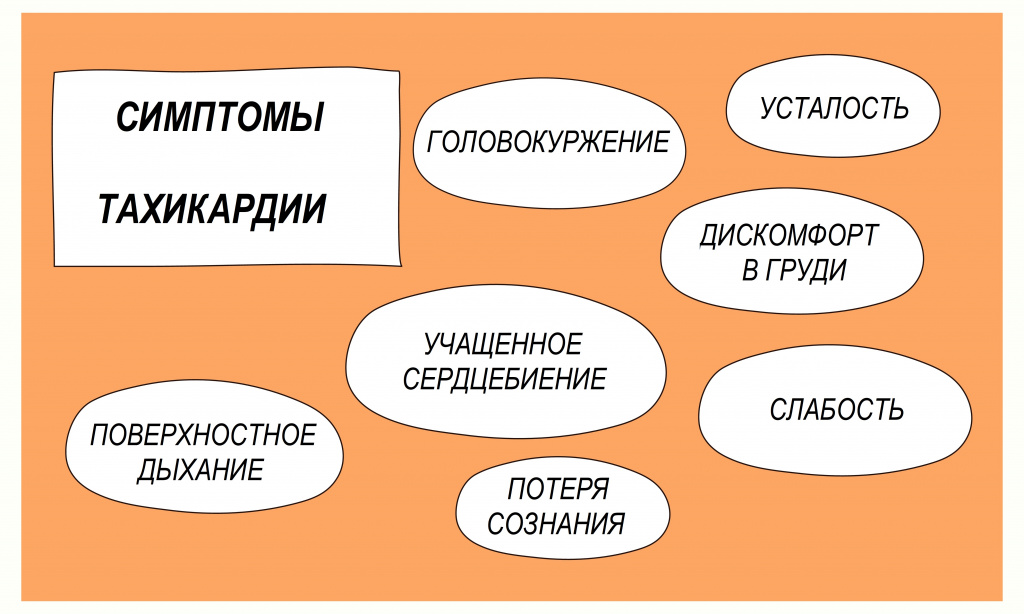
Тахикардия – состояние, при котором частота сердечных сокращений составляет более 100 ударов в минуту. Тахикардия не является самостоятельным заболеванием, а представляет собой симптом (проявление) некоторых заболеваний. Кроме учащенного сердцебиения это состояние характеризуется одышкой, слабостью, болью в груди, иногда потерей сознания.

Разновидности тахикардии
Одна из классификаций разделяет тахикардию на физиологическую и патологическую.Для физиологической тахикардии характерно отсутствие поражения сердечной мышцы и проводящих путей сердца. Такой вид тахикардии можно назвать компенсаторным, так как развиваются она в ответ на повышение потребности организма в кислороде, например, во время занятий спортом, психоэмоционального напряжения, нахождения на высокогорье и т.д.
Для физиологической тахикардии характерны следующие проявления:
- изменения частоты сердечных сокращений носят преходящий характер (не являются постоянными);
- присутствует очевидная связь с провоцирующим фактором (стрессом, сильным волнением, физическими нагрузками);
- по завершении действия провоцирующего фактора частота сердечных сокращений постепенно приходит в норму;
- отсутствуют патологии со стороны сердечно-сосудистой системы (например, врожденные пороки сердца, перенесенные инфаркты, поражения клапанного аппарата сердца и прочих нарушений ритма сердца).
- Гиперфункция щитовидной железы (гипертиреоз, тиреотоксикоз, диффузный токсический зоб).
- Заболеваний надпочечников с их гиперфункцией и, как следствие, повышенным выбросом адреналина в кровь.
- Поражения проводящих путей сердца вследствие перенесенного инфаркта, врожденной патологии клапанного аппарата сердца.
- Наличие анемии (снижения уровня гемоглобина крови).
- Поражения сердечной мышцы (например, миокардит, перикардит).
- Гормональная перестройка организма (беременность, климактерический период).
Дисфункция коры надпочечников, или болезнь Аддисона, при которой надпочечники не могут вырабатывать достаточное количество гормонов. Их дефицит приводит к тому, что почки начинают быстро выводить с мочой натрий и воду, возникает обезвоживание организма, нарушается водно-электролитный баланс, загущается кровь, замедляется циркуляция и кровоснабжение периферических тканей. На фоне этих изменений происходят патологические изменения сердечно-сосудистой системы.
При анемии увеличение числа сердечных сокращений обусловлено необходимостью поддерживать необходимый уровень кислорода в крови в условиях дефицита гемоглобина.
При снижении уровня гемоглобина увеличение частоты сердечных сокращений позволяет «прогонять» кровь с кислородом к тканям быстрее, что дает возможность частично поддерживать необходимый уровень оксигенации. Выделяют несколько видов анемий, в том числе связанных с патологией костного мозга (например, апластические анемии, лейкозы), с недостатком микроэлементов (железодефицитная, В12- и фолиеводефицитная анемии), анемии вследствие кровопотери (хронической и острой).
При подозрении на развитие анемии вследствие острой кровопотери необходимо незамедлительно обратиться за медицинской помощью.
Тахикардии беременных обусловлены как увеличением потребности организма матери и плода в кислороде, так и ростом потребления сывороточного железа, фолатов, цианокобаламина.
Тахикардия может развиться на фоне приема некоторых лекарственных препаратов, употребления кофе и кофеинсодержащих продуктов, энергетических напитков, содержащих таурин, табакокурения.
К каким врачам обращаться
При подозрении на патологию щитовидной железы или надпочечников нужно обратиться к эндокринологу. Для лечения состояний, связанных с нарушением работы сердца, – к кардиологу. При наличии анемии – к терапевту или гематологу. Беременные женщины наблюдаются в женской консультации, где врач – акушер-гинеколог может своевременно выявить патологию и назначить лечение.Диагностика и обследования при тахикардии
При обращении пациента с симптомами, характерными для тахикардии, необходимо выяснить, является ли тахикардия первопричиной ухудшения самочувствия, побудившей пациента обратиться к врачу, или она вторична и имеется основное заболевание.
При наличии подозрений на патологию щитовидной железы определяют в крови уровень гормонов щитовидной железы (Т3 – трийодтиронин, Т4 – тироксин и их свободные фракции) и уровень тиреотропного гормона.
Измерение содержания свободного трийодтиронина в сыворотке крови применяют при дифференциальной диагностике гипертиреоидных состояний, в качестве контрольного исследования при изолированном Т3-токсикозе, а также при мониторинге антитиреоидной терапии.
Тахикардия при остеохондрозе причины, способы диагностики и лечения
Тахикардия представляет собой учащение сокращений сердечной мышцы до 90 и более ударов за минуту. Один из часто встречающихся при остеохондрозе признаков. При развитии болезни возможны тяжелые осложнения, например инфаркт миокарда. Тахикардия при остеохондрозе требует комплексного лечения.

Когда возникает тахикардия при остеохондрозе
Тахикардия может развиться при здоровом сердце по причине развития остеохондроза. Чаще всего к увеличению количества ударов сердца в минуту приводят заболевания шейного или грудного отдела позвоночника.
Рядом с позвоночником располагается множество нервов и сосудов. Остеохондроз вызывает сдавливание нервных окончаний из-за смещения позвонков, что провоцирует нарушения в работе сердечно-сосудистой системы. Сердечная мышца чаще сокращается для прокачки крови по сдавленным венам. Биение сердца будет учащаться не только после физической активности, но и в состоянии покоя, при увеличении нагрузки на позвоночник из-за неудобной позы тела.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Разновидности тахикардии
В зависимости от клинических проявлений при остеохондрозе тахикардию подразделяют на:
- пароксизмальную — характеризуется резко возникающими и неожиданно затухающими приступами во время которых сердцебиение изменяется от 120 до 220 сокращений в минуту;
- непароксизмальную — выражается в постоянно увеличенном количестве ударов в минуту, приступ длится длительный промежуток времени.
С чем можно перепутать
Тахикардия может быть сопутствующим признаком не только остеохондроза, но и других заболеваний. Часто служит первым проявляющимся симптомом. При диагностировании важно определить причину возникновения тахикардии. Выделяют следующие факторы, способные спровоцировать учащение сердечного ритма:
- дисфункция эндокринной системы, повышенный гормональный фон вызывает нервозность, снижение массы тела, учащение сердечного ритма;
- анемия — малокровие вызывает повышение ударов сердца в минуту;
- пониженный уровень сахара в крови (гипогликемия) — падает температура, появляются мигрени, частый пульс, нервозность;
- сосудистая недостаточность провоцирует увеличение ударов сердца при шоковом состоянии, обильной потере крови;
- заболевания инфекционного характера, сопровождающиеся высокой температурой тела, например ангина;
- недостаточность надпочечников подразумевает слабый пульс, сильную утомляемость, ускоренный ритмом сердца;
- патологии нервной системы, например невроз, психоз;
- хронические болезни, поражающие дыхательные пути;
- физиологические причины, например сильная боль, высокая физическая нагрузка, стрессовые ситуации;
- синдром отмены, проявляющийся у людей, злоупотребляющих алкоголем — характеризуется учащенным биением сердечной мышцы, жаром, повышенным потоотделением, нарушением сна, высокой раздражительностью, нервозностью, возможны галлюцинации.
Как избавиться от тахикардии при остеохондрозе
Лечение проводится врачом после установки диагноза и причины возникновения. Если у пациента начался приступ, то следует принять следующие меры:
- требуется сделать глубокий вдох, затем задержать дыхание на несколько секунд, после следует медленный выдох, упражнение следует повторить несколько раз;
- следует умыться холодной водой, если больной не может сделать это самостоятельно, ему нужно помочь;
- обязательно требуется открыть окна в помещении;
- снять предметы одежды, которые мешают дыханию;
- при пульсе выше 120 ударов в минуту следует вызвать скорую помощь, во время ожидания которой пациенту нужен покой.
К какому врачу обращаться
Сопутствующие остеохондрозу симптомы, стадия его развития определяют специализацию врачей, которые будут заниматься лечением. Чаще пациента направляют к травматологу, вертебрологу. При наличии тахикардии в сочетании с остеохондрозом требуется обратиться к кардиологу. Врач соберет анамнез, назначит лабораторные и инструментальные исследования.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович
Способы лечения
В случае прогрессирования тахикардии при остеохондрозе требуется избавиться от причины возникновения симптома. Терапия зависит от стадии заболевания, имеющихся признаков. В комплексе с лекарствами используют методы консервативной терапии. В тяжёлых случаях назначают хирургическое лечение.
Медикаментозное лечение
При дегенеративном поражении позвоночника используют следующие препараты:
- нестероидные средства противовоспалительного характера уменьшают выраженность симптоматики, препятствуют дальнейшему развитию заболевания;
- миорелаксанты назначают для устранения напряжения в мышечных тканях;
- витамины группы В12 при остеохондрозе восстанавливают проводимость нервных окончаний, активизируют циркуляцию кровеносных телец;
- хондропротекторы для более быстрого восстановления хрящевых тканей;
- также используют средства для уменьшения частоты сокращений сердца.
Хирургическое лечение
При низкой эффективности медикаментозной терапии других способов лечения используют оперативное вмешательство:
- удаляют костные отростки и грыжи, которые сдавливают нервные корешки и артерии;
- заменяют межпозвоночный диск имплантом;
- стабилизируют положение позвоночника;
- реконструируют диск при помощи лазера;
- удаляют часть пульпозного ядра.
Консервативная терапия
Больному назначают точечный массаж для проработки глубоко расположенных мышечных тканей, дисков, а также ускорения процессов обмена. Лечебная физическая культура устраняет напряжение мышц, укрепляет ткани. Для ускорения кровообращения, стимуляции восстановления работоспособности паравертебральных мышц проводят электрофорез.
Страдания позвоночника или Мифы и правда об остеохондрозе

Некий терапевт с 50-летним стажем как-то заметил: «Когда начинал работать, на участке не было ни одного молодого пациента с остеохондрозом. А сегодня эта проблема чуть ли не у каждого второго из 30-летних».

Малоподвижный образ жизни, нарушения обмена веществ, травмы позвоночника, лишний вес, несбалансированное питание, длительное пребывание в неудобной позе, стресс, переохлаждение, курение — современные пути к хроническим дегенеративно-дистрофическим процессам в межпозвонковых дисках, а впоследствии — и в самих позвонках. Это и есть остеохондроз (от древнегреч. osteon — кость, chondros — хрящ).
Представления пациентов о распространенном заболевании комментирует ассистент кафедры травматологии и ортопедии БГМУ Евгений Жук.
Остеохондроз — болезнь, вызванная отложением солей в позвоночнике
Неверно. Межпозвонковый диск состоит из студенистого ядра, фиброзного кольца и покрывающего его сверху и снизу гиалинового хряща. При разрушении этих элементов нарушается баланс между нагрузкой на позвоночный столб и способностью ее переносить. В итоге позвонки начинают сдавливать прилежащие нервные, мышечные ткани, разрастаются по краям, образуя т. н. остеофиты, которые издают характерный хруст при движениях (пациенты ошибочно объясняют его «отложением солей»).
Если болят спина и шея, то это исключительно остеохондроз
Остеохондроз — не единственная причина боли в позвоночнике. Такой диагноз пациенты часто ставят себе сами. Однако кроме этой патологии, входящей в группу дегенеративно-дистрофических изменений позвоночника, есть еще остеоартроз, остеопороз, и дифференцировать можно только после комплексного обследования.
Дегенеративно-дистрофические изменения встречаются в 30–50% случаев у 30–40-летних, у 75–100% людей старше 40 лет.
Указанные патологические процессы составляют 20,4% в общей структуре инвалидности от заболеваний костно-суставной системы.
Длительная ходьба плохо сказывается на позвоночнике
Наоборот. Двигательная активность благотворно влияет на функционирование позвоночного столба: поддерживает тонус мышц, сохраняет межпозвонковую подвижность, стимулирует циркуляцию крови и обмен веществ. В прогрессировании болезни «виноваты» гиподинамия и длительное нахождение в одной, особенно неудобной, позе.
Другое дело, если много ходит человек с избыточным весом, носит тяжелое, — тогда позвоночник испытывает повышенную нагрузку.
Плоскостопие способствует развитию остеохондроза
Верно. Своды стопы, как и физиологические изгибы позвоночника, призваны амортизировать ударные нагрузки при ходьбе, беге, прыжках. Если стопа не обеспечивает должной защиты при взаимодействии с опорой, то позвоночный столб получает дополнительную нагрузку, что значительно ухудшает питание и функционирование его структур, ускоряет развитие заболевания.
Боль в спине — единственный симптом заболевания
Не совсем так. Как правило, пациенты жалуются на постоянные ноющие боли в спине, к которым нередко присоединяются онемение и чувство ломоты в конечностях. Со временем, если не лечиться, мышцы конечностей атрофируются, суставы позвоночника становятся менее подвижными, появляются спазмы мышц.
При остеохондрозе шейного отдела позвоночника (см. схему) могут болеть руки, голова. Развивается т. н. синдром позвоночной артерии (шум в голове, головокружение, мелькание «мушек» и цветных пятен перед глазами, жгучая пульсирующая головная боль). Такое острое состояние возникает из-за спазма артерии как ответ на воздействие костных разрастаний, а также из-за грыжи диска, артроза межпозвонкового сустава, как рефлекторная реакция на раздражение рецепторов позвоночника.
Если человек страдает коронарной или сердечно-мышечной патологией, то синдром позвоночной артерии усугубит течение.
При остеохондрозе грудного отдела беспокоит боль в грудной клетке (ощущение, будто туда воткнули кол) — в области сердца и других внутренних органов; при пояснично-крестцовом поражении — в пояснице (иррадиация в крестец, нижние конечности, иногда в органы малого таза).
Если развиваются осложнения остеохондроза (грыжи межпозвонковых дисков, костные разрастания, спондилолистез, спондилоартроз), то отмечается поражение нервных корешков — боль становится стреляющей, ухудшается чувствительность, в иннервируемых мышцах появляется слабость, снижается выраженность рефлексов.
Остеохондроз может вызывать нарушения функций самых разных органов и тканей
Верно. Еще Гиппократ учил, что все болезни человека связаны с позвоночником, ведь это своеобразный фундамент тела.
При остеохондрозе повышен риск нарушения кровообращения в мозжечковых, стволовых и затылочных отделах мозга. Появляется постоянная головная боль — вначале в затылке, затем распространяется на область темени и висков, усиливается при движениях шеи (чаще — утром). Пожилые люди при резком повороте головы могут потерять сознание. Этому предшествуют головокружение, шум в ушах, ухудшение зрения и слуха, тошнота, рвота.
Иногда возникает боль в области сердца — продолжительная, давящая, сверлящая. При остеохондрозе шейного отдела позвоночника, особенно в пожилом и старческом возрасте, нередко изменяются мягкие ткани — становятся более плотными.
Дегенеративные процессы в позвоночном столбе способны вызвать застойные явления в желудочно-кишечном тракте, нарушение деятельности бронхолегочной системы, что чревато воспалительными и другими недугами.
Вегетососудистая дистония, межреберная невралгия — следствия остеохондроза
Не совсем так. Остеохондроз может быть одной из причин (далеко не единственной) развития данных заболеваний. Когда «стираются» межпозвонковые диски и разрастаются остеофиты, то сужаются и деформируются межпозвонковые отверстия, канал позвоночной артерии, а это приводит к ущемлению различных структур. В частности, при сдавлении нервных корешков появляются признаки межреберной невралгии, а при сдавлении позвоночной артерии — такие же симптомы, как при вегетососудистой дистонии.
Вылечить остеохондроз невозможно
Действительно, структуры позвоночного столба, перенесшие дегенеративные изменения, нельзя полностью восстановить. Тем не менее адекватное комплексное лечение позволяет устранить симптомы заболевания, остановить развитие патологии и избежать осложнений.
При проблемах с межпозвонковыми дисками полезно прогревать больные места
Неверно. Температурные перепады, особенно экстремальные (например, поход новичка в баню), могут вызвать серьезное обострение. Умеренные тепловые процедуры применяются в комплексном лечении, однако их должен назначить врач.
Если при остеохондрозе шейного отдела выполнять круговые движения головой, самочувствие ухудшится
Верно. Указанные упражнения лучше делать для профилактики — они помогают сохранять амплитуду движений в межпозвонковых сочленениях. При выраженном остеохондрозе неосторожные круговые движения способны усугубить синдром позвоночной артерии, радикулопатию и др.
При лечении не обойтись без нестероидных противовоспалительных средств
Не совсем. В период ремиссии либо когда боль не сильная, проводится консервативная терапия (физио-, рефлексо- и мануальная); используются лечебная физкультура, тракционные методики. Медикаментозное лечение показано в период обострения и направлено на купирование боли, снятие воспалительного процесса и ускорение обменных процессов (внутримышечные или внутривенные инъекции).
Среди наиболее эффективных средств — нестероидные противовоспалительные препараты (НПВП), которые назначают для снятия воспаления и боли (мелоксикам, диклофенак, ибупрофен); при выраженной боли применяют новокаиновые блокады; стероидные препараты (эпидуральные, внутримышечные инъекции); НПВП в виде мазей, гелей и кремов с обезболивающим и раздражающим эффектом (диклофенак, фастум гель, найз, капсикам, финалгон); миорелаксанты — для снятия мышечных спазмов (мидокалм, сирдалуд); витамины группы В — для улучшения обменных процессов в позвоночнике (В1, В6, В12).
Остеохондроз может привести к тяжелым последствиям
Да. Вследствие сдавления спинного мозга или нервных корешков остеохондроз способен вызвать паралич, при ущемлении позвоночной артерии — потерю сознания.
У лучшить состояние помогают упражнения на «вытягивание» позвоночника
Вытяжение, или тракция, позволяет увеличить межпозвонковое пространство, снять боль и восстановить анатомически правильную форму позвоночника. Однако следует правильно рассчитать индивидуальную нагрузку. «Перебор» может привести к рефлекторному сокращению паравертебральных мышц и ухудшить состояние.
Лечить остеохондроз вправе только травматолог-ортопед
Неверно. Большинство пациентов наблюдаются у невролога, при значительной выраженности патологии — у нейрохирурга либо ортопеда-вертебролога.
Назначать медикаментозную терапию для купирования обострения может также участковый терапевт.
Елена Клещенок
Медицинский вестник, 11 сентября 2014