Спинальные двигательные автоматизмы
Мы уже говорили об оральных физиологических рефлексах новорожденных, а в этой статье речь пойдет о спинальных безусловных рефлексах, которые иначе называются двигательными автоматизмами.
Наибольшее диагностическое значение имеют следующие физиологические рефлексы:
Хватательный рефлекс у новорожденных (рефлекс Робинсона)
Рефлекс Робинсона как бы продолжает рефлекс Бабкина Если прикоснуться к ладони малыша пальцем, он захватывает его, сжимая свою руку в кулак так сильно, что его можно приподнять в воздух. Это так называемый рефлекс Робинсона.
Есть и нижний рефлекс – при надавливании на стопу пальцем на основания 2и 3 пальца, пальцы ноги согнутся в сторону подошвы.
Хватательный рефлекс Робинсона угасает к 3-4 месяцам, к году его не должно быть. После исчезновения рефлекса Робинсона ребенок может сам сознательно захватывать предмет руками.
Рефлекс асимметричен, снижен или отсутствует при парезе обеих рук, при ДЦП, при родовой травме, при патологии шейного отдела позвоночника;
Рефлекс Моро у новорожденных
Этот спинальный физиологический рефлекс вызывается тремя способами:
- возьмите ребенка на руки, быстро опустите его вниз на 30-40 см, а затем поднимите вверх на то же расстояние;
- активно ударьте по поверхности, на которой лежит ребенок , расстояние от головы по обе стороны должно быть 20-30 см;
- аккуратно, но быстро распрямите его ножки
Ответ на эти действия будет состоять из 2-х фаз рефлекса:
- Первая фаза – младенец откидывается назад, его плечи разворачиваются сзади и руки разводятся в стороны.
- Вторая фаза – руки младенца возвращаются в исходное положение (рефлекс объятия)
Рефлекс Моро ослабевает к 2-3 месяцам.
Асимметрия рефлекса встречается при переломе ключицы и парезе руки.
Ослабление рефлекса при кровоизлиянии в мозг.
Рефлекс отсутствует при парезе обеих рук, отеке мозга и церебральных повреждениях
Рефлекс Бауэра (рефлекс ползания)
Рефлекс Бауэра – также относится к спинальным автоматизмам. Он заключается в следующем: если ребенка положить на живот и создать опору для его подошв, он будет отталкиваться от этой опоры и ползти вперед. Иногда малыш пытается ползти и без опоры.
Рефлекс ползания оформляется на 3-4 день жизни, может сохраняться до 4 месяцев. Если есть патология со стороны центральной нервной системы, рефлекс ползания может сохраняться до 1 года.
Ослаблен рефлекс или становится асимметричен при травмах спинного мозга; у детей, родившихся в асфиксии и при внутричерепных кровоизлияниях.
Рефлекс выпрямления и рефлекс опоры
Если ребенка поднять за подмышки, он сгибает ноги в тазобедренном и коленном суставах. Если же его поставить на поверхность, он разогнет ножки, выпрямит тело и шею и встанет на полную стопу на полусогнутых ногах.
Этот рефлекс отсутствует при повышенном тонусе и детском церебральном параличе.
Рефлекс автоматической ходьбы новорожденных.
Автоматическая ходьба является продолжением рефлексов выпрямления и опоры и также контролируется спинным мозгом. Если малыша, стоящего на поверхности, наклонить вперед и сместить центр тяжести тела, то он станет начнет идти, руки при этом двигаться не будут. Если происходит перекрещивание ножек во время ходьбы на уровне голени или стоп – это не является патологией, так как в первые полтора месяца повышенный тонус приводящих мышц бедра является нормальным явлением.
Рефлекс отсутствует) при спастическом парезе, ДЦП, гипертонусе.
Защитный рефлекс.
Если ребенка выложить на живот, он рефлекторно повернет голову в сторону. Рефлекс появляется с первых часов жизни и позволяет ему дышать даже в «неудобном» положении.
Угнетение симптома происходит при поражении ЦНС. В связи с тем, что малыш не может повернуть голову, он может задохнуться.
Если ребенок в положении лежа на животе запрокидывает голову или поднимает ее, это свидетельствует о вероятности ДЦП.
Безусловные рефлексы новорожденного

Новорожденный малыш лишь кажется беспомощным маленьким комочком, на самом деле природа позаботилась о нем и снабдила рядом врожденных безусловных рефлексов, призванных защищать и оберегать его. О чем же говорят эти забавные реакции тела и зачем они нужны? Объясняет кандидат медицинских наук Елена Борисовна Мачнева.
Какими бывают рефлексы
Некоторые рефлексы угасают очень быстро, другие сохраняются на протяжении более длительного периода — и это абсолютно нормально. Родителям важно знать сроки проявления и угасания безусловных рефлексов, но, в любом случае, без регулярных осмотров невролога малышу не обойтись.

Все безусловные рефлексы новорожденного педиатры – неонатологи разделяют на три основные группы:
- Обеспечивающие общую нормальную жизнедеятельность (дыхательный, сосательный, глотательный, а также спинальные рефлексы);
- Направленные на защиту детского организма от внешних воздействий яркого света, холода, жары и других раздражителей;
- «Временные» рефлексы — например, рефлекс задержки дыхания, необходимый для продвижения по родовым путям матери.
Самые важные безусловные рефлексы малыша — это оральные рефлексы. Именно они позволяют ребенку добывать себе еду.
Сосательный рефлекс проявляется сразу после рождения — при условии, что ребенок здоров. Малыш обхватывает губами сосок, палец, соску и ритмично их посасывает — примерно так с точки зрения физиологии выглядит обычный процесс кормления. Угасать сосательный рефлекс начинает примерно к году, и постепенно исчезает лишь к 1,5-3 годам. Специалисты считают, что таким образом природа сама определила оптимальный срок для окончания грудного вскармливания.

Хоботковый рефлекс. Стоит легко коснуться губ малыша, и они смешно выпячиваются в трубочку — совсем как хобот у слоненка, — в этот момент непроизвольно сокращается круговая мышца рта.
Ладонно-ротовой рефлекс — попробуйте нажать большим пальцем на ладошку малыша — он откроет ротик.
Спинальные рефлексы — набор реакций, отвечающих за состояние мышечного аппарата. Это двигательные рефлексы, регулируемые спинным мозгом. При их участии наше тело принимает разные позы и перемещается в пространстве.
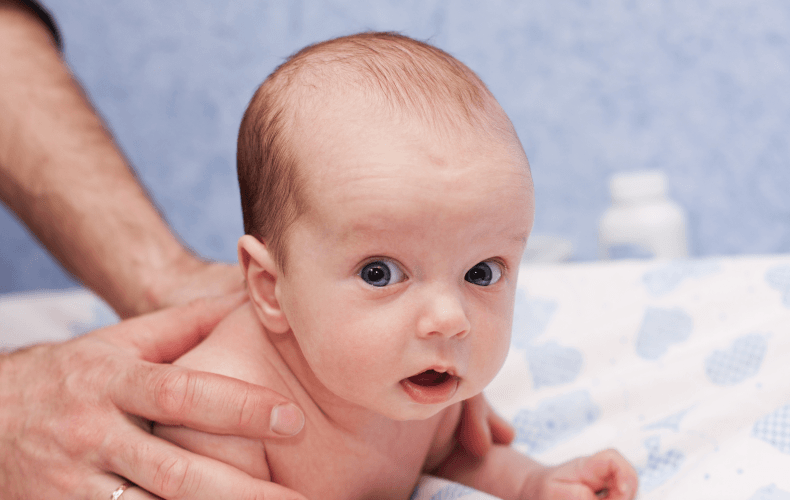
Верхний защитный рефлекс. Этот рефлекс проявляется сразу же после рождения, если ребенок здоров. Если новорожденного малыша положить на живот: сразу же в сторону поворачивается головка, а малыш пытается ее приподнять. Так кроха восстанавливает доступ воздуха в дыхательные пути.
Поисковый рефлекс — если тронуть уголок рта малыша, он поворачивает голову к раздражителю.
Хватательный — вложите малышу палец в руку, и он крепко сожмет кулачок, да так, что его легко можно будет приподнять!
Рефлекс Бабинского. Смысл в том, что если погладить края подошвы снаружи, то пальчики раскрываются в виде веера, а стопы при этом сгибаются с тыльной стороны. Врач оценивает энергичность и симметрию движений.

Рефлекс опоры и автоматической ходьбы. Этот рефлекс подготавливает малыша к ходьбе. Опустите малыша ножками на пол, и он будет стоять, опираясь на стопу, а если наклонить вперед — начнет «переступать ножками».
Рефлекс ползания. Положите малыша на животик и прикоснитесь своими ладонями к его подошвам. Он тут же оттолкнется от опоры и продвинется вперед.
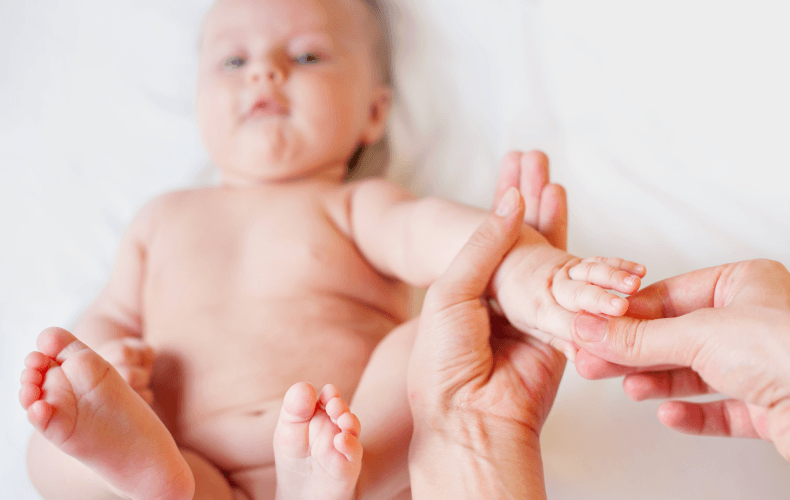
Рефлекс Галанта. Заключается в том, что, если провести пальцем вдоль позвоночника малыша сверху вниз, отступив от него 1 см слева — малыш выгнет спинку вправо и разогнет левую ножку, проделайте тоже самое с правой стороны — малыш выгнет спинку влево, и разогнет правую ножку. Врач оценивает симметричность отзыва на рефлекс.
Рефлекс Переса. Положите малыша на животик и проведите пальцем по позвоночнику, двигаясь от копчика к шее и слегка надавливая на позвонки. В ответ малыш поднимет голову и таз, прогнет спину и согнет ноги в коленях. При этом он может закричать, помочиться или покакать. Рефлекс помогает врачу оценить работу спинного мозга.

Рефлекс Моро. Это защитный рефлекс. Проверить его можно множеством способом, например, уронить игрушку рядом с ребенком, резко приподнять нижнюю половину его тела за ножки, хлопнуть по пеленальному столику, на котором лежит кроха. В ответ на это малыш сначала разведет ручки в стороны, разожмет кулачки и выпрямит согнутые ноги. А через 2−3 секунды ручки либо вернутся в исходное положение, либо кроха обнимет себя ими. Сохраняется до 3-4 месяцев. Если малыш без видимой причины часто разводит ручки или его движения асимметричны, на это нужно обратить внимание.

Рефлекс Магнуса-Клейна, или Асимметричный рефлекс. Если повернуть головку ребенка вправо, он разогнет правую руку и правую ногу и согнет левую руку и левую ногу — встанет в «позу фехтовальщика». Рефлекс координирует работу глаз и мозга и способствует развитию вестибулярного аппарата.
Симметричный рефлекс. Аккуратно нагните головку малыша так, чтобы подбородок коснулся груди: ручки тут же согнутся, а ножки разогнутся. Если головку разогнуть, все будет наоборот: ручки разогнутся, а ножки согнутся. Готовьте ребенка к осознанному ползанию.
Лабиринтный тонический рефлекс. Вызывается изменением положения головы крохи в пространстве. В положении «лежа на животе» голова крохи падает на грудь или запрокидывается назад, спина выгибается, руки прижимаются к груди, пальцы сжимаются в кулачки, ножки сгибаются в коленях и прижимаются к животу. Через несколько минут ребенок начинает выполнять плавательные движения, которые переходят в спонтанное ползание.
Какие существуют разновидности спинальных рефлексов

У каждого человека имеются рефлекторные реакции спинного мозга, другое их название двигательные автоматизмы. Еще с самого рождения ребенок начинает осваивать навыки данных рефлексов. Не стоит вдаваться в медицинские термины, так как информация направлена на широкие массы. Простыми словами руководит всем этим действием человеческий мозг.
Спинномозговые рефлексы
Рефлексы спинального автоматизма осуществляются рефлекторными дугами сегментарного направления.
Спинальные рефлексы делятся на ряд специальных:
- Миотатические предусматривают виды деятельности человека, направленные на работу и движение мышц. По этой причине сухожилия могут сгибаться и разгибаться. Она предусматривает при напряжении сгибательных мышц, расслабление разгибательных.
- Кожных рецепторов так же зависит от силы суммации.
- Висцеромоторные они отвечают за двигательную способность мышц грудины, брюшинной стенки и разгибательных спинных мышц.
- Вегетативные способствуют двигательной работе человеческих органов и работе сосудов.
Рефлексы произвольных движений
Произвольно-двигательный считается самым сложным в системе спинальных рефлексов.
Основу навыков произвольного движения составляет гамма-афферентная рефлекторная система.
В некоторых случаях при получении травмы у человека может наступить спинальный шок. Во время этого процесса все рефлекторные центры нарушают свою работу и перестают поставлять сигналы к движению.
Восстанавливаются они после перенесенного шока у всех по-разному, например обезьянам достаточно двух-трех дней, у человека же восстановление занимает несколько недель, а иногда и месяцев.
Рефлексы спинального автоматизма у новорожденных
Рефлекс Робинсона или хватательный рефлекс
Он заключается в том, что если поднять палец вверх малыш ухватится за него своими ручками, это и есть хватательный метод Робинсона.
Данный вид навыка новорожденного постепенно угасает к 3−4 месяца и уже к году ребенок не должен его иметь. В это время появляются сознательные действия.
Метод Робинсона может быть ассиметричным, сниженным или его может вообще не существовать в некоторых случаях, а это:
- парез двух рук;
- проблемы опорно-двигательного аппарата связанные;
- травмирование при родах;
- заболевания позвоночника в шейном его отделе
Рефлекс Моро у грудных детей
Этот спинальный рефлекс вызывается следующими действиями:
- если взять на руки малыша и резко опустить вниз, затем так же быстро поднять вверх.
- ребенок лежит на кровати, если с обеих сторон от головы на расстоянии 20−30 см резко стукнуть.
- быстро распрямить ножки малыша.

В этих случаях действия грудничка будут исходить из двух фаз:
- малыш откидывается назад и разводит руки.
- руки новорожденного возвращаются в первоначальное положение, этот навык так же называют объятьями.
Этот вид может исчезнуть к трем месяцам.
Асимметрия наблюдается при травме рук или при повреждении ключицы. При мозговом кровоизлиянии он может ослабнуть. Отсутствие данного навыка наблюдается при удалении обеих рук, детском параличе или при повреждении мозга.
Рефлекс ползания по Бауэру
Этот рефлекс так же относится к спинальным автоматизмам. Если подставить ладонь к стопам ребенка он начнет отталкиваться и совершать характерные движения, которые помогут ему впоследствии в ползании. Это и есть навык ползания.
Этот вид формируется уже впервые дни жизни малыша. К 4 месяцам он формируется окончательно и пропадает. Но при нарушениях ЦНС данный спинальный рефлекс может не пропадать до 12 месяцев жизни грудничка.
При спинномозговой травме данный навык не может быть выполнен в полной мере.
Рефлекс выпрямления и опоры
При поднятии ребенка и опускании его на твердую поверхность, он станет выпрямлять ноги и отталкиваться от поверхности.
Если у ребенка повышен тонус или имеется паралич, то данный навык не проявляется.
Рефлекс автоматической ходьбы новорожденных
Если создать ребенку опору и наклонить его вперед, он автоматические начнет делать шаги в этом направлении. Если при ходьбе ноги малыша переплетаются это совершенно нормально, так как мышечный тонус в первые 1,5 месяца у ребенка повышен.
Данный навык может отсутствовать при вышеперечисленных заболеваниях.
Защитный рефлекс
При укладывании малыша на животик он автоматически поворачивает свою головку в сторону, так как с прямой головой ему будет трудно дышать. Данный рефлекс спинального автоматизма вырабатывается в самые первые жизненные часы новорожденного.
Отсутствие данного действия свидетельствует о детском церебральном параличе.
Наш организм полон загадок и новых открытий. Это удивительный мир человеческой физиологии.
Рефлексы новорожденного: норма и патология

Рефлексы представляют собой определенные (стереотипные, ожидаемые) реакции организма на воздействие раздражителей. Контролируются такие реакции нервной системой. Помимо нервной системы в их образовании участвуют также кожные рецепторы и мышцы.
Все рефлексы можно разделить на две большие группы — врожденные и приобретенные. Врожденные рефлексы присущи организму с самого рождения, тогда как приобретенные требуют определенного научения.
Зная, какими именно должны быть реакции здорового новорожденного на тот или иной раздражитель, врач-невролог легко может заподозрить патологию и вовремя направить маленького пациента на дополнительное обследование и, при необходимости, на лечение.
Какие бывают рефлексы у новорожденных
Только что появившийся на свет малыш еще ничего не умеет, у него присутствуют лишь безусловные рефлексы. Но уже в течение первых месяцев жизни на базе этих безусловных рефлексов начнут формироваться сложные произвольные рефлекторные реакции. К году нервная деятельность малыша эволюционирует настолько, что он окажется способен к выполнению сложнейших для его возраста задач.
Существует несколько классификаций физиологических рефлексов новорожденных. Мы остановимся на одной из них.
1-я группа рефлексов — оральные автоматизмы (связанные с поиском пищи)
- Хоботковый рефлекс: быстрый удар пальцами по губам новорожденного вызывает вытягивание губ вперед. Этот рефлекс сохраняется у младенца до 2-3 месяцев, а далее угасает.
- Поисковый рефлекс: при поглаживании ребенка в области угла рта губа опускается, голова отклоняется в сторону раздражителя, а язык поднимается. При надавливании на середину верхней губы произойдет открытие рта и разгибание головы. При надавливании на середину нижней губы голова согнется, а нижняя челюсть опустится. Поисковый рефлекс сохраняется у здорового младенца до 3-4 месяцев, а затем угасает.
Асимметрия рефлекса — односторонний парез лицевого нерва. Рефлекс отсутствует — двусторонний парез лицевого нерва, поражение ЦНС (центральной нервной системы).
Важно
Этот рефлекс лучше проверять у голодного ребенка. Особенно ярко он проявляется за полчаса до кормления.
Важно
Рефлекс должен быть с двух сторон симметричен (то есть одинаков). Проявление рефлекса лишь с одной стороны говорит обычно об одностороннем поражении лицевого нерва. Полное отсутствие рефлекса — двусторонний парез лицевого нерва или поражение ЦНС. Ребенок с такими нарушениями должен быть в срочном порядке углубленно обследован детскими неврологами.
- Сосательный рефлекс: при введении предмета в рот ребенка появляются характерные ритмичные сосательные движения. Рефлекс в норме сохраняется до 3-4 лет. Нереализованная своевременно потребность в сосании может проявиться грызением ногтей и сосанием пальцев у ребенка в дальнейшем. Профилактикой подобных расстройств является полноценное длительное грудное вскармливание.
Важно
Сосательный рефлекс отсутствует при одно- или двустороннем поражении лицевых нервов, поражении ЦНС, тяжелых соматических патологиях, у глубоко недоношенных младенцев.
2-я группа рефлексов — ладонные автоматизмы
- Верхний хватательный рефлекс: при надавливании на ладони новорожденного он крепко обхватывает пальцы.

- Рефлекс Робинсона (направлен на определение тонуса флексоров): когда малыш обхватил пальцы, его можно приподнять вверх. Рефлекс сохраняется до 3-4 месяцев, а затем трансформируется в произвольный навык захватывания и удерживания предметов.
Важно
При парезах рук рефлекс ослаблен или отсутствует, при поражении ЦНС может быть усилен. Сохранение рефлекса у детей старше 5 месяцев говорит о поражении ЦНС.
- Рефлекс Бабкина: при нажатии на ладони новорожденного большими пальцами он поворачивает голову и открывает рот. Рефлекс исчезает к 3 месяцам.
Важно
Отсутствие рефлекса с одной стороны может говорить о периферическом парезе руки или лицевого нерва. Симметричное отсутствие или вялость рефлекса может говорить о поражении ЦНС.
- Рефлекс Моро (рефлекс планирования). Его можно увидеть при целом ряде воздействий. Например, хлопок по пеленальному столику или резкое опускание малыша приведет к тому, что малыш разведет руки в разные стороны и раскроет кулачки, а затем вернет в исходное положение. Рефлекс хорошо выражен до 5 месяцев, затем угасает.
Важно
При периферическом парезе руки рефлекс может быть асимметричным. Ослабление или усиление наблюдается при поражении ЦНС. Каждый конкретный случай нужно рассматривать отдельно в совокупности с оценкой остальных рефлексов.
3-я группа рефлексов — стопные рефлексы
- Нижний хватательный рефлекс (рефлекс Верхома): при легком надавливании на подошву новорожденного у основания между вторым и третьим пальцем пальцы сгибаются. Рефлекс постепенно угасает к 3-4 месяцам.

- Рефлекс Бабинского: при раздражении кожи на подошве стопы происходит тыльное сгибание и веерообразное расхождение пальцев ноги. Сохраняется до двухлетнего возраста, а затем угасает.
Важно
Появление рефлекса Бабинского во взрослом возрасте указывает на тяжелое поражение ЦНС.
4-я группа рефлексов — вертикальные рефлексы
- Рефлекс опоры и выпрямления. Новорожденный ребенок, конечно же, не готов стоять самостоятельно, но если держать его у опоры, он выпрямляет туловище и стоит на полусогнутых ногах на полной стопе. В дальнейшем на базе этого рефлекса будут формироваться шаговые движения. Угасает рефлекс к 2 месяцам.
- Автоматическая ходьба: если новорожденного в вертикальном положении у опоры слегка наклонить вперед, он будет делать шаговые движения. Рефлекс угасает к 2 месяцам.

Важно
У ослабленных и недоношенных новорожденных, а также у новорожденных с родовыми черепно-мозговыми травмами рефлексы опоры и ходьбы могут быть ослаблены и/или отсутствовать полностью. У детей с поражением ЦНС рефлексы сохраняются намного дольше положенного срока.
5-я группа рефлексов — в положении на животе
- Защитный рефлекс: лежащий на животе новорожденный автоматически поворачивает голову набок, чтобы не задохнуться.
Важно
У детей с поражением ЦНС рефлекс может отсутствовать. За положением головы нужно непрерывно следить, чтобы ребенок не задохнулся.

- Рефлекс ползания (рефлекс Бауэра): если лежащему на животе новорожденному дать опору для пяток, он будет делать характерные ползательные движения. К реальному ползанию это отношения пока не имеет. Рефлекс угасает после 4 месяцев.
Важно
У ослабленных детей ползание может быть не выражено. При травмах спинного мозга рефлекс может быть асимметричен. При поражении ЦНС сохраняется намного дольше положенного срока.
- Рефлекс Галанта: при раздражении кожи на спине вдоль позвоночника новорожденный изгибает спину в противоположную от раздражителя сторону, при этом распрямляется нога. Рефлекс угасает к 4-му месяцу жизни.
Важно
Рефлекс отсутствует или слабо выражен при поражении спинного мозга. При поражении ЦНС сохраняется намного дольше положенного срока.
- Рефлекс Переса: при проведении снизу вверх пальцем по остистым отросткам позвонков малыш кричит, приподнимает голову, разгибает туловище, при этом сгибает верхние и нижние конечности. Рефлекс угасает к 4 месяцам.
Важно
Проверка этого рефлекса болезненна для младенца, поэтому нужно его исследовать только в том случае, если есть реальная необходимость.
Как можно понять из всего вышеизложенного, проверка рефлексов имеет крайне важное значение в комплексной оценке неврологического статуса новорожденного. Конечно, провести такое исследование под силу только неврологу, специализирующемуся на работе с детьми первого года жизни и детьми раннего возраста. Своевременное выявление нарушений позволяет вовремя предпринять меры по их устранению. Вот почему так важно не игнорировать плановые неврологические осмотры, даже если на родительский взгляд кажется, что с ребенком все в порядке.
Спинальная мышечная атрофия: что это такое и как ее вылечить
О спинальной мышечной атрофии у детей говорят все чаще, обычно — в контексте появления долгожданных лекарств против нее. Можно ли спасти всех больных и что для этого требуется?
Что такое СМА?
Спинальная мышечная атрофия (СМА) — это целая группа наследственных, генетических заболеваний, при которых страдают двигательные нейроны передних рогов спинного мозга. Из-за мутации в гене SMN1 у больных СМА снижена выработка SMN-белка, без которого нейроны разрушаются и перестают передавать сигналы от мозга к мускулатуре. В результате у человека постепенно атрофируются мышцы конечностей, головы и шеи.
Как правило, болезнь проявляет себя вскоре после рождения, но иногда мягкие ее формы могут стать заметны только в зрелом или даже пожилом возрасте. И все же обычно СМА болеют дети, и диагноз часто означает раннюю смерть.
Какой тип СМА самый опасный?
Существует 5 основных типов спинальных мышечных атрофий. Каждый из них имеет свои особенности, в том числе – симптомы и время манифестации.
- Нулевой тип — самый скоротечный. Мать может заметить наличие признаков болезни у плода еще до родов, когда ребенок начинает меньше шевелиться в утробе. У новорожденных с этой формой СМА наблюдаются пороки сердца, они очень слабы, не реагируют на раздражители, не могут сосать грудь и умирают от невозможности дышать к 6 месяцам.
- Первый тип (болезнь Верднига–Хоффмана) — почти такой же тяжелый, его часто объединяют с нулевым. Признаки заболевания становятся заметны еще до достижения ребенком возраста 6 месяцев. Раньше дети с этой формой СМА в половине случаев не доживали до двух лет.
- Второй тип (болезнь Дубовица) — менее тяжелая форма, начинает проявляться после 6–7 месяцев жизни. Если дыхательные мышцы не затронуты, прогноз может быть благоприятным, однако такие больные не способны ходить.
- Третий тип (болезнь Кюгельберга–Веландер) — самая легкая форма СМА у детей, первые симптомы возникают после 18 месяцев. Дети с этим диагнозом могут научиться стоять и ходить сами, но в будущем для передвижения им может понадобиться коляска.
- Четвертый тип — это СМА взрослых, ею страдают люди старше 35 лет. Болезнь сопровождается слабостью, снижением рефлексов, невозможностью ходить без поддержки.
Во многом тяжесть и скорость развития болезни определяется количеством у ребенка копий гена SMN2, он почти идентичен гену SMN1 и может в некоторой степени компенсировать его поломку.
Высокая смертность в случае отсутствия раннего лечения характерна только для СМА нулевого и первого типов. Большая часть пациентов с другими типами атрофий доживает до взрослого возраста. Четвертый тип, затрагивающий взрослых, на продолжительность жизни значительного влияния не оказывает.
- СМА с респираторным дистресс-синдромом. Диагностируется рано, в первый год жизни, и отличается серьезными проблемами с дыханием.
- Болезнь Кеннеди, или спинально-бульбарную мышечную атрофию. Эта форма опасна только для мужчин, манифестирует у взрослых.
- Дистальную СМА, при которой поражения ограничиваются кистями, ступнями, предплечьями и голенями.
Почему именно я? Как часто врачи ставят страшный диагноз
Обычно тип наследования СМА у детей — аутосомно-рецессивный. Некоторые, более редкие виды СМА, имеют другой тип наследования, а могут вообще не передаваться следующим поколениям. Это значит, что ребенок может заболеть только в том случае, если у обоих родителей есть поломанный ген, ответственный за синтез соответствующего белка. И даже тогда вероятность болезни составляет лишь 25%. Еще в четверти случаев ребенок вообще не унаследует мутаций, и в половине — сам станет бессимптомным носителем.
Согласно последним данным, в среднем дефектные гены, вызывающие мышечную атрофию, можно найти у каждого пятидесятого новорожденного, что не так мало, как хотелось бы. Сегодня среди 10 тысяч младенцев СМА диагностируют хотя бы у одного. Не зря эта болезнь является одной из ведущих причин детской смертности, связанных с генетическими нарушениями.

Когда стоит заподозрить неладное? Симптомы болезни
СМА первого типа может стать заметна почти сразу после рождения. Младенцы с этой тяжелой патологией:
- имеют слабые ручки и ножки;
- не могут поднять голову, не сидят без опоры (здоровый малыш начинает учиться держать голову в 1–1,5 месяца, сидеть, когда его подтягивают за руки, – в 6 месяцев);
- мало двигаются, например, не могут перевернуться со спины на живот к 4–6 месяцам, а лежа на животе, не опираются на руки и не способны ползти или брать игрушку одной рукой, перенося вес на другую;
- имеют трудности с глотанием;
- не могут глубоко дышать (проблемы с дыханием у детей с СМА — основная причина смерти).
Дети с СМА первого типа сначала могут выглядеть совершенно здоровыми. Однако со временем родители замечают, что ребенок мало двигается, быстро набирает вес, ему все труднее держать игрушки. Так как начинать лечить мышечную атрофию нужно как можно раньше, появление любых описанных симптомов — повод немедленно обратиться к врачу-неврологу.
Дети с СМА второго типа начинают отставать в развитии после 6–7 месяцев. Симптомы могут развиться еще позже, но обычно — до достижения ребенком 18 месяцев жизни. Дети с этой формой спинальной атрофии:
- могут сидеть без посторонней помощи, но не могут стоять или ходить (большинство здоровых детей уже умеют ходить в 1–1,2 года);
- страдают от дрожи в пальцах и руках, что мешает им брать и удерживать игрушки;
- могут иметь сколиоз, проблемы с суставами;
- часто страдают от хронического кашля, в том числе спровоцированного инфекциями.
СМА третьего типа возникает к 1,5–2 годам, иногда — в позднем детстве или в подростковом возрасте. Ее основные признаки:
- трудности со вставанием из сидячего положения;
- проблемы с равновесием;
- трудности при беге или подъеме по ступенькам;
- легкая дрожь в пальцах;
- усугубление симптомов со временем, нарастающая слабость при хождении.
Взрослые, столкнувшиеся с СМА четвертого типа, как правило, жалуются на:
- слабость в руках и ногах;
- трудности при ходьбе;
- непроизвольное подергивание мышц.
Эта форма СМА также способна прогрессировать, но почти никогда не затрагивает мускулатуру, отвечающую за дыхание, а потому не составляет угрозы жизни.
Может ли болезнь пройти сама по себе?
СМА — это расстройство, вызванное специфической мутацией в геноме. Оно всегда имеет прогрессирующий характер и не может пройти со временем, так как наша ДНК не способна починить сама себя, избавившись от нежелательных элементов кода.
Лечение СМА. Спинраза — это единственная надежда?
До недавнего времени вылечить СМА было невозможно, и все действия сводились к поддержанию жизни и улучшению ее качества. Для этого, например, используются специальные упражнения и приборы, призванные помочь двигаться и дышать, в том числе — зонды для кормления.
Настоящим прорывом стала разработка первого эффективного лекарства против спинальной мышечной атрофии. Препарат Спинраза (нусинерсен) был одобрен в США в 2016 году, а в России — в 2019-м. Он направлен на лечение всех типов СМА и подходит для пациентов всех возрастов. В основе — небольшие последовательности нуклеотидов, позволяющих синтезировать белок SMN на базе другого, схожего гена в нашей ДНК — SMN2. Препарат вводят в спинномозговую жидкость. Одной инъекции недостаточно. Чтобы защитить нейроны, лекарство нужно использовать регулярно: несколько раз в первый год жизни, и каждые 4 месяца — после.
В прошлом году в России стал доступен Рисдиплам. Он, как и Спинраза, воздействует на прочтение гена SMN2, но его можно пить в виде таблеток, что гораздо удобнее.
Третий препарат против СМА — Золгенсма (онасемноген абепарвовек), в нашей стране пока не зарегистрирован. Его применяют у детей до 2 лет. Внутри лекарства — аденовирусный вектор (оболочка вируса), который доставляет в нейроны работающий ген SMN1, после чего клетки начинают синтезировать нужный им белок (ДНК ребенка при этом никак не изменяется). Так как это средство генной терапии, для полного выздоровления хватает всего лишь одной дозы лекарства, в чем его значительное преимущество.
Сколько стоит лечение и когда его не поздно начать?
Основная проблема в лечении СМА сегодня — это крайне высокая стоимость лекарств. Так, одна доза Спинразы обходится в 6–8 млн рублей, и, хотя она входит в перечень жизненно необходимых и важнейших лекарственных препаратов, добиться ее получения в России непросто. При этом эффект от приема теряется, если пропускать положенные дозы. То же самое можно сказать и о Рисдипламе, годичный курс которого обойдется примерно в 250 млн рублей. Золгенсма в России и вовсе недоступна, а ее стоимость поражает воображение — за один укол нужно отдать $2,2 млн.
Ситуация для больных детей усугубляется в связи с тем, что лечить СМА нужно на ранних стадиях, так как из-за болезни нейроны отмирают постоянно, день за днем. Если ребенок болен СМА первого типа, у него есть в запасе около двух лет, у маленьких пациентов с другими формами болезни времени для лечения чуть больше, но прогноз тем лучше, чем раньше начата терапия. И все же на сегодняшний день прогресс в лечении СМА очевиден. Этот диагноз – больше не приговор, а в будущем спасительные лекарства, несомненно, будут становиться все эффективнее и дешевле.
Самое частое из редких: что нужно знать о СМА

Фото с сайта hellohope.com
Частота заболевания
СМА – одно из самых часто встречающихся заболеваний из орфанных (редких), болеет один новорожденный на 6000-10000 .
Причина СМА
СМА – наследственное заболевание, оно связано с мутациями в гене SMN1.
Чтобы болезнь проявилась, носителями мутации в этом гене должны быть оба родителя. Рецессивный ген СМА имеет примерно каждый 40-й. Вероятность рождения больного ребенка от двух носителей – 25%, с такой же вероятностью ребенок двух носителей не будет иметь генной поломки. Ещё в 50% случаев он будет носителем СМА, но сам не заболеет.
В редких случаях (менее 2%) больные дети рождаются в семьях, где носителем является только один родитель. У второго родителя мутация гена происходит при закладке яйцеклетки или сперматозоида.
Что повреждается в результате мутации
Из-за дефектного гена в организме нарушается выработка белка SMN – протеина выживаемости мотонейронов. Без этого белка мотонейроны – нервные клетки спинного мозга, отвечающие за координацию движений и мышечный тонус – отмирают, сигнал в мышцы ног, спины и отчасти рук не идёт.
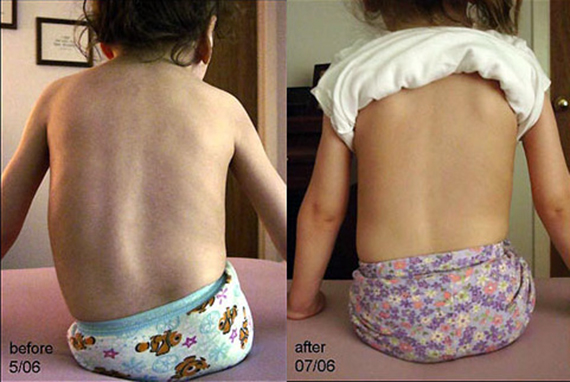
Без необходимого тонуса мышцы постепенно атрофируются. Отсутствие мышц пресса и спины приводит, кроме прочего, к обширным искривлениям позвоночника, а они – к проблемам с дыханием, которые из-за слабых мышц и так есть.
Болезнь может проявляться с первых месяцев жизни или в более позднем возрасте.
Изображение с сайта bfm.my
От чего зависит степень тяжести болезни
За выработку белка SMN отвечают два гена – SMN1 и SMN2.
При этом SMN1 – основной «заказчик» данного белка, а SMN2 – дополнительный, он вырабатывает белок в количестве, недостаточном для нормальной работы организма. В случаях, когда в геноме человека SNM1 отсутствует, SNM2 начинает выполнять замещающие функции, но никогда не может полностью восполнить недостачу.
Копий SMN2 в геноме бывает до восьми. От имеющегося у человека числа копий SMN2 и зависит тяжесть состояния больного. Такой сложный механизм болезни приводит к тому, что СМА имеет несколько форм, и состояние больных – очень разное.
Какие формы СМА существуют?
Существует 4 типа СМА, различающиеся степенью тяжести и возрастом, в котором впервые проявляется заболевание.
СМА I, болезнь Верднига-Гоффмана. Самая тяжёлая форма болезни, проявляется у младенцев от 0 до 6 месяцев. Дети с этой формой с рождения имеют трудности с дыханием, сосанием и глотанием, а также не осваивают самые простые контролируемые движения – не держат голову, не сидят самостоятельно. Ранее считалось, что большинство (80%) не доживают до двух лет. Сейчас благодаря новым стратегиям ИВЛ и зондовому кормлению срок жизни можно продлить ещё на несколько месяцев.
СМА II, болезнь Дубовица. Первые проявления болезни в 7-18 месяцев. Человек с таким типом СМА может есть и сидеть, но не ходит самостоятельно. Продолжительность жизни зависит от степени поражения мышц, обеспечивающих дыхание.
СМА III, болезнь Кюгельберга-Веландер. Болезнь впервые проявляется после полутора лет. Такие больные могут стоять (испытывая боль), но не ходят. На продолжительность жизни СМА III типа, как правило, не влияет, но сильно ухудшает её качество.
СМА IV, этот тип называется ещё «взрослой СМА», поскольку болезнь проявляется обычно в возрасте после 35 лет.
Симптомы – мышечная слабость, сколиоз и тремор. Кроме того, развиваются контрактуры суставов (ограничения подвижности в суставах) и нарушения метаболизма.
Прогрессирование заболевания не очень быстрое, сначала мышечная слабость затрагивает мышцы ног, затем – рук. Обычно проблем с глотательной и дыхательной функцией у больных нет.
Большинство из больных IV типом СМА могут ходить, и лишь некоторым приходится прибегать к инвалидным коляскам.
СМА, связанные с нарушением гена SMN, в медицинской литературе называют проксимальными – они составляют 95% от всех спинальных амиотрофий. СМА, не связанных с геном SMN, довольно много, но встречаются они редко. К ним относится, например, болезнь Кеннеди. Исследования 1990-х годов показали, что болезнь Кеннеди не связана не с поломкой гена SMN1, но с другими генетическими мутациями, приводящими к нарушению усвоения белка SMN. Болезнь проявляется у людей старше 35 лет. Для СМБА характерна, в основном, слабость конечностей.
Один из видов СМА, не связанный с геном SMN, называется болезнь Кеннеди. То, что эту болезнь до сих пор иногда относятся к СМА – анахронизм. В конце 1960-х, когда было выполнено подробное описание этой атрофии, её посчитали разновидностью СМА, так как при ней поражаются те же нервы и мышцы, что и при трёх типах СМА (но в гораздо меньшей степени).
Как это лечат?
Изображение с сайта asesoramientopsicologicoalicante.es
В последние годы в мире активно разрабатываются препараты против СМА, три из них уже применяются в мире, остальные находятся на разных стадиях разработки.
Спинраза – препарат, разработанный компанией Biogen, увеличивает производство белка SMN из «резервного» гена SMN2. При регулярной терапии спинраза приостанавливает развитие СМА и стабилизирует состояние больного.
Спинраза выпускается в дозировке 12 мг на 5 мл для интратекального введения (непосредственно в спинномозговую жидкость) и одобрен для всех возрастов и типов СМА без каких-либо ограничений.
В первый год необходимо будет сделать 6 инъекций: 3 дозы с 14-ти дневным интервалом, 1 дозу спустя 30 дней и далее – раз в 4 месяца. Впоследствии препарат нужно будет применять постоянно в течение всей жизни каждые 4 месяца.
Препарат следует начать применять, как только был поставлен диагноз. Эффективность и безопасность применения нусинерсена изучалась у детей в возрасте от 0 до 17 лет, опыт применения у пациентов старше 18 лет ограничен, применение препарата у пациентов старше 65 лет не изучалось.
После применения спинразы наблюдались улучшения двигательной активности у пациентов со СМА I, II и III типа. Возможные осложнения спинразы – инфекция верхних дыхательных путей, инфекции нижних дыхательных путей и запоры, возможно также развитие ателектаза, отклонения коагуляции и тромбоцитопения, включая острую тяжелую тромбоцитопению, а также развитие гломерулонефрита.
13 февраля 2019 года спинраза получила в России орфанный статус. 16 августа 2019 года препарат был официально зарегистрирован в России.
3 августа 2020 комиссия Минздрава рекомендовала правительству включить препарат для лечения спинальной мышечной атрофии в перечень жизненно необходимых и важнейших лекарственных препаратов на следующий год. Однако по состоянию на сентябрь переговоры по возмещению за счет средств федерального бюджета на 2021 год не завершены.
Есть прецеденты выигранных судов, когда суд обязал региональные власти обеспечить пациентов спинразой за счёт региональных бюджетов.
Стоимость препарата – около 8 миллионов рублей за одну инъекцию.
Золгенсма (Zolgensma) — первый препарат генной терапии, разработанный для лечения спинальной мышечной атрофии (СМА). Предназначен для устранения генетической причины СМА путем замены дефектного или отсутствующего гена SMN1 для остановки прогрессирования заболевания. Препарат доставляет полностью функциональную копию гена SMN в организм человека. Препарат разработан компанией Авексис для однократного применения (одна инъекция на всю жизнь).
В настоящее время препарат одобрен в США для больных СМА возрастом до 2 лет, включая тех, кто не имеет симптомов при постановке диагноза. В Европе препарат получают больные СМА I типа с количеством копий SMN2 не более 3 копий, ограничения по весу 21 кг. Препарат вводится однократно внутривенно, доза определяется с учётом массы тела ребёнка.
Наиболее эффективно применение препарата до появления первых симптомов заболевания у детей, у которых наличие СМА установлено по результатам скрининга. Исследования о применении препарата у детей более позднего возраста, уже имеющих симптомы СМА, продолжаются.
Наиболее частыми нежелательными реакциями на фоне применения Золгенсма были повышение активности печёночных ферментов и рвота. В инструкции по применению препарата имеется предупреждение о риске развития тяжёлого острого поражения печени.
В середине июля 2020 года компания «Новартис» подала в Министерство здравоохранения РФ досье на регистрацию препарата к применению в России. По существующей процедуре, процесс регистрации может занять до полугода.
В настоящее время компанией-производителем объявлена программа сострадательного применения (до официальной регистрации препарата), по которому 100 доз препарата будут распространены между ста пациентами со СМА любого типа до двух лет методом лотереи. В России по этой программе препарат получили 4 ребёнка.
Кроме того, за счёт средств благотворителей препарат получили 16 российских детей, ещё двое принимают участие в программе клинических испытаний.
Стоимость дозы препарата составляет около 152 миллионов рублей (самый дорогой препарат в мире).
Рисдиплам (RG7916) («Эврисди») – препарат компании Roche, является модификатором сплайсинга (генетической модификации) гена SMN2, увеличивающим экспрессию полноразмерных функциональных белков. В отличие от других препаратов, применяется перорально.
Исследования проводились с участием пациентов от 0 до 60 лет со СМА II и III типов. Улучшает моторную функцию пациентов. Противопоказаний на сегодняшний день не зарегистрировано.
18 марта 2020 года компания «Рош» подала заявку на рассмотрение для дальнейшей регистрации препарата в Министерство здравоохранения РФ.
Кроме того, в мире идут клинические испытания ещё нескольких препаратов – бранаплам, релдесемтив, SRK-015 и других.
По мнению врачей комбинация препаратов при лечении СМА возможна, но её целесообразность должна рассматриваться в каждом случае индивидуально.
Можно ли помочь больным СМА и как именно?
Вылечить болезнь пока нельзя, но можно облегчать состояние больных СМА, то есть различными способами компенсировать проявления болезни.
При тяжёлых типах СМА больным приходится помогать дышать и глотать. Поэтому им жизненно необходимы мобильные аппараты ИВЛ, аспираторы-откашливатели, мешки Амбу.
Ещё детям со СМА очень нужна помощь волонтёров, способных хоть на короткое время подменить родителей.
Детям, больным СМА, помощь может понадобиться в любой момент, поэтому мамы и папы всегда начеку и сами осваивают навыки реанимации, необходимые на случай, если ребенок внезапно перестал дышать.
Менее тяжёлым больным нужны лекарства, облегчающие дыхание, корсеты, коляски и другие приспособления, облегчающие перемещение и жизнь людей со слабыми мышцами.
Болезнь, продолжающаяся много лет, выматывает, поэтому пациентам, особенно взрослым, часто необходима помощь психолога.

Фото с сайта f-sma.ru Благотворительный фонд «Семьи СМА» помогает детям и взрослым со спинальной мышечной атрофией и другими нервно-мышечными заболеваниями и их семьям.
Фонд работает по всей территории России. Работа фонда имеет два основных направления – оказание помощи самим больным СМА и их близким и работа на системные изменения ситуации со СМА в России.
Вы можете поддержать деятельность фонда, сделав пожертвование любым удобным для вас способом. Помочь можно, оформив разовое или регулярное пожертвование на специальной странице фонда или отправив на короткий номер 3443 смс со словом СМА и, через пробел, суммой пожертвования – например, СМА 300.
Можно ли заболеть СМА из-за прививок?
В Европе и США связь между прививками и проявлением болезни не прослежена.
Понять, есть ли связь между СМА и прививками, может объяснение разницы между СМА и полиомиелитом. Полиомиелит – инфекционное заболевание, когда от инфекции повреждается организм изначально здорового ребёнка. Ребёнок со СМА, родившийся с повреждённым геномом, внешне может выглядеть здоровым, но на самом деле он уже болен, просто симптомы его болезни проявляются постепенно. В этом отношении СМА – такая же «отложенная» болезнь как, например, миодистрофия Дюшенна или синдром Ретта, когда ребёнок, некоторое время развивавшийся в соответствии с нормой, теряет приобретённые ранее навыки и становится инвалидом.
Большинство проявлений СМА связаны с освоением первых двигательных навыков. Первые проявления болезни совпадают по времени с несколькими возрастными прививками. В итоге человек и его родные могут утверждать, что он «заболел от прививки», но на самом деле у него просто проявились признаки болезни, которая уже была.
Как определяют, что у ребенка именно СМА, а не какая-то другая болезнь?
Несмотря на то, что впервые СМА была описана австрийским неврологом Гвидо Верднигом и немецким неврологом Джоханном Хоффманном ещё в начале 1890-х годов, полностью понять природу заболевания удалось только в конце XX века. Ген SMN1 был открыт в 1995 году. Чтоб подтвердить диагноз СМА, нужен генетический тест.
В России соответствующие генетические тесты стали доступны в начале 2000-х годов. Генетический тест на СМА возможно сделать по ОМС, однако на практике не слишком много врачей знают этот редкий диагноз и направляют больных на соответствующее исследование. Стоимость такого тестирования в коммерческих лабораториях Москвы – порядка 6 тысяч рублей.
Отсутствие специальной диагностики привело также к путанице в диагнозах. Большинство больных СМА в России не выявлены, у многих выявленных в качестве диагноза записана «болезнь Верднига-Гоффмана», хотя не у всех из них (особенно взрослых) в действительности именно этот тип болезни.
Сколько больных СМА в России?
Препарат «Спинраза», значительно улучшающий состояние больных. Фото с сайта healthbeat.spectrumhealth.org
С учётом частоты заболевания, количество больных СМА в России должно составлять от семи до двадцати четырёх тысяч человек. На сегодняшний день в реестре пациентов фонда «Семьи СМА» находится около 400 человек.
Кто в России помогает людям со СМА и их семьям
Благотворительный фонд «Вера», детский хоспис «Дом с маяком», благотворительный фонд «Детский паллиатив», благотворительный фонд «Семьи СМА», детская паллиативная служба «Милосердие».
С 2014 года в Москве развивается совместный проект службы «Милосердие» и фонда «Семьи СМА» «Клиники СМА» На встречах, которые проходят раз в месяц, больные могут получить консультации пульмонолога, ортопеда, физиотерапевта и психолога. В последнее время часть встреч ориентированы и на нужды взрослых пациентов.
Известные люди со СМА

Валерий Спиридонов. Фото с сайта mioby.ru
Итальянка Симона Спиноглио родилась с наследственным заболеванием – спинальной мышечной атрофией 2 типа. Она с самого рождения не может ходить и передвигается только с помощью электрической коляски. Но ее жизнь полна и насыщенна; ничто не может помешать ее стремлению жить.
Симона работает на «горячей линии» итальянской Ассоциации «Семьи СМА» (Famiglies of SMA) и помогает детям и взрослым со СМА и другими нервно-мышечными заболеваниями.
Также Симона записала несколько популярных в итальянском сообществе СМА песен – о свободе делать то, что ты хочешь, несмотря на болезнь.
Российская певица Юлия Самойлова родилась в городе Ухта (Республика Коми) В возрасте десять лет выступила на благотворительном концерте, после чего была приглашена заниматься пением в местный Дворец пионеров. В пятнадцати лет начала заниматься в городском Доме культуры.
В 2008 году собрала собственную музыкальную группу (распалась в 2010). В 2013 году приняла участие в конкурсе «Фактор А» на телеканале «Россия». Заняла второе место и получила персональную премию Аллы Пугачёвой «Золотая звезда Аллы». В 2017 году из-за недопуска России в конкурсную программу не смогла принять участие в конкурсе «Евровидение». Передвигается на коляске.
Программист из Владимира Валерий Спиридонов. Окончил школу с золотой медалью, затем защитил диплом инженера. В 2015 году Валерий планировал стать участником эксперимента итальянского хирурга Серджио Канаверо по пересадке головы человека (эксперимент был отменен).
Сегодня Валерий – член городской общественной палаты Владимира, эксперт по вопросам доступной среды, а также создатель собственного сообщества «Desire for life», рассказывающего о создании доступной среды и перспективных медицинских проектах. Валерий – участник многих телепрограмм на российском и зарубежном ТВ.
Полезные ресурсы про СМА
Сайт фонда «Семьи СМА» Фонд публикует информацию о болезни и свежие новости о лечении СМА в России. Много новостей выходит на странице фонда в ФБ.
Благодарим за предоставленную информацию фонд «Семьи СМА» и лично Ирину Старову-Кислину.
Мы просим подписаться на небольшой, но регулярный платеж в пользу нашего сайта. Милосердие.ru работает благодаря добровольным пожертвованиям наших читателей. На командировки, съемки, зарплаты редакторов, журналистов и техническую поддержку сайта нужны средства.


