Диагностика и лечение дегенеративного стеноза позвоночного канала на пояснично-крестцовом уровне
Определение
Стеноз позвоночного канала – патологическое сужение центрального позвоночного канала, латерального кармана или межпозвонкового отверстия за счет вторжения костных, хрящевых или мягкотканых структур в пространства, занимаемые нервными корешками, спинным мозгом или конским хвостом [20].
Этиология и патогенез
Этиология и эпидемиология
Частота встречаемости стеноза позвоночного канала пояснично-крестцового отдела позвоночника составляет от 1.8 до 8%. В США ежегодно каждые 90 из 100 000 человек старше 60 лет оперируются по поводу стеноза позвоночного канала пояснично-крестцового отдела позвоночника. В Швейцарии, в кантоне Цюрих, с населением около 1,3 млн. человек ежегодно хирургическое лечение проводится 300 пациентам, что свидетельствует о высокой распространенности данного заболевания в странах с высокой средней продолжительностью жизни [5,8,25].
Подавляющее большинство (90%) эпизодов боли в спине, связанных со стенозом поддаются консервативному лечению: комплексному лечению медикаментозными препаратами, эффективность которых доказана объективно и реабилитационными программами. Несмотря на это стеноз позвоночного канала наиболее частая причина хирургического лечения в старшей возрастной группе пациентов.
Стеноз позвоночного канала чаще всего классифицируется как первичный, вызванный врожденными аномалиями или расстройствами, развившимися в постнатальном периоде, или вторичный (приобретенный), являющийся следствием дегенеративных изменений или местной инфекции, травмы или хирургии.
Дегенеративный стеноз позвоночного канала — совокупность клинических синдромов, являющихся следствием дегенеративных изменений в пояснично-крестцовом отделе позвоночника. В качестве генератора развития клинической симптоматики в популяции в подавляющем большинстве случаев является дегенеративный стеноз, причинами которого могут быть все разновидности дегенеративной патологии позвоночника, включая патологию дисков, фасеточных суставов, гипертрофию связок, остеофиты, спондилолиз. Дегенеративный стеноз позвоночного канала может встречаться с другими проявлениями заболевания, включая дегенеративный спондилолистез или дегенеративный сколиоз. В добавлении к медленно прогрессирующим дегенеративным изменениям, стеноз позвоночного канала имеет значимый динамический компонент. Свободное пространство позвоночного канала уменьшается при нагрузке и разгибании и увеличивается при растяжении и сгибании.
Дегенеративный стеноз позвоночного канала анатомически может выражаться в сужении центрального канала, в области латеральных масс, фораменального отверстия или любой комбинации описанных локализаций.
Под центральным стенозом понимают вторжение позвоночных структур в канал непосредственно позади тел позвонков с их воздействием на отдельные нервные корешки или на весь «конский хвост». [23]. Он может быть результатом уменьшения позвоночного канала в передне-заднем направлении, поперечном или их сочетанием, связанным со снижением высоты межпозвонкового диска с или без пролабирования, и гипертрофией фасеточных суставов и желтой связки. Центральный стеноз чаще всего связан с костными выступами (диастематомиелия, гипертрофическая шпора, остеофиты задней части межпозвоночного диска), срединной протрузией или пролапсом межпозвонкового диска, дегенеративным спондилолистезом, гипертрофией желтой связки или верхнего края пластинки нижележащего позвонка.
При латеральном стенозе структуры позвоночника вторгаются в боковую часть канала, в место, где нервный корешок проходит в межпозвонковое отверстие [18]. Латеральный стеноз разделяют на стеноз латерального кармана (между верхнемедиальной кромкой гипертрофированного фасеточного сустава и задней поверхностью тела позвонка или диска) и фораменальный стеноз, обусловленный узким межпозвонковым отверстием вследствие снижения высоты диска или протрузией диска внутрь межпозвонкового отверстия, остеофитом края тела позвонка. Боковой карман может быть стенозирован не только гипертрофированной фасеткой и заднелатеральной протрузией диска, но и гипертрофированной желтой связкой, спондилолистезом, вторичной (после поясничного спондилодеза) костной гипертрофией, дегенеративной болезнью диска.
Компрессию нервного корешка при латеральном стенозе называют «недискогенной компрессионной радикулопатией» [16,26].
Патогенез и патофизиология
Поясничный отдел позвоночного канала на аксиальных срезах имеет форму, приближающуюся к треугольной (трилистника). Различные параметры позвоночного канала достаточно вариабельны. Средние размеры переднезаднего диаметра канала у взрослых, по данным анатомических и лучевых методов исследований, проведенных Epstein B.S. et al. (1964) и Weinstein P.R. (1993) составляют от 15 до 23 мм, а поперечного диаметра 26– 30 мм.
Клинические проявления стеноза могут развиться при сагиттальном диаметре от 10 до 15 мм. По мнению Epstein et al. (1962), граница сагиттального диаметра для постановки диагноза стеноза составляет менее 13 мм, а UdenA. et al. (1985) определили ее в 11 мм. Verbiest H. (1973, 1975, 1976) считает позвоночный стеноз при сагиттальном диаметре 10 мм и менее абсолютным, а от 10 до 12 мм – относительным. В последнем случае он служит предупреждением о возможном возникновении в будущем клинических проявлений, если присоединится спондилолиз или гипертрофия фасеточных суставов. При таких размерах канала, умеренная протрузия диска или минимальный вентральный остеофит могут привести к появлению симптомов, которые могли бы и не развиться при нормальных размерах позвоночного канала [28].
Гипертрофия или оссификация желтой связки приводит к дорзальной компрессии дурального мешка и корешков. Вентральную компрессию обусловливают: грыжи межпозвонковых дисков, остеофиты и реже гипертрофия задней продольной связки. [2,9,27].
Типично дегенеративный стеноз возникает на уровне L4-L5 и далее с убывающей частотой на уровнях: L3-L4, L2-L3, L5-S1 и L1-L2 [12].
К основным патофизиологическим механизмам развития симптомов дегенеративного стеноза и нейрогенной перемежающейся хромоты относят [2,24]:
1. компрессия корешков «конского хвоста»;
2. ишемия, нарушение венозного и лимфатического оттока в корешке;
3. повышение давления в субдуральном и эпидуральном пространстве.
Клиническая картина
Cимптомы, течение
Клиническая картина
В патофизиологии клинических проявлений стеноза позвоночного канала играют роль многие факторы. В первую очередь, это прямая компрессия отдельных нервных корешков и конского хвоста остеофитами и мягкотканными структурами [24]. Не менее важная роль отводится нарушению венозного и лимфатического оттока в нервном корешке и, особенно, его муфте, ишемии и демиелинизации нервных корешков, а также повышению давления в дуральном и эпидуральном пространствах, и внутрикостного давления.
Компрессия микрососудов поясничных нервных корешков, приводящая к их ишемии, является самым существенным фактором в развитии наиболее яркого синдрома стеноза позвоночного канала – синдрома нейрогенной перемежающей хромоты. Различают позиционную и ишемическую нейрогенную перемежающуюся хромоту. Первая возникает в ситуации, когда позвоночник в течение некоторого времени остается в разогнутом положении с подчеркнутым поясничным лордозом. В таком положении дегенеративно измененные межпозвонковые диски и гипертрофированная желтая связка еще более сужают позвоночный канал, приводят к преходящей компрессии конского хвоста. При второй форме, нарастающая ишемия обусловлена компрессией пояснично-крестцовых корешков во время ходьбы.
Заболевание протекает медленно, симптомы нарастают в течение месяцев и нескольких лет. Наиболее ранняя и частая жалоба – боль в пояснице и ногах. Она характерна для 85-90% пациентов со стенозом позвоночного канала. Боль в поясничном отделе, нередко двусторонняя, распространяется на ягодицы, бедра и далее к стопам. Вслед за этой болью пациенты отмечают присоединение утомляемости, слабости, боли и онемения в голенях и стопах. В ряде случаев они описывают свои ощущения со стороны нижних конечностей как жжение, судорожное сжатие, покалывание, «затекание», неопределенную усталость, скованность в бедрах и голенях. Физические нагрузки (ходьба, упражнения с участием ног, длительная вертикализация с гиперлордозом позвоночника) ведут к обострению заболевания. У некоторых пациентов боли появляются в пояснице и бедрах, а далее распространяются вниз к голеням и стопам. В других случаях, наоборот, возникают в стопах и голенях и поднимаются к бедрам и пояснице. В редких случаях боль в пояснице не наблюдается. Иногда, даже анатомически выраженный стеноз может быть обнаружен у бессимптомного пациента.
Нейрогенная (каудогенная) перемежающая хромота является наиболее характерным синдромом стеноза позвоночного канала. Ее отличают следующие клинические признаки [6, 10]:
· Боль в спине, возникающая при ходьбе и иррадиирующая в ноги по передней или задней поверхности бедер и голеней.
· Боль, парестезии и дизестезии в ногах связаны с положением позвоночника, которое механически сужает позвоночный и невральный каналы или межпозвонковое отверстие (разгибание позвоночника, ходьба, особенно, вниз по лестнице, длительное нахождение в вертикальном положении).
· Боль в спине, возникающая при ходьбе и иррадиирущая в ноги по передней или задней поверхности бедер и голеней
· боль, парестезии и дизестезии связаны с положением позвоночника и провоцируются разгибанием позвоночника, ходьбой
· Боль уменьшается или исчезает в положении сидя, при сгибании или в положении на корточках в большей степени, чем при прекращении ходьбы.
· В положении лежа боль может усиливаться.
· Неврологические расстройства (слабость мышц, выпадение или снижение рефлексов, чувствительные расстройства) обостряются на фоне физической нагрузки
· Симптом Ласега (или тест ПВН) чаще отрицательный.
· В отличие от дискогенной боли, сгибание или вертикализация не усиливает симптомы.
· Боль, парестезии и дизестезии связаны с положением позвоночника и провоцируются разгибанием позвоночника, ходьбой, особенно вниз по лестнице, длительным стоянием
Нейрогенную хромоту следует отличать от истинной (сосудистой) перемежающей хромоты, связанной с окклюзионной болезнью, которая характеризуется появлением боли и/или судорожных сокращений в ягодичных или икроножных мышцах при ходьбе, исчезающих или уменьшающихся после отдыха. Сосудистая хромота часто сочетается с другими проявлениями: бледностью и цианозом стоп, дистрофическими изменениями кожи (атрофия ногтей, выпадение волос), снижением или отсутствием пульса на артериях нижних конечностях, шумами при их аускультации, импотенцией у мужчин. В отличие от нейрогенной перемежающей хромоты, сосудистая хромота обычно не зависит от смены позы – облегчение наступает при прекращении движения, даже если пациент остается в вертикальном положении.
Среди других жалоб пациентов со стенозом позвоночного канала необходимо отметить расстройства функции тазовых органов: разной степени выраженности нарушения мочеиспускания, импотенция.
Неврологический осмотр может выявить минимальные отклонения или не обнаружить никаких расстройств при обычном осмотре.
В редких случаях стеноза позвоночного канала постепенно может развиться клиническая картина синдрома конского хвоста, сочетающая в себе боль в пояснице, слабость и чувствительные расстройства в ногах и аногенитальной зоне, дисфункцию прямой кишки и мочевого пузыря.
Диагностика
Диагностика
На основании анализа использованных диагностических методов в качестве стандарта обязательны к использованию МРТ и обзорная рентгенография с функциональными пробами. Остальные представленные диагностические методики относятся к разделу рекомендаций и опций:
1. МРТ (стандарт) с высокой напряженностью магнитного поля (1,5 –3,0 Тесла) – основной метод диагностики и нейровизуализации дегенеративных поражений позвоночника. Данный вид исследования в последние десятилетия получил большое распространение и стал определяющим. Он полноценно дает возможность судить о изменениях позвонков, межвонковых дисков, связочного аппарата, нервных и других структур.
2. Обзорная спондилография с функциональными пробами (стандарт) (прямая проекция в положении стоя прямо, с наклоном вперед и назад, боковая проекция в положении стоя) – позволяет наиболее полно получить общую характеристику костного строения пояснично-крестцового отдела позвоночника, выявить спондилолистез и гипермобильность (нестабильность) позвоночного сегмента, которая может не выявляться при МРТ, выполняемом в горизонтальном положении, определить высоту межтеловых пространств, артроз межпозвонковых суставов, образование межтеловых остеофитов,
выявить аномалию развития позвонков, люмбализацию, сакрализацию.
3. СКТ (рекомендация) показана в случае невозможности проведения МРТ (стальные импланты, водитель ритма сердца). При введение контраста интрадурально (СКТ-миелография) данный метод становится более информативным и его результаты сопоставимы с МРТ. СКТ-миелография является инвазивным методом исследования, что ограничивает его применение. При проведение СКТ и СТК-миелографии есть возможность делать трехмерную реконструкцию позвоночных сегментов.
4. Электрофизиологические методы исследования (опция) проводятся при дифференциальной диагностике дегенеративных заболеваний с нейропатией, миелопатией и тоннельными синдромами.
5. Блокада межпозвонковых суставов (опция) – один из основных методов диагностики фасеточного синдрома.
6. Селективная блокада корешков спинного мозга (опция) может наиболее точно выявить уровень поражения при полисегментарных измениях на МРТ или СКТ.
7. Провокационная дискография (опция) рекомендована для определения клинически значимого пораженного диска при многоуровневых изменениях. Для суммарной оценки состояния пациентов до и после хирургического лечения используются специализированные шкалы, состоящие из блоков оценки социальной адаптации, тяжести болевого синдрома, функции позвоночника и опороспособности нижних конечностей, ортопедического и неврологического статуса, данных лучевой диагностики:
· шкала оценки степени выраженности заболевания (СВЗ);
· индекс определения нетрудоспособности Освестри (Oswestry disability index – ODI);
· визуальная аналоговая шкала (visual analogue scale – VAS);
· Швейцарская шкала для оценки пациентов со стенозом позвоночного канала (Swiss Spinal Stenosis Questionnary – SSS).
Формулировка диагноза и составление плана лечебных мероприятий
Постановка диагноза стеноз позвоночного канала в наибольшей степени зависит от тщательно собранного анамнеза и внимательного клинического осмотра.
В формулировку диагноза должны быть включены (стандарт):
I. Указание локализации стеноза по уровню поражения (L4-L5, L3-L4, L2-L3, L5-S1 и L1-L2);
II. Указание типа стеноза (центральный, латеральный, фораменальный);
III. Указание выявленного синдром нейрогенной перемежающейся хромоты;
IV. Указание наличия нестабильности и/или спондилолистеза;
V. Указание выявленной радикулопатии с обозначением заинтересованности нервных корешков и сторонности.
VI. При наличии синдрома «конского хвоста» он выносится в клинический диагноз.
Дорзальная экструзия диска
Даже те, кто не имеет проблем со спиной, в курсе, что такое межпозвонковая грыжа, насколько опасно это заболевание и какой дискомфорт оно способно причинить. Однако на пустом месте оно не развивается и внезапно не возникает. Ему предшествуют различные негативные состояния, связанные со структурой позвоночника, которые затем постепенно развиваются в саму межпозвонковую грыжу. Дорзальная экструзия диска – это одна из серьезных стадий развития межпозвонковой грыжи.

Что это такое?
Экструзия диска – это одна из стадий формирования межпозвонковой грыжи, которая развивается на фоне разрыва фиброзной оболочки. Понятия «дорзальная/дорсальная» означают, что выпячивание тела диска происходит наружу, в сторону мягких тканей спины. Если патологию не лечить, то со временем она превратится в полноценную межпозвонковую грыжу, справиться с которой будет сложнее.

Заболевание характеризуется наличием разрывов фиброзной оболочки одного из позвоночных дисков. Сквозь сформировавшиеся разрывы частично выходит внутреннее ядро диска. Это последняя стадия развития межпозвонковой грыжи.

На заметку! Как правило, дорзальная экструзия возникает в области поясничного отдела, так как именно тут позвоночник испытывает максимально сильную нагрузку. Особенно это касается диска, расположенного между сегментами позвоночника L5 и S1. Иногда экструзия формируется в области шейного или грудного отделов.
При более известной протрузии диск позвоночника выпячивается совсем немного – до 5 мм. А вот при экструзии выпячивание куда более значительное – более 5 мм. При этом целостность фиброзного кольца диска уже нарушена. При протрузии происходит лишь выпячивание. Кстати, иногда экструзия диска и грыжа считаются синонимами.

Причины развития
Позвоночник человека – это сложная система элементов, состоящих из костной ткани – позвонков, между которыми находятся небольшие достаточно мягкие подушечки – межпозвонковые диски. Их функции – это соединение отдельных позвонков в единую систему и амортизация позвоночника при движении тела. В своей структуре они имеют внешнее фиброзное кольцо и внутреннее пульпозное ядро.

Диски позвоночника ежедневно испытывают серьезную нагрузку. И при отсутствии отдыха или же при повышении и так большой нагрузки их внешняя оболочка может выпячиваться, выходя за пределы позвоночника. Опасность такого состояния заключается в том, что в результате этих процессов может произойти защемление нервных окончаний. Это может привести не просто к появлению болей в спине, но и к различным проблемам с внутренними органами и даже параличу конечностей.
Основные причины формирования экструзии диска:
- искривление позвоночника;
- возрастные изменения;
- остеохондроз;
- спондилез;
- нарушение обменных процессов в тканях, из-за чего происходит усыхание диска;
- чрезмерная нагрузка на спину;
- лишний вес;
- травмы.

Симптоматика
Наличие дорзальной экструзии диска характеризуется рядом симптомов, отмечая которые у себя, человек должен обязательно обратиться к врачу. Признаки развития патологии:
- ощущение резкой боли в определенном месте позвоночного столба;
- простреливающие боли в области ягодицы или нижней конечности;
- появление хромоты (не во всех случаях);
- онемение мышц;
- кожа начинает терять чувствительность.

На заметку! Экструзия диска не всегда сопровождается болью и даже может не иметь явных симптомов. Нередко патология диагностируется совершенно случайно. Боль возникает, когда происходит именно сдавливание нервных корешков.
В зависимости от того, где находится экструзия, меняется и симптоматика заболевания. При наличии экструзии в области шейного отдела боль будет возникать в районе затылка либо в руках, особенно если долго сидеть на одном месте (например, за компьютером). Но сильнее всего симптомы чувствуются, если патология формируется в области поясничного отдела.

Пример-схема экструзий диска при расшифровке КТ позвоночника. Слева –фораминальная экструзия (грыжа) со сдавлением дурального мешка; посередине – фораминальная экструзия со сдавлением нервного корешка, справа – секвестрированная грыжа диска (секвестр отмечен звездочкой «*»)
Таблица. Классификация экструзий диска.
| Тип | Описание |
|---|---|
| Латеральная | Диск начинает выпячиваться по боковым сторонам относительно позвоночника. Такой тип называется также боковой экструзией. |
| Задне-боковая | В этом случае выпячивание происходит не только по бокам, но и сзади позвоночника. |
| Медианная | Также называется центральной. Диск выпячивается в сторону канала спинного мозга. Это самый опасный для здоровья человека вариант. |
| Дорзальная | Задняя экструзия. Выпячивание формируется в сторону мягких тканей спины. |

Если вы хотите более подробно узнать, что такое дорзальная грыжа диска, а также рассмотреть описание, причины возникновения, характерные симптомы и диагностику мероприятия, вы можете прочитать статью об этом на нашем портале.
Диагностика патологии
Выявить наличие экструзии можно при помощи проведения обследования с использованием инструментальных методов. Но до этого врач собирает подробный анамнез, чтобы поставить хотя бы предварительный диагноз. Он опрашивает пациента и пытается получить информацию о характере болей, месте их локализации и т. д. Также он может использовать метод пальпации для определения болезненных участков.

После постановки предварительного диагноза пациент направляется обычно на магнитно-резонансную томографию. Это наиболее точный способ выявить экструзию диска и определить ее тип. Также больной может быть направлен на КТ. Рентгенография применяется редко. Она не сможет продемонстрировать изменения диска, покажет только изменения непосредственно самого позвоночного столба, что не всегда будет нести достаточно информации для постановки диагноза.
Лечение
Лечение экструзии проходит обычно консервативно, то есть без оперативного вмешательства, а с применением медикаментозных средств, физиопроцедур, массажей и ЛФК. Чаще всего используются такие методы как мануальная терапия, терапия с использованием электрического тока. Из лекарственных препаратов для снятия воспалений и устранения болевого синдрома врачи выписывают НПВС. Иногда делаются блокады напрямую в пораженное место.

Среди медикаментов, назначаемых врачом, могут быть хондропротекторы, анальгезирующие препараты, глюкокортикостероиды. А среди физиотерапевтических процедур особой популярностью пользуется иглорефлексотерапия.
На заметку! Лечение патологии длительное. Оно может идти неделями, а то и месяцами. Это зависит от многих факторов.
Оперативный метод лечения применяется обычно только в случае, если патология продолжает прогрессировать даже при применении всех консервативных методик или имеет уже значительные размеры, доставляет серьезный дискомфорт. Операция носит название дискэктомия – в этом случае через разрез удаляется выпячивание, и давление на нервные корешки тем самым уменьшается.

Также может проводиться лазерная дископластика. Она делается под местной анестезией. Диск под действием лазера хорошо прогревается, но не разрушается при этом. При нагреве происходит наращивание хрящевой ткани и восстановление пораженного диска. Правда, полное восстановление происходит не сразу после процедуры, а достигается примерно в течение полугода.
Возможные осложнения после операции
Если врач рекомендует операцию, то соглашаться, конечно, нужно. Однако важно помнить о возможных рисках и осложнениях, так как любое оперативное вмешательство в области позвоночника – большой стресс для организма. Например, имеется риск инфицирования диска или спинномозгового канала. В первом случае придется подключать антибиотики, чтобы справиться с ней. Если инфекция затронула канал спинного мозга, то врачи порекомендуют еще одну операцию, после которой все равно придется принимать антибиотики.

Также важно помнить, что даже после успешно проведенной операции риск рецидива заболевания присутствует. Как правило, повторно экструзия появляется в течение первых 1,5 месяцев после хирургического вмешательства.
Сильная и резкая боль после операции – редкость. Она может говорить о том, что были повреждены нервные окончания. Также боль может быть спровоцирована процессом образования фиброзной ткани.

Имеется риск развития и дегенеративных заболеваний позвоночника. Дело в том, что после операции диск в любом случае изменяется и даже может быть поврежден. Появление дегенеративного заболевания может послужить причиной необходимости снова лечь под нож хирурга. Как правило, оно проявляется спустя несколько лет после хирургического вмешательства.
Профилактика экструзии
Чтобы избежать появления данной патологии вовсе, необходимо заботиться о своем здоровье, начиная с самого детства. Например, дети должны учиться всегда держать правильную осанку, особенно – сидя за партой и делая уроки. Сумки для школьных учебников и принадлежностей должны иметь форму рюкзака – варианты для ношения через одно плечо ребенку не подходят, они могут привести к искривлению позвоночника. Также важно контролировать и вес тела – чрезмерная масса может негативно сказаться на всей позвоночной системе.

И дети, и взрослые должны вести здоровый образ жизни и заниматься спортом. Притом речь не идет о тяжелых видах. Но как минимум гимнастика или зарядка по утрам должна присутствовать в жизни каждого. Это позволит укрепить мышечный корсет тела, благодаря чему нагрузка на позвоночник будет меньше.
Если вы хотите более подробно узнать, как определить грыжу позвоночника, а также рассмотреть основные признаки заболевания и диагностику, вы можете прочитать статью об этом на нашем портале.
Как лечить заболевания позвоночника?
Шаг 1. Рекомендуется обратиться к тренеру, занимающемуся лечебной физкультурой. Порой именно этот тип физической нагрузки помогает не только излечить, но и избавить вообще от развития заболеваний спины. Работа с тренером необходима на первых порах – важно научиться правильно выполнять упражнения. Потом заниматься можно дома самостоятельно.

Шаг 2. Можно принимать медикаментозные препараты, прописанные врачом. Важно помнить, что самостоятельно назначать себе лекарства нельзя – они могут иметь противопоказания.

Шаг 3. В ряде случаев необходимо ношение корсета, поддерживающего спину. Однако перед покупкой этого приспособления также важна консультация специалиста.

Шаг 4. Хорошим вариантом терапии является и лечебный массаж. Следует найти хорошего массажиста и пройти курс.

Шаг 5. В случае сильных болей можно попросить у врача назначение на блокаду.

Шаг 6. В любом случае, важно посещать кабинет специалиста, получать консультации относительно лечения, обсуждать любые волнующие вопросы, касающиеся здоровья спины.

Шаг 7. Важно следить за массой тела и при необходимости снижать ее. Чрезмерно большой вес негативно сказывается на состоянии позвоночника, увеличивает и без того большую нагрузку на него.

Видео – Упражнения против грыжи
Прогнозы в отношении экструзии дисков во многом зависит от того, насколько тяжелы симптомы. Порой больной может восстановить здоровье достаточно быстро за счет одной лишь консервативной терапии. В других случаях операция будет просто необходима. К счастью, хирургическое вмешательство на самом деле показано редко.
Экструзия позвоночника
Экструзия позвоночника — этап развития грыжи, представляет собой смещение диска с полным разрывом фиброзных волокон кольца при сохранении целостности задней продольной связки. Патологию регистрируют обычно у пациентов старше 40 лет. С возрастом вероятность развития дегенеративно-дистрофических процессов в вертебральном столбе увеличивается. Наиболее часто экструзия межпозвоночного диска происходит в L5-S1 сегментах, что обусловлено анатомическими особенностями: на пояснично-крестцовый отдел приходится основная нагрузка.
Болевой синдром, вызванный дискогенной радикулопатией, имеет разные характеристики, локализация зависит от местоположения экструзии межпозвонковых дисков. Диагностика опирается на МРТ, КТ. Лечение в 90-95% консервативное, операция необходима при вовлечении спинного мозга и нервных корешков.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины экструзии позвоночника
Основной причиной формирования межпозвонковой грыжи рассматривают остеохондроз и дегенеративно-дистрофические процессы в позвоночнике.
К способствующим факторам относят:
- травматизацию
- ожирение и другие эндокринные расстройства
- гиподинамию
- опухоли позвоночника
- инфекции спинного мозга в анамнезе
- чрезмерные физические нагрузки
- врожденные пороки развития костной и соединительной ткани
- хроническую алкогольную и никотиновую интоксикации
- состояния, сопровождающиеся иммуносупрессией (нарушением иммунных реакций)
Симптомы экструзии позвоночника
Часто патология протекает бессимптомно, клинические проявления обусловлены вовлечением нервных окончаний.
Экструзия дисков позвоночника поясничного отдела сопровождается:
- болью в пояснице с иррадиацией в нижнюю конечность, часто ишиалгия возникает реакцией на физическую нагрузку
- зависимостью неприятных ощущений в спине от положения тела в пространстве – в положении лежа боль уменьшается, при наклонах усиливается
- ослаблением мышечной силы в ногах
- парестезиями
При вовлечении V поясничного и I крестцового корешков боль возникает ниже колена, в стопе и пальцах. Дискомфорт по передней и наружной поверхности бедер типичен для поражения IV нервного ствола.
Экструзия межпозвонкового диска в грудном отделе может маскироваться под соматические заболевания внутренних органов — стенокардию, гастрит, дискинезию кишечника, язвенную болезнь и др.
Выпячивание в шейном сегменте позвоночника проявляется болью в шее, головокружением, онемением затылка, ослаблением мускулатуры рук.
Стадии развития
Дегенеративный процесс начинается с пульпозного ядра, в норме представленного студенистой массой с высокой вязкостью и эластичностью. Постоянный обмен веществ обеспечивают хондроциты: структуры синтезируют и расщепляют протеогликаны для матрикса пульпозного ядра, удерживающего воду и коллаген в фиброзном кольце. Здоровый межпозвонковый диск поддерживает определенный уровень давления.
Аномальное механическое осевое напряжение вследствие комбинированного воздействия неблагоприятной наследственности, возраста, неадекватного транспорта метаболитов и травматизации ухудшает состояние хондроцитов и запускают дегенерацию пульпозного ядра. Указанная структура теряет влагу. Обезвоживание приводит к снижению внутридискового давления с передачей механической нагрузки на фиброзное кольцо, в котором появляются микротрещины, прогрессирующие до разрыва. Через щель при возрастании нагрузки на позвоночный столб пролабирует часть межпозвонкового диска, при экструзии выпадает фрагмент размером, превышающим основание.
Как диагностировать
Основновные методы диагностики, которые позволяют подтвердить экструзии межпозвонковых дисков — магнитно-резонансная томография и компьютерное сканирование. МРТ покажет точную причину болей в спине: поясничная радикулопатия может сопровождать не только межпозвонковые грыжи, но и фораминальный (латеральный) поясничный стеноз на фоне сдавления седалищного нерва кистой, опухолью и пр. КТ лучше демонстрирует повреждения костной ткани.
Проведение ранней углубленной диагностики необходимо при нарастании неврологических нарушений, стойком болевом синдроме, или, если лечение экструзии межпозвонкового диска подразумевает эпидуральное введение препаратов.
Этапы развития грыжи межпозвонковых дисков
Позвоночные диски скрепляют между собой позвонки и обеспечивают их подвижность и эластичность. Состоит диск из плотной волокнистой оболочки (фиброзного кольца) и студенистого хрящеобразного наполнителя (пульпозное ядро).


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Со временем межпозвонковые диски начинают изнашиваться, терять первоначальные качества, изменяется их анатомическая форма и в позвоночнике образуются выпячивания. Под воздействием травм, чрезмерных физических нагрузок или вирусных и инфекционных заболеваний, нарушения обмена веществ оболочка диска начинает трескаться и разрываться. В образовавшиеся «пробоины» проникает студенистое вещество, образуя грыжу. Какое-то время выпячивание сдерживается продольной связкой, но и ее усилия постепенно ослабевают.
Условно развитие грыжи межпозвоночных дисков можно разделить на четыре этапа, каждый из которых имеет свои отличительные симптомы и требует немного разного лечения грыжи позвоночника. И каждая последующая фаза белее сложнее излечивается.
Пролапс позвоночного диска
На этом этапе развития заболевания происходит выпирание межпозвоночного диска за пределы допустимых размеров на 2-3 мм без разрыва оболочки. Возрастные дегенеративно-дистрофические процессы в организме, нарушения обмена веществ, малая физическая активность приводят к тому, что диск постепенно обезвоживается, теряет свою упругость, становится мягким и рыхлым. При этом осевая нагрузка на позвоночник не снижается, а наоборот возрастает при увеличении веса тела (например, если человек склонен к полноте).
Нарушения кровоснабжения дисков, нехватка питательных веществ и жидкости постепенно вызывает растрескивание оболочки хряща. Такие патологические изменения могут быть вызваны остеохондрозом, нарушениями осанки, спондилезом и прочими заболеваниями. Ощущения на этой стадии болезни во многом совпадают с симптомами остеохондроза: небольшая ноющая боль после сильных физических нагрузок, быстрая утомляемость и периодическое чувство дискомфорта. Сильного болевого синдрома такие патологии не вызывают, поэтому на этой стадии пациенты редко обращаются за консультацией в клинику лечения грыжи позвоночника.
Протрузия межпозвоночного диска
На этой фазе болезни выпячивание диска происходит на 4-15 мм за пределы анатомических размеров. Под воздействием осевых нагрузок пульпозное ядро постепенно смещается от естественного положения и начинает давить на фиброзную оболочку. При каждом движении, при малейшей физической нагрузке давление увеличивается, растягивая стенки кольца.
Отыскивая слабые участки в поверхности, пульпозное ядро уже не может сдерживаться связками и образует протрузию межпозвоночного диска, лечение которой уже откладывать или игнорировать довольно опасно. Оболочка диска еще не повреждена и сильных болевых ощущений человек может не ощущать, особенно если не задеты (не зажаты) кровеносные сосуды или нервные корешки.
Если же новообразование сдавливает нерв, то локализация боли и симптомы заболевания зависят от места поражения позвоночника. Это может быть болевой синдром в разных участках спины, отдающий в конечности, слабость рук или ног, онемение пальцев или ощущение холода в них, нарушения чувствительности.
Лечение протрузии шейного отдела позвоночника нередко сопровождается скачками артериального давления, головными болями, головокружением и нарушениями зрительных и слуховых функций. Это объясняется компрессией шейных артерий и нервных окончаний.
Выпячивание грыжи в поясничном отделе нередко сопровождается люмбалгией или, как называют в простонародье, радикулитом. Этот участок опасен нарушениями работы внутренних органов малого таза.
Экструзия межпозвонковых дисков
Экструзия дисков характеризуется разрывом фиброзного кольца и выходом наружу студенистого вещества. Как правило, сам момент разрыва совпадает с моментом резкой осевой нагрузки на позвоночник в сочетании со скручиванием. Это может быть поднятие тяжестей или резкий поворот корпусом, неудачное падение или неправильно выполненные упражнения в спортзале, переохлаждение, простуда или просто стресс.
Момент разрыва кольца оболочки и выход наружу хрящевого ядра пациенты обычно достаточно хорошо помнят. Это как прострел в спине, резкая боль, затем постепенно стихающая, ограничение подвижности патологического участка, спазм мышц и отек мягких тканей.
В большинстве случаев (примерно в 90%) лечение прострела отмечается в поясничном отделе позвоночника. Это объясняется его наибольшей подвижностью и в тоже время нагруженностью. После стихания сильного локального болевого синдрома он начинает распространяться на ягодицы, а затем по задней поверхности ноги. Ограничение двигательных возможностей нередко сопровождается хромотой и неврологическими патологиями (снижением чувствительности, онемением и т.д.), лечением ущемления седалищного нерва.
Такие симптомы игнорировать уже достаточно тяжело и любой здравомыслящий человек уже не будет тянуть с визитом к врачу. На данном этапе заболевания, как правило, не требуется хирургическое вмешательство, а назначается консервативное лечение грыжи позвоночника. Терапия направлена на купирование болевого синдрома, снятия отека и спазмирования мышц, устранения компрессии нервных корешков.
Дальнейшее лечение заключается в назначении больному специального курса лечебной гимнастики, физиопроцедур, плавания, иногда тракции (вытяжки) позвоночника. Для каждого конкретного случая и конкретного пациента подбирается свой комплекс, и заниматься самолечением не только нежелательно, но в большинстве случаев и опасно. Улучшение состояния мышечного корсета и мягкая растяжка связочного аппарата предотвратит повторение рецидивов и образование новых межпозвонковых грыж.
При этом в лечении многое зависит от самосознания и желания выздороветь самого пациента. После окончания терапии человеку самому нужно будет выполнять зарядку, ЛФК, пересмотреть распорядок и интенсивность физических нагрузок, избегать провоцирующие состояние грыжи повреждения и движения.
Секвестрация грыжи межпозвоночных дисков
Секвестрация грыжи межпозвоночных дисков – это самый сложный и неприятный этап заболевания. Он характеризуется отделением части грыжевого выпячивания от основного диска. Не связанный с живыми и функционирующими волокнами, диска кусочек быстро отмирает, образуя в тканях инородное тело, вызывающее гнойные воспалительные процессы. Еще хуже, когда грыжа образовалась в спинномозговом канале и секвестр сдавливает и воспаляет спинной мозг.
Последствия такой патологии могут быть самыми неприятными (вплоть до полного обездвиживания конечностей и неспособности самостоятельно передвигаться). Сопровождается секвестрация сильными болями в спине, отеком тканей, скованностью в месте локализации грыжи, нарушениями работы внутренних органов, неврологическими неполадками и пр.
Как правило, подобные случаи редко поддаются консервативному лечению и требуют немедленного хирургического вмешательства. Стоимость удаления межпозвоночной грыжи, а точнее отделившегося кусочка довольно высока, но бездействие на данном этапе может иметь плачевные и необратимые последствия. При этом оперирование всегда рассматривается как крайняя и необходимая мера лечения, если есть хоть какие-то надежды на выздоровление с применением безоперационной терапии.
Грыжи дисков позвоночника
Грыжи дисков позвоночника (син.: грыжи межпозвоночных дисков, межпозвоночные грыжи) — это выпячивание межпозвоночного диска за пределы тела позвонка.
Почему и как образуются межпозвоночные грыжи?
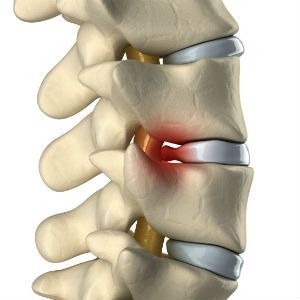
Межпозвоночные диски — фиброзно-хрящевые образования, которые находятся между телами соседних позвонков. Каждый диск состоит из центральной части – студенистого ядра – и окружающего его фиброзного кольца. Основная функция дисков — рессорная: они пружинят во время ходьбы, смены положения тела, при прыжках, амортизируют любые удары, сила которых направлена вдоль позвоночного столба.
Основные причины возникновения межпозвоночных грыж:
- травмы позвоночного столба;
- длительные интенсивные физические нагрузки;
- малоподвижный образ жизни, постоянная работа в однообразной неудобной позе; ;
- спортивные травмы, резкие сильные движения;
- избыточная масса тела (при этом позвоночный столб испытывает постоянные нагрузки).
- I стадия. Пролабирование — выпячивание размерами не более 2-3 мм. Диск пока еще незначительно выступает за пределы тела позвонка. Но в области повреждения образуется отек, могут появляться первые симптомы заболевания.
- II стадия. Образуется протрузия — выпячивание размером более 5 мм. Симптомы выражены более ярко.
- III стадия. Экструзия — выпадение ядра межпозвоночного диска за пределы позвонка (свисание в виде капли). В результате воспалительного процесса на позвонках начинают расти остеофиты — костные выступы. Происходит сдавление нервных корешков, нарушается кровообращение.
- IV стадия. Из-за воспаления, нарушения кровообращения и сдавления нервных корешков в тканях начинаются процессы атрофии. Межпозвоночный диск тоже атрофируется, сморщивается, перестает выполнять свои функции, два соседних позвонка практически срастаются между собой.
Позвоночник включает в себя семь шейных позвонков, которые обозначаются буквой C с номером позвонка — соответственно C1-C7, двенадцать грудных — Th1-Th12 и пять поясничных — L1-L5. Ниже расположены пять крестцовых позвонков, которые у взрослого человека срастаются в одну кость, крестец. Чаще всего грыжи образуются в наиболее подвижных отделах позвоночника: шейном и поясничном. В грудном отделе они встречаются намного реже, так как грудные принимают участие в образовании грудной клетки и более жестко фиксированы.
Грыжевое выпячивание может располагаться спереди, сзади или сбоку от тела позвонка. От этого зависят симптомы заболевания.
Симптомы межпозвоночной грыжи в зависимости от ее расположения
Симптомы межпозвоночной грыжи шейного отдела
- боли в шее;
- головные боли, головокружение;
- боли, отдающие в руку, область ключицы, грудную клетку, под лопатку;
- онемение кожи (чаще всего пальцев рук), покалывание, ощущение «ползания мурашек»;
- бледность, изменение температуры, повышенная потливость кожи рук;
- подъемы артериального давления.
Симптомы межпозвоночной грыжи грудного отдела
- нарушение осанки, сколиоз;
- постоянные или приступообразные боли в грудной клетке, особенно во время работы в неудобной позе.
Симптомы межпозвоночной грыжи поясничного отдела
- боль в области поясницы и крестца, постоянная или приступообразная;
- распространение боли в ягодицу, в нижнюю конечность;
- слабость в мышцах ног;
- онемение кожи, покалывание, ощущение «ползания мурашек»;
- бледность, изменение температуры, повышенная потливость кожи ног;
- нарушение функции тазовых органов: потенции, дефекации, мочеиспускания.
Диагностика межпозвоночных грыж
В многопрофильной клинике ЦЭЛТ имеется лучшее диагностическое оборудование европейских и американских производителей, которое позволяет быстро и достоверно установить диагноз межпозвоночной грыжи, точно определить степень выпячивания и его расположение.
Основные методы диагностики заболевания — компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Современные аппараты позволяют воссоздать трехмерную модель межпозвоночного диска, детально рассмотреть грыжевое выпячивание и окружающие ткани. При необходимости рекомендуется провести электронейрографию — исследование, позволяющее оценить прохождение нервных импульсов по нервным волокнам.
Лечение грыжи позвоночника
Лечением пациентов с межпозвоночными грыжами занимаются неврологи, нейрохирурги, мануальные терапевты, алгологи (специалисты по лечению боли). Чаще всего требуется лечение грыжи поясничного отдела позвоночника. Поясница обладает высокой подвижностью, при этом на нее постоянно приходятся большие нагрузки. Консервативное лечение межпозвоночной грыжи включает в себя прием обезболивающих, противовоспалительных препаратов, проведение физиопроцедур.
Безоперационное лечение. В последнее десятилетие резко возросло число минимально-инвазивных процедур, в том числе эпидуральных блокад при боли в спине, в частности при грыжах и протрузиях межпозвонковых дисков. Это связано с тем, что быстрое избавление от боли стало возможно без операции, к тому же блокады оказывают не только обезболивающий, но и лечебный эффект. Согласно международному опыту, эпидуральные блокады – наиболее частая процедура, которая используется для лечения корешковой боли. При правильно установленном диагнозе и наличии показаний к данной процедуре, эффект от эпидуральной блокады поразительный. Обезболивание достигается на срок от 6 недель до 6 месяцев, что позволяет во многих случаях избежать необходимости оперативного лечения. В ЦЭЛТ подобные процедуры делаются в Клинике боли.
Более подробно об эпидуральной блокаде можно узнать по ссылке.
Хирургическое лечение грыжи дисков позвоночника в многопрофильной клинике ЦЭЛТ проводится современным методом: эндоскопическое вмешательство через разрез размером до 1,5 см. Такое хирургическое лечение грыжи диска занимает 20-30 минут, сопровождается небольшой кровопотерей и минимальными рисками. Достигается хороший косметический эффект. Работоспособность полностью восстанавливается в течение двух недель.
Опытные нейрохирурги клиники ЦЭЛТ выполняют в год сотни сложных хирургических вмешательств на позвоночном столбе, что значительно превышает показатели большинства клиник в Москве. Современные технологии обеспечивают отличный эффект на фоне проведенного лечения и благоприятный прогноз в будущем. 3/4 пациентов приходят к нам на операцию по рекомендации своих друзей и близких.
Дорзальная грыжа диска: что это такое?

shutterstock.com
Позвоночный столб или, как мы его обычно называем позвоночник — это центральна, главная часть опорно-двигательного аппарата человека. Его образуют 33-34 позвонка, которые вертикально соединяются друг с другом. Позвоночник служит опорой для тела, а также защищает спинной мозг от повреждений и принимает участие вместе с мышцами, суставами и связками в движении тела.
Позвоночный столб делится на пять отделов:
- Шейный отдел, состоит из 7 позвонков, которые обозначаются C1—C7;
- Грудной отдел содержит 12 позвонков, Th1—Th12;
- Поясничный отдел содержит 5 массивных позвонков, L1—L5);
- Крестцовый отдел (5 позвонков, S1—S5 );
- Копчиковый отдел (3-5 позвонков, Cx1—Cx3-5)
Также в позвоночном столбе наблюдаются изгибы, которые служат для сохранения равновесия, а также смягчают толчки при прыжках или падении. К ним относятся два лордоза (шейный и поясничный) и два кифоза (грудной и крестцовый). Лордозы выгнуты вперед, а кифозы, в свою очередь, выгибаются назад.
Межпозвонковый диск – это соединительнотканное образование, которое располагается между двумя соседними позвонками и повышает резистентность, амортизируя чрезмерное давление при беге, ходьбе, прыжках. В комплексе с другими анатомическими структурами они обеспечивают подвижность и гибкость позвоночного столба. Состоят из двух основных компонентов: так называемого студенистого ядра (лат. nucleus pulposus) и плотного, волокнистого фиброзного кольца, имеющего циркулярное расположение.
Межпозвонковая дорзальная грыжа встречается достаточно часто и является одним из наиболее опасных видов грыж. Она распологается сзади позвоночника, поэтому часто её называют задней. Межпозвонковая дорзальная грыжа локализуется в непосредственной близости от спинного мозга и большого количества нервных корешков, что представляет большую опасность для здоровья пациента.
Причины возникновения
Данная патология развивается относительно часто. Причинами её развития могут быть неправильная осанка, травмы, операции, поднятие тяжестей и другие причины. Заболевание может возникать как у лиц с тяжелыми физическими нагрузками, так и у малоподвижных людей.
Классификация и разновидности
Конкретный вид патологии зависит от того, куда направлено выпячивание (экструзия) грыжи. Различают следующие виды:
- дорзальная парамедиальная грыжа –располагается слева или справа от позвоночника, соответственно может быть левосторонней или правосторонней;
- медиальная (срединная, медианная) – образует выпячивание по центру и диагностируется чаще всего в области L4–L5, L5–S1;
- фораминальная – заполняет отверстия, образованные телами позвонков, дисками и другими тканями;
- сублигаментарная, при которой дисковое ядро выпадает в часть спинномозгового канала и может повредить нервные волокна;
- дорзальная диффузная грыжа диска распространяется на всю заднюю поверхность диска.
Осложнением любого вида дорзальной грыжи может стать секвестрация образования. Этот процесс происходит из-за выхода грыжи за определенные пределы и отрыва части грыжи (пульпозного ядра), которая получает возможность свободно перемещаться по позвоночному каналу. Секвестрированные грыжи ассоциированы с возможностью серьезных осложнений, поэтому они требуют незамедлительного оперативного вмешательства.
Симптомы заболевания
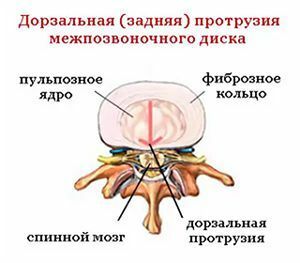
Проявления дорзальной грыжи обусловлены многими факторами. Главным из которых является её локализация в том или ином отделе позвоночного столба. Размер выпячивания часто не является показателем выраженности симптомов. Иногда небольшие образования, расположенные в определенных местах, могут быть причиной сильных болей и нарушений работы нервной системы.
Рис.3 Дорзальная грыжа
Дорзальная грыжа шейного отдела
При заболевании этого отдела может происходить сдавление нервных пучков и кровеносных сосудов, несущих кровь к головному мозгу. Из-за этого могут проявляться такие симптомы как:
- головные боли;
- боли, отдающие под лопатку, распространяющиеся на шею, плечи, руки;
- головокружение и шум в ушах;
- снижение чувствительности, слабость верхних конечностей, их онемение на разных участках и нарушение движения кисти.
Дорзальная грыжа грудного отдела
Данная патология позвоночного столба встречается очень редко. При ней формирование грыжи без применения специальных инструментальных методов диагностики (КТ, МРТ) распознать сложно, так как проявления заболевания часто напоминают патологию сердца, легких или желудочно-кишечного тракта.
Дорзальная грыжа поясничного отдела позвоночника
Образование выпячивания в этом отделе позвоночника чаще всего происходит на уровне L4–L5, реже на уровне L3–L4. Также нередко диагностируется грыжа L5–S1 пояснично-крестцового сочленения. Дорзальная грыжа поясничного отдела сопровождается следующими симптомами:
- болью, которая может отдавать в другие области (например, промежность, стопу);
- усилением интенсивности болевого синдрома при резких движениях и нагрузках, уменьшением боли в положении лежа;
- снижением чувствительности нижних конечностей;
- прогрессирующей атрофией мышц ног;
- судорогами и спазмами;
- непроизвольными испражнениями.
Диагностика
При появлении симптомов болезни необходимо прийти на прием к специалисту (это может быть невролог, терапевт или вертебролог) за квалифицированной медицинской помощью. Любая консультация врача и начало диагностики начинаются со сбора анамнеза и осмотра пациента. При выявлении симптомов дорзальной грыжи межпозвонкового диска доктор назначает обследование. Обычно оно начинается с простых инструментальных методов (например, рентгенографии позвоночного столба в нескольких проекциях). Далее назначаются более сложные и дорогие исследования. Это могут быть: магнитно-резонансная томография (МРТ) или компьютерная томография (КТ).
На снимке МРТ или КТ можно хорошо рассмотреть пространство между позвонками. Можно увидеть выпячивание, сближение позвонков, а также легко определить вид грыжи.
Лечение дорзальной грыжи диска
Если не лечить данное заболевание, то оно может привести к частичной или полной потере чувствительности, нарушению подвижности конечности. При сдавлении грыжей спинного мозга и нервные окончания, произойдет их необратимое поражение, восстановить чувствительность не получится даже после хирургического удаления выпячивания.
Консервативные методы при терапии заболевания допустимо применять исключительно на ранних стадиях развития грыжевой экструзии. При терапии врач назначает комплекс лечебных мероприятий, компонентами которых могут быть: использование различных лекарственных средств; тракционная терапия (вытяжение позвоночного); лечебная физкультура; физиотерапия; использование различных ортопедических корсетов, бандажей и других средств. Подробнее об этих методах указано ниже.
В первое время после обострения симптомов пациентам необходимо придерживаться строгого постельного режима. Это нужно для максимального снижения нагрузки на позвоночный столб. Лечащий врач определяет сроки постельного режима индивидуально. Далее разрешается ходьба на короткие дистанции, принятие сидячего положения, однако поднимать тяжести и допускать физическое перенапряжение строго запрещается. Если не соблюдать предписания доктора, дорзальная грыжа может увеличиваться, а состояние больного заметно ухудшаться. Результатом этого будет единственный выход из ситуации: хирургическое вмешательство.
Применение лекарственных средств
Задачами консервативной медикаментозной терапии является устранение болевого синдрома и спазмирования скелетных мышц, восстановление функций нервной системы, подготовка хороших условий для торможения повреждения диска. Для достижения этих целей пациентам назначаются:
- нестероидные противовоспалительные средства (НПВС);
- миорелаксанты (лекарственные препараты, расслабляющие скелетную мускулатуру);
- витамины группы В, которые очень важны для нормального функционирования нервной системы;
- хондропротекторы.
Вытяжение позвоночника
Эта процедура особенно эффективна на начальных этапах заболевания. Благодаря курсу сеансов тракционнй терапии снижается давление и, как следствие, на межпозвоночный диск. Это способствует улучшению состояния и самочувствие пациента.
Особую роль в консервативной терапии играет лечебная физкультура (ЛФК), которая может оказать помощь в снятии мышечных спазмов и приводит к уменьшению боли. Для лечения также широко используются различные методики физиотерапии: магнитотерапия, электрофорез, массаж и другие. Физиотерапия назначается вне обострения симптомов.
Оперативные вмешательства при дорзальных грыжах
Как было отмечено ранее, консервативная терапия эффективна только при начальных стадиях заболевания. В остальных случаях она применяется как вспомогательный метод в комплексном лечении. Показания для оперативного лечения определяются нейрохирургом. Существует большое количество методов проведения операции по избавлению от дорзальной грыжи. Поэтому нюансы лечения принимаются для каждого пациента индивидуально.
Среди высокотехнологичных методов особое внимание заслуживает эндоскопическое удаление грыжи. Производится прокол диаметром меньше сантиметра, в который вводятся инструменты. Грыжа убирается частями. Используется специальная анестезия, при которой больной не чувствует боли, но врач может заметить риск травмирования нервных корешков и избежать их повреждения. Процедура не занимает много времени, на следующий день пациент в большинстве случаев может быть выписан домой из медицинского учреждения.
При открытых методах оперативного вмешательства новой ступенью стало применение специальных сеток, которые не допускают рецидива выпячивания. Также современная медицина позволяет при полном удалении межпозвоночного диска заменить его синтетическим протезом, которые не вызывает реакции отторжения у организма и производится из прочных и надежных материалов. После установки протеза рецидив грыжи в той же локализации невозможен.
Помимо малотравматичных эндоскопических вмешательств и полностью открытых существуют операции, которые называются микродискэктомиями. Они представляют собой открытую операцию, однако она является малотравматичной. Для её выполнения требуется доступ, равный около 2-х см. Проводится эта манипуляция, используя общий наркоз. Микродискэктомия позволяет удалить (секвестрировать) большинство грыж, включая секвестрированные.
Одной из самых травматичных операций является – ламинэктомия. При них хирург делает крупный разрез, который позволяет досконально осмотреть все анатомические структуры и принять решения об объеме тканей, которые необходимо убрать. В ряде случаев происходит удаление не только всего диска, но и части позвонка. Этот вид вмешательства требует более тщательную подготовку и относительно длительное восстановление.
Реабилитация после оперативных вмешательств
Восстановление после операции может занимать различный период, длительность которого зависит от нескольких факторов. К ним относятся вид грыжи, её размер, тип оперативного вмешательства, состояние здоровья пациента. Как отмечалось ранее, при закрытых лапороскопических операциях пациент может быть выписан на следующий день, а при травматичных операциях (ляминоэктомии) может провести некоторое время в стационаре. Поэтому подход к реабилитации тоже может быть разным.
В восстановлении пациента принимает участие не только лечащий врач, но и реабилитолог, физиотерапевт, невролог и другие специалисты. Центральное место в реабилитации занимает восстановление потерянных функции и избавление от болевого синдрома.
Профилактика
Профилактика дорзальных грыж базируется на правильной организации рабочего места, соблюдения режима труда и отдыха, избегание поднятия тяжести, поддержание осанки. Особое место занимают физические упражнения, гимнастика и йога, которые помогают избежать не только появление грыж, но и снижают риск развития сердечно-сосудистых заболеваний, сахарного диабета 2-го типа, патологии суставов и ряда других болезней.
Немалое значение имеет и вторичная профилактика грыж после проведенного консервативного или оперативного лечения. В ряде случаев грыжа может рецидивировать от причин, не зависящих ни от пациента, ни от врача. Однако часто её появление можно избежать, следуя рекомендациям доктора. Йога и лечебная физическая культура также очень полезны при вторичной профилактики заболевания.
Экструзия межпозвоночного диска

Выявленная экструзия диска – это третий этап разрушения фиброзного кольца при длительно протекающем остеохондрозе. Первый заключается в обезвоживании и утрате эластичности на фоне нарушения диффузного клеточного питания хрящевой ткани. Он обозначается первичными дегенеративными дистрофическими изменениями в межпозвоночном диске. Вторая стадия – протрузия (снижение высоты межпозвоночного диска с увеличением занимаемой площади). Стадия протрузии характеризуется выраженными болями, давлением на корешковые нервы. Соответственно у пациента появляются неврологические клинические признаки (онемение, парестезии, нарушение чувствительности).
Экструзия позвоночника – это третий, завершающий этап. После него уже устанавливается диагноз грыжи диска. При экструзии межпозвонковых дисков происходит нарушение целостности фиброзного кольца, внутри которого располагается студенистое тело пульпозного ядра. Но место разрыва обычно располагается таким образом, что полный выход части пульпозного ядра через образовавшуюся трещину не состоялся за счет того, что произошла фиксация продольной связкой позвонков. Если место разрыва фиброзного кольца находится в том месте, где отсутствует связочный аппарат, то стадия экструзии минуется и сразу же возникает грыжа.
Если при проведении обследования МРТ было установлено, что развивается экструзия межпозвоночного диска, необходимо немедленно обратиться к вертебрологу или неврологу для проведения полноценного лечения. От грыжевого выпячивания вас отделяет минимальное напряжение в области поясницы или шейного отдела позвоночника. Как только вы случайно поднимите тяжесть или резко повернете голову, у вас появится межпозвоночная грыжа. Лечить это состояние будет гораздо труднее и дольше, чем экструзию. Поэтому не теряйте драгоценного времени, отравляйтесь к врачу.
В Москве можно записаться на бесплатный прием к вертебрологу или неврологу в нашей клинике мануальной терапии. Здесь доктор проведет осмотр, ознакомиться с диагностическими заключениями и разработает индивидуальный курс терапии, который позволит быстро и безопасно восстановить физиологические свойства фиброзного кольца поврежденного межпозвоночного диска.
Причины развития экструзии диска
Существуют различные причины развития экструзии позвоночных дисков – они в основном перекликаются с факторами риска для появления дегенеративных дистрофических изменений. В целом экструзия является следствием запущенного и не пролеченного вовремя остеохондроза. Поэтому и причины, которые вызывают осложнения, те же самые. Они включают в себя:
- ведение малоподвижного образа жизни с преимущественно сидячей работой;
- избыточная масса тела, создающая дополнительную физическую и амортизационную нагрузку на позвоночный столб;
- нарушение осанки и искривление позвоночного столба;
- неправильная постановка стопы в виде плоскостопия и косолапости;
- деформирующий остеоартроз крупных суставов нижних конечностей;
- спондилоартроз, болезнь Бехтерева, системная красная волчанка и другие патологии хрящевых тканей позвоночного столба;
- недостаточное употребление чистой воды в течение суток, приводит к обезвоживанию и нарушению диффузного питания хрящевых тканей межпозвоночных дисков;
- тяжелый физический труд;
- перенесенные тяжелые инфекции;
- опухоли спинного мозга;
- туберкулез позвоночника.
У женщин экструзия поясничного отдела позвоночника может появиться в период беременности или после её прерывания. Это связано с тем, что во время ожидания ребенка организм подвергается мощным гормональным изменениям. Размягчается хрящевая ткань, нарушается осанка, происходит дислокация внутренних органов брюшной полости, меняется кровоток и т.д. Очень часто при нарушении правил гигиены беременных у женщин развиваются многочисленные заболевания опорно-двигательного аппарата. Самое распространенное из них – симфизит или расхождение тазовых костей. Так вот, это состояние всегда сопровождается выраженной экструзией межпозвоночных дисков пояснично-крестцового отдела позвоночника. Избежать этих негативных последствий можно с помощью ношения бандажа и активной подготовки к родам. Для этого можно использовать методы мануальной терапии, массаж и лечебную физкультуру.
Дорзальные экструзии дисков позвоночника
Дорзальная экструзия – это нарушение целостности фиброзного кольца межпозвоночного диска расположенная в задней проекции. Она направлена кнаружи, давления на дуральную оболочку спинномозгового канала не оказывает. Для того, чтобы понять, что это такое – дорзальная экструзия диска, нужно представить себе строение позвоночника. Она состоит из отдельных тел позвонков, которые имеют дуги, формирующие спинномозговой овальный канал. Между ними располагаются хрящевые прокладки. Они обладают той же формой, что и тело позвонка вместе с дугами. Внутри диска находится аналогичное овальное отверстие, защищающее спинномозговой канал от избыточного давления со стороны тел позвонков и окружающих паравертебральных мягких тканей. Соединяется конструкция между собой с помощью продольных связок. Они подразделяются на короткие, соединяющие между собой два соседних позвонка, и длинные, которые начинаются около затылка и заканчиваются в области копчика.
Дорзальные экструзии грыжи дисков располагаются в задней части, которая образуется дугами позвонков. Чаще всего дорзальная экструзия позвоночника возникает в области поясницы. Это обусловлено анатомически, поскольку именно в этом отделе позвоночный столб имеет максимальную амплитуду подвижности во фронтальной плоскости. При резком наклоне вперед себя или подъеме туловища с тяжестью в руках на диски поясницы оказывается экстремальная нагрузка. Так чаще всего формируется дорзальная экструзия L5-S1, приходящаяся на условный центр тяжести человеческого тела. В этой точке часто образуются грыжи. Они дают выраженную неврологическую клиническую картину, вплоть до полного онемения ног и утраты их подвижности.
Дорзальная экструзия диска L5-S1 – это опасное состояние, пациенту требуется незамедлительная профессиональная помощь невролога или вертебролога. При правильно проводимом лечении можно добиться полного восстановления целостности и эластичности поврежденного фиброзного кольца и тем самым предотвратить риск развития межпозвонковой грыжи.
Парамедианная и медианная экструзия диска
Медианная экструзия – это нарушение целостности фиброзного кольца межпозвоночного диска в области срединной оси. Оно может располагаться с наружной и внутренней части межпозвонкового диска. При выпячивании в проекцию спинномозгового канала могут отниматься верхние или нижние конечности.
Парамедианная экструзия – это трещина межпозвоночного диск без выхода через не пульпозного ядра, расположенная слева или справа от срединной оси позвоночного столба. Она также может быть задней или передней, обращенной кнаружи или вовнутрь.
Парамедианная экструзия диска хорошо поддается лечению методами мануальной терапии. При своевременном обращении пациента за помощью нам удается полностью восстановить целостность фиброзного кольца и не допустить развития грыжи диска.
Экструзия дисков позвоночника поясничного отдела
Экструзия поясничного отдела может развиваться в молодом возрасте. В группе риска находятся молодые люди, занятые тяжелым физическим трудом, увлекающиеся подъемом штанги или имеющие избыточную массу тела. У женщин впервые экструзии поясничного отдела позвоночника появляются в период вынашивания ребенка. Изменение осанки и перераспределение постоянно возрастающей нагрузки приводит к тому, что межпозвоночные диски в буквальном смысле этого слова расплющиваются в отдельных сегментах. Поэтому появление экструзии дисков позвоночника поясничного отдела во время беременности – это не редкость. Рекомендуется внимательно относится к своему здоровью и выполнять все рекомендации наблюдающего за течением беременности врача.
Самая распространенная локализации экструзии – L5-S1, поскольку на этот межпозвоночный диск приходится максимальная амортизационная нагрузка при наклонах, поворотах, подъеме тяжести, просто во время положения тела стоя на месте.
Развивающаяся экструзия диска L5-S1 провоцирует сильнейшее воспаление в паравертебральных тканях. Это сопровождается выраженным болевым синдромом, онемением нижних конечностей, появлением парестезий и снижением мышечной силы ног.
Реже встречается экструзия L4-L5, поскольку этот диск берет на себя остаточную амортизационную нагрузку. Для появления экструзии диска L4-L5 характерно наличие распространенных дегенеративных дистрофических изменений во всем позвоночном столбе.
Экструзия дисков шейного отдела позвоночника
Экструзия шейного отдела в основном развивается у тех пациентов, которые в течение трудового дня вынуждены держать мышцы шеи и воротниковой зоны в длительном статическом напряжении. Поэтому некоторые неврологи относят экструзию дисков шейного отдела к профессиональным заболеваниям офисных работников, бухгалтеров, швей, портных, закройщиков, программистов, переводчиков и т.д.
Экструзия шейного отдела позвоночника может проявляться в болезненности в области шеи. Также человека могут беспокоить затылочные головные боли, головокружение, рассеянность, сонливость, снижение концентрации внимания и памяти. При длительном развитии экструзии дисков шейного отдела позвоночника может развиваться артериальная гипертензия, вегетососудистая дистония, вертебробазилярная сосудистая недостаточность и другие неприятные осложнения.
Экструзия C5-C6 вызывает моторные и сенсорные нарушения в верхних конечностях. Одна из ветвей корешкового нерва, отходящего от спинного мозга в этом межпозвонковом промежутке, участвует в формировании плечевого нервного сплетения. Поэтому при возникновении воспалительного процесса начинает появляться боль в руке на стороне поражения, ощущение ползающих мурашек, снижение мышечной силы и кожной чувствительности.
Лечение экструзии диска
Для лечения экструзии диска важно восстановить утраченную форму и эластичность хрящевой ткани межпозвоночного диска. Для этого необходимо сначала провести несколько сеансов тракционного вытяжения позвоночного столба. Данная процедура позволяет восстановить исходную длину позвоночных связок и создать условия для восстановления высоты межпозвоночного диска, пострадавшего от протрузии.
Затем лечение экструзии диска продолжается с использованием следующих методик:
- массаж и остеопатия позволяют повысить эластичность всех тканей, восстановить микроциркуляцию крови и лимфатической жидкости, уменьшить спастическое напряжение в паравертебральных мышцах;
- кинезиотерапия усиливает кровоток и повышает тонус миоцитов, что положительно сказывается на диффузном питании хрящевой ткани межпозвоночного диска;
- лечебная гимнастика укрепляет мышечный каркас спины и предотвращает риск развития рецидива остеохондроза и его осложнений в будущем;
- рефлексотерапия (иглоукалывание) с помощью воздействия на биологически активные точки на теле человека запускает процесс естественной регенерации поврежденных тканей за счет использования скрытых резервов организма;
- физиотерапия и лазерное воздействие ускоряют процесс регенерации и улучшают состояние всех тканей.
Для лечения экструзии диска могут применяться и другие виды мануального воздействия. Все они направлены не на устранение последствий заболевания, а на купирование патологических изменений. В отличии от традиционного использования нестероидных противовоспалительных препаратов, фармакопунктура не просто устраняет болевой синдром без вреда для здоровья пациента. Она запускает также процесс восстановления повреждённого диска.
Для успешной терапии также важно изменение образа жизни пациента. Доктора нашей клиники мануальной терапии дают индивидуальные рекомендации, которые позволяют нормализовать массу тела, внедрить в свою жизнь физическую активность, создать правильные условия для работы и ночного сна.
Если вам требуется лечение экструзии диска, то вы можете записаться на бесплатный прием к вертебрологу или неврологу в нашей клинике мануальной терапии. Позвоните администратору и согласуйте удобное для визита время. В ходе приема доктор проведет полноценный осмотр и поставит диагноз. Также он даст индивидуальные рекомендации и разработает специальный курс лечения.


