Какие функции имеют фолликулы в яичниках и какие могут быть нарушения в их развитии?
«Медлайн-Сервис» предлагает провести интимную пластику больших или малых половых губ за 16 900 руб. вместо 30 000 руб.
«Медлайн-Сервис» предлагает программу дородового наблюдения «Стандарт +» (ведение беременности) за 95 000 руб. вместо 118 970 руб.
«Медлайн-Сервис» предлагает программу дородового наблюдения «Стандарт» (ведение беременности) за 66 000 руб. вместо 83 180 руб.
Фолликулы – это структурные составляющие половых желез у женщин. Один из этих элементов, называемый доминантным, во время овуляции освобождает созревшую для зачатия яйцеклетку. При нормальном строении фолликула, а также его своевременном дозревании, женщина способна забеременеть. Любые отклонения от нормы могут привести к развитию кисты на яичнике или даже бесплодию. Существует множество причин, способных вызвать данные нарушения, поэтому при возникновении любых необычных симптомов следует незамедлительно обратиться за медицинской помощью.
Функции и назначение фолликулов
Фолликул – это недозревшая яйцеклетка, которая окружена слоем эпителиальных клеток и двойным покровом соединительной ткани. Основной ее задачей является защита половой клетки от негативного воздействия различных факторов. Именно от данных элементов зависит правильное дозревание яйцеклетки и ее оплодотворение, и, следовательно, возможность забеременеть и вынашивать ребенка. Также они предназначены для выработки женского гормона – эстрогена.
У женщин половая система и фолликулярный аппарат развиваются в перинатальном периоде, и на данном этапе устанавливается постоянное количество фолликулов, которое остается неизменным на протяжении всей жизни (30 – 50 тысяч).
Различают несколько этапов развития фолликулов в яичниках:
- Образование нескольких мелких недозревших клеток.
- На 5 день УЗИ позволяет увидеть до десяти антральных фолликулов на периферии яичника (их размер колеблется в пределах 2 – 4 мм).
- По истечении семи дней их размер увеличивается до 6 мм, что дает возможность рассмотреть сеть капилляров на их основании.
- На восьмой день определяются доминантные фолликулы, которые продолжают расти и развиваться.
- Примерно на 10 день УЗИ дает возможность выявить доминантный фолликул, имеющий самый большой размер (около 15 мм), в то время как остальные будут вдвое меньше.
- Спустя две недели доминант достигает размеров 25 мм. В этот момент происходит активная выработка женского гормона – эстрогена, под воздействием которого защитная оболочка прорывается (позволяя яйцеклетке выйти наружу) и на 15 – 16 день происходит овуляция.
- Яйцеклетка попадает в маточные трубы. В результате ее встречи со сперматозоидом происходит оплодотворение. В противном случае во время месячных она выходит из матки вместе с эпителием.

Нарушения нормы
Какова же норма фолликулов в яичнике? Избыток или недостаток данных элементов является нарушением. Если в одном яичнике находится более десяти недозревших яйцеклеток и эта цифра остается неизменной на протяжении всего цикла, можно говорить о превышении нормы (выявить это позволяет исключительно УЗИ). В зависимости от количества элементов, обнаруженных во время ультразвукового исследования, можно сделать следующее заключение:
- в диапазоне от семи до шестнадцати – фолликулов в яичнике много и вероятность зачатия высокая;
- от четырех до шести – небольшая вероятность беременности;
- менее четырех – вероятность зачатия практически отсутствует.

Однако, это не всегда свидетельствует о какой-либо патологии и может быть вызвано стрессами, переживаниями или переутомлением. В этом случае количество фолликулов в яичниках нормализуется после первой овуляции. Терапия проводится, если нарушения вызваны следующими причинами:
- неправильным выбором контрацептивов;
- нарушением функционирования щитовидной железы;
- быстрым набором или потерей веса;
- сбоем в работе эндокринной системы;
- повышенным содержанием пролактина в организме.
Выявить вышеперечисленные нарушения можно при помощи диагностических процедур.
Недостаточное количество или отсутствие половых клеток может быть вызвано гормональным сбоем или ранним климаксом. Обычно данную проблему отслеживают на седьмой день менструального цикла. В этом случае для лечения репродуктивной функции женщины назначаются гормональные препараты.
Подводя итоги, можно выделить два существующих варианта развития фолликула:
- Протекание менструального цикла с одним доминантом в левом или правом яичнике.
- Его отсутствие, в результате — яйцеклетка не вызревает, происходит нарушение цикла менструации. В этом случае зачатие невозможно.
Доминантный фолликул
В середине цикла обычно созревает несколько фолликулов, а остальные растворяются. Доминантным является самый большой и развитый защитный элемент. Он защищает готовую к оплодотворению яйцеклетку. Непосредственно в период овуляции в правом или левом яичнике он способен достигнуть размера в несколько сантиметров. Под воздействием гормонов происходит его разрыв, в результате чего яйцеклетка высвобождается и устремляется к маточным трубам, а значит, появляется возможность беременности.
В редких случаях происходит одновременное созревание доминантов в обоих яичниках. Это дает возможность зачать двойню.
Существует также резерв фолликулов, которые готовы к оплодотворению. Их называют антральными. При подготовке к экстракорпоральному оплодотворению специалисты определяют, сколько фолликулов образуется, и на основании этих данных ставят прогнозы о вероятности беременности.

Нарушение развития фолликулов
Любые нарушения в развитии фолликулов приводят к серьезным последствиям, вплоть до бесплодия. Этому могут способствовать следующие отклонения:
- фолликулярные яичники;
- воспалительные процессы органов малого таза;
- недостаточная выработка женского гормона – эстрогена;
- нарушения эндокринной системы;
- проблемы с овуляцией;
- нарушения функций гипофиза;
- преждевременный климакс (хирургический или естественный);
- стрессы, депрессии, нервные перенапряжения.

Также очень важным моментом является состояние доминантного фолликула, который может отсутствовать, не достигнуть требуемых размеров, запоздать с созреванием или же не развиться совсем.
Персистирующие фолликулы
При возрастных изменениях или в подростковом возрасте нередко происходит нарушение деятельности фолликулярного аппарата, называемое персистенция. Главными симптомами заболевания являются нарушение менструации, обильные менструальные выделения, кровотечения. В этом случае происходит обратное развитие фолликула в яичниках, что может привести к образованию кисты. Чтобы киста не лопнула, назначается гормональная терапия. При значительных размерах опухоли лечение гормонами неэффективно, и требуется оперативное вмешательство. Явление персистенции сопровождается:
- гормональными нарушениями;
- утолщением слизистой эндометрия;
- отторжением эндометрия;
- сдавливанием матки;
- болевыми ощущениями внизу живота, сопровождающимися кровянистыми выделениями или кровотечением.

Примордиальный фолликулез
Овариальный резерв (запас яйцеклеток у женщин) закладывается еще в утробе матери. Первичной стадией развития защитного фолликула является примордиальная. При этом зачатки яйцеклеток располагаются на внутренней поверхности яичников и защищены гранулезными клетками. Такая картина наблюдается вплоть до наступления менструации. Период полового созревания характеризуется:
- выработкой гормона, стимулирующего развитие фолликула:
- ростом ядра яйцеклетки под действием фолликулостимулирующего гормона;
- созреванием защитной оболочки яйцеклетки;
- ежемесячным развитием нескольких фолликулов, защищающих половую клетку.

Антральный фолликулез
Антральные фолликулы в яичниках имеют размер не более 8 мм. Они развиваются на седьмой – восьмой день менструального цикла. Контроль их количества у женщин важен на стадии определения ее возможности забеременеть искусственным путем. Количество защитных элементов можно определить на УЗИ и по полученным данным определить резерв яйцеклеток, способных к оплодотворению.
Если антральные элементы достигают размера до 5 мм, вероятность наступления беременности низкая. При величине фолликулов 5 – 8 мм женщина с большой вероятностью забеременеет без помощи врачей. Стоит обратить внимание, что во время беременности фолликулы в яичниках не образуются.

Преовуляторный фолликул
На последнем этапе своего созревания яйцеклетка готова к оплодотворению. При этом фолликул практически полностью наполнен жидкостью, за день до наступления овуляции возрастает выработка эстрогена и наблюдаются следующие явления:
- стимулируется выброс лютеина, способствующего наступлению овуляции;
- преовуляторный фолликул образует на своей стенке выпячивание, в месте которого позже происходит прорыв (овуляция);
- после наступления овуляции активизируется выработка прогестерона, предотвращающая отторжение эндометрия;
- образуется желтое тело, впоследствии формирующее сетку сосудов и способствующее появлению и развитию плаценты.

Единичные фолликулы
Единичный фолликул считается синдромом обеднения яичников. В этом случае функционирование яичников прекращается, и женщина не может забеременеть. Если фолликулов мало и они не достигают нормальных размеров, вместо овуляции наступает климакс. Причинами климакса в молодом возрасте могут быть:
- гормональные нарушения;
- нарушение обмена веществ;
- интенсивные занятия спортом.

Фолликулярные яичники
Термин «фолликулярные яичники» используется специалистами УЗИ при описании особенностей яичников. Как правило, данный диагноз не указывает на наличие патологии, однако, если данные признаки сопровождаются другими симптомами, требуется дополнительное обследование. При этом в строме яичника наблюдается большее количество несозревших яйцеклеток, чем должно быть. Правый и левый фолликулярные яичники выглядят одинаково. Признаки множественных фолликул:
- наличие ановуляторных циклов в результате появления кисты или невызревания доминантного фолликула;
- бесплодие;
- нерегулярные менструации, менструальный цикл, как правило, увеличивается до 50 дней.

Симптомы при проведении УЗИ:
- увеличенные яичники;
- эхогенность яичников меньше эхогенности матки;
- антральных половых клеток больше двадцати, их диаметр не превышает 9 мм, расположены в строме диффузно;
- оболочка доминантного фолликула тонкая.
Подобное явление может диагностироваться у здоровых женщин, а также у пациенток, страдающих поликистозом. Поэтому, понятие «фолликулярные яичники» не может выступать как самостоятельный диагноз. Если у пациентки происходит развитие кист, имеет место синдром поликистоза.
Устранить проблему можно при помощи гормональной коррекции, которая не только приводит цикл в норму, но и дает возможность беспрепятственно забеременеть. Лечение проводится гинекологом-эндокринологом и направлено на нормализацию выработки следующих гормонов:
- эстрадиола;
- прогестерона;
- тестостерона.
Если прием гормонов результатов не дает – будет проводиться стимуляция овуляции. Пациентке вводят препараты, позволяющие увеличить половые клетки, каждые два дня проводится исследование УЗИ, и при достижении пика их роста женщине вводится ХГЧ с целью разрушения оболочки фолликула и выхода яйцеклетки. При этом высока вероятность многоплодной беременности.
У беременных фолликулярные яичники абсолютно не влияют на вынашивание. Однако после родов ановуляторные циклы могут снова повториться. При желании запланировать еще одну беременность можно снова начать прием гормонов и зачать ребенка. Стоит обратить внимание, что при данном синдроме необходимо провести анализ гормонального фона и при обнаружении отклонений привести в норму уровень всех гормонов, отвечающих за процесс созревания яйцеклетки и сохранение беременности.
Фолликулы

Еще во время внутриутробного развития в организме девочек происходит зачаточное формирование более 500 000 фолликулов. По достижению половозрелого возраста в репродуктивной системе остается около 40 000 таких структур. В течение жизни полностью созревает не более 500 яйцеклеток, а оставшаяся часть микроскопических зачатков ооцитов подвергается атрезии.
Что значит фолликул?
Фолликул – структурный элемент женских половых желез, который состоит из ооцита, круженного слоем соединительной и эпителиальной ткани. В нем находится только одна яйцеклетка 1-го порядка, внутри которой располагается небольшое ядро – «зародышевый пузырь».
Ооцит (яйцеклетка) заключен в плотную гликопротеиновую капсулу, окруженную гранулезными клетками. Их поверхность покрыта тонким бесклеточным слоем матрикса, вокруг которого располагается тека-клетка.
Фолликулы в яичниках
Внутри яичников происходит созревание ооцитов, готовых к оплодотворению сперматозоидами. Зачатие возможно только в случае их полноценного развития и дозревания. Часто гормональные нарушения приводят к появлению отклонений, пр овоцирующих образование кисты или бесплодие.
Основная задача фолликула заключается в защите ооцитов от разрушения и негативного влияния эндогенных факторов. Яйцеклетки, находящиеся в женских половых железах, еще недозревшие. Именно поэтому успешность зачатия и течение беременности во многом зависят от степени защиты ооцитов от влияния деструктивных факторов.
Стадии развития фолликула
Фолликулогенез – беспрерывное созревание фолликулов, которое начинается в антенатальном, а заканчивается в климактерическом периоде. По причине апоптоза большинство недозревших женских половых клеток погибает. Только незначительная их часть проходит весь цикл созревания и принимает участие в овуляции.
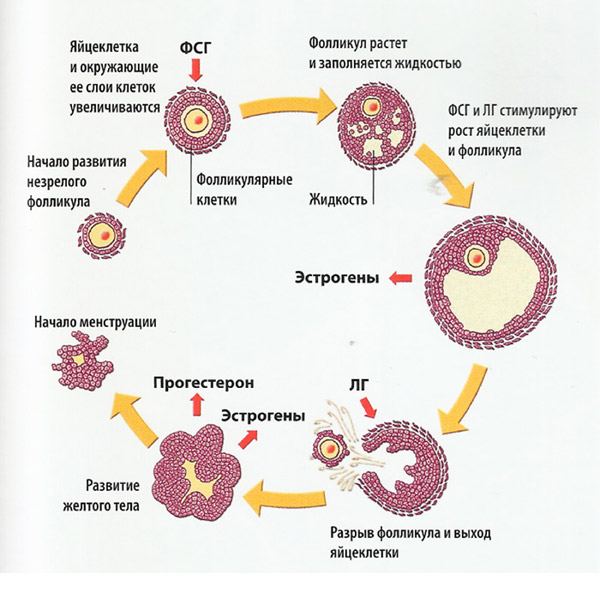
Типов структурных элементов яичников определяется стадией их развития:
- примордиальные (зародышевые);
- преантральные (первичные);
- антральные (вторичные);
- преовуляторные (граафовы пузырьки).
За 24 часа до овуляции усиливается продукция эстрогена, стимулирующего поступление в кровь лютеинизирующего гормона. Именно пептидные гормоны инициируют образование выпячивания в фолликулярном мешке, из которого впоследствии выходит ооцит (овуляция).
Цикл фолликула
На протяжении всего менструального цикла в репродуктивной системе женщины происходят изменения, предшествующие овуляции. Размеры и местонахождение фолликулярных мешков определяется фазами этого цикла:
- менструальная (продолжительность 3-6 дней) – кровотечение из матки, вызванное отторжением эндометрия;
- фолликулярная (продолжительность 14 дней) – процесс развития новых структурных элементов яичников, который начинается с продукции лютеинизирующих и фолликулостимулирующих гормонов, ускоряющих их рост;
- овуляторная (продолжительность 3 дня) – разрыв доминантного фолликула с последующим выходом ооцита, готового к оплодотворению;
- лютеиновая (продолжительность 16 дней) – интенсивная продукция прогестерона и эстрогена, подготавливающих женский организм к беременности.
Созревшие ооциты видны невооруженным глазом на экране УЗИ-сканера. В норме за один менструальный цикл созревает от 1 до 3 доминантных фолликулов.
Плохо растут фолликулы
Недоразвитость структурных компонентов яичников является одной из основных причин женского бесплодия. При отсутствии доминантного фолликула в кровь не поступают лютеинизирующие гормоны, стимулирующее наступление овуляции. К основным причиной недостаточного развития половых клеток относятся:
- патологии гипоталамуса;
- нарушение генеративной функции яичников;
- злоупотребление противозачаточными средствами;
- последствия инфекции в малых половых органах;
- патологии щитовидной железы;
- эндокринные нарушения;
- депрессия и эмоциональная нестабильность;
- образование опухолей в гипофизе.
Адекватная гормональная терапия позволяет восстановить менструальный цикл и процесс созревания ооцитов. При неэффективности консервативного лечения назначается каутеризация яичников, которая заключается в хирургическом удалении недоразвитых клеток из половых желез.
Фолликулы при эко
На вероятность зачатия влияет количество антральных фолликулов в женских половых железах. При отсутствии патологий их число составляет в среднем 16-26 штук. В таком случае вероятность успешного созревания доминантного фолликула практически равна 100%.
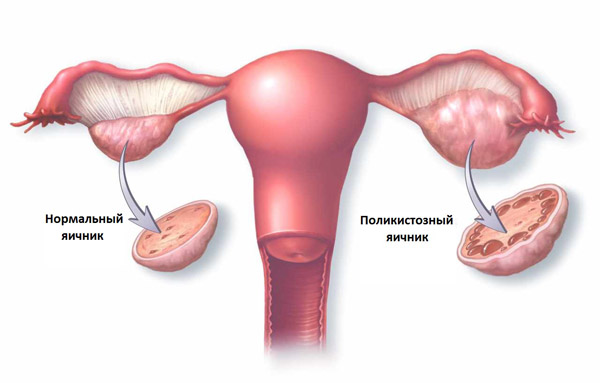
Повышенное содержание ооцитов в яичниках часто свидетельствует о развитии поликистоза. Гинекологическая патология в 65% случаев диагностируется у пациенток, страдающих бесплодием. При поликистозе фаза овуляции отсутствует, поэтому женщина не может забеременеть.
Если в яичниках находится не более 6 недозревших фолликулов, вероятность овуляции снижается до 5%. В данном случае зачатие естественным путем практически невозможно, поэтому женщинам рекомендуют пройти экстракорпоральное оплодотворение (ЭКО).
Пункция фолликулов при эко
Пункцией фолликула называется малоинвазивная процедура, целью которой является извлечение яйцеклетки из половых желез. В условиях in vitro осуществляется оплодотворение ооцита и пересадка эмбриона в матку пациентки.
Процесс извлечения женских половых клеток осуществляется по следующей схеме:
- под общим обезболиванием в яичник вводится тонкая игла;
- после проникновения иглы в фолликул осуществляется забор ооцита;
- яйцеклетку очищают от эпителия и помещают в специальный инкубатор.
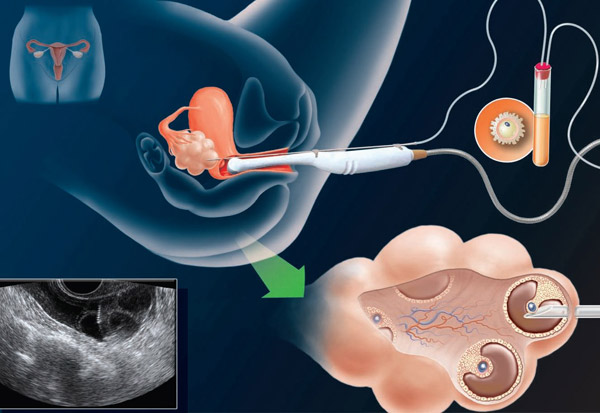
Подготовленный ооцит оплодотворяется сперматозоидом, после чего эмбрион пересаживают в матку пациентки.
Стимуляция фолликулов при эко
При гормональном бесплодии извлечь созревшую яйцеклетку из яичника невозможно ввиду отсутствия овуляции и предшествующих ей биохимических процессов. Увеличить шансы на успешное зачатие с помощью ЭКО можно в случае отбора сразу нескольких созревших яйцеклеток.
Для стимуляции роста половых клеток применяются гормональные препараты, благодаря которым в яичниках образуется от 8 до 15 фолликулов. Во время пункции специалистами отбираются только самые крупные из них, диаметр которых составляет 15-20 мкм.
Рост фолликулов при эко
В процессе стимуляции суперовуляции врачами контролируется скорость роста половых клеток, которая осуществляется с помощью трансвагинального УЗИ. Обследование начинают через пять дней после начала гормональной терапии. При недостаточном развитии органических структур яичников увеличивается доза принимаемых лекарств.
Скорость роста женских половых клеток составляет не более 2 мм в сутки. Когда диаметр фолликулов достигает 16 мм, пациентку подготавливают к пункции для забора ооцита. К моменту начала процедуры оценивается состояние эндометрия, толщина которого должна находиться в пределах от 7 до 9 мм.
Предимплантационная генетическая
дигностика (24) хромосомы Позволяет провести лечение бесплодия максимально комфортно и безопасно
Влияние размера фолликула на качество яйцеклетки
Вероятно, Вы могли раньше не слышать о фолликулах яичников и не ожидать, что они будут иметь такое значение для Вас и Вашей фертильности. Однако фолликулы являются одной из самых неотъемлемых составляющих репродуктивной системы женщины, и количество имеющихся фолликулов часто является прямым фактором, который влияет на зачатие, как естественным путем, так и с помощью ЭКО.
Что такое фолликул?
Фолликул яичника – это наполненный жидкостью мешочек, в котором растет яйцеклетка. Когда яйцеклетка достигает зрелости, она высвобождается из фолликула. Это то, что мы называем овуляцией.
Распространенное заблуждение состоит в том, что каждый фолликул выпускает несколько яйцеклеток. Однако на вопрос, сколько яйцеклеток в фолликуле, ответ – один.
Овуляция обычно происходит у большинства женщин каждый месяц в период между половым созреванием и менопаузой. Несколько фолликулов начинают развиваться каждый цикл, но обычно только один из них высвобождает ооцит. Фолликулы, не выделяющие яйцеклетку, распадаются. Этот процесс известен как атрезия и может произойти на любой стадии развития фолликула.
Сколько фолликулов должно быть в яичнике?
В фертильном периоде жизни у женщины оптимально должно быть не менее 6 четких фолликулов в одном срезе при проведении УЗИ.
Пока фолликул не начинает развиваться, он известен как примордиальный фолликул. Эти примордиальные фолликулы микроскопические, их размер составляет всего 25 микрометров (0,025 миллиметра). Они слишком малы, чтобы их можно было увидеть невооруженным глазом, и их нельзя обнаружить с помощью УЗИ.
Однако, как только гормональные сигналы запускают развитие фолликулов, и они начинают созревать и расти, они становятся антральными фолликулами и имеют размер до 10 мм. Они видны на УЗИ и могут быть подсчитаны.
Фолликулы и фертильность
Ультразвуковое исследование (фолликулометрия) антральных фолликулов проводится при первом визите к репродуктологу, для оценки запаса яйцеклеток (овариального резерва).
Затем первым важным этапом программы ЭКО является стимуляция роста фолликулов, чтобы получить большее количество ооцитов для оплодотворения (оптимально 10-15). Он состоит из использования ежедневных инъекций в течении 11-12 дней, которые поддерживают яичники вместо дозревания одной яйцеклетки (что они делают естественным образом каждый месяц) и производят больше ооцитов для их оплодотворения, культивирования и получения большего количества эмбрионов. Такая стимуляция, конечно, увеличивает шансы на наступление беременности.
Во время стимуляции роста фолликулов в программе ЭКО проводится контроль их роста и развития. В нашей клинике мы проводим 2 -3 фолликулометрии.
Размер фолликула, очень важен для нас.
Когда фолликулы достигают оптимального размера (около 18–22 мм) мы планируем аспирацию фолликулов через 36 часов после введения инъекции триггера овуляции. Это поддерживает созревание ооцитов таким же образом, как и в естественном цикле. Оптимальное время для получения ооцитов в программе ЭКО (14-15 день цикла, при условии диаметра фолликулов 18-22 мм)
Как размер фолликула влияет на качество яйцеклетки и оплодотворение?
Очень интересное исследование провели McCulloh et al. (2020), тщательно измеряя каждый фолликул перед аспирацией и отделяя полученные яйцеклетки друг от друга. Затем эти ооциты оплодотворяли и контролировали развитие эмбрионов.
Считается, что более крупные фолликулы с большей вероятностью обеспечивают зрелые ооциты хорошего качества в сравнении с более мелкими фолликулами.
Вот краткие результаты этого исследования, относящиеся к соотношению размера фолликула и зрелости ооцитов:

Ооцит MI
Было получено 317 яйцеклеток от 22 доноров ооцитов в возрасте 24.5 года± 3.5 с диаметром фолликула:
- 255 были зрелыми (MII) (80,4%);
- 31 был глубоко незрелым (GV) (9,8%);
- 29 были незрелыми (MI) (9,1%).
Есть две стадии незрелости перед завершением созревания ооцита (GV – зародышевый пузырек и MI).
MII – это зрелые ооциты.
Эти 255 зрелых ооцита были оплодотворены методом ICSI:
Оплодотворены 228 (89,4%).
Ооциты GV Ооцит GV
Размер фолликулов соответствовал разным яйцеклеткам. Каждую оплодотворенную яйцеклетку культивировали индивидуально, чтобы за ними можно было наблюдать во время культивирования эмбрионов.
Данные по среднему размеру фолликулов и зрелости яйцеклетки
- Незрелые (GV) ооциты были получены из диаметра фолликулов в среднем 12,5 мм.
- Незрелые (MI) ооциты были получены из диаметра фолликулов 15,3 мм.
- Зрелые (MII) ооциты получены из среднего диаметра 18,3 мм.
Пропорции этих ооцитов, исходя из диаметра фолликула:
Таким образом, чем больше размер фолликула, тем больше вероятность того, что ооцит внутри зрелый.
Оплодотворенные ооциты, происходящие из более крупных фолликулов (> 18,3 мм), с большей вероятностью развиваются в бластоцисты.
Выводы
Ооциты из фолликулов размером менее 12 мм с большей вероятностью будут GV (незрелые), а яйцеклетки из фолликулов размером > 17 мм с большей вероятностью будут MII (зрелыми).
В Reprolife мы понимаем важность точного диагноза. Мы используем научно обоснованный подход для создания индивидуального плана лечения, начиная с тщательной диагностической оценки каждого пациента. Эти тесты предоставляют важную информацию, которая поможет нам составить персонализированную и наиболее эффективную для Вас программу лечения.
Наш диагностический пакет «Прогноз овариального резерва» включает в себя тесты на подсчет антральных фолликулов (AFC) и Антимюллеров гормон (AMH), а также консультацию опытного репродуктолога. Понимание уровня овариального резерва яичников поможет Вам спланировать лечение.
Что такое фолликулы в яичниках?
Неотъемлемой частью женского организма является способность зачать и выносить ребёнка. Она определяется количеством фолликулов в яичниках. Каждая женщина должна знать, какие процессы протекают в её теле, и знания работы её репродуктивной системы непосредственно помогут получить своевременную медицинскую помощь.
1. Общее представление
Фолликул в яичниках – это структурный компонент, состоящий из яйцеклетки, окруженной слоем эпителиальных клеток и двумя слоями соединительной ткани.

Фолликулы в яичнике
Они зарождаются в яичниках у девочек ещё внутриутробно, а активное развитие происходит в период полового созревания и завершается с приходом менопаузы.
Развитие фолликула делят на 4 стадии:
- 1 Примордиальный этап. Так как формирование начинается в 6 недель внутриутробного развития, то к моменту рождения они содержат уже около 1-2 миллионов фолликулов. Дальнейшее развитие происходит в момент полового созревания. К этому времени их количество уменьшается до 300-350 тысяч. Этот запас называется овариальным резервом. Яйцеклетка начинает своё созревание, и дополнительную защиту ей обеспечивают 2 оболочки, состоящие из соединительной ткани. После полового созревания начинают развиваться по 5-15 примордиальных фолликулов, которые постепенно увеличиваются в размерах.
- 2 Преантральный этап. Гипофиз приступает к выработке фолликулостимулирующего гормона, и их рост ускоряется.
- 3 Антральный этап. Формируется полость, в которой содержится фолликулярная жидкость. Фолликулярные клетки отвечают за выработку эстрогена. Эпителиальные клетки фолликула превращаются в гранулёзные клетки, которые отвечают за выработку прогестинов.
- 4 Преовуляторный этап. Образование фолликулярной полости провоцирует рост доминантного фолликула, и его размеры увеличиваются с 1 мм до 16-20 мм. Примерно за 24 часа до овуляции увеличивается количество эстрогена, что стимулирует выброс лютеинизирующего гормона, который и провоцирует овуляцию. Если зрелый фолликул не прошёл овуляцию, образуется кистозный фолликул, а если прошел – образуется жёлтое тело. Последнее вырабатывает прогестерон, препятствующий преждевременному отхождению эндометрия. Если оплодотворение не произошло, жёлтое тело перестаёт функционировать и уровень прогестерона снижается. Начинается менструация. А если оплодотворение произошло, хорион вырабатывает хорионический гонадотропин, последний стимулирует рост жёлтого тела.

Стадии развития фолликула
2. Сколько должно быть в норме?
Прежде чем говорить о патологическом количестве, необходимо узнать, сколько фолликулов должно быть в яичниках в норме.
От количества антральных фолликулов зависит возможность наступления беременности. В норме у женщины должно визуализироваться в обоих яичниках 10-25 штук, тогда вероятность наступления овуляции составляет 100% и существуют максимальные шансы зачатия.
3. Патологические изменения
Нормальное количество является усреднённым значением, поэтому несмотря на индивидуальные особенности организма, отклонения как в меньшую, так и в большую сторону требуют врачебного наблюдения.
Любое отклонение от нормы сокращает шансы на зачатие малыша.
3.1. Множественные фолликулы в яичнике
С одной стороны, должно быть, хорошо, что у женщины в яичнике много фолликулов, но, с другой стороны, существует риск развития поликистоза яичника. В таком случае, чем раньше начато лечение, тем больше шансов на сохранение репродуктивных органов и их функций.

Эта патология характерна наличием большого количества фолликулярных кист — это препятствие для созревания одного доминантного фолликула. Из-за этого овуляция не происходит, и зачать ребёнка невозможно.
Лечение такого заболевания начинается с приёма оральных контрацептивов. Они регулируют количество гормонов, чем нормализуют цикл менструаций. Совместно с приёмом препаратов рекомендуют заниматься спортом и сбалансировать питание.
3.2. Малое количество фолликулов
Если у женщины мало фолликулов в яичниках, это ещё не приговор. Необходимо найти хорошего специалиста и подобрать правильное лечение и стимуляцию, тогда шансы на естественную беременность будут довольно неплохие.
Но если их вообще нет, это уже говорит о том, что прямая функция яичников потеряна.
Каковы же причины отсутствия роста этих важных компонентов яичника:
- генетические (врождённые) нарушения;
- аутоиммунные процессы;
- химиотерапия и облучение;
- хирургические операции;
- хронические воспалительные процессы;
- менопауза.
Во время менопаузы их количество уменьшается, и яйцеклетки практически не образуются, а со временем и вовсе исчезают.
4. Фолликулометрия
УЗИ-диагностику проводят с целью определения количества фолликулов, стадии их развития и роста.

Поликистоз на снимках с фолликулометрии
Но проводить данное исследование в любой день нельзя, для правильной диагностики это делают в определённый день менструального цикла. Потому как в менструальную неделю определить их наличие просто невозможно. А вот на 8-9 день уже можно отчётливо увидеть наличие мелких «пузырьков».
Такое исследование позволяет определить, есть ли доминантные фолликулы, при этом в норме за 1 цикл развивается только один в одном из яичников. Но бывают случаи, когда их созревает несколько. Тогда повышается вероятность зачатия ребёнка и возникновения многоплодной беременности.
Доминантный фолликул на УЗИ находят по округлой форме и увеличенному размеру, нормальный размер в зрелом состоянии — до 20-25 мм.

Доминантный фолликул на фолликулометрии
5. Регулирование процессов созревания
Лечение заключается в восстановлении менструального цикла и избавление от такого диагноза, как бесплодие. Сутью такого лечения является стимуляция овуляции и регулирование процессов созревания фолликулов.
5.1. Стимуляция
Стимуляцию проводят для снижения количества ановуляторных циклов и повышения вероятности наступления долгожданной беременности. Противопоказанием этой процедуры является наступление раннего климакса и непроходимость маточных труб.
Используют препараты, которые врач назначает принимать по определённой схеме в течение нескольких месяцев, обычно до 6 месяцев. Сначала препарат стимулирует выработку эстрадиола, и фолликулы начинают расти, затем препарат резко отменяют, тогда выработка лютеинизирующего гормона увеличивается и происходит разрыв фолликула.
Для предотвращения образования кист делают укол с препаратами, содержащими гормон ХГЧ, который сдерживает рост его оболочки.
5.2. Уменьшение количества антральных фолликулов
При повышенном количестве антральных фолликулов проводят терапию для нормализации гормонального фона. Используют комбинированные оральные контрацептивы.
Их количество зависит от количества в организме антимюллерова гормона, который независимо от общего гормонального фона женщины вырабатывается яичниками. Выработка данного гормона зависит только от генетических особенностей организма и возраста. Поэтому женщинам с недостатком антральных фолликулов назначают лечение лишь с целью повысить шансы на успешное созревание фолликула с помощью стимуляции работы яичников. Им назначаются витамины, а также противовоспалительные и улучшающие кровообращение препараты.
Фолликулы и процессы их созревания

Для того чтобы яйцеклетка достигла состояния, готового к оплодотворению, ей предстоит несколько этапов созревания, которые происходят в фолликулах – округлых образованиях с оболочкой, состоящей из двух слоев эпителия и слоя соединительной ткани. К моменту полового созревания в женских яичниках количество фолликул достигает пятисот. Это примерно в тысячу раз меньше, чем заложено в организме девочки еще на стадии эмбриона. В процессе созревания фолликула внутри него формируется яйцеклетка. Даже сегодня этот процесс не до конца изучен и таит в себе немало темных пятен.
Этапы созревания фолликула
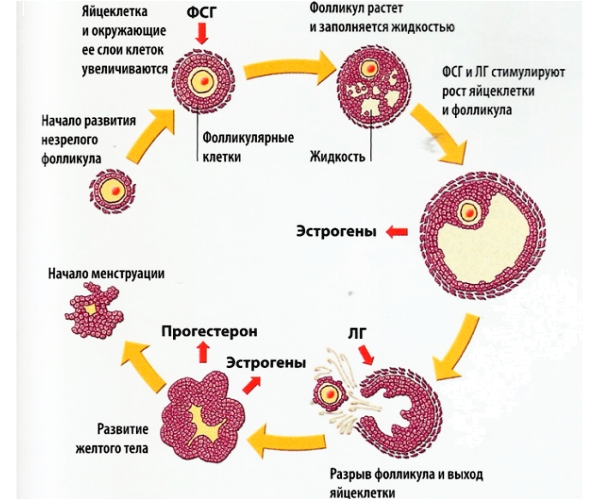
Процессом созревания управляют гормоны, в частности, прогестерон и лютеин. Если баланс этих гормонов нарушен, то это приводит, прежде всего, к нарушению менструального цикла. В его первой фазе, при нормальном гормональном фоне, запускается процесс созревания фолликула. Одновременно могут развиваться до десяти фолликулов, но только у доминирующего есть шанс достигнуть необходимых размеров. Оставшиеся образования должны деградировать, если гормональный баланс не нарушен. В противном случае они продолжают развитие и сдерживают рост доминирующего фолликула.
Нормальный менструальный цикл является признаком отсутствия проблем с созреванием фолликулов. Перед овуляцией женщины могут ощущать тянущие боли внизу живота, перевозбуждение или раздражительность, перепады настроения; выделения влагалища могут стать более обильными и густыми. Одним из признаков созревания фолликула также является незначительное снижение температуры за сутки или за 12 часов до момента овуляции. Затем ректальная температура повышается на несколько десятых градуса Цельсия. Отследить выход яйцеклетки из фолликула можно также и при помощи гормональных тестов: перед овуляцией уровень прогестерона повышается.
Обычно менструальный цикл сопровождается созреванием одного единственного фолликула, но бывают случаи, когда одновременно созревают два и более. Это не является патологией, но результатом созревания нескольких фолликул нередко оказывается многоплодная беременность.
Проблемы при созревании
Нарушения могут быть спровоцированы множеством факторов:
- патологии яичников различного генеза, приводящие к их дисфункции;
- эндокринные заболевания, приводящие к дефициту женских половых гормонов;
- злокачественная или доброкачественная опухоль в районе гипофиза или гипоталамуса;
- воспаление или инфицирование органов брюшной полости;
- стрессы, депрессивные состояния;
- недостаток или избыток веса;
- наступление раннего климакса.
Если вследствие нарушения репродуктивной функции фолликул не созревает, то необходимо обратиться к врачу, который установит причины и назначит эффективное лечение.
Преждевременное или запоздалое созревание фолликула также является явлением ненормальным. Если УЗИ обнаруживает множество пузырьков, то такая ситуация ведет к затруднению вызревания доминантного фолликула, что может быть причиной бесплодия.
Диагностика и лечение
Овуляция тесно связана с менструальными циклами. Сигнализировать о проблемах могут даже небольшие задержки, означающие, что фолликул не созревает в отведенное для этого природой время. Отсутствие беременности при нормальной половой жизни без контрацепции на протяжении года говорит о том, что вероятность бесплодия со стороны женщины в данном случае высока. Но обследование необходимо пройти обоим партнерам, так причиной может служить и мужской фактор.
Существует множество методик диагностики бесплодия. Стратегию обследования выбирает лечащий врач. Он может назначить анализы гормонов, УЗИ, а также различные исследования, результаты которых могут косвенно указывать на причины неправильной работы женской репродуктивной системы.
Чаще всего задержка или отсутствие процесса созревания фолликул объясняется гормональными расстройствами. Недостаточный уровень женских гормонов приводит к тому, что коммуникация между фолликулами и организмом практически исчезает. Им как бы не поступает команда к действию. Именно поэтому данную проблему можно решить в частности путем ввода недостающих гормонов.
Но беременность при стимуляции созревания фолликула может наступить. Будущих рожениц, проходивших курс гормональной терапии, врачи ведут весь период вынашивания, а также постродовой.
Смотрите видео о созревании фолликулов и овуляции
Супружеские пары, вовремя обратившиеся к специалистам по причине невозможности зачатия ребенка при регулярной половой жизни в течение одного года, направляются на обследование. Врачи назначают стандартные анализы, позволяющие обнаружить истинную причину бесплодия. Одним из обязательных исследований является фолликулометрия. В ходе этой процедуры удается наблюдать фоллиакулогенез и отследить момент овуляции, если он имеет место. В случае наличия овуляции фолликулометрия позволяет обозначить менструальный цикл и определить наиболее благоприятные для зачатия дни.
Наблюдение фолликулогенеза в рамках диагностики бесплодия дает возможность отследить поведение доминирующего фолликула и дать общую оценку репродуктивных способностей женщины.
В случае отсутствия овуляции, определяемой в ходе фолликулометрии, назначается ряд анализов, среди которых и гормональный. Не стоит отчаиваться, если овуляции нет. Гормональная терапия очень часто помогает созреванию фолликула и выходу готовой к оплодотворению яйцеклетки. Но причины могут быть не только в недостатке гормонов. Целый ряд различных заболеваний, причем многие и них не являются гинекологическими, способен сдерживать созревание фолликул. Даже банальная простуда очень часто приводит к нарушению нормального менструального цикла. Лечащий врач принимает во внимание все факторы, имеющие отношение к фолликулогенезу.
Психологическое состояние, в частности нервозность и страх не наступления беременности, почти всегда влияют на созревание фолликул отрицательно. Абсолютное большинство женщин, обратившихся за помощью в Клинику репродуктивной медицины, приходят со своими страхами. И в этом нет ничего предосудительного, ведь для женщины нет ничего важнее, чем реализоваться как мать. Несостоятельность в плане деторождения для них является сильнейшей психологической проблемой.
Задача врача уже на этапе обследования – максимально снять у женщин страх отсутствия беременности. Этому помогает доброжелательная обстановка в клинике, а также общение с благодарными клиентами, у которых благодаря квалифицированным врачам клиники все получилось.
Следует заметить, что современная репродуктология продвинулась за последнее десятилетие колоссально. Сегодня, если врач считает, что шансы на материнство имеются, то это означает действительно высокую вероятность успеха.
Большое количество анализов, которые назначаются для диагностики бесплодия, – это отнюдь не врачебный каприз, а профессиональные действия. Чтобы обнаружить истинные причины несозревания фолликулов, необходимо весь назначенный спектр обследования. Это даст полную картину состояния репродуктивных функций женщины и поможет определить возможность того или иного лечения.
Одним из самых распространенных видов обследования фолликул является УЗИ. Ультразвуковые датчики способны зафиксировать доминантный фолликул. Если же он фиксируется постоянно (независимо от фазы менструального цикла), то ставится диагноз персистенция. Данное заболевание в большинстве случаев излечимо. Но в то же время существует немалая вероятность превращения граафового пузырька в кистозное образование.
Поскольку поведение фолликулов формируется гормонами, именно эндокринные нарушения в организме женщины чаще всего становятся причиной отсутствия овуляцию. Второй по распространенности причиной является киста, в которую трансформировался фолликул, из которого не вышла яйцеклетка. Если графов пузырек превышает в диаметре 25 мм, то врач имеет все основания заподозрить кистозное образование. Если диаметр меньше указанного выше, то речь идет о персистенции либо о так называемой лютеинизации. Подобные кисты диаметром до 50 мм рассасываются без какого-либо лечения от одного до четырех месяцев. Бее крупные кисты требуют гормонотерапии или хирургического вмешательства.
Ответы на популярные вопросы
Почему не лопается фолликул?
По разным, как временным физиологическим так и патологичным причинам.
Какие гормоны нужно проверить, если плохо созревает фолликул?
Перечень гормонов необходимых для сдачи определяет врач, после сбора анамнеза. Если есть подозрения на нарушение фолликулогенеза обязательно сдается ФСГ, ЛГ, тестостерон свободный, эстрадиол, гормоны щитовидной железы, пролактин и кортизол в начале менструального цикла.
Оценка функционального резерва яичников
Если Вы когда-нибудь были на приеме у врача репродуктолога, то наверняка слышали это словосочетание, в оптимистичной интонации: «ну, резерв яичников у Вас вполне перспективный» или же с негативным оттенком: «низковат резерв яичников».
Овариальный резерв или функциональный резерв яичников — так можно назвать предполагаемое количество яйцеклеток в яичниках женщины, которые могут в перспективе дать беременность.
Этот потенциал закладывается в яичниках девочки еще в утробе матери, после ее рождения в яичниках остается около 400 000 клеток. В дальнейшем же нас ждет печальная участь, в отличие от мужского репродуктивного резерва, который периодически обновляется всю жизнь, наш, женский запас в течение жизни только тратится, без возможности восстановления. Ежемесячно мы теряем не менее 20 клеток, независимо от образа жизни, наличия или отсутствия беременностей, приема контрацептивов и проч.
Таким образом, с возрастом в норме у всех женщин снижается количество клеток, способных дать беременность.
Кроме того, в течение жизни яичники подвергаются негативному воздействию множества факторов, которые снижают качество этих клеток (воспалительные реакции, новообразования, воздействие различных токсичных веществ и проч.). Оперативные вмешательства на яичниках (удаление кист яичников, резекция яичников и т. п.) может преждевременно уменьшить фолликулярный резерв до 0 у молодых женщин.
Как узнать, каков Ваш функциональный резерв яичников?
При помощи УЗИ органов малого таза
УЗИ органов малого таза делают на 5-7 день цикла. С его помощью можно посчитать количество антральных фолликулов — пузырьков, в которых созревают яйцеклетки.
Возраст женщины — самый важный независимый прогностический фактор, влияющий на фолликулярный запас, а следовательно — на вероятность достижения беременности и эффективность лечения бесплодия.
У женщин в возрасте 35-38 и старше 40 лет по сравнению с 25-летними способность к зачатию снижается до 50 %, 25 % и менее 5 % соответственно. Но изменения фолликулярного резерва у всех женщин индивидуальны. У кого-то уже к 30 годам в яичниках не остается фолликулов, содержащих клетки (это называется преждевременным истощением яичников), а у кого-то после 40 лет сохраняется достаточный фолликулярный запас.
Биологический репродуктивный возраст женщины отражает количество фолликулов размером менее 10 мм при УЗИ, проведенном на 5-7 день менструального цикла. У женщин в активном репродуктивном возрасте (до 35 лет) должно быть не менее 5-6 фолликулов в одном срезе в каждом яичнике по результатам УЗИ.
Менее 8 антральных фолликулов в яичниках — это уже снижение фолликулярного резерва, по которому можно предполагать слабый ответ на стимуляцию овуляции и необходимость повышения дозы препаратов в программе ЭКО.
При наличии менее 5 фолликулов в обоих яичников прогноз адекватного ответа на стимуляцию овуляции очень сомнителен.
При помощи анализа крови на гормоны
Кроме УЗИ фолликулярный резерв яичников может помочь определить анализ крови на гормоны. В первую очередь исследуют уровень ФСГ — фолликулостимулирующего гормона гипофиза. Он вырабатывается в специальной железе, которая находится в головном мозге — гипофизе и стимулирует рост фолликулов в яичниках. Если в яичниках достаточного количества фолликулов нет и они не реагируют на его «требования» адекватным ответом, гормон повышается, чтобы заставить яичники работать.
Уровень ФСГ исследуется на 2-5 день менструального цикла. Повышение концентрации гормона выше 10-12 МЕ/л говорит о снижении фолликулярного резерва яичников.
Другие гормоны, показывающие уровень фолликулярного резерва — это АМГ (антимюллеров гормон) и ингибин В. Они вырабатываются в ткани яичников. Концентрация ингибина В менее 45 пг/мл сопровождается уменьшением количества яйцеклеток.
Уровень АМГ наиболее точный прогностический фактор исхода лечения, низким считается его показатель менее 1 нг/л. Но для получения достоверной оценки фолликулярного резерва яичников нужно учитывать в целом все показатели — малое число антральных фолликулов на узи, высокие концентрации ФСГ, низкие уровни АМГ и ингибина В.
Многие пациентки, получив результаты обследования на гормоны, задают вопрос: Как повысить уровень АМГ? Можно ли снизить уровень ФСГ?
Изменить уровень этих гормонов в крови можно. Для этого существует так называемая заместительная гормональная терапия, например, можно пропить курс гормональных препаратов, которые «обманут» гипофиз и он уменьшит выработку ФСГ, т. к. будет получать сигнал о мнимой активности яичников. Но, к сожалению, как я уже говорила выше, восстановить таким образом фолликулярный резерв яичников не удастся.
Снижение уровня ФСГ не улучшит результативность ЭКО и не повысит вероятность получения беременности, поэтому делать этого перед ЭКО не нужно.
Что же делать, если по результатам обследования констатировано снижение фолликулярного резерва яичников?
В этом случае для достижеия беременности необходимо обратиться к врачу репродуктологу. Получить беременность у женщин позднего репродуктивного возраста или со сниженным фолликулярным резервом можно с помощью лечения методом ЭКО.
При выборе клиники ЭКО при этом факторе бесплодия очень важно обратить внимание на качество эмбриологической службы, ведь от ее работы зависит львиная доля успеха.
Также важным является такой, казалось бы, на первый взгляд не слишком существенный момент, как режим работы клиники. Если у Вас снижен фолликулярный запас, оптимально выбрать для лечения клинику, работающую без выходных. Именно такой режим позволяет производить своевременный забор клеток, даже если их мало, всего 1-2, без риска допустить их овуляцию.
Также сейчас широко применяются новые эффективные методики получения большего количества ооцитов в циклах ЭКО у пациенток с низким фолликулярным резервом. Например, так называемая «двойная стимуляция» яичников, суть которой заключается в том, что в течение одного цикла ЭКО собирается двойной «урожай» клеток. Повышение количества клеток увеличивает шансы на наступление беременности, ведь так получается большее количество эмбрионов, из которых можно с большей вероятностью выбрать перспективные эмбрионы на перенос.
Имеет ли значение особенность проведения программы ЭКО?
Безусловно. Схема стимуляции яичников подбирается врачом индивидуально в каждом конкретном случае, с учетом возраста женщины, ее веса, гормонального фона, результатов УЗИ, предыдущих протоколов ЭКО. Если за плечами у пациентки со сниженным фолликулярным резервом уже были неэффективные протоколы ЭКО, например такие, при которых не было получено яйцеклеток при пункции яичников, врач использует альтернативные подходы, чтобы изменить ситуацию.
Например, есть теория, что у пациенток со сниженным фолликулярным резервом в программе ЭКО можно использовать специальную технику пункции фолликулов, с промыванием содержимого фолликулов специальным раствором, что якобы повышает вероятность получения ооцитов. Правда исследования, которые проводились у таких пациенток, не подтвердили, что пункция, проведенная таким образом, способствует увеличению общего числа полученных яйцеклеток и повышению частоты наступления беременности, а методика при этом существенно удлиняет время процедуры и требует большей дозы анестетиков во время операции, поэтому целесообразность ее спорна (данные исследования 2010 г.).
Истощение фолликулярного резерва у женщин до 40 лет называется преждевременной недостаточностью яичников или, в прежней классификации болезней — синдром истощения яичников.
Яичники перестают продуцировать женские гормоны — эстрогены, что сопровождается нарушениями работы всего организма — повышение артериального давления, учащенное сердцебиение, появлении симптомов «приливов», жара, повышенной потливости, сухости кожи, ломкости волос, плаксивости и раздражительности, снижения либидо, сухости влагалища и как следствие — болезненности при половых контактах, нарушении мочеиспускания (учащенное мочеиспускание, недержание мочи при напряжении) и проч. Конечно же при этом страдает и репродуктивная функция — при синдроме преждевременного истощения яичников яйцеклеток, пригодных для оплодотворения практически не остается.
Преждевременное истощение яичников часто носит наследственный характер (у 25 % матерей женщин с такими проблемами менопауза также наступила до 40 лет)
Другие причины истощения яичников — воздействие на яичники повреждающих факторов, от аутоиммунных до внешних, например, интоксикации, радиации или воспалительного процесса. Также такая проблема может возникнуть у женщин с резким снижением массы тела из-за неправильного питания (анорексии).
Диагностировать преждевременную недостаточность яичников у женщин младше 40 лет кроме указанных выше жалоб помогает УЗИ, на котором определяется уменьшение размеров матки, истончение слизистой оболочки матки (эндометрия), уменьшение яичников, а также отсутствие в них фолликулов.
При исследовании гормонального профиля выявляется существенное повышение фолликулостимулирующего гормона, уменьшения эстрадиола, выраженное снижение АМГ и ингибина В.
Восстановление репродуктивной функции у женщин с преждевременной недостаточностью яичников перспективно только в случаях, когда она вызвана интоксикаций или нарушением веса вследствие анорексии — устранение повреждающего фактора в этой ситуации может помочь яичникам вновь заработать.
В большинстве же случаев единственный способ забеременеть при такой проблеме — это ЭКО с использованием донорских ооцитов.
Если у молодых девушек (20-25 лет) поздно начинается и долго устанавливается менструальный цикл, можно предположить риск возникновения преждевременной недостаточности яичников в будущем, особенно, если у мамы девушки отмечалась ранняя менопауза. В этом случае нужно обратиться к врачу репродуктологу — его своевременное вмешательство может помочь решить проблему бесплодия до ее возникновения.
Например, на сегодняшний день существует возможность сохранить яйцеклетки при повышенном риске их преждевременной утраты с помощью программы криоконсервации (заморозки) ооцитов, которая позволяет хранить их в течение десятков лет без повреждения их структуры, а при планировании беременности — безопасно разморозить, оплодотворить спермой партнера и получить эмбрионы, которые после переноса в подготовленную полость матки помогут обрести паре долгожданного здорового малыша.
Зачем нужны фолликулы в яичниках?
Фолликулы в яичниках – это основная структурная единица органа. Они выполняют две функции – обеспечивают развитие яйцеклетки и вырабатывают гормоны. С ними связаны и некоторые патологии половых желёз у женщин.
Здоровые фолликулы
Величина здоровых фолликулов в яичниках меняется в зависимости от фазы менструального цикла и возраста женщины. У девочек они все почти одинакового диаметра – около 1-2 мм, иногда меньше. С наступлением полового созревания появляются различия, и выделяются самые крупные фолликулы, они вырастают до 24 мм. После менопаузы различия сохраняются, но их рост прекращается. Возможна постепенная деградация ткани и уменьшение вместилищ яйцеклеток.
Где находятся фолликулы в яичниках
Сколько фолликулов у здоровой пациентки становится известно ещё до её рождения. Общее количество – несколько сотен тысяч в момент закладки половых желёз, затем их количество снижается до нескольких тысяч. Новые пузырьки не возникают, меняются только их размеры. Это накладывает отпечаток на репродуктивную функцию женщины – однажды повлиявший на её половые железы мутагенный фактор повышает риск навсегда.
Генеративная функция
В норме структурная единица яичника является своеобразным хранилищем для незрелой яйцеклетки. Каждый из них вмещает по одной половой клетке, обеспечивая её питание и сохранность. И именно фолликулы реагируют на наличие половых гормонов в крови и стимулируют развитие яйцеклеток. Их активность регулируется фолликулостимулирующим и лютеинизирующим гормоном, которые выделяет гипофиз.
Под действием ФСГ фолликулы в яичниках начинают активно поглощать питательные вещества и расти. Вместе с ними яйцеклетка завершает своё созревание. Все фолликулы чувствительны к гормону, но к середине цикла выделяется доминантный, который подавляет развитие остальных.
Развитие несозревших фолликулов останавливается, может наступить регресс, но созревание может возобновиться в следующем цикле.
ЛГ действует только на зрелый фолликул. Под его действием оболочка лопается и наступает овуляция – яйцеклетка выходит в брюшную полость и готовится к зачатию. На месте фолликула образуется жёлтое тело – это нестойкое образование, которое существует около 2 недель, если не наступила беременность. После оно регрессирует, превращаясь в белое тело, которое уже не выполняет никаких функций.
Гормональная функция
Нормальные фолликулы выделяют гормоны, которые обуславливают изменения в матке, а сами регулируются гипофизом. Созревающие фолликулы выделяют эстрогены, которые обеспечивают первую фазу менструального цикла. Жёлтое тело на месте доминантного пузырька выделяет прогестерон, который приводит ко второй фазе цикла. Низкий уровень обоих гормонов совпадает с месячными.
Регуляция гормональной функции происходит по методу отрицательной обратной связи. Что это значит? Чем выше уровень гормонов гипофиза, тем выше уровень гормонов яичников, но чем выше концентрация половых гормонов, тем ниже выработка регулирующих. Посредством такого сложного механизма создаются циклические колебания их концентрации.
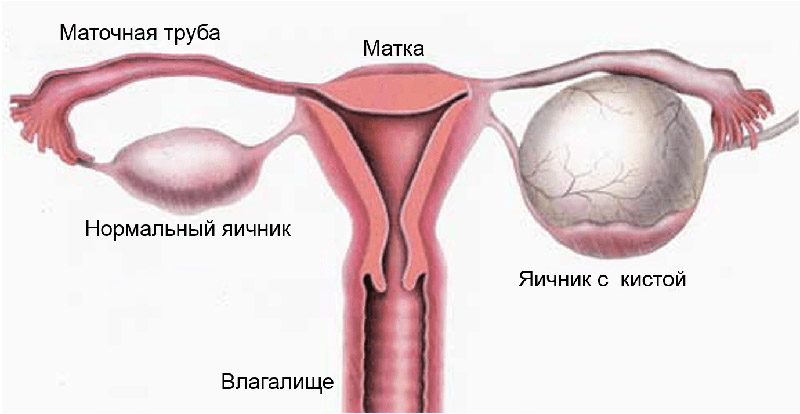
Киста в правом яичнике
Болезни фолликулов
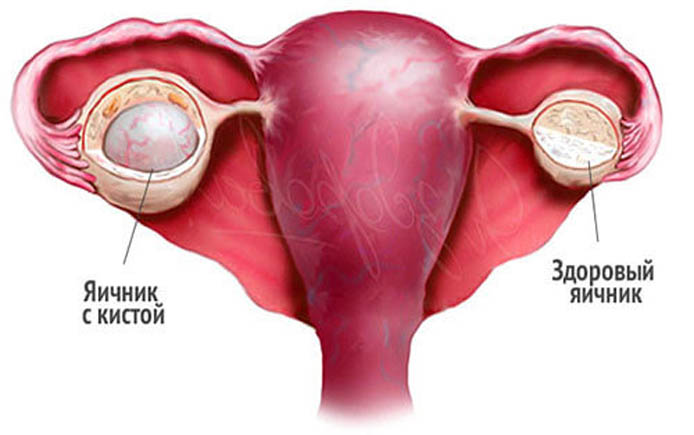
Самая распространённая патология половых желёз – киста. Это небольшая полость, заполненная жидкостью, которая не выполняет функций органа. Фолликулярная полость может возникнуть из-за гормональных сбоев, вызвавших гибель яйцеклетки. Единичное новообразование обычно протекает без симптомов.
Множественные образования в яичниках носят название поликистоз. Подобное состояние может поражать не только половые органы, но и почки, печень. Обычно в левом яичнике поражений больше. При подобном заболевании страдают обе функции – нарушается гормональный фон и способность к зачатию.
Атрезия и деградация вместилищ яйцеклеток в постменопаузе – норма. Но если подобное явление имеет место в репродуктивном возрасте – это патология, которую необходимо лечить.
Для этого используются гормональные препараты, изменение образа жизни и т.д.
Эндометриоз – другое распространённое состояние. Суть его в том, что в яичниках находятся клетки внутреннего слоя матки. Они не выполняют своих исходных функций и нарушают работу яичников. Причина подобных состояний – эндометриоз и миома матки.
Самый опасный класс заболеваний – опухоли. По статистике, они чаще возникают в правом яичнике. Доброкачественные опухоли нарушают гормональный фон и способность к зачатию, злокачественные – угрожают жизни пациентки.
Искусственная овуляция
Выход яйцеклетки из фолликула не сопровождается никакими симптомами, пациентка не может определить этот момент однозначно, поэтому существует множество способов вычислить овуляцию по косвенным признакам. Наиболее точный из тех, которые можно провести дома – тест-полоска. Они продаются в аптеках, иногда вместе с тестом на беременность. Реагируют на изменение гормонального фона.
Наиболее точный метод определения готовности к зачатию – УЗИ. Оно точно «видит» вышедшую яйцеклетку и поможет определить время, когда произошёл выход. Для большей точности делают несколько обследований с интервалом в 3 дня – это позволяет оценить развитие фолликулов в динамике.
Стимуляция суперовуляции при ЭКО может привести к тяжёлым осложнениям со стороны сердечно-сосудистой системы, органов дыхания и пищеварения.
Это состояние называется синдромом гиперстимуляции и может представлять угрозу для жизни. В норме организм не подвергается такому количеству гормонов.
При ановуляторных циклах и подготовке к ЭКО возникает необходимость в искусственной овуляции. Для этого используются гормональные препараты, которые стимулируют созревание сразу нескольких яйцеклеток, что увеличивает вероятность зачатия.
Мультифолликулярные яичники, т.е. органы, в которых созрели сразу несколько фолликулов, могут возникнуть самостоятельно. В таком случае есть вероятность зачатия разнояйцевых близнецов. Считается, что склонность ко множественной овуляции передаётся по наследству, но это не доказано.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!


