Инсулин – самый молодой гормон
Строение
Инсулин представляет собой белок, состоящий из двух пептидных цепей А (21 аминокислота) и В (30 аминокислот), связанных между собой дисульфидными мостиками. Всего в зрелом инсулине человека присутствует 51 аминокислота и его молекулярная масса равна 5,7 кДа.
Синтез
Инсулин синтезируется в β-клетках поджелудочной железы в виде препроинсулина, на N-конце которого находится концевая сигнальная последовательность из 23 аминокислот, служащая проводником всей молекулы в полость эндоплазматической сети. Здесь концевая последовательность сразу отщепляется и проинсулин транспортируется в аппарат Гольджи.
На данном этапе в молекуле проинсулина присутствуют А-цепь, В-цепь и С-пептид (англ. connecting – связующий). В аппарате Гольджи проинсулин упаковывается в секреторные гранулы вместе с ферментами, необходимыми для “созревания” гормона . По мере перемещения гранул к плазматической мембране образуются дисульфидные мостики, вырезается связующий С-пептид (31 аминокислота) и формируется готовая молекула инсулина. В готовых гранулах инсулин находится в кристаллическом состоянии в виде гексамера, образуемого с участием двух ионов Zn 2+ .
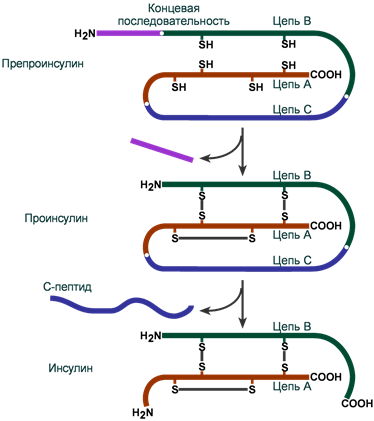
Схема синтеза инсулина
Регуляция синтеза и секреции
Секреция инсулина происходит постоянно, и около 50% инсулина, высвобождаемого из β-клеток, никак не связано с приемом пищи или иными влияниями. В течение суток поджелудочная железа выделяет примерно 1/5 от запасов имеющегося в ней инсулина.
Главным стимулятором секреции инсулина является повышение концентрации глюкозы в крови выше 5,5 ммоль/л, максимума секреция достигает при 17-28 ммоль/л. Особенностью этой стимуляции является двухфазное усиление секреции инсулина:
- первая фаза длится 5-10 минут и концентрация гормона может 10-кратно возрастать, после чего его количество понижается,
- вторая фаза начинается примерно через 15 минут от начала гипергликемии и продолжается на протяжении всего ее периода, приводя к увеличению уровня гормона в 15-25 раз.
Чем дольше в крови сохраняется высокая концентрация глюкозы, тем большее число β-клеток подключается к секреции инсулина.
Индукция синтеза инсулина происходит от момента проникновения глюкозы в клетку до трансляции инсулиновой мРНК. Она регулируется повышением транскрипции гена инсулина, повышением стабильности инсулиновой мРНК и увеличением трансляции инсулиновой мРНК.
Активация секреции инсулина
1. После проникновения глюкозы в β-клетки (через ГлюТ-1 и ГлюТ-2) она фосфорилируется гексокиназой IV (глюкокиназа, обладает низким сродством к глюкозе),
2. Далее глюкоза аэробно окисляется, при этом скорость окисления глюкозы линейно зависит от ее количества,
3. В результате нарабатывается АТФ, количество которого также прямо зависит от концентрации глюкозы в крови,
4. Накопление АТФ стимулирует закрытие ионных K + -каналов, что приводит к деполяризации мембраны,
5. Деполяризация мембраны приводит к открытию потенциал-зависимых Ca 2+ -каналов и притоку ионов Ca 2+ в клетку,
6. Поступающие ионы Ca 2+ активируют фосфолипазу C и запускают кальций-фосфолипидный механизм проведения сигнала с образованием ДАГ и инозитол-трифосфата (ИФ3),
7. Появление ИФ3 в цитозоле открывает Ca 2+ -каналы в эндоплазматической сети, что ускоряет накопление ионов Ca 2+ в цитозоле,
8. Резкое увеличение концентрации в клетке ионов Ca 2+ приводит к перемещению секреторных гранул к плазматической мембране, их слиянию с ней и экзоцитозу кристаллов зрелого инсулина наружу,
9. Далее происходит распад кристаллов, отделение ионов Zn 2+ и выход молекул активного инсулина в кровоток.
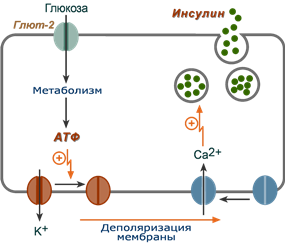
Схема внутриклеточной регуляции синтеза инсулина при участии глюкозы
Описанный ведущий механизм может корректироваться в ту или иную сторону под действием ряда других факторов, таких как аминокислоты, жирные кислоты, гормоны ЖКТ и другие гормоны, нервная регуляция .
Из аминокислот на секрецию гормона наиболее значительно влияют лизин и аргинин. Но сами по себе они почти не стимулируют секрецию, их эффект зависит от наличия гипергликемии, т.е. аминокислоты только потенциируют действие глюкозы.
Свободные жирные кислоты также являются факторами, стимулирующими секрецию инсулина, но тоже только в присутствии глюкозы. При гипогликемии они оказывают обратный эффект, подавляя экспрессию гена инсулина.
Логичной является положительная чувствительность секреции инсулина к действию гормонов желудочно-кишечного тракта – инкретинов (энтероглюкагона и глюкозозависимого инсулинотропного полипептида), холецистокинина, секретина, гастрина, желудочного ингибирующего полипептида.
Клинически важным и в какой-то мере опасным является усиление секреции инсулина при длительном воздействии соматотропного гормона, АКТГ и глюкокортикоидов, эстрогенов, прогестинов. При этом возрастает риск истощения β-клеток, уменьшение синтеза инсулина и возникновение инсулинзависимого сахарного диабета. Такое может наблюдаться при использовании указанных гормонов в терапии или при патологиях, связанных с их гиперфункцией.
Нервная регуляция β-клеток поджелудочной железы включает адренергическую и холинергическую регуляцию. Любые стрессы (эмоциональные и/или физические нагрузки, гипоксия, переохлаждение, травмы, ожоги) повышают активность симпатической нервной системы и подавляют секрецию инсулина за счет активации α2-адренорецепторов. С другой стороны, стимуляция β2-адренорецепторов приводит к усилению секреции.
Также выделение инсулина повышается n.vagus, в свою очередь находящегося под контролем гипоталамуса, чувствительного к концентрации глюкозы крови.
Мишени
Рецепторы инсулина находятся практически на всех клетках организма, кроме нервных, но в разном количестве. Нервные клетки не имеют рецепторов к инсулину, т.к. последний просто не проникает через гематоэнцефалический барьер.
Механизм действия
После связывания инсулина с рецептором активируется ферментативный домен рецептора. Так как он обладает тирозинкиназной активностью, то фосфорилирует внутриклеточные белки – субстраты инсулинового рецептора. Дальнейшее развитие событий обусловлено двумя направлениями: MAP-киназный путь и ФИ-3-киназный механизмы действия (подробно).
При активации фосфатидилинозитол-3-киназного механизма результатом являются быстрые эффекты – активация ГлюТ-4 и поступление глюкозы в клетку, изменение активности “метаболических” ферментов – ТАГ-липазы, гликогенсинтазы, гликогенфосфорилазы, киназы гликогенфосфорилазы, ацетил-SКоА-карбоксилазы и других.
При реализации MAP-киназного механизма (англ. MAP – mitogen-activated protein) регулируются медленные эффекты – пролиферация и дифференцировка клеток, процессы апоптоза и антиапоптоза.
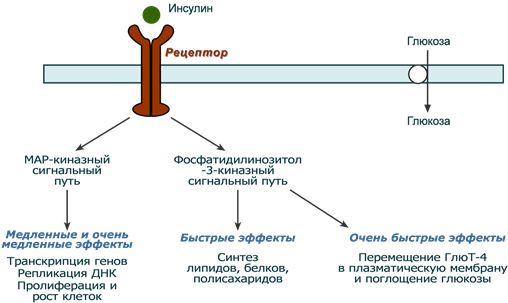
Два механизма действия инсулина
Скорость эффектов действия инсулина
Биологические эффекты инсулина подразделяются по скорости развития:
Очень быстрые эффекты (секунды)
Эти эффекты связаны с изменением трансмембранных транспортов :
1. Активации Na + /K + -АТФазы , что вызывает выход ионов Na + и вход в клетку ионов K + , что ведет к гиперполяризации мембран чувствительных к инсулину клеток (кроме гепатоцитов).
2. Активация Na + /H + -обменника на цитоплазматической мембране многих клеток и выход из клетки ионов H + в обмен на ионы Na + . Такое влияние имеет значение в патогенезе артериальной гипертензии при сахарном диабете 2 типа.
3. Угнетение мембранной Ca 2+ -АТФазы приводит к задержке ионов Ca 2+ в цитозоле клетки.
4. Выход на мембрану миоцитов и адипоцитов переносчиков глюкозы ГлюТ-4 и увеличение в 20-50 раз объема транспорта глюкозы в клетку.
Быстрые эффекты (минуты)
Быстрые эффекты заключаются в изменении скоростей фосфорилирования и дефосфорилирования метаболических ферментов и регуляторных белков.
Печень
- торможение эффектов адреналина и глюкагона (фосфодиэстераза),
- ускорение гликогеногенеза (гликогенсинтаза),
- активация гликолиза (фосфофруктокиназа, пируваткиназа),
- превращение пирувата в ацетил-SКоА (ПВК-дегидрогеназа),
- усиление синтеза жирных кислот (ацетил-SКоА-карбоксилаза),
- формирование ЛПОНП,
- повышение синтеза холестерина (ГМГ-SКоА-редуктаза),
Мышцы
- торможение эффектов адреналина (фосфодиэстераза),
- стимулирует транспорт глюкозы в клетки (активация ГлюТ-4),
- стимуляция гликогеногенеза (гликогенсинтаза),
- активация гликолиза (фосфофруктокиназа, пируваткиназа),
- превращение пирувата в ацетил-SКоА (ПВК-дегидрогеназа),
- усиливает транспорт нейтральных аминокислот в мышцы,
- стимулирует трансляцию (рибосомальный синтез белков).
Жировая ткань
- стимулирует транспорт глюкозы в клетки (активация Глют-4),
- активирует запасание жирных кислот в тканях (липопротеинлипаза),
- активация гликолиза (фосфофруктокиназа, пируваткиназа),
- усиление синтеза жирных кислот (активация ацетил-SКоА-карбоксилазы),
- создание возможности для запасания ТАГ (инактивация гормон-чувствительной-липазы).
Медленные эффекты (минуты-часы)
Медленные эффекты заключаются в изменении скорости транскрипции генов белков, отвечающих за обмен веществ, за рост и деление клеток, например:
1. Индукция синтеза ферментов в печени
- глюкокиназы и пируваткиназы ( гликолиз ),
- АТФ-цитрат-лиазы, ацетил-SКоА-карбоксилазы, синтазы жирных кислот, цитозольной малатдегидрогеназы ( синтез жирных кислот ),
- глюкозо-6-фосфатдегидрогеназы ( пентозофосфатный путь ),
2. Индукция в адипоцитах синтеза глицеральдегидфосфат-дегидрогеназы и синтазы жирных кислот.
3. Репрессия синтеза мРНК, например, для ФЕП-карбоксикиназы ( глюконеогенез ).
4. Обеспечивает процессы трансляции, повышая фосфорилирование по серину рибосомального белка S6.
Очень медленные эффекты (часы-сутки)
Очень медленные эффекты реализуют митогенез и размножение клеток. Например, к этим эффектам относится
1. Повышение в печени синтеза соматомедина, зависимого от гормона роста.
2. Увеличение роста и пролиферации клеток в синергизме с соматомединами.
3. Переход клетки из G1-фазы в S-фазу клеточного цикла.
Инактивация инсулина
Удаление инсулина из циркуляции происходит после его связывания с рецептором и последующей интернализации (эндоцитоза) гормон-рецепторного комплекса, в основном в печени и мышцах. После поглощения комплекс разрушается и белковые молекулы лизируются до свободных аминокислот. В печени захватывается и разрушается до 50% инсулина при первом прохождении крови, оттекающей от поджелудочной железы. В почках инсулин фильтруется в первичную мочу и, после реабсорбции в проксимальных канальцах, разрушается.
Патология
Гипофункция
Инсулинзависимый и инсулиннезависимый сахарный диабет. Для диагностики этих патологий в клинике активно используют нагрузочные пробы и определение концентрации инсулина и С-пептида.
Виды инсулина и методы инсулинотерапии при сахарном диабете
В этой статье вы узнаете:
При таком заболевании, как сахарный диабет, требуется постоянный прием препаратов, иногда единственным правильным лечением являются инъекции инсулина. На сегодняшний день существует очень много видов инсулина и каждому больному диабетом нужно уметь разбираться в этом разнообразии препаратов.

При сахарном диабете снижено количество инсулина (1-й тип), либо чувствительность тканей к инсулину (2-й тип) и чтобы помочь организму нормализовать уровень глюкозы, используется заместительная терапия этим гормоном.
При диабете 1 типа, инсулин – это единственны способ лечения. При диабете 2 типа начинают терапию с других препаратов, но при прогрессировании заболевания также назначаются инъекции гормона.
Классификация инсулина
По происхождению инсулин бывает:
- Свиной. Добывают из поджелудочной железы этих животных, очень схож с человеческим.
- Из крупного рогатого скота. На этот инсулин часто бывают аллергические реакции, так как он имеет значительные отличия от человеческого гормона.
- Человеческий. Синтезируют с помощью бактерий.
- Генноинженерный. Его получают из свиного, используя новые технологии, благодаря этому, инсулин становится идентичным человеческому.
По длительности действия:
- ультракороткого действия (Хумалог, Новорапид и т. д.);
- короткого действия (Актрапид, Хумулин Регуляр, Инсуман Рапид и другие);
- средней продолжительности действия (Протафан, Инсуман Базал и т. д.);
- длительного действия (Лантус, Левемир, Тресиба и другие).
 Инсулин человека
Инсулин человека
Инсулины короткого и ультракороткого действия применяются перед каждым приемом пищи, чтобы избежать скачка глюкозы и нормализовать ее уровень Инсулин среднего и длительного действия используют в качестве так называемой базисной терапии, они назначаются 1–2 раза в сутки и поддерживают сахар в нормальных границах на протяжении длительного времени.
Инсулин ультракороткого и короткого действия
Нужно помнить, что, чем быстрее развивается эффект препарата, тем меньше его длительность действия. Инсулины ультракороткого действия начинают работать через 10 минут приема, поэтому применять их нужно непосредственно перед либо сразу после употребления пищи. Они обладают очень мощным эффектом, почти в 2 раза сильнее препаратов короткого действия. Сахароснижающий эффект сохраняется около 3 часов.
Эти препараты редко применяют в комплексном лечении диабета, так как их действие неконтролируемо и эффект может быть непредсказуемым. Но они незаменимы в том случае если диабетик поел, а инсулин короткого действия ввести забыл. В этой ситуации инъекция препарата ультракороткого действия решит проблему и быстро нормализует уровень сахара в крови.
Инсулин короткого действия начинает работать через 30 минут, вводят его за 15–20 минут до приема пищи. Длительность действия этих средств составляет около 6 часов.
 График действия инсулинов
График действия инсулинов
Доза препаратов быстрого действия рассчитывается врачом индивидуально, учит,ывая особенности больного и течение болезни. Также, вводимая доза может регулироваться пациентом в зависимости от употребляемого количества хлебных единиц. На 1 хлебную единицу вводится 1 ЕД инсулина короткого действия. Максимально допустимое количество для единовременного применения составляет 1 ЕД на 1 кг массы тела, при превышении этой дозы возможны тяжелые осложнения.
Препараты короткого и ультракороткого действия вводятся подкожно, то есть в подкожную жировую клетчатку, это способствует медленному и равномерному поступлению препарата в кровь.
Для более точного расчета дозы короткого инсулина диабетикам полезно вести дневник, где указывается прием пищи (завтрак, обед и т. д.), уровень глюкозы после еды, вводимый препарат и его доза, концентрация сахара после инъекции. Это поможет больному выявить закономерность, как влияет препарат на глюкозу конкретно у него.
Инсулины короткого и ультракороткого действия используют для экстренной помощи при развитии кетоацидоза. В этом случае препарат вводят внутривенно, а действие наступает мгновенно. Быстрый эффект делает эти препараты незаменимым помощником врачей скорой помощи и реанимационных отделений.
| Название препарата | Вид препарата по скорости действия | Вид препарата по происхождению | Скорость наступления эффекта | Длительность действия | Пик активности |
|---|---|---|---|---|---|
| Апидра | Ультракороткий | Генно-инженерный | 0–10 минут | 3 часа | Через час |
| НовоРапид | Ультракороткий | Генно-инженерный | 10–20 минут | 3–5 часов | Через 1–3 часа |
| Хумалог | Ультракороткий | Генно-инженерный | 10–20 минут | 3–4 часа | Через 0,5–1,5 часа |
| Актрапид | Короткий | Генно-инженерный | 30 минут | 7–8 часов | Через 1,5–3,5 часа |
| Гансулин Р | Короткий | Генно-инженерный | 30 минут | 8 часов | Через 1–3 часа |
| Хумулин Регуляр | Короткий | Генно-инженерный | 30 минут | 5–7 часов | Через 1–3 часа |
| Рапид ГТ | Короткий | Генно-инженерный | 30 минут | 7-9 часов | Через 1–4 часа |
Нужно учитывать, что скорость всасывания и начало действия препарата зависит от многих факторов:
- Дозы препарата. Чем больше количество вводимого вещества, тем быстрее развивается эффект.
- Место введения препарата. Быстрее всего действие начинается при инъекции в область живота.
- Толщина подкожного жирового слоя. Чем она толще, тем медленнее всасывание препарата.

Инсулин средней и длительной продолжительности действия
Данные препараты назначаются в качестве базисной терапии сахарного диабета. Они вводятся ежедневно в одно и то же время утром и/или вечером, независимо от приема пищи.
Препараты средней длительности действия назначаются 2 раза в день. Эффект после инъекции наступает в течение 1–1,5 часов, а действие сохраняется до 20 часов.
Инсулин длительного действия, или иначе пролонгированный, может назначаться 1 раз в сутки, есть препараты, которые можно применять даже 1 раз в два дня. Эффект наступает через 1–3 часа после введения и сохраняется не менее 24 часов. Достоинством этих препаратов является то, что они не имеют выраженного пика активности, а создают равномерную постоянную концентрацию в крови.
Если инъекции инсулина назначаются 2 раза в день, то 2/3 препарата вводятся перед завтраком, а 1/3 перед ужином.
| Название препарата | Вид препарата по скорости действия | Скорость наступления эффекта | Длительность действия | Пик активности |
|---|---|---|---|---|
| Хумулин NPH | Средний | 1 час | 18–20 часов | Через 2–8 часов |
| Инсуман Базал | Средний | 1 час | 11–20 часов | Через 3–4 часа |
| Протофан НМ | Средний | 1,5 час | До 24 часов | Через 4–12 часов |
| Лантус | Длительный | 1 час | 24-29 часов | — |
| Левемир | Длительный | 3–4 часа | 24 часа | — |
| Хумулин ультраленте | Длительный | 3–4 часа | 24-30 часов | — |
Выделяют два вида проведения инсулинотерапии.
Традиционная или комбинированная. Характеризуется тем, что назначается только один препарат, который содержит в себе как базисное средство, так и инсулин короткого действия. Плюсом является меньшее количество инъекций, но такая терапия обладает слабой эффективностью при лечении диабета. При ней хуже достигается компенсация, и быстрее наступают осложнения.
Традиционную терапию назначают больным пожилого возраста и лицам, которые не могут в полной мере контролировать лечение и рассчитывать дозу короткого препарата. К ним относятся, например, люди с психическими расстройствами или те, кто не может себя обслуживать.
Базис-болюсная терапия. При таком виде лечения назначаются и базисные препараты, длительного или среднего действия, и препараты короткого действия в разных инъекциях. Базис-болюсная терапия считается лучшим вариантом лечения, она более точно отражает физиологическую секрецию инсулина и по возможности назначается всем пациентам с сахарным диабетом.
Техника инъекций инсулина
Инъекции инсулина проводят при помощи инсулинового шприца или шприц-ручки. Последние более удобны в использовании и точнее дозируют препарат, поэтому им отдается предпочтение. Делать инъекцию при помощи шприц-ручки можно даже не снимая одежду, что удобно, особенно если человек на работе или в учебном учреждении.
 Инсулиновая шприц-ручка
Инсулиновая шприц-ручка
Инсулин вводится в подкожную жировую клетчатку разных областей, чаще всего это передняя поверхность бедра, живот и плечо. Препараты длительного действия предпочтительнее колоть в бедро или наружную ягодичную складку, короткого действия в живот или плечо.
Обязательным условием является соблюдение правил асептики, необходимо мыть руки перед уколом и пользоваться только одноразовыми шприцами. Нужно помнить, что спирт разрушает инсулин, поэтому после обработки антисептиком места укола необходимо дождаться полного высыхания, а затем приступать к введению препарата. Также важно отступать от предыдущего места инъекции не менее 2 сантиметров.
Инсулиновые помпы
Относительно новым методом лечения диабета с помощью инсулина является инсулиновая помпа.
Помпа представляет собой устройство (сама помпа, резервуар с инсулином и канюля для введения препарата), с помощью которого инсулин поступает непрерывно. Это хорошая альтернатива множественным ежедневным инъекциям. В мире все больше и больше людей переходят на такой способ введения инсулина.
Так как препарат поступает непрерывно, в помпах используются только инсулины короткого или ультракороткого действия.
 Инсулиновая помпа
Инсулиновая помпа
Некоторые устройства оснащены датчиками уровня глюкозы, они сами считают необходимую дозу инсулина, учитывая остаточный инсулин в крови и съеденную пищу. Препарат дозируется очень точно, в отличие от введения с помощью шприца.
Но и у этого метода есть свои недостатки. Диабетик становится полностью зависимым от техники, и если по какой-либо причине прибор перестал работать (закончился инсулин, села батарейка), у больного может случиться кетоацидоз.
Также людям, использующим помпу, приходится терпеть некоторые неудобства, связанные с постоянным ношением устройства, особенно это касается людей ведущих активный образ жизни.
Немаловажным фактором является высокая стоимость такого метода введения инсулина.
Медицина не стоит на месте, появляются все новые и новые препараты, облегчая жизнь людям, страдающим сахарным диабетом. Сейчас, например, проходят испытания средства, основанные на ингаляционном введении инсулина. Но нужно помнить, что назначать, менять лекарственное средство, способ или кратность приема может только специалист. Самолечение при сахарном диабете чревато тяжелыми последствиями.
Инсулин: функции гормона, виды, норма
Инсулин – это белок, синтезируемый β-клетками поджелудочной железы и состоящий из двух пептидных цепей, связанных между собой дисульфидными мостиками. Он обеспечивает снижение концентрации глюкозы в сыворотке крови, принимая непосредственное участие в углеводном обмене.
Основное действие инсулина заключается во взаимодействии с цитоплазматическими мембранами, в результате чего происходит повышение их проницаемости для глюкозы.
Показатели нормы инсулина в сыворотке крови взрослого здорового человека лежат в пределах от 3 до 30 мкЕд/мл (после 60 лет – до 35 мкЕд/мл, у детей – до 20 мкЕд/мл).
К изменению концентрации инсулина в крови приводят следующие состояния:
- сахарный диабет;
- мышечная дистрофия;
- хронические инфекции;
- акромегалия;
- гипопитуитаризм;
- истощение нервной системы;
- поражения печени;
- неправильное питание с чрезмерно высоким содержанием в рационе углеводов;
- ожирение;
- гиподинамия;
- физическое переутомление;
- злокачественные новообразования.
Функции инсулина
Поджелудочная железа имеет участки скопления β- клеток, называемые островками Лангерганса. Этими клетками круглосуточно вырабатывается инсулин. После еды в крови повышается концентрация глюкозы, в ответ на это секреторная активность β-клеток усиливается.
Основное действие инсулина заключается во взаимодействии с цитоплазматическими мембранами, в результате чего происходит повышение их проницаемости для глюкозы. Без этого гормона глюкоза не могла бы проникнуть внутрь клеток, и они испытывали бы энергетическое голодание.
Помимо этого, в организме человека инсулин выполняет и ряд других, не менее важных функций:
- стимулирование синтеза жирных кислот и гликогена в печени;
- стимулирование поглощения аминокислот мышечными клетками, благодаря чему происходит усиление в них синтеза гликогена и белка;
- стимулирование синтеза глицерола в липидной ткани;
- подавление образования кетоновых тел;
- подавление расщепления липидов;
- подавление распада гликогена и белков в мышечной ткани.
В России и странах СНГ большинство пациентов предпочитают вводить инсулин с помощью шприцов-ручек, которые обеспечивают точное дозирование препарата.
Таким образом, инсулин регулирует не только углеводный, но и другие виды обмена веществ.
Заболевания, связанные с действием инсулина
Как недостаточная, так и избыточная концентрация инсулина в крови вызывает развитие патологических состояний:
- инсулинома – опухоль поджелудочной железы, секретирующая в большом количестве инсулин, в результате чего у пациента часто возникают гипогликемические состояния (характеризуются снижением концентрации глюкозы в сыворотке крови ниже 5,5 ммоль/л);
- сахарный диабет I типа (инсулинозависимый тип) – к его развитию приводит недостаточная выработка инсулина β-клетками поджелудочной железы (абсолютная инсулиновая недостаточность);
- сахарный диабет II типа (инсулинонезависимый тип) – клетки поджелудочной железы вырабатывают инсулин в достаточном количестве, однако рецепторы клеток утрачивают к нему чувствительность (относительная недостаточность);
- инсулиновый шок – патологическое состояние, развивающееся в результате однократного инъекционного введения чрезмерной дозы инсулина (в тяжелом варианте – гипогликемическая кома);
- синдром Сомоджи (синдром хронической передозировки инсулина) – комплекс симптомов, которые возникают у пациентов, длительное время получающих высокие дозы инсулина.
Инсулинотерапия
Инсулинотерапия – метод лечения, направленный на устранение нарушений обмена углеводов и основанный на инъекционном введении препаратов инсулина. В основном он применяется в терапии сахарного диабета I типа, а в некоторых случаях и при сахарном диабете II типа. Очень редко инсулинотерапия используется в психиатрической практике, как один из методов лечения шизофрении (лечение гипогликемическими комами).
С целью имитации базальной секреции утром и вечером вводят пролонгированные виды инсулина. После каждого приема пищи, содержащей углеводы, вводят инсулин короткого действия.
Показаниями к инсулинотерапии являются:
- сахарный диабет I типа;
- диабетическая гиперосмолярная, гиперлакцидемическая кома, кетоацидоз;
- невозможность достичь компенсации углеводного обмена у пациентов со II типом сахарного диабета сахароснижающими препаратами, диетой и дозированными физическими нагрузками;
- гестационный сахарный диабет;
- диабетическая нефропатия.
Инъекции ставятся подкожно. Их выполняют при помощи специального инсулинового шприца, шприца-ручки или инсулиновой помпы. В России и странах СНГ большинство пациентов предпочитают вводить инсулин с помощью шприцов-ручек, которые обеспечивают точное дозирование препарата и практически безболезненное его введение.
Инсулиновые помпы использует не более 5% пациентов с сахарным диабетом. Это объясняется высокой ценой помпы и сложностью ее использования. Тем не менее, введение инсулина при помощи помпы обеспечивает точную имитацию его естественной секреции, обеспечивает лучший контроль гликемии, снижает риск развития ближайших и отдаленных последствий сахарного диабета. Поэтому число пациентов, применяющих для лечения сахарного диабета помпы-дозаторы, неуклонно возрастает.
В клинической практике применяются разные виды инсулинотерапии.
Комбинированная (традиционная) инсулинотерапия
Этот метод терапии сахарного диабета строится на одномоментном введении смеси инсулинов короткого и пролонгированного действия, что позволяет сократить ежедневное число инъекций.
Преимущества данного метода:
- отсутствует необходимость частого контроля концентрации глюкозы в крови;
- терапия может проводиться под контролем уровня глюкозы в моче (глюкозурический профиль).
После еды в крови повышается концентрация глюкозы, в ответ на это секреторная активность β-клеток усиливается.
- необходимость строгого соблюдения режима дня, физических нагрузок;
- необходимость строгого соблюдения диеты, назначенной врачом с учетом вводимой дозы;
- необходимость принимать пищу не менее 5 раз в сутки и всегда в одно и тоже время.
Традиционная инсулинотерапия всегда сопровождается гиперинсулинемией, то есть повышенным содержанием инсулина в крови. Это повышает риск развития таких осложнений, как атеросклероз, артериальная гипертония, гипокалиемия.
В основном традиционная инсулинотерапия назначается следующим категориям пациентов:
- пожилым;
- страдающим психическими заболеваниями;
- с низким образовательным уровнем;
- нуждающимся в постороннем уходе;
- не способным соблюдать рекомендованные врачом режим дня, диету, сроки введения инсулина.
Интенсифицированная инсулинотерапия
Интенсифицированная инсулинотерапия имитирует физиологическую секрецию инсулина в организме пациента.
С целью имитации базальной секреции утром и вечером вводят пролонгированные виды инсулина. После каждого приема пищи, содержащей углеводы, вводят инсулин короткого действия (имитация послеедовой секреции). Доза постоянно меняется в зависимости от употребленной пищи.
Преимуществами этого метода инсулинотерапии являются:
- имитация физиологического ритма секреции;
- более высокое качество жизни пациентов;
- возможность придерживаться более либерального режима дня и диеты;
- снижение риска развития поздних осложнений сахарного диабета.
К недостаткам относятся:
- необходимость обучения пациентов подсчету ХЕ (хлебных единиц) и правильному подбору дозы;
- необходимость осуществлять самоконтроль не менее 5–7 раз в сутки;
- повышенная склонность к развитию гипогликемических состояний (особенно в первые месяцы назначения терапии).
Виды инсулина
- одновидовой (моновидовой) – представляют собой экстракт поджелудочной железы одного вида животных;
- комбинированный – содержит в своем составе смесь экстрактов поджелудочных желез двух или более видов животных.
Показатели нормы инсулина в сыворотке крови взрослого здорового человека лежат в пределах от 3 до 30 мкЕд/мл (после 60 лет – до 35 мкЕд/мл, у детей – до 20 мкЕд/мл).
По видовому признаку:
- человеческий;
- свиной;
- крупного рогатого скота;
- китовый.
В зависимости от степени очистки инсулин бывает:
- традиционный – содержит в себе примеси и других гормонов поджелудочной железы;
- монопиковый – благодаря дополнительной фильтрации на геле содержание примесей в нем значительно меньше, чем в традиционном;
- монокомпонентный – отличается высокой степенью чистоты (содержит не более 1% примесей).
По продолжительности и пику действия выделяют инсулины короткого и пролонгированного (среднего, длительного и сверхдлительного) действия.
Коммерческие препараты инсулина
Для терапии пациентов с сахарным диабетом применяют следующие виды инсулина:
- Простой инсулин. Представлен следующими препаратами: Actrapid MC (свиной, монокомпонентный), Actrapid MP (свиной, монопиковый), Actrapid HM (генноинженерный), Insuman Rapid HM и Humulin Regular (генноинженерные). Начинает действовать через 15-20 минут после введения. Максимальный эффект отмечается через 1,5–3 часа от момента инъекции, общая продолжительность действия составляет 6–8 часов.
- NPH-инсулины или инсулины длительного действия. Ранее в СССР они назывались протамин-цинк-инсулинами (ПЦИ). Первоначально их назначали один раз в сутки с целью имитации базальной секреции, а для компенсации подъема уровня глюкозы в крови после завтрака и ужина использовались инсулины короткого действия. Однако эффективность такого метода коррекции нарушений углеводного обмена оказалась недостаточной, и в настоящее время фирмы производители готовят с применением NPH-инсулина готовые смеси, которые позволяют сократить число инъекций инсулина до двух в сутки. После подкожного введения действие NPH-инсулина начинается через 2–4 часа, достигает максимума через 6–10 часов и сохраняется 16–18 часов. Данный вид инсулинов представлен на рынке следующими препаратами: Insuman Basal, Humulin NPH, Protaphane HM, Protaphane MC, Protaphane MP.
- Готовые фиксированные (стабильные) смеси NPH и инсулина короткого действия. Вводятся подкожно два раза в сутки. Подходят далеко не всем пациентам с сахарным диабетом. В России представлена только одна стабильная готовая смесь Humulin M3, которая содержит 30% короткого инсулина Humulin Regular и 70% Humulin NPH. Такое соотношение реже провоцирует возникновение гипер- или гипогликемии.
- Инсулины сверхдлительного действия. Применяются только для лечения пациентов с сахарным диабетом II типа, нуждающихся в постоянной высокой концентрации инсулина в сыворотке крови в связи с резистентностью (устойчивостью) к нему тканей. К ним относятся: Ultratard HM, Humulin U, Ultralente. Действие сверхдлительных инсулинов начинается через 6-8 часов от момента их подкожного введения. Его максимум достигается через 16–20 часов, а общая продолжительность действия составляет 24–36 часов.
- Аналоги инсулина человека короткого действия (Humalog), полученные при помощи генной инженерии. Начинают действовать уже через 10-20 минут после подкожного введения. Пик достигается через 30–90 минут, общая продолжительность действия составляет 3–5 часов.
- Аналоги инсулина человека беспикового (длительного) действия. Их лечебный эффект основан на блокировании синтеза альфа-клетками поджелудочной железы гормона глюкагона, являющегося антагонистом инсулина. Продолжительность действия составляет 24 часа, пиковая концентрация отсутствует. Представители этой группы препаратов – Lantus, Levemir.
Видео с YouTube по теме статьи:
Инсулин: виды и их свойства
Какие бывают препараты от диабета
Сегодня благодаря ученым в арсенале эндокринологов имеются препараты инсулина с разным периодом действия: коротким или пролонгированным. В свою очередь, каждый из них подразделяется на более мелкие виды. Такое деление лекарств помогает специалистам лучше ориентироваться при назначении медикаментов, создавать индивидуальные схемы контроля гликемии, комбинируя различные виды инсулина.
Инсулин ультракороткого действия
Отличается сокращенным периодом времени от момента укола до начала снижения уровня гликемии. В зависимости от вида вещества сахаропонижающий эффект проявляется уже спустя 10-20 минут после инъекции, наивысший результат формируется обычно через 1-3 часа, продолжительность действия – 3-5 ч. Если нужно быстро улучшить уровень гликемии: Апидра, Хумалог или Новорапид (ФлексПен и Пенфилл).
Короткий инсулин
Препараты этой группы начинают работать через 30-60 минут после инъекции, пик действия наблюдается спустя 2-4 ч., эффект сохраняется в среднем 6-8 часов. Такими свойствами обладают растворимые вещества различного происхождения (животного или человеческого):
Названия препаратов: Актрапид МС, Актрапид НМ, Биогулин Р, Генсулин Р, Моносуинсулин МК, Ринсулин Р, Хумулин Регуляр, Хумодар Р.
Инсулин продленного действия
В основе препаратов – комбинация веществ со средним и длительным сроком гипогликемического эффекта. Подразделяются на средний и продленный инсулин. Лекарства первого типа начинают действовать спустя 1,5-2 часа после инъекции, образуют пиковые значения содержания в крови на промежутке 3-12 часов после инъекции, контролируют содержание глюкозы в течение 8-12 часов.
Лекарство со средним сроком действия: Бр-Инсулмиди МК, Биосулин Н, Генсулин Н, Протафан НМ, Протафан МС, Хумулин НП, Инсуман Базал, Хумодар Б.
Продленный инсулин
Оказывает сахароснижающий эффект через 4-8 часов после укола, нарастающее влияние до пиковых значений достигается через 8-18 часов и сохраняет контроль над гликемией на протяжении в среднем 20-30 часов.
Препараты: Лантус, Левемир (Пенфилл и ФлексПен).
Комбинированные инсулиновые ЛС
Гипогликемическое действие проявляется спустя полчаса после введения под кожу, интенсифицируется спустя 2-8 часов и контролирует содержание глюкозы обычно от 18 до 20 часов.
Препараты: Биосулин 30/70, Гансулин 30Р, Генсулин М30, Инсуман Комб 15 ГТ, Росинсулин М микс 30/70, НовоМикс 30 (Пенфилл и ФлексПен).
Общая характеристика препаратов с разной скоростью действия
Ультракороткий инсулин
Препараты этого типа являются аналогами человеческого вещества. Установлено, что инсулин, вырабатываемый организмом в клетках поджелудочной железы, и молекулы гормона в препаратах короткого действия являются гексамерами. После введения под кожу они всасываются с медленной скоростью, и потому наивысшую концентрацию, идентичная той, которая образуется в организме после еды, не достигается.
Первый короткий инсулин, который всасывался в 3 раза быстрее человеческого, — лизпро. Это производное эндогенного вещества, который получился после того, как в его структуре поменяли местами две аминокислоты. Вещество с новым построением обладает и несколько иными свойствами: оно препятствует образованию гексамеров и потому обеспечивает более высокую скорость проникновения лекарства в кровь и образование пиковых значений действия.
Второй аналог человеческого гормона – инсулин аспарт. Его также получили после замены структурных составляющих, но на этот раз в инсулин простой ввели вместо пролина аспарагиновую кислоту, заряженную отрицательно. Аспарт, как и лизпро, тоже действует быстро и распадается с высокой скоростью.
Инсулин глулизин также открыли после того, как в человеческом веществе заменили аспаргин (аминокислоту) на лизин, а другой лизин, стоящий в позиции В29, поменяли на глутаминовую кислоту. Благодаря этому получилось вещество ультрабыстрого проникновения.
Препараты инсулина, созданные на основе этих веществ, начинают действовать практически сразу. Их разрешено вводить незадолго до еды или сразу после ее приема.
Инсулин короткого действия
 Препараты этой группы часто называют растворимыми, так как являются растворами с нейтральной кислотностью. Разработаны в основном для введения под кожу, но при необходимости их колют и в мышцу, а в совсем тяжелых случаях допускается введение и в вену.
Препараты этой группы часто называют растворимыми, так как являются растворами с нейтральной кислотностью. Разработаны в основном для введения под кожу, но при необходимости их колют и в мышцу, а в совсем тяжелых случаях допускается введение и в вену.
Для них характерно быстрое начало действия (в среднем через 15-25 мин.) и не очень продолжительный период сохранения гипогликемического эффекта (около 6 часов). Чаще всего инсулин быстрого действия используют в стационарных отделениях для определения индивидуальной дозировки ЛС больному. Но также применяется и при тяжелых состояниях больного, когда нужно быстро стабилизировать диабетика в состоянии комы или предкомы. При в/в введении эффект достигается уже спустя 5 минут, поэтому лекарство вводят капельно, чтобы минимизировать риски стремительного изменения концентрации гликемии. Помимо этого, короткий инсулин применяется и в качестве анаболика, и тогда его назначают в малых дозах.
Инсулин средней продолжительности действия
Медикаменты этой группы действуют более спокойно: они хуже растворяются, замедленно всасываются из места инъекции, поэтому гипогликемический эффект сохраняется дольше. Механизм действия достигается с помощью введения в состав специальных веществ со способностью тормозить действие среднего инсулина. Обычно для этого используется протамин или цинк.
Инсулин длительного действия
Препараты этой группы созданы на основе гларгина – вещества аналогичного человеческому, который получают с помощью разработок генной инженерии. Является первым соединением, у которого нет выраженного максимального значения действия. Гларгин получают методом перестановки веществ в цепочках ДНК: меняют аспаргин на глицин, а затем еще присоединяют части аргинина.
Лекарство инсулин на основе гларгина выпускается в виде прозрачного раствора, имеющий рН-4. Присущая ему кислота стабилизирует гексамеры инсулина, способствует продолжительному и постепенному прохождению лекарственной жидкости из слоев кожи. Благодаря этому его можно реже колоть, так как длинный инсулин контролирует уровень гликемии на протяжении суток.
В отличие от других препаратов, которые в крови присутствуют в разной концентрации, образуют пиковые значения действия (а значит, и скачки гликемии), пролонгированный инсулин не образует выраженных максимальных значений, так как поступление в систему кровообращения с относительно равномерной скоростью.
Длинный инсулин выпускается во многих лекарственных формах с разным сроком гипогликемического эффекта. В среднем, лекарства данного вида контролируют глюкозу в крови 10-36 часов. Такое продолжительное действие наряду с лечебным эффектом удобно тем, что избавляет больных от частых инъекций. Препараты выпускаются в виде суспензий, которые разработаны исключительно для введения под кожу либо внутримышечно.
Инсулин продленного действия нельзя применять при осложнениях диабета – коме, прекоме.
Комбинированный инсулин
Препараты на основе нескольких видов инсулина с разными характеристиками выпускаются в форме суспензии. Комбинированный эффект достигается благодаря короткому инсулину и изофану – веществу средней продолжительности действия. Такое совмещение веществ с различной скоростью всасывания позволяет добиться более скорого начала контроля гликемии и удлиненной продолжительности нормального состояния.
Различие по происхождению
Виды инсулина классифицируются не только по скорости действия, продолжительности контроля глюкозы, но бывают и разными по происхождению. В течение некоторого времени применялись лекарства животного происхождения, затем по мере развития науки появились человеческие, полусинтетические.
Для производства инсулинов животного происхождения используют вещества, выделенные из поджелудочных желез свиней и домашнего рогатого скота. Их существует несколько видов, и в вопросе, что лучше из них, ориентируются в основном на состав и структуру вещества. Считается, что наиболее эффективные –это те, у которых минимум отличий от человеческого вещества.
Препараты инсулина человеческого происхождения получают методом изменения структуры. Такие препараты наиболее близки к эндогенному веществу, но благодаря некоторым перестановкам в ДНК, обладают иными характеристиками. Поэтому сегодня врачи отдают предпочтение инсулинам этого вида.
Какой инсулин лучше – на этот вопрос нет однозначного ответа, так как ученые продолжают работать над новыми лекарствами, изобретая все более совершенные и безопасные средства. И хотя сахарный диабет пока победить не удалось, помочь больным теперь намного проще. На сегодняшний день имеется множество различных видов препаратов, которые можно применять как в монокурсе, так и составлять различные схемы контроля, используя быстрый и инсулин пролонгированного действия. С помощью различных комбинаций можно удовлетворить потребность в веществе значительное количество больных.
Каких типов бывает инсулин и продолжительность его действия
Выработка инсулина в нашем организме непостоянна. Чтобы поступление гормона в кровь могло имитировать его эндогенный выброс, при сахарном диабете пациентам требуются различные виды инсулина. Те препараты, которые способны долго находиться в подкожной клетчатке и постепенно проникать из нее в кровь, используются для нормализации гликемии между едой. Инсулины, быстро достигающие кровотока, нужны для того, чтобы вывести из сосудов глюкозу, поступившую с пищей.

Если виды и дозы гормона подобраны правильно, гликемия у диабетиков и здоровых людей мало отличается. В этом случае говорят, что сахарный диабет компенсирован. Именно компенсация болезни является главной целью ее лечения.
По каким классификациям разделяют инсулин
Первый инсулин был получен от животного, с тех пор он не раз совершенствовался. Сейчас препараты животного происхождения уже не применяются, на замену им пришли генно-инженерный гормон и принципиально новые аналоги инсулина. Все имеющиеся в нашем распоряжении виды инсулина можно сгруппировать по строению молекулы, времени действия, составу.
Раствор для инъекций может содержать гормон разного строения:
- Человеческий. Он получил такое название, потому что полностью повторяет по строению инсулин нашей поджелудочной железы. Несмотря на полное совпадение молекул, время действия этого вида инсулина отличается от физиологического. Гормон из поджелудочной железы поступает сразу в кровь, а искусственному нужно время, чтобы всосаться из подкожной клетчатки.
- Аналоги инсулина. Используемое вещество имеет ту же структуру, что и человеческий инсулин, аналогичную сахароснижающую активность. При этом как минимум один аминокислотный остаток в молекуле замещен другим. Такая модификация позволяет ускорить или замедлить действие гормона, чтобы максимально близко повторить физиологический синтез.
Оба вида инсулина производятся методами генной инженерии. Гормон получают, принуждая синтезировать его кишечную палочку или дрожжевые микроорганизмы, после чего препарат проходит многократную очистку.
С учетом времени действия инсулины можно разделить на следующие виды:
| Вид | Характеристика | Назначение | Строение инсулина |
| Ультракороткие | Начинают и заканчивают работу быстрее остальных препаратов. | Вводят перед каждой едой, дозу рассчитывают исходя из углеводов, содержащихся в пище. | аналог |
| Короткие | Сахароснижающий эффект начинается через полчаса, основное время работы около 5 часов. | человеческий | |
| Среднего действия | Предназначены для длительного (до 16 часов) поддержания глюкозы на нормальном уровне. Не способны быстро освобождать кровь от сахара после еды. | В сутки колют 1-2 раза, должны держать сахар ночью и днем между едой. | человеческий |
| Длинные | Назначаются с теми же целями, что и среднего действия. Являются их усовершенствованным вариантом, работают дольше и равномернее. | аналог |
В зависимости от состава препараты делят на одно- и двухфазные. Первые содержат инсулин только одного вида, вторые сочетают в разных пропорциях короткий и средний либо ультракороткий и длинный гормон.
Ультракороткие инсулины
Появление ультракоротких инсулинов стало существенным шагом вперед в достижении компенсации сахарного диабета. Профиль действия у них наиболее приближен к работе естественного гормона. Исследования показали, что использование этого вида инсулина позволяет снизить средний сахар у больных диабетом, уменьшить у них риск гипогликемии и аллергических реакций.
Виды инсулина ультракороткого действия, перечислены в порядке появления на рынке:
| Действующее вещество | Действие, начало, минут/ максимум, часов/ конец, часов | Оригинальный препарат | Преимущества перед препаратами того же вида |
| лизпро | 15 / 0,5-1 / 2-5 | Хумалог | Разрешен к применению у детей с рождения, аспарт – с 2 лет, глулизин – с 6 лет. |
| аспарт | 10-20 / 1-3 / 3-5 | НовоРапид | Удобство введения малых доз. Производитель предусмотрел использование картриджей в шприц-ручках с шагом 0,5 единиц. |
| глулизин | 15 / 1-1,5 / 3-5 | Апидра | Идеальный раствор для инсулиновых помп, благодаря вспомогательным компонентам система введения засоряется реже. Большинству больных диабетом требуется более низкая доза по сравнению с инсулинами аспарт и лизпро. Активнее других видов всасывается в кровь у диабетиков с ожирением. |
Перечисленные в таблице преимущества не являются существенными для большей части диабетиков, поэтому для инсулинотерапии можно выбрать любой из этих препаратов. Замена одного ультракороткого инсулина другим нужна только при непереносимости компонентов лекарства, которая встречается исключительно редко.
Короткие инсулины
К этому виду относят чистые человеческие инсулины, иначе их называют регулярными. Профиль действия коротких препаратов не идеально совпадает с физиологическим. Чтобы они успели развернуть свою работу, их нужно колоть за полчаса до еды. В пище должно быть много медленных углеводов. При этих условиях поступление глюкозы в кровь совпадет с пиком работы короткого инсулина.
Общее время действия препаратов этого вида достигает 8 часов, основное действие заканчивается спустя 5 часов, поэтому инсулин остается в крови, когда глюкоза из пищи уже успела усвоиться. Чтобы избежать гипогликемии, диабетики вынуждены устраивать дополнительные перекусы.
Несмотря на недостатки, короткие инсулины часто назначаются при сахарном диабете. Приверженность врачей объясняется большим опытом работы с этими препаратами, их низкой стоимостью, широкой распространенностью.
Виды инсулина короткого действия:
Строение инсулина
Гормоны поджелудочной железы
Механизм действия и метаболические эффекты инсулина.
ЛЕКЦИЯ № 10
Клеточный (метаболический) уровень регуляции углеводного обмена
Метаболический уровень регуляции углеводного обмена осуществляется с участием метаболитов и поддерживает гомеостаз углеводов внутри клетки. Избыток субстратов стимулирует их использование, а продукты ингибируют свое образование. Например, избыток глюкозы стимулирует гликогенез, липогенез и синтез аминокислот, дефицит глюкозы – глюконеогенез. Дефицит АТФ стимулирует катаболизм глюкозы, а избыток – наоборот ингибирует.
IV. Педфак. Возрастные особенности ПФШ и ГНГ, значение.
ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ
кафедра биохимии
Зав. каф. проф., д.м.н.
Тема: Структура и обмен инсулина, его рецепторов, транспорт глюкозы.
Факультеты: лечебно-профилактический, медико-профилактический, педиатрический. 2 курс.
Поджелудочная железа выполняет в организме две важнейшие функции: экзокринную и эндокринную. Экзокринную функцию выполняет ацинарная часть поджелудочной железы, она синтезирует и секретирует панкреатический сок. Эндокринную функцию выполняют клетки островкового аппарата поджелудочной железы, которые секретируют пептидные гормоны, участвующие в регуляции многих процессов в организме. 1-2 млн. островков Лангерганса составляют 1-2% массы поджелудочной железы.
В островковой части поджелудочной железы выделяют 4 типа клеток, секретирующих разные гормоны: А- (или α-) клетки (25%) секретируют глюкагон, В- (или β-) клетки (70%) — инсулин, D- (или δ-) клетки (
Во многих положениях А и В цепи встречаются замены, не оказывающие влияния на биологическую активность гормона. В положениях дисульфидных связей, остатков гидрофобных аминокислот в С-концевых участках В-цепи и С- и N-концевых остатков А-цепи замены встречаются очень редко, т.к. эти участки обеспечивают формирование активного центра инсулина.
Биосинтез инсулинавключает образование двух неактивных предшественников, препроинсулина и проинсулина, которые в результате последовательного протеолиза превращаются в активный гормон.
1. На рибосомах ЭПР синтезируется препроинсулин (L-В-С-А, 110 аминокислот), биосинтез его начинается с образования гидрофобного сигнального пептида L (24 аминокислот), который направляет растущую цепь в просвет ЭПР.
2. В просвет ЭПР препроинсулин превращается в проинсулин при отщеплении эндопептидазой I сигнального пептида. Цистеины в проинсулине окисляются с образованием 3 дисульфидных мостиков, проинсулин становиться «сложным», имеет 5% активности от инсулина.
3. «Сложный» проинсулин (В-С-А, 86 аминокислот) поступает в аппарат Гольджи, где под действием эндопептидазы II расщепляется с образованием инсулина (В-А, 51 аминокислот) и С-пептида (31 аминокислота).
4. Инсулин и С-пептид включаются в секреторные гранулы, где инсулин соединяется с цинком, образуя димеры и гексамеры. В секреторной грануле содержание инсулина и С-пептида составляет 94%, проинсулина, интермедиатов и цинка – 6%.
5. Зрелые гранулы сливаются с плазматической мембраной, а инсулин и С-пептид попадают во внеклеточную жидкость и далее в кровь. В крови олигомеры инсулина распадаются. За сутки в кровь секретируется 40-50 ед. инсулина, это составляет 20% от его общего запаса в поджелудочной железе. Секреция инсулина энергозависимый процесс, происходит с участием микротубулярно-ворсинчатой системы.
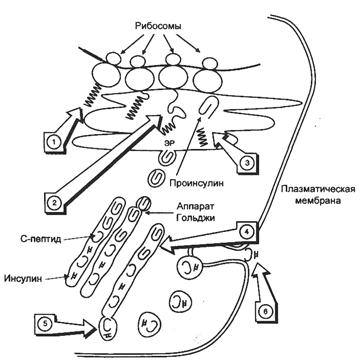
Схема биосинтеза инсулина в β-клетках островков Лангерганса
ЭПР — эндоплазматический ретикулум. 1 — образование сигнального пептида; 2 — синтез препроинсулина; 3 — отщепление сигнального пептида; 4 — транспорт проинсулина в аппарат Гольджи; 5 — превращение проинсулина в инсулин и С-пептид и включение инсулина и С-пептида в секреторные гранулы; 6 — секреция инсулина и С-пептида.
Ген инсулина находиться в 11 хромосоме. Выявлены 3 мутации этого гена, у носителей низкая активность инсулина, отмечается гиперинсулинемия, нет инсулинорезистентности.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: При сдаче лабораторной работы, студент делает вид, что все знает; преподаватель делает вид, что верит ему. 9349 –  | 7298 –
| 7298 –  или читать все.
или читать все.
188.163.64.82 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Обзор основных видов инсулина и их классификация
 Инсулин является одним из важнейших гормонов в организме человека, так как он участвует в обменных процессах, регулируя состав крови, а именно — уровень быстрых сахаров (глюкозы).
Инсулин является одним из важнейших гормонов в организме человека, так как он участвует в обменных процессах, регулируя состав крови, а именно — уровень быстрых сахаров (глюкозы).
Гормон вырабатывают клетки, расположенные в поджелудочной железе. При нарушении работы этого органа в крови резко поднимается уровень сахаров и возникает такое опасное заболевание, как сахарный диабет.
Эта болезнь вынуждает человека корректировать свой пищевой рацион и постоянно применять поддерживающую терапию.
Недостаток производимого гормона, расщепляющего быстрые сахара в кровяной среде, восполняют при помощи заместительных медикаментов, синтезируя в лабораторных условиях несколько видов необходимого инсулина.
Виды гормонов и их отличия
Сахарный диабет вынуждает применять разные виды синтезированного инсулина. Каждый воспроизводимый гормон имеет индивидуальные характеристики. Благодаря этим особенностям существует возможность подбора лекарственного средства под индивидуальные особенности определенного человеческого организма, но подобные вещества обычно не взаимозаменяемы.
Каждый препарат отличается от аналогов временем своего воздействия на организм и пиками активности. Только грамотный специалист (врач) может подобрать оптимальный вариант поддерживающей терапии для пациента, опираясь на показатели тяжести заболевания.

Основные виды гормона:
- Инсулин, который получили из поджелудочной железы молочного рогатого скота (коров, быков). В его составе присутствуют 3 дополнительные аминокислоты, которых нет в человеческом гормоне, поэтому данный препарат может вызывать некоторые аллергические реакции.
- Медикаменты на основе железы свиней. Их биохимический состав наиболее близок к гормону человека за исключением различий лишь в одной аминокислоте из цепочки белков.
- Самый редкий вид гормона – китовый, имеет максимальные различия в составе по сравнению с человеческим инсулином, поэтому его применяют в самых редких случаях.
- Наиболее подходящий вид гормона на основе человеческого. Этот аналог производится из настоящей кишечной палочки (настоящие инсулиновые человеческие клетки) или при помощи генно-инженерной модификации свиного гормона (заменяя «неподходящую» аминокислоту).
Время воздействия каждого вида препарата индивидуально, поэтому правильный выбор синтезированного гормона особенно важен для каждого пациента.
По сроку действия медикаментозное средство подразделяют на:
-
Максимально быстрого действия (ультракороткий). Лекарство начинает действовать по прошествии 15-30 минут и достигает своего максимального воздействия через 2-3 часа, действует до 6 часов. Применяют инсулин перед едой, где-то за 30 минут, заедая его небольшим объемом легкой пищи.
К этой категории гормонов относятся ультракороткие средства и инсулины короткого времени действия.
Ультракороткие гормоны оказывают наиболее быстрый эффект и немедленно снижают сахар. Их принимают незадолго до еды.
К основным брендам данного вида препаратов относятся:

- Хумалог. Применяют при: 1-м типе сахарного диабета, индивидуальной непереносимости аналогичных препаратов, обостренной инсулинорезистентности и при 2-м типе заболевания (в случаях, когда другие препараты не оказывают должного эффекта).
- НовоРапид. Выпускается в таре с объемом 3 мл, что соответствует содержанию 300 единиц гормона. Может применяться беременными женщинами.
- Апидра. Используется в лечебных целях, как взрослыми, так и детьми старше 6-и лет при помощи системы на помповой основе или подкожным способом введения.
Короткие инсулины начинают свое действие через полчаса и являются активными до 6-и часов. Их применяют перед началом приема пищи за 20 минут. Могут применяться в тандеме с препаратами длительного действия.
Основными представителями являются:

- Актрапид НМ. Инсулин, полученный с помощью генно-инженерной индустрии. Попадает в организм подкожным введением или через вену. Выдается строго по рецепту лечащего врача.
- Хумодар Р. Лекарство на полусинтетической основе.
- Хумулин Регуляр. Используется на начальных стадиях выявления заболевания, допускается применение беременными женщинами.
- Монодар. Используют при сахарном диабете 1 и 2 стадии.
Все виды гормоноподдерживающих лекарств короткого действия применяют перед началом приема пищи, так как процесс пищеварения помогает ускорить процесс усвоения препарата в максимально быстрые сроки. Гормоны ультрабыстрого и быстрого действия допускаются к приему пероральным способом, после доведения их до состояния жидкости.
В случае с подкожным введением медикамента такую процедуру необходимо произвести не ранее, чем за полчаса до трапезы. Дозы препарата для каждого пациента строго индивидуальны и определяются исключительно лечащим врачом. Дозировки для взрослых людей могут составлять от 8-и до 23-х единиц в течение суток, а для детей – не более 9-и единиц.
Синтезированные гормоны сохраняют свои свойства при температуре от 2-х до 8-и градусов, поэтому их обычно хранят в холодильнике.
Лекарства среднего действия
Данный вид препаратов обладает пролонгированным действием.

Существуют 2 разновидности лекарственных средств:
- на основе человеческих клеток (их синтеза), такие, как: Протафан, Хомолонг и т. д.;
- на животной основе, например: Берлинсулин, Илетин 2 и другие.
Средние инсулины оказывают свое воздействие уже через 15 минут после попадания в организм, но эффект полного расщепления достигается через значительный промежуток времени.
Данная группа лекарств имеет в своем составе вещества на разной активной основе, например, на цинке и изофане.
Средства длительного действия
 Препараты, принадлежащие к данной категории, действуют на организм пациента в течение суток и более. Весь спектр лекарств продленного действия изготавливаются на основе химических катализаторов, которые и обусловливают такие долгие показатели воздействия.
Препараты, принадлежащие к данной категории, действуют на организм пациента в течение суток и более. Весь спектр лекарств продленного действия изготавливаются на основе химических катализаторов, которые и обусловливают такие долгие показатели воздействия.
«Длинные» инсулины способствуют задержке всасывания сахара в кровь и могут оказывать свое активное воздействие до 30-и часов подряд.
К наиболее востребованным маркам относятся:
- наиболее популярные: Детермид, Гларгин (равномерно понижают уровень сахаров);
- не менее распространенные бренды: Ультраленте-Илетин-1, Ультралгон, Ультратард.
Для того чтобы полностью исключить появление нежелательных побочных эффектов следует обратиться к специалисту, который поможет определиться с дозировками лекарства на основе показателей анализов.
«Долгие» инсулины вводятся исключительно при помощи инъекций.
Режим хранения у всех видов лекарств данного направления идентичен. Ампулы с препаратом также можно хранить в холодильнике. Только при пониженной температуре медикаменты не подвержены образованию гранул или хлопьев.
Классификация степеней очистки
Гормональное активное вещество синтезируют под различные нужды. Конечный продукт получается при помощи различных степеней очистки.
Таблица степеней очистки гормона:
| Отличительные особенности и способ очистки | |
|---|---|
| Традиционный | Синтезируют благодаря кислому этанолу с последующей фильтрацией. Далее препарат подвергают процедуре высаливания и кристаллизации. Вещество в итоге имеет много побочных примесей в своем составе. |
| Монопиковый | Изначально проводят процедуры аналогичные вышеописанному препарату, а далее фильтруют полученный препарат через специальный гель. Степень очистки находится на среднем уровне. |
| Монокомпонентный | Подвергают самой глубокой очистке молекулярным просеиванием и хромотографией при помощи обмена ионами. Полученное вещество является самым очищенным от примесей. |
Видео-лекция о разновидностях и классификации гормона:
Основные отличия коротких и длинных инсулинов
Отличительные особенности инсулина короткого действия:
- медикаментозное средство принимается за полчаса до еды;
- для более быстрого начала действия, вводится с помощью укола в подкожную область на животе;
- инъекция препарата обязательно должна сопровождаться дальнейшим приемом пищи для того, чтобы исключить вероятность развития такого заболевания как гипогликемия.
Отличительные особенности гормона долгого действия:

- данный вид лекарственного средства вводят в определенное время (постоянно в одни и те же часы с утра или под вечер). Утренний укол должен производиться в тандеме с инъекцией быстрого инсулина;
- для замедленного всасывания медикамента в кровь, инъекция производится в область бедра ноги;
- данный вид гормона не зависит от расписания приема пищи.
Из вышеописанных особенностей каждого вида лекарств можно сделать вывод, что выбор подходящего инсулина, его дозировка и способ попадания в организм зависит от множества факторов.
Для определения безопасного курса лечения следует обратиться к своему лечащему врачу.
Источники:
http://endokrinplus.ru/vidy-insulina
http://www.neboleem.net/stati-o-zdorove/18133-gormon-insulin-dejstvie-v-organizme-funkcii-norma-vidy.php
http://lekhar.ru/lekarstva/diabeticheskie-sredstva/vidy-insulina/
http://diabetiya.ru/lechimsya/insulin/vidy-insulina-i-dejstvie.html
http://studopedia.ru/3_135516_stroenie-insulina.html
http://diabethelp.guru/diagnostics/insulin/vidy.html
http://www.neboleem.net/stati-o-zdorove/18133-gormon-insulin-dejstvie-v-organizme-funkcii-norma-vidy.php


