Острый синусит
Эпидемии ОРВИ и гриппа стали привычными спутниками сезонного колебания температур, похолоданий, проблем иммунитета. И противостоять болезням могут далеко не все. Синусит чаще всего посещает организм именно в момент его ослабления вирусными заболеваниями, словно паразитируя на «жертве», которая не в силу дать отпор.
Так что представляет собой острый синусит? Это сильное воспаление слизистых оболочек придаточных пазух носа, вирусное и реже бактериальное. Воспалению могут подвергаться: лобные, верхнечелюстные или решетчатые пазухи. При этом воспалиться могут все пазухи разом, либо одна из них. Как правило, острый синусит имеет продолжительность не более 30 дней. При отсутствии явных улучшений прогрессирует хронический синусит 1 .
Синусит способен осложнить протекание любого респираторного заболевания. Ежегодно в мире около 700 тысяч человек переносят этот недуг. При этом статистика не учитывает случаи, когда пациенты самостоятельно распознают симптомы и справляются с проблемой. Однако даже такие цифры говорят о необходимости вовремя предотвращать прогрессирование болезни.
Причины острого синусита у взрослых и детей
Болезнь чаще всего развивается как осложнение после острой респираторной инфекции. Основным источником воспаления являются вирусы и намного реже острый синусит вызван бактериальными возбудителями. Механизм развития следующий: патогенные микроорганизмы попадают в околоносовые пазухи, не встречают сопротивления со стороны иммунитета. Возникает отек слизистой и, как следствие, образуется скопление слизи и гноя в пазухах носа 2 .
Причины проявления острого синусита у взрослых и у детей аналогичны 2 :
- Вирусы, особенно аденовирусы, грипп и парагрипп;
- Бактерии, чаще стрептококки, стафилококки или гемофильная палочка;
- Грибы, которые вызывают острый синусит у пациентов с крайне ослабленным иммунитетом.
Придаточные пазухи поражает вирус, бактерии или грибки, которые попадают на слизистые оболочки из внешнего окружения. Для острого синусита, как уже выяснили, свойственны вирусные и изредка бактериальные формы. Грибковая форма чаще относиться к хроническому синуситу.
Исследования показывают, что у 90% больных ОРВИ в околоносовых пазухах выявляются отклонения от нормы в виде образования секрета и отека слизистых оболочек. Таким образом, синусит – это один из симптомов ОРВИ. Почти в 97% случаев подобный синусит – вирусный, и лишь у 1-3% развивается бактериальный тип 1 .
Синусит, как осложнение острой респираторной инфекции, чаще встречается у людей, которым свойственны 1 :
- Вредные привычки, особенно курение;
- Наличие хронических заболеваний носоглотки и дыхательной системы;
- Пожилой или младенческий возраст;
- Переохлаждение и гиповитаминозы;
- Слабый иммунитет, сопровождающийся частыми простудными заболеваниями.
Симптомы острого синусита
Поскольку болезнь часто развивается на фоне респираторной инфекции, то начальный этап развития острого синусита отследить сложно. Яркие симптомы возникают в тот момент, когда признаки ОРВИ уже начали ослабевать.
Симптомы острого синусита у взрослых:
- Нередко отмечается резкий рост температуры до 38°C;
- Выделения из носа становятся гнойными, иногда зловонными;
- Усиливается интоксикация, что проявляется резким ухудшением общего состояния;
- Появляется болезненность в области переносицы, глаз и проекции пазух;
- Возникают головные боли 2 .
Придаточных пазух несколько, поэтому симптомы могут быть разными. Всё зависит от того, какая пазуха поражена сильнее. Если болезнь затронула гайморовы пазухи, симптомы будут включать обильные выделения из носа и интоксикацию, в меньшей степени головную боль. При поражении лобных пазух особенно сильно выражена головная боль, которая постепенно распространяется даже на затылочную область 2 .
Симптомы острого синусита у детей:
Симптомы острого синусита у маленьких детей могут несколько отличаться, так как у них слабее иммунная защита. Проявления болезни в младенческом возрасте следующие 3 :
- Ребенок беспокоен, плачет, отказывается от еды;
- Попытки очистить носовую полость заканчиваются криком, а выделений практически нет;
- Температура повышается до 39° C.
Если подобное ухудшение здоровья наблюдается на фоне ОРВИ, лечить его самостоятельно невозможно. Острый синусит у детей может быть чреват осложнениями.
Виды острого синусита, клинические проявления
Клиническое проявление синусита определяют и разделяют по локализации воспаления и его проявлении 1 :
- Гайморит. Самый распространенный тип синусита. Неприятные ощущения, а также боль, проявляются в области верхней челюсти и перетекают в зубы. Характерно усиление боли к вечеру и затухание во время сна.
- Фронтит. Боль от фронтита локализуется в области лба и нарастает в утренние часы.
- Этмоидит. Болезненные ощущения формируются в области переносицы и продолжаются в течение всего дня.
- Сфеноидит. Болевые ощущения образуются в области затылка и усиливаются на протяжении ночи.
Запущенный острый синусит может образовывать серьезные осложнения в виде менингита, тромбоза кавернозного синуса и ретробульбарного абсцесса 1 .
Лечение острого синусита
Как лечить острый синусит? Тактика лечения синусита у взрослых и у детей отличается от лечения ОРВИ, но лечение должно проходить параллельно, ведь возникает острый синусит на базе ОРВИ как один из его симптомов. Основным критерием лечения является изменение характера выделений из носа. При простудном заболевании выделения слизистые, практически прозрачные. При развитии острого синусита симптомы изменяются – отделяемый секрет становится гнойным, зеленовато-желтого цвета, достаточно густым. Больному сложно высморкаться, что приводит к появлению примеси прожилок крови и заложенности ушей 4 .
Чем раньше выявлено заболевание, тем эффективнее и быстрее оно будет поддаваться терапии. Лечение включает в себя 4 :
- Дезинтоксикацию – прием большого количества жидкости;
- Устранение основной причины болезни;
- Укрепление иммунитета;
- Вспомогательное лечение, направленное на борьбу с симптомами.
Дополнительно к терапевтическим действиям могут быть назначены сосудосуживающие препараты в виде капель или спреев, которые облегчат очищение полости носа и пазух. Главное – не злоупотреблять и четко соблюдать инструкции, иначе капли вызывают привыкание.
Среди средств борьбы с острым синуситом особенно выделяют назальный спрей-иммуномодулятор ИРС®19. Действие препарата подтверждают клинические исследования и по достоинству оценивают многие пациенты 6 .
В состав препарата входят бактериальные лизаты, что способствует стимуляции иммунной системы 5 . Лизаты – это частички бактерий, запускающих процесс болезни. Лизаты не живые и уже не могут нанести вред организму, но он воспринимает их как опасность и пытается уничтожить, по дороге усиленно борясь с живыми вредоносными вирусами и бактериями 6 .
Попадая на слизистые оболочки носа, препарат активирует местный иммунитет.
Своевременное лечение, правильно подобная тактика и следование предписаниям помогут быстро вылечить острый синусит. Практика лечения острых синуситов показывает, что соблюдение всех перечисленных принципов позволяют гарантировать полное выздоровление в течение семи или десяти дней.
Риносинусит
Риносинусит (от латинского «воспаление в пазухе») называют иначе синуситом или синуитом.
Синусит представляет собой воспалительную патологию слизистой оболочки придаточных пазух носа. Этиология заболевания: вирусная, бактериальная, грибковая, вызываемая аллергенами, ирритантами (веществами, раздражающими слизистую) окружающей среды.
Как возникает риносинусит
В здоровом состоянии околоносовые пазухи представляют собой заполненные воздухом полости в черепе. Они расположены за лбом, носовыми костями, щеками и глазами. Здоровые пазухи не содержат бактерий или микробов. В большинстве случаев слизь из них способна вытекать, а воздух — оставаться.
Когда пазухи закрываются или образуется слишком много слизи, бактерии и другие микробы растут легче, что приводит к воспалению и, как следствие, развитию риносинусита.
Формы заболевания
В зависимости от характера течения риносинусит бывает острым и хроническим. Как правило, второй является следствием первого (недуг прогрессирует), если пациент не соблюдает лечения.
По степени тяжести острый риносинусит бывает легким, среднетяжелым, тяжелым.
При легкой форме отсутствуют лихорадка, осложнения, головная боль, симптомы риносинусита не сильно выражены (легкий кашель, заложенность носа, выделения). Симптомы не влияют на качество жизни, сон также не нарушается.
Среднетяжелая форма характеризуется гипертермией (до 38 °С), ощущением тяжести в проекции околоносовых пазух при повороте головы и наклоне, наличием острого среднего отита (как одного из осложнений), более тяжелыми общими симптомами (кашель, выделения, заложенность носа), влияющими на ежедневную деятельность. Внутричерепные или орбитальные осложнения при этом отсутствуют.
Тяжелая форма проявляется повышением температуры (выше 38 °С), интоксикацией, выраженными симптомам синуита, болезненными ощущениями в околоносовых пазухах, наличием внутричерепных, орбитальных осложнений.
По форме риносинусит бывает экссудативным и продуктивным.
По этиологическому фактору синуит делится на травматический, вирусный, бактериальный, грибковый, аллергический, медикаментозный, смешанный, септический и асептический.
По локализации риносинусит делится на:
- гайморит, ,
- этмоидит,
- сфеноидит.
Если недуг протекает в пазухах на одной половине полости носа, то она называется геисинусит, а если воспалены все пазухи носа, то это пансинусит.
Синусит может также развиться в качестве осложнения на аллергический ринит.
У детей симптомы риносинусита схожи со взрослыми, однако, проявления болезни все равно различаются: у детей формирование лобных и клиновидных пазух заканчивается только к 4 годам, а гайморовых — к 7 годам (полное развитие синусов заканчивается только в подростковом возрасте). Из-за постепенного развития у детей диагностировать синусит сложнее, чем у взрослых. Болезнь у детей развивается обычно после кариеса, гриппа или ангины, сопровождается отитом. Симптомы проявляются слабее (к примеру, головная боль отсутствует, а воспаляется обычно одна сторона лица).
Симптоматика

У острых и хронических синуситов схожие симптомы: гнойные выделения, давящие боли на лице в месте проекции околоносовых пазух, заложенность носа, гипосмия, плохой запах изо рта, сильный кашель, недомогание, лихорадка, озноб.
Виды боли при риносинусите:
- Гайморит — зубная боль, головная боль в передних отделах, боль в верхней челюсти.
- Фронтит — головная боль, болевые ощущения в области лба.
- Этмоидальный синусит — боль за глазами, между ними, головная «раскалывающая» боль, слезотечение, периорбитальная флегмона.
- Сфеноидальный синусит — боль с иррадиацией в лобную и затылочную области.
Лечение
Диагностика заболевания включает:
- анализ жалоб и анамнеза,
- ринологическое исследование, эндоскопия полости носа и околоносовых пазух,
- диагностическую пункцию, ирригацию, зондирование околоносовых пазух,
- рентгенографию околоносовых пазух, контрастную томографию, компьютерную томографию, магнитно-резонансную томографию, ультразвуковое исследование,
- функциональную диагностику,
- бактериологическое исследование,
- цитологическое и гистологическое исследование,
- клинические и биохимические анализы,
- исследование иммунного статуса.
При лечении синусита нужно придерживаться определенных принципов:
- увлажнение воздуха в помещении,
- отмена курения,
- правильное сбалансированное питание,
- прием ненаркотических анальгетиков.
Цель терапии состоит в том, чтобы добиться:
- воздействия на возбудителей риносинусита,
- разжижения слизи, улучшения ее оттока,
- уменьшения отека слизистой, появления свободного дыхания,
- устранения боли,
- профилактики развития гнойных осложнений,
- предупреждения распространения инфекции на остальные синусы,
- активизации защитных сил организма для борьбы с болезнью.
При лечении риносинусита используется широкий арсенал лекарственных препаратов. Это антибиотики, сосудосуживающие капли, антисептики, противогрибковые медикаменты, глюкокортикостероиды, муколитики, противоаллергические препараты
Кроме лекарственных препаратов проводят местное лечение: промывание специальными растворами, применение капель и спреев.
Лечение антибиотиками
Важно: пациент обязательно должен сдать бактериологический посев и анализ на чувствительность к разным видам антибиотиков:
- пенициллины («Аугментин», «Амоксил», «Флемоксин солютаб», «Амоксициллин»).
- цефалоспорины второго и третьего поколений («Цефазолин», «Цефтриаксон», «Супракс»).
- макролиды («Азитромицин», «Клацид», «Сумамед»).
- фторхинолоны («Левофлоксацин», «Спарфлоксацин»).
Для легкой и хронической форм болезни достаточно применения антибиотиков в спрее (например, «Изофра», «Полидекс»).
Противовоспалительные препараты. Помогают снять воспаление и тяжесть в пазухах. Наиболее действенными являются средства на основе нимесулида («Найз», «Нимесил»). Принимать их важно строго по инструкции, не превышая количество приемов в сутки, иначе возникнет повышенный риск возникновения побочных эффектов, в том числе аллергические реакции и нагрузка на ЖКТ .
Сосудосуживающие. Необходимы при заложенности носа. Обычно капли или спрей («Сиалор Рино», «Виброцил», «Назо-спрей», «Галазолин») применяются перед промыванием носа, чтобы получить доступ к околоносовым пазухам и улучшить отток секрета из синусов.
Муколитики. Применяются для разжижения слизи, снижения вязкости секрета, стимуляции оттока секрета наружу, очищения синусов.
Таблетки и сироп — АЦЦ, «Флюдитек», «Мукодин», «Ацетилцистеин», «Ринофлуимуцил».
Антигистаминные препараты. Снижают зуд в носу и отечность, сокращают выработку слизи, не дают задерживаться секрету в тканях носа. К ним относятся «Супрастин», «Тавегил», «Лоратек». Применять такой препарат нужно аккуратно, чтобы не иссушить слизистую (и не допустить развития патогенных организмов).
Противогрибковые средства: «Нистатин», «Флуконазол», «Ламикон», «Тербинафин».
Гормональный препарат «Назонекс». Снимает отек, убирает воспаление, восстанавливает обоняние.
Антисептики нужны для промывания и обеззараживания полости носа. Наиболее известные из них — «Мирамистин», «Фурацилин», а также препарат на основе протеината серебра (протаргол) – «Сиалор», который воздействует на причину воспаления.
Преимущество «Сиалора» – в его свойстве сохранять баланс нормальной микрофлоры слизистой носа.
Фитопрепараты. «Синупрет» (драже или капли), обладает комплексным действием, «Синуфорте» (убирает отек и выводит слизь).
Гомеопатия. «Циннабсин», «Эуфорбиум композитум». Оказывают противоотечное действие, убирают слизь, смягчают проявление симптомов.
Иммуностимуляторы. «Иммунал», «Рибомунил». Нужны для поддержания способности организма сопротивляться болезням.
Лечение риносинусита в домашних условиях

Дома самостоятельно больной может только начать лечение, но затем он обязательно должен проконсультироваться с врачом. Народное лечение включает в себя промывание (водой с солью и содой или минеральной водой) и паровые ингаляции (с антибактериальными маслами).
Профилактика
Профилактика риносинусита основана на своевременном лечении насморка, обеспечении нужного микроклимата дома, лечении кариеса, своевременного устранения физических дефектов носоглотки (носовой перегородки и пр.).
Меры предосторожности
- В половине случаев синусит возникает из-за насморка, ОРВИ, гриппа, бронхита, ангины. Поэтому важно не запускать эти болезни.
- Еще одной причиной могут быть кариозные зубы. Инфекция через зубные каналы попадает в верхнечелюстные пазухи.
- Важно, при необходимости, удалить воспаленные аденоиды в носоглотке, так как они часто затрудняют дыхание, что вызывает застой слизи в пазухах. Однако, нельзя путать аденоиды и миндалины: первые всего лишь вредные и болезненные разрастания в носоглотке, а вторые, наоборот, очень полезны, так как являются щитом против болезней.
- Причиной риносинусита может быть травма (искривление носовой перегородки). В этом случае потребуется операция.
- Частое применение сосудосуживающих капель от насморка также может стать причиной риносинусита: слизистые пересыхают, нарушается их кровоснабжение, появляется отек и сужение проходов. Поэтому важно применять данные препараты в соответствии с инструкцией и указаниями врача.
Заключение
Риносинусит — один из самых распространенных недугов. Однако, это не значит, что его можно лечить самостоятельно, особенно у детей. Всегда необходимо обращаться к специалисту. Важно никогда не переносить ОРВИ, грипп, простуду на ногах, так как в качестве побочного эффекта могут развиться риносинусит и другие заболевания.
Необходимо поддерживать здоровье, уделять внимание профилактике, укреплять иммунитет, чтобы защититься от возникновения различных заболеваний и, в том числе, риносинусита.
От ОРЗ до «гайморита»

Среди обращений к лор-врачу за медицинской помощью, особенно в межсезонье, когда учащаются случаи простудных заболеваний (ОРЗ), значительную долю занимает такое заболевание, как острый риносинусит. Эта патология связана с воспалением слизистой носа и околоносовых пазух (гайморовых, лобных, основных, решетчатого лабиринта) длительностью менее 12 недель, сопровождающееся двумя или более жалобами, среди них:
- заложенность носа,
- выделения из носа,
- чувство тяжести/боль в области лица,
- снижение или потеря обоняния,
- кашель (в дневное или ночное время).
Начало заболевания протекает как обычная простуда. Причина чаще всего кроется в снижении защитных сил организма (нарушение режима отдыха/сна, стрессовые факторы, нарушения питания и снижение физической активности, сопутствующие заболевания, снижающие иммунитет: сахарный диабет, аллергические заболевания и другие), а так же в агрессивности и количестве попавшего в организм возбудителя (чаще всего различные варианты вирусов, бактерии и грибы).
Слизистая носа и пазух под микроскопом имеет вид «веника», реснички которого постоянно находятся в движении и переносят слизь и попавшие в нее патогены из полости носа наружу. Под действием вирусов это движение значительно замедляется, и бактерии могут более длительное время контактировать со слизистой носа. Можно провести аналогию с большим городом, когда в час пик на оживленных участках движения возникают «заторы». Тогда-то и появляются первые жалобы. Помимо задержки слизи в носу, возникает гиперемия – покраснение слизистой носа (в результате кровенаполнения сосудов) и отек, приводящий к затруднению носового дыхания (слизистая оболочка пазух носа в норме имеет толщину папиросной бумаги, может утолщается в 20-100 раз) – это проявление ответа нашего организма на попавший в него чужеродный агент. Разрушенные части вирусов и наших защитных клеток, попадая в кровь, могут вызывать повышение температуры тела и другие симптомы интоксикации (слабость, головные боли).
При отсутствии на данном этапе адекватного лечения защитные силы организма истощаются и открывается путь для развития гнойного процесса в полости носа и пазух. Вместо прозрачной слизи выделения уже носят характер желтых, зелёных. Из-за нарастания отека в пазухах и закрытия сообщения с носом, пазуха постепенно заполняется патологическим отделяемым, которое начинает давить на стенки, вызывая боли в области лица.
Чем опасен острый риносинусит?
Острый риносинусит опасен именно своими осложнения. Гнойное отделяемое может приводить к разрушению костной ткани, а при наличии рядом с пазухами важных анатомических образований: глазница, полость черепа, среднее ухо (развитие отитов), куда бактерии могут попасть с током крови, не должно быть сомнений в необходимости срочного посещения врача.
| Часто встречающиеся жалобы пациента: | Заложенность носа, боли в области лба и/или щек, затылка, корня носа, выделения из носа, в большей степени с какой-то одной стороны, снижение обоняния, кашель (чаще у детей). |
| История заболевания: | Связь с переохлаждением, перенесенным эпизодом ОРЗ. |
| Данные осмотра врача: | Дискомфорт/боли при давлении в области щек, лба, при наклоне головы вперед. При осмотре носа: краснота и отечность слизистой оболочки, наличие отделяемого в полости носа, чаще в верхних отделах (из-под средней/верхней носовой раковины), наличие отделяемого, стекающего из носоглотки. |
| Дополнительные методы исследования: | Инструментальные (УЗИ, R -ген, КТ, МРТ пазух носа – отек или уровень жидкости в пораженных пазуха), лабораторные (ОАК – повышение уровни лейкоцитов, повышение СРБ). |
| Лечебные мероприятия: | Медикаментозное лечение (антибиотики, механическая очистка носа от слизи и другие), физиотерапия (воздействие ультразвуком, лазерным низкоинтенсивным излучением), лечебные манипуляции (пункционное лечение, «кукушка» и др.) |
К сожалению, самолечение и советы, полученные из интернета, не всегда ведут к выздоровлению и могут приводить к хронизации процесса и «смазывают» клиническую картину, что делает дальнейшее лечение/перелечивание более сложным. Не все риносинуситы требуют назначения антибиотикотерапии, не всегда назначенное ранее лечение по поводу таких же жалоб будет эффективно в данном конкретном случае.
В «ЛОР клинике номер 1» представлен весь необходимый перечень диагностических (в том числе УЗИ пазух носа и др.) и лечебных мероприятий, включая в особенности физиотерапевтические методы лечения, такие как УЗОЛ и лазеротерапия, промывания носа методом перемещения и другие. Каждый конкретный случай рассматривается врачом индивидуально. Динамический контроль за пациентом в процессе лечения позволяет точно корректировать назначения и добиваться прекрасных результатов в лечении в кратчайшие сроки. Своевременная диагностика и подобранная врачом терапия значительно уменьшат симптомы и сократят сроки заболевания.
«Всегда легче предупредить заболевание, чем лечить». Поэтому не стоит забывать и о профилактических мероприятиях, таких как витаминотерапия, занятия спортом, нормализация труду и отдыха, своевременная вакцинация, закаливание. Все это значительно снизит риск развития простудных заболеваний.
Острый бактериальный риносинусит — симптомы и лечение

Каждый человек не раз в своей жизни простужался и болел насморком. Чихание, слезотечение, заложенность, прозрачное отделяемое из носа — вот классические симптомы вирусной инфекции.
Если больной пренебрегает лечением или имеет сниженный иммунитет, к вирусам могут присоединиться бактерии, простейшие или грибы, а очаг инфекции распространиться со слизистой оболочки полости носав придаточные пазухи — гайморовы, лобные, решетчатые, клиновидные.
При вовлечении в процесс хотя бы одной пазухи возникает сочетанное заболевание — острый бактериальный риносинусит (ОБРС).
- хроническое воспаление дыхательных путей — ринит, в том числе аллергический, тонзиллит, аденоидит;
- патологическая конфигурация дыхательных путей — искривление носовой перегородки, травмы костей лицевого черепа;
- наличие очагов хронической инфекции в организме — кариозные зубы, бронхит, холецистит, гинекологическая патология;
- иммунодефицитные состояния — ВИЧ, генетически обусловленные первичные иммунодефициты;
- курение;
- сахарный диабет;
- пожилой возраст.
Симптомы и лечение зависят от возбудителя, тяжести процесса и наличия сопутствующей патологии.
Разновидности риносинуситов
Пневмококк и гемофильная палочка вызывают более половины всех случаев заболевания риносинуситом. Остальные приходятся на стрептококки, золотистый стафилококк, анаэробные микроорганизмы, грибы. Для точной диагностики проводят бактериологическое исследование мокроты.
По характеру течения болезни выделяют формы:
- Острая — симптомы проявляются не дольше 3-х месяцев, болезнь заканчивается полным выздоровлением.
- Хроническая — процесс длится более 3-х месяцев.
- Рецидивирующий риносинусит — заболевание протекает в виде чередования стадий обострения и ремиссий.
По вовлеченным в процесс пазухам выделяют гайморит, фронтит, этмоидит, сфеноидит.
Как и почему развивается ОБРС
Гибель реснитчатых клеток
Важную роль в защите полости носа от инфекций играет мукоцилиарный клиренс — механизм вывода слизи, отмерших клеток и микроорганизмов из дыхательных путей. Обеспечивается клетками реснитчатого эпителия, который выстилает изнутри верхние дыхательные пути. Реснички направляют слизь и чужеродные субстанции во внешнюю среду.
При ОРВИ происходит массовое отмирание эпителиальных клеток. Число ресничек уменьшается, что способствует снижению мукоцилиарного клиренса и создает условия для застойных явлений.
Нарушение аэрации пазух
Аномалии строения дыхательных путей и отек слизистой оболочки препятствуют оттоку слизи из придаточных пазух и нарушают их нормальную вентиляцию. Застой способствует внедрению и размножению микроорганизмов. Так развивается синусит.
Образование бактериальных пленок
Важную роль в хронизации воспалительного процесса отдают биопленкам, которыми микроорганизмы заслоняются как щитом от иммунных клеток и антибиотиков.
Сначала бактерии закрепляются на слизистых оболочках организма и размножаются, образуя колонию, затем формируют защитную оболочку. Под ней их жизнедеятельность продолжается даже в период ремиссии заболевания. Микробы способны существовать так долгие годы, выходя за пределы биопленки, вызывая обострения болезни и создавая новые воспалительные очаги.
Бактериальные биопленки обладают способностью защищаться от воздействия антибиотиков (вызывая антибиотикорезистентность), антисептиков, факторов иммунной системы человека
Симптомы острого риносинусита
Для заболевания характерна общая интоксикация, проявляющаяся слабостью, недомоганием, снижением работоспособности, ломотой в теле и повышением температуры, по которому судят о тяжести процесса:
- до 37,5° — легкое течение, сопровождается слабостью и головной болью;
- 37,5 — 38° С — среднетяжелое;
- более 38° С — тяжелое течение.
О воспалении носовых пазух судят по боли в области лба, лица, иногда затылка, которая усиливается при наклонах и поворотах головы.
Бактериальный риносинусит проявляется заложенностью носа, вплоть до полного отсутствия носового дыхания, потерей обоняния и гнойным отделяемым из дыхательных путей. Часть гноя стекает по задней стенке глотки и провоцирует кашельИз-за гноя возможен неприятный запах изо рта.
Осложнения риносинусита
Наиболее частые осложнения — это переход острой формы в хроническую.
Реже встречается развитие отита, бронхита и пневмонии.
Редкими, но грозными осложнениями являются абсцесс глазницы или головного мозга, тромбоз в системе мозгового кровообращения, гнойный менингит (воспаление оболочек мозга), сепсис (заражение крови). Эти состояния имеют высокую летальность и требуют немедленной госпитализации.
Лечение бактериального риносинусита
Подбор и контроль терапии осуществляется только ЛОР-врачом, самолечение опасно и недопустимо.
Лечение должно быть комплексным и направленным на все звенья патологического процесса.
Для снятия интоксикации показан постельный режим и обильное питье на период лихорадки. При температуре выше 38,5° С можно принять жаропонижающее.
Для устранения возбудителя назначают антибиотик. Препарат подбирают, опираясь на результат посева мокроты на чувствительность.
Восстановить носовое дыхание помогут сосудосуживающие препараты. Но не стоит ими злоупотреблять, так как они сильно сушат слизистую и при длительном применении вызывают лекарственную зависимость.
Хороший эффект оказывает носовой душ с солевым раствором.
Применение Аквалора
Для лечения бактериального риносинусита у взрослых и детей с двух лет рекомендуется использовать медицинские изделия с морской водой Аквалор Актив. Он обеспечивает наиболее тщательное промывание полости носа, способствует удалению любых патогенов со слизистой оболочки полости носа и носоглотки за счет распыления «душ» и добавления в раствор морской воды пузырьков диоксида углерода (CO2), не нарушая биоценоз (нормальную микрофлору) слизистой оболочки полости носа. Пузырьки CO2 способствуют разрушению бактериальных биопленок, являющихся причиной острых и хронических воспалительных заболеваний полости носа и околоносовых пазух.
Аквалор Актив СОФТ представляет собой спрей, содержащий изотонический раствор морской воды с концентрацией солей 0,9 %. Он обеспечивает увлажнение слизистой оболочки полости носа, размягчение и удаление корок, улучшает работу клеток мерцательного эпителия слизистой оболочки носа, тем самым активирует механизм её самоочищения. Предназначен для лечения хронических и рецидивирующих воспалительных заболеваний полости носа, околоносовых пазух и носоглотки.
Аквалор Актив ФОРТЕ представляет собой спрей, содержащий гипертонический раствор морской воды с концентрацией солей 2,1%. Он способствует уменьшению заложенности носа и восстановлению носового дыхания. Предназначен для лечения острых бактериальных воспалительных заболеваний полости носа, околоносовых пазух и носоглотки.
При добросовестном соблюдении назначений врача острый риносинусит заканчивается полным выздоровлением, а при хроническом течении возможна стойкая и длительная ремиссия.
Полипозный риносинусит ( Полипозная дегенерация синуса )
Полипозный риносинусит – это хроническое воспалительное заболевание слизистой оболочки носа и параназальных синусов, сопровождающееся образованием полипов. Клинически проявляется затруднением носового дыхания, потерей обоняния, скудными густыми выделениями из назальной полости, изменением голоса. Иногда возникают головные боли. Для диагностики информативны данные физикального обследования, эндоскопии, риноскопии, МРТ, КТ околоносовых пазух черепа, риноманометрии. Лечение риносинусита комплексное: оно включает оперативное удаление полипов и консервативную терапию.
МКБ-10

Общие сведения
Полипозный риносинусит (полипозная дегенерация синуса) – гипертрофические изменения внутренней эпителиальной выстилки придаточных пазух и полости носа, сопровождающиеся рецидивирующим возникновением полипозных образований. По данным всемирной статистики, проблема широко распространена среди жителей северной Европы (Финляндия, Дания, Исландия) и составляет до 5% от всех отоларингологических патологий. В России риносинусит выявляется в 5 случаях на 10000 населения. Средний возраст дебюта заболевания составляет 42-44 года, мужчины подвержены полипозному риносинуситу в 2-3 раза чаще женщин.

Причины
Полипозный риносинусит является полиэтиологическим заболеванием. Согласно мультифакторной теории развития полипозной дегенерации, считается, что в её формировании задействованы индивидуальные врождённые особенности организма (атопическая конституция, аномалии околоносовых синусов) и различные внешние факторы (персистирующая инфекция дыхательных путей, травмы лицевой области). К причинам, вызывающим развитие полипозного синусита, относят:
- Хронический воспалительный процесс. Его возникновению способствуют различные микроорганизмы: бактерии, вирусы и грибки. Токсины золотистого стафилококка и вирусов, мицелий грибков, попадающие в верхние дыхательный пути, поддерживают вялотекущий воспалительный процесс в слизистой, на фоне которого происходит постепенное разрастание полипов и развивается риносинусит.
- Аллергический фон. У пациентов с атопической конституцией, склонностью к развитию аллергических реакций и бронхиальной астмы нередко наблюдается эозинофильное воспаление слизистых верхних дыхательных путей. IgE-зависимая реакция организма на аллерген создаёт условия для повреждения внутренней выстилки и способствует развитию полипозной гипертрофии эпителия.
- Генетическая предрасположенность. Доказано, что имеется прямая связь между полипозной дегенерацией синусов и генетически обусловленными заболеваниями. К ним относят муковисцидоз, синдром Картагенера. При муковисцидозе происходит выделение густого секрета железами дыхательных путей, в результате затрудняется отток содержимого, создаются условия, стимулирующие полипозный процесс. Синдром Картагенера сопровождается нарушением мукоцилиарного клиренса.
- Аномалии развития и травмы.Искривлённая носовая перегородка, недоразвитие крючковидного отростка, сужение назальных раковин нарушают циркуляцию воздушной струи в верхних дыхательных путях. Изменения аэродинамики способствуют постоянному раздражению одних и тех же участков мягких тканей. Повреждающее воздействие струи воздуха может привести к морфологической перестройке слизистой оболочки.
Патогенез
Ответной реакцией на действие этиологического фактора служит формирование хронического воспаления внутренней оболочки параназальных синусов. Инфильтрация эпителиальной соединительной ткани клеточными элементами (нейтрофилами, лимфоцитами, эозинофилами) приводит к её гипертрофическим изменениям, сопровождающимся отёком и образованием множественных полипов. Единичные полипы чаще формируются при создании определённых условий в назальных ходах или пазухах (наличие кист, дополнительного соустья между синусами). Полипозные образования постепенно увеличиваются в размерах, нарушая прохождение воздуха по дыхательным путям.
При гистологическом исследовании полипа выявляется повреждённый, гиперплазированный эпителий. Он располагается на утолщённой, деформированной базальной мембране. Строма полипа отёчная и рыхлая, инфильтрирована фибробластами, эозинофилами или нейтрофильными клетками. Полипозное образование содержит железы и сосуды, но почти полностью лишено нервных окончаний. В межклеточном веществе обнаруживаются скопления эритроцитов – участки мелких кровоизлияний.
Классификация
Полипозный риносинусит принято классифицировать по гистологическому строению полипов и локализации гиперпластического процесса. Такой подход позволяет определить необходимый объём терапии. В зависимости от морфологических особенностей строения выделяют четыре типа полипозных образований:
- Аллергический или отёчный полип. Характерна гиперплазия бокаловидных клеток, утолщение и отёчность базальной мембраны. Среди клеточного состава преобладают эозинофилы. Такие полипы встречаются в 80-90% случаев.
- Воспалительно–фиброзный полип. Типична картина хронического вялотекущего воспалительного процесса, склеротических изменений ткани. Происходит стойкое замещение поверхностного эпителия на плоскоклеточный. Среди клеток преобладают нейтрофилы.
- Железистый полип. Характеризуется разрастанием желёз серозно-слизистого типа, деформацией базальной мембраны, отёчностью стромы. Встречается крайне редко.
- Атипический полип. При гистологии обнаруживаются атипичные клетки, что требует проведения дифференциальной диагностики со злокачественной опухолью. Этот тип полипов обязательно подлежит удалению.
Полипозный риносинусит может поражать как определённые участки слизистой, так и всю оболочку носа и околоносовых пазух. В первом случае чаще выявляют единичные образования, а во втором обнаруживают множественные полипы. В связи с этим принято выделять следующие формы полипозного риносинусита:
- Диффузная. Характеризуется преимущественно формированием множественных мелких и средних полипозных образований на слизистой, поражением носовой полости, а также всех околоносовых пазух.
- Локальная. Полипы имеют крупные или средние размеры, чаще локализуются в одной из пазух (решётчатой, клиновидной, гайморовой, лобной).
Симптомы полипозного риносинусита
Заболевание прогрессирует в течение нескольких десятков лет. Пациенты обращают внимание на ощущение постоянной заложенности носа. Оно усиливается в утреннее или вечернее время, не проходит после применения сосудосуживающих капель. Наряду с этим риносинусит сопровождается периодическим возникновением необильных слизистых или слизисто-гнойных выделений. Длительно существующий полипозный процесс может вызывать деформацию носа.
Из-за разрастания новообразований при полипозном риносинусите нарушается резонаторная функция полости носа. Это приводит к изменению тембра голоса, произношения звуков: развивается закрытая ринолалия. Голос приобретает гнусавый характер, искажаются некоторые гласные звуки. Параллельно с этим значительно снижается обоняние, пациент перестаёт чувствовать даже резкие запахи.
Объёмные или множественные полипозные образования могут препятствовать циркуляции воздуха по носовым ходам. Их наличие способствует частичной утрате носового дыхания: пациенты вынуждены дышать ртом, в результате наблюдается сухость слизистой оболочки рта. Другим симптомом патологии является головная боль диффузного характера без чёткой локализации, которая усиливается при интенсивных физических нагрузках.
Осложнения
При несвоевременно начатой терапии полипозный риносинусит прогрессирует, что приводит к формированию аносмии. В случае изъязвления полипа или его случайного повреждения существует вероятность развития носового кровотечения и аспирации крови. Подобные образования склонны к малигнизации (преимущественно у лиц пожилого возраста): полипозный риносинусит может перерождаться в злокачественную опухоль носа или параназальных синусов. Другим опасным осложнением является возникновение ночного апноэ – спонтанной остановки дыхания во время сна.
Диагностика
Диагноз риносинусита выставляется на основании анализа жалоб больного, данных физикального обследования врача-отоларинголога, результатов комплекса лабораторных, инструментальных исследований. При опросе пациента уточняется время появления первых симптомов, динамика их развития. Для подтверждения диагноза используются:
- Физикальное обследование. При осмотре пациент дышит преимущественно через рот, его голос имеет гнусавый оттенок. При наличии массивных полипозных образований наблюдается искривление перегородки, полипы выбухают в просвет назальной полости. Пальпаторно может выявляться незначительное увеличение заушных, подчелюстных, передних шейных лимфатических узлов.
- Риноскопия и эндоскопия. При риноскопии и эндоскопическом исследовании носа обнаруживаются полиповидные выросты серого или серо-белого цвета, имеющие блестящую, гладкую поверхность, широкую ножку, не спаянные с окружающими тканями. Полипы безболезненны при надавливании, имеют мягко-эластическую консистенцию, не кровоточат.
- Томографические исследования. Для оценки характера разрастания полипов применяют КТ или МРТ околоносовых пазух. С их помощью также можно выявить анатомические дефекты (искривление перегородки, кисты в синусах, сужение и деформацию носовых ходов).
- Исследование функции носового дыхания. С этой целью используют риноманометрию, ринопиклфлоуметрию. Риноманометрия позволяет определить проходимость носовых ходов: при развитии полипозной дегенерации она нарушена, также повышено давление в назальной полости. При проведении ринопикфлоуметрии выявляется снижение пиковой скорости выдоха и уменьшение дыхательного объёма.

Лечение полипозного риносинусита
Консервативная терапия
Терапия заболевания осуществляется в отделении отоларингологии. В настоящее время используется комплексный поход к лечению: сочетание консервативных методик и операции. Пациенту необходимо избегать физических нагрузок и переохлаждений, контакта с инфекцией и аллергенами, соблюдать палатный режим. В лечении патологии используется:
- Антибактериальная терапия. Для эрадикации возбудителя воспалительного процесса назначают антибиотики широкого спектра (защищённые пенициллины, цефалоспорины второго и третьего поколения, бета-лактамные антибиотики) на срок не более 10-14 дней. В качестве препаратов второй линии выступают макролиды, фторхинолоны, аминогликозиды.
- Местная терапия. Для уменьшения эозинофильной инфильтрации тканей и снижения сосудистой проницаемости проводятся эндоназальные инстилляции препаратов глюкокортикостероидов, промывание назальных ходов антисептическими растворами. Сосудосуживающие средства способствуют спазмированию сосудов слизистой оболочки, устраняют заложенность.
- Физиотерапия. Для предотвращения прогрессирования полипозного синусита широко используются ингаляции с кортикостероидами, ультрафиолетовое облучение. В качестве дополнительных методов применяют индуктотермию, электрофорез с лекарственными средствами, ультразвуковую и лазерную терапию.
Хирургическое лечение
При объёмных полипозных образованиях, затрудняющих дыхание, или множественных поражениях слизистой необходимо хирургическое вмешательство. На сегодняшний день используют преимущественно эндоскопические методики удаления полипов, традиционные оперативные доступы отошли на второй план. Такое лечение является наиболее щадящим по отношению к анатомическим образованиям носа и синусов.
- Гемисинусотомия (пансинусотомия). Используется при обширном поражении нескольких или всех синусов. При операции производится вскрытие пораженных параназальных пазух, иссекаются изменённые ткани. Это позволяет удалить большую часть полипозных новообразований, сформировать соустья для оптимальной циркуляции воздуха и оттока патологического секрета.
- Удаление полипов назальной полости.Полипотомию носа (открытую, эндоскопическую, в т. ч. с использованием лазера) применяют при наличии крупных единичных образований, которые располагаются только в полости носа. Весомым преимуществом является минимальное повреждение окружающих тканей, сохранение слизистой и ее функций.
Прогноз и профилактика
При своевременно начатом лечении полипозной дегенерации и удалении полипозных образований восстанавливается носовое дыхание, возвращается обоняние. Если же больной отказывается от госпитализации и хирургического лечения, существует риск развития серьёзных осложнений, снижающих качество жизни. Профилактика возникновения риносинусита включает в себя своевременное устранение различных деформаций носа, предотвращение травм лица. С целью предупреждения вирусных, грибковых, бактериальных инфекций дыхательных путей необходимо укреплять иммунитет с помощью вакцинации, здорового образа жизни, правильного питания.
1. Полипозный риносинусит: взгляд на патогенез и современные технологии лечения/ Шахов А.В., Ларин Р.А., Рылкин Ю.А.// Ремедиум Приволжье. – 2014 – №4 (124).
3. Галигберов А. А. Некоторые морфологические особенности полипозных и полипозно-кистозных изменений слизистой оболочки носа и околоносовых пазух // Бюллетень физиологии и патологии дыхания. – 2008 – №28.
Острый риносинусит
Предпочтительнее употреблять термин «риносинусит», а не «синусит», поскольку воспаление, изолированное в пазухах, встречается крайне редко.
В зависимости от длительности риносинусит разделяют на типы:
- острый — симптомы заболевания длятся менее 4 недель;
- подострый — от 4 до 12 недель;
- хронический — симптомы сохраняются более 12 недель.
Рецидивирующий ОРС — это четыре и более повторяющихся эпизодов воспалительного процесса в течение года, с полным выздоровлением между ними.
По этиологии различают острый вирусный риносинусит (ОВРС) — наиболее распространенную форму заболевания, неосложненный острый бактериальный риносинусит (ОБРС) и осложненный ОБРС (воспалительный процесс распространяется на окружающие структуры).
Подавляющее большинство случаев ОРС вирусного происхождения — чаще это риновирус, вирус гриппа и парагриппа. Острая бактериальная инфекция встречается только в 0,5-2,0% случаев. ОБРС, как правило, возникает как осложнение вирусной инфекции, но может быть и следствием стойкого затруднения носового дыхания, снижения местной или системной иммунной функции (аллергический, неаллергический ринит, зубная инфекция, муковисцидоз, иммунодефицит). Наиболее распространенными бактериями, связанными с ОБРС, являются Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, причем первые две составляют примерно 75% случаев синусита.
Диагностика острого риносинусита
Симптомы ОРС включают затруднение носового дыхания, заложенность носа, гнойные выделения из носа, дискомфорт или боль в области верхнечелюстных пазух (щек) и зубов, которые в ряде случаев усиливаются при наклоне вперед. Общая симптоматика: лихорадка, усталость, кашель, гипосмия или аносмия (нарушение обоняния), заложенность ушей, головная боль.
Симптомы ОВРС и ОБРС очень схожи, что порой затрудняет диагностику и приводит к неправильному лечению.
Основные симптомы ОВРС проходят в течение 7-10 дней. В большинстве случаев пик тяжести заболевания приходится на 3-6 день, после чего самочувствие улучшается. Лихорадка может присутствовать на ранних стадиях заболевания и исчезает в течение первых 24-48 часов, причем респираторные симптомы после этого становятся более выраженными. При ОБРС у пациентов наблюдаются те же симптомы, но их длительность составляет более 10 дней. Болезнь протекает по сценарию «двойного ухудшения» — нарастание симптомов происходит после начального периода улучшения.
При осмотре (передней риноскопии) в полости носа визуализируется диффузный отек слизистой оболочки, сужение средних носовых ходов, гипертрофия и отечность нижних носовых раковин, слизистое или слизисто-гнойное отделяемое в полости носа.
Осложнения ОБРС, когда инфекция распространяется за пределы околоносовых пазух и полости носа в центральную нервную систему, орбиту или окружающие ткани, возникают крайне редко.
На рентгенографии или компьютерной томографии носа и околоносовых пазух могут быть выявлены такие изменения, как уровни жидкости, отек слизистой оболочки, пузырьки воздуха в пазухах. Все эти признаки являются неспецифичными и нередко наблюдаются при банальной ОРВИ. Именно поэтому при неосложненном ОРС рентгенологическое исследование не показано.
Микробиологические исследования (мазки из полости носа) также не показаны в стандартной ситуации. Необходимость в них возникает либо в случаях неэффективности эмпирической терапии, либо у пациентов с подозрением на осложненное течение болезни.
Дифференциальная диагностика
ОРС следует дифференцировать со следующими процессами:
- Грибковый риносинусит (острая инвазивная форма) — симптомы аналогичны ОРС, но заболевание прогрессирует более стремительно, во многих случаях инфекция распространяется за пределы пазух.
- Острая респираторная вирусная инфекция — симптомы простуды и ОРС часто схожи. Тем не менее, у пациентов с простудой, как правило, нет лицевой боли, а симптоматика чаще включает приступы чихания, слизистые выделения из носа, кашель из-за стекания слизи из носоглотки.
- Аллергический и вазомоторный ринит. В отличие от ОРС преобладают симптомы чихания, ринореи (обильные слизистые водянистые выделения), заложенности носа и зуда в носу. Лицевой боли не отмечается.
- Лицевая боль. Может быть проявлением невралгии, патологии височно-нижнечелюстного сустава. Симптомы со стороны носа при этом отсутствуют.
- Головная боль. Боль в области лобной пазухи может быть вызвана различными причинами, включая мигрень, головную боль напряжения и кластерные головные боли.
Лечение острого риносинусита
Пациентам с ОВРС показана симптоматическая терапия.
- Анальгетики и жаропонижающие средства — ибупрофен или парацетамол могут быть использованы для облегчения боли и снижения температуры по мере необходимости.
- Ирригационная терапия солевым раствором — промывание полости носа физиологическим или гипертоническим солевым раствором может снизить потребность в обезболивающих препаратах и улучшить общее состояние. Важно, чтобы растворы для промывания носа были стерильными, так как есть данные об амебном энцефалите из-за использования воды из-под крана для промывания носа.
- Интраназальные глюкокортикоиды (инГКС) — исследования показали небольшие симптоматические преимущества и минимальные побочные эффекты при кратковременном применении инГКС у пациентов как с вирусным, так и с бактериальным ОРС. ИнГКС более эффективны у пациентов с сопутствующим аллергическим ринитом. Мета-анализ трех исследований с участием пациентов с ОРС показал, что применение интраназальных стероидов увеличивало скорость стихания симптомов по сравнению с плацебо. Однако, имеются также данные, что только у 1 из 15 пациентов на фоне лечения инГКС будет значимое уменьшение клинических симптомов.
- Ипратропия бромид — антихолинергический спрей, который может помочь уменьшить ринорею у пациентов с сопутствующими симптомами простуды.
- Оральные противоотечные средства могут быть полезны при дисфункции евстахиевой трубы.
- Интраназальные сосудосуживающие средства часто используются пациентами в качестве симптоматической терапии. Спреи, содержащие оксиметазолин или ксилометазолин, могут давать временное облегчение заложенности носа, но нет данных об их значимой эффективности при ОРС.
В случаях легкого неосложненного ОБРС показаний к назначению системных антибиотиков нет, лечение проводится симптоматически, как и в случаях вирусной инфекции.
При ОБРС рекомендована выжидательная тактика в течение 7 дней. Систематические обзоры и метаанализ показали, что около 80% пациентов с клинически диагностированным ОБРС выздоравливают без антибиотикотерапии в течение двух недель.
Если самочувствие в течение 7 дней не улучшается или ухудшается к симптоматическому лечению, следует добавить системную антибактериальную терапию.
Препаратами выбора при ОБРС являются амоксициллин или амоксициллин-клавуланат. Применение антибиотика с клавулановой кислотой в составе расширяет спектр действия препарата в том числе на устойчивые бактерии к ампициллину Haemophilus influenzae или Moraxella catarrhalis. Это необходимо не в каждом случае. Есть доказательства, что использование амоксициллин-клавуланата более предпочтительно у детей, чем у взрослых. Следует также понимать, что показатели резистентности варьируются в зависимости от региона, что тоже необходимо учитывать при подборе терапии.
Предпочтение амоксициллину-клавуланату следует отдавать в следующих случаях.
- Пациент проживает в регионе с высокими показателями невосприимчивых к пенициллину штаммов S. Pneumoniae (более 10%).
- Возраст ≥ 65 лет.
- Госпитализация в последние пять дней.
- Использование антибиотиков в предыдущем месяце.
- Иммунокомпрометированные пациенты.
- Пациенты с сопутствующими заболеваниями, такими как диабет, хроническое заболевание сердца, печени или почек.
- Тяжелое или осложненное течение заболевания.
При аллергии на антибиотики пенициллинового ряда рассматриваются варианты назначения доксициклина, антибиотиков цефалоспоринового ряда, клиндамицина. Еще одной альтернативой для пациентов с аллергией на пенициллины являются респираторные фторхинолоны. Однако данные препараты должны использоваться только в тех случаях, когда нет альтернативы — из-за серьезных побочных эффектов.
Продолжительность курса антибактериальной терапии у взрослых обычно составляет 5-7 дней, у детей — 10-14 дней. Есть исследования, свидетельствующие о том, что короткие курсы антибактериальной терапии не уступают по эффективности длительным.
При отсутствии эффекта от первого курса антибиотиков следующий назначаемый препарат должен иметь более широкий спектр активности и/или относиться к другому классу лекарств.
Как происходит лечение острого риносинусита в клинике Рассвет?
- Мы тщательно собираем анамнез, проводим осмотр.
- Мы не назначаем антибиотики при отсутствии четких данных, указывающих на развитие бактериальной инфекции.
- Мы не назначаем рентген, бактериологические исследования или анализы крови в стандартной ситуации. В этом нет необходимости.
- Мы придерживаемся принципов доказательной медицины, а это значит, что при наличии показаний к антибактериальной терапии всегда отдаем предпочтение системным антибиотикам, как правило пероральным. Введение препарата внутримышечно не имеет никаких доказанных преимуществ перед таблетированными формами.
- Ни один местный антибиотик не показал своей эффективности при ОРС, поэтому мы не проводим «кукушки» или многократные пункции пазух с промыванием их «сложными растворами».
- В клинике Рассвет вам не надо приходить к врачу на контроль каждые 2-3 дня в случаях стандартного течения заболевания.
Факторы риска острого риносинусита и профилактика
Своевременная, правильная диагностика заболеваний и адекватное лечение помогают снизить риск неоправданного применения антибиотиков и возможных проявлений антибиотикорезистентности.
Факторы риска ОРС включают в себя пожилой возраст (старше 65 лет), курение, частые перелеты, глубоководные погружения, плавание, бронхиальную астму, аллергические заболевания, включая аллергический ринит, заболевания зубов и иммунодефицитные состояния.
Синуситы, риносинуситы: причины, симптомы, лечение
В Научно-клиническом отделе заболевания носа и глотки применяются современные консервативные и хирургические методы лечения заболеваний полости носа, сопровождающихся следующими признаками:
-
-
- затруднением носового дыхания (искривление перегородки носа, хронический, в том числе “медикаментозный” ринит, острые и хронические синуситы, гайморита)
- снижением обоняния (полипозный риносинусит)
- патологическим отделяемым из полости носа
Также в нашем Центре практикуются “беспункционные” методы лечения острого и хронического синусита, в том числе с применением эндоскопических технологий, и проводятся эндоскопические трансназальные операции в полости носа, на околоносовых пазухах, носоглотке и основании черепа, в том числе по поводу новообразований, без “наружных” разрезов.
Диагностика и лечение синусита и гайморита, а так же других воспалительных заболеваний полости носа и околоносовых пазух проводятся в соответствии с Европейскими Рекомендациями по лечению риносинусита (EuropeanPositionPaperonRhinosinusitisandNasalPolyposis) последнего пересмотра. Для определения тяжести и распространенности воспаления в околоносовых пазухах используется компьютерная томография.
Синусит
Синусит – это заболевание околоносовых пазух. Существует несколько видов синусита в зависимости от локализации патологического процесса:
-
– воспаление слизистой оболочки лобной пазухи – воспаление слизистой оболочки верхнечелюстной пазухи – воспаление слизистой оболочки решетчатой пазухи – воспаление слизистой оболочки клиновидной пазухи
Причины синусита
Наиболее часто воспалительные заболевания околоносовых пазух или синуситы возникают на фоне «банального насморка».
Длительно сохраняющийся отек слизистой оболочки полости носа вследствие вирусного или бактериального воспаления приводит к «блоку» соустий околоносовых пазух, то есть затруднению оттока отделяемого из пазух в полость носа. Далее при отсутствии адекватного лечения, в полости пазух скапливается слизь, которая в дальнейшем нагнаивается и приводит к развитию гнойного синусита. На этом этапе к «заложенности» носа присоединяется слизисто-гнойное отделяемое из носа, снижение обоняния, может появиться тяжесть в проекции околоносовых пазух, усиливающаяся при наклоне головы. На данном этапе необходима консультация специалиста и назначение комплексной – системной антибактериальной и местной противовоспалительной терапии для восстановления дренажной функции пазух.
При недостаточном или неправильном лечении синусита воспалительный процесс переходит в хронический, как правило, устойчивый к консервативному лечению и возникает необходимость в хирургическом лечении – эндоскопической операции, также направленной на восстановление сообщения околоносовых пазух и полости носа. Поэтому лечение синусита и гайморита, а также других заболеваний полости носа должен назначать врач.
В ряде случаев при лечении острых и хронических синуситов в нашем Центре практикуется малотравматичная методика – баллонная синусопластика (остиопластика), заключающаяся в расширении естественных соустий околоносовых пазух с помощью специального баллонного катетера и последующим удалением вязкой слизи из полости пазухи с помощью аспиратора.
Полипозный риносинусит
Другой распространенной формой синусита является полипозный риносинусит. Полипы, своего рода участки «разрастания» слизистой оболочки, могут быть следствием особой аллергической предрасположенности, могут блокировать соустья околоносовых пазух, вызывая развитие аллергического синусита. В других случаях полипы сами являются следствием хронического воспаления слизистой оболочки околоносовых пазух (так называемые «не-аллергические» или «не-эозинофильные» полипы). Наиболее частыми симптомами являются затруднение носового дыхания (при распространенном полипозном процессе).
В зависимости от причины возникновения полипозного риносинусита назначается соответствующее консервативное лечение, в ряде случаев оно позволяет справиться с симптомами, однако часто для их удаления требуется эндоскопическая операция для того, чтобы убрать необратимо-измененную слизистую оболочку и увеличить эффективность поддерживающей терапии.

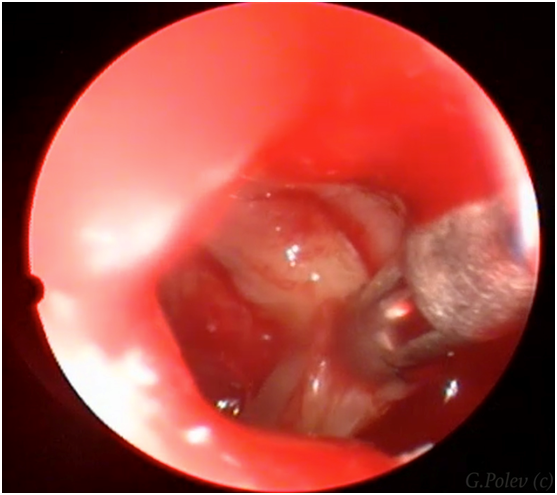
Фрагмент эндоскопической операции удаления полипов в полости носа с помощью микродебридера (шейвера).
В ряде случаев в полости пазухи формируется единичный полип, чаще всего он не беспокоит пациента до тех пор, пока не блокирует общий носовой ход, однако в ряде случаев (при подготовке пациента к стоматологическим манипуляциям – синус-лифтингу и имплантации) – его необходимо удалить.

Синуситы, связанные со стоматологическими вмешательствами
Отдельной группой выделяются синуситы, связанные со стоматологическими вмешательствами. Одной из наиболее распространенных ситуаций является инородное тело верхнечелюстной пазухи в связи с избыточным пломбированием каналом зубов верхней челюсти.

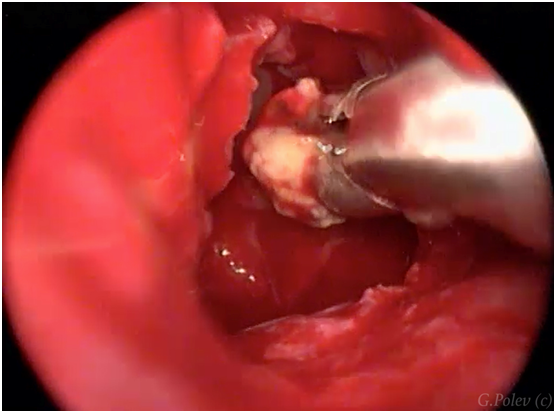
Фрагмент эндоскопической операции – удаление пломбировочного материала из верхнечелюстной пазухи через расширенное естественное соустье.
В ряде случаев в околоносовых пазухах развиваются воспалительные кисты, содержащие слизь, гной и в редких случаях даже зачатки зубов. При небольших размерах тактика выжидательная, операцию необходимо делать по показаниям, при наличии симптомов.
-