Диабетическая полинейропатия
Диабетическая полинейропатия — комплекс симптомов, свидетельствующих о нарушении функций и повреждении нервных волокон, развивающихся на фоне гипергликемии (высокий уровень глюкозы крови). Нарушения всех видов обмена веществ, формирующиеся при сахарном диабете, приводят к постепенной гибели нервных клеток, и снижению чувствительности, вплоть до её полной потери.
Периферическая нейропатия сама по себе не приводит к развитию трофических язв нижних конечностей и синдрома диабетической стопы, однако является весьма значимым опосредованным фактором, повышающим риск гнойно-некротических осложнений и деформации стопы.
Диабетическая нейропатия, как и собственно сахарный диабет, приводит к значимым изменениям в жизни и здоровье пациентов. Многообразие симптоматики, а нередко и ее отсутствие на начальном этапе, зачастую не позволяет вовремя выявить патологию и начать специфическую терапию, в то время как обратное развитие процесса возможно лишь на этапе, когда еще не начались анатомические и структурные изменения в костно-мышечном аппарате стопы.
Статистика
Полинейропатия — это наиболее частое осложнение сахарного диабета, развивающееся у пациентов с I типом диабета в 54% случаев, у больных со II типом диабета в 45% случаев.
В общей структуре полинейропатий диабетический вариант занимает 30%.
Диабетическая полинейропатия выявляется у 10% пациентов, которым впервые поставлен диагноз сахарного диабета (речь идет о II типе).
Часто встречается бессимптомная форма, так почти 50% пациентов с диагнозом сахарного диабета не отмечают симптомов полинейропатии, которая выявляется только при инструментальных исследованиях или плановых медицинских осмотрах.
Диабетическая полинейропатия в 20% случаев проявляется выраженным болевым синдромом, который признан одним из самых мучительных видов болей.
Именно диабетический вариант полинейропатии является опосредованной (непрямой) причиной более чем 50% случаев нетравматических ампутаций.
Причины и развитие
При сахарном диабете нарушаются все виды обмена веществ (не только углеводный), пусковым фактором для начала поражения тканей и органов является стойкое повышение концентрации глюкозы в крови — гипергликемия.
Из-за постоянного высокого содержания глюкозы внутри клетки значительным образом изменяется переработка этого вещества в тканях: в клетках скапливается много токсических продуктов обмена, запускается механизм оксидативного стресса. Постепенно нервные волокна теряют способность к росту и восстановлению, утрачивают функции. Вместе с тем, уменьшается синтез собственных веществ, поддерживающих нормальное состояние периферических нервов. Перечисленные повреждения нервов являются прямой причиной развития нейропатических болей, а также потери тактильной и болевой чувствительности стопы.

Симптомы
Диабетическая нейропатия характеризуется обширной симптоматикой, неспецифичной на начальных стадиях, что создает диагностические сложности.
В остром варианте течения полинейропатия проявляется внезапными резкими болями («удар ножа», «прокол спицы») и ощущением нестерпимого жжения в кистях и стопах, возникновением болевых ощущений при обычных воздействиях — прикосновении, массажных движения, нанесении наружных препаратов.
Хроническая диабетическая нейропатия часто протекает вовсе бессимптомно, может быть диагностирована при скрининговых исследованиях. Пациенты отмечают в качестве самых ярких симптомов онемение стоп и значительное выпадение чувствительности, по причине которых нарушается устойчивость и увеличивается риск внезапных падений.
Из-за болевого синдрома часто развиваются нарушения сна, депрессивные состояния, пациенты не могут полноценно работать. Без лечения пациент может оказаться полностью изолированным от социальной жизни, ему угрожает изменение статуса – потеря профессии, безвозвратное ухудшение качества жизни.
Лечение
Медикаментозная терапия диабетической полинейропатии
Важнейшим и главным условием терапии полинейропатии при сахарном диабете является достижение нормальных значений уровня глюкозы крови с применением соответствующих лекарственных препаратов — гипогликемических пероральных средств или инсулина. Общая терапия сахарного диабета, назначенная лечащим врачом должна оставаться неизменной! Поддержание нормального уровня глюкозы является самым важным фактором профилактики дальнейшего развития полинейропатии.
Нейропатические боли, развивающие при диабетической нейропатии, имеют другую природу (повреждение нервов), поэтому стандартные обезболивающие — НПВС и простейшие анальгетики в данном случае будут не эффективными. Применяется широкий круг рецептурных препаратов разных групп, которые способствуют уменьшению выраженности и интенсивности болей. Эти лекарственные средства назначает врач, принимать их нужно под строгим контролем медицинского специалиста!
Симптом-модифицирующие препараты (не оказывают влияния на течение патологического процесса)

Антиконвульсанты более эффективны при острой и сильной боли, они стабилизируют состояние нервных волокон и уменьшают неврологические боли. Некоторые из препаратов группы оказывают выраженный анальгетический эффект при неврологических проблемах и широко назначаются при диабетической нейропатии в качестве препаратов первой линии лечения нейропатической боли).
Обезболивающий эффект антидепрессантов объясняется основным механизмом действия: они уменьшают содержание в центральной нервной системе серотонина, а также предположительно влияют на собственные опиоидные системы организма.
Местные анестетики применяются в виде наружных форм — трансдермальных терапевтических систем, это модифицированный пластырь, наклеивающийся на кожу, при использовании которого развивается достаточный обезболивающий эффект.
Наркотические анальгетики обладают выраженным эффектом при нейропатической боли, однако по понятным причинам используются ограниченно, в основном в условиях стационаров.
Стоит отметить, что обезболивающее действие данных средств (кроме последней группы, применение которой при диабетической полинейропатии в настоящий момент считается спорным) развивается постепенно. В начале лечения нельзя ожидать полного устранения болевого синдрома.
Перечисленные препараты не оказывают влияния на течение заболевания, они лишь способствуют уменьшению симптоматики и улучшению качества жизни больных с диабетической полинейропатией.
Болезнь-модифицирующие препараты

В распоряжении врачей находиться несколько средств, оказывающих воздействие на механизмы развития (патогенез) диабетической нейропатии, причем чем раньше начато лечение, тем более выражен результат. С этими целями применяются препараты липоевой кислоты, обладающей комплексным эффектом, в первую очередь, антиоксидантным и нейропротекторным. Некоторые другие средства (ингибиторы альдоредуктазы, факторы роста нервной ткани, линолевая кислота и препараты карнитина) в настоящее время находятся на стадии клинических испытаний, и пока не вошли в широкую практику.
Фибраты (фенофибрат), представляя собой гиполипидемические средства, вмешиваются в липидный обмен, нормализуют показатели фракций холестерина, также уменьшают концентрацию глюкозы. Снижают риски дальнейшего развития диабетической нейропатии и способствуют обратному развитию патологии (в ряде случаев).
Витаминные средства (группы В), пентоксифиллин и некоторые другие традиционные средства, оказывающие влияние на метаболизм нервной ткани – в России широко применяются, являются средствами дополнительной поддерживающей терапии.
Немедикаментозные методы лечения
Физиотерапия при диабетической полинейропатии используется на разных стадиях заболевания в целях достижения обезболивающего, нейропротективного, регенерационного эффектов, а также улучшение кровообращения и возвращение чувствительности (улучшение проводимости) нервов, и питания нервных волокон и окружающих тканей.
Электролечение, в частности синусоидальные, диадинамические, интерференционные, стохастические токи, чрезкожная электронейростимуляция (ЧЭНС), дарсонвализация назначаются для обезболивания, улучшения питания тканей.
Хорошим анальгетическим эффектом обладает также электрофорез — введение лекарственных веществ под воздействием постоянного тока. При диабетической полинейропатии применяются следующие препараты: никотиновая кислота, тиосульфат натрия, прозерин, витамины группы В и др.
Используются комбинированные физиотерапевтические методы — светолазерная и магнитолазерная терапия. В первом случае производится воздействие синим поляризованным светом в сочетании с инфракрасным лазером, во втором лечебным фактором выступает комбинация инфракрасного лазера и постоянного магнитного поля. Перечисленные методики (свето-, лазеро- и магнитотерапия) назначаются также по изолированным схемам. Ведущее место в лечении в последнее время уделяется магнитотерапии.
Магнитотерапия при диабетической полинейропатии оказывает анальгетический, ангиопротекторный и нейропротекторный эффекты, способствует восстановлению нервных волокон и улучшению кровоснабжения и питания прилежащих тканей. Уже в начале курса терапии значительно уменьшаются боли, устраняется судорожный компонент, улучшается чувствительность стопы, возрастает мышечная активность. Удается добиться существенного улучшения состояния нервных волокон, стимуляции восстановительных процессов.
Магнитотерапия применяется в различных вариантах: переменное магнитное поле, низкочастотное импульсное или бегущее импульсное магнитное поле, общая магнитотерапия.
Помимо эффективности метода можно отметить также его высокую безопасность: магнитотерапия используется в комплексном лечении диабетической полинейропатии у пациентов разного возраста, в том числе у детей и подростков, у пожилых пациентов с множественными диагнозами.
Среди других немедикаментозных методов получили распространение электростатический и пневмомассаж нижних конечностей, бальнеотерапия, иглорефлексотерапия.
Сахарный диабет и его осложнения (диабетическая полинейропатия и ангиопатия, синдром диабетической стопы, ретинопатия — поражение сетчатки) считаются опаснейшими заболеваниями современности, которые могут не просто снижать качество жизни, но и представляют для нее прямую угрозу. При помощи современных лекарственных препаратов и методик немедикаментозной коррекции можно добиться хороших результатов, контролировать заболевание и избежать тяжелых последствий.
Полинейропатия: что это за болезнь и как ее лечат?
Полинейропатия — одно из тяжелейших неврологических нарушений, которое характеризуется множественным поражением периферических нервов. Как проявляется эта болезнь, насколько благоприятен прогноз, что делать, если полинейропатия настигла кого-то из ваших близких, и можно ли вылечить это заболевание ?
Что такое полинейропатия и какие симптомы ей сопутствуют
С греческого языка название этой болезни переводится как «болезнь многих нервов», и это очень точно передает ее суть. При полинейропатии поражаются практически все мелкие периферические нервы. Причины заболевания различны, но симптомы у полинейропатии всегда очень схожие, вне зависимости от того, что именно вызвало болезнь:
- слабость мышц верхних и нижних конечностей (обычно сначала пациент жалуется на слабость стоп и кистей, затем она распространяется на всю конечность);
- слабость черепной мускулатуры, включая жевательную голосовую и ротоглоточную мускулатуру;
- слабость дыхательной мускулатуры (тахикардия, затрудненное дыхание);
- нарушения пищеварения и запоры;
- нарушения мочеиспускания и эрекции;
- снижение чувствительности (вплоть до полного ее исчезновения), а также отсутствие рефлексов;
- появление необъяснимых сильных болей;
- странные ощущения в конечностях — мурашки, жжение;
- отеки ног и рук;
- дрожание пальцев, иногда — непроизвольные подергивания мышц;
- бледность и потливость, которая не зависит от температуры и физических усилий;
- нарушения дыхания, одышка, усиленное сердцебиение;
- плохая переносимость жары и холода;
- головокружения, сложности с равновесием, нарушение координации, особенно с закрытыми глазами;
- медленное заживание ран.
Выраженность этих симптомов может быть как сильной, так и слабой. Иногда болезнь развивается долго, на протяжении нескольких лет, но может возникнуть и внезапно, буквально за считанные недели.
На заметку
Распространенность заболеваний периферической нервной системы особенно высока у пожилых людей. У пациентов до 55 лет они составляют от 3,3% до 8%, а в более старшей возрастной группе (60–74 года) достигают 22%. Подавляющее большинство пациентов страдает полинейропатией (ПНП), а именно — диабетической формой заболевания [1] .
Причины заболевания
К нейропатии могут привести:
- сахарный диабет . Одна из самых распространенных причин полинейропатии. Диабет нарушает работу сосудов, питающих нервы, и вызывает обменные нарушения в миелиновой оболочке нервных волокон. Это приводит к их поражению. При сахарном диабете от полинейропатии, как правило, страдают нижние конечности;
- критический дефицит витаминов группы В . Эти витамины жизненно необходимы для работы нервной системы, и их долговременная нехватка часто приводит к ПНП;
- воздействие токсинов, которое приводит к различным видам полинейропатии: на фоне химиотерапии, при отравлении (в том числе тяжелыми металлами) возникает токсическая ПНП; при злоупотреблении алкоголем — алкогольная ПНП; в случае избыточного приема лекарственных препаратов развивается медикаментозная форма ПНП [2, 3] ;
- полиневропатии на фоне инфекции. ВИЧ, боррелии, лепра могут вызывать тяжелое поражение периферической и центральной нервной системы;
- тяжелые продолжительные операции и длительное (более двух недель) пребывание пациента в реанимации (в том числе и после тяжелых травм) может привести к полинейропатии критических состояний;
- дизиммунные полиневропатии. Данный вид невропатии развивается из-за неправильной работы иммунной системы — последствием этих нарушений становится воспалительный процесс в нервных волокнах. К таким заболеваниям относятся синдром Гийена — Барре (острая воспалительная полиневропатия), хроническая воспалительная демиелинизирующая полиневропатия;
- наследственный фактор также является частой причиной возникновения ПНП.
Иногда полинейропатия поражает и совершенно, казалось бы, здоровых женщин во время беременности . Проявиться она может на любом сроке. Считается, что причиной ПНП беременных является дефицит витаминов группы В, токсикоз и неадекватная реакция иммунной системы на плод.
Также стоит упомянуть идиопатические полинейропатии , то есть, заболевания без установленной причины.
Виды полинейропатии
В зависимости от вовлечения тех или иных нервных волокон ПНП подразделяются на [4] :
- сенсорные . Проявляется в основном расстройствами чувствительности в пораженных конечностях — онемением, чувством покалывания или «мурашек», жжением, жгучими стреляющими болями, зябкостью (наследственная сенсорно-вегетативная невропатия);
- моторные . Проявляется слабостью мышц, вплоть до полной невозможности двинуть рукой или ногой. Это быстро приводит к мышечной атрофии (острая моторная демиелинизирующая полирадикулоневропатия, мультифокальная моторная невропатия, порфирийная ПНП);
- моторно-сенсорные с преобладанием двигательных нарушений (острая и хроническая воспалительная демиелинизирующая полирадикулоневропатия; наследственная моторно-сенсорная невропатия Шарко — Мари);
- сенсорно-моторные с преобладанием сенсорного компонента (диабетическая, алкогольная, амилоидная, ПНП на фоне дефицита витамина В1 или В12, уремическая ПНП, ПНП при саркоидозе).
Как правило, по мере прогрессирования заболевания в патологический процесс вовлекаются все типы нервных волокон. Например, при диабетической ПНП пациент может жаловаться на невропатические боли и в то же время на значительное снижение глубокой и вибрационной чувствительности в ногах, что приводит к частым падениям [5] .
Последствия патологии
Полинейропатия очень опасна. Эта болезнь не проходит сама собой, и, если позволить ей развиваться, последствия будут весьма тяжелыми. Мышечная слабость довольно быстро приводит к снижению тонуса мускулатуры и атрофии мышц, что чревато возникновением язв. Иногда последствием полинейропатии становится полный паралич конечностей или органов дыхания, а это уже смертельно опасно.
Кроме того, прогрессирующая полинейропатия доставляет человеку болевые ощущения и массу неудобств, полностью меняя его привычный образ жизни. Люди теряют способность ходить и обслуживать себя самостоятельно, появившаяся беспомощность, в свою очередь, приводит к тревожности и депрессиям.
Диагностика полинейропатии
Постановка диагноза может быть затруднена, так как симптомы заболевания соответствуют множеству других болезней. Поставить диагноз только на основании жалоб пациента невозможно: для этого требуется пройти целый ряд инструментальных и лабораторных исследований.
Для начала необходимо проконсультироваться с неврологом: врач осмотрит пораженные конечности и проверит рефлексы. При подозрении на полинейропатию необходимо сделать общий анализ крови, пройти электронейромиографию, в редких случаях требуется биопсия нерва.
Основным инструментальным диагностическим методом исследования при ПНП является электронейромиография (ЭНМГ), которая позволяет выявить поражения периферических нервов, провести дифференциальный диагноз с другими неврологическими заболеваниями и определить прогноз заболевания по степени выраженности поражения. В дальнейшем ЭНМГ позволяет отслеживать динамику изменений в периферических нервах на фоне проводимого лечения.
Следующим этапом диагностического поиска являются лабораторные методы исследования, а именно скрининговые лабораторные тесты. В некоторых случаях возникает необходимость в консультации у эндокринолога, а также в генетических или иммунологических исследованиях.
Лечение
Больному с диагнозом «полинейропатия» следует подготовиться к довольно продолжительному комплексному лечению, которое строится по следующим принципам:
- этиологическое лечение, направленное на устранение или уменьшение действия повреждающего фактора;
- патогенетическое лечение, исходя из механизмов повреждения периферических нервов;
- симптоматическое (коррекция вегетативных расстройств, купирование невропатического болевого синдрома).
Лечение той или иной формы ПНП осуществляется специалистом-неврологом, привлекающим при необходимости врачей смежных профилей. В некоторых случаях своевременное и адекватное лечение может вернуть пациенту достойное качество жизни, обеспечив практически полное восстановление всех его функций. Если же полное восстановление невозможно, адекватное лечение способно заметно облегчить состояние больного.
Возможно ли предотвратить развитие полинейропатии? Полностью застраховаться от нее нельзя, но элементарные меры предосторожности помогут свести риск к минимуму. В частности, работать с токсическими веществами можно только при наличии соответствующей защиты, любые медикаменты стоит принимать исключительно по назначению врача и под его контролем, а инфекционные заболевания нельзя пускать на самотек. Сбалансированная диета, богатая витаминами, физическая активность, отказ от алкоголя — эти несложные меры также могут значительно снизить опасность развития полинейропатии.
Реабилитация
Даже если лечение прошло успешно и нервные волокна восстановились, расслабляться рано. Необходим курс восстановительной терапии. При полинейропатии серьезно страдают мышцы: недостаток движения приводит к их ослаблению. Чтобы восстановить подвижность, требуется долгая работа и усилия сразу нескольких специалистов.
При реабилитации после полинейропатии показан лечебный массаж. Он улучшает кровоснабжение, возвращает мышцам эластичность и улучшает обменные процессы в тканях.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки.
При серьезных поражениях, когда полное восстановление работоспособности конечности невозможно, помогут занятия с эрготерапевтом. Эрготерапия — это лечение действием. Специалист помогает пациенту приспособиться к новому состоянию, разработать новый алгоритм движений для выполнения повседневных действий.
Схема реабилитационных мероприятий разрабатывается индивидуально для каждого пациента. Она может включать в себя также витаминотерапию, работу с психологом, диетотерапию и другие методы.
Лечение полинейропатии нужно начинать немедленно, при появлении первых же тревожных симптомов. Без терапии очень велик риск паралича, нарушений в работе сердца и дыхательной системы. Своевременное лечение помогает максимально снизить риск осложнений и сохранить работоспособность. Не менее важен и курс восстановительной терапии: он закрепит эффект лечения.
Полинейропатия
Полинейропатия — это заболевание, при котором несколько периферических нервов повреждаются и теряют чувствительность.
Болезнь может возникнуть внезапно или развиваться медленно и стать хронической. Нейропатия нарушает работу мышц и внутренних органов: мочевого пузыря, сердца, органов пищеварения.
Симптомы и лечение заболевания отличаются в зависимости от типа нейропатии.
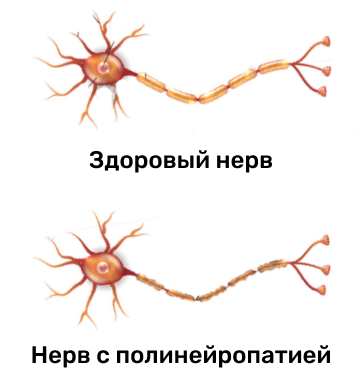

Существует множество видов полинейропатии. Обычно ученые классифицируют заболевания в зависимости от вида поврежденных нервов, течения болезни и того, какая часть нервной клетки была поражена.
Сенсорная нейропатия — это повреждение нервов, которые реагируют на воздействие окружающей среды: холод, тепло, прикосновения и т. д.
Острая полинейропатия появляется внезапно, а ее симптомы ярко выражены. Болезнь возникает обычно из-за интоксикации, аутоиммунных заболеваний или инфекций. Вылечить острую полинейропатию можно быстро.
Хроническая полинейропатия развивается долго. Причины заболевания разные: это может быть интоксикация, нарушения метаболизма, злокачественные опухоли, системные заболевания, например, васкулит или саркоидоз. Лечение хронической полинейропатии требует много времени.
Аксональная полинейропатия. Повреждаются аксоны — отростки нервных клеток, которые проводят нервные импульсы.
Демиелинизирующая полинейропатия.
Болезнь поражает миелиновые оболочки аксона. Миелин позволяет электрическим сигналам двигаться от мозга к мышцам и наоборот, а без него передача нервных импульсов невозможна.
Полинейропатия — это реакция на сразу
несколько факторов. Обычно болезнь
возникает из-за следующих причин:
Сбои в работе иммунитета частично повреждают миелиновую оболочку. К аутоиммунной нейропатии приводят синдром Шегрена, синдром Гийена-Барре, целиакия, ревматоидный артрит и волчанка.
Самая распространенная причина полинейропатии. У людей с диабетом повреждаются нервы из-за плохого кровотока и повышенного уровня сахара.
Алкоголь вредит нервной ткани и вызывает дефицит питательных веществ, из-за чего развивается полинейропатия.
Токсическая нейропатия развивается из-за влияния промышленных химических веществ. Помимо этого, болезнь возникает из-за употребления наркотиков, химических веществ и некоторых лекарств, которые применяют для лечения ВИЧ и СПИДа.
Инфекции тесно связаны с предыдущим пунктом, так как они вызывают аутоиммунные нарушения. Болезнь Лайма, дифтерия, лепра повреждают периферические нервы.
Нарушения работы щитовидной железы, болезни почек и печени могут привести к развитию полинейропатии. Особенно осторожными нужно быть пациентам с гипотиреозом, почечной недостаточностью и циррозом печени.
Если ваши родственники страдали полинейропатией или заболеваниями, из-за которых она развивается, то вы находитесь в группе риска.
Переломы и ушибы могут повредить периферические нервы или защемить их. Поэтому необходимо отслеживать свое состояние во время реабилитации.
Витамины B-1, B-6, B-12 и E важны для работы периферической нервной системы. Их дефицит увеличивает риск возникновения полинейропатии.
- Покалывание и онемение рук и ног;
- Острая, колющая, пульсирующая или жгучая боль;
- Повышенная чувствительность при прикосновении;
- Боль при легком надавливании на пораженный участок;
- Слабость мышц;
- Плохая координация движений.
- Непереносимость тепла;
- Повышенная потливость;
- Проблемы с пищеварением, кишечником и мочевым пузырем;
- Изменения артериального давления и пульса.

Универсального подхода к лечению полинейропатии нет: все зависит от типа болезни. Однако есть три общих цели лечения:
- Облегчить боль.
- Побороть причину заболевания, если это возможно.
- Помочь человеку самостоятельно передвигаться.
Обезболивающие препараты
Боль при нейропатии плохо поддаётся лечению анальгетиками и нестероидными противовоспалительными средствами. Поэтому врачи рекомендуют применять ноотропные препараты: антидепрессанты, антиконвульсанты, местные анестетики, трамадол, опиоидные анальгетики.
Лекарства, которые борются с причинами нейропатии
В данном случае перечень препаратов зависит от того, чем была вызвана болезнь. Например, врач назначит инсулин при диабете, гормоны щитовидной железы — при гипотиреозе и т. п. Иногда назначают препараты, которые в целом стимулируют работу ЦНС — например, «Ларигама» улучшает проводимость импульсов по нервным волокнам.
Электронейростимуляция
электроды помещаются на кожу и через них поступает небольшой разряд тока, который стимулирует нервные окончания.
Плазмаферез
Это очищение крови от антител и белков, которое помогает при аутоиммунных и воспалительных заболеваниях.
Физиотерапия, ЛФК и массаж
Распространенные методы лечения пациентов с мышечной слабостью. Эти способы помогут укрепить мышцы и улучшить координацию движений, которая теряется при нейропатии.
Ортезы, шины и трости
Они помогают самостоятельно двигаться и выполнять повседневные функции. Они позволяют перераспределить нагрузку на различные части тела.
Периферическая нейропатия причины, симптомы, методы лечения и профилактики
Периферическая нейропатия нерва – заболевание, возникающее при повреждении или разрушении нервов, которые идут от головного и спинного мозга к остальным частям тела человека. Оно приводит к нарушению нормального функционирования нервных волокон, вызывает боль и дискомфорт. Такое расстройство появляется при инфекции, системных болезнях или повреждении.
Симптомы периферической нейропатии нерва
Поражение периферических нервов сопровождается следующими двигательными симптомами:
- мышечная слабость – человеку становится сложно наступать на пятки или наблюдается обездвиженность, когда он вообще не в состоянии пошевелить какой-либо частью тела;
- дряблость мышц;
- тремор – дрожание в конечностях появляется при физических нагрузках;
- судороги в мышцах по ночам.
К чувствительным расстройствам относятся:
- парестезии;
- болевые ощущения различного характера;
- нарушение чувствительности.
Для нейропатии также характерно появление вегетативных симптомов:
- истончение и выпадение волос;
- головокружение;
- бледность и похолодание кожи;
- расслоение ногтей;
- нарушение потоотделения;
- повышенная сухость кожных покровов и шелушение;
- язвы и ранки.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины
Периферическая нейропатия нерва возникает на фоне таких причин:
- нарушения метаболизма при эндокринных заболеваниях;
- интоксикация организма;
- механические повреждения нерва;
- инфекции;
- онкология;
- дефицит витамина B;
- аутоиммунные нарушения;
- генетические заболевания;
- болезни сосудов;
- неврологические нарушения;
- синдром Гийена-Барре;
- прием отдельных лекарственных препаратов.
Разновидности
По типу повреждения нерва врачи делят заболевание на 2 вида:
- мононейропатия;
- полинейропатия.
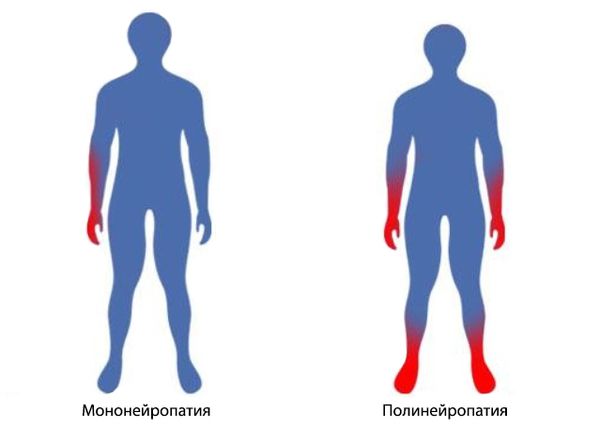
Мононейропатия
Возникает вследствие травмы или чрезмерной активности мышц, сопровождается слабостью и нарушением чувствительности в области пораженного нерва. Иногда мононейропатия появляется во время длительного катания на велосипеде, при интоксикации организма или наркозе. Она может быть единственной и множественном. Во втором случае причиной развития заболевания считается системная патология соединительной ткани, инфекции, нарушения обменных процессов и саркоидоз.
Для мононеройпатии характерны болевые ощущения и парестезии, нарушение чувствительности в области пальцев, атрофия мышц. Если не лечить болезнь, то произойдет деформация кисти.
Полинейропатия
Поражение охватывает множество периферических нервов и вызывает нарушения чувствительности, параличи, трофические и вегетососудистые расстройства. Нередко они локализуются с двух сторон верхних и нижних конечностей.
Полинейропатия развивается при алкогольной интоксикации, отравлении химикатами, медикаментами ли тяжелыми металлами. Также она возникает у пациентов с сахарным диабетом, патологиями печени, заболеваниями щитовидной железы и онкологией. Больной жалуется на мышечную слабость, покалывания и снижение чувствительности. У него может истончиться кожа, ногти становятся ломкими, могут возникать трофические язвы.
У 75% пациентов с сахарным диабетом спустя несколько лет после начала болезни диагностируется диабетическая полинейропатия. Они ощущают боль в стопах стреляющего или покалывающего характера. Болевой синдром может усиливаться в состоянии покоя в ночное время суток. При нормализации уровня сахара в крови дискомфорт в ногах исчезает, но чувство жжения и покалывания сохраняется в течение долгого периода времени.
Диагностика
Для выявления периферической нейропатии нерва применяют различные тесты, общий анализ мочи и крови, проверяют уровень сахара в крови и тщательно изучают гормональный фон. Также эффективными исследованиями считаются рентгенография, компьютерная томография и МРТ. Проверить состояние периферических нервов поможет количественное сенсорное тестирование или электронейромиография.
Для диагностики периферической нейропатии нерва в сети клиник ЦМРТ используют такие методы:
Полинейропатия – симптомы и лечение
Что такое полинейропатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Е. П., функционального диагноста со стажем в 10 лет.
Над статьей доктора Богданова Е. П. работали литературный редактор Вера Васина , научный редактор Наталья Пахтусова и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Полинейропатия (Polyneuropathy) — это группа заболеваний периферической нервной системы, при которых повреждаются периферические нервные волокна, входящие в состав различных нервов. Полинейропатия может быть вызвана множеством причин, но проявляется общими симптомами: слабостью в руках и ногах, онемением, покалыванием и жжением в кистях и стопах.
Полиневропатия и полинейропатия — это разные варианты написания одного и того же термина.
Как часто встречается полинейропатия
Полинейропатией страдает около 2,4 % населения, заболевание чаще встречается среди пожилых людей [6] .
Причины полинейропатии
Выделяют первичные и вторичные полинейропатии. Первичные полинейропатии — это наследственные формы, которые могут сочетаться с поражением других органов и отделов нервной системы. К наследственным полинейропатиям относятся транстиретиновая семейная амилоидная полинейропатия, болезнь Фабри, порфирийная полинейропатия, болезнь Рефсума.
Вторичные полинейропатии встречаются гораздо чаще. В зависимости от причинного фактора их можно разделить на несколько видов:
- Инфекционные и инфекционно-аллергические (с известным и неизвестным возбудителем, аллергические). В эту группу входит синдром Гийена — Барре.
- Токсические: медикаментозные, при хронических бытовых и производственных интоксикациях (ртутью, свинцом, литием), при токсикоинфекциях (ботулизм, дифтерия, столбняк), алкогольные. Медикаментозные полинейропатии могут развиться при приёме Амиодарона, Колхицина, Хлоракина, Хлорамфеникола, Дапсона, Дисульфирама, Этамбутола, Этионамида, Глутетимида, статинов, Изониазида, Гидралазина, Фенитоина, Никотинамида, препаратов золота. Чаще всего полинейропатия развивается при длительном применении больших доз этих лекарств. Также к ней может привести приём нуклеозидов — препаратов для лечения ВИЧ-инфекции. Полинейропатия может возникать на фоне химиотерапии — примерно через месяц после начала применения Цисплатина, если доза превышает 400 мг/м 2 ; при терапии Винкристином и Винбластином — нередко в первые два месяца лечения, если суммарная доза препаратов превышает 30–50 мг [8] . В редких случаях полинейропатию вызывает Интерферон-альфа, используемый при гепатите С и опухолях.
- При воздействии физических факторов: холода, вибрации, радиации, хронических компрессиях (из-за утолщения оболочек вокруг нерва при системных болезнях соединительной ткани) и т. д.
- Сосудистые: при системных заболеваниях соединительной ткани, специфических и неспецифических васкулитах, атеросклерозе.
- Метаболические: при болезнях обмена веществ, дефиците витаминов (алиментарные), эндокринных заболеваниях (например, при сахарном диабете), болезнях печени и почек. Полинейропатия может быть первым проявлением сахарного диабета, чаще всего 2-го типа.
- Паранеопластические (при злокачественных новообразованиях).
Около 20–30 % аксональных полинейропатий, т. е. возникших из-за повреждения длинных отростков нервов, являются идиопатическими: их причину не удаётся выявить, несмотря на полную диагностику [7] . Иногда поиск причины полинейропатии может затянуться на месяцы. Это связано с многообразием провоцирующих факторов и трудностями при сборе анамнеза: пациенты не всегда честно рассказывают о вредных привычках и часто не знают, чем болели родственники.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы полинейропатии
Клиническая картина полинейропатий типична и проявляется следующими симптомами:
- Двигательные нарушения. При заболевании развиваются периферические парезы — снижается мышечная сила и тонус, атрофируются мышцы, угнетаются или исчезают рефлексы. Постепенно слабеют и уменьшаются в размерах мышцы рук и ног, чаще в стопах, голенях и кистях. Пациенты быстро устают при ходьбе, подъёме по лестнице и занятиях спортом, не могут встать на носки и пятки, взять и удержать тяжёлые предметы, чувствуют неловкость в руках, отмечают шаткость при ходьбе.
- Чувствительные нарушения. Страдают глубокие (суставно-мышечное чувство, вибрационная чувствительность) и поверхностные виды чувствительности (чаще — болевая чувствительность). Чувствительные нарушения проявляются следующими симптомами:
- Снижается или исчезает чувствительность к боли и температуре, преимущественно в стопах, голенях и кистях. Немеют руки и ноги, пациенты не различают горячую и холодную воду, могут поранить ногу, наступить на что-то острое и не заметить этого, так как не чувствуют боли.
- Нейропатическая боль — пациенты описывают болевые ощущения по-разному: колющие, кинжальные, жгучие, ноющие, как от удара электрическим током. Боль может сочетаться с нарушением болевой и температурной чувствительности, аллодинией (боль возникает из-за прикосновения к коже) и гипералгезией (слабый раздражитель вызывает сильную боль). Нейропатическая боль часто начинается со стоп, но пациент, как правило, не может указать точно, где болит, и лишь примерно показывает область боли. Боль может быть постоянной или периодической, возникать самопроизвольно или в ответ на прикосновение.
- Из-за нарушения глубоких видов чувствительности развивается сенситивная атаксия: пациент неустойчив, вынужден при ходьбе всегда смотреть под ноги, так как не чувствует поверхность под ногами. К глубоким видам чувствительности относится ощущение вибрации и суставно-мышечное чувство — понимание положения своего тела в пространстве. При ходьбе по твёрдой поверхности у больного возникает ощущение мягкого ковра под ногами. Особенно сложно передвигаться в темноте, когда невозможно смотреть под ноги. В таких случаях пациенты часто падают.
- Трофические нарушения. Истончается кожа и изменяется её окраска, утолщаются ногтевые пластины. Эти изменения связаны с тем, что периферические нервы не только обеспечивают движения мышц, но и питают мышцы и кожу.
При поражении периферических отделов вегетативной нервной системы нарушается работа внутренних органов. Эти нарушения сопровождаются следующими симптомами:
- ортостатическая гипотензия — давление снижается при перемене положения тела, например когда человек сидел или лежал, а потом резко встал ; в покое;
- ригидный пульс, т. е. исчезновение его физиологической нерегулярности;
- пониженное потоотделение;
- нарушение тонуса мочевого пузыря и недержание мочи;
- запоры и диарея; [3][6] .
Патогенез полинейропатии
Периферической называют ту часть нервной системы, которая не входит в центральную нервную систему, т. е. нервы за пределами головного и спинного мозга.
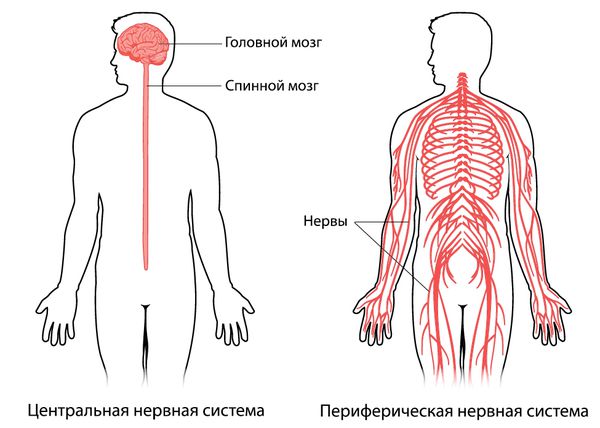
Периферическую нервную систему образуют длинные отростки нервных клеток, тела которых залегают в спинном мозге, стволе головного мозга, спинномозговых и вегетативных узлах. Эти длинные отростки называют аксонами. Аксоны получают питание из тела нервных клеток [11] .
Выделяют два типа нервных волокон: тонкие ( безмиелиновые ) и толстые ( миелиновые ). Миелин окружает аксон прерывистой электроизолирующей оболочкой, благодаря чему возбуждение передаётся быстрее. Этому способствуют перехваты Ранвье — периодические участки, не покрытые миелином.
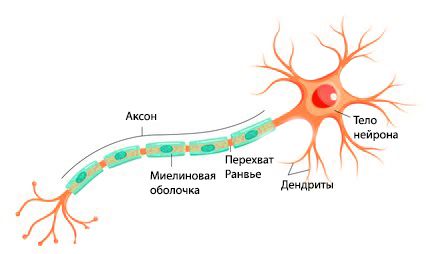
Полинейропатии делят на два основных класса:
- аксонопатии, или аксональные полинейропатии, — повреждён непосредственно сам аксон;
- миелинопатии, или демиелинизирующие полинейропатии, — поражена миелиновая оболочка аксона.
Зачастую при поражении миелиновой оболочки позже повреждается и сам аксон, а при первичном повреждении аксона со временем разрушается и миелиновая оболочка.
Классификация и стадии развития полинейропатии
Формы полинейропатии в зависимости от причины:
- инфекционные и инфекционно-аллергические;
- токсические;
- от воздействия физических факторов;
- метаболические;
- паранеопластические.
По течению полинейропатии могут быть:
- острыми — развиваются от нескольких дней до четырёх недель;
- подострыми — симптомы усиливаются в течение 4–8 недель;
- хроническими — развиваются в течение нескольких месяцев или лет.
По патоморфологическим признакам выделяют аксонопатии и миелинопатии.
По преобладанию симптомов выделяют:
- сенсомоторные полинейропатии (в равной степени присутствуют чувствительные и двигательные нарушения);
- преимущественно моторные;
- преимущественно сенсорные;
- преимущественно вегетативно-трофические (с нарушением работы внутренних органов).
В чистом виде они встречаются редко, чаще развивается сочетанное поражение двух или трёх видов нервных волокон [6] .
Осложнения полинейропатии
К ослож нениям полинейропатии можно отнести атрофию мышц и утрату движений в конечностях, тревожные и депрессивные расстройства из-за боли при сенсорных полинейропатиях.
Также на фоне полинейропатии могут возникать ожоги, повреждения кожи из-за нарушения чувствительности и частые падения, которые приводят к травмам [15] .
Диагностика полинейропатии
Сбор анамнеза
При диагностике полинейропатии важно выяснить, на что жалуется пациент, какой образ жизни он ведёт и какими болезнями страдают его близкие родственники.
На приёме доктор спрашивает:
- о наличии хронических и онкологических болезней, а также уточняет, проводилась ли химиотерапия;
- о вредных привычках и профессиональных факторах, например работе с тяжёлыми металлами и фосфорорганическими соединениями;
- о схожих симптомах у родственников, например слабости и онемении в ногах и руках, — эти нарушения могут указывать на наследственную полинейропатию.
Нужно обязательно рассказать доктору о вредных привычках, в том числе о злоупотреблении алкоголем, а также о том, что предшествовало развитию полинейропатии, например инфекция, боль в животе, голодание и т. д.
Неврологический осмотр
Доктор осматривает кожу, ощупывает мышцы, измеряет окружность рук и ног, оценивает сухожильные, надкостничные рефлексы и чувствительность.
Сухожильные рефлексы проверяют с помощью лёгкого удара неврологическим молоточком по сухожилию мышцы:
- при ударе по ахиллову сухожилию стопа сгибается в области подошвы;
- при ударе по сухожилию четырёхглавой мышцы бедра разгибается голень (проверка коленного рефлекса);
- при ударе по шиловидному отростку лучевой кости рука сгибается в локте и поворачивается кисть (проверка надкостничного рефлекса).
Если рефлексы выпадают, описанные движения не происходят.
Чтобы оценить походку, силу мышц рук и ног, доктор просит пациента встать на носки и пятки, сесть на корточки и встать, лёжа потянуть стопы на себя и от себя, согнуть и разогнуть ноги в коленях, сжать кулаки, согнуть и разогнуть руки в локтях и т. д.
Нарушение разных видов чувствительности определяют различными методами:
- для оценки температурной чувствительности к коже прикасаются пробирками с тёплой и холодной водой;
- болевую чувствительность проверяют с помощью лёгкого покалывания заострённой деревянной палочкой;
- вибрационную чувствительность исследуют с помощью камертона;
- при оценке суставно-мышечного чувства пациент закрывает глаза, доктор шевелит пальцами его рук и ног, пациент описывает свои ощущения.
Определить интенсивность боли можно с помощью специальных шкал, например DN4 и визуальной аналоговой шкалы (ВАШ). Принцип ВАШ состоит в том, что пациенту предлагают оценить силу боли по 10-балльной шкале, где 0 — это отсутствие боли, а 10 — самая сильная боль, какую он испытывал в жизни. С помощью этой шкалы можно оценить эффективность лечения, сравнив интенсивность боли до него и после.
Лабораторная диагностика
Лабораторная диагностика позволяет установить причину полинейропатии.
К основным лабораторным методам относятся:
- Общий анализ крови, определение концентрации витамина В12, анализ крови и мочи на содержание тяжёлых металлов, проба Уотсона — Шварца (специфическое исследование мочи при подозрении на порфирию).
- Биохимический анализ крови (глюкоза, гликированный гемоглобин, показатели работы печени, почек).
- Исследование антител к ганглиозидам — информативный метод при моторной мультифокальной и хронической воспалительной демиелинизирующей полинейропатии, синдроме Гийена — Барре и других аутоиммунных невропатиях. Однако повышенный титр антител к GM1-ганглиозидам выявляют у 5 % здоровых людей, зачастую у пожилых пациентов [6] .
- Антитела к ассоциированному с миелином гликопротеину (анти-MAG антитела) — определяются при парапротеинемической полинейропатии и ряде других аутоиммунных полинейропатий.
- Исследование спинномозговой жидкости — проводится при подозрении на демиелинизирующие полинейропатии. Повышенное содержание белка в ликворе может указывать на синдром Гийена — Барре, хроническую воспалительную демиелинизирующую полинейропатию. Реже небольшое повышение встречается при диабетической полинейропатии. Избыток клеток в ликворе может указывать на полинейропатию при ВИЧ-инфекции и болезни Лайма[8] .
- Молекулярно-генетический анализ — назначают при подозрении на наследственные мотосенсорные полинейропатии [6] . При анализе берут кровь из вены и отправляют в лабораторию.
Инструментальная диагностика
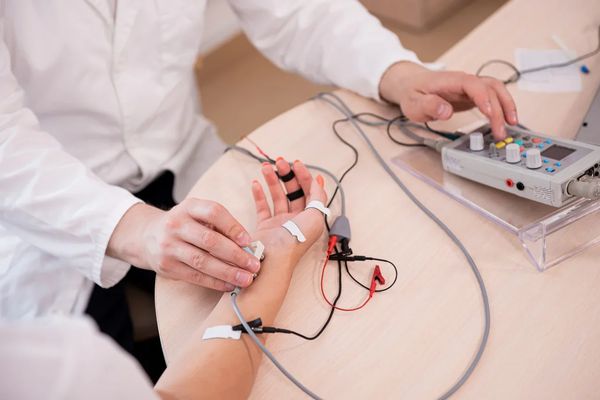
- Стимуляционная электронейромиография (ЭНМГ) — основной метод диагностики полинейропатии, при котором определяется скорость проведения импульса по двигательным и чувствительным нервам. Позволяет подтвердить полинейропатию, определить её тип (аксонопатия или миелинопатия).
- Игольчатая электромиография с оценкой состояния мышц рук и ног — проводится, если результаты стимуляционной ЭНМГ сомнительны: например, пограничные между нормой и патологией, или требуется дифференциальная диагностика между полинейропатией и поражением мышц (миопатией) [1][2][6] .
- Ультразвуковое исследование нервов (УЗИ) — позволяет определить, на каком именно участке повреждены нервы.
- Биопсия нервов — при полинейропатии проводится редко, целесообразна при подозрении на васкулит и амилоидную полинейропатию. Чаще всего для биопсии выбирают икроножный нерв [6] .
Лечение полинейропатии
Чтобы вылечить полинейропатию, нужно выявить и устранить причину болезни, а также подавить механизмы её развития.
Методы лечения полинейропатии зависят от основного заболевания:
- при сахарном диабете — подбирают диету и терапию, которая снижает уровень глюкозы;
- при дефиците витаминов — дают рекомендации по питанию и назначают витамины;
- при аутоиммунных воспалительных полинейропатиях — применяют плазмаферез и внутривенно вводят иммуноглобулин [14] .
Чтобы уменьшить нейропатическую боль, применяют:
- медикаментозное лечение — антидепрессанты и антиконвульсанты (препараты для лечения эпилепсии);
- немедикаментозное лечение — психотерапия, методы с биологической обратной связью.
Нестероидные противовоспалительные препараты (НПВС) при нейропатической боли неэффективны [6] [8] .
В терапии диабетической полинейропатии широко применяют препараты тиоктовой кислоты — антиоксиданта, защищающего клетки от повреждения [13] .
Помимо медикаментозного лечения, проводится физическая реабилитация: лечебная физкультура, массаж, методы с биологической обратной связью, физиотерапия (электромиостимуляция) и т. п.
Эффективного лечения наследственных полинейропатий пока не существует [6] . При болезни Рефсума основной метод лечения — это диетотерапия, также может применяться плазмаферез . Пациенту нужно ограничить поступление фитановой кислоты, есть меньше зелёных овощей, говядины, рыбы (тунца, пикши и трески).
Прогноз. Профилактика
Прогноз зависит от течения основного заболевания и своевременного и правильного лечения. Также влияет тип полинейропатии: при миелинопатиях прогноз благоприятнее, чем при аксонопатиях [8] .
Наследственные полинейропатии, как правило, неуклонно прогрессируют, но благодаря их медленному развитию пациенты адаптируются и обслуживают себя самостоятельно до поздних стадий болезни.
Прогноз токсических полинейропатий относительно благоприятный при прекращении интоксикации, например если пациент откажется от алкоголя.
При диабетической полинейропатии с адекватной терапией прогноз тоже относительно благоприятный. Без лечения заболевание прогрессирует, а невропатическая боль снижает качество жизни: пациенты не могут нормально спать и работать [6] [8] .
Профилактика полинейропатии
Профилактика заключается в своевременной диагностике и лечении соматических заболеваний, нарушений обмена веществ, а также отказе от алкоголя. Пациентам с хроническими заболеваниями необходимо регулярно посещать лечащего врача и выполнять его рекомендации. При подозрении на полинейропатию доктор направит больного на электронейромиографию [5] [7] .
Людям, занятым на вредном производстве, необходимо регулярно посещать профпатолога. Обычно такие консультации входят в ежегодный профилактический медицинский осмотр.
Пациентам, чьи родственники страдают наследственными формами полинейропатии, желательно обратиться к медицинскому генетику, чтобы определить свой риск развития болезни.
Что такое полинейропатия нижних конечностей и можно ли вылечить болезнь?
На сервисе СпросиВрача доступна консультация невролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Проколите курс никотиновой кислоты по 2.0 в6утримышечно 15 раз,затем ее в табл.месяц,курс капелтнмц с сермионом 15 дней,затем его в табл.по 5мг3раза в день 3 месяца,келтикан по 1 капс сутки 40 дней
Юлия, спасибо. Это может только врач выписать? Я полгорода неврологов обошла и каждый одинаковое лечение предлагает.

Попробуйте по моей схеме,покажите нашу переписку своему доктору,пусть выпишет вам направление в дн стационар,добавьте в схему лечения мильгамму композитум по 1 капс сутки 1мес
Юлия, а столько препаратов как на желудок влияет? Нужно что то принимать? Я несколько курсов лечения проходила и никаких результатов

Здравствуйте. Да по ЭНМГ четкие данные за сенсо-моторную полинейропатию.
Скажите ковидом не болели? Вакцинировались?
Какие анализы сдавали по мимо выписки: на витамины может? Алголем не злоупотребляли?
Яна, добрый день. Я болела орви в декабре 2020, с потерей обоняния и вкуса, похоже на ковид, но изолировалась и лечилась дома. Не вакцинировалась. По анализам могу сюда загрузить? Там все есть

Сахар, щитовидную железу проверяли ( кровь на ТТГ, Т4 свободный)? Ревматесты ( срб, Асло, ревмафактор)? Электролиты ( калий, натрий, хлор), магний, кальций ионизированный?
Яна, алкоголем злоупотребляла 2 года. Потом резко полигейропатия поставили и я вообще перестала выпивать, год никакого алкоголя уже

Да модно загрузить. Максимально постараться выявить возможные причины, от чего все таки возникла полинейрпоатаия.
Так же желательно кровь на витамины группы Б – особенно на Б12 и на Б1.
Если было злоупотребление – алкоголь мог за пару лет вызвать аксональную полинейропатию – идет за счет резкого дефицита витамина Б1.
Так же узи внутренних органов пройдите ( печень, поджелудочная почки) если все хорошо и по анализам все хорошо, то лечить нужно как алкогольную полинейропатию, в целом лечение полинейропатий значительно не отличается, принцип один – снять воспаление и подпитать нервные волокна.
Вы на данный момент что-то принимаете? как давно последний курс лечения закончили?
Яна, я загрузила анализы. Сдавала еще магний, все в норме. Сдала на все ЗППП, у ревматолога нет проблем. Лечение закончила 15.10 и мне хуже. Сейчас тиоктовая 600 утром, пентоксиыеллин 400 2 раза в день, нейромидин 20мг 2 раза в день, магний пью, нейроуридин, габапентин 300 по 2 т 3 раза в день. И мне хуже(

Гомоцистеин повышен из-за того что фолиевая понижена. Ферритин низковатый , надо поднимать ( Гино-тардиферон 1 таб 1 раз в день после еды – 2 месяца, затем отмена и пересдать, должен быть не менее 60).
Тиоктовую продолжайте пить в общей сложности 4 месяца.
Пентоксифиллин 1 месяц.
Нейромедин пейте по 1 таб 3 раза в день еще не менее 1 месяца.
Нейроуридин 1 месяц.
И Магне Б6 по 2 таб. 2 раза в день во время еды, курс — 1 месяц.
. Бенфогамма 150 мг 1 таб в день во время еды – длительно.
Фолиевая кислота 1 мг в день 1 раз – длительно, но по этому вопросы еще бы проконсультироваться с эндокринологом чтобы дозу правильную поддкорректировали.
Вы фолиевую принимаете? если нет то обязательно:


