Что такое прогрессирующая стенокардия: причины, симптомы и методы лечения
Стабильная стенокардия напряжения (длительность более 1 месяца) протекает в группе больных неодинаково. Симптоматика ее не претерпевает значительною ухудшения на протяжении довольно большого времени (месяцы или годы) и может меняться в зависимости от ПО2 миокардом, стресса и внешних метеоусловий. К стабильнои стенокардии относят стенокардию напряжения ФК1-4 и стенокардию покоя, возникающую у лиц, страдающих Ст ФК3-4. У больных в группе имеются снижение ТФН и четкая связь стереотипных (для каждого больною) приступов боли с одной и той же ФН. Вследствие стенозирования коронарной артерии (просвет суживается чаще до 70—80%) при возрастании потребности миокарда в кислороде она не может обеспечить адекватного кровотока.
В покое, как правило, болей нет, те в покое коронарный кровоток еще может обеспечить работу сердца (его метаболизм не страдает). В пораженных атеросклерозом участках возникает ишемия, влекущая боли в сердце и вынужденные остановки при ходьбе (такие больные — «смотрители магазинных витрин»). Прекращение ФН восстанавливает равновесие между потребностью миокарда в кислороде и его доставкой, что приводит к исчезновению болей. У каждого больного Ст имеется свой стереотип болей (по характеру, длительности, условиям возникновения и локализации)
Геберден еще 200 лет назад описал «С/я перехаживания» (ишемическое прекондиционирование), возникающую примерно в 10% случаев. Например, у больного при ходьбе возник ангинозный приступ (прерывистая ишемия), но человек пошел дальше (с тем же темпом, не меняя уровня ФН) — и приступ пропал (появилась реперфузия) даже без приема нитроглицерина. В основе феномена «перехаживания» лежит накопление креатинфосфата в период первой ишемии (сердце готовит дополнительную энергию), потом миокард (за счет повышения его резистентности к повреждающему действию ишемии и Прогрессирующая Ст напряжения (ее относят к категории нестабильных) связана с разрывом атеросклеротической бляшки и последующим внутрикоронарным тромбозом.
В отличие от стабильной стенокардии отмечается более длительная ишемия и более глубокое поражение миокарда. Иногда причиной данной Ст является полное исчезновение коронарного резерва из-за выраженного и распространенного поражения коронарной артерии. Миокард может выйти на «гибернацию», а затем и на некроз (ИМ) Поэтому тяжелые формы такой Ст (с высокой угрозой развития ИМ) иногда называют предынфарктным синдромом
Для этой стенокардии характерно внезапное нарушение обычного стереотипа болей (внезапное ухудшение клинического течения Ст) без очевидной причины роста ПО2 миокардом усиливается продолжительность (нередко до 20—30 мин), сила и частота ангинозных приступов. Боли возникают в ответ на меньшую ФН (т.е. снижается ТФН) и хуже купируются нитроглицерином (требуется больше таблеток). Отдельные приступы могут возникать спонтанно, без связи с ФН, даже в покое (ночью). Редко появляются другие симптомы: одышка у больных СД (вследствие дефектов в защитной системе миокарда), укорочение дыхания (как результат ишемически обусловленной дисфункции ЛЖ), повышающее КДД в ЛЖ и застой в легких), тошнота, сердцебиение.
Отмечаются изменения на ЭКГ (в части интервала ST), которые могут сохраняться после прекращения приступа. Нередко (в 20% случаев) фармакологическое лечение этой Ст становится малоэффективным, а прогрессирова-ние болезни неуправляемым, и через 3-5 дней пребывания больного в стационаре у него развивается ИМ. У ряда больных со свежей Ст, нестабильной в течение нескольких недель, провести различие между стабильной Ст и НСт трудно. Вероятно, это промежуточная стадия между ними.
Спонтанная стенокардия (удельный вес ее — приблизительно 5% от всех Ст) имеет свои характерные особенности. Ее диагноз труднее установить (так как обычно нет связи с ФН), поэтому важна регистрация ЭКГ в период приступа.
Истинная спонтанная (вариантная, вазоспастическая) стенокардия Принцметала возникает в результате спазма коронарной артерии (с временной или полной ее закупоркой), обусловленного нарушением баланса эндотелина, тромбоксана (вазоконстрикторов) и N0 (вазодилататора). Эта Ст (боли в сердце могут быть достаточно сильными и иногда сочетаться с обмороками) обычно возникает ночью (между 1 и 8 ч ночи, но чаще к утру) без связи с ФН или другим очевидным провоцирующим фактором у лиц молодого и среднего возраста (чаше женщин) с хорошей ТФН и без наличия классических ФР ИБС. Часто имеются другие формы повышенной реактивности сосудов (мигрень, феномен Рейно). Вне приступа ТФН высокая, так как нет выраженного стенозирования коронарной артерии (обычно оно не превышает трети просвета; в 3/4 случаев на коронаро-графии имеются субкритические стенозы).
По характеру, локализации и иррадиации боли приступы спонтанной стенокардии не отличаются от приступов Ст напряжения и по продолжительности (у большинства больных — свыше 15 мин) превосходят «классическую» Ст. Приступы чаще всего возникают ночью или ранним утром (в одно и то же время суток), могут появляться в виде серий по 2-5 приступов с интервалом 2—15 мин либо быть спорадическими (возникать один раз в сутки, в неделю, в месяц). Приступы спонтанной Ст могут быть спровоцированы общим или локальным охлаждением; гипервентиляцией; внутривенным введением эрговина (стимулятора а-адренорецепторов), вызывающего спазм коронарных артерий, и отменой нитратов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Прогрессирующая стенокардия: описание, признаки, диагностика и лечение
Моя врачебная практика показывает, что количество пациентов с нестабильным вариантом ишемической болезни увеличивается ежегодно. Течение заболевания и качество жизни таких людей заметно ухудшаются. Прогрессирующая стенокардия — это предынфарктное состояние, связанное с наличием атеросклеротически измененных сосудов. Данная проблема требует активного медицинского вмешательства. Именно о ней я и предлагаю поговорить в этой статье.
Описание и причины болезни
Итак, начнем с матчасти. К настоящему времени четко определено, что прогрессирование данного заболевания связано с наличием изменений атеросклеротической бляшки, располагающейся в одной или нескольких коронарных артерий.
С ними могут происходить следующие патологические явления:
- воспаление;
- образование эрозивных поверхностей;
- отрыв фрагментов с последующей микроэмболией или тромбозом артерий сердечной мышцы.
Для развития патологии необходима именно «уязвимая» бляшка с тонкой покрышкой и большим липидным ядром.
Ранее использовались другие названия патологии, такие как:
- продромальный синдром;
- предынфарктная стенокардия;
- угрожающий инфаркт миокарда.
До 45-50 лет заболевание чаще встречается у представителей мужского пола, а после соотношение выравнивается. Имеет очень тяжелые последствия в виде инфаркта миокарда (10-20% случаев), фатальных нарушений ритма и внезапной сердечной смерти.
В большинстве случаев прогрессирующая стенокардия возникает при наличии поражения трех и более артериальных сосудов сердца.
Также, по моим наблюдениям, спровоцировать патологию могут следующие неблагоприятные внешние факторы:
- чрезмерное курение;
- злоупотребление спиртосодержащей продукцией;
- стресс;
- выраженный перепад температуры;
- артериальная гипертония (в особенности кризы);
- спазм коронарных сосудов;
- повышенный уровень «вредных» липидных субстанций и некоторых других веществ (триглицеридов, липопротеидов низкой плотности, фактора Фон Виллебранда, фибронектина);
- градиент давления до и после места сужения сосуда (в зоне изгиба в период сокращения артерии ослабляется структура бляшки).
К внутренним факторам я могу отнести:
- преобладание липидного ядра;
- снижение синтеза коллагена — вещества, необходимого для стабилизации;
- увеличение макрофагов — специфических клеток иммунной системы;
- воспалительные изменения внутри бляшки.
Таким образом, суть развития прогрессирующей стенокардии напряжения сводится к тому, что в артерии над атеросклеротической бляшкой формируются тромбы. Выступая в просвет, они частично его перекрывают и приводят к снижению питанию сердца.
Но кровоток в пораженной области может восстанавливаться, так как данные образования являются динамичными. Такие явления сопровождаются клиникой «грудной жабы», т.е. стенокардии. Также к развитию заболевания способен приводить внутренний рост непосредственно самой атеросклеротической бляшки. Если же возникшие тромбы перекрывают просвет коронарных артерий длительное время, развивается острый инфаркт миокарда.
Благоприятным исходом считается замещение зоны некроза рубцовой тканью с полным или частичным восстановлением проходимости сосудов. В таком случае прогрессирующая стенокардия приобретает стабильное течение, а функциональный класс заболевания улучшается.
Симптомы
Прогрессирующий вариант формируется на фоне уже имеющейся стабильной стенокардии напряжения. Течение последней резко или постепенно ухудшается.
В своей практике я встречаю следующие клинические проявления:
- учащение приступов загрудинных болей, увеличение их продолжительности, появление на фоне незначительной физической активности или даже в состоянии покоя;
- расширение зоны болевых ощущений, смена иррадиации в атипичные области — правое плечо, предплечье, лопатку, нижнюю челюсть, эпигастрий;
- отсутствие эффективности ранее применяемого лечения;
- вегетативные проявления: потливость, головокружение, тошнота, чувство слабости.
Прогрессирующая стенокардия может развиваться медленно с ростом тяжести состояния на 1 функциональный класс или быстро — на 2 и более.
Диагностика
Никто из пациентов не любит сдавать анализы или ходить на ЭКГ. По крайней мере, мне еще не приходилось встречать тех, кто рвется пройти весь необходимый комплекс исследований. Тем не менее, комплексная диагностика — это очень важный момент, которым нельзя пренебрегать. Здесь важен тщательный сбор характерных жалоб (начало, длительность приступов, сбор факторов риска и применяемое лечение), измерение артериального давления, пульс и аускультация сердца. С помощью последней можно выявить акцент II тона над аортой, патологический III тон, систолический шум во II точке.
Своим пациентам я также назначаю следующий минимум лабораторных и инструментальных видов исследования:
- ЭКГ (читайте о характерных изменениях на пленке здесь)
- общий анализ крови и мочи; электрокардиограммы в течение 3 суток; (ЭхоКГ);
- липидограмма — определение уровня жиров различных фракций; — рентгеноконтрастное исследование сосудов сердца; — выявление специфических кардиомаркеров.

Лечебная тактика
Все пациенты, у которых я подозреваю прогрессирующую стенокардию, госпитализируются в кардиологический стационар или блок интенсивной терапии.
Целями лечения являются:
- купирование болевого синдрома;
- предупреждение развития тромбообразования, острого некроза сердечной мышцы и соответствующих осложнений;
- устранение ишемии миокарда.
В зависимости от этого могут применяться следующие лекарственные средства:
- нитраты и сиднонимины – «Нитроглицерин», «Молсидомин»;
- антиагреганты – «Клопидогрел», «Аспирин»;
- бета-адреноблокаторы – «Карведилол», «Небиволол»;
- статины — «Розувастатин», «Аторвастатин», «Симвастатин»;
- кардио- и цитопротекторы – «Триметазидин», «Эмоксипин».
При отсутствии эффекта от медикаментозного лечения применяются аортокоронарное шунтирование, стентирование сердечных артерий, транслюминальная баллонная ангиопластика.
Советы специалиста
- Откажитесь от курения, ведь оно значительно ухудшает течение стенокардии.
- Контролируйте массу своего тела, рассчитайте индекс и скорректируйте его до вашей личной нормы (сделать это можно здесь).
- Следите за артериальным давлением — чем оно выше, тем больше шанс формирования сердечно-сосудистой катастрофы.
- Принимайте лекарственные средства, предназначенные для стабилизации течения стенокардии — статины, антиагреганты и бета-блокаторы.
Клинический случай
Ко мне на прием обратилась женщина 53 лет, ранее наблюдаемая мною. Ее диагноз звучал так: «ИБС, Стенокардия напряжения II ФК НК I ст СН 1 ФК (NYHA). Артериальная гипертензия II стадия, риск 4. Сахарный диабет 2 тип, средней степени тяжести, отрегулированный». Её основными жалобами были: учащение приступов ангинозных болей с появлением болевых ощущений в левой половине тела (лопатка, плечо), усиление одышки при обычной физической нагрузке, отсутствие эффекта от 1 таблетки «Сиднофарм».
Объективно: аускультативно выслушивался акцент II тона над аортой, 3 экстрасистолы в минуту. Отмечалось повышение АД до 150/95 мм рт. ст. Клинические анализы без изменений, сахар крови 5,9 ммоль/л. В липидограмме рост холестерина до 6,1 ммоль/л, ЛПОНП до 1,9 ммоль/л, ЛПНП — 3, 94 ммоль/л. Тропониновый тест отрицателен. В ходе 3-х дневного холтеровского мониторирования ЭКГ было выявлено: единичные экстрасистолы, подъем сегмента ST в боковых отведениях после подъема на второй этаж. Результаты проведенной коронарографии показали наличие атеросклеротических бляшек в передней нисходящей и огибающей ветви левой коронарной артерии.
Болевой синдром был успешно купирован «Нитроглицерином», также проведено лечение, включающее антикоагулянты («Цибор») и метаболическую терапию (калий-магниевая смесь). Назначены статины («Мертенил»), бета-адреноблокаторы («Карведилол»), антиагреганты («Лопигрол»), нитраты для разрешения приступа («Нитроспрей»), рекомендовано стентирование пораженных сосудов. От оперативного лечения пациентка отказалась, но отметила снижение числа ангинозных приступов.
Прогрессирующая стенокардия является распространенной патологией, требующей при выявлении немедленной госпитализации. Исходя из своего личного опыта, хочу отметить, что лучшие результаты в лечении данного заболевание показывает именно хирургические методики. В большинстве случаев мои пациенты, перенесшие стентирование и аортокоронарное шунтирование поврежденных атеросклерозом коронарных сосудов, отмечали полный регресс клинических проявлений.
А есть ли у вас знакомые и родственники, перенесшие оперативное вмешательство по поводу прогрессирующей стенокардии напряжения?
Для подготовки материала использовались следующие источники информации.
Прогрессирующая стенокардия и ее лечение

Стенокардия – это одно из проявлений ИБС. Прогрессирующую стенокардию рассматривают как разновидность нестабильной стенокардии. Может развиться у больных, страдающих стабильной стенокардией напряжения. Она отличается довольно быстрым развитием, приступы случаются чаще, становятся более продолжительными и тяжелыми, привычные лекарства не действуют или малоэффективны. Прогрессирующая стенокардия характеризуется достаточно яркой клинической картиной.
Признаки
- Приступы возникают чаще, протекают в более тяжелой форме, становятся более длительными.
- Приступы случаются при гораздо меньших нагрузках, чем обычно.
- Появляются симптомы, которые отсутствовали раньше: ощущение удушья, испарина, тошнота, рвота.
- Боль возникает в новых местах, меняется ее иррадиация.
- Нитроглицерин не помогает, или его эффективность заметно снижается. Требуется большее количество таблеток для купирования приступа.
- Приступ возникает внезапно и не имеет связи со стрессом и физическими нагрузками.
- К приступам в напряжении присоединяются приступы в покое.
- Появляются изменения на электрокардиограмме.
При развитии заболевания ухудшается кровоснабжение сердца. Кроме боли, во время приступов возможны нарушения сердечного ритма. Зона болезненных ощущений расширяется, ангинозные приступы случаются без физической нагрузки и зачастую ночью. Больные переносят их намного тяжелее, поскольку их симптомы интенсивнее, чем во время приступов при нагрузке.
Прогрессирующая стенокардия напряжения может длиться несколько месяцев. Если она переходит в стенокардию покоя, боли усиливаются, приступ продолжается более получаса, возникает чувство страха, сильная слабость, начинаются скачки давления, учащается пульс, то в этом случае речь может идти о предынфарктном состоянии. При данной форме стенокардии инфаркт миокарда случается достаточно часто, поэтому необходимо срочно вызвать скорую помощь. Без лечения – прогноз неблагоприятный.
Благоприятное течение и своевременное лечение способствуют стабилизации стенокардии и возвращению пациента к своему прежнему состоянию. То есть нестабильная стенокардия может перейти в стабильную, но не исключено, что функциональный класс будет более тяжелым. Иногда возможно наступление ремиссии с полным отсутствием болевых приступов.
Прогрессирующую стенокардию необходимо отличать от инфаркта миокарда. Заподозрить инфаркт можно по длительности приступа (более получаса), который невозможно снять нитроглицерином. Кроме этого, проводят лабораторные исследования и электрокардиографию. При инфаркте миокарда появляются характерные изменения на электрокардиограмме, в крови повышается СОЭ, тропонин T, кардиоспецифические ферменты.
Причины развития
Чаще всего заболевание развивается по причине прогрессирования атеросклероза коронарных сосудов и быстрого сужения просвета артерии, пораженной склеротической бляшкой. К отягчающим факторам можно отнести повышенное артериальное давление, тахикардию, психо-эмоциональные перегрузки.
Классификация прогрессирующей стенокардии
Прогрессирующая стенокардия может протекать в разных клинических формах. Это зависит от того, какие признаки преобладают: связанные с изменением характера болезни или с учащением приступов. Выделяют следующие варианты:
- Приступы становятся чаще, но их характер существенно не меняется.
- Приступы становятся более интенсивными и длительными, но их количество за промежуток времени не меняется.
- Приступы стенокардии напряжения сочетаются с приступами стенокардии покоя.
- Количество приступов увеличивается, при этом они становятся более интенсивными и продолжительными.
По остроте прогрессирующую стенокардию делят на три класса:
- Прогрессирующая стенокардия напряжения, возникшая недавно.
- Подострая стенокардия напряжения и покоя.
- Острая стенокардия покоя.
Лечение
При развитии прогрессирующей стенокардии необходимо сразу же обратиться к врачу для назначения другого лечения и изменения дозы лекарственных препаратов. Задача медиков – предупредить инфаркт и внезапную смерть. Если не корректировать лечение возможно развитие опасных для жизни состояний. Это отек легких, сердечная астма, ишемический инсульт, тромбозы разных локализаций. Лечение прогрессирующей стенокардии проводится в стационаре под постоянным контролем врачей.

Нестабильная прогрессирующая стенокардия требует комплексного лечения, которое состоит из следующих мероприятий.
Изменение образа жизни
Первый шаг – это отказ от курения и употребления спиртного. Следует соотносить любые эмоциональные и физические нагрузки со своими возможностями. Необходимо исключить те из них, при которых возникает приступ. Благотворное влияние оказывают пешие прогулки на свежем воздухе, умеренный физический труд.
Медикаментозная терапия
Лекарственные препараты назначает врач-кардиолог, при этом принимаются во внимание особенности течения болезни и состояние больного. Лечение направлено на облегчение работы сердца, увеличение просвета сосудов и повышение их эластичности, что способствует лучшему насыщению сердца кислородом.
Лечебная физкультура
Дозированные нагрузки хорошо влияют на состояние сердечно-сосудистой системы. Упражнения помогают избавиться от одышки и нормализуют сердечный ритм. При прогрессирующей стенокардии напряжения показана ходьба, плавание, ходьба на лыжах, а также специальные упражнения. Лечение физкультурой должно проходить под контролем врача или тренера ЛФК с медицинским образованием. Врач индивидуально подбирает подходящий комплекс упражнений, корректирует его в случае необходимости, следит за самочувствием больного.
Дыхательная гимнастика
Практикуется лечение прогрессирующей стенокардии нетрадиционными методами. К ним относится дыхательная гимнастика, которая уменьшает количество приступов.
Оперативное лечение
Хирургическое лечение показано в том случае, если прогрессирующая стенокардия напряжения не поддается консервативной терапии. В этом случае проводят аортокоронарное шунтирование, которое заключается в замене участка сосуда с холестериновой бляшкой на сосуд, взятый у больного. Другой оперативный метод – ангиопластика, при котором расширяют суженный сосуд механическим путем, а именно установкой специальной трубки.
Питание
При прогрессирующей стенокардии напряжения потребуется изменить свой рацион. В меню нужно включать больше продуктов, богатых белком, калием, магнием, а также отказаться от жирной пищи. Необходимо избавляться от лишнего веса и поддерживать его в норме. В этом поможет низкокалорийная диета и привычка есть чаще, но маленькими порциями. Не следует забывать о том, что питание должно быть сбалансированным и содержать все необходимые питательные вещества.
Рекомендуется отказаться или ограничить употребление следующих продуктов:
- свинина, баранина, жирная птица, субпродукты;
- маргарин, сливочное и топленое масло;
- яичный желток;
- сливки, сметана, жирные йогурты, цельное молоко, жирные сыры;
- майонез;
- шоколад, торты, сливочное мороженое, сладости.
Следует включать в рацион:
- Фрукты, ягоды, овощи.
- Зелень: зеленый лук, петрушка, шпинат, укроп, сельдерей, зеленый салат, чеснок.
- Морепродукты: кальмары, осьминоги, мидии.
- Морская рыба: тунец, скумбрия, лосось, сельдь.
- Яичный белок.
- Мясо курицы и индейки. Следует отдавать предпочтение белому мясу без кожи.
- Обезжиренные молочные продукты (не более 1%): творог, кефир, молоко, йогурт.
- Из растительных масел – подсолнечное, кукурузное, оливковое, рапсовое, соевое.
- Хлеб из отрубей и муки грубого помола.
- Фасоль, соя, горох.
- Зеленый чай.
Стрессы
Больным с прогрессирующей стенокардией противопоказаны длительные стрессы. Устранить ситуации, приводящие к ним, практически невозможно, остается лишь изменить свое отношение к ним. Большая часть ситуаций, из-за которых приходится волноваться, на самом деле не являются по-настоящему значимыми. Можно включить в свою программу по борьбе со стрессами аутотренинг, а также посвятить больше времени своему любимому занятию или завести новое хобби, которое будет отвлекать от негативных мыслей.
Нестабильная стенокардия
Нестабильная стенокардия — это период обострения ишемической болезни сердца, сопровождающийся высоким риском развития некротических изменений миокарда и внезапной кардиальной смерти. Пациенты отмечают сильные загрудинные боли, нарушения ритма, одышку и генерализованные отеки. План диагностических мероприятий включает кардиографию, Эхо-КГ, лабораторные методы и ангиографию. Лечение базируется на комплексной медикаментозной терапии. При неэффективности консервативных мероприятий или обширном характере повреждения кардиальной мышцы применяются инвазивные методы (реваскуляризация).
МКБ-10
Общие сведения
Нестабильная стенокардия является актуальной проблемой современной кардиологии из-за наличия плохо контролируемых клинических проявлений. Согласно последним рекомендациям, данная патология вместе с мелкоочаговым и крупноочаговым инфарктом миокарда входит в понятие острого коронарного синдрома, соответственно, представляет серьезную угрозу для жизни и здоровья пациента. В 25% наблюдений заболевание завершается некротическим процессом в миокарде, 80% из них — в первые семь дней с начала обострения. Летальность составляет около 15%, наиболее высокий уровень смертности наблюдается у лиц с массивной гибелью кардиомиоцитов, поражающей все кардиальные стенки.

Причины
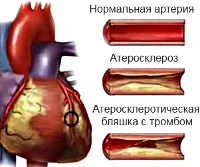
К настоящему времени установлено, что основным этиологическим фактором прогрессирующего течения ишемической болезни в целом и нестабильной стенокардии в частности является постепенное сужение просвета коронарных артерий. Это создает предпосылки для некроза кардиомиоцитов, ухудшает прогноз для пациента. Основной причиной патологического процесса считается атеросклероз. Отложение липидов на эндотелии коронарных сосудов ведет к формированию бляшки, способной значительно снизить объем кровотока по артерии.
Размер образования имеет второстепенное значение, на первый план выходит наличие большого липидного ядра и тонкой покрышки, при разрыве которых начинают формироваться тромбы. Одновременно с этим поврежденные сосуды становятся чрезмерно восприимчивыми к сосудосуживающим веществам, выделяемым тромбоцитами, что влечет за собой дополнительное сужение просвета артерий.
Патогенез
Основные патогенетические механизмы дестабилизации стенокардии связаны с формированием тромбоцитарного агрегата. Развитию тромбоза коронарной артерии предшествует поражение сосудистой стенки атеросклеротическими бляшками с их последующим разрывом. Чаще ему подвергаются липидные образования, которые обладают обширным подвижным растущим ядром, занимающим более половины их объема, и тонкой соединительнотканной оболочкой. В такой бляшке обычно присутствует значительное количество лимфоцитов и макрофагов, способных быстро инициировать воспалительную реакцию.
Надрыву способствует критическая масса бляшки, окисление ее содержимого, высокое артериальное давление и физические нагрузки. Затем начинается процесс тромбообразования с активацией факторов свертывания крови. Сформированный агрегат состоит из фибрина, эритроцитов и лейкоцитов, обычно имеет протяженность около 1 см. Нестабильная стенокардия также может развиваться на фоне коронароспазма, обусловленного нарушением функции эндотелия и повышением его чувствительности к вазоконстриктивным веществам.
Классификация
В практической медицине часто используют классификацию, согласно которой патология делится на три класса в зависимости от скорости формирования болевого синдрома: дебютная (1 класс), развившаяся в течение месяца (2 класс) и за последние 48 часов (3 класс). Однако эта номенклатура не учитывает этиологические и клинические особенности заболевания. Поэтому общепризнанным среди практикующих кардиологов считается выделение следующих форм нестабильной стенокардии:
- Впервые возникшая. Приступы загрудинных болей появились впервые либо после длительного (до нескольких лет) бессимптомного периода. Обычно пациенты ощущают боли на фоне активной физической нагрузки, выявляется тенденция к увеличению частоты и интенсивности пароксизмов.
- Прогрессирующая. За последние 30 дней больной отмечает значительное увеличение частоты приступов (в том числе появление боли в покое), их продолжительности, потребности в нитратах. Обычно он может указать точную дату начала негативных изменений. Патология нередко сочетается с аритмиями и снижением функции левого желудочка.
- Спонтанная. Стенокардия с возникающими единичными приступами, не зависящими от физической активности, продолжительностью более 15 минут. Нитроглицерин недостаточно эффективен, наблюдаются признаки ишемии на ЭКГ, однако некроз не развивается.
- Вариантная (стенокардия Принцметала). Болевой синдром возникает в покое, имеет высокую интенсивность, длится более 10 минут. Особенность данной формы — появление кардиалгии в одно и то же время суток, наличие выраженного подъема сегмента ST на кардиограмме. В межприступный период заболевание себя никак не проявляет, пациент может выполнять любую физическую работу без последствий.
- Постинфарктная. Появление, учащение и усиление приступов через 1-10 дней после перенесенного инфаркта миокарда. Этот вариант болезни представляет опасность из-за возможного расширения зоны некроза, значительного ухудшения работы левого желудочка.
Симптомы нестабильной стенокардии
Клиническая картина включает несколько обязательных признаков. Основной симптом – боль средней или высокой интенсивности сжимающего либо давящего характера длительностью от 10-15 минут, которая локализуется за грудиной, по левому ее краю, отдает в левую руку, плечо, лопатку, левую часть шеи или нижнюю челюсть. Кардиалгия слабо купируется нитроглицерином, часто требует неоднократного приема, имеет тенденцию к прогрессированию — увеличению частоты приступов.
Выделяются провоцирующие боль факторы: физическая активность, эмоциональные потрясения, неблагоприятный тип погоды, обильный прием пищи. Особенностью нестабильной формы патологии является невозможность установления четкой закономерности между интенсивностью воздействий и развитием симптома. Кардиалгия часто наблюдается в покое или при минимальной нагрузке (наклоны тела, ходьба по дому). К другим признакам относят нарушения ритма и проводимости — увеличение частоты кардиальных сокращений, ощущение перебоев в работе сердца. На этом фоне возможно развитие одышки, чувства нехватки воздуха.
Осложнения
Из-за прогрессирующего течения нестабильная стенокардия часто становится причиной развития осложнений. Основными неблагоприятными последствиями являются инфаркт миокарда и увеличение вероятности внезапной сердечной смерти. Возможны кардиальные аритмии: патологическая тахикардия, брадикардия, экстрасистолии, блокады проведения импульса. Постоянный характер процесса сказывается непосредственно на миокарде, что приводит к развитию хронической сердечной недостаточности по обоим кругам кровообращения. В тяжелых случаях исходом ХСН становится отек легких и гибель пациента.
Диагностика
Нестабильная стенокардия имеет достаточно неспецифические признаки, поэтому физикальное обследование дает крайне скудные данные. Помимо боли могут отмечаться симптомы сердечной недостаточности и нарушений гемодинамики: генерализованные отеки, одышка, быстрая утомляемость. Уточняются предрасполагающие факторы риска, семейный анамнез. На первом этапе диагностики основной задачей является исключение инфаркта, затем – внесердечных причин кардиалгий и неишемических патологий сердца. В клинической практике используются следующие методы:
- Электрокардиография. Типичными признаками на ЭКГ являются ишемические изменения – элевация сегмента ST и инверсия зубца Т в двух последовательных отведениях. Важно отслеживание признаков в динамике, сравнение текущей картины с предшествующими записями. Полностью нормальная ЭКГ при наличии симптомов не исключает ОКС и стенокардию, однако вынуждает расширить диагностический поиск.
- Лабораторные методы. В общем анализе крови обнаруживаются признаки воспаления — лейкоцитоз, повышение СОЭ. В биохимическом анализе определяется количество холестерина, липидных фракций, глюкозы. Это необходимо для оценки риска атеросклеротического поражения коронарных сосудов. Важнейшее значение имеет уровень тропонинов, позволяющий с точностью установить наличие инфаркта, глубокого ишемического повреждения кардиомиоцитов.
- Эхокардиография. УЗИ сердца выполняется для уточнения размеров камер, миокардиальной структуры, внутрикардиальной гемодинамики и состояния клапанной системы. Возможно выявление нарушений сократимости. Процедура может проводиться в стресс-режиме с физической нагрузкой для установления функционального класса патологии. Нормальная картина Эхо-КГ не исключает наличия нестабильной стенокардии.
- Коронарография. Это инвазивное рентгенологическое исследование коронарных сосудов дает возможность определить степень сужения артерий и причину данного явления — спазм, наличие атеросклеротических бляшек с оценкой их состояния, тромбы в просвете. На основе полученной информации можно решить вопрос о необходимости оперативного лечения.
Дифференциальная диагностика проводится с некоронарными причинами болезненных ощущений в области сердца, способными имитировать инфаркт миокарда. Чаще всего заболевание дифференцируют с гипертрофической кардиомиопатией, пороками, миокардитом, перикардитом и кардиальной аневризмой. Необходимо исключить сосудистые патологии: тромбоэмболию легочной артерии, расслоение стенки аорты. В последнюю очередь рассматривают внесердечные причины кардиалгии: межреберную невралгию, плеврит и пневмонию.
Лечение нестабильной стенокардии
Диагностированная патология требует скорейшей госпитализации для наблюдения и лечения. Назначается строгий постельный режим, бессолевая диета, проводится весь спектр необходимых клинических исследований. Обязательной является запись ЭКГ в динамике. Основные цели включают предотвращение развития инфаркта, уменьшение симптоматики, улучшение качества жизни и прогноза пациента. При адекватной терапии, благоприятном течении заболевания стабилизация наступает через одну-две недели. Основным методом остается медикаментозное воздействие, которое предполагает использование средств нескольких основных фармакологических групп:
- Антиангинальные препараты. Необходимы для купирования непосредственно стенокардии. Назначаются нитраты, способствующие расширению просвета сосудов и улучшению кровоснабжения сердечной мышцы, уменьшающие преднагрузку. Также используются кардиоселективные бета-блокаторы, антагонисты кальциевых каналов, уменьшающие частоту сердечных сокращений и потребность миокарда в кислороде. В экстренных случаях может применяться нейролептаналгезия путем внутривенного введения сильных обезболивающих средств.
- Тромболитические препараты. Обязательными составляющими лечебной программы являются дезагреганты (аспирин, клопидогрель, тиклопидин) и прямые антикоагулянты (гепарин), которые препятствуют тромбообразованию. При отсутствии явных противопоказаний требуется длительный прием препаратов данных групп.
- Гиполипидемические препараты. В долгосрочной перспективе применяются статины, способствующие нормализации уровня холестерина и назначаемые независимо от его исходного уровня. Постоянный прием достоверно снижает общую смертность, вероятность повторных приступов и осложнений. Обычно используется аторвастатин или симвастатин. Возможна комбинация с никотиновой кислотой.
Сохранение кардиалгии, несмотря на проводимую терапию, наличие обширной зоны ишемии с прогрессирующим характером процесса и поражение крупных коронарных артерий являются показаниями для назначения инвазивных методов воздействия. Выбор способа реваскуляризации зависит от данных коронароангиографии. Осуществляют транслюминарную коронарную ангиопластику, коронарное шунтирование. Эти оперативные вмешательства лишь в незначительной степени улучшают отдаленный прогноз пациента, однако значительно повышают качество его жизни и практически полностью устраняют симптоматику.
Прогноз и профилактика
При своевременной госпитализации, адекватно проведенном лечении и соблюдении врачебных рекомендаций прогноз относительно благоприятный. Эффективной профилактикой является предотвращение ожирения, отказ от вредных привычек (прежде всего – курения), минимизация стрессовых воздействий. Существенную роль играет регулярная физическая активность, степень которой зависит от возможностей больного. Это может быть ходьба, бег, катание на велосипеде или лыжах, плавание. Необходимо контролировать артериальное давление, рационально и сбалансировано питаться.
2. Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при остром коронарном синдроме без подъема сегмента ST/ Общероссийская общественная организация «Российское общество скорой медицинской помощи» – 2014.
3. Нестабильная стенокардия и коморбидность/ Беляков Ф.И., Мальцева Л.Е., Ягудина Р.Н.// Сибирский медицинский журнал. – 2010 – №6.
Диагностика и лечение стенокардии (Александров)
Стенокардия – симптомы, причины, профилактика, диагностика и лечение в клинике “Парацельс”, Александров
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
Стенокардия ー клиническая форма ишемической болезни сердца. В народе это состояние было названо “грудной жабой”. Это характеризует основные симптомы: ощущение сдавленности в груди, боль, нехватка воздуха ー как-будто “душит жаба”. Длительный приступ стенокардии может вызвать сердечную недостаточность и инфаркт миокарда, что представляет прямую угрозу жизни больного из-за возможной остановки сердца. Ее нельзя вылечить, но можно контролировать при помощи медикаментозной терапии, чтобы не допустить ухудшения.

Общие сведения о стенокардии
Приступ стенокардии развивается при недостаточном поступлении кислорода к клеткам сердечной мышцы. Это происходит при сужении коронарных сосудов и повышении потребностей миокарда в кислороде. Провокатором приступа может стать физическая нагрузка, эмоциональный стресс, выход на холод. Боль проходит через несколько минут в состоянии покоя или после приема нитроглицерина.
В условиях кислородного голодания клетки не могут эффективно перерабатывать глюкозу в энергию. Побочные продукты метаболизма накапливаются и “закисляют” ткани, это вызывает сильную боль. Если приток крови вовремя не восстановить, миокард погибает ー развивается инфаркт.
Классификация стенокардий
В зависимости от связи приступов с физической нагрузкой выделяют стенокардию напряжения и покоя. Последняя может возникать без влияния провоцирующих факторов, поэтому ее сложнее контролировать.
Стенокардию напряжения можно разделить на два вида: стабильную и прогрессирующую. В первом случае частота и сила приступов зависит от объема физической нагрузки, они легко устраняются при помощи медикаментозной терапии. Прогрессирующая стенокардия практически не поддается коррекции фармацевтическими препаратами, частота приступов со временем увеличивается.
Выделяют такие функциональные классы стабильной стенокардии:
- Боли появляются только при интенсивной или продолжительной физической нагрузке.
- Появление приступа при ходьбе на расстояние более, чем 200 м или подъеме более, чем на один лестничный пролет в обычном темпе. При сильном эмоциональном стрессе.
- Боли при ходьбе на дистанции менее 200 метров или подъеме на один лестничный пролет в спокойном темпе.
- Приступы появляются при незначительных физических нагрузках или в состоянии покоя.
Существует стенокардия Принцметала или спонтанная (особая, вазоспастическая) стенокардия – вызывается внезапным спазмом коронарных артерий. Приступы развиваются только в покое, в ночные часы или рано утром.
Факторы риска развития стенокардии
К сужению коронарных сосудов и недостаточности кровоснабжения миокарда приводят такие факторы:
-
ー отложение холестериновых бляшек в стенках сосудов;
- гипотензия ー пониженное артериальное давление; коронарных артерий;
- возрастные изменения сосудов.
В подавляющем большинстве случаев стенокардия обусловлена атеросклеротическим поражением коронарных артерий. Он развивается по причине нарушения обмена холестерина и других липидов: избыток животных жиров в рационе, недостаток растительной пищи. Поэтому правильное питание ー основа успешной профилактики стенокардии.
Никотин также сужает сосуды, поэтому у курильщиков стенокардия развивается чаще.
Группу риска по развитию стенокардии составляют:
- люди старше 55 лет;
- мужчины;
- курильщики;
- люди, злоупотребляющие алкоголем, наркотическими веществами;
- люди с патологиями сердечно-сосудистой системы (пороки сердца, сердечная недостаточность);
- с патологиями дыхательной системы (бронхиальная астма, хронические обструктивные заболевания);
- с избыточным весом.
Все эти факторы повышают риск развития атеросклероза, ишемии сердца и стенокардии. Большую часть из них можно устранить путем коррекции образа жизни.
Симптомы стенокардии
Приступ стенокардии характеризуется такими проявлениями:
- внезапная боль за грудиной давящего, жгучего характера;
- возникает при физическом напряжении, стрессе, выходе на холод;
- боль отдает в левую половину лица, лопатку, руку, живот;
- длительность от нескольких секунд до 20 минут;
- проходит после прекращения физической нагрузки и приема нитроглицерина.
Диагностика стенокардии
Стенокардия имеет достаточно типичную клиническую картину, поэтому для терапевта и кардиолога с опытом работы не составит труда ее распознать. Для выяснения причины приступов и определения возможной тактики лечения специалисты медицинского центра “Парацельс” рекомендуют пройти такое обследование:
- общий и биохимический анализ крови (уровень холестерина и других липидов); в состоянии покоя и при физической нагрузке; ;
- коронарография ー исследование сосудов сердца с использованием контрастного вещества; ー запись электрических импульсов сердца на протяжении 24 часов (пациент при этом придерживается своего обычного распорядка).
Прогноз и профилактика стенокардии
Основа профилактики стенокардии ー правильное питание и спорт. В рационе должны преобладать белки, растительные жиры, сложные углеводы. Следует исключить употребление алкоголя и транс-жиров (фаст-фуд). Отдавать предпочтению белому мясу, рыбе и морепродуктам.
Регулярная физическая активность должна присутствовать в жизни каждого человека, это может быть плавание, игровые виды спорта, фитнес, бег или просто ходьба. Ее интенсивность определяется состоянием здоровья человека, если имеются хронические заболевания, следует проконсультироваться с врачом о приемлемых для вас видах физических нагрузок.
При выполнении всех рекомендаций врача стенокардию удается контролировать, но, к сожалению, большинство пациентов игнорируют предписания касательно образа жизни, что чревато ухудшением состояния.
Диагностика и лечение стенокардии в Медицинском центре “Парацельс”
Когда нужно обратиться к врачу?
Характерная поза больного с приступом стенокардии: резко останавливается, наклоняется вперед, правый кулак прижат к груди.
При появлении таких приступов, а также болей и дискомфорта в области сердца необходимо обратиться к врачам терапевту или кардиологу для подробного обследования и подбора медикаментозной терапии.
В первую очередь пациенту рекомендуют коррекцию образа жизни:
- отказ от курения, алкоголя, наркотиков;
- нормализация питания (снижение процента животных жиров, сахара, мучных изделий, повышение доли растительной пищи, рыбы);
- оптимальный режим физических нагрузок;
- лечение сопутствующих заболеваний.
Медикаментозное лечение
Для устранения приступов боли назначают прием нитратов, блокаторов кальциевых каналов, антикоагулянтов.
Внимание! Препараты стоит принимать только по рекомендации врача. Дозировки подбираются индивидуально с учетов особенностей пациента.
Нитраты нельзя сочетать с препаратами, использующимися для лечения сексуальной дисфункции (виагра, тадафил и др.).
Хирургическое лечение
Пациентам со значительным сужением просвета коронарных сосудов (атеросклеротическими бляшками) рекомендовано оперативное вмешательство:
- шунтирование ー операция с созданием другого пути кровотока (минуя пораженную область сосуда);
- стентирование ー расширение сосуда путем установки стента (каркаса) в суженной области.
Такие методы лечения дают хорошие результаты, но не предотвращают появление других очагов атеросклероза, поэтому модификация образа жизни остается ключевым моментом терапии стенокардии.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Прогрессирующая стенокардия: классификация, симптомы и лечение

Одна из основных особенностей прогрессирующей стенокардии состоит в стремительном ухудшении самочувствия пациента и нарастании частоты приступов загрудинной боли. Общий код МКБ – I20.0 – объединяет это заболевание под общей формулировкой нестабильной стенокардии.
В зависимости от момента проявления, данный клинический симптом разделяют на две группы. Если сжимающие и давящие боли в груди появляются во время физической нагрузки или стресса (эмоционального напряжения), то заболевание называют стенокардией напряжения, при их отсутствии – стенокардией покоя.
Важно! Болезненность и дискомфорт в отсутствие нагрузки наиболее опасны.
Приступы, которые проявляются в состоянии физического и эмоционального спокойствия, характеризуются интенсивностью боли, длительностью, наличием вегетативных реакций (тахикардии, потливости, изменения цвета кожи, тошноты), выраженным удушьем и страхом смерти.
При усугублении состояния больного, прогрессирующая стенокардия напряжения приводит к появлению загрудинных болей и в отсутствие провоцирующих факторов. Опасность этого состоит в высоком риске инфаркта: при росте частоты приступов или их длительности (более 20 минут) пациенту требуется немедленная диагностика и наблюдение в условиях стационара.
Возможные осложнения и прогнозы
Прогнозы для людей со стенокардией сохраняются положительными при своевременной коррекции состояния. Меньше 40% случаев заканчиваются инфарктом и смертью. Но в каждом отдельном случае прогноз соответствует стадии и сопутствующим нарушениям.
Подострая, острая формы требуют неотложной госпитализации. На более ранних этапах достаточно постоянного наблюдения в больнице и следования всем назначениям кардиолога.

Если лечение не проводится или реализуется неправильно, то высока вероятность опасных и порой несовместимых с жизнью осложнений. К ним относятся:
- аритмия,
- хроническая сердечная недостаточность,
- ишемический инсульт,
- сердечная астма,
- тромбоз коронарной артерии,
- отек в легком.
Профилактика приступов, отказ от вредных привычек обязателен не только для тех, кто испытал симптомы стенокардии напряжения прогрессирующей формы. Здоровым людям из групп риска также важно своевременно пересмотреть образ жизни, чтобы не довести свое здоровье до плачевных последствий.
При возникновении боли в области сердца и грудной клетки рекомендуется посетить врача для проведения диагностики причины. Только так можно вовремя начать лечение и избежать осложнений. Это залог положительных прогнозов.
Причины развития заболевания
Патология прогрессирует по распространенной причине – отложение атеросклеротических бляшек на стенках сосудов, что приводит к их сужению и ухудшению кровоснабжения сердца. Зачастую заболеванию предшествует другая форма – стабильной стенокардии, а также иные патологии сердца, включая аортальную недостаточность, легочную гипертензию и коронарный спазм.
В группу риска входят пациенты старшего возраста – от 55 лет. Мужчины страдают заболеванием на 20% чаще женщин.
Существуют и другие факторы, которые провоцируют прогрессирующую стенокардию, приводят к появлению приступов и ухудшению состояния:
- Гипертония и резкое повышение артериального давления;
- Высокий уровень холестерина, повышенная вязкость крови;
- Стрессы, эмоциональные нагрузки и нервные перенапряжения;
- Наследственная предрасположенность, если кто-то из родственников уже страдал заболеванием;
- Увеличенная физическая активность – излишние нагрузки пагубно сказываются на организме;
- Интоксикации – алкоголем, табаком, другими вредными веществами;
- Лишний вес и неправильный режим питания, что приводит к ожирению;
- Сахарный диабет.
Когда у пациента диагностировали ИБС, прогрессирующая стенокардия может стать осложнением этой патологии. Впрочем, если верить статистике, такая форма возникает не часто, если лечить сопутствующие отклонения.
Как проводится лечение?
Как протекает стенокардия? История болезни каждого пациента индивидуальна, поэтому назначить метод лечения должен врач. Это могут быть медикаменты или хирургическое вмешательство, либо средства народной терапии и лечебная гимнастика. Во всех случаях придется менять образ жизни, пересматривать свой рацион.
Консервативный метод – препараты от стенокардии

Когда риски развития осложнений невысоки, клиническая картина в целом положительная, а опасения за жизнь пациента отсутствуют, врач назначает медикаментозное лечение. Оно включает в себя прием препаратов нескольких групп:
- Нитраты – помогают купировать приступ, облегчить самочувствие, однако применяются только во время обострений, а не на постоянной основе;
- Бета-адреноблокаторы – необходимы для увеличения коронарного просвета, снижения болевых ощущений и частоты сердечных сокращений;
- Антагонисты кальция – за счет блокировки поступления кальция к сердцу, уменьшают потребность миокарда в кислороде.
Дополнительно используют статины, дезагреганты, препараты для снижения артериального давления. Нужно лечить и сопутствующие патологии сердца, ведь без этого эффективность терапии снижается, а прием таблеток может оказаться и вовсе бесполезным.
Оперативный или хирургический метод
Когда история болезни пациента продолжительна, прогрессирующая стенокардия не отступает, а качество жизни заметно снижается, врачи прибегают к хирургическому методу, проводя операцию одного из видов:
- АКШ – аортокоронарное шунтирование, то есть использование шунта, с помощью которого создается дополнительный путь для поступления крови в обход проблемного участка. Шунт может быть натуральным (вена пациента) или синтетическим. Такое лечение болезненно и продолжительно, в некоторых случаях, например, при ослабленном организме, противопоказано;
- Ангиопластика – через бедренную артерию вводят компактный баллон для расширения поврежденного места артерии. Его надежно фиксируют и уже в скором времени пациента выписывают домой.
Нужно ли применять оперативное лечение или достаточно только приема препаратов, решает врач на основе полученных анализов и исследования состояния пациента.
Лечебная физкультура и гимнастика

Еще одним методом лечения стенокардии является умеренная физическая активность пациента. Главное – согласовать свои действия с кардиологом. Какие упражнения будут полезны для здоровья?
- Медленный бег или ходьба;
- Плаванье в бассейне;
- Езда на велосипеде;
- Другие кардиологические нагрузки.
Заниматься физкультурой следует ежедневно, но в небольшом количестве. Продолжительность занятий индивидуальна – для тренированных людей и получасовые занятия пойдут на пользу. А если вы далеки от спорта, начинать нужно с малых доз – тренировок по 5-10 минут.
Терапевтический метод: изменение образа жизни
Вне зависимости от того, каким способом будет проводиться лечение, пациент должен понимать, что привычный образ жизни придется существенно изменить. В числе обязательных к исполнению мер:
- Полный отказ от курения и употребления алкоголя, так как спирт не совместим с медикаментами;
- Снижение физических нагрузок – особенно актуально для людей, работа которых связана с подъемом, переносом тяжестей;
- Обеспечение спокойного эмоционального фона – нужно исключить стрессы, переживания, нервные перенапряжения;
- Постоянные прогулки на свежем воздухе пойдут на пользу организму.
А вот лечение стенокардии народными средствами без консультации врача запрещено, так как всевозможные отвары, настои и чаи могут принести вред пациенту. Обязательно следует изменить и свой рацион. Так, вам следует отказаться от:
- Жирного мяса и сала;
- Животных жиров, маргаринов и масла;
- Яичного желтка;
- Сладостей, шоколада, десертной выпечки и мороженого.
Употребляйте больше фруктов и овощей, ешьте морепродукты, диетическое мясо, зелень, бобовые, пейте зеленый чай. Указанные терапевтические меры хороши и для профилактики любых коронарных заболеваний.
Причины появления заболевания
Пациенты молодого возраста, у которых диагностировали прогрессирующую стенокардию, не могут поверить, что у них внезапно появилось такое серьезное заболевание. Проблема заключается в долговременном течении патологии без каких-то выраженных симптомов, зависит это от особенностей каждого организма. Больной первые признаки патологии может списать на усталость, вялость, депрессию, плохую физическую форму. А после обострения симптомов врач сразу диагностирует ишемическую болезнь сердца.
Прогрессирующая стенокардия является частичным проявлением ишемии, развивается из-за комбинации нескольких неблагоприятных факторов. Главной причиной ухудшения состояния сердечно-сосудистой системы становится неправильный образ жизни пациента.
Сегодня в медицине выделяют такие причины появления стенокардии:
- атеросклероз (холестериновые бляшки, сужающие просвет артерий);
- несбалансированное питание (злоупотребление жирной, жареной, острой пищей);
- чрезмерное употребление алкогольных напитков;
- переизбыток сладостей и продуктов с содержанием легких углеводов в меню больного;
- сидячий и малоподвижный образ жизни;
- смена климата;
- резкое начало занятиями спортом без необходимых перерывов;
- курение;
- наследственность;
- ускоренное сокращение просветов артерий;
- неграмотно выбранная тактика медикаментозного лечения ишемии;
- тахикардия;
- тяжелые занятия физкультурой, спортом, чрезмерные нагрузки;
- излишняя восприимчивость к стрессам, переменам настроения;
- менопаузы;
- врожденные заболевания сердечно-сосудистой системы.

Прогрессирующая стенокардия опасна из-за большой вероятности внезапной смерти больного. В группе риска находятся мужчины пожилого возраста и люди с предрасположенностью к гипертонии, сахарному диабету, а также с переизбытком веса.
Отзывы. Статьи врачей ЦЭИМ. Клинические истории
Стенокардия – это не самостоятельное заболевание, а синдром, который является проявлением ишемической болезни сердца (ИБС). Ишемическая болезнь сердца возникает ввиду недостаточного снабжения сердечной мышцы кровью. Стенокардия – своеобразный сигнал сердца о кислородной недостаточности сердца. Каким образом сердце подает такой сигнал? Сигнал ощущается в виде приступов кратковременных внезапных острых сжимающих, давящих, жгучих болей в области сердца. У некоторых пациентов боль сопровождается состоянием общего дискомфорта, чувством нехватки воздуха, перебоями в работе сердца.
Что провоцирует приступ стенокардии?
Приступы сначала могут быть неинтенсивными, кратковременными, по 1-2 мин., при очень тяжелой или интенсивной физической нагрузке, беге, подъеме по лестнице, выходе на холод, ходьбе против ветра. Приступ могут спровоцировать эмоциональные расстройства, курение, пребывание в душном пространстве, переедание, прием энерготоников или чрезмерных доз алкоголя.
Стабильная и нестабильная стенокардия
При стабильной стенокардии у пациентов с ИБС боли возникают при определенной физической нагрузке и хорошо устраняется с помощью лекарственных средств.
Нестабильной стенокардией называют впервые появившийся приступ или состояние, когда на фоне стабильного течения ИБС приступы стенокардии учащаются и удлиняются.
Чем опасна нестабильная стенокардия?
Если стенокардия возникает при непредсказуемом уровне физической нагрузки, необходимо ограничить на несколько дней нагрузку до минимальной и проконсультироваться с лечащим врачом: потребуется более активное лечение и, возможно, госпитализация. Состояние эпизода нестабильной стенокардии может закончиться инфарктом миокарда. Когда сохраняется боль в груди и трудно поставить диагноз, используется термин «острый коронарный синдром».
Как отличить стенокардию от инфаркта миокарда?
стенокардия
инфаркт миокарда
Боли в центре грудной клетки, в области средней трети грудины, могут распространяться в левую руку, лопатку, нижнюю челюсть, верхнюю часть живота.
Боли как при стенокардии, но чаще ощущаются как более интенсивные, нестерпимые, раздирающие и захватывают всю левую половину грудной клетки.
Дискомфорт слабо или умеренно выраженный.
Выраженный дискомфорт, усиленное потоотделение, головокружение, тошнота, нарастающее чувство нехватки воздуха, страх смерти.
Приступ стенокардии чаще связан с предшествующей физической активностью или эмоциональным возбуждением.
Инфаркт миокарда может возникнуть в любое время, и в том числе, в состоянии покоя.
Время болевого приступа занимает около 3 – 15 минут.
Болевой приступ с дискомфортом и удушьем продолжается не менее 15 – 30 минут и более, имеется тенденция к нарастанию симптомов.
В покое боли, как правило, проходят.
В состоянии физического покоя боли не проходят полностью, усиливаются при разговоре и глубоком дыхании.
Применение нитроглицерина под язык или в виде аэрозоля от 1 до 3 доз прерывает приступ стенокардии.
Симптомы не проходят полностью после применения 3 доз нитроглицерина.
Первая помощь при приступе стенокардии
При возникновении приступа стенокардии необходимо следовать инструкции полученной от лечащего врача или (если такой инструкции не было) действовать по алгоритму:
- Отметить время начала приступа.
- Измерить артериальное давление, частоту сердечных сокращений и пульс.
- Сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем.
- Обеспечить поступление свежего воздуха (освободить шею, открыть окно).
- Принять ацетилсалициловую кислоту (аспирин 0,25 г.), таблетку разжевать и проглотить.

Нельзя принимать ацетилсалициловую кислоту (аспирин) при непереносимости его (аллергические реакции) и уже осуществленном приеме его в этот день, а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки.
6. Принять 0,5 мг нитроглицерина. Если в виде таблетки – положить под язык и рассосать, если в виде капсулы – раскусить, не глотать, если в виде спрея – ингалировать (впрыснуть) одну дозу под язык, не вдыхая.
Если после приема нитроглицерина появилась резкая слабость, потливость, одышка, или сильная головная боль, то необходимо лечь, поднять ноги (на валик, подушку и т.п.), выпить один стакан воды и далее нитроглицерин не принимать.
Нельзя принимать нитроглицерин при низком артериальном давлении крови, резкой слабости, потливости, выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
7. Если боли полностью исчезли и состояние улучшилось после приема аспирина и 1 дозы нитроглицерина через 5 минут, ограничьте физические нагрузки, дальнейшее лечение согласуйте с лечащим врачом.
8. При сохранении боли свыше 10-15 минут необходимо второй раз принять нитроглицерин и срочно вызвать скорую помощь!
ВНИМАНИЕ! Если аспирин или нитроглицерин недоступны, а боли сохраняются более 5 минут – сразу вызывайте скорую помощь!
9. Если боли сохраняются и после приема второй дозы нитроглицерина через 10 минут, необходимо принять нитроглицерин в третий раз. Ждите скорую помощь.
Телефоны для вызова скорой медицинской помощи:
03 – на всей территории России
103 – мобильная сотовая связь
112 – единая служба экстренной помощи на территории России
Дополнительные телефонные номера по месту своего пребывания уточняйте заранее.



