УЗИ-скрининг при беременности
Скрининг — комплекс исследований, которые проходят при беременности на разных стадиях. Термин с английского языка переводится как «сортировка». Он позволяет выявить, конкретизировать и разделить риски патологий, которые могут возникнуть у плода.
В скрининг входит две базовые процедуры: УЗ-диагностика и лабораторное исследование биохимии крови. Диагностика показывает, есть ли отклонения от нормальных показателей развития ребенка на внутриутробном этапе, и если да, то с какой вероятностью они приведут к патологиям. Поэтому обследование назначают всем беременным женщинам, не только тем, кто входит в группу риска.
От обычного для будущих мам УЗИ скрининг при беременности отличается степенью конкретизации. Базовая ультразвуковая диагностика оценивает общее состояние плода, внутренних органов матери. Скрининговое УЗИ направлено на измерение определенных параметров (носовой кости, воротникового пространства и прочих), отклонения от которых свидетельствуют о наследственных, генетических заболеваниях.
Скрининг рекомендован всем будущим мамам, но в особенности тем, кто входит в группу риска. О повышенной опасности свидетельствуют:
- прошлые беременности, закончившиеся выкидышем, преждевременными родами;
- текущая угроза выкидыша;
- наличие у пары детей с пороками развития, вредных привычек (курение, алкоголизм и т.п.);
- родство между матерью и отцом, наследственные патологии, генетические аномалии в семье кого-то из них;
- радиационное/ионизирующее воздействие на родителей в период до беременности;
- возраст беременной свыше 35 лет;
- перенесенные до или во время беременности заболевания — краснуха, гепатит, ветрянка, ОРВИ на 14-20 неделях гестации, пневмония, герпес, ангина или другое заболевание.
График обследований и подготовка к ним
Скрининговое УЗИ — безопасная для матери и плода процедура, которую проводят два или более раза (по показаниям). Как правило, его выполняют в каждом триместре, сопровождая двойными, тройными, четвертыми тестами, рекомендованными врачом. При обработке данных учитывают, какими были прошлые результаты, состояние беременной, ее образ жизни, жалобы и прочие факторы.
Первое обследование проводят от 10 до 12-14 недели. Крайне желательно пройти его до 12 недели, чтобы врач точно оценил толщину воротникового пространства (ТВП). Позже, когда плод будет больше, показатель станет менее информативным. Параллельно с УЗИ, желательно в тот же день, проводят исследование крови на определенные гормоны.
Второе исследование выполняют на 20 неделе, оптимально — на 16-19. Отказываться не стоит: УЗИ в сочетании с результатами биохимии дает развернутую информацию о протекании беременности, не выявленных ранее отклонениях. Именно эта ультразвуковая диагностика, как правило, позволяет определить, какой у плода пол. Третье исследование назначают не раньше 30-34 недели, если состояние беременной дает возможность не назначать дополнительных проверок. Этот скрининг:
- дает информацию о протекании беременности;
- подтверждает, а порой и опровергает ранее найденные отклонения;
- позволяет обнаружить не замеченные ранее патологии и разработать стратегию действий в родах, до и после них.
УЗИ проводят разными способами, в зависимости от этапа беременности. Первая диагностика, как правило, трансвагинальная, через стенку живота (абдоминально) ее проводят редко. Перед процедурой желательно выпить около 500 мл воды, чтобы наполненность мочевого пузыря повысила точность результатов. При проведении последующих исследований много пить не нужно, потому что количества околоплодных вод уже достаточно.
Первый скрининг
Это ключевое исследование раннего срока, позволяющее выявить хромосомные и генетические патологии, включая синдром Дауна. О нем свидетельствует ТВП, превышающая норму в 2-2,5 см. Дополняет ультразвуковой скрининг исследование крови на гормоны — b-ХГЧ, РАРР-А и прочие. При анализе результатов обязательно учитывается, какой образ жизни вела и ведет беременная, входит ли она в группу риска, не принимала ли противопоказанных лекарств и т.д.
Подготовка и обследование
Гинеколог женской консультации, направляя на скрининг, дает рекомендации по подготовке. Кровь сдается натощак, из вены, в той лаборатории (клинике), которую советует врач, где выполняют соответствующие профильные исследования. Диагностика на ранних неделях направлена на выявление синдромов Эдвардса и Дауна, дефектов в формировании головного, спинного мозга. Однако, одно лишь исследование крови не дает оснований для постановки диагноза — только рекомендации к дополнительным исследованиям.
В тот же день крайне желательно сделать и УЗИ, чтобы результаты были точными и комплексными. Накануне ультразвукового исследования стоит воздержаться от проникающих половых контактов, а утром, в день процедур рекомендуют взвеситься. После сдачи крови беременную обследует врач-сонолог — специалист по генетической диагностике. Он:
- определяет размер плода и сопоставляет его с нормами;
- выявляет многоплодную беременность;
- определяет, насколько правильно развиваются внутренние органы и какое расположение у конечностей плода;
- исследует структуру плаценты;
- изучает носовую кость плода (на этом сроке она хорошо просматривается в 98% случаев).
Нормы и результаты
По результатам обследования врач определяет, насколько велика вероятность аномалий развития, отталкиваясь от нормы. Например, если характеристики плода ниже ее, есть риск синдрома Эдвардса, выше — синдрома Дауна. При слишком низком уровне плазматического протеина А (РАРР-А) велика вероятность развития заболеваний. Если же показатель выше нормативного, но в остальном никаких отклонений нет, чаще всего беспокоиться не о чем. В любом случае окончательные выводы делает врач, основываясь на коэффициенте МоМ.
Если при диагностике на раннем сроке были выявлены отклонения и аномалии, беременную направляют на дополнительные исследования — БВХ, амиоцентоз. Стоит и перепроверить результаты, сделав скрининг в другой, современной и качественно оснащенной клинике.
Второй скрининг
Его проводят, даже если проблем и жалоб при вынашивании ребенка нет. На этом этапе определяют, в какие группы риска попадает плод, есть ли осложнения, отклонения в хромосомах, врожденные патологии. Проводить исследование желательно начиная с 16 недели, а при оценке результата учитываются данные первой диагностики.
На основании информации, полученной при скрининге и данных из анкеты, которую заполняет будущая мама, врач с помощью аналитических компьютерных программ уточняет сроки беременности, делает выводы о рисках. При необходимости беременную направляют на дополнительную консультацию у генетика.
Второе исследование может быть ультразвуковым, лабораторным (биохимия) или комбинированным, в зависимости от показаний.
УЗИ-исследование
Проведение обязательно для беременных из группы риска и желательно для всех, в особенности работающих на «тяжелых» производствах или принимавших препараты, не рекомендованные при беременности. На этом сроке плод уже заметно больше, что позволяет исследовать:
- лицо плода — как развиваются глаза и уши, какой размер у костей носовой части, нет ли расщелин в ротовой полости и других отклонений;
- расстояние от ребенка до маточных стенок — измеряя его, определяют индекс амниотической жидкости (значение зависит от срока);
- вес плода — на 16 неделе он при нормальном развитии составляет примерно 100 г, а на 20 уже 300 гр;
- размер тела (исследование называется фетометрией) — на сроке исследования он стандартно составляет 11-17 см;
- строение органов, степень сформированности легких, количество пальцев на руках и ногах;
- пуповину — наличие двух артерий и вены, однородность структуры, место прикрепления к матке;
- пол ребенка — но степень точности может отличаться.
Также во время УЗИ-скрининга оценивается состояние, толщина, зрелость плаценты, ее местонахождение — нормальным считают закрепление сзади матки, у маточного дна. Положение по передней стенке создает риски растяжения, отслойки, предлежания.
Также проверяют уровень околоплодных вод. Их объема при нормальном течении беременности достаточно для проведения качественного абдоминального исследования. После того как врач снимет данные с помощью датчика, он обрабатывает результаты, сопоставляет информацию с таблицами стандартных значений. Точность диагностики определяется характеристиками аппарата УЗИ, положением плода и т.д.
Анализ крови
Результаты ультразвукового исследования подкрепляют скрининговым анализом крови, если были выявлены отклонения, но даже при показателях на уровне нормы желательно его провести. На этом сроке появляются три важные новые характеристики — концентрация свободного эстриола, b-ХГЧ и белок АФП — поэтому тест называют тройным. Иногда рекомендуют и четверной, добавляя исследование уровня ингибина А.
При подготовке к скринингу стоит за несколько дней исключить из рациона морепродукты, цитрусовые, жирные и копченые блюда, ограничить фрукты и сладкое. Кровь сдают натощак, последний прием пищи — за 10-12 часов до исследования. Если на этом этапе беременности не сделать анализ, чтобы сопоставить данные с предыдущими исследованиями, позже его проведение малоинформативно. В таком случае проводят допплерометрию и КТ, оценивая, как снабжается кровью плод, пуповина и плацента.
О чем говорят результаты
Второй ультразвуковой скрининг в сочетании с данными первого дает информацию о наличии/отсутствии генных патологий, опасности которых определяется по МоМ. Норма — 0,5-2,0, со степенью риска 1:380 и выше по второму числу. Если оно ниже значения, велика опасность патологий.
Скрининговый анализ крови дает информацию о вероятности:
- формирования синдромов Дауна, Клайнфельтера или Эдвардса — при самом неблагоприятном развитии событий на этом этапе, как правило, идет речь не об аборте, а об искусственных родах;
- пороков нервной трубки, ЦНС;
- гипоксии и других отклонениях от нормального течения беременности.
Результаты могут косвенно свидетельствовать об обострении в протекании беременности — изменении структуры плаценты и т.д. При высоких рисках пациентку направляют на дополнительные исследования.
Скрининги на более позднем сроке
Третий скрининг направлен преимущественно на фетометрию и мониторинг состояния плаценты. Врач определяет, какие у плода размеры и вес, готов ли он к родам, какое положение занимает в матке. На позднем сроке важно контролировать количество околоплодных вод, кровообращение и отслеживать экстренные состояния беременности. Проведение процедуры также помогает выбрать сценарий родов.
Проводят все УЗИ скрининги на аппаратах экспертного класса, которые точно определяют характеристики. Обследование проводят врачи, которые специализируются на выявлении определенных аномалий. Поэтому очень важно правильно выбрать, в каком медцентре проводятся процедуры.
Семейная клиника «Здоровье» оснащена самой современной аппаратурой УЗИ-диагностики и проводит исследования на всех стадиях беременности. Мы выполним полный скрининг и поможем получить полную информацию о состоянии и развитии вашего будущего ребенка.

создано в создание сайтов studio
Что такое УЗИ-скрининг при беременности и зачем его делают?
Еще 30 лет назад родители узнавали пол своего ребенка только в роддоме, после его рождения: выяснить это во время беременности тогдашние технологии не позволяли. Однако теперь знать пол ребенка заранее – это обыденность. Медицина ушла далеко вперед: сегодня можно определить даже какие нарушения, отклонения есть у плода, причем на ранних сроках беременности. Поэтому тем, кто хочет быть уверен в здоровье будущего малыша, стоит пройти так называемый пренатальный скрининг первого триместра.
Скрининг беременной – это набор исследований, направленных на выявление каких-то определенных нарушений, болезней, отклонений в состоянии здоровья. Для будущих мам скрининг, который проводится в первом триместре беременности, крайне важен, поскольку он позволит узнать, нет ли проблем в организме женщины, а главное – нормально ли идет развитие плода.
Хотя данный скрининг входит в общий набор обследований по беременности, женщина вправе решать, проходить ей его или нет, то есть это дело добровольное. И, как ни удивительно, некоторые отказываются его проходить, полагая, что это “не нужно”. Конечно, настаивать никто не будет. Но надо подчеркнуть, что обследование проводится для того, чтобы не только узнать риски для мамочки и плода, а предупредить их негативные последствия – например, опасность невынашивания беременности. Да и о пороках развития плода, в том числе генетических, стоит узнать, как можно раньше, чтобы принять осознанное решение о рождении малыша, его лечении, жизни семьи в будущем.
Первый скрининг проводится в 11-13 недель беременности, оптимальный срок – 12 недель. Если пропустить этот период, то обследования становится бесполезным. Дело в том, что в 12 недель эмбрион переходит на новый этап развития – он становится плодом. Кроме того, это самый ранний срок, на котором возможно выявить наиболее распространенные отклонения в развитии плода и течении беременности, а значит, и раньше выработать тактику по коррекции и устранению этих нарушений. Кстати, считается, что скрининг в первом триместре даже более информативен, чем во втором.

Возможности оптимальной визуализации (%) анатомических структур плода в зависимости от срока беременности.
Гинекологи выделяют так называемую группу повышенного риска: женщинам, которые в нее входят, настоятельно рекомендуется пройти в первом триместре пренатальный скрининг, поскольку в их случае вероятность, что что-то пройдет не так, больше. Это беременные в возрасте от 35 лет – даже если женщина не жалуется на здоровье, начинающиеся процессы старения организма могут повлиять на частоту хромосомных “поломок” у плода. Это те, кто в первом триместре беременности перенес инфекционное заболевание, в том числе грипп или ОРВИ.
Это беременные, вынужденные по состоянию здоровья принимать определенные лекарства, способные оказать негативное воздействие на плод. Прохождение скрининга рекомендовано тем, у кого до этого уже были диагностированы проблемы с течением беременности, у кого уже рождались дети с генетическими аномалиями либо в семье есть случаи наследственных заболеваний, принимающим наркотики или алкоголь во время беременности, а также тем, кому отец ребенка является кровным родственником.
Прежде всего, скрининг триместра включает в себя УЗИ – обследование. Современные технологии позволяют, начиная уже с 10-11 недели, определять угрозу неразвивающейся беременности, наличие у плода аномалий и пороков развития, в том числе несовместимых с жизнью, а также вероятность самопроизвольного выкидыша, возникновение опухолей и кист, качество и количество околоплодных вод и многие другие крайне важные факторы. Все это гинеколог будет учитывать при дальнейшем введении пациентки.
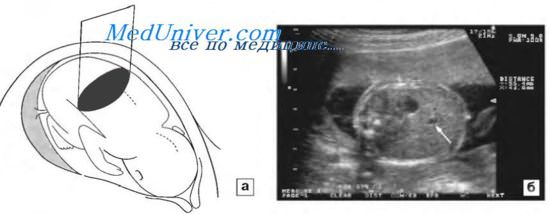
Беременность 21 нед. Поперечное сечение живота плода, а — схематическое изображение; б — эхограмма. Определение переднезаднего и поперечного диаметров — 55,4 и 43,8 мм. Стрелкой указана пупочная вена.
При проведении экспертного УЗИ в первом триместре специалисты обращают внимание на специфические признаки, говорящие о состоянии здоровья плода. Например, размер плода от копчика до темени скажет, будет ли плод крупным или, напротив, он отстает в развитии. Размер головы от виска до виска важен в плане выявления у плода опухоли головного мозга или водянки – гидроцефалии. А некоторые особенности толщины так называемого воротникового пространства могут указывать на наличие у плода хромосомных нарушений, например, синдрома Дауна (об этом может говорить и недоразвитие носовой кости).
Второй этап скрининга – биохимический анализ крови будущей мамы (кровь берется из вены натощак). В крови исследуется уровень сахара и белка, маркера опасных заболеваний, в том числе вирусного гепатита, краснухи, хламидиоза и т.д., а также специфические показатели, позволяющие заподозрить тот же синдром Дауна и другие генные аномалии, злокачественные опухоли у плода, плацентарную недостаточность, угрозу прерывания беременности и другие нарушения.
Комбинированный пренатальный скрининг уже показал свою эффективность. Главное – не пропускать его срок и проходить УЗИ у профессиональных специалистов. При подозрении на генетическое заболевание женщина будет направлена на консультацию генетика и дальнейшее обследование, включающее биопсию ворсин хориона и анализ ДНК плода по крови матери.
Чем отличается скрининг от узи

Во время беременности женщине сообщают, что она должна проходить скрининг. И отправляют на знакомую процедуру УЗИ. Разумеется, возникает вопрос: а чем отличается скрининг от УЗИ? Почему при вынашивании ребенка употребляется незнакомый медицинский термин и что он означает?
Что такое скрининг
На самом деле, все довольно просто. Этим термином называется контрольное комплексное обследование беременной женщины на определенном сроке. В понятие входит ультразвуковая диагностика, на которой врач делает выводы о состоянии будущей мамы, ее органов деторождения, а кроме того оценивает, насколько правильно растет и развивается малыш.
Также в упомянутый комплекс включен биохимический анализ крови на очень специфические гормоны, уровень которых имеет огромное значение в диагностике вероятных генетических расстройств у плода.
Скрининг назначается врачом при нормальной, физиологической беременности три раза за весь период – каждые три месяца.
Что такое УЗИ
УЗИ при беременности – незаменимый метод визуального наблюдения за тем, что происходит внутри матки. Осуществляется при помощи датчиков, один из которых – вытянутый, небольшого диаметра — в первом триместре врач вводит во влагалище женщины. Благодаря ультразвуковым волнам, испускаемым аппаратом, врач видит на мониторе изображение матки, зародыша в ней. Близость датчика к изучаемым органам позволяет максимально точно проанализировать, как протекает самое начало беременности.
В последующем, на любом сроке после 12 недель, другой – широкий – датчик устанавливается на живот женщины. Однако метод тот же самый: врач оценивает картинку, измеряет и сопоставляет параметры, отслеживая ход беременности.
Что общего между процедурой скрининга и УЗИ
Что делать – УЗИ или скрининг – такого вопроса не существует. В течение беременности УЗИ, назначенное для общего осмотра плода и будущей мамы, будет тоже называться скринингом.
В первом триместре биохимический анализ крови в составе скрининга будет являться обязательным. Пропускать его нельзя, чтобы не упустить развитие возможных врожденных заболеваний. В оставшиеся два триместра, при повторных комплексных обследованиях, исследование крови на гормоны будет назначено, если в первый раз какие-либо показатели насторожили врача.
Ультразвуковое исследование начального периода беременности не менее обязательное исследование. Врач определит, правильно ли расположился зародыш в матке, начал ли он расти. К тому же в этой фазе вынашивания у плода начинает биться сердце. Это важный момент как для врача, так и, несомненно, для будущей мамы.
Отличие УЗИ от скрининга
Раз УЗИ входит в понятие скрининг при беременности, сказать, что лучше, невозможно. Как и определить различия между этими процедурами.
Единственное, что необходимо отметить, это различное наполнение комплексного обследования в разных триместрах. Как уже упоминалось, кровь на анализ во втором и третьем триместрах сдавать не обязательно, если в самый первый разнее выявилось абсолютно никаких отклонений.
Однако ультразвуковое исследование делать непременно нужно в каждом триместре – три раза. Если показатели крови определяют наличие нарушений в генетике, то на УЗИ выявляют анатомические отклонения, расстройства формирования различных органов и систем плода. Смотрят, хватает ли малышу кислорода, поступающего от мамы по артериям пуповины. А при заключительном осмотре врач еще и проверяет готовность ребенка покинуть материнскую утробу: расположение (ножками к родовым путям или головой), отсутствие обвития пуповиной, пропорции сердца и легких.
В итоге, можно на вопрос в чем разница, можно ответить так: ультразвуковая диагностика может быть проведена беременной женщине вне скрининга, при необходимости. Например, для уточнения пола будущего младенца. Но скрининг всегда включает в себя обязательное УЗИ для общего контроля над протеканием беременности.
Также скрининг отличается от простого УЗИ тем, что любое УЗ-исследование внутренних органов будущей мамы не является частью скрининга. В него входит лишь УЗИ матки и плода, сосудов, их кровоснабжающих, в конкретные недели наблюдаемой беременности.
И, наконец, если при комплексе были обнаружены какие-либо нарушения, или врач заподозрил, что что-то идет не так, как должно, женщину могу направить на повторное УЗИ, а также снова взять кровь на анализ. В данной ситуации дополнительное обследование считаться скринингом не будет.
Кто проводит скрининг
Комплекс исследований при беременности, его состав и сроки определяет врач акушер-гинеколог. Он направляет на УЗИ и необходимые биохимические анализы. Расшифровкой результатов занимается также он. После сбора полной информации, всех итогов, врач делает окончательные выводы о том, что показал скрининг.
Рекомендации специалистов
Самое важное для врача – это сохранить здоровье будущей мамы, помочь ей выносить беременность до конца без осложнений, избегать любых рисков для малыша. Поэтому, назначая комплекс обследований, врач, прежде всего, заботится о своих пациентах. Ни одним исследованием во время беременности пренебрегать нельзя, ведь можно пропустить нарушение, которое легко устранить в самом начале его появления, но с которым очень сложно бороться потом.
Зачем делать УЗИ скрининг при беременности?
Диагностика при беременности включает проведение плановых и внеплановых УЗИ скринингов, которые позволяют определить особенности развития плода на разных сроках беременности и оценить ее течение.
Первое УЗИ при беременности чаще всего делают для ее подтверждения. Плановые УЗИ скрининги проводятся в первом и втором триместрах, а внеплановые УЗИ при беременности — по показаниям и рекомендации врача-гинеколога. Плановые и внеплановые диагностические процедуры и анализы при беременности направлены на своевременную диагностику и коррекцию патологий плода и на сохранение репродуктивного здоровья женщины.
Что такое УЗИ скрининг?
УЗИ скрининг (пренатальный скрининг) — это комплексное медицинское исследование плода, проводящееся с целью выявления любых отклонений в нормальном течении беременности, в том числе аномалий развития плода. Диагностика является безопасной как для будущей матери, так и для плода, даже если по медицинским показаниям женщине приходится делать частое УЗИ при беременности.
Как проводят УЗИ скрининг?
Для проведения скринингового УЗИ при беременности женщина ложится на кушетку и оголяет область живота. Врач проводит исследование при помощи специального датчика, который позволяет вывести исследуемую область на экран. Диагностика занимает до 20 минут. При проведении УЗИ скрининга по желанию может присутствовать муж беременной.
Результаты УЗИ скрининга женщина получает сразу после его проведения. Расшифровать результаты диагностики может только врач, поэтому после исследования пациентке необходимо записаться на прием к гинекологу, у которого она наблюдается в связи с беременностью. По результатам УЗИ скрининга гинеколог может направить беременную на проведение дополнительных исследований, к которым относятся:
- анализ крови;
- допплерометрия при беременности (ультразвуковое исследование интенсивности и скорости кровотока в сосудах матки, пуповины и плода);
- цервикометрия для беременных (УЗИ шейки матки) и другие исследования.
Сколько раз делают УЗИ скрининг?
В соответствии с приказом МОЗ Украины №417 “Об организации амбулаторной акушерско-гинекологической помощи в Украине” беременным женщинам рекомендуется прохождение УЗИ скринингов в первом (11-13 недель) и втором (18-21 неделя) триместрах беременности. По желанию женщина может пройти УЗИ скрининг также в третьем триместре для определения предлежания плода. Кроме того, при необходимости врач-гинеколог может направить беременную на внеплановое ультразвуковое исследование (например, на внеплановый скрининг при многоплодной беременности).
Зачем проводится скрининговое УЗИ I триместра?
Скрининговое УЗИ I триместра (первый скрининг) проводится в период с 11 до 13 недели беременности. Диагностика позволяет:
- уточнить срок беременности;
- определить размер плода;
- оценить состояние матки и плаценты;
- измерить основные параметры физического развития плода (толщину воротникового пространства, расстояние от копчика до темечка, длину кости носа, расстояние между височными костями и др.).
На какой неделе беременности проводится скрининговое УЗИ II триместра?
Скрининговое УЗИ II триместра (второй скрининг) проводится на 18-21 неделе беременности. Внутриутробное УЗИ во II триместре показывает:
- степень зрелости плаценты;
- расположение и размер внутренних органов плода;
- количество околоплодных вод;
- возможные угрозы прерывания беременности (гипертонус матки, маловодие).
Сроки проведения скринингового УЗИ III триместра
Скрининговое УЗИ III триместра (третий скрининг) проводится на 30-34 неделе беременности. Диагностика позволяет определить:
- расположение ребенка в матке;
- количество околоплодных вод;
- наличие патологий пуповины (аномальной длины и толщины пуповины, ее прикрепления к плаценте, обвитие пуповины вокруг туловища, конечностей и шеи ребенка);
- рост, вес, окружность головы и размер конечностей плода;
- состояние внутренних органов ребенка;
- состояние шейки матки.
Популярные вопросы
УЗИ при беременности на ранних сроках делать можно. Проведение диагностики рекомендуется для подтверждения беременности (после задержки менструации и положительного теста на беременность). Проведенное на ранних сроках беременности УЗИ поможет не только определить ее срок, но и диагностировать замершую и внематочную беременность, а также начинающийся выкидыш.
Для подготовки к первому плановому скринингу при беременности в I триместре беременной надо выпить 1-1,5 л. воды для максимальной наполненности мочевого пузыря. А перед УЗИ во II и III триместрах воду пить не надо, так как в этот период матка находится высоко в брюшной полости и амниотической жидкости вокруг плода достаточно для проведения ультразвуковой диагностики.
На ранних сроках беременности, когда эмбрион еще не определяется, срок беременности узнают по среднему диаметру плодного яйца. Когда начинает четко визуализироваться эмбрион (с 7-8 недели беременности), срок рассчитывается по копчико-теменному размеру плода. На поздних неделях беременности ее сроки определяются по высоте дна матки.
Скрининговое УЗИ при беременности
В последние десятилетия в акушерстве одними из важнейших стало скрининговое ультразвуковое исследование (УЗИ плода при беременности, 3D и 4D УЗИ).
Скрининг в медицине (англ. screening – просеивание) – метод массового обследования населения в определенной местности для активного выявления лиц с какой-либо патологией или факторами риска ее развития. Скрининговое УЗИ плода осуществляют с целью ранней диагностики заболевания или предрасположенности к нему, что необходимо для оказания своевременной лечебно-профилактической помощи.
Скрининговое УЗИ безвредно для будущей мамы и малыша. Ребенок не испытывает при исследовании никаких стрессов. До сих пор не отмечено каких-либо подтвержденных вредных последствий УЗИ женщин при беременности или специалистов, проводящих исследование. Имеющиеся данные указывают, что польза благоразумного использования ультразвука превышает возможные побочные эффекты, если таковые вообще имеются. И врач, и родители могут проконтролировать правильную настройку УЗ аппарата по показаниям MI (механического индекса) и TIs (теплового индекса), выведенных на экран, нормальные значения, которых исключают возможность этих побочных эффектов в режиме реального времени. УЗИ плода при беременности можно делать неограниченное число раз, но необходимо при этом четко представлять себе цели и задачи каждого исследования. К проведению УЗИ плода должны быть медицинские показания.
Первое скрининговое УЗИ можно провести после двух недель задержки менструации для определения трех основных фактов: наличия беременности, развития беременности в матке и исключения неразвивающейся беременности.

Увидеть сердцебиение плода можно после 5-й недели с первого дня последней менструации. Если на 6-7-й неделе (по размерам эмбриона) мы не видим сердцебиения, то устанавливаем факт неразвивающейся беременности.
Приказом Министерства здравоохранения РФ определено проведение первого скринингового исследования в 11-13 (+6) недель. Основная задача 3 d УЗИ – подтвердить, что плод живой, измерив частоту сердцебиения; наиболее точно определить срок беременности, измерив копчиково-теменной размер плода (расстояние от макушки до копчика). В эти сроки различия между плодами одного возраста еще не выражены (во 2-ом и 3-м триместрах по параметрам плода точный срок определить уже нельзя).

Кроме того, определить самый значимый из ультразвуковых маркеров хромосомных болезней, а именно толщину воротникового пространства – расстояние от мягких тканей, окружающих позвоночник, до внутренней поверхности кожи плода. Если значения этого параметра выше определенных как норма, риск хромосомных болезней (синдрома Дауна и др.) резко возрастает. Еще один показатель наличия этих заболеваний – отсутствие носовой косточки в первом триместре.
При сроке 56-57 дней эмбрионального развития происходит разделение пальцев плода. На этом закладка органов заканчивается, дальше они только развиваются. Специалисты рекомендуют приходить на скрининговое УЗИ плода в 12-13 недель, чтобы помимо выполнения протокола первого 3 d УЗИ (4d УЗИ), исключить наиболее грубые пороки развития плода (например, самого частого порока мозга – анэнцефалии, отсутствия почек, дефектов конечностей и многих других).
Эффективность ультразвукового исследования (скринингового УЗИ) в первую очередь определяется профессионализмом специалиста, на втором месте – качество аппаратуры. На качество исследования оказывает существенное влияние также звукопроницаемость тканей, толщина подкожно-жирового слоя, положение плода, количество околоплодных вод. При определенном сочетании этих факторов провести качественное исследование просто невозможно.
При хорошей проницаемости тканей для ультразвука при 4d УЗИ плода можно многое увидеть на большинстве современных приборов стационарного класса. Когда ультразвуковая видимость затруднена, с задачей помогают справиться приборы экспертного класса. При подозрении на пороки развития или хромосомные болезни врач посоветует будущей маме, куда обратиться, чтобы пройти дополнительное исследование.
Следующий срок УЗИ – 19-20 (+6) недель. Основная задача второго скринингового УЗИ – выявление пороков развития плода и признаков осложненного течения беременности. Главное – исключить большую часть пороков развития плода и маркеры хромосомных болезней. Если в 11-13 (+6) недель при скрининге можно увидеть несколько маркеров синдрома Дауна, то при втором исследовании – уже 22.
Если женщина находится в группе риска по возможным проблемам у плода (возраст 35 лет и более, наличие биохимических показателей хромосомных болезней – характерных изменений уровней РАРР-А и b-хорионического гонадотропина, альфа – фетопротеина и хорионического гонадотропина), рекомендуется пройти исследование раньше – в 19 недель. Если мы выявляем признаки хромосомных болезней до 20 недель, то можем исключить их наличие, применив относительно безопасную технологию, при которой риск осложнений беременности популяционно не превышает 1%. После 20-й недели рекомендуется провести хромосомный анализ – кордоцентез – взятие крови из пуповины плода. Риск осложнений после этой операции в среднем составляет 3,3%.
Третье скрининговое УЗИ проводится в 32-34 недели и является последним. Оцениваются темпы роста ребенка и его пропорции, которые изменяются в случаях, если у малыша есть проблемы со здоровьем, например, при хронической кислородной недостаточности. Проводится оценка количества околоплодных вод и состояния плаценты, в первую очередь, выявляются признаки ее преждевременного старения. Другими словами, последнее скрининговое УЗИ нужно, чтобы вовремя помочь малышу справиться с возникшими проблемами и при необходимости правильно выбрать время для бережного родоразрешения, сохранив ребенку здоровье, а иногда и жизнь.
Другая задача 4d УЗИ плода – исключение пороков развития, проявляющихся в третьем триместре. К счастью, таких пороков немного. Некоторые из них могут появиться по причине перенесенных мамой инфекций. Число пренатально диагностированных пороков возросло. Вместе с тем отношение к ним тоже очень серьезно изменилось за последнее десятилетие. Если раньше при выявлении порока развития чаще всего рекомендовалось прерывание беременности, то сегодня сперва обсуждается с детскими хирургами, ортопедами или кардиохирургами возможность коррекции того или иного порока, при необходимости исключив хромосомные болезни. Теперь благодаря 4d УЗИ плода у большинства родителей появилась уверенность в том, что их будущий ребенок может быть полноценным во всех отношениях. Отчасти благодаря этому, в Петербурге младенческая смертность ниже, чем во всей России. В Петербурге имеется система пренатальной диагностики, когда координируется работа ультразвуковых кабинетов женских консультаций и медицинских центров с медико-генетическим центром. Кроме того, ассоциация специалистов ультразвуковой диагностики в акушерстве занимается повышением профессиональной подготовки своих коллег.
Чтобы подготовиться к 3 d УЗИ, пациентке ничего особенного кроме эмоционального настроя не нужно. Желательно не опорожнять мочевой пузырь непосредственно перед исследованием, чтобы было легче осмотреть шеечный канал.
Необходимость проведения 3 d УЗИ плода непосредственно перед родами возникает очень редко. Это те случаи, когда полученная информация может повлиять на выбор тактики ведения родов, как правило, при осложненном течении беременности. Эти показания определяет лечащий доктор.
Записаться на консультацию, 3D и 4D УЗИ можно на нашем сайте или по телефону +7 (812) 600-77-77
Что такое скрининг при беременности, зачем он нужен и когда проводится?

Скрининг при беременности – это комплекс медицинских исследований, тестов и прочих диагностических процедур для предварительного вычисления женщин с высоким риском развития определенных заболеваний у неё или плода на период его вынашивания или появления осложнений при беременности/в родах.
Бояться скрининга не следует, так как даже при сомнительном результате исследований это отражает лишь вероятность патологий, а не их наличие.
Скрининг при беременности – это комплекс медицинских исследований, тестов и прочих диагностических процедур для предварительного вычисления женщин с высоким риском развития определенных заболеваний у неё или плода на период его вынашивания или появления осложнений при беременности/в родах.
Бояться скрининга не следует, так как даже при сомнительном результате исследований это отражает лишь вероятность патологий, а не их наличие.
Для чего нужен скрининг?
В большей степени пренатальная (дородовая) диагностика необходима для двух целей: спрогнозировать риски возникновения осложнений при беременности и вывить предпосылки развития пороков развития плода.
Возможные осложнения беременности, выявляемые на скринингах:
- Прекэклампсия – патологическое состояние, характеризующееся повышение артериального давления, протеинурией (наличия белка в моче), возможными отеками и поражением почек и других органов. Чаще развивается во второй половине беременности.
- Эклампсия – угрожающее жизни матери и плода состояние, для которого характерно повышение артериального давление, судороги, кома и летальный исход (матери и /или плода)
- Фетоплацентарная недостаточность (ФПН) – патологическое состояние матери (плаценты в частности), приводящее к гипоксии (недостатку кислорода) и задержке развития плода с высоким риском внутриутробной гибели плода.
- Задержка внутриутробного развития (ЗВУР) плода – патологическое состояние, при котором плод по росту и массе тела отстает от своего гестационного (предполагаемого) возраста.
- Замершая беременность – патологическое состоение, при котором плод останавливается в развитии и гибнет нас роке до 28 недель.
Врожденные пороки развития плода, регистрируемые во время скринингов:
- Анэнцефалия – полное или частичное отсутствие больших полушарий головного мозга, мягких тканей и костей свода черепа.
- Микроцефалия – выраженное уменьшение размеров черепа и головного мозга при сохранении нормальных размеров других частей тела.
- Расщелина неба («заячья губа») – разрыв/расщелина в средней части неба плода, формирующаяся из-за незаращения половин неба.
- Гидроцефалия – избыточное скопление спинномозговой жидкости в желудочках головного мозга.
- Врожденные пороки сердца – дефекты в структуре сердца и/или магистральных сосудах у плода.
- Множество синдромов: Дауна, Патау, Шерешвского-Тернера и др).
После скрининга беременных делят по группам риска возможного развития осложнений у самих женщин и их плодов. Дальнейшее ведение берменности (диагностика, лечение и родовспоможение) у каждой группы отличаются. Благодаря скрининговой системе повысилась рождаемость здоровых детей и снизилась смертность плодов во время вынашивания.
Какие бывают скрининги
Существует 5 видов скрининга во время беременности:
- Ультразвуковой;
- Биохимический;
- Иммунологический (проверка беременной на ряд инфекций, потенциально нарушающих развитие плода. К ним относится краснуха, герпес, ветряная оспа, цитомегаловирус, токсоплазмоз и др. Назначается всем при постановке на учет по поводу беременности);
- Цитогенетический (не обязателен, проводится по показаниям);
- Молекулярный (выявление редких мутаций, встречающихся с частотой не более 1%. Назначается в уникальных случаях)
Отдельно выделяют инвазивную диагностику: биопсию хориона (забор кусочка тканей наружной оболочки вокруг зародыша), амниоцентез (пункция для забора околоплодных вод), плацентоцентез (биопсия плаценты) и кордоцентез (забор пуповинной крови плода). Это сложные манипуляции, они необходимы для цитогенетического исследования при поиске хромосомных болезней. Проводится крайне редко и только после каскада других обследований с неутешительными результатами, чтобы подтвердить или исключить диагноз.
Помимо 5 видов скрининга каждые 2-4 недели беременные сдают кровь и мочу для общеклинического анализа.
Рассмотрим подробнее, зачем нужно каждое обследование.
Клинический анализ крови
Общий анализ крови (ОАК) – обязательное исследование, назначаемое при каждом обращении к терапевту (и практически ко всем другим медицинским специалистам). Данные этого обследования позволяют получить общее представление о состоянии организма пациентов.
В первой половине беременности анализ проводится 1 раз в месяц, по второй половине – каждые 2 недели.
Основные показатели ОАК:
- Гемоглобин. Главный компонент эритроцитов (красных клеток крови). Функция гемоглобина – перенос кислорода от легких к органам и тканям и выведение углекислого газа. По концентрации гемоглобина определяют наличие анемии.
- Гематокрит – соотношение клеточных элементов и жидкостной среды крови. Это показатель отражает степень выраженности анемии, показывает насколько кровь густая (повышается риск тромбозов).
- Эритроциты – красные кровяные клетки. При скрининге у беременных определяют только количество эритроцитов, без оценки их характеристик.
- Цветовой показатель. Отражает содержание гемоглобина в эритроците. По нему оценивают характер анемии и наличие дефицита железа в организме.
- Тромбоциты – форменный элемент крови, участвующий в её свертывании и фибринолизе (рассасывании тромбов).
- Лейкоциты – белые кровяные клетки, участвуют в иммунных реакциях. Их функция – защита организма от вирусов, бактерий и других чужеродных частиц. Лейкоцитоз (повышение лейкоцитов) указывает на наличие воспаления или других патологий. Однако у беременных умеренный лейкоцитоз – норма.
- Лейкоцитарная формула. Это процентное соотношение разных видов лейкоцитов в крови: нейтрофилов, эозинофилов, базофилов, лимфоцитов и моноцитов). По этой формуле можно приблизительно предположить причину патологического процесса (вирусы, бактерии, паразиты, аллергия и др.).
- Скорость оседания эритроцитов (СОЭ). Повышение этого показателя указывает на наличие воспаления или заболевания. У беременных в норме СОЭ до 2 раз выше, чем у небеременных женщин.
Клинический анализ мочи
Обследование проводится для оценки состояния почек, нагрузка на которые у женщин во время вынашивания плода возрастает в несколько раз. Назначается ежемесячно в первую половину беременности, затем 1 раз в 2 недели.
Основные показатели общего анализа мочи:
- Количество;
- Цвет;
- Прозрачность;
- Плотность (удельный вес);
- pH – это концентрация свободных ионов водорода в мочи. Она зависит от количества кислот и кислых солей в ней;
- Белок. В моче здорового человека белка практически нет;
- Глюкоза. Глюкозурия (повышение глюкозы в моче) указывает на сахарный диабет у пациента. У беременных он гестационный, то есть появляется во время беременности и проходит после родов;
- Билирубин. В норме в моче его нет, появляется при желтухах;
- Уробилиноген. Это вещество, образующееся в кишечнике из билирубина. В моче могут быть его следы, полное его отсутствие означает, что желчь не поступает в кишечник, значит, есть проблемы с печенью или желчным пузырем;
- Кетоновые тела. Образуются при расщеплении жирных кислот в печени. В норме в моче отсутствуют;
- Эритроциты (красные кровяные клетки). В норме в моче отсутствуют или встречаются единичные;
- Лейкоциты (белые кровяные клетки). Могут обнаруживаться единичные;
- Эпителий. У здоровой женщины в ОАМ эпителиальные клетки отсутствуют;
- Цилиндры – белковые и клеточные частицы. Появляются при почечной патологии;
- Бактерии. В норме их нет в моче;
- Соли. Не должны обнаруживаться.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Биохимический скрининг
Анализ крови на биохимические маркеры включает в себя несколько показателей:
- Белок и его фракции;
- Глюкоза;
- Щелочная фосфатаза;
- Липидограмма;
- АСТ, АЛТ;
- Амилаза;
- Билирубин;
- Креатинин;
- Мочевая кислота;
- Электролиты (кальций, калий, натрий, магний) и др.
Дополнительно при биохимическом скрининге выявляют другие маркеры (индикаторы):
- Особые сывороточные белки.
- Хорионический гонадотропин человека (ХГЧ) – гормон, синтезируемый эмбрионом. Этот гормон зародыш вырабатывает через 24-48 часов после оплодотворения яйцеклетки. Его концентрация постепенно увеличивается и достигает пика на 8 неделе беременности, после чего снижается до постоянной величины (5000-50000 МЕл), которая сохраняется до родов. Высокая концентрация ХГЧ при первом скрининге может указывать на патологию.
Ультразвуковой скрининг
Ультразвуковое исследование (УЗИ) – высокоинформативный и безвредный метод, с помощью которого врачи наблюдают за развитием и состоянием плода с самых ранних этапов. Беременной не требуется специальная подготовка перед процедурой.

Аппарат УЗИ экспертного класса фирмы SAMSUNG
Всего проводится три скрининговых УЗИ:
- Первый скрининг – на 10-13 неделе беременности;
- Второй скрининг – на 18-20 неделе беременности;
- Третий скрининг – на 30-34 неделе беременности;
На ультразвуковом исследовании плодное яйцо в матке видно с 3-й недели. Сердцебиение плода при УЗИ определяется уже с 4-5 недели, а двигательная активность – с 7-8 недели.
Теперь рассмотрим, что определяют в каждом обязательном скрининге, проводимом раз в триместр.
Первый скрининг
В I триместре на 10-13 неделе беременности проводится комбинированный тест. Он включает в себя:
- Общий анализ крови;
- Общий анализ мочи;
- Биохимический анализ крови (поиск биомаркеров – признаков или индикаторов осложнений беременности или врожденных пороков развития плода);
- Определение хорионического гонадотропина человека (ХГЧ);
- УЗИ матки для оценки состояния плода.
- Скрининг на преэклампсию.
Преэклампсия – это осложнение беременности, проявляющееся приступами гипертензии (повышения артериального давления выше 140/90 мм рт. ст.) и появление протеинурии (белка в моче). Чаще возникает после 20 недели беременности, но предпосылки к дальнейшему её развитию можно определить и раньше.
Скрининг на преэклампсию включает в себя:
- определение протеинурии (количества белка в моче, на преэклампсию указывает результат ≥ 300 мг в сутки)
- измерение артериального давления (на преэклампсию указывает АД ≥ 140/90 мм рт. ст.).
Чем раньше проявится преэклампсия, тем тяжелее её течение.
Первый срикнинг – наиболее важный. Он позволяет вовремя оценить риски развития осложнения беременности и пороки развития плода или задержку его развития. Большинство внутриутробных патологий (80%) уже можно обнаружить в первом триместре беременности. Большую роль в этой диагностике играет УЗИ матки и плода.
Задачи УЗИ в I триместре:
- Подтверждение маточной беременности (нахождение плодного яйца в полости матки);
- Исключение внематочной беременности;
- Определение количества плодов;
- Оценка роста плода, его жизнеспособности, изучение анатомии;
- Диагностика осложнений беременности;
- Выявление патологий половых органов женщины.
Первый семестр – самый важный. Большинство патологий возникают именно на раннем сроке беременности. Поэтому так важно вовремя становиться на учет в женскую консультацию, а в идеале стоит планировать беременность заранее, пройдя диагностику и лечение у гинеколога, эндокринолога и других специалистов.
На сроке 12 недель врач может предположить пол ребенка с вероятностью 50%.
Если после данных манипуляций обнаружился высокий риск рождения ребенка с патологией проводится повторное УЗИ. При подтверждении патологии назначается пренатальное (дородовое) кариотипирование (исследование хромосом – структур ядер клеток, где расположены ДНК).
Такой двухэтапный подход позволяет выявить более 90% случаев хромосомных патологий у плода.
Второй скрининг
Проводится на сроке 18-20 недель беременности.
Включает в себя:
- Общий анализ крови;
- Общий анализ мочи;
- Биохимический анализ крови;
- Определение ХГЧ;
- Гормональный профиль (в первую очередь эстриол – женский половой гормон, вырабатываемый плацентой во время беременности);
- УЗИ матки;
- Скрининг на преэклампсию (измерение АД, выявление протеинурии).
Задачи УЗИ в II триместре:
- Оценка роста плода (исключение задержки его развития);
- Выявление пороков развития и хромосомных патологий;
- Оценка плаценты;
- Определение количества околоплодных вод.
Кроме того, на втором скрининге врач уже точно подтверждает пол ребенка, что также важно для женщин.
Третий скрининг
Проводится на 30-34 неделе беременности.
В диагностический комплекс обычно входит:
- Общеклинический анализ крови и мочи;
- Биохимический анализ крови;
- УЗИ матки и плода;
- Допплерография – исследование сосудов плода с помощью ультразвуковой методики;
- КТГ – кардиотокография. Это изучение сердечной деятельностью плода. Назначается при рисках внутриутробной гипоксии (кислородного голодания), а с 33 недель 1 раз в 2 недели до родов всем беременным.
- Скрининг на прекэклампсию (измерение АД, выявление протеинурии).
Задачи УЗИ в III триместре:
- Проверка наличия пороков развития и задержки развития плода;
- Оценка состояния плода (двигательной активности, дыхания и кровотока);
- Определение локализации, толщины и структуры плаценты.
К 36-37 неделе плацента перестает расти, после чего остается на том же уровне или уменьшается. Состояние плаценты напрямую отражается на здоровье плода.
Заключение
Не стоит бояться или нервничать перед скринингом. Даже если результат положительный, это лишь подтверждает, что патология возможна. То есть она гипотетически может быть, а не уже есть! Дальнейшая диагностика направлена на подтверждение или исключение возможной патологии, причем второй вариант развития событий встречается в разы чаще.
Зачем нужен скрининг
Во время беременности будущим мамочкам приходится проходить много обследований (УЗИ при беременности и т.д. ) Одно из них – скрининг. Но многие мамы задаются вопросами: Зачем делать скрининг? Зачем нужен скрининг при беременности? Это исследование, проводимое ультразвуковым или биохимическим методом с целью выявления проблем или неправильного течения беременности, а также определения у ребенка патологии в развитии.
Какие бывают разновидности скрининга
- Ультразвуковой – обследование, позволяющее обнаружить отклонения в развитии ребенка,
- Биохимический – исследование, направленное на выявление в крови веществ, обладающих свойством изменяться, если есть какая-либо патология,
- Комбинированный – проведение двух обследований одновременно.
Дак зачем же нужен скрининг? Скрининг проводится для того, чтобы определить группу риска женщин, у которых беременность проходит неправильно либо возникли нарушения, и выявить у плода заболевания врожденного характера. Итоги подобного исследования значительно облегчают наблюдение беременности и процесс родов. Это дает возможность подобрать правильные процедуры и лекарства для будущих мам.
Обследования во время вынашивания ребенка делятся на три этапа
- Первый скрининг проводится в период с десяти до четырнадцати недель. УЗИ позволяет установить реальный срок беременности и удостовериться, что развитие плода протекает нормально. Дополнительно изучается плацента и околоплодные воды. Биохимический скрининг – это анализ крови, который позволяет установить наличие патологий, врожденных заболеваний, а также определить, были ли у матери болезни, последствия которых могут отразиться на здоровье малыша.
- Во втором триместре на сроке двадцать – двадцать четыре недели проводится исследование ультразвуковым методом. Оно способствует обнаружению пороков, то есть нарушений в развитии головного и спинного мозга, почек, сердца, кишечника и всех конечностей. При обнаружении какого-либо порока ставится вопрос о прерывании беременности. Биохимический анализ выполняется в шестнадцать – восемнадцать недель и дает возможность обнаружить патологии в развитии нервной трубки, определить синдромы Дауна и Эдвардса.
- Ультразвуковое обследование в третьем триместре необходимо для того, чтобы установить патологии в развитии плода. При их обнаружении существует вероятность, что после рождения ребенку потребуется хирургическое вмешательство.
Когда результаты скрининга недостоверны
Результаты скрининга не всегда могут быть достоверными в силу нескольких факторов:
- Масса будущей мамы. При лишних килограммах показания окажутся выше нормы, а при недостаточной массе тела будут низкими;
- Беременность ЭКО;
- Многоплодная беременность. В этом случае показания сильно завышены, поэтому определить риск развития патологий невозможно;
- Вредные привычки женщины;
- Неточное определение сроков беременности, вследствие чего результаты могут оказаться неправильными.
Скрининг, как правило, начинают с ультразвукового исследования, так как его показатели способствуют выявлению факторов, делающих результаты биохимии неинформативными. Например, уточненные сроки беременности, многоплодную беременность. Данные, полученные по результатам УЗИ, используются для расчета риском и в первом, и во втором триместре. Если показания УЗИ соответствуют требуемым срокам его проведения, можно делать биохимический скрининг.
Достоверно оценить все результаты обследований может только врач. Если по каким-либо причинам вас определили в группу риска, это не означает, что беременность будет прервана. В этом случае назначаются дополнительные исследования и лечение. Сегодня будущего ребенка можно вылечить внутриутробно, тогда он родится здоровым.
Кстати, если вам понадобится профилактика маммолога в Мытищах, вы можете обратиться в наш медицинский центр “Здоровье”. Лечение в рамках ОМС бесплатно!
В данной статье мы постарались ответить на важные вопросы: Зачем нужен скрининг при беременности и зачем его проводить. Надеемся, Вам была полезна данная статья.

Возможно, Вас заинтересует:




