Электронейромиография (ЭНМГ): что это такое и как делают, кому показана процедура и какой врач делает – Клиника МЕДСИ
Электронейромиография (ЭНМГ) – современный метод инструментальной диагностики, позволяющий определить сократительную способность мышц и состояние нервной системы. Обследование дает возможность обнаружения не только функциональных и органических патологий нервной системы. Диагностика проводится и в урологической, хирургической, акушерской и офтальмологической практиках. Метод обладает большим количеством показаний.
Процедура электронейромиографии заключается в воздействии низкоинтенсивных электрических импульсов и фиксации ответной реакции специальным оборудованием.
Во время нее оцениваются такие важные показатели функциональности организма пациента, как:
- Проведение нервными волокнами импульсов
- Способность мышц реагировать на сигналы от нервных окончаний
- Скорость реакции
В зависимости от подозреваемой патологии и ее симптомов назначается комплексное или локальное исследование.
Проводят такую диагностику, как:
- Электронейромиография нижних конечностей
- ЭНМГ лицевой области
- Электронейромиография верхних конечностей и др.
Как правило, обследование проводится неоднократно. Сначала метод задействуют при диагностировании патологии, а затем с его помощью контролируют эффективность терапии.
Методика проведения диагностики
ЭНМГ верхних конечностей и других частей тела проводится с помощью специального оборудования. Оно регистрирует скорость прохождения нервного импульса к тканям. Во время проводимой стимуляции у пациента могут возникать неприятные ощущения, но не боль. Дискомфорт обусловлен раздражением нерва и дальнейшим сокращением мышцы. При игольчатой диагностике электроды вводятся непосредственно в мышцы. Пациент может испытать небольшую боль на подготовительном этапе и при извлечении электродов. Это также обусловлено воздействием на нервные окончания.
Процедура обычно занимает 30-60 минут. Пациент находится в специальном кресле сидя, полусидя или лежа. Участки кожи, которые будут соприкасаться с электродами, тщательно обрабатываются антисептиком. Затем на мышечную ткань накладываются электроды. Сначала мышцы пациента расслаблены, и диагностика проводится в этом состоянии. Затем пациента просят напрячь мышцы. Это позволяет зарегистрировать импульсы другого вида.
Все полученные результаты фиксируются в компьютере. При желании их можно записать на диск или распечатать на бумаге.
Результаты обследования выдаются сразу же. Расшифровкой занимается врач.
С какой целью проводится электронейромиография?
Нормальное функционирование всего организма человека возможно только при адекватной работе нервной системы. Именно она обеспечивает наши движения и реакции на внешние раздражители. Движения и рефлексы контролируются центральной нервной системой. Если в каком-то ее звене происходят нарушения, передача импульсов от нервных волокон к мышцам замедляется. Методика ЭНМГ как раз и позволяет определить возникшие нарушения.
Современная методика является одной из самых информативных. Если проводить диагностику на ранних стадиях развития патологического процесса, можно быстро провести терапию и избавить пациента от ряда опасных осложнений, которые могут стать причиной пареза или паралича конечностей, например.
В рамках исследования специалистам удается определить такие важные характеристики нарушений, как:
- Расположения очага. Врач определяет характер патологии, является ли она системной или очаговой
- Основные причины развития патологического процесса
- Механизм развития нарушения
- Степень распространения очага патологии
- Стадия заболевания
- Степень поражения мышечного или нервного волокна
- Стадия изменения активности
Также электронейромиография ног, рук и других частей тела дает возможность повышения уровня эффективности терапии.
Способы проведения исследования
Стимуляционная электронейромиография
Суть этого метода заключается в стимуляции отдельных нервов. Электроды при таком способе проведения исследования накладываются на поверхность кожи в местах, где проходят нервы. Скорость проведения нервного импульса фиксируется компьютерной техникой. При данном способе диагностики определяется и выраженность мышечного ответа.
Проводится стимуляционная электронейромиография при:
- Поражениях периферических нервов в результате травм или перенесенного заболевания
- Нарушениях нервно-мышечной передачи (когда пациент жалуется на общую мышечную слабость или нарушения подвижности)
- Поражениях нервов. При такой патологии не наблюдается ответа на стимуляцию
Игольчатая электронейромиография
При таком способе исследования электроды вводятся непосредственно в мышцы.
Этот метод исследования актуален при:
- Поражении спинного мозга. Мышечные волокна во время диагностики хаотично сокращаются при воздействии на них электродов
- Поражениях самой мышцы. Специалист сможет быстро определить, где именно мышца не работает так, как должна
Проводятся и смешанные исследования. Они подразумевают накладывание электродов на поверхность кожи и их внедрение непосредственно в мышцы.
Выбор в пользу подходящего способа проведения диагностики осуществляет врач. Зависит выбор от возраста пациента, его общего состояния, предполагаемого диагноза, наличия сопутствующих патологий и ряда других факторов.
Медицинские показания для проведения диагностики
Электронейромиография конечностей и других частей тела проводится при подозрении на:
- Радикулит. Данная патология имеет неврологический характер и становится следствием нарушения целостности корешков спинного мозга или их сдавливания
- Онкологию. При возникновении новообразований в отделах головного и спинного мозга также ограничивается проведение нервных импульсов
- Заболевания, связанные с нарушением целостности оболочки нервного волокна
- Врожденные (в том числе наследственные) изменения в структуре нервных волокон
- Хронические заболевания соединительной ткани
- Травматические повреждения тканей
- Сахарный диабет
- Синдром сдавливания нервов сухожилиями или костями
Пройти такую диагностику, как электронейромиография (ЭНМГ), рекомендуется при:
- Онемении в конечностях
- Язвах и других образованиях на коже
- Болях во время движений
- Повышенной чувствительности на механические раздражители (прикосновения и др.)
- Деформационных изменениях суставной и костной систем
- Сниженной реакции на раздражители
- Ощущении усталости в руках или ногах
Сделать электронейромиографию ваш врач может посоветовать и в других случаях. Не отказывайтесь от современной диагностики! Помните, что она может помочь поставить точный диагноз и максимально быстро приступить к лечению обнаруженной патологии.
В каких случаях диагностика противопоказана?
ЭНМГ конечностей и других частей тела не проводится при:
- Эпилептической активности мозга, так как стимуляция может спровоцировать приступ
- Чрезмерном возбуждении нервной системы
- Некоторых заболеваниях сердечно-сосудистой системы
Здесь перечислены только абсолютные противопоказания. На самом деле, обследование не проводится и в ряде других случаев.
Обо всех противопоказаниях вам расскажет врач. Перед началом диагностики обратите внимание своего врача на перенесенные заболевания и те, которые выявлены у вас в настоящий момент. Перед ЭНМГ нижних конечностей и других частей тела сообщите о наличии кардиостимуляторов, протезов, хронических патологиях, психических и иных расстройствах. Это позволит специалисту принять правильное решение о целесообразности проведения диагностики в вашем случае.
Непосредственно перед диагностикой откажитесь от:
- Алкоголя
- Стимулирующих лекарственных препаратах
- Крепкого чая и кофе
Как правильно объяснить полученные результаты исследования?
Важно! Расшифровать все показатели, полученные во время диагностики, и правильно оценить их может только опытный специалист, обладающий необходимыми навыками и результатами. При получении результатов врач обязательно сравнивает их с нормальными, а затем оценивает степень отклонений. После этого устанавливается предварительный диагноз.
Одним из преимуществ исследования является то, что его результатом является графическое изображение. Благодаря ему все изменения нервной и мышечной активности отображаются визуально. Это упрощает интерпретацию результатов обследования. При необходимости проводятся дополнительные обследования. Они позволяют уточнить поставленный диагноз. Также дополнительные обследования назначаются в ходе терапии, для ее корректировки с целью повышения эффективности.
Для получения точных результатов ЭНМГ необходимо:
- Четко выполнять все требования врача во время диагностики
- Заранее сообщить обо всех имеющихся заболеваниях. Патологии могут повлиять на результаты
- Снять с тела все предметы, которые препятствуют прохождению электрического импульса от оборудования
- Позволить врачу правильно расположить и закрепить электроды
- Постараться максимально расслабиться тогда, когда об этом попросит врач
Преимущества проведения процедуры в МЕДСИ
- Использование цифрового оборудования экспертного класса. Для ЭНМГ используется установка Nicolet Viking Quest (США), обладающая широким спектром диагностических возможностей. Цифровая система дает возможность точной оценки функциональности нейро-мышечного аппарата
- Высокая квалификация специалистов. ЭНМГ всегда проводится опытными врачами, которые регулярно проходят обучение и стажировки в клиниках международного уровня, расширяют имеющиеся знания и навыки
- Точность и информативность результатов обследования
- Исследование в соответствии с международным протоколом
Чтобы записаться на диагностику и уточнить цену электронейромиографии, позвоните в МЕДСИ
Исследование проводимости периферических нервов и электромиография

13.11.2016
Исследование проводимости периферических нервов и электромиография
Исследование проводимости периферических нервов позволяет просто и надежно определить состояние периферических нервов. Импульс, вызванный электростимуляцией нерва, направляется по двигательным, чувствительным и смешанным нервам, и характеристики проведения импульса оцениваются с помощью записи потенциалов с мышц, либо непосредственно с нерва.
Двигательная единица состоит из одиночного нижнего двигательного нейрона и всех иннервируемых им мышечных волокон. Исследование проводимости двигательного нерва используется для оценки целостности двигательной единицы. При этом исследователь получает информацию о функционировании и структурной целостности двигательного нейрона, нерва, нервно-мышечного соединения и мышцы. Она позволяет установить локализацию, распространенность, длительность и патофизиологические особенности повреждений периферической нервной системы (ПНС). Также можно получить представления о прогнозе, эффективности лечения и степени восстановления двигательной единицы. При исследованиях двигательной проводимости записывающие электроды размещают на коже над мышцей и сухожилием, а стимулирующие электроды размещают на коже вдоль исследуемого нерва. Ответ мышцы на электростимуляцию может быть измерен путем регистрации суммарного потенциала действия мышцы (СПДМ), являющегося суммой электрических потенциалов всех мышечных волокон, которые реагируют на стимуляцию нерва. Может быть определено время, необходимое электрическому импульсу для достижения мышцы (латентность). Скорость прохождения импульса по нерву определяют путем стимуляции нерва в различных местах и определения дистанции, которую стимул преодолел.
Исследование проводимости двигательного нерва могут быть использованы в следующих целях:
- Для получения объективных доказательств поражения двигательной единицы.
- Для идентификации и определения точного места компрессии, ишемии и очаговых повреждений нервов, которые могут проявляться блокадой проведения импульса, замедлением проведения импульса в месте повреждения или патологическим проведением проксимальнее или дистальнее повреждения.
- Для определения степени распространенности поражения нервов у пациентов, у которых наблюдаются признаки поражения одиночного нерва (например, при мононевропатиях).
- Для дифференциальной диагностики периферических невропатий, миопатий и болезней нижнего двигательного нейрона (например, бокового амиотрофического склероза) у пациентов со слабостью конечностей.
- Для диагностики заболевания до его перехода в стадию развернутых клинических проявлений (например, при семейных невропатиях).
Обследование по поводу заболеваний нервно-мышечного синапса может включать ритмическую стимуляцию двигательных нервов. По мере утомления нервно-мышечного соединения при записи СПДМ, и его сравнении с полученным позднее СПДМ может наблюдаться падение амплитуды потенциала, поскольку со временем все меньше и меньше волокон способны реагировать на стимуляцию, даже если стимулировать нерв с интенсивностью, которую в норме нерв способен выдерживать длительное время.
Исследования проводимости чувствительных нервов проводятся с помощью записи потенциалов действия, при электростимуляции кожного нерва. Селективные исследования чувствительных нервов могут быть выполнены при стимуляции нервов, имеющих только чувствительный компонент (например, икроножного нерва), или, в качестве альтернативы, при селективной стимуляции чувствительного компонента смешанного нерва. Последнее, может быть сделано путем анатомической изоляции чувствительного компонента (например, стимуляция пальцев руки и запись над смешанным нервом в области запястья или локтя) или стимуляции смешанного нерва и записи над пальцами, в области которых расположены преимущественно чувствительные аксоны.
Исследования проводимости чувствительных нервов могут представлять ценность в следующих случаях:
- При системных заболеваниях, протекающих с поражением чувствительных нервов— для определения разновидности вовлеченных в патологический процесс чувствительных нервов (например, тонкие волокна, проводящие болевые и температурные ощущения, или толстые волокна, ответственные за проприоцептивную чувствительность); для установления того, какая часть периферического нерва поражена в большей степени — аксон или миелиновая оболочка; для получения объективных доказательств поражения чувствительного нерва.
- При очаговых невропатиях — для определения места повреждения или блокады, особенно при изолированном поражении чувствительных нервов.
- Для подтверждения или количественной оценки нарушений, если расстройства чувствительности возникают при периферической невропатии раньше, чем двигательные изменения или до появления объективных клинических признаков.
- Для установления локализации повреждения (проксимальнее или дистальнее) по отношению к ганглию заднего корешка (например, при дифференциальной диагностике повреждения плечевого сплетения и повреждения корешков).
Электромиографию (ЭМГ) обычно выполняют вместе с исследованиями проводимости нервов, получая при этом дополнительную информацию. Игольчатый электрод вводят в исследуемую мышцу и регистрируют потенциалы действия, генерируемые группами мышечных волокон (потенциалы действия двигательной единицы, или ПДДЕ). Исследуют мышцы в покое, в состоянии слабого сокращения и в состоянии сильного сокращения. В норме в состоянии покоя активность мышц не регистрируется. При активно протекающей невропатии, при тяжелых или воспалительных миопатиях могут регистрироваться спонтанные потенциалы действия с одиночных мышечных волокон (фибрилляционные потенциалы). При некоторых неврогенных процессах (особенно это характерно для болезни двигательного нейрона) могут наблюдаться спонтанные сокращения групп мышечных волокон (фасцикуляционные потенциалы). Характерные изменения ПДДЕ могут наблюдаться при патологии нервов и мышц. При заболевании периферических нервов амплитуда, продолжительность и степень полифазности ПДДЕ часто увеличены, а восстановление затруднено, в то время как при миопатиях амплитуда и продолжительность ПДЕ могут быть снижены, полифазность увеличена, восстановление ускорено. Потенциалы действия единичного мышечного волокна могут быть исследованы с помощью технически более сложного метода — электромиографии одиночного мышечного волокна.
В целом, электромиография и исследования нервной проводимости используются для обследования и уточнения диагноза у пациентов с болезнью двигательного нейрона (например, при боковом амиотрофическом склерозе), патологическими процессами, протекающими с поражением сплетений или нервных корешков, компрессионными невропатиями, периферическими полиневропатиями, заболеваниями нервно-мышечного синапса (например, myasthenia gravis), а также с заболеваниями мышц. Поскольку исследование требует введения игольчатых электродов в мышцы и применения электрических разрядов, для пациента оно сопряжено с определенными неудобствами. При соблюдении техники безопасности исследование не представляет опасности; ограничить проведение ЭМГ может склонность пациента к кровотечениям.
ЭМГ и определение скорости распространения возбуждения (СРВ) по нервному волокну при различных заболеваниях
1. ЭМГ и исследование СРВ важны при обследовании и электрофизиологической диагностике болезней двигательного нейрона (например, бокового амиотрофического склероза). В целом, исследования проводимости периферических нервов дают нормальные результаты, кроме, вероятно, некоторого снижения амплитуд ПДЕ (поскольку заболевание исключительно двигательного характера, результаты исследования чувствительности патологии не выявляют). С помощью игольчатой ЭМГ можно обнаружить признаки диффузного повреждения клеток переднего рога, в том числе патологическую спонтанную активность (фибрилляции и фасцикуляции), патологические параметры (увеличение амплитуды, расширение, полифазность) и замедление восстановления ПДЕ. Часто данные ЭМГ свидетельствуют об активном патологическом процессе даже при отсутствии клинических проявлений заболевания или минимальных проявлениях. С помощью игольчатой ЭМГ можно получить также информацию о прогнозе заболевания; ЭМГ может помочь диагностировать другие заболевания клеток переднего рога, такие как постполиомиелитический синдром и спинальная мышечная атрофия.
2. Термин радикулопатии объединяет различные симптомы и признаки, возникающие в результате преходящего или стойкого повреждения нерва при его выходе из спинного мозга на уровне межпозвоночных отверстий. Результаты исследований проводимости обычно в норме. ЭМГ выявляет признаки неврогенных изменений (например, фибрилляции и изменения ПДЕ) в мышцах, иннервируемых определенным корешком, тогда как мышцы, иннервируемые не вовлеченными в патологический процесс корешками, интактны. Характер неврологических изменений зависит от степени тяжести процесса, длительности заболевания и степени восстановления (реиннервации).
В клинической практике ЭМГ может быть полезна в следующих ситуациях:
- ЭМГ используется для подтверждения повреждения корешка и определения уровня поражения. Следует заметить, что патологические изменения по результатам ЭМГ наблюдались лишь примерно у 90 % пациентов с шейной или пояснично-крестцовой радикулопатиями, обнаруженных при оперативном вмешательстве. Таким образом, нормальные результаты ЭМГ не исключают наличия радикулопатии.
- ЭМГ позволяет уточнить вовлечение конкретных корешков.
- ЭМГ используют для выявления активной денервации (определяется по наличию фибриллярных потенциалов).
- С помощью ЭМГ можно определить время, прошедшее с момента возникновения радикулопатии (острая, подострая, хроническая или длительно существующая).
- ЭМГ может предоставить определенную информацию о степени выраженности радикулопатии.
- При ЭМГ можно обнаружить другую патологию, способную объяснить существование имеющихся у пациентов симптомов.
- ЭМГ может помочь определить, имеют ли обнаруженные при МРТ или миелографии изменения какое-либо физиологическое значение.
- Помощью ЭМГ и ЭНМГ можно диагностировать плечевые и пояснично-кресцовые плексопатии и компрессионные нейропатии, а также определить уровень поражения при этих заболеваниях.
3. ЭМГ и ЭНМГ часто назначают при периферических полинейропатиях. Электрофизиологические характеристики невропатий используют в качестве дополнительной информации для уточнения природы заболевания, что позволяет сузить круг дифференциально-диагностического поиска. Результаты ЭМГ/ ЭНМГ позволяют оценить степень заинтересованности двигательных и чувствительных нервов; определить, является ли поражение главным образом результатом повреждения миелиновой оболочки или аксона; указать, является повреждение очаговым или диффузным; определить, распространяется процесс дистальнее или проксимальное; предоставить информацию о степени тяжести и длительности существования патологического процесса. Может наблюдаться увеличение дистальных чувствительных и двигательных латентностей, замедление скорости проведения, патология чувствительных ответов и ПДДЕ и «неврогенные» ЭМГ – изменения. Патологические результаты исследований подтверждают наличие невропатий, но следует заметить, что при невропатиях с поражением тонких чувствительных волокон (проводящих болевую и температурную чувствительность) результаты исследований часто нормальны. С помощью ЭМГ/ ЭНМГ можно дифференцировать генерализованную сенсомоторную периферическую полинейропатию от множественных мононейропатий в местах частой компрессии (например, невропатий срединного и локтевого нервов в области запястья).
По электрофизиологическим характеристикам периферические полинейропатии могут быть разделены на следующие категории:
- Демиелинизирующие смешанные сенсомоторные невропатии, в том числе некоторые наследственные невропатии,
- Сегментарные демиелинизирующие сенсомоторные полинейропатии, в том числе воспалительные невропатии (например, синдром Гиен-Барре) и невропатии, ассоциированные с гаммапатиями, гипотиреозом, злокачественной опухолью или лимфомой, СПИДом, болезнью Лайма и воздействием определенных токсинов.
- Аксональные моторно-сенсорные полинейропатии, включая порфирию, некоторые наследственные невропатии, лимфоматозные невропатии и некоторые токсические невропатии.
- Аксональные сенсорные нейронопатии или нейропатии, включая первичный амилоидоз, синдром Шегрена, паранеопластические нейропатии, а также нейропатии, вызванные приемом лекарственных препаратов и дефицитом витамина В12.
- Смешанные аксональные сенсомоторные полинейропатии, в том числе нейропатии при уремии и сахарном диабете.
- Аксональные сенсомоторные полинейропатии, в том числе нейропатии, вызванные дефицитом определенных питательных веществ, приемом алкоголя, связанные с саркоидозом, заболеваниями соединительной ткани, воздействием токсинов, тяжелых металлов и лекарственных препаратов.
4. Заболевания нервно-мышечного синапса могут быть диагностированы с помощью ритмической стимуляции. Ритмическая стимуляция двигательных нервов применяется, в основном, для диагностики миастении. Для этой патологии характерно прогрессивное снижение амплитуды ответа на несколько первых раздражающих стимулов, получаемое при стимуляции с частотой 3 стимула в секунду. Уточнить характер заболевания можно по изменению ответа на стимуляцию после непродолжительного сокращения мышцы. У некоторых пациентов с миастенией при нормальных результатах стимуляции диагноз может быть установлен с помощью ЭМГ единичного мышечного волокна. При миастеническом синдроме Итона-Ламберта значительно уменьшена амплитуда ответа находящейся в покое мышцы, вызванного единичной максимальной стимуляцией нерва. Дальнейшее уменьшение амплитуды может наблюдаться при ритмической низкочастотной стимуляции, но значительное улучшение (увеличение ПДДЕ) наблюдается во время высокочастотной стимуляции. При других заболеваниях, таких как боковой амиотрофический склероз, иногда может наблюдаться необычная утомляемость периферической нервно-мышечной системы, но это патологическое изменение не представляет большой диагностической ценности.
5. У пациентов с миопатиями, электродиагностические исследования демонстрируют широкий спектр отклонений. Основные параметры ЭНМГ в норме, за исключением иногда наблюдающегося снижения амплитуды моторных ответов. При ЭМГ могут регистрироваться фибриллярные потенциалы при тяжелых миопатиях или воспалительных миопатиях (например, полимиозите). «Миопатический» ПДЕ характеризуется снижением амплитуды и продолжи¬тельности с увеличением полифазии и быстрым восстановлением вне зависимости от степе¬ни сокращения мышцы. Одной ЭМГ обычно недостаточно для диагностики заболевания, но результаты ЭМГ могут быть использованы для отнесения патологии к определенной группе мышечных нарушений. Токсические и эндокринные миопатии могут не сопровождаться патологическими отклонениями на ЭМГ, или эти отклонения оказываются весьма незначительными.
Электромиография и исследования скорости проведения импульса по нерву
Специалисты, работающие в клинических нейрофизиологических лабораториях, преимущественно имеют дело с двумя группами вопросов: оценкой функционального состояния периферической нервной системы (ПНС) и оценкой состояния коры головного мозга. Для оценки состояния ПНС применяют методы исследования нервной проводимости (ИНП). При этом исследуемый нерв стимулируют электрическим током с одновременной регистрацией электрических волн, которые нерв генерирует в ответ на раздражение. Второй метод оценки состояния ПНС — электромиография (ЭМГ), при которой в исследуемых мышцах регистрируют волны, возникающие при их произвольном сокращении. Комплекс методов ИНП и ЭМГ называют электродиагностическим обследованием.
При подозрении на поражение ПНС после клинического осмотра проводят исследование нервной проводимости (ИНП). С помощью электрической стимуляции нерва и последующей регистрации деполяризации связанного с этим нервом мышечного волокна можно определить, поражает ли заболевание нерв, нервно-мышечный синапс или саму мышцу. ИНП также позволяет установить, является ли заболевание фокальным или диффузным, повреждает чувствительные и/или двигательные аксоны, поражает миелиновую оболочку или сам аксон.
а) Исследование проведения по нервам верхней конечности. Основной нерв верхней конечности, исследование проводимости которого позволяет выявить наличие фокального (в отличие от генерализованного) поражения периферической нервно-мышечной системы,— срединный нерв. Срединный нерв — одновременно двигательный и чувствительный — обладает тремя основными преимуществами в плане проведения электрофизиологической диагностики.
1. В области локтевого сустава и запястья он расположен близко к поверхности, поэтому технически просто проводить стимуляцию нерва и выполнять регистрацию его реакции.
2. Срединный нерв иннервирует короткую мышцу, отводящую большой палец кисти, которая хорошо подходит для проведения поверхностной и игольчатой ЭМГ (двигательное ИНП).
3. При проведении чувствительного ИНП с указательного пальца можно регистрировать антидромные потенциалы действия, возникающие после стимуляции срединного нерва в области локтя или запястья. [«Антидромный» обозначает «идущий против» нормального (онтодромного) направления нервных импульсов.]
1. Проведение по двигательным нервам:
– Стимуляция. Обычный стимулирующий электрод имеет катод и анод в форме двух тупых штырей, которые прикладывают к поверхности кожи над нервом. На рисунке ниже изображен электрод, размещенный над срединным нервом у запястья (сразу латеральнее сухожилия длинной ладонной мышцы). Для того чтобы анод не заблокировал проведение нервного импульса, катод должен быть расположен к месту регистрации ближе, чем анод. Когда между катодом и анодом возникает электрический ток достаточной силы, изменение трансмембранного тока ионов вызывает появление нервного импульса, который распространяется по нерву в обоих направлениях. Сначала деполяризация возникает на крупных миелинизированных нервных волокнах, расположенных вблизи катода; к ним относят Аα-аксоны мотонейронов переднего рога спинного мозга. Обычно стимул в 20-40 mА продолжительностью 0,1 мс достаточен для возбуждения всех двигательных единиц короткой мышцы, отводящей большой палец.
– Регистрация. Активный поверхностный датчик, имеющий в нашем случае форму диска, устанавливают к двигательной точке. Это место, расположенное в центре исследуемой мышцы, имеет наибольшую концентрацию двигательных концевых пластинок. Второй, референтный электрод устанавливают на нейтральную область на некотором удалении от первого электрода. Для записи разницы потенциалов между этими двумя электродами используют усилитель, который также увеличивает выраженность вызванной двигательной реакции мышцы. Система настроена таким образом, что при регистрации активным электродом отрицательного значения кривая на мониторе отклоняется вверх.
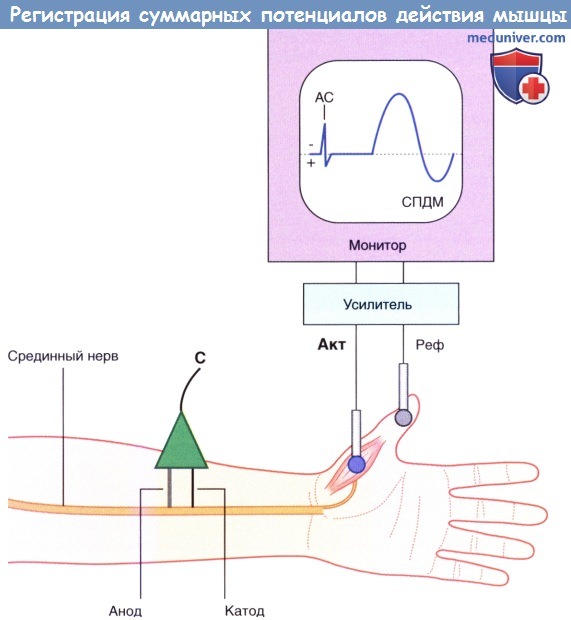
Базовая установка для регистрации СПДМ. АС — артефакт стимуляции.
Стимулирующий электрод (С) расположен над срединным нервом.
Активный электрод (Акт) расположен над короткой мышцей, отводящей большой палец.
Референтный электрод (Реф) установлен дистальнее.
При подаче слабого стимула на мониторе будет отображаться только плоская линия, которая иногда прерывается стимуляционными артефактами. При увеличении интенсивности стимула появляются небольшие суммарные потенциалы действия мышцы (СПДМ). Они возникают за счет активации крупных миелинизированных аксонов, расположенных вблизи стимулирующего электрода. Волна деполяризации, передающаяся по аксону, приводит к деполяризации всех мышц, которые иннервирует этот аксон. В двигательных единицах внутренних мышц руки, в том числе в короткой мышце, отводящей большой палец, один мотонейрон иннервирует 200-300 мышечных волокон. Для крупных мышц, которые не совершают точных мелких движений (например, дельтовидная, икроножная), минимальное отклонение кривой на мониторе будет в несколько раз больше. Это связано с двумя факторами: соотношение мотонейронов к двигательным волокнам составляет примерно 1:1000, а их крупные мышечные волокна генерируют потенциалы действия большей амплитуды.
Следует еще раз подчеркнуть, что кривая, возникающая на мониторе, не отображает сокращения мышц, а представляет результат внеклеточного потенциала, который возникает за счет деполяризации мембран мышечных клеток и передается через подкожные ткани и кожу. Несмотря на это, при большинстве мышечных заболеваний патологический процесс также будет нарушать процесс деполяризации клеточной мембраны, что приведет к появлению аномалий на кривой.
При повышении вольтажа происходит возбуждение дополнительных двигательных единиц. Это происходит до тех пор, пока все двигательные единицы не будут активироваться одним импульсом. Такой стимул называют максимальным. Для точности окончательный стимул обычно делают супрамаксималъным, т.е. на 5-10 % превышающим максимальный. Окончательная наблюдаемая волна и представляет собой СПДМ — сумму потенциалов действия отдельных мышечных волокон.
Результат измерения конечного СПДМ изображен на рисунке ниже. К измеряемым параметрам относят латентность (временной интервал) между временем подачи стимула и началом деполяризации, амплитуду и длительность отрицательной фазы волны. (Появление последней, положительной фазы, обусловлено движением ионов внутрь клетки во время общей реполяризации мышечных волокон.)
– Скорость проведения двигательных нервов. Для измерения скорости проведения двигательного нерва (СПДН), например срединного, требуется достаточно простое оборудование. Сначала стимул на нерв подают в области запястья (С1). После этого регистрируют и сохраняют скорость проведения «запястье-мышца». Далее стимулятор размещают над нервом в области локтевой ямки и регистрируют скорость «локоть-мышца». Поскольку скорость служит производным расстояния от времени, скорость проведения от локтя до мышцы определяют путем вычитания одного значения из другого, как это показано в нашем примере.
– Повторное измерение. Целесообразно повторно измерить СПДН, но уже с другого нерва. Обычно для повторного измерения используют локтевой нерв. Точка С1 расположена на запястье сразу латеральнее локтевого сгибателя запястья, а С2 — на уровне выхода нерва у медиального надмыщелка. Активный электрод устанавливают над мышцами гипотенара у медиального края ладони.
Суммация СПДМ. Двигательные единицы представлены перекрещивающимися парами мышечных волокон.
При легкой (1), средней (2) и максимальной (3) стимуляции на экране возникают волны все большей амплитуды, хотя они и являются разными с точки зрения физиологии феноменами. Обычное измерение СПДМ Расчет скорости проведения двигательного нерва (СПДН). Нерв стимулируют дважды: С1—первый стимул, С2 — второй стимул.
Двунаправленными стрелками отмечены два измерения длины.
Исходное значение времени не представлено. Внизу показан пример расчета нормальной скорости проведения.
2. Проведение по чувствительным нервам. Для измерения скорости проведения чувствительных нервов (СПЧН) также удобнее всего использовать срединный нерв. Точно также при стимуляции происходит возбуждение крупных миелинизированных нервных волокон, места и характер стимуляции в локтевой ямке и у запястья остаются прежними. Однако в данном случае избирательно записывают антидромные потенциалы кожных чувствительных волокон, в частности пальцевых ветвей срединного нерва, идущих к коже указательного пальца. Для этого на указательный палец надевают активное записывающее устройство в форме кольца.
Миелинизированные нервные волокна, информацию с которых регистрирует кольцевое устройство, иннервируют высокочувствительную кожу подушечки пальца, обеспечивая тонкую дискриминационную чувствительность. Эти нервные волокна описаны в отдельной статье на сайте. Самые крупные из них иннервируют тельца Мейсснера и Пачини, а также комплексы клетки Меркеля с нервной терминалью. Скорость проведения по ним составляет 60-100 м/с. Скорость проведения по самым тонким волокнам, отвечающим за механическую ноцицепцию, составляет 10-30 м/с (обычно эти нервы не вовлечены при измерении СПЧН). Подобная вариабельность резко контрастирует с тем, что аксоны нервных волокон, иннервирующих мелкие двигательные единицы отводящей мышцы, относительно одинаковы по размеру. Они проводят нервный импульс со скоростью 45-55 м/с. Вследствие этого при постепенном увеличении расстояния от места регистрации до места стимуляции нерва в норме форма волны будет изменяться. На рис. 12.5 звездочками отмечена разница в форме волн при измерении дистальных и проксимальных суммарных чувствительных потенциалов действия (СЧПД). Необходимо учитывать два фактора.
1. Физиологическая временная дисперсия. Подобно тому, как во время гонки расстояние между бегунами прогрессивно увеличивается, наиболее быстрый проводник импульса выходит вперед, а самый медленный остается позади. Из-за этого при увеличении расстояния измерения кривая СЧПД удлиняется. Данное явление и называют временной дисперсией (рассеивание во времени).
2. Отмена фазы. Более поздняя форма волны также уплощена. Частично это связано с тем, что положительные и отрицательные фазы близлежащих волн сглаживают друг друга. Следует отметить, что отмена фазы не является физиологическим феноменом: «захватывающее устройство», надетое на указательный палец вблизи «финишной черты», самостоятельно на волны не влияет. При увеличении расстояния между отдельными потенциалами действия результат их суммации будет становиться все меньше. Несмотря на то, что подобный процесс физиологической временной дисперсии, ведущий к появлению феномена отмены фазы, наблюдают при измерении СПДМ, в норме он возникает далеко не всегда. Это происходит вследствие меньшей вариабельности скорости проведения отдельных аксонов и характеристик двигательных волн (времени и амплитуды). Наличие временной дисперсии — патологический признак, указывающий на возможное демиелинизирующее заболевание.
– Скорость проведения чувствительных нервов. Основные режимы и принципы измерения остаются теми же, что и при исследовании суммарных потенциалов действия мышцы (СПДМ). На рисунке ниже изображен пример, на котором показан феномен отмены фазы при наличии физиологической временной дисперсии.
– Повторное измерение. Обычно проводят с локтевым нервом. Как и ранее, нерв стимулируют у запястья и у локтевой ямки, кольцо надевают на мизинец.
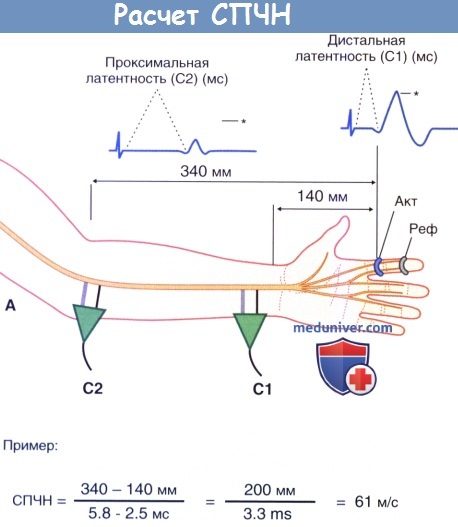
Расчет скорости проведения чувствительных нервов (СПЧН). Представлены пальцевые ветви срединного нерва. Основные принципы расчета те же, что и в случае скорости проведения двигательного нерва (СПДН).
б) Проведение по нервам нижней конечности:
1. Проведение по двигательным нервам. При исследовании СПДМ на нижней конечности чаще всего используют глубокий малоберцовый нерв, регистрацию осуществляют с короткого разгибателя пальцев на подошвенной поверхности стопы. Сначала глубокий малоберцовый нерв стимулируют на передней поверхности лодыжки, а затем на уровне шейки малоберцовой кости. Иногда регистрацию осуществляют также с передней большеберцовой мышцы; в этом случае общий малоберцовый нерв сначала стимулируют у шейки малоберцовой кости, а затем у латерального края подколенной ямки вблизи сухожилия двуглавой мышцы бедра.
Повторное исследование СПДМ проводят со стимуляцией большеберцового нерва, запись осуществляют с мышцы, приводящей большой палец, расположенной у медиального края стопы.
2. Проведение по чувствительным нервам. Для исследования СЧПД используют икроножный нерв. Он начинается от большеберцового нерва и получает ветвь от общего малоберцового нерва; данный нерв иннервирует кожу вдоль латерального края стопы. Запись осуществляют с кожи, расположенной немного ниже латеральной лодыжки, далее нерв антидромно стимулируют в точках, показанных на рисунке ниже.
в) Поражение нервных корешков. Поражение нервных корешков называют радикулопатией (от лат. radix— «корень»). Радикулопатии могут локализоваться:
• на уровне шеи, где корешки спинномозговых нервов С6 и С7 предрасположены к сдавливанию остеофитами, возникающими при шейном спондилезе;
• на уровне поясницы, где корешки спинномозгового нерва S1 могут сдавливаться при пролапсе межпозвоночного диска L5/S1;
• радикулопатия может быть компонентом генерализованной периферической нейропатии.
Н-рефлекс. Поскольку корешки спинномозговых нервов залегают глубоко, оценить проводимость по ним можно лишь косвенно за счет активации сенсомоторных чувствительных дуг соответствующего уровня. Стандартный тест, названный в честь Hoffman, который впервые его описал, называют Н-ответом или Н-рефлексом. Его часто используют для оценки общей скорости проведения по рефлекторной дуге S1; оценивают те же самые нейроны, которые клинически исследуют путем ахиллова рефлекса. Большеберцовый нерв стимулируют длительным током минимальной силы, достаточной для сокращения мышцы. Цель исследования — возбуждение самых крупных афферентных миелинизированных волокон (предпочтительно длительными стимулами), преимущественно тех, которые иннервируют аннулоспиральные окончания мышечных веретен. За счет этого активируется моносинаптический рефлекс с минимальной латентностью, происходит сокращение трехглавой мышцы голени (икроножной/камбаловидной). Минимальная латентность оказывается достаточно долгой — до 35 мс в зависимости от роста пациента, поскольку сегмент S1 спинного мозга расположен за телом позвонка L1; за счет этого нервный импульс должен пройти путь порядка 130-150 см вниз и вверх. При последовательном повышении силы тока возникает точка, в которой появляются М-волны. М-волны возникают благодаря прямой ортодром-ной активации двигательных концевых пластинок. Антидромное проведение обусловливает постепенное затухание потенциалов действия, нисходящих по эфферентному звену Н-рефлекса.
На верхней конечности проведение по нервным корешкам нерва С6 можно исследовать за счет стимуляции срединного нерва и регистрации сокращений лучевого сгибателя запястья. Корешок С7 можно исследовать путем стимуляции заднего кожного нерва предплечья и регистрации сокращений трехглавой мышцы плеча.
Положение датчика и усилителя при измерении скорости проведения двигательного нерва (СПДН) малоберцового нерва. (А) Положение датчика и стимулятора при измерении скорости проведения чувствительного нерва (СПЧН) с большеберцового нерва.
(Б) Положение электродов при записи антидромной скорости проведения чувствительного нерва (СПЧН) с икроножного нерва. Анатомические предпосылки появления Н- и М-волн.
(А) Появление Н-волны опосредованно моносинаптической рефлекторной дугой, как показано на рисунке.
(Б) Запись СПДМ с S1 сегмента рефлекторной дуги Ахиллова рефлекса. Стимулирующий электрод расположен над большеберцовым нервом; записывающий электрод расположен над трехглавой мышцей.
Оба звена рефлекторной дуги образованы большеберцовой ветвью седалищного нерва.
(В) При повышении силы тока происходит непосредственная активация аксонов, иннервирующих мышцу, из-за чего возникают коротколатентные М-волны.
(Г) Обратите внимание, что по мере увеличение интенсивности стимула Н-волна постепенно исчезает (от кривой 1 до кривой 3) вследствие того,
что ортодромные двигательные импульсы из (А) подавляются антидромными импульсами катода, которые представлены в (В) пунктирной линией.
Электронейромиография (ЭНМГ)
Электронейромиография (ЭНМГ) – комплекс различных методов для диагностики функций мышечной и периферической нервной систем (мышцы, нерв, корешок, сплетение, мотонейрон).
ЭНМГ в зависимости от ситуации может включать методики поверхностной электромиографии, стимуляционной и (или) игольчатой электромиографии. При помощи электрических импульсов, дозированно подаваемых врачом во время исследования, определяется уровень, характер и степень нарушения.
Показания к обследованию определяются лечащим врачом ( неврологом, ортопедом , эндокринологом, семейным врачом и др.) для уточнения диагноза, определения тактики лечения, прогноза и динамики заболевания.
Проведение ЭНМГ включает:
- беседу и осмотр;
- аппаратную оценку функции двигательных и чувствительных нервов;
- выявление степени и объема вовлечения в патологический процесс мышечной ткани при помощи игольчатого электрода;
- анализ полученной информации и написание заключения. Заключение выдаётся на руки пациенту в день исследования.
Длительность ЭНМГ-диагностики индивидуальна и зависит от диагноза (в среднем – около 60 минут). Алгоритм исследования строится индивидуально для каждого пациента (в зависимости от диагноза, возраста, общего состояния и т.д.) и определяется уже непосредственно врачом.

ИНФОРМАЦИЯ ДЛЯ ВРАЧЕЙ
Показания к ЭНМГ:
- Травмы, воспаление, токсические, сосудистые и другие поражения периферических нервов, корешков, сплетений и спинного мозга (моно- и полинейропатии, радикулопатии, плексопатии и миелопатии). Туннельные синдромы.
- Энурез и энкопрез.
- Невропатия лицевого и тройничного нерва.
- Травмы, воспаление, токсические, сосудистые и другие поражения мышц (полимиозит, фибромиалгия, миофасциальные болевые синдромы; митохондриальные энцефаломиопатии; эндокринные и наследственные миопатии (миодистрофии).
- Невральные (Шарко-Мари и др.) и спинальные амиотрофии (Верднига-Гоффманна и др).
- Сирингомиелия. Боковой амиотрофический склероз (БАС). Рассеянный склероз.
- Церебральный и спинальный микроинсульт.
- Закрытая черепно-мозговая травма: сотрясение и ушиб головного мозга
- Острые вялые парезы и спинальные травмы у детей различного возраста. Остаточные явления полиомиелита.
- ДЦП и последствия перинатального поражения ЦНС
- Миастения и миастенические синдромы. Миотонические расстройства.
- Неврологические проявления при остеохондрозе и другой костно-суставной патологии: радикулярные проявления, парализующий ишиас.
- Паркинсонический синдром, гиперкинезы.
- Врожденные пороки развития костно-мышечной системы, сколиоз, врожденная и рецидивирующая косолапость.
- Травмы конечностей, суставов, позвоночника.
- Симуляция и агравация
Общие представления о методиках, входящих в состав ЭНМГ исследования.
Поверхностная ЭМГ, проводится с помощью одноразовых накожных электродов, которые отводят так называемую суммарную ЭМГ, образующуюся в результате интерференционных колебаний потенциала многих двигательных единиц, находящихся в области отведения.
Она отражает процесс возбуждения мышцы как целого.
Этот вид исследования абсолютно безболезненный. Поэтому, логично именно с него начинать обследование. Тем более, что это позволит оценить активность в разных группах мышц и определиться с выбором локализации для следующих методик.
Но, у данного метода есть два существенных ограничения:
- обследованию подлежат только поверхностно расположенные мышцы, т.е. те на которые можно поставить или приклеить электрод! Должен быть доступ к этим мышцам и возможность к их сокращению!
- Пациент должен осознанно контактировать с нейрофизиологом! т.е. адекватно стараться в ответ на просьбу нейрофизиолога напрячь или расслабить конкретную мышцу, удерживать напряжение или максимальное расслабление.
Вы понимаете, что договориться с грудным ребенком о дозированном напряжении одной мышцы практически невозможно.
Так же, как невозможно изолированно оценить сокращение мышц второго слоя или мелких мышц входящих в общий мышечный массив.
Поэтому, обычно для исследования выбираются хорошо контурируемые мышцы и пациенты по возрасту старше 4 лет. Но бывают исключения.
Стимуляционная ЭНМГ – это исследование проводимое поверхностными одноразовыми (или многоразовыми) электродами, регистрирующее колебания в мышце или нерве при искусственной стимуляции нерва.
В состав нее входит целый комплекс методик:
- оценка моторной проводимости
- оценка сенсорной проводимости
- оценка проксимальной моторной проводимости
- оценка нервно-мышечной передачи
- оценка рефлекторной активности
Этот вид исследования чувствителен, а иногда и болезнен для пациента, так как связан со стимуляцией электрическим током. Пациента обязательно необходимо предупредить об этом, чтобы ощущения во время исследования не были для него неожиданными.
Здесь также есть свои ограничения:
- должен быть доступ к месту проекции нерва для стимуляции
- должен быть доступ к мышце, иннервируемой данным нервом, для регистрации ответа
Таким образом, если перед нами пациент с наложенной повязкой (или гипс, или аппарат) в зоне исследования, скорей всего придется ждать до момента ее снятия.
Но, есть и преимущества, нам не важен возраст и контакт с пациентом. Но может быть маленького пациента придется несколько придержать, во время чувствительной стимуляции.
Игольчатая (локальная) ЭМГ, проводится с помощью игольчатых электродов, имеющих малую площадь соприкосновения с тканями и, вследствии этого, улавливающих колебания потенциала в отдельных мышечных волокнах или в группе мышечных волокон, иннервируемых одним мотонейроном. Этот метод позволяет исследовать структуру и функцию двигательных единиц мышцы. Метод особенно важен при диагностики врожденной или приобретенной миопатии, при поражении мотонейрона и оценки стадийности денервационно-реиннервационного процесса.
Игольчатая ЭМГ также чувствительный метод, как любая инъекция. Самым чувствительным моментом является прокол кожи и апоневроза. В процессе исследования иглу приходится перемещать в мышце, что также ощущается пациентом. Чаще всего в процессе одного исследования затрагиваются 4-6 мышц.
В этом методе тоже есть ряд ограничений. Мышца должна быть хорошо узнаваема. Т.е. мы можем уколоть и второй мышечный слой, но нейрофизиолог должен четко знать проекцию данной мышцы.
Выбор мышцы должен быть безопасен, рядом не должны проходить крупные сосудистые пучки. И желателен контакт с пациентом.
В ряде случаев для игольчатой ЭМГ важен временной фактор. Так при травматическом повреждении нерва логично проводить первое исследование через 2-4 недели после травмы, а повторное через 2-3 месяца после травмы, и еще раз через 2-3 месяца.
Если пациент оказывается на исследовании в первую неделю, или, как часто бывает, на следующий день после травмы – информации будет минимум, а в дальнейшем она может значительно измениться. Здесь все очень логично, необходимо время, чтобы в топически иннервируемых мышцах отразились характерные изменения, возникающие при травме нерва.
ИНФОРМАЦИЯ ДЛЯ АДМИНИСТРАТОРОВ
Разница между ЭНМГ и ЭМГ.
Формально, термин “электронейромиография” означает исследование проведения импульса по нервному волокну, а “электромиография” – это регистрация электрической активности, возникающей в мышце, в результате ее сокращения.
Однако на практике современный алгоритм исследования практически не предусматривает выполнения ЭМГ изолированно – без исследования скорости проведения импульса по нервному волокну.
Поэтому, когда когда в назначении врача написано ЭМГ, можно смело записывать пациента на ЭНМГ, несмотря на отсутствие буквы «Н» в направлении.
Информация о проведении процедуры:
- первичная запись по умолчанию длительностью 60мин, если иного не обговорено отдельно
- исследование может быть чувствительным или даже болезненным, о чем можно заранее предупредить пациента; неприятные ощущения могут возникать только во время выполнения процедуры, никаких следов процедура не оставляет
- процедура требует оформления отдельного информированного согласия
- если процедура проводится детям, то можно взять с собой какие-либо игрушки или игры
- может быть придется во время выполнения процедуры подержать ребенка
- если процедура назначена сторонним врачом, не клиники Скандинавия, то требуется предоставление медицинской документации (консультация врача с направлением, назначением или рекомендацией проведения ЭНМГ)
Противопоказания:
- наличие имплантированных электронных устройств (кардиостимулятор, нейростимуляторы и др.) – процедура может быть выполнена после консультации нейрофизиолога
- высокое артериальное давление в день проведения процедуры
- лихорадка, острое инфекционное заболевание
- трофические кожные изменения в зоне проведения исследования
- гипсовая или другая неснимаемая повязка в зоне проведения исследования
- частично – наличие металлоконструкций в зоне проведения исследования
- с осторожностью при беременности
При курсовом приеме мышечно-активных препаратов (миорелаксанты, ботулинотерапия, антихолинэстеразные средства) – с осторожностью, лучше временно прекратить прием препаратов за один день перед исследованием.
Что такое ЭМГ/ЭНМГ?
Электронейромиография (ЭНМГ) (от электро + греч. neuro нерв + греч. mys (myos) мышца + греч. grapho пишу) — инструментальный, полностью объективный, безвредный, малоинвазивный/неинвазивный метод исследования различных отделов периферической нервной системы и нервно-мышечного аппарата. В основе лежит регистрация и оценка колебания электрических потенциалов биологических мембран мышечных волокон, аксонов периферических нервов, а также структур нервно-мышечного синапса.
В 1907 немецкий учёный Г. Пипер (von Piper, H, b. 1877, Elektrophysiologie menschlicher Muskeln, von H. Piper. Berlin, J.Springer, 1912) впервые применил метод электромиографии по отношению к человеку.
Движения наших мышц связаны с тем, что по нервам, которые иннервируют эти мышцы, проходит электрический импульс. Он и вызывает сокращение мышечных волокон. При различных заболеваниях электрическая активность мышц и нервов нарушается. Используя данные ЭМГ исследования, специалист в области неврологии и нейрофизиологии может объективно определить характер, локализацию и степень этих нарушений. Миография, также, позволяет оценить эффективность проводимой терапии.
Исследование, условно, можно разделить на несколько методов:
- Стимуляционная Электронейромиография (ЭНМГ) (Исследование проводящей функции нервов, мотонейронов спииного мозга, нервно-мышечной передачи, а также показателей мышечного ответа). При проведении стимуляционной ЭНМГ к коже прикрепляются специальные электроды. Обычно пациент испытывает некоторые покалывающие ощущения, которые могут быть неприятными. Короткая длительность и форма стимула электрического разряда безопасна даже для пациентов с кардиостимуляторами и может проводиться всем пациентам. В частности, Американская Ассоциация Нервно-мышечной и Электродиагностической Медицины сообщает об отсутствии текущих противопоказаний к проведению стимуляционной и игольчатой ЭМГ у беременных пациентов и пациентов с кардиостимуляторами.
- Игольчатая/Поверхностная Электромиография (ЭМГ) (Исследование биоэлектрических потенциалов мышц). В отличие от стимуляционной ЭМГ игольчатая ЭМГ является инвазивной процедурой. Для этого в мышцу вводится электрод в виде тонкой иглы. Через эти иглы не вводятся лекарственные препараты, равно как не проводится стимуляция электрическим током, поэтому дискомфорт от процедуры сведен к минимуму. Однако, в некоторых случаях, может отмечаться болезненность в месте введения игл. После введения электрода врач попросит пациента сократить исследуемую мышцу путем движения в конечности.
- Поверхностная или накожная (ЭМГ). «Накожной ЭМГ» отводится все меньшая роль в современной медицине. Поверхностная миография менее информативна, но при этом абсолютно безболезненна, и поэтому имеет широкое применение в детской неврологии. Обычно его используют при диагностике различных типов головных болей для оценки степени напряжения шейно-черепных мышц. Техника проведения поверхностной ЭМГ похожа на технику игольчатой.
Никакой особой подготовки перед исследованием, а также наблюдение после не требуется. По окончанию проведения миографии пациент сможет вернуться к своим повседневным делам. В редких случаях может отмечаться некоторая болезненность в области введения игольчатых электродов.
Состоянием нейромоторного аппарата интересуются специалисты разных областей. В большинстве своем это неврологи и нейрохирурги, однако в последнее время интерес проявляют эндокринологи, травматологи, урологи, педиатры, офтальмологи, стоматологи, специалисты по спортивной и профессиональной медицине и др. Миография является оптимальным методом исследования периферической нервной системы и нервно-мышечного аппарата, а также может существенно помочь в диагностике нервных заболеваний центрального генеза.
Задачи:
- Дифференциальная диагностика заболеваний нейромоторного аппарата
- Определение характера патологического процесса
- Определение степени выраженности патологического процесса
- Определение локализации патологического процесса
- Оценка эффективности проводимой терапии
Что нужно знать пациенту
Ваш врач только что назначил диагностическую процедуру, именуемую электромиография/электронейромиография (ЭМГ/ЭНМГ). Исследование проводит специалист по электромиографии, который также является неврологом и/или нейрофизиологом. Пациенту не требуется госпитализация, процедура проходит амбулаторно. В среднем проведение ЭМГ тестирования занимает от 30 до 120 минут и зависит от объема необходимых исследований. Миография может быть проведена в любое время дня и, практически, не требует специальной подготовки пациента.
В каких случаях назначается электромиография?
ЭМГ обычно назначается пациентам, имеющим проблемы с мышцами и/или нервами. В случаях, если у вас присутствуют такие симптомы, как онемение, зябкость в конечностях, проведение ЭМГ может показать степень и уровень повреждения нерва. Миография весьма информативна при выявлении причин: резвившейся слабости в зоне иннервации того или иного периферического нерва, двигательных и чувствительных нарушений различного генеза. После проведения необходимого лечения, ЭМГ, также, поможет оценить его эффективность. Существует еще значительное количество показаний для проведения ЭМГ. Во всех случаях, когда вы испытываете сомнения о необходимости проведения миографии, проконсультируйтесь с вашим лечащим врачом.
Что происходит во время процедуры?
Во время процедуры вы можете лежать или сидеть на кушетке, рядом располагается врач с ЭМГ прибором и компьютером для записи и анализа данных. Само тестирование условно можно разделить на две части.
Первая часть называется исследование нервной проводимости или стимуляционная электромиография (в некоторых источниках для описания этой части обследования используется термин – Электронейромиография). Для этого, слабым электрическим током стимулируется исследуемый нерв в доступной зоне, чтобы определить насколько быстро или медленно осуществляется распространение электрического импульса. Анализ результатов укажет на наличие или отсутствие заболевания в данной области. Представьте, что нервы в организме работают, как электрические провода. Наиболее простой способ выявить проблему, это пропустить через провод электрический ток. Если есть какие-либо повреждения в функционировании нерва, врач зарегистрирует патологию проведения. Для исследования нервной проводимости врач располагает на поверхности исследуемой конечности несколько электродов, другим электродом он проводит электрическую стимуляцию нерва в разных областях конечности. Само по себе проведение электрического импульса по нерву безболезненно, однако стимуляция током может быть как безболезненна, так и нет. Вы можете быть уверены, что это исследование абсолютно безопасно для вашего здоровья. Подаваемый электрический импульс настолько слаб, что он не вступает во взаимодействие с какими либо электрическими приборами, вплоть до искусственных водителей ритма. Врач может прерываться между отдельными подачами электрического импульса для проведения расчетов и дополнительных измерений.
Вторая часть процедуры называется игольчатая электромиография. Так она называется, потому что для исследования необходимо введение тончайшей иглы (игольчатого электрода) непосредственно в мышцу. На этой стадии исследуется мышца для определения в ней повреждений, как результата поражения нервов или нейронов (нервных клеток), так и первичного поражения самой мышцы. Обычно игла постепенно вводится в расслабленную мышцу до регистрации мышечной активности. В случае, когда это происходит, вы можете услышать звуковой сигнал мышечной активности, усиленный ЭМГ прибором. Болезненная стадия игольчатой миографии обусловлена прохождением иглы через кожу, где расположено большое количество рецепторов. Как только игла окажется в мышце ощущения от проведения исследования станут скорее дискомфортными, нежели болезненными. Игольчатый электрод водится в мышцу с целью записи биопотенциалов мышцы. Никакой электрической стимуляции по средствам него не происходит, равно, как не происходит введение лекарственных препаратов. В среднем, подобное игольчатое исследование одной зоны занимает от 2 до 5 мин и варьирует в зависимости от степени выраженности патологической проблемы.
Существует также поверхностная электромиография. Техника проведения напоминает игольчатую ЭМГ, но при проведении поверхностной миографии не используется игольчатых электродов. Это исследование абсолютно безболезненно, хотя не такое информативное, как игольчатая электромиография. Зачастую применение этого вида исследования достаточно, однако игольчатая ЭМГ дает больше информации о состоянии нервно-мышечного аппарата.
Как долго длится электромиография?
Обычно, первая стадия (исследование нервной проводимости), требует большего времени, чем игольчатая или поверхностная миография, поскольку требует дополнительных расчетов и измерений. Однако углубленный анализ данных и интерпретация игольчатой электромиографии также может занять долгое время. В среднем исследование нервного проведения одной конечности занимает от 10 до 30 мин. Игольчатая или поверхностная ЭМГ одной мышцы редко превышает 5 мин.
Какая подготовка необходима для проведения электромиографии?
Для успешного проведения ЭМГ необходимо соблюдение некоторых правил. Необходимо воздержаться от использования кремов и других средств для тела, способных оставить тонкий слой на коже. Это может помешать проведению обследования. Вы не должны приходить на процедуру натощак, и в то же время, вы не должны переедать или принимать какую-либо особенную пищу перед процедурой. В равной степени исключается прием алкоголя. Вы должны быть расслаблены, не напряжены. Сразу по окончанию процедуры вы можете возвращаться к своей повседневной деятельности. Стоит учитывать, что при проведении миографии необходимо освободить от одежды участки тела, которые специалист собирается исследовать. Обычно это конечности: руки — от кончиков пальцев до подмышечной впадины; ноги — от кончиков пальцев до подколенной ямки. В большинстве случаев, если пациент принимает какие-либо фармакологические препараты, нет необходимости отменять их перед процедурой. Тем не менее, в случае, если у вас пониженная свертываемость крови или вы принимаете препараты, ведущие к такому состоянию, вы должны оповестить специалиста ЭМГ, чтобы во время проведения игольчатой миографии были приняты меры для предотвращения кровотечения. В любом случае, если вы принимаете какие либо препараты, вы должны оповестить об этом врача, проводящего исследование. Некоторые из них могут влиять на показания. Врачу необходимо знать, какие препараты вы принимаете, чтобы, в случае необходимости, внести нужные поправки при анализе полученных данных.
Есть ли необходимость в применении обезболивающих препаратов перед исследованием?
В подавляющем большинстве случаев специальных обезболивающих мероприятий перед проведением процедуры не требуется. Можно принять привычный для пациента анальгетик, обязательно известив для этого лечащего врача. Рекомендовано избегать приема успокоительных средств, даже если врач ЭМГ будет извещен вами. В случае, если препараты сильнодействующие, то после короткого ЭМГ исследования пациент не сможет вернуться к повседневной деятельности, находясь под влиянием последних.
Как быстро могут быть получены результаты электромиографического исследования?
В большинстве случаев опытный специалист озвучит вам основную мысль во время или сразу после процедуры. Более точное заключение врач выдает через некоторое время после процедуры (в среднем до 30 мин), хотя некоторые врачи предпочитают анализировать полученные данные и выдавать результаты пациенту на следующий день.
Электронейромиография. Для чего мне назначили это исследование?
Электронейромиография (ЭНМГ) – современный метод инструментальной диагностики, позволяющий определить сократительную способность мышц и состояние нервной системы. Обследование дает возможность обнаружения не только функциональных и органических патологий нервной системы. Процедура электронейромиографии заключается в воздействии низкоинтенсивных электрических импульсов и фиксации ответной реакции специальным оборудованием.
Во время нее оцениваются такие важные показатели функциональности организма пациента, как:
- Проведение нервными волокнами импульсов
- Способность мышц реагировать на сигналы от нервных окончаний
- Скорость реакции.
Как правило, обследование проводится неоднократно. Сначала метод задействуют при диагностировании патологии, а затем с его помощью контролируют эффективность терапии.
Методика проведения диагностики
ЭНМГ верхних конечностей и других частей тела проводится с помощью специального оборудования. Оно регистрирует скорость прохождения нервного импульса к тканям. Во время проводимой стимуляции у пациента могут возникать неприятные ощущения, но не боль. Дискомфорт обусловлен раздражением нерва и дальнейшим сокращением мышцы.
Процедура обычно занимает 30-60 минут. Пациент находится в специальном кресле сидя, полусидя или лежа.
Все полученные результаты фиксируются в компьютере. При желании их можно записать на диск или распечатать на бумаге.
Результаты обследования выдаются сразу же. Расшифровкой занимается врач.
С какой целью проводится электронейромиография?
Нормальное функционирование всего организма человека возможно только при адекватной работе нервной системы. Именно она обеспечивает наши движения и реакции на внешние раздражители. Движения и рефлексы контролируются центральной нервной системой. Если в каком-то ее звене происходят нарушения, передача импульсов от нервных волокон к мышцам замедляется. Методика ЭНМГ как раз и позволяет определить возникшие нарушения.
Современная методика является одной из самых информативных. Если проводить диагностику на ранних стадиях развития патологического процесса, можно быстро провести терапию и избавить пациента от ряда опасных осложнений, которые могут стать причиной пареза или паралича конечностей, например.
В рамках исследования специалистам удается определить такие важные характеристики нарушений, как:
- Расположения очага. Врач определяет характер патологии, является ли она системной или очаговой
- Основные причины развития патологического процесса
- Механизм развития нарушения
- Степень распространения очага патологии
- Стадия заболевания
- Степень поражения мышечного или нервного волокна
- Стадия изменения активности
Также электронейромиография ног, рук и других частей тела дает возможность повышения уровня эффективности терапии.
Способы проведения исследования
Стимуляционная электронейромиография
Суть этого метода заключается в стимуляции отдельных нервов. Электроды при таком способе проведения исследования накладываются на поверхность кожи в местах, где проходят нервы. Скорость проведения нервного импульса фиксируется компьютерной техникой. При данном способе диагностики определяется и выраженность мышечного ответа.
Проводится стимуляционная электронейромиография при:
- Поражениях периферических нервов в результате травм или перенесенного заболевания
- Нарушениях нервно-мышечной передачи (когда пациент жалуется на общую мышечную слабость или нарушения подвижности)
- Поражениях нервов. При такой патологии не наблюдается ответа на стимуляцию
Медицинские показания для проведения диагностики
Электронейромиография конечностей и других частей тела проводится при подозрении на:
- Радикулит. Данная патология имеет неврологический характер и становится следствием нарушения целостности корешков спинного мозга или их сдавливания
- Онкологию. При возникновении новообразований в отделах головного и спинного мозга также ограничивается проведение нервных импульсов
- Заболевания, связанные с нарушением целостности оболочки нервного волокна
- Врожденные (в том числе наследственные) изменения в структуре нервных волокон
- Хронические заболевания соединительной ткани
- Травматические повреждения тканей
- Сахарный диабет
- Синдром сдавливания нервов сухожилиями или костями
Пройти такую диагностику, как электронейромиография (ЭНМГ), рекомендуется при:
- Онемении в конечностях
- Болях во время движений
- Повышенной чувствительности на механические раздражители (прикосновения и др.)
- Деформационных изменениях суставной и костной систем
- Сниженной реакции на раздражители
- Ощущении усталости в руках или ногах
Сделать электронейромиографию ваш врач может посоветовать и в других случаях. Не отказывайтесь от современной диагностики! Помните, что она может помочь поставить точный диагноз и максимально быстро приступить к лечению обнаруженной патологии.
В каких случаях диагностика противопоказана?
ЭНМГ конечностей и других частей тела не проводится при:
- Эпилептической активности мозга, так как стимуляция может спровоцировать приступ
- Чрезмерном возбуждении нервной системы
- Некоторых заболеваниях сердечно-сосудистой системы
Здесь перечислены только абсолютные противопоказания.
Обо всех противопоказаниях вам расскажет врач. Непосредственно перед диагностикой откажитесь от:
Исследование нервной системы с помощью функциональной диагностики. Часть 2. Электронейромиография и электромиография

В предыдущей части статьи я немного рассказал о таком методе функциональной диагностики нервной системы, как регистрация вызванных потенциалов головного мозга. Данный метод позволяет изучить различные отделы центральной нервной системы.
Что такое “периферическая нервная система”?
Но ведь представить себе функционирование нашего организма без периферической нервной системы тоже невозможно. Для ее обследования используется электронейромиография.
Периферические нервы берут свое начало в спинном мозге и нервных узлах, расположенных рядом с ним в виде «корешков». По своим функциям периферические нервы делятся на моторные (отвечающие за работу мышц), сенсорные (обеспечивающие чувствительность) и вегетативные (в компетенции которых работа внутренних органов).
Нервные корешки, выходя из спинного мозга, распадаются на парные сплетения (шейные, плечевые, поясничные и крестцовые), которые, в свою очередь, распадаются на сами периферические нервы. Сенсорные нервы получают информацию от рецепторов (для каждого «типа» ощущений – боли, температуры, прикосновения, давления и т.д. – существуют свои виды рецепторов), моторные нейроны связаны с мышечными волокнами посредством нервно-мышечных синапсов. С помощью специальных синапсов контактируют с клетками внутренних органов и вегетативные нервы.
Очень упрощенно, типичный периферический нерв можно представить в виде электрического кабеля, состоящего из множества мелких проводов, объединенных одной оболочкой. «Электричество», то есть нервный импульс, в нерве передается по оболочке, а не по внутренней части «проводов». «Провод» называется аксоном и является отростком самой нервной клетки (нейрона), расположенной в спинном мозге (длина аксона, иннервирующего мышцу стопы может достигать метра и более). «Оболочка» провода – вещество миелин, обеспечивающее передачу нервного импульса по аксону.
- Стоимость: 8 400 руб.
- Продолжительность: 30-40 минут
- Госпитализация: амбулаторно
Я намеренно так остановился на описании строения периферической нервной системы, чтобы ЭНМГ (электронейромиография) не казалась Вам в дальнейшем каким-то странным, загадочным, «шаманским» методом. Итак, в нашем организме есть хитросплетение кабелей, проводящих ток, кабели состоят из проводов, имеющих оболочку. Поломка этой системы возможна на любом уровне (от клетки в спинном мозге до нервно-мышечного синапса) и может возникнуть как за счет повреждения самого провода, так и его оболочки. Цель ЭНМГ – найти место повреждения и определить его характер.
Конечно, электронейромиография не является волшебным и универсальным диагностическим методом (как не является им ни одна из других, более известных в широких кругах методик, например МРТ ). Не все нервы и мышцы доступны изучению, не на всех участках их можно проверить. Но при грамотном подходе со стороны врача, назначающего или проводящего ЭНМГ, данный метод может дать много полезной информации.
Так что же представляет из себя стимуляционная ЭНМГ?
Стандартный метод исследования моторных и сенсорных волокон периферических нервов внешне выглядит несложно. Над поверхностью мышцы или на участок кожи, иннервируемой изучаемым нервом, накладываются электроды (чаще всего они похожи на маленький пластырь или наклейку), электроды подключаются к аппаратуре (электронейромиографу). На участках, где нерв находится не очень глубоко, с помощью специального стимулятора (отдаленно напоминающего штекер любого электроприбора) нерв раздражается разрядами электрического тока. Ток слабый и абсолютно безопасен, хотя ощущения могут быть и неприятными. В результате электрического раздражения происходит сокращение мышцы или возникает ответ в кожных покровах (в случае исследования сенсорных волокон). Этот ответ или сокращение мышцы и регистрируется наклейками-электродами. Полученные данные и анализируются врачом.
Декремент-тест
Исследование и анализ состояния большинства крупных нервов конечностей обычно не вызывает сложностей. Оценка состояния сплетений и нервных корешков более сложна, ведь, как рассказывалось выше, они образуются из множества периферических нервов, и возникает необходимость исследовать почти каждый из них.
Для диагностики заболеваний нервно-мышечного синапса используется метод ритмической стимуляции или «декремент-тест». При выполнении декремент-теста нерв стимулируется несколько раз (обычно пять) с высокой частотой стимулов (около 1 в секунду), мышца вынуждена сократиться пять раз подряд за пять секунд. Если синапс функционирует нормально, то все пять раз импульс от нерва вызывает сокращение мышцы с одинаковой силой. Если синапс поврежден – мышца с каждым разом сокращается слабее. Разумеется – это очень упрощенное разъяснение сути ритмической стимуляции (декремент-теста).
Игольчатая ЭНМГ
Для исследования мышц, а это бывает необходимо при подозрении на патологию двигательного нейрона спинного мозга, при заболеваниях мышц, определении степени поражения мышцы при неврологической патологии, используется игольчатая электромиография. Тонкая игла-электрод вводится в исследуемую мышцу (напоминает внутримышечный укол). Регистрируют электрическую активность мышцы в покое и при умеренном напряжении. Игольчатая ЭНМГ – более сложный с точки зрения интерпретации метод и часто занимает больше времени, требует от врача большей квалификации.
Возможности электронейромиографии
Итак, при правильном использовании электронейромиография позволяет:
- проводить диагностику заболевания нервов и мышц на ранних стадиях, когда при клиническом осмотре отклонений еще не наблюдается;
- установить уровень поражения нерва;
- провести дифференциальную диагностику между периферическим поражением нерва и радикулопатией (поражение нервного корешка), и плексопатией (поражение сплетения);
- оценить тяжесть поражения периферической нервной системы и мышц;
- оценить результаты лечения и степень восстановления, характер течения заболевания;
- помочь в дифференциальной диагностике причин нарушения мочеиспускания и/или потенции.
Показания для исследования
Почему же ЭНМГ редко назначается врачами? Может быть, мало показаний для назначения исследования?
Ниже приведен список симптомов, синдромов, состояний и заболеваний, при которых может быть назначена электронейромиография.
- слабость в мышцах и/или их повышенная утомляемость;
- непроизвольные сокращения, подергивания, судороги мышц;
- атрофия («похудение») мышц;
- снижение или изменение чувствительности на конечностях и/или лице;
- боли в руках /ногах, сопровождающиеся «прострелами»;
- боли в шее и/или спине;
- нарушение потенции и мочеиспускания.
Вот неполный список заболеваний, при которых может быть целесообразно провести электронейромиографию:
- БАС (боковой амиотрофический склероз, болезнь двигательного нейрона)
- Диабетическая полинейропатия
- Миастенический синдром Ламберта-Итона
- Миастения (myasthenia gravis)
- Миелодисплазия спинного мозга
- Миозит и полимиозит
- Миопатии
- Неврит тройничного нерва
- Мононевропатия
- Невропатия седалищного нерва
- Паралич Белла (невропатия лицевого нерва)
- Плексит
- Плексопатия
- Полимиалгия
- Полиневрит
- Радикулопатия при грыже межпозвонкового диска
- Синдром Гийена-Барре
- Синдром запястного канала (карпальный синдром)
- Кубитальный синдром
- Синдром Толоса-Ханта
- СМА (спинальные мышечные атрофии)
- Тригеминальная невралгия
- Туннельные синдромы
- Фибулярный синдром
- Хроническая воспалительная демиелинизирующая полинейропатия (ХВДП)
- Сахарный диабет и диабетическая полинейропатия
- Миелит, энцефаломиелит
- Дефицит витаминов В, Е, С
- Гипотиреоз, гипертиреоз
- Системная красная волчанка
- Васкулит
- Рассеянный склероз
- Хроническая тазовая боль
- Нейрогенный мочевой пузырь
Как видно, список не маленький, а главное включает в себя не только чисто неврологические заболевания. Заболевания внутренних органов не редко дают осложнения в виде поражения нервной системы. К примеру, атрофический гастрит может привести к дефициту витамина группы В, тем самым спровоцировать возникновение полинейропатии или поражения спинного мозга. Ну а самый известный пример – это поражение нервов ног при сахарном диабете (диабетическая полинейропатия).
Представляется, что основной причиной малого использования ЭНМГ и ЭМГ является затруднение при интерпретации результатов врачами. Дело в том, что максимальное количество информации можно получить только тогда, когда врач, проводящий ЭНМГ, хорошо разбирается в неврологических заболеваниях и симптомах, а лечащий врач знает о всех нюансах и особенностях электромиографии. В противном случае врач-диагност может провести исследование не в полном объеме, а лечащий доктор может неверно интерпретировать результат, что приведет к постановке ошибочного диагноза.
Таким образом, диагност в любом случае должен быть еще и неврологом, в идеале обследование должен выполнять сам лечащий врач-невролог или ЭНМГ должно проводиться в том учреждении, где лечится обследуемый (в таком случае имеется обратная связь между врачом и диагностом).
Как правильно – ЭНМГ или ЭМГ?
И в завершении немного о путанице в терминологии. Часто встречаются два названия исследования: «электронейромиография» (т.е. ЭНМГ) и «электромиография» (ЭМГ). Как говорилось выше, есть стимуляционная электромиография и игольчатая. Именно игольчатую иногда называют «ЭМГ» или «электромиография», а стимуляционную – «электронейромиография» или «ЭНМГ». В конечном итоге, как таковой разницы нет, потому что именно сочетание стимуляционного и игольчатого методов позволяет всесторонне изучить патологический процесс. К тому же, если доктор направляет Вас на обследование, то правильнее было бы с его стороны либо указать, какие именно нервы и мышцы он хочет исследовать и с какой целью, либо (в том случае если врач, проводящий ЭНМГ – невролог) оставить определение необходимого объема обследования на усмотрение диагноста.
В двух частях этой статьи мы коротко ознакомились с функциональной диагностикой центральной и периферической нервной системы. Точнее, всего с двумя методами – вызванными потенциалами и электронейромиографией. Но, конечно, таких методов много больше – это и известная многим электроэнцефалография (ЭЭГ), и различные виды длительного мониторирования ЭЭГ, полисомнография, кардиореспираторный скрининг и многие другие. О них мы поговорим в другой раз.


