Холестерин 5.0 – 5.9 это много или нет? Чем опасен, что делать
Сдача анализа крови на холестерин – рутинная процедура, которую назначают с целью мониторинга или диагностики заболеваний. Конечно, многим людям интересно узнать значение полученных цифры, не дожидаясь консультации врача. Давайте разберемся: холестерин 5,0-5,9 – что это значит.

Холестерин: общие сведения
Холестерин – жироподобный спирт, высокий уровень которого способствует развитию атеросклероза, а также его осложнений: недостаточности сердечного, мозгового кровоснабжения, инфаркта миокарда, инсульта.
Однако умеренная концентрация стерола жизненно необходима организму человека. Все клеточные оболочки содержат молекулы холестерина, обеспечивающие стабильность текучести мембраны. Все стероидные гормоны (половые, глюкокортикоиды, минералокортикоиды), витамин D синтезируются из холестерина.
Уровень холестерола крови не постоянен. Он зависит от пола, возраста, физиологического состояния организма. Например, концентрация холестерина 5,6 ммоль/л норма для людей старше 20 лет, но великовата остальным возрастным категориям. А холестерин 5,7 ммоль/л- здоровый показатель для лиц старше 25 лет.
У мужчин содержание холестерина линейно повышается с возрастом. Женщины детородного возраста имеют постоянную концентрацию стерола благодаря гормонам эстрогенам, сдерживающих рост концентрации холестерина. После наступления менопаузы женский организм теряет гормональную защиту. Уровень холестерола начинает стремительно повышаться. Колебание содержания эстрогенов в течении менструального цикла также незначительно сказывается на количестве стерола крови.
Высокий холестерин (гиперхолестеринемия) нормален для беременных женщин. Уровень стерола быстро приходит в норму после рождения ребенка. Такую закономерность объясняют гормональной перестройкой организма, изменениями обмена жиров.
Уровень стерола 5,0-5,9 у мужчин, женщин
Допустим ваш холестерин 5,8: это нормально или нет? Для ответа на вопрос необходимо при помощи таблицы определить здоровый показатель, соответствующий полу, возрасту. Желательно, нормы холестерина узнавать у своей лаборатории. Поскольку различные исследовательские центры считают нормальными показателями разные цифры. Это связано с использованием различных методик определения стерола, набора химических реактивов.
Однако если получить нормы конкретной лаборатории не удалось, можно воспользоваться нашей усредненной таблицей.

Если вы мужчина старше 25 лет или женщина старше 30, уровень холестерина менее 5.9 ммоль/л считается вариантом нормы. Здоровые люди более молодого возраста должны иметь более низкий уровень стерола. Повышенный холестерол свидетельствует о риске сердечно-сосудистых заболеваний, является симптомом некоторых заболеваний.
Причины отклонений
Холестерин 5.0-5.2 считается нормой для всех людей. Повышение уровня стерола до значений 5.2-5.9 у тех лиц, которым по возрасту положено иметь более низкую концентрацию, чаще всего связано с неправильным питанием. Дети, подростки, основу рацион которых составляют фаст-фуд, разнообразные снеки, сладости, ежедневно съедают большое количество транс жиров, насыщенных жиров, холестерина, недополучают клетчатки. Результатом такого питания становится нарушение обмена липидов, высокий холестерин.
Более редкая причина – сахарный диабет. Это заболевание сопровождается высокой концентрацией холестерола, липопротеинов низкой плотности, низким содержанием липопротеинов высокой плотности. Нарушения жирового метаболизма типичны для диабета 1, 2 типов.
Самая редкостная причина высокого холестерина – генетические заболевания, сопровождающиеся высоким уровнем стерола: семейная гомозиготная или гетерозиготная гиперхолестеринемия. Больные данными патологиями имеют повышенный уровень стерола, который не зависит от диеты, образа жизни. Однако для них типичны более высокие значения холестерина.
Лечение гиперхолестеринемии
При незначительном повышении концентрации холестерола нормализировать его удается посредством здоровой диеты. Правильный рацион питания должен включать:
- Много источников клетчатки, медленно усваиваемых углеводов. Основой диеты должны стать овощи, фрукты, каши, отруби. Они богаты клетчаткой, витаминами, медленными углеводами, минералами. Полезно ежедневно съедать столовую ложку отрубей. Она содержит много клетчатки, витаминов группы B.
- Ограниченное количество продуктов питания, богатых насыщенными жирами: красное мясо, животный жир, пальмовое, кокосовое масло. Они повышают уровень холестерина. Употребление пищи, содержащей транс жиры (снеки, фаст фуд, магазинное печенье, выпечка, маргарин) желательно исключить полностью.
- Продукты питания, богатые ненасыщенными жирами: растительные масла, орехи, семечки, семена льна. Такие липиды называют хорошими. Они покрывают потребность организма в жирах, но не способствуют развитию атеросклероза. Конечно, при умеренном потреблении.
- Жирные сорта рыбы или растительные источники омега-3 жирных кислот: миндаль, грецкие орехи, семена. Они снижают уровень холестерина, улучшают работу сердца.
- Достаточное количество воды. Если возникает угроза обезвоживание, организм реагирует на нее увеличением синтеза холестерола.
Нормализировать вес, концентрацию стерола помогают занятия спортом. Желательно отдать предпочтение аэробным нагрузкам: спортивной ходьбе, бегу, езде на велосипеде, плаванью. Однако подойдет любой вид физической активности, включая длительные прогулки.
Лекарственная коррекция при холестерине 5.2-5.9 применяется крайне редко.
Профилактика гиперхолестеринемии
Контролировать уровень холестерина важно с детского возраста. Доказано, что холестериновые бляшки способны формироваться у детей начиная с 8 лет. Прежде всего предупредить образование отложений помогает здоровое питание, контроль веса ребенка. Если у него диагностирован сахарный диабет, важно добиться нормализации уровня сахара.
Всем детям 9-11, 17-21 лет рекомендовано сдавать профилактические анализы на холестерин. Ребенок, который имеет несколько факторов риска развития атеросклероза или один из видов наследственной гиперхолестеринемии должен пройти первое тестирование в более раннем возрасте.
Анализ крови показал холестерин 5,9, что это значит?
Тема содержания в организме холестерина (холестерол или жирный спирт) на гребне популярности, и этому способствует не только тревога людей за повышенный уровень, но и некоторые разногласия врачей по этому поводу. Холестерин 5,9 ммоль/л – это много или нормально, об этом и поговорим в данной статье.
Холестерин 5,9 – что делать
Паника еще никогда не была верным советчиком в решении проблем. Это касается и вопросов с уровнем холестерина. Даже люди без медицинского образования знают, что он делится на «хороший» и «плохой». Превышение нормы провоцирует появлению бляшек, оседающих на стенках сосудов, что вызывает сердечно-сосудистые болезни. Однако этих знаний недостаточно для правильного вывода, они лишь заведут в заблуждение.

Встревоженная женщина (32 года) задала вопрос, что ей делать с показателем холестерина 5,9 ммоль/л. Она напугана советами со всех сторон, что нужны срочные меры, иначе ей грозит ишемия, стенокардия и атеросклероз. Ответ врача ее несколько успокоил: нормой считается 3,9-6,5 ммоль/л, тем более для женщины ее возраста показатель 5,9 не является угрозой.
Чтобы окончательно снять подозрения на серьезные сбои в организме, нужна развернутая картина: общий показатель, содержание «плохих» (ЛПНП) и «хороших» (ЛПВП) липопротеидов, а также триглицеридов.
содержание «плохих» (ЛПНП) и «хороших» (ЛПВП) липопротеидов, а также триглицеридов.
Если в результате окажется предельная норма, не стоит сразу приниматься за лекарства, достаточно пополнить свой рацион фруктами, овощами, нежирным творогом, кефиром, продуктами, содержащими ненасыщенные жиры (морепродукты, растительное масло).
Не так страшен холестерин, как его малюют
У многих холестерин ассоциируется с чем-то запретным, негативным, опасным для жизни. Но так считают только невежды. Причины для опасения есть, но они кроются гораздо глубже. Чаще человек сам превращает его во вредный элемент для организма.
Начнем с позитива, и отдадим должное холестерину, который нам крайне необходим, без него невозможны следующие функции организма:
- Пищеварение. Он содействует вырабатыванию пищеварительных соков и солей.
- Синтез женских и мужских гормонов. Как избыток, так и его недостаток приводит к проблемам репродуктивной способности организма.
- Участие в выработке кортизола надпочечниками и синтезировании витамина D в дермальных структурах.
Если его не хватает, это приносит здоровью намного больший урон, чем избыток.

В бурные 90-е годы (конец 80-х) начался настоящий бум – со всех сторон звучали призывы бороться со страшным врагом здоровья. Печатные СМИ пестрели предостерегающими заголовками «Холестерин – это зло», на телеэкранах появились целые передачи, посвященные борьбе с причиной смертельных болезней.
С того момента и начался ажиотаж вокруг этого вещества, он не утихает и по сей день.
Объективности ради сравним ЛПНП и ЛПВП
Жирный спирт разделили на «плохой» и «хороший», хотя их объединяет общая структура и состав. Отличие лишь в уровне плотности и в том, с каким белком он соединяется.
У первого вида – ЛПНП плотность более низкая. Он образует бляшки, забивающие проход в сосудах для нормального тока крови. Высокая концентрация холестерола, соединенного с белками-апопротеинами, представляет главную опасность.
Второй ЛПВП имеет высокую плотность и выполняет прямо противоположную функцию – освобождает сосуды от ЛПНП, отправляя его в печень для переработки.

Особенности концентрации холестерина и его норма для отдельных категорий людей
Существуют критерии содержания в крови жирного спирта по различным параметрам. Получить однозначный ответ на анализ крови о том, что уровень холестерина 5,9 ммоль/л, отнюдь недостаточно для окончательного заключения врача.
Нужно определить показатель общего холестерола (допустимый от 5,2 до 6,2 ммоль/л), уровень ЛПНП (от 1,8 до 4,1 ммоль/л) и ЛПВП (от 1,0 до 1,5). Не менее важный показатель – уровень триглицеридов (от 1,7 до 2,2 ммоль/л).
Это далеко не все нюансы, влияющие на вынесение правильного решения. За основу также берется пол (у женщин и мужчин разные нормы), возраст, наличие заболеваний, особенно хронических. Наиболее сложной является таблица критериев холестерола в крови женщин.
Здесь учитываются такие особенности:
- Время года (сезонные значения колеблются от 2 до 4%);
- Фазы менструального цикла;
- Состояние беременности;
- Хронические заболевания;
- Злокачественные опухоли.
Кто первый в очереди на высокий холестерин
К группе риска относятся люди в соответствии со следующими факторами:
- Возраст (чем человек старше, тем больше в организме накапливается холестерола).
- Зависимость от наследственной предрасположенности. По результатам медицинских исследований определено, что за содержание жидкого спирта в крови у потомства отвечает 95 генов. Когда один родитель передал ген, ответственный за переработку холестерола, в нормальном состоянии, а другой – в поврежденном, вероятность риска их ребенку иметь проблемы с уровнем холестерина достаточно высока.
- Соматические патологии. Страдающие хроническими болезнями, связанными с эндокринной системой и сахарным диабетом, наиболее подвержены нарушению нормы концентрации холестерола в крови.
- Лекарственные препараты. К группе лекарств, влияющих на уровень жирного спирта, в первую очередь, относятся кортикостероиды, а также противозачаточные средства и лекарства, назначаемые при болезнях сердечно-сосудистой системы.
Существуют ли симптомы при повышенном холестерине
Если у человека, к примеру, холестерин 5,9 ммоль/л, он ничего патологического не ощущает. Но, как мы уже разобрались, этот показатель нормальный для молодой женщины.
Однако если такой же уровень у страдающего атеросклерозом, вероятность возникновения следующих симптомов:
- Сонливость;
- Головная боль;

- Повышение артериального давления;
- Боли в правом подреберье (область печени);
- Нарушение пищеварения;
- Повышенная эмоциональность;
- Чрезмерная усталость.
Врачи советуют проверить уровень холестерина, если имеют место хотя бы 2-3 названных выше симптома.
При первых сигналах, когда холестерол находится в опасной (переходной) зоне, нужно начинать с изменения образа жизни:
- Отказаться от пагубных для здоровья привычек;
- Бороться с гиподинамией (спорт, подвижные игры, физкультура, танцы, прогулки);
- Откорректировать рацион питания.
Если концентрация жирного спирта остается достаточно высокой или чрезмерно низкой, без медицинской помощи не обойтись. Понадобится наблюдение врача и проведение повторных анализов, чтобы судить о динамике.
Проблема состоит в том, что аналогичные симптомы могут говорить о наличии иных заболеваний, поэтому многие люди даже не подозревают, что является истинной причиной недомогания. К сожалению, это приводит к тому, что болезнь приходит к точке невозврата. Возникают ИБС, инфаркт миокарды, ИБС, атеросклероз. Эти болезни практически не вылечиваются, а лишь поддерживается относительно нормальное физическое состояние.
Общий холестерин 5,0 — 5,9 единиц: много ли это и что делать?
Холестерин – это биологически активное вещество, которое принадлежит к группе многоатомных жирных спиртов. Холестерин необходим для построения клеточных мембран, а также для полноценного функционирования живого организма. Эндогенный холестерол синтезируется клетками печени, а его экзогенный вариант поступает в организм с потребляемой пищей. Общий холестерин 5,0-5,2 ммоль/л – это нормальные референтные значения данного показателя.
Под действием неблагоприятных факторов, влияющих на жировой обмен, уровень холестерина в крови может повышаться. На изменение показателя в сторону увеличения первостепенное влияние оказывает возраст (после 45 лет) и пол (у мужчин эта проблема встречается гораздо чаще, чем у женщин). Что нужно делать, чтобы определить уровень сывороточного холестерина? Прежде всего, необходимо сдать специальный анализ – липидограмму, результаты которого подлежат обсуждению с лечащим врачом.

Холестерин 5,2 – это нормально или нет
Весь циркулирующий в плазме крови холестерол носит название общий. Несмотря на это, он делиться на фракции (триглицериды, ЛПВП и ЛПНП). «Хорошие» ЛПВП помогают растворять «плохие» ЛПНП. Высокая концентрация липопротеинов высокой плотности не даёт откладываться липопротеинам низкой плотности внутри организма и тем самым наносить ему существенный вред. Анализ соотношения фракций многоатомного жирного спирта, циркулирующих в плазме крови, позволяет рассчитать коэффициент атерогенности. Этот коэффициент позволяет выявить риск возникновения патологий, к которым приводит нарушение обмена веществ.
По данным большинства биохимических лабораторий значение холестерина 5,2 ммоль/л – это верхняя граница нормы, а холестерин 5,3 ммоль/л считается её превышением. Некоторые исследовательские центры предоставляют данные, согласно которым содержание холестерола 5,1 ммоль/л, это все ещё норма. А вот значение 5,2 – 5,3 ммоль/л уже считается отклонением в сторону повышения.

Общий холестерин 5,5 и больше – что делать
Согласно данным референтных значений, предоставляемых биохимическими лабораториями, уровень общего холестерола 5,5 -5,6 ммоль/л – это присутствие умеренного риска по развитию кардиоваскулярной патологии. Следует отметить, что холестерин 5,5 ммоль/л у женщин в период вынашивания ребёнка – это нормально, ведь для нормального формирования и развития плода наличие достаточных количеств холестерина является просто необходимым. Природа задумала так, что уровень холестерола у женщин, носящих малышей, находится несколько выше нормальных значений, поэтому даже холестерин 5,7 ммоль/ не должен вызывать каких либо беспокойств. После рождения ребёнка, при условии отсутствия патологии со стороны материнского организма, показатель возвращается к норме.
Многие пациенты, столкнувшиеся с нарушением метаболизма жиров, спрашивают у своего врача-терапевта: «Холестерин 5,8 ммоль/л – это нормально или нет?», « Результат 5,9 – это много?». Чтобы максимально корректно ответить на все вопросы, врачу необходимо детально изучить липидограмму, оценить состояние больного, проанализировать предъявляемые жалобы, при необходимости направить пациента на дополнительное обследование.
В целом, повышение уровня общего холестерола до 5,9 ммоль/л – это не очень плохо. Тем не менее, такие изменения таят в себе определённую опасность. Она заключается в постепенном повышении показателя до 6,3 ммоль/л. Больные с таким уровнем гиперхолестеринемии составляют группу высокого риска по развитию сопутствующих патологий и их осложнений.
Повышение сывороточного холестерола до 5,9 ммоль/л требует скорейшего принятия лечебных мер. Прежде всего лицам, у которых выявлена гиперхолестеринемия, необходимо исключить воздействие на организм факторов, провоцирующих развитие этого патологического состояния. К ним относятся:
- наличие пагубных привычек (пристрастие к алкоголю и табачным изделиям);
- употребление избытка жирной и сладкой пищи;
- отказ от занятий спортом;
- нарушение режима работы и отдыха;
- недостаток сна;
- подверженность частым стрессам;
- избыток массы тела
До того, как начать лечение препаратами, понижающими уровень сывороточного холестерола, медики советуют провести коррекцию питания и образа жизни. Как правило, в большинстве случаев у тех, кто придерживается этих рекомендаций, уровень холестерола возвращается к нормальным пределам. Следует заметить, что даже после нормализации показателей необходимо не реже, чем 2 раза за год проходить полное обследование у лечащего врача!
Почему у мужчин и женщин разные показатели нормы
Согласно данным биохимических лабораторий нормой сывороточного холестерина, как для мужчин, так и для женщин считается 5,0 – 5,2 ммоль/л. Но из-за некоторых физиологических особенностей женского организма даже повышение уровня холестерина до 5,83 не будет приносить ему вреда. Однако такое утверждение касается только представительниц прекрасного пола, находящихся в детородном возрасте. Это связано с тем, что гормональный фон репродуктивного периода является своеобразной защитой от накоплений избытка холестерола. Таким образом, даже при повышении показателя, молекулы липидов не способны накапливаться и вызывать заболевания. Поэтому некоторые специалисты считают, что общий холестерин 5,4 у женщин – это все еще предел нормы.
По мере угасания функции половых желез, гормональный фон женского организма меняется, и вред от избыточного содержания плазменного холестерина становится таким же, как и для представителей сильного пола. Холестерин в крови 5,5 ммоль/л у мужчин – это повод обратиться к врачу, чтобы вовремя принять необходимые меры. Мужской организм очень уязвим к повышению этого показателя. Поэтому чем раньше приступить к решению данной проблемы, тем меньше вероятность получить серьёзные осложнения.

Чем опасен высокий холестерин
При повышении концентрации сывороточного холестерина, нарушении баланса между его фракциями существует большая вероятность отложения молекул липидов на эндотелии сосудов. Это происходит из-за того, что печень не успевает расщеплять избыток этого вещества. Со временем развиваются заболевания сердца и сосудов. Одной из таких патологий является атеросклероз. У пациентов, страдающих этим недугом, во много раз возрастает риск инфарктов, инсультов, внезапной коронарной смерти.

Холестерин 5,0 – 5,2 ммоль/л – это абсолютно нормальные значения, допустимые для представителей обоих полов. Чтобы избежать повышения показателя до 5,9 ммоль/л и выше необходимо придерживаться несложных рекомендаций: отказаться от пищи, которая содержит много животных и гидрогенизированных жиров, обогатить свой рацион продуктами, содержащими омега 3 жирные кислоты – они являются хорошим помощником для поддержания нормального уровня холестерола. Также следует избавиться от пагубных пристрастий, регулярно заниматься спортом, высыпаться, ограждать себя от негативных эмоций, поддерживать нормальный индекс массы тела.
Лицам, достигшим 45 лет, желательно ежегодно сдавать анализ на липидный профиль, чтобы вовремя выявить возможные отклонения от нормы!
Холестерин крови 5,2–5,9 – какие значения опасны для человека?
Холестерин является сложным жирным спиртом, и содержится в мембранах каждой живой клетки. Он принимает участие в синтезе веществ, без которых невозможна нормальная работа человеческого организма. О нормальном значении принято говорить, когда в расшифровке анализа содержится «холестерин 5–5,2 ммоль/л». Этот показатель не может оставаться стабильным, и меняется с возрастом, а также при разнообразных заболеваниях и особенностях питания.

Основная часть этого вещества в организме образуется в печени, небольшое количество поступает с употребляемой пищей. Помимо физиологического повышения/снижения содержания холестерина в крови, не причиняющего человеку вреда, выделяют патологическое изменение концентрации, когда требуется профессиональная помощь. Нужно отметить, что недостаток холестерина не менее вреден для организма, чем его избыток.
Холестерин липопротеинов высокой плотности (ЛПВП) является незаменимым для любого живого организма. Он способен удалять со стенок сосудов «плохой» холестерин липопротеидов низкой плотности (ЛПНП), и отправлять на безопасную утилизацию в печень. Чаще всего к атеросклеротическим бляшкам приводит ЛПНП.
Роль ЛПВП в организме человека
ЛПВП выполняют в организме множество важнейших функций, среди которых можно выделить несколько основных:
- принимают участие в формировании и поддержке клеточных мембран, препятствуют кристаллизации углеводорода в ней;
- помогают «решить» пускать молекулу определенного вещества в клетку или блокировать;
- принимают непосредственное участие в синтезе различных гормонов;
- участвуют в образовании желчи;
- способствуют выработке в коже витамина D и корректному обмену остальных жирорастворимых витаминов;
- входят в состав «изоляционного» материала для нервных окончаний.
Несмотря на все полезные свойства, чрезмерно повышенный уровень общего холестерина выше 5,8-5,9 ммоль/л представляет определенную опасность. Первой страдает сердечно-сосудистая система: помимо развития атеросклероза, увеличивается риск возникновения ишемической болезни сердца (ИБС) с ее грозным осложнением в виде инфаркта миокарда. Большинство пациентов, перенесших ишемический инсульт, также страдали атеросклерозом на фоне высокого содержания «плохого» холестерина.
Главная опасность гиперхолестеринемии и распространенность

Развитие атеросклеротической бляшки
Высокое содержание холестерина в крови является главной причиной развития атеросклероза – основного «провокатора» инсультов и инфарктов. Риск самого атеросклероза и его осложнений напрямую связан с выраженностью гиперхолестеринемии и ее продолжительностью. Выявляется четкая связь с образом жизни и питания. В странах, где в приоритете фаст-фуд и обилие трансжиров, частота заболевания выше.
Так, в США, Финляндии и Нидерландах гиперхолестеринемия встречается наиболее часто – до 56% от общего числа населения.
В азиатских странах, Италии, Греции такие пациенты встречаются гораздо реже – от 7 до 14% от общего населения. Россия занимает промежуточное положение, и процент таких пациентов составляет около 20-25%. Достаточно редко встречается семейная гиперхолестеринемия, которая обусловлена аутосомно-доминантным заболеванием. Оно в свою очередь провоцируется дефектом гена, кодирующего функцию рецептора к апопротеидам В/Е.
Помимо атеросклероза, гиперхолестеринемия провоцирует развитие других патологических состояний:
- нарушение мозгового кровообращения;
- снижение памяти и расстройства психики;
- аневризму аорты;
- ишемическую болезнь сердца (выраженность нарушения коронарного кровообращения зависит от продолжительности основного заболевания).
Кому требуется уделять особое внимание за холестерином?
Традиционно, этот показатель контролируется у всех пациентов кардиологов и эндокринологов. Но при даже при хорошем самочувствии человеку целесообразно периодически сдавать анализ на общий холестерин. Это служит неплохим средством своевременно обнаружить развитие тяжелых соматических патологий.

Факторы риска по развитию атеросклероза
Существует несколько групп людей, кому рекомендуется делать это постоянно:
- курильщики;
- возраст свыше 40 лет у мужчин, свыше 50 у женщин;
- малоподвижный образ жизни;
- людям, постоянно употребляющим в пищу много жирного мяса, сливочного масла, транс-жиры, содержащиеся в спредах/маргарине;
- гипертоникам;
- при заболеваниях печени.
Причины повышения уровня холестерина и симптомы заболевания
Уровень холестерина 5,2 признается нормой. Временные колебания значений возможны под влиянием различных внешних факторов; стресс, переутомление, употребление алкоголя или переедание. В большинстве случаев значение нормализуется самостоятельно, без последствий для здоровья. Постоянные цифры холестерина выше 5,3 ммоль/л, могут свидетельствовать о наличии некоторых патологий.
К частым причинам гиперхолестеринемии относятся следующие:

Существует такое заболевание, как семейная гиперхолестеринемия
- мужской пол – статистика свидетельствует о том, что у женщин такие риски ниже;
- преклонный возраст;
- раннее наступление менопаузы у женщин;
- избыточный вес, злоупотребление алкоголем, курение, малоподвижный образ жизни;
- не вылеченные патологии гепатобилиарной системы, нарушения обмена веществ, систематические злоупотребления чрезмерно жирными продуктами.
Конкретных симптомов повышенного уровня холестерина в крови не существует. Можно выделить лишь симптоматику тех заболеваний, к которым приводит такое повышение. Среди первых признаков отмечается боль в сердце, причиной которой является сужение коронарных сосудов, болевой синдром в нижних конечностях, особенно при физической нагрузке, появление ксантомы – желтых пятен на коже в области глаз, коленей, локтей или лодыжек.
Недопустимо с целью профилактики полностью отказываться от мяса, масла или яиц. Важно именно сбалансированное питание, с обязательным включением в рацион достаточного количества овощей и фруктов, часть из которых должны быть свежими. Не стоит отказываться от хлеба, в котором содержится витамин В12.
Диапазон нормальных значений холестерина
В диапазоне 5–5,2 ммоль/л фиксируется уровень холестерина у сорокалетнего мужчины без хронических заболеваний. До четырех с небольшим ммоль/л снижается этот показатель у людей, перенесших острый инфаркт миокарда, или страдающих сахарным диабетом. Любые хронические заболевания сердца или печени автоматически повышают значение холестерина выше пяти и двух – верхнее значение при этом значительно варьирует, и может составлять 5,4–5,7 ммоль/л, а при тяжелых хронических заболеваниях без адекватного лечения нередко фиксируется цифра 6,2 ммоль/л.

Уровень холестрина и риск развития атеросклероза
Расшифровка биохимического анализа у здорового человека выглядит следующим образом:
- холестерин общий – не выше 5,2 ммоль/л;
- ЛПНП – не более 4,8 для мужчин, не выше 4,5 ммоль/л для женщин;
- ЛПВП – 0,8–1,6 – 0,9–2,3 ммоль/л для мужчин и женщин соответственно;
- триглицериды – менее 2,0 ммоль/л для всех.
Диагностика гиперхолестеринемии не сложна, и основывается на лабораторных исследованиях. Практически всегда дополнительно определяется уровень тироксина и тиреотропного гормона для исключения гипотиреоза.
Лечение гиперхолестеринемии
Если значение холестерина 5,5 и ниже, терапия начинается без использования лекарственных средств. Назначается диета с полным исключением жирных сортов мяса и сливочного масла. Существенно ограничивается потребление яиц, не рекомендуется холодец, печень и почки – продукты, богатые холестерином. Молочные продукты желательно приобретать только в обезжиренном виде. При возможности, мясные продукты полностью меняются на рыбу. предпочтение следует отдавать нежирным сортам.
Большое значение в корректировке значений холестерина имеют физические упражнения. Это мало влияет на количество этого вещества, вырабатываемого печенью, но существенно снижает вредное воздействие алиментарного холестерина. Адекватная возрасту и физическому состоянию человека физическая активность помогает сжигать ЛПНП, являющиеся самыми опасными. В любом возрасте полезна ходьба (можно использовать скандинавскую технику), пробежки, ходьбу на лыжах. При возможности – езда на велосипеде, плавание.
Диета и физические нагрузки не могут принести незамедлительного результата.
Поэтому не следует самостоятельно, без ведома врача начинать использовать лекарственные препараты. Они имеют противопоказания и побочные эффекты, что может усугубить ситуацию и спровоцировать обострение хронических патологий.

Статины – уникальный класс препаратов
Медикаментозное снижение уровня холестерина показано при его чрезмерно высоких значениях, а также при явной неэффективности диеты. Врач может использовать статины – особую группу лекарственных средств, избирательно снижающих уровень общего холестерина в крови. Назначение таких препаратов происходит на длительный срок, что требует от врача тщательного предварительного обследования. Правильно назначенный препарат не нанесет вреда при постоянном применении в указанной дозировке. К числу наиболее распространенных лекарственных средств группы статинов относятся:
- липитор (аторвастин кальций);
- праваксол (правастатин натрия);
- крестор (роузвастатин);
- лескоп (флувастатин натрия);
- мевакор (ловастатин);
- зокор (симвастатин).
Все статины гарантировано снижают риск развития инсульта и инфаркта. Нередко они назначаются в качестве меры профилактики повторного инфаркта. Лечение этими препаратами проводится строго под контролем врача, при постоянном мониторинге биохимических показателей крови. При высоких значениях ЛПНП терапия дополняется холестирамином (квистраном). Самостоятельное использование таких препаратов недопустимо, а некоторые из них противопоказаны при заболеваниях почек.
Профилактика
Каких-либо специфических мер профилактики гиперхолестеринемии не существует. Коварство этой патологии заключается в ее малозаметности – когда симптомы становятся очевидными, часто обнаруживается целый «букет» сопутствующих заболеваний. В качестве профилактических мер не потеряет актуальности здоровое питание и физическая активность.
Важно не начинать занятия спортом слишком активно – нагрузка должна соответствовать возрасту и состоянию человека. Также не следует резко менять привычный образ питания. Замещать жирные продукты диетическими лучше постепенно. Наряду с этим, ежедневно следует увеличивать количество свежих овощей и фруктов. Желательно ограничить или полностью исключить алкоголь и отказаться от вредной привычки курить табачные изделия.
Что делать при индексе холестерина 5,9 ммоль/литр?

Повышение индекса холестерина это всегда нарушение в липидном балансе: временное (после затяжных праздничных застольях), так и нарушение на почве неправильного образа жизни или развивающихся патологий.
Угрозы поражения системным атеросклерозом при холестерине 5,9 ммоль/литр
| Результаты диагностики крови | Низкий риск развития атеросклероза в артериях | Риск развития поражения артерий | Высокий риск артериального поражения холестерином |
|---|---|---|---|
| Общий индекс холестерола в ммоль/литр | меньше, чем 4,80 | от 4,80 до 6,0 | больше, чем 6,0 |
| Фракция липопротеидов низкой молекулярной плотности (ЛПНП) ммоль/литр | меньше, чем 3,0 | от 3,0 — 4,0 | свыше, чем 4,0 |
| Фракция липопротеидов высокой молекулярной плотности (ЛПВП) ммоль/литр | больше, чем 1,20 | от 1,20 до 1,0 | меньше, чем 1,0 |
| Молекулы триглицеридов ммоль/литр | 1.7 | ||
| Общий индекс холестерина ммоль/литр | меньше, чем 1,7 | 1,70 — 2,20 | больше, чем 2,20 |
Если в расшифровке биохимического анализа, показатель общего холестерина 5,9 ммоль/литр, то это не критический индекс, и прежде, чем принимать кардинальные меры, необходимо сделать анализ липидным спектром, чтобы разобраться, какая фракция холестерина выше нормы.
Фракции холестерина в составе организма
- Плохой тип липопротеидов, который имеет низкую плотность молекул и имеет свойства оседать на стенках артерий в виде атеросклеротических наслоений, и вызывать закупоривание повреждённых артерий. Осевшие молекулы фракции ЛПНП в артериальном эндотелии, становятся причиной развития патологий сердечного органа и системы кровотока,
- Фракция молекул ЛПВП это хороший тип липопротеидов, имеющий высокую плотность. Его главная транспортная задача заключается в том, чтобы осуществлять доставку липидов из русла сосудов обратно в клетки печени. В печени происходит их синтезирование при помощи желчи. Молекулы ЛПВП очищают кровоток и предотвращают развитие сосудистых и сердечных патологий,
- Молекулы триглицеридов это энергетический запас в организме человека и находятся они в составе фракции ЛПОНП. Данный тип холестерина, также имеет свойства оседать на интиме оболочки и провоцировать отложение холестериновой бляшки, которая после присоединения к ней ионов кальция становится плотной и провоцирует развитие в системе кровотока патологии атеросклероз.
Если в результате биохимии липидным спектром показатели фракций холестерина находятся в предельных нормах, или находятся в приграничном уровне, то не стоит сразу приниматься медикаменты, необходимо проверить повторным анализом, может результаты биохимии были не достоверны по причине неправильной подготовки организма, или после праздничных дней.
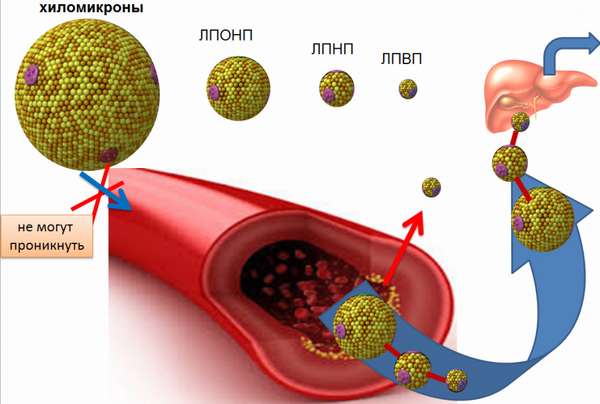 Необходимо сделать анализ липидным спектром, чтобы разобраться, какая фракция холестерина выше нормы
Необходимо сделать анализ липидным спектром, чтобы разобраться, какая фракция холестерина выше нормы
Подготовка к анализу
Чтобы не пересдавать повторно кровь на холестерин по методу биохимии, необходимо подготовить организм, чтобы получить максимально верные расшифровки:
- Не сдавать кровь на анализ после затяжных праздничных застолий,
- Также не сдавать биохимию после перенесенного тяжёлого стресса. Нужно немного отойти от стрессовой ситуации, успокоить нервную систему, и только после этого можно пройти биохимию,
- Кровь сдаётся с 8 до 10 утра и на голодный желудок. Кровь на холестерин берется из вены,
- Накануне сдачи крови ужин должен быть не калорийным рыба или курица и овощи,
- Период между ужином и процедурой забора должен быть 10 часов и не дольше,
- За неделю две до сдачи крови не принимать алкоголь,
- Не курить перед процедурой забора крови пару часов,
- Можно выпить с утра немного воды, но без наличия в ней газов,
- За несколько дней до анализа липидного профиля не принимать никаких медпрепаратов,
- За неделю до процедуры отказаться от тренировок и тяжелой работы,
- Сдавать кровь нужно не нервничать.
Если организм подготовлен правильно, в расшифровках липидного профиля будут максимально качественные показатели, что позволит начать корректировку с индекса холестерине 5,9 до нормы.
 Сдавать кровь нужно спокойно
Сдавать кровь нужно спокойно
Свойства холестерина в организме
Многие пациенты при словах холестерин выше нормы, сразу представляют развитие системного атеросклероза с мозговым инсультом и инфарктом миокарда, и не задумываются, что незначительное повышение холестерола не приведет мгновенно к летальному исходу.
Опасность от холестерина действительно большая для человека, но это когда холестерол выше нормы и пациент не предпринимает никаких мер по его понижению.
Когда холестерин в норме, он выполняет много функций для организма:
- В построении клеточных мембран, холестерин находится на первом месте по важности в данном процессе,
- При помощи жира происходит выработка жёлчных кислот,
- Синтезирование витаминных комплексов витамина Е, А и Д в структурах кожных покровов невозможно без помощи холестерола,
- Липиды содействуют выработке желудочного сока и желудочных солей для расщепления пищи,
- Молекулы холестерола повышают работу иммунной системы,
- Холестерин участвует в выработке половых гормонов, при дефиците которых нарушаются мужские и женские репродуктивные функции,
- Принимает участие в выработке гормона кортизола клетками надпочечников,
- Жир участвует в строении костной ткани и в тканях суставов,
- Производит защиту нервных волокон от внешней среды при помощи плотной и эластичной оболочки.
 Роль ЛПВП в организме человека
Роль ЛПВП в организме человека
Причины повышения
- Возраст пациента. Риск повышения холестерола зависит от возрастной категории. После 40 лет, в организме человека происходит накапливание липидов и это становится причиной развития системных патологий,
- Половой признак мужчины больше подвержены накапливанию холестерина и развитию атеросклероза, в 4 раза чаще, чем женщины. После менопаузы у женщин стремительно начинает расти показатель липидов,
- Первичная гиперхолестеринемия или же наследственная предрасположенность,
- Сопутствующие патологии у пациента злокачественная гипертоническая болезнь,
- Патологии сердечного органа стенокардия, аритмия, тахикардия и сердечная ишемия,
- Злокачественные онкологические новообразования приводят к значительному повышению молекул холестерина в составе плазменной крови. Необходимо пройти онкопробы при повышении липидов в составе крови,
- Патология сахарный диабет обоих типов, часто является причиной нарушения в липидном балансе и повышении индекса холестерола,
- Приём медикаментозных препаратов, особенно гормонального направления кортикостероиды, или же противозачаточные пероральные средства.
Причины, зависящие от образа жизни и повышающие холестерин до 5,9:
- Никотиновая и алкогольная зависимость приводит к нарушению липидного баланса в организме, а также к нарушенной целостности сосудистых оболочек, что есть местом накопления низкоплотного холестерина,
- Неправильное питание с чрезмерным употреблением продуктов с повышенной жирностью, а также фаст-фудов с транс-жирами,
- Малая активность приводит к застойной крови, в которой повышается индекс холестерина, и оседают липидные молекулы на эндотелий.
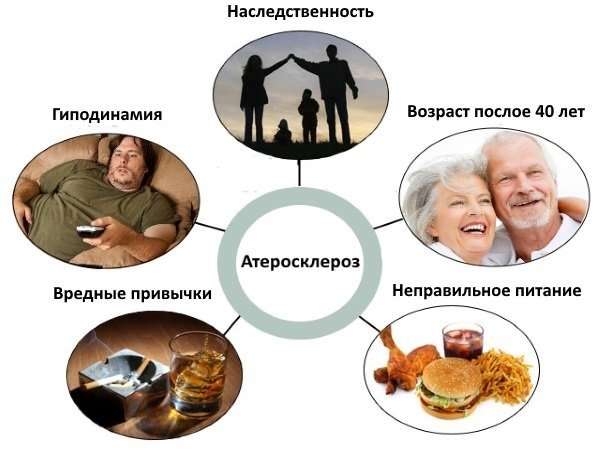 Факторы риска по развитию атеросклероза
Факторы риска по развитию атеросклероза
Факторы
При расшифровке липидного профиля должны учитываться многие нюансы время года, половая принадлежность пациентов, менструация и менопауза у женщин, период беременности у женщин:
- Концентрация молекул холестерина в холодное время года повышается на 2,0% -4,0%. Эти отклонения могут являться нормой,
- Менструальный цикл у женщины влияет на показатель холестерина. В самом начале цикла идёт увеличение на 10,0%, а на позднем этапе цикла на 6,0% 8,0%. В менструацию не рекомендовано сдавать кровь на холестерин. В климактерическом синдроме и при менопаузе, происходит резкий скачок липидов вверх,
- При беременности у женщин, индекс холестерина может повыситься на 15,0%, что является нормой. Если происходит патологическое повышение до 9,0 ммоль/л и выше, тогда для беременной это много и нужно принимать меры по его понижению.
Симптомы
Симптомы проявления нарушения в липидном балансе:
- Чрезмерная сонливость и потеря жизненной энергии,
- Болезненность в голове и ее кружение,
- Артериальная гипертензия,
- Появления первых симптомов патологий сердечного органа учащенное сердцебиение,
- Болезненные ощущения в правой стороне под рёбрами,
- Повышенная раздражительность,
- Интенсивный набор избыточного веса,
- Нарушения в органах пищеварения.
Что делать?
Прежде всего, понижение холестерина с уровня 5,9, начинается с устранения причин его повышения, которые относятся к немедикаментозным методам терапии:
- Отказаться от курения и алкоголизма,
- Начать вести активный образ жизни велосипедные и пешие прогулки, записаться в бассейн и в тренажерный зал. Обычно при увеличении активности и отказа от пагубных привычек в комплексе с гипохолестериновой диетой, холестерин с 5,9 приходит в норму,
- Корректировка питания.
 Отказаться от курения и алкоголизма
Отказаться от курения и алкоголизма
Диета
Чтобы остановить дальнейшее повышение индекса холестерина с 5,9 ммоль/литр, и выше, необходимо ограничивать потребление жира внутрь с продуктами питания и придерживаться гипохолестериновой диеты.
Диетическое питание поможет не только восстановить липидный баланс, но и снизит лишние килограммы.
Основные принципы питания:
- Ограничить поступление в организм жира не есть сало, животный жир, масло коровье сливочное, маргарин,
- Минимизировать количество соли не больше, чем 5,0 грамм,
- Ввести в рацион растительные масла и орехи, в которых много полиненасыщенных кислот омега-3,
- Употребление рыбы жирных сортов ввести в рацион через день (лососевые сорта, скумбрия, тунец), что также богаты на Омега-3,
- Кушать мясо курицы и индейки, но только перед приготовлением снимать с мяса шкуру,
- Употреблять каши из злаковых культур овсянка, гречка,
- В рационе более, чем 50,0% должно быть свежих овощей, огородной зелени, ягод и фруктов,
- Питание должно быть дробным и не менее 5 6 раз в день,
- На ночь выпивать стакан обезжиренного йогурта или кефира.
Как понизить?
Медикаментозная терапия рассчитана для понижения более высоких индексов холестерина, но существуют категории пациентов, для которых совместно с диетой назначают препараты:
- При никотиновой зависимости,
- При ишемии сердечного органа
- Возраст 70 лет и старше,
- Сахарный диабет 2 типа,
- Ожирение 3 4 степени,
- Вторичная профилактика инфаркта миокарда и инсульта.
 Основная группа для лечения это статины.
Основная группа для лечения это статины.
Данные таблетки не предназначены для самолечения, потому что доктор подбирает схему лечения и дозировку индивидуально.
Статины гарантировано снижают риск развития при холестерине 5,9 инфаркта и мозгового инсульта, а также формирования системного атеросклероза.
Чаще всего назначаются такие медикаменты группы статинов:
- Препарат Зокор,
- Таблетки Крестор,
- Медикамент Мевакор,
- Таблетки Торвакард.
При терапии статинами необходимо постоянно мониторить индекс холестерола.
Профилактика
Во избежание повышения липида выше, чем 5,9 ммоль/л, необходимы такие меры:
- Противохолестериновое питание минимум в рационе животного жира,
- Борьба с ожирением и отказ от алкоголя и курения,
- Увеличить активность и избегать стрессового перенапряжения нервной системы и психики.
Заключение
При холестерине 5,9, довольно часто при увеличении активности и диеты, липиды приходят в норму.
Исключением могут быть сопутствующие патологии диабет и ожирение, при которых нужна терапия медикаментами.
Если холестерин 5, что он означает?
Сложный жирный спирт содержится в организме каждого человека. Основная задача – способствовать обмену веществ в организме. Если холестерин 5, то это может говорить многих заболевания или предрасположенностях. Все зависит от возраста пациента и его анамнеза. При увеличении возрастной группы изменяется уровень холестерина. Известно что взрослые люди более ярко реагируют на изменения, а у молодых людей процесс восстановления показателей в норму не вызывает большого труда. Холестерин является незаменимым веществом в организме людей.
Роль ЛПВП в организме человека

Холестерин существует двух видов один из которых играет немаловажную роль в жизнедеятельности организма
ЛПВП или липопротеиды высокой плотности, выполняют большой набор функции в организме. Основная роль ЛПВП – транспортная система, а также:
Липопротеин учувствует в процессе формирования и поддержания на необходимом уровне клеточной мембраны. Блокирует переход в кристаллическую форму углевода в стенке мембраны.
Определяет необходимость содержания различных веществ в клетке. В данном случае липопротеин является пропускным пунктам, которые контролирует количество определенного вещества внутри клетки и не дает увеличиться.
Провоцирует образование желчи. Это происходит в тканях печени. Таким образом, нормализуется как уровень холестерина, так и других веществ.
При недостаточном наличии витамина группы D, ЛПВП провоцирует секрецию собственного витамина. Также способствует правильному синтезу между иными жирными витаминами.
Отмечается, что низкий уровень холестерина влияет на психическое состояние. Связано это с тем, что липопротеиды высокой плотности входят в состав защитной оболочки нервных окончаний.
Изолирующий материал способствует гашению нервных импульсов, прекращает дальнейшее передвижение сигнала.
Удивительно то, что ЛПВП способен очищать организм от токсинов и шлаков которые могут накапливаться в печени.
Несмотря на все положительные качества, нахождение ЛПВП на уровне 5,8 и 5,9 миллимоль на литр вызывает развитие атеросклероза.
Общий уровень холестерина создает холестериновую эмболию коронарных сосудов сердца. В свою очередь это считается предшественником ишемической болезни сердца и инфаркта.
Это интересно! Большая часть пациентов прошедших ишемический инсульт, подвергались атеросклерозу. Он был вызван высоким содержанием холестерина.
Уровень ЛПВП важный показатель при предрасположенности к атеросклерозу. Развитие заболевания напрямую зависит от уровня показателя.
Диапазон нормальных значений холестерина
Особое внимание холестерину следует уделить лицам, находящимся на учете у кардиолога и эндокринолога, а также людям с предрасположенностью к заболеваниям сердца и эндокринной системы.
Особое внимание следует уделить:
- курящим;
- при возрасте свыше 50 у женщин и свыше 40 у мужчин;
- людям, в рационе которых, находятся быстро приготавливаемые продукты, содержащие транс-жиры;
- ведущим малоподвижный образ жизни;
- при хронических заболеваниях печени;
- людям, с высокой чувствительностью к повышению давления –гипертоникам.
Существуют и другие факторы риска, однако их значительность в некоторых случаях не воспринимается как уместная.
Холестерин со значением в 5,2 признан естественным и нормальным. Небольшие отклонения могут быть вызваны перепадами в личной жизни или воздействием внешних факторов, которые стали следствием переутомления. Употребление алкоголя и чрезмерное употребление пищи вызывает резкий скачок, но после нормализуется.
Наличие постоянного уровня холестерина выше 5,3 миллимоля на литр свидетельствует о распространении каких-либо патологий.
Выделяют несколько причин образования завышенного уровня холестерина – гиперхолестеринемии:
- врожденная предрасположенность к неправильному обмену и подавлению лишнего холестерина;
- генетическая предрасположенность, заболевание гиперхолестеринемия;
- статистическая вероятность, мужчины страдают холестериновым избытком чаще женщин;
- старость;
- менопауза у женщин наступившая раньше срока;
- внешние факторы: алкоголь, табакозависимость, лишний вес и отсутствие активного образа жизни;
- нарушение обмена веществ и частый прием жирной продукции питания.
В медицине не существуют симптомы крови, которые бы показывали наличие высокого уровня холестерина. Исходя из общих симптомов, можно выделить заболевание.

Уровень холестерина в основном зависит от употребляемых продуктов питания
К первым признакам высокого уровня холестерина относят дискомфорт и боли в области сердца. Боль возникает в результате эмболии коронарных артерий холестериновыми бляшками.
Боль может возникать и в нижних конечностях. Особенно это заметно во время занятий спортом. Отмечает образование желтых пятен под глазами и в ногах.
При первых симптомах рекомендовано использование диеты. Однако не рекомендуется удалять из повседневного рациона продукты содержащие холестерин. Снижение уровня также провоцирует появление симптомов как психологических, так и обычных.
Диапазон 5 до 5,2 миллимоль на литр считается нормой для мужчин в возрасте 40 лет. Резкое снижение на четыре моля замечается у пациентов, которые перенесли операцию после острого инфаркта миокарда. Такая же ситуация наблюдается и при наличии сахарного диабета.
Все хронические заболевания сердечной системы и печени повышают уровень холестерина. Максимальное значение, при хронических заболеваниях, от 5,4 до 5,7 миллимоль на литр.
У здорового человека биохимический анализ сопровождается:
- ЛПНП: женщины – не более 4,5 миллимоль на литр, мужчины – не более 4.8 миллимоль на литр;
- ЛПВП: мужчины – 0,8 -1,6 миллимоль на литр, женщины – 0,9 – 2,3 миллимоля на литр;
- Общий уровень холестерина: у женщин и у мужчин – не более 5,2 миллимоль на литр.
Способы нормализации холестерола
При наличии уровня холестерина от 5,5 и ниже в терапии используется только диета без лекарства. Диета будет состоять из дефицита жирных кислот и жирного содержимого: мяса и масла.
В недельном рационе практически отсутствует куриное яйцо. Полностью исключается продукт с высоким содержанием холестерина – холодец, печень и почки.
При использовании молочной продукции используется только обезжиренные виды. При использовании мясной продукции как постоянный источник энергии оно полностью заменяется на рыбу.
Рекомендуется использовать некоторые виды речных рыб. Морская рыба богата холестерином.
Правильная диета не гарантирует избавления от холестерина. Эффективность достигается только благодаря сочетанию строгой диеты с активным образом жизни, занятия спортом.
Такой образ жизни не оказывает влияния на выработку печенью холестерина. Однако, поглощает то, что принимается с пищей.
Важно при диете помнить, что главное сжигать ЛПАП, который создает эмболию сосудов и прочие проблемы с кровотоком.
Важно помнить, что первые результаты можно будет наблюдать только спустя несколько месяцев. Быстрый результат диета и физическая нагрузка не дает.
Самостоятельно использование препаратов может уменьшить уровень холестерина в кратчайшие сроки, однако это спровоцирует возникновение побочных эффектов и ухудшит ситуацию.

Медикаменты используют для снижения холестерина в случае когда другие способы становятся малоэффективными
Использование медикаментов возможно только при невозможности самостоятельного снижения уровня. Назначение препаратов должно проходить только под контролем врача.
Использование медикаментов для уменьшения уровня холестерина важно при высоких уровнях холестерина, когда его уровень может влиять на повседневную жизнь.
В качестве основных медикаментов используются статины. Статины классифицируются как препараты, уменьшающие общий уровень холестерина в крови.
Самостоятельное назначение таких препаратов запрещено, так как они назначаются на длительное использование. Дозировки рассчитываются индивидуально, превышение дозы увеличивает риск проявления побочных эффектов.
Самыми популярными препаратами считаются:
Перечисленные статины гарантированно снижают риск возникновения инфаркта сердца и инсультов. Часто препараты используются как профилактические повторного инфарктного состояния.
Терапия статинами проходит только под контролем врача вместе с еженедельным биохимическим анализом.
Профилактика
Профилактических мер для понижения или повышения общего уровня холестерина и уровня ЛПВП и ЛПНП не существует. Основная проблема заболевания в том, что оно протекает практически бессимптомно.
Если симптомы и есть, то они незначительны или незаметны. Однако после того как болезнь продолжительно находится в стадии не лечения, возникают другие заболевания которые стали следствием.
Чаще всего уменьшить риск развития холестеринового дисбаланса помогает соблюдение диеты и активные действия. Диета не предполагает тотального отказа от холестериновых продуктов, а лишь частичное или контролируемое употребление.
При соблюдении диеты рекомендуется постепенное уменьшение жирных продуктов и увеличение нежирных. Особенно важно постоянное употребление свежих овощей, которые содержат клетчатку.
При этом не стоит усердствовать с активностью. Резкие и усиленные занятия спортом не дадут результата. Процесс восстановления холестерина протекает медленно.
К профилактике можно отнести и исключение факторов риска: употребление алкоголя и курения. Даже небольшое уменьшение употребление алкоголя может повлиять на уровень холестерина.
Уровень холестерина напрямую зависит от возрастной группы. При небольших отклонениях от нормы всегда есть риск зафиксировать этот уровень внешними негативными факторами.
В целом уровень от 5,9 и выше считается негативным для всех возрастных и гендерных групп. Нормализовать холестерин можно как медикаментами, так и постепенно.
Медикаменты используются только при действительной необходимости и с предписаниями врача. Медикаменты особенно необходимы при высоком весе и невозможности соблюдения диеты и активного образа жизни.
Холестерин: нормы, снижение, лечение
Как часто сдавать анализы, при каких показателях беспокоиться и что делать, если холестерин в крови неуклонно растет

Доктор в исполнении прекрасного Леонида Броневого абсолютно верно замечал: нож и вилка действительно могут сослужить нам дурную службу. Особенно если использовать их для усиленного потребления жирных продуктов, столь богатых органическим соединением — холестерином, содержащемся во всех клеточных мембранах всех живых организмов. Однако в определенных количествах он жизненно необходим. Где проходит граница между добром и злом, которое может приносить это ставшее притчей во языцех вещество?
Плохой и хороший холестерин
Холестерин — необходимый элемент всех клеток. Наша печень постоянно вырабатывает до 80 % от общего количества этого липида в крови. Роль его велика: холестерин обеспечивает устойчивость клеточных стенок, участвует в синтезе жизненно важных веществ — витамина D, стероидных гормонов (в том числе и половых), желчных кислот.
Поскольку сам холестерин, будучи жиром, нерастворим в воде, он циркулирует в сыворотке в виде комплексов липопротеидов. Они разделяются на липопротеиды высокой плотности (ЛПВП), низкой плотности (ЛПНП) и очень низкой плотности (ЛПОНП).
Первые очищают стенки сосудов от излишков холестерина, транспортируя их для повторной переработки, поэтому их называют «хорошим» холестерином. А вот вторые и третьи, напротив, могут накапливаться на сосудистой стенке, образуя холестериновые бляшки — те самые, которые и становятся «спусковым крючком» атеросклероза, а с ним и тяжелых сердечно-сосудистых заболеваний: ишемической болезни сердца, стенокардии, инфаркта миокарда и инсульта.
Читайте также:
Холестерин: нужно ли с ним бороться?
«Плохой» холестерин угрожает столь тяжкими последствиями лишь при повышении его уровня в крови — дислипидемии. К сожалению, это состояние клинически не проявляется, поэтому нередко о нем узнают постфактум, когда перечень диагнозов уже внушителен. А вот список факторов риска, многократно увеличивающих вероятность трагического роста уровня холестерина в крови, известен.
В группе особого внимания
Доказано, что повышению уровня «плохого» холестерина с большой долей вероятности способствуют:

- Несбалансированный рацион. Около 20 % содержащегося в организме холестерина поступает с пищей. Потребление продуктов, богатых насыщенными и транс-жирами, резко повышает шансы на развитие дислипидемии. К богатым холестерином продуктам относятся красное мясо, сало, жирное молоко, творог, сыры, сливочное масло, яйца, маргарин.
- Ожирение. Индекс массы тела (отношение массы тела в килограммах к росту в метрах, возведенному в квадрат) выше 30.
- Большая окружность талии. Риски увеличиваются, если окружность талии у мужчин становится больше 102 см, а у женщин — 89 см.
- Недостаток физической активности. Гимнастика и прочие виды тренировок помогают повысить уровень «хорошего» холестерина, который, в свою очередь, выводит излишки «плохого».
- Курение. Никотин повреждает стенки кровеносных сосудов, что повышает склонность к образованию холестериновых бляшек. Кроме того, курение напрямую может снизить уровень «хорошего» и увеличить содержание «плохого» холестерина.
- Сахарный диабет. Слишком высокий уровень глюкозы в крови повреждает «выстилку» артерий и способствует увеличению уровня холестерина в крови.
Независимо от того, относитесь ли вы к группе риска, необходимо периодически контролировать уровень холестерина в крови.
Контроль по правилам

Американская ассоциация сердца рекомендует проводить анализ, определяющий уровень холестерина, каждые 4–6 лет всем, кому исполнилось 20 лет. Более частые исследования придется проводить людям, которые относятся к группе риска. Тем же, у кого в анамнезе уже есть инфаркт миокарда, инсульт или дислипидемия, необходимо проверять содержание холестерина с регулярностью, которую определит лечащий врач.
Анализы «расшифровываются» примерно так:
Источники:
http://myholesterin.ru/analizy/holesterin-5-9.html
http://holestein.ru/analizy/holesterin-5-5-chto-delat
http://holester.ru/uroven/holesterin-krovi-5-0-5-9.html
http://xn--h1aeegmc7b.xn--p1ai/holesterin/analizyi/chto-delat-pri-indekse-holesterina-5-9-mmol-litr
http://holesterin.guru/analizy/holesterin-5/
http://apteka.ru/info/articles/bolezni-i-lechenie/lechenie-kholesterina/
http://sosudy.info/holesterin-6-0-6-9


 Читайте также:
Читайте также: 
