Симптомы заболеваний поджелудочной железы
Заболевания поджелудочной железы, ее дисфункции и патологии оказывают выраженное влияние на самочувствие и общее здоровье человека. Основные функции поджелудочной железы – продукция пищеварительных ферментов и выработка инсулина, гормона, регулирующего энергетический обмен глюкозы в тканях.
Заболевания поджелудочной железы подразделяются на последствия нарушений развития, повреждений, воспалительных процессов и злокачественных поражений органа. Какие симптомы заболевания поджелудочной железы? Клиническая картина зависит от причины болезни или патологии и стадии: острой или хронической, а также от индивидуальных особенностей больного. При болезнях поджелудочной железы симптомы могут также различаться в зависимости от возраста пациента и скорости обменных процессов, но не коррелируют с полом: признаки заболевания поджелудочной железы у женщин и симптомы заболевания поджелудочной железы у мужчин аналогичны.
При самостоятельной предварительной диагностики наличия признаков болезней и деструктивных процессов железы необходимо помнить, что некоторые воспалительные процессы и дисфункции имеют достаточно похожую симптоматику, и определить заболевание возможно только при помощи лабораторных и инструментальных методов обследования.
Поджелудочная железа: симптомы заболевания воспалительной этиологии
Неинфекционные воспалительные процессы в тканях поджелудочной железы являются наиболее распространенной причиной возникновения дисфункций и патологий этого органа. Большинство процессов воспалительного характера выражаются клинической картиной панкреатита, сопровождающегося отеком, распадом и отмиранием тканей железы.
Длительные воспалительные процессы приводят к замещению железистой ткани соединительной, нарушениям анатомической структуры и функций поджелудочной железы.
Первичный воспалительный процесс неинфекционного характера может осложняться наслоением бактериальных инфекций, образованием кист, воспалением области брюшины, внутренними кровотечениями и иными осложнениями заболевания. В зависимости от симптоматики и клинической картины выделяют острый и хронический виды панкреатита.
Острый панкреатит
Наиболее частая причина развития острого панкреатита – осложнение желчекаменной болезни при нарушении диеты, избытке жирной пищи, алкоголя. Средний возраст возникновения первого эпизода острого панкреатита – 40-50 лет.
Среди разновидностей заболевания выделяют:
- острую интерсцитиальную (отечную) форму панкреатита;
- острую геморрагическую форму;
- острую гнойную форму панкреатита;
- острый панкреонекроз с тотальным или частичным отмиранием тканей.
При проявлении симптоматики панкреатита на фоне холецистита диагностируют холецистопанкреатит. Острый панкреатит может проявляться разнообразно и не иметь выраженной, однородной клинической картины, что затрудняет постановку диагноза.

Боль как симптом острого панкреатита
Острая форма заболевания всегда сопровождается болевыми ощущениями. В зависимости от отечной или некротической разновидности, а также от вовлечения в воспалительный процесс органов и тканей брюшины боль может быть острой, тупой, тянущей, режущей и т. п.
Отечная форма панкреатита вызывает болевые ощущения вследствие сдавливания отечными тканями нервных окончаний, растяжения капсулы органа и блокирования протоков.
Некротизация тканей при панкреонекрозе может вызывать настолько выраженную боль, что провоцирует угрожающее жизни состояние – болевой шок.
Локализуются болевые ощущения в эпигастральной области, могут распространяться по всему животу и в большинстве случаев иррадиируют в позвоночник, что обусловлено расположением поджелудочной железы и спецификой ее иннервации. В редких случаях требуется дифференциальная диагностика от проявлений инфаркта миокарда и стенокардии, так как болевые ощущения могут возникать за грудиной, в области сердца, и иррадиировать в район ключицы.
Боль при остром панкреатите не коррелирует с приемом пищи, являясь выражением воспалительного процесса и нарастающих патологических изменений. Болевые ощущения являются длительными или постоянными, уменьшаясь при приеме обезболивающих и противовоспалительных препаратов.
Диспепсия при панкреатите
Диспепсическая симптоматика острого панкреатита выражается в тошноте, рвоте после еды с включениями непереваренной пищи, нарушениями дефекации: запорами, поносами или их чередованием. Диспепсические явления часто возникают на начальной стадии панкреатита как следствие нарушения диеты. Наиболее частыми «провокаторами» считаются жирные виды пищи, алкоголь, грибы, мед, томаты и их продукты обработки. Некоторые медикаменты также способны провоцировать начало заболевания, в числе лекарственных средств – препараты групп антибиотиков, сульфаниламидов, нитрофуранов, цитостатиков и т. д.
Особенности тошноты и рвоты как признаков острого панкреатита
В абсолютном большинстве случаев при панкреатите рвоте предшествует ощущение тошноты, возникающее вследствие раздражения так называемого блуждающего нерва. 8 из 10 приступов тошноты заканчиваются выбросом рвотных масс, не приносящим облегчения больному.
Рвота при панкреатите – признак интоксикации организма. На первом этапе рвотные массы состоят из содержимого желудка, при дальнейшем развитии заболевания отмечаются включения желчи, что говорит о забросе с желудок содержимого двенадцатиперстной кишки. Объем масс и частота приступов зависят от стадии заболевания и могут быть достаточно значительными, выраженными, мучительными, приводящими к гипоосмотической дегидратации организма.
Дегидратация: степени выраженности обезвоживания
Дегидратация при отсутствии своевременной терапии развивается от начальной стадии до угрожающей летальным исходом. На первом этапе при потере менее 3% массы тела из-за вывода жидкости больные ощущают слабую жажду, частота дыхания несколько повышена.
На втором этапе при потере от 3 до 9% массы тела отмечается выраженное ощущение жажды, сухость слизистых поверхностей, симптомы потери влаги кожными покровами: собранная в складку кожа не расправляется сразу, тургор понижен. Отмечается ускорение сердечных сокращений, снижается объем выделяемой мочи, ее цвет становится темнее.
Третий этап сопровождается неврологическими проявлениями (спутанностью сознания, замедленностью реакции, сонливостью, нарушениями речи), понижением кровяного давления, нарушениями ритма сердцебиения вследствие электролитного дисбаланса, ацидозом. Данная стадия может приводить к гиповолемическому шоку, развитию полиорганной недостаточности и прекращению жизнедеятельности.
Функциональные расстройства кишечника
Нарушение продуцирования панкреатических ферментов для пищеварительного процесса и снижение выделения желчных кислот приводят к повышенному газообразованию, вздутию живота, метеоризму на начальной стадии воспалительного процесса в поджелудочной железе. Ферментная и желчная недостаточность вызывают также длительные запоры, отсутствие стула или затруднения процесса дефекации в течение нескольких дней. Далее отсутствие стула сменяется расстройством кишечника с калом жидкой консистенции. Такие периоды задержки каловых масс и разжижения характерны для панкреатитов.
Кожные проявления симптоматики нарушения деятельности поджелудочной железы
Воспаленная поджелудочная железа из-за отечности органа оказывает давление на окружающие органы, чаще всего препятствуя оттоку желчи, что проявляется бледностью или желтушностью кожных покровов.
При выраженных нарушениях дыхания, кислородной недостаточности отмечается синюшность носогубного треугольника, ногтей на руках и ногах. Пятна синюшного цвета также могут проявляться на животе в районе пупка или по бокам.
Другие симптомы
Отмечается также повышенное слюноотделение, тахикардия, ряд симптомов, позволяющий диагностировать панкреатит при пальпации, как-то:
- болезненность при пальпации угла между ребрами и позвоночником в левой части;
- боль при нажатии в 2 см под пупочной ямкой в направлении внутрь и вверх;
- усиление болевых ощущений после нажатия на живот, в момент отвода рук.
Лабораторные исследования и показания при остром воспалительном процессе поджелудочной железы
Основную диагностическую ценность имеют показатели формулы крови. Характерными для острой формы панкреатита изменениями показателей являются лейкоцитоз как признак воспалительного процесса и рост уровня амилазы.
Норма содержания амилазы в сыворотке крови составляет 65 единиц, при повышении референтного показателя в два раза рассматривают острый панкреатит как вероятный диагноз. Критической концентрацией амилазы считается 1000 единиц, данное состояние расценивается как угрожающее жизни и требует неотложной хирургической помощи.
Несмотря на высокую диагностическую ценность показателей амилазы ее соответствие норме не является точным маркером отсутствия воспалительного процесса. В первые часы развития заболевания острой формы, а также на этапе некротизации тканей уровень амилазы может соответствовать норме.
При расшифровке анализов ориентируются также на показатель скорости оседания эритроцитов, гематокрит, референтные показатели глюкозы, липазы, трипсина, ингибиторов панкреатических ферментов и эластазы.
Поджелудочная железа: симптомы иных заболеваний и патологий
Заболевания и дисфункции, поражающие поджелудочную железу, не ограничиваются воспалительными процессами. Хотя для большинства патологий характерны болевые ощущения, диспепсические явления и особенности формулы крови, симптоматика различается в зависимости от вида болезни, ее формы, этапа и обширности патологии.
Лабораторные исследования мало информативны. УЗИ, биопсияПревышение референтных норм глюкозы и гликированного гемоглобина в крови
| Заболевание/симптом | Панкреатит в хронической форме | Рак | Кистозные изменения железистой ткани | Сахарный диабет I типа |
| Болевые ощущения | В периоды обострений | В зависимости от локализации и объема новообразования | В зависимости от размера и локализации, могут отсутствовать | Отсутствуют |
| Диспепсия | В периоды обострений и при нарушении диеты: запор, понос, тошнота, рвота | Неустойчивый жирный стул, тошнота, на поздней стадии – профузный понос, рвота | В зависимости от локализации кисты: учащенный стул, вздутие (киста на головке железы), запор, тошнота, обесцвеченный кал (тело, хвост железы) | Ощущение тошноты, рвота при кетоацидозе. Обостренный голод при гипогликемии |
| Особенности клинической картины | Обострения при нарушении правил рациона питания | Желтушность, бледность кожных покровов, потеря веса до истощения | Выражены на поздних стадиях и бактериальном нагноении болью и возможностью пальпации кист | Повышенная жажда, учащенное мочеиспускание, кожный зуд, сухость слизистых. Кетоацидоз, гипогликемия |
| Лабораторные показатели и методы диагностики | При обострениях аналогичны острому панкреатиту | В картине крови – анемия, лейкоцитоз, повышенное СОЭ. Ультразвук, биопсия |
Язвенные изменения железистой ткани данного органа классифицируются в зависимости от стадии: эрозивной, обострения и хронической с возможным осложнением при пенетрации в ткани и органы брюшины. Симптомы язвы схожи с клинической картиной панкреатита с дополнениями в виде изжоги и саливации.
Терапия проводится под строгим контролем специалистов. При лечении необходимо помнить, что без соблюдения диеты, ограничения жирных, жареных, копченых блюд, некоторых видов продуктов (грибов, томатов, меда) и алкогольных напитков болезни будут обостряться и прогрессировать.
Заболевание поджелудочной железы: причины, симптомы и лечение
В нашей жизни мы часто сталкиваемся с понятием «болезнь поджелудочной железы». Этот термин является собирательным, включает в себя ряд патологических состояний, которые вызывают изменения в структуре и деятельности органа.
Причины боли в области поджелудочной железы
Медиками принято выделять ряд факторов, которые вызывают болезненность в органе. Сама железа вокруг себя имеет капсулу. В ней располагается большое количество нервных окончаний. При растяжении этой капсулы появляется выраженная боль.
Что может стать причиной:
1. Все воспалительные и патологические процессы, происходящие в самой железе.
- Панкреатит – недуг, носящий чаще инфекционно-токсический характер, поражающий часть органа или его весь. В современности заболевания встречается часто, даже у лиц молодого возраста.
- Кистозные образования и псевдокисты. Появляются после перенесенного панкреатита, который не до конца излечен.
- Сахарный диабет.
- Панкреонекроз – гнойное расплавление и некроз тканей поджелудочной. Выражается сильнейшим болевым синдромом. Процесс необратим. Поражает алкоголезависимых пациентов.
- Опухолевые образования. Болезненность присутствует чаще при онкологических поражениях на поздних стадиях. Поэтому так тяжело диагностировать недуг.
2. Изменения в соседских органах. Связано с тем, что некоторые нервные сплетения разных органов брюшной полости имеет общие корешки и волокна. Отсюда чувство смешенной боли. Такая симптоматика может сопровождать следующие процессы:
- Железокаменная болезнь. При этом активно формируется явление почечной колики. Боль невыносимая, острая, приступообразная, отдаёт в поджелудочную. Может охватывать весь живот и спину.
- Мочекаменная болезнь, сопровождающаяся почечной коликой. Как отмечают врачи, формирует самый сильный приступ болевого ощущения. При этом будет болеть не только поражённая почка, но и вовлекаться в процесс все органы брюшного пространства, в том числе и поджелудочная железа.
- Холецистит – воспаление желчного пузыря. Находится по соседству с поджелудочной и может отдавать ей свою боль.
- Патологии желудка и двенадцатиперстной кишки: гастриты, язвенная болезнь, опухоли.
- Гепатиты и циррозы печени.
3. Изменения в иннервации и повреждение нервных волокон.
- Остеохондроз. Особенно если поражается грудной отдел.
- Межрёберная невралгия. Имеет схожую клиническую картину с сердечным приступом и панкреатитом.
- Дегенеративные мышечные изменения.
- Атеросклероз артерий.
- Тромбоз панкреатических сосудов.
Причины заболевания поджелудочной железы
Негативно влияют следующие факторы:
- Приём некачественной еды. Сюда относят: мясо, которое сделали на открытом огне, жирную, жаренную, острую, копченую пищу. В связи с тем, что орган имеет нежную структуру, он как губка впитывает в себя вредные вещества, которые человек употребляет. При употреблении несбалансированной еды железе следует выделять большее количество ферментов, что является для нее перегрузкой и может спровоцировать её болезнь.
- Наследственность. У многих пациентов в семье есть люди, которые тоже страдают различными недугами поджелудочной. Гены, отвечающие за патологии, могут передаваться по наследству. Под воздействием неблагоприятных факторов эти мутации могут сработать и проявиться. Примером является сахарный диабет 1 типа.
- Алкоголизм. Самому сильному воздействию подвержен орган со стороны спиртов. Они убивают безвозвратно клетки органа. При этом ткань в лучшем случае может заместиться на соединительную. Тогда железа выключается из работы. В ином случает – орган медленно прогрессивно гибнет.
- Инфекционные поражения. Заболевания могут вызывать бактерии, вирусы, простейшие, грибок.
- Ослабление иммунитета. Выключаются защитные механизмы. Страдают все системы. Первичные иммунодефициты у детей, вторичные иммунодефициты в ходе заболеваний, синдром приобретённого иммунодефицита СПИД.
- Токсическое воздействие химических веществ. Чаще всего – это отравления тяжёлыми металлами, кислотами, щелочными соединениями. Процесс плохо поддаётся восстановлению.
- Пагубное влиянием лекарственных средств. К ним относят: нестероидные противовоспалительные средства, химиопрепараты, наркотические анальгетики, противовирусные средства и другие. При приёме любым фармакологических препаратов нужно всегда оценивать побочные и негативные воздействия, которые описывают в инструкции.
- Негативное влияние экологии и вредные условия труда.
- Сопутствующие заболевания, желчекаменная болезнь, патологии желудочно-кишечного тракта, нарушения свёртываемости крови, иммуннодефициты.
Почему воспаляется поджелудочная
Воспалительная реакция в любом органе или ткани возникает в ряде сочетания факторов: ослабление местного иммунитета, нарушение микроциркуляции и кровотока, наличии застойных явлений, воздействия инфекционного и токсического агента.
Поджелудочная не является исключением. Всё начинается с того, что по определённым причинам снижается защитная функция организма. В случае пищеварительной системы – это пренебрежение диетой, переедания, дисбактериоз.
При снижении защиты, к органу очень легко может попасть микроб. Внедряясь в ткани-мишени, он запускает реакцию воспаления. Вещества воспалительного характера – цитокины действуют на сосудистое русло, меняя кровоток и кровоснабжение.
Нарушается функция. Активные вещества, синтезированные железой, не выделяются в просвет пищеварительного тракта. Их избыток начинает переваривать собственные ткани поджелудочной. Тут и развивается болезнь поджелудочной железы.
Симптомы воспаления
Признаки могут быть самыми разнообразными. Не всегда тот или иной синдром может указывать на патологию железы. Поэтому при появлении клинических жалоб пациенту стоит обратиться к врачу для уточнения диагноза и назначения необходимого лечения.
1. Острая боль в поджелудочной. Располагается орган слева в верхних отделах живота. Поэтому распространяется болевой синдром там. Может начинаться с эпигастральной области.
Сначала боль носит ноющий характер, периодическое течение. Если патология переходит в более серьёзные стадии, может случиться приступ. Характеризуется опоясывающей жгучей болью, приступообразного характера.
На высоте приступа случается тошнота и рвота. Отдавать может в спину, лопатку, шею, голову, почки с левой стороны. Это всё характерно для острого панкреатита.
При онкологических процессах в месте проекции железы ощущается тяжесть, чувство давления. Происходит это из-за повреждения капсулы органа.
2. Расстройство поджелудочной железы. В эту группу относят пищеварительные изменения и нарушения гормональной деятельности.
- Тошнота при болезни поджелудочной. Тошнота появляется из-за нарушения проходимости и оттока сока из панкреатического канала. Возникает явление интоксикации. Может присутствовать длительное время, а может пройти после рвоты. На фоне болевых ощущений тошнота усиливается. По мере стихания болей, она исчезает. Устранить можно медикаментозно противорвотными средствами.
- Понос при патологии поджелудочной железы. Вызывается снижением активности ферментов. Продукты питания в кишечник поступают, но не выделяется достаточное количество ферментативных соединений. Это провоцирует процессы брожения, мальабсорбции. Появляется понос. Он характеризуется обильным количеством. На вид жирный, блестящий. Плохо смывается. Обладает зловонным запахом. Содержит примеси непереваренных продуктов. Жидкий стул бывает до 5 раз за сутки.
- Рвота. Бывает не так часто, как первые два симптома. Случается при запущенных степенях болезни. Выделяют рефлекторную рвоту и в ходе проявления интоксикации. Часто сопровождает приступ поджелудочной. После рвоты наступает облегчение.
- Гиповитаминоз и анемия. Характеризуются кожной сухостью, ломкостью ногтей, десневыми кровотечениями, геморрагическими проявлениями.
При присоединении вторичной инфекции или осложнений могут появиться иные признаки:
- Желудочно кишечное кровотечение;
- Разрыв капсулы;
- Гепатоспленомегалия – компенсаторное увеличение размеров печени и селезёнки;
- Асцит – скопление жидкости в брюшной полости;
- Перитонит – воспаление брюшины. Очень опасно для жизни;
- Сепсис – генерализованная инфекция, попадание микробов в кровь и занос их в другие органы;
- Гипогликемическая или гипергликемическая кома.
Поэтому очень важно как можно раньше начать терапию заболевания.
Симптомы приступа поджелудочной
Приступом называется острая, схваткообразная боль, которая возникает в ряде патологий. Появляется из-за нарушения оттока панкреатического сока, закупорки поджелудочного протока, растяжения и разрыва капсулы.
Характерно для заболеваний: панкреатит в острой фазе, камни поджелудочной железы, панкреонекроз, злокачественных новообразований.
Симптомы приступа:
- Сильная, интенсивная, схваткообразная, опоясывающая боль, которая с трудом устраняется анальгетиками. Иррадиирует в другие органы.
- Невыносимая тошнота, горечь во рту.
- На высоте болевого ощущения рвота желчью или желудочным соком.
- Выраженная диарея.
- Повышение температуры тела.
- Учащение пульса и повышение артериального давления.
- Бледность кожи. Появление на туловище капель холодного пота.
- У пациента чувство страха смерти.
Лечится такое состояние только в стационаре под контролем врача. Возможна интенсивная терапия.
Как определить болезнь поджелудочной железы
Патологию должным образом и в полном объёме сможет описать только врач. При первых признаках нужно обратиться к нему. Изначально собираются все данные о жалобах и проявлениях патологии. Затем назначаются общеклинические исследования.
- Общий анализ крови. В нём будет наблюдаться воспалительная картина, анемический синдром.
- Общий анализ мочи покажет признаки токсического поражения почек.
- Биохимический анализ крови оценивают на деятельность пищевых показателей и ферментов: глюкоза, холестерин, общий белок, АЛТ, АСТ, амилаза, щелочная фосфатаза, СРБ. При необходимости список дополняют.
- Ультразвуковое исследование брюшной полости. Через переднюю стенку живота ультразвуковым датчиком оценивают состояние железы, её плотность, размеры, эхогенность. На основании УЗИ можно сделать заключение о болезнях поджелудочной.
- Эндоскопическое УЗИ поджелудочной железы. Информативен для оценки головки органа. Эндоскоп представляет собой резиновую тонкую трубочку, на конце имеющую камеру. Через рот пациенту внедряют эндоскоп в пищевод, желудок, двенадцатиперстную кишку. Через её стенку можно по ультразвуковым сигналам оценить состояние железы.
- Рентгенорафия органов брюшной полости. Показывает новообразования.
- Могут прибегнуть к компьютерной и магнитно-резонансной томографии. Оценивают состояние органа в нескольких проекциях.
- С диагностической целью применяют операцию при помощи проколов в коже на животе – лапароскопию. Оценивают камерами патологии железы.
Однозначный ответ, лечится ли поджелудочная дать трудно. Всё зависит от патологии, степени тяжести, состояния пациента, длительности течения.
Приступ острого панкреатита на ранних стадиях при первых признаках можно полностью вылечить. При этом необходимо соблюдать строгую диету и все рекомендации врача.
Хронический панкреатит излечить полностью трудно. Врачи называют это не излеченностью, а стадией ремиссии. Когда выполняются все рекомендации, клинически патология себя никак не проявляет.
Если советы не выполнены, снова появляется клиника обострения. Так что тут течение недуга зависит только от самого пациента.
Панкреонекроз не обратим. Лечится только хирургически. Медикаментозную терапию назначают с целью поддержания органа.
Кисты убираются оперативным способом. После их устранения проходят все симптомы. Пациент считается здоровым.
Сахарный диабет невозможно вылечить. Но если соблюдать диету и заместительную терапию, то такие пациенты живут долгую полноценную жизнь без существенных ограничений.
Методы лечения поджелудочной железы
Принято пользоваться основными этапами в лечении:
- Лечение воспаления медикаментозными препаратами.
- Диетотерапия.
- Хирургическое лечение.
- Фитотерапия.
Всё начинается с лечения воспаления железы. Для этого необходимы следующие группы лекарственных препаратов:
- Антибактериальные средства. Применяют антибиотики широкого спектра действия: пенициллины, цефалоспорины 3 и 4 поколения, фторхинолоны, кишечные антисептики. Примером может быть Амоксиклав, Нифуроксазид и т.д. Курс длится до 2 недель. Продаются только по рецепту. Приём должен быть согласован в доктором.
- Лекарства, таблетки от боли в желудке и поджелудочной. Таковыми являются нестероидные противовоспалительные средства. Применяют Кеторол, Ибупрофен, Нимесулид.
- Обезбаливающие при болях в желудке и поджелудочной. К самым эффективным препаратам относят спазмолитические средства. Они расслабляют мышечный тонус, снимают спазм. Пример: Но-шпа, Дротаверин, Спазмалгон, Дюспаталин.
- Заместительная терапия. Для облегчения пищеварения и снятия лишней нагрузки в период обострения применяют ферменты: Креон, Мезим, Панкреатин.
При запущенных процессах и когда это необходимо, в условиях стационара производят хирургическое лечение. Иссекают поражённые участки с дальнейшей санацией органа.
При ранней диагностике и правильном лечении болезни поджелудочной железы будут Вам не страшны.
Болезни поджелудочной железы: какие симптомы и что делать
Поджелудочная железа – особенный орган, относящийся к двум системам одновременно и выполняющий ряд жизненно важных функций. Возникновение любых патологий в этой области скажется на многих функциях организма. Поэтому, если обнаружены первые признаки болезни поджелудочной железы, нужно безотлагательно обратиться за консультацией к доктору.

Что важно знать о поджелудочной железе
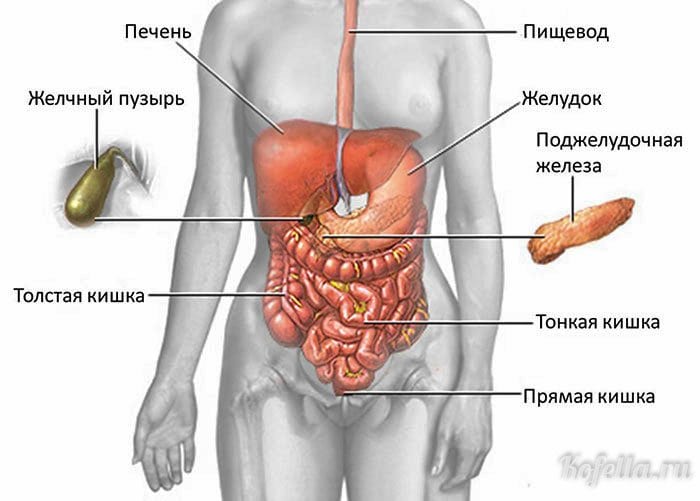
Поджелудочная железа — это орган, отличающийся небольшими размерами (его длина 15 см), без которого переваривание пищи было бы невозможно. Она выполняет сразу двойную нагрузку:
- регуляция процессов переваривания за счет выработки ферментов, которые осуществляют расщепление углеводов, жиров и белков;
- обеспечивает постоянство внутренней среды организма, которого удается достичь благодаря способности вырабатывать инсулин и глюкагон.

Этот незаменимый орган участвует в секреции весьма сильных ферментов, которые через протоки выделяются в двенадцатиперстную кишку. Благодаря им пища организмом усваивается. Если у человека развиваются патологии этого органа, то пища в кишечник будет отправляться непереваренной, так как ее расщепление нарушается.
Общие признаки болезней поджелудочной железы

В подавляющем большинстве случаев патологии поджелудочной железы проявляются схожими признаками:
- Появляется боль;
- немотивированно пропадает аппетит;
- человек худеет;
- возможно возникновение тошноты, рвоты, а также поносов.
Подложечная область живота и район левого подреберья – места локализации боли. Зачастую, она усиливается, если человек переедает, либо примет жирную, острую или жареную пищу, спиртосодержащие напитки.
Хотя размещение важной железы ограничивается верхней областью живота, боль способна трансформироваться в центр и в низ живота. Если приложить тепло, то болевой синдром усилится, а вот холод снимает неприятные ощущения.
Снизить боль удастся, если принять позу лежа на боку и подтянуть ноги к груди, либо сесть, согнувшись при этом вперед.
Острый панкреатит

Панкреатит, относясь к одной из наиболее распространенных патологий поджелудочной железы, по сути, не что иное, как обычный воспалительный процесс, поражающий ткани этого органа. Острый панкреатит характеризуется тем, что происходит омертвение тканей железы и мощный выброс пищеварительных ферментов, отличающихся агрессивностью.
Острая фаза заболевания затягивается до 2-х недель. Если упустить этот период и растянуть лечение не на один месяц, то велика вероятность перехода подобного недуга в категорию хронических с возникновением частых рецидивов.
Причины, провоцирующие развитие острого панкреатита
К основным причинам, способным спровоцировать развитие неприятной болезни, можно отнести следующие:
- обилие некачественных, острых, жирных продуктов;
- спиртосодержащие напитки, пиво;
- чрезмерное употребление сдобной выпечки;
- увлечение газированными напитками;
- наличие в рационе маргарина.
Подробнее о вредных продуктах для поджелудочной железы читайте здесь.
Воспалительные реакции в поджелудочной железе также могут быть спровоцированы увеличенной дозой лекарств или в случае их приема не по схеме.
Кроме перечисленных первопричин, имеет смысл обратить внимание и на другие:
- наличие патологий желчных путей, желчнокаменная болезнь, сбои в функционировании желчного пузыря;
- если была травма этого органа или не обошлось без хирургического вмешательства;
- при имеющейся сосудистой патологии, которая является причиной нарушений кровотока в поджелудочной железе;
- в случаях возникновения инфекций в двенадцатиперстной кишке;
- если органы брюшной полости перенесли воспаления.
Имея представление, почему болит поджелудочная железа и какие причины лежат в основе развития таких патологий, есть шанс избежать неприятных последствий.
Симптомы
О появлении неприятного недуга можно судить по ряду симптомов:
- Наличие интенсивных болей в животе, под ребрами;
- Повышенное газообразование;
- Диарея (стул до 15 раз в день);
- Тошнота, рвота.
Если при этом температура повышается до 40 0 , то имеет смысл подозревать развитие некроза поджелудочной железы.
Известны примеры, при которых развитие неприятного недуга сопровождалось сухостью во рту, отрыжкой, учащением пульса, появлением одышки, снижением АД. Не исключено появление желтухи.
Лечение острого панкреатита
Если налицо проявления острого течения заболевания, человеку требуется госпитализация. Главное – снабдить пациента покоем, холодом и голодом. При обостренной форме голодание следует соблюдать на протяжении 5-7 суток. Рекомендуется выпивать около 2-х литров воды, чтобы вымыть все токсины, которые образуются при воспалительных процессах этого органа.
На то место, где находится железа, накладывается холод.
Люди, склонные к перееданию, лишнему весу, чрезмерному потреблению алкогольной продукции и страдающие иными вредными привычками, должны время от времени проходить обследование поджелудочной железы, с целью профилактики панкреатита.
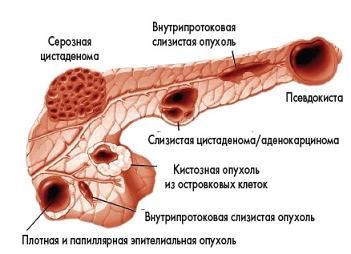
Киста поджелудочной железы
В основе этой патологии лежит формирование в самом органе или тканях, расположенных рядом, небольшой капсулы, в которой происходит скапливание жидкостей в виде полостей. От развития подобного недуга не застрахованы ни мужчины, ни женщины.
Встречаются кисты врожденные, но могут приобретаться в течение жизни.
Нередко пациенту выносится диагноз «ложная киста». Подобное новообразование появляется вследствие острого панкреатита или некроза поджелудочной железы, возникшее в результате травмирования. Изнутри ложную кисту помимо жидкости заполняет некротическая ткань.
Расположение ложной кисты не ограничено какой-то одной частью поджелудочной железы, она может появиться где угодно и разрастись до огромных размеров (порой в ней помещается до 2-х литров жидкости).
Если киста незначительных размеров, то узнать о ее наличии можно только в результате случайного обследования, ведь признаки у человека могут совсем не проявляться.
Явную симптоматику возникшей патологии можно распознать в том случае, когда новообразование разрастется до внушительных размеров и начинает давить на расположенные поблизости органы или смещать их. В такой ситуации пациентом ощущаются боли в верхней области живота, он начинает терять вес, возможны перепады температуры тела.
Лечится киста хирургической резекцией, причем методика выбирается исходя из размеров и локализации опухоли.
Камни поджелудочной железы

Формирование камней в этом органе – явление относительно нечастое. Подобный недуг может проявляться самостоятельно или возникать вследствие ранее перенесенных заболеваний железы. В большинстве своем камни появляются в головке железы, в иных областях – значительно реже.
Причины развития подобной патологии современной медициной как следует не изучены. Но существует предположение, что формирование конкрементов находится в прямой зависимости от нарушений фосфорно-кальциевого обмена в организме. Возможно, к появлению образований подобного рода имеет отношение застой панкреатического сока и воспалительные реакции, являющиеся результатом вторичной инфекции.
Симптомы недуга не во всех случаях наблюдаются явно. Как правило, о присутствии камней пациент узнает совершенно случайно, сделав рентгеновский снимок. Но бывают и ярко проявляющиеся признаки. Среди них особенно выделяется не проходящая интенсивная боль в верхней зоне живота, отдающая в спину. Она способна проявляться в виде приступов и усиливаться по истечении нескольких часов после еды.
В случаях прогрессирования заболевания могут наблюдаться чередующиеся поносы и запоры, отмечаться ухудшение аппетита. При перемещении камней у пациента нередко возникает механическая желтуха.
На основании рентгеновских исследований доктором ставится диагноз. Способы лечения напрямую зависят от тяжести состояния человека и от наличия осложнений. Если налицо легкое протекание заболевания, вполне могут помочь коррекция питания и лечебная терапия. При тяжелом характере течения болезни хирургического вмешательства не избежать.
Онкологические заболевания поджелудочной железы
Среди опухолевых новообразований можно выделить доброкачественные и злокачественные.
К сожалению, в последнее время значительно возросло количество пациентов, страдающих подобным недугом.
Симптомы
Симптоматика рака поджелудочной железы и панкреатита в основе своей идентична. Однако, в зависимости от места локализации опухоли, проявления могут быть и иными. Если раковая опухоль возникла в области головки поджелудочной железы, то за счет разрастания опухоли осуществляется передавливание общего желчного протока и проявляется один из главных признаков патологии – желтуха. Боли, к сожалению, проявляются на самых последних стадиях.
Если опухоль формируется в теле или хвосте органа, одним из самых основных симптомов может стать прогрессирующий сахарный диабет.
Лечение
Рак поджелудочной железы, обнаруженный на ранних стадиях, лечится посредством хирургической резекции. Современная медицина успешно применяет радиотерапевтические методы лечения, направленные именно на пораженную зону. После операции еще на протяжении полугода необходимо проводить профилактическое лечение, с целью исключить вероятность рецидива.
Если заболевание обнаружено на поздних стадиях, то современная медицина обладает возможностью улучшить качество жизни пациента с подобной патологией при помощи местного лечения симптомов.
К доброкачественным образованиям относятся фиброма, аденома, цистаденома, липома и др. Лечение сводится к оперативному удалению проблемного узла.
Диета – важный компонент при патологиях поджелудочной железы

При лечении любых патологий поджелудочной железы особенно важно уделить должное внимание диете.
Для пациентов, столкнувшихся с отклонениями в функционировании этого органа, предусмотрен список продуктов, которые можно употреблять. В меню должен присутствовать белый хлеб, допускается употребление черного хлеба, выпеченного вчера.
Ежедневный рацион пациента должен содержать первые блюда. Для приготовления вторых блюд допускается использование мяса нежирных видов (говядина, курятина, крольчатина), рыбы только отварной или приготовленной на пару, фрикаделек, рагу.
Овощи употребляются в любом виде, только не жареные.
Любые жирные продукты исключить. Разрешается незначительное количество сливочного или растительного масла. Можно в сутки съедать одно яйцо.
Запивать лучше компотом, киселем, слабым чаем, от остальных напитков воздержаться.
Нельзя употреблять чрезмерно горячие или холодные блюда.
Как предупредить заболевания поджелудочной железы
Болезнь гораздо легче предотвратить, чем потом с ней бороться. В качестве профилактических мер патологий поджелудочной железы следует придерживаться ряда несложных правил:
- Не нужно забывать о том, что негативное воздействие на работу этого органа оказывают алкоголь, курение, употребление жирных продуктов и нерегулярный прием пищи. По возможности, этого нужно избегать.
- Периодически следует употреблять травяные чаи, заваренные из черники, одуванчика, шиповника, крапивы, брусники.
- Если возникли малейшие подозрения на развитие заболевания поджелудочной железы, то сразу же необходимо исключить из ежедневного рациона острую, жареную, жирную пищу и не допускать быстрых перекусов.
- Ежедневное меню разнообразить, сделать его максимально здоровым.
- Стараться кушать небольшими порциями, но чаще, 5-6 раз в день. Между приемами пищи выдерживать приблизительно одинаковый интервал. В еде быть умеренным.
Соблюдение всех этих мер поможет избежать многих проблем с поджелудочной железой.
Поджелудочная железа – важнейший орган человеческого организма. Она участвует во всех видах обменных процессах. К заболеваниям этого органа нужно относиться со всей серьезностью и приступать к своевременному лечению.

Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
Воспаление поджелудочной железы: симптомы и лечение. Диета при воспалении поджелудочной железы
В последнее время жалобы пациентов на воспаление поджелудочной железы, симптомы и лечение которой обусловлено острым панкреатитом или прочими деструктивными формами осложнений важнейшего органа пищеварительной системы неуклонно растёт. Несмотря на применение современных методов интенсивной терапии, летальность при деструктивном остром панкреатите остаётся достаточно высокой – на уровне 15-40%, а при тяжелом течение воспалительных заболеваний поджелудочной железы с выявлением ферментативного перитонита, смертность пациентов достигает 75-95%.
Какие же признаки, симптомы воспаления поджелудочной железы у мужчин и женщин должны вызывать беспокойство, как правильно лечить воспалительную реакцию системного органа пищеварения?
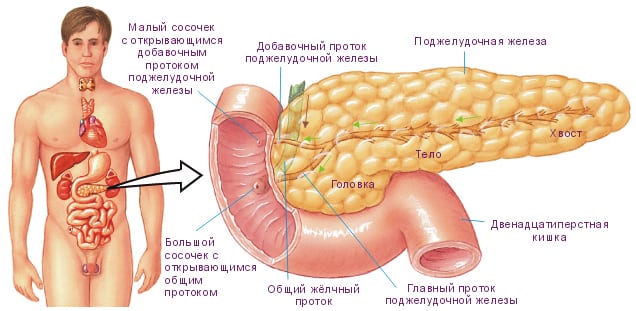
Что такое поджелудочная железа – функции, строение
Поджелудочная железа у человека, представляет собой крупнейший внешнесекреторный и внутрисекреторный орган пищеварения. Внутрисекреторная функция органа заключается в реализации пищеварительных ферментов – панкреатического сока. Производя биологически активные органические соединения, поджелудочная железа обеспечивает организму регулировку жирового, белкового и углеводного обмена веществ. Ещё одним важнейшим функциональным предназначением этого органа является активная выработка инсулина, помогающего снижать уровень концентрации глюкозы в крови. Гормональный сбой при воспалении поджелудочной железы может привести к нарушению секреции инсулина, что повлечет за собой развитие сахарного диабета.
Анатомическое строение представляет собой удлиненное дольчатое образование серовато-розоватого цвета, расположенного в брюшной полости верхнего отдела на задней стенке живота позади желудка с тесным примыканием органа к двенадцатиперстной кишке. У взрослого человека длина поджелудочной железы достигает 14-25 см, с массой – около 70-80 г.
Макроскопическое строение – это голова, тело и хвост. Голова поджелудочной железы примыкает к двенадцатиперстной кишке через малый дуоденальный сосочек.
Именно через голову системного органа пищеварения проходит воротная вена, собирающая кровь в печень из всех непарных органов брюшной полости – желудка, селезенки и кишечника.
Тело поджелудочной железы имеет трёхгранную конфигурацию – переднюю, заднюю и нижнюю. Хвост поджелудочной конусовидной или грушевидной формы простирается до селезенки. Кровоснабжение железы осуществляется через панкреатодуоденальные артерии, ответвляющиеся от верхней брыжеечной и печеночной артерии.
Характерно, что у новорожденных поджелудочная железа имеет размеры длины от 3 до 5 см, с массой органа – 2,5-3 г. Формирование железы характерной для взрослых, происходит к возрасту ребенка 5-7 лет.
Возможные причины воспаления
Воспаление паренхимы поджелудочной железы, возможно, по нескольким причинам. Среди наиболее вероятных считается алкоголизм – это 70% случаев острого и хронического панкреатита и желчнокаменная болезнь, составляющая 20% вследствие закупорки желчных протоков конкрементами. Оставшиеся 10% случаев воспаления припадают на развитие так называемых пусковых причинно-следственных факторов:
- бактериального или вирусного поражения;
- результата пищевого отравления;
- травмы, задевающей поджелудочную железу;
- сбой в работе панкреатодуоденальной артерии;
- грибковое поражение.
Кроме того, нередки случаи воспаления поджелудочной железы после прямого неудачного оперативного вмешательства в брюшную полость или при помощи эндоскопической манипуляции. Также воспалительная реакция может возникнуть в результате гормонального сбоя, приводящего к нарушению выработки инсулина. Воспаление поджелудочной железы также может быть связано с клинической патологией острого или хронического течения.
Панкреатит
Наиболее распространённым видом заболевания органа пищеварительной системы является острый и хронический панкреатит. Болезнь характеризуется ферментной недостаточностью выработки панкреатического сока в двенадцатиперстную кишку. Ферменты активируются в самом теле железы и начинают её разрушать, то есть происходит самопереваривание питательных элементов. Выделяемые при этом токсины сбрасываются в кровоток, что может повлечь за собой повреждение прочих жизненно важных анатомических органов – почек, печени, сердца, легких и головного мозга. Замедлить воспалительные симптомы при остром панкреатите можно при помощи холода приложенного на болевую область. Однако лечение воспаления поджелудочной железы при остром панкреатите требует стационара. Хронический панкреатит является запущенным состоянием перенесенной острой формы. Градация между рецидивирующей острой формой и хроническим панкреатитом весьма условна.
Камни в поджелудочной железе
Воспалительные болевые симптомы могут вызывать камни в поджелудочной железе, которые образуются при хроническом панкреатите. Скопление ферментов и токсинов образует некий фосфорно-кальциевый осадок, который при сгущении кальцинируется и обеспечивает отложение конкрементов. Панкреатические камни можно выявить лишь при помощи инструментальной диагностики:
- компьютерной и/или магнитно-резонансной томографии;
- панкреатохолангиографии;
- эндоскопического и ультразвукового обследования.
На сегодняшний день не существует действенного терапевтического и/или медикаментозного выведения камней из поджелудочной железы. Лишь оперативное вмешательство в специализированных клиниках способно избавить человека от этой проблемы.
Рак поджелудочной железы
Хроническое нарушение железистого эпителия и поджелудочных протоков, способствует образованию различных опухолей, в том числе и, злокачественного характера. Опухоль в 50% случаев затрагивает головку железы, на развитие рака поджелудочной железы в теле и хвосте приходится 10% и 5%, соответственно. Метастазирование рака поджелудочной железы имеет четыре степени:
- Поражение панкреатодуоденальных лимфатических узлов железы.
- Вовлечение в раковый процесс ретропилорических и гепатодуоденальных узлов.
- Распространение раковой опухоли на верхнебрыжеечную и чревную зону.
- Поражение забрюшинных лимфатических узлов.
Метастазирование затрагивает отдаленные анатомические органы жизнедеятельности – это почки, лёгкие, печень, кости и суставы скелетного каркаса. Лишь лучевая и хирургическая диагностика рака поджелудочной железы с достоверностью определит тягостное проявление онкологического заболевания.
Распространенные симптомы
Воспаление поджелудочной железы не возможно не заметить. Как правило, симптомы обострения имеют ярко выраженный комплекс клинических проявлений:
- Опоясывающая боль в верхних участках брюшной полости иррадиирующая в лопатку.
- Тошнота и рвотный рефлекс – это ещё один явный признак воспаления поджелудочной железы.
- Нарушение сердечных ритмов, перерастающих в тахикардию.
- Повышенная потливость, лихорадка и повышение температуры тела до субфебрильных пределов также является признаком воспалительной реакции.
Также пациенты жалуются на головокружение и общую слабость организма, отсутствие аппетита, потерю веса, скачки артериального давления.
Выраженность болевого синдрома можно регулировать определенным положением организма. Лёжа на боку с согнутыми ногами симптомы воспаления поджелудочной железы резко затихают, и человек чувствует некоторое облегчение.
Самостоятельно выявить воспалительные симптомы поджелудочной железы вполне возможно, однако, лечение следует доверить квалифицированным специалистам, которые диагностическими методами определят истинную причину плохого самочувствия.
Как снять воспаление поджелудочной железы?
Повторяющиеся приступы и боли в поджелудочной железе, сопровождающиеся болевым синдромом в верхней либо средней части брюшной полости, тошнотой, рвотой и общей слабостью организма можно уменьшить при помощи медикаментозной терапии, коррекции питания и народного лечения в домашних условиях.
Не следует начинать лечение острого приступа самостоятельно. Перед началом каких-либо терапевтических методов воздействия на системный орган пищеварения, следует обратиться к врачу.
Облегчить болезненное состояние помогут фармакологические лекарственные средства, содержащие ферменты поджелудочной железы. Подобные средства лечения также обладают легким обезболивающим эффектом. Выработке ферментов помогут Мезим®, Фестал® и Панкреатин®, которые содержат ампилазу, липазу и протеазу – соединения, необходимые для качественной работы поджелудочной.
Расширить поджелудочные протоки и снизить спазм поможет Но-шпа®.
Питание при воспалении поджелудочной железы
В домашних условиях лечение воспалительного приступа следует начинать с корректировки питания. В первый же день воспаления, следует полностью отказаться от приёма пищи на 2-3 дня. Рацион ограничивается лишь питьём минеральной щелочной воды без газов до 2,5 литров в день. Если у пациента нет проблем с работой мочеполовой системы и почек, то специалисты традиционно советуют Ессентуки™, Нарзан™ и Боржоми™. После строгой диеты, как правило, воспалительные симптомы утихают, и следующий этап, это правильное вхождение в диетический режим. Следует постепенно вводить в рацион низкокалорийные продукты, с исключением солёной, копченой, маринованной и жареной пищи, которые могут спровоцировать повторный приступ.
Лёгкая диета рекомендована на протяжении 1-1,5 месяцев, после чего, следует пройти повторное диагностическое обследование. Особенности диеты при заболеваниях поджелудочной железы:
- низкокалорийность продуктов;
- дробное питание – 5-6 раз в день;
- исключение из рациона продуктов с грубой клетчаткой;
- щелочное питьё.
Консультирующий гастроэнтеролог или врач-диетолог порекомендует диетический стол № 5. В кратчайшие сроки после окончания приступа и стихания боли в поджелудочной железе, больному необходимо переходить на полноценное употребление белков.
Рекомендуемое меню после снятия воспалительного процесса:
- отварные овощи;
- не крепкий чай, или отвар шиповника;
- белый присушенный хлеб;
- протертые каши, исключение – кукурузная и пшеничная крупа;
- фруктовый кисель;
- творожный пудинг из некислого творога;
- паровой омлет и так далее.
- шоколад и мороженое;
- консервированная продукция;
- специи и пряности;
- кондитерские изделия;
- копченые и сырокопченые колбасы;
- сырые овощи и фрукты;
- грибы;
- жирная рыба и мясо.
Особенное внимание следует уделить диетическим рекомендациям при воспалении поджелудочной железы у детей.
Народное лечение
Лечение травами, или фитотерапия при воспалении поджелудочной не отрицается традиционной медициной. В комплексе с медикаментозной терапией и диетой, травяное лечение даёт положительный эффект. Исключением является аллергическая чувствительность пациента к действующим природным компонентам, беременность женщин третьего триместра и маленькие дети до 5-6 лет. Именно эта категория, считается наиболее уязвимой с точки зрения защитных иммунных свойств организма.
Наиболее популярные и эффективные средства народной медицины при воспалении и приступе поджелудочной железы.
Рецепт № 1. Настой Глебова. Столовая ложка травяного сбора заваривается в термосе 200 мл кипятка. Настаивается лечебный продукт 6-8 часов, процеживается, и принимается 3 раза в день перед едой по 50 мл в течение недели. Ингредиенты: репешок обыкновенный, луговой клевер, корень одуванчика, цвет календулы, шалфей, корень лопуха.
Рецепт № 2. Настой Поля Брегга. Шалфей, горькая полынь, корень лопуха, календула, девясил, полевой хвощ и череда берутся в равной пропорции. Две столовых ложки травяного сбора заливаются 300 мл холодной воды и доводятся до кипения. Лекарственный состав должен томиться в течение получаса. После процеживания настой готов к применению. Рекомендуется за полчаса до приёма пищи употребить 50 мл целебного напитка. Курс лечения 7-10 дней.
Рецепт № 3. Поджелудочный сбор. Лечебные ингредиенты: корень одуванчика, анис, чистотел и кукурузные рыльца. По 10 г сухого сырья перемешивается и заливается 500 мл кипятка. После настаивания (2-3 часа) и процеживания, следует принимать поджелудочный сбор по одной столовой ложке 3 раза в день перед едой в течение десяти дней.
Острый приступ панкреатита также можно остановить при помощи противовоспалительных даров природы – картофельного и свекольного сока, прополиса и овса.
Помимо приведенных выше рецептов существует масса альтернативных методов лечения, которые можно проводить в домашних условиях под контролем лечащего врача.
Профилактика панкреатита
Задумываться о лечебной профилактике поджелудочной железы следует с раннего детства. Приучайте детей кушать только полезные для здоровья продукты и пить чистую воду. Особое значение в профилактике заболеваний поджелудочной железы имеет соблюдение санитарной и личной гигиены, окружающая среда и отказ от вредных привычек – алкоголя и курения. Взяв на приоритет соблюдение здорового образа жизни можно надолго забыть о болезнях пищеварительной системы. Берегите себя и будьте всегда здоровы!
Поджелудочная железа: воспаление симптомы и лечение

Самоисцеление силой мысли

Это интересно: факты об уникальности человеческого тела
Поджелудочная железа: воспаление симптомы и лечение

О том, что такое поджелудочная железа, ее воспаление симптомы и лечение, знают лишь те люди, которым врач поставил диагноз – панкреатит. Большинство из нас не знает или мало знает об этом небольшом, но очень важном для нашего организма, органе.
Цель этой статьи – не только рассказать о назначении и функциях поджелудочной железы, но и описать симптомы ее воспаления, а также методы лечения и профилактики острого и хронического панкреатита. Ведь, знания о своем организме и их применение способствуют укреплению здоровья!
Строение и функции поджелудочной железы
Поджелудочная железа находится за желудком, выступая из-за него своей частью в левое подреберье. Ее размеры – от 16 до 22 сантиметров, а вес составляет 80 грамм. Строение этого  органа – альвеолярно-трубчатое, представляет собой дольки из железистой ткани. Каждая такая долька имеет систему маленьких выводных протоков, впадающих в общий выводной проток.
органа – альвеолярно-трубчатое, представляет собой дольки из железистой ткани. Каждая такая долька имеет систему маленьких выводных протоков, впадающих в общий выводной проток.
Общий выводной проток поджелудочной железы впадает в общий жёлчный проток, который открывается в двенадцатиперстную кишку.
Кроме того, между дольками органа находятся островки Лангерганса, обеспечивающие продуцирование в кровь глюкагона и инсулина.
Такое сложное строение поджелудочной железы обусловлено необходимостью выполнения ею не только внешней, но и внутренней функций.
Внешняя функция поджелудочной железы заключается в производстве поджелудочного сока, который выделяется в двенадцатиперстную кишку и способствует перевариванию органических составных частей пищи. Сок состоит в основном из воды и пищеварительных ферментов, участвующих в расщеплении белков (трипсин), жиров (липаза), углеводов (амилаза), лактозы, содержащейся в молоке.
В сутки поджелудочная железа вырабатывает 1-1,5 литра поджелудочного сока.
Внутренняя функция поджелудочной железы – еще более сложная, поскольку связана с продуцированием гормонов: инсулина, глюкагона и липокаина, отвечающих за уровень сахара и жиров в крови.
Итак, поджелудочная железа регулирует энергообмен и другие биохимические процессы нашего организма.
Симптомы острого и хронического воспаления поджелудочной железы
Главной причиной заболевания поджелудочной железы – воспаления симптомов и лечения ее является нарушение оттока панкреатического сока и изменение его химического состава, в результате перенесенных острых инфекционных заболеваний, стрессов, болезней желчного пузыря и печени, аллергии на лекарственные препараты, злоупотребления алкоголем, острой и жирной пищей и др.
Воспаление поджелудочной железы – панкреатит, может протекать остро или перейти в хроническую форму.
Острый панкреатит проявляется внезапным приступом болей в животе, локализующихся в левом или правом подреберье, тошнотой или рвотой, высокой температурой, слабостью, понижением артериального давления. Иногда пациент испытывает опоясывающую боль в животе.
Острый приступ панкреатита, при котором происходят кровоизлияния, отеки или даже некроз поджелудочной железы, может быть опасным не только для здоровья, но и для жизни больного. Поэтому нужно незамедлительно вызывать скорую помощь.
При хроническом панкреатите приступы меньше выражены, но могут повторяться на протяжении многих лет. Сопровождаются они ноющей болью ночью или спустя 2-3 часа после еды, отрыжкой, тошнотой, рвотой, диареей. Как правило, хроническое воспаление поджелудочной железы приводит к потере аппетита, снижению веса, нарастанию утомляемости и слабости.
Любое воспаление этого важного органа отрицательно сказывается на всем организме, поскольку нарушается выработка инсулина клетками поджелудочной железы. А это в свою очередь, при отсутствии лечения, может привести к сахарному диабету.
Несвоевременное или некачественное лечение воспаления поджелудочной железы чревато осложнениями в виде цирроза или других серьезных нарушений пищеварительной системы.
Лечение панкреатита и диета
Помощь при острой форме болезни
Купировать приступ острого панкреатита могут только специалисты в стационаре. Поскольку велик риск обезвоживания организма, нужны внутривенные вливания. Для снятия острого воспаления, назначают спазмолитические препараты, устраняющие спазм сфинктера и нормализирующие отток поджелудочного сока, а также уменьшающие давление внутри органа.
Комплексное стационарное лечение включает прием не только спазмолитиков, но и обезболивающих, а также других средств, улучшающих общее состояние пациента и нормализующих функцию поджелудочной железы.
Лечение при хроническом течении панкреатита
При хронической форме болезни, после установления точного диагноза в результате обследования (биохимический и клинический анализ крови, рентгенография, гастроскопия, компьютерная томография, ультразвуковое исследование органов брюшной полости), лечащий врач определяет, чем лечить поджелудочную железу по мере активности симптоматики.
Главная задача специалиста во время обострения панкреатита назначить препараты, избавляющие пациента от боли и восстанавливающие функции поджелудочной железы. Обычно назначается противомикробная, обезболивающая и спазмолитическая терапия, а также прием ферментных лекарственных средств, способствующих улучшению пищеварения.
Лечение в домашних условиях возможно под наблюдением участкового врача. Иногда длительность терапии при хронической форме болезни занимает несколько месяцев.
Основная проблема для больного: Как снять приступ обострения воспалительного процесса в поджелудочной железе?
- Нужно отказаться в первый день от пищи и воды, чтобы не раздражать воспаленный орган. Можно пить только теплую качественную минеральную воду: «Нарзан», «Боржоми», «Ессентуки 4».
- Принять горизонтальное положение и постараться полностью расслабиться для уменьшения болезненных ощущений.
- Приложить холод к месту поджелудочной железы.
- Для снижения боли можно сесть и медленно наклониться вперед.
- Обеспечить физический и эмоциональный покой больному.
- При отсутствии разрушительных процессов в тканях поджелудочной железы, врач позволяет прием обезболивающих препаратов, таких как но-шпа.
После снятия болезненного приступа необходима правильная диета.
 В домашних условиях можно применять народные средства, позволяющие восстановить нормальную работу поджелудочной железы. Наиболее полезными и действенными из них являются овес и травы (расторопша, корень одуванчика и лопуха, календула и др.).
В домашних условиях можно применять народные средства, позволяющие восстановить нормальную работу поджелудочной железы. Наиболее полезными и действенными из них являются овес и травы (расторопша, корень одуванчика и лопуха, календула и др.).
Рекомендации по диете
При обострении хронического панкреатита на вторые сутки разрешается низкокалорийная диета: мясо и рыба в виде суфле и паровых котлет, каши на воде без соли и масла, омлет, пюре из вареных овощей – для начала. Затем можно есть творог, кисломолочные продукты, фрукты и ягоды в виде компотов и киселей, печеные яблоки.
Диетическую пищу следует принимать часто – 5-6 раз в день, и небольшими порциями. Вся еда должна быть теплой (не холодной и не горячей!), протертой и приготовленной на пару.
Необходимо исключить из рациона:
- алкогольные напитки;
- острые специи и приправы;
- жирные и жареные блюда;
- соленья и консервы;
- колбасы и копчености;
- кондитерские изделия, шоколад, кислые соки.
Соблюдение строгой диеты будет способствовать выздоровлению.
Профилактика воспаления поджелудочной железы
Рассматривая тему поджелудочной железы, ее воспаления симптомов и лечения, нельзя обойти вопрос профилактики заболевания этого важного органа.
Гарантировано предотвратить воспаление невозможно, однако снизить уровень риска возникновения возможно, если:
- отказаться от употребления спиртного и курения;
- соблюдать щадящую, но полноценную диету;
- уменьшить потребление простых углеводов или отказаться от них;
- своевременно выявить и устранить аномалии в строении желчного или панкреатического протоков;
- при необходимости удалить камни их желчного пузыря, которые могут привести к блокировке протока поджелудочной железы и нарушению оттока пищеварительных соков;
- вылечить гепатит;
- вести здоровый и подвижный образ жизни;
- при резкой боли в животе, появлении рвоты и других симптомов немедленно обратиться к врачебной помощи.
В случае, когда имеется длительное хроническое течение поджелудочной железы, рекомендуется в периоды ремиссии бальнеотерапия и фитотерапия. Принимать травяные сборы.
Интересный подход к профилактике и лечению хронического панкреатита предлагает практикующий врач, академик российской АМТН Евдокименко П.В. (см. видеоролик).
Чтобы сохранить здоровье такого незаменимого органа пищеварения, как поджелудочной железы, следует при наличии первых симптомов панкреатита своевременно обращаться к врачу и соблюдать все его рекомендации по лечению.
Помните, что сильные боли в животе могут свидетельствовать не только о панкреатите, но и о других серьезных недугах, угрожающих жизни.
Будьте здоровы и внимательны к себе!
Поджелудочная железа: симптомы и причины заболевания, лечение медикаментами и диета
Человеческий организм – это очень сложный механизм, в котором должен работать каждый орган. Поджелудочная железа один из самых важных органов в этой системе. Она вырабатывает ферменты для расщепления жиров, белков и углеводов.
Заболевание этого органа невозможно игнорировать. Соблюдение диеты, лечение лекарствами и народными препаратами – только все вместе способно дать необходимый результат.
Своевременное восстановление помогает не допустить тяжелых последствий. При нарушении функционирования этого органа появляются нарушения гормональных процессов, но и возникают проблемы с выработкой ферментов для переваривания пищи. Ниже мы подробно поговорим где находится и как болит поджелудочная.
Функции
Поджелудочная железа выполняет в организме очень большое количество разных задач.
- Помогает при обменных процессах.
- Контроль выработки сахара в крови.
- Выработка гормона.
- Вырабатывает ферменты для переработки пищи.
Какие бывают болезни?
В большинстве случаев, возникновения заболеваний поджелудочной железы проводится при помощи медикаментов. Принимать их необходимо только по совету врача. Без своевременного лечения могут произойти разрушительные процессы. Какие заболевания могут коснуться поджелудочной железы?
- Самое часто встречающееся заболевание – панкреатит или воспаление поджелудочной железы.
- Неправильное питание может привести к появлению камней в поджелудочной железе.
- Самая опасная болезнь в мире, которая постепенно убивает человека- это сахарный диабет.
- Могут возникать злокачественные опухоли (простыми словами рак поджелудочной).
Причины
Вследствие чего происходит воспаление поджелудочной железы. Одной из самых распространенных причин называют отравление организма лекарственными препаратами. Употребление алкогольных напитков, а также неправильное питание может привести к воспалению. К тому же параллельно могут возникать проблемы с печенью, желудком, желчным пузырем. Иногда воспалительный процесс может возникать после травмы живота или вирусных заболеваний.
Женщины находятся в большей степени в зоне риска этого заболевания.
Симптомы панкреатита (Воспаления поджелудочной железы)
Симптомы заболевания у каждого человека абсолютно разные:
- Очень сильная боль опоясывающая, которая утихает только при определенном положении тела. В большинстве случаев это происходит, когда человек сидит, и корпус немного наклонен вперед.
- Рвота, после которой возникает облегчение на короткое время.
- Живот плотный.
- Повышенная потливость и слабость во всем организме.
- Резкое повышение температуры.
Первые симптомы могут появиться спустя 2 часа после приема пищи. Воспалительный процесс может сопровождаться проблемами с аппетитом, а также частыми головными болями и головокружение. В железе происходят уже серьезные изменения.
В зависимости от симптоматики можно определить, какая часть поджелудочной железы воспалена:
- По воспалительном процессе, в головке поджелудочной железы, появляются болезненные ощущения под ребрами.
- Хвостик воспаляется и дает болезненные ощущения под левое ребро.
Но после того, как человек прошел лечение медикаментозными препаратами и острая фаза миновала, он чувствует себя очень хорошо. Иногда проявляется диарея и может повыситься температура.
Хроническая форма заболевания
Профессионалы утверждают, что в хроническую форму это заболевание переходит после залеченной острой формы заболевания. Также причиной возникновения хронической формы является чрезмерное злоупотребление жирной пищей, жареной и копченой. Вредные привычки также негативно отражаются на здоровье поджелудочной железы.
Симптомы хронического панкреатита
- Понос чередуются с запорам. Проблемы с аппетитом.
- Боль под правым или левым ребром, которая усиливается при физических нагрузках.
- Отказ от жирной пищи.
Диагностика
Для того чтобы определить какая причина возникновения болезненных ощущений в поджелудочной железе, необходимо пройти обследование.
- Инструментальные обследования. Например, УЗИ, рентген, магнитно-резонансная томограмма брюшной полости.
- Биохимический анализ крови.
Врач также должен выслушать жалобы пациента на состояние здоровья.
Необходимая помощь при сильных болях
- Вызвать «Скорую помощь».
- Лечь на спину и на живот под левое ребро положить грелку с холодной водой.
- Нельзя ничего кушать.
- Выпить стакан щелочной воды.
- До приезда врача не принимать обезболивающие препараты.
- При сильных приступах боли, встать на колени и локти прижать к животу. Поза эмбриона позволяет облегчить состояние.
Профилактика возникновения хронического панкреатита
Хроническое воспаление поджелудочной железы характеризуется не настолько интенсивной болью, как острая форма. Пища полностью не перерабатывается. Спустя несколько минут после еды появляется отрыжка. Каждой осенью и весной болезнь обостряется.

Самая главная цель при хроническом панкреатите – это не допустить повторное обострение. В первую очередь, хорошим помощником станет диета, которая исключает прием копченого, жирного и острого.
Нужно выполнять несколько простых правил:
- Нельзя употреблять свежий белый хлеб. Желательно отдать предпочтение хлебу с отрубями, к тому же вчерашнему.
- Заменить жареную пищу тушеной, вареной или паровой.
- Нельзя употреблять жирные молочные продукты. Во всяком случае, они должны быть не такими жирными.
- Вместо кофе и чая употреблять настой смородину и шиповника.
- Абсолютно отказаться употребления алкогольных напитков.
- Нельзя кушать подсолнечное масло. Вместо него отдайте предпочтение сливочному маслу.
- Лучше всего подойдет легкое диетическое мясо. Это кролик и говядина. Полностью исключить употребление свинины. Мясо нельзя жарить. Его необходимо приготовить на пару, в мультиварке или просто варить.
- Нельзя в сутки употреблять больше чем 1 штуку.
- Отдать предпочтение свежим овощам, фруктам и компоту. Нельзя кушать сладкое торт и конфеты.
- Нельзя употреблять горячую или чрезмерно холодную пищу. Желательно кушать теплые блюда.
Лечение острой формы панкреатита
При острой фазе заболевания необходимо срочно госпитализировать больного. Нужно очистить организм от продуктов, которые его перегружают. Первые дни человек получает необходимое питание через капельницу. Для уменьшения воспалительного процесса, интоксикации, а также снизить активность ферментов. Необходимо принимать анальгетики. Первые дни нужно вводить при помощи капельницы. Для уменьшения воспалительного процесса и выработки ферментов необходимо прикладывать в район левого подреберья прикладывают резиновую грелку с холодной водой. Если дополнительно возникает бактериальная инфекция, то необходимо принимать антибиотики. В особо тяжелых ситуациях нужно сделать операцию.
Лечение хронической формы панкреатита
При хронической форме необходимо принимать медикаментозные препараты необходимо устранить боль. Но необходимо еще восстановить сам орган. Больному необходимо пожизненно употреблять медикаментозные препараты для поддержания работы организма и улучшения пищеварения. От сладкого необходимо отказаться полностью, точно также как и от мучного, сладкого и жареного. Соблюдать диету нужно до конца жизни. Также необходимо соблюдать постоянно диету.
Дома должны быть два вида препаратов. Одни для устранения болезненных ощущений, другие употреблять каждый раз перед едой.
Препараты для обезболивания
При панкреатите возникают очень сильные боли, иногда даже сильнее чем при инфаркте. Боль усиливается после употребления еды или когда человек лежит на спине. Облегчить болезненные ощущения можно при помощи грелки с холодной водой. Дополнительно необходимо принимать обезболивающие препараты. В таком случае облегчение наступает очень быстро. В большинстве случаев используют «Но-шпу», «Папаверин», «Дротаверин». Эти лекарства могут быть в ампулах для внутримышечного препарата и таблетках. Принимать дополнительно такие анальгетики «Парацетамол» или «Аспирин». В больнице назначают Препараты для блокировки «Фамотидин».
Препараты с ферментами
Лечение медикаментами заключается не только в устранении симптомов, а и употребление ферментных препаратов. Это делается после употребления еды для улучшения пищеварения. Дозировка для каждого человека подбирается индивидуально и назначается только врачом. В большинстве случаев принимают препараты пожизненно. Самым распространенным препаратом является «Панкреатин» и «Мезим форте». Но подбирать сугубо индивидуально под организм человека нужно, потому, что некоторые из них способны вызывать аллергическую реакцию. Желательно, чтобы в основу этого препарата входили растительные компоненты.
Дополнительное лечение
В очень сложных и запущенных ситуациях назначают принимать инсулин. Это связано с тем, что поджелудочная железа не работает полностью и возникает сахарный диабет.
Если развивается дополнительно бактериальная инфекция, то необходимо употреблять антибиотики. Проблема заключается в том, что происходит нарушение работы поджелудочной системы и пищеварительной системы в целом. В связи с этим происходят проблемы с переносимостью лекарств. Больному необходимо пожизненно соблюдать диету и следить за своим здоровьем.
Диета
В период обострения следует придерживаться диете:
- Первые 3 дня нельзя кушать вообще. Необходимо пить щелочную воду.
- До недели необходимо начинать понемногу кушать протертую пищу или употреблять овощной бульон.
- Кушать нужно часто, но дробно. Не меньше, чем 6 раз в день.
- Еда должна быть только теплая, но не горячая или холодная.
- Хорошо кушать крупы, такие как рис, овсянка и гречка.
- Большое количество воды и некрепкого чая.
Панкреатит: симптомы и лечение у взрослых.
HealFolk.ru » Лечение болезней » Панкреатит: симптомы и лечение у взрослых.
Больных панкреатитом становится все больше как среди взрослых, так и детей. Медики называют это болезнью цивилизации, потому как изменились условия жизни и питание.
Симптомы и лечение панкреатита у взрослых и детей должны быть известны всем, кто хоть раз столкнулся с этим заболеванием.

Панкреатит – что это за болезнь?
Панкреатит относится к тяжелым патологиям, характеризующимся воспалением тканей поджелудочной железы. Она расположена в верхней части живота, плотно прилегая к желудку, задней его стенке. Железа вырабатывает ферменты , которые вместе с желчью в двенадцатиперстной кишке переваривают остатки пищи. Также она выделяет важные для поддержания уровня сахара в крови гормоны – инсулин и глюкагон.
Необходимо отметить, что поджелудочная железа выполняет огромную роль в работе организма, и ее воспаление крайне нежелательно. Если не происходит заброса ферментов в кишку, то они становятся активными и начинают поедать клетки поджелудочной железы, и все это может кончиться плачевно.

У женщин панкреатит чаще формируется вследствие развития желчекаменной болезни. Это два главных фактора, влияющих на развитие панкреатита. Помимо этих, есть и другие причины развития представленного заболевания:
- Ожирение.
- Патологии печени, желудка, в том числе язва и желчекаменная болезнь.
- Постоянное употребление жирной, острой пищи, газированной воды, майонеза и фастфуда.
- Лечение некоторыми гормональными средствами и антибиотиками.
- Хирургические вмешательства в области живота или травмы, к примеру, ушиб или ранение.
- Осложнения после инфекционных заболеваний: паротит, вирусный гепатит В и С.
- Глистные поражения: описторхоз или лямблиоз.
- Опухоли или аномалии железы.
- Наследственная предрасположенность.
Воспаление поджелудочной также часто встречается у детей , которые предпочитают питаться сладостями, чипсами и прочими вредными вкусностями. Представленные продукты оказывают раздражение на стенки желудка, отчего начинает страдать весь пищеварительный тракт.
Панкреатит. Лечение и диета. Видео:
Воспаление поджелудочной железы: симптомы и лечение
Панкреатит бывает трех видов: острый, хронический и реактивный. Признаки панкреатита разнятся в зависимости от вида заболевания.
Острый панкреатит
Острый панкреатит развивается молниеносно и является опасным для жизни своими осложнениями. К нему можно отнести следующие симптомы:
- В зависимости от того, какая часть железы воспалена, возникают сильные боли в верхней части живота. Если она воспалилась вся, то боль будет острая и опоясывающая, отдавать под левую лопатку, в спину или грудину.
- Аппетит пропадает, чувствуется тошнота, часто бывает рвота.
- Состояние больного плохое.
- Живот становится вздутый и тугой.
- Иногда развивается желтуха.
- Температура поднимается до субфебрильных отметок.
Во избежание опасных последствий при высокой температуре следует немедленно вызвать бригаду скорой помощи.

Хронический панкреатит
При хроническом панкреатите все симптомы повторяются, но к ним добавляется ощутимая потеря веса и жирный кал бледного цвета. Это отмечается в период обострения, при ремиссии симптомов не наблюдается.
Реактивный панкреатит
Реактивный панкреатит – это приступ острого с одновременным сочетанием обострений заболеваний желудка, печени, желчного пузыря и двенадцатиперстной кишки. Заболевание не щадит даже детей, причем он часто развивается даже у грудничков. Причина их возникновения – обычное ОРЗ. У грудничков подобное отмечается вследствие врожденной патологии строения органа и протоков.
Заболевание у детей
Панкреатит у детей протекает с теми же симптомами, что и у взрослых – резкая боль, тошнота, диспепсия. Но у детей выявляют и свои специфические признаки:
- Расстройство стула – это запор, диарея, кал желтеет и идет со слизью.
- Моча имеет насыщенный желтый цвет.
- Возникает пожелтение кожи.
- Малыши до года могут начать резко плакать или кричать.
Детская болезнь требует срочного вмешательства врачей, особенно если он реактивный. Это тяжелая патология, опасная своими последствиями и осложнениями.

Особенности симптоматики у женщин
Симптомы панкреатита у женщин отличаются от мужских вследствие причины его развития. Начинается болезнь с легкой тошноты и отвращения к жирному, острому и жареному. Это напоминает токсикоз при беременности. Но чаще болезнь проявляется резкими болями в верхней части живота, которая немного отступает, если лечь в позу эмбриона.
Особенности симптоматики у мужчин
Симптомы панкреатита у мужчин немного иные, потому как болезнь у них переходит в хроническую форму. Поэтому у них часто возникает сильная опоясывающая боль, вздутие живота, повышенное газообразование и понос. Желудок плохо работает и не переваривает пищу полностью. При этом часто отмечается учащенный сердечный пульс. Поскольку у мужчин панкреатит переходит в хроническую форму, то и симптомы у него нечеткие и смазанные.
Первая помощь при панкреатите
Приступ панкреатита снимать самостоятельно не рекомендуется. Неправильное лечение может привести к непоправимым последствиям. Но до приезда «скорой» или попадания на прием к врачу больному необходимо помочь справиться с болью. Для этого требуется выполнить следующие мероприятия:





Помимо прочего, необходимо в обязательном порядке очистить желудок от еды, если рвота не возникла естественным путем. Следует надавить двумя пальцами на корень языка и вызвать рвоту.
Во время обострения рекомендуется отказаться от еды совсем. Как утверждают специалисты, главными лекарями приступа воспаления поджелудочной – это голод, холод и покой больного.
5 упражнений от панкреатита. Видео:
Как лечить панкреатит?
Начинается терапия с посещения врача, который назначает дополнительное обследование для того, чтобы увидеть полную картину заболевания. Лечение поджелудочной железы включает в себя следующее:




Лечение панкреатита медикаментами
Лекарственные средства назначаются лечащим врачом строго индивидуально с учетом течения заболевания и некоторых особенностей пациента. Назначаются следующие препараты для лечения патологии:
1. Избавление от боли. Назначаются спазмолитики – Но-шпа , Спазмалгон , Максиган и М-Холинолитики – Атропин , Металин . Если боль долго не снимается, то применяют Н2-блокаторы – Ранитидин .

2. Антиферментная терапия. Ее применяют для остановки разрушительных действий тканей поджелудочной железы. Прием препаратов направлен на блокировку синтеза многих ферментов, а также протеина. Это уменьшает боли, снимает отеки, микроциркуляторные расстройства.
Самые эффективные антисекреторные лекарства – цитостатики (Рибонуклеаза, Гордокс) и блокаторы протонной помпы (Омепразол, Нексиум). Блокаторы также снижают кислотность желудка, чем ослабляют болевые ощущения при приступе. Если форма болезни отечная, то применяется Аспаркам .

3. Применение панкреатических ферментов. Для снижения нагрузки на больной орган и при снижении ее секреторной деятельности применяются панкреатические ферменты. Это те ферменты, которые выделяет железа для переваривания пищи. При поступлении их извне нагрузка на больной орган снижается колоссально.
Обычно это Фестал , Панкреатин , Мезим . Их требуется пить после еды и запивать щелочной негазированной минералкой. Эта группа лекарств снимает тошноту, вздутие живота, расстройство стула и быструю потерю веса.

4. Восстановление кислотно-щелочного баланса. Во время приступа в органах пищеварения преобладает кислая среда. Для этого назначаются препараты, нормализующие рН в пищеварительных органах. К ним относятся: Гастал , Алмагель , Маалокс .

5. Насыщение витаминами. При лечении хронической формы заболевания обязательно назначаются следующие витамины: А, Е, С, D, К и группы В. Помимо них необходимо принимать Кокарбоксилазу и Липоевую кислоту .

6. Улучшение функций органов ЖКТ . Иногда в сложных случаях назначаются препараты для стимулирования органов ЖКТ: Мотилиум , Церукал .

7. Парентеральное питание. При тяжелом течении болезни и плохом всасывании пищи в кишечнике назначают насыщение внутривенно. К парентеральному питанию относятся: смесь необходимых аминокислот Альвезин , Аминосол по 250-400 мл.
А также растворы электролитов : 10% раствор калия хлорида (10-15 мл) и 10% раствор кальция глюконата (10 мл). Их вводят внутривенно в виде капельницы.
Лечение поджелудочной железы лекарственными препаратами должно происходить комплексно и по продуманной схеме. Иначе оно не принесет облегчение, а вызовет массу побочных эффектов, среди которых: запор, нарушение в выработке желчи печенью, высокая температура тела, повышенная утомляемость.
Диета
Острую форму панкреатита невозможно излечить без соблюдения диеты , а при хронической патологии ее требуется держать всю жизнь.
Диета при данном заболевании предполагает употребление пищи, богатой белками и витаминами. Кроме этого, необходимо сократить в рационе пищу, содержащую жиры и углеводы.
Источники:
http://bolvzheludke.ru/podzheludochnaya-zheleza/zabolevanie/
http://pdoctor.ru/podzheludochnaya-zheleza/bolezni-simptomy-i-lechenie.html
http://gastrogid.ru/vospalenie-podzheludochnoj-zhelezy-simptomy-i-lechenie-dieta-pri-vospalenii-podzheludochnoj-zhelezy/
http://anatomiya-zdoroviya.ru/zdorove-tela/bolezni-i-lechenie/podzheludochnaya-zheleza-vospalenie-simptomy-i-lechenie.html
http://tvojajbolit.ru/gastroenterologiya/podzheludochnaya-zheleza-simptomyi-i-prichinyi-zabolevaniya-lechenie-medikamentami-i-dieta/
http://healfolk.ru/pankreatit-simptomy-i-lechenie-u-vzroslyh.html
http://sosudy.info/kak-lechit-podzheludochnuyu-zhelezu-semenami-lna


