Лечение пояснично-крестцового остеохондроза
Пояснично-крестцовый остеохондроз – дегенеративно-дистрофические изменения позвоночника в пояснично-крестцовом отделе. Конечно, говоря о пояснично-крестцовом отделе, мы не имеем в виду только эту область, ведь разрушения не могут быть изолированными. Чаще всего поражения наблюдаются в пояснично-крестцовом или крестцово-копчиковом отделах, симптомы которых имеют практически одинаковые признаки: боли, прострелы, нарушение деятельности внутренних органов.
По статистике, группу риска составляют офисные работники 30-35 лет, как правило, ведущие пассивный образ жизни. Но есть и другая группа – мужчины и женщины старше 50 лет, у которых остеохондроз пояснично-крестцового отдела формируется в результате постепенного старения позвоночника. Этот процесс неизбежен, так как вследствие отложения солей и кристаллов кальция в связках, хрящах и оболочке межпозвонкового диска они утрачивают свою гибкость и амортизирующую способность.
При обращении к врачам больные всегда жалуются на боли в области поясницы, что само по себе считается серьезным сигналом к пристальному обследованию. Не всегда боли в пояснице свидетельствуют об остеохондрозе, это может быть и нарушение работы внутренних органов: почек, мочевого пузыря.
О том, как лечить остеохондроз спины правильно – расскажет врач. Поэтому не стоит заниматься самолечением – прогреваниями, массажем и натиранием мазью, а лучше сразу получить квалифицированную медицинскую помощь.
Международный медицинский центр ОН КЛИНИК располагает стационаром, где можно получить сеансы массажа, ЛФК, процедуру вытяжки и др. К вашим услугам опытные врачи: мануальные терапевты и массажисты, невропатологи и хирурги.
Причины возникновения пояснично-крестцового остеохондроза
Кроме возрастных изменений, остеохондроз спины может возникнуть и в результате травм позвоночника, систематического поднятия тяжестей, дистрофических изменений позвоночника в результате кифоза или сколиоза, врожденных аномалий позвоночника и воспалительных процессов. Медики также не отвергают и генетической основы этого заболевания.
Но все эти причины не возникают по одиночке, а являются один следствием другого. Их совокупность ведет к тому, что позвонковые диски истираются, возникает протрузия, диски имеют возможность смещения вдоль горизонтальной оси. В итоге возникает уменьшение канала в диаметре и, как следствие, ущемление корешков спинномозговых нервов. И на этом этапе начинаются сильные боли, которые и заставляют нас обратиться к врачу.
Картина дополняется и компенсаторным разрастанием соединительной ткани и появления костевых остеофитов. Прогрессированию процесса заболевания способствуют:
- нарушение обмена веществ;
- заболевания эндокринной системы;
- избыточный вес;
- травмы, ушибы, переохлаждение;
- ревматоидный полиартрит;
- физические перегрузки, напряжение спинных мышц.
Пояснично-крестцовый остеохондроз, симптомы которого сложно спутать с другими – серьезное заболевание, которое лучше «захватить» на начальной стадии для успешного лечения. Более 80% пациентов, вовремя обратившихся к врачу и начавших лечение, забывают о болях надолго. Тем не менее, наблюдать за своим здоровьем им следует всю жизнь, особенно в преклонном возрасте.
Симптомы пояснично-крестцового остеохондроза
Признаки поясничного остеохондроза – боль в поясничной области. Благодаря современному образу жизни: стремлению к комфорту и гиподинамии, эта боль знакома 80% населения планеты (причем речь идет не только о пожилых).
У нее есть несколько названий:
Люмбалгия – тупая, ноющая боль в нижнем отделе позвоночника, изменяющаяся по интенсивности. Она полностью подчиняет человека себе и уже она командует, как ему сесть, лечь или шагать. В частности, человек может сидеть полулежа или полусидя, на половинке таза. Такая же боль сопровождает и остеохондроз с корешковым синдромом.
Люмбаго – острая резкая боль высокой степени, в простонародье называемая «прострелом». Она валит человека с ног и обеспечивает ему постельный режим.
Оба вида боли могут возникнуть при неосторожном движении, особенно с поднятием тяжести. Нельзя поворачиваться или нагибаться туловищем, если в руках есть какая-либо тяжесть. К тому же болям предшествует переохлаждение, травма позвоночника, инфекции.
О «простреле» можно судить и по внешнему виду больного – он застывает в той позе, в которой его застал приступ, боясь шелохнуться.
Также во время приступов больной может ощущать холод или жгучий жар в поясничной области. Может появиться ощущение «мурашков по коже», обильное потоотделение. Как правило, остеохондроз 2 степени поясничного отдела длится неделю, причем последующие приступы по времени становятся длительнее.
Остеохондроз пояснично-крестцового отдела 3 степени – когда боли приобретают постоянных характер, проявляются межпозвоночные грыжи.
4 стадия остеохондроза крестцового отдела позвоночника приводит к инвалидности, так как пациент уже не может передвигаться самостоятельно, сильные боли присутствуют постоянно, наблюдаются значительная деформация позвоночного столба и костные разрастания.
Вследствие таких ясно выраженных симптомов диагностика остеохондроза поясничного отдела не представляется затруднительной для врача, тем не менее, для исключения других заболеваний он может назначить рентгенографию, МРТ, УЗИ внутренних органов брюшной полости.
Если вас беспокоят боли в пояснице, если вы испытываете дискомфорт при ходьбе или сидении – не откладывайте визит к врачу. И пусть даже признаки поясничного остеохондроза не подтвердятся, возможно, эти симптомы сигнализируют о других, скрытых заболеваниях. Оборудование и персонал ОН КЛИНИК – это лучший выбор, если вы ищете клинику, где можно сдать анализы, получить консультацию и лечение.

Лечение пояснично-крестцового остеохондроза
Как лечить остеохондроз позвоночника? Ответ – только комплексно. Лечение заболевания – длительное, применяется медикаментозное лечение с включением нетрадиционных методов, а также с соблюдением питания и изменением образа жизни.
Медикаментозное лечение остеохондроза позвоночника включает:
- применение анальгетиков и препаратов противовоспалительного направления;
- глюкокортикостероиды (для купирования острой боли, вводятся в межпозвоночное пространство);
- хондопротекторы (для восстановления хрящевой ткани дисков);
- блокады с анальгетиками (для снятия боли);
- миорелаксанты (для устранения мышечных спазм);
- электрофорез, фонофорез с медпрепаратами, направленными на ускорение регенерации хрящевой ткани;
- наружная терапия – мази, согревающие масла, бальзамы на растительной основе.
Медикаментозное лечение применяется в острые периоды, когда болезнь запущена и требуется активное вмешательство. Вкупе с ним применяется и немедикаментозное лечение. Это:
- специальные комплексы ЛФК и массажи;
- витаминотерапия;
- магнитная, лазерная терапия и УВЧ;
- тракция позвоночника;
- ношение корсета с иммобилизацией поясничного отдела.
Если же проведенное лечение малорезультативно или не принесло никакого эффекта, рекомендовано хирургическое вмешательство. Это может быть удаление пораженных межпозвонковых дисков с неподвижной фиксацией позвонков (дискэктомия) либо на место иссеченного диска вставляют имплантант (опорный спондилодез).
При «синдроме конского хвоста» следует высвобождение сдавленных спинномозговых корешков, и больному становится значительно легче.
ОН КЛИНИК предлагает лечение крестцового остеохондроза в комфортных условиях стационара, под присмотром опытных врачей. К вашим услугам УВЧ и лазерная терапия, кабинеты массажа, диагностика при помощи МРТ и компьютерной томографии. Отзывы о нашей клинике говорят, что для нас самое важное – помочь человеку оставаться здоровым и главное в этом деле – профилактика.
Остеохондроз поясничного отдела позвоночника, лечение которого обязательно даст результат – это своевременное обращение к врачам.
Профилактика пояснично-крестцового остеохондроза
О том, как лечить поясничный остеохондроз, вы более-менее осведомлены. А как сделать так, чтобы избежать этой коварной болезни? В первую очередь необходимо избегать тех причин, о которых мы говорили выше: переохлаждение, поднятие тяжестей, травмы позвоночника, неправильный образ жизни и избыточный вес.
Возможно, что потребуется полное изменение образа жизни, особенно после оперативного вмешательства. Это удобное, жесткое спальное место – желательно использование ортопедической подушки и матраса, ежедневное выполнение специальной гимнастики, рациональное питание и избегание стрессовых ситуаций.
Исключить поднятие тяжестей в одной руке, необходимо распределять тяжесть на всю длину позвоночника. Желательно ношение специального бандажа. Хорошо восстанавливают позвоночный столб плавание, ходьба и велопрогулки.
Дегенеративно-дистрофические изменения поясничного отдела позвоночника: лечение

Дегенеративно-дистрофические нарушения в области поясницы связаны с множественным воздействием на позвонки различных факторов.
Одним из главных факторов является возраст.
Именно это делает заболевание трудно лечимым. И в последствии приобретает хронический характер.
Патология характеризуется прогрессирующим течением, без правильного лечения к болезненной симптоматике присоединяются опасные осложнения.
Заболевание необходимо остановить в начальной стадии, иначе тяжёлых последствий не избежать.
Как и почему развивается патология?
Дегенеративные изменения считаются уже масштабными, если появляются чётко выраженные симптомы с постоянными болями. Процесс, к сожалению, необратим, состояние будет ухудшаться или заболевание перейдёт в хроническую форму.
Позвоночный столб постоянно подвергается нагрузкам, большая часть которых приходится на область поясницы. Из-за воздействия внешних факторов начинается деформация межпозвоночных дисков.
Патогенез развивается поэтапно:
- В первую очередь, ухудшается питание хрящевых тканей. Следует знать, что позвонок не получает напрямую питательные вещества, так как не имеет кровеносных сосудов. Из-за появившихся отклонений мягкие ткани позвоночника теряют эластичность и начинают разрушаться.
- Затем появляются дистрофические процессы. Становится тонкой и слабеет хрящевая ткань. Эти изменения уменьшают высоту позвонков.
- Продолжением дистрофии является возникновение протрузий или образование грыж. В местах смещения дисков фиброзная оболочка начинает разрушаться, что вызывает разрыв кольца, которое держит фиброзное ядро. Вытекание студенистой жидкости образует грыжу. Естественно, возникают защемления корешков и нарушения пропорций позвоночника.
- На патогенный процесс организм отвечает аномальной активностью иммунной системы. Усиливается синтез простагландинов, которые контролируют воспалительные процессы. Они мгновенно повышают интенсивность кровообращения, что вызывает отёки вокруг позвоночника. Затем в поясничном отделе возникает боль и скованность.

Дистрофические изменения в позвоночнике происходят по причине нарушения питания хрящевой ткани
Дегенеративно-дистрофические изменения протекают медленно, что способствует развитию хронических заболеваний и проявлению осложнений. Повреждение хрящевых тканей нередко вызывает остеохондроз, радикулит и другие патологии позвоночника.
Причины возникновения данных нарушений в поясничном отделе
Патологические изменения в поясничном отделе возникают по целому ряду негативных факторов.
Можно выделить основные причины:
- Малоактивный образ жизни. Если нагрузки на поясницу отсутствуют, то это приводит к ослаблению мышц. В результате, исчезает способность противостоять даже малым нагрузкам.
- Механические и родовые травмы.
- Профессиональный спорт с непомерными нагрузками. Деструктивные изменения часто начинаются из-за поднятия чрезмерных тяжестей и резких движений без разогрева мышц.
- Переохлаждение организма.
- Воспалительные процессы в позвоночнике (артрит, болезнь Бехтерева).
- Старение организма. Происходит вымывание необходимых компонентов из хрящевых и костных тканей.
- Нездоровый рацион питания. При этом часто наблюдается ожирение, которое негативно сказывается на позвоночнике.
Существует множество других факторов, которые влияют на появление дистрофических изменений. К тому же, на позвоночный столб могут воздействовать несколько триггеров. Из этого следует, что самостоятельно выявить причину, практически невозможно.
Возможные последствия
Если игнорировать развитие дегенеративных изменений, то в зоне поясницы могут возникнуть серьёзные осложнения:
-
.
- Остеохондропатия.
- Потеря двигательных способностей и чувствительности ног.
- Паралич нижних конечностей.
- Сложности с дефекацией и мочеиспусканием.
- Нарушение половой дисфункции.

Последствия дегенеративно-дистрофических изменений позвоночника
Чтобы этого не произошло, необходимо своевременное и грамотно подобранное лечение, которое сможет остановить разрушение межпозвоночных дисков.
Симптомы и методы диагностики
К сожалению, человек не подозревает о заболевании, пока не появляется боль в пояснице, которая ограничивает трудоспособность. Дегенеративный процесс сам себя не проявляет, симптомы указывают на его осложнения.
Нужно обязательно посетить невролога, если появляются следующие ощущения:
-
.
- Болевой синдром после длительного нахождения в неудобной позе.
- Болезненные ощущения после физических нагрузок.
- Появление слабости в нижних конечностях.
- Трудности с наклонами и поворотами.
- Скованность позвоночника в утреннее время.
- Запоры и проблема с мочеиспусканием.
- Холодная кожа в районе поясницы.
- Нарушилась симметрия тела.
- Отёки и покраснение кожного покрова в нижнем отделе позвоночника.
Симптомы усиливаются в зависимости от этапа развития патологии:
| 1 этап | Симптомы появляются крайне редко. Иногда тупая боль появляется после нагрузок, но обычно, это списывается на чувство усталости. |
| 2 этап | Симптомы уже возникают. Бывает трудно согнуться, иногда спину «простреливает». Сдавленные нервные окончания вызывают покалывание в зоне таза. |
| 3 этап | Считается острым. Повреждаются кровеносные сосуды, нарушается метаболизм в поясничных мышцах, начинает развиваться ишемия. Болевой синдром усиливается, немеют ноги и возникают судороги. |
| 4 этап | Может возникнуть паралич ног, так как спинной мозг уже деформирован. |
Симптомы проявляются наиболее ярко во время обострения. Когда дистрофические процессы принимают хроническую форму, то признаки болезни характеризуются приглушённым дискомфортом.

Симптомы на начальных этапах развития дегенеративных нарушений в позвоночнике не проявляются Определить дегенеративный процесс в начальной стадии развития очень сложно. Обычно он обнаруживается только во время планового медицинского обследования. Но если визит в клинику вызван болью в пояснице, то заболевание уже прогрессирует.
Важно обнаружить проблему раньше появления первых осложнений. Для этого используют различные методы диагностики, охватывающих широкий спектр раздражителей. Но первоначально проводится осмотр неврологом. Затем врач назначит дополнительные исследования, для уточнения диагноза.
Рентген самый доступный метод, но малоинформативный. Он определяет заболевание на поздней стадии. КТ и МРТ являются более приоритетными. Они позволяют более точно определить место локализации, а также степень повреждения.
МРТ наиболее достоверно указывает на присутствие дегенеративных изменений.
Результаты МРТ о наличии дистрофических процессов:
- Диск разрушен больше 50%.
- Обезвоживание диска. На МРТ он выглядит темнее.
- Точно определяет присутствие протрузий и грыж.
- Выявляет эрозию хрящевой пластинки, через которую клетки внутри диска получают питание.
Иногда требуется провести электронейромиографию, чтобы понять, где и как поражён нерв. Естественно, сдаётся кровь на анализ, чтобы обнаружить эндокринные нарушения и возможные инфекции.
Видео: “Дегенеративно-дистрофические изменения позвоночника: лекция”
Дегенеративные заболевания позвоночника
В соответствии с МКБ под дегенеративно-дистрофическими заболеваниями позвоночника (ДДЗП) в медицине понимается обширная группа патологий костно-хрящевой ткани, которые часто бывают причиной хронических болей и постепенной деструкции позвоночного столба. К таким изменениям, иногда с инвалидизирующими последствиями, относятся: межпозвонковые грыжи, протрузии, остеохондроз, спондилолистез, отдаленные последствия переломов позвоночника и травм.
Дегенеративные заболевания позвоночника до определенного момента могут не беспокоить пациента, поэтому чаще всего являются «случайными находками» на КТ или МРТ. Однако со временем ситуация усугубляется — стеноз приводит к сужению межпозвонковых отверстий и позвоночного канала, остеопороз — к повышенной хрупкости и дистрофии позвонков, остеофиты и грыжи — к невралгиям.
Вопреки распространенному стереотипу, дегенеративные заболевания позвоночника распространены не только у пожилых пациентов и взрослых (медианный возраст — 40 лет), но могут быть выявлены и у более молодых пациентов. Некоторые распространенные ДДЗП, например грыжа Шморля, не влияют на качество жизни пациента и не требуют специального лечения или хирургического вмешательства. Однако их своевременная диагностика поможет пациенту скорректировать образ жизни (изменить двигательные привычки, добавить ЛФК, консервативные лечебные процедуры) и таким образом предотвратить возможные осложнения.
В этой статье мы расскажем, какие еще заболевания относятся к группе ДДЗП, как они себя проявляют, и что делать, если в КТ-заключении фигурирует этот диагноз?
Какими бывают дегенеративно-дистрофические заболевания позвоночника?
Обширную группу дегенеративно-дистрофических заболеваний позвоночника объединяют по меньшей мере три признака:
- ДДЗП — это потенциально хронические заболевания. При отсутствии адекватных терапевтических, консервативных мероприятий негативные эффекты со временем усиливаются.
- Большинство дегенеративных заболеваний позвоночника связаны с естественным старением костно-хрящевой ткани, однако ее деструкция, истончение, хрупкость могут быть вызваны и другими причинами (спортивная или бытовая травма, гиподинамия, нарушение обмена веществ, врожденная дисплазия соединительной ткани).
- Некоторые ДДЗП, такие как стеноз позвоночного канала, межпозвонковые грыжи, опухоли приводят к компрессии нервных окончаний или корешков спинного мозга. Это вызывает грубое нарушение биомеханики человеческого тела, атрофию мышц, слабость конечностей, хромоту, а также интенсивный болевой синдром, который может привести к депрессии.
В зависимости от локализации принято различать дегенеративно-дистрофические заболевания:
- Шейного отдела позвоночника;
- Грудного отдела позвоночника;
- Пояснично-крестцового отдела позвоночника.
Локализация ДДЗП влияет на тактику лечения.
К дегенеративно-дистрофическим заболеваниям позвоночника относятся:
- Остеохондроз;
- Межпозвонковые грыжи;
- Протрузия;
- Спондилез;
- Спондилоартроз;
- Спондилолистез;
- Стеноз позвоночного канала;
- Киста позвоночника;
- Остеофиты;
- Спондилез;
- Остеопороз позвоночника;
- Сакроилеит;
- Миофасциальный синдром;
- Фасеточный синдром (синдром фасеточных суставов).
Причины дегенеративных заболеваний позвоночника
Среди «спусковых механизмов» развития дегенеративно-дистрофических заболеваний позвоночника следует упомянуть:
- Старение костно-хрящевой ткани, утрата межпозвонковыми дисками влаги и эластичности (соответственно, снижение амортизационных свойств, а также высоты и плотности диска, более высокая травматичность);
- Дисплазия соединительной ткани, (чрезмерная эластичность, ломкость, волокнистость);
- Гиподинамия или «сидячий» образ жизни:, слабые мышцы спины снижают интенсивность локального кровообращения, в результате чего нарушается питание позвонков;
- Избыточный вес;
- Сахарный диабет; ;
- Первичные метаболические заболевания(подагра, мукополисахаридоз, патологии белкового обмена);
- Генетическая предрасположенность к ДДЗП, врожденные аномалии строения позвоночника;
- Инфекционно-воспалительные процессы;;
- Систематические перегрузки, нарушение биомеханики (работа, связанная с подъемом тяжестей, тяжелый физический труд, профессиональный спорт);
- Травмы, смещение позвонков.
Боли в позвоночнике (дорсопатии)
Под дорсопатиями в медицине понимаются разнообразные боли в спине (и конечностях), вызванные дегенеративно-дистрофическими заболеваниями позвоночника.
Если пациент испытывает боль дольше 12 недель, то ее называют хронической. Причины дорсопатий уточняются по результатам МРТ позвоночника (КТ чаще всего выступает лишь вспомогательным методом). Лечением занимаются неврологи, остеопаты, альгологи или спинальные нейрохирурги.
Дегенеративно-дистрофические заболевания позвоночника зачастую приводят к компрессии нервных окончаний и корешков спинного мозга, поэтому болевой синдром может быть очень интенсивным и распространяться на другие, связанные части скелета: руки, ступни, грудную клетку и др.
Таким образом, на проблемы с позвоночником указывают не только локализованные в области спины дорсопатии, но и другие боли — с иррадиацией и невралгической симптоматикой, например:
- Симптом перемежающейся хромоты;
- «Простреливающая» боль в ноге;
- Онемение рук или ног;
- Головокружения и головные боли;
- Слабость конечностей, выраженное снижение мышечного тонуса;
- Потеря конечностями чувствительности.
Как правило боли становятся более интенсивными после физических нагрузок и проходят во время отдыха, но бывает и наоборот, когда именно в состоянии покоя пациент начинает испытывать боль.
ДДЗП шейного отдела позвоночника вызывают болевые ощущения в шее и предплечье, парезы рук, головные боли и головокружения, шум в ушах и ухудшение зрения.
ДДЗП грудного отдела позвоночника могут проявляться болевым синдромом за грудиной, который усиливается при дыхании и кашле. Боли распространяются вдоль ребер с иррадиацией в спину. Симптоматика чем-то напоминает стенокардию.
ДДЗП пояснично-крестцового отдела позвоночника сопряжены с интенсивными болями в пояснице с иррадиацией в ноги (онемение, слабость, хромота). Пациенту становится тяжело заниматься спортом, ходить, наклоняться, длительное время пребывать в статическом положении.
Травмы позвоночника
Переломы позвоночника могут быть следствием аварий, спортивных травм, падения с высоты, ударов и ушибов. Вторичным образом они возникают на фоне остеопороза, агрессивного роста гемангиом или других опухолей. Следует отметить, что не все переломы позвоночника видны на рентгене — из-за невысокой разрешающей способности и двумерного характера визуализации возможности этого метода в вопросах диагностики переломов и травм ограничены. «Золотым стандартом» считается КТ позвоночника — объемное посрезовое сканирование высокой точности, позволяющее получить аутентичную 3D-модель исследуемого участка тела.
Травмы позвоночника классифицируют на три группы, в зависимости от степени тяжести повреждения:
- Переломы позвонков (компрессионные клиновидные, оскольчатые) без дистракции и осевого скручивания — при этом не страдает спинной мозг и важные нейро-сосудистые компоненты.
- Переломы тел позвонков с дистракцией (разрывом) передних и/или задних отделов сегмента, имеются переломо-вывихи, возможна локальная компрессия спинного мозга.
- Переломы позвонков с дистракцией, смещением (скручиванием) позвонков, компрессией нервных волокон и частей спинного мозга.
На данный момент компьютерная томография является единственным методом диагностики, который дает исчерпывающие ответы о характере травмы костей и полную визуальную картину.

Остеохондроз
За термином «остеохондроз» стоит обширная группа патологий, которые приводят к дегенеративно-дистрофическим процессам, затрагивающим межпозвонковые диски. В результате они уменьшаются, расслаиваются, теряют эластичность и в конечном счете разрываются, что приводит к образованию протрузии или межпозвонковой грыжи.
Остеохондроз принято считать начальной точкой отсчета для развития других ДДЗП, однако сам по себе он не является их причиной. Предрасположенность к остеохондрозу может быть наследственной, однако к более распространенным причинам следует отнести нарушение обмена веществ, осанки и гиподинамию (слабые мышцы спины, нарушение кровообращения и, соответственно, питания межпозвонковых дисков).
Остеофиты позвоночника
Остеофиты — это твердые патологические наросты на костной ткани вокруг позвонка. Такие наросты имеют зазубренную форму и могут болезненно сдавливать нервные окончания, сужать просвет позвонкового отверстия. Иногда остеофиты формируются из тканей погибших связок. В большинстве случаев не влияют на качество жизни из-за небольшого размера. Однако, если остеофиты со временем увеличиваются, то в конечном счете вызывают острую компрессию, повреждение окружающих тканей, воспалительный процесс. Симптомами остеофитов позвоночника являются тупая боль в спине или шее, которая усиливается при ходьбе или в положении стоя (иногда с иррадиацией в ногу, руку) и парезии. В таком случае остеофиты требуют хирургического удаления. Если они обнаружены наряду с оперируемой грыжей, то могут усложнять хирургическую тактику, поэтому в этом случае они удаляются тоже.
Стеноз позвоночного канала
Стеноз — патологическое сужение позвоночного канала, вызванное гиперплазией костной ткани, ростом опухоли, попаданием обломков костно-хрящевых фрагментов при травме в пространство, занимаемое корешками спинного мозга или нервными волокнами, что приводит к их компрессии. Стеноз позвоночного канала проявляется болевым синдромом с невралгической симптоматикой. Наиболее распространенной жалобой является боль в спине, которая усиливается при ходьбе и уменьшается в положении сидя (при сгибании позвоночника). Сопутствующим симптомом чаще всего бывает онемение и слабость ног, боль «простреливающего» характера. Последнее характерно для поражения пояснично-крестцового сегмента.
Межпозвонковые грыжи
Межпозвонковая грыжа представляет собой локальное смещение дискового материала (ядра, хрящевого узелка, фрагментов фиброзного кольца) в позвоночный канал и межпозвонковое отверстие. Межпозвонковые грыжи также могут вызывать компрессию нервных волокон и корешков спинного мозга.
В зависимости от стадии развития заболевания выделяют следующие виды грыж:
- Протрузия — смещение дискового материала (пульпозного ядра, фиброзного кольца) к позвоночному каналу. Визуализируется как небольшое выпячивание. Фиброзное кольцо при этом растягивается.
- Экструзия — более выраженное смещение дискового материала в спинномозговой канал. Нередко приводит к повреждению фиброзного кольца.
- Секвестр — выпадение пульпозного ядра и фрагментов дискового материала в спинномозговой канал с разрывом фиброзного кольца. Провоцирует сильный болевой синдром.
Грыжи Шморля —хрящевые узелки, вторгающиеся в тела соседних позвонков и деформирующие их. Вдавление формируется на границе позвонка и диска. Крупные грыжи Шморля могут провоцировать в организме иммунные реакции, сопровождаемые болевым синдромом. Однако преобладающее большинство таких грыж не влияют на качество жизни и не требуют хирургического лечения.

Новообразования позвоночника
Опухоли позвоночника бывают доброкачественными и злокачественными. Распространенность последних относительно невелика, и диагностируют чаще всего не рак костей, а рак спинного мозга, парализующий все тело человека.
По мере роста доброкачественные опухоли тоже могут привести к инвалидизирующим последствиям. Новообразования могут сдавливать нервные волокна и корешки спинного мозга, вызывая боль, невралгии, атрофию мышц.
Травмы позвоночника, заболевания костной ткани, наследственность повышают риск формирования спинальных опухолей.
К доброкачественным новообразованиям позвоночника относятся:
- Остеома — развивается из клеток костной ткани в ножках задней части позвонка. Проявляется болью в спине, которая беспокоит в ночное время. Плохо визуализируются на рентгене, единственным точным методом их визуализации является КТ.
- Костная киста — опухоль формируется на задней части позвонка или поражает его полностью. Чаще всего встречаются в шейном отделе позвоночника. При наличии компрессии удаляются хирургическим путем.
- Гигантоклеточные опухоли — формируются преимущественно из клеток костной ткани и представляют собой отклонение от их нормального развития. Достигают крупных размеров и в этой связи вызывают боль. Удаляются хирургически, требуют до- и послеоперационного наблюдения, поскольку могут переродиться в злокачественную опухоль позвоночника.
- Гранулема — спинальная опухоль, как правило небольшого размера. Сопутствуют поражению позвонка, а именно истончению его тела. Гранулема позвонка может быть самостоятельным заболеванием, а может указывать на сбои в работе и повреждения других органов. Лечение проводится с применением хирургических или лучевых методов.
К злокачественным новообразованиям позвоночника относятся:
- Метастазы — вторичные очаги онкологии, образованные из злокачественных клеток, мигрировавших из других органов, костей и суставов по кровеносной системе или лимфотоку. Как правило первичный очаг расположен близко, и в зависимости от сегмента позвоночника, это могут быть легкие, брюшная полость, молочная железа, предстательная железа и др.
- Остеогенная саркома — злокачественная опухоль костной ткани. Распространена среди детей (подростков) и пациентов пожилого возраста.
- Миелома (или миеломная болезнь) — злокачественная опухоль костной ткани. Миеломная болезнь часто поражает не только позвоночник, но и другие костно-хрящевые структуры. Наиболее высокая распространенность заболевания — среди пациентов старше 40 лет.
Спондилолистез позвоночного сегмента
Спондилолистез — это патологическое смещение или соскальзывание позвонка. В результате позвоночный сегмент теряет стабильность. Последствия могут быть травматичными и опасными — иногда смещение одного позвонка по отношению к другому (верхнего к нижнему) достигает 75%.
Спондилолистез позвоночного сегмента может быть следствием травмы, операции, неправильного развития костей, систематических неправильных нагрузок, заболеваний костно-хрящевой ткани. Вызывает болевые ощущения (проходят после отдыха) с невралгической симптоматикой, нарушение функции тазовых органов.
Для стабилизации позвоночного сегмента пациенту может быть показана нейрохирургическая операция с установкой импланта, металлоконструкции или межтелового кейджа.
На КТ выявлено дегенеративное заболевание позвоночника — что делать?
Если боль в спине вас не беспокоит, однако «случайной находкой» на КТ или МРТ оказалось «дегенеративно-дистрофическое заболевание позвоночника», следует уточнить, какое именно это заболевание и оценить возможные риски для здоровья в перспективе.
Своевременная консультация невролога или остеопата поможет выработать меры эффективного лечения ДДЗП и профилактики осложнений. Худшим вариантом будет проигнорировать проблему и «отпустить» ситуацию вплоть до травматических последствий и необходимости в хирургическом вмешательстве.
При наличии выраженного болевого синдрома, связанного с межпозвонковой грыжей, стенозом или иным видом ДДЗП пациенту следует обратиться к врачу-неврологу, альгологу или нейрохирургу. Боль необходимо снять, поскольку она затрудняет движение и провоцирует развитие депрессии, усугубляя таким образом ситуацию. Также пациенту будет назначена терапия (НПВС, лечебные блокады, ЛФК, радиочастотная абляция, физиопроцедуры и т.п.) либо рекомендована хирургическая операция.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 20 лет
- Al-Riyami K., Gnanasegaran G., WyngaertT.V., Bomanji J. Bone SPECT/CT in the postoperative spine: a focus on spinal fusion / Eur J Nucl Med Mol Imaging, 2017.
- Bernstein M.P., Young M.G., Baxter A.B. Imaging of Spine Trauma / Radiol Clin North Am, 2019.
- Boyd D.P, Computed tomography: physics and instrumentation / Acad Radiol – 1995.
- Bushong S. Computed Tomography / McGraw Hill Professional – 2000. – 162 p.
- Crim J.R., Tripp D. Multidetector CT of the spine / Semin Ultrasound CT MR, 2004.
- Wood K.B., Li W., Lebl D.R., Ploumis A. Management of thoracolumbar spine fractures / Spine J, 2014.
- Матиас Х. Компьютерная томография — М.: «Медицинская литература» — 232 с.
- Прокоп М., Галански М. Спиральная и многослойная компьютерная томография / Т.1,2 под ред. А.В.Зубарева, Ш.Ш.Шотемора — М., 2011 — 712 с.
Мы перезвоним, подберём удобное для записи время и ответим на вопросы.
Оператор обрабатывает входящие заявки с 8:00 до 22:00
Нажимая на кнопку, вы даете согласие на обработку персональных данных в соответствии с Федеральным законом от 27.07.2006 г. № 152-ФЗ «О персональных данных».
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Дегенеративные изменения позвоночника на МРТ
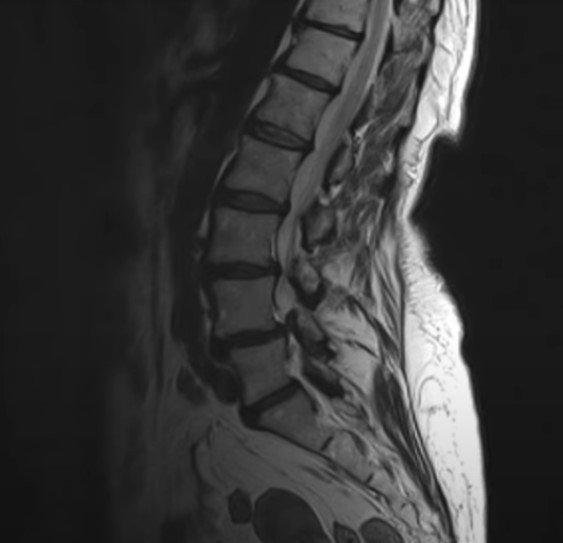
Позвоночный столб выполняет роль центральной оси тела. Данная структура защищает спинной мозг, обеспечивает функцию прямохождения. Основными элементами являются позвонки и диски между ними.
В течение жизни человеческий организм подвергается различным неблагоприятным воздействиям, в сочетании с естественными процессами старения приводящими к развитию заболеваний. Наиболее часто встречаются дегенеративные изменения позвоночника: остеохондроз, спондилез, спондилоартроз. Патологии сопровождаются структурными и функциональными нарушениями. Последствиями дегенеративных заболеваний выступают протрузии и грыжи дисков, спондилолистез, стеноз спинномозгового канала. Магнитно-резонансная томография позволяет визуализировать все структуры позвоночника, диагностировать дегенеративные процессы на ранних этапах развития, обнаружить осложнения.
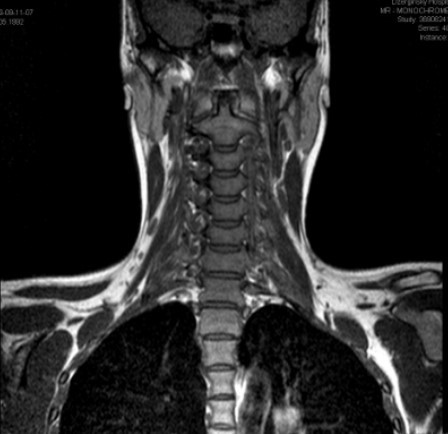
Признаки дегенеративно-дистрофических изменений
Первые этапы развития заболеваний позвоночника зачастую протекают бессимптомно. Возможен локальный дискомфорт в спине после физических нагрузок, резких движений, ощущение скованности по утрам. Обычно перечисленные признаки проходят после полноценного отдыха. Дегенеративные изменения позвоночника видны на МРТ на ранних стадиях.
Прогрессирование патологии сопровождается появлением более яркой симптоматики. Боли возникают после умеренных нагрузок, дольше не прекращаются. Резкие движения сопровождаются острыми неприятными ощущениями в спине.
В дальнейшем дегенеративные изменения приводят к серьезным структурным дефектам в позвоночном столбе. На последние указывает стойкий болевой синдром, нарушения чувствительности (ощущение онемения рук или ног), прострелы в конечности, судороги. Защемление нервных корешков и сужение спинномозгового канала способны привести к параличу.
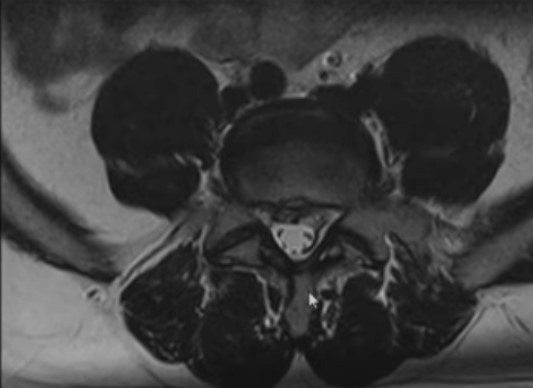
МР-снимок позвонка в аксиальной проекции
Как выглядят дегенеративно-дистрофические изменения на МРТ?
Магнитно-резонансное сканирование дает послойные снимки исследуемой области шагом в 1 мм в трех плоскостях. При изучении сканов врач-рентгенолог может обнаружить специфические МРТ-признаки дистрофических изменений позвоночника.
Патологические отклонения распознают по:
снижению интенсивности МР-сигнала от пульпозного ядра (на Т2 ВИ);
изменению высоты дисков и отложению внутри жира (проявляется увеличением интенсивности сигнала на Т1 ВИ);
характерным выпячиваниям тел позвонков (протрузия) и смещению их относительно друг друга;
образованию горизонтальных остеофитов;
изменениям структуры позвонков при пролабировании диска в губчатое вещество.
При спондилезе наблюдаются костеобразование под передней продольной связкой, без изменения высоты дисков, деформация тел позвонков, вертикальное расположение остеофитов. При спондилоартрозе (дегенерации фасеточных суставов) на МР-снимках выявляют сужение суставной щели, склерозирование замыкающих пластинок, краевые разрастания костной ткани.
Заключение МРТ дегенеративно-дистрофические изменения

Магнитно-резонансная томография поясничного отдела позвоночника
МР-признаки патологических отклонений в позвоночнике рентгенолог фиксирует в протоколе исследования. Документ составляют для лечащего врача. В заключении описывают специфику МР-картины, локализацию патологии, влияние изменений на окружающие структуры.
При наличии дегенеративно-дистрофических процессов в поясничном отделе при расшифровке снимков указывают снижение высоты поврежденного межпозвонкового диска, присутствие признаков грыжи (определяют размер, распространение и т.д.).
Терминология, используемая в заключении МРТ, может быть непонятна человеку без медицинского образования, поэтому при вручении документа в некоторых клиниках рентгенолог кратко поясняет результаты процедуры.
Быстро и в комфортных условиях пройти МР-томографию позвоночника можно в ДЦ «Магнит». Центр располагает современным высокопольным томографом Siemens 1,5 Тл, оснащенным технологией Tim, позволяющим исследовать отделы позвоночника с минимальными затратами времени и получить четкие снимки области сканирования. Записаться на процедуру можно по телефону +7 (812) 407-32-31 .
МРТ и дегенеративные изменения в позвоночнике

Чаще всего с проблемами дегенеративно-дистрофических изменений сталкиваются люди пожилого возраста. В связи с естественным изнашиванием связок, хрящей, костей, нарушением обменных процессов и кровотока их опорно-двигательная система начинает давать сбои. Подобная деградация постепенно приводит к снижению качества жизни. Если не предпринимать никаких действий, то изменения в позвоночном столбе могут привести к еще большим осложнениям и инвалидизации пациента. Однако дегенерация в позвоночных дисках способна затронуть и молодое поколение. Признаки остеохондроза в 47% случаев уже наблюдаются у пациентов 25-30 лет. Поэтому врачи рекомендуют, начиная с 30 лет, следить за здоровьем своей спины.
Для того, чтобы выявить признаки дегенеративно-дистрофических процессов в позвоночнике, необходимо записаться на прием к неврологу и сделать МРТ всего позвоночника. По данным томографии и неврологического осмотра врач определит степень дегенерации и назначит схему лечения или профилактики заболеваний.
Симптомы
На начальных этапах дегенеративные изменения в позвоночнике никак о себе не дают знать. Наша спина обладает сильными компенсаторными возможностями. О наличий дегенеративных процессов в позвоночных структурах может говорить появившиеся дискомфорт в области шеи, груди, поясницы, скованность движений и болезненные ощущения, отдающая боль в руке и в ноге, боль мышечного напряжения в спине, межреберная невралгия.
Самый точный и первый симптом, который отметит у себя человек с дегенеративными изменениями в позвоночнике, это спазматическая боль. Она способна захватить всю шею, перейти в затылок, отдаться в плечах, пояснице. Нередко во время мышечного спазма человек попросту не может пошевелиться. Тогда пациент временно замирает, не двигается.
Помимо сильной боли и скованности человек может ощущать регулярные головные боли. Кроме того, для больного характерны такие состояния, как повышенная утомляемость, астения, сбой в координации движений.
Все это происходит из-за неврологических и сосудистых нарушений. Ведь изменение размеров межпозвоночного диска способно привести к ущемлению нервных корешков и кровеносных сосудов. Следует заметить, что такое состояние может быть опасно для спинного и головного мозга.
Узнать о защемлении нерва можно по следующим признакам:
- Головная боль;
- Повышенное давление;
- Утреннее головокружение;
- Ухудшение памяти;
- Нарушение слуха;
- Снижение внимания;
- Шум в ушах;
- Онемение конечностей;
- Снижение чувствительности рук;
- Ослабление зрения;
- Необъяснимая тошнота.
Виды дегенеративных нарушений позвоночника
Среди самых распространенных заболеваний, вызванных дегенеративными изменениями в позвоночнике стоит отметить:
- Остеохондроз. Широко распространенная патология, которая характеризуется сжатием позвоночника. На основании такого воздействия происходит уменьшение высоты диска, его разделение или расслоение. Как правило, остеохондроз сопровождается проявлением протрузии, а затем и полноценной грыжи.
- Спондилез. Это заболевание представляет собой разрушение фиброзной ткани дисков позвоночника и разрастание костной ткани. Образование остеофитов чаще всего свойственно для людей пожилого возраста.
- Спондилоартроз. Это – разрушение межпозвоночных суставов. Данная болезнь может развиваться самостоятельно или быть продолжением остеохондроза.
Дегенеративные изменения в позвоночнике обычно протекают следующим образом:
- Ткани позвоночного столба у пациента начинают уплотняться;
- Происходит дистрофия межпозвонковых дисков;
- Нарушается цельность пульпозного ядра;
- Формируются протрузии и грыжи;
- Образуются выросты – остеофиты.
Такие нарушения характеризуются уменьшением гибкости позвоночника, скованностью движений, появлением онемении, болью, хрустом.
| остеохондроз и грыжа | спондилез |
Причины болезни
Дегенеративные изменения в позвоночнике наблюдаются чаще всего у людей пожилого возраста. В связи с естественным старением организма и нагрузкой на опорно-двигательный аппарат происходит снижение плотности тканей, постепенное их разрушение. Как правило, такие проявления являются хроническими. Молодые люди также подвержены вышеперечисленным заболеваниям. Чаще всего недуг затрагивает тех, кто мало двигается, много сидит.
Разрушение тканей позвоночного столба могут быть вызваны разными факторами. Среди самых распространенных стоит отметить:
- Полусогнутое положение туловища может спровоцировать растяжение спинных мышц;
- Малоподвижный образ жизни офисных работников, водителей автотранспорта вызывает снижение тонуса мускулатуры;
- Аномальное расположение позвонков из-за генетической предрасположенности человека.
Иногда дегенеративные нарушения в позвоночнике могут стать следствием:
- Механических повреждений или травм;
- Гормональных нарушений;
- Постоянных стрессов;
- Неправильного питания;
- Метаболического расстройства дисков.




МРТ, КТ и дегенеративные изменения в позвоночнике
МРТ и КТ позвоночника – это два основных метода диагностики дегенеративных изменений позвоночника. Рентгенография, к сожалению, не дает достаточных данных о состоянии тканей, чтобы качественно диагностировать данные состояния на ранних этапах. КТ позвоночника хорошо покажет костную дегенерацию позвонков. Она позволит выявить:
- зоны костного разрастания – остеофиты
- истощения костей – остеопороз
- остеоартроз.
МРТ позвоночника является приоритетным методом диагностики дегенеративно-дистрофических изменений в межпозвоночных дисках и позвоночных суставах. С ее помощью можно оценить качество содержимого пульпозного ядра, места разрушения кольца, зоны протрузий и грыж, зоны расслоения хрящевой ткани суставов.
Поясничный спондилез – симптомы и лечение
Что такое поясничный спондилез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пинаева Н. В., невролога со стажем в 24 года.
Над статьей доктора Пинаева Н. В. работали литературный редактор Вера Васина , научный редактор Алексей Толмачев и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Поясничный спондилёз — осложнение дегенеративных заболеваний позвоночника, которое проявляется изменениями костно-связочных структур поясничного отдела.
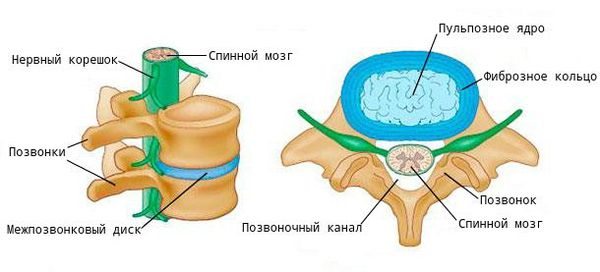
При заболевании на поверхности костной ткани образуются остеофиты — наросты в виде выступов и шипов. К основным причинам их появления относятся деформирующие нагрузки и нарушение обмена кальция в костной ткани.
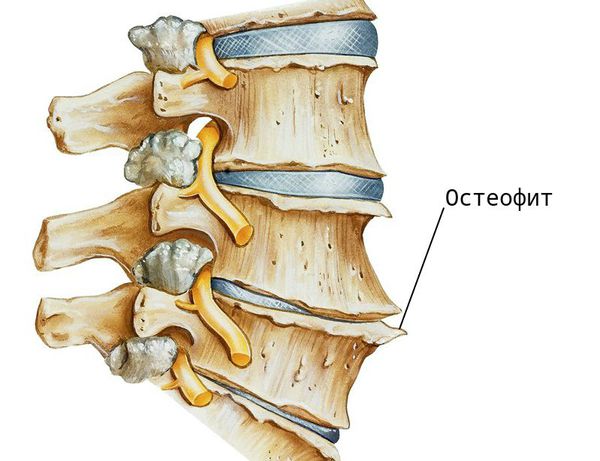
Заболевание ограничивает движение в поражённом сегменте и причиняет боль. Её характер может быть различным: от периодического дискомфорта в области поясницы и парестезий (“мурашек“ в ногах, “ложной хромоты“) до частых простреливающих приступов и полной обездвиженности нижних конечностей. Эти симптомы могут возникать и при других заболеваниях, поэтому для постановки диагноза следует обратиться к специалисту — врачу-неврологу.
Согласно исследованию, проведённому в Германии в 2007 году:
- боль в спине регулярно испытывают 31,7 % населения, а хотя бы раз в течение года — 76 %;
- примерно 7 % людей на момент исследования страдали от выраженной боли в спине, а у 9 % она значительно затрудняла движения;
- боли в спине хотя бы раз в течение жизни испытывали 85,5 % опрошенных;
- боли в поясничном отделе позвоночника составляют 52,9 % от всех болей в спине [1] .
В России боли в нижней части спины составляют до 76 % всех случаев обращений за медицинской помощью и 72 % дней временной нетрудоспособности [2] .
У кого чаще всего обнаруживают такую болезнь
Как правило, спондилёз поражает людей старше 40 лет (преимущественно мужчин), однако в последнее время заболевание всё чаще встречаются среди молодёжи. Это вызвано тем, что всё больше молодых людей страдает от патологического искривления позвоночника. В группе риска по развитию спондилёза находятся спортсмены, парикмахеры, продавцы, строители, фермеры, музыканты и люди, чья деятельность связана не только с поднятием тяжестей, но и с вынужденной неудобной позой.
Основные факторы развития спондиллёза:
- Питание — недостаток фруктов и овощей при избытке жиров и углеводов.
- Малоподвижный образ жизни в сочетании с эпизодическими физическими нагрузками. Во время сезонных работ на даче или при редких посещениях спортивного зала могут возникнуть микротравмы, которые приводят к разрушению связочного аппарата. В дальнейшем для компенсации этого дефекта разрастается костная ткань.
- Врождённые заболевания суставов, травмы, метаболические, аутоиммунные и эндокринные расстройства, такие как сахарный диабет, ревматоидные нарушения и снижение функции яичников при менопаузе.
Кроме того, в организме постоянно идут два противоположных процесса: образование новых клеток и отмирание старых. Соответственно, спондилёз возникает, если механическое воздействие на хрящ больше, чем он может выдержать, и/или он разрушается быстрее, чем восстанавливается.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы поясничного спондилеза
Клиническая картина
Основной симптом спондилёза — боль в области поражённых позвонков. На начальных стадиях она возникает нечасто и проходит самостоятельно или при незначительном терапевтическом воздействии. В дальнейшем пациенту может потребоваться интенсивное лечение с большими дозами лекарственных препаратов.
Другой тревожный симптом — хруст при движениях в поражённых сегментах. Он появляется из-за патологического соприкосновения сочленений и костных разрастаний.
Деформирующий спондилёз
На запущенных стадиях в результате грубой деформации позвоночника возникает ограничение движений, вплоть до их отсутствия в поражённых отделах и частичного или полного обездвиживания конечности.
Давление костно-мышечных структур на нервные корешки часто уменьшает или наоборот усиливает чувствительность. При этом возникает онемение или ощущение, похожее на ожог крапивы.
Патогенез поясничного спондилеза
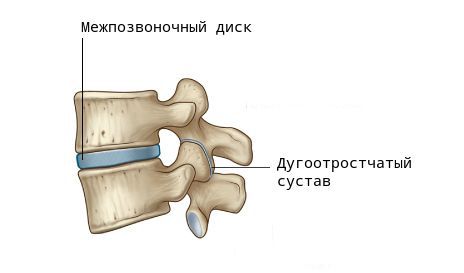
При ходьбе, беге, прыжках и других движениях возникают толчки и сотрясения, воздействующие на позвоночник. В норме межпозвоночные диски (МПД) и мелкие дугоотростчатые (фасеточные) суставы смягчают их и обеспечивают подвижность шейного и поясничного отделов.
Но уже после 20 лет в сосудах начинаются возрастные изменения, постепенно ухудшается кровоснабжение. МПД теряют эластичность, нарушаются механизмы их регенерации [5] . Кроме того, в хряще (диске) снижается уровень гликозамингликанов: хондроитинсульфата, кератансульфата, гиалуроновой кислоты. Это приводит к постепенному обезвоживанию хряща, вторичному “сморщиванию” и последующему разрушению. Такой диск хуже выдерживает нагрузку, сдавливается и не выполняет свои функции.
Помимо этого, при деградации хрящевой ткани, нарушается выделение цитокинов — молекул, обеспечивающих передачу сигналов между клетками. В результате образуются аутоантитела (соединения, которые борются против клеток организма), и возникает местное воспаление. В ответ на это костная ткань разрастается — формируются остеофиты. Организм “выращивает” их для защиты, чтобы ограничить движения в позвоночнике и уменьшить нагрузку. Выраженные остеофитные комплексы могут обездвижить некоторые отделы, а их воздействие на окружающие мягкие ткани вызывает боль.
Классификация и стадии развития поясничного спондилеза
Виды спондиллёза по происхождению:
- травматический;
- дегенеративный;
- воспалительный.
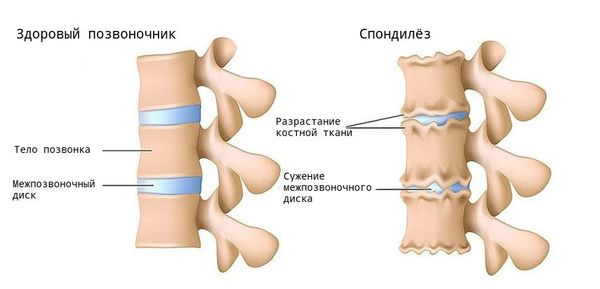
Степень тяжести спондилёза оценивают по критериям Minesterium fur Gesundheitswesen. Важный показатель для оценки — высота МПД (у плотнение дисков со временем приводит к её уменьшению):
- 0-я стадия — норма, МПД не уменьшены;
- 1-я стадия — минимальный спондилёз, незначительное снижение высоты МПД и/или малые (до 2 мм) единичные передние или боковые остеофиты;
- 2-я стадия — умеренный спондилёз, снижение высоты МПД (не менее 50 % от высоты одного из смежных незатронутых дисков) и/или остеофиты размером 3-5 мм передний или боковой, 1-2 мм задний;
- 3-я стадия — тяжёлый спондилёз, значительное снижение высоты МПД (> 50 %), и/или крупные остеофиты (> 5 мм передний или боковой, > 2 мм задний).
Осложнения поясничного спондилеза
Чем опасно заболевание
Самое распространённое осложнение поясничного спондилёза — это деформация позвоночного столба, которая приводит к выраженному ограничению движений в нём. Часто пациенты не могут совершить даже элементарные действия, например наклонить туловище вперёд и в сторону или самостоятельно завязать шнурки.
Но самое грозное осложнение спондилёза — это корешковый синдром, возникающий в результате сдавливания спинномозговых корешков . В зависимости от степени поражения корешка это могут быть различные чувствительные, двигательные и трофические нарушения, вплоть до полной парализации конечности и нарушения функций тазовых органов.
Первым и наиболее характерным проявлением корешкового синдрома является боль в месте сдавления корешка и по ходу соответствующего ему нерва. Болевые ощущения распространяются от позвоночника к ноге. Боль обычно интенсивная, пронизывающая и, как правило, односторонняя. Она возникает в виде “прострелов” в области позвоночника с “отдачей” в разные части тела, либо может быть постоянной, усиливающейся при неосторожном движении, наклоне, подъёме тяжести, даже при кашле или во время чихания.
Приступ боли при корешковом синдроме может быть спровоцирован физическим или эмоциональным напряжением, переохлаждением. Другие проявления синдрома — нарушения чувствительности по ходу определённого нерва, снижение силы мышц и их гипотрофия.
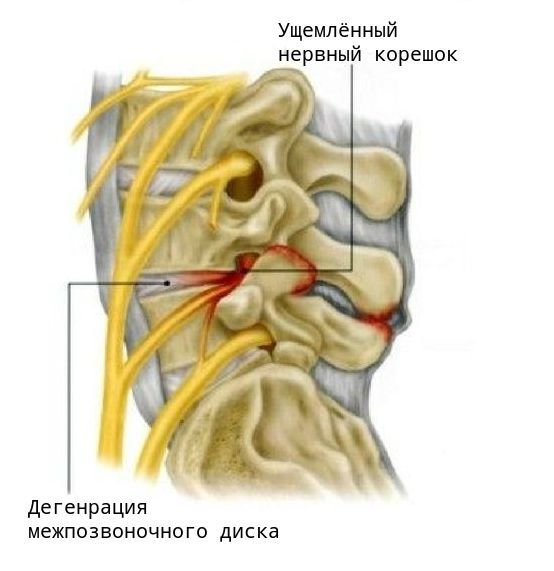
Диагностика поясничного спондилеза
Основной метод диагностики — это рентгенография: на снимках заметно снижение высоты позвоночных дисков, деформация, наличие остеофитов. В зависимости от степени развития заболевания эти признаки прогрессивно увеличиваются.
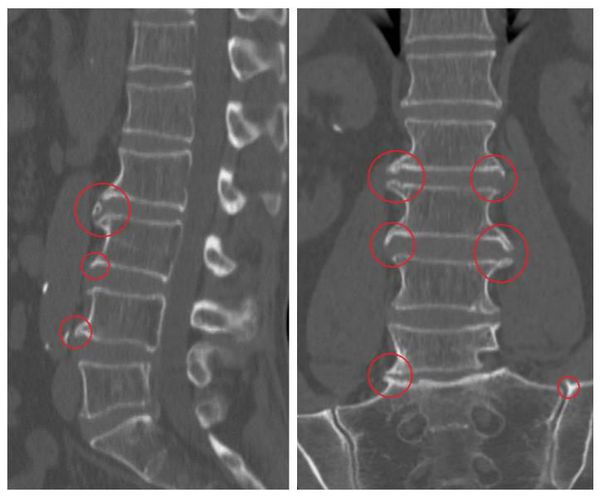
Диагностика спондилёза не вызывает сложностей, гораздо труднее определить первичную причину патологии. Для этого проводят следующие обследования:
- анализ крови на воспалительные, ревматические, эндокринологические и обменные процессы;
- при поражении нервных корешков рекомендовано проведение магнитно-резонансной томографии (МРТ) позвоночника, а также электронейромиографии (ЭНМГ) вовлечённых конечностей.
В зависимости от стадии заболевания рентгенологические признаки выражены в разной степени:
- Сомнительные рентгенологические признаки.
- Минимальные изменения (небольшое снижение высоты дисков, единичные остеофиты).
- Умеренные проявления (умеренное снижение высоты дисков, множественные остеофиты).
- Выраженные изменения (практически полное отсутствие диска, грубые остеофитные комплексы).
Лечение поясничного спондилеза
Консервативные методы лечения при спондилёзе позвоночника
Лечение спондилёза можно разделить на две группы, которые будут зависеть от фазы заболевания:
1. Острая. Медикаментозное лечение спондилёза позвоночника проводится нестероидными противовоспалительными препаратами (НПВС), миорелаксантами и витаминами группы В. Терапия может приводить к побочным эффектам со стороны желудочно-кишечного тракта, поэтому необходимо принимать препараты, регулирующие кислотность (омез, омепразол, нольпаза и др.). На данной стадии эффективным будет физиотерапевтическое лечение: магнитотерапия, лазеротерапия, лечение электрическим током, рефлексотерапия.
2. Хроническая. При хронической боли в спине к лечению добавляют антидепрессанты, слабые опиоиды (Трамадол), препараты капсаицина [6] . Применение антидепрессантов обусловлено тесной связью между хронической болью и депрессией: по разным данным, депрессией страдают 30-87 % пациентов.
Также рекомендованы следующие методы:
- Лечебная физкультура (ЛФК) при спондилёзе. Не стоит путать её с фитнесом или со спортом — спортивные нагрузки и некоторые упражнения не всегда полезны для организма. Индивидуальный комплекс упражнений составляет врач ЛФК, делая акцент на укрепление и растяжение мышц. Если возможности подобрать данный комплекс с дипломированным специалистом нет, то можно проконсультироваться с неврологом по основным полезным и нежелательным видам физической активности.

- Хондропротекторы. Существует целый ряд препаратов, содержащих в себе основные компоненты хрящевой ткани: хондроитины, глюкозамины, гиалуроновую кислоту. В нашей стране и странах СНГ популярен препарат Алфлутоп с экстрактом из морских организмов. По заявлению производителей, он стимулирует регенерацию интерстициальной ткани и тканей суставного хряща. (В некоторых российских исследованиях есть данные об ослаблении болевого синдрома или полном его устранении, уменьшение контрактур при внутримышечном использовании [9] . Однако клинических доказательств эффективности препарата недостаточно, а эксперты отмечают, что хондропротекторы не имеют значительного преимущества в сравнении с плацебо [4] — Прим. ред.).
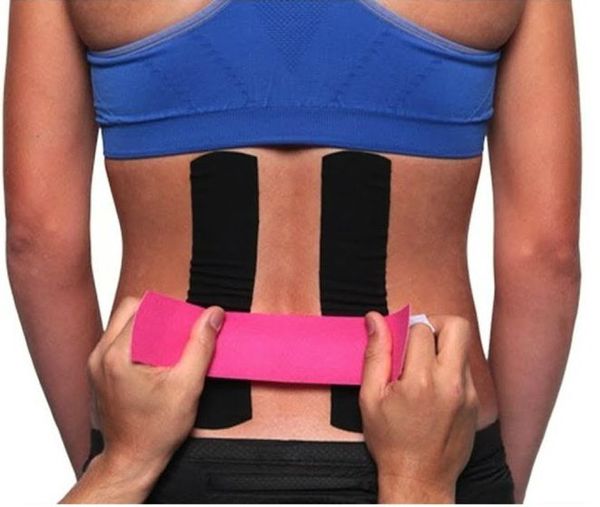
- Кинезиотейпирование — наложение специального эластичного пластыря (тейпа) на поражённые участки тела. Эластичный тейп, приклеенный к коже, приподнимает её и приводит к образованию складок. Таким образом, увеличивается расстояние между кожей и мышечной тканью. Происходит уменьшение давления на сосуды, расположенные в этой области, их просвет расширяется, это вызывает улучшение местного кровообращения и лимфооттока [10] . (Согласно данным современных исследований, метод кинезиотейпирования не приносит существенной пользы, либо его эффект слишком мал, чтобы быть клинически значимым [11] — Прим. ред.).
Для улучшения состояния важно лечить сопутствующие патологии, которые способны вызывать обострение спондилёза.
Ношение бандажа при болезнях позвоночника
Бандажом обычно называют ортопедические приспособления для беременных и назначаемые пациентам после операции. Их применение при спондилёзе не несёт лечебного эффекта, так как они недостаточно фиксируют позвоночник.
Ношение ортопедического корсета показано в острый период, при болевом синдроме и после операции. Однако необходимо избегать длительного применения, так как это может вызвать атрофию мышц от бездействия, уменьшить их опорную функцию и усугубить симптомы в дальнейшем. Ношение корсета, как и другое лечение, назначает врач.
Мануальная терапия
Мануальная терапия может использоваться для уменьшения боли в комплексном лечении спондилёза и устранения блока в позвоночно-двигательном сегменте [3] .
При выраженном спондилёзе мануальная терапия противопоказана, так как может травмировать нервные структуры: нервные корешки и спинной мозг. Выбор конкретной техники проводится индивидуально лечащим врачом в зависимости от ситуации пациента [8] .
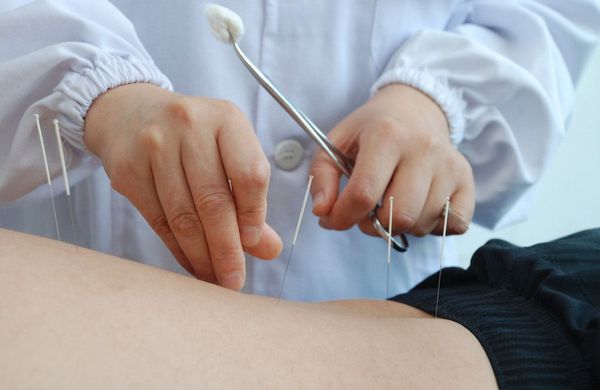
Иглоукалывание
Иглорефлексотерапия применяется для усиления лекарственной терапии в составе комплексного лечения. Её эффективность подтверждена клиническими исследованиями, однако они проводились на ограниченных группах пациентов и недостаточно контролировались, поэтому об окончательной доказанности метода говорить нельзя [3] [12] .
Диета
Для профилактики развития спондилёза рекомендуется питание, сбалансированное как по составу, так и по калорийности. Применение только диетотерапии может помочь при избытке или дефиците веса, но выраженного эффекта на развитие спондилёза не окажет. Эффективен комплекс мероприятий: ортопедическая коррекция, лечебная физкультура и лечение сопутствующих заболеваний [3] .
Операция по удалению остеофитов
В случае неэффективности консервативной терапии проводят хирургическое лечение — операцию на позвоночнике. Необходимость операции и тактику проведения определяет нейрохирург, к которому направляет лечащий врач.
Хирургическое вмешательство показано, если:
- есть явные признаки защемления нервного ствола межпозвонковым диском или костным отростком;
- определено сдавление спинного мозга;
- без операции произойдет непоправимое повреждение участков нервной системы;
- хроническая боль не устраняется другими методами.
Важно знать, что операция не приведёт к полному излечению, она только предотвратит дальнейшее ухудшение. Возможны следующих типы хирургических вмешательств:
- Передняя дискэктомия — частичное или полное удаление поражённого межпозвоночного диска. Метод применяют, если деформированный межпозвоночный диск давит на нерв.
- Декомпрессионная ламинэктомия — удаление дужки одного или нескольких позвонков с целью уменьшения давления костной ткани на спинной мозг.
- Протезирование позвоночного диска — метод, при котором изношенный диск заменяют искусственным. Поврежденный диск удаляется и при помощи специальных высокоточных инструментов, а в межтеловый промежуток вставляется имплант.
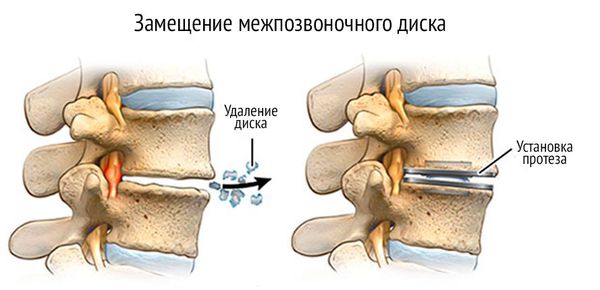
После операции важную роль играет лечебная физкультура. Она помогает преодолеть атрофию мышц и нормализует кровообращение. Комплекс упражнений ЛФК подбирают в зависимости от степени и характера оперативного вмешательства и времени, прошедшего после него, а также возраста больного и состояния его сердечно-сосудистой системы.
Прогноз. Профилактика
Болевой синдром даже на ранних стадиях значительно снижает качество жизни, а со временем прогрессирующие корешковые синдромы, уменьшение гибкости и ограничение движений в позвоночнике могут стать причиной инвалидности.
На данный момент не существует способа полностью излечить дегенеративные заболевания позвоночника. Снятие болевого синдрома — это лишь временное симптоматическое облегчение. Основная же задача заключается в приостановлении дальнейшего процесса разрушения.
Добиться этого можно лишь регулярными лечебно-профилактическими мероприятиями:


