Забрюшинные опухоли
Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать». Очень часто пациенты чувствуют себя безгранично одинокими вначале пути. Но вы должны понимать – вы не одни. Мы поможем вам справиться с болезнью и будем идти с Вами рука об руку через все этапы вашего лечения.
Предлагаем Вашему вниманию краткий, но очень подробный обзор забрюшинной опухоли. Его подготовили высоко квалифицированные специалисты Абдоминального отделения МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Филиалы и отделения где лечат забрюшинную опухоль
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отдел торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. Андрей Борисович Рябов
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение лучевого и хирургического лечения заболеваний абдоминальной области
Заведующий отделением -к.м.н. Леонид Олегович Петров
Контакты: (484) 399-30-08
Общие сведения об опухолях забрюшинного пространства (в малом тазу)
Большинство онкологических опухолей малого таза имеют локальную форму возникновения и развития, то есть появляются в определенных органах, расположенных в малом тазу. К таким органам можно отнести прямую кишку, матку у женщин, мочевой пузырь, предстательную железу у мужчин.
Забрюшинная опухоль встречается у людей любого возраста, но, как правило, такие заболевания встречаются у людей в возрасте от 40 до 60 лет. При этом у мужчин забрюшинная опухоль диагностируется реже, чем у женщин.
Самыми сложными в лечении являются опухоли, поражающие несколько органов. Однако такие заболевания встречаются крайне редко. Пространство малого таза содержит большое количество эмбриогенетично-разнообразные ткани. Именно это и способствует развитию различных форм злокачественных опухолей.
Значительно реже возникают злокачественные опухоли, которые не связаны с органами. Как правило, такие образования причисляются к разным видам сарком. Такой вид новообразований диагностируется на том этапе, когда опухоль начинает воздействовать на органы: прямую кишку, урогенитальные органы, кости и сосуды.
Классификация опухолей забрюшинного пространства (в малом тазу)
Забрюшинным пространством называют пространство между задним листком брюшины, диафрагмой, мышцами спины, позвоночником и мышцами, выстилающими дно малого таза. В этой анатомической зоне локализуются поджелудочная железа, почки, надпочечники, мочеточники, часть двенадцатиперстной кишки и часть толстого кишечника. Пространство между органами заполнено клетчаткой, в которой располагаются нервные сплетения, лимфоузлы, лимфатические и кровеносные сосуды. Забрюшинная клетчатка разделена фасциями на несколько отделов.
Опухолями забрюшинного пространства считаются любые узлы, расположенные в данном пространстве за исключением новообразований, происходящих из перечисленных выше органов, а также метастатических поражений лимфоузлов и опухолей, прорастающих в забрюшинное пространство из других анатомических зон (например, из брюшной полости). В основе наиболее популярной классификации забрюшинных опухолей, созданной Аккерманном в 1954 году, лежат гистогенетические особенности неоплазий. Согласно этой классификации различают три больших подгруппы таких новообразований: мезодермальные, нейрогенные и происходящие из элементов эмбриональных тканей.
Мезодермальные забрюшинные опухоли:
Происходящие из жировой ткани: липомы (доброкачественные) и липосаркомы (злокачественные).
Происходящие из гладкомышечной ткани: лейомиомы (доброкачественные) и лейомиосаркомы (злокачественные).
Происходящие из поперечно-полосатой мышечной ткани: рабдомиомы (доброкачественные) и рабдомиосаркомы (злокачественные).
Происходящие из соединительной ткани: фибромы (доброкачественные) и фибросаркомы (злокачественные).
Происходящие из кровеносных сосудов: гемангиомы (доброкачественные) и ангиосаркомы (злокачественные), гемангиоперицитомы (доброкачественные и злокачественные).
Происходящие из лимфатических сосудов: лимфангиомы (доброкачественные) и лимфангиосаркомы (злокачественные).
Происходящие из остатков первичной мезенхимы: миксомы (доброкачественные) и миксосаркомы (злокачественные).
Неясного гистогенеза: ксантогранулемы (доброкачественные).
Нейрогенные забрюшинные опухоли
Происходящие из оболочек нервов: нейрофибромы (доброкачественные), нейролемоммы (доброкачественные и злокачественные).
Происходящие из симпатических нервных ганглиев : ганглионевромы (доброкачественные) и ганглионейробластомы (злокачественные).
Происходящие из хромаффинных и нехромафинных клеток параганглиев и внеогранно расположенных участков ткани надпочечников: параганглиомы (доброкачественные, злокачественные), феохромоцитомы, рак из клеток надпочечников.
Забрюшинные опухоли из эмбриональных остатков : тератомы, хордомы.
Симптомы опухолей забрюшинного пространства (в малом тазу)
Различные симптомы возникают при появлении и развитии рака слепой кишки и его расположении в ректосигмоидальной части. Проявление симптомов зависит от размеров образования, наличия таких осложнений, как кровотечение, непроходимость кишечника, прободение. Наиболее характерным симптомом считается анемия, вызванная кровотечением из опухоли. Кроме этого, человек с раком слепой кишки может чувствовать частое головокружение, общую слабость. Отмечается бледность и тахикардия. В более сложных ситуациях отмечаются ноющие непрекращающиеся боли справа внизу живота.
Ранние симптомы рака слепой кишки: отсутствие аппетита, снижение массы тела, пищеварительное расстройство. При существенном снижении веса можно говорить о прогрессивном развитии злокачественного образования.
Забрюшинная опухоль сигмовидной кишки характеризуется появлением непроходимости кишечника. У большинства пациентов отмечается изменение консистенции кала, в нем могут наблюдаться сгустки крови и слизи.
Если злокачественное образование возникло в прямой кишке, то симптомы очень незаметные для человека. Среди ранних проявлений болезни можно ответить чувство неполного выхода каловых масс из кишечника. Бывает возникновение кровотечения. Пациенты могут указывать на тянущие и схватывающие боли внизу живота. Как правило, такие боли не сильные.
Причины возникновения опухолей забрюшинного пространства (в малом тазу)
Виды опухолевых новообразований могут изменяться в зависимости от возраста мужчины или женщины. У девочек в первые недели жизни наблюдается влияние плацентарных эстрогенов от матери. В этом состоянии они могут стать причиной возникновения кист на яичниках. В возрасте полового созревания опухоль малого таза у женщин может возникать из-за застоя крови в менструальный период, если наблюдается заращивание девственной плевы. Из-за этого могут образовываться злокачественные образования в матке и яичниках.
В возрасте от 18 лет у женщин может наблюдаться расширение матки в период беременности и при наличии миомы. Опухоль малого таза у женщин может возникать в области яичников, если наблюдается патологическая беременность. Кроме того, рак может возникнуть в фаллопиевых трубах вследствие частых воспалительных процессов.
Опухоль малого таза у женщин возникает чаще всего в период завершения репродуктивной функции.
Опухоль малого таза у мужчин может возникать в виде заболеваний предстательной железы. Рак предстательной железы считается самым часто встречающимся злокачественным новообразованием у лиц мужского пола.
Диагностика опухолей забрюшинного пространства (в малом тазу)
У женщин и мужчин забрюшинная опухоль проявляет себя одинаковыми симптомами. Как правило, это боли в нижней части живота, запоры, обнаружение крови в кале. У некоторых больных обнаруживается анемия, связанная с внутрибрюшным кровотечением.
Опухоль малого таза у женщин, возникающая в матке, проявляет себя в виде кровотечения из внутренних половых органов, боли в тазовых органах, реже характерно возникновение эктопической беременности и трофобластической болезни.
При таком заболевании, как эндометриоз, возникают боли в период менструации. У молодых девушек с ранним началом менструального цикла может быть диагностировано гормонопродуцирующая опухоль яичников. У девушек с запоздалым началом менструального цикла возможно развитие маскулинизирующих новообразований яичников. В период окончания менструации у лиц женского пола с наличием менометрорагии может развиваться злокачественная опухоль малого таза у женщин.
Диагностика опухолей забрюшинного пространства (в малом тазу)
Если опухоль малого таза у женщин не выявлена при клиническом осмотре, то назначаются специальные способы обследования. Такое же обследование назначают, если опухоль малого таза у мужчин не обнаружена при общем осмотре. Обследования назначаются при наличии симптомов.
Первоначальным методом исследования назначают УЗИ. Если ультразвуковое исследование не дало полной картины ситуации, то можно применить МРТ и КТ для выявления злокачественных новообразований. При выполнении МРТ забрюшинная опухоль даже небольших размеров будет обнаружена.
Если выявлена забрюшинная опухоль плотного состава, нестандартной формы с содержанием вкраплений, очень важно сделать исследования ткани на раковые клетки. Опухоль малого таза у женщин, а именно злокачественные образования в яичниках, диагностируются онкомаркерами.
Лечение опухолей забрюшинного пространства (в малом тазу)
Забрюшинная опухоль, возникшая в тканях малого таза, может быть вылечена только с помощью хирургического вмешательства. Если опухоль малого таза у мужчин задействовала несколько органов, то оперативное вмешательство является крайне сложным. К сожалению, проводить вмешательство такой сложности не под силу многим врачам, и даже опытные доктора отказываются проводить операции. Такое вмешательство может повлечь частичное или полное отсечение мочевого пузыря, прямой кишки и репродуктивных органов у женщин. Если опухоль малого таза у мужчин и женщин поразила кости и крупные сосуды, то заболевание считается неизлечимым.
Опухоль малого таза у мужчин и женщин, поражающая толстый кишечник, лечится путем отсечения больной части кишки. Способ отсечения зависит от местоположения начального образования и наличия метастаз. Перед назначением операции внимательно обследуют органы брюшной полости. Размер вырезаемой части кишки зависит от размера опухоли. Если забрюшинная опухоль исходит из слепой или сигмовидной кишки, то требуется удаление больной части кишки с оставлением и соединением здоровых частей.
Опухоль малого таза у мужчин в сигмовидной кишке требует отсечение самой сигмовидной кишки, нижней части ободочной, сосудов.
Заключение
Любая забрюшинная опухоль требует проведения определенного количества капельниц химиотерапии. Даже после того, как забрюшинная опухоль была удалена, лечение химиотерапией продолжается необходимое количество времени.
Каждому следует помнить, что при появлении ранних симптомов, рекомендуется незамедлительное обращение к врачу. При раннем диагностировании заболевания, забрюшинная опухоль может быть абсолютно вылечена без серьезного хирургического вмешательства.
Не забывайте, что забрюшинная опухоль хоть и серьезное заболевание, но поддается лечению, поэтому не следует затягивать поход к онкологу. При этом забрюшинная опухоль довольно просто диагностируется при помощи УЗИ, МРТ и КТ.
Филиалы и отделения Центра, в которых лечат опухоли забрюшинного пространства (в малом тазу)
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов. Однако надо помнить, что тактику лечения определяет консилиум врачей.
В Отделе торакоабдоминальной онкохирургии МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом – д.м.н. Олег Борисович Рябов
Контакты: (495) 150 11 22
В Отделении лучевого и хирургического лечения заболеваний абдоминальной области МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Рак печени
Рак печени подразделяется на первичный и вторичный (метастатический). Первичный, о котором пойдет речь в данной статье, представляет собой сравнительно редкое заболевание. К нему относятся по разным данным от 0,2% до 3% случаев диагностированного рака. Ежегодно в мире раком печени заболевают не менее 250 тысяч человек, большая часть которых проживает в развивающихся странах Африки и Юго-Восточной Азии. В России первичный рак печени ежегодно диагностируется примерно у 7 тысяч пациентов. Но количество выявленных заболевших быстро растет. За три последних десятилетия, с середины 1980-х годов, заболеваемость раком печени в России выросла втрое – с 1,6 до 4,6 случаев на 100 тыс. населения.
Что такое рак печени?
Печень является самым большим органом в теле человека, имеет пирамидальную форму и располагается в правом подреберье. Она разделена на два отдела, называемые долями. В отличие от большинства органов, имеет два источника кровоснабжения: печеночная артерия несет кровь, богатую кислородом, а воротная вена снабжает печень кровью, насыщенную питательными веществами из кишечника.
Печень – жизненно важный орган, без которого организм не может функционировать. Она расщепляет и хранит питательные вещества, поступающие из кишечника; производит желчь, необходимую для правильного пищеварения; играет важную роль в обеспечении свертываемости крови; помогает выводить отработанные вещества.
От 60% до 80% массы печени человека составляют гепатоциты – клетки, участвующие в синтезе и хранении белков, холестерина, играющие важную роль в трансформации углеводов, желчеобразовании, а также – в детоксикации и выводе из организма образующихся в нем субстанций.
Виды рака печени
Основными типами первичного рака являются:
Гепатоклеточная карцинома – результат злокачественного перерождения гепатоцитов. Наиболее часто встречающийся вид первичного рака печени: по разным данным, к ней относятся от 70% до 90% выявленных онкологических заболеваний данного органа. Карциномы образуются либо как одна опухоль, либо сразу в нескольких местах. Второй случай является превалирующим, он наиболее часто диагностируется у людей с повреждениями печени, такими как цирроз.
Фиброламеллярная карцинома – редкий подтип гепатоклеточной карциномы, который имеет более высокие шансы на успешное лечение, чем другие типы рака печени. Данная опухоль встречается редко, в основном – у детей и лиц моложе 35 лет. Она поражает небольшие участки ткани, не распространяясь на весь орган.
Рак желчевыводящих путей (внутрипеченочная холангиокарцинома). Один или два из каждых десяти диагностированных случаев рака печени начинаются в желчевыводящих путях, которые представляют собой тонкие трубки, переносящие желчь к желчному пузырю.
Гепатохолангиоцеллюлярная карцинома – тип первичного рака, совмещающий признаки как гепатокарциномы, так и холангиокарциномы. У некоторых больных могут одновременно развиться оба типа рака.
Цистаденокарцинома – редкая опухоль, которая диагностируется у взрослых, преимущественно у женщин, вследствие малигнизации доброкачественной цистаденомы или даже врожденной кисты. Имеет большие размеры, поликистозное строение, чаще локализуется в правой доле печени, содержит окрашенную желчью слизь.
Ангиосаркомы и гемангиомы начинаются в кровеносных сосудах в печени. Эти быстрорастущие опухоли обычно диагностируются на поздних стадиях.
Гепатобластома – очень редкий тип рака печени. Наиболее часто встречается у детей младше 4 лет. Крайне редко диагностируется у детей более старшего возраста и у взрослых пациентов. При ранней диагностике процент выживаемости составляет более 90%.
Причины и группы риска
Статистически достоверно доказано, что развитию рака печени способствуют следующие факторы:
Хронические заболевания. В первую очередь – вирусный гепатит В. Риск возникновения печеночноклеточного рака у носителей вируса возрастает в 200 раз.
К другим болезням, приводящим к раку данного органа, относятся цирроз печени,
гемохроматоз (избыточное содержание в организме железа), желчнокаменная болезнь, сахарный диабет, паразитарное заражение, а также сифилис и алкоголизм.
Воздействие вредных веществ. Работа на производствах, связанных с использованием мышьяка, ртути, хлорид винила может пагубно сказаться на состоянии печени. Развитие новообразований в этом органе связывают также с использованием некоторых промышленных продуктов, к примеру, хлорированных углеводородных растворителей. Небезобидны для печени некоторые пищевые продукты, такие, как арахис, соевые бобы, кукуруза, порой содержащие афлатоксины. Бездумное употребление некоторых витаминов, БАДов, оральных контрацептивов, анаболических стероидов также могут спровоцировать появление недоброкачественных новообразований в данном органе.
Наследственность. Наличие среди кровных родственников двух и более человек, заболевших раком печени, автоматически включает человека в группу риска.
Пол. Мужчины гораздо в большей степени рискуют заболеть раком печени, чем женщины. Возможно, причина в большей приверженности вредным привычкам – употреблению спиртного и курению, а также в потреблении стероидов.
Симптомы
На ранних стадиях первичного рака печени симптомы отсутствуют. А если они и есть, то варьируются от человека к человеку. С ростом опухоли могут появиться:
- потеря веса;
- боль в правом боку верхнего отдела брюшной полости или под правой лопаткой
- потеря аппетита;
- вздутие брюшной полости;
- твердое уплотнение под ребрами с правой стороны;
- усталость или слабость;
- тошнота или рвота;
- жар;
- желтизна кожи и глаз, а также потемнение мочи;
- чувство переедания после приема небольшого количества пищи;
- зуд;
- вспухшие вены на животе;
- ухудшение состояния при хроническом гепатите или циррозе.
Некоторые типы рака печени производят гормоны, которые могут вызывать:
- высокий уровень кальция в крови, провоцирующий запоры, тошноту или дезориентацию;
- низкий уровень сахара в крови, который может вызывать усталость или обморочные состояния;
- увеличение груди или уменьшение размера яичек у мужчин;
- высокое количество красных кровяных телец, которые становится причиной покраснения лица.
Стадии заболевания
Рак печени подразделяется на стадии в зависимости от размера и локализации опухоли.
I стадия. Единичная опухоль, которая не распространилась на близлежащие кровяные сосуды.
II стадия. К этой стадии относят один из двух вариантов проявления болезни:
- одна опухоль, которая распространилась на близлежащие кровяные сосуды;
- более одной опухоли, не превышающих 5 см в большем измерении каждая.
Стадия III А. К этой стадии относят один из двух вариантов проявления болезни:
- более одной опухоли размером больше 5 сантиметров;
- одна опухоль, которая распространилась на одну из основных ветвей кровяных сосудов рядом с печенью.
Стадия IIIB. В наличии одна или более опухолей любого размера, которые:
- распространились на близлежащие органы, за исключением желчного пузыря;
- прошла через оболочку брюшной полости.
Стадия IIIC. Рак распространился на близлежащие лимфатические узлы.
Стадия IV. Рак печени распространился за пределы органа на другие части тела, такие как кости или легкие. Опухоли любого размера также могут быть распространены на близлежащие кровяные сосуды и/или лимфатические узлы.
Диагностика
Рак печени трудно диагностировать. На ранних стадиях он обычно не имеет симптомов и опухоли не прощупываются. Если у врача возникает подозрение на рак печени, то диагностика проводится в следующем порядке:
Физический осмотр. Врач прощупывает живот пациента для проверки печени, селезенки и близлежащих органов; проверяет живот на асциты – аномальное скопление жидкости; обследует кожу и глаза, выявляя признаки желтухи.
Лабораторные исследования. Обычный анализ крови обнаруживает альфа-фетопротеин, который может являться признаком рака печени. Другие анализы крови могут измерить, насколько хорошо работает ваша печень.
Ультразвуковое исследование. Современные аппараты УЗИ позволяют выявить рак печени на ранних стадиях.
Магнитно-резонансная томография (МРТ). Благодаря высокой разрешающей способности высокопольных (1,5Т) и сверхвысокопольных (3Т) магнитно-резонансных томографов, дополнительным уникальным программам с очень тонкими срезами в ходе исследования можно увидеть изменения структуры печени размером до нескольких миллиметров, выявить патологические процессы на их начальной стадии, а также провести дифференциальную диагностику патологических образований. При наличии объемных опухолей врач может назначить МРТ с контрастным болюсным усилением. Контрастное усиление – методика которая заключается во внутривенном введении контрастного вещества в зависимости от веса пациента. Она позволяет оценить степень кровоснабжения опухоли и судить о доброкачественном или злокачественном характере.
Если в ходе основного МР исследования органов брюшной полости и забрюшинного пространства выявлено наличие объемных образований в печени, то проводится динамическое контрастирование – методика, которая позволяет оценить степень кровоснабжения опухоли и судить о доброкачественном или злокачественном ее характере.
Компьютерная томография (КТ). Рентгеновское послойное исследование органов брюшной полости и забрюшинного пространства. Выполняется как без контраста, так и с болюсным контрастированием, то есть – с внутривенным введением рентгеноконтрастного препарата при помощи специального автоматического шприца. Стандартное КТ исследование позволяет выявить патологические изменения в печени. КТ с контрастным усилением применяется для исключения врастания опухолей в сосуды; при стадировании опухолевой патологии; для выявления показаний и противопоказаний к хирургическим вмешательствам или лучевой терапии.
Ангиограмма. Врач вводит краситель в артерию, что позволяет видеть кровяные сосуды в печени в рентгеновских лучах.
Лапароскопия. Делается небольшой надрез на животе и затем вводится тонкая трубка с подсветкой (лапароскоп) для осмотра опухоли.
Биопсия печени. Биопсия и тонкоигольная аспирационная биопсия используются тогда, когда визуальные исследования не могут определить характер новообразования. В орган вводится длинная игла для забора крошечного образца ткани, который изучают под микроскопом.
Фьюжен биопсия. Современное направление в методике забора материала для гистологического анализа, сочетающее возможности магнитно-резонансной или компьютерной томографии и ультразвуковой диагностики. Перед проколом выполняется исследование на аппаратах КТ или МРТ. Основываясь на его результатах, врач планирует место прокола, рассчитывает ход биопсийной иглы и глубину проникновения. Сама биопсия проводится под контролем УЗИ. Метод обеспечивает максимальную точность попадания в пораженный участок.
Лечение
Хирургическая операция. Хирургия является основным способом лечения рака печени. Так как печень играет важную роль в свертывании крови, кровотечение после вмешательства является частым побочным эффектом. Основными типами хирургических операций при раке печени являются:
- пересадка печени. Пораженная заболеванием печень полностью удаляется и заменяется здоровым органом от донора. При циррозе печени или больших размерах опухоли является наиболее вероятным методом лечения. Однако имеется риск серьезной инфекции и других проблем со здоровьем;
- частичная гепатэктомия. Часть печени с раковыми клетками удаляется хирургическим путем. Операция требует особой виртуозности от хирурга: он должен тщательно удалить все поврежденные ткани, чтобы вылечить рак, и в тоже время – оставить достаточный объем печени для ее нормальной работы.
Абляция опухоли. Местное лечение, при котором тепло (радиочастотная абляция) или сверхнизкий холод (криохирургия или криотерапия) используются для заморозки или выжигания рака печени. Абляция показана в тех случаях, когда удаление опухоли хирургическим путем невозможно.
Эмболизация. Мельчайшие частицы из пластика или другого материала вводятся в артерии, которые несут кровь к опухоли. Они блокируют поток крови, что сдерживает рост рака печени.
Химиотерапия. Обычно не используется для лечения рака печени из-за малой эффективности.
Химиоэмболизация. Игла вводится в артерию в паху, а затем тонкая трубка ввинчивается в артерию, ведущую к печени. После этого к раковым клеткам подается высокая доза лекарства. Затем артерия блокируется, чтобы предотвратить снабжение печени кровью и дальнейшее развитие рака.
Лучевая терапия. Так как радиация вместе с раковыми клетками может разрушить и здоровые ткани печени, она применяется только в малых дозах. Лучевая терапия не излечивает рак печени, но она способна уменьшить опухоль и облегчить боль.
Помимо облучения на обычных линейных ускорителях, лечение на которых может занять 2-3 месяца, в Центре онкологии, радиохирургии и радиотерапии МИБС применяют так называемую конформную лучевую терапию. При этом современном подходе конфигурация облучающего пучка и интенсивность излучения скрупулезно рассчитываются с помощью специальных программ. Это позволяет добиться точного соответствия распределения дозы радиации форме новообразования, подать на мишень – в центр опухоли – максимально высокую дозу облучения, одновременно щадя периферийные нормальные ткани.
Лечение на аппарате Кибер-нож. Ткань печени обладает высокой чувствительностью к лучевому воздействию, что ограничивает применение стандартной лучевой терапии. Роботизированная радиохирургическая система Кибер-нож способна сфокусировать максимальную дозу облучения непосредственно на опухоли, в то же время сохраняя здоровую ткань печени.
Система Кибер-нож может применяться как при лечении первичного рака печени, так и в терапии очагов метастатического поражения (если химиотерапия неэффективна или если очаг слишком велик для иных методов локального воздействия, например, радиочастотной абляции). Возможно одномоментное облучение нескольких очагов поражения.
Протонная терапия. Пучок протонов доставляет высокие дозы радиации с большой точностью прямо в область локализации рака печени. Этот современный метод лучевой терапии уничтожает раковые клетки, минимально задевая нормальную ткань за пределами опухоли.
Решение о выборе тактики лечения конкретного пациента в МИБС принимается коллегиально врачами клинических и диагностических специальностей. На каждом этапе составляется индивидуальный план дальнейшего наблюдения и контроля эффекта, включающий все самые информативные диагностические методы, применяющиеся сегодня в ведущих онкологических центрах Европы и США.
Нейроэндокринные опухоли
Нейроэндокринные опухоли возникают на основе специфического типа клеток — апудоцитов. Эти клетки развиваются из нервной ткани, но относятся к эндокринной системе. Расположены они поодиночке и группами в самых разных органах, но больше всего апудоцитов содержится в тканях ЖКТ, поэтому нейроэндокринные опухоли желудка и кишечника встречаются наиболее часто.
Каковы причины развития таких новообразований
Нейроэндокринные опухоли — довольно редкий вид новообразований. При этом они представляют повышенную опасность, поскольку прогрессирует такая опухоль зачастую бессимптомно. В итоге, например, нейроэндокринная опухоль печени может оставаться недиагностированной вплоть до стадии появления метастазов. А метастазирование резко ухудшает прогноз заболевания.
Любой онкологический процесс — это результат генетической мутации клеток. К таким мутациям могут приводить самые разные факторы:
- нарушения работы иммунной и эндокринной систем;
- различные интоксикации, к примеру, химическими веществами-канцерогенами на производстве;
- радиационное облучение;
- вредные привычки;
- вирусные инфекции;
- возрастные изменения генома клеток и др.
В последнее время важную роль в развитии, например, нейроэндокринных опухолей легкого и других органов ученые отводят группе наследственных заболеваний, которые объединяют под названием синдромы множественных эндокринных неоплазий.
Симптомы заболевания
Возможные проявления нейроэндокринных опухолей — это:
- карциноидный синдром (диарея, боли в животе и ощущение приливов);
- тошнота и рвота;
- повышение артериального давления;
- беспричинные колебания веса;
- усиленное выделение пота;
- повышенная тревожность;
- учащенное сердцебиение;
- головные боли;
- желтушность слизистых;
- подкожные уплотнения и высыпания на коже;
- немотивированные, невысокие, но стойкие повышения температуры;
- язвенные поражения ЖКТ;
- нарушения кишечной перистальтики;
- снижение сахара в крови;
- кашель и нарушения дыхания;
- ухудшение аппетита;
- затруднения при мочеиспускании;
- зрительные нарушения;
- судорожный синдром;
- анемия.
Диагностика нейроэндокринных опухолей
Для выявления таких новообразований в Онкологическом центре «СМ-Клиника» проводят скрининговые исследования, которые определяют концентрацию:
- кальция в сыворотке крови;
- паратиреоидного гормона;
- гастрина;
- инсулина;
- хромогранина А;
- панкреатических ферментов;
- серотонина;
- пролактина (у женщин).
- Используют и инструментальные методики:
- УЗИ, КТ и МРТ органов брюшной полости, грудной клетки и малого таза;
- эндоскопические исследования ЖКТ;
- биопсию подозрительных участков с последующим гистологическим, иммуногистохимическим и молекулярно-биологическим исследованием.
Лечение эндокринных опухолей
Симптоматическая терапия, призванная снизить проявления болезни, включает применение аналогов гормона соматостатина (октреотид и др.). Для лечения нейроэндокринных опухолей поджелудочной железы и других быстрорастущих новообразований этого типа используют интенсивную химиотерапию по схемам:
- ЕР (этопозид + цисплатин);
- ЕС (этопозид + карбоплатин);
- TEMCAP (темозоломид + капецитабин);
- XELOX (оксалиплатин + капецитабин);
- GEMOX (оксалиплатин + гемцитабин);
- FOLFOX (оксалиплатин + 5-фторурацил);
- FOLFIRI (иринотекан + 5-фторурацил);
- эпирубицин + дакарбазин + 5-фторурацил;
- темозоломид.
Таргетную терапию Эверолимусом используют при распространенных и/или метастатических нейроэндокринных опухолях ЖКТ, легкого и поджелудочной железы
Кандидатов для современной иммунотерапии отбирают на основании положительной экспрессии PD-L1 и наличия микросателитной нестабильности (MSI).
Но наиболее эффективный метод лечения нейроэндокринных новообразований — это их хирургическое иссечение в пределах здоровых тканей. Операция может иметь различный объем: полное или частичное удаление затронутого опухолью органа.
Предоперационное обследование в Онкологическом центре «СМ-Клиника» включает:
- оценку общего состояния здоровья пациента;
- развернутые клинический и биохимический анализы крови;
- оценку показателей работы печени и почек;
- оценку концентрации онкомаркеров — хромогранина А и нейронспецифической енолазы;
- исследование свертывающей системы крови;
- анализ на сифилис, СПИД, гепатиты;
- определение группы крови и резус-фактора;
- общий анализ мочи;
- анализ крови на серотонин.
- исследование мочи на метаболиты (5-ГИУК);
- анализ на гормоны, которые способны вырабатывать опухоли поджелудочной железы (соматостатин, инсулин, вазоинтестинальный пептид, глюкагон, гастрин).
В день операции пациента госпитализируют в стационар Онкоцентра. Вмешательство проходит под общим наркозом. При радикальных операциях прогноз, как правило, благоприятный.
Реабилитационный период
После хирургического вмешательства пациент остается в стационарном отделении клиники под наблюдением врачей еще 1–14 дней — в зависимости от варианта операции, а также от наличия или отсутствия послеоперационных осложнений. Остальные реабилитационные мероприятия во многом зависят от того, какой орган был поражен нейроэндокринной опухолью, и насколько масштабным было хирургическое вмешательство.
После окончания лечения пациенту необходимо посещать профилактические осмотры каждые 3 месяца в течение первых 2 лет после операции и 1 раз в полгода в последующем.
Вторичное злокачественное новообразование печени: что это такое?
Нейроэндокринные опухоли встречаются в медицинской практике очень редко. Данный тип рака развивается достаточно медленно, и может иметь различную степень злокачественности. Иногда опухоли называют карциноидами, подчеркивая, что они не столь агрессивны как карциномы, но и не так доброкачественны как аденомы.
Нейроэндокринная опухоль печени появляется вследствие ряда причин. Как правило, к онкологическому процессу предрасполагают хронические заболевания гепатобилиарной системы. Особенно опасен в данной плоскости цирроз.
Подавить патогенный процесс можно несколькими способами. Как правило, применяются такие методики, как абляция, эмболизация сосудов, лучевая терапия, химиотерапия или радикальное хирургическое вмешательство Прогноз выживаемости во многом будет зависеть от степени запущенности онкогенного процесса.
Определение и типы нейроэндокринных опухолей
Рассмотрим, что такое нейроэндокринные опухоли. По статистике ВОЗ, данный тип рака встречается очень редко. В течение последних 20 лет в Израиле ученые изучали структуру и причины появления таких новообразований.
Медики пришли к выводу, что нейроэндокринные опухоли могут обладать различной степенью злокачественности. Само новообразование появляется непосредственно из клеток диффузной нейроэндокринной системы, которая вырабатывает биогенные амины и различного рода пептидные гормоны.
В большинстве случаев онкопроцесс поражает органы дыхания или пищеварительную систему. В медицинской практике широко распространенно появление вторичных злокачественных новообразований в печени. То есть органы гепатобилиарной системы вовлекаются в патогенный процесс вследствие распространения опухоли из дыхательной системы или органов ЖКТ. Особенно часто метастазы распространяются из двенадцатиперстной кишки.
Учитывая особенности эмбриогенеза, создали специализированную классификацию нейроэндокринных опухолей. Согласно ВОЗ, опухоли пищеварительной системы, вне зависимости от локализации и вида, разделяют на три типа:
- Высокодифференцированные с доброкачественным течением, у которых невозможно определить степень злокачественности.
- Высокодифференцированные нейроэндокринные опухоли, обладающие относительно низким потенциалом злокачественности.
- Низкодифференцированные новообразования, у которых потенциал злокачественности высокий.
Почему развивается онкология?
Точные причины развития онкологического процесса достоверно неизвестны. Но специалисты считают, что к опухолям предрасполагает ряд факторов. Наибольшее влияние играет образ жизни пациента.
Риск заболеть раком печени гораздо выше, если у человека имеется ожирение. Избыток жировой массы ведет к нарушению важнейших метаболических процессов и липидного обмена. Кроме того, гиперкалорийный рацион губительно сказывается на функциональности желчного пузыря.
Помимо ожирения, предрасполагают к онкологии:
- Пристрастие к спиртным напиткам. Алкоголизм – основная причина развития таких заболеваний, как жировой гепатоз, цирроз, печеночная недостаточность, фиброз печени, алкогольная болезнь печени. Регулярный прием спиртного, если верить израильским ученым, повышает риск вероятности появления рака печени в среднем на 37-40%, что является весьма внушительным показателем.
- Сбои в работе эндокринной системы. Любые эндокринные нарушения повышают вероятность развития онкологических процессов в среднем на 13-20%.
- Хронические заболевания печени. Особенно опасен цирроз. Декомпенсация цирроза примерно в 70% случаев приводит к онкологии. Также предрасполагают к раку желчнокаменная болезнь, холецистит, холангит, дискинезия желчевыводящих путей, жировая дистрофия печени, хронический гепатит любой этиологии.
- Частые стрессы. Психоэмоциональная лабильность негативным образом сказывается на функциональности печени и ЖКТ в целом.
- Регулярное и длительное воздействие радиации. Люди, работающие в условиях постоянного ионизирующего излучения, на 70% чаще страдают онкологическими заболеваниями.
К предрасполагающим факторам также относится сахарный диабет. При гипергликемии нарушается функциональность поджелудочной железы и печени, что может обернуться для человека нейроэндокринной опухолью.
Симптоматика при поражении печени
При поражении гепатобилиарной системы первые признаки появляются не сразу. Не стоит рассчитывать на то, что уже не 1 стадии онкопроцесса можно обнаружить уплотнения в правом боку под ребрами. Порой за врачебной помощью пациенты обращаются тогда, когда рак переходит на 2-3 стадию.
Первоначально больного могут беспокоить лишь легкие боли в области правого подреберья. Дискомфорт сбоку сопровождает пациента постоянно после употребления тяжелой пищи или спиртных напитков. Тенденция к усилению болевых ощущений наблюдается и после интенсивных физических нагрузок.
Помимо этого, возникают другие признаки:
- Приливы. Приливы возникают спонтанно, обычно на фоне эмоционального напряжения или физических нагрузок. Длительность приступа – несколько минут. Возникновение этого симптома можно объяснить тем, что при нейроэндокринных опухолях в кровь выбрасывается повышенное количество серотонина, простагландинов и тахикининов.
- Нарушения со стороны сердечно-сосудистой системы. Возникают примерно в 60% случаев. Пациент жалуется на боли в грудной клетке, тахикардию, скачки артериального давления. Возможны головные боли и головокружение, отечность конечностей.
- Симптомы общей интоксикации. Человек начинает постоянно выглядеть уставшим, он жалуется на сонливость, либо на бессонницу. Температура тела повышается до 37-38 градусов, присутствует ломота в суставах и мышечные судороги, пациент становится более раздражительным.
- Желтуха. Не стоит полагать, что этот признак может «аработать» только подросток или ребенок. При вовлечении печени и ее протоков в онкопроцесс желтуха появляется в 100% случаев. Изменяется цвет кожи и глазных склер – они приобретают желтоватый оттенок. Кожа постоянно зудит и становится дряблой, на ней появляются сосудистые звездочки и синяки.
- Снижение потенции и либидо (у мужчин). Не исключена даже атрофия яичек.
- У женщин нарушается менструальный цикл.
- Изменение цвета мочи – она приобретает темный оттенок. А вот кал напротив – обесцвечивается.
- Асцит, то есть в брюшной полости активно скапливается жидкость.
- Внутреннее кровотечение. Возникает в 15% случаев.
- Диспепсический синдром. Человек жалуется на потерю аппетита, метеоризм, вздутие живота, диарею или запор, тошноту и рвоту. Появляется неприятный запах изо рта и горечь.
- Потеря массы тела.
- Дискомфорт в абдоминальной области. Может болеть даже под левым подреберьем – это часто свидетельствует о распространении метастазов и поражении селезенки.
- Тромбоз воротной вены. Развивается в 5-7% случаев.
При нейроэндокринных опухолях в печени повышается вероятность развития карциноидного криза. Он проявляется тахикардией, резким падением артериального давления, бронхоспазмом, угнетением дыхательной функции
Диагностика онкологии
При появлении симптомов онкологии следует незамедлительно обратиться за врачебной помощью. Сначала медик проводит сбор данных анамнеза и уточняет жалобы. Затем проводится визуальный осмотр. Особое внимание врач обращает на то, как выглядит кожа, имеется ли желтуха и сосудистые звездочки.
Затем производится пальпация печени. Иногда шишка под ребрами справа видна уже визуально, а порой определить отек и изменение формы органа можно только при пальпации. При нажатии на пораженный участок человек начинает испытывать дискомфорт и болевые ощущения.
Для постановки диагноза необходимы:
- Лабораторные исследования – общий анализ крови, протеинограмма, липидограмма, сдача крови на онкомаркеры, определение активности печеночных ферментов, общий анализ мочи и кала.
- Инструментальные исследования. Выявление опухоли справа под ребрами осуществляется при помощи УЗИ, МРТ и КТ.
- Биопсия. Обязательная процедура. Производится забор ткани, после чего образец отправляется на гистологическое исследование.
Методы лечения и прогноз при нейроэндокринных опухолях печени
Конкретный метод лечения подбирается после проведения дифференциальной диагностики. В обязательном порядке всем пациентам нужно соблюдать щадящую диету. Из рациона убираются кофе, сладости, жирные и острые блюда, специи, копчености, колбасы, фаст-фуд, полуфабрикаты, консервы, орехи и бобовые.
Также пациенту следует скорректировать режим труда и отдыха. В идеале – оградить больного от источника стрессов и повышенных физических нагрузок. Алкогольные напитки и курение под строжайшим запретом.
При онкологии выбираются несколько методов лечения:
- Радикальное хирургическое вмешательство, в ходе которого удаляется образование и близлежащие ткани.
- Абляция. Опухоль разрушают при помощи высокоэнергетических радиоволн, микроволнового излучения, криодеструкции.
- Эмболизация. В сосуды вводится вещество, которое блокирует доступ крови к опухоли, что ведет к ее некрозу.
- Лучевая терапия. Смысл заключается в воздействии на новообразование высокоэнергетическим рентгеновским излучением.
- Химиотерапия. При помощи препаратов Сорафениб и Нексавар воздействуют на опухоль. Эти средства уничтожают раковые клетки и предупреждают их дальнейший рост.
Прогноз при нейроэндокринной опухоли печени будет зависеть от степени тяжести онкогенного процесса и наличия сопутствующих осложнений. На 1-2 стадии рака шанс на выздоровление составляет от 45 до 80%, в зависимости от степени злокачественности недуга. Если же имеются метастазы и рак перешел на 3-4 стадию, спасти пациента практически невозможно.
Нейроэндокринный рак печени
Нейроэндокринный рак — особая разновидность злокачественных опухолей, которые развиваются из нейроэндокринных клеток (апудоцитов). Эти клетки рассыпаны по всему организму и продуцируют различные гормоны. Нейроэндокринные опухоли могут возникать в различных органах, но в целом встречаются редко. В США заболеваемость составляет около 5 случаев на 100 тысяч населения, статистика для России неизвестна.


В большинстве случаев нейроэндокринный рак обнаруживают в кишечнике, червеобразном отростке (аппендиксе), легких, поджелудочной железе. Иногда он выявляется в печени, причем, бывает двух типов:
- Первичный встречается крайне редко. Например, в одном исследовании 2015 года авторы указывают, что такие опухоли составляли 0,3% от всех случаев нейроэндокринного рака.
- Вторичные (метастатические) очаги в печени чаще всего возникают при нейроэндокринных опухолях кишечника (карциноидах). Однако, нейроэндокринные опухоли аппендикса и прямой кишки размером менее 2 см метастазируют в печень очень редко. Опухоли поджелудочной железы имеют разный метастатический потенциал. Инсулиномы распространяются в печень редко, а другие типы нейроэндокринных новообразований поджелудочной железы сопровождаются очагами в печени более чем у 50% пациентов на момент постановки диагноза.
Агрессивность нейроэндокринных опухолей бывает разной. Некоторые из них растут очень медленно, другие весьма активны и быстро метастазируют. Чтобы определить степень злокачественности, используют классификацию ВОЗ. В соответствии с ней, G1 и G2 — высокодифференцированные опухоли с низкой степенью агрессивности, G3 — низкодифференцированные опухоли с высокой степенью агрессивности.
В международной клинике Медика24 есть всё необходимое для того, чтобы быстро установить точный диагноз и сразу начать эффективное лечение. У нас работают высококвалифицированные врачи-онкологи, применяется наиболее современное диагностическое оборудование. Наши хирурги выполняют сложные операции на печени, в клинике доступны все противоопухолевые препараты последних поколений.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Причины заболевания
Как и любая злокачественная опухоль, нейроэндокринный рак печени развивается, когда в клетке происходят определенные мутации, которых она перестает правильно реагировать на сигналы извне и начинает бесконтрольно размножаться. Почему это происходит, чаще всего неизвестно. В 80–85% случаев нейроэндокринные опухоли являются спорадическими. Иногда они связаны с другими патологиями:
- Множественная эндокринная неоплазия, тип 1 (MEN 1). Это заболевание вызвано мутациями в определенных генах и приводит к возникновению доброкачественных или злокачественных новообразований в эндокринных органах. Для типа 1 характерны опухоли в паращитовидных железах, гипофизе и поджелудочной железе.
- Множественная эндокринная неоплазия, тип 2 (MEN 2). Основное проявление этого заболевания — медуллярная карцинома щитовидной железы.
- Болезнь Гиппеля-Линдау — наследственное заболевание, при котором возникают гемангиобластомы мозжечка, множественные кисты поджелудочной железы и почек, ангиомы спинного мозга.
- Туберозный склероз — редкая генетическая патология, при которой возникают опухоли, как правило, доброкачественные, в разных частях тела. Чаще всего поражаются головной мозг, кожа, почки, сердце, глаза и легкие.
- Нейрофиброматоз — наследственное заболевание, которое в основном поражает нервную систему и приводит к росту опухолей.
Симптомы
Симптомы могут быть вызваны как самой злокачественной опухолью в печени (боль в животе, тошнота, рвота, потеря аппетита, снижение веса, быстрое насыщение, желтуха), так и гормонами, которые продуцируют нейроэндокринные клетки. Если активно вырабатываются гормоны, которые вызывают определенные симптомы, опухоль называют функционирующей. Если гормоны не вырабатываются или вырабатываются в небольших количествах и не вызывают никаких симптомов — это нефункционирующая опухоль.
Проявления функционирующих нейроэндокринных опухолей печени могут сильно различаться, в зависимости от того, какие гормоны продуцируют опухолевые клетки. Например, при метастазах из поджелудочной железы возможны такие варианты:
- Гастринома — синдром : упорные боли в верхней части живота, незаживающие язвы желудка и двенадцатиперстной кишки, изжога, диарея, снижение веса.
- Инсулинома — снижение уровня сахара в крови: слабость, потливость, дрожь в теле, чувство голода, раздражительность, головокружение, учащенное сердцебиение, головная боль, сложности с концентрацией внимания, нарушение зрения, невнятная речь, спутанность сознания, кома, судороги.
- ВИПома — диарея, слабость, повышенная утомляемость, боли в мышцах, тупые ноющие боли в верхней части живота, дискомфорт и чувство тяжести после еды, отрыжка, вздутие живота.
- Соматостатинома — сахарный диабет, жирный маслянистый стул, желчнокаменная болезнь.
- Глюкагонома — истощение, сахарный диабет.
- АКТГома — ожирение с преимущественным отложением жира в области лица, шеи, груди живота, тонкие руки и ноги, растяжки и угри на коже, избыточный рост волос на теле у женщин, эректильная дисфункция у мужчин, повышение артериального давления.
Записаться на приём вы можете прямо сейчас
Диагностика нейроэндокринного рака печени
Диагностировать нейроэндокринный рак печени зачастую сложно, потому что он либо совсем не вызывает симптомов, либо симптомы неспецифичны, аналогичные могут возникать при многих других заболеваниях. В международной клинике Медика24 работают опытные врачи и применяются наиболее современные методы диагностики. Здесь всегда квалифицированно оценят ваше состояние, и быстро разберутся, чем вызваны нарушения вашего здоровья.
Для того чтобы установить правильный диагноз, нужно обязательно провести анализ крови на гормоны и выяснить, какой из них вырабатывается сверх нормы.
Чтобы обнаружить опухоли в печени, применяют различные методы визуализации. Ультразвуковое исследование не очень информативно, во время него не всегда удается точно определить очаги.
Довольно информативна ангиография — рентгенография печени с введением контрастного вещества в кровеносные сосуды. Она обладает чувствительностью 65% и может обнаруживать очаги диаметром менее 5 мм. Однако, минус этого метода диагностики в том, что он является инвазивным, поэтому в настоящее время его применяют не так часто.
Чувствительность компьютерной томографии составляет 70–85%. Во время нее также используют контрастирование. Практически так же эффективна томография.
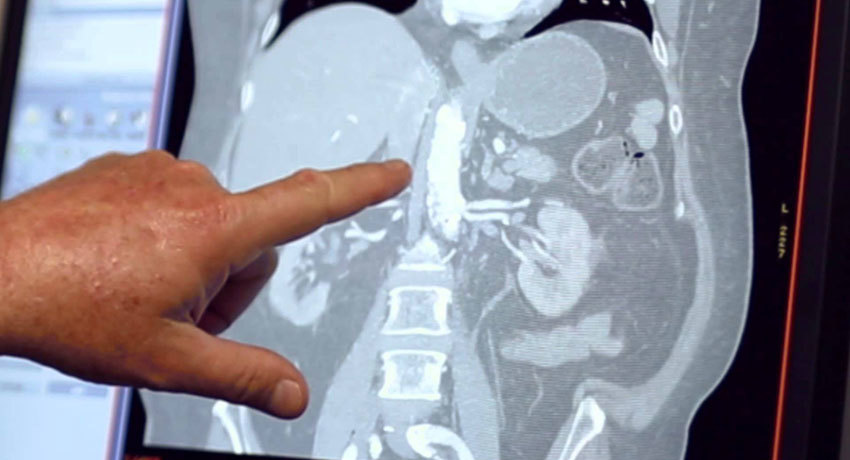
Еще более точным по сравнению с КТ и МРТ исследованием является октреотидное сканирование (сцинтиграфия с ). Суть метода в том, что в организм пациента вводят октреотид — аналог гормона соматостатина с радиоактивной меткой . На большинстве клеток нейроэндокринных опухолей есть рецепторы к этому гормону, он связывается с ними, и радиоактивная метка «подсвечивает» очаги на снимках, выполненных с помощью специального аппарата. Это безопасный метод диагностики.
Может быть проведена биопсия. Во время этого исследования врач вводит в печень специальную иглу и под контролем УЗИ или КТ получает фрагмент опухолевой ткани. В дальнейшем его исследуют в лаборатории под микроскопом. Недостаток биопсии при нейроэндокринном раке в том, что чувствительность метода составляет всего 70%, то есть в каждом четвертом случае диагноз может быть установлен неправильно.
Методы лечения
В настоящее время применяются различные виды лечения опухолей печени нейроэндокринного происхождения. Тактика будет зависеть от степени поражения органа, вида и размеров опухолей, возраста и общего состояния здоровья пациента, а также некоторых других факторов.
Хирургия
Резекция печени — удаление части органа, пораженного опухолевым процессом — приводит к хорошим результатам, даже если удается удалить не все очаги. Исследования показывают, что после хирургического вмешательства средняя пятилетняя выживаемость пациентов составляет 60–75%, в то время как без лечения — 40%. Многих пациентов перестают беспокоить симптомы.
Но такие операции сложны и сопровождаются высокими рисками, поэтому их рекомендуется выполнять только в специализированных клиниках, где есть соответствующее оснащение и хирурги, которые имеют опыт проведения подобных вмешательств.
В некоторых случаях выполняют трансплантацию печени. Но эти операции имеют существенные ограничения. Их результат не всегда успешен, довольно часто возникают рецидивы, лечение стоит дорого, и часто возникают сложности с получением донорского органа.
Эмболизационные методы
Еще один способ уничтожить нейроэндокринные опухоли в печени — лишить их притока крови. Раньше с этой целью перевязывали печеночную артерию и все коллатерали, после чего печень получала кровоснабжение только из воротной вены. При этом нормальная ткань не страдает, а опухолевая перестает получать кислород, питательные вещества и погибает. Однако, как показала практика, такие вмешательства часто приводят к тяжелым осложнениям и гибели пациентов.
Другой возможный вариант — установка в просвет сосуда специального устройства (окклюдера) с помощью которого можно периодически перекрывать кровоток.
В настоящее время хирурги все чаще прибегают к эмболизации — малоинвазивной процедуре, во время которой в питающий опухоли сосуд вводят специальные микроскопические эмболизирующие частицы. Они закупоривают мелкие сосуды и работают, как перевязка артерии или окклюдеры. Эмболизация — более безопасный метод, с помощью нее можно выборочно нарушать кровоток в нужных сосудах, а при необходимости процедуру можно повторять. После нее в 45–60% случаев уменьшаются симптомы, снижается уровень гормона, вырабатываемого опухолью, сокращаются размеры очагов.
В настоящее время также применяется химиоэмболизация: к эмболизирующим частицам добавляют химиопрепараты цисплатин, митомицин С, , доксорубицин. Пока неизвестно, насколько это эффективнее обычной эмболизации. Нейроэндокринный рак не всегда реагирует на химиотерапию.
Медикаментозная терапия
При неоперабельном нейроэндокринном раке для улучшения состояния пациента и снижения уровня гормонов в организме применяют некоторые препараты:
- Химиотерапия помогает в некоторых случаях, но на нее реагируют не все опухоли, и в целом ее ценность ограничена. Известно, что препарат стрептозотоцин эффективен в 30–40% случаев, а при использовании в комбинации с — в 60–65% случаев.
- Препараты соматостатина подавляют выработку гормонов опухолевыми клетками и приводят к запрограммированной клеточной смерти — апоптозу. На фоне лечения уменьшение симптомов происходит у 35–80% больных.
- Интерферон-альфа помогает уменьшить симптомы у 60% пациентов и сократить размеры опухоли в 15% случаев. Результаты исследований говорят о том, что комбинации с соматостатином работают лучше, чем каждый из двух препаратов по отдельности.
Так как нейроэндокринный рак печени встречается редко, проведено не так много исследований, посвященных результатам его лечения. этого сложно составить единые внятные стандарты, и подходы в разных клиниках могут различаться. Видимо, нефункционирующие нейроэндокринные опухоли хуже реагируют на препараты, и прогноз при них в целом менее благоприятный.
Врачи в международной клинике Медика24 руководствуются наиболее современными международными рекомендациями, мы используем все возможности для того, чтобы оказать каждому пациенту наиболее эффективную медицинскую помощь. Свяжитесь с нами, чтобы записаться на консультацию к специалисту.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом международной клиники Медика24 Рябовым Константином Юрьевичем.
Доброкачественные опухоли и кисты печени – клиника, диагностика, современные методы хирургического лечения
В большинстве своем доброкачественные опухоли (ДОП)- клинически малосимптомные или бессимптомные новообразования печени, исходящие либо из эпителиальной ткани (гепатоцеллюлярная аденома и др.), либо из стромальных и сосудистых элементов.
Распространение заболевания.

Пучков К.В., Баков В.С., Иванов В.В. Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии: Монография. – М.: ИД МЕДПРАКТИКА, 2005. – 168 с.

Пучков К.В., Иванов В.В. и др. Технология дозированного лигирующего электротермического воздействия на этапах лапароскопических операций: монография. – М.: ИД МЕДПРАКТИКА, 2005. – 176 с.
Данные по эпидемиологии ДОП очень скудны. Достаточно четкие сведения имеются лишь в отношении наиболее частой из доброкачественных новообразований печени – гемангиомы. Эти опухоли встречаются у 1-3% населения, чаще у женщин. Примерно у 1% населения встречаются непаразитарные кисты печени. Остальные виды доброкачественных новообразований печени обнаруживаются существенно реже.
Классификация доброкачественных опухолей печени
К доброкачественным опухолям печени относятся гемангиомы, лимфангиомы, фибромы, липомы и смешанные опухоли – гамартомы (тератомы). Логично отнести к доброкачественным новообразованиям печени также и непаразитарные кисты. Среди них выделяют истинные кисты (дермоидные, ретенционные цистаденомы) и поликистоз печени (более чем у половины больных он сочетается с кистозными изменениями других органов- почек, поджелудочной железы, яичников). Нередко наблюдаются также ложные кисты (травматические, воспалительные). Истинные кисты, как правило, одиночные; ложные могут быть как одиночными, так и множественными. Объем множественных кист обычно составляет несколько миллилитров, в то время как объем солитарных (истинных и ложных) кист может достигать 1000 мл и более.
Диагностика доброкачественных образований печени
Общими для ДОП являются два важных признака: 1) отсутствие повышения концентраций альфа-фетопротеина, карциноэмбрионального антигена СА – 199 сыворотки крови; 2) отсутствие отчетливого повышения активности аспарагиновой и аланиновой аминотрансфераз (АсАТ и АлАТ), щелочной фосфатазы (ЩФ), гамма- глутамилтрансферазы (ГГТФ) и лактатдегидрогеназы (ЛДГ).
Эти признаки надежны только в случаях отсутствия хронических или острых диффузных заболеваний печени, которые сами по себе могут вызывать изменения вышеприведенных тестов. Существенную помощь оказывает использование УЗИ и КТ (или ЯМР) с болюсным контрастированием, обладающие высокой разрешающей способностью.
Киста печени
Дифференциальная диагностика ДОП обычно начинается с исключения кист. Чаще встречаются непаразитарные кисты. Учитывается возможность поликистозной болезни, а также солитарных и множественных истинных и ложных кист печени.
Большинство кист небольшие (диаметром 1-5 см), чаще встречаются у женщин. Значительная часть их имеет бессимптомное течение. У ряда больных отмечаются боли в правом подреберье, у одних – постоянные, у других – периодические. Существенную помощь оказывает использование УЗИ и КТ (или ЯМР), обладающие высокой разрешающей способностью. Необходимо учитывать возможность поликистоза печени.
Дифференциальная диагностика простых кист проводится также с паразитарными кистами печени (эхинококкоз). В пользу последних говорят положительные реакции с эхинококковым антигеном и Кацони, а также обнаружение в зоне опухолевидного образования обызвествлений, хотя и геменгиомы изредка могут обызвествлятся.

Для бесплатной письменной консультации, с целью определения вида кисты печени, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать полное описание УЗИ брюшной полости, данные МСКТ печени с контрастом, анализ крови на эхинококк, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Киста печени лечение
Часть непаразитарных кист печени лечению также подлежит оперативному, в связи с реальной возможностью их разрыва, инфицирования и кровоизлияния в просвет кисты. Кроме того, быстро растущие крупные кисты приводят к нарушению функций печени вследствие атрофии и замещения печеночной паренхимы кистозным образованием. Среди операций наиболее часто используют резекцию печени, перицистэктомию и вылущивание кисты.
В последние годы широкое распространение получили транспариетальные пункции кист под контролем УЗИ или КТ. После аспирации содержимого в просвет кисты вводят 96*раствор этилового спирта для склерозирования внутренней оболочки кисты. Эта операция эффективна при размере кисты до 5 см. Если нет эффекта от данных способов лечения или киста имеет больший размер, показана операция – лапароскопическое иссечение участка кисты с последующей деэпителизацией внутренней оболочки кисты аргонусиленной плазмой или расфокусированным лучом лазера. Аналогичная тактика используется и при поликистозе печени. При осложненном поликистозе печени (нагноение, кровотечение, озлокачествление, сдавление крупными кистами желчных путей, воротной или полой вены) показано оперативное лечение. Обычно выполняют фенестрацию (вскрытие выступающих над поверхностью печени кист) с последующей деэпителизацией внутренней оболочки кисты.
Посмотреть видео операций при кистах печени в исполнении профессора Вы можете на сайте “Видео операций лучших хирургов мира”.
Гепатоцеллюлярная аденома
Клинически это малосимптомная доброкачественная опухоль печени, имеющая признаки аденомы, развивающейся из гепатоцитов, нередко отграничена капсулой. Чаще поражает женщин, обычно в связи с длительным приемом эстрогенпрогестативных противозачаточных средств. Реже возникает при длительном приеме анаболических стероидов. Аденома развивается достаточно редко: у 3-4 человек на 100 000 длительно пользующихся контрацептивами.
Как правило (90%), она бывает одиночной. Обнаруживается чаще в правой доле, субкапсулярно. Если располагается в передненижних отделах, то пальпируется в виде гладкого неплотного образования. Более «агрессивным» течением отличаются аденомы, развившиеся на фоне приема анаболических стероидов. Изредка наблюдаются осложнения в виде интраперитонеальных кровотечений. Очень редко аденома перерождается в злокачественную опухоль.
Очаговая (фокальная) узелковая гиперплазия
Клинически это малосимптомная доброкачественная опухоль, не имеющая капсулы. Центральная часть опухоли представлена рубцовой соединительной тканью, а периферическая – узелково трансформированной гепатоцеллюлярной тканью. Чаще расположена субкапсулярно. Нередко в опухоли наблюдаются очаги некроза и кровоизлияний. Как правило, развивается не в цирротически измененной печени, поэтому иногда именуется «фокальным циррозом». Обычно бывает одиночной. Это редкое доброкачественное новообразование печени, наблюдается преимущественно у женщин, принимающих пероральные противозачаточные средства.
Узелковая регенераторная гиперплазия
Эта опухоль напоминает очаговую узелковую гиперплазию печени, а иногда и сочетается с ней. В отличие от последней существенно меньше представлены элементы соединительной ткани. Может рассматриваться как предстадия гепатоцеллюлярной карциномы. Иногда при росте клеточных элементов этой опухоли происходит сдавление крупных желчных протоков или крупных ветвей воротной вены. Как правило, выявляется не в цирротически измененной печени. Иногда развивается на фоне злокачественных заболеваний внепеченочной локализации (миелопролиферативные процессы, саркомы и др.).
Все эти виды ДОП- малосимптомные заболевания, в большинстве случаев их обнаружение можно отнести к случайным находкам. Печень у большинства таких больных не увеличена.
Радионуклидная сцинтиграфия обычно выявляет очаговый процесс размером 3-5 см. Если опухоль расположена в краевых зонах печени, то могут выявляться образования и меньших размеров.
Близкие к этим данным бывают получены при УЗИ и КТ, а также с помощью селективной ангиографии и ядерно-магнитного резонанса (ЯМР). Поэтому значительная часть опухолей небольших размеров просматривается. Уточнить характер этих трех видов опухолей позволяют лишь морфологические методы. Материал для этих исследований обычно получают при помощи пункционной биопсии иглами Шиба под контролем УЗИ или КТ.
Больные гепатоциллюлярной аденомой, очаговой (фокальной) узелковой гиперплазией и узелковой регенераторной гиперплазией печени в лекарственном лечении не нуждаются. Хирургическое лечение применяется нечасто. Показанием к нему являются либо сдавление желчных путей или кровеносных сосудов, либо появление болей. Операция проводится при развитии любого осложнения и быстром росте опухоли.
Методы вторичной профилактики и система наблюдения сводятся к следующему. Запрещается прием пероральных противозачаточных средств, эстрогенов, анаболических стероидов. Не рекомендуется работа, связанная с производством винилхлорида. Нежелателен прием фенобарбитала и зиксорина. Рекомендуется воздержание от алкоголя.
При впервые обнаруженной опухоли обследования проводятся 3-6-9-12 месяцев и далее 1 раз в год. Кроме обычного осмотра с определением размеров печени по Курлову, выполняются исследования содержания билирубина, активности аминотрансфераз, ЩФ, ГГТФ, альфа-фетопротеина, карциноэмбрионального антигена и антигена СА 19-9. Проводится также УЗИ печени.
Гемангиома
Клинически это малосимптомная доброкачественная опухоль, происходящая из сосудистых, главным образом венозных элементов печени. Относится к наиболее часто встречающемуся виду ДОП.
Она представлена двумя вариантами: кавернома, представляющая собой как бы расширенные кровеносные сосуды, и истинная гемангиома, развивающаяся из сосудистой эмбриональной ткани. Располагается чаще субкапсулярно, в правой доле, нередко обладает ножкой. Часто покрыта фиброзной капсулой, которая может кальцинироваться.
Спонтанные разрывы очень редки, но жизнеопасны. Четкие клинические проявления наблюдаются лишь в 5-10% опухолей. Как правило, в этих случаях диаметр опухоли превышает 5 см.
Во многих случаях обнаружение гемангиомы, как и других ДОП, относится к случайным находкам. При больших размерах и соответствующей локализации иногда появляются симптомы сдавления желчевыводящих путей или, реже, симптомы портальной гипертензии. Иногда больной обращается к врачу в связи с болями в верхней половине живота.
Важную информацию дают инструментальные исследования. Радионуклидная сцинтиграфия печени выполняется, как обычно, при подозрении на объемный процесс в печени в двух проекциях. Благодаря этому методу, как правило, можно обнаружить опухоль диаметром 4-5 см. При гемангиомах диаметром 4-5 см и более опухоль выявляется у 70-80% обследованных. УЗИ при наличии гемангиомы позволяет выявить гиперэхогенное, хорошо очерченное образование. Подобную же информацию представляет ЯМР. Нередко, особенно в менее массивной левой доле, отчетливо видна сосудистая ножка. Гемангиомы диаметром 3-5 см и более выявляются при УЗИ у 70-80% обследованных. Иногда отмечаются в гемангиомах участки обызвествления.
КТ позволяет получить данные, близкие к результатам УЗИ, хотя нередко приносит и существенную дополнительную диагностическую информацию. Эта дополнительная информация в первую очередь касается состояния окружающих тканей и органов. Целиакография при распознавании гемангиом позволяет получить наиболее точные данные. Обычно хорошо видны гиперваскуляризованные участки с четкими границами, позволяющие обнаружить гемангиому диаметром 2-3 см и более у 80-85% обследованных.
Непрямая радионуклидная ангиография, выполняемая с помощью гамма-камеры, приносит близкие, но менее точные по сравнению с целиакографией, результаты. Существенную информацию приносит нередко ЯМР.
При постановке диагноза – гемангиома исключаются злокачественные опухоли печени. В последние годы объектом дифференциальной диагностики все чаще становится своеобразная очаговая жировая дистрофия печени, особенно в тех случаях, когда на фоне очаговой жировой дистрофии встречаются округлые участки интактной печени. Эти участки имеют разную с жировой дистрофией плотность, и эта разница достаточно четко регистрируется при УЗИ и КТ. Эти псевдоопухолевые образования обычно не видны при радионуклидной сцинтиграфии печени. Однако этот дифференциально-диагностический признак не очень надежен. Решающую роль в выявлении очаговых жировых дистрофий играет прицельная биопсия печени.
Лечение гемангиом печени. При гемангиомах небольших размеров без тенденции к росту в медикаментозном и хирургическом лечении пациенты, как правило, не нуждаются. При крупных опухолях, сдавливающих желчные ходы или сосуды, появляются показания к резекции соответствующих сегментов печени. Чаще это правило касается гемангиом диаметром более 5 см.
Лимфангиомы печени встречаются крайне редко, по клинической картине они трудноотличимы от гемангиом. Подозрение на лимфангиому возникает лишь при наличии внепеченочного расположения опухоли в средостении и на шее.
Крайне редко встречаются фибромы, миксомы, липомы, невриномы печени, которым присущи черты доброкачественных опухолей: медленное развитие, четкие границы, нормальная СОЭ. Отсутствие маркеров опухолей и повышения активности таких ферментов сыворотки крови, как АсАТ, АлАТ, ЩФ, ГГТП, ЛДГ.
Лечебная тактика аналогична таковой при гемангиомах.
Методы вторичной профилактики и система наблюдения в основном такие же, как и при описанных выше доброкачественных опухолях. При всех видах ДОП запрещаются лекарственные препараты типа пероральных противозачаточных средств, анаболических стероидов. Нежелателен прием препаратов типа фенобарбитала и зиксорина. Не рекомендуется работа, связанная с производством винилхлорида.
Все больные ДОП нуждаются в постоянном врачебном наблюдении. При впервые обнаруженной опухоли обследования проводят через 3-6-9-12 месяцев и далее- 1 раз в год. Крома обычного осмотра с определением размеров печени по Курлову, выполняют исследования содержания билирубина, определив активность АлАТ, АсАТ, ЩФ, ГГТФ, ГДГ и ЛДГ, альфа-фетопротеина и канцероэмбрионального антигена.
Гепатоцеллюлярная карцинома (ГЦК)
ГЦК – это злокачественная опухоль, развивающаяся из гепатоцитов. Относится к первичным карциномам печени. У 60-80% больных она связана с персистированием вирусов гепатита В и С, у 70-85% больных в развитых странах ГЦК развивается на фоне цирроза печени. В мире ежегодно умирают от ГЦК около 750 000 человек.
В основном предложены морфологические классификации ГЦК. Наиболее распространено деление ГЦК на узловую, массивную и диффузную формы. Используется также система TNM. Нами разработана классификация (1988), включающая основные клинические варианты заболевания: гепатомегалический (охватывает около 50% больных), кистозный (3-5%), циррозоподобный (около 25%), гепатонекротический, или абсцессовидный (6-10%), иктерообтурационный (6-10%), маскированный(6-10%).
Некоторые исследователи более высоко оценивают данные УЗИ. А. Maringhini и соавт. (1988) при обследовании 124 больных ГЦК обнаружили у 47 из них гиперэхогенные участки, у 30- гипоэхогенные и у 47- смешанные. Чувствительность УЗИ, по данным авторов, составила 90%, специфичность- 93,3%.
Как сообщает J. C. Ellis (1988), опухоли диаметром менее 2 см трудно отличить от гемангиом, солитарных регенераторных узелков и аденом. Особенно трудна диагностика опухолей, расположенных непосредственно под диафрагмой, в верхнелатеральном отделе правой доли.
КТ дает примерно те же результаты, что и УЗИ, иногда несколько более высокие. Однако выявление опухолей небольших размеров (диаметром 2-4 см), особенно на фоне цирроза, представляет большие трудности. J. M. Henderson и соавт. (1988) при КТ-обследовании у 15 из 100 больных циррозом печени выявили аномалии очагового характера, подозрительные на ГЦК.
Лечение гепатоцеллюлярной карциномы.
Во всех случаях, когда это возможно, производится хирургическое лечение опухолей. Чаще резекция выполнима при опухолях левой доли. Отдаленные результаты хирургического лечения малоутешительны. В связи с этим контрольные обследования больных после резекций рекомендуется делать каждые 3 мес.
У сравнительно небольшой части больных осуществляется пересадка печени. Она выполняется у лиц моложе 60 лет, при отсутствии метастазов и тяжелых внепеченочных заболеваний. Отдаленные результаты неблагоприятные.
При невозможности хирургического лечения у части больных проводится химиотерапия.
Метастатическая карцинома печени (МКП)
Первичный очаг МКП расположен вне печени – в легком, желудке, толстой кишке и других органах. Относится к вторичным опухолям печени.
Частота метастазирования опухолей различной первичной локализации в печень различна.
Опухоли желчного пузыря метастазируют в печень в 75% случаев, поджелудочной железы – в 70%, толстой кишки, молочной железы, яичников, а также меланобластомы – в 50%, желудка и легких- в 40%. Однако сами первичные опухоли встречаются с различной частотой. Поэтому врач наблюдает наиболее часто метастазы в печени, исходящие из толстой кишки, желудка и легких, а у женщин – также из молочной железы и яичников.
Для подтверждения или исключения метастатического характера злокачественной опухоли печени проводится тщательное обследование ряда органов. При некоторых локализациях это имеет особенно важное значение.
В план обследования включают:
- исследование сыворотки крови (АПФ, карциноэмбриональный антиген, антиген СА – 199, кислая фосфотаза);
- рентгенографию грудной клетки;
- гастроскопию;
- колоноскопию или ректороманоскопию в сочетании с ирригоскопией;
- УЗИ поджелудочной железы, почек, яичников, предстательной железы;
- осмотр молочных желез и маммографию у женщин;
- консультация гинеколога и уролога.
Особое внимание уделяется возможности первичной локализации опухоли в толстой кишке, в предстательной железе (у мужчин) и в яичниках (у женщин), так как метастазы этих локализаций представляются у части больных относительно курабельными.


