Остеохондроз шейного отдела позвоночника
Появились неприятные боли в шее, которые сопровождаются головокружением, общей слабостью и быстрой утомляемостью? Все это должно быть тревожным звонком для каждого человека, ведь любой из перечисленных симптомов может свидетельствовать о развитии шейного остеохондроза.
Отнестись к столь тревожным симптомам стоит с полной ответственностью, ведь при отсутствии своевременного лечения патология может стать причиной образования более серьезных последствий, в числе которых – межпозвоночная грыжа.
Что такое остеохондроз шейного отдела позвоночника?
Шейный остеохондроз – это дегенеративное заболевание отдела позвоночника, в условиях развития которого видоизменяется структура соединительной ткани.
Заболевание зачастую маскируется под нарушения иного типа, однако своевременное обращение к специалисту позволяет вовремя диагностировать и начать непосредственное лечение.
Дегенеративные изменения тканей шейного отдела позвоночника наиболее часто встречаются в истории болезни людей зрелого (45-59) и преклонного (60-74) возраста.
Несмотря на это, стоит отметить: в современном обществе происходит омоложение заболевания, что подтверждается периодичным диагностированием остеохондроза шейного отдела у детей и подростков.
Важно, что остеохондроз может встречаться как изолировано, так и в сочетании с поражением иных отделов, в частности, грудного, поясничного и крестцового.
Причины возникновения шейного остеохондроза
На сегодняшний день невозможно назвать точные причины возникновения дегенеративных процессов, происходящих в межпозвоночных дисках. Подтверждение тому, что шейный остеохондроз – старческое явление – отсутствует.
Многочисленные исследования, проведенные учеными разных стран, установили, что остеохондроз шейного отдела имеет преимущественно провоцирующие факторы.
Среди предрасполагающих причин развития остеохондроза шеи выделяют:
низкий уровень активности, малоподвижность и преимущественно сидячий образ жизни;
виды работы, предполагающие статическую нагрузку на шейный отдел позвоночника;
избыточная масса тела, недостаточный уровень физического развития;
нарушение процессов развития соединительной ткани;
застарелые травмы позвоночника;
деформация позвоночника, использование недостаточно удобных подушек, матрасов для отдыха;
Подавляющее большинство причин так или иначе связано с естественными процессами устаревания систем организма, а также вероятного развития патологий костной и хрящевой ткани.
В чем опасность шейного остеохондроза?
Сокращение уровня подвижности и ограниченная гибкость суставов, потеря эластичности мышц и иные признаки старения организма – неизбежные, естественные процессы, сопровождающие человека в онтогенезе.
Досаждение болей, возникающих при движении намного раньше естественного срока старения, зачастую приводит к потере качества жизни и даже – инвалидности.
Чтобы определить, как лечить шейный остеохондроз – необходима профессиональная консультация лечащего врача. В случае отсутствия профессиональной, своевременной диагностики и необходимого лечения болезнь прогрессирует, что может стать причиной не просто ухудшения самочувствия, а еще и серьезным нарушениям работы нервной и сосудистой системы.
Основные признаки и симптомы шейного остеохондроза
Строение человеческого скелета, способность к прямохождению и внушительный размер головы привели к тому, что некоторые отделы позвоночника являются наиболее уязвимыми, в частности – шейный.
Среди ярких особенностей строения шейного отдела стоит выделить наличие позвонков преимущественно небольшого размера и относительно небольшое количество мышц, в связи с чем именно в этой области наиболее часто возникает такой недуг, как остеохондроз.
Боль является наиболее характерным синдромом заболевания позвоночного столба. В зависимости от зоны поражения, она может концентрироваться:
в ключице и/или плече;
вдоль всего шейного отдела позвоночника;
не передней поверхности грудины.
Самостоятельно определить первичные признаки заболевания достаточно сложно, ведь в подавляющем большинстве случаев они незначительны и весьма неспецифичны:
боль в области шеи преимущественно в вечернее время суток;
тяжесть, боль в затылке;
легкое онемение, покалывание в плече, кистях;
хруст, щелканье при поворотах головы.
Прогрессирование заболевания сопровождается рядом уже заметных ведущих симптомов.
Вегетативно-дистонический симптом
Характеризуется простреливающими болями в шее, в особенности ощутимыми в зоне чуть ниже затылка.
Болевое ощущение зачастую возникает при длительном пребывании в одном и том же положении, например, в утренние часы.
Мышцы шеи – напряжены, прослеживаются трудности при отведении руки в сторону, скованность движений пальцев кисти.
В связи со сдавливанием позвоночных артерий, нередко встречается неврологическое проявление:
периодические головные боли;
Спинальный симптом
Локализация области – слева за грудной клеткой.
В процессе постепенного нарушения структуры межпозвоночных дисков происходит сдавливание и, как следствие – ущемление нервных корешков, что приводит к сужению артерий и вен, что в свою очередь приводит к формированию корешкового и ишемического синдрома.
Нарушение кровообращения становится причиной:
сильных, мигреневых головных болей;
нарушений зрения, возникновения шума в ушах;
расстройства вегетативных функций.
В редких случаях прослеживается проявление кардинального синдрома, сопровождающегося сдавливающей болью сердечной мышцы, недостатком воздуха, нарушением сердечного ритма.
Степени развития остеохондроза шейного отдела и их характерные симптомы
Процесс развития заболевания протекает достаточно медленно, но при этом имеет 4 четко прослеживаемые стадии:
остеохондроз шейного отдела 1 степени – возникновения дискомфорта и незначительных болевых ощущений при длительном хождении, статичном положении. Начало формирования уплотнений в межпозвоночных дисках;
остеохондроз шейного отдела 2 степени – яркие болевые ощущения. В целях устранения боли используется мануальная терапия и соответствующие медикаментозные средства;
остеохондроз шейного отдела 3 степени – наличие выраженных поражений соединительной ткани пораженной области;
остеохондроз шейного отдела 4 степени – конечный этап развития заболевания, характеризующийся поражением практически всех отделов позвоночника.
Последняя степень развития заболевания требует оперативного вмешательства, влекущего за собой длительное восстановление.
Диагностика заболевания
При наличии характерных симптомов в целях диагностики и лечения остеохондроза шейного отдела позвоночника, необходимо обратиться ко врачу-ортопеду или неврологу.
В рамках проведения диагностических мероприятий, специалистом будет определена подвижность и болезненность в области шеи, а также оценена степень чувствительности, выявлены иные функциональные расстройства.
Среди наиболее эффективных методов диагностики принято выделять:
рентген шейного отдела, выполненный в различных проекциях;
КТ (компьютерная томография);
МРТ (магнитно-резонансная томография), при подозрении на наличие грыжи/протрузии.
В случае нарушения кровообращения, дополнительно может применяться реоэнцефалография, а также исследование глазного дна.
Вероятные осложнения
Отсутствие своевременного лечения может привести к серьезным осложнениям, среди которых:
выпячивание межпозвоночных дисков (формирование грыжи/протрузии);
разрыв межпозвоночного диска, сопровождающийся ущемлением нервов и сосудов, что может стать причиной летального исхода;
радикулопатии (поражение нервных корешков), формирование остеофитов (шипы на теле позвонка) с проявлением многочисленных парезов и параличей.
Как лечить остеохондроз шейного отдела позвоночника?
Лечение шейного остеохондроза определяется специалистом и зависит от степени развития патологии, формы ее протекания и особенностей клинического проявления заболевания.
На сегодняшний день, наиболее эффективными методами лечения заболевания являются:
лечение консервативными методами, в том числе медикаментозными/немедикаментозными;
комплексное сочетание методик.
Физиотерапия
Предполагает воздействие физических факторов на пораженную зону. При комплексном подходе и грамотном проведении всех процедур улучшения становятся очевидно заметными уже на второй-третий месяц лечения.
Среди наиболее популярных направлений физиотерапии, назначаемой при лечении шейного остеохондроза, выделяют:
Массаж шеи при остеохондрозе
Массаж должен выполняться осторожно, без применения силовых нагрузок. Нарушение техники массажа может стать причиной негативных последствий.
Исходным положением для массажа является позиция «лежа на животе» или «сидя с прямой спиной».
Все существующие массажные методики основаны на таких техниках, как:
поглаживание – оказание воздействия на поверхностные слои кожных покровов. Выполняется ладонями рук и кончиками пальцев по направлению вниз от затылка, до уровня верхней трети спины;
выжимание – оказание воздействия на глубокие слои кожи в верхней трети спины. Выполняется двумя пальцами руки (большим и указательным), осуществляется поперек шеи;
растирание – главной целью является разогрев кожных покровов и усиление кровотока в нужной зоне;
разминание – воздействует на глубоко лежащие ткани, необходимо применять с осторожностью, так как неграмотное применение может усугубить ситуацию.
Лечебная гимнастика при шейном остеохондрозе
Существуют определенные упражнения для лечения шейного остеохондроза. К наиболее эффективным из них можно отнести:
1. Самовытяжение
Исходное положение: сидя/стоя с прямой спиной.
Порядок выполнения: сохраняя исходное положение стараться опустить плечи как можно ниже, вытягиваясь при этом макушкой вверх.
Интенсивность выполнения: не менее 10 раз (по 2-5 секунд), не реже 3 раз в день.
2. Самомассаж
Инвентарь: махровое полотенце.
Исходное положение: сидя/стоя, обхватить полотенцем шею, руками взяться за его концы.
Порядок выполнения: поочередно тянуть за концы полотенца, осторожно разминая мышцы шеи.
Важно! Во время выполнения упражнения необходимо следить за тем, чтобы полотенце не скользило и не натирало шею.
3. Гимнастика (сгибания/разгибания, повороты, наклоны)
Исходное положение: сидя/стоя с прямой спиной.
Порядок выполнения: из исходного положения выполнить плавное сгибание/разгибание, поворот или наклон головы сначала в одну сторону, затем – в другую.
Интенсивность выполнения: 5-7 движений в одну сторону.
Медикаментозное лечение шейного остеохондроза
Особенно важно в период обострения, так как именно через шейный отдел позвоночника проходят важные кровеносные сосуды, обеспечивающих питание головного мозга.
В качестве средств лечения могут использоваться таблетки, уколы, мази, а также иные средства местного применения, назначаемые лечащим врачом.
Важно! Самолечение препаратами различных групп – недопустимо и может привести к инвалидности, летальному исходу.
Нестероидные противовоспалительные средства
Один из наиболее эффективных препаратов, зачастую при остеохондрозе используется в виде уколов, но также выпускаются в виде таблеток, пластырей и мазей.
Ключевым направлением действия является снижение болевого синдрома, устранение отечности и воспалительных процессов.
Среди наиболее эффективных препаратов этой группы стоит отметить Ортофен, Мелоксикам, Артрадол и Аэртал.
Миорелаксанты
Обеспечивают эффективное снижение мышечного напряжения, что существенно снижает болевые ощущения.
Рекомендованный период лечения – от 2 до 4 недель.
Среди наиболее эффективных средств принято выделять Сирдалуд и Мидокалм.
Противовоспалительные, обезболивающие и разогревающие мази при шейном остеохондрозе
В целях повышения эффективности, противовоспалительные и обезболивающие средства содержат в составе стероидные вещества.
Среди часто назначаемых выделяют Фастум гель, Найз и Вольтарен.
Действие разогревающих мазей направлено на обезболивание, а также согревание, что активизирует кровоток в месте нанесения препарата. Наиболее действенными принято считать: Никофлекс, Капсикам.
Хондропротекторы
Применяются в целях замедления дегенеративных процессов и ускорения регенерации соединительной ткани. Имеет накопительный эффект.
Рекомендуемая схема применения: от 2 до 6 месяцев.
Среди наиболее популярных препаратов этой группы принято выделять Хондроксиз, Артракам и Алфлутоп.
Особенности питания при лечении и профилактике остеохондроза шейного отдела
Правильное питание – бесспорно важный компонент поддержки здоровья организма.
В условиях профилактики или лечения остеохондроза шейного отдела позвоночника диета является хоть и вспомогательным, но при этом весьма значимым компонентом.
Главными целями правильного питания в условиях лечения или профилактики остеохондроза являются:
исключение вероятности возникновения дефицита полезных веществ, необходимых для осуществления обменных процессов в тканях межпозвоночных дисков;
поддержка оптимального веса тела;
снижение риска развития изменений сосудов, предупреждение нарушения кровообращения.
Принципы построения диеты
Питание при шейном остеохондрозе основывается на принципах разумности и функциональности:
Минимизация запретов – здоровый рацион разнообразен, сбалансирован и при этом насыщен всеми необходимыми веществами.
Соблюдение питьевого режима – важная составляющая, обеспечивающая предотвращение деградации тканей межпозвоночных дисков.
Сокращение потребления солей – исключает вероятность повышения нагрузки на сосуды и обеспечивает поддержку водно-электролитного баланса.
Ограничение употребления крахмалов и сахаров, в целях исключения вероятности нарушения обменных процессов.
Запрещенные и рекомендованные продукты питания
Питание при лечении и профилактике остеохондроза шейного отдела позвоночника требует исключения таких засоряющих организм продуктов, как:
алкоголь, нарушающий водно-электролитный баланс и провоцирующий обезвоживание тканей;
жирное мясо и копчености, трудно подвергающиеся перевариванию;
кислотные, острые блюда, усиливающие воспалительные процессы;
полуфабрикаты, отрицательно сказывающиеся на процессах пищеварения;
сладости, сахар, нарушающие циркуляцию крови.
К списку рекомендованных к употреблению продуктов относят преимущественно легко усваиваемые продукты растительного и животного происхождения, богатые белком, углеводами сложного типа и клетчаткой, среди которых:
мясо цыплят, крольчатина, постная говядина и свинина;
рыба и морепродукты;
молочная продукция, яйцо;
крупы различного типа;
фрукты, овощи, ягоды и зелень.
Профилактические мероприятия
Основой здоровья шейного отдела позвоночника человека является крепкая спина, здоровье которой обусловлено:
достаточным уровнем физической активности;
поддержкой оптимальной массы тела;
удобной постелью с анатомическими подушками и качественным матрасом;
сохранение правильной осанки;
сочетание длительного пребывания в сидячем положении с периодами отдыха и физической разминкой;
соблюдение правильного питания.
Кроме того, рекомендуется избегать травм шеи и, конечно, поднятия непосильных тяжестей.
Обезболивающее при остеохондрозе: какие препараты лучше всего снимают боль?
По статистике, более 80% взрослого населения развитых стран страдает от остеохондроза. Практически каждому больному приходится сталкиваться с болевыми синдромами. При шейном остеохондрозе боль чаще имеет миогенную природу, при пояснично-крестцовом – вертеброгенную. Выбор обезболивающего при остеохондрозе зависит от причины, характера и выраженности болевого синдрома.
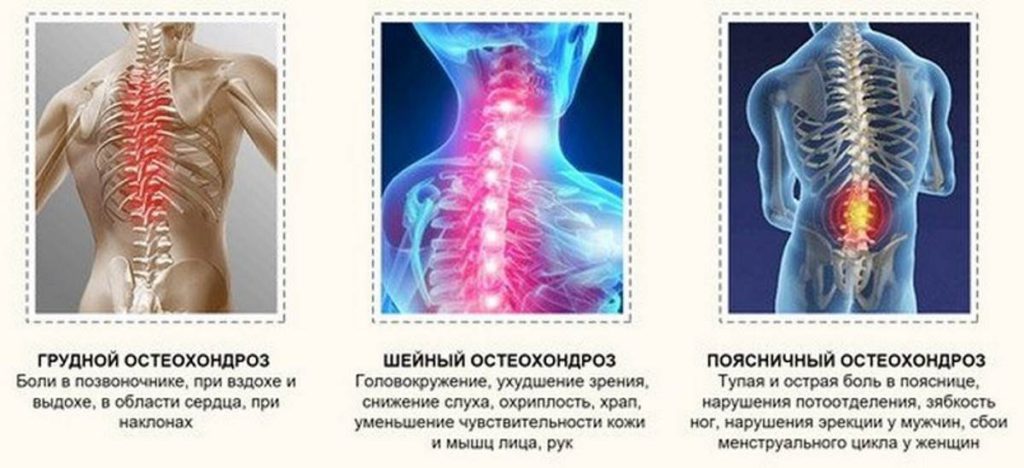
При острой боли, вызванной остеохондрозом, врачи назначают пациентам нестероидные противовоспалительные средства (НПВС), но на короткий период времени. При адекватном применении НПВС быстро купируют острый болевой синдром, предупреждая его переход в хронический.
При остеохондрозе шейного отдела вместе с обезболивающими средствами врачи назначают миорелаксанты. Эта тактика объясняется выраженным мышечно-тоническим компонентом боли.
Больше – значит лучше?
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует. ” Читать далее.
При остеохондрозе не рекомендуется одновременно использовать более одного обезболивающего и противовоспалительного препарата из группы НПВС. Как показала клиническая практика, такие комбинации неэффективны и даже опасны.
Причины нецелесообразности использования сразу двух или более НПВС:
- отсутствие доказательств эффективности;
- повышение риска развития осложнений;
- снижение концентрации активных препаратов в крови, ослабление обезболивающего эффекта.
Ацетилсалициловая кислота ослабляет действие Диклофенака, Индометацина, Напроксена, Ибупрофена, Пироксикама и некоторых других нестероидных противовоспалительных средств. Аспирин оказывает слабое обезболивающее действие, из-за чего его не используют при остеохондрозе.
Не принимайте сразу несколько препаратов из группы НПВС. Это не поможет вам быстрее избавиться от боли, а лишь приведет к осложнениям. Вы можете сочетать разве что системное применение лекарства (таблетки, уколы) с местным (мази, гели). К примеру, если вам колют Кеторолак, вы можете наносить на кожу Быструмгель, Кетонал или Фастум-гель. Принимать внутрь еще и Диклофенак не следует.
Особенности применения анальгетиков
НПВС выпускаются в форме таблеток, мазей, гелей, растворов для внутримышечных и внутривенных инъекций. Самостоятельно в аптеке очень тяжело выбрать «правильное» средство. Логично, что человек без медицинского образования не сможет этого сделать. Поэтому выбор обезболивающих при остеохондрозе должен сделать только врач.
Если у вас появились боли в спине – немедленно идите к врачу. Он назначит вам безопасное средство, подберет самый оптимальный способ его введения.
Формы выпуска НПВС:
- мази и гели. Доступны и просты в применении, но плохо купируют острый болевой синдром. Их можно использовать самостоятельно, однако не ждите, что они спасут вас от сильных болей;
- таблетки. Попадают в кровь только через пищеварительный тракт, из-за чего имеют сравнительно низкую биодоступность. Действуют медленнее уколов. Снимают боль намного эффективнее, чем мази;
- растворы для инъекций. Облегчат самочувствие уже через 5-15 минут после введения. Но вы не сможете колоть лекарства самостоятельно: вам понадобится ежедневно посещать больницу, чтобы там вам сделали инъекцию.
При ярко выраженном болевом синдроме врачи назначают уколы. Через несколько дней, когда самочувствие человека улучшается, они рекомендуют переходить на пероральный прием лекарств. К примеру, лечение начинают с внутривенного введения Кеторолака, а заканчивают назначением таблетированных форм Нимесулида.
Вместе с обезболивающими средствами врачи назначают миорелаксант Сирдалуд. Он повышает эффективность НПВС, уменьшает побочные действия этих препаратов. Как показали клинические исследования, при одновременном использовании с нестероидными анальгетиками Сирдалуд оказывает умеренное гастропротекторное действие.
Обезболивающие препараты, которые назначают при остеохондрозе
Все препараты из группы НПВС имеют разное анальгетическое действие. Некоторые из них очень хорошо купируют боль, другие же практически не оказывают явного эффекта. Выясним, какие лекарства уместнее всего применять для борьбы с ярко выраженным болевым синдромом.
Кеторолак
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
По силе анальгезирующего действия превосходит большинство НПВС. 30 мг препарата оказывают такой же обезболивающий эффект, как 12 мг Морфина. При остеохондрозе Кеторолак могут назначать в виде внутримышечных или внутривенных инъекций. Спустя 1-2 дня врачи обычно заменяют препарат пероральными селективными ингибиторами ЦОГ-2 (Нимесулид, Найз). Они уступают по силе Кеторолаку, однако вызывают меньше побочных эффектов.
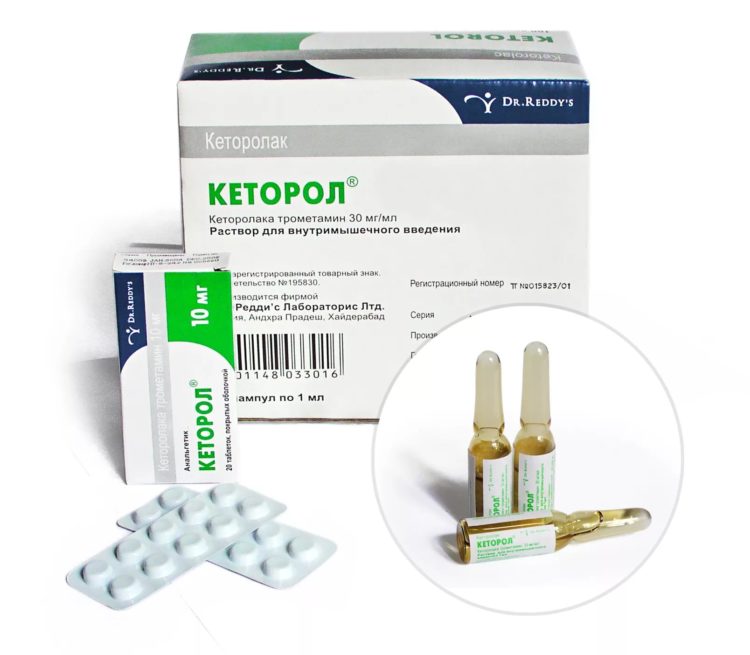
В отличие от Морфина и других наркотических анальгетиков Кеторолак не вызывает лекарственной зависимости. Его можно без опасений использовать, как обезболивающее при шейном, грудном или поясничном остеохондрозе.
Лорноксикам
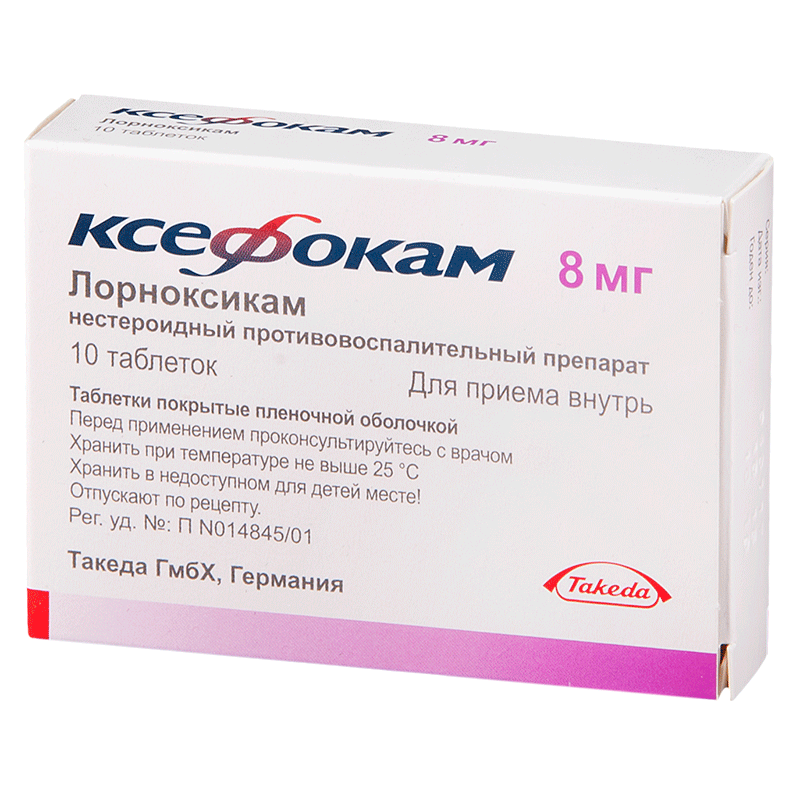
Оказывает почти такое же обезболивающее действие, как предыдущий препарат. Является неселективным ингибитором циклооксигеназы, из-за чего может вызывать побочные эффекты со стороны пищеварительной системы. Лорноксикам выпускается под торговыми названиями Ксефокам, Зорника и Ксефокам рапид. Применяется в виде таблеток, внутривенных и внутримышечных инъекций.
Диклофенак
Препарат используется для лечения болей благодаря выраженному анальгезирующему действию со сравнительно низкой токсичностью. В отличие от двух предыдущих лекарств, Диклофенак часто назначают в виде таблеток. Инъекционные формы вводят только глубоко в мышцы, поскольку внутривенные и подкожные уколы Диклофенака могут приводить к некрозу сосудистых стенок и подкожно-жировой клетчатки.
Диклофенак выпускается под такими торговыми названиями:
-
;
- Диклобене;
- Наклофен; ;
- Диклак;
- Дикловит и др.
Диклофенак содержащие обезболивающие таблетки при остеохондрозе лучше принимать вместе с ингибиторами протонной помпы (Омепразол, Пантопразол). Эти препараты защищают желудок от вредного воздействия НПВС, препятствуют появлению нежелательных побочных эффектов.
Баралгин
Препарат с анальгезирующим, слабым спазмолитическим действием. Баралгин особенно эффективен в качестве обезболивающего при шейном остеохондрозе, вызванном мышечным перенапряжением. Лекарство можно использовать в виде таблеток, внутримышечных или внутривенных уколов. Аналоги Баралгина – Анальгин, Спазмалгон, Реналган, Максиган.
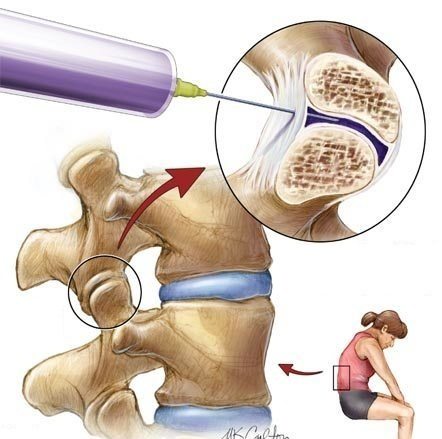
Инфильтрационная терапия болевых и рефлекторных синдромов
Для борьбы с чувствительными и двигательными расстройствами при остеохондрозе все чаще используют медикаментозные блокады. В паравертебральные ткани вводят Лорноксикам, разведенный Новокаином или Лидокаином. Раствор используют для воздействия на триггерные зоны, болевые точки, нейрофиброзные узлы.
Рефлекторные синдромы развиваются из-за мышечного перенапряжения и раздражения периферических нервов. Они проявляются болями, парестезиями, двигательными и чувствительными нарушениями. Больному человеку может казаться, что у него ползают мурашки, немеют руки или ноги, плохо двигаются конечности.
При шейной форме патологии медикаментозные блокады делают в таких случаях:
- сильные боли в области головы и шеи (цефалгии, цервикаглии);
- плечелопаточный болевой синдром; ;
- различные синдромы в области плечевого пояса, грудной клетки.
Показания к инфильтрационному введению обезболивающих при остеохондрозе пояснично-крестцового отдела:
-
, люмбаго некомпрессионного характера;
- синдром квадратной мышцы поясницы;
- лигаментоз межостистых связок;
- болевые и рефлекторные синдромы в области таза и нижней конечности.
Перед выполнением блокады важно установить причинно-следственную связь между остеохондрозом и развитием определенных синдромов. Выбор лекарственного препарата и места его введения осуществляет врач индивидуально. При отсутствии эффекта от первых блокад лечение сразу же прекращают, а пациента дообследуют.
Медикаментозная блокада — инвазивная процедура, приравниваемая к хирургическому вмешательству. Выполнять их имеет право только врач.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Препараты при остеохондрозе
Консервативное лечение остеохондроза включает различные терапевтические мероприятия – от массажа и диеты до лечебной гимнастики и физиотерапии. Все они помогают улучшить состояние больного и предотвратить развитие осложнений. Но ведущим методом был и остается прием фармацевтических препаратов при остеохондрозе.

Препараты при остеохондрозе – основной способ борьбы с болезнью.
Цели медикаментозного лечения
Лечение остеохондроза препаратами настолько эффективно на ранних стадиях болезни, что при правильно подобранной схеме лечения позволяет полностью излечить остеохондроз или навсегда устранить самые неприятные его симптомы. На поздних этапах возможно медикаментозное сдерживание болезни.
Медикаменты при остеохондрозе призваны влиять на болезнь не только симптоматически, но и устранять ее причины системно. Поэтому терапия ведется в следующих направлениях:
- обезболивание пораженных участков;
- снятие воспаления и купирование острого периода болезни;
- восстановление микроциркуляции в затронутых тканях;
- улучшение обменных процессов и защита хряща от дальнейшего разрушения (например, свободными радикалами);
- регенерация хрящевой ткани в межпозвоночных дисках;
- возобновление подвижности в позвоночных суставах.
В случаях, когда болезнь сопровождается депрессией или эмоциональным напряжением, терапия также направлена на восстановление нормального психологического состояния.
В период ремиссии пациенты могут обходиться без лекарств или принимать их курсами в профилактических дозировках.
Препараты эффективного лечения остеохондроза: форма выпуска
Для лечения остеохондроза используются средства для наружного и внутреннего применения. Выбор формы выпуска препарата зависит от привычек и образа жизни пациента, сопутствующих диагнозов и стадии болезни.
Таблетки и капсулы
Таблетки и капсулы от остеохондроза – самая популярная форма выпуска. Они обладают высокой биодоступностью и системным воздействием на организм.
Принимать таблетки следует непосредственно во время еды, как правило, 2 раза в день.
Главный минус таблеток (в особенности, нестероидных противовоспалительных средств) – то, что они воздействуют непосредственно на слизистую оболочку пищеварительной системы. Такие препараты не рекомендованы для постоянного применения из-за риска воспаления и язвы желудка. Принимать их нужно под наблюдением врача.
Лечение препаратами при остеохондрозе можно начинать только после консультации с врачом.
Порошки
Некоторые лекарства при остеохондрозе выпускаются в виде саше (порция порошка в бумажном пакетике для однократного приема). Кристаллические препараты очень хорошо усваиваются и просты в применении – принимать их нужно всего 1 раз в день, разводя примерно в ½ стакана теплой воды. Эффект от их приема наступает немного быстрее. Порошковые препараты проще дозировать, они содержат меньше дополнительных компонентов. Но необходимость приготовления смеси и ее вкус нравятся не всем пациентам.
Мази, гели, кремы и растворы для компрессов
Средства для наружного применения отлично подходят для местного обезболивания, снятия воспаления и отека. Они считаются не в пример безопаснее для организма, чем таблетки, поскольку не контактируют со слизистыми и всасываются в кровь в незначительных количествах. Местные препараты не имеют накопительного эффекта, просты в применении и, как правило, не требуют получения рецепта. Их можно использовать постоянно, а не курсами. Среди наружных форм выпуска стоит выделить пластыри – они просто закрепляются на пораженном участке позвоночника, их можно носить под одеждой весь день.
Мази, гели и кремы – лучшие препараты от остеохондроза для пациентов, у которых есть противопоказания к приему таблеток (со стероидными и нестероидными противовоспалительными компонентами) со стороны сердца и эндокринной системы.
Главные минусы этой формы выпуска таковы:
- низкая биодоступность (естественные барьеры кожи преодолевает около 5% действующего вещества);
- возможность местных аллергических реакций из-за слишком частого применения;
- помогают полностью избавиться от симптомов только на ранних этапах болезни.
Обратите внимание, что использовать мази с НПВП нужно с осторожностью, в особенности, если у пациента есть язвенно-эрозивные поражения желудка и кишечника. Их действующие вещества даже в небольших количествах блокируют фермент, который защищает слизистые желудочного-кишечного тракта. А также сокращают естественную выработку ферментов, ответственных за снятие воспаления.
Наружные средства следует втирать энергичными круговыми движениями до 6 раз в день. А компрессы (например, с димексидом) – держать 1-2 раза в день около 10 минут.
Растворы для инъекций
Лекарства для внутривенного и внутримышечного введения обладают максимальной биодоступностью и сниженным воздействием на слизистые ЖКТ, поскольку действующие вещества поступают непосредственно в кровь.
Инъекционные лекарственные препараты при остеохондрозе позволяют быстро купировать обострение болезни, снять боль, отечность, восстановить чувствительность нервных окончаний. Инъекции – отличная альтернатива пероральным лекарствам для больных с непереносимостью лактозы. Ведь большинство НПВП в таблетках (например, мелоксикам) – это лактозосодержащие средства.
При особенно сильных болях в спине препарат вводится в виде блокады – непосредственно в нерв. Эффект от такого укола сохраняется до 3-4 недель, но проводить процедуру должен квалифицированный медицинский работник ввиду близости места блокады к позвоночнику.
Главный минус инъекционных растворов – это необходимость вводить их при помощи укола или капельницы (как правило – в больнице). Как и другие группы лекарств, растворы с НПВП можно применять только по назначению врача во избежание побочных эффектов.
Препараты для эффективного лечения остеохондроза нужно применять строго по выписанной врачом схеме
Какие препараты принимать при остеохондрозе?
Лекарственные средства при остеохондрозе отличаются не только формой выпуска. Они также делятся на следующие фармакологические группы.
Противовоспалительные препараты для лечения остеохондроза
Работа нестероидных противовоспалительных препаратов при остеохондрозе основана на подавлении выработки простагландинов – гормоноподобных веществ, которые вызывают воспаление и боль в пораженных участках. Нестероидные препараты от остеохондроза позволяют быстро устранить болевой синдром и горячность кожи, восстановить локальный обмен веществ, снять отек, дискомфорт и ухудшение чувствительности, ослабить давление на нервные корешки позвоночника.
Нестероидные противовоспалительные препараты для лечения остеохондроза выпускают в различных лекарственных формах – капсул и таблеток, гелей и кремов, растворов для в/м, в/в или п/к введения. Лечение НПВС препаратами при остеохондрозе обычно подразумевает комбинацию разных форм. Например, таблетки используются в качестве основной терапии, гели и мази “гасят” остаточное воспаление, а инъекции нужны для обезболивания. Пластыри (например, вольтарен, версатис) способствуют снятию воспаления на всех этапах лечения.
Список препаратов НПВС при остеохондрозе включает:
- артрадол;
- ибупрофен (нурофен, долгит, ибупром);
- кетопрофен (кетонал, фастум, быструмгель, флексен);
- диклофенак (вольтарен, диклак, диклобене, диклоран плюс, ортофен);
- кеторолак;
- ксефокам;
- индометацин (индовазин, индобене, индоцид);
- нимесулид (нимесил, найз, нимулид, нимика);
- напроксен;
- пироксикам;
- целебрекс (целекоксиб);
- феброфид;
- мелоксикам (мовалис, мовасин).
Стероидные (гормональные) противовоспалительные препараты при остеохондрозе применяются редко – в основном, в самых запущенных случаях. К ним относится преднизолон, кортизон, дексаметазон и другие.
Хондропротекторы
При остеохондрозе ухудшается рессорная функция межпозвоночных дисков, которая напрямую зависит от объема хрящевой ткани и ее эластичности. Чтобы поддерживать достаточную толщину хряща, организм должен регенерировать хрящевые клетки (хондроциты) со скоростью, которая примерно соответствует их разрушению. Но при обезвоживании, несбалансированном питании, стрессах, обменных или анатомических нарушениях скорость распада хондроцитов растет, а новые клетки либо тормозятся в росте, либо имеют недостаточный запас прочности. Чтобы защитить хрящ и восстановить нормальные для него темпы роста, стоит принимать специальные средства на основе глюкозамина и хондроитина – хондропротекторы. Хондропротекторные препараты для эффективного лечения остеохондроза позволяют стабилизировать состояние хряща, препятствуют его дальнейшему разрушению и, при соблюдении всех врачебных рекомендаций, помогают даже восстановить утраченные хондроциты.
К хондропротекторным препаратам при остеохондрозе относятся:
- артракам;
- хондролон;
- румалон;
- дона;
- хондроксид;
- остерепар;
- терафлекс;
- алфлутоп;
- коллаген ультра.
Некоторые из них (например, дона), содержат только глюкозамин, другие (структум, хондроксид) – только хондроитин. Современные препараты комбинируют действующие вещества и дополнительно включают витамины (артракам).
Для устойчивого эффекта хондропротекторы (в виде таблеток, уколов или наружных средств) нужно принимать пожизненно, курсами по 3-6 месяцев.
Согревающие препараты
Для устранения дискомфорта при остеохондрозе применяются т.н. согревающие препараты. Они:
- расширяют сосуды кожи, что сдерживает передачу болевых импульсов в головной мозг;
- улучшают микроциркуляцию крови в соединительной ткани;
- отвлекают пациента от неприятных ощущений.
При нанесении раздражающих препаратов пиковое воздействие наблюдается спустя полчаса, а обезболивающий эффект сохраняется в течение 2-4 часов. Местное повышение температуры кожи при этом нормально.
Список препаратов для лечения остеохондроза включает мази, кремы, гели и настойки на основе:
- камфоры (камфорная мазь);
- скипидара;
- бензилникотината;
- нонивамида;
- капсаицина (мазь эспол, настойка перца стручкового);
- пчелиного и змеиного яда.
Большинство подобных препаратов имеют комбинированный состав – например, пчелиный яд и НПВП или змеиный яд, салициловая кислота и скипидар. Поэтому перед применением необходимо убедиться в отсутствии аллергии на каждый из компонентов.
Местные и общие анальгетики
Обезболивающие препараты при остеохондрозе обычно применяются в виде таблеток и инъекций. При среднем болевом синдроме помочь могут обычные в аптечке препараты – анальгин или парацетамол. Также эффективны нефопам, амбене (обладает противовоспалительным эффектом, что снижает боль).
На поздних стадиях остеохондроза назначаются опиоиды – сильнодействующие препараты с рядом противопоказаний. К их числу относится трамал (трамадол).
Для комплексного обезболивания (например, блокады) используются т.н. “коктейли”, которые одновременно имеют анальгезирующий, противоотечный, противовоспалительный, местноанестезирующий и снижающий чувствительность к аллергенам эффект. В состав могут входить лидокаин или новокаин, бупивакаин, кортикостероиды, витамин В12 и другие компоненты.
Важно! Анальгетики лишь снимают боль, не воздействуя на ее причину. Поэтому без надлежащего лечения остеохондроз продолжает прогрессировать, требуя перехода на все более серьезные обезболивающие средства.
Сосудорасширяющие средства
Сосудорасширяющие препараты при остеохондрозе, или вазодилататоры, помогают восстановить нормальное кровоснабжение тканей вокруг пораженных межпозвоночных суставов.
Из-за боли и напряжения мышц кровеносные сосуды сужаются. Это ухудшает питание тканей, вызывает кислородное голодание головного мозга и ускоряет прогрессирование болезни. Поэтому при шейном остеохондрозе препараты для нормализации кровообращения особенно важны. В ходе восстановительной терапии применяются:
- пентоксифиллин, или трентал (сосудорасширяющее);
- ксантинола никотинат (улучшает кровоток, снижает отек нервных корешков);
- эуфиллин (устраняет недостаточность кровообращения);
- мексидол (стабилизатор давления и обменных процессов);
- вазонит-ретард, октолипен (стимуляторы микроциркуляции);
- актовегин (стимулятор регенерации тканей);
- кавинтон (способствует насыщению тканей кислородом, расширяет сосуды);
- берлитион (антиоксидант).
Сосудистые препараты при остеохондрозе улучшают периферическое кровообращение и клеточный обмен, купируют боль.
Спазмолитики и миорелаксанты
Чтобы устранить спазм и напряжение, используются спазмолитики и мышечные релаксанты. Они нормализуют кровообращение, приглушают боль, восстанавливают подвижность. Больным назначают:
- сирдалуд (тизанадин);
- мидокалм (толперизол);
- баклофен;
- циклобензаприн;
- новокаин, лидокаин, тримекаин.
Чтобы усилить эффект препаратов для расслабления мышц при остеохондрозе, их могут назначить совместно с клоназепамом или диазепамом (рецептурные препараты).
Данные препараты могут вызывать привыкание, поэтому применяются с осторожностью.
Седативные средства
Симптомы остеохондроза и лечение препаратами часто провоцируют у больных хронический стресс, эмоциональное напряжение, депрессию и другие нарушения психоэмоционального спектра
Для общего успокоения и борьбы с бессонницей можно использовать растительные препараты – например, настойку валерианы, пустырника, пиона.
При более серьезных нарушениях рекомендованы антидепрессанты – гидазепам, симбалта, эглонил, донормил.
Витаминно-минеральные комплексы
Поскольку остеохондроз считается заболеванием всего организма, большое значение имеет комплексная витаминно-минеральная терапия (компливит, дуовит, доппельгерц, мульти-табс). Существенно улучшить состояние помогают витамины А, группы В, С, D, Е, препараты кальция и фосфора.
Витамин А (ретинола ацетат) природный антиоксидант, который стимулирует выработку коллагена и снижает разрушение хондроцитов, способствует обновлению суставных тканей.
Витамины группы В (цианокобаламин, мильгамма, нейромультивит, нейробион, нейрорубин, нейроплекс, келтикан-комплекс, пиридоксин, тиамин) снижают боль, воспаление и онемение рук, улучшают чувствительность нервных волокон.
Витамин D (кальциферол, аквадетрим, вигантол) отвечает за усвоение кальция и помогает восстановить утраченную вследствие остеохондроза костную ткань.
Витамин Е (токоферол) необходим для нормализации кровообращения, защиты от свободных радикалов и регенерации хряща.
Лечение болевого синдрома при остеохондрозе
Остеохондроз позвоночника – это заболевание, при котором развивается хронический дистрофический процесс межпозвонковых дисков с их грыжевидным выпячиванием в сторону позвоночного канала. В прилежащей ткани происходят реактивные изменения, а в дугоотростчатых суставах развивается артроз. Для диагностики заболевания врачи Юсуповской больницы проводят комплексное обследование пациентов. Клиника неврологии оснащена новейшими аппаратами ведущих фирм Европы, США и Японии.

Болевой синдром во время обострения клинических проявлений остеохондроза позвоночника, может проявляться на любом его уровне: в шейном, грудном, поясничном и копчиковом отделе позвоночника. Как быстро снять болевой синдром при остеохондрозе? Врачи Юсуповской больницы индивидуально подходят к лечению каждого пациента. Они назначают те обезболивающие препараты, которые наиболее эффективны и безопасны. Для снятия боли применяют также немедикаментозные методы лечения (физиотерапевтические процедуры, мануальную терапию, лечебную физкультуру).
Причины и механизм развития болевого синдрома при остеохондрозе
С годами у людей теряются эластичные свойства межпозвоночных дисков, которые обеспечивают значительное смягчение ударов при сотрясениях и толчках, возникающих при беге, ходьбе, прыжках. Это происходит по причине возрастных изменений сосудов, нарушения кровоснабжения диска. В результате недостаточного поступления в межпозвоночный диск кислорода и питательных веществ он обезвоживается, ядро становится утолщённым и менее упругим.
Усиливается нагрузка на фиброзное кольцо. Оно растягивается и выпячивается за пределы тел позвонков. Эти процессы начинаются в двадцатилетнем возрасте, и со временем патологические изменения усугубляются. В фиброзном кольце возникают трещины, отслоения, радиальные разрывы. Ткань межпозвоночного диска, подвергшегося дегенеративным изменениям, выпячивается в сторону позвоночного канала и раздражает богатую болевыми рецепторами заднюю продольную связку. Периодически возникает локальная боль и рефлекторное напряжение околопозвоночных мышц.
Вследствие истончения и прободения задней продольной связки образуется грыжевое выпячивание. Оно раздражает ближайший спинномозговой корешок. В очаге воспаления развивается аутоиммунный процесс, что проявляется периодически обостряющимся болевым корешковым синдромом.
Во время очередного обострения происходит сдавление корешковой артерии. Это приводит к ишемии и остро возникающему расстройству функций соответствующего спинномозгового нерва. При вовлечении в патологический процесс корешково-спинномозговых артерий развивается хроническая или острая недостаточность кровоснабжения спинного мозга. При наличии шейного остеохондроза может нарушиться кровоснабжение головного мозга в вертебрально-базилярном бассейне.
Клинические признаки остеохондроза
Клинические проявления остеохондроза развиваются при дополнительной нагрузке на позвоночный сегмент. Болевой синдром может развиться после сгибания и последующего резкого разгибания поясничного отдела позвоночника, особенно сочетающегося с поднятием тяжести, или из-за резкого движения головой. На начальных стадиях заболевания болевой синдром возникает вследствие выпячивания межпозвоночного диска в сторону позвоночного канала и раздражения задней продольной связки, богатой болевыми рецепторами. Его особенность зависит от места расположения патологического процесса.
Если боль возникает на уровне поясницы, то она обозначается термином люмбаго или люмбалгия. Болевой синдром на шейном уровне называется цервикаго или цервикалгия, а на грудном уровне – торакалгия. Вследствие рефлекторной мышечной реакции возникает выраженное напряжение околопозвоночных мышц. Это является причиной усиления болевого синдрома и уплощения, сглаживания шейного или поясничного физиологического лордоза, а также ограничения подвижности позвоночника.
Цервикаго характеризуется острой болью в шее, провоцируемой движениями головы, напряжением шейных мышц. Цервикалгия проявляется выраженной болью и парестезией (чувством покалывания или ползания мурашек) в шейном отделе позвоночника в связи с раздражением рецепторов менингеальных ветвей спинномозговых нервов. При осмотре пациента невролог определяет выраженное напряжение шейных мышц, фиксацию головы, болезненность остистых отростков шейных позвонков и паравертебральных точек.
Люмбаго или люмбалгия отличаются друг от друга степенью выраженности и длительностью патологических проявлений. У пациентов из-за болей развивается уплощение поясничного лордоза и выраженное ограничение движений в поясничном отделе позвоночника. Со временем болевой синдром при остеохондрозе поясничного отдела позвоночника угасает и наступает ремиссия. Обострение заболевания наступает по причине дополнительного смещения межпозвоночного диска. Во время очередного эпизода происходит прободение задней продольной связки, что приводит к развитию второй стадии неврологических осложнений.
Во второй стадии остеохондроза в результате прободения задней продольной связки пролабирующая ткань межпозвоночного диска проникает в эпидуральное пространство, расположенное над твёрдой мозговой оболочкой. Она раздражает спинальные корешки и спинномозговой нерв, вызывая клинику корешкового синдрома. Оказавшаяся в эпидуральном пространстве хрящевая ткань выполняет функции антигена. В эпидуральном пространстве возникает очаг асептического аутоиммунного воспаления. В патологический процесс вовлекаются и нервные корешки. Часто у пациентов болевой синдром сохраняется длительное время.
В третьей, сосудисто-корешковой стадии неврологических нарушений при остеохондрозе позвоночника вследствие ишемии корешков или спинномозгового нерва и сдавления соответствующей корешковой артерии развиваются двигательные расстройства и нарушение чувствительности. Пациент во время ходьбы высоко поднимает ногу, выбрасывает её вперед и при этом хлопает носком о пол.
Четвёртая стадия неврологических проявлений характеризуется нарушением функции корешково-спинномозговых артерий. Если это происходит на шейном уровне, у пациента появляются признаки шейной дисциркуляторной миелопатии, напоминающие проявления шейно-верхнегрудной формы бокового амиотрофического склероза.
Функциональная недостаточность артерий нижне-грудного и поясничного отдела может обусловить развитие хронической сосудисто-мозговой недостаточности спинного мозга, которая проявляется перемежающейся хромотой. Пациенты предъявляют жалобы на слабость и онемение ног, возникающие в процессе ходьбы. Они исчезают после кратковременного отдыха. Наиболее тяжёлым проявлением четвёртой стадии неврологических нарушений при остеохондрозе позвоночника является острое нарушение спинномозгового кровообращения по типу спинального ишемического инсульта.
Диагностика остеохондроза
Диагностику остеохондроза в Юсуповской больнице проводит невролог-вертебролог. Он после первичного обследования назначает следующие дополнительные исследования:
- рентгенографию позвоночника в двух проекциях;
- магнитно – резонансную томографию позвоночника;
- миелографию.
Прицельное исследование пораженного межпозвонкового диска возможно при помощи дискографии. Электрофизиологические исследования (электронейрография, вызванные потенциалы, электромиография) применяют для определения степени и локализации поражения нервных путей.
После анализа результатов обследования врач составляет индивидуальную схему лечения. Наиболее тяжёлые случаи заболевания обсуждают на экспертном совете с участием кандидатов и докторов медицинских наук, а также смежных специалистов.
Лечение болевого синдрома
Неврологи Юсуповской больницы применяют инновационные методы лечения, позволяющие быстро купировать болевой синдром при остеохондрозе и предотвратить его переход в хроническую стадию. Пациенту в первые дни после приступа обеспечивают строгий постельный режим. Для фиксирования тела в нужном положении используют специальные ортопедические воротники или корсеты.
При острых и сильных приступах боли используют анальгетики центрального действия (трамадол), а также препараты, влияющие на центральные механизмы возникновения боли (бензодиазепины). Они способствуют релаксации мышц, оказывают анксиолитическое действие (уменьшают беспокойство и страх), улучшают психическое состояние пациента. Дополнительно назначают миорелаксанты (баклофен, мидокалм или тизанидин). В ряде случаев снимают болевой синдром при остеохондрозе противосудорожными препаратами, которые оказывают обезболивающее действие, связанное с влиянием на центральные механизмы образования боли. Наиболее часто с этой целью назначают карбамазепин.
Неврологи Юсуповской больницы купируют болевой синдром, выполняя паравертебральные блокады с местными анестетиками. Основным средством для лечения болей при остеохондрозе на сегодняшний день являются нестероидные противовоспалительные средства. Они оказывают угнетающее действие на синтез фермента, отвечающего за развитие реакции воспаления. Подавление его выработки приводит к стойкому уменьшению воспаления, снижению отёчностей тканей и затуханию болевого синдрома. Наиболее часто применяются следующие нестероидные противовоспалительные препараты:
- пирожникам;
- нимесулид;
- целекоксиб;
- диклофенак;
- ибупрофен.
В острых стадиях заболевания препараты вводят внутримышечно, а в дальнейшем переходят на пероральный приём таблеток.
Медикаментозная терапия болей при остеохондрозе в Юсуповской больнице дополняется методами немедикаментозного воздействия, к которым относятся физиотерапевтические процедуры, мануальная терапия и массаж, лечебная физкультура и психотерапия. Нейрохирурги в клиниках-партнёрах при сдавлении спинного мозга выполняют оперативные вмешательства. Операция заключается в удалении грыжи межпозвонкового диска и декомпрессии спинномозгового канала. Возможно проведение пункционной валоризации диска, микродискэктомии, лазерной реконструкции диска, стабилизации позвоночного сегмента, замены поражённого диска имплантатом.

При наличии болевого синдрома позвоните по телефону Юсуповской больницы. Неврологи клиники оперативно купируют боль и назначат комплексное лечение остеохондроза.
Обезболивающие при остеохондрозе в поясничном или шейном отделе позвоночника, виды препаратов
От остеохондроза шейного отдела позвоночника страдает большое количество людей. В статье сделан обзор современных препаратов и медикаментов, хондропротектеров, которые используются для лечения заболевания. Перед применением любого препарата рекомендуется проконсультироваться с врачом.
Виды остеохондроза
Остеохондроз — это частный случай остеоартроза/остеоартрита — болезни хрящей опорно-двигательного аппарата: позвоночника, тазобедренных суставов и коленных суставов. Среди всех форм остеохондроза 50 % приходятся на поясничный, 25 % — на шейный, и 12 % — так называемый распространённый.
В норме позвонки соединяются межпозвонковыми дисками, которые при сгибании позвоночника уплотняются на той стороне, куда направлен наклон. Неправильная осанка, подъём тяжестей, тем более неправильный, да и вообще вертикальное положение тела человека, не характерное для других животных, сделало нас особенно уязвимыми к остеохондрозу. Почти 50 % людей в возрасте от 25 до 55 лет страдают этим заболеванием, хотя чаще оно наблюдается у людей старше 35 лет.
– Остеохондроз шейного отдела позвоночника встречается у одного из четырёх больных. Он может развиваться вследствие малоподвижности шеи, её недостаточной поворотной активности. Это очень важный отдел позвоночника, так как через шею проходят питающие мозг сосуды, а обратно от него идут управляющие нервы ко всем органам.
– Остеохондроз поясничного отдела позвоночника — это самая распространённая форма болезни, которая встречается у половины больных Он развивается вследствие неправильного подъёма тяжестей и частых вибрационных воздействий, характерен для огородников и садоводов, строителей, водителей.
– Остеохондроз грудного отдела позвоночника распространён не так сильно, как шейный и поясничный, но всё же встречается довольно часто. Он развивается в основном у лиц, так называемых сидячих профессий: офисных работников, операторов, водителей, кассиров и других специалистов. Снизить риски его развития можно правильной осанкой, хотя без вспомогательной терапии не обойтись.
Если ничем не лечить это заболевание, – оно может дать осложнение в виде грыжи межпозвонковых дисков, которые истираются под чрезмерной нагрузкой столь сильно, что необратимо выпячиваются. Выпячивание межпозвоночных дисков вследствие нелеченого остеохондроза приводит к сдавливанию ими кровеносных сосудов и нервов (корешков спинного мозга), что в свою очередь вызывает боль.
Симптомы остеохондроза
Признаки и симптомы остеохондроза во многом зависят от его вида и в целом довольно вариабельны. Так, для шейной формы характерны жалобы на головные боли и боли за грудиной, боли в плече или по всей руке и, наконец, боль в шее. Для грудной формы характерны те самые боли в спине, знакомые каждому, но появляющиеся не как это бывает обычно — изредка, а гнетущие постоянно, почти не отступающие без обезболивающих и противовоспалительных лекарств или спазмолитиков. Наконец, для поясничной формы характерны боли в пояснице и в нижних конечностях, также возможно их онемение.
Остеохондроз развивается в несколько стадий:
- Хрящевая ткань только начинает разрушаться, симптомы легко игнорируются, поскольку они ничем не примечательны и не выделяются на фоне обычных привычных трудовых болей и болей на фоне усталости и стресса.
- Хрящевой диск в позвоночнике начинает уменьшаться по высоте и покрываться мелкими неглубокими трещинами. Боль усиливается, нарастает слабость и усталость.
- Появляются межпозвонковые грыжи, которые сдавливают сосуды и нервы. Может появляться преходящее онемение конечности, а в случае шейной формы — головокружение.
- Лишённая хрящевой защиты костная ткань разрастается, защемляет нервные окончания. Боль и онемение нарастают, возникает выраженная скованность движений.
Существуют соответствующие синдромы:
– Цервикалгический синдром характеризуется постоянными тупыми и приступообразными острыми болями утром после сна с ограничением подвижности шеи.
– Синдром передней лестничной мышцы так же по утрам вызывает онемение предплечья и пальцев кисти, а также боли в шее и вдоль руки.
– Синдром малой грудной мышцы похож на синдром передней лестничной мышцы, но онемения и боли возникают в груди и лопатке.
– Синдром позвоночной артерии — это результат запущенного остеохондроза с нарушениями чувствительности и подвижности всех мышц.
В целом определить остеохондроз самостоятельно довольно проблематично, но любые боли, ощутимо связанные со спиной или шеей. Возраст от 35 лет значительно увеличивает риск развития этой болезни, поэтому людям в этом возрасте и старше следует особенно следить за своим здоровьем.
Медикаменты для лечения заболевания
Медикаментозная терапия остеохондроза необходима как в период обострения заболевания, так и для профилактики обострений и уменьшения числа рецидивов. В период обострения рекомендованы обезболивающиее, противовоспалительныее средства, а также средства, улучшающиее трофику хрящевой ткани позвоночника, – хондропротекторы, которые следует также использовать с профилактической целью.

Кроме лекарственных средств для лечения и профилактики остеохондроза показаны также лечебная физкультура и кинезиотерапия, физиотерапия, массаж и мануальная терапия, тракция позвоночника, а в случае возникновения осложнений — хирургическое лечение.
Обезболивающие лекарства
Временно может помочь симптоматическая обезболивающая противовоспалительная терапия. Используются нестероидные противовоспалительные средства в виде таблетированных и местных лекарственных форм — мазей, гелей. Следует обратить внимание, что это именно симптоматические средства, то есть они, только устраняют симптомы, но не воздействуют на причину и механизмы развития заболевания.
Медикаменты с успокаивающим действием
Поскольку болевой синдром при остеохондрозе существенно снижает качество жизни, что может вызывать раздражительность, нарушение сна и пр. В этом случае целесообразно обратиться к успокаивающим средствам растительного происхождения: валериана, пустырник и др.
Хондропротекторы
На механизмы развития остеохондроза воздействуют хондропротекторы — препараты, которые защищают суставы от разрушения за счёт особенностей действующих веществ. Активные компоненты этих препаратов соответствуют составу натурального хряща: это коллаген, хондроитин сульфат, глюкозамин.
Коллаген — это основной компонент соединительной ткани, из которой образованы хрящи. Обычно нарушения в функции хрящевой ткани вызваны не дефицитом коллагена, поэтому он обычно не используется в качестве хондропротектора.
Глюкозамин — это один из элементов, необходимых для синтеза хондроитин сульфата. Он увеличивает проницаемость суставной капсулы и оказывает противовоспалительное действие.
Хондроитин сульфат — наиболее активное хондропротекторное вещество. Он кроме эффектов глюкозамина также замедляет выведение кальция, в том числе из костей, улучшает восстановление костно-хрящевой ткани и улучшает фосфорно-кальциевый обмен в ней. Также он увеличивает подвижность суставов, способствуя образованию гиалуроновой кислоты.
Так, лекарственный препарат на основе биоактивного концентрата из 4 видов мелких морских рыб Алфлутоп содержит хондроитин сульфат, глюкуроновую кислоту (из нее образуется гиалуроновая кислота) кератан-сульфат, дерматан сульфат, 14 аминокислот (7 из которых являются незаменимыми в организме человека), макро- и микроэлементы: натрий и калий, кальций и магний, железо, медь и цинк. Такой состав Алфлутопа не только соответствует матриксу суставного хряща человека, но и способствует его восстановлению и защите при остеохондрозе. Алфлутоп оказывает обезболивающее и противовоспалительное действие и имеет самый короткий курс терапии среди хондропротекторов.
Витамины
Наконец, для компенсации нейромышечной дистрофии, вызванной остеохондрозом, рекомендуется триада витаминов: B1, B6 и B12:
– Витамин B1, или тиамин, играет роль во всех обменных процессах, а также незаменим в проведении нервных импульсов.
– Витамин B6, или пиридоксин, также участвует во всех обменах веществ и незаменим в функционировании центральной и периферической нервных систем, которые могут страдать от ущемления сосудов и нервов.
– Витамин B12, или цианокобаламин, также участвует в функционировании нервной системы, а также предотвращает развитие анемий.
Витамины в составе комплексной терапии совместно с обезболивающими средствами и хондропротекторами могут значительно снизить выраженность симптомов заболевания и способствовать замедлению его развития.
Профилактика остеохондроза
Для предотвращения развития болезни следует, во-первых, выполнять соответствующие упражнения лечебной физкультуры, а во-вторых, соблюдать ортопедический режим. Лечебную физкультуру может порекомендовать только врач в соответствии с особенностями вашего организма. Более того, врач лечебной физкультуры должен пронаблюдать за тем, правильно ли вы выполняете упражнения, поскольку при систематическом неправильном его исполнении вы также рискуете ускорить развитие остеохондроза. В качестве медикаментозной профилактики используются хондропротекторы.

Что касается ортопедического режима, то для профилактики остеохондроза следует правильно сидеть, правильно лежать и правильно поднимать, и перемещать тяжести. Так, сидеть нужно на жёсткой мебели, нельзя подгибать ноги, наклонять голову, нужно плотно прилегать спиной к спинке стула, а также каждые 15–30 минут делать перерывы в сидении. Стоять нужно постоянно меняя позу, по возможности непрерывно двигаясь. Мыть посуду и гладить бельё следует, ставя то одну, то другую ногу на какую-то подставку, например, на невысокий табурет, твёрдую коробку из-под обуви. Лежать нужно, как и сидеть, на твёрдой поверхности. Перенося тяжести, следует распределять вес равномерно по всему телу, не нести одной рукой, не делать резких движений. Поднимая и опуская тяжесть, следует не наклоняться, а приседать вместе с нею.
Самое главное: при возникновении любой боли в спине следует обратиться к врачу. Лечение нельзя откладывать и тем более нельзя заниматься самолечением, поскольку только врач может определить точную причину болезни и поставить диагноз, в соответствии с которым назначить терапию.
– Вернуться в раздел “травматология”
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Обезболивающие при остеохондрозе в поясничном или шейном отделе позвоночника, виды препаратов

Шейным остеохондрозом именуется дистрофическое разрушение межпозвонковых дисков шейного отдела позвоночника, проявляющееся головной болью, дискомфортными ощущениями в области шеи, а также оказывающая негативное влияние на сердечно-сосудистую систему. К примеру, скачет артериальное давление, кружится голова, происходят приступы нехватки воздуха и прочее.
Чаще всего обнаруживается патология шейного отдела у людей:
- преклонного возраста;
- ведущих малоактивный образ жизни;
- имеющих избыточный вес.
Виды лекарств для лечения шейного остеохондроза
При шейном остеохондрозе лечение медикаментозное преследует несколько целей:
- избавление от боли или её приглушение;
- купирование воспаления;
- замедление разрушения хрящевой ткани;
- возобновление мобильности сустава.
Но как лечить шейный остеохондроз? Врачом назначается комплексное медикаментозное лечение остеохондроза, состоящее из нескольких препаратов, опираясь на полный анамнез.
Обезболивающие медикаменты
При средней степени болевых ощущений назначаются обезболивающие препараты в таблетках, например, Парацетамол или Анальгин. В случае невыносимого дискомфорта подбираются опиоидные средства. Самое эффективное лекарство от остеохондроза из данной группы − это препарат Трамадол. Недостатком второй группы считается механизм быстрого привыкания, поэтому применения их в случае шейного остеохондроза более 3 раз потенциально опасно.
Ни один из обезболивающих препаратов не влияет на причину шейного остеохондроза, они лишь снимают боль для эффективного проведения терапевтического лечения.
Нестероидные противовоспалительные препараты
Противовоспалительные лекарства от остеохондроза с нестероидной природой не имеют отношения к гормонам человека и оказывают минимальное побочное воздействие. Препараты от остеохондроза данной группы призваны избавить от дискомфорта, отеков и прочих проявлений патологии. Форма выпуска нестероидных противовоспалительных препаратов обширна, но каждая служит для определенного этапа:
- растворы (к примеру, Вольтарен, препарат Кеторол) вводят для обезболивания;
- таблетки (Ортофен, Ибупрофен) применяют для длительной терапии;
- гели, мази (Фастум, Вольтарен) призваны избавить от остаточного воспаления.
Антибиотики при остеохондрозе шейного отдела не применяются, они не способны снять воспаление в костной ткани.
Сосудорасширяющие медикаменты
Шейный остеохондроз является первопричиной локальных сосудистых спазмов, ведущих к плохому кровоснабжению головного мозга, следовательно, недостатку кислорода и повышению артериального давления. Сосудорасширяющим медикаментам (препараты Трентал, Мексидол) в терапии шейного остеохондроза отводится роль стабилизаторов давления, обменных процессов и циркуляции кровотока на участке возникновения патологического процесса.
Хондропротекторы
Эффективным средством от шейного остеохондроза является группа хондропротекторов. Курс лечения такими лекарственными средствами занимает длительный период времени, среди основных эффектов применения выделяют торможение воспалительных и дегенеративных процессов в костной ткани. Обычно выбираются хондропротекторы в форме таблеток или инъекций (например, Терафлекс, Артра и прочее).
Витамины
Поскольку по причине прогрессирования шейного остеохондроза нарушается кровоснабжение, питательные вещества ограничено поступают к тканям. Для того чтобы восполнить их дефицит, а также для комплексной терапии заболевания врачами прописываются витаминные препараты для лечения остеохондроза (поливитамин Мильгамма, Дуовит, препарат Доппельгерц и другие). Иногда персонально назначается кальций. Кроме того, витаминные комплексы помогают справиться организму в период восстановления, укрепляя иммунитет и оказывая общий оздоровительный эффект.
Витамины группы B
В качестве профилактики повреждений нейронных структур мозга и восстановления клеточных структур при шейном остеохондрозе применение находят витамины группы В. Доказано, что они способствуют предохранению нервных корешков от деструктивных воздействий, восстанавливая нервную восприимчивость, снижая онемение рук – симптомы шейного остеохондроза. Наиболее распространенными из них считаются Тиамин (В1), Цианокобаламин (В12) , препарат Пиридоксин (В6).
Витамин D
Особую роль при лечении шейного остеохондроза играет витамин D – наличие этого витамина в организме способствует полноценному усвоению кальция, необходимого для реконструкции нарушенных костных структур позвоночника. Широко применим препарат Кальциферол.
Витамины A и E
Для стимуляции метаболизма и полноценного восстановления повреждений в шейном отделе позвоночника при остеохондрозе незаменим витамин А или Ретинол (препарат носит название «Ретинола ацетат»). Он стимулирует продуцирование организмом коллагена, замедляющего старение всех структур, укрепляющего межпозвонковые диски и участвующего в обновлении практически всех тканей организма.
Такой элемент, как токоферол или витамин Е применяется в целях регуляции кровообращения и регенерации хрящевых структур. Способствует сопротивляемости организма токсинам.
Миорелаксанты
Со спазмами мышц при шейном остеохондрозе помогают справляться миорелаксанты. Дополнительные эффекты, которые свойственны данной группе средств – это седативный и обезболивающий. Распространены такие препараты, как Тизанидин, Баклофен. Стоит отметить, что применяются они кратким курсом, потому что вызывают привыкание.
Паравертебральная блокада
В некоторых случаях требуется немедленно снять боль и нормализовать обострение шейного остеохондроза, например, в случаях диагностики или проведения оперативного вмешательства. Блокада представляет собой инъекцию специального раствора в нерв, выполненную подготовленным медицинским работником. Паравертебральный тип блокады отличается введением иглы в непосредственной близости к позвоночнику. Применяется обычно Новокаин, действие которого начинается мгновенно и сохраняется до 3-4 недель.
Гормональные препараты
В ситуациях, когда болевой синдром не удалось купировать негормональными препаратами, используют лекарства при остеохондрозе на основе глюкокортикоидных гормонов (препарат Преднизолог, Дипроспан и прочие). Минусом таких средств является привыкание и большое количество побочных эффектов, их применение должно быть обосновано.
Виды мазей против остеохондроза
Некоторым пациентам недоступно традиционное лечение, лекарства при остеохондрозе шейного отдела позвоночника выбираются исходя из проявлений сопутствующих заболевания ЖКТ, при которых установлено, что пить при остеохондрозе таблетки нельзя, а также сердца или эндокринной системы. Обосновано применение местных средств – мазей, гелей, пластырей. По своему эффекту мази можно разделить на следующие группы:
- снимающие воспаление с эффектом обезболивания (Нацз, Вольтарен, Фастум гель);
- разогревающие, что помогает стимулировать кровоток (Финалгон, Никофлекс);
- мази-хондопротекторы (препарат Хондроксид);
- комплексные с несколькими эффектами (Долобене);
- гомеопатические с составом преимущественно из экстрактов и выжимок различных растений (Бишофит, Траумель С).
Пластыри
Средство с минимальным побочным действием и эффективно помогающее при обострении патологии шейного отдела. Пластыри способствуют снятию воспаления. Среди всех можно выделить препарат Версатис и Вольтарен.
Препараты для лечения остеохондроза
Остеохондроз как системная патология оказывает воздействие на все внутренние органы и процессы жизнедеятельности организма, поэтому в большинстве случаев невозможно обойтись без лекарств. Обычно препараты назначают во время обострения заболевания для получения результатов:
- уменьшение или снятие болевого синдрома;
- устранение воспалений и отёков;
- нормализации микроциркуляции крови;
- ускорение метаболических процессов;
- регенерация повреждённых хрящей;
- восстановление подвижности позвоночника;
- купирование неврологических расстройств.
Существует несколько групп лекарств, которые можно принимать при остеохондрозе в форме таблеток, сиропов, капсул, свечей, мазей и гелей, инъекций. Перед приёмом необходимо проконсультироваться с лечащим врачом — некоторые средства имеют серьёзные противопоказания.

Противовоспалительные средства при остеохондрозе
Ноотропные противовоспалительные препараты для лечения остеохондроза назначают при возникновении регулярных болей разного характера и силы, воспалений, отёков, повышения температуры тела. НПВП обладают такими свойствами:
- частично или полностью снимают болевой синдром от слабого до нестерпимого;
- успокаивают рецепторы центральной и периферической нервных систем;
- снижают отёчность и уменьшают объёмы воспалений в организме;
- блокируют передачу болезненных импульсов в спинной мозг;
- угнетают деятельность аутоиммунных клеток, которые атакуют организм;
- тормозят формирование гормонов, способствующих развитию боли и воспалений.
Ноотропы в курсе лечения остеохондроза часто назначают в комплексе с обезболивающими средствами или в качестве жаропонижающих. Кроме того, ноотропы применяют для улучшения мозгового кровообращения и стабилизации умственной деятельности.
Разновидности
НПВП различают по основному действующему компоненту:
- Диклофенак. Имеет длительное время действия. Снимает боль, воспаления, спазмы, усиливает эффект других препаратов в комплексном лечении.
- Нимесулид. Помогает при заболеваниях суставов, костей, мышц и связок. Устраняет боль, отёки, воспаления.
- Кеторолак. Обладает сильным действием, поэтому чаще применяют для быстрого лечения острой боли.
- Ибупрофен. По свойствам напоминает диклофенак, но работает более мягко и щадяще на раздражённые нервные волокна. Помогает уменьшить жар.
- Индометацин. Особенность вещества — воздействие на конкретную область, а не на весь организм. Снижает боль и воспаления.
- Кетопрофен. Считается самым быстрым и биодоступным веществом, практически не имеет противопоказаний.
- Бутадион. Эффективно борется с жаром и лихорадкой, болевым синдромом и воспалительными процессами, но сильно раздражает слизистую оболочку желудка.
Формы выпуска и правила приёма
Ноотропные противовоспалительные препараты для лечения остеохондроза должен назначать только лечащий врач — ревматолог, остеопат, ортопед, невролог или терапевт. В зависимости от состояния пациента, подбирают форму лекарства:
- Уколы имеют самую высокую биодоступность — 100%. Это значит, что лекарства сразу попадают в кровь и начинают действовать на организм. Обычно инъекции назначают в период обострения болезни или на тяжёлых стадиях.
- Таблетки и сиропы имеют 60-80% биодоступности, поэтому их выписывают пациентам с ранней стадией или в состоянии ремиссии.
- Мази и гели работают быстро и местно — достаточно нанести крем на поражённый участок. В составе чаще всего находятся диклофенак или индометацин.
- Свечи. Из-за некоторых противопоказаний больным нельзя принимать таблетки или делать уколы. Ректальные свечи не взаимодействуют с желудком.
Чтобы лекарства помогали вылечить остеохондроз, следуйте простым правилам приёма:
- Принимайте так, как указано в рецепте врача — частоту и дозу нельзя менять самостоятельно.
- Рекомендуется пить таблетки или капсулы через 1-1,5 часа после еды, чтобы не навредить желудку.
- Имейте при себе запас лекарства, запивайте большим количеством воды и не давайте другим людям — назначить препарат может только врач.
Статью проверил
Дата публикации: 19 Марта 2021 года
Дата проверки: 19 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Обезболивающие препараты
При остеохондрозе позвоночника боль становится постоянным спутником больного. И если незначительные болезненные ощущения можно снять привычными анальгетиками из домашней аптечки, острую и сильную боль понадобится курировать более мощными лекарствами. При этом не всегда помогают таблетки — в зависимости от тяжести боли, врач может выписать курс уколов или мазей.
Классификация обезболивающих лекарств при остеохондрозе зависит от главного действующего компонента:
- Ненаркотические. Группа анальгетиков для простого устранения боли или комплексного воздействия — дополнительно снимают жар, воспаления, отёки, спазмы.
- Наркотические. Применяют строго по рецепту врача, могут вызвать привыкание. Помогают при сильной и непереносимой боли в позвоночнике.
Ненаркотические обезболивающие
Различают по активным веществам:
- Метамизол натрия. Содержится в анальгине. Разрушает действие гормонов, которые провоцируют болевой синдром. Оказывают противовоспалительный эффект.
- Ацетилсалициловая кислота. Входит в состав аспиринов. Позволяет унять жар и лихорадка, болезненность, тормозит воспалительные процессы.
- Парацетамол. Кроме анальгезирующего эффекта, помогает избавиться от мигрени, ломоты в костях и суставах, снизить высокую температуру тела.
- Трометамол декскетопрофена. Предназначен для кратковременного лечения. Блокирует деятельность болезнетворных гормонов.
- Мелоксикам. Чаще используют в качестве внутримышечных инъекций. Избавляет от спазмов, сосудистых судорог, болевых ощущений.
Наркотические обезболивающие
Такие лекарства применяют только в стационаре, обычно в послеоперационный период или при непереносимых болях на поздних стадиях остеохондроза.
Другие медицинские препараты
Вылечить остеохондроз только анальгетиками и НПВП сложно, врачи обычно назначают дополнительные лекарства для комплексного воздействия таблеток, мазей и уколов на организм.
Хондропротекторы
При дистрофических и дегенеративных процессах в опорно-двигательном аппарате происходит частичное или полное разрушение хрящевой ткани. Хондропротекторы — это группа лекарств на основе хондроитина или глюкозамина, которые благоприятно воздействуют на хрящи. Регулярный приём хондропротекторов не только купирует болевой синдром и воспаления, но также:
- ускоряет регенерацию повреждённых тканей;
- питает хрящи, кости, суставы;
- улучшают выработку синовиальной жидкости;
- обеспечивают достаточную смазку суставов;
- устраняет хруст и тугоподвижность;
- возвращает подвижность позвоночника.
Для получения максимального эффекта необходимо пройти полный курс лечения, который может длиться 3-6 месяцев. Принимать препараты необходимо ежедневно, суточная доза — 1000-1500 мг.
Миорелаксанты
Остеохондроз позвоночника вызывает различные нарушения работы мышц — спазмы и судороги, боль, снижение чувствительности и другие неврологические расстройства. Чтобы снять мышечные патологии, необходимо принимать миорелаксанты — лекарства против миофасциального болевого синдрома и отёчности мышц. Какой эффект дают миорелаксанты:
- снимают мышечное перенапряжение, ослабляют гипертонус;
- устраняет боль, отёки и воспаления;
- расширяют кровеносные сосуды для восстановления микроциркуляции крови;
- ослабляют симптомы хронических патологий.
Миорелаксанты бывают центрального и периферического действия — первые помогают при неврологических нарушениях, вторые чаще применяют после травм и операций.
Противопоказания к медикаментам
Противопоказания к приёму лекарств могут быть общими и индивидуальными. К общим относятся:
- хронические и острые инфекции;
- стадии обострения болезней;
- сердечная недостаточность;
- почечная недостаточность;
- беременность и кормление грудью;
- ранний детский возраст;
- сосудистые заболевания;
- патологии почек, печени, желудка;
- болезни пищеварительной системы;
- онкология;
- язвы, открытые раны;
- внутренние кровоизлияния;
- психические отклонения.
Индивидуальные противопоказания определяет врач после диагностики. Это может быть непереносимость активного вещества, аллергические реакции, другие особенности организма.
Что делать при побочных эффектах
Как любое лекарственное средство, препараты при остеохондрозе могут вызвать различные побочные эффекты:
- аллергические реакции, кожные высыпания, зуд;
- головокружения, тошноту, рвоту;
- повышенное газообразование, запор, понос;
- снижение либидо;
- нервозность и раздражительность.
Если вы обнаружили какие-то нарушения или изменения в организме после употребления лекарства, следует сразу вызвать рвоту, чтобы очистить желудок, и вызвать скорую помощь. Не следует самостоятельно назначать себе другие препараты — последствием может стать остановка дыхания и сердца.
- «Остеохондроз: современное состояние вопроса», ОЕ Ратбиль. РМЖ 18 (26), 1615-1618, 2010.
- «Хондропротекторы в лечении болевого синдрома», СВ Прокопенко, ЕГ Шанина, ММ Петрова. РМЖ 22 (22), 1619-1620, 2014.
- «Нестероидные противовоспалительные препараты при острой боли: консенсус эффективности и безопасности», ИГ Пахомова, АН Кучмин, ЕЮ Павлова. Регулярные выпуски «РМЖ» №21 от 24.10.2017 стр. 1537-1542.
Статью проверил

Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ


