Отек легких как причина смерти. Симптомы, причины, лечение, последствия
Патологическое состояние, при котором в просвете альвеол и легочной ткани накапливается жидкость, называется отеком легких. Не вовремя оказанная медицинская помощь в части реанимационных манипуляций или поздняя диагностика является причиной смерти от отека легких каждого второго больного.
Предрасполагающие факторы отека легких
Провоцирующим фактором может быть эмоциональный, физический стресс, а также переохлаждение. Вследствие увеличения нагрузки на левый желудочек сердце не справляется и в легких образуются застойные явления. Избыток капиллярной крови приводит к выходу жидкости в альвеолы и легочную ткань. В результате этого в легких нарушается газообмен, кислорода в крови становится недостаточно, миокард ослабляется. Расширяются периферические сосуды, увеличивается приток венозной крови к сердечной мышце, и легкие наполняются большим объемом крови. В таком состоянии больному срочно необходима неотложная помощь, так как без лечения наступает смерть.
Если причиной отека является инфаркт, то летальный исход наступает буквально за несколько минут. В случае если причина кроется в почечной недостаточности в хронической стадии, то больной испытывает мучения несколько суток, при этом патология прогрессирует и человек погибает. Констатируют причину смерти – отек легких.
Атеросклеротический кардиосклероз – это хроническая стадия ишемической болезни сердца. Возникает данная патология вследствие недостаточного кровоснабжения миокарда, приводящего к длительной гипоксии клеток. При прогрессировании заболевания симптомы сердечной недостаточности нарастают и приводят к смерти больного. Причина смерти – отек мозга и легких.

Предрасполагающим фактором развития отека головного мозга является нарушение мозгового кровообращения. Отек легких, развивающийся от неконтролируемого приема наркотических средств приводит к гипоксии головного мозга.
Особенности отека легких у детей
В отличие от взрослых развитие отека легких у детей не зависит от времени суток. Основной причиной отека легких является аллергическая реакция или вдыхание различных токсических веществ. Ребенок очень сильно пугается, так как ему становится трудно дышать из-за нехватки воздуха. Появляется одышка – это один из самых первых признаков. Выделяется пенистая мокрота розового цвета, образуются хрипы, одышка, кожные покровы приобретают синеватый оттенок. Патология встречается у детского населения всех возрастных групп и даже у новорожденных.
Виды отека легких
Кардиогенный отек вызван нарушением кровообращения. Сердечная астма – первый признак, проявляющийся в учащении дыхания, одышкой в состоянии покоя, удушьем и возникновением чувства нехватки воздуха. Приступы возникают в ночное время. Больной моментально просыпается и старается выбрать положение, в котором легче дышать. Обычно пациент садится и руками опирается на край кровати. Такая поза называется ортопноэ и характерна она для каждого пациента при вышеописанных симптомах. Кожные покровы бледнеют, губы синеют – так проявляется гипоксия.
При нарастании клиники отека легких дыхание становится шумным, иногда выделяется большое количество пенистой мокроты, окрашенной в розоватый цвет. В альвеолы начинает проникать кровь. Симптомы уходят при своевременном лечении в среднем через три дня. Смертельный исход от этого вида отека встречается наиболее часто.
Некардиогенный имеет несколько форм. Причиной отека может стать повреждение альвеолокапиллярной мембраны токсинами, химическими средствами, аллергенами. Лечение более длительное, в среднем около четырнадцати дней. По частоте возникновения кардиогенный отек встречается довольно часто. Самая распространенная причина смерти от отека легких при болезни сердца – это инфаркт.
Формы некардиогенного отека легких
- Токсический. При попадании газообразных веществ или паров токсической природы в дыхательные пути развивается этот вид отека. Клиническая картина: одышка, кашель. В результате воздействия раздражителей на слизистые оболочки дыхательных путей образуется слезотечение. Течение токсического отека легких сложное, иногда уже на первых минутах после вдыхания токсических веществ может произойти остановка сердца или дыхания, вследствие угнетения функций продолговатого мозга.
- Раковый. Образуется при опухоли легкого злокачественного характера. При этой патологии нарушается функция лимфатических узлов, что впоследствии приводит к накоплению жидкости в альвеолах.
- Аллергический. Отек возникающий при чувствительности к определенным видам аллергенов, например, к укусу осы или пчелы. При несвоевременном устранении раздражителя существует опасность развития анафилактического шока, а иногда и смертельного исхода.
- Аспирационный. При этом отеке содержимое желудка попадает в бронхи. Дыхательные пути забиваются, и происходит отек.
- Шоковый. Такой вид отека легких является следствием сильного потрясения. Насосная функция левого желудочка при возникновении шока снижается, как следствие образуются застойные явления в малом кругу кровообращения. В результате внутрисосудистое гидростатическое давление повышается и жидкость из сосудов проникает в ткани легких.
- Высотный. Довольно редкий вид отека легких, возникновение которого возможно при подъеме на горную возвышенность выше четырех километров. На такой высоте нарастает кислородное голодание вследствие повышения давления в сосудах и увеличения проницаемости капилляров, что в конечном итоге неизбежно ведет к отеку.
- Нейрогенный. Достаточно редкий вид отека. При этом патологическом состоянии иннервация сосудов дыхательной системы нарушается и образуется спазм вен. Такие изменения ведут к увеличению внутри капилляров гидростатического давления крови. Жидкая часть крови попадает в межклеточное пространство легких и далее, в альвеолы, образуя отек.
- Травматический. Возникает чаще всего при пневмотораксе, т. е. при состояниях, когда нарушается целостность плевры. Капилляры, располагающиеся около альвеол, при пневмотораксе повреждаются. Таким образом, жидкая часть крови и эритроциты проникают в альвеолы, вызывая отек легких.
Классификация заболевания
В зависимости от причины можно выделить следующие виды отека легких у больного:
- Мембранозный. Происходит в результате токсического воздействия на капиллярные и альвеолярные стенки, которые впоследствии разрушаются.
- Гидростатический. Образуется при увеличении внутрисосудистого гидростатического давления. Причиной служит сердечно-сосудистая недостаточность.
Формы осложнений отека легких:
- Интерстициальная. Прекрасно лечится. Однако несвоевременная медицинская помощь провоцирует ее переход в альвеолярную стадию.
- Альвеолярная. Самая опасная. Последствия ее – смерть пациента.
Классификация по степени тяжести симптомов:
- Первая или предотечная. Для нее характерно расстройство ритма и частоты дыхания, наличие небольшой одышки.
- Вторая. Одышка усиливается, появляются хрипы.
- Третья. Симптомы нарастают: хрипы и одышка слышны на расстоянии от больного.
- Четвертая. Присутствуют все характерные черты отека легких.
Интерстициальный отек легких: симптомы
Признаки заболевания проявляются в основном в ночное время. Эмоциональное или физическое перенапряжение может спровоцировать развитие симптома отека легких. Начальный признак – это покашливание. К сожалению, на него не обращают внимания. В утренние часы симптоматика нарастает. Кожные покровы бледнеют, одышка проявляется даже в покое. Человек не может вдохнуть полной грудью, наступает кислородное голодание, сопровождающееся головными болями и головокружением. Кожа становится влажной и потной, вырабатывается большое количество слюны, носогубный треугольник синеет – это важные признаки интерстициального отека легких.
Симптомы альвеолярного отека легких
Нижеперечисленные признаки альвеолярного отека можно охарактеризовать как внезапные, если это не осложнение интерстициального отека легких. У больного:
- нарастает одышка и может развиться удушье;
- дыхание до 40 раз в минуту;
- сильный кашель, возможно отделение мокроты с кровью и пеной;
- тревожность и страх охватывают пациента;
- дерма бледнеет;
- язык белеет;
- цианоз;
- давление снижается;
- наблюдается сильное потоотделение;
- лицо опухает.
Прогрессирование патологического состояния приводит к тому, что из ротовой полости начинает выделяться пена, хрипы становятся клокочущими и громкими, возникает спутанность сознания. Человек впадает в кому и наступает смерть вследствие асфиксии и кислородного голодания.
Отек легких у новорожденных детей
Причинами отека легких у новорожденных является:
- Попадание околоплодных вод в бронхи и альвеолы.
- Отмирание клеточной ткани определенного участка плаценты или инфаркт плаценты. При этой патологии кровоснабжение плода нарушается и высока вероятность образования гипоксии.
- Пороки сердца. При сужении артериального клапана и недостаточности митрального клапана давление в малом кругу кровообращения увеличивается. Эти недуги провоцируют попадание крови в легкие и затем в альвеолы.
- Травма головного мозга во время родов или предродовая в результате которой нарушается кровоснабжение всего организма. В итоге кислородное голодание и, как следствие, отек легких.
Неотложная помощь при отеке легких
Отек легких – это серьезное и тяжелое патологическое состояние, требующее срочного оказания медицинской помощи.
- Пациенту придают особое положение: ноги опускают, а руками больной опирается на край кровати. Такая поза способствует снижению давления в грудной клетке и улучшению процесса газообмена. Одышка уменьшается за счет снижения застоя в малом кругу кровообращения.
- Максимум на тридцать минут на верхнюю часть бедра нижних конечностей накладывают венозные жгуты. В результате поступление венозной крови к сердцу снизится и, как следствие, клиническая картина будет менее выражена.
- В помещении открывают окна, чтобы у больного был доступ к свежему воздуху. Нахождение в духоте утяжеляет патологическое состояние.
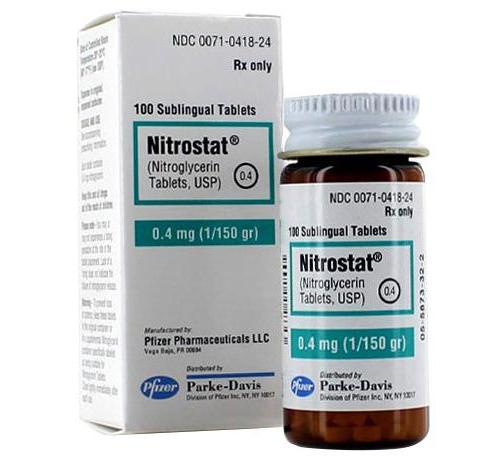
- В случае если отек легкого стал следствием инфаркта, то применяют препараты из группы нитратов, например, нитроглицерин.
- Ведется мониторирование дыхания и пульса больного.
- Для нейтрализации пенообразования хороший эффект оказывает вдыхание паров 30%-ного этилового спирта.

Независимо от того, что явилось причиной отека легких, лечение после его купирования осуществляется в реанимации лечебного учреждения, где проводят комплекс действий и манипуляций, направленных на облегчение самочувствия больного.
Осложнения отека легких
Серьезные патологические состояния, которые возможны после отека легких:
- Асистолия. Это состояние, при котором полностью прекращается работа сердечной деятельности. Провоцируют ее следующие патологии: тромбоэмболия легочной артерии или инфаркт, приводящие к отеку легких и впоследствии к асистолии.
- Угнетение дыхания. В основном бывает при токсическом отеке легких, возникающем при отравлении барбитуратами, обезболивающими наркотическими и другими препаратами. Лекарства воздействуют на дыхательный центр, угнетая его.
- Молниеносная форма отека легких. Одно из серьезнейших последствий отека легких. Развивается по причине декомпенсации заболеваний почек, печени и сердечно-сосудистой системы. При этой форме клиника развивается стремительно, а шансы спасти больного практически равны нулю.
- Закупорка дыхательных путей. Из жидкости, которая скопилась в альвеолах образуется пена. Большое ее количество закупоривает дыхательные пути, нарушая газообменный процесс.
- Кардиогенный шок. Последствия отека легких у пожилых проявляются недостаточностью левого желудочка сердца. Состояние характеризуется существенным снижением кровоснабжения органов и тканей, что ведет к угрозе жизни больного. Артериальное давление при этом снижается, кожные покровы синеют, количество выделенной мочи за сутки уменьшается, сознание становится спутанным. В 80–90% кардиогенный шок приводит к летальному исходу ввиду того, что за малый промежуток времени нарушаются функции сердечно-сосудистой, а также центральной нервной системы.
- Нестабильная гемодинамика. Состояние проявляется перепадами давления: оно то понижается, то повышается. В результате терапия затруднительна.
Отек легких: последствия
Отек легких активно провоцирует поражения внутренних органов организма человека. Возможно развитие следующих патологий:
- эмфизема;
- пневмосклероз;
- застойная пневмония;
- ателектаз легких.
Профилактика
Профилактические мероприятия нацелены на устранение причины смерти от отека легких и сводятся к регулярной лекарственной терапии сердечной недостаточности и соблюдению диеты, направленной на снижение употребления соли и жидкости. А также рекомендованы легкие физические нагрузки. Обязательно диспансерное наблюдение по месту жительства пациента.
Отек легких – это опасная патология, которая требует быстрого оказания медицинской помощи. Успех проводимых лечебных мероприятий находиться в зависимости от степени тяжести отека, его формы, а также наличия у больного сопутствующих болезней, например, порок сердца, гипертония, сердечная, почечная и печеночная недостаточность в хронической стадии.
Как предотвратить смерть?
Для этого требуется своевременно распознать отек. Трудность диагностики заключается еще и в том, что патологические процессы развиваются, когда больной спит. Симптомы, которые указывают на начало развития отека легких как причины смерти:
- одышка;
- подушечки пальцев и губы приобретают синий оттенок;
- учащенное дыхание;
- кашель нарастающей силы;
- приступы удушья;
- появление болевых ощущений за грудиной;
- слабый и частый пульс.
Доктор прослушивает свистящие, сухие хрипы. Давление может как резко снижаться, так и резко подниматься. Первое более опасно.
К сожалению, смерть от отека легких может наступить и после выполнения всех необходимых врачебных вмешательств и манипуляций. Важно помнить, что неотложная помощь, оказанная больному – это обязательный этап терапии, который повышает шансы на выживание и дает возможность исключить отек легких как причину смерти.
Оказание первой помощи при отеке легких. При отеке легких какова причина смерти
Острая сердечная недостаточность является жизнеугрожающим состоянием, которое требует неотложной медицинской помощи. Несвоевременное и неадекватное лечение неминуемо ведет к смерти, т.е. первоочередная цель – это спасение жизни пациента и только потом нормализация электролитов и биохимических маркеров крови и т.д.
Для целенаправленной терапии необходимо выявить:
• причину острой левожелудочковой недостаточности: наличие болевого синдрома, состояние АД, ЦНС, признаки хронического нарушения кровообращения; нарушение ритма, контакт с токсическими веществами, прием медикаментов, патология легких и др.;
• условия, при которых развился отек легкого – например, физическая нагрузка, кровохарканье, нам также представляются важными, так как могут служить одним из диагностических критериев (ориентиров) в выявлении заболевания.
Основные лечебные мероприятия при сердечной астме должны быть неотложными, а при отеке легких – экстренными и направленными:
1) на устранение этиологического фактора (каузальная, дифференцированная терапия);
2) на основные патогенетические звенья отека легких (недифференцированная терапия):
— уменьшение массы циркулирующей крови (перераспределение, выведение);
— снижение давления в малом круге кровообращения;
— улучшение сократительной способности миокарда;
— снижение сосудистой проницаемости;
— улучшение условий оксигенации крови и уменьшение пенообразования.
Вазодилататоры показаны в качестве 1-й линии в терапии большинства больных острой сердечной недостаточностью. Нитраты уменьшают застой в легких без неблагоприятного изменения ударного объема и потребности миокарда в кислороде, что является очень важным особенно при остром коронарном синдроме. В низких дозах они вызывают дилатацию только венозных сосудов, при увеличении дозы – также и артерий, включая коронарные артерии. В адекватных дозах нитраты позволяют соблюсти баланс между дилатацией артериального и венозного русла, что уменьшает преднагрузку и постнагрузку без ухудшения тканевой перфузии.
Терапия нитратами может быть начата с сублингвального применения нитроглицерина или изосорбида динитрата. При неэффективности первой дозы сублингвального нитроглицерина возможно повторное его применение через 5-10 мин. Наиболее эффективным является в/в введение нитратов (нитроглицерин 20мкг/мин., или изосорбид динитрата 1-10 мг/ч). Дозу нитратов необходимо титровать по уровню среднего АД. Оптимальной считается лоза, когда среднее АД снизится на 10 мм рт. ст. Дозу нитратов нужно уменьшить, если систолическое давление достигнет уровня 90-100 мм рт. ст.
Инотропные средства. Их применение носит потенциально опасный характер, так как повышается потребность миокарда в кислороде, а также увеличивается риск развития нарушений ритма. Они показаны при наличии периферической гипоперфузии – артериальная гипотензия, ухудшение функции почек вне зависимости от наличия застоя в легких и отека легких, рефрактерных к терапии диуретиками и вазодилататрами в оптимальных дозах.
Алгоритм применения негликозидных инотропных средств (отек легких, кардиогенный шок):
Нитроглицерин 10-20 mg/kg/min или нитропруссид 0,1-0,5 mg/ kg/min, левосимендан в/в 0,05-0,2 мкг/кг в мин.
Сердечные гликозиды являются эффективным средством у пациентов тяжелой сердечной недостаточностью с эпизодами острой декомпенсации. Предикторами благотворных эффектов сердечных гликозидов служат: третий тон сердца, выраженная дилатация левого желудочка и набухание шейных вен.
Инотропная поддержка сердечными гликозидами не рекомендуется при наличии острого коронарного синдрома. Внутривенное введение 5 мг морфия (1 мл 1% р-ра содержит 10 мг препарата); при необходимости введение повторяют 2-3 раза в течение 15 мин. Противопоказан при остром отеке легких в сочетании с кровоизлиянием в мозг, хроническом легочном сердце, бронхиальной астме
Транспортировка осуществляется бригадой интенсивной терапии в положении с приподнятым головным концом с продолжением поддерживающей терапии (по необходимости). Госпитализация осуществляется в кардиологическое или реанимационное отделения.
Вышеприведенная терапия является актуальной. В дальнейшем должна быть проведена каузальная (дифференцированная) терапия, направления на устранение причины, приведшей к отеку легких -гипертонический криз, инфаркт миокарда, нарушения ритма, пороки сердца и др.
В процессе курации больного врач должен оценить эффективность лечебных мероприятий и определить дальнейшую тактику ведения больного. Основным критерием эффективности лечения (определяющим) является исчезновение влажных хрипов в легких (наряду с исчезновением одышки, цианоза). С целью профилактики отека легких должна быть продолжена поддерживающая терапия.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое отек легких
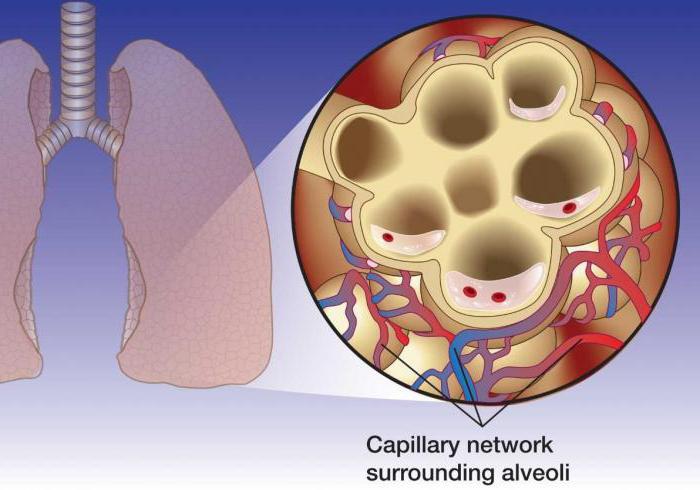
Отек легких — это состояние, при котором нарушается газообмен и развивается дыхательная недостаточность. Отечность возникает за счет дисбаланса давления в легочных капиллярах и выхода большого количества отечной жидкости в легочную ткань без ее обратного всасывания.
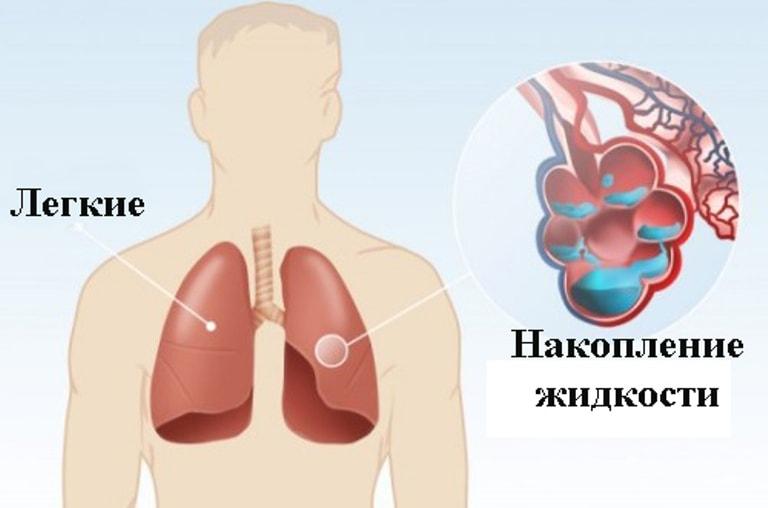
Причины отека легких
Смесь отечной жидкости (транссудата) и жидкостной субстанции, которая «выстилает» альвеолы легких изнутри (ее называют «легочный сурфактант»), попадает в просвет альвеол, где соединяется с воздухом. Это приводит к образованию пены, которая создает препятствие для поступления кислорода. Нехватка кислорода провоцирует развитие одышки, из-за которой снижается давление внутри грудной клетки и увеличивается приток крови к правым отделам сердца.
Отек легких вызывает инфильтрацию альвеол и проявляется симптомами, которые свидетельствуют о кислородном голодании, опасном для тканей. Пациент нуждается в неотложной помощи в связи с высоким риском летального исхода из-за удушья.
При каких болезнях есть риск отека
Патология свидетельствует об осложнении основного заболевания, увеличивает его продолжительность и ухудшает прогнозы лечения. К самым опасным с точки зрения отека легких относятся:
- Болезни сердца. Дыхательная недостаточность часто возникает на фоне патологий сердца и сосудов. Кардиогенный отек легких – опасное для жизни осложнение – развивается при инфаркте миокарда, аневризме, эндокардите и миокардите, тяжелом течении гипертонической болезни, патологических состояниях, вызванных врожденными или приобретенными пороками сердца.
- Пульмонологические заболевания. В группе риска – пациенты с травмами и тяжелыми болезнями респираторного тракта. Респираторный отек развивается на фоне обострения хронического бронхита и бронхиальной астмы, туберкулеза, крупозной пневмонии. Риск повышают опухолевые поражения легочной ткани, плеврит, травмы грудной клетки, которые сопровождаются пневмотораксом. Если человек длительное время подключен к аппарату искусственного дыхания и получает смесь с высокой концентрацией кислорода, это также приводит к дисбалансу давления в легочных капиллярах и выходу экссудата.
- Инфекционные заболевания. При тяжелом течении или неадекватном лечении коклюша, скарлатины, гриппа, дифтерии и других инфекционных заболеваний развивается отек, а вслед за ним – острая легочная недостаточность. У маленьких детей такой клинический синдром может вызвать острый ларингит, разрастание аденоидов.
- Патологии внутриутробного развития и тяжелых родах. Тяжелое течение беременности, недоношенность, кислородная гипоксия, бронхолегочная дисплазия плода – эти факторы повышают риск развития легочной недостаточности у новорожденных. У беременных женщин легочная недостаточность может развиться на фоне эклампсии. Такое же явление возникает при синдроме гиперстимуляции яичников на фоне стимуляции овуляции гормональными препаратами.
- Попадание в дыхательные пути инородных тел. Механическая асфиксия – одна из возможных причин острой дыхательной недостаточности. Патология возникает при попадании в дыхательные пути посторонних предметов, после утопления или попытки повешения, закупорки респираторного тракта рвотными массами.
- Болезни мочевыделительной системы и ЖКТ. Нефрогенным отеком легких могут осложняться острые воспалительные заболевания, которые сопровождаются дисфункцией почек и развитием тяжелой почечной недостаточности. В гастроэнтерологии с дыхательной недостаточностью приходится бороться пациентам с циррозом печени, тяжелым течением панкреатита, кишечной непроходимостью.
- Неврологические заболевания. Черепно-мозговые травмы, менингит, энцефалит, новообразования, кровоизлияния в мозг, осложнения после хирургических операций на головном мозге — все это приводит к неврогенному отеку легких.
- Аллергии, травмы, отравления. Острая дыхательная недостаточность может быть вызвана попаданием в организм различных отравляющих веществ. С отеком легких сталкиваются пациенты с алкогольной и наркотической интоксикацией, отравлением лекарственными препаратами, солями тяжелых металлов, токсичными газами. Легочную недостаточность диагностируют при заражении крови, ожогах с большой областью поражения, острых аллергических реакциях.
Виды патологии
В зависимости от причины развития отек легких бывает кардиогенным и некардиогенным. В первом случае причиной дыхательной недостаточности становится сердечно-сосудистое заболевание. Ко второй категории относят все остальные отеки легких, вызванные болезнями ЖКТ, нервной системы, травмами.
Отек легких также классифицируют по характеру течения. Различают четыре типа развития патологии:
- При молниеносном развитии тяжелая дыхательная недостаточность наступает в течение нескольких минут и не оставляет шансов на выживание.
- На развитие острого отека уходит до четырех часов. Эта форма считается менее опасной по сравнению с предыдущей, но при отсутствии своевременной помощи риск летального исхода крайне высок. Чаще всего острый отек легких развивается при инфаркте миокарда, черепно-мозговых травмах, острых аллергических реакциях.
- При интоксикации, почечной и печеночной недостаточности может возникнуть подострый отек легких. Интенсивность проявления симптомов постоянно меняется, поэтому требуется непрерывный медицинский контроль за состоянием пациента.
- На развитие затяжного отека может уйти несколько суток. Симптоматика выражена слабо по сравнению с острой и подострой формой. Затяжные отеки легких обычно возникают на фоне различных хронических заболеваний, в том числе сердечной недостаточности.
Симптомы отека легких
До проявления основных симптомов легочной недостаточности пациенты испытывают слабость и головокружение, чувство сдавливания в груди, головную боль, сухой кашель. Через несколько часов после первых симптомов патологии развивается приступ сердечной астмы – первой стадии легочного отека. Она проявляется:
- выраженной нехваткой воздуха;
- сильным сухим кашлем;
- учащением пульса;
- хриплым дыханием;
- обильным потоотделением;
- бледностью кожи, синюшностью ногтей и губ;
- чувством страха и тревоги.
Как правило, приступ наступает ночью или перед рассветом. У пациентов с кардиологическими заболеваниями сердечную астму может вызвать физическое или эмоциональное перенапряжение, переохлаждение.
По мере развития отека в патологический процесс вовлекаются альвеолы. Это приводит к усилению удушья. У пациента наблюдается сильная одышка, лицо становится бордово-синим и одутловатым, набухают вены на шее, появляется заторможенность сознания. Дыхание становится хриплым, изо рта выделяется пена с примесью крови.
При отсутствия медицинской помощи пациент теряет сознание и впадает в кому. В этом состоянии критически снижается артериальное давление, дыхание становится поверхностным, пульс ослабевает. Причиной гибели человека становится асфиксия, при которой в организме наблюдается острая нехватки кислорода при избытке углекислого газа.
Диагностика
Врач может определить развитие отека легких по многочисленным внешним симптомам. Кроме этого, пациенту назначают инструментальные и лабораторные обследования. В их числе:
- измерение показателей КОС в крови, определение содержания углекислого газа;
- биохимический анализ крови;
- электрокардиограмма и УЗИ сердца;
- рентген грудной клетки для оценки состояния легких.
Установка катетера в легочную артерию позволяет определить вид отека: кардиогенный или некардиогенный.
При подозрении на отек легких важно как можно скорее провести необходимые анализы и обследования, выявить причину и тип патологии, приступить к лечению. От этого напрямую зависит спасение жизни пациента.
Лечение отека легких
Люди с острой дыхательной недостаточностью проходят лечение в отделении интенсивной терапии. Первая помощь заключается в проведении мероприятий, которые уменьшают венозный возврат к сердцу. Для этого пациенту необходимо принять положение полусидя. Положительный эффект дает наложение жгутов на конечности, горячие ванны для ног.
В обязательном порядке необходимо контролировать показатели насыщения крови кислородом. Для восполнения его нехватки используется оксигенотерапия. Если отек легких развился на фоне механической асфиксии, необходимо очистить дыхательные пути от посторонних предметов. При невозможности самостоятельного дыхания пациента подключают к аппарату искусственной вентиляции легких.
Для устранения отека легких применяется комбинация лекарственных препаратов. В их числе:
- морфин и другие наркотические анальгетики;
- препараты для стимуляции диуреза;
- нитроглицерин;
- препараты для снижения давления.
В зависимости от основного заболевания пациентам с отеком легких назначаются антигистамины, антибиотики, гормональные и антиаритмические препараты, сердечные гликозиды. Задача врача-реаниматолога – купировать приступ и предотвратить острую гипоксию, которая приводит к гибели клеток и смерти пациента. После снятия симптомов дыхательной недостаточности приступают к лечению того заболевания, из-за которого она развилась.
Очень важно устранить первопричину, которая привела к клиническому синдрому. В противном случае возможен рецидив заболевания.
Прогнозы и профилактика
Отек легких – смертельно опасное состояние; летальность при таком клиническом синдроме составляет до 50%. У пациентов с анафилактическим шоком чаще всего развивается молниеносный или острый отек легких, что более чем в 90% приводит к гибели человека.
Последствия острой легочной недостаточности не менее серьезны, чем само заболевание. У многих пациентов, которые перенесли отек легких, наблюдаются ишемические поражения внутренних органов, появление участков пневмосклероза, застойное воспаление легких. Это сказывается на работе дыхательной системы, в органах которой происходят необратимые изменения. Патология проявляется одышкой, болью в груди, кашлем. Пневмосклероз и другие последствия отека легких требуют продолжительного лечения, могут приводить к инвалидности и сокращают продолжительность жизни пациента.
Вероятность благоприятного прогноза и исхода заболевания при отеке легких увеличивается, если диагноз был поставлен своевременно, и врачи приступили к купированию приступа на начальной стадии.
Отек легких
Отек легких – острая легочная недостаточность, связанная с массивным выходом транссудата из капилляров в легочную ткань, что приводит к инфильтрации альвеол и резкому нарушению газообмена в легких. Отек легких проявляется одышкой в покое, чувством стеснения в груди, удушьем, цианозом, кашлем с пенистой кровянистой мокротой, клокочущим дыханием. Диагностика отека легких предполагает проведение аускультации, рентгенографии, ЭКГ, ЭхоКГ. Лечение отека легких требует проведения интенсивной терапии, включающей оксигенотерапию, введение наркотических анальгетиков, седативных, мочегонных, гипотензивных средств, сердечных гликозидов, нитратов, белковых препаратов.
МКБ-10

Общие сведения
Отек легких – клинический синдром, вызванный выпотеванием жидкой части крови в легочную ткань и сопровождающийся нарушением газообмена в легких, развитием тканевой гипоксии и ацидоза. Отек легких может осложнять течение самых различных заболеваний в пульмонологии, кардиологии, неврологии, гинекологии, урологии, гастроэнтерологии, отоларингологии. При несвоевременности оказания необходимой помощи отек легких может быть фатальным.
Причины
Этиологические предпосылки отека легких многообразны. В кардиологической практике отеком легких могут осложняться различные заболевания сердечно-сосудистой системы: атеросклеротический и постинфарктный кардиосклероз, острый инфаркт миокарда, инфекционный эндокардит, аритмии, гипертоническая болезнь, сердечная недостаточность, аортит, кардиомиопатии, миокардиты, миксомы предсердия. Нередко отек легких развивается на фоне врожденных и приобретенных пороков сердца – аортальной недостаточности, митрального стеноза, аневризмы, коарктации аорты, открытого артериального протока, ДМПП и ДМЖП, синдрома Эйзенменгера.
В пульмонологии отеком легких может сопровождаться тяжелое течение хронического бронхита и крупозной пневмонии, пневмосклероза и эмфиземы, бронхиальной астмы, туберкулеза, актиномикоза, опухолей, ТЭЛА, легочного сердца. Развитие отека легких возможно при травмах грудной клетки, сопровождающихся синдромом длительного раздавливания, плевритом, пневмотораксом.
В некоторых случаях отек легких выступает осложнением инфекционных заболеваний, протекающих с тяжелой интоксикацией: ОРВИ, гриппа, кори, скарлатины, дифтерии, коклюша, брюшного тифа, столбняка, полиомиелита.
Отек легких у новорожденных может быть связан с тяжелой гипоксией, недоношенностью, бронхолегочной дисплазией. В педиатрии опасность отека легких существует при любых состояниях, сопряженных с нарушением проходимости дыхательных путей – остром ларингите, аденоидах, инородных телах дыхательных путей и пр. Аналогичный механизм развития отека легких наблюдается при механической асфиксии: повешении, утоплении, аспирации желудочного содержимого в легкие.
В нефрологии к отеку легких может приводить острый гломерулонефрит, нефротический синдром, почечная недостаточность; в гастроэнтерологии – кишечная непроходимость, цирроз печени, острый панкреатит; в неврологии – ОНМК, субарахноидальные кровоизлияния, энцефалит, менингит, опухоли, ЧМТ и операции на головном мозге.
Нередко отек легких развивается вследствие отравлений химическими веществами (фторсодержащими полимерами, фосфорорганическими соединениями, кислотами, солями металлов, газами), интоксикаций алкоголем, никотином, наркотиками; эндогенной интоксикации при обширных ожогах, сепсисе; острого отравления лекарственными средствами (барбитуратами, салицилатами и др.), острых аллергических реакций (анафилактического шока).
В акушерстве и гинекологии отек легких чаще всего связан с развитием эклампсии беременных, синдрома гиперстимуляции яичников. Возможно развитие отека легких на фоне длительной ИВЛ высокими концентрациями кислорода, неконтролируемой внутривенной инфузии растворов, торакоцентеза с быстрой одномоментной эвакуацией жидкости из плевральной полости.
Патогенез
Основные механизмы развития отека легких включают резкое увеличение гидростатического и снижение онкотического (коллоидно-осмотического) давления в легочных капиллярах, а также нарушение проницаемости альвеолокапиллярной мембраны.
Начальную стадию отека легких составляет усиленная фильтрация транссудата в интерстициальную легочную ткань, которая не уравновешивается обратным всасыванием жидкости в сосудистое русло. Эти процессы соответствуют интерстициальной фазе отека легких, которая клинически проявляется в виде сердечной астмы.
Дальнейшее перемещение белкового транссудата и легочного сурфактанта в просвет альвеол, где они смешиваются с воздухом, сопровождается образованием стойкой пены, препятствующей поступлению кислорода к альвеолярно-капиллярной мембране, где происходит газообмен. Данные нарушения характеризуют альвеолярную стадию отека легких. Возникающая в результате гипоксемии одышка способствует снижению внутригрудного давления, что в свою очередь усиливает приток крови к правым отделам сердца. При этом давление в малом круге кровообращения еще больше повышается, а пропотевание транссудата в альвеолы увеличивается. Таким образом, формируется механизм порочного круга, обусловливающий прогрессирование отека легких.
Классификация
С учетом пусковых механизмов выделяют кардиогенный (сердечный), некардиогенный (респираторный дистресс-синдром) и смешанный отек легких. Термином некардиогенный отек легких объединяются различные случаи, не связанные с сердечно-сосудистыми заболеваниями: нефрогенный, токсический, аллергический, неврогенный и другие формы отека легких.
По варианту течения различают следующие виды отека легких:
- молниеносный – развивается бурно, в течение нескольких минут; всегда заканчиваясь летальным исходом
- острый – нарастает быстро, до 4-х часов; даже при немедленно начатых реанимационных мероприятиях не всегда удается избежать летального исхода. Острый отек легких обычно развивается при инфаркте миокарда, ЧМТ, анафилаксии и т. д.
- подострый – имеет волнообразное течение; симптомы развиваются постепенно, то нарастая, то стихая. Такой вариант течения отека легких наблюдается при эндогенной интоксикации различного генеза (уремии, печеночной недостаточности и др.)
- затяжной – развивается в период от 12 часов до нескольких суток; может протекать стерто, без характерных клинических признаков. Затяжной отек легких встречается при хронических заболеваниях легких, хронической сердечной недостаточности.
Симптомы отека легких
Отек легких не всегда развивается внезапно и бурно. В некоторых случаях ему предшествуют продромальные признаки, включающие слабость, головокружение и головную боль, чувство стеснения в грудной клетке, тахипноэ, сухой кашель. Эти симптомы могут наблюдаться за несколько минут или часов до развития отека легких.
Клиника сердечной астмы (интерстициального отека легких) может развиваться в любое время суток, однако чаще это происходит ночью или в предутренние часы. Приступ сердечной астмы может провоцироваться физической нагрузкой, психоэмоциональным напряжением, переохлаждением, тревожными сновидениями, переходом в горизонтальное положение и др. факторами. При этом возникает внезапное удушье или приступообразный кашель, вынуждающие больного сесть. Интерстициальный отек легких сопровождается появлением цианоза губ и ногтей, холодного пота, экзофтальма, возбуждения и двигательного беспокойства. Объективно выявляется ЧД 40-60 в минуту, тахикардия, повышение АД, участие в акте дыхания вспомогательной мускулатуры. Дыхание усиленное, стридорозное; при аускультации могут выслушиваться сухие свистящие хрипы; влажные хрипы отсутствуют.
На стадии альвеолярного отека легких развивается резкая дыхательная недостаточность, выраженная одышка, диффузный цианоз, одутловатость лица, набухание вен шеи. На расстоянии слышно клокочущее дыхание; аускультативно определяются разнокалиберные влажные хрипы. При дыхании и кашле изо рта пациента выделяется пена, часто имеющая розоватый оттенок из-за выпотевания форменных элементов крови.
При отеке легких быстро нарастает заторможенность, спутанность сознания, вплоть до комы. В терминальной стадии отека легких АД снижается, дыхание становится поверхностным и периодическим (дыхание Чейна-Стокса), пульс – нитевидным. Гибель больного с отеком легких наступает вследствие асфиксии.
Диагностика
Кроме оценки физикальных данных, в диагностике отека легких крайне важны показатели лабораторных и инструментальных исследований. Все исследования выполняются в кратчайшие сроки, иногда параллельно с оказанием неотложной помощи:
- Исследование газов крови. При отеке легких характеризуется определенной динамикой: на начальном этапе отмечается умеренная гипокапния; затем по мере прогрессирования отека легких PaO2 и PaCO2 снижается; на поздней стадии отмечается увеличение PaCO2 и снижение PaO2. Показатели КОС крови свидетельствуют о респираторном алкалозе. Измерение ЦВД при отеке легких показывает его увеличение до 12 см. вод. ст. и более.
- Биохимический скрининг. С целью дифференциации причин, приведших к отеку легких, проводится биохимическое исследование показателей крови (КФК-МВ, кардиоспецифических тропонинов, мочевины, общего белка и альбуминов, креатинина, печеночных проб, коагулограммы и др.).
- ЭКГ и ЭхоКГ. На электрокардиограмме при отеке легких часто выявляются признаки гипертрофии левого желудочка, ишемия миокарда, различные аритмии. По данным УЗИ сердца визуализируются зоны гипокинезии миокарда, свидетельствующие о снижении сократимости левого желудочка; фракция выброса снижена, конечный диастолический объем увеличен.
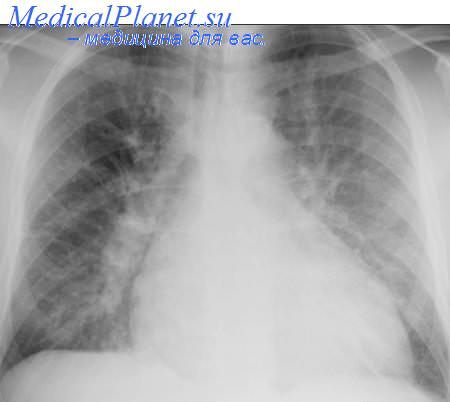
- Рентгенография органов грудной клетки. Выявляет расширение границ сердца и корней легких. При альвеолярном отеке легких в центральных отделах легких выявляется однородное симметричное затемнение в форме бабочки; реже – очаговые изменения. Возможно наличие плеврального выпота умеренного или большого объема.
- Катетеризация легочной артерии. Позволяет провести дифференциальную диагностику между некардиогенным и кардиогенным отеком легких.

Лечение отека легких
Лечение отека легких проводится в ОРИТ под постоянным мониторингом показателей оксигенации и гемодинамики. Экстренные мероприятия при возникновении отека легких включают:
- придание больному положения сидя или полусидя (с приподнятым изголовьем кровати), наложение жгутов или манжет на конечности, горячие ножные ванны, кровопускание, что способствует уменьшению венозного возврата к сердцу.
- подачу увлажненного кислорода при отеке легких целесообразнее осуществлять через пеногасители – антифомсилан, этиловый спирт.
- при необходимости – перевод на ИВЛ. При наличии показаний (например, для удаления инородного тела или аспирации содержимого из дыхательных путей) выполняется трахеостомия.
- введение наркотических анальгетиков (морфина) для подавления активности дыхательного центра.
- введение диуретиков (фуросемида и др.) с целью снижения ОЦК и дегидратации легких.
- введение нитропруссида натрия или нитроглицерина с целью уменьшения постнагрузки.
- применение ганглиоблокаторов (азаметония бромида, триметафана) позволяет быстро снизить давление в малом круге кровообращения.
По показаниям пациентам с отеком легких назначаются сердечные гликозиды, гипотензивные, антиаритмические, тромболитические, гормональные, антибактериальные, антигистаминные препараты, инфузии белковых и коллоидных растворов. После купирования приступа отека легких проводится лечение основного заболевания.
Прогноз и профилактика
Независимо от этиологии, прогноз при отеке легких всегда крайне серьезен. При остром альвеолярном отеке легких летальность достигает 20-50%; если же отек возникает на фоне инфаркта миокарда или анафилактического шока, смертность превышает 90%. Даже после благополучного купирования отека легких возможны осложнения в виде ишемического поражения внутренних органов, застойной пневмонии, ателектазов легкого, пневмосклероза. В том случае, если первопричина отека легких не устранена, высока вероятность его повторения.
Благоприятному исходу в немалой степени способствует ранняя патогенетическая терапия, предпринятая в интерстициальной фазе отека легких, своевременное выявление основного заболевания и его целенаправленное лечение под руководством специалиста соответствующего профиля (пульмонолога, кардиолога, инфекциониста, педиатра, невролога, отоларинголога, нефролога, гастроэнтеролога и др.).
2. Клиническая фармакология и фармакотерапия в реальной врачебной практике: мастер-класс: учебник / Петров В. И. – 2011.
Отек легких: причины, симптомы и признаки
Образование жидкости в легких является патологическим состоянием, вызванным массивным выходом транссудата (невоспалительной природы) в интерстиций легких из капилляров, а затем и в альвеолы. Скопление жидкости в легких приводит к снижению функций альвеол, нарушениям газообмена, а следовательно, и к гипоксии. В крови наблюдается изменение газового состава с повышенной концентрацией углекислого газа. На фоне гипоксии развивается угнетение функций центральной нервной системы. Когда норма жидкости в плевральной полости превышена, возникает отек легкого.
Жидкость в легких – диагноз довольно опасный и требует оказания своевременной медицинской помощи. Юсуповская больница принимает пациентов круглосуточно, семь дней в неделю. Опытные доктора в кратчайшие сроки снимут отек легкого, определят адекватный курс терапии для устранения причин такой патологии.
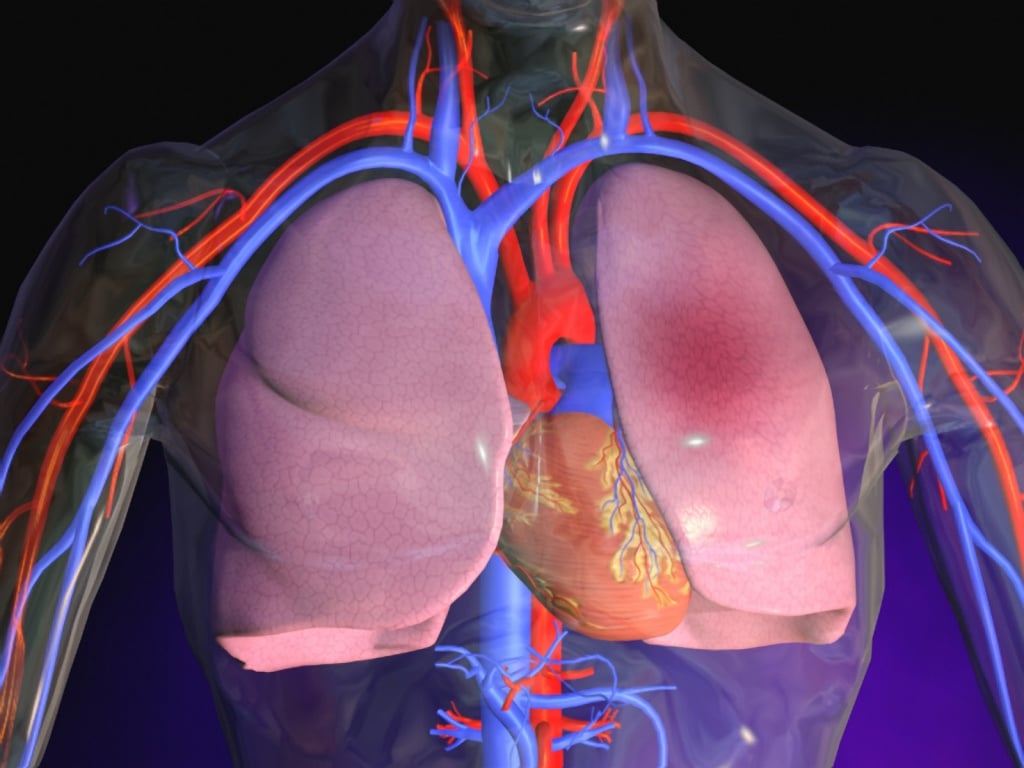
Причины появления жидкости в легких
Почему жидкость в легких накапливается, приводя к отеку легкого? В данном вопросе выделяют две основные группы причин:
- причины, вызывающие гидростатический отек легких (закупорка легочных сосудов; пороки сердца; попадание воздуха в плевральную полость, острая дыхательная недостаточность, например, при попадании инородных предметов в дыхательные пути);
- причины мембранного отека легкого (пневмонии, сепсис, вдыхание некоторых газов, аспирация и прочее).
У пациента может наблюдаться скопление жидкости в легких при раке, приводящее к отеку легкого. Также при злокачественной опухоли может скапливаться осумкованная жидкость в плевральной полости, что приводит к развитию плеврита.
Жидкость в легких при онкологии – это последствие развития злокачественных опухолей легких, груди, желудка, кишечника, поджелудочной железы, органов половой системы. При запущенных стадиях рака у больных может развиваться отек ног при отказе легких.
Современные достижения медицины, а также высокий профессионализм врачей Юсуповской больницы позволяют выигрывать борьбу с раком и возвращать пациентов к нормальной полноценной жизни. Для каждого пациента курс терапии доктора определяют в индивидуальном порядке.
Основные симптомы и признаки заболевания
Диагностировать отек легких не так сложно, если знать клиническую картину этого патологического состояния. Скопление жидкости в легких имеет следующие характерные симптомы и признаки:
- болевые ощущения в области грудной клетки, чувство сдавленности – это первые признаки острого отека легких;
- затрудненное дыхание и одышка. При этом больному тяжело не только вдыхать воздух, но и выдыхать;
- синюшность кожных покровов;
- учащенное сердцебиение и холодный липкий пот;
- сухой кашель, переходящий во влажный с мокротой розового цвета;
- частое, громкое и прерывистое дыхание;
- при развитии отека легкого наблюдается снижение артериального давления, пульс при этом слабо прощупывается.
При появлении одного или нескольких вышеперечисленных признаков необходимо обращаться за консультацией к врачу. Опытная команда докторов Юсуповской больницы в кратчайшие сроки проведет обследование и назначит эффективное лечение. В отсутствие своевременной врачебной помощи отек легкого может привести к летальному исходу. Прогнозы зависят от стадии отека легких и особенностей течения основного заболевания.
Чем опасна жидкость в легких
Накопление жидкости в легких приводит к нарушениям нормальной работы клеток и сосудов. В данном случае имеет место интерстициальная форма патологии. При этом абсолютно неважно, от чего возникает отек легких. На второй стадии жидкость проникает в полость альвеол, нарушая тем самым газообменную функцию. Это альвеолярный отек легких. Затем все альвеолы заполняются жидкостью и выключаются из процесса газообмена. Человек погибает от недостатка кислорода.
На вопрос, как долго проявляется отек легких, четкого ответа дать нельзя. Все зависит от причин, спровоцировавших накопление жидкости, а также стадии развития патологии.
Первая доврачебная помощь при отеке легких
Если человек находится в сознании, прежде всего его нужно переместить в сидячее или вертикальное положение. Затем необходимо расстегнуть стесняющую одежду и обеспечить приток свежего воздуха, после чего дать больному таблетку фуросемида и нитроглицерина.
Лечение легочной недостаточности
Первоочередными при отеке легких служат следующие мероприятия:
- обеспечение проходимости дыхательных путей;
- ингаляция 100%-м кислородом через 96%-й раствор спирта для пеногашения;
- внутривенное введение морфина.
Далее проводят медикаментозное лечение. Важно понимать, что отек легких не является самостоятельным заболеванием. Что означает появление жидкости в легких, может определить только врач. Отек легких может развиваться вследствие большого числа патологий. Поэтому тактика лечения напрямую связана со спецификой основного заболевания.
Пройти диагностику, эффективный курс лечения можно в Юсуповской больнице. В клинике терапии доктора быстро определят истинную причину развития отека легких и подберут программу лечения для каждого пациента в индивидуальном порядке. Записаться на прием к врачу можно по телефону Юсуповской больницы.
Отек легких в паллиативной практике

Depositphotos.com
Время чтения: 4 мин.

Depositphotos.com
Отек легких — патологическое состояние, при котором в интерстиции и альвеолах легких скапливается жидкость. Отек приводит к нарушению газообмена и дефициту кислорода в организме. Какие виды отека легких бывают, как их диагностируют и лечат, рассказала Варвара Брусницына, врач анестезиолог-реаниматолог, эксперт организационно-методического отдела паллиативной помощи взрослым Московского многопрофильного центра паллиативной помощи.
Эту статью мы подготовили по материалам вебинара .
Как диагностировать отек легких?
Диагностировать отек легких можно по жалобам пациента, результатам общего осмотра и инструментальным методом.
Пациент может жаловаться на:
- Одышку (больной стремится занять вынужденное положение — сидя с наклоном вперед — для облегчения дыхания);
- Давящую боль в грудной клетке;
- Учащение сердцебиения;
- Кашель.
При осмотре пациента, у которого развивается или присутствует отек легких, наблюдаются:
- Клокочущее дыхание;
- Падение артериального давления;
- Пена во рту;
- Множественные влажные хрипы;
- Возбуждение, испуг пациента;
- Холодный липкий пот;
- Серые или синюшные кожные покровы;
- Спутанность сознания.
- Пульсоксиметрии — чтобы понять динамику сатурации и степень компенсации дыхательной недостаточности,
- Данных кислотно-щелочного состава крови (основной метод оценки степени тяжести дыхательной недостаточности). Парциальное давление кислорода в крови может снижаться быстрее, чем сатурация.
- ЭКГ — поможет выявить кардиогенную природу отека легких и соответственно назначить необходимую терапию
Виды отека легких
Отек легких может наблюдаться как у пациентов в стадии умирания, так и больных с благоприятным прогнозом продолжительности жизни. Отек легких бывает нейрогенный (в стадии умирания, при травмах, опухолях головного мозга), кардиогенный, некардиогенный и токсический (не в стадии умирания). Они отличаются механизмом возникновения, клинической картиной и способами купирования.
Нейрогенный отек легких
Как разобраться в расходных материалах для кислородной терапии Что такое расходные материалы, какие они бывают и что входит в примерную комплектацию закупки
Причиной нейрогенного отека легких могут стать прогрессирующие опухоли мозга, черепно-мозговые травмы, тяжелые судорожные припадки. У паллиативных пациентов в стадии умирания также наблюдается нейрогенный отек легких. В этом случае нейрогенный отек не нужно купировать, он является частью процесса умирания и никак его не ускоряет. Это реакция организма на процесс умирания. Однако важно купировать тягостные симптомы, связанные с ним: головную боль, одышку.
При нейрогенном отеке у пациента важно объяснить родственникам, что происходит, потому что они могут испугаться и решить, что именно это состояние приводит человека к смерти. Подойдите к этому мягко: простыми словами объясните, что это естественная часть процесса умирания. Напомните, что вы делаете все, чтобы облегчить состояние их близкого.
Облегчить состояние человека при нейрогенном отеке легких в стадии умирания можно с помощью:
- Морфина. Он снимает панику и страх, вызывает умеренную венодилатацию, уменьшает преднагрузку и работу дыхательной мускулатуры, снижает частоту дыхательных движений и является сильным анальгетиком;
- Медикаментозной седации. Умирающий человек может находиться в предагональном состоянии несколько дней или даже недель, отек легких может повторяться. Можно вводить морфин постоянной инфузией при помощи дозатора,. Помните о том, что максимально допустимой дозировки у морфина нет, поэтому важно подобрать ту, которая снимет тягостные симптомы. Также можно использовать препараты группы бензодиазепинов: диазепам, сибазон, дормикум.
Кардиогенный отек легких
Кардиогенный отек легких могут вызвать:
- Заболевания сердца/инфаркт миокарда/пороки клапанов сердца/аритмии;
- Тромбоэмболия легочной артерии;
- Онкология в области средостения.
При развитии кардиогенного отека легких повышается гидростатическое давление в легочных капиллярах, нарушается проницаемость сосудов. Жидкая часть крови выходит в легкие: сначала заполняет межклеточное пространство, а затем альвеолы. Из-за этого нарушается газообмен.
Что делать при кардиогенном отеке легких?
Шаг 1. Выполнить ЭКГ.
Шаг 2. Ввести диуретики и антиаритмические препараты при диагностированной аритмии.
Шаг 3. Сделать рентген и КТ грудной клетки (для исключения или подтверждения ТЭЛА).
Некардиогенный отек легких
Некардиогенный отек легких могут вызвать:
- Заболевания, приводящие к снижению уровня белка в крови — цирроз печени, почечная недостаточность;
- Кахексия, нутритивная недостаточность;
- Воздействие токсических веществ, выделяемых бактериями при сепсисе;
- Травмы грудной клетки, плевриты, пневмоторакс;
- Избыточное неконтролируемое внутривенное введение жидкости.
Тест для специалистов. Как лечить одышку? Проверьте свои знания о лечении одышки, выберите правильную тактику лечения в предложенных случаях
При некардиогенном отеке легких сначала снижается онкотическое давление крови — возникает разница между давлением крови и межклеточной жидкостью. Чтобы эту разницу выровнять, организм выводит жидкую часть крови из сосуда во внеклеточное пространство. Из-за этого альвеолокапиллярная мембрана повреждается, нарушается ее проницаемость. Жидкость выходит из сосуда в альвеолы.
Токсический отек легких
Токсический отек легких могут вызвать:
- Наркотические анальгетики;
- Цитостатики;
- Диуретики;
- Нестероидные противовоспалительные средства.
Купирование кардиогенного, некардиогенного и токсического отека легких
Чтобы купировать кардиогенный, некардиогенный и токсический отек легких, необходимо использовать:
- Диуретики — Фуросемид (40-80 мг в/в, при необходимости повторно). Диуретики выводят лишнюю жидкость из внутрисосудистого пространства, давление меняется. Возникает дефицит объема циркулирующей крови, жидкость из интерстициального пространства перемещается обратно во внутрисосудистое.
- Вызывают венодилатацию
- Диуретическое действие обуславливает уменьшение преднагрузки
- Наркотические анальгетики — Морфин
- Снимает психотический стресс и снижает ЧДД
- Вызывает умеренную венодилатацию;
- Уменьшает преднагрузку;
- Уменьшает работу дыхательной мускулатуры.
- Если пациент находится на ИВЛ, нужно увеличить параметр ПДКВ (пиковое давление в конце выдоха). Это нужно, чтобы при выдохе бронхи не спадались и оставалось пространство для газообмена.
- Если у пациента острая дыхательная недостаточность, нужна оксигенотерапия — даже для пациентов с БАС.
ПДКВ можно создать и через неинвазивную вентиляцию, масочно — но только после купирования ажитации. В панике задыхающийся пациент не будет дышать в маску.
Коррекция терапии после купирования отека легких
После купирования отека легких нужно скорректировать текущую терапию, чтобы такое состояние не повторилось.
- При нарушении ритма назначаются (или меняются дозировки) антиаритмические препараты. Для урежения ЧСС при тахикардии используются бета-адреноблокаторы. Можно применять беталок/метопролол внутривенно или обзидан (анаприлин) сублингвально до урежения ЧСС на уровне 60-70 в секунду. При наличии у пациента тахикардии на фоне фибрилляции предсердий можно внутривенно вводить дигоксин.
- Если у человека артериальная гипертония, нужны ингибиторы АПФ — если нет противопоказаний и есть артериальная гипертония, даже если отек легких сформировался не из-за сердечной патологии. Ингибиторы АПФ уменьшают постнагрузку на левый желудочек. Если доктор введет большое количество жидкости человеку в попытке его регидратировать, то риск формирования отека легких будет минимальным, он уменьшится, потому что человек получает ингибиторы АПФ — они способствуют уменьшению постнагрузки на левый желудочек и являются вазодилататорами артериол, снижают уровень ангеотензина II, и, следовательно, обратную реабсорбцию жидкости и ОЦК.
- Если по результатам ЭКГ у человека есть признаки инфаркта, используют нитраты (спрей или таблетки по 1 дозе повторно через 3-5 минут или внутривенно, затем инфузию в нарастающих дозах до получения эффекта).

Нитраты уменьшают венозный застой в легких без повышения потребности миокарда в кислороде, вызывают пропорциональную вазодилатацию венозного и артериального русла и уменьшают пред- и постнагрузку на левый желудочек без ухудшения тканевой перфузии.
Нитраты нельзя применять при:
- Остром инфаркте миокарда правого желудочка;
- Аортальном и митральном стенозе;
- Гипотензии /САД < 90 мм. рт. ст.;
- Тахикардии > 110 ударов в минуту.
При необходимости нужна консультация с кардиологом/реаниматологом. В идеале перевести пациента в специализированный стационар.
Вам может быть интересно:
Виды дыхательной недостаточности у пациентов. Что нужно знать врачу паллиативной помощи. Какие виды дыхательной недостаточности существуют и почему важно их различать.
Основы респираторной поддержки в паллиативной практике. Оборудование, базовые методики, практические рекомендации.
Практические рекомендации по лечению одышки. О методах устранения обратимых причин одышки, в том числе в последние дни и часы жизни пациента, а также — о том, что нужно объяснить родственникам пациента, страдающего одышкой.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.


