Описание синдромов при шейном остеохондрозе: является ли корешковый синдром основным и какое лечение выбрать?
Шейный остеохондроз (ШОХ) — одна из самых распространённых болезней во всём мире, в процессе развития которой возникают и усугубляются дегенеративные изменения в межпозвоночных дисках отдела шеи.
Синдром — комплекс определённых симптоматических проявлений, связанных между собой общей причиной возникновения. Одна и та же болезнь способна провоцировать появление разных синдромов. И, наоборот, определённый синдром может возникать при различных заболеваниях.
Основные синдромы
ШОХ часто сопровождается типичными для него синдромами. Их появление зависит от особенностей развития деструктивных процессов, происходящих в тканях шеи. Синдромы могут проявляться как по отдельности, так и в сочетании друг с другом.
Позвоночной артерии
Это осложнение считается одним из самых тяжёлых и опасных.
Оно возникает при сдавливании позвоночной артерии и поражении её нервного сплетения. В результате происходит ухудшение кровотока — кровь поступает в мозг в недостаточном количестве.
При этом больные жалуются на постоянное или периодически возникающее головокружение, усиливающееся при поворотах головы, ухудшение слуха и зрения, тошноту и рвоту, головные боли. Ишемический инсульт — тяжелейшее состояние, развитие которого может спровоцировать этот симптоматический комплекс.
Методы лечения
- обеспечение полного покоя (во время фазы обострения) и ношение воротника Шанца;
- комбинированная лекарственная терапия, направленная на уменьшение отёка тканей, восстановление нормального кровообращения,
- профилактику нарушения обменных процессов в тканях мозга;
- на стадии ремиссии применяют массаж и физиотерапевтические методы (электрофорез, магнитотерапию, ультрафонофорез);
- при угрозе ишемического инсульта и неэффективности консервативного лечения практикуется хирургическое вмешательство, подразумевающее удаление патологических наростов и реконструкцию позвоночной артерии.
Шейной мигрени (Синдром Барре-Леу)
Провоцируется этот комплекс симптомов раздражением нервов, окружающих артерию позвонка. Для синдрома характерны сильнейшие приступы болей в области затылка, сопровождающиеся тошнотой и рвотой. Это состояние может продолжаться около 10 часов. Иногда также болят темя и лоб.

Часто мигрень возникает или усиливается после длительного лежания в постели (особенно, если была неправильно положена подушка). Бывают также вегетативные проявления — головокружение, нарушение равновесия, мушки перед глазами, шум в ушах — усиливающиеся во время ходьбы и тряски в транспорте.
Методы лечения
- в острой фазе необходим постельный режим на протяжении 4-6 дней;
- под шею во время сна подкладывать мешочек с тёплым песком — это обеспечивает прогревание, плюс фиксацию шейных позвонков;
- медикаментозная терапия подразумевает приём препаратов, улучшающих кровообращение в мозгу;
- комплекс лечебных процедур в санатории;
- физиотерапия (фонофорез, электрофорез);
- лечебная физкультура (её назначает врач с учётом возраста больного и стадии болезни).
Во время выполнения физических упражнений ни в коем случае нельзя делать вращательные движения головой и резко запрокидывать голову назад.
Также с осторожностью нужно делать вытягивание шеи — оно противопоказано при гипертонии и атеросклеротических изменениях в сосудах мозга.
Гипертензионный
Появление этого осложнения считается очень опасным. От синдрома позвоночной артерии его отличает то, что сдавливаются не артерии, а вены. В результате отток крови из головы затрудняется, и внутричерепное давление повышается.
Синдром обычно сопровождается головной болью, тошнотой и рвотой. Могут также наблюдаться учащение сердцебиения, обморочное состояние, повышение артериального давления, потливость.
Методы лечения
- специальные физические упражнения, позволяющие понизить внутричерепное давление;
- приём препаратов для улучшения кровообращения мозга, а также мочегонных лекарств с целью выведения ликвора;
- мануальная терапия способствует разгрузке вен;
- снижение физических нагрузок;
- хирургическое вмешательство, если консервативное лечение плохо помогает.
Корешковый

Этот симптоматический комплекс является самым частым при ШОХ. Его вызывает сдавливание корешковых нервов в шейном отделе позвоночника. Он характеризуется болевыми ощущениями различной интенсивности, возникающими в шее и в местах, с ней соседствующих — затылке, лопатках, плечах.
Одновременно может наблюдаться ослабление мышечного тонуса и онемение в разных частях рук. При обострениях больному даже становится трудно выполнять привычные манипуляции: ставить на плиту кастрюлю с водой, вешать на вешалку одежду.
Методы лечения
- медикаментозная терапия, включающая в себя обезболивающие, противовоспалительные и противоспазматические препараты, а также хондопротекторы и витамины;
- физиотерапия и мануальная терапия уменьшает отёчность в тканях, способствуют улучшению обменных процессов;
- лечебная физкультура — основной метод, помогающий не только снять симптомы, но и убрать причину недомогания.
Если при шейном остеохондрозе заняться лечебной физкультурой самостоятельно, не имея правильных представлений о ней, это может дать обратный результат — симптоматика болезни ещё более усугубится.
Только врач может правильно подобрать комплекс физических упражнений, а также назначить режим и длительность их выполнения!
Подробнее смотрите в видео:
Кардиальный
Когда при шейном остеохондрозе сдавливаются нервные корешки, отвечающие за иннервацию грудной мышцы или диафрагмы, больной может чувствовать болевые ощущения, как при сердечных болезнях, даже если его сердце при этом будет в полном порядке. Боли обостряются, когда больной чихает, двигает руками или головой. Синдром также может сопровождаться тахикардией и аритмией.
Методы лечения

- лекарственная терапия должна быть направлена на уменьшение болевых ощущений и снятие воспаления — больному назначаются анальгетики, спазмолитики, нестероидные противовоспалительные средства;
- лазерная терапия эффективно помогает уменьшить боль при защемлении корешков, уменьшает воспалительный процесс, снимает спазмы;
- массаж расслабляет мышцы, снимает напряжение.
Диэнцефальный
Вследствие хронического раздражения вегетативного нервного сплетения артерии позвонка, может нарушаться мозговое кровообращение. При развитии этого синдрома, больные жалуются на учащение пульса, головокружение, повышение давления, внезапную лихорадку, а также подавленное настроение и быструю утомляемость.
Методы лечения
- назначаются препараты, успокаивающие нервную систему и нормализующие кровообращение в позвоночной артерии;
- массаж шейно-воротниковой зоны успокаивает нервы, снимает напряжение и зажимы мышцах;
- физиотерапия (электрофорез и др) устраняет мышечные спазмы, уменьшает симптоматику;
- правильно подобранные физические упражнение укрепляют мышцы, тонизируют нервную систему.
- курортно-санаторное лечение оказывает общеукрепляющее действие.
Глоточно-гортанный
В случаях запущенного остеохондроза 3 степени нередко возникает тяжелейший комплекс симптомов, связанный с нарушением иннервации гортани и глотки. При глоточно-гортанном симптоме наблюдается нарушение глотания, сильная хрипота, постоянное ощущение комка в горле.
Также присутствует головокружение, которые может быть настолько сильно выраженным, что больные теряют способность устойчиво стоять на ногах.
Методы лечения

- приём медикаментов, в числе которых противовоспалительные нестероидные препараты, анестетики;
- ношение воротника Шанца помогает убрать защемление нервов и сосудов;
- лечебная физкультура, снимающая мышечные спазмы и улучшающая мозговое кровообращение;
- массаж помогает уменьшить головокружение и прочие мучительные симптомы; — из рациона следует полностью убрать наваристые бульоны, щавелевую кислоту, а также спиртные напитки;
- оперативное вмешательство, заключающееся в замене разрушенного шейного диска искусственным протезом часто является единственным выходом, позволяющим существенно улучшить самочувствие больного при глоточно-гортанном синдроме.
Как видим, признаки различных синдромов, вызванных ШОХ, во многом схожи. Так же, как и методы их лечения, которые в первую очередь должны быть направлены не на убирание симптоматики, а на устранение основного заболевания.
Выраженность и сила проявления синдромов может быть разной — в зависимости от того, насколько запущен шейный остеохондроз. Но, в любом случае, самолечение при этой болезни очень опасно. Бороться с синдромами ШОХ можно только под постоянным контролем опытного врача.
Корешковый синдром шейного отдела
Корешковый синдром шейного отдела позвоночника (цервикальная радикулопатия) – это клиническое описание боли и / или неврологических симптомов, вызванных различными патологиями, при которых происходит компрессия корешков в шейном отделе позвоночника.
Цервикальная радикулопатия встречается гораздо реже, чем радикулопатия поясничного отдела позвоночника. Ежегодная заболеваемость составляет примерно 85 случаев на 100 000 населения. У более молодого населения корешковый синдром (радикулопатия) шейного отдела позвоночника является следствием грыжи диска или острой травмы, вызывающей местное воздействие на нервный корешок. Грыжа диска составляет 20-25% случаев цервикальной радикулопатии. У пациентов старшего возраста шейная радикулопатия часто является результатом сужения межпозвоночных суставов из-за образования остеофитов, снижения высоты диска, дегенеративных изменений в унковертебральных суставах. Лечение корешкового синдрома шейного отдела позвоночника может быть как консервативным, так и оперативным, в зависимости от клинической картины и генеза компрессии.
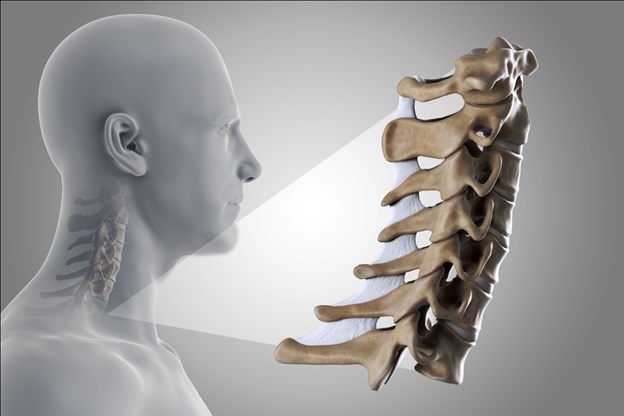
Спинномозговые корешки (С1 – С8) выходят из шейного отдела позвоночника и затем разветвляются, осуществляя иннервацию мышц верхних конечностей (плеч, рук, кистей), что позволяет им функционировать. Они также несут чувствительные волокна к коже, что обеспечивает чувствительность кожи в зоне иннервации .
При раздражении корешков шейного отдела позвоночника, при воспалении или компрессии, появляются боли в шее с иррадиацией в руки, нарушения чувствительности, мышечная слабость в зоне иннервации поврежденного корешка.
Симптомы корешкового синдрома в шейном отделе позвоночника могут развиваться внезапно или постепенно, и периоды обострения сменяются ремиссией.
Причины цервикальной радикулопатии
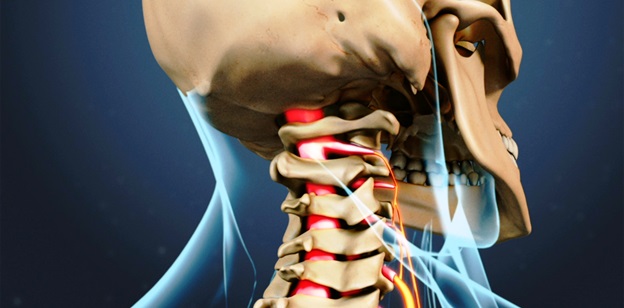
Любое патологическое состояние, которое каким-то образом сжимает или раздражает нервный корешок в шейном отделе позвоночника, может вызвать цервикальную радикулопатию.
Наиболее распространенными причинами являются:
- Грыжа диска. Если внутренний материал межпозвонкового выпячивается и раздражает близлежащий корешок в шейном отделе, то возможно развитие корешкового синдрома (цервикальной радикулопатии). Если у молодого человека (20 или 30 лет) имеется цервикальная радикулопатия, наиболее вероятной причиной является грыжа межпозвоночного диска.
- Цервикальный стеноз позвоночника. Как часть дегенеративного процесса шейного отдела позвоночника, изменения в спинномозговых суставах могут привести к уменьшению пространства в позвоночном канале. Спинальный стеноз является распространенной причиной симптомов корешкового синдрома в шейном отделе позвоночника шейки у людей старше 60 лет.
- Остеохондроз (дегенеративное заболевание дисков). По мере дегенерации дисков в шейном отделе позвоночника, диски становятся более плоскими и жесткими и не поддерживают позвоночник. У некоторых людей этот дегенеративный процесс может привести к воспалению или поражению близлежащего нервного корешка. Цервикальная дегенеративная болезнь дисков является общей причиной радикулопатии у людей старше 50 лет.
- Цервикальная радикулопатия может быть вызвана другими состояниями, при которых возникают условия для компрессионного воздействия на нервные корешки или вызывать повреждение шейных нервных корешков, такими как: опухоли, переломы, инфекции или саркоидоз, синовиальная киста, синовиальный хондроматоз фасеточных суставов, гигантоклеточный артериит корешковых сосудов.
- К факторам, связанным с повышенным риском развития корешкового синдрома шейного отдела позвоночника, относятся: тяжелый ручной труд, требующий подъема более чем 10 кг, курение и длительное вождение или работа с вибрационным оборудованием.
- Радикулопатия C5 -может вызывать боль и / или слабость в плечах и руках. Характерный симптом- это дискомфорт около лопаток, онемение или покалывание бывает редко .
- Радикулопатия C6 (одна из наиболее распространенных) вызывает боль и / или слабость по всей длине руки, включая бицепсы, запястье, большой и указательный палец.
- Радикулопатия C7 (наиболее распространенная) вызывает боль и / или слабость от шеи до кисти и может включать трицепсы и средний палец.
- Радикулопатия C8 вызывает боль от шеи к руке. Пациенты могут испытывать слабость в руке, а боль и онемение могут распространяться вдоль внутренней стороны кисти, безымянного пальца и мизинца.
- При одновременном поражении нескольких корешков возможна комбинация симптомов
- Симптомы могут усиливаться при выполнении определенных действий, таких как длительное нахождение в положении с наклоном шеи (работа на компьютере) и уменьшаться в состоянии покоя.
- Но в некоторых случаях, симптомы могут стать постоянными и не уменьшаться, когда шея находится в поддерживаемом положении покоя.
- История пациента. Врач собирает подробную информацию о наличии любых предшествующих или текущих заболеваниях или состояниях, несчастных случаях или травмах, семейной истории и образе жизни. Это позволяет получить более полное представление о том, что может потребоваться для дальнейшего обследования.
- Физический осмотр. Врач на основании осмотра и пальпации определяет наличие аномалий, болезненных участков, а также диапазон движений и силу мышц шеи.
- Сперлинг(Spurling) тест позволяет врачу определить, может ли компрессия шейного отдела позвоночника спровоцировать или (временно) ухудшить корешковые симптомы у пациента. Этот тест обычно проводится так: пациент наклоняет голову в сторону, где появились симптомы, а затем врач рукой оказывает мягкое давление на верхнюю часть головы. Этот процесс приводит к сужению фораминальных отверстий, откуда выходят нервные корешки и это приводит к воспроизведению корешковых симптомов, которые испытывал пациент. Если тест Сперлинга воспроизводит корешковые симптомы, то, вероятно, имеет место цервикальная радикулопатия.
- Пациентам, у которых уже есть признаки цервикальной миелопатии (компрессия спинного мозга) или корешковые симптомы появились после эпизода травмы (и, следовательно, могут быть переломы), тест Спурлинга проводить не рекомендуется.
- Рентгенографияшейного отдела позвоночника обычно является первым методом диагностики корешкового синдрома и позволяет обнаружить наличие травм, остеофитов, сужение пространства между позвонками. Рентгенография считается наиболее оптимальным начальным исследованием у всех пациентов с хронической болью в шее.
- КТ (МСКТ)
- чрезмерные нагрузки на позвоночник,
- гормональные сбои,
- ожирение,
- гиподинамия,
- аномалии развития позвоночника,
- переохлаждение.
- травмы и операции на шее;
- костные наросты (остеофиты);
- сдавливание и смещение позвонков;
- образование тромбов и холестериновых бляшек в сосудах;
- хронические болезни кровеносной системы;
- межпозвонковые грыжи и протрузии;
- врождённые аномалии развития позвоночника;
- нервное перенапряжение;
- деформация артерий и вен шеи;
- сосудистые заболевания, инсульт;
- искривление осанки;
- болезни сердца;
- васкулит;
- эмболия;
- фибромиалгия;
- миалгия.
- грыжи и опухоли в шейно-воротниковой зоне;
- повреждения спинного мозга в области шеи;
- травмы и последствия операций;
- инфекционные заболевания;
- переохлаждение;
- гормональный дисбаланс;
- нарушения метаболизма;
- ожирение;
- гиподинамия.
- острая или хроническая боль в пояснице, шее или грудном отделе;
- обострение болевых ощущений после физической или эмоциональной нагрузки;
- снижение чувствительности околопозвоночной области;
- покалывание, мурашки, онемение спины и конечностей;
- распространение боли в другие части тела;
- переутомление, снижение работоспособности;
- проблемы с дыханием и пищеварением;
- нестабильность нервной системы;
- атрофии мышц;
- почечные колики;
- люмбалгия.
- постоянные боли в голове и шее;
- шум в голове, потемнение в глазах;
- расстройства вегетативной системы;
- офтальмические нарушения в организме;
- задние-шейный симпатический синдром;
- нарушение координации движений;
- скованность подвижности позвоночника;
- снижение памяти, внимания, мышления;
- повышенная раздражительность;
- перепады давления и сердечного ритма;
- усиленное потоотделение;
- повышение температуры тела.
- Ишемический. Нарушения происходят в области головного мозга, повреждается мозговое кровоснабжение, что приводит к ишемическим атакам, инсульту, слуховым и зрительным патологиям. Сопровождается слабостью, переутомлением, обмороками.
- Дистонический. Нарушения выражаются в частых головных болях высокой интенсивности с иррадиацией в шею, затылок, лоб. Могут появиться головокружения, шум в ушах, «мошки» в глазах, падение остроты зрения.
- Атеросклероз. Схожие признаки — частые головокружения и мигрень, утомление после несложной физической нагрузки, постоянная усталость, снижение работоспособности. Сосуды забиваются атеросклеротическими бляшками, что приводит к развитию тромбов и препятствует поступлению полезных веществ в мозг.
- Корешковый синдром. Похожие симптомы — уменьшение чувствительности отдельных зон шеи, головы и лица, неврологические расстройства, переутомление, повышенное напряжение мышц.
- Межпозвоночная грыжа. Схожие симптомы — ограничение подвижности и скованность движений в шейном отделе позвоночника, интенсивные головные боли с переходом ощущений в другие части тела, недомогание при резких наклонах и поворотах туловища.
- Спондилёзные патологии. Изнашиваемость позвонков и дисков схожа по своим проявлениям с СПА — возникают ноющие ощущения боли после нагрузки, головокружения, нехватка воздуха и кровеносные сосуды передавливаются, нарушается мозговое кровоснабжение.
- Ведите здоровый активный образ жизни без вредных привычек.
- Спите на ровной поверхности и ортопедической подушке.
- Делайте гимнастику для шеи в перерывах между работой.
- Не поднимайте тяжести или делайте это с ровной осанкой.
- Избегайте физического и психоэмоционального переутомления.
- Питайтесь полезной пищей с высоким содержанием витаминов и минералов.
- При изменениях показателей здоровья обращайтесь к врачу.
- Принимайте препараты только после консультации с врачом.
- лабораторные общие и биохимические анализы крови;
- ультразвуковые исследования, сканирование внутреннего состояния артерий;
- инструментальные методы диагностики организма (КТ, МРТ, ЭКГ, спондилография).
- Сосудорасширяющие. Препятствуют образованию тромбов и ускоряют движение крови.
- Ноотропные. Стимулируют мозговое кровоснабжение, улучшают работу клеток головного мозга.
- Гипотензивные. Регулируют уровень артериального давления, нормализуют сердечный ритм.
- Антиагреганты. Разжижают кровь и улучшают текучие свойства, что мешает формированию тромбов и бляшек.
- Физиотерапия — кислородотерапия, озонотерапия, магнитотерапия, грязелечение, фитотерапия.
- Мануальная терапия — массаж, массажные техники для оздоровления и расслабления мышц.
- Лечебная гимнастика — ЛФК, плавание, физические упражнения с щадящей нагрузкой.
- чрезмерные нагрузки на позвоночный столб (могут быть связаны с профессиональной деятельностью); ;
- нарушение осанки и искривления позвоночного столба;
- избыточный вес;
- индивидуальные особенности строения шеи (например, чрезмерно удлиненная или укороченная шея);
- опухоли спинного мозга;
- профессиональные занятия спортивной деятельностью;
- межпозвоночные грыжи;
- переохлаждения;
- последствия ранее полученной травмы позвоночника;
- инфекционное заражение мозга (остиомелит или туберкулез).
- Остеохондроза;
- Грыжи межпозвоночных дисков;
- Спондилоартроза;
- Невриномы;
- Бокового смещения костей позвоночного столба;
- Остеофитов.
- Нимесулид;
- Кеторолак;
- Ибупрофен;
- Диклофенак.
- Мигрени, головокружения, тошнота и кашель.
- Нарушение слуха, боль в ухе, лице.
- Двигательные нарушения в руках, ногах. Может пропасть чувствительность участка кожи на голове.
- Боль в руке. Если защемлен нервный корешок, то вся область, в которую он посылает импульсы может болеть или «выпадать».
- Аутоиммунные заболевания. Они вовлекают в патологический процесс разрушения хрящевой ткани собственные клетки организма.
- Инфекции, гормональный сбой, замедление в обмене веществ — все эти нарушения кровообращения могут также служить факторами развития остеохондроза.
- Малоподвижный образ жизни, условия труда, при которых большую часть времени человек проводит в вынужденной статической позе.
- Высокие нагрузки, приводящие к травмам могут привести к сдавливанию.
- Дефекты генетического характера, связанные со слабостью опорно-двигательного аппарата и неполноценностью хрящевой ткани.
- Устранить боль.
- Снять воспаление.
- Восстановить функции спинномозговых корешков.
- Укрепить мышечный корсет и связки.
- Боль не удается снять путем терапевтического лечения более 3 месяцев.
- Есть грыжа межпозвоночного диска.
- Пропадает чувствительность в конечности
Симптомы
Симптомы корешкового синдрома шейного отдела позвоночника шейки обычно включают боль, слабость или онемение в областях, находящихся в зоне иннервации пораженного корешка. Боль может ощущаться только в одной области, например в плече, или распространяться по всей руке и в пальцы кисти .
Тип боли также может варьироваться. Некоторые пациенты описывают тупую, постоянную боль. Однако другие пациенты описывают боль как острую (ножевую) или сильное жжение.
Пациенты могут ощущать покалывание пальцев, что также может сопровождаться онемением. Ощущение онемения или слабости в руке также может повлиять на способность захватывать или поднимать объекты, а также выполнять другие повседневные задачи, такие как написание, одевание одежды.
Определенные движения шеи, такие как разгибание шеи назад, наклон шеи или ротация, могут увеличить боль. Некоторые пациенты отмечают, что боль уменьшается, когда они кладут руку за голову; движение может снимать давление на нервный корешок, что, в свою очередь, уменьшает выраженность симптомов.
Виды цервикальной радикулопатии
Симптомы при корешковом синдроме в шейном отделе позвоночника зависят от того, какой корешок подвержен компрессии шейки. Например, C6-радикулопатия возникает, когда повреждается нервный корешок , который выходит над C6-позвонком.
В то время как специфические симптомы у любого пациента могут широко варьироваться, существуют характерные симптомы для каждого уровня поражения корешка:
Для подбора адекватной тактики лечения корешкового синдрома в шейном отделе позвоночника необходимо правильно идентифицировать причину симптомов. Например, цервикальная радикулопатия и синдром запястного канала могут иметь похожие симптомы, такие как боли в руке и онемение, поэтому необходимо точно определить генез симптоматики, что позволит прицельно воздействовать на фактический источник проблемы.
Диагностика
При наличии таких симптомов как боль в шее или связанные с ней симптомы, такие как покалывание, слабость или онемение плеча, руки и / или кисти, врач, скорее всего, начнет со следующего:

Инструментальные методы диагностики
КТ-сканирование обеспечивает хорошую визуализацию морфологии костей и может быть полезным диагностическим инструментом для оценки острых переломов. Точность диагностики грыж дисков в шейном отделе позвоночника при КТ –визуализации колеблется от 72-91% .
КТ-сканирование с миелографией имеет точность, приближающуюся к 96% при диагностике грыжи диска шейного отдела позвоночника. Кроме того, использование контрастного материала позволяет визуализировать субарахноидальное пространство и оценить состояние спинного мозга и нервных корешков.
МРТ стала методом выбора для визуализации шейного отдела позвоночника и позволяет обнаружить значительную часть патологий мягких тканей, например грыжу диска. МРТ может обнаруживать разрывы связок или секвестрацию грыжи диска, что не может быть обнаружено с помощью других методов визуализации. МРТ может хорошо визуализировать весь спинной мозг, нервные корешки и позвоночный столб . Было обнаружено, что МРТ достаточно информативный метод оценки количества спинномозговой жидкости (CSF), окружающей тяж спинного мозга , при обследовании пациентов с стенозом спинального канала:
Электродиагностические методы исследования важны для выявления физиологических нарушений нервного корешка и исключения других неврологических причин симптоматики у пациента. Было показано, что ЭМГ ( ЭНМГ) исследование полезно при диагностике радикулопатии и хорошо коррелирует с результатами миелографии и хирургического лечения.
Лечение
Консервативное лечение корешкового синдрома шейного отдела позвоночника может включать в себя следующие методы лечения:
Отдых или изменение активности. Ношение шейного воротника во время острого болевого синдрома. Часто цервикальная радикулопатия разрешается сама по себе, особенно если симптомы незначительны. Ограничение напряженных действий, таких как занятия, спортом или подъем тяжелых предметов или улучшение осанки во время сидения или вождения, иногда может быть достаточно в качестве лечения.
ЛФК. Физические упражнений и растяжки могут помочь облегчить симптомы. Врач ЛФК может разработать индивидуальный план для конкретного пациента. ЛФК – наиболее эффективный метод лечения корешкового синдрома как в краткосрочной, так и в долгосрочной перспективе. Упражнения, направленные на открытие межпозвонкового отверстия, являются лучшим выбором для снижения воздействия компрессии на корешок Упражнения, такие как контралатеральная ротация и латеральное сгибание, относятся к простейшим формам упражнений, которые эффективны для уменьшения симптомов корешкового синдрома и увеличивают объем движений в шее. Также могут выполняться упражнения для усиления мышц, что позволит улучшить стабильности шеи и снизить риск развития раздражения нервного корешка в будущем, если компрессия корешка не обусловлена причинами, при которых ЛФК не оказывает лечебного эффекта. На начальных этапах лечения усиление мышц должно быть ограничено изометрическими упражнениями в вовлеченной верхней конечности. Как только острые симптомы будут устранены, можно начинать прогрессивное изотоническое укрепление. Первоначально, упражнения с отягощением должны проводиться с небольшим весом и частыми повторениями (15-20 повторений). Заниматься ЛФК необходимо в течение продолжительного времени, периодически корректирую объем и интенсивность нагрузок с врачом ЛФК.
Медикаменты. Для уменьшения симптомов боли возможно использование различных противовоспалительных препаратов ( диклофенак, мовалис, ибупрофен) миорелаксантов.
Если лекарственные препараты этой группы не оказывают эффекта, то возможно подключение опиоидов на короткий промежуток времени.
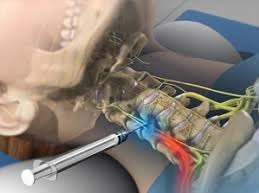
Шейные эпидуральные инъекции стероидов используются у пациентов с рефрактерностью к другим методам лечения. При правильном выполнении опытными врачами под рентгеновским контролем в большинстве случаев корешкового синдрома в шейном отделе удается добиться достаточно хорошего эффекта .
Мануальная терапия. Манипуляции при мануальной терапии позволяют снять блоки и улучшить мобильность двигательных сегментов и таким образом уменьшить симптоматику .
Тракционная терапия. Скелетное вытяжение достаточно часто применяется при лечении корешкового синдрома в шейном отделе позвоночника. Тракции выполняются на специализированных тракционных столах с контролируемой нагрузкой. Тракция позволяет немного уменьшить компрессию корешка за счет увеличения расстояния между позвонками. •
Иглорефлексотерапия, наравне с другими методами, используется в лечении корешкового синдрома в шейном отделе позвоночника. Этот метод лечения позволяет улучшить проводимость в нервных волокнах, уменьшить боль и восстановить чувствительность .
Физиотерапия. Современные методики физиотерапии, такие как криотерапия или Хивамат, также как и традиционные методы ( электрофорез, фонофорез ) широко используются как в острой стадии корешкового синдрома, так и в комплексе реабилитационных методик.
Хирургическое лечение
Если консервативные методы лечения не обеспечивают снижение боли или если такие неврологические симптомы, как онемение и слабость рук, продолжают прогрессировать, то тогда можно рассмотреть вопрос о хирургическом вмешательстве.
Наиболее часто в лечении цервикальной радикулопатии применяются следующие оперативные методики:
Передняя цервикальная дискэтомия и фиксация. Эта операция проводится через небольшой разрез в передней части шеи для удаления грыжи диска , а затем проводится фиксация этого двигательного сегмента шейного отдела позвоночника, что позволяет обеспечить стабильность позвоночника . Это наиболее распространенная операция для декомпрессии корешка .
Замена межпозвонкового диска на искусственный диск. Эта методика позволяет заменить фиксацию позвонков. Потенциальным преимуществом этой методики является то, что она направлена ??на поддержание мобильности на этом уровне шейного отдела позвоночника, а не на сращивание двух позвонков.
Хирургическое лечение корешкового синдрома в шейном отделе позвоночника позволяет эффективно снизить симптоматику и восстановить проводимость по нервным волокнам. По данным статистики коэффициент эффективности составляет от 80% до 90% . Как и при любой операции, есть некоторые риски, но чаще всего польза оперативного лечения перевешивает риски.
Корешковый синдром ( радикулопатия )
Корешковый синдром — симптомокомплекс, формирующийся в результате различных по своей этиологии поражений спинального корешка и проявляющийся симптомами раздражения (боль, мышечное напряжение, анталгическая поза, парестезии) и выпадения (парезы, снижение чувствительности, мышечные гипотрофии, гипорефлексия, трофические расстройства). Диагностируется корешковый синдром клинически, его причина устанавливается по результатам рентгенографии, КТ или МРТ позвоночника. Лечение чаще консервативное, по показаниям проводится хирургическое устранение фактора компрессии корешка.
МКБ-10
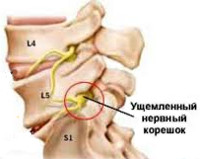
Общие сведения
Корешковый синдром — распространенный вертеброгенный симптомокомплекс, имеющий вариабельную этиологию. Ранее в отношении корешкового синдрома использовался термин «радикулит» — воспаление корешка. Однако он не совсем соответствует действительности. Последние исследования показали, что воспалительный процесс в корешке зачастую отсутствует, имеют место рефлекторные и компрессионные механизмы его поражения. В связи с этим в клинической практике стал употребляться термин «радикулопатия» — поражение корешка. Наиболее часто корешковый синдром наблюдается в пояснично-крестцовом отделе позвоночного столба и связан с поражением 5-го поясничного (L5) и 1-го крестцового (S1) позвонков. Реже встречается шейная радикулопатия, еще реже — грудная. Пик заболеваемости приходится на среднюю возрастную категорию — от 40 до 60 лет. Задачами современной неврологии и вертебрологии является своевременное выявление и устранение фактора, вызывающего компрессию корешка, поскольку длительное сдавление влечет за собой дегенеративные процессы в корешке с развитием стойкой инвалидизирующей неврологической дисфункции.

Причины
С двух сторон от позвоночного столба человека отходит 31 пара спинномозговых нервов, которые берут свое начало в спинальных корешках. Каждый спинальный (спинномозговой) корешок образован выходящими из спинного мозга задней (сенсорной) и передней (моторной) ветвью. Из позвоночного канала он выходит через межпозвоночное отверстие. Это наиболее узкое место, где чаще всего и происходит сдавление корешка. Корешковый синдром может быть обусловлен, как первичной механической компрессией самого корешка, так и его вторичным сдавлением вследствие отека, развивающегося в результате компрессии корешковых вен. Сдавление корешковых сосудов и расстройство микроциркуляции, возникающее при отеке в свою очередь становятся дополнительными факторами поражения корешка.
Наиболее распространенной причиной, провоцирующей корешковый синдром, выступает остеохондроз позвоночника. Снижение высоты межпозвоночного диска влечет за собой уменьшение диаметра межпозвоночных отверстий и создает предпосылки для ущемления проходящих через них корешков. Кроме того, фактором компрессии может являться формирующаяся как осложнение остеохондроза межпозвоночная грыжа. Корешковый синдром возможен при компрессии корешка образующимися при спондилезе остеофитами или измененными вследствие спондилоартроза частями дугоотростчатого сустава.
Травматическое повреждение спинального корешка может наблюдаться при спондилолистезе, травмах позвоночника, подвывихе позвонка. Воспалительное поражение корешка возможно при сифилисе, туберкулезе, спинальном менингите, остеомиелите позвоночника. Корешковый синдром неопластического генеза встречается при опухолях спинного мозга, невриноме спинномозгового корешка, опухолях позвонков. Нестабильность позвоночника, влекущая за собой смещение позвонков, также может выступать причиной корешкового синдрома. Способствующими развитию радикулопатии факторами выступают:
Симптомы
Клиника корешкового синдрома складывается из различных сочетаний симптомов раздражения спинального корешка и выпадения его функций. Выраженность признаков раздражения и выпадения определяется степенью сдавления корешка, индивидуальными особенностями расположения, формы и толщины спинальных корешков, межкорешковыми связями.
Симптомы раздражения включают болевой синдром, двигательные нарушения по типу крампи или фасцикулярных мышечных подергиваний, сенсорные расстройства с виде ощущения покалывания или ползания мурашек (парестезии), локального чувства жара/холода (дизестезии). Отличительными особенностями корешковой боли является ее жгучий, пекучий и стреляющий характер; появление только в зоне, иннервируемой соответствующим корешком; распространение от центра к периферии (от позвоночника к дистальным отделам руки или ноги); усиление при перенапряжении, резком движении, смехе, кашле, чихании. Болевой синдром обуславливает рефлекторное тоническое напряжение мышц и связок в области поражения, которое способствует усилению боли. Для уменьшения последней пациенты принимают щадящее положение, ограничивают движения в пораженном отделе позвоночника. Мышечно-тонические изменения более выражены на стороне пораженного корешка, что может привести к перекосу туловища, в шейном отделе — к формированию кривошеи, с последующим искривлением позвоночника.
Симптомы выпадения появляются при далеко зашедшем поражении корешка. Они проявляются слабостью иннервируемых корешком мышц (парезом), снижением соответствующих сухожильных рефлексов (гипорефлексией), уменьшением чувствительности в зоне иннервации корешка (гипестезией). Участок кожи, за чувствительность которого отвечает один корешок, называется дерматом. Он получает иннервацию не только от основного корешка, но и частично от выше- и ниже- лежащего. Поэтому даже при значительной компрессии одного корешка наблюдается лишь гипестезия, тогда как при полирадикулопатии с патологией нескольких рядом распложенных корешков отмечается полная анестезия. Со временем в иннервируемой пораженным корешком области развиваются трофические нарушения, приводящие к мышечной гипотрофии, истончению, повышенной ранимости и плохой заживляемости кожи.
Симптомы поражения отдельных корешков
Корешок С1. Боль локализуется в затылке, зачастую на фоне боли появляется головокружение, возможна тошнота. Голова находится в положении наклона в пораженную сторону. Отмечается напряжение подзатылочных мышц и их пальпаторная болезненность.
Корешок С2. Боль в затылочной и теменной области на стороне поражения. Ограничены повороты и наклоны головой. Наблюдается гипестезия кожи затылка.
Корешок С3. Боль охватывает затылок, латеральную поверхность шеи, область сосцевидного отростка, иррадиирует в язык, орбиту, лоб. В этих же зонах локализуются парестезии и наблюдается гипестезия. Корешковый синдром включает затруднения наклонов и разгибания головы, болезненность паравертебральных точек и точки над остистым отростком С3.
Корешок С4. Боль в надплечье с переходом на переднюю поверхность груди, доходящая до 4-го ребра. Распространяется по задне-латеральной поверхности шеи до ее средней 1/3. Рефлекторная передача патологической импульсации на диафрагмальный нерв может привести к появлению икоты, расстройству фонации.
Корешок С5. Корешковый синдром этой локализации проявляется болью в надплечье и по латеральной поверхности плеча, где также наблюдаются сенсорные расстройства. Нарушено отведение плеча, отмечается гипотрофия дельтовидной мышцы, понижен рефлекс с бицепса.
Корешок С6. Боль от шеи распространяется через область бицепса на наружную поверхность предплечья и доходит до большого пальца. Выявляется гипестезия последнего и наружной поверхности нижней 1/3 предплечья. Наблюдается парез бицепса, плечевой мышцы, супинаторов и пронаторов предплечья. Снижен рефлекс с запястья.
Корешок С7. Боль идет от шеи по задней поверхности плеча и предплечья, достигает среднего пальца кисти. Ввиду того, что корешок С7 иннервирует надкостницу, данный корешковый синдром отличается глубинным характером боли. Снижение мышечной силы отмечается в трицепсе, большой грудной и широчайшей мышце, флексорах и экстензорах запястья. Понижен трицепс-рефлекс.
Корешок С8. Корешковый синдром на этом уровне встречается достаточно редко. Боль, гипестезия и парестезии распространяются на внутреннюю поверхность предплечья, безымянный палец и мизинец. Характерна слабость флексоров и экстензоров запястья, мышц-разгибателей пальцев.
Корешки Т1-Т2. Боль ограничена плечевым суставом и областью подмышки, может распространяться под ключицу и на медиальную поверхность плеча. Сопровождается слабостью и гипотрофией мышц кисти, ее онемением. Типичен синдром Горнера, гомолатеральный пораженному корешку. Возможна дисфагия, перистальтическая дисфункция пищевода.
Корешки Т3-Т6. Боль имеет опоясывающий характер и идет по соответствующему межреберью. Может быть причиной болезненных ощущений в молочной железе, при локализации слева — имитировать приступ стенокардии.
Корешки Т7-Т8. Боль стартует от позвоночника ниже лопатки и по межреберью доходит до эпигастрия. Корешковый синдром может стать причиной диспепсии, гастралгии, ферментной недостаточности поджелудочной железы. Возможно снижение верхнебрюшного рефлекса.
Корешки Т9-Т10. Боль из межреберья распространяется в верхние отделы живота. Иногда корешковый синдром приходится дифференцировать от острого живота. Бывает ослабление среднебрюшного рефлекса.
Корешки Т11-Т12. Боль может иррадиировать в надлобковую и паховую зоны. Снижен нижнебрюшной рефлекс. Корешковый синдром данного уровня может стать причиной дискинезии кишечника.
Корешок L1. Боль и гипестезия в паховой области. Боли распространяются на верхненаружный квадрант ягодицы.
Корешок L2. Боль охватывает переднюю и внутреннюю поверхность бедра. Отмечается слабость при сгибании бедра.
Корешок L3. Боль идет через подвздошную ость и большой вертел на переднюю поверхность бедра и доходит до нижней 1/3 медиальной части бедра. Гипестезия ограничена расположенной над коленом областью внутренней поверхности бедра. Парез, сопровождающий этот корешковый синдром, локализуется в четырехглавой мышце и аддукторах бедра.
Корешок L4. Боль распространяется по передней поверхности бедра, коленному суставу, медиальной поверхности голени до медиальной лодыжки. Гипотрофия четырехглавой мышцы. Парез большеберцовых мышц приводит к наружной ротации стопы и ее «прихлопыванию» при ходьбе. Снижен коленный рефлекс.
Корешок L5. Боль иррадиирует от поясницы через ягодицу по латеральной поверхности бедра и голени в первые 2 пальца стопы. Зона боли совпадает с областью сенсорных расстройств. Гипотрофия большеберцовой мышцы. Парез экстензоров большого пальца, а иногда и всей стопы.
Корешок S1. Боль в нижнем отделе пояснице и крестце, отдающая по заднелатеральным отделам бедра и голени в стопу и 3-5-й пальцы. Гип- и парестезии локализуются в области латерального края стопы. Корешковый синдром сопровождает гипотония и гипотрофия икроножной мышцы. Ослаблены ротация и подошвенное сгибание стопы. Понижен ахиллов рефлекс.
Корешок S2. Боль и парестезии начинаются в крестце, охватывает заднюю часть бедра и голени, подошву и большой палец. Зачастую отмечаются судороги в аддукторах бедра. Рефлекс с ахилла обычно не изменен.
Корешки S3-S5. Сакральная каудопатия. Как правило, наблюдается полирадикулярный синдром с поражением сразу 3-х корешков. Боль и анестезия в крестце и промежности. Корешковый синдром протекает с дисфункцией сфинктеров тазовых органов.
Диагностика
В неврологическом статусе обращает на себя внимание наличие триггерных точек над остистыми отростками и паравертебрально, мышечно-тонические изменения на уровне пораженного сегмента позвоночника. Выявляются симптомы натяжения корешков. В шейном отделе они провоцируется быстрым наклоном головы противоположно пораженной стороне, в поясничном — поднятием ноги в горизонтальном положении на спине (симптом Ласега) и на животе (симптомы Мацкевича и Вассермана). По локализации болевого синдрома, зон гипестезии, парезов и мышечных гипотрофий невролог может установить, какой именно корешок поражен. Подтвердить корешковый характер поражения и его уровень позволяет электронейромиография.
Важнейшей диагностической задачей является выявление причины, спровоцировавшей корешковый синдром. С этой целью проводят рентгенографию позвоночника в 2-х проекциях. Она позволяет диагностировать остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева, искривления и аномалии позвоночного столба. Более информативным методом диагностики является КТ позвоночника. Для визуализации мягкотканных структур и образований применяют МРТ позвоночника. МРТ дает возможность диагностировать межпозвоночную грыжу, экстра- и интрамедуллярные опухоли спинного мозга, гематому, менингорадикулит. Грудной корешковый синдром с соматической симптоматикой требует дополнительного обследования соответствующих внутренних органов для исключения их патологии.
Лечение корешкового синдрома
В случаях, когда корешковый синдром обусловлен дегенеративно-дистрофическими заболеваниями позвоночника, используют преимущественно консервативную терапию. При интенсивном болевом синдроме показан покой, обезболивающая терапия (диклофенак, мелоксикам, ибупрофен, кеторолак, лидокаино-гидрокортизоновые паравертебральные блокады), купирование мышечно-тонического синдрома (метилликаконитин, толперизон, баклофен, диазепам), противоотечное лечение (фуросемид, этакриновая кислота), нейрометаболические средства (витамины гр. В). С целью улучшения кровообращения и венозного оттока назначают эуфиллин, ксантинола никотинат, пентоксифиллин, троксерутин, экстракт каштана конского. По показаниям дополнительно используют хондропротекторы (экстракт хряшей и мозга телят с витамином С, хондроитинсульфат), рассасывающее лечение (гиалуронидазу), препараты для облегчения нейрональной передачи (неостигмин).
Длительно протекающий корешковый синдром с хронической болью является показанием к назначению антидепрессантов (дулоксетина, амитриптилина, дезипрамина), а при сочетании боли с нейротрофическими расстройствами – к применению ганглиоблокаторов (бензогексония, ганглефена). При мышечных атрофиях применяют нандролона деканоат с витамином Е. Хороший эффект (при отсутствии противопоказаний) оказывает тракционная терапия, увеличивающая межпозвонковые расстояния и тем самым уменьшающая негативное воздействие на спинальный корешок. В остром периоде дополнительным средством купирования боли может выступать рефлексотерапия, УВЧ, ультрафонофорез гидрокортизона. В ранние сроки начинают применять ЛФК, в период реабилитации — массаж, парафинотерапию, озокеритолечение, лечебные сульфидные и радоновые ванны, грязелечение.
Вопрос о хирургическом лечении возникает при неэффективности консервативной терапии, прогрессировании симптомов выпадения, наличии спинальной опухоли. Операция проводится нейрохирургом и имеет целью устранение компрессии корешка, а также удаление ее причины. При грыжах межпозвонковых дисков возможна дискэктомия, микродискэктомия, при опухолях — их удаление. Если причиной корешкового синдрома является нестабильность, то производится фиксация позвоночника.
Прогноз
Прогноз радикулопатии зависит от основного заболевания, степени компрессии корешка, своевременности лечебных мероприятий. Длительно протекающие симптомы раздражения могут привести к формированию сложно купируемого хронического болевого синдрома. Вовремя не устраненное сдавление корешка, сопровождающееся симптомами выпадения, со временем обуславливает развитие дегенеративных процессов в тканях спинального корешка, приводящих к стойкому нарушению его функций. Результатом становятся инвалидизирующие пациента необратимые парезы, тазовые расстройства (при сакральной каудопатии), нарушения чувствительности.
Синдромы при шейном остеохондрозе причины, симптомы, методы лечения и профилактики
При шейном остеохондрозе часто возникают сопутствующие синдромы. Синдром позвоночной артерии (СПА) становится следствием разрушений и деформаций в шее, которые появляются по разным причинам. СПА представляет собой нарушения нервной системы из-за компрессии сосудов, расположенных в позвоночнике. Корешковый синдром, или радикулопатия, проявляется вследствие осложнений шейного остеохондроза.
Обе патологии сопровождаются болевыми ощущениями, скованностью движений, общим недомоганием, расстройствами психоэмоционального состояния. Вылечить недуг помогают невролог, вертебролог, хирург и другие специалисты.
Причины
Система кровоснабжения шеи работает в целях обеспечения головного мозга кровью и кислородом. Артерии шейного отдела располагаются на задней части головы, чтобы снизить риск травмирования. Синдром позвоночной артерии при шейном остеохондрозе может развиться по различным причинам:
Причинами радикулитов становятся дистрофические процессы в шее, вызванные остеохондрозом. Обычно врачи определяют происхождение синдрома по таким причинам:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Признаки корешкового синдрома при остеохондрозе
Возникновению корешкового синдрома способствуют дегенерации, вызванные патологическими процессами в спинном мозге и кровеносной системе. Симптом имеет ряд характерных признаков:
О чём говорят синдромы при шейном остеохондрозе
СПА свидетельствует о формировании стойких расстройств работы крови, сердца и сосудов, нервов, дыхания, костно-мышечного и связочного аппаратов, позвоночника. Опознать симптом можно по таким характерным признакам:
Корешковый синдром сопровождается болевыми ощущениями, которые передаются в руки, плечи, лопатки и верхнюю часть грудной клетки. Часто боль возникает ночью, а на утро больной наблюдает отёки и повышенную потливость. Характерный признак шейного радикулита — укорочение плеча. Это происходит из-за дефицита питательных веществ в мышцах и суставах плеча.
Виды синдрома позвоночной артерии при шейном остеохондрозе
В зависимости от локации расстройств различают два типа СПА:
С какими болезнями можно перепутать синдромы при шейном остеохондрозе
Как снять симптомы синдромов при шейном остеохондрозе
СПА и радикулит можно предотвратить, если выполнять несложную профилактику:
К какому врачу обратиться
Лечением патологии артерий должен заниматься невролог или кардиолог. Радикулиты лечит врач-ревматолог совместно с другими специалистами. При остеохондрозе необходимо обращаться к вертебрологу, остеопату, травматологу. В некоторых случаях поможет мануальный терапевт. На запущенных стадиях может понадобиться помощь нейрохирурга. Чтобы избежать осложнений, следует посещать клинику сразу после появления первых признаков заболевания.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович
Лечение синдромов при шейном остеохондрозе
Курс лечения предполагает комплекс процедур, направленных на улучшение и ускорение кровообращения, а также на устранение причин патологического состояния кровеносных сосудов и нервных волокон. Перед тем, как начать лечить болезнь, пациент проходит диагностику:
Медикаментозное лечение
По результатам диагностики и в зависимости от типа синдрома специалист выписывает больному такие лекарства:
Дополнительно могут быть назначены обезболивающие и седативные препараты, антидепрессанты, миорелаксанты, хондропротекторы.
Консервативное лечение
Если болезнь удалось диагностировать на ранней стадии, радикулопатию и синдром позвоночной артерии возможно вылечить консервативными методами без хирургии:
Хирургическое лечение
Оперативное вмешательство обычно не требуется при синдроме позвоночной артерии, чаще симптом лечат стандартными методиками. Хирургическая операция необходима, если СПА при шейном остеохондрозе сопровождается грыжами, хроническими компрессиями нервных корешков и сосудов, развитием тромбозов. Операция при радикулитах необходима, если защемление нервов провоцирует серьёзные нарушения всего опорно-двигательного аппарата.
Вы можете записаться на приём в клинику сети ЦМРТ и получить индивидуальные рекомендации по лечению патологии.
Корешковый синдром шейного отдела: симптомы и лечение

Болезненные ощущения в позвоночнике знакомы каждому человеку.
В 90% случаев причиной их возникновения являются дегенеративные процессы, протекающие в телах позвонков позвоночного столба.
Протекать они могут в любом отделе позвоночника.
Такие патологические изменения называют остеохондрозом позвоночного столба.
Указанное заболевание может затрагивать не только тела позвонков, но и спинномозговые нервные корешки.
Шейный отдел позвоночника не является исключением для проявления остеохондроза и сопровождающего его «корешкового синдрома».
Что такое «корешковый синдром» и чем он характеризуется
«Корешковый синдром» или, как его еще именуют, радикулопатия шейного отдела позвоночника представляет собой сдавливание спинномозговых нервов в области шейного отдела. Происходит это потому, что в процессе развития остеохондроза разрушается костная и хрящевая ткани позвонков.
Это может спровоцировать возникновение остеофитов и межпозвоночных грыж, что приводит к значительному уменьшению в размерах отверстий, располагающихся в теле позвонков, и предназначенных для прохода через них спинных нервов и кровеносных сосудов.
Однако возможность возникновения грыж между позвонками шейного отдела позвоночного столба все же сведена к минимуму. Это объясняется более крепкими позвоночными связками в данном отделе позвоночного столба, а также минимальным межпозвоночным расстоянием.
Обратите внимание! Остеохондроз, сопровождающийся «корешковым синдромом», нередко протекает с воспалительным процессом.

Симптоматика при корешковом синдроме зависит от того, какой корешок нерва был поврежден
В зависимости от того какой конкретно спинномозговой нервный корешок подвергся сдавливанию, клиническая картина является индивидуальной для каждого отдельного случая:
| Номер корешка | Характер боли | Симптомы и последствия |
| Сдавлен корешок С1 | У человека наблюдаются непрекращающиеся головные боли. | Возможно возникновение онемений в области темени и в затылочной зоне. |
| Сдавлен корешок С2 | Помимо симптомов, наблюдающихся у человека при передавливании верхнего спинномозгового корешка, при сдавливании второго наблюдаются те же симптомы. | Может добавиться атрофия мускулатуры, располагающейся под подбородком. Вследствие атрофии мышцы могут обвиснуть, что создаст эффект второго подбородка. |
| Сдавлен корешок С3 | Наблюдается односторонняя боль в области шее (в зависимости от того, в какой части шеи произошло поражение). | На этом же участке тела появляется чувство онемения. Может возникать обвисание мускулатуры и кожных покровов под подбородком. Допускаются нарушения речи. Возможно появление ощущения отечности языка, хотя в действительности оно отсутствует. |
| Сдавлен корешок С4 | Может возникать боль в ключице, лопатке или в предплечье. Возможно появление болей в области сердца или печени. | Наблюдается онемение и ослабление мышечного корсета шейной области. |
| Сдавлен корешок С5 | В зависимости от того, в какой части произошло поражение, может наблюдаться боль в правой или левой руке, точнее во внутренней стороне руки, начиная от кисти и заканчивая предплечьем. Также могут возникать боли в правой или левой части шеи. | При попытках осуществить двигательные движения рукой ощущается слабость и чувство онемения. |
| Сдавлен корешок С6 | Болезненные ощущения могут возникать во всей пораженной стороне тела, начиная от лопатки к пальцам верхней конечности, расположенной с пораженной стороны. | При попытках подвигать рукой наблюдается слабость – это связано с ослаблением бицепса. |
| Сдавлен корешок С7 | Присутствует болезненность в лопатке, а также наружной стороне плеча. Возможно распространение боли и онемения по всей руке, заканчиваясь на 2 и 3 пальцах. | Ослаблен тонус трицепса, что проявляется слабость в руке при двигательной активности ею. |
| Сдавлен корешок С8 | Болезненные ощущения и онемение спускаются к локтю, а далее от него по остальной части руки к мизинцу. | Мускулатура, отвечающая за движения мизинца и трицепса, ослаблена. |
Радикулопатия развивается и проявляется не сразу, а лишь тогда когда основное заболевание, являющееся причиной появления «корешкового синдрома» активно развивается.
Что может спровоцировать развитие «корешкового синдрома»

Наиболее часто к корешковому синдрому приводит остеохондроз
Помимо активно прогрессирующего остеохондроза причинами развития «корешкового синдрома» могут послужить:
Обратите внимание! Резкое повышение температуры тела свидетельствует о том, что радикулопатия вызвана инфекционными заболеваниями. А стремительное снижение массы тела за относительно короткий период времени является свидетельством наличия в организме опухолей.
Корешковый болевой синдром при остеохондрозе
Патологический процесс изменяет разные отделы позвоночного столба. Появляется боль, характер которой зависит от того, где локализуется заболевание и какова степень изменений. К примеру, есть остеохондроз с корешковым синдромом.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Синдром сдавливания нервных корешков является ощущением, распространяющимся по протяжению нервов, которое появляется от того, что нервные корешки оказываются пережатыми.
Общие сведения о заболевании
Корешковый синдром – это пояснично-крестцовый радикулит (радикулопатия), когда человек болен остеохондрозом. При этом боль идет по седалищному нерву (идет вниз по задней поверхности бедра, потом по нервам переходит в голень и может добраться до пяток).
Данный синдром возникает из-за:
Когда оказывается пережат нерв в другом позвоночном отделе, то болевые ощущения могут распространиться в различные органы (руки, желудок, сердце), например, при спондилоартрозе с корешковым синдромом.
Симптоматика и методы диагностики
Симптомами недуга являются боль, онемение рук и ног, покалывание, ощущение жжения либо слабости в ногах, вызванные не заболеванием конечностей, а воспалительным процессом, который локализуется в поясничном отделе позвоночника, либо остеохондрозом с корешковым синдромом.
Диагностируется недуг при помощи клинических симптомов. Болевые ощущения идут от шеи к рукам, а в груди носят опоясывающий характер. В некоторых случаях боль в сердце либо желудке исчезает после того, как будет вылечен остеохондроз.
Если болит спина в пояснице (причем эта боль резкая и появляется, когда человек поднимет тяжелый предмет либо быстро наклонится и повернется), то она называется люмбаго. При этом могут заметно отекать мышцы, покраснеть кожа и усилиться потоотделение.
Также симптомом является снижение чувствительности при воздействии острым предметом при сравнении с таким же на другой стороне. А шейный остеохондроз с корешковым синдромом выражается болями в руке, которые идут от шеи.
Если патологический процесс запущен, то нарушаются движения тела, атрофируются мышцы.
Для диагностики болезни делают рентген, электромиографию, компьютерную и магнитно-резонансную томографию проблемного отдела позвоночного столба.
Методы лечения
Перед началом лечения остеохондроза с синдромом сдавливания нервных корешков, локализованным в поясничном отделе позвоночника, нужно убедиться, что это именно он а не иная патология, вызванная болезнью мочеточника, мышц либо психогенным фактором.
При патологии мышц, они ощущаются при пальпации как плотный болезненный тяж. Почечную колику можно определить по сильной боли в поясничной области, имеющей кинжальный характер, которая отдается в паховую зону и половой орган.
Психогенный характер боли вызывается стрессом, умственным либо эмоциональным перенапряжением.
Методы лечения корешкового синдрома позвоночного столба зависят от симптоматики. Болевые ощущения убирают нестероидными средствами (в инъекционной форме, для наружного применения, для использования внутрь), снимающими воспаление. Так устраняется отечность и происходит воздействие на выработку веществ, которые вызывают боль. К таким препаратам относятся:
Если присутствует мышечный спазм, то используют Мидокалм и Сирдалуд. А Пентоксифиллином восстанавливают микроциркуляцию.
Когда эффекта нет, то применяют блокаду, которую ставят внутрикостным, паравертебральным, эпидуральным способом. Если случай тяжелый, то придется принимать антиконвульсанты и антидепрессанты.
Лечение выполняется комплексно: медикаментами, массажем, физиолечением, рефлексотерапией, лечебной физкультурой. Важное значение имеет соблюдение диеты при заболеваниях позвоночного столба.
Может случиться рецидив, если присутствует повышенная нагрузка на спину во время трудовой деятельности. Поэтому при отсутствии эффекта от терапии и часто повторяющихся обострениях придется перевестись на легкий труд.
Шейный остеохондроз: лечение и симптомы
Боль в шее — тревожный знак. Возможно, это всего лишь перенапряжение и стоит просто расслабиться и отдохнуть. Но что, если боль связана с остеохондрозом шейного отдела позвоночника? Важно внимательно отнестись к симптомам и лечению, ведь осложнения могут затронуть самый важный орган — мозг.
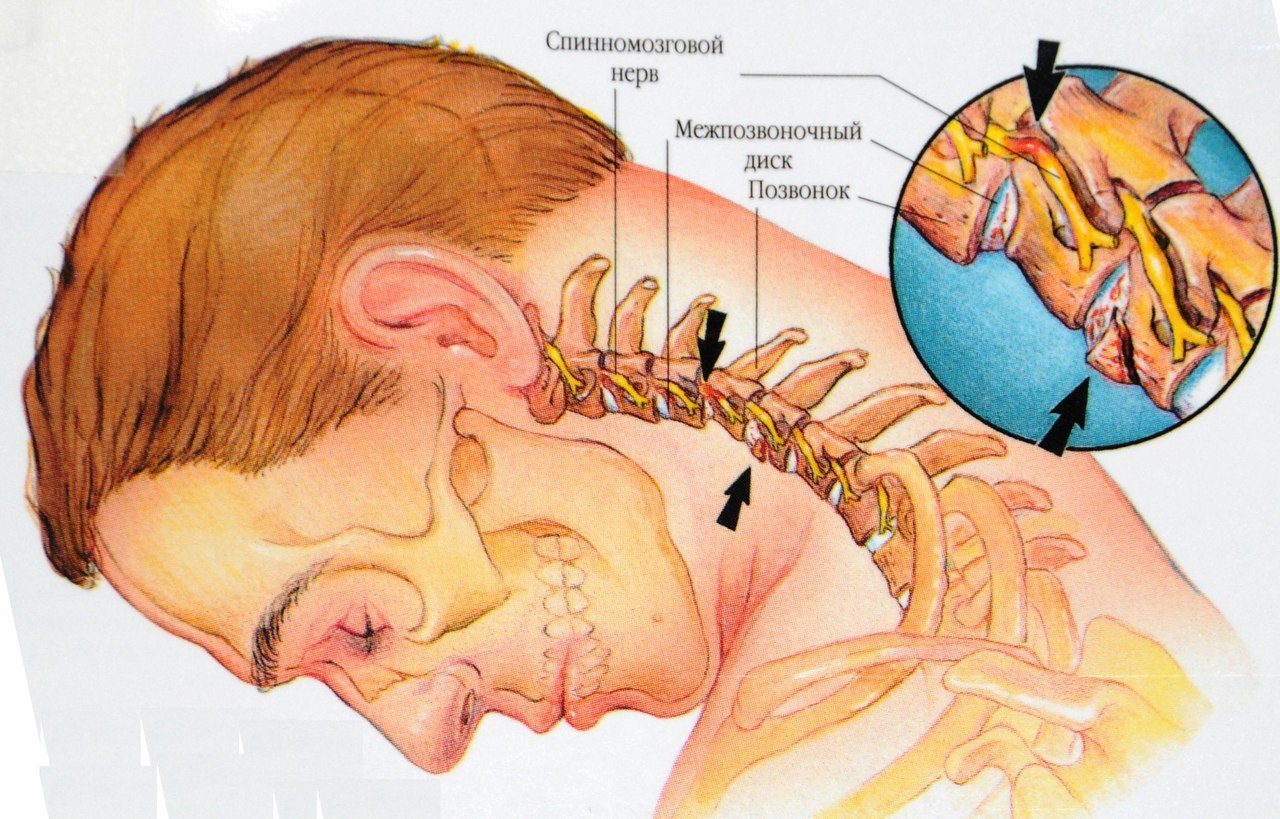
Что такое шейный остеохондроз
Остеохондроз шейного отдела позвоночника — это дегенеративное заболевание костно-хрящевой системы организма. Оно приводит к разрушению шейных межпозвонковых дисков, разрастанию костной ткани позвонков, образованию наростов на их поверхностях.
Остеохондроз шейного отдела позвоночника
Шейный отдел позвоночника состоит из семи позвонков, первый из которых сочленяется с черепом. Анатомо-функциональной единицей позвоночника является позвоночно-двигательный сегмент. Это суставной комплекс, за счет которого и двигается позвоночный столб. Комплекс состоит из двух позвонков, межпозвонкового диска, суставных поверхностей позвонков (фасеток), нервов, связок и мышц.
Остеохондроз начинается с повреждения межпозвонкового диска и затрагивает все окружающие ткани. Со временем процесс приводит к нарушению биомеханики позвоночника в целом. При развитии остеохондроза могут образовываться грыжи межпозвонковых дисков, сдавливание нервных корешков и кровеносных сосудов.
Патологические процессы в межпозвонковом диске проходят четыре стадии: нарушение питания, ослабление связок, повреждение диска и сдавливание нервов.
Стадия 1. Нарушаются условия питания и метаболизма межпозвонкового диска. Из-за особенностей строения, диски питаются только во время движения. Если его нет, начинаются дистрофические изменения ткани: диск голодает и обезвоживается. Потеря воды ведет к тому, что межпозвонковый диск не может выполнять функции амортизации. Нагрузка на фиброзное кольцо усиливается, в нем появляются трещины, разрывы. В этот момент возможно появление незначительных болей.
Стадия 2. На втором этапе происходит ослабление связочного аппарата позвоночно-двигательного сегмента. Соединение становится патологически подвижным. Патологический процесс в диске усугубляется, начинается грыжеобразование (пролабирование) — просачивание пульпозного ядра через трещины в фиброзном кольце. Боли становятся периодическими.
Стадия 3. Далее межпозвонковый диск повреждается окончательно. Пульпозное ядро диска выходит за пределы фиброзного кольца. Образовавшаяся грыжа может ущемлять нервные корешки. Развивается воспалительный процесс. Это проявляется обострением боли, так называемым корешковым синдромом.
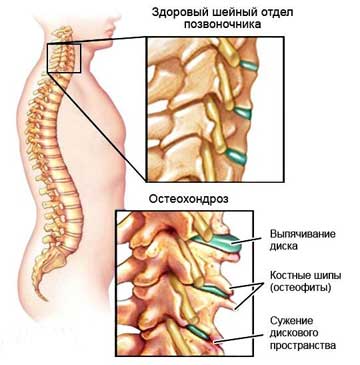
Стадия 4. На четвертой стадии поражение затрагивает близлежащие ткани. Возможно сдавливание корешковой артерии, что ведет к недостаточности кровоснабжения спинного мозга. В итоге участок позвоночника может полностью обездвижится.
Стадии шейного остеохондроза
Первые признаки и основные симптомы
В начале развития остеохондроза шейного отдела появляется дискомфорт, ограничение движения, болезненность области шеи. Зачастую этому не придают значения.
Со временем боли усиливаются, становятся ноющими, жгучими, болит голова, шея, лопатки, плечи — возможно, это развивается синдром позвоночной артерии. Артерия пережимается или спазмируется, кровоток нарушается.
На 1–2 стадии шейного остеохондроза часто возникают офтальмологические проблемы, связанные со спазмом в сосудах. Потемнение в глазах, мерцание, появление «мушек», цветных пятен перед глазами — всё это симптомы остеохондроза.
Наиболее частые симптомы шейного остеохондроза:
Миофасциальный синдром — боль в скелетных мышцах и прилегающих фасциях. Нарушение связано с перегрузкой, при которой возникает спазм, гипертонус, болезненные узлы внутри мышцы (триггерные точки).
Корешковый синдром — боль, вызванная длительным сдавливанием корешков спинномозговых нервов. Процесс грыжеобразования при остеохондрозе позвоночника приводит к защемлению нервных волокон и последующей воспалительной реакции. Боль распространяется по ходу нерва.
Фасеточный синдром — боль в позвоночных суставах. Позвонки со второго шейного имеют суставные отростки, которые между собой соединяются дугоотросчатыми (фасеточными) суставами. При остеохондрозе разрушаются межпозвонковые диски, их высота уменьшается, и это ведет к тому, что суставные капсулы дугоотросчатых суставов находятся в постоянном натяжении. Это вызывает боль. Причем боль увеличивается к концу дня, особенно при длительной вынужденной позе.
Причины остеохондроза в шейном отделе позвоночника
Одна из ключевых причин остеохондроза — эволюционная неприспособленность позвоночника к высокой вертикальной нагрузке. Предки людей ходили на четырех ногах, как и другие млекопитающие. Они не страдали от остеохондроза, так как в горизонтальном положении тела внутридисковое давление в два раза меньше, чем в вертикальном. По меркам эволюции, переход к прямохождению произошел не так давно, и позвоночник просто не успел адаптироваться к высокой вертикальной нагрузке. Так вместе с прямохождением человек приобрёл и заболевания опорно-двигательной системы.
Еще более уязвимой шею человека делает её строение. Шейный отдел человека состоит из семи маленьких подвижных позвонков, которые сочленены между собой по типу детской пирамидки. Эту конструкцию сложно назвать устойчивой вне состояния покоя. К тому же мышечный каркас в этой зоне слабый, а нагрузки могут быть высокими — всё это делает шею уязвимой. Любое травмирование чревато последствиями. Даже если повреждение было в другом отделе позвоночника, перераспределение нагрузки может быть причиной остеохондроза.
Другим фактором является старение. Формирование скелета и хрящевой ткани завершается к 21 году и после этого начинается необратимый процесс старения (дегенерации). Питание хрящевой ткани осуществляется только за счет диффузии, и если межпозвонковый диск недополучает питательных веществ, он начинает постепенно разрушаться.
Кроме этого, развитию шейного остеохондроза способствуют:
К тому же, в этом участке проходит большое количество нервных окончаний и кровеносных сосудов. Если кровь перестанет поступать в головной мозг в должном объеме, может случиться инсульт.
Диагностика
При первичной диагностике шейного остеохондроза врач собирает анамнез пациента. Он выясняет, что и как болит, с какой интенсивностью, при нагрузке или в покое, в какое время суток болит сильнее, имели ли место травмы шейного отдела позвоночника.
Во время осмотра шеи врач ощупывает шейные позвонки и мышцы, лимфоузлы; оценивает объем движений, исключает или подтверждает корешковый синдром.
После этого, для исключения аутоиммунных заболевания назначается лабораторная диагностика: общий анализ крови, СОЭ, ревматоидный фактор, антиген HLA B27.
Основная роль в постановке диагноза отводится рентгенографии, компьютерной томографии и магнитно-резонансной томографии.
Рентгенография помогает оценить состояние костных структур, мягкие ткани и хрящи на снимках не отображаются. Для визуализации этих структур вводят контрастное вещество: ангиография, дискография, миелография.
Компьютерная томография (КТ). В данном методе также используется принцип рентгенографии, но с помощью компьютерной обработки можно получить серию снимков продольных и поперечных срезов, на которых можно увидеть костную и хрящевую ткань.
Магнитно-резонансная томография (МРТ). Является «золотым стандартом» в диагностике патологий, в том числе хрящей и мягких тканей. МРТ дает представление не только о строении органов и тканей, но и их функционировании. В случае остеохондроза частым осложнением бывает грыжа позвоночника. МРТ позволяет диагностировать процесс грыжеобразования на ранних этапах.
Лечение
Лечение остеохондроза шейного отдела позвоночника сводится к консервативным методам. Вначале снимается болевой синдром, а затем назначаются различные процедуры. Но в самых крайних случаях, когда боль не проходит более трех месяцев и лекарственные средства не помогают, единственным выходом становится операция.
Безоперационные методы лечения
Остеохондроз поражал костно-хрящевую систему не один год, поэтому и лечение займёт время. Необходимо набраться терпения. Задачи консервативного лечения:
Во время сильных болей при корешковом синдроме проводят так называемые «блокады»: лекарственный препарат вводится в непосредственной близости к воспаленному корешку спинномозгового нерва.
Физиотерапевтическое лечение основано на естественных и искусственно воссозданных физических факторах: холод, тепло, электрический ток, магнитное излучение, лазер и другие. Для их воссоздания используются специальные аппараты, приспособления, ручные методики.
Лазеротерапия — биологическая активация процессов регенерации межпозвонковых дисков. Организм начинает самовосстанавливаться.
Плазмотерапия (PRP-терапия) — инъекции плазмы, выделенной из крови пациента. Плазма богата тромбоцитами, факторами роста, гормонами. После инъекций повышается местный иммунитет, запускаются процессы регенерации.
Иглоукалывание — стимуляция нервных окончаний специальными иглами. Улучшает обмен веществ в пораженных участках, избавляет от боли.
Ударно-волновая терапия — воздействие высокочастотными волнами. Позволяет запустить естественные процессы восстановления.
Кинезитерапия — терапия движением. Может быть активной (ЛФК) и пассивной (массаж, вытяжение). ЛФК укрепляет мышцы спины, вытяжение снимает напряжение и боль. Подбирается с учетом индивидуальных особенностей пациента.
Мануальная терапия и массаж — воздействие на мягкие ткани и суставы с целью восстановления равновесия в теле и синхронизации процессов. Возвращают подвижность и устраняют боль.
Тейпирование — наклеивание специальных пластырей на кожу в местах, где необходимо воздействовать на рецепторы растяжения и сжатия мышц. Может как расслаблять, так и усиливать тонус.
Пациенту в период острой боли для разгрузки позвоночника рекомендуют носить специальные бандажи и воротники на шею.
Положительный эффект от консервативного лечения достигается за 2–3 месяца. Если результата нет, пациенту рекомендуют операцию.
Хирургические методы лечения остеохондроза
Операция в случае шейного остеохондроза — это крайняя мера, для которой необходимы особые показания. Операцию рекомендуют, если:
Шейный остеохондроз — это сложное дегенеративное заболевание. Не лечить его нельзя. Такие серьезные нарушения в опорно-двигательном аппарате могут привести к инвалидности. Боль в шее может стать хронической, остеохондроз распространится на несколько отделов позвоночника. Своевременная профилактика может предотвратить развитие этого заболевания.
Профилактика
Чтобы сохранить здоровье шейного отдела позвоночника, необходима ежедневная физическая активность. Питание межпозвонковых дисков происходит в движении, поэтому оно крайне необходимо. Важно, чтобы нагрузки были оптимальными и регулярными.
Если работа связана с постоянным нахождением в статичной позе, необходима периодическая разминка. А дома после рабочего дня можно некоторое время полежать на спине на ровной поверхности, подложив под шею валик. Этот способ поможет восстановить шейный изгиб позвоночника, убрать напряжение мышц.
В профилактике шейного остеохондроза важна правильная поза во время сна. Если человек с утра встает с болью в шее, значит, мышцы не успели отдохнуть и восстановиться. Тут поможет ортопедическая подушка, которую подбирают индивидуально, на 3–5 лет.
Не откладывайте лечение
Подобрать программу восстановления помогут врачи клиники Ткачева-Епифанова. Здесь прошли лечение более 1200 пациентов. О результатах можно узнать из разделов Клинические случаи и Отзывы пациентов.
Врачи клиники проводят бесплатные предварительные консультации. Они оценивают состояние позвоночника по снимкам МРТ, сообщают о вероятности резорбции и возможности лечения. Для консультации не нужно приезжать в Москву, общение происходит онлайн.


