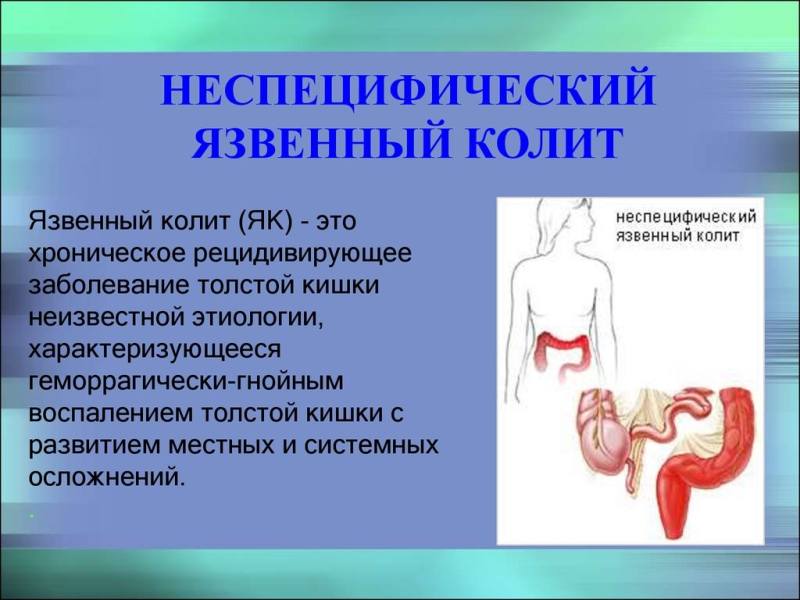
Язвенный колит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синонимы: неспецифический язвенный колит, Ulcerative colitis, Сolitis ulcerosa
Язвенный колит: причины появления, симптомы, диагностика и способы лечения.
Язвенный колит – тяжелое хроническое, рецидивирующие заболевание, для которого характерны воспалительно-язвенные поражения слизистой оболочки толстой кишки. Болезнь развивается в результате сочетания нескольких факторов, включающих генетическую предрасположенность, дефекты врожденного и приобретенного иммунитета, патологическую кишечную микрофлору и неблагоприятную окружающую среду.
Распространенность язвенного колита в России на сегодняшний день достигла 19–30 случаев на 100 000 населения.
В Москве и области этот показатель составляет 58 на 100 000 населения. Первый пик заболеваемости отмечается между 20 и 40 годами жизни, а второй пик – в возрасте 60-70 лет. При возникновении язвенного колита в юношеском возрасте частота семейных случаев достигает 37% от общего числа заболеваний.
Причины появления язвенного колита
Ключевым механизмом развития язвенного колита является дисбаланс иммунной системы. Повреждающий агент (вирус, бактерия, токсин, паразиты и пр.) стимулирует иммунный ответ, сопровождающийся формированием аутоантител против собственного кишечного эпителия слизистой оболочки толстой кишки. Вследствие сложных иммунных механизмов с участием специальных белков (цитокинов) развивается воспалительный процесс, появляются участки поврежденной слизистой оболочки в виде эрозий и язв.
Инфицирование язв приводит к образованию гнойного экссудата. В результате повреждения кровеносных сосудов возникает кровотечение.
В толстой кишке различают 2 основных отдела — ободочную кишку (1,5-1,75 м) и прямую кишку (15-20 см). Язвенный колит обычно распространяется постепенно вверх по слизистой оболочке толстого кишечника, начиная с прямой кишки. Воспаление затрагивает слизистую оболочку и подслизистый слой и характеризуется четкой границей между здоровой и пораженной тканью. Мышечный слой поражается только при тяжелом течении заболевания.
Язвенный колит имеет различные варианты развития: от острого тяжелого дебюта с быстрым развитием угрожающих жизни осложнений до хронического и редко рецидивирующего «мягкого» течения, без прогрессирования заболевания и развития кишечных или системных осложнений в течение многих лет.
Основными этиологическими факторами возникновения язвенного колита считаются:
- генетическая предрасположенность – наличие у близких родственников болезни Крона или неспецифического язвенного колита;
- длительное применение нестероидных противовоспалительных препаратов;
- бактериальные и вирусные инфекции;
- дефекты врожденного и приобретенного иммунитета, аутоиммунные факторы;
- пищевая аллергия и стресс могут спровоцировать первую атаку заболевания или его обострение, однако не выступают в качестве самостоятельного фактора развития язвенного колита.
Любопытно, что аппендэктомия (удаление аппендикса) снижает риск развития заболевания при условии, что операция была выполнена в связи с острым аппендицитом в молодом возрасте.
Классификация заболевания
Язвенный колит принадлежит к группе неспецифических воспалений кишечника неизвестной этиологии. По Международной классификации болезней 10-го пересмотра язвенный колит имеет код К51. В зависимости от локализации воспаления различают несколько подклассов:
K51.0 – Язвенный (хронический) энтероколит.
K51.0 – Язвенный (хронический) илеоколит.
K51.0 – Язвенный (хронический) проктит.
K51.0 – Язвенный (хронический) ректосигмоидит.
K51.4 – Псевдополипоз ободочной кишки.
K51.5 – Мукозный проктоколит.
K51.8 – Другие язвенные колиты.
K51.9 – Язвенный колит неуточненный.
По характеру течения выделяют:
- острое течение (менее 6 месяцев от дебюта заболевания);
- хроническое непрерывное течение (отсутствие более чем 6-месячных периодов ремиссии на фоне адекватной терапии);
- хроническое рецидивирующее течение (наличие более чем 6-месячных периодов ремиссии).
Симптомы язвенного колита
Основными клиническими симптомами язвенного колита являются примесь крови и гноя в стуле, диарея, ложные позывы к дефекации, слабость, потеря аппетита и веса. У небольшой части пациентов развиваются поражения суставов, кожи, глаз, печени, желчных путей и почек.
Для язвенного колита характерно чередование обострений и периодов с умеренным проявлением симптомов или даже бессимптомных.
При ухудшении течения болезни к классическим симптома могут присоединяться дополнительные:
- поражение суставов (артриты);
- язвочки на слизистой оболочке полости рта;
- воспаление, болезненность, покраснение и отеки кожи;
- воспаление глаз.
Диагностика язвенного колита
Однозначных диагностических критериев язвенного колита не существует. Диагноз устанавливается на основании сочетания данных анамнеза, физикального осмотра, клинической картины и типичных эндоскопических и гистологических изменений. Кроме того, язвенный колит важно отличать от болезни Крона и других форм острого колита (в частности, инфекционного, а у пожилых людей – ишемического).
Обычно проводят следующие исследования:
-
колоноскопию, осмотр слизистой оболочки кишечника, при необходимости берут небольшой образец ткани для исследования (биопсию);
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Основные симптомы неязвенного колита кишечника и способы его лечения
Язвенный колит (ЯК) – разновидность идиопатических воспалительных заболеваний толстой кишки – это сложное хроническое аутоиммунное заболевание неизвестной этиологии, характеризующееся рецидивирующим и перемежающимся воспалением с изъязвлением слизистой оболочки толстой кишки.
Отсутствие специфической причины заболевания обусловливает неспецифический характер лечения. Оперативное лечение в целом эффективно, хотя полностью не устраняет функциональные нарушения. Около 30-40% больных ЯК на определенном этапе требуется хирургическое вмешательство.
а) Эпидемиология язвенного колита:
• Ежегодная заболеваемость в западных странах: 5-16 новых случаев на 100000. Возраст начала заболевания, как правило, от 15 до 45 лет. Распространенность: 50-220 случаев на 100000 в популяции с семейными, географическими, этническими и расовыми особенностями.
Употребление никотина может оказать на течение ЯК благоприятный эффект (в противоположность болезни Крона). У 50% больных заболевание относительно бессимптомное, легкие симптомы отмечаются у 30%, умеренная и тяжелая симптоматика – у 20% больных.
Несмотря на периоды полной ремиссии, кумулятивная вероятность безрецидивного течения составляет около 20% через 2 года, < 5% - через 10 лет после начала заболевания.
• Риск развития рака: 5% через 10 лет, увеличивается на 1-2% с каждым годом, около 15-25% через 20 лет. Средний риск развития рака при имеющейся дисплазии составляет 20%, при тяжелой дисплазии или наличии DALM (изменения, ассоциированные с дисплазией, или опухоль) – 40-50%.
• Скрининг рака: при регулярном выполнении колоноскопии рак выявляется у 2% больных; у 25% больных ЯК признаки дисплазии отсутствуют за исключением участков слизистой, расположенных непосредственно рядом с опухолью; у 18% больных рак выявляют ранее, чем через 8 лет от начала заболевания.
б) Симптомы язвенного колита:
• Тяжесть заболевания, частота обострений и ремиссий вариабельны: диарея, слизь и кровь в кале, императивные позывы/недержание, тенезмы. Системные эффекты, связанные с длительностью заболевания или фульминантным течением: анемия, анорексия, мальнутриция/потеря веса, задержка роста, общая слабость, боли в животе, лихорадка.
• Внекишечные проявления, связанные с активностью заболевания в толстой кишке (15-25% больных): периферический артрит (15-20%), кожные изменения (гангренозная пиодермия, узловая эритема), эписклерит, гиперкоагуляция.
• Несвязанные с активностью заболевания в толстой кишке: анкилозирующий спондилит и сакроилиит (1-6%), гепатобилиарная болезнь (перихолангит, первичный склерозирующий холангит 3-5%), глазные болезни (передний увеит, ирит), кардиальные осложнения (перикардит), гиперкоагуляция.
• Осложнения: массивное кровотечение, токсический мегаколон (5%), перфорация (может быть замаскированной на фоне стероидов), злокачественное перерождение.
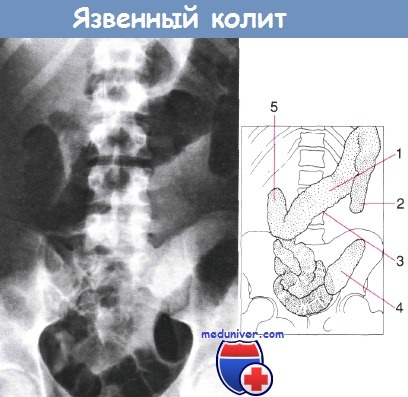
Обзорная рентгенограмма брюшной полости при тяжелом остром колите. Установлено значительное количество газа в толстой и тонкой кишке без остатков фекалий.
Поперечно-ободочная кишка расширена, на шероховатом крае слизистой оболочки гаустры отсутствуют.
При гистологическом исследовании препарата, полученного после колэктомии, обнаружены ранние проявления токсического мегаколона:
1 — поперечно-ободочная кишка; 2 — нисходящая ободочная кишка; 3 — шероховатый неровный край слизистой оболочки; 4 — сигмовидая кишка; 5 — печеночный изгиб
в) Дифференциальный диагноз:
• Болезнь Крона, недетерминированный колит (7-15%), ишемический колит, дивертикулит, инфекционный колит (включая псевдомембранозный С. difficile-ассоциированный колит), колит, вызванный ЗППП (например, венерический лимфогранулематоз, гонорея), лучевой проктит, СРК.
г) Патоморфология язвенного колита
Макроскопическое исследование:
• Сливное воспаление, начинающееся от зубчатой линии и распространяющееся в проксимальном направлении, с четкой демаркацией между пораженным дистальным сегментом толстой кишки и ее интактным проксимальным сегментом или панколит.
• Язвы в дистальном сегменте подвздошной кишки, возникающие у 10% больных с панколитом (ретроградный илеит).
• Отечная, гиперемированная и очень ранимая слизистая, большие эрозии и язвы слизистой, края которых могут пролабировать в просвет с формированием псевдополипов.
• Хроническое поражение сегмента толстой кишки с утратой гаустрации, укорочением кишки, уплощением стенки, которая приобретает вид ригидной трубки («дистрофический колит»).
• Рак, развивающийся при ЯК, зачастую не выглядит как опухоль!
Микроскопическое исследование:
• Поверхностное острое (нейтрофилы) или хроническое (лимфоциты) воспаление, ограниченное слизистой или подслизистым слоем (за исключением токсической дилатации).
• Крипт-абсцессы, полнокровие, геморрагии (острые эпизоды), нарушение архитектоники крипт (ветвление, укорочение, утрата параллельной ориентации желез), метаплазия клеток Панета, инфильтрация собственной пластинки мононуклеарами (хроническое заболевание).
• Внимание: совпадение морфологической картины с болезнью Крона наблюдается в 7-15% случаев (недетерминированный колит). Относительная интактность прямой кишки: «дистрофический проктит», последствия лечения (клизмы со стероидами).
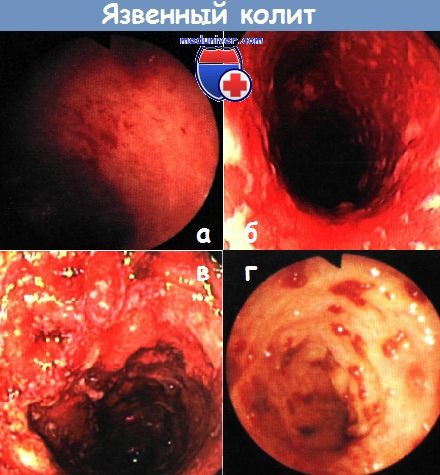
а, б – тяжелый язвенный колит. Контактное кровотечение (стадия II по Барону) (а). Диффузное изъязвление (б). Колоноскопия
в – обширные язвенные изменения, отек, застойные складки со спонтанным и контактным кровотечением (стадия III по Барону). Колоноскопия
г – тяжелый язвенный колит: слизистая оболочка практически полностью утрачена. Колоноскопия.
д) Обследование при язвенном колите
Необходимый минимальный стандарт:
• Ригидная ректоромано- или фибросигмоидоскопия: достаточна для установления диагноза, показана перед всеми плановыми операциями для выявления возможного рака прямой кишки (так как это может изменить лечебную тактику).
• Колоноскопия: «золотой» стандарт определения распространенности и активности заболевания, однако при остром течении заболевания повышает риск перфорации.
• Обследование один раз (дважды) в год, не позднее семи лет от начала заболевания.
• Посев кала, яйца глист, токсины С. difficile => выявление специфических инфекционных этиологических факторов.
• Экстренная госпитализация: обзорная рентгенография органов брюшной полости => исключение перфорации или дилатации толстой кишки >6 см (1,5 позвонка) для поперечно-ободочной кишки или >12 см для слепой кишки.
• Внимание: диаметр кишки не является точным предиктором риска перфорации.
Дополнительные исследования (необязательные):
• Рентгеноконтрастные исследования (ирригоскопия с барием или гастрографином): состояние слизистой, укорочение кишки, стриктуры; исследование противопоказано при остром течении заболевания (может усугубить ситуацию при токсической дилатации).
• Виртуальная колоноскопия: роль не определена, имеется риск перфорации.
• МРТ, ПЭТ, ПЭТ-КТ: роль в настоящее время не определена, могут быть полезны для выявления свищей или характерной картины чередования пораженных и непораженных сегментов, оценки активности процесса, дифференциальной диагностики между болезнью Крона и ЯК.
• Капсульная эндоскопия: не показана.
• Маркеры: тест на перинуклеарные антинейтрофильные цитоплазматические антитела (пАНЦА, p-ANCA) положителен в 60-80% случаев при ЯК; определение антител к Saccharomyces cerevisae (ASCA) дает отрицательный результат (при болезни Крона положительный в 60% случаев); значение маркеров остается спорным.
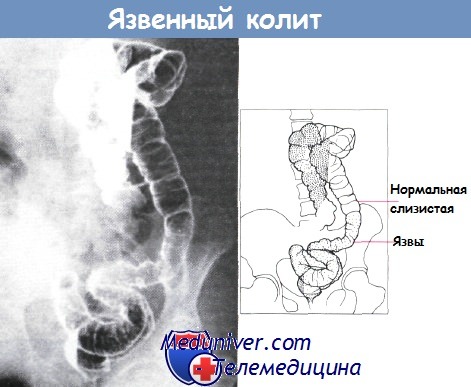
Острый язвенный колит с образованием язв в дистальном отделе. Обнаружены сливающиеся мелкие язвы, резкий переход к нормальной слизистой оболочке в нижних отделах нисходящей ободочной кишки.
Клизма без предварительной подготовки.
е) Классификация:
• Проктит или проктосигмоидит (45-60%), колит левых отделов (дистальнее селезеночного изгиба), распространенный колит (вовлечение поперечно-ободочной кишки), панколит (20%).
• Малые формы ЯК (?): микроскопический колит, колит при коллагенозах.
ж) Лечение без операции язвенного колита:
Принцип: контроль симптомов, подавление активности, поддержание ремиссии.
• Антидиарейные/спазмолитические препараты (противопоказаны при обострении: могут усугубить токсическую дилатацию).
• Клизмы с кортикостероидами или салицилатами 5-ASA (месаламин, олсалазин, сульфасалазин) при ограниченном процессе (проктит, колит левых отделов) или хронический «резервуарит».
• Пероральные салицилаты, преднизолон при легком и умеренно выраженном ЯК для поддержания ремиссии у 75-80% больных.
• Госпитализация, внутривенные стероиды или АКТГ, внутривенная нутритивная поддержка, инфузионная терапия при тяжелых формах с системными симптомами и проявлениями.
• Циклоспорин А, азатиоприн или 6-меркаптопурин для индукции и поддержания ремиссии (лечение в течение 3-6 месяцев для определения эффективности).
• Новые препараты: никотин, талидомид или инфликсимаб.
• Антибиотики не показаны, за исключением случаев фульминантного/токсического колита.
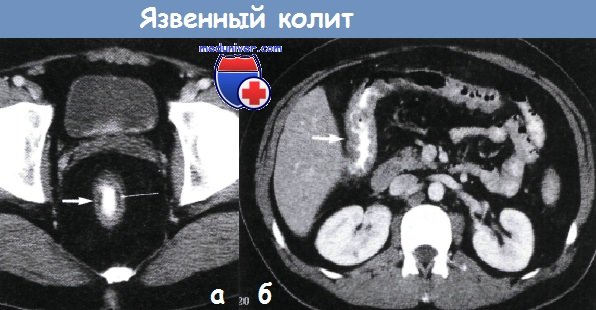
а – Язвенный колит в прямой кишке. Прямая кишка сужена, имеет трубчатую форму (показана толстой стрелкой). Плотность подслизистого слоя равна плотности жидкости (тонкая стрелка), создает эффект «пристеночного расслоения».
Компьютерная томография выполнена на уровне мочевого пузыря и семенных пузырьков
б – Поперечно-ободочная кишка при язвенном колите: поперечно-ободочная кишка имеет трубчатую форму; в области печеночного изгиба стенка кишки утолщена (показано стрелками). Компьютерная томография.
з) Операция при язвенном колите
Показания:
• Жизнеугрожающие осложнения: фульминантный колит, токсический мегаколон, перфорация толстой кишки, массивное кровотечение. Отсутствие ответа на лечение или ухудшение состояния в течение 3-5 дней консервативной терапии.
• Озлокачествление: выявленный рак, дисплазия любой (низкой, высокой) степени, стриктура, канцерофобия. Внимание: чтобы избежать облучения тонкокишечного резервуара, при раке прямой кишки показана неоадъювантная, а не послеоперационная химиолучевая терапия!
• Рефрактерное течение заболевания: неудача или побочные эффекты консервативной терапии, зависимость от стероидов, неприемлемое качество жизни.
Хирургический подход:
• Цель: излечение заболевания и/или устранение последствий токсического действия лекарственных средств, реконструкция с низким уровнем осложнений и высоким качеством жизни, минимизация осложнений и летальности.
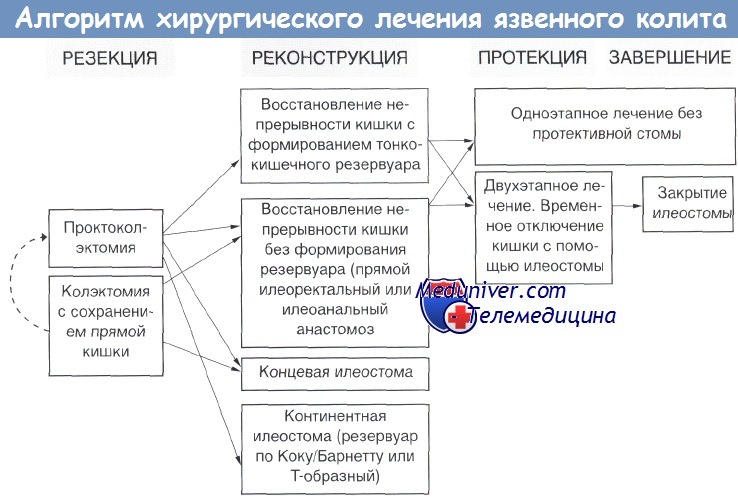
• Хирургический принцип – комбинация хирургических методов: 1) устранение заболевания => 2) реконструкция => 3) протекция => 4) завершение лечения.
Экстренное/срочное хирургическое вмешательство:
• Колэктомия с концевой илеостомой (т.е. с сохранением прямой кишки без тазовой диссекции) у больных с высоким операционным риском. Полное удаление (т.е. колпроктэктомия с реконструкцией и отключением) приемлема только у отобранных больных.
• Стомы по Торнболлу: формирование отключающей илеостомы и формирование колостомы (трансверзо- или сигмо-) на уровне кожи для декомпрессии толстой
• кишки при токсическом мегаколоне – имеет в большей степени исторический, чем практический интерес.
Плановое хирургическое вмешательство:
• Наиболее распространенная тактика: проктоколэктомия, J-образный тонкокишечный резервуар с илеоанальным анастомозом (с/без временной илеостомы). Обязательные критерии для выбора одноэтапного лечения: безупречный анастомоз без натяжения, нормальный нутритивньш статус, отсутствие иммуносупрессивной терапии (стероиды, инфликсимаб и т.д.).
• Внимание: после одноэтапного лечения пациенты тяжелее адаптируются к учащению стула, императивным позывам и худшему контролю дефекации, чем пациенты после двухэтапного лечения!
• Менее распространенный подход: колпроктэктомия с концевой илеостомой или континентной илеостомой.
• Редко выполняемая операция: колэктомия/илеоректальный анастомоз у отдельных пациентов (частично сохраненная прямая кишка обеспечивает лучшую адаптационную способность).
и) Результаты лечения язвенного колита:
• Срочная колэктомия: снижение летальности с 30% до 1%. Оставление прямой кишки при массивном кровотечении => продолжающееся кровотечение у 10-12% больных.
• Плановые операции: летальность – 1%, удовлетворительный результат (4-8 дефекаций в день) – 90-95% случаев.
• Осложнения: ТКН (15-35%), раневая инфекция (5-6%), кровотечение (4%), несостоятельность с/без тазового сепсиса (4-10%), формирование абсцесса, свищей (параректальных, резервуарно-влагалищных); осложнения, связанные с илеоанастомозами: эпизоды резервуарита у 20-50%, воспаление АПЗ в культе прямой кишки (ЯК-ассоциированные патологические изменения оставшегося сегмента прямой кишки), дисплазия АПЗ.
• Необходимость удаления резервуара возникает в 3-10% случаев. Половая дисфункция у мужчин отмечается в 1-3%, диспареуния – в 5-15%, снижение фертильности – в 25-40% случаев.
к) Наблюдение и дальнейшее лечение:
• Срочная операция – планирование последующих вмешательств после полного восстановления физического и нутритивного статуса.
• Плановая операция: закрытие илеостомы через 6 недель или более при отсутствии клинических и рентгенологических («резервуарография») признаков несостоятельности и отмене стероидов.
• В отдаленном периоде: противодиарейные препараты и клетчатка. Рутинное ежегодное (или дважды в год) обследование: эндоскопия резервуара и биопсия АПЗ при необходимости. Информирование больного о симптомах «резервуарита» и их лечении.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Язвенный колит

Врач проктолог-хирург. Высшая квалификационная категория. Стаж 28 лет. Принимает в Университетской клинике. Стоимость приема 2000 руб.
- Запись опубликована: 04.07.2020
- Время чтения: 1 mins read
Причины развития, симптомы, основные виды и осложнения, диагностика и рекомендации к лечению.
При язвенном колите развивается воспаление и изъязвление внутренней оболочки толстой кишки и прямой кишки. Его основные симптомы – это диарея с выделением крови и спастические боли в животе.
В настоящее время лекарств от язвенного колита нет, но применение некоторых препаратов, а иногда и хирургическое вмешательство, могут принести длительные периоды облегчения симптомов.
Что представляет собой язвенный колит
Под язвенным колитом понимают хронический воспалительный процесс слизистой толстой кишки. Воспаление – это реакция организма на раздражение, травму или инфекцию, которая вызывает покраснение, отек и боль. При колите развиваются язвы на поверхности слизистой оболочки кишечника, они кровоточат и выделяют слизь. Все это выводится во время дефекации.
Что представляет собой язвенный колит
Воспаление обычно начинается в прямой кишке и нижней части толстой кишки, но может поражать всю толстую кишку. Если колит затрагивает только прямую кишку, это называется проктит.
Язвенный колит является одной из двух основных форм воспалительного заболевания кишечника, поэтому его также можно назвать «ВЗК». Другой основной формой ВЗК считается заболевание, известное как болезнь Крона. Еще одна форма колита – ишемический колит.
Колит описывается как хроническое заболевание. Это означает, что оно продолжается всю жизнь, при котором бывают длительные периоды ремиссии, а также рецидивы, когда симптомы обостряются. У многих людей болезнь протекает в легкой форме, с небольшими вспышками, в то время как у других она может быть более тяжелой.
Основные симптомы язвенного колита
Симптомы язвенного колита варьируются от легкой до тяжелой степени и от человека к человеку. Они также изменяются со временем, зависят от объема поражения кишки и выраженности воспалительной реакции.
Колит – это очень индивидуальное заболевание – некоторые люди могут долго оставаться здоровыми, даже в течение многих лет, в то время как у других случаются частые обострения.
Воспаленная ободочная кишка менее способна поглощать жидкость, и это может привести к увеличению объема водянистого стула. Кроме того, поскольку толстая кишка не может содержать столько отходов жизнедеятельности, сколько обычно, происходят очень частые движения кишечника (шесть или более в день). Отсюда частота дефекации увеличивается.
Наиболее распространенными симптомами во время обострения являются:
- Диарея, часто с кровью, слизью и срочными позывами;
- Спастические боли в животе . Они бывают очень серьезными и часто встречаться перед испражнением;
- Усталость. Она может быть связана с самой болезнью, с анемией или с недостатком сна, если приходится вставать по ночам в связи с болью в кишечнике или диареей;
- У некоторых может быть повышенная температура или жар с учащенным сердцебиением;
- Потеря аппетита и потеря веса;
- Анемия (уменьшение количества эритроцитов), которая вызвана кровопотерей и нарушением питания из-за колита.
Распространенность язвенного колита
По оценкам специалистов, язвенный колит поражает примерно от 35 до 100 человек на 100000 населения земного шара.
Колит чаще встречается в городах, чем в сельской местности, и в северных развитых странах, хотя сейчас и в развивающихся странах число заболевших начинает расти. Он также чаще встречается у белых европейцев, особенно у евреев-ашкенази (тех, кто проживает в Восточной Европе и России).
Колит одинаково поражает женщин и мужчин. Он развивается чаще у людей, которые или вообще не курят или у бросивших курить (отказ от курения повышает риск ЯК в несколько раз).
Причины развития язвенного колита
Несмотря на многочисленные проведенные исследования, точная причина ЯК в настоящее время не установлена. Однако за последние несколько лет достигнуты значительные успехи в этом направлении, особенно в области генетики.
Сейчас эксперты считают, что язвенный колит вызван сочетанием нескольких факторов: гены, унаследованные человеком, + ненормальная реакция иммунной системы, + фактор окружающей среды. В качестве факторов окружающей среды предполагают вирусы, бактерии, диету и стресс. Однако, точных доказательств того, что какой-либо из этих факторов является причиной возникновения болезни Крона или ЯК нет.
Основные виды язвенного колита
Язвенный колит классифицируется в зависимости от степени поражения толстой кишки. Выделяют три основных типа ЯК: проктит, левосторонний или дистальный колит и тотальный или панколит.

Распространенность воспаления толстой кишки при язвенном колите
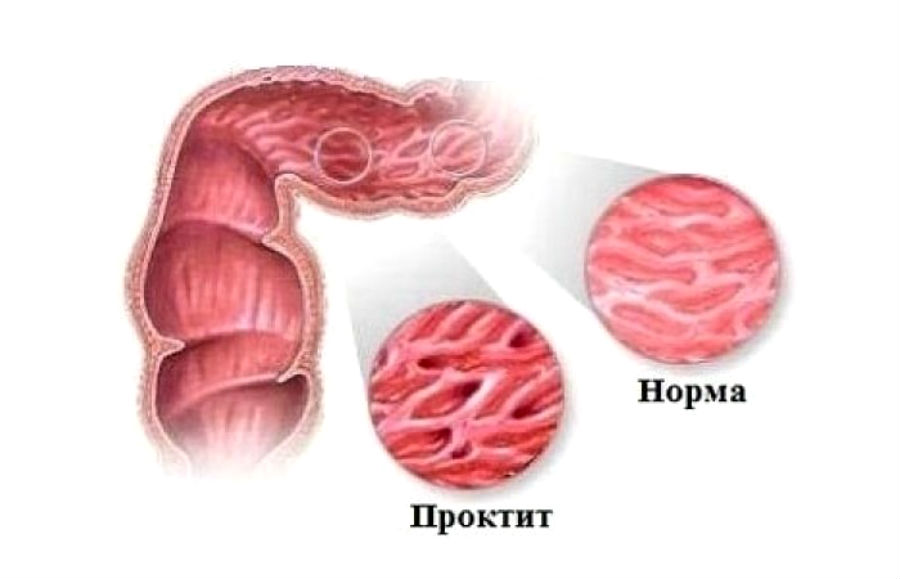
Проктит
При проктите воспалена только прямая кишка (нижняя часть толстой кишки).В таком случае остальная часть толстой кишки не затронута и все еще может нормально функционировать.
У многих людей с проктитом основным симптомом является выделение свежей крови или окровавленной слизи. Наряду с нормальным стулом, встречаются его расстройства: диарея или запор. Часто возникает острая необходимость дефекации и тенезмы.
У некоторых воспаляется также сигмовидная кишка (короткий изогнутый кусок толстой кишки, ближайший к прямой кишке), развивается форма колита, иногда называемая проктосигмоидитом. Симптомы похожи на симптомы проктита, хотя запоры встречаются очень редко.
Проктит
Левосторонний (или дистальный) колит
При этом типе колита воспаление вовлекает дистальную кишку, которая включает прямую кишку и левую сторону толстой кишки (также известную как нисходящая кишка).
Симптомы включают диарею с кровью и слизью, боли в левой части живота, “ложные позывы” на дефекацию и тенезмы.
Тотальный колит/панколит
Колит, который поражает всю толстую кишку, известен как тотальный колит или панколит. Если воспаление затрагивает большую часть толстой кишки, но не всю, его называют обширный колит.
Обширный и тотальный колит может вызвать:
- очень частую диарею с кровью, слизью и иногда гноем;
- сильные спазмы в животе и боль;
- тенезмы;
- лихорадку;
- потерю веса.
При легких обострениях заболевания основным симптомом является диарея или жидкий стул без крови.
Осложнения язвенного колита
В очень редких случаях язвенный колит вызывает дополнительные проблемы в кишечнике. Эти осложнения включают в себя:
| Осложнение язвенного колита | Описание |
| Стриктуры | Стриктура – это сужение кишечника, вызванное продолжающимся воспалением, которое может затруднить прохождение фекалий (кала) через толстую кишку. Стриктуры обычно не возникают при колите, но иногда могут быть признаком рака кишечника. |
| Перфорации | Очень активное воспаление в стенке кишечника или сильная закупорка, вызванные стриктурой, могут иногда приводить к перфорации (разрыву) кишечника. Возникает отверстие, через которое содержимое кишечника может просочиться в брюшную полость. Симптомы перфорации включают сильную боль в животе, жар, тошноту и рвоту. При этом состоянии требуется неотложная медицинская помощь. |
| Токсический мегаколон | Когда воспаление обширное и сильное, пищеварительные газы могут попасть в толстую кишку, вызывая ее сильное растяжение. Это известно как токсический мегаколон, который встречается у одного из 40 человек с колитом. |
Состояние, называемое первичным склерозирующим холангитом (ПСХ), поражает до одного из 25 человек с колитом. ПСХ вызывает воспаление желчных протоков, затем они склерозируются и заменяются фиброзной тканью. В конечном итоге поражаются клетки печени. Симптомы включают усталость, боль в правом подреберье, зуд, желтуху, снижение веса. Лечение обычно проводится препаратом урсодезоксихолевая кислота (Урсофальк).
При легкой форме симптомы отсутствуют, при более тяжелой анемии основными симптомами являются стойкая усталость и утомляемость, развивается одышка, головные боли и общая слабость.
Диагностика язвенного колита
При обращении с жалобами на диарею с кровотечением и болью, особенно в молодом возрасте, проктолог в первую очередь предполагает наличие ЯК. В любом случае назначаются лабораторные, инструментальные и визуализирующие диагностические методы, которые позволяют поставить диагноз ЯК.
- Назначается клинический анализ крови, при котором отмечается анемия, повышение СОЭ, тромбоцитоз, нейтрофильный лейкоцитоз.
- Биохимическое исследование крови показывает небольшое повышение АЛТ, АСТ в острой фазе ЯК. При тяжелом ЯК повышается С-реактивный белок (более 10мг/л), наблюдается гипоальбуминемия и гипокалиемия.
- Исследование кала назначается, чтобы исключить простейшие (соответственно кишечные инфекции): Salmonella spp., Shigella spp., Campylobacter spp., а также наличие токсина Cl.difficile.
Визуализирующие диагностические методы:
Контрастная рентгенография толстой кишки назначается, чтобы изучить ее строение, выявить дефекты (язвы, опухоли), определить моторную и эвакуаторную функции. Позволяет исключить опухолевые процессы, дивертикулез, полипы и дифференцировать ЯК от этих состояний.
- Сигмоскопия – решающий метод диагностики ЯК.
- Колоноскопия. При более тяжелых формах заболевания назначается колоноскопия, которая позволяет оценить распространенность поражения и провести биопсию для последующего гистопатологического исследования.
Медикаментозное лечение язвенного колита
Медикаментозное лечение колита направлено на уменьшение симптомов и контроль обострений, а затем на поддержание ремиссии, поскольку точной причины его развития не установлено. Необходимо принимать лекарства на постоянной основе, иногда в течение многих лет.
Первая цель медикаментозного лечения язвенного колита – уменьшение воспаления. Основные виды лекарственных средств, назначаемые проктологом: аминосалицилаты, кортикостероиды, иммуносупрессоры, биологические препараты.
Аминосалицилаты (5-ASA) . Уменьшают воспаление в слизистой кишечника. Препараты включают:
- Месалазин (фирменные наименования Асакол, Пентаса и Салофальк), назначается во время обострения перорально в суточной дозировке 3-4 г, затем доза постепенно снижается, когда происходит ремиссия до дозировки 1 г в неделю;
- Сульфасалазин назначается в период обострения ЯК в суточной дозировке от 6 до 8 г, затем дозировка уменьшается и подбирается индивидуально.
Кортикостероиды . Подавляют выработку веществ, которые вызывают аллергические и воспалительные реакции в организме. При ЯК назначаются преднизолон, преднизон, метилпреднизолон, будесонид (Cortiment), гидрокортизон и беклометазона дипропионат (Clipper). Схема применения подбирается индивидуально в зависимости от выраженности симптомов и наличия противопоказаний.
Иммуносупрессоры (иммунодепрессанты). Подавляют иммунную систему и снижают уровень воспаления. Основными иммуносупрессорами, используемыми при ВЗК, являются Азатиоприн (Имуран, назначается в острой фазе по 4-5 мг/кг/массы тела, затем снижается до 1-2 мг/кг), меркаптопурин или 6МП (Пури-нетол), метотрексат, циклоспорин и такролимус. Рецептурная группа препаратов, применяется при отсутствии эффективности кортикостероидов.
Биологические препараты . Это новейшая группа препаратов, используемых для лечения ВЗК. Анти-TNF препараты, моноклональные анитела, такие как инфликсимаб (Ремикейд, Ремсима, Флектра), Адалимумаб (Хумира) и голимумаб (Симпони), нацелены на белок в организме, называемый TNF, или фактор некроза опухоли, предотвращающий воспаление.
Еще один вид биологического препарата – ведолизумаб (Энтивио), который действует, останавливая поступление лейкоцитов в слизистую оболочку кишечника и уменьшая воспаление.
Другие лекарства также используются для облегчения симптомов язвенного колита, а не для уменьшения воспаления. К ним относятся: противодиарейные (Имодиум, Смекта), антибактериальные (Интетрикс, ципрофлоксацин), обезболивающие и спазмолитические.
В качестве дополнения назначаются про и пребиотики, содержание лакто- и бифидобактерии.
Хирургическое вмешательство (проктоколэктомия с илеостомой) проводится при частых рецидивирующих очень тяжелых случаях ЯК, которые не реагируют на медикаментозную терапию.
Прогноз излечения язвенного колита
Прогноз заболевания в очень значительной степени зависит от адекватного правильно подобранного лечения.
- При поддерживающей терапии 5-ASA (аминосалицилатами) обострений в течение года у примерно 80% больных не наблюдается.
- Рецидив случается у каждого с ЯК однократно в течение пяти лет.
- Что касается онкологии, рак толстой кишки развивается у больных язвенным колитом в среднем на 20 лет раньше, чем при отсутствии заболевания, частота возникновения – от 3 до 10%.
Первичной профилактики ЯК не существует, поскольку его этиология не выяснена, а вторичная направлена на предотвращение рецидивов и осложнений правильно подобранной терапией.
Как навсегда побороть язвенный колит: диеты, медикаментозная и консервативная терапия
Неспецифический язвенный колит (НЯК) – хроническое заболевание кишечника, сопровождающееся язвенно-воспалительным поражением его слизистой оболочки. Заболевание диагностируется преимущественно у взрослых пациентов в возрасте 20-40 лет. Практически никогда оно не возникает у лиц моложе 15 лет. Характерные симптомы патологии: приступы диареи, наличие в кале кровяных и слизистых включений, ложные позывы к дефекации, не заканчивающиеся опорожнением кишечника, внутренние кровотечения, а также внекишечные проявления, сказывающиеся на общем состоянии больного.
Диагностика и лечение заболевания у взрослых находятся в компетенции врача-проктолога и гастроэнтеролога. Именно к этим специалистам необходимо записаться на консультацию, если беспокоят подозрительные признаки. Лечение может быть консервативным или хирургическим. Терапевтическая тактика определяется тяжестью течения патологии, возрастом пациента, наличием сопутствующих осложнений и пр.
Неспецифический язвенный колит: что это за болезнь?
Неспецифический язвенный колит: что это за болезнь?
Неспецифический язвенный колит – одно из самых распространенных заболеваний кишечника, которое по тяжести течения, частоте осложнений и степени летальности занимает лидирующие позиции во всем мире. Патология характеризуется хроническим течением, сопровождаясь периодами ремиссии и обострениями. По мере прогрессирования на слизистой образуются язвенные очаги, которые постоянно кровоточат, нарушают работу органа, могут стать очагом злокачественной трансформации.
Для НЯК характерны первичные проявления в двух возрастных групп:
- Молодые пациенты в возрасте 15-25 лет.
- Пациенты старшего возраста – от 40 до 65 лет.
Однако в отдельных случаях заболевание возникает в любом другом возрасте. Воспалительный процесс, как правило, затрагивает слизистую оболочку и подслизистый слой. При этом визуализируется четкая граница между здоровыми и пораженными тканями. На мышечный слой патология распространяется только в запущенных случаях.
На ранних стадиях слизистая оболочка кишечника становится отечной, гиперемированной, покрывается мелкими гранулами, кровоточит при малейших повреждениях, теряет четкий сосудистый рисунок.
На запущенных стадиях формируются крупные язвы с обильными гнойными выделениями. Островки относительно здоровой или воспаленной гиперплазированной ткани возвышаются над изъязвленными очагами. Для болезни не характерно формирование свищей и абсцессов.
В зависимости от локализации и распространенности процесса различают такие виды НЯК:
- Левосторонний. В патологический процесс вовлечена нисходящая ободочная и сигмовидная кишка.
- Проктит. Характеризуется воспалением слизистой прямой кишки.
- Тотальный колит. Тяжелое заболевание, при котором в патологический процесс вовлечен весь толстый кишечник.
Причины язвенного колита у взрослых
Ученые до сих пор не смогли установить точную причину язвенного колита. Заболевание может развиваться под воздействием таких внутренних факторов:
- Генетическая предрасположенность. Неспецифический язвенный колит часто обнаруживается у пациентов, кровные родственники которых страдают этим заболеванием. Кроме этого, ученым удалось обнаружить гены, которые, вероятно, могут отвечать за наследственную предрасположенность к НЯК.
- Аутоиммунные расстройства. При аутоиммунных нарушениях иммунитет вырабатывает клетки, которые атакуют слизистую кишечника, способствуя изъязвлению и развитию воспалительного процесса.
- Кишечная инфекция. Инфекция, проникшая в кишечник, активизирует иммунную систему, которая, в свою очередь, направляет все силы на борьбу с болезнетворным патогеном. В результате развивается хронический воспалительный процесс на слизистой, который способствует образованию изъязвлений.
Внешние факторы, которые могут стать пусковым механизмом развития заболевания кишечника:
- злоупотребление вредными привычками: курение, частое употребление алкогольных напитков;
- несбалансированная диета: отсутствие в рационе клетчатки, избыточное потребление рафинированных продуктов, животных белков;
- хронические стрессы, нервные перегрузки;
- дефицит витамина Д;
- малоподвижный образ жизни, способствующий развитию застойных процессов в органах брюшной полости.
Какие симптомы беспокоят?

Какие симптомы беспокоят?
Как правило, течение НЯК волнообразное. Периоды ремиссии сменяются обострениями. В моменты обострений симптомы неспецифического язвенного колита острые, их характер и степень интенсивности зависят от локализации патологического процесса.
Язвенный проктит, при котором поражена преимущественно прямая кишка, пациентов беспокоят:
- острые боли в нижней части живота;
- болезненные позывы к дефекации, которые, как правило, безрезультативны;
- кровотечения, наличие в каловых массах прожилок ярко-алой крови.
При левостороннем НЯК, когда в патологический процесс вовлечена ободочная кишка, клиника выглядит так:
- учащенный многократный жидкий стул с примесью в каловых массах крови, гноя, слизи;
- интенсивные схваткообразные боли, локализованные в области живота слева;
- расстройства пищеварения;
- отсутствие аппетита, и, как следствие, потеря веса.
При тотальном колите состояние пациента стремительно ухудшается. Это опасное для жизни состояние, требующее экстренной госпитализации больного. Клиническая картина выглядит так:
- мучительные схваткообразные боли в животе;
- непрекращающаяся обильная диарея;
- выраженное кровотечение;
- обезвоживание;
- критически низкое артериальное давление.
Помимо этого, в 10-20% случаев у пациентов с диагнозом «неспецифический язвенный колит» возникают внекишечные симптомы:
- Дерматологические патологии: псориаз, узловая эритема, язвенный дерматит.
- Стоматиты.
- Воспалительные заболевания суставов: артрит, спондилит, саркоилеит.
- Воспалительные заболевания глаз: иридоциклит, склерит, увеит.
- Формированием камней в желчном пузыре.
- Остеомаляция и остеопороз.
- Воспалительные процессы в крупных сосудах, тромбозы периферических вен.
- Жировая дистрофия печени.
- Гломерулонефрит – иммуннововпалительное поражение почек.
- Миозит – воспалительный процесс в мышечной ткани.
Диагностика патологии
Диагноз «язвенный колит» устанавливается на основе данных колоноскопии. Это высокоинформативный эндоскопический метод диагностики толстого кишечника с помощью тонкого зонда, оснащенного микровидеокамерой. Фиброколоноскоп вводится непосредственно в толстую кишку, данные, передаваемые видеокамерой, в высоком разрешении визуализируются на экране монитора. Методика позволяет детально исследовать слизистую толстого кишечника и обнаружить патологические изменения. Во время колоноскопии, как правило, проводится биопсия: на патогистологическое исследование берется фрагмент измененного участка слизистой кишечника. Биопсия позволяет исключить либо подтвердить онкологическое заболевание.
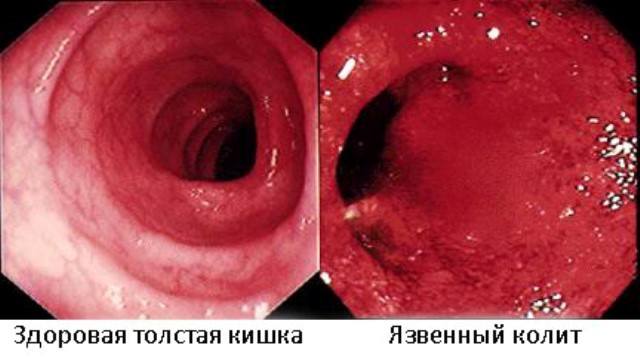
Дополнительно может быть назначена ирригоскопия, а также рентгенография с контрастным усилением, которые позволяют обнаружить:
- язвенные очаги на слизистой;
- изменения размеров толстой кишки;
- нарушение перистальтики;
- сужение просвета.
Помимо инструментальной диагностики, назначаются лабораторные анализы:
- копрограмма;
- анализ кала на скрытую кровь;
- бакпосев;
- биохимия.
Лечение: клинические рекомендации
Поскольку этиология НЯК до конца не изучена, специфическое лечение заболевания не разработано. Главные задачи терапии:
- снизить интенсивность воспалительных процессов;
- купировать патологические симптомы;
- предотвратить осложнения;
- свести к минимуму риски обострений.
Легкие и локальные формы НЯК можно лечить амбулаторно, под строгим наблюдением врача. При тяжелом течении пациент нуждается в госпитализации. Одним из ключевых элементов симптоматической терапии заболевания является диетическое питание. В периоды обострений, когда беспокоят интенсивные боли в животе и многократная диарея, врач может посоветовать полностью отказаться от употребления пищи. Для профилактики обезвоживания необходимо пить обычную столовую воду без газа. В случае необходимости организуется парентеральное питание.
Диета при неспецифическом язвенном колите направлена на нормализацию стула и снижение раздражения слизистой грубыми частицами пищи. Из рациона необходимо исключить продукты, содержащие грубые пищевые волокна, клетчатку. Запрещены острые, соленые, жареные, жирные, кислые блюда, алкоголь, твердая пища. В рационе должны преобладать:
- блюда, приготовленные на пару;
- постное отварное или запеченное мясо;
- жидкие каши;
- овощные супы;
- вареные яйца;
- галетное печенье;
- компоты из сухофруктов, спелых фруктов, ягод.
Питание должно быть дробным, порции небольшие – 250-300 г. Большие объемы порция могут не до конца перевариться, что станет причиной усиления диареи.
Клинические рекомендации по медикаментозной терапии НЯК предусматривают применение следующих групп препаратов:
-
Противовоспалительные средства. Для купирования воспалительного процесса назначаются:
-
;
- Мезаламин и др.
Также схема консервативной терапии включает симптоматические средства:
-
Антибиотики. При обнаружении в организме инфекции назначается курс антибактериальной терапии. Для лечения кишечных инфекций как правило назначаются препараты фторхинолонов II поколения:
-
;
- Ацетаминофен;
- Тайленол и др.
Хирургическое лечение проводится в крайних случаях, когда консервативные методы бессильны или существуют большие риски развития осложнений. В большинстве случаев удаляется фрагмент толстого кишечника с последующим формированием илеостомы.
Профилактика заболевания
Специфические клинические рекомендации по профилактике неспецифического язвенного колита отсутствуют, поскольку этиология заболевания до конца не выяснена. Цель профилактики заключается в минимизации эпизодов обострений. Для этого рекомендуется:
- строго следить за питанием;
- избавиться от вредных привычек;
- соблюдать рекомендаций врача по образу жизни;
- постараться снизить стрессовый фактор;
- контролировать физическую активность;
- регулярно посещать врача;
- проходить профилактическое санаторно-курортное лечение.
Все лекарства, доступные к продаже в аптеках Вашего города, а также цены на них, Вы можете увидеть на нашем сайте, введя в поисковой строке название лекарства и запустив поиск.
Язвенный колит
Профилактика: отказ от курения и алкоголя, сбалансированное питание, контроль веса, умеренные физические нагрузки.
Что такое язвенный колит?
В основе язвенного колита лежит хронический рецидивирующий воспалительный процесс, поражающий слизистую оболочку толстого кишечника. Особенность патологии — образование на слизистой многочисленных глубоких язв на отдельных сегментах или по всей внутренней поверхности толстой кишки (рис. 1). Локализация поражения определяет характер течения болезни.
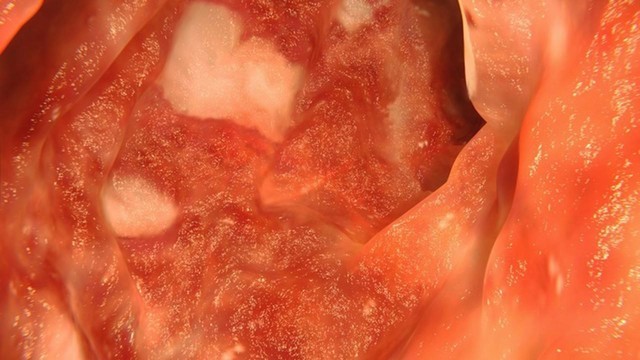
Рисунок 1. Язвенный колит. На фотографии видны белые язвы на слизистой кишечника. Источник: selvanegra
Патологический процесс обычно начинается с области прямой кишки, и в 20-30% случаев ограничивается ей. В половине наблюдений воспаление переходит на сигмовидную, нисходящую ободочную и поперечную ободочную кишку, а в остальных — охватывает весь толстый кишечник.
Толстый кишечник имеет длину около двух метров. Именно здесь происходит окончательное всасывание питательных веществ из пищи и формирование каловых масс. Толстый кишечник разделяют на 5 отделов: слепую кишку (она соединяется с подвздошной кишкой тонкого кишечника) и аппендикс, ободочную кишку (ее делят на 4 части — восходящую, поперечную, нисходящую и сигмовидную), прямую кишку и заднепроходный канал, заканчивающийся анальным отверстием (рис. 2).
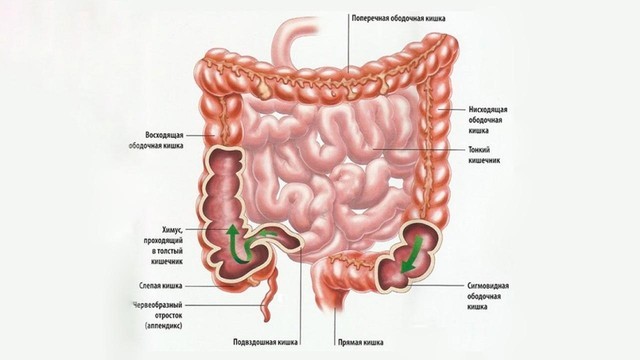
Рисунок 2. Строение толстого кишечника. Источник: СС0 Public Domain
Язвенным колитом чаще болеют молодые мужчины, не достигшие 40-летнего возраста, но тенденция последних лет — увеличение числа заболевших среди детей и пожилых людей. Интересны географические особенности распространенности патологии: в Австралии, США и Канаде отмечается 100-150 случаев на 100 тыс. населения, тогда как в Европе этот показатель не превышает 15. Жители стран Африки и Азии язвенным колитом практически не болеют. В Москве и Московской области число заболеваний на 100 тыс. населения фиксируется на уровне 22-23 случая на 100 тыс. населения.
Причины
Несмотря на долгую историю изучения причин заболевания, они до сих пор до конца не выяснены, и определение этиологии язвенного колита считается одной из самых сложных проблем гастроэнтерологии. Существует несколько теорий патогенеза болезни, в основе которых лежат факторы разной природы:
- Генетические. В результате длительных клинических исследований установлено, что язвенным колитом чаще болеют люди, у которых один из родителей также страдал от этого заболевания. Генетическая теория основана на предположении о мутации некоторых генов.
- Инфекционные. Воспалительный процесс в толстом кишечнике могут вызывать определенные виды патогенной микрофлоры. Кроме этого, язвенный колит может являться следствием чрезмерной иммунной реакции на антигены определенных непатогенных бактерий, присутствующих в кишечнике.
- Аутоиммунные. По мнению некоторых исследователей причина язвенного колита — разрушение клеток эпителия толстого кишечника в результате формирования антител против собственных антигенов.
Предрасполагающие факторы возникновения язвенного колита:
- неправильное питание с избытком в рационе животного белка и недостатком пищевых волокон;
- нервное перенапряжение;
- различные вирусные инфекции;
- недостаток в организме витамина D;
- малоподвижный образ жизни, курение, злоупотребление алкоголем.
В возникновении патологии может сыграть роль и пищевая аллергия, например, непереносимость орехов, молока, меда и других продуктов.
Классификация
Для определения правильной тактики лечения язвенного колита необходимо правильно классифицировать заболевание. Классификация проводится по разным основаниям.
| Тип колита | Характеристика |
| Проктит (дистальный колит) | Воспаление в пределах 18 мм от анального канала, затрагивающее только прямую кишку |
| Левосторонний колит | Затрагивает зону от сигмовидной кишки до левого изгиба прямой кишки |
| Тотальный (паколит) | Включает субтотальный колит с воспалением левого изгиба толстой кишки |
По тяжести заболевания выделяют тяжелое, среднетяжелое и легкое течение в зависимости от выраженности симптомов в период обострения, наличия осложнений, отклика на лекарственную терапию.
При сверхтяжелом или крайне тяжелом язвенном колите диарея наблюдается более 10-15 раз в сутки, гемоглобин заметно понижен, а температура тела поднимается выше 38 °С.
Классифицируют язвенный колит также по наличию кишечных осложнений и внекишечных проявлений, активности и по некоторым специальным индексам. По характеру течения различают острый и хронический колит.
Проявления острой стадии язвенного колита чрезвычайно болезненны: частый стул, примеси гноя и крови в каловых массах, повышение температуры, тошнота, слабость, сильная боль в животе. Тяжелое состояние может усугубиться перитонитом (из-за прободения кишки) и обильным кровотечением.
Хронический язвенный колит
Если колит длится более полугода, его считают хроническим. Различают 2 вида хронического язвенного колита:
- Хронический с непрерывным течением — заболевание протекает без периодов ремиссии. Такая форма колита характеризуется функциональными нарушениями работы кишечника, появлением лимфатических инфильтратов в слизистой и изменениями в метаболических процессах.
- Хронический рецидивирующий — периоды обострения сменяются длительной ремиссией. При этом во время ремиссий симптомы пропадают, а в период обострения — возвращаются. Во время активной фазы температура тела повышается, а в стуле обнаруживают кровь.
В чем опасность язвенного колита
Опасность язвенного колита связана с серьезными осложнениями, некоторые из которых могут привести к летальному исходу.
В худшем случае развивается каловый перитонит, т.е. острое воспаление брюшины из-за обсеменения брюшной полости микрофлорой фекалий.
Признаки перитонита — сильная боль в животе, тошнота, рвота, длительный запор, бледность кожных покровов. Больному трудно пошевелиться, у него заостряются черты лица.
Перитонит требует неотложного хирургического вмешательства. После подтверждения диагноза с помощью УЗИ или рентгеноскопии вскрывают брюшную полость, выполняют ее санацию и ушивают дефект стенки толстой кишки.
Важно! Успех лечения перитонита напрямую зависит от времени обращения за медицинской помощью. При сильных болях в животе нужно сразу вызывать скорую помощь и не пытаться решить проблему при помощи обезболивающих препаратов.
Осложнения
Другие опасные осложнения язвенного колита:
- сильное кровотечение из толстой кишки, развитие анемии и шока из-за значительной кровопотери;
- появление злокачественных новообразований на месте изъязвлений (малигнизация);
- поражение воспаленной слизистой патогенной кишечной микрофлорой;
- гнойные воспаления близлежащих тканей.
Большинство осложнений язвенного колита лечится только хирургическим путем. Решение об операции принимает лечащий врач на основе данных всестороннего обследования.
Симптомы язвенного колита
Язвенный колит характеризуется тремя ведущими синдромами, обусловленными воспалительным процессом в толстой кишке (рис. 3):
- проблемы со стулом: диарея, посещение туалета до 20 раз в сутки;
- примеси крови и слизи в каловых массах;
- сильные режущие тянущие боли в животе и в области прямой кишки без выделения кала.
Иногда в начале заболевания язвенный колит проявляется запорами, периодическими болями в животе и незначительными примесями крови в каловых массах. Такие симптомы не вызывают у человека тревоги, и он не спешит обращаться к врачу, принимая недомогание за обычное расстройство кишечника.
Выраженность симптомов зависит от тяжести и формы заболевания. В острой фазе к локальным симптомам добавляется высокая температура, слабость, ломота в мышцах и суставах, потеря веса, отсутствие аппетита, (примерно в 1% наблюдений) язвенный колит сопровождается офтальмологическими проявлениями — конъюнктивитом, передним увеитом, эписклеритом.
Диагностика
В диагностике язвенного колита важно отличить его от других воспалительных заболеваний со схожими симптомами. В диагностический комплекс входит ряд обязательных мероприятий, включающих различные лабораторные и инструментальные исследования.
К какому врачу обратиться
Первый этап обследования — беседа с врачом-гастроэнтерологом. Сбор анамнеза включает выяснение наследственной предрасположенности к заболеванию, определение характера жалоб, цвета крови, содержащейся в кале, ее количества, локализации болей и т.д.
Во время осмотра определяют состояние слизистой оболочки глаз и выполняют пальпацию живота. Эта процедура позволяет определить области повышенной чувствительности и возможное увеличение размеров толстой кишки.
Лабораторные исследования
Лабораторные исследования включают:
- Общий анализ крови. Особое внимание обращается на уровень гемоглобина, количество лейкоцитов и эритроцитов.
- Биохимический анализ крови, который позволяет выявить воспалительный процесс (реактивный белок), уровень гаммаглобулинов для оценки количества антител.
- Иммунологический анализ для определения иммунной реакции на антитела.
- Анализ кала на наличие бактерий, слизи и крови.
Для определения характера воспалительного процесса и его локализации назначают:
- Эндоскопию толстого кишечника. Процедура требует физиологической и психологической подготовки пациента, так как сопровождается дискомфортом и неприятными ощущениями. Эндоскопия позволяет выявить отек и покраснение слизистой, ее структуру и кровоточивость, наличие крови или гноя в толстом кишечнике. Исследование сигмовидной кишки проводят методом ректосигмоидоскопии.
- Колоноскопия — исследование толстого кишечника для оценки распространенности патологического процесса и исключения других заболеваний, в частности, злокачественных опухолей.
- Рентгенография — для выявления возможных осложнений, например, перфорации стенки кишки, а также для оценки состояния слизистой, наличия эрозий и псевдополипов.
- Ирригография — исследование с помощью контраста для уточнения диагноза.
По результатам комплексного исследования врач назначает индивидуальную схему терапии. В тяжелых случаях пациенту может помочь только экстренное хирургическое вмешательство.
Лечение
Трудности в лечении язвенного колита связаны с неясной этиологией заболевания, поэтому основная цель терапевтических мероприятий — снятие симптомов, достижение стойкой ремиссии, профилактика рецидивов, повышение качества жизни и облегчение физического и психологического состояния человека.
Схема лечения разрабатывается строго индивидуально в зависимости от фазы и характера течения болезни, состояния толстой кишки, длительности заболевания, выраженности симптомов, реакции на предшествующее лечение, аллергического статуса, риска развития осложнений и ряда других факторов.
Комплекс терапии включает:
- медикаментозное лечение;
- строгое соблюдение диеты;
- психологическую поддержку;
- хирургическое лечение при осложнениях и отсутствии эффекта от других методов.
Лекарственные препараты
Лекарственная терапия включает четыре основных группы препаратов:
- глюкокортикостероиды;
- нестероидные противовоспалительные средства на основе 5-аминосалициловой кислоты;
- иммуносупрессоры;
- генно-инженерные биопрепараты (ГИБП).
Кроме того, назначают симптоматические лекарственные средства: противодиарейные, обезболивающие, препараты для восполнения железа в организме, витамины группы В и С и некоторые другие.
Форма и длительность приема каждого вида лекарственных средств подбирается строго индивидуально.
Важно! Язвенный колит — опасное воспалительное заболевание, самолечение абсолютно недопустимо. Неконтролируемый прием лекарственных препаратов может привести к серьезным осложнениям и значительно усугубить ситуацию.
Диета
Диета играет определяющую роль в лечении язвенного колита. В острой фазе при ярко выраженных симптомах может быть рекомендовано полное голодание с разрешением пить только чистую воду. Запрет на прием пищи переносится больными без проблем, так как во время обострения они теряют аппетит по естественным причинам. В особо тяжелых случаях назначают парентеральное питание (внутривенное введение раствора с питательными веществами).
Диета при язвенном колите направлена на нормализацию состояния слизистой оболочки кишечника и прекращение диареи. Сильнее всего раздражают слизистую острые, кислые продукты, блюда в маринаде, большое количество клетчатки и грубой пищи, любые алкогольные напитки.
При воспалении кишечника рекомендуют продукты с высоким содержанием белка животного и растительного происхождения. Количество белка в дневном рационе рассчитывается исходя из нормы в 1,5-2 грамма на килограмм веса. Основные источники белка — это нежирное мясо, вареная и запеченная рыба, яйца, бобовые. Продукты не рекомендуют жарить, так как приготовленные таким способом блюда сильно раздражают слизистую желудка и толстой кишки.

Фото: nataliamylova / freepik.com
В период обострения у многих людей развивается непереносимость молока, поэтому молочные продукты и блюда на их основе желательно исключить.
Оптимальное меню при язвенном колите соответствует диетическому столу №4. В рацион включаются супы на рыбном бульоне или на основе постного мяса, приготовленные на пару блюда из фарша, каши на воде, протертые яблоки, вареные яйца, сливочное масло (не больше 5 грамм в день), зеленый чай, отвар шиповника и некоторые другие блюда и напитки.
Важно! Любое нарушение диеты при язвенном колите грозит обострением заболевания!
Народные средства
Народные средства лечения не могут являться основными, это лишь способ облегчить состояние больного, но не замена терапии. Тем не менее, после консультации с врачом для снятия симптомов колита можно принимать отвары лекарственных растений, обладающие противовоспалительным эффектом и нормализующие стул. Например, для снятия симптомов воспаления широко применяют отвар аптечной ромашки, настой коры ивы, сироп лакричного корня, а для прекращения диареи — настои и отвары коры дуба, зверобоя, плоды и семена айвы, корки граната.
Хирургическое лечение
Хирургическое лечение показано при отсутствии эффекта от строгой диеты и приема лекарственных средств. Неотложная операция показана при подозрении на массированное кровотечение, перитонит и при развитии других осложнений.
В ходе операции обычно выполняют резекцию толстого кишечника и соединение свободного конца подвздошной кишки с анальным каналом. Если позволяет ситуация, резекцию выполняют частично с сохранением неповрежденных участков толстой кишки. Хирургическое лечение показано примерно 20% пациентов.
Фото: wavebreakmedia_micro / freepik.com
Прогноз
Прогноз при язвенном колите зависит от тяжести течения, наличия осложнений и сопутствующих заболеваний. При нетяжелой форме патологии и поддерживающей противовоспалительной терапии более 80% больных в течение года не сталкиваются с рецидивами. Риск развития злокачественных новообразований ограничен 3-10%.
Профилактика
Основной метод профилактики любых проблем с желудочно-кишечным трактом — привычка к здоровому образу жизни. Зная о наследственной предрасположенности к язвенному колиту, необходимо правильно питаться, избегая продуктов, раздражающих кишечник. Следует полностью отказаться от алкоголя и сигарет, следить за весом, нормализовать режим труда и отдыха, заниматься спортом, избегать стрессов и эмоционального перенапряжения.
Необходимо внимательно следить за состоянием организма, не игнорировать любые желудочно-кишечные недомогания и регулярно проходить обследование.
Заключение
Язвенный колит — воспалительное заболевание неясной этиологии, поражающее прямую кишку. Патология опасна развитием серьезных осложнений с высоким риском летального исхода. Нормализовать состояние и повысить качество жизни возможно при своевременном обращении к врачу и строгом соблюдении всех рекомендаций.
Язвенный колит: симптомы и лечение

Язвенный колит, или неспецифический язвенный колит (НЯК) – это хроническое аутоиммунное воспалительное заболевание кишечника (ВЗК), вызывающее появление язв в пищеварительном тракте человека. Язвенный колит поражает слизистую оболочку кишечника, самые глубинные ее слои, что приводит к кровопотере, обезвоживанию, потере железа, магния, калия, кальция, к истощению организма. Язвенный колит обычно развивается у людей до 30 лет, в равной степени у обоих полов.
Одной из причин появления язвенного колита является сбой в работе иммунной системы, когда она даёт аномальный ответ попыткам вторжения инфекции. В результате этого аномального ответа поражаются клетки пищеварительного тракта, что приводит к очагам возникновения язвенного колита. Аутоиммунный процесс при язвенном колите также становится причиной возникновения артритов, конъюнктивитов, хронического гепатита, узловой эритемы.
Язвенный колит может вызвать опасные для жизни осложнения, такие как:
- токсический мегаколон,
- перфорация толстой кишки,
- колоректальный рак,
- кровотечение или тромбоз;
- гангренозная пиодермия.
Клинические симптомы язвенного колита
На первичном приеме врач-гастроэнтеролог проводит опрос пациента, уточняя наличие типичных для язвенного колита клинических симптомов. У взрослых пациентов может присутствовать один или несколько симптомов, с высокой долей вероятности указывающих на язвенный колит, среди них:
- рецидивирующая диарея, от которой не спасают обычные средства;
- ректальные боли и ректальные кровотечения (стул с примесью крови);
- абдоминальные боли и спазмы (преимущественно перед дефекацией);
- тенезмы (ложные позывы к дефекации);
- ночной стул, пробуждающий ото сна;
- императивные позывы (недержание кала);
- лихорадка неясной этиологии, потеря массы тела, общая слабость;
- боли в суставах и другие внекишечные симптомы (поражение кожи в виде красных, шишкообразных, болезненных высыпаний, воспаления глаз, дискомфорт и боли в поясничной области и т.д.).
У маленьких пациентов родители должны заподозрить неладное, если ребенок плохо ест, проявляет недостаточную активность, худеет и отстаёт в росте. Стул детей также при этом несформированный.

Типы язвенного колита
Монреальская классификация по протяженности поражения:
- Проктит, при котором очаг воспаления находится в прямой кишке, ближе к анусу. В этом случае на заболевание может указывать единственный признак – ректальное кровотечение.
- Левосторонний колит, включая проктосигмоидит. При этой форме язвенного колита воспаление идет от прямой кишки вверх до левого (селезеночного) изгиба толстой кишки, поражает сигмовидную кишку и зачастую – нисходящую ободочную. Симптомами левостороннего колита являются: кровавый понос, спазмы и боль в животе с левой стороны, а также позывы к дефекации (тенезмы), которые не приводят к опорожнению кишечника.
- Тотальный колит, или панколит. Для него характерно воспаление всей ободочной кишки. Признаками панколита служат частые приступы кровавой диареи, спазматические боли в животе, анемия на фоне кровотечений и значительное снижение веса.
Характер течения язвенного колита
- Острое течение (менее 6 месяцев от начала заболевания):
- заболевание с фульминантным (внезапным и быстроразвивающимся) началом;
- заболевание, развивающееся постепенно.
- Хроническое непрерывное течение (отсутствие более чем 6-месячных периодов ремиссии на фоне адекватной терапии).
- Хроническое рецидивирующее течение (наличие более чем 6-месячных периодов ремиссии):
- редко рецидивирующее (1 раз в год или реже);
- часто рецидивирующее (2 и более раз в год).
Скрининг и диагностика язвенного колита
В качестве скринингового теста используется анализ кала на кальпротектин. При значениях фекального кальпротеина (ФК) ниже 50 мкг/г вероятность наличия активного воспалительного заболевания в кишечнике (язвенного колита или болезни Крона) составляет менее 1%, а при значении выше 150 мкг/г – уже имеет смысл проводить дифференциальную диагностику язвенного колита.
Однозначных диагностических критериев язвенного колита не существует. Диагноз ставится на основании данных анамнеза, клинической картины, результатов лабораторных исследований, эндоскопических и гистологических изменений в кишечнике.
Анализы кала
- Общий анализ кала (копрограмма). Врач назначит копрограмму для оценки функциональной способности ЖКТ. Кроме того, большое количество лейкоцитов в кале указывает на воспалительный процесс в кишечнике, вызванный, как вариант, язвенным колитом. В анализе кала больного язвенным колитом обычно отмечается кровь, гной и слизь.
- Фекальный кальпротектин (ФК). При первичной диагностике и/или для оценки активности воспалительного процесса обязательно проводится исследование уровня ФК. ФК также является надежным маркером для оценки эффективности лечения ЯК.
- Анализ кала на скрытую кровь (реакция Грегерсена). Исследование кала на скрытую кровь позволяет заподозрить самые ранние стадии язвенных процессов. Анализ позволяет обнаружить измененный гемоглобин эритроцитов даже в том случае, когда сами эритроциты при микроскопическом исследовании кала не определяются.
- Анализы кала на яйца гельминтов. Стандартный анализ кала на яйца глистов позволит исключить энтерит и колит паразитарной природы, или как минимум избежать осложнений.
- Мазок на патогенную микрофлору. В ходе бактериологических тестов определяют наличие шигелл, сальмонелл, иерсиний, кампилобактерий, туберкулезной палочки. В кале пациентов с язвенным колитом нередко высеивается патогенная микрофлора.
- Анализ кала на амебодиаз (опционально). По данным ВОЗ около 10% людей на Земле являются носителями дизентерийных амёб, преимущественно это жители странс жарким климатом (Мексики, Индии и т.д.). Дизентерийные амёбы способны вызвать длительную диарею с патологическими примесями в кале, болью в животе, обезвоживанием, что в конечном счёте может привести к летальному исходу. Сообщите врачу, если вы вернулись из южных стран.
- Определение токсинов А и В (опционально). Пациентам, прошедших курс приёма антибиотиков и/или лечение в стационаре, назначают исследование кала на токсины клостридий. Анализ позволит исключить/выявить вызываемый этой больничной инфекцией псевдомембранный колит, способный свести на нет всё лечение.
Анализы крови
- Общий анализ крови. Анализ необходим для оценки врачом часто сопутствующих язвенному колиту метаболических нарушений (анемии, гипопротеинемии, дисбаланса электролитов), системных нарушений (изменения состава и свертываемости крови). Низкое количество эритроцитов и гемоглобина укажет на анемию, повышенный уровень тромбоцитов (>350*10 9/ л) – на активацию и прогрессирование заболевания, на риск тромболических осложнений, а повышенный уровень лейкоцитов – на хроническое воспаление и отравление организма эндотоксинами. Предполагается, что эндотоксинемия участвует в патогенезе язвенного колита, болезни Крона, колоректального рака.
- Скорость оседания эритроцитов (СОЭ). Повышение СОЭ служит косвенным признаком текущего воспаления. Например, при среднетяжелой форме язвенного колита показатель СОЭ достигает 30 мм/ч. В тяжелых случаях этот показатель ещё выше. С увеличением эндоскопической активности заболевания и протяженности поражения СОЭ также повышается.
- С-реактивный белок (СРБ). Белок острой фазы воспаления закономерно повышается при воспалительных заболеваниях кишечника. Незначительное повышение или нормальные уровни характерны для неспецифического язвенного колита, высокие – для схожей по симптоматике болезни Крона. Благодаря свойству СРБ быстро снижаться при ремиссии, исследование позволяет оценить эффективность лечения.
- Биохимический анализ крови: АЛТ и АСТ, общий билирубин, общий белок, глюкоза, общий холестерол, креатинин, мочевина, электролиты. Дополнительно врач может назначить биохимические анализы крови на альбумин (при тяжелой диарее), железо (при анемии). Биохимический анализ крови входит в «клинический минимум», позволяя оценить вовлечения в патологический процесс других органов (печени, почек). Снижение уровня общего белка, глюкозы, холестерола, электролитов (калия, магния, кальция) помогает определить нарушение всасывания в кишечнике. Кроме результаты анализа на общий белок покажет снижение концентрации альбумина (менее
- Гемокоагулограмма. Наличие хронического воспаления и повышение кровоточивости стенки кишки при язвенном колите инициирует активацию свертывающей системы, ухудшает процесс растворения тромбов и сгустков крови, а также снижает активность естественных механизмов антикоагуляции. В свою очередь, гиперкоагуляция может поддерживать активацию воспалительной реакции. Результаты коагулограммы позволяют выявить различные нарушения в системе свертывания крови и разорвать порочный круг между хроническим воспалением и тромбозом, а также снизить риск кровотечений и образования тромбов.
- Иммунологическое исследование крови рANCA и ASCA (опционально). Выявление антител к цитоплазме нейтрофилов и к сахаромицетам (они появляются по причине аномального иммунного ответа) могут пригодиться при дифференциальной диагностике ЯК с болезнью Крона. p-ANCA присутствуют чаще при язвенном колите, а ASCA чаще при болезни Крона. Под действием антител разрушаются нейтрофилы, что способствует воспалительным реакциям, а как мы помним, язвенный колит имеет специфичную аутоиммунную природу заболевания. Но не все люди с болезнью Крона или неспецифическим язвенным колитом имеют повышенное содержание этих антител.
Анализы мочи
Общий анализ мочи необходим для оценки вовлечения в патологический процесс других органов. Язвенный колит является следствием иммунных нарушений, и те же самые нарушения могут вызвать поражение почек и образование в них камней.
Эндоскопические исследования
При диагностике ВЗК могут быть назначены следующие виды эндоскопии:
- Колоноскопия – эндоскопическое исследование всей толстой кишки (1,5 метра) с помощью гибкого длинного эндоскопа.
- Сигмоскопия – более щадящее эндоскопическое исследование прямой кишки и нижних отделов толстой кишки (сигмовидной кишки). Сигмоскоп – короткий колоноскоп (50-60 см).
- Ректоскопия – эндоскопический осмотр прямой кишки и дистальной трети сигмовидной кишки до уровня 20—35 см от заднего прохода с использованием тубусного ректоскопа.
- Гастроскопия – эндоскопический осмотр желудка и двенадцатиперстной кишки.
При высокой активности колита и тяжелом состоянии пациента с подозрением на язвенный колит в первую очередь проводится ректоскопия с множественной биопсией. Процедура является щадящей и не требует специальной подготовки. Врач вводит в прямую кишку жесткую трубку длиной обычно не более 35 см и оценивает состояние слизистой оболочки кишечника, сосудистой сетки, наличие язв, эрозий и сужения просвета. Современные ректороманоскопы могут быть оборудованы оптоволоконной видеосистемой и устройством для взятия биопсии и удаления новообразований. Колоноилеоскопия (тотальная колоноскопия с исследованием сигмовидной кишки) откладывается до стабилизации состояния.

Наиболее информативным методом эндоскопических исследований, как вы уже догадались, у пациентов с проблемами кишечника является колоноилеоскопия. При данном методе проводится исследование прямой, толстой и подвздошной кишки с помощью тонкой гибкой трубки. На конец зонда установлена камера со светодиодом, а в саму трубку вмонтирован оптоволоконный кабель, по которому изображение передается на компьютер доктора. Исследование проводится в режиме реального времени под анестезией. Больным с активным воспалением и острыми кишечными осложнениями колоноскопия противопоказана, поэтому несмотря на высокую информативность метода назначают его отнюдь не всегда (в основном, когда решается вопрос о хирургическом лечении язвенного колита с удалением ободочной кишки).
При симптомах со стороны верхних отделов желудочно- кишечного тракта и сомнениях в диагнозе врач может назначить гастроскопию с биопсией.
Гистологические исследования
При первичной постановке диагноза, сомнениях в правильности ранее выставленного диагноза, при длительном анамнезе (для исключения дисплазии и колоректального рака) во время эндоскопического исследования берут биоптат тканей слизистой оболочки прямой, толстой и/или подвздошной кишки и отправляют на гистологию. Гистологическое исследование биоптата (кусочка слизистой кишки, взятого при эндоскопическом исследовании) обычно позволяет окончательно определиться с диагнозом.
Рентгенография
Рентгенологические исследования толстой кишки проводятся при невозможности проведения или недостаточной информативности эндоскопического осмотра (при стриктурах, деформациях толстой кишки). Рентгенологических исследований также два вида:
- Рентген толстого кишечника с контрастированием. В качестве альтернативы врач-гастроэнтеролог в первую очередь предложит именно этот вариант, также известный как ирригоскопия с двойным контрастированием. Накануне исследования пациент принимает слабительное средство, ему делают очистительные клизмы. Непосредственно перед исследованием пациенту поставят клизму с контрастным веществом, содержащим барий. Раствор оседает на стенках, что позволяет исследовать рельеф слизистой. После опорожнения в кишку вводят воздух, который раздувает ее, и снова делают рентгенологические снимки. Полученные изображения могут выявить участки воспаленной и изъязвленной слизистой толстой кишки, а также ее сужения и расширения.
- Обзорная рентгенография брюшной полости. При тяжелой атаке для исключения токсической дилатации (мегаколон) и перфорации толстой кишки врач может назначить обзорную рентгенографию брюшной полости. Специальной подготовки не требуется.
- Рентгенография органов грудной полости. При решении вопроса о назначении биологической терапии. В качестве альтернативы врач может назначить пробу Манту, диаскин-тест или квантифероновый тест.
Ультразвуковые исследования
Если все настолько плохо, что пациенту противопоказано и введение контраста, в арсенале современных медиков есть трансабдоминальное УЗИ кишечника, УЗИ органов брюшной полости, УЗИ забрюшинного пространства, УЗИ малого таза. Для прохождения УЗИ даже не нужны показания: его желательно пройти всем в качестве скринингового теста. УЗИ имеет низкую специфичность в дифференцировке язвенного колита от колитов другого происхождения (потому и не является исследованием первой линии), но воспалительный процесс в кишке покажет.
Установить тяжесть заболевания при подтверждённом диагнозе (легкая форма, среднетяжелая или тяжелая) в повседневной практике врачу помогут простые критерии: частота и консистенция стула во время последнего обострения, температура, пульс, результаты анализов крови, наличие внекишечных проявлений и осложнений, наличие гормональной зависимости или резистентности к лекарствам.
С целью уточнения диагноза и подбора терапии при внекишечных проявлениях ЯК и сопутствующих заболеваниях может потребоваться консультация следующих специалистов:
-
(стероидный сахарный диабет, надпочечниковая недостаточность при длительной гормональной терапии); (дифференциальная диагностика узловатой эритемы, пиодермии); (артропатии, сакроилеит); (токсическая дилатация толстой кишки; тяжелая атака или кровотечение, не отвечающие на консервативную терапию, непрерывное течении заболевания); (дисплазия слизистой оболочки кишечника).
Лечение язвенного колита
Консервативная терапия (препараты)
Лекарства от язвенного колита ещё не придумали, но врачи успешно переводят это заболевание в ремиссию противовоспалительными препаратами 5-аминосалициловой кислоты: сульфасалазином или месалазином. Иногда – в сочетании с гормональными: преднизолоном, дексаметазоном. Гормоны применяются для лечения язвенного колита при недостаточной эффективности препаратов 5-АСК или при тяжелой атаке. Следует отметить, что при тяжелых атаках язвенного колита лечение больного должно проводиться в стационаре. Также в лечении язвенного колита могут применяться микроклизмы, ректальные свечи, антибиотики и пр.
Гормональные препараты не заживляют слизистую толстой кишки, а лишь снижают активность обострения протекания язвенного колита. Целью консервативной терапии при лечении ЯК является появление стойкой ремиссии с прекращением приема глюкокортикоидов. Неоперированный больной должен постоянно принимать поддерживающую терапию во избежание рецидива.
Хирургическое лечение
Полное излечение язвенного колита возможно путем удаления субстрата заболевания (колпроктэктомии). Несмотря на эффективность медикаментозной терапии операция рано или поздно все равно понадобится, и лучше с ней не затягивать. Оперативное вмешательство потребуется, если у пациента наблюдается гормональная зависимость или устойчивость к проводимому лечению. До 80% этих состояний удается побороть при помощи препаратов, подавляющих иммунитет.
К кишечным осложнениям, требующим в любом случае проведения экстренной операции, относятся: кишечные кровотечения, глубокие изъязвления, токсические мегаколон, перфорация толстой кишки, колоректальный рак или высокий риск его возникновения.
Рекомендации по соблюдению диеты
Пациенты с язвенным колитом получают рекомендации для двух диет: во время обострения – одна, время ремиссии – другая. Диету подбирает индивидуально врач.
Гастроэнтеролог медцентра ТРАДИЦИИ (СПб, 11-я линия В.О., д.36):
+7 (812) 323‑07‑49 и +7 (921) 932‑14‑79 (пн-пт 9.00 – 21.00; сб-вс 10.00 – 18.00)
Вызов на дом. Проведение УЗИ и забор анализов на дому. Санкт-Петербург и Ленобласть.
Колит
Колит – это воспалительное заболевание толстой кишки, возникшее вследствие инфекционного, ишемического, лекарственного или иного поражения. Колиты протекают с болевым синдромом, расстройством пищеварения (запорами, поносами), метеоризмом, тенезмами. В рамках диагностики производится исследование кала (копрограмма, бакпосев, на гельминтов и простейших), ирригоскопия, колоноскопия с биопсией слизистой толстого кишечника. Лечение назначается с учетом этиологической формы болезни, включает диету, этиотропную (антибактериальную, противогельминтную и другую терапию), прием ферментов и эубиотиков, фитотерапию, физио- и бальнеотерапию.
МКБ-10

Общие сведения
Колитами называют заболевания пищеварительной системы, характеризующиеся развитием воспаления в слизистой оболочке стенки толстой кишки. Различают острый и хронический колит. Для острого колита характерны боли в животе, метеоризм, наличие слизи и прожилок крови в кале, тошнота, позывы к акту дефекации. Могут развиться хроническая форма, язвенное поражение кишечника, кровотечения, иногда канцерофобия.
Хронический колит представляет собой патологические изменения в строении слизистой оболочки в результате продолжительного воспалительного процесса и дистрофии пораженных тканей, в связи с которыми возникают нарушения моторной и секреторной функции толстого кишечника. Хронический колит – довольно часто встречающееся заболевание пищеварительного тракта, нередко воспаление толстой кишки сопровождается поражением тонкого кишечника.
Порядка трети больных хроническим колитом отмечают в качестве причины его развития различные кишечные инфекции (чаще всего дизентерию и сальмонеллез). Во многих случаях заболевание развивается на фоне дисбактериоза (к примеру, после продолжительного курса антибиотикотерапии), в связи с неправильным питанием, склонностью к гиподинамии, злоупотреблением алкогольными напитками.

Причины колита
Причины возникновения патологии могут быть связаны с нарушением режима и характера питания (неправильные пищевые привычки, нерегулярное нерациональное питание, злоупотребление алкоголем, прием некачественной пищи). Колиты могут возникать как осложнение заболеваний желудочно-кишечного тракта (хронического гастрита, панкреатита, гепатита), а также при пищевых отравлениях и заражении кишечными инфекциями.
Прием многих лекарственных средств может оказывать негативное действие на кишечную флору, ятрогенный дисбактериоз может в свою очередь вызывать воспалительные процессы в толстом кишечнике. Кроме того, колитам могут поспособствовать препараты, нарушающие кислотно-щелочной баланс в просвете кишечника. Иногда причинами воспалительных заболеваний кишечника являются врожденные патологии развития и функциональная недостаточность.
Классификация
Колиты подразделяются на инфекционные (колит при шигеллезе, сальмонеллезе, микобактериоз, туберкулезный колит и т.д.), алиментарные (связанные с нарушениями питания), токсические экзогенные (при продолжительных интоксикациях парами ртути, соединениями фосфора, мышьяка и т. д.) и эндогенные (при интоксикации продуктами катаболизма, например, уратами при подагре), лекарственные (развившиеся после применения лекарственных средств: слабительных, аминогликозидов, антибиотиков).
Выделяют также аллергические (аллергическая реакция на пищевые компоненты, лекарственные средства, некоторые бактерии или продукты их метаболизма) и механические (при хронических запорах, злоупотреблении клизмами, ректальными суппозиториями в результате регулярного механического раздражения слизистой) колиты. Зачастую имеет место несколько этиологических факторов, способствующих развитию воспаления в толстом кишечнике, тогда можно говорить о комбинированном колите.
Симптомы колита
Для хронического воспаления характерны такие клинические проявления, как боль в животе, расстройство дефекации, тенезмы. Болевой синдром при колите характеризуется тупой ноющей болью в нижних и боковых частях живота (часто с левой стороны), либо больной не может достаточно четко локализовать источник боли (разлитая боль в животе). После еды обычно боль усиливается и ослабляется после дефекации и отхождения газов. Кроме того, провоцировать усиление боли может ходьба, тряска, очистительная клизма. Также может отмечаться чувство тяжести в животе, вздутие, метеоризм.
Расстройства стула чаще всего протекают в виде запоров, но может отмечаться и чередование запоров и поносов. Для хронических колитов характерен понос с выделением водянистого кала с прожилками слизи (иногда может отмечаться кровь). Могут возникать тенезмы – ложные позывы к дефекации. Иногда позыв к дефекации заканчивается выделением слизи. При остром воспалительном процессе все перечисленные выше симптомы выражены более ярко, диарея преобладает над запорами.
Воспаление толстого кишечника чаще всего развивается в ее терминальных отделах (проктит и проктосигмоидит). Зачастую причиной колита в таких случаях является острая кишечная инфекция (дизентерия) или хронические запоры. Кроме того, проктосигмоидит является нередким результатом злоупотребления очищающими и лечебными клизмами, приема слабительных средств.
При этой форме колита боль локализуется с левой подвздошной области, возникают частые и болезненные тенезмы, особенно по ночам. Стул, как правило, скудный, может быть наподобие овечьего кала, содержать в больших количествах слизь, реже кровь и гной. При пальпации живота отмечают болезненность в области проекции сигмовидной кишки. Иногда пальпируется врожденная аномалия развития – дополнительная петля сигмы.
Диагностика

В комплекс обязательных диагностических мероприятий при подозрении на колит входит макро- и микроскопия кала, копрограмма, выявления яиц гельминтов, бакпосев каловых масс. Производят общий анализ крови для определения наличия признаков воспаления.
Анатомические и функциональные особенности толстого кишечника визуализируются его при контрастной ирригоскопии. Колоноскопия позволяет досконально изучить состояние слизистой на всем протяжении толстой кишки. Кроме того, проведение колоноскопии позволяет взять биоптаты слизистой кишечной стенки для дальнейшего гистологического исследования. Для исключения геморроя, анальной трещины, парапроктита и других патологий показан осмотр проктолога с пальцевым исследованием заднего прохода.
Дифференциальная диагностика хронических колитов проводится с дискинезией толстого кишечника. Однако, необходимо помнить, что продолжительно существующее расстройство моторики кишечника может осложниться воспалительным процессом. Довольно часто клиническая картина колита может сопровождать развивающуюся опухоль толстого кишечника. Для исключения злокачественных образований производят биопсию всех подозрительных участков стенки кишечника.
Кроме того, производят дифференциацию колитов и энтеритов. Иногда имеет место воспаление обоих отделов кишечника. Данные для дифференциальной диагностики хронического колита и заболеваний верхних отделов пищеварительного тракта дают эндоскопические исследования (колоноскопия, фиброгастродуоденоскопия), УЗИ органов брюшной полости и функциональные пробы для выявления маркеров воспаления печени и поджелудочной железы.
Осложнения
Колит может привести к перфорации кишечной стенки с развитием перитонита (характерное осложнение тяжело протекающего неспецифического язвенного колита), кишечному кровотечению, которое способствует развитию анемии, непроходимости кишечника в результате формирования спаек, стриктур, рубцов.
Лечение колита
Хронический колит в период обострения целесообразно лечить в стационаре, в отделении проктологии. Колиты инфекционной природы лечат в специализированных инфекционных отделениях. Значительным элементом в лечении хронического колита является соблюдение лечебной диеты. При этом из рациона исключают все продукты, которые могут механически или химически раздражать слизистую оболочку кишечника, пищу употребляют в протертом виде, с частотой не менее 4-5 раз в день. Кроме того, для исключения молочнокислого брожения больным рекомендуют отказаться от молока, с целью снижения газообразования ограничивают капусту, бобовые.
Из хлебобулочных изделий разрешен подсушенный пшеничный несладкий хлеб. Мясо и рыбу нежирных сортов желательно употреблять приготовленными на пару. При стихании выраженной клинической симптоматики диету постепенно расширяют. Для борьбы с запорами рекомендуют включение в рацион вареных овощей, фруктовых пюре (киселя), хлеба с отрубями. Улучшению прохождения кишечных масс способствует растительное масло и достаточное количество употребляемой в сутки жидкости. Употреблять фрукты и овощи в сыром виде в острый период заболевания нежелательно. Также стоит отказаться от охлажденных блюд, молочнокислых продуктов и пищи с высоким содержанием кислоты. Для регуляции секреции жидкости в кишечнике ограничивают употребление поваренной соли.
В случае инфекционной природы колита и для подавления патогенной бактериальной флоры, развившейся в результате дисбактериоза, назначают антибиотикотерапию короткими курсами (препараты ципрофлоксацин, Нифуроксазид, рифаксимин). Назначения лекарственных средств производится только специалистом. Выявления яиц глистов является показанием к назначению противогельминтных средств. Для облегчения болевого синдрома назначают спазмолитические средства (дротаверин, папаверин).
При лечении проктосигмоидита полезна местная терапия: микроклизмы с отварами ромашки, календулы, с танином или протарголом. При проктите назначают ректальные суппозитории с белладонной, анестезином для снятия выраженной болезненности, вяжущие средства (окись цинка, ксероформ). При поносах вяжущие и обволакивающие средства назначаются внутрь (танин+альбумин, нитрат висмута, белая глина, отвар коры дуб, другие отвары и настои сборов, содержащие дубильные компоненты). При запорах показано проведение гидроколонотерапии. Сильные спазмы при колите могут стать показанием для назначения холинолитиков.
Помимо вышеперечисленных средств, при колитах могут назначать энтеросорбенты (для борьбы с метеоризмом), ферментные препараты (при нарушении пищеварения в результате ферментных недостаточностей), эубиотики (для коррекции дисбиоза). Хороший эффект при терапии хронических колитов дает регулярное санаторно-курортное лечение, бальнеотерапия.
Прогноз и профилактика
В комплекс профилактических мер для предотвращения колитов входит сбалансированная рациональная диета, своевременное выявление и лечение заболеваний пищеварительной системы, меры санитарно-гигиенического режима и соблюдение правил техники безопасности на производствах, связанных с опасными химическими ядами.
Профилактика обострений у лиц, страдающих хроническими заболеваниями толстого кишечника, кроме того, включают регулярное диспансерное наблюдение специалиста в области клинической проктологии. Трудоспособность больных с данной патологией ограничена, им стоит избегать избыточных физических нагрузок, психо-эмоциональных стрессов и деятельности, связанной с частыми командировками и способствующей нарушению режима питания. Прогноз при своевременном выявлении и соблюдении врачебных рекомендаций по лечению хронического колита благоприятный.


