Остеосаркома
Остеосаркома — это злокачественная опухоль костей, которая наиболее часто наблюдается у детей и подростков. Это самая распространенная первичная опухоль костей у детей. Каждый год в США диагностируется около 400 новых случаев. Остеосаркома является третьим наиболее распространенным видом рака у подростков.
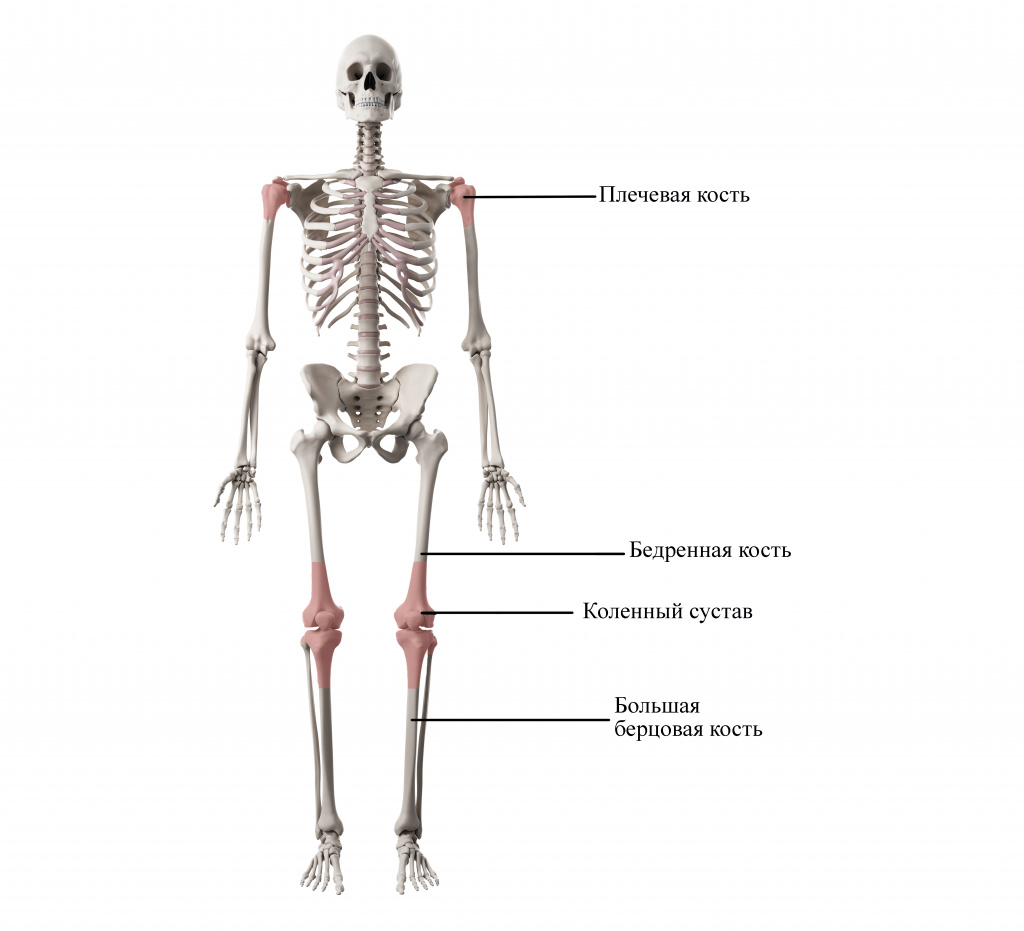
Остеосаркома может развиться в любой кости, но обычно она возникает в широких концах длинных костей ноги или руки. Чаще всего опухоль появляется в незрелых костных клетках (остеобластах), которые образуют новую костную ткань.
Наиболее часто остеосаркома развивается около коленного сустава в нижней части бедренной кости или в верхней части голени (большеберцовая кость). Другое место, в котором часто развивается остеосаркома, — кость плеча рядом с плечевым суставом (плечевая кость). Иногда она образуется в плоских костях, таких как таз или череп, но это происходит реже. В редких случаях остеосаркома может быть обнаружена в мягких тканях, а не в кости.
Остеосаркомы могут развиваться внутри кости (центральные опухоли) или на наружной поверхности кости (поверхностные опухоли). Большинство остеосарком у детей развиваются внутри кости.
Факторы риска и причины возникновения остеосаркомы
Остеосаркома обычно развивается в возрасте после 10 лет и очень редко — в возрасте до 5 лет.
Наличие некоторых факторов может увеличить риск развития остеосаркомы.
- Остеосаркома несколько чаще встречается у пациентов мужского пола, чем у пациентов женского пола.
- Риск развития остеосаркомы у детей негроидной расы выше, чем у представителей европеоидной расы.
- У перенесших онкозаболевания пациентов, получавших лучевую терапию , риск также возрастает.
- Повышать риск могут генетические факторы. Небольшой процент детей имеет изменения или мутации в генах, которые повышают риск развития остеосаркомы и других типов рака. По этой причине люди с наследственной ретинобластомой , множественными онкологическими диагнозами в анамнезе, а также раком молочных желез, лейкозом, опухолями головного мозга и опухолями костей или мягких тканей у родственников подвержены более высокому риску.
- Другие редкие врожденные патологические состояния, обусловленные специфическими мутациями генов, также могут повышать риск развития остеосаркомы. К ним относятся синдром Ли-Фраумени, синдром Ротмунда-Томсона, синдром Блума, синдром Вернера и анемия Даймонда-Блэкфана.
Признаки и симптомы остеосаркомы
Остеосаркома повреждает и ослабляет кость. Симптомы зависят от расположения опухоли. На ранних стадиях признаки могут быть едва заметными и похожими на симптомы других заболеваний.
- Боль в кости или суставе
- Затрудненное движение сустава
- Уплотнение или отек в области кости
- Хромота и проблемы при ходьбе
- Перелом
Боль может усиливаться в течение недель или месяцев. Ребенок может просыпаться по ночам от боли. Безрецептурные болеутоляющие, такие как ибупрофен или парацетамол, могут со временем перестать снимать боль.
Диагностика остеосаркомы
Для диагностики остеосаркомы применяются различные исследования. Используют такие исследования:
- Изучение истории болезни, медицинский осмотр и анализы крови для получения сведений о симптомах, общем состоянии здоровья, перенесенных заболеваниях и факторах риска.
- Методы диагностической визуализации для поиска опухолей и определения тактики дальнейшего обследования.
-
всей кости используется для поиска сегментарных поражений, указывающих на распространение остеосаркомы от первичной опухоли к другим частям кости. грудной клетки используется, чтобы определить, распространилась ли остеосаркома на легкие. используется для оценки опухоли и планирования хирургического вмешательства.
- Визуализация всего тела методом остеосцинтиграфии или ПЭТ используется для оценки распространения остеосаркомы на другие части кости.
У детей с остеосаркомой для обнаружения сегментарных поражений применяется рентгенография.
КТ грудной клетки используется, чтобы определить, распространилась ли остеосаркома на легкие.
Определение стадии развития остеосаркомы
Остеосаркома обычно описывается как локализованная или метастатическая. При локализованной остеосаркоме опухоль находится только в одной части тела. При метастатической остеосаркоме опухоль распространяется на другие области, такие как легкие или другие кости. Чаще всего остеосаркома распространяется на легкие.
Прогноз при лечении остеосаркомы
Вероятность долгосрочного излечения для пациентов с единственной локализованной остеосаркомой, которую можно полностью удалить хирургическим путем, составляет 65–70%. Если на момент постановки диагноза опухоль уже распространилась (метастатическая остеосаркома), вероятность выживания составляет около 30%.
Прогноз зависит от нескольких факторов:
- Размер и расположение опухоли
- Распространение опухоли на другие части тела
- Возможность полного удаления опухоли хирургическим путем
- Рецидив опухоли (повторное возникновение)
- Реакция опухоли на химиотерапию
Рецидив возникает приблизительно у 30% пациентов. Чаще всего это происходит путем образования новых опухолевых узлов в легких. При рецидивировании на прогноз влияют такие факторы, как возможность хирургической резекции опухоли и время рецидива. Ранние рецидивы (в течение 18 месяцев после постановки диагноза) обычно хуже поддаются лечению, чем те, которые произошли позднее. Если рак возвращается после лечения, 10-летняя выживаемость после рецидива составляет приблизительно 17%. Вероятность выживания уменьшается при дальнейшем рецидивировании.
Лечение остеосаркомы
Остеосаркома обычно лечится химиотерапией с последующей хирургической операцией. Если опухоль невозможно удалить хирургическим путем или после операции часть опухолевых клеток сохранилась, могут применяться дополнительные методы лечения, например лучевая терапия.
Хирургическая операция
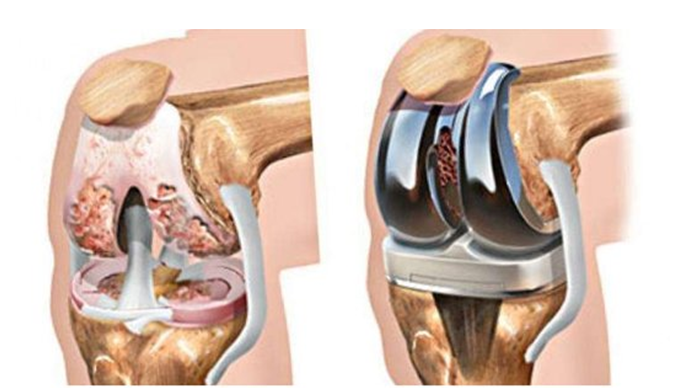
Если возможно, для удаления опухоли проводят хирургическую операцию. Вместе с опухолью удаляют небольшое количество ткани вокруг нее, чтобы убедиться, что в ней не осталось раковых клеток. В большинстве случаев остеосаркому можно вылечить путем хирургической операции с сохранением конечности . Во время такой операции врач удаляет часть кости с опухолью и заменяет кость металлическим протезом или другой частью кости. Если невозможно удалить всю опухоль при операции с сохранением конечности, может потребоваться ампутация .
Предоперационная рентгенограмма плечевой кости с отмеченной и измеренной остеосаркомой.
На рентгенограмме плечевой кости после операции с сохранением конечности виден протез.
Рентгенограмма плечевой кости спустя 3 года после операции с сохранением конечности.
Химиотерапия
В дополнение к хирургической операции для лечения остеосаркомы применяется химиотерапия. Химиотерапия проводится перед операцией, чтобы уменьшить размер опухоли. Химиотерапевтические препараты убивают раковые клетки или останавливают их рост и размножение. Часто для лечения остеосаркомы используется несколько лекарственных препаратов. В основном химиотерапия проводится внутривенно, но некоторые химиотерапевтические препараты могут приниматься перорально. Кроме того, химиотерапия часто проводится в течение нескольких месяцев после хирургической операции, чтобы удалить все оставшиеся раковые клетки и предотвратить возвращение опухоли.
До операции пациенты проходят 2-месячный курс химиотерапии. Схема с тремя препаратами часто включает в себя цисплатин, доксорубицин и метотрексат в высоких дозах. После операции по удалению опухоли проводятся дополнительные курсы химиотерапии. Обычная продолжительность лечения составляет примерно 8–9 месяцев.
Лучевая терапия
Лучевая терапия редко применяется при лечении остеосаркомы. Этот тип раковых клеток малочувствителен к излучению. Однако если опухоль не может быть полностью удалена хирургическим путем или если опухолевые клетки остались после операции, облучение могут применять, чтобы попытаться уничтожить раковые клетки или замедлить их рост.
Таргетная терапия
Препараты таргетной терапии — это новые лекарственные препараты, которые оказывают целенаправленное действие на раковые клетки и блокируют их рост. Для лечения опухолей костей изучаются ингибиторы киназы и моноклональные антитела . Ингибиторы киназы блокируют белок, отвечающий за увеличение числа раковых клеток. При терапии моноклональными антителами используются специальные белки, которые прикрепляются к раковым клеткам, чтобы уничтожить их или замедлить их рост.
Жизнь после остеосаркомы
Мониторинг рецидива
Для выявления рецидива пациентам предстоит в течение нескольких лет после лечения проходить раз в несколько месяцев контрольные обследования . Врачи дадут конкретные рекомендации по необходимым обследованиям и объяснят, как часто нужно будет их проходить. Скрининговые анализы обычно включают в себя анализы крови, КТ легких и рентгенографию пораженной кости.
Пациенты с определенными наследственными синдромами или генетическими заболеваниями подвержены риску развития рака в будущем и нуждаются в дополнительных обследованиях при последующем наблюдении.
Жизнь после операции с сохранением конечности или ампутации
В целом большинство пациентов, перенесших остеосаркому, прошедших операцию с сохранением конечности или ампутацию, чувствуют себя по прошествии времени хорошо. Они сообщают о хорошем физическом состоянии и качестве жизни. Последующее наблюдение необходимо для сохранения постоянной подвижности. Пациенты должны проходить ежегодное обследование для проверки функций опорно-двигательного аппарата. Важно убедиться в отсутствии текущих проблем. Неодинаковая длина конечностей, изменения в походке, проблемы с суставами или другие проблемы могут вызвать хроническую боль или привести к ограничению дееспособности. Эти проблемы необходимо выявлять и устранять должным образом.
Пациенты, перенесшие ампутацию, также должны проходить ежегодное обследование для поддержания функции протезированных конечностей. Хирург-ортопед должен осматривать пациентов с эндопротезом (костный трансплантат и/или металлический имплантат) не реже одного раза в год. Пациентам, перенесшим операцию с сохранением конечности, по мере взросления могут потребоваться дополнительные операции по удлинению конечности.
Здоровье после остеосаркомы
Дети, проходившие лечение остеосаркомы, подвержены риску возникновения отдаленных последствий, связанных с терапией. Все бывшие пациенты должны продолжать проходить регулярные обследования и осмотры у врача-терапевта. Для поддержания общего здоровья и профилактики заболеваний рекомендуется придерживаться здорового образа жизни и режима питания.
Перенесшие рак кости склонны вести менее активный образ жизни, чем другие люди. Регулярные упражнения важны для поддержания здоровья и физической формы. Это особенно важно для пациентов, перенесших операцию с сохранением конечности или ампутацию.
Пациенты, прошедшие курс системной химиотерапии и/или лучевой терапии, должны проходить обследования на наличие острых эффектов и отдаленных последствий терапии. Возможные проблемы, связанные с лечением, могут включать в себя потерю слуха, нарушения в работе сердца, повреждение почек и вторичный рак.
Согласно исследованию выживаемости при детском раке, примерно у 25% перенесших онкозаболевания через 25 лет после постановки диагноза сохраняются серьезные хронические заболевания. Эти заболевания включают в себя вторичный рак (риск повышен из-за воздействия облучения), хроническую сердечную недостаточность (вследствие воздействия доксорубицина), бесплодие или проблемы во время беременности и терминальную почечную недостаточность или почечную дисфункцию. Регулярные осмотры у врача-терапевта могут помочь бывшим пациентам отслеживать и контролировать любые отдаленные последствия.
—
Дата изменения: июнь 2018 г.
Физиотерапия
Детям с онкологическими заболеваниями физиотерапия может помочь увеличить мышечную силу, повысить подвижность, улучшить физическую форму и функциональный статус.
Подробнее о физиотерапии
Отдаленные последствия для костей
Некоторые методы лечения детских онкозаболеваний могут снижать прочность костей. Это особенно опасно, ведь кости растут и набирают массу в детском и подростковом возрасте.
Остеосаркома ( Остеогенная саркома )
Остеосаркома – это злокачественная опухоль, происходящая из костной ткани. Отличается склонностью к бурному течению и раннему метастазированию. На начальных стадиях проявляется локальной болью, похожей на боли при ревматизме. В дальнейшем появляется припухлость, ограничение движений в расположенном поблизости суставе. Боли становятся резкими, невыносимыми. Возникают метастазы. Патология диагностируется на основании анамнеза, результатов осмотра, рентгенографии, КТ, МРТ и других исследований. Лечение включает в себя операцию по удалению опухоли в сочетании с предоперационной и послеоперационной химиотерапией.
МКБ-10
Общие сведения
Остеосаркома (от лат. osteon кость, греч. sarkos мясо, плоть + oma опухоль) – злокачественное новообразование, возникающее из элементов кости. Для этой опухоли характерно ранее метастазирование и бурное течение. Ранее прогноз при этом заболевании был очень неблагоприятным. Пятилетняя выживаемость наблюдалась менее чем в 10% случаев. В настоящее время, в связи с появлением новых методов лечения, шансы пациентов существенно увеличились. Сегодня 5 лет после постановки диагноза переживает более 70% пациентов с локализованной остеосаркомой и 80-90% с чувствительной к химиотерапии опухолью.
По данным специалистов в сфере клинической онкологии, остеосаркома чаще наблюдается у молодых пациентов. Более двух третей всех случаев заболевания приходится на возраст 10-40 лет. При этом мужчины страдают вдвое чаще женщин. Пик заболеваемости приходится на период быстрого роста: 10-14 лет у девочек и 15-19 лет у мальчиков. После 50 лет такая опухоль встречается крайне редко.

Причины остеосаркомы
Причины развития заболевания пока не выяснены. Однако существует ряд обстоятельств, при которых риск ее возникновения увеличивается. К их числу относится лучевая терапия и химиотерапия, проводимая ранее по поводу другого онкологического заболевания. Сама по себе травма (ушиб или перелом) никак не влияет на вероятность возникновения опухоли. Тем не менее, в ряде случаев именно достаточно серьезное травматическое повреждение (патологический перелом) или необычные, сохраняющиеся в течение длительного времени после ушиба боли в пораженной области становятся причиной обращения к врачу-травматологу и последующего обнаружения остеосаркомы. В отдельных случаях остеосаркома развивается на фоне хронического остеомиелита. Риск образования опухоли также увеличивается при болезни Педжета (деформирующем остеите).
Патанатомия
Обычно заболевание поражает длинные трубчатые кости. Доля коротких и плоских костей составляет не более 20% от общего числа всех остеосарком. Нижние конечности поражаются в 5-6 раз чаще верхних. При этом около 80% от всего количества остеогенных сарком развивается в области дистального конца бедренной кости. Далее в порядке убывания по частоте располагаются большеберцовые, плечевые, тазовые и малоберцовые кости. Затем – кости плечевого пояса и локтевая кость. Кости черепа страдают редко, в основном – у детей или у пожилых людей.
Типичной локализацией остеосаркомы является область метафиза (часть кости, расположенная между суставным концом и диафизом). Тем не менее, около 10% от общего числа остеосарком бедра обнаруживаются в его диафизарной части, а метафиз при этом остается нетронутым. Кроме того у остеосаркомы существуют «излюбленные» места расположения в каждой отдельной кости. Так, у бедра обычно поражается дистальный конец, у большеберцовой кости – внутренний мыщелок, у плечевой – область, где расположена шероховатость дельтовидной мышцы.
Классификация
При постановке диагноза остеосаркома проводится стадирование – оценка распространенности процесса. С учетом распространенности все остеосаркомы делятся на две большие группы:
- Локализованные саркомы. Клетки опухоли есть только в месте ее первоначальной локализации или окружающих тканях.
- Метастатические саркомы. Выявляется метастатическое поражение других органов.
Предполагается, что у 80% больных существуют микрометастазы, которые настолько малы, что не обнаруживаются при проведении дополнительных исследований. Кроме того, выделяют мультифокальную саркому, при которой опухоли одновременно возникают в нескольких (двух или более) костях.
Остеосаркома, как и другие злокачественные опухоли, в ряде случаев возвращается после лечения. Новая опухоль может возникнуть как в месте локализации предыдущей, так и в другой части тела (в области метастазов). Такое состояние называется рецидивом. Рецидив при остеосаркоме чаще всего развивается через 2-3 года после лечения и обнаруживается в легких. В дальнейшем рецидивы тоже возможны, но вероятность их развития уменьшается.
Симптомы остеосаркомы
Болезнь начинается исподволь, постепенно. Вначале пациента беспокоят тупые неясные боли, возникающие вблизи сустава. По своему характеру они могут напоминать болевой синдром при ревматических миалгиях, артралгиях, миозитах или периартритах. При этом выпот (жидкость) в суставе отсутствует. Опухоль постепенно растет, в процесс вовлекаются расположенные рядом ткани, и боли усиливаются. Пораженный отдел кости увеличивается в объеме, мягкие ткани над ним становятся припухшими, на коже возникают флебэктазии (сеть мелких расширенных вен). Формируется контрактура в расположенном рядом суставе. При локализации остеосаркомы на костях нижней конечности развивается хромота. Пальпация пораженной области резко болезненна.
Через некоторое время боли становятся нестерпимыми, лишающими сна. Они появляются как при нагрузке, так и в покое и не снимаются обычными анальгетиками. Остеосаркома продолжает стремительно расти, распространяясь на соседние ткани, прорастая мышцы и заполняя костномозговой канал. Клетки опухоли разносятся с током крови, «оседая» в различных органах и образуя метастазы. При этом чаще всего поражается головной мозг и легкие.
Диагностика
Диагноз остеосаркома выставляется на основании клинических данных, результатов инструментальных и лабораторных исследований. Врач-онколог расспрашивает пациента, обращая внимание на постепенное начало и неясные боли вблизи сустава, а также на усиление этих болей с течением времени. Припухлость в области поражения на начальных стадиях определяется всего у 25% пациентов. Флебэктазии возникают на поздних стадиях и также наблюдаются не у всех больных. Поэтому отсутствие данных симптомов не может являться поводом для исключения злокачественного новообразования.
Окончательный диагноз устанавливается на основании результатов дополнительных исследований: рентгенографии, сканировании кости и биопсии ткани, взятой из пораженного участка. Для выявления метастазов в других органах выполняется компьютерная томография и рентгенография.
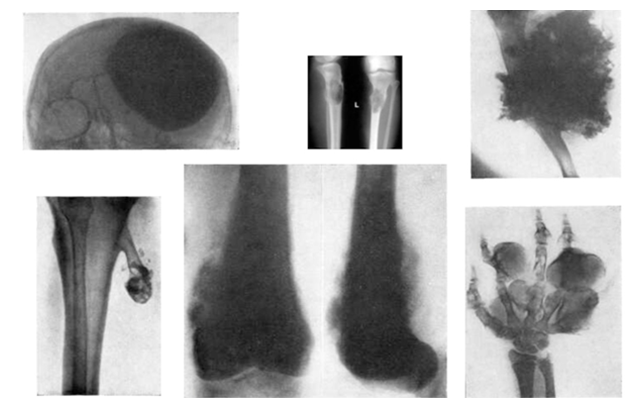
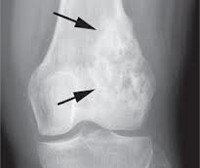
В начальной стадии на рентгенограммах определяется остеопороз и смазанность контуров опухоли. В последующем выявляется дефект костной ткани. Нередко наблюдается характерная картина отслоения надкостницы с образованием «козырька». У детей часто обнаруживается игольчатый периостит – тонкие костные образования (спикулы), расположенные перпендикулярно по отношению к кости. На рентгеновском снимке такие образования создают типичную картину «солнечных лучей».
При исследовании биоптата выявляются клетки сарокоматозной соединительной ткани, часть которых образует остеоидные и атипичные костные клетки. Обнаруживаются серьезные нарушения структуры кости. Во многих случаях остеогенез (образование кости) слабо выражен и наблюдается только на периферии остеосаркомы. Остеосаркому дифференцируют с остеобластокластомой, хрящевыми экзостозами, эозинофильной гранулемой и хондросаркомой.
Лечение остеосаркомы
Тактика лечения выбирается с учетом места расположения остеосаркомы, стадии заболевания, возраста пациента, его общего состояния, наличия рецидивов и т. д. Лечение остеосаркомы проводится в отделении онкологии и включает в себя три этапа:
- Предоперационную химиотерапию для уменьшения первичной опухоли и подавления мелких метастазов. Используется ифосфамид, метотрексат, этопозид, а также препараты платины (цисплатин, карбоплатин).
- Хирургическое лечение для удаления опухоли. В прошлом при остеосаркомах выполняли ампутации и экзартикуляции. В настоящее время в большинстве случаев проводят щадящую органосохраняющую операцию – сегментарную резекцию пораженного участка с его заменой имплантатом из металла, пластика, собственной кости пациента или трупной кости. Ампутация необходима только при большом размере остеосаркомы, патологическом переломе, прорастании мягких тканей или сосудисто-нервного пучка. Хирургическим путем может удаляться не только первичная опухоль, но и крупные метастазы в легких. При поражении лимфатических узлов также выполняется их оперативное удаление (лимфоаденэктомия).
- Послеоперационную химиотерапию для окончательного подавления злокачественных клеток, которые могли остаться в области метастазов или месте расположения первичной опухоли.
Лучевая терапия при остеосаркоме малоэффективна и проводится только при наличии абсолютных противопоказаний к операции.
Прогноз и профилактика
Прогноз при остеосаркоме зависит от определенных факторов как до, так и после лечения. Факторы, влияющие на прогноз до начала лечения остеосаркомы:
- Размер и место расположения опухоли.
- Стадия остеосаркомы (локализованная опухоль, наличие метастазов в других органах).
- Возраст и общее состояние здоровья пациента.
После лечения прогноз определяется эффективностью химиотерапии и результатом операции. Более оптимистичный прогноз – при значительном уменьшении местастазов и первичного очага после химиотерапии, а также при полном удалении опухоли.
В прошлом остеосаркома относилась к числу злокачественных опухолей с наиболее неблагоприятным прогнозом. Даже при том, что в ходе лечения проводились тяжелые калечащие операции – ампутации и экзартикуляции конечностей, пятилетняя выживаемость не превышала 5-10%. В настоящее время, в связи появлением новых методов лечения и применением эффективных органосохраняющих операций, шансы пациентов на благополучный исход существенно увеличились даже при наличии метастазов в легких. Пятилетняя выживаемость при локализованной остеосаркоме в наши дни составляет более 70%, а в группе с остеогенными саркомами, чувствительными к химиотерапии, этот показатель еще выше – 80-90%.
2. Ортопедия. Руководство для практикующих врачей/ Корнилов Н.В., Грязнухин Э.Г., Осташко В.И., Редько К.Г. – 2001
Рак кости
Остеосаркома (или остеогенная саркома), которую еще иногда не совсем правильно называют раком кости, — самая распространенная злокачественная опухоль костной системы.
Некоторые цифры и факты:
- В большинстве случаев остеосаркому диагностируют в молодом возрасте — от 10 до 30 лет.
- Наиболее высока распространенность заболевания среди подростков, но это не означает, что не могут заболеть люди другого возраста.
- Каждый десятый случай остеогенной саркомы встречается у людей старше 60 лет.
- Среди прочих онкологических заболеваний остеосаркома встречается редко. У детей она составляет 2% от всех видов рака, у взрослых — еще меньше.
Чаще всего остеосаркома встречается там, где находятся зоны роста — ближе к концам длинных трубчатых костей. Излюбленные места локализации опухоли: область колена (нижний конец бедренной и верхний конец большеберцовой кости), верхняя часть плечевой кости. Намного реже встречаются поражения других костей: таза, челюстей и др. Редкие локализации в большинстве случаев обнаруживают у людей старшего возраста.
Почему возникает остеосаркома?
Точные причины возникновения опухоли не известны. Но существуют некоторые факторы риска:
- Возраст. В группе максимально высокого риска подростки и молодые люди, у которых кости интенсивно растут.
- Рост. Обычно люди, у которых возникает саркома, имеют рост выше среднего.
- Облучение костей. Риски повышены у людей, которые перенесли курс лучевой терапии высокими дозами, особенно если это было в детстве. Влияние рентгенографии и компьютерной томографии не доказано.
- Некоторые заболевания костей: болезнь Педжета, множественная наследственная остеохондрома.
- Некоторые наследственные патологии: наследственная ретинобластома, синдром Ли-Фраумени, синдром Ротмунда-Томсона, синдром Блума, синдром Вернера.
Среди факторов риска для многих онкозаболеваний большое значение имеют особенности образа жизни: масса тела, вредные привычки, характер питания, физическая активность. Можно сказать, что остеосаркома — в данном случае исключение. Для того чтобы образ жизни внёс свою лепту в возникновение злокачественной опухоли, должны пройти десятилетия, а рак костей, как мы уже знаем, наиболее распространен среди молодых людей.
Симптомы остеосаркомы
Чаще всего встречается остеогенная саркома бедренной и большой берцовой кости — в области коленного сустава. Типичный симптом заболевания — упорные боли в суставе, кости. Иногда они постоянные, а иногда то стихают, то нарастают. Болевые ощущения могут усиливаться по ночам, во время физической активности (при ходьбе, беге, занятиях спортом). Если поражена нога, человек начинает хромать.
В области опухоли можно обнаружить отек или нащупать «шишку», уплотнение. Несмотря на то что опухолевая ткань ослабляет кость, переломы случаются не так часто.
Дети, особенно маленькие, физически активны, они часто падают, ударяются, поэтому у них первые симптомы остеосаркомы легко спутать с травмой. У взрослого человека, особенно если он не занимается спортом и тяжелым физическим трудом, подобные проявления сразу должны насторожить и стать причиной для визита к врачу.
Остеосаркома челюсти чаще всего встречается в возрасте 20–40 лет, то есть в среднем на 10 лет позже, чем «обычные» остеосаркомы. Проявляется в виде болей, припухлости, деформации зубов. Иногда опухоль затрудняет глотание, дыхание.
Какие выделяют стадии остеосаркомы?
Существуют разные классификации, чаще всего врачи определяют стадию остеосаркомы в соответствии с системой MSTS. Учитывают три показателя:
- G — степень озлокачествления. Может быть низкой (G1), когда ткань опухоли похожа на нормальную, и более агрессивной высокой (G2), в которой клетки практически полностью утратили первоначальные черты.
- T — степень распространения опухоли. Она может находиться в пределах кости (T1) или прорастать в соседние ткани (T2).
- M — наличие метастазов. M0 — метастазов нет, M1 — есть.
Другая классификация — AJCC, она учитывает распространение первичной опухоли (T), метастазы в ближайших лимфатических узлах (N), метастазы в других частях тела (M) и степень озлокачествления (G).
Методы диагностики
По симптомам можно только заподозрить рак кости или другое заболевание. Для того чтобы получить точный диагноз, врач назначит обследование, которое может включать:
- Рентгенографию. Быстрый и простой метод диагностики, в некоторых случаях помогает сразу констатировать опухоль. Если есть подозрение на метастазы в легких, проводят рентген грудной клетки.
- Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) помогают более детально рассмотреть опухоль, обнаружить прорастание в соседние ткани.
- Позитронно-эмиссионная томография. В организм вводят слабое радиоактивное вещество в безопасных дозах, которое сильнее всего накапливается в опухолевых клетках. Затем делают снимки. Это позволяет не только рассмотреть основную опухоль, но и обнаружить метастазы в разных частях тела.
- Общий и биохимический анализы крови. Применяют как дополнительный метод диагностики, чтобы оценить общее состояние человека. Также они могут косвенно указывать на степень агрессивности опухоли.
- Биопсия. Самый точный метод диагностики. Её применяют всегда, даже если другие исследования уже убедительно показывают, что у пациента есть рак кости. Биопсия помогает установить окончательный диагноз, отличить остеосаркому от других опухолей, определить степень озлокачествления. Врач может взять образец ткани при помощи иглы или через разрез.

Как проводят лечение остеосаркомы?
Лечение остеосаркомы состоит из трех этапов.
Начинают с курса предоперационной, или неоадъювантной, химиотерапии. В среднем он продолжается 10 недель. Назначают комбинацию нескольких препаратов — это помогает усилить эффект. Задачи неоадъювантной химиотерапии: уменьшить размер остеосаркомы и уничтожить метастазы. Благодаря предоперационной химиотерапии и современным химиопрепаратам, выживаемость при остеосаркоме в последние годы значительно улучшилась.
Затем следует хирургическое лечение. В прошлом единственным выходом была ампутация пораженной руки или ноги. Современные хирурги чаще всего могут обойтись удалением части кости или сустава. Их можно заменить на специальный протез и практически полностью восстановить функцию конечности. Операции при остеосаркоме стали более щадящими.
Послеоперационный курс химиотерапии (адъювантная) нужен для того, чтобы удалить раковые клетки, которые могли остаться в организме после хирургического вмешательства. В среднем он продолжается 18 недель, иногда дольше.
Как лечить рецидив остеогенной саркомы? В целом схема лечения примерно та же — операция, курс химиотерапии. После рецидива прогноз намного хуже, но все еще есть шанс на выздоровление.
Прогноз при остеосаркоме
Прогнозы для онкобольных выстраивают на основе особого показателя — пятилетней выживаемости. Он обозначает процент пациентов, которые остались живы в течение пяти лет с момента установления диагноза. Конечно, многие живут и дольше. Пять лет — условный рубеж, после которого можно с достаточно высокой вероятностью предполагать, что человек выздоровел.

Наиболее благоприятен прогноз в случаях, когда опухоль локализованная — то есть не успела распространиться по организму и может быть полностью удалена во время операции. Пятилетняя выживаемость составляет 60–80%, а если опухоль чувствительна к современным таргетным препаратам — до 90%.
Если есть метастазы остеосаркомы, прогноз сильно ухудшается. Пятилетняя выживаемость падает до 15–30%. Но она может быть выше, в пределах 40%, если:
- рак успел распространиться только в легкие;
- все метастазы можно обнаружить и удалить.
Метастазы остеосаркомы чаще всего обнаруживают в легких, реже в костях, головном мозге и других местах.
Зачастую прогноз ухудшается из-за того, что человек не обратил внимания на первые симптомы и не посетил вовремя врача. Если есть хотя бы малейшее подозрение на рак, если возникли любые необычные симптомы — лучше сразу перестраховаться и пройти обследование. Иногда от этого зависит жизнь. Запишитесь на прием к врачу-онкологу, звоните:
Остеосаркома
.png)
Остеосаркома – это опасная для жизни опухоль, которая развивается в остеобластах – клетках, образующих костную ткань.
Такие новообразования называют злокачественными, поскольку они бесконтрольно увеличиваются, разрушают окружающие ткани и поражают органы, расположенные далеко от основного очага заболевания.
Как развивается остеосаркома?
Онкология начинается с появления в организме всего лишь одной измененной клетки. Она возникает из-за воздействия радиации, различных заболеваний, наследственных особенностей или случайных сбоев. Большинство таких клеток уничтожает иммунитет – он выявляет и разрушает их, но некоторым удается скрыться от внимания нашей естественной защиты или противостоять ей. Они развиваются и создают множество своих копий, которые постепенно превращаются в новообразование.
На этом их опасные свойства не заканчиваются. В отличие от нормальных клеток, которые рождаются, работают и умирают в строго определенном месте, опухолевые бесконтрольно размножаются и прорастают в окружающие их ткани. Со временем они попадают в кровеносную и лимфатическую Лимфатическая система дополняет сердечно-сосудистую. Циркулирующая в ней лимфа – межклеточная жидкость – омывает все клетки организма и доставляет в них необходимые вещества, забирая отходы. В лимфатических узлах, выполняющих роль «фильтров», опасные вещества обезвреживаются и выводятся из организма. системы, по их сосудам распространяются в другие части организма и создают в них метастазы – новые очаги болезни.
Большая часть подобных новообразований развивается в костях, расположенных рядом с коленом – нижней части бедренной и верхнем отделе большой берцовой. Часто они возникают вблизи плечевых суставов и довольно редко появляются в других областях, в том числе в тазу, бедре, позвоночнике и челюсти.
Остеосаркома – это рак?
Раком официальная медицина России и некоторых других стран называет злокачественные опухоли – опасные для жизни новообразования, которые развиваются в эпителиальных клетках, содержащихся в коже или слизистых оболочках, и выстилающих внутреннюю поверхность органов.
Остеосаркома – это не рак, а онкологическое заболевание. Она образуется из остеобластов, участвующих в создании костей, а ее клетки также умеют бесконтрольно делиться, распространяться по телу и создавать метастазы – дополнительные очаги заболевания в различных частях организма.
Причины развития остеосаркомы
Врачам точно не известны причины, по которым у некоторых людей возникает данный тип онкологии – они знают только о факторах, способных привести к наступлению этого события. К ним относят:
- Радиацию. Особому риску подвержены пациенты, проходившие лучевую терапию для лечения рака или других состояний, особенно если воздействие проводилось высокими дозами в молодом возрасте.
- Заболевания различных областей скелета:
- Наследственные множественные остеохондромы – доброкачественные, то есть не угрожающие жизни опухоли, развивающиеся в костях и хрящах.
- Фиброзная дисплазия – создание клетками слишком большого количества рубцовой ткани, заменяющей костную.
- Костная болезнь Педжета – образование измененной ткани, из-за которой пораженные кости становятся более тяжелыми и толстыми, но слабыми и подверженными переломам.
- Ретинобластома – редко встречающаяся опасная для жизни опухоль глаза, обычно обнаруживаемая у маленьких детей.
- Синдром Ли-Фраумени, повышающий риск развития некоторых видов рака, в том числе молочной железы, головного мозга, остеосаркомы и других типов сарком.
- Синдром Ротмунда-Томсона, у обладателей которого поражается кожа, замедляется развитие, редеют волосы и возникают проблемы с желудочно-кишечным трактом. У большого количества таких пациентов есть и проблемы со скелетом, включая отсутствие, изменение или сращение костей, а также их пониженная плотность.
- Другие редкие наследственные заболевания, в том числе синдромы Блума, приводящего к задержке роста, чувствительности к солнечному свету и восприимчивости к инфекциям, а также Вернера, вызывающего ускоренное старение.
Признаки и симптомы остеосаркомы
Как правило, заболевание обнаруживается при появлении вызываемых им симптомов, которые зависят от места расположения опухоли:
- Самый распространенный признак остеосаркомы – это боль в пораженной области. Она может быть не постоянной и усиливаться ночью или при физической активности, если новообразование находится в ноге.
- Еще один возможный тревожный сигнал, появляющийся позже – отек, вызванный повреждением тканей и нарушением оттока жидкости.
- Развивающаяся со временем хромота.
- Ограничение движения суставов.
- Припухлости и покраснениекожи над очагом заболевания.
- Снижение плотности пораженных остеосаркомой костей приводит к переломам.
Диагностика остеосаркомы
Обследование – очень важный момент для любого пациента, поскольку благодаря выполняемым в его ходе процедурам врачи не просто обнаруживают опасную опухоль. Они собирают всю информацию о состоянии здоровья пациента и выявляют пострадавшие от заболевания ткани, благодаря чему последующее лечение подбирается максимально точно.
Пройти полную диагностику и любое лечение остеосаркомы можно в онкологическом центре «Лапино-2». Мы выполняем все исследования качественно, быстро и без очередей.
В нашей клинике работают действительно хорошие специалисты – кандидаты и доктора наук с огромным опытом в области борьбы с опасными опухолями.
Нашим пациентам не приходится ждать и терять время – все процедуры проводятся на территории центра в максимально сжатые сроки.Как правило, подобные опухоли обнаруживаются после того, как у человека появляются беспокоящие его, не проходящие симптомы.
Обследование начинается с опроса о самочувствии и проблемах со здоровьем, после чего проводится осмотр и назначается ряд процедур:- Визуализирующие исследования. Такие методы позволяют врачам выяснять, является ли подозрительная область остеосаркомой, в какой части тела она образовалась впервые, насколько далеко распространилась, нет ли признаков ее повторного развития и правильно ли работает лечение:
- Часто при подозрении на наличие новообразований в костях первым из них становится обычная рентгенография.
- Магнитно-резонансная томография, МРТ – создает подробное изображение мягких тканей тела с помощью мощных магнитов и радиоволн. Способ дает возможность подробно рассматривать опухоль и отличать ее от инфекции и других типов повреждений. МРТ часто проводится с контрастом – специальным веществом, которое делает пораженные ткани более заметными и четкими.
- Компьютерная томография, КТ –производит множество рентгеновский снимков, объединяемых компьютером в одно, очень подробное.
- Позитронно-эмиссионная томография, ПЭТ. До начала процедуры пациент получает небольшую дозу радиоактивного сахара, который накапливается в измененных тканях. Затем проводится ПЭТ-сканирование, выявляющее любые скопления неправильных клеток во всем теле.
Стадии остеосаркомы
Сразу после выявления новообразования врачи определяют его стадию – выясняют, какое количество тканей пострадало от заболевания. Эта информация очень важна для специалистов, поскольку она позволяет им оценивать примерные прогнозы и исходя из них подбирать самое подходящее для каждого конкретного пациента лечение.
Стадирование остеосаркомы проводится по международной системе TNM, учитывающей данные нескольких ключевых факторов:
- «Т»: размер основной опухоли;
- «N»: количество поврежденных ближайших лимфатических узлов – крошечных органов лимфатической Лимфатическая система дополняет сердечно-сосудистую. Циркулирующая в ней лимфа – межклеточная жидкость – омывает все клетки организма и доставляет в них необходимые вещества, забирая отходы. В лимфатических узлах, выполняющих роль «фильтров», опасные вещества обезвреживаются и выводятся из организма. системы, задерживающих и обезвреживающих вредные вещества;
- «М»: наличие или отсутствие метастазов – дополнительных онкологических новообразований в органах и тканях, расположенных далеко от основного очага заболевания.
Еще один важный момент – это степень дифференцировки опухоли:
G1 – высокодифференцированная: ее клетки очень похожи на нормальные, медленно растут и хорошо поддаются лечению.
G2 – умеренно дифференцированная: они заметно отличаются от здоровых, быстрее развиваются и хуже реагируют на терапию.
G3 – низкодифференцированная: клетки мало похожи на обычные.
G4 – недифференцированная: в них почти невозможно угадать клетки-«исходники», из которых они превратились в опухолевые. Состоящие из них ткани обычно стремительно развиваются и плохо отвечают на лечение.Исходя из дифференцировки, врачи определяют степень злокачественности новообразования:
- Низкой степени злокачественности,G1 иG2: содержат мало делящихся, похожих на здоровые клеток, и медленно растут.
- Высокой степени злокачественности,G3 иG4 – быстро развиваются. В их тканях много делящихся, очень быстро размножающихся, не похожих на нормальные клеток. Большинство опухолей, встречающихся у детей и подростков, относятся именно к этой категории.
Стадии остеосаркомы:
IА. Основной очаг один, а его размеры не превышают 8 сантиметров. Остальные органы здоровы, степень злокачественности низкая.
IВ. Одно новообразование крупнее 8см, степень злокачественности низкая.
IIА. Одна опухоль высокой злокачественности до 8см в диаметре.
IIВ. Один высокой злокачественности очаг размером более 8см.
III. Несколько отдельных остеосарком любой степени злокачественности в одной области – той, в которой появилась первая опухоль.
IVА. Любой степени злокачественности и объемов новообразование. В легких обнаружены метастазы – дополнительные очаги онкологии.
IVВ. Размеры основной опухоли и степень ее злокачественности могут быть любыми. Возможно, заболеванием поражены лимфатические узлы. Метастазы присутствуют в других органах и тканях, расположенных в различных областях тела.Лечение остеосаркомы
Борьба с опухолями, клетки которых неконтролируемо размножаются и распространяются по всему телу – задача не из простых. Один, даже самый опытный врач, справиться с ней не может – для победы над подобными новообразованиями необходимо участие нескольких специалистов.
Такая команда профессионалов своего дела есть у нас, в «Лапино-2».
Все вмешательства в нашем центре назначаются по решению консилиума, в который входят кандидаты и доктора наук с огромным опытом в области диагностики и терапии онкологии. Совместная работа позволяет нам не допускать ошибок, получать максимум информации о состоянии пациента и подбирать самые подходящие схемы воздействия на новообразования.
Мы проводим любое лечение остеосаркомы, работаем на самом современном оборудовании и применяем только оригинальные препараты, дающие предсказуемый результат. Наши врачи и медицинский персонал ценят ваше время – у нас нет очередей, а все процедуры выполняются без задержек.Для борьбы с данным типом опасных опухолей применяется три основных метода:
- Хирургия – важная часть терапии большинства случаев заболевания.
Основная цель вмешательства – полное удаление очага онкологии. Даже небольшое количество оставшихся в теле измененных клеток может привести к повторному развитию новообразования. Для снижения таких рисков специалисты изымают не только остеосаркому, но и окружающие ее здоровые, нормальные ткани, которые передаются в лабораторию и изучаются под микроскопом.
Перед проводящим операцию доктором стоит сложная задача – ему необходимо сохранить ближайшие сухожилия, нервы и кровеносные сосуды. В таких случаях часть пораженной кости заменяется трансплантатом, полученным от донора, либо искусственным устройством из металла или других материалов. Если заболевание повредило большое количество важных структур, лучшим вариантом может стать ампутация – полное или частичное удаление пострадавшей конечности. - Химиотерапия – применение специальных лекарств, разрушающих онкологические клетки. Они водятся в вену, с кровотоком распространяются по организму и действуют во всех областях тела. В большинстве случаев данное лечение назначается до хирургического вмешательство на протяжении примерно 10 недель. У части пациентов подобные вещества уменьшают размеры опухоли и облегчают ее удаление. Затем химиотерапия назначается повторно на срок до года для уничтожения оставшихся очагов заболевания.
- Лучевая терапия – разрушение измененных клеток при помощи радиоактивных частиц или облучения. Данная процедура обычно применяется при невозможности полного хирургического удаления новообразования, рецидивах – повторном развитии новообразования, для разрушения оставшихся после операции неправильных клеток, замедления роста остеосаркомы и контроля ее симптомов.
Прогнозы и выживаемость при остеосаркоме
Перспективы каждого человека индивидуальны и зависят от огромного количества факторов, влияющих на скорость развития опухоли и результативность ее лечения. К ним относят в том числе возраст, пол, расположение новообразования, возможность его полного хирургического удаления и ответа на терапию.
Примерные возможные прогнозы врачи оценивают при помощи специального показателя – «пятилетней выживаемости». Он представляет из себя статистическую выборку – процент пациентов на определенной стадии, оставшихся в живых в течение 5 или более лет с момента постановки диагноза. Эти цифры ничего не говорят о прогнозах каждого конкретного человека и не учитывают ничего, кроме этапа заболевания.
Для остеосаркомы числа выглядят следующим образом:
- на локализованных стадиях, пока измененные клетки находятся только в пределах кости, в которой они возникли – примерно 74%; на региональных, при их распространении в ближайшие структуры или лимфатические узлы – около 66%;
- при поражении других частей тела, расположенных далеко от первоначального очага заболевания – например, легких, пятилетняя выживаемость составляет 27%.
Эти цифры относятся только к тому этапу, на котором специалистам удалось впервые обнаружить остеосаркому, и не применяются в случае рецидива – повторного развития опухоли, а также ее разрастания после проведенной терапии.
Данные были составлены по информации, собранной за предыдущие годы, и не учитывают возможности применения новых препаратов и методик борьбы с онкологией. Это значит, что перспективы у сегодняшних пациентов могут быть гораздо более оптимистичными, чем у тех, для кого была собрана данная статистика.Что повышает шансы на выздоровление и успешную борьбу?
- Раннее обнаружение: чем быстрее врачам удается выявить заболевание, тем выше вероятность полного успешного излечения.
- Возраст: выживаемость у детей и подростков выше, чем у взрослых.
- Расположение опухоли на руке или ноге, а не в бедре или других частях скелета.
- Пол: как правило, прогнозы у женщин лучше, чем у мужчин.
- Резектабельность – возможность полного удаления новообразования в ходе хирургической операции.
- Нормальный уровень в крови:
- Щелочной фосфатазы – содержащихся практически во всех тканях организма белков, которые участвуют в обмене фосфора. Ее количество увеличивается при целом ряде заболеваний, вызывающих повреждение печени, костей, почек и других органов.
- Лактатдегидрогеназы, ЛДГ – белка, запускающего или ускоряющего химические реакции в клетках. Показатель растет в том числе при переломах и других повреждениях частей скелета.
Можно ли предотвратить остеосаркому?
Вероятность развития многих онкологических заболеваний у взрослых можно снизить с помощью корректировки образа жизни – сохранения здорового веса, правильного питания, достаточной физической активности и отказа от курения. К сожалению, остеосаркому таким образом предотвратить невозможно.
Большинство известных факторов риска, такие как возраст, пол, заболевания костей и наследственные нарушения, изменить нельзя. За исключением воздействия радиации, в том числе полученной во время прохождения лучевой терапии, других известных и предотвратимых причин, способных спровоцировать данный тип онкологии, нет.
Остеогенная саркома у детей
Остеогенная саркома — это высокоагрессивная злокачественная опухоль, клетки которой образуют так называемый опухолевый остеоид (незрелая костная ткань). Это единственная опухоль, возникающая непосредственно из костной ткани.
Остеосаркома составляет 3 % от всех злокачественных новообразований у детей. Частота ее встречаемости 2–3 случая на 1 млн детей и подростков в год. Заболевание чаще всего берет начало на втором десятилетии жизни.
Как правило, опухоль поражает длинные кости конечностей (около 80 % всех случаев). Чаще всего первичный очаг локализуется в бедренной кости (около 45 % случаев), большеберцовой кости (18–20 %) и плечевой кости (10 %). Остальные случаи приходятся на редкие локализации: кости черепа (8 %), кости таза (8 %) (рис. 1).

Рис.1: Варианты локализации остеосаркомы
На что родителям необходимо обратить внимание
Боль
Первым значимым симптомом являются нарастающие боли в пораженной конечности. Через некоторое время боли становятся нестерпимыми, лишающими сна, они могут появиться как при нагрузке, так и в покое и не купируются обычными анальгетиками.
Припухлость
Пораженный отдел кости увеличивается в объеме, мягкие ткани над ним становятся припухшими, на коже возникают флебэктазии (сеть мелких расширенных вен).
Нарушение функции пораженной конечности. Ограничение подвижности в рядом расположенном суставе
При локализации остеогенной саркомы в костях нижних конечностей движения в суставах становятся затрудненными, со временем развивается хромота. К позднему симптому данного заболевания можно отнести патологический перелом в зоне первичного очага.
Основная проблема поздней диагностики остеогенной саркомы связана с тем, что длительное время локальная боль связывается с предшествующей травмой конечности. Но при этом выраженность и длительность болевых симптомов не сопоставляется с объёмом травмы.
К сожалению, боль в конечностях у детей и подростков часто остается незамеченной или недооцененной и ассоциируется в первую очередь с «болями роста», в результате чего ребенок длительно получает анальгетическую терапию без эффекта.
Продолжительность болевого синдрома, его выраженный характер, не соотносимый с предшествующими травматическими изменениями, всегда является поводом для расширенного диагностического поиска.
Диагностика
При подозрении на остеогенную саркому диагностический поиск ведут такие специалисты, как детский онколог, детский хирург, патоморфолог, рентгенолог. Окончательный диагноз устанавливается на основании результатов гистологического исследования.
При первой встрече с юным пациентом врач собирает анамнез, уточняет информацию о наличии или отсутствии каких-либо хронических заболеваний опорно-двигательного аппарата, предшествующих травмах, оперативных вмешательствах, наследственных синдромах, семейной наследственной онкологической патологии. Клинический осмотр пациента включает оценку очага пораженной конечности, регионарных лимфатических узлов, физикального статуса (общего состояния больного).
Диагностический поиск состоит из следующих исследований:
- рентгенография зоны поражения;
- компьютерная томография (КТ) с контрастным усилением пораженной опухолью зоны и органов грудной клетки;
- остеосцинтиграфия;
- магнитно-резонансная томография пораженной зоны.
Наиболее распространенным и простым методом диагностики остеогенной саркомы, выполнение которого возможно на амбулаторном этапе обследования, является рентгенографическое исследование пораженной конечности. Не исключены ситуации, когда образование является случайной находкой при рентгенографии, выполненной по поводу травматического повреждения. В таких ситуациях пациенту показано дообследование.
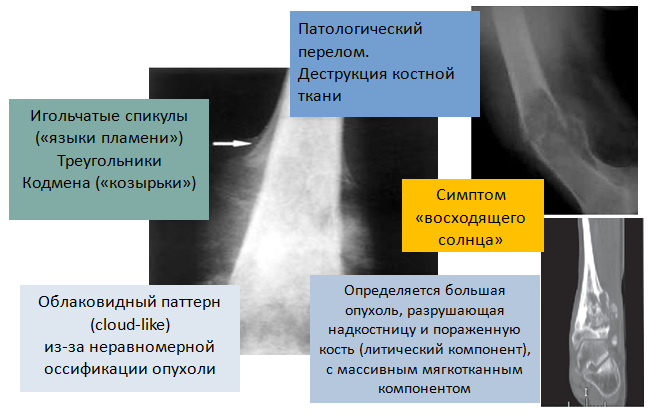
Характерные рентгенологические признаки остеогенной саркомы (рис. 2):
- деструкция и склероз костной ткани в зоне поражения;
- периостальный козырек Кодмена, представляющий из себя отслоенную опухолью надкостницу;
- игольчатый периостит с множественными костными иглами-спикулами;
- очаги патологического костеобразования в мягких тканях (поля оссификации) в области образования;
- патологический перелом пораженной конечности.

Рис. 2. Рентгенологические признаки остеогенной саркомы
Для более четкой визуализации процесса, уточнения размеров образования, распространения, исключения поражения мягких тканей детям показано выполнение компьютерной томографии. Кроме того, этот метод позволяет выполнить оценку первичной опухоли и выявить наличие отдаленных метастатических очагов.
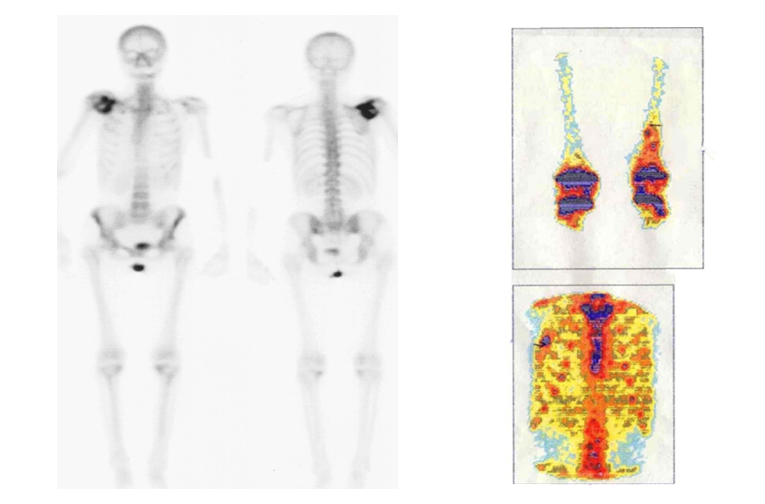
Сцинтиграфия скелета уже долгое время остается стандартным методом диагностики костных поражений, являясь более чувствительной, чем рентгенологические методы. Она позволяет проводить исследование всего тела человека за небольшой промежуток времени. Данное исследование основано на повышении накопления фосфорных соединений в очаге поражения, что свидетельствует об активности процесса, характерного для злокачественных новообразований (рис. 3).

Рис.3. Патологическое накопление радиофармпрепарата (Технеций mTc)
Магнитно-резонансная томография (МРТ) первичного опухолевого очага с захватом смежного сустава является оптимальным методом локального стадирования. МРТ-контроль на фоне системной терапии позволяет оценить динамику процесса и, соответственно, спланировать объем оперативного вмешательства в дальнейшем.
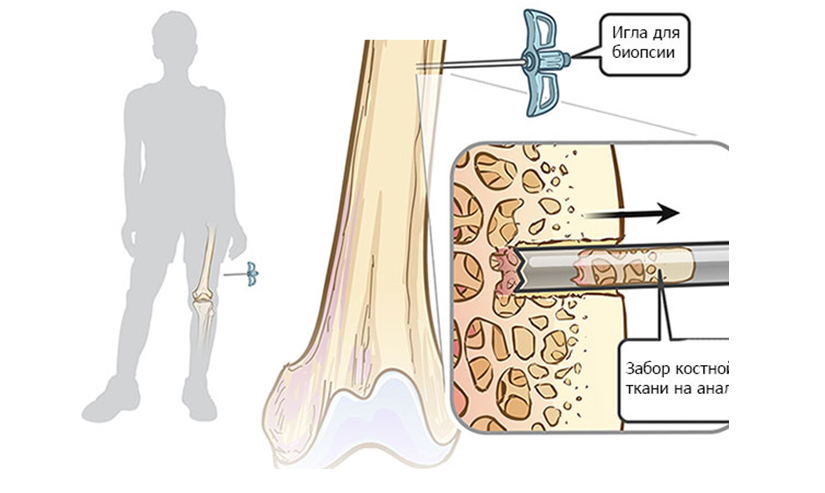
Одним из ключевых этапов диагностики является биопсия образования и последующее гистологическое и иммуногистохимическое исследование полученного материала.
Есть два различных подхода к получению материала: с применением трепан-иглы и открытый тип биопсии. Манипуляция выполняется под КТ или УЗ-навигацией или с применением электронно-оптического преобразователя (рис. 4).

Рис.4: Биопсия с применением трепан-иглы
Классификация
Согласно классификации ВОЗ, выделяют локализованный (местнораспространенный) вариант остеогенной саркомы – 80 % и генерализованный (метастатический) – 20 % случаев. На основании исследования материала, полученного с помощью биопсии, врач патоморфолог дает гистологическую оценку опухоли. Выделяют опухоли центральные (высокой и низкой степени злокачественности), поверхностную, интракортикальную, гнотическую, внескелетную и вторичную – ассоциированную с болезнью Педжета, радиоиндуцированную, как правило, это вариант высокой степени злокачественности.
Помимо гистологической классификации, используется система TNM, которая оценивает размеры опухоли, объем поражения регионарных лимфатических узлов, наличие или отсутствие отдаленных метастазов, степень дифференцировки опухолевой ткани.
На основании данных инструментальных исследований и гистологического заключения проводится стадирование заболевания.
Лечение остеогенной саркомы у детей
Методы лечения остеосаркомы на протяжении последних 20 лет практически не менялись. До настоящего времени основными методами терапии остаются полихимиотерапия и хирургический метод.
Выделяют два варианта хирургического вмешательства:
- органосохраняющий,
- органоуносящий (калечащий).
При отсутствии противопоказаний в большинстве случаев выполняется органосохраняющее лечение, позволяющее помочь ребенку сохранить не только функциональные способности конечности, но и минимизировать косметический дефект. Для этого используются все достижения современной медицины в костной пластике и реконструктивной хирургии.
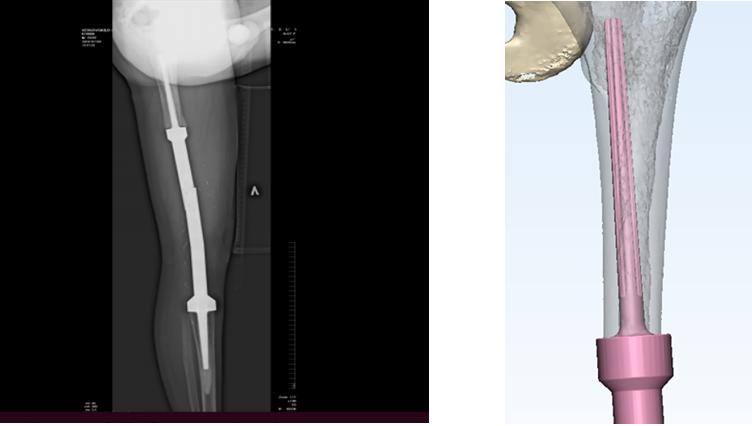
Эндопротезирование
Эндопротезирование является вариантом органосохраняющего вмешательства. Это операция по замене сустава имплантами, которые имеют анатомическую форму здорового сустава и позволяют выполнять весь объем движений. Чаще используется тотальное эндопротезирование из-за невозможности сохранения сустава (рис. 5).

Рис. 5. Тотальное эндопротезирование коленного сустава состоит из трех компонентов: бедренного, большеберцового и надколенникового
Артродезирование
К другим вариантам органосохраняющего вмешательства относится артродезирование. Это хирургическое вмешательство, при котором производится фиксация сустава в постоянном положении. Кости жестко соединяются для полного обездвиживания и скрепляются металлическими фиксаторами (специальные винты, спицы, штифты). Такой сустав обеспечивает опорную и двигательную функцию.

Рис. 6. Артродезирование
Экзопротезирование
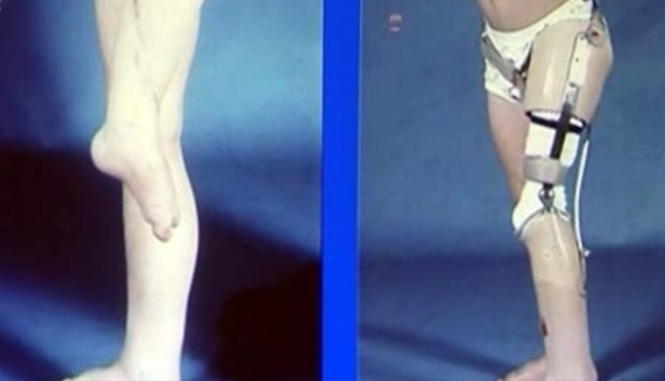
В случаях большого распространения опухоли на окружающие ткани, вовлечение в процесс сосудисто-нервного пучка или роста опухолевой массы на фоне лечения проводится ампутация/экзартикуляция с последующим протезированием экзопротезом (рис. 7, 8, 9). Учитывая качество современных экзопротезов и развитие медицинской реабилитации, возможно полностью сохранить функциональные возможности даже при таком органоуносящем лечении. Реабилитация направлена не только на восстановление функциональных способностей, но и на помощь ребенку справиться с социальными и эмоциональными последствиями потери конечности.

Рис.7 Экзопротез верхних конечностей

Рис. 8 Экзопротез нижних конечностей

Рис.9 Экзопротезирование нижней конечности
Ротационная пластика
Ротационная пластика – метод лечения, который является методом выбора по отношению к калечащим операциям ампутации/экзартикуляции. Принцип заключается в резекции пораженной части бедренной кости и ротации голени на 180 о . В этом случае голеностопный сустав берет на себя функцию «коленного сустава» (рис. 10). Показанием к такому виду вмешательства является поражение опухолью дистальной части бедренной кости с выраженным мягкотканным компонентом, когда в опухолевый процесс вовлечены окружающие мягкие ткани и проведение органосохраняющей операции невозможно. При этом необходимым условием для проведения операции является сохранность седалищного нерва.

Рис.10 Ротационная пластика
Химиотерапия
Химиотерапия – это лечение с использованием лекарственных средств, направленных на уничтожение или инактивацию опухолевых клеток.
Лекарственная терапия проводится как до операции (неоадьювантная), так и после операции (адьювантная) с целью уменьшения объема опухоли до хирургического вмешательства и уничтожения субклинических метастазов после.
Существуют пять основных препаратов (цисплатин, адриамицин, метотрексат, ифосфамид, этопозид), которые применяются в различных комбинациях и дозах.
Реабилитация
Реабилитационные мероприятия после хирургического этапа лечения зависят от объема и вида вмешательства. От последнего во многом зависят принципы, длительность и исходы реабилитации.
Для достижения максимального функционального результата необходимо следовать основным принципам реабилитации
- Постепенно увеличивать интенсивность упражнений на область оперативного вмешательства.
- Соблюдать регулярность выполнения упражнений.
- Следует выполнять восстановительную гимнастику, направленную на весь организм.
Реабилитационные мероприятия делятся на несколько этапов, включающих в себя:
- Первый (ранний) период начинается сразу после операции, после удаления дренажной системы. Как правило, это вторые и третьи сутки после операции. Основная задача состоит в том, чтобы упражнения были направлены на минимальную нагрузку в области хирургического вмешательства, при этом с максимальным объемом движений в суставе без нагрузки на мышечные и костные структуры.
- Второй период предполагает постепенное увеличение мышечной активности.
- Третий период направлен на увеличение мышечной массы.
При оперативных вмешательствах на нижних конечностях все этапы реабилитации должны чередоваться с регулярной ходьбой с поэтапным увеличением нагрузки. Первые шаги должны происходить с помощью ходунков, на костылях, с палкой и затем – без опоры.
Прогноз
В прошлом остеогенная саркома относилась к числу злокачественных опухолей с наиболее неблагоприятным прогнозом. Даже при том, что в ходе лечения проводились тяжелые калечащие операции, пятилетняя выживаемость не превышала 5–10 %. В настоящее время в связи появлением новых методов лечения и применением эффективных органосохраняющих операций шансы пациентов на благополучный исход существенно увеличились даже при наличии метастазов в легких. В наши дни общая пятилетняя выживаемость при локализованной остеогенной саркоме составляет более 70 %, в то время как у пациентов с метастатическим вариантом результаты намного хуже (5-летняя общая выживаемость около 35 %).
Прогностически неблагоприятными факторами по-прежнему являются ранее развитие рецидива, множественные очаги и вовлечение плевры (при наличии легочных метастазов).
Список литературы:
- Федеральные клинические рекомендации «Злокачественные новообразования костей и суставных хрящей: остеосаркома, саркома Юинга» (утв. Минздравом России).
- Научно-клинический протокол EURAMOS-1.
- Алиев М.Д. Злокачественные опухоли костей. Саркомы костей, мягких тканей и опухоли кожи 2010; 2:3–8.
- Детская онкология: Клинические рекомендации по лечению пациентов с солидными опухолями. / под редакцией М. Ю. Рыкова, В. Г. Полякова. — М.: ГЭОТАР-Медиа, 2017. -368 с.
- Детская онкология. Национальное руководство / под ред. М Д Алиева [и др.]. — М.: Издательская группа РОНЦ, Практическая медицина, 2012. — 684 с.: ил.

Автор:
Сенчуров Евгений Михайлович
Врач-онколог НМИЦ онкологии им. Н.Н. ПетроваСаркомы костей: лечение и диагностика
Саркомы костей лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Общие сведения о происхождении сарком костей
К раку костей относят группу различных по особенностям клинического течения новообразований (от крайне медленно развивающихся до быстро растущих и рано метастазирующих опухолей).
Саркомы костей могут локализоваться в любых костях скелета. Однако наиболее часто поражаются длинные трубчатые кости, преимущественно бедренная, большеберцовая и плечевая. Реже поражаются кости таза, лопатка и ребра.
Вторичные (метастатические) опухоли костей встречаются в клинической практике значительно чаще первичных. При этом метастазами преимущественно поражаются позвонки, ребра, кости таза и др.
Наиболее часто метастазирует в кости рак молочной железы, легкого, предстательной железы, почки и щитовидной железы.
Какие бывают формы рака костей
Остеосаркома

Одна из наиболее распространенных форм злокачественных новообразований костной ткани. Опухоль обычно возникает у детей, подростков, лиц молодого возраста, у мужчин несколько чаще, чем у женщин. Остеосаркома может развиться в любой кости скелета, однако излюбленной ее локализацией являются длинные трубчатые кости и особенно нижних конечностей, в основном образующих коленный сустав.
Клинически различают две формы остеосаркомы: быстро развивающиеся опухоли с острым началом заболевания, резкими болями и более медленно развивающиеся опухоли с менее яркими клиническими проявлениями. При быстро растущих формах опухоли обнаружение легочных метастазов возможно во время первичного обследования.
Остеосаркома отличается от других сарком костей агрессивностью. Об этом свидетельствует ее склонность к быстрому росту, раннему гематогенному метастазированию. Метастазы обычно клинически проявляются спустя 6 – 12 месяцев от появления первых признаков заболевания. Наиболее часто метастазами поражаются легкие.
Саркома Юинга (костно-мозговая опухоль)
Занимает второе место по заболеваемости среди злокачественных новообразований костей, возникающих в подростковой и детской возрастных группах.
Опухоль чаще развивается на втором десятилетии жизни и достаточно редко у детей младше 5 лет. Мальчики болеют чаще. В противоположность остеосаркоме, саркома Юинга более склонна к поражению диафизов кости, а также плоских костей, включая кости таза, лопатку, ребра и тела позвонков.
Наиболее излюбленной локализацией саркомы Юинга являются длинные трубчатые кости конечностей и кости таза. Для клинической картины саркомы Юинга, наряду с появлением болей в пораженной кости, часто характерно наличие лихорадки, лейкоцитоза и ускоренной СОЭ. Отмечается местная гиперемия кожи.
Саркома Юинга приводит к быстрому разрушению кости, распространяется по костно-мозговому каналу, прорастает в окружающие ткани и рано метастазирует в кости, легкие, печень и др. органы. Метастазы в лимфатические узлы наблюдаются до 20 % случаев.
Хонросаркома — первичная злокачественная опухоль кости хрящевой природы.

У взрослых хондросаркома является вторым по частоте после остеосаркомы видом рака костей. В структуре первичных опухолей костей хондросаркомы занимают 10-20 %. Они могут возникать и как вторичные опухоли в результате малигнизации доброкачественных остеохондром или энхондром. Опухоль возникает обычно у лиц старше 40 лет, несколько чаще развивается у мужчин.
Хондросаркомы могут поражать любую кость скелета, однако преобладающей локализацией опухоли являются кости таза и бедренная кость. Нередко хондросаркома развивается в плоских костях, таких как лопатка, ребра, кости таза и черепа. Клиническое течение ходндросарком относительно медленное, но встречаются и быстрорастущие варианты заболевания.
Метастазы хондросаркомы развиваются в относительно поздние сроки. Для клинической картины характерно возникновение болей в пораженной области. При поражении костей таза симптомокомплекс включает в себя картину вовлечения нервных корешков, заключающийся в болевом синдроме и нарушении функции тазовых органов.
Cтатистика
Злокачественные опухоли костей в структуре онкологической заболеваемости составляют примерно 1 % от всех злокачественных новообразований. Первичные злокачественные опухоли костей наблюдаются в любом возрасте, но чаще всего в 15–40 лет.
По данным некоторых авторов, наиболее часто заболевают дети, подростки, лица молодого возраста, причем в подростковом и юношеском возрасте (до 20 лет).
Среди злокачественных опухолей костей наиболее часто встречается остеосаркома (50-60 %), на втором месте – саркома Юинга, далее следуют хондросаркома, фибросаркома и др.
У части больных злокачественные опухоли развиваются в результате малигнизации доброкачественных и опухолевидных образований.
Последние десять лет в Беларуси ежегодно регистрировалось от 90 до 140 случаев злокачественных опухолей костей.
Группы риска и факторы, предрасполагающие к развитию сарком костей
Причины развития опухолей костей изучены недостаточно. Нередко опухоли развиваются после травмы. Однако в настоящее время склонны считать, что травма просто привлекает внимание к уже существующей опухоли и не играет значительной роли в этиологии болезни, но способствует ее быстрому росту.
Саркомы могут развиваться в кости ранее подверженной облучению ионизирующей радиацией с целью лечения других злокачественных новообразований. Радиоиндуцированные саркомы костей обычно развиваются спустя не менее 3 лет после облучения.
Симптомы
Для злокачественных опухолей костей характерны следующие симптомы:
- деформация кости;
- появление хромоты, ограничение подвижности в суставе, прилежащем к опухоли;
- наличие болей, усиливающихся ночью (необязательный признак);
- общая и местная температурная реакция (более характерна для саркомы Юинга);
- наличие глубоко расположенной не смещаемой опухоли в мягких тканях вблизи кости.
Профилактика и раннее выявление сарком костей

Специфической профилактики опухолей костей нет. К процессам склонным к трансформации в злокачественные опухоли костей относят фиброзную дистрофию, хондромы, костно-хрящевые экзостозы и болезнь Педжета (деформирующий остеоз). По данным различных авторов частота их малигнизации может достигать 15 %.
Лечение предопухолевых заболеваний костей хирургическое. При множественном поражении костей необходимо проходить ежегодные контрольные осмотры у ортопеда-травматолога для раннего выявления малигнизации.
Диагностика рака костей
Ведущим методом диагностики рака костей является рентгенологическое исследование.
Наиболее значимыми рентгенологическими признаками злокачественной опухоли являются:
- наличие очага разрушения (деструкции) кости;
- наличие периостальной реакции в виде характерного козырька, длинных нитеобразных спикул, расположенных перпендикулярно по отношению к кости, появление рядом с пораженной костью, а также мягкотканного компонента с участками обызвествления.
Методы обследования перед назначением лечения
Диагноз сарком костей устанавливаются на основании данных морфологического исследования фрагмента опухоли, полученного путем биопсии и рентгенологического исследования.
Биопсия опухоли может быть выполнена путем трепанобиопсии (взятие материала опухоли с использованием толстой иглы, в том числе под рентгенологическим контролем) или открытой биопсии.
Обязательным является выполнение рентгенографии всей пораженной кости, а также КТ или МРТ. Эти исследования могут повторяться в процессе химиотерапии для оценки ее эффективности.
Для уточнения распространенности опухоли и выработки оптимальной тактики лечения проводится инструментальное обследование:
- КТ органов грудной клетки;
- ультразвуковое исследование органов брюшной полости;
- остеосцинтиграфия;
- биопсия костного мозга (при саркоме Юинга).
Стадии сарком костей
Классификация используется для наиболее часто встречающихся опухолей костей (остеосаркома, саркома Юинга, хондросаркома и др.). Стадия устанавливается на основании гистологического исследования и данных инструментального обследования (рентгенография, остеосцинтиграфия и др.).
- I стадия Все низкозлокачественные опухоли без метастазов;
- II стадия Все высокозлокачественные опухоли без метастазов;
- III стадия Все опухоли без метастазов с наличием нескольких очагов в одной кости;
- IV стадия Все опухоли с наличием метастазов в отдаленных органах и/или регионарных лимфатических узлах.
Методы лечение рака костей

В настоящее время принципы лечения некоторых видов злокачественных опухолей костей претерпели существенные изменения. Радикальные хирургические вмешательства могут являться самостоятельными методами лечения исключительно при высокодифференцированных (низкозлокачественных) опухолях (хондросаркома, фибросаркома, паростальная саркома).
Лечение низкодифференцированных (высокозлокачественных) опухолей (остеосаркома, саркома Юинга и др.), учитывая их высокую склонность к гематогенному метастазированию, предусматривает проведение после операции длительных курсов химиотерапии с целью профилактики развития метастазов или их лечения. При лечении радиочувствительных костных опухолей (саркома Юинга, лимфосаркома кости) используется лучевая, которая в сочетании с химиотерапией может излечить опухоль без операции.
Хирургическое лечение
Хирургическое вмешательство является главным составным элементом почти любого комплекса лечебных мероприятий при опухолях костей. К радикальным операциям при саркомах костей относятся ампутация, экзартикуляция и органосохраняющие операции.
Ампутации и экзартикуляции выполняют при далеко зашедшем опухолевом процессе (распад опухоли с выраженной интоксикацией, кровотечение из эрозированных магистральных сосудов, патологические переломы с выраженным болевым синдромом).
К расширенным радикальным операциям относятся межподвздошно-брюшное вычленение и межлопаточно-грудная ампутация, которые могут применяться при низкозлокачественных опухолях с более благоприятным прогнозом в случаях невозможности органосохраняющего лечения.
При опухолях, поражающих кости конечностей, предпочтение отдается органосохраняющим операциям с применением индивидуального эндопротезирования, а также костной пластики, в том числе микрохирургической аутотрансплантации кости.
Противопоказаниями к органосохраняющим оперативным вмешательствам являются:
вовлечение в опухолевый процесс основного сосудисто-нервного пучка на большом протяжении; патологические переломы с инфицированием и обсеменением тканей опухолевыми клетками;
обширное опухолевое поражение мышц.Лучевое лечение
Лучевая терапия при злокачественных опухолях костей применяется редко, за исключением лечения саркомы Юинга и лимфомы кости. Иногда лучевое лечение используют при невозможности удалить опухоль или ее метастазы.
Химиотерапия
Химиотерапия широко применяется при лечении высокозлокачественных опухолей костей.
Целью химиотерапии до хирургического вмешательства (неоадъювантная химиотерапия) является воздействие на микрометастазы и уменьшение размеров опухоли.
Еще одним достоинством неоадъювантной химиотерапии является возможность на основании ответа опухоли на предоперационные курсы лечения определить ее чувствительность к используемым препаратам и при необходимости изменить схему лечения после операции.
Целью послеоперационной химиотерапия является подавление роста и уничтожение микроскопических метастазов (адъювантная химиотерапия) или лечение уже развившихся отдаленных метастазов (лечебная химиотерапия).
Обычно проводится от четырех до 10 курсов послеоперационной химиотерапии, в зависимости от вида опухоли.
При лечении остеосаркомы наиболее высокая эффективность установлена для комбинаций, включающих доксорубицин, цисплатин, ифосфамид, метотрексат. При лечении саркомы Юинга хорошо себя зарекомендовали и широко используются комбинации доксорубицина, винкристина, ифосфамида, дактиномицина, этопозида и циклофосфана.
При эффективности химиотерапии и наличии одиночных метастазов в легком, возможно их хирургическое удаление.
Наблюдение и обследование после проведенного лечения
При высокозлокачественных саркомах контрольные осмотры у онколога проводятся:
- в течение первых двух лет после завершения лечения – каждые 3 месяца;
- в течение третьего года – каждые четыре месяца;
- в течение четвертого и пятого года каждые 6 мес. и далее – ежегодно.
При низкозлокачественных саркомах наблюдение проводится каждые 6 мес. в течение 2-х лет и далее ежегодно.