Что делать, если опухла десна и как ее лечить?
Часто на разных форумах встречается вопрос: «что делать, если опухла десна или появился отек около зуба»? При этом могут быть разные сопутствующие симптомы: может быть боль в десне, а может не быть; может быть свищ, а может не быть; может болеть зуб, может кровоточить десна, может быть еще множество других симптомов. Лечение опухлой десны в Самаре напрямую зависит от того, по какой причине появился отек на десне.
В этой статье мы попробуем разобраться, от чего может появиться отек на десне, какие симптомы помимо отека могут помочь определиться с причиной этого отека и что делать дома до того момента, как сможете обратиться к стоматологу.
Почему может опухнуть десна, причины отеков
- Обострение периодонтита;
- Обострение хронического пародонтита или гингивита;
- Абсцесс.
Конечно, это далеко не все возможные причины появления отека на деснах, но порядка 90% обращений (если не больше) попадает в эти рамки.
Как лечить опухшие десна, как снять отек
Прежде, чем предпринимать какие-то действия, нужно определиться с причиной появления припухлости (появления отека). Это важно, так как тактика лечения в каждом случае будет разной и те действия, которые необходимы в одних случаях, могут быть причиной ухудшения состояния в других.
Обострение периодонтита
Симптомы
Периодонтит – это воспалительный процесс в кости, связанный с попаданием инфекции в корневые каналы зуба и дальнейшим ее распространением в кость. В условиях снижения иммунитета (на фоне ОРЗ, сезонных похолоданий, тяжелых общих заболеваний) воспаление в кости может из хронического течение перейти в стадию обострения, что сопровождается увеличением количества гноя. Как следствие, появляется боль и отек на десне. Периодонтит может быть как в ранее не леченом зубе, так и в уже пролеченном с запломбированными каналами (если где-то не дочистили каналы, не нашли дополнительные каналы).
При обострении хронического периодонтита могут быт такие симптомы (не обязательно все, может быть только часть из списка):
- припухлость десны в области причинного зуба;
- отек сначала небольшой, со временем увеличиваться, слизистая становится более «напряженной», еще через время может появиться свищ – белый пузырек на фоне отека. Свищ со временем вскрывается, от туда вытекает гной, и отек постепенно уменьшается;
- боль при надавливании на десну пальцем и/или при накусывании на зуб;
- причинный зуб не реагирует на холод, тепло, сладкое;
- кариозная полость в зубе (или, если зуб ранее лечен, большая пломба);
- возможно повышение температуры тела.
Боль и отек при периодонтите появляются из-за скопления гноя, как только гной выйдет (через свищевой ход – если без лечения, или через корневые каналы – если пациент обратился к стоматологу), боль уходит.
Если свищ открылся, отек прошел, и боли больше нет – это не значит, что проблема решена. Воспалительный процесс в кости все равно есть и необходимо обратиться к стоматологу.
Как лечится периодонтит в стадии обострения
Необходимо обратиться к врачу для уточнения диагноза. У стоматолога Вам будет сделан рентген для определения локализации воспалительного процесса и его размеров. В дальнейшем (в зависимости от локализации процесса и его размеров) врач может предложить три варианта дальнейших действий:
- Консервативное лечение – лечение зуба, при котором создается отток гноя через корневые каналы, с последующим пломбированием.
- Хирургическое лечение – удаление зуба и чистка лунки.
- Комбинированное лечение (если уже есть большая опухоль, но зуб планируется сохранить) – проводится лечение зуба и наложение антисептика под временную пломбу, и в то же посещение делается послабляющий разрез, через который выйдет гной.
Какой именно метод будет использоваться и в каком случае – решает врач-стоматолог. Методика лечения зависит от локализации и размеров процесса, состояния зуба, дальнейших возможных перспектив восстановления зуба, общего состояния здоровья и многих других факторов.
Параллельно с каждым из этих вмешательств могут быть назначены процедуры, которые нужно проводить дома:
- полоскания содо-солевым раствором (по 1 чайной ложке соды и соли на стакан воды);
- прием антибиотиков (чаще всего линкомицин по 0.5 грамма 3 раза в день – 5-7 дней);
- противовоспалительные средства (чаще всего нимесил – по 1 пакету 2 раза в день 3 дня).
Что делать до того, как пациент сможет обратиться к стоматологу?
- ни в коем случае не греть место отека (не прикладывать тепло, не мазать ничем);
- содо-солевые полоскания (чем чаще, тем лучше – о 10 раз в день);
- противовоспалительные средства (нимесил);
- начинать прием антибиотиков без назначения врача не стоит – Вы можете добиться того, что картина процесса получится смазанной и доктор не сможет определиться с правильной тактикой лечения в данном случае;
- обезболивающие и противовоспалительные препараты нельзя смешивать. Если выбрали какой-то один препарат, то не нужно параллельно принимать другие – это может быть опасно для здоровья и даже для жизни.
Острый гингивит, обострение пародонтита (гингивита)
Причины
Гингивит – это воспаление десны, пародонтит – воспаление десны с вовлечением в процесс костной ткани. Эти процессы идут только в тканях, окружающих зуб, не затрагивая его. При гингивите и пародонтите сами зубы обычно не беспокоят (за исключением случаев параллельного течения заболевания десны и заболевания зубов). Причин гингивита множество (чаще всего это зубной камень, нелеченые кариозные полости, неправильно установленные пломбы и ортопедические конструкции, особенности прикуса). Гингивит может быть острым или обострившимся хроническим, пародонтит чаще всего имеет хроническое течение с периодами обострений. Обострение может наступить из-за таких факторов:
- травмирование десны острыми предметами (порезы, уколы рыбными костями)
- инородные тела в зубодесневых карманах (сколовшийся зубной камень, косточки, волокнистая пища)
- ОРЗ, ОРВИ, другие системные заболевания,
- часты обострения гингивита при диабете, заболеваниях связанных со снижением иммунитета,
- прием препаратов, снижающих иммунитет (кортикостероидов и других).
Симптомы
При гингивите в стадии обострения наблюдаются:
- боль и отечность десны возле группы зубов (локализованный гингивит) или всей челюсти (генерализованный гингивит);
- болезненность при чистке зубов и приеме пищи;
- кровоточивость десен при малейших воздействиях (чистка зубов, прием жесткой пищи);
- десна красная, иногда синюшная;
- возможна реакция на горячее;
- болезненность при давлении на десну;
- зубы частично закрыты отечной десной.
При пародонтите эти симптомы схожи и разница будет в том, что при гингивите нет рентгенологических изменений в кости, а при пародонтите будет уменьшение высоты межзубных перегородок и не четкий их рисунок. Так же при пародонтите наблюдается оголение корней зубов, но в стадии обострения за счет отека корни могут быть закрыты мягкими тканями.
Лечение
Гингивит и пародонтит нужно так же лечить у стоматолога.
В кабинете проводятся такие мероприятия:
- снятие твердых и мягких зубных отложений (возможно, с применением анестезии), полировка поверхности зубов и оголенных корней;
- коррекция пломб, удаление травмирующих элементов ортопедических конструкций;
- удаление инородных тел, если таковые обнаружены;
- обработка полости рта растворами антисептиков;
- нанесение противовоспалительных препаратов под повязку;
- в тяжелых случаях может потребоваться лоскутная операция – отслоение тканей десны, чистка зубов, корней, кости от камня и пораженных тканей с последующим ушиванием.
В комплексе с этим могут быть назначены антибиотики, противовоспалительные средства, обезболивающие, полоскания антисептиками.
До того, как появится возможность посетить стоматолога, можно принять такие меры:
- полоскание содо-солевым раствором (по 1 чайной ложке соды и соли на стакан воды) и растворами антисептиков (хлоргексидин, фурацилин – по инструкции);
- обязательно чистить зубы. Используют противовоспалительные пасты и пасты для снятия кровоточивости десен (парадонтакс, лакалут актив, тебодонт и другие), желательно использовать нитку;
- обработка десны противовоспалительными препаратами (наиболее известный – метрагил дента) 3 раза в день, после чистки зубов и полоскания;
- если больно чистить зубы – то можно обрабатывать десну анестетиком перед чисткой (дентол и другие средства, применяемые у малышей при прорезывании зубов).
Если через 2-3 дня не наступило улучшение, то необходимо обратиться к врачу, так как гингивит может перейти в хроническую форму или может наступить ухудшение ситуации – формирование абсцесса.
Пародонтальный абсцесс
Абсцесс – это ограниченный участок воспаления, характеризующийся скоплением гноя под десной. Фактически, это полость заполненная гноем, которая внешне выглядит как полушарообразное образование на десне. По размеру абсцесс может достигать размеров грецкого ореха.
Причины
Причины пародонтального абсцесса могут быть разными, но наиболее частые такие:
- выход гноя от хронического периодонтита в стадии обострения;
- скопление гноя при пародонтите;
- глубокая травма инородным предметом, при которой инфекция попала глубоко в ткани (укол рыбной косточкой, при котором кусочек кости остался в десне, например).
Симптомы
- Выпуклое полукруглое образование не десне;
- при надавливании боль, упругие напряженные ткани, симптом флюктуации (при надавливании на образование ощущается движение жидкости внутри);
- отек окружающих тканей;
- возможно распространение отека на щеки, из-за чего будет наблюдаться асимметрия лица;
- возможно повышение температуры тела.
Лечение
Лечение абсцесса в Самаре зависит от причины появления. Если он развивается вследствие травмы (как в случае с косточкой), то лечение исключительно хирургическое – вскрытие абсцесса, удаление гнойного содержимого, установка дренажа. Если причина в периодонтите или пародонтите, то параллельно проводятся меры по лечению причинного заболевания.
После хирургического вмешательства назначают антибиотики, обезболивающие, противовоспалительные, антигистаминные препараты, а через 3-4 дня, когда спадет отек и будет удален дренаж, еще и эпителизирующие препараты. Это лечение назначает врач.
- При обнаружении симптомов схожих с абсцессом, нужно немедленно идти к врачу. Отсрочка лечения может привести к формированию флегмоны – разлитого воспаления, которое обычно заканчивается разрезами снаружи на лице, а так же может привести к сепсису – заражению крови.
- Воспалительные процессы нельзя греть. При нагревании микроорганизмы более активно размножаются, и это может тоже привести к быстрому прогрессированию процесса.
Другие заболевания, которые дают схожие симптомы
Выше уже было сказано, что 90% обращений пациентов попадают в один из трех уже описанных случаев. Но остается еще 10% обращений с жалобой на то, что “опухла десна”. Отеки или состояния схожие с ними по внешнему виду могут давать предраковые заболевания, гормональные изменения, непосредственно рак, ВИЧ инфекция, диабет и еще множество других заболеваний. И при всех будет отек, возможно, будет боль. Поэтому очень важно при обнаружении каких-то отеков, разрастаний, выпуклостей на десне обратиться к врачу для выяснения причины этого явления и своевременного лечения.
Перикоронит – симптомы и лечение
Что такое перикоронит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Строева Вадима Витальевича, стоматолога со стажем в 26 лет.
Над статьей доктора Строева Вадима Витальевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Перикоронит (перикоронарит) — это воспаление десны во время прорезывания зуба, связанное с развитием инфекции [11] . Сопровождается отёком мягких тканей и кровоточивостью.
Чаще возникает в 20-29 лет во время прорезывания зубов мудрости, так называемых восьмёрок [1] [10] . Иногда возникает при прорезывании соседнего жевательного зуба — семёрки [15] . У детей при смене молочных зубов на постоянные развивается редко.
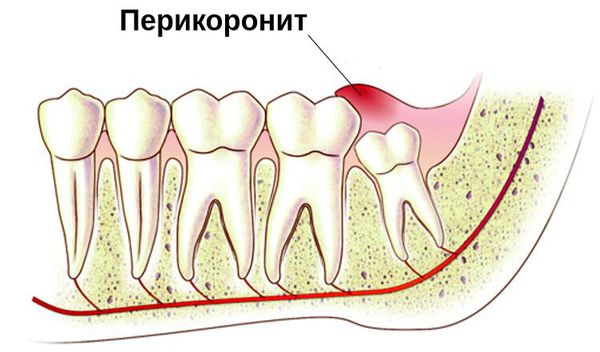
Появление перикоронита связано с неправильным прорезыванием зубов. Есть несколько теорий развития данного нарушения. По одной из них, неправильное прорезывание зубов закладывается во время внутриутробного развития, когда формируется зубочелюстная система. Если ребёнок наследует от одного родителя небольшую челюсть, а от другого — крупные зубы, зачатки располагаются неправильно. При прорезывании таким зубам может не хватить места и они сместятся в сторону рядом стоящих зубов [3] .
Согласно другой теории, неправильное прорезывание зубов вызвано изменением зубочелюстной системы в процессе эволюции. Со временем ширина зубной дуги уменьшилась на 10 мм, однако количество зубов не изменилось [6] . В виду того, что зуб мудрости прорезается в последнюю очередь, ему часто не хватает места.
Сложности при прорезывании зубов мудрости отрицательно сказываются на состоянии окружающих мягких тканей. Десна, прилегающая к зубу, травмируется при пережёвывании пищи, воспаляется и рубцуется. Это затрудняет и даже останавливает прорезывание [7] .
К другим причинам, влияющим на прорезывание зубов мудрости, относят:
- “плотная” костная ткань в области прорезывания зубов;
- толстый биотип десны над прорезывающимся зубом;
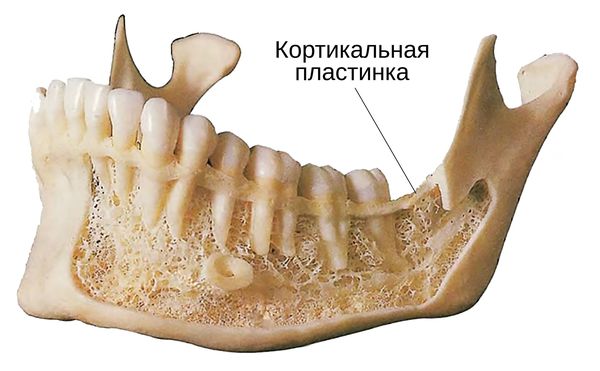
- более плотная кортикальная пластина при аномалиях развития челюсти.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы перикоронита
Признаки перикоронита зависят от стадии заболевания. В 43 % случаев его развитию предшествует инфекция верхних дыхательных путей: ринит , фарингит , синусит, тонзиллит , отит, эпиглоттит и др. [14] . Другим предрасполагающим фактором является стресс [12] .
Вначале пациенты жалуются на тупые ноющие боли в области причинного зуба. В последующем боль становится сильнее, затрудняет пережёвывание пищи на проблемной стороне, усиливается при открывании рта [5] .
Со временем воспалительный процесс в области прорезающегося зуба нарастает:
- боль становится острой, иногда иррадиирует в близлежащие зоны;
- появляется покраснение и отёк десны;
- возникает асимметрия лица за счёт изменения контуров причинной области [4] .
Общее состояние в данный период остаётся удовлетворительным. Иногда температура тела поднимается до 37-37,5 °С, развивается головная боль.

Если пациент своевременно не обратился к врачу, то перикоронит переходит в хроническую форму. Симптомы болезни притупляются из-за оттока воспалительного экссудата, но в действительности процесс воспаления распространяется на мягкие ткани, окружающие причинный зуб.
При хронической перикороните наблюдается слабо выраженное покраснение десны. Образуется серозный или, как правило, гнойный экссудат, который сопровождается неприятным запахом изо рта. В поднижнечелюстной области с поражённой стороны можно нащупать воспалённые регионарные лимфоузлы. Эти симптомы сопровождаются болью при открывании рта.
Патогенез перикоронита
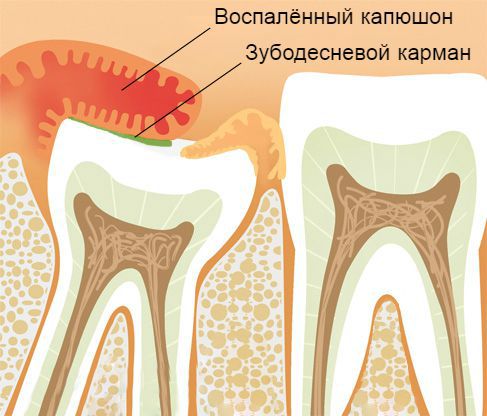
Зубы мудрости, как правило, прорезаются в 17-25 лет. Процесс их появления может затянуться на несколько недель или даже месяцев. При этом зуб не всегда прорезывается полностью: часть коронки остаётся под толстым слоем слизистой оболочки — капюшоном.
Между прорезывающимся зубом и нависающим капюшоном остаётся пространство — зубодесневой карман . В эту тёплую среду попадают остатки пищи, различные жидкости и анаэробные бактерии, такие как стрептококки, актиномицеты и пропионобактерии. Удалить их во время ежедневной гигиенической обработки довольно трудно, а иногда вовсе невозможно [2] . Со временем они приводят к воспалению и отёку нависающей десны, а также к развитию других заболеваний, из-за чего зуб мудрости часто прорезывается с кариесом, пульпитом или пародонтальной кистой.
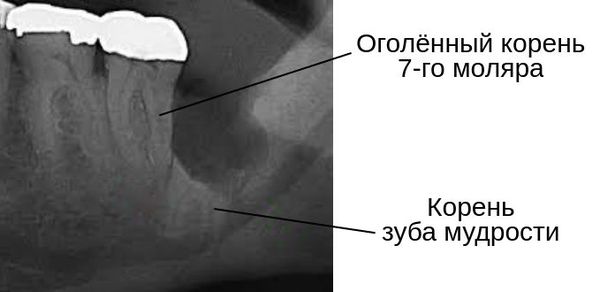
В запущенных случаях из-за возникшего кариеса может разрушиться корень соседнего зуба [14] . А при полном разрушении костной межальвеолярной перегородки между зубом мудрости и вторым моляром после удаления зуба мудрости обнажается часть корня седьмого зуба — возникает рецессия десны.
Помимо воздействия патогенной микрофлоры, участок десны в области прорезывания постоянно травмируется противоположным зубом (антагонистом) во время пережёвывания пищи. В результате возникают хронические эрозии, снижается местный иммунитет. В случае многократного обострения процесса образуются зоны рубцовых изменений в области десны ретенированного зуба.
Данный процесс является цикличным состоянием: воспаление порождает отёк, отёк порождает травму, травма порождает эрозии и воспаление, которое сопровождается резкой болью [5] .
В дальнейшем, из-за распространения инфекции, воспаление протекает по типу маргинального хронического периодонтита: десна воспаляется не только в области коронки, но на всём протяжении корня причинного зуба. В этой области наблюдается атрофия костной ткани, отёк или хроническая гипертрофия близлежащих мягких тканей, лимфатические узлы могут увеличиться.
Классификация и стадии развития перикоронита
В клинической практике выделяют несколько классификаций перикоронита: по течению и по типу воспаления окружающих мягких тканей.
По течению перикоронит подразделяют на острый и хронический [10] .
Острая форма характеризуется резким началом, быстрым развитием воспаления и яркими симптомами, в частности острой болью в месте прорезывания. Пациенту становится больно и/или трудно открывать рот. При несвоевременном обращении данная форма может перейти в хронический перикоронит.
Хроническая форма протекает менее остро. Болевые ощущения не выражены. Наблюдается небольшое покраснение и отёк мягких тканей. Общее состояние удовлетворительное. Лимфатические узлы увеличены, но незначительно. Возможен неприятный запах изо рта.
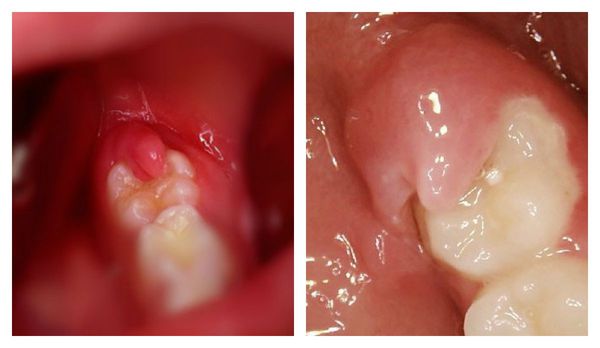
Некоторые авторы выделяют третий тип течения — подострый перикоронит [12] . От острой формы его отличает менее яркие признаки болезни и отсутствие проблем с открыванием рта.
По типу воспаления перикоронит бывает катаральным, язвенным и гнойным [9] .
Катаральная форма — начальная стадия болезни, которая может перерасти в язвенный или гнойный перикоронит. Сопровождается болевыми ощущениями, которые усиливаются во время еды. Нависающий край десны воспалён, при пальпации вызывает боль. Региональные лимфоузлы на стороне поражения воспаляются, увеличиваются, становятся болезненными при пальпации. Гнойных выделений из-под капюшона нет. Открывание рта не затруднено. При своевременном лечении быстро проходит вместе с сопутствующими симптомами.
Язвенная форма . Развивается при разрушении мягких тканей на фоне воспаления. Отличается образованием язв на слизистой оболочке вокруг причинного зуба. При попытке удалить образовавшийся налёт возникает боль.
Гнойная форма — одна из самых тяжёлых форм перикоронита. Больной выглядит измученным, о бщее состояние резко ухудшается. Наблюдается стойкое повышение температуры до 38,0 °С , резкая боль при глотании и открывании рта, иррадиация в ухо или висок. Из причинной области в полость рта выделяется гной, причём при пальпации количество отделяемого и болезненные ощущения усиливаются. Регионарные лимфоузлы увеличены и подвижны. Отекает и краснеет не только капюшон и десна, но и нёбно-язычная дужка, слизистая щеки и мягкое нёбо [8] [13] .
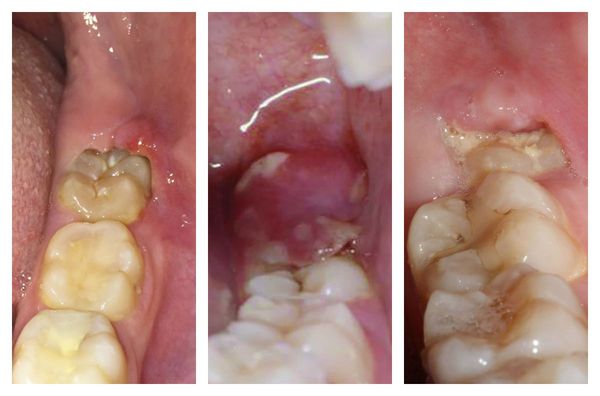
Отдельной формой болезни является позадимолярный перикоронит. При этой форме воспаление локализуется ниже уровня коронки. Процесс начинается поверхностно, проникая глубже до вовлечения надкостницы. Если пациент не обращается за помощью своевременно, может возникнуть осложнение в виде ретромолярного абсцесса.
Осложнения перикоронита
Прорезывание зуба, сопровождающееся перикоронитом, может привести к серьёзным осложнениям:
-
— образованию язв по краю десневой складки с последующим некрозом повреждённых участков;
- околочелюстной флегмоне; ;
- остеомиелиту;
- ретромолярному абсцессу [13] .
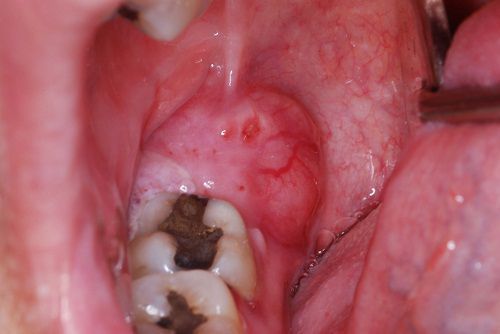
Четыре последних осложнения являются наиболее грозными. Они затрагивают соседние структуры, вовлекая в процесс воспаления надкостницу и саму кость, переходя на подчелюстное пространство.
Эти осложнения сопровождаются серьёзными изменениями со стороны общего состояния организма: температура тела повышается до 37,1-38 °С, возникает слабость, озноб, головная боль. Слизистая оболочка краснеет, становится болезненной, отёчной. Появляется отёк челюстной области, который сопровождается асимметрией лица. Открытие рта затрудненно или вовсе невозможно. В особо тяжёлых случаях осложнения могут угрожать жизни пациента.
Отягощающими факторами, которые способствуют развитию осложнений, являются: ослабленный иммунитет, возраст пациента, сопутствующие заболевания и хронические очаги воспаления в полости рта.
Даже при самостоятельном снятии воспаления с помощью антибиотиков проблема не решается: антимикробное действие со временем пройдёт, а причина воспаления останется. Поэтому затягивать с визитом к стоматологу при появлении признаков острого или хронического перикоронита нельзя. В зависимости от формы болезни доктор подберёт эффективный метод лечения [8] [9] .
Диагностика перикоронита
Чтобы поставить правильный диагноз, необходим комплексный подход. Он включает в себя сбор анамнеза (истории болезни), клинический осмотр с обследованием регионарных лимфоузлов и мягких тканей, а также визуализацию состояния полости рта [1] [13] .
В процессе сбора анамнеза врач задаёт пациенту вопросы, которые позволяют выяснить значимые детали болезни. Что важно знать доктору :
- как давно возникли неприятные ощущения в области прорезывания зуба;
- есть ли повышенная температура, слабость, боль при открывании рта;
- что сопровождает улучшение самочувствия, а что ухудшает;
- какие лекарства принимались, как они повлияли на течение болезни;
- были ли раньше подобные проблемы при прорезывании зубов;
- есть ли сопутствующие хронические болезни.
После сбора анамнеза доктор осматривает полость рта на предмет воспаления. Затем проводит пальпацию мягких тканей, чтобы выявить экссудат, выделяющийся из-под капюшона, или убедиться в его отсутствии.
Воспаление в позадимолярной области, как правило, сопровождается воспалением лимфоузлов. Поэтому после осмотра полости рта доктор прощупывает угол нижней челюсти и область шеи, а также оценивает степень открывания рта, появляется ли при этом боль.
Для визуализации неправильно расположенного зуба может потребоваться прицельная рентгенография, компьютерная томография или ортопантомография.

При обследовании очень важно выявить клиническую форму перикоронита, тяжесть течения и распространённость воспаления. От этих факторов зависит эффективность выбранной методики лечения. Определить форму можно по наличию/отсутствию гнойного экссудата или язв, степени выраженности симптомов и времени их появления.
Лечение перикоронита
Лечение перикоронита нужно начинать незамедлительно, за исключением следующих случаев:
- непереносимость лекарств и материалов, которые используются в процессе лечения;
- другие острые воспаления в полости рта;
- обострение хронической болезни [13] .
Наиболее эффективная тактика лечения — сочетание терапевтических и хирургических методик [2] . Первый этап направлен на купирование воспаления. Для этого врач промывает зубодесневой карман раствором антисептика через шприц или накладывает на проблемную зону специальную повязку. При необходимости назначает антибиотики и противовоспалительные средства. Как только воспаление стихает, доктор прибегает к удалению нависающего слизисто-надкостничного края или причинного зуба [13] .
План лечения зависит от решения вопроса: сохранять прорезающийся зуб или нет. Чтобы ответить на него, врачу необходимо изучить рентгеновский снимок проблемной зоны и оценить объективное состояние пациента на момент обращения.
Если прорезывание зуба затрудняется его неправильным положением, воспаление периодически обостряется и с трудом поддаётся лечению — такой зуб лучше удалить после снятия острых симптомов перикоронита. Отказ от удаления в этих случаях может привести к развитию кариеса и образованию абсцесса в области соседнего моляра, из-за чего придётся удалять уже не один, а сразу два зуба [14] .
Удаление зуба проходит под местной анестезией. Сначала отслаивают мягкие ткани. Затем при помощи щипцов или элеваторов удаляют зуб. Довольно часто его приходится распиливать: решение принимает хирург во время планирования или самой процедуры удаления.
В течение двух часов после операции рекомендуется воздержаться от приёма пищи, алкогольных напитков и курения, не прикладывать согревающие компрессы. Если удаление зуба было сложным из-за проблем с открыванием рта, пациенту может потребоваться больничный до полного стихания воспаления. Физические нагрузки в этот период противопоказаны [13] .
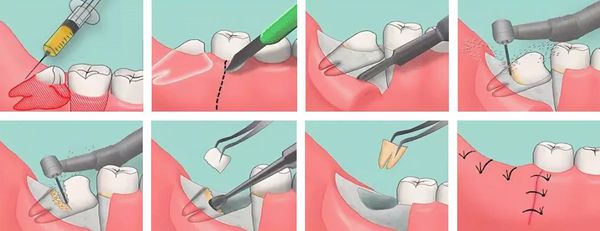
Иссечение образовавшегося капюшона — перикоронаротомия — позволяет улучшить гигиену проблемной области и предотвратить дальнейшее распространение воспаления, а в случае гнойного перикоронита улучшает отток гнойного экссудата [7] [9] . Операция выполняется стоматологом-хирургом при помощи скальпеля или ножниц. Проводится под местной анестезией.
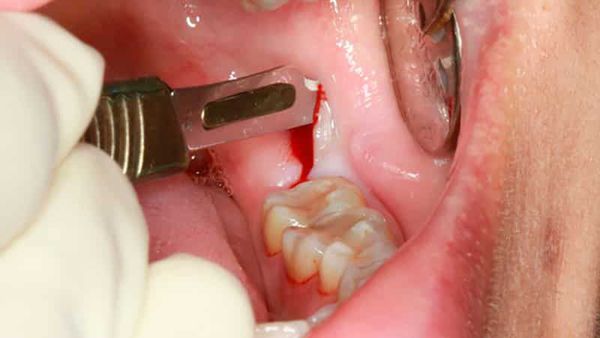
Реабилитация после удаления зуба или нависшей десны длится от трёх дней до двух недель, в зависимости от сложности операции. Через день после удаления врач назначает полоскания растворами антисептиков, например хлоргексидина . При необходимости показаны обезболивающие препараты, медикаментозная поддержка в виде антибиотикотерапии и повторный приём-осмотр. Если со временем возникла припухлость, боль или другие неприятные ощущения, нужно обязательно обратиться к врачу [13] .
Прогноз. Профилактика
Чтобы воспаление не приняло патологический и хронический характер, при появлении первых признаков острого перикоронита, таких как боль в области прорезывания зуба, воспаление десны и увеличение лимфоузлов, важно срочно посетить стоматолога [5] . При своевременном обращении и проведённой терапии прогноз благоприятный.
Если в ходе лечения было принято решение сохранить зуб, пациенту рекомендуется раз в полгода посещать стоматолога для профилактического осмотра и профессиональной гигиены полости рта [13] . Чтобы избежать развития инфекции, после чистки зубов желательно использовать ополаскиватель [12] .
Исключить риск развития перикоронита можно во время профилактических осмотров с помощью ортопантомографии. Чётко сформированные зачатки будущих зубов появляются, как правило, уже после 16 лет. По результатам обследования можно определить, как расположен зачаток, и сделать вывод о вероятности появления проблем с прорезыванием того или иного зуба.
Нужно ли удалять неправильно прорезывающийся зуб мудрости без признаков перикоронита, кариеса и других осложнений? Единого мнения на этот счёт нет. Как правило, врачи не рекомендуют удалять такой зуб: достаточно регулярного обследования и качественной гигиены полости рта [16] . Однако с возрастом удаление зуба становится более сложной задачей из-за сопутствующих заболеваний, окончательно сформированных корней зубов мудрости и изменения костной ткани [17] .
Лечение опухолей десен
Появление на десне набухания не всегда говорит о патологии. В некоторых случаях это состояние нормально и не требует сложного лечения. Правда, определить самостоятельно причину обычно невозможно, поэтому всё же стоит посетить стоматолога, если опухла десна.
Не всегда поводом для похода к стоматологу становятся больные зубы, часто пациенты обращаются с патологиями дёсен. Причиной обращения оказываются серьёзные поражения тканей с воспалением и нагноением. Не стоит пытаться лечить их самостоятельно – во избежание развития болезни при опухоли десны следует как можно скорее обратиться к врачу за назначением адекватной терапии.
Причины набухания десны
Физиологические
В норме дёсны розового цвета, безболезненные и обычного размера. Но иногда они набухают по естественным причинам:
- во время прорезывания зубов — у детей и у взрослых (зубы мудрости);
- после удаления зуба — до 3-х дней наблюдается небольшой отёк и покраснение десны;
- после травмы — повреждение мягких тканей десны приводит к их опуханию на некоторое время, пока восстанавливается целостность;
- во время беременности — под действием гормонов и из-за перераспределения крови в теле у женщин, вынашивающих ребёнка, могут опухать дёсны;
- травмирование стоматологической конструкцией — виниры, брекеты и пломбы при неправильной установке соприкасаются с тканями десны, из-за чего повреждают их.
Не стоит паниковать, если опухла десна у ребёнка от 1 года до 7 лет. В это время прорезываются молочные или постоянные зубы, из-за чего в этом месте может наблюдаться набухание и покраснение. Иногда появляются небольшие шарики — кисты. Они безопасны и в большинстве случаев проходят со временем самостоятельно. Если же киста мешает прорезыванию зуба, её удаляют хирургически в стоматологии за 1 сеанс. Процедура проводится под анестезией и не доставляет неприятных ощущений.
Патологические
В большинстве случаев опухание дёсен происходит всё же из-за воспаления. Патологические причины:
- периодонтит — локальное воспаление над или под зубом;
- пародонтит — воспаление тканей пародонта;
- гингивит — воспаление десны;
- пародонтальный абсцесс — нагноение, локализованное у края зуба;
- стоматит — язвы, появляющиеся на мягких тканях ротовой полости;
- вторичная инфекция на фоне иммунодефицита — при ВИЧ или гепатите заболевания ротовой полости могут вызывать даже условно-патогенные микроорганизмы;
- атипичная ангина — распространяется на дёсны, основным симптомом служит то, что человеку больно глотать;
- авитаминоз С — недостаток витамина отражается на тканях десны, вызывая их опухание.
Также патологическим считается опухание десны из-за аллергической реакции. Она может развиться на укол анальгетика в процессе лечения зуба или на любой раздражитель, к которому чувствителен человек.
Набухание на десне с острой болью
Когда десна не только опухла, но и сильно болит, это может быть симптомом серьёзной патологии ротовой полости. Чаще всего такими жалобами сопровождается периодонтит. Это воспаление мягких тканей, удерживающих зуб. К другим симптомам периодонтита относятся:
- повышение температуры тела;
- нагноение в области набухания;
- отсутствие температурной чувствительности зуба, а также реакции на сладкое.
Если припухлость в десне сопровождается лихорадкой, возможно это периодонтит. Это связано с тем, что факторы развития патологии чаще всего имеют отношение к инфицированию.
Причины периодонтита:
- переход воспалительного процесса с горла или синусов на дёсны;
- попадание микробов через зубной канал в периодонт;
- запущенный кариес;
- некачественное лечение зуба, из-за которого раздражающие вещества попали в периодонт;
- травма периодонта или расположенного рядом с ним зуба.
В редких случаях переодонтит развивается как следствие иммунологической реакции, то есть аллергии.
Если при воспалении дёсны кровоточат
Кровоточивость дёсен, сопряжённая с их опуханием, характерна для пародонтита и гингивита. При этом зуб не болит и не причиняет дискомфорта. Отличия этих заболеваний в том, что первично возникает гингивит. А если такое состояние повторяется не единожды, это уже пародонтит — патология с хроническим течением. К другим симптомам заболевания относятся:
- ярко-красный цвет десны с синюшным оттенком;
- боли в месте набухания или по всей челюсти;
- отёк десны частично прикрывает зуб.
Но главная отличительная черта пародонтита всё же кровоточивость дёсен. Причин у этого состояния несколько:
- сахарный диабет в стадии декомпенсации;
- наличие системных воспалительных патологий;
- ОРВИ и ОРЗ;
- отложение зубного камня;
- травмы мягких тканей ротовой полости, протекающие с осложнениями;
- длительное лечение глюкокортикоидами;
Для подтверждения диагноза выполняется рентгеновский снимок. На нём заметно уменьшение межзубных перегородок, реже оголение корня зуба.
Когда при воспалении десны болят даже щёки
Иногда десна не просто опухает, но на ней становится заметно новообразование. Оно часто бледного цвета из-за наличия гноя внутри. Так выглядит пародонтальный абсцесс:
- поверхность новообразования упругая и напряжена;
- вокруг абсцесса отёкшие набухшие ткани;
- отекает нёбо и щека;
- иногда повышается общая температура тела, чаще местная;
- отёкшие ткани ярко-красного цвета;
- внутри абсцесса чувствуется движение жидкости.
Это заболевание часто называют «флюс». Оно имеет довольно характерную картину. Развивается абсцесс из-за отсутствия лечения при пародонтите: появляется нагноение, которое не может выйти наружу. «Флюс» сопровождается очень сильной болью и отёком.
Лечение абсцесса проводится только хирургически и в условиях больницы. Попытки вылечить флюс дома примочками или самостоятельное вскрытие может закончиться флегмоной, сепсисом и в редких случаях даже летальным исходом. В лучшем случае пациент получит масштабную операцию с удалением гноя через большие разрезы на лице вместо маленького отверстия в десне. Поэтому не стоит затягивать с обращением к стоматологу.
Повод для обращения к врачу
Если удалось самостоятельно установить причину опухоли десны (видно прорезывающийся зуб, очевидна травма, недавно прошло удаление зуба и т.д.) и она не требует вмешательства врача, можно не обращаться в клинику. Но если воспаленная десна болит более 3 дней и улучшений состояния не наблюдается, стоит всё же обратиться к доктору.
При воспалении десны срочно бежать в больницу нужно в нескольких случаях:
- появился неприятный запах изо рта и обнаружился гной;
- опухла не только десна, но и щека;
- при наклоне головы на больную сторону чувствуется тяжесть;
- наблюдается высокая температура;
- опухшие ткани сильно отличаются по цвету от здоровых (белые и жёлтые новообразования говорят о нагноении, а синеватый и бордовый оттенки о застое крови);
- боль будто пульсирует и не снимается анальгетиками.
Даже при отсутствии этих симптомов, но при неустановленной причине набухания десны, стоит посетить специалиста. Это поможет избежать опасных осложнений, а также быстро облегчить состояние, снять или уменьшить боль.
Первая помощь при опухшей десне
Ни в коем случае нельзя прикладывать к воспаленной десне грелку! Это опасно быстрым распространением инфекции и развитием осложнений.
Чтобы “дожить до утра”, когда можно будет отправиться к врачу, можно предпринять несколько действий, способных облегчить состояние:
- приложить к больной стороне холод — это сузит сосуды, на время снимет жар;
- принять анальгетик — но только на время ночного сна, утром к врачу нужно прийти без обезболивания, чтобы не стереть картину заболевания;
- выпить жаропонижающее — если высокая температура не даёт заснуть, её можно сбить, но не забыть упомянуть о ней утром в кабинете врача;
- прополоскать рот антисептиком — это немного замедлит распространение воспаления;
- использовать спрей с лидокаином на больную область — так на время будет купирован болевой синдром.
Все перечисленные меры могут быть использованы только в качестве временных. Адекватное лечение может назначить только врач после очного осмотра.
Чем лечится опухшая десна
Лечение воспаленной десны начинается с установления причины заболевания. Для этого проводится рентгенография челюсти, осмотр ротовой полости.
Дальнейшая тактика зависит от установленного диагноза. При необходимости хирургического вмешательства (вскрытие абсцесса, удаление кисты) оно проводится немедленно. Пациента обезболивают в кресле стоматолога, а затем выполняют все необходимые манипуляции.
После хирургического лечения назначается поддерживающая медикаментозная терапия. Она позволяет избежать развития осложнений. Чаще всего больному назначают промывания раствором антисептика, приём противовоспалительных средств. Иногда для профилактики бактериальных осложнений рекомендуют антибиотики. Их нужно принимать только по назначению врача, и именно тот препарат, который указан в рецепте. Это важно для достижения гарантированно положительного эффекта.
Некоторые препараты не сочетаются между собой. Поэтому бесконтрольный приём медикаментов может навредить самому пациенту. Если неправильно выбрать антибиотик, бактерии не просто не погибнут, но и выработают к препарату устойчивость. Тогда придётся долго подбирать подходящее средство, что усложнит больному жизнь – быстро избавиться от неприятных симптомов уже не получится.
Рецепты для полоскания
Назначать полоскания должен лечащий врач пациента. Они разрешены не при всех заболеваниях. После хирургического лечения слишком сильное полоскание может спровоцировать расхождение шва. В открытую рану попадёт инфекция или частички пищи, что вызовет новое воспаление и нагноение.
Полностью вылечить опухшую десну полосканиями невозможно. Но их советуют сочетать с медикаментозными методами лечения для облегчения состояния и усиления эффекта от препаратов.
- Отвары целебных трав: ромашка, календула, мелисса, шалфей, зверобой. Некоторые компоненты могут вызвать аллергию, поэтому с ними нужно быть осторожными. Однако они имеют лёгкий противовоспалительный эффект и могут помочь снять отёк и уменьшить воспаление.
- Настойка прополиса — её разбавляют тёплой водой и полощут рот 2 раза в день. Средство помогает от ЛОР-заболеваний (ангины и синусита), которые часто переходят в воспаление десен.
- Сода и соль — в стакан тёплой воды добавляют по 1 чайной ложке каждого порошка, размешивают. Средство имеет ранозаживляющий эффект и помогает остановить кровоточивость дёсен.
Кроме полосканий, эффективно также смазывание места воспаления маслом чайного дерева или пихты. Они обладают противовоспалительным и ранозаживляющим эффектом. При этом их не стоит наносить на место нагноения. Также стоит учитывать риск аллергии на растения.
Причин опухания десны много, не все они очевидны. Разобраться, из-за чего возникло воспаление, сможет только врач после диагностики. Самостоятельные попытки вылечить заболевание часто приводят к серьёзным осложнениям, поэтому не стоит ждать, что припухлость на десне пройдёт сама. Лучше посетить врача и убедиться в отсутствии рисков или получить грамотное и своевременное лечение.
Причины отека десны и методы лечения
Одним из распространенных симптомов стоматологических заболеваний является отек десны. Появление отечности свидетельствует о развитии воспалительного процесса, поэтому без визита к специалисту обойтись не получится. Опухлость десны возникает как от незначительных повреждений мягких тканей, так и при опасных заболеваниях зубов. Эффективное лечение возможно только после выявления основной причины патологического признака.
Причины возникновения отека
Отечность десны — следствие проникновения внутрь мягких тканей болезнетворным бактерий, ставших причиной инфекции.

Провоцирующие факторы:
зубной камень, образовавшийся из-за плохой гигиены полости рта;
запущенная форма кариеса;
не долеченный стоматит;
инфекционные заболевания горла;
механическое повреждение мягких тканей;
сложное прорезывание зубов;
авитаминоз (преимущественно сильный недостаток витамина C);
активность вируса герпеса;
аллергия на стоматологические препараты или материалы;
развитие гнойных процессов внутри зуба;
наличие новообразований на зубном корне;
Перед установкой диагноза стоматолог обязательно назначит диагностику для определения внутреннего состояния тканей, что позволит более четко определить клиническую картину и выявить основную причину патологии.
Сопутствующие симптомы
Нередко отек десны сопровождается и другими симптомами:
ощущение металлического прикуса;
выделение из кариозной полости гноя;
повышение общей температуры тела;
появление белого налета на десне.
Если имеются признаки гнойного процесса, то обращение к стоматологу должно быть незамедлительным. Осложнения могут повлечь тяжелые последствия не только для полости рта, но и для всего организма.
Возможные стоматологические заболевания
В 90% случаев отек мягких тканей вокруг зуба появляется при развитии периодонтита, гингивита, пародонтита или абсцесса. Остальные возможные причины встречаются крайне редко.
Периодонтит

При развитии периодонтита воспалительный процесс поражает костную ткань челюсти. Причиной патологии становится проникновение инфекции каналов зубного корня и ее распространение. Отек мягких тканей при периодонтите вызывается скоплением гноя. При отсутствии лечения гной может выделяться через образовавшийся свищ. Отечность в этот период спадает, но самостоятельно воспаление не устраниться. Лечение обязательное.
Гингивит
Отличительной особенностью гингивита от периодонтита является развитие инфекционно-воспалительного процесса в мягких тканях, окружающих зуб. Отек десны при гингивите преимущественно возникает в период обострения. Припухлость десны может быть настолько сильной, что ткани закрывают зуб.
Пародонтит
Развитие пародонтита происходит на фоне запущенного периодонтита. Отсутствие лечения провоцирует гнойный процесс с локализованной зоной абсцесса. При пародонтальном абсцессе под десной образуется полость, в которой скапливается гной. Внешне, помимо отека, на мягкой ткани появляется выраженная припухлость в виде полукруга размером до 1–2 см. Лечение проводится хирургическим путем.
Методы лечения
В зависимости от причины отека десны и сопутствующих патологических процессов врач может назначить консервативное лечение, либо прибегнуть к хирургическим манипуляциям или удалению зуба. Клиническая картина определяется по результатам осмотра и рентгенографии.
Консервативная терапия

При обращении в стоматологическую клинику специалист проводит ликвидацию причины отека десны и после этого приступает к устранению воспаления, симптомов и сопутствующих патологических процессов.
Пациенту могут быть назначена медикаментозная терапия, включающая прием:
Обязательна местная терапия, оказывающая антисептическое действие. Стоматолог может рекомендовать использование специальных мазей или гелей, полоскание рта препаратами или отварами трав.
Хирургическое лечение
Помощь хирургической стоматологии оказывается необходимой при определенных показаниях. Необходимость хирургического вмешательства возникает при развитии гнойного процесса. Специалисту потребуется вскрыть десну, свищевой проход или корневой канал для выхода патологической жидкости. Далее пораженная полость очищается, обрабатывается антисептиком и начинает лечение основного заболевания. Отечность десны может быть признаком серьезной патологии, требующей удаления зуба. Необходимость экстракции или возможность сохранения зуба оценивается врачом.
Как предотвратить появление отечности
Предупредить отек десны не всегда возможно, поскольку провоцирующем фактором может стать травма, системное заболевание или стоматологическое заболевание, протекающее внутри тканей. Однако, стоматологи дают ряд рекомендаций, которые позволят снизить риск возникновения стоматологических болезней, сопровождающихся отечностью десны.
Дважды в год посещать стоматолога для профилактического осмотра и проведения профессиональной чистки зубов.
Выполнять гигиену полости рта дважды в день, соблюдая все правила.
Для укрепления иммунитета принимать витаминные комплексы.
Полноценно и правильно питаться.
Своевременно обращаться к стоматологу для лечения заболеваний полости рта.
Не запускать ЛОР-заболевания, болезни иммунодефицита.
При травмировании слизистой или мягких тканей полости рта проводить антисептическую обработку.
В большинстве случаев отек десны возникает вследствие запущенности кариеса, который приводит к более серьезному поражению дентина, корневых каналов или костной ткани. Поэтому главным советом стоматологов является лечение кариеса на ранней стадии и его профилактика.
Опухла десна что делать

К стоматологам обращаются не только с зубной болью. Если опухла десна и появился дискомфорт во рту – это весомый повод посетить кабинет дантиста. Набухание мягких тканей вокруг зубной единицы сигнализирует о воспалительном процессе, который нельзя оставлять без внимания. Только в клинике врач сможет определить провоцирующий фактор и назначить эффективную схему лечения.
Причины опухания десен
В большинстве случаев, если у взрослого или ребенка опухла десна, можно говорить об инфицировании тканей болезнетворными микроорганизмами. Какие факторы провоцируют заражение:
- недостаточная или нерегулярная гигиена полости рта; ;
- стоматит, который не был вылечен грамотно;
- крупные отложения зубного камня;
- заболевания горла: ангина, тонзиллит, гингивит и прочие;
- травма тканей в результате некачественной пломбировки, установки зубных протезов или ортодонтических конструкций;
- прорезывание коренных зубов у детей или зуба мудрости у взрослых;
- ослабленный иммунитет;
- серьезный дефицит витамина C, связанный с проблемами с его усваиванием;
- вирус герпеса;
- проведение хирургического вмешательства в период обострения ОРВИ или ангины;
- аллергическая реакция на препараты или материалы, из которых изготавливают пломбы или коронки;
- общее нарушение обменных процессов в организме.
Отечность в некоторых случаях является нормальной реакцией пациента на применяемые доктором анестезирующие средства.
Обратите внимание! Если напухла десна около зуба внезапно, важно быстро диагностировать причину. Этот симптом может указывать на начало развития серьезного заболевания, которое требует незамедлительного лечения.
Почему десна опухла и болит

Частой причиной припухлости становится банальный гингивит. Однако это заболевание без должной терапии может привести к более серьезным недугам:
- пародонтиту – мягкие ткани опухают и кровоточат при малейшем прикосновении, наблюдается покраснение с синюшным оттенком, отек может полностью закрывать зуб; – воспалению ткани, удерживающей зуб, сопровождающемуся образованием гнойного свища и повышением температуры;
- пародонтальный абсцесс – десна вздувается частично, появившееся образование бледного цвета, при надавливании на него может ощущаться движение жидкости, наблюдается отечность в области неба и щеки.
Важно! Любой воспалительный процесс в костной или мягкой ткани весьма опасен.Неправильное лечение может привести к потере зубной единицы, а также интоксикации всего организма и спровоцировать обострение заболеваний внутренних органов.
Опухоль после удаления зуба

Экстракция зуба – полноценная хирургическая операция. Неудивительно, что после удаления зуба у пациента опухла десна – это естественный ответ организма на вмешательство извне. Обычно воспаление не сопровождается болевыми ощущениями и проходит спустя 2-3 суток. Ускорить процесс снятия припухлости помогут прикладывания холодного к больной щеке.
Опухоль при прорезывании зуба мудрости

«Восьмерки» практически не участвуют в процессе пережевывания пищи, их часто называют единицей-рудиментом. Они прорезываются позже всех, появляясь у человека в зрелом возрасте
На заметку! Небольшая отечность и признаки воспаления являются естественной реакцией мягких тканей на процесс прорезывания. Однако в норме эти явления незначительные, умеренно выраженные.
Сильный отек и постоянная боль объясняются:
- воспалением мягких тканей вокруг восьмого зуба, перикоронорит.
- наличием кариозных поражений, ведь третий моляр сложно прочистить и там часто возникает кариес.
- развитием периодонтита или пульпита.
Если болевые ощущения усиливаются, наблюдается повышение температуры и увеличение припухлости, не стоит откладывать посещение стоматологического кабинета. Только на рентгеновском снимке врач сможет увидеть реальную картину.
Чем опасен воспалительный процесс
Если болит зуб и опухает десна, необходимо обратиться за врачебной помощью. Несвоевременное выявление причины отечности, промедление в лечении грозит серьезными осложнениями. Развитие таких заболеваний, как периодонтит, пародонтоз, пародонтит и прочие опасно скоплением болезнетворных бактерий и микроорганизмов, способных вызывать общие инфекционные заболевания внутренних органов. Любые проблемы стоматологического характера, в первую очередь, влияют на работу желудочно-кишечного тракта, но их негативное влияние касается всех систем жизнедеятельности человеческого организма. Так, например, бактерии вызывающие пародонтит (воспаление десен) повышает риски возникновения заболеваний сердца.
Когда нужно обращаться к стоматологу

Что делать, если опухла десна? Запишитесь на прием к стоматологу! Срочного обращения требуют следующие состояния:
- появление неприятного, гнойного запаха изо рта;
- при наклонах головы ощущается тяжесть в припухшей области;
- заметно увеличена щека;
- цвет припухлости синюшно-красный или желтый;
- боль пульсирующего характера;
- резкое повышение температуры тела.
Только врач может назначать симптоматическое лечение, точно определив причину, почему опухают десна.
Совет! Если десна опухла после удаления зуба или отечность спровоцирована прорезыванием зуба мудрости, то с визитом к дантисту можно повременить. Если воспаление сохраняется дольше 3 суток, без помощи специалиста не обойтись.
Способы лечения
На основе осмотра, результатов анализов и рентгенографии стоматолог ставит диагноз и назначает терапию.
Медикаментозная терапия
Убрать опухоль с десны помогут лекарственные средства, которые сначала ликвидируют причину развития воспалительного процесса, а затем будут бороться с патогенными бактериями, снимать болевой синдром и отек. Пациенту назначают:
- противовирусные средства;
- противомикробные и антисептические мази, гели или растворы для полоскания;
- обезболивающие препараты;
- антигистаминные;
- антибиотики.
Врач посоветует, чем полоскать ротовую полость, если опухла десна.
Обратите внимание! Противовирусные лекарственные препараты должны обладать антигерпетической активностью.
Лечение дома

Многие стоматологи советуют совмещать медикаментозные средства с народными средствами. Настои и отвары разных трав позволят провести антимикробную и антибактериальную санацию ротовой полости, избавиться от дискомфортных ощущений. Ценят за антисептические, обезболивающие и заживляющие свойства.
Обработать воспаленные ткани можно разбавленным водой пихтовым маслом. Содержащиеся в нем хвойные эфиры снимают боль, оказывают заживляющее действие, убивают микробов.
- Каждые полгода посещайте стоматологический кабинет с целью планового осмотра
- Проводите регулярную чистку зубов, пользуйтесь зубной нитью и ополаскивателями
- Принимайте поливитаминные комплексы
- Не пренебрегайте правилами личной гигиены
- Своевременно лечите кариес
При обнаружении малейших признаков отека десны, появлении трещинок или ран на слизистой оболочке ротовой полости, появлении болевого нарастающего синдрома не пренебрегайте посещением стоматологической клиники. Если пациент своевременно обратился за врачебной помощью и соблюдает рекомендации стоматолога, никаких осложнений не возникнет.
Помните, что самостоятельно вылечить заболевания десен без точного диагноза и определения причины воспаления просто невозможно!

Мнение эксперта
Причин, по которым может опухнуть десна, много. От банального стоматита до серьезного заболевания зубов и кости вокруг. Одно можно вылечить мазью и полосканием, другое — удалением зубов. На приеме врач оценивает конкретную клиническую ситуацию, применяя дополнительные методы диагностики, например, термометрию и рентгендиагностику. И ставит диагноз. После этого можно приступать к лечению.
Опухла десна, как снять опухоль с десны

Опухание десен является достаточно распространенным явлением. Дискомфорту, вызванному увеличением размера десны, обычно сопутствуют болезненные ощущения.

Порой, опухоль десны проходит сама по себе за несколько дней, не неся за собой серьезных последствий. Однако, случается так, что опухоль вызывает ощутимое беспокойство. К главным факторам, которые могут стать причиной того, что опухла десна, относят такие моменты:
- Несоблюдение правил ухода за зубами. Такая ситуация может иметь место, как при недостатке ухода, так и при его избытке. Использование щетки, неподходящей жесткости, переусердствование при надавливании щеткой на десны, увлечение отбеливающими пастами приводят к повреждениям слизистых оболочек. Как следствие, десна опухает.
- Нехватка витамина С. Если в постоянном рационе не будут представлены продукты, содержащие этот витамин, возникает риск появления болезни, подкосившей в прошлом веке немало моряков – это цинга. К ее симптомам относят побледнение десен, их кровоточивость и последующее посинение.
- Прорезывание зубов. Если опухла десна над зубом, вполне возможно, что это свидетельствует о росте зубов. Актуальна такая причина как для детей, так и для взрослых при прорезывании зубов мудрости.
- Ошибки стоматолога в ходе проведения лечения, связанные с травмированием зуба или десны, нарушением норм стерильности и так далее. К примеру, если врач удалил зуб, но не обработал ранку, может развиться инфекция, и опухнет десна.
- Гингивит. Проявляется в нескольких формах. Катаральная форма характеризуется отеком слизистой оболочки десны, ее покраснением, кровоточивостью, зудом. Если форма гипертрофированная, то начинают кровоточить десневые сосочки и из-за отека, увеличиваются в размере.
- Хронический пародонтит. Его обострение влечет за собой распухание десны.
- Запущенный кариес и пульпит. При отсутствии лечения этих болезней начинается гнойное воспаление. То, что опухла десна возле зуба, иногда служит сигналом этих заболеваний.
- Периодонтит. При этом заболевании на верхушке зубного корня формируется гранулема, постепенно перерастающая в кисту, что сопровождается болью и опухолью десны.
Важно понимать, почему десна опухла, чтобы знать, как побороть эту проблему.
Как снять опухоль с десны
Если опухла десна, лечение причины данной неприятности нежелательно откладывать, чтобы не усугубить ситуацию. Первым делом, следует обратиться к стоматологу – специалист, скорее всего, отправит Вас на рентген, чтобы установить причину опухания и сформулировать диагноз. Проанализировав снимок, врач сможет определить каких мер требует проблемный участок.
Но порой, обстоятельства не позволяют сразу же, как только человек замечает опухоль, нанести визит специалисту. Первую помощь, в таком случае,не запрещено оказывать себе самостоятельно.

Если Вы предпочитаете народные средства, то можно полоскать рот отваром ромашки или шалфея. Данные травы обладают сильным противовоспалительным эффектом и приостановят развитие отека.
Если Вам больше по душе медикаментозные препараты, то в каждой аптеке Вы сможете найти «Стоматодин» – разведенный в теплой воде, он отлично подходит для полоскания рта. Для снятия боли подойдет «Солпадеин», а сбить высокую температуру (если она появилась) способен «Аспирин».
Если десна опухла и болит, ей категорически противопоказаны высокие температуры, способные ускорить развитие воспаления и ухудшить состояние мягких тканей.
Рассмотрим несколько конкретных примеров опухания и решения этой проблемы.
Опухание, вызванное некачественным пломбированием корневых каналов зуба
Лечить опухоль десны, спровоцированную данной стоматологической ошибкой, можно двумя способами – терапевтическим методом и с помощью несложной операции – резекции верхушки корня.
Терапевтическое лечение осуществляется следующим образом:
- Коронка или пломба снимается с зуба.
- Корневые каналы подлежат распломбировке и промыванию антисептиками.
- Пациенту назначаются антибиотики.
- В некоторых случаях хирург-стоматолог разрезает десну.

После того, как воспаление уменьшается, корневые каналы пломбируются навсегда, если очаг воспаления маленький (его размер определяется по рентгеновскому снимку). Но, если в области верхушки корня наблюдается киста либо гранулема, на три месяца ставится временная пломба. По истечении этого срока, зуб пломбируется на постоянной основе либо на него устанавливается коронка.
Резекция верхушки корня
Данная процедура применяется обычно лишь в одном случае – когда каналы зубного корня неудачно запломбированы только у верхушки корня, а к остальным запломбированным областям претензий нет. Этапы резекции:
- Врач делает на десне разрез.
- Выпиливается отверстие в ткани кости.
- Бормашиной отсекается верхняя часть корня вместе с кистой либо гранулемой.
- Отсеченная часть удаляется
- В рану помещается лекарственный препарат, стимулирующий регенерацию тканей.
- Рана зашивается.
Операция длится всего сорок минут, к тому же снятие коронок и пломб необязательно, следовательно, повторно протезироваться надобности нет – это и удобно, и выгодно с финансовой точки зрения.
Десна воспалилась из-за кариеса или пульпита
Что делать, если опухла десна вокруг зуба и болит, и Вам диагностируют запущенную форму кариеса либо пульпит? Дело в том, что из кариозного очага вредные микроорганизмы уже перебрались в пульпу зуба, где вызвали воспаление. Но микробы на этом не останавливаются: из пораженной пульпы они по корневым каналам могут добраться до верхушки зубного корня и вызвать гнойное воспаление.

Данные обстоятельства устраняются терапевтическим методом, описанным выше, но в процессе лечения присутствует некоторое исключение. В этом случае корневые каналы не распломбировываются, а подвергаются механической обработке и расширению. Ткани, которые поразил кариес, подлежат удалению. Вероятно, наличие показаний к депульпированию зуба и пломбировке корневых каналов. Операция завершается тем, что стоматолог запечатывает зуб пломбой.
Десна опухла из-за воспаления десен
Если припухла или распухла десна, то, возможно, внутри нее формируется гнойный пародонтальный абсцесс. Это серьезная проблема, находящаяся в компетенции хирурга-стоматолога. Как только абсцесс обнаруживается, он должен быть без промедления вскрыт.

Чтобы освободить десну от гноя, ее разрезают. Кроме этого, доктор проводит ревизию пародонтального кармана, ставшего причиной воспаления. Он промывается антисептиками, что останавливает распространение инфекции. Когда операция закончена, врач прописывает пациенту антибиотики.
Через пару дней после того, как был вскрыт пародонтальный карман, необходимо посетить пародонтолога. Специалист осуществит ультразвуковую чистку для устранения источника инфекции – наддесневых и поддесневых зубных отложений.
Десна и щека опухли после удаления зуба
Затрудненное удаление зубов часто сопровождается осложнениями, как серьезными, так и незначительными. Отекание щеки и десны при неудачной ликвидации зуба является закономерным явлением. Однако опухание десны, сопровождающееся болью, может сигнализировать о воспалении, развившемся в опустевшей зубной лунке. Данное осложнение требует немедленного лечения. Называется оно альвеолитом. Чем больше прогрессирует альвеолит, тем хуже чувствует себя пациент, и тем дороже обходится лечение воспаления.
Классический пример устранения альвеолита – это выскабливание зубной лунки. Она очищается от гноя и налета, скопившегося в ране. При нормальных же условиях в ране должен сформироваться кровяной сгусток. За максимальным очищением места, которое ранее занимал зуб, следует его обработка антисептическими веществами. После этого в лунку закладывается специальное лекарство.
Когда все необходимые процедуры проведены, врач назначает пациенту диету и регулярную антисептическую обработку лунки.
Как уберечься от опухания десны?
Застраховаться от опухания десны гораздо легче, чем потом терпеть стоматологическое лечение. В принципе, страховка не представляет собой ничего сверхъестественного.

- Если десна часто опухает из-за того, что воспалена десневая ткань, действенным методом профилактики опухоли является профессиональная гигиена полости рта и осмотр врача-пародонтолога. Чистка налета и зубного камня помогает снять воспаление, так как оно провоцируется бактериями налета. Регулярное посещение пародонтолога или гигиениста поможет уберечь десну от напухания, укрепляет ее и способствует профилактике кариеса.
- Нередко десны опухают из-за травм. Они могут быть как внешними, так и внутренними (то есть, пациент может нанести травму сам себе). Следует беречь свои зубы и десны. Нужно воздержаться от разгрызания твердых и острых предметов, способных поцарапать либо поранить десну. Обычная царапина может повлечь за собой активизацию бактерий внутри десны, которая устраняется лишь хирургическим путем.
- Когда наступает период прорезывания зубов, рекомендуется пользоваться особыми гелями, направленными на уничтожение микробов, которые могут попасть в раны. Помимо этого, гели смягчают неприятные ощущения.
- Любые заболевания, появляющиеся в ротовой полости, необходимо лечить сразу, когда они обнаружены. Стандартный кариес, если его игнорировать, способен не только вызвать нешуточные проблемы с деснами, а и более тяжелые болезни, в запущенной форме имеющие более печальные последствия, чем просто опухание десны. В связи с этим крайне важно не пропускать профилактические стоматологические осмотры, рекомендуемые для прохождения раз в полгода.
Где можно вылечить десны?

Если Вы задались этим вопросом, то мы приглашаем Вас в “МистоДентал Space”. Обратите внимание на преимущества лечения в нашей клинике:
- мы подобрали команду высококлассных специалистов;
- наши врачи имеют большой опыт работы и всегда повышают свою квалификацию;
- в клинике функционирует новейшее безопасное оборудование;
- мы практикуем индивидуальный подход к каждому клиенту;
- заботимся о комфорте и эмоциональном состоянии пациентов;
- для постоянных клиентов у нас существует система скидок;
- мы предоставляем услуги оперативно и в удобное для пациентов время.
Посетив “МистоДентал Space”, Вы сможете увидеть эти и многие другие плюсы нашей клиники своими глазами. Мы будем рады видеть Вас!


