Причины возникновения субхондрального склероза позвоночника
На сегодняшний день заболевания позвоночника поражают большее количество людей трудоспособного возраста вследствие специфики их трудовой деятельности. Степень активности во время работы может находиться на одной из крайностей. Это может быть статическая сидячая или стоячая работа (например, офисные работники, комбайнеры, сотрудники цехов), либо тяжелая изнуряющая (грузчики, строители). Немногие обращают внимание на первое возникновение болевых ощущений в пояснице, спине или шее и идут с проблемой к врачу, боль является сигналом начала дегенеративных изменений в суставах, чем по сути и является субхондральный склероз.
Что такое субхондральный склероз позвоночника
Такого заболевания, как субхондральный склероз, нет в МКБ−10. Этим термином пользуются для обозначения рентгенологического симптома при обнаружении структурных изменений в суставах при рентгенографии определенного участка по поводу другого заболевания позвоночного столба. На снимках субхондральный склероз определяется как более светлые участки суставных поверхностей. Следует вспомнить, что более плотные структуры будут намного ярче, чем остальные, так как поглотят больше всего рентгеновских лучей, в том месте они не попадут на пленку.
Межпозвоночный диск, находящийся между позвонками, соприкасается с ними их субхондральными пластинами (или замыкательными пластинами), которые пронизаны нервами и сетью капилляров, обеспечивающих кровоснабжение костных структур. Благодаря этому осуществляется питание хрящевого диска в результате сжатия при ходьбе. При давлении из хряща выходит синовиальная жидкость, она контактирует с сосудами субхондральной части кости. Склероз замыкательных пластин возникает в результате повреждения хряща. Снижается объем движений в поврежденном суставе, возникают остеофиты, защемляющие нервные корешки — появляются боли, которые дополнительно усиливаются из-за защитного мышечного спазма.
Субхондральный склероз позвоночника классифицируется в зависимости от локализации поражения: шейный, грудной и поясничный. Грудной протекает не так сильно выраженно, а возникающие боли в области сердца или затруднение дыхания могут навести на мысль, что проблема заключается в заболевании сердца или легких.
Симптомы склероза шейного отдела связаны с нарушением кровоснабжения головного мозга и защемлением нервных окончаний, выходящих из межпозвоночных отверстий. Возможные жалобы:
- головные боли;
- головокружения;
- потеря равновесия;
- снижение слуха и зрения;
- боль при поворотах головы;
- онемение в руках и пальцах.
При склерозе поясничного отдела симптомы следующие:
- возникновение боли в пояснице, ногах при тяжелой физической работе или наклонах;
- онемение в стопах;
- застойные процессы в органах малого таза.
Мнение эксперта

Автор: Ольга Владимировна Бойко
Врач-невролог, доктор медицинских наук
Официально такого диагноза как субхондральный склероз в МКБ нет. На деле мы имеем замещение межпозвоночных хрящей на соединительную ткань. Одновременно с этим костная ткань разрастается и образуются наросты. Субхондральный склероз — это не самостоятельное заболевание и его считают проявлением остеоартроза суставов или остеохондроза позвоночного столба.
Субхондральный склероз может случиться в любом месте организма. Наибольшую опасность представляют патологии шейного отдела позвоночника — даже небольшая нагрузка может вызвать компрессионный перелом.
Патология характеризуется хроническими болями в определенной области позвоночника, но это не единственные симптомы. Больные часто жалуются на мышечную слабость, тремор, затруднения в работе дыхательной системы, боли за грудиной (поэтому часто отправляются к кардиологу, чтобы получить лечение сердца).
Диагностика субхондрального склероза — это в первую очередь рентген, МРТ и определение плотности костной ткани.
Субхондральный склероз — это неизлечимое дегенеративное заболевание, поэтому терапия симптоматическая. Специалисты любого уровня рекомендуют отказаться от вредных привычек, заняться спортом (с учетом противопоказаний) и особенно обращают внимание на диету.
Причины возникновения этой патологии
В результате повреждения межпозвоночного диска и нарушения его питания происходит разрушение и потеря упругости, что в свою очередь ведет к нарушению подвижности в межпозвонковом сочленении из-за так называемого сухого сустава — состояния, когда снижается продукция синовиальной жидкости, отвечающей за эластичность хряща. В свою очередь возрастает нагрузка на замыкательные пластины, что приводит к их утолщению за счет разрастания фиброзной ткани. Избыток разросшейся соединительной ткани увеличивает нагрузку в этом месте на суставные поверхности, что приводит к компенсаторному разрастанию на противоположной стороне костных наростов – остеофитов. Из-за них снижается подвижность суставов, возникает боль и воспалительный процесс.
Следует еще раз акцентировать внимание на том, что субхондральный склероз, или склероз замыкательных пластин, не является диагнозом, это следствие другого заболевания. Наиболее часто остеосклероз — синдром таких заболеваний, как остеохондроз, артрит и артроз. Провоцирующие факторы склероза делятся на две большие группы:
Эндогенные, или внутренние:
- преклонный возраст. У людей после 50 значительно слабее мышцы спины, что повышает риски возникновения склероза;
- наследственность. В особенности у женщин, у которых мать страдала от заболеваний суставов;
- воспаление в суставе;
- сахарный диабет, который пагубно влияет на периферическое кровоснабжение тканей.
- различные травмы в результате спортивной или трудовой деятельности;
- избыточный вес, увеличивающий нагрузку на суставы;
- малоподвижный образ жизни, ведущий к ослаблению мышц спины;
- необходимость долго сохранять одну и ту же позу;
- рассеянный склероз;
- артрит, артроз, остеохондроз и другие заболевания опорно-двигательного аппарата.
Диагностика склероза шейного отдела
Самыми точными методами диагностики будут являться инструментальные рентгенологические методы. В Юсуповской клинике есть весь необходимый перечень аппаратуры для определения данной патологии. Наши специалисты обладают значительным опытом диагностирования заболевания позвоночника на различных снимках.
Склероз замыкательных пластин является признаком наличия патологического процесса, вызванного основным заболеванием. Для его дифференциальной диагностики и подтверждения диагноза используют следующие инструментальные обследования:
- рентгенографию;
- ультразвуковое исследование;
- магнитно-резонансную томографию;
- компьютерную томографию;
- остеоденситометрию;
- иногда требуется проведение генетического теста для исключения генетического заболевания.
Данные методы визуализации позволяют определить степень поражения сустава, изменение его структуры и объем разрастания соединительной ткани. Более плотные структуры будут отображаться светлее, чем остальные. Крайне интересен такой метод, как денситометрия, с ее помощью можно провести оценку минеральной плотности костной ткани. Она бывает ультразвуковой, рентгеновской и фотонной. Суть метода заключается в сравнении показателей пациента со специальными критериями, являющимися статистическими данными. Пользуются Z и T-критериями. Т-критерий соответствует нормальной пиковой костной массе, т. е. среднему значению для того возраста, в котором минеральная плотность кости в данном участке достигает максимума. Z-критерий характеризуется средним значением для данного возраста. Норма для Т-балла −1 или выше. От -1 до -2,5 определяется снижение минеральной плотности; меньше -2,5 – остеопороз. Z-балл в норме положителен. Отрицательные значения свидетельствуют о низкой плотности костной ткани.
Лечение склероза шейного отдела
Этиотропного лечения не существует, так как данный патологический процесс является следствием основного заболевания. Специалисты Юсуповской больницы после тщательной диагностики и выявления болезни, вызвавшей остеосклероз шейного отдела, назначают комплексную терапию, конкретно направленную на нее. Следует иметь в виду, что терапия крайне эффективна только на начальных стадиях, симптоматика которых не так сильно беспокоит пациента. Из-за этого лечение проводится позже и уже целью является не излечение, а остановка прогрессирования. Изменения, возникшие в суставе, необратимы и чем раньше вы придете к врачу, тем больше шансов на полное выздоровление.
Лечение многокомпонентное, оно состоит из медикаментозной терапии, физиотерапии, в тяжелых случаях добавляется хирургические методы.
Используют следующие группы препаратов:
- негормональные противовоспалительные средства. Их цель — ликвидировать воспалительный процесс и снизить болевой синдром;
- анальгетики — купируют болевой приступ;
- хондропротекторы — улучшают метаболизм хряща, замедляют или останавливают его разрушение, обладают небольшим противовоспалительным эффектом;
- миорелаксанты — позволяют снять мышечный спазм, возникающий в качестве защитной реакции, чтобы уменьшить движение в поврежденном суставе;
- витамины группы В, фосфор, кальций — важны для обеспечения регенерации тканей.
Можно еще использовать различные разогревающие мази для снятия боли. Но это симптоматическое лечение, которое лишь облегчает состояние.
Физиотерапия крайне положительно зарекомендовала себя, так как ее применение улучшает кровоснабжение пораженной области, снижается воспаление и ускоряется регенерацию тканей, тормозится дальнейшее склерозирование.
Среди физиотерапевтических процедур крайне положительно себя зарекомендовали:
- электрофорез — улучшает кровоток в пораженной области. Если проводить вместе с препаратом, то обеспечивает наиболее быстрое его проникновение;
- ультравысокочастотная терапия;
- грязевые и сероводородные ванны.
Во время обострения запрещаются лечебная физкультура и массаж. Их назначение определяет лечащий врач. Следует выполнять упражнения только вместе с инструктором в кабинете ЛФК, чтобы предотвратить возможные травмы. С восстановлением подвижности увеличится сила мышц спины и шеи. Мышечный корсет позволит стабилизировать позвоночник. Массаж увеличивает кровоток в массируемой области, снижает мышечный спазм. В классическом массаже есть три основных движения: поглаживание, растирание и разминание.
При позднем обращении с проблемой, когда возникли остеофиты, требуется хирургическое лечение, так как никакими лекарствами и физиотерапией они не удаляются. Зато можно полностью вылечить сустав.
Прогноз заболевания
К сожалению, склероз шейного отдела позвоночника — прогрессирующее дегенеративное заболевание. Чем раньше Вы обратитесь к врачу, тем выше благоприятный прогноз. При проблемах с позвоночником следует каждые полгода проходить курс массажа, следить за режимом работы и отдыха, беречь спину от поднятия тяжестей. Но полностью отказываться от физической активности не следует.
Отмечается субхондральный остеосклероз дугоотросчатых суставов
а) Терминология:
1. Синонимы:
• Остеоартроз дугоотростчатых суставов, дегенеративное поражение дугоотростчатых суставов, дегенеративное заболевание суставов, гипертрофия дугоотростчатых суставов
2. Определения:
• Остеоартроз синовиальных апофизарных суставов поясничного отдела позвоночника
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Костная гипертрофия дугоотростчатого сустава, приводящая к стенозированию межпозвонкового отверстия, в сочетании с сужением суставной щели
• Локализация:
о Дугоотростчатые суставы поясничного отдела позвоночника
• Размеры:
о Минимально выраженные → крупные остеофиты, размеры которых могут достигать размеров самих суставных отростков
• Морфология:
о Костная гипертрофия суставных отростков и эрозии суставного хряща с сужением суставной щели
2. Рентгенологические данные артропатии дугоотростчатых суставов поясничного отдела позвоночника:
• Рентгенография:
о Тяжелые дегенеративные изменения видны достаточно хорошо, в отношении слабовыраженных изменений малоинформативна
о Дугоотростчатые суставы лучше всего видны на рентгенограммах в косых проекциях:
– Форма суставных отростков в виде «шляпки гриба»
– Сужение суставной щелисосклерозированием/эбурнеацией субхондральной кости
– Газ в полости сустава («феномен вакуума»)
– Спондилолистез наблюдается нечасто
3. Флюороскопия:
• Аналогичные рентгенографии изменения, при сгибании/разгибании могут быть признаками патологической подвижности позвонков
4. КТ при артропатии дугоотростчатых суставов поясничного отдела позвоночника:
• Бесконтрастная КТ:
о КТ является более чувствительным по сравнению с рентгенографией методом диагностики и оценки выраженности дегенеративных изменений
о Остеофиты суставных отростков, приводящие кстенозированию межпозвонковых отверстий
о Сужение суставной щели со склерозированием и эбурнеацией субхондральной кости
о КТ-миелография позволяет оценить взаимоотношения между дугоотростчатыми суставами и контрасгированными дуральным мешком и дуральными воронками корешков
• КТ с КУ:
о Воспалительные изменения окружающих сустав мягких тканей встречаются достаточно часто:
– Даже в отсутствие инфекции эти изменения могут выглядеть достаточно агрессивно
5. МРТ при артропатии дугоотростчатых суставов поясничного отдела позвоночника:
• Т1-ВИ:
о Сужение суставной щели, истончение суставного хряща:
– У некоторых пациентов отмечается в той или иной степени выраженное утолщение синовиальной оболочки
– Ирритация синовиальной оболочки может приводить к ее гиперплазии, выражающейся в парадоксальном расширении суставной щели
• Т2-ВИ:
о Формирование остеофитов, вызывающих стеноз межпозвонковых отверстий
о Фораминальный стеноз нередко является следствием нескольких факторов:
– Дегенеративная гипертрофическая артропатия дугоотростчатых суставов, особенно верхних суставных отростков с распространением остеофитов в просвет межпозвонкового отверстия
– Пролабирование/утолщение связочных образований
– Пролабирование межпозвонковогодиска/распространение спондилофитов замыкательных пластинок в нижний отдел межпозвонкового отверстия
– Выпот в полости сустава
• STIR:
о Может отмечаться усиление сигнала костного мозга на фоне его отека, напоминающее изменения замыкательных пластинок 1 типа
• T2*GRE:
о Хорошо отражает костные изменения
о Степень стеноза спинномозгового канала и межпозвонковых отверстий нередко переоценивается
• Т1-ВИ с КУ:
о Контрастное усиление сигнала окружающих сустав мягких тканей на фоне их воспалительных изменений встречается часто:
– Даже в отсутствие инфекции эти изменения могут выглядеть достаточно агрессивно
6. Несосудистые рентгенологические исследования:
• Миелография:
о КТ-миелография позволяет оценить взаимоотношения между суставными отростками и контрасгированными дуральным мешком и дуральными воронками корешков
7. Радиоизотопные исследования:
• Костная сцинтиграфия:
о Усиление захвата изотопа на фоне дегенеративного поражения сустава, артропатии дугоотростчатых суставов
8. Рекомендации по визуализации:
• Рентгенография позволяет диагностировать и оценить тяжесть дегенеративных изменений дугоотростчатых суставов
• МРТ наиболее информативна в отношении оценки степени сдавления измененными суставными отростками дурального мешка и стеноза заполненных жировой клетчаткой межпозвонковых отверстий
• При недостаточной информативности МРТ, не позволяющей оценить взаимоотношения суставных отростков с межпозвонковыми отверстиями, может быть показана КТ-миелография
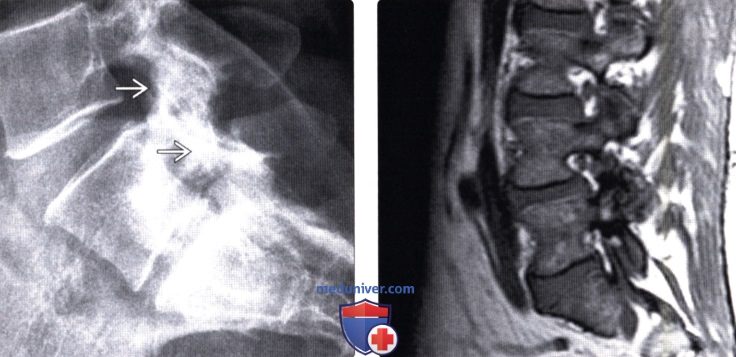
(Слева) Рентгенограмма в боковой проекции: признаки гипертрофии суставных отростков и эбурнеации субхондральной кости дугоотростчатых суставов L4-L5 и L5-S1.
(Справа) Т1-ВИ, сагиттальный срез: признаки дегенеративных изменений дугоотростчатых суставов L3-L4 и L4-L5 со стенозированием межпозвонковых отверстий, гипертрофия верхних суставных отростков здесь стала причиной импинджмента корешков.
в) Дифференциальная диагностика:
1. Септический артрит:
• ГиперинтенсивностьТ2-сигнала, распространяющаяся на окружающие мягкие ткани, эпидуральный абсцесс/флегмона
2. Воспалительные артропатии:
• Признаки анкилозирования или эрозивные изменения дугоотростчатых и крестцово-подвздошных суставов
3. Болезнь Педжета:
• Утолщение кортикального слоя, костных трабекул, увеличение объема костных структур
4. Опухоль:
• Метастаз
• Лимфома
• Накапливающее контраст объемное мягкотканное образование, деструкция костной ткани
5. Опухолевый кальциноз:
• Крупное дольчатое кальцинированное образование, отсутствие накапливающего контраст мягкотканного компонента (редко)
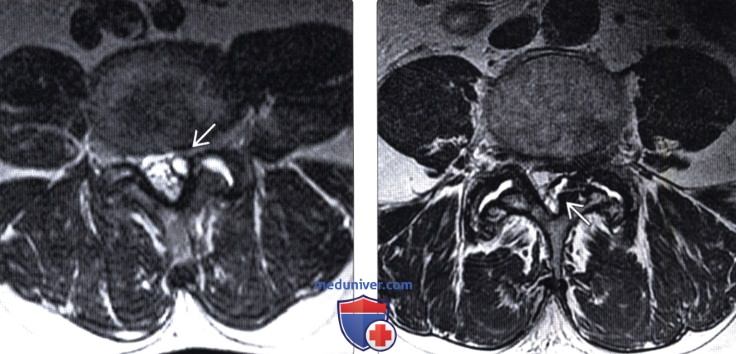
(Слева) Т2-ВИ, аксиальный срез: дегенерация левого дугоотростча-того сустава, сопровождающаяся выпотом в полости сустава с формированием синовиальной кисты, сдавливающей левую половину дурального мешка.
(Справа) Т2-ВИ, аксиальный срез: юкстаартикулярная киста, выглядящая как фокальное образование с низкой интенсивностью сигнала и центральной зоной гиперинтенсивного сигнала и распространяющаяся в толщу желтой связки L4 слева. Образование сдавливает задние левые отделы дурального мешка. Обратите внимание на выраженные дегенеративные изменения дугоотростчатых суставов с гипертрофией суставных отростков и выпотом в полости суставов с обеих сторон.
г) Патология:
1. Общие характеристики:
• Этиология:
о Лица пожилого возраста:
– Заболевание, вероятно, связано с повторными микротравмами в сочетании с измененной биомеханикой позвоночника
о Изменения могут развиваться и в более раннем возрасте после травм, на фоне кифотической/сколиотической деформации или после хирургической стабилизации позвоночника на уровне смежных сегментов
• Генетика:
о Генетическая предрасположенность не доказана
• Сочетанные изменения:
о Фораминальный стеноз, центральный стеноз спинномозгового канала
о Синовиальные кисты, исходящие из дугоотростчатых суставов и распространяющиеся дорзально или вентрально
• Нормальная минерализация костной ткани (в отличие от ревматоидного артрита)
• Дегенеративные (гипертрофические) воспалительные изменения синовиальных суставов:
о Прогрессирование изменений происходит аналогично другим суставам, за исключением случаев раннего фокального полнослойного некроза хряща
• Тракция суставных отростков относительно друг друга при подвывихе позвонка может приводить к развитию «феномена вакуума»
• Часто сочетается с развитием синовиальных кист, дегенеративным поражением межпозвонковых дисков, стенозом спинномозгового канала
• Биомеханическим перегрузкам в большей степени подвержены дугоотростчатые суставы, расположенные в сагиттальной плоскости более горизонтально, а в аксиальной – под более значительным углом
2. Стадирование, степени и классификация:
• Шкала степени поражения (шкала Pathria): основывается на данных лучевых методов исследования:
о 0 степень: норма
о 1 степень: небольшое сужение и изменение формы суставной щели
о 2 степень: умеренное сужение и изменение формы суставной щели, склероз и формирование остеофитов
о 3 степень: выраженное сужение или практическое полное отсутствие суставной щели, склероз и формирование остеофитов
3. Макроскопические и хирургические особенности:
• Сужение суставной щели, недостаточность капсулы создают условия для возникновения подвывиха верхнего суставного отростка относительно нижнего (дегенеративный спондилолистез)
4. Микроскопия:
• Изменения аналогичные, наблюдаемым при дегенеративных заболеваниях других синовиальных суставов:
о Пролиферация костной ткани
о Волокнистая перестройка и эрозии суставного хряща
о Сохранение костной плотности
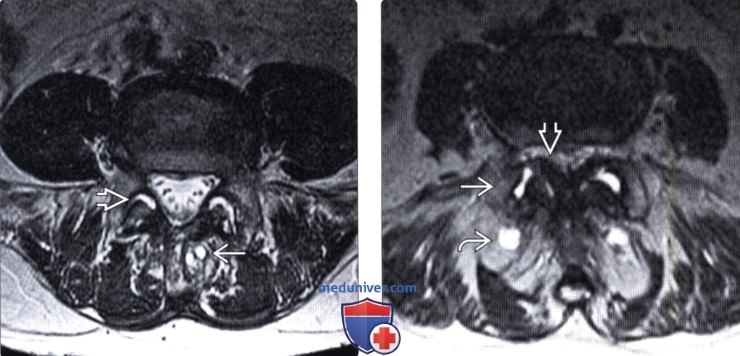
(Слева) Т2-ВИ, аксиальная проекция: признаки кистозной дегенерации межостистой связки (болезнь Бааструпа) и дегенеративных изменений дугоотростчатых суставов с выпотом в их полости.
(Справа) Т2-ВИ, аксиальный срез: дегенеративная гипертрофия обоих дугоотростчатых суставов с выпотом в их полости, утолщение желтой связки и выходящая позади сустава юкстаартикулярная (синовиальная) киста.
д) Клинические особенности:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о Боль в спине механического характера (синдром фасеточного остеоартроза) является наиболее распространенным симптомом заболевания:
– Тугоподвижность поясничного отдела позвоночника
– Боль связана с ирритацией иннервирующих сустав нервных стволиков, берущих начало от медиальной ветви дорзальной первичной ветви спинномозгового нерва, растяжением капсулы сустава, воспалительным синовитом, ущемлением ворсин синовиальной оболочки между суставными отростками или импинджментом, вызванным остеофитами
– Боль усиливается после периода отдыха, в утренние часы, уменьшается с началом движений
– Боль иррадиирует в тазобедренные суставы, ягодицы или бедра, никогда не распространяется ниже коленных суставов, не имеет корешкового характера и усиливается при переразгибании
– Симптом натяжения при подъеме выпрямленной ноги обычно отрицательный
о Другие симптомы/признаки:
– Заболевание может протекать бессимптомно и стать случайной находкой при обследовании
• Внешний вид пациента:
о Симптоматика обычно усиливается в покое и уменьшается при движении
о Четкая корреляция между продолжительностью и тяжестью болевого синдрома и выраженностью дегенеративных изменений отсутствует
2. Демография:
• Возраст:
о Дегенеративные изменения присутствуют фактически у всех людей старше 60 лет
о Разной степени выраженности эти изменения выявляют у большинства взрослых пациентов
• Пол:
о Половая предрасположенность отсутствует
• Эпидемиология:
о Дегенерация дугоотростчатых суставов начинается уже в первые два десятилетия жизни
3. Течение заболевания и прогноз:
• Заболевание характеризуется прогрессирующим течением
• Характер этого прогрессирования достаточно вариабелен и зависит от тяжести изменений
4. Лечение артропатии дугоотростчатых суставов поясничного отдела позвоночника:
• Механическая боль: консервативная медикаментозная терапия
• Фораминальный стеноз с радикулопатией: блокады корешков, фораминотомия
• Подвывих:
о Поясничный отдел позвоночника: задний спондилодез и транспедикулярная стабилизация (изредка в сочетании с передним межтеловым спондилодезом)
е) Диагностическая памятка:
1. Следует учесть:
• Наибольшую детализацию обеспечиваеттонкосрезовая КТ с реконструкцией изображений
2. Советы по интерпретации изображений:
• Фораминальный стеноз является многофакторным процессом: костные элементы дугоотростчатых суставов, связки, межпозвонковый диск, остеофиты
• Обращайте также внимание на наличие синовиальных кист
ж) Список использованной литературы:
1. Shuang F et al: Percutaneous resolution of lumbar facet joint cysts as an alternative treatment to surgery: a meta-analysis. PLoS One. 9(11):e111695, 2014
2. Tessitore Eet al: Clinical evaluation and surgical decision making for patients with lumbar discogenic pain and facet syndrome. Eur J Radiol. ePub, 2014
3. Carrino JA et al: Lumbar spine: reliability of MR imaging findings. Radiology. 250(1): 161 —70, 2009
4. Cohen SP et al: Lumbar zygapophysial (facet) joint radiofrequency denervation success as a function of pain relief during diagnostic medial branch blocks: a multicenter analysis. Spine J. 8(3):498-504, 2008
5. Malfair D et al: Imaging the degenerative diseases of the lumbar spine. Magn Reson Imaging Clin N Am. 15(2):221—38, vi, 2007
6. Manchikanti Let ai: Evaluation of lumbar facet joint nerve blocks in the management of chronic low back pain: preliminary report of a randomized, double-blind controlled trial: clinical trial NCT00355914. Pain Physician. 10(3):425-40, 2007
7. Cinotti G et al: Stenosis of lumbar intervertebral foramen: anatomic study on predisposing factors. Spine. 27(3):223—9, 2002
8. Jenis LG et al: Foraminal stenosis of the lumbar spine: a review of 65 surgical cases. AmJ Orthop. 30(3):205-11,2001
9. Narozny M et al: Therapeutic efficacy of selective nerve root blocks in the treatment of lumbar radicular leg pain. Swiss Med Wkly. 131 (5—6):75—80, 2001
10. Jenis LG et al: Spine update. Lumbar foraminal stenosis. Spine. 25(31:389-94, 2000
Остеоартрит или остеоартроз как самое метеозависимое состояние
Метеочувствительность – одно из свойств любого организма, метеозависимость – избранных, с более низким уровнем здоровья, часто хронических больных, обязательно с болезненным восприятием изменений погоды. Среди метеозависимых состояний одно из самых-самых – остеоартрит, который в постсоветских странах все еще неправильно величают остеоартрозом. Остеоартрит реагирует на любое изменение погоды и в любое время года, особенно когда сочетаются высокая влажность, низкое атмосферное давление, да еще полнолуние. При стечении этих обстоятельств особенно он докучает в сырую холодную погоду, другими словами, имеет холодно-сезонный флюс.
Остеоартрит – «солянка сборная» и объединяет гетерогенную группу хронических заболеваний самой разной природы с одними патогенетическими изменениями в костно-суставной системе, а потому подобными клиническими проявлениями. Факторов риска остеоартрита много. Несомненна роль генетического фактора, а именно, аномалий костно-мышечной и соединительнотканной систем, в том числе связанных с дефектом гена, ответственного за синтез коллагена типа II. Чаще страдают женщины. Частота увеличивается с возрастом, нарастанием избыточной массы тела, при постменопаузальных расстройствах, приобретенных заболеваниях и повреждениях костей и суставов. Суть остеоартрита – хроническое воспаление. Его визитная карточка – воспалительно-дегенеративные изменения всего тканевого комплекса сустава: хрящевой ткани, субхондральной кости, синовиальной оболочки, связок, капсулы, периартикулярных сухожилий и мышц, притом, что наиболее серьезные изменения происходят в хрящевой ткани. Испытывающая значительные механические нагрузки хрящевая ткань вынуждена постоянно самообновляться, что обеспечивается системой хондроцитов. Их функция – обновление соединительнотканного матрикса, главными компонентами которого являются коллаген и протеогликаны. При остеоартрите обновление хондроцитов нарушено и, как результат, деструктивные процессы в матриксе преобладают над восстановительными. Эти нарушения по природе являются повреждением, запускающим механизмы воспаления. При остеоартрите в суставах экспрессируются провоспалительные цитокины (интерлейкин-1, циклооксигеназа (ЦОГ)-2 и др.), сюда мигрируют клетки воспаления, прежде всего, мононуклеары. Врожденное и/или приобретенное (вирусная, микробная инфекция, токсические факторы) повреждение костномозговых предшественников, обеспечивающих пополнение клеток воспалительных инфильтратов в суставных хрящах, приводит к незавершенности и хронизации воспаления. Системными механизмами воспаления объясняется повышение концентрации С-реактивного белка (СРБ) и других воспалительных маркеров. Преобладание при остеоартрите дегенеративных изменений над пролиферативными объясняет его рубрикацию в разделе воспалительно-дегенеративных заболеваний суставов.
II.Рентгеновская стадия (по Kellgren)остеоартрита тазобедренных суставов:
0 – изменений нет;1-2 стадии:
незначительное сужение суставной щели;
слабовыраженный субхондральный остеосклероз;
точечные кальцификаты в области наружного края вертлужной впадины (зачаток остеофитов);
заострение краев ямки бедренной головки в области прикрепления круглой связки бедренной головки;
прогрессирующее сужение суставной щели;
формирование различной формы и размеров остеофитов на краях суставных поверхностей вертлужной впадины, бедренной головки;
углубление вертлужной впадины, протрузия;
выраженный субхондральный остеосклероз;
уменьшение в объеме и уплощение суставной поверхности бедренной головки на фоне выраженной кистевидной перестройки костной ткани;
асептический некроз бедренной головки;
подвывихи бедренной кости чаще вверх и латерально, реже вверх и медиально;
уплотнение костной ткани и укорочение шейки бедренной кости.
Стадии остеоартрита коленных суставов:
0 – изменений нет;1-2 стадии:
вытягивание и заострение краев межмыщелкового возвышения большеберцовой кости (в месте прикрепления крестообразной связки);
небольшое сужение суставной щели (чаще в медиальном отделе сустава);
заострение краев суставных поверхностей мыщелков бедренной и большеберцовой кости;
нарастает сужение суставной щели;
развивается субхондральный остеосклероз в наиболее нагруженной части сустава;
появляются множественные крупные остеофиты на боковых, передних и задних краях суставных поверхностей;
редко обнаруживаются субхондральные кисты, вторичный синовит с развитием субпателлярной или подколенной кисты Бейкера;
суставные поверхности бедренной и большеберцовой кости уплощаются, становятся неровными и теряют свою анатомо-функциональную дифференциацию;
многогранную неправильную форму приобретает сесамовидная кость (fabella);
могут обнаруживаться обызвествленные хондромы;
редко возможно развитие асептических некрозов мыщелков костей.
III.Степень функциональной недостаточности суствов:
0 – функция сохранена;
I – сохранена профессиональная способность;
II – утрачена профессиональная способность;
III – утрачена способность к самообслуживанию.
Остеоартрит характеризуется прогрессирующим волновым течением с периодами обострений и ремиссии.
Наиболее часто развивается после 40 лет.
Дегенеративный характер воспалительного процесса предполагает короткие обострения со спонтанными ремиссиями.
Основные жалобы и внешние проявления – боль, нестабильность и деформация с нарушением функции суставов. Боль обычно появляется при физической нагрузке и усиливается к концу дня.
Может беспокоить скованность (в суставе, суставах) до 20 мин. Объем движений в суставах уменьшен, имеет место ощущение геля (тугоподвижность). Локальные изменения, выраженная припухлость и гипертермия – не характерны. Если эти признаки появляются, то они связаны со вторичным синовитом.
Специфично появление узелков в области дистальных (Гебердена) и проксимальных (Бушара) межфаланговых суставов. Пальпация их болезненна.
Сезонность обострений, связь с низкой температурой, высокой влажностью, метеопатия – явные свидетельства воспалительного характера процесса.
Синовиальная жидкость прозрачная, количество лейкоцитов не превышает 2000 в 1мл. В период обострений в крови может отмечаться умеренное повышение содержания белков острой фазы, ускорение СОЭ. Рентгенологически отмечается сужение суставных щелей, субхондральный склероз, краевые остеофиты, субхондральные кисты.
Остеоартроз необходимо дифференцировать с ревматоидным артритом, реактивным артритом, что не представляет значительных трудностей.
Диагностические критерии ОА остеоартрита Американского Колледжа Ревматологов, 1990;
1. Боль, ригидность или чувство скованности в кистях, чаще всего днем в течение прошедшего месяца и
2. плотное утолщение двух или более суставов (II и III дистальные межфаланговые суставы; II и III проксимальные межфаланговые суставы; запястно-пястный сустав на обеих кистях) и
3. менее 3-х припухших пястнофаланговых суставов, либо
4. а) твердое утолщение двух или более дистальных межфаланговых суставов, либо
б) неправильное положение одного или нескольких суставов (II и III дистальные межфаланговые суставы; II и III проксимальные межфаланговые суставы; запястно-пястный сустав на обеих кистях).
1. Боль в тазобедренном суставе и
2. а) внутренняя ротация менее 15 градусов и
б) СОЭ менее 45 мм/ч (или сгибание тазобедренного сустава менее, чем на 115 градусов) или
3. а) внутренняя ротация менее 15 градусов и
б) боль при внутренней ротации и
в) утренняя скованность менее 60 мин. И
г) возраст старше 50 лет.
Клинические и рентгенологические симптомы:
• Боль в тазобедренном суставе и, по меньшей мере, два из трех следующих признаков:
• СОЭ менее 20 мм/час;
• рентгенологические остеофиты (головка и вертлужная впадина);
• рентгенологическое сужение суставной щели (вверху, латерально и/или медиально).
1. Боли в коленном суставе.
2. а) крепитация в течение большинства дней предшествовавшего месяца и
б) утренняя скованность при активном движении менее 30 минут и
в) возраст старше 37 лет или
б) утренняя скованность минимум 30 мин. и
в) костная деформация (вздутие).
• а) отсутствие крепитации и
б) костная деформация.
Клинические и рентгенологические признаки:
1. Боль в коленном суставе в течение предшествующего месяца, чаще всего днем, и
2. остеофиты или
3. а) типичная для артроза синовиальная жидкость (светлая, вязкая, число клеток менее 2000/мл); если нет сведений о синовиальной жидкости, учитывается возраст моложе 40 лет и
б) утренняя скованность по меньшей мере 30 мин. и
в) крепитация при активных движениях.
Важными являются вмешательства в образ жизни, составляющие которых сбалансированная диета с использованием приправ, повышающих реактивность и усиливающих обменные процессы в организме, как, например, имбиря, стручкового перца, др., одежда по погоде, специальные физические упражнения для суставов, снижение массы тела, закаливание, санация очагов инфекции, лечение других, имеющихся, заболеваний.
Роль каждого из этих факторов трудно переоценить.
Так, физические упражнения способствуют улучшению функции суставов, снижение массы тела означает одновременно уменьшение физической нагрузки на суставы и улучшение их метаболизма, санация очагов инфекции предопределяет уменьшение альтеративной фазы воспаления в период обострения и т.д.
Фармакотерапия большей частью направлена на подавление боли и снижение воспаления.
Наиболее часто используются нестероидные противовоспалительные средства (НПВС).
Регулярный прием НПВС потенциально замедляет сроки эндопротезирования суставов.
При неэффективности одного НПВС и возникновении побочных эффектов (в первую очередь со стороны желудочно-кишечного тракта) его заменяют на другое.
Лечение стандартными НПВС, особенно дифклофенаком и пироксикамом, чревато гастропатиями, для профилактики которых приходится прибегать к параллельному назначению препаратов, защищающих слизистую желудочно-кишечного тракта (ингибиторы протонового насоса, антациды, др.).
Побочные эффекты стандартных НПВС не ограничиваются гастропатиями, могут усиливать гипертензию и отечный синдром, снижать коагуляционные свойства крови.
В связи с этими обстоятельствами все более широкое применение получают ингибиторы ЦОГ-2, которые в терапевтических дозах лишены побочных эффектов стандартных НПВС.
В некоторых случаях хороший антиангинальный эффект удается достичь с помощью центральных анальгетиков (трамадол в дозе 50 мг/сутки с увеличением до 200 мг/сутки).
Быстро купировать обострение остеоартрита в некоторых случаях удается парентеральным введением калиевой соли диклофенака (100 мг/сутки).
При осложнении часто обостряющимся синовитом полезными могут быть антималярийные препараты (гидроксихлорохин 200 мг/сутки).
При недостаточной эффективности этих мероприятий и ярко выраженном воспалительном процессе в суставах (наличие синовита) прибегают к внутрисуставному введению лекарств.
Используются стероидные гормоны (бетаметазон, метилпреднизолон), которые помимо оказываемого противовоспалительного эффекта, еще и положительно влияют на биосинтез компонентов матрикса хряща.
Кортикостероиды не вводятся в тазобедренные суставы из-за риска развития ишемического (аваскулярного) некроза головки бедренной кости.
При локальном обострении полезными могут оказаться НПВС в виде мазей, кремов и гелей. Предпочтительными являются НПВС на гелевой основе. Мази и гели втираются местно, при необходимости до 6 раз в сутки.
На ранних стадиях эффект может быть получен от назначения хондроитина сульфата (750-500 мг/сутки) и глюкозамина сульфата (1500 мг/сутки), которые являются необходимыми компонентами постоянно обновляющегося матрикса суставного хряща.
При признаках остеопороза рекомендовано назначение эстрогенов и препаратов кальция с витамином D.
В некоторых случаях положительный эффект может быть получен от холодовых и тепловых физиотерапевтических процедур.
Грубые нарушения структуры и функции тазобедренных и коленных суставов с неконтролируемой болью являются показанием для эндопротезирования. По своей эффективности оно значительно превосходит другие методы лечения. Накоплен положительный опыт по аутотрансплантации хряща, хондроцитов и недифференцированных мезенхимальных клеток.
Дегенеративные поражения дугоотростчатых суставов (спондилоартроз)

Дугоотростчатые суставы (фасеточные суставы) – суставы, при помощи которых между собой соединяются тела позвонков во всем нашем позвоночнике (рис. 1). При помощи них тела позвонков могут сгибаться разгибаться (рис. 2).
Дегенеративные поражения дугоотростчатых суставов возникают как самостоятельное заболевания (довольно редко), так и сопровождает дегенеративные поражения межпозвонковых дисков (часто). В случае существенных дегенеративных изменений межпозвонковых дисков поражения дугоотростчатых суставов возникают раньше и протекают по типу деформирующего артроза (об этом можно более детально почитать в предыдущей статье «Дегенеративные процессы в суставах»).

Морфологически в суставах возникает дегенерация хряща,субхондральный склероз и краевые костные разрастания (как это показано на рис. 4), которые больше выражены на верхних (краниальных) суставных отростках тел позвонков. Со временем присоединяется обызвествление желтой связки, которая выстилает задние отделы спинномозгового канала и «скрепляет» тела позвонков между собой и по совместительству является внешним слоем суставной капсулы фасеточных сустава.
Клинически дегенеративные поражения дугоотростчатых суставов на начальных стадиях не обуславливают компрессию нервных корешков, но сопровождаются болью в позвоночнике по типу псевдорадикулярного синдрома.
Рентгенологически врач определяет сужение суставной щели, неровность, склероз замыкательных пластинок суставных поверхностей и костные разрастания по краям суставных поверхностей.

Данная патология называется – спондилоартроз. Она является идеальным объектом для МРТ и СКТ исследований. На КТ и МРТ врач-радиолог может увидеть те же признаки, которые видно и на классическом рентгене, но их можно увидеть раньше, четче и точнее определить объем поражения. В каком-то смысле это зависит не только от высокой четкости КТ и МРТ сканов, но и обуславливается тем, что некоторую патологию лучше искать именно в аксиальной плоскости. Какие же проявления может увидеть врач-радиолог? Краевые костные разрастания (остеофиты) на суставных отростках, которые имеют плотную костную структуру и за счет которых определяется увеличение размеров суставных отростков по типу гипертрофии, с сохранением правильного соотношения губчатого и компактного вещества; равномерно или неравномерно сужение суставной щели; иногда определяется субхондрально расположенные кисты или даже газ «вакуум-феномен», также возможно развитие периартикулярных обызвествлений, что в итоге приводит к существенно деформации и увеличения в объеме всего сустава и, как следствие, появляются постоянные жгучие боли в позвоночнике, которые могут отдавать даже в ноги.

СКТ и МРТ помогают определить соотношение костных разрастаний со спинальными корешками, нервами и спинным мозгом. Вследствие дегенеративных поражений суставов сужается спинномозговой канал (стеноз), а в поясничном отделе уменьшается сагиттальный размер межпозвонковых отверстий. МРТ – высокоинформативный метод для определения компрессии нервных корешков, но КТ дает более высокую характеристику изменений фасеток суставных отростков.
В любом случае, если у Вас есть определенные жалобы на боли в области позвоночника, онемения пальцев кисти и стоп, боли, отдающие в ягодицы, суставы, то Вам просто необходимо показаться врачу-невропатологу, который сможет правильно собрать анамнез, провести осмотр и назначит необходимый для Вас вид исследования, с помощью которого Вы сможете получить удовлетворительное лечение и забыть об уже надоевших болях.
Будьте внимательны к себе и к своим близким! Помните, заболевания лучше лечить как можно раньше, запущенные формы вылечить гораздо труднее, а зачастую и невозможно.
Остеосклероз
Остеосклерозом называется патологическое состояние, вызванное повышением костной плотности и утолщением костных трабекул (балок), уменьшением объемов костномозговых ячеек в результате избыточного образования костных компонентов, а также компактного вещества. Развивается в условиях дисбаланса функциональной состоятельности остеокластов и остеобластов – когда процессы синтеза преобладают над процессами деструкции.
Остеосклероз может быть физиологическим — он отмечается в процессе развития скелетных структур в зонах роста, но опасность имеет именно патологический остеосклероз, так как ведет к снижению упругости костных образований.
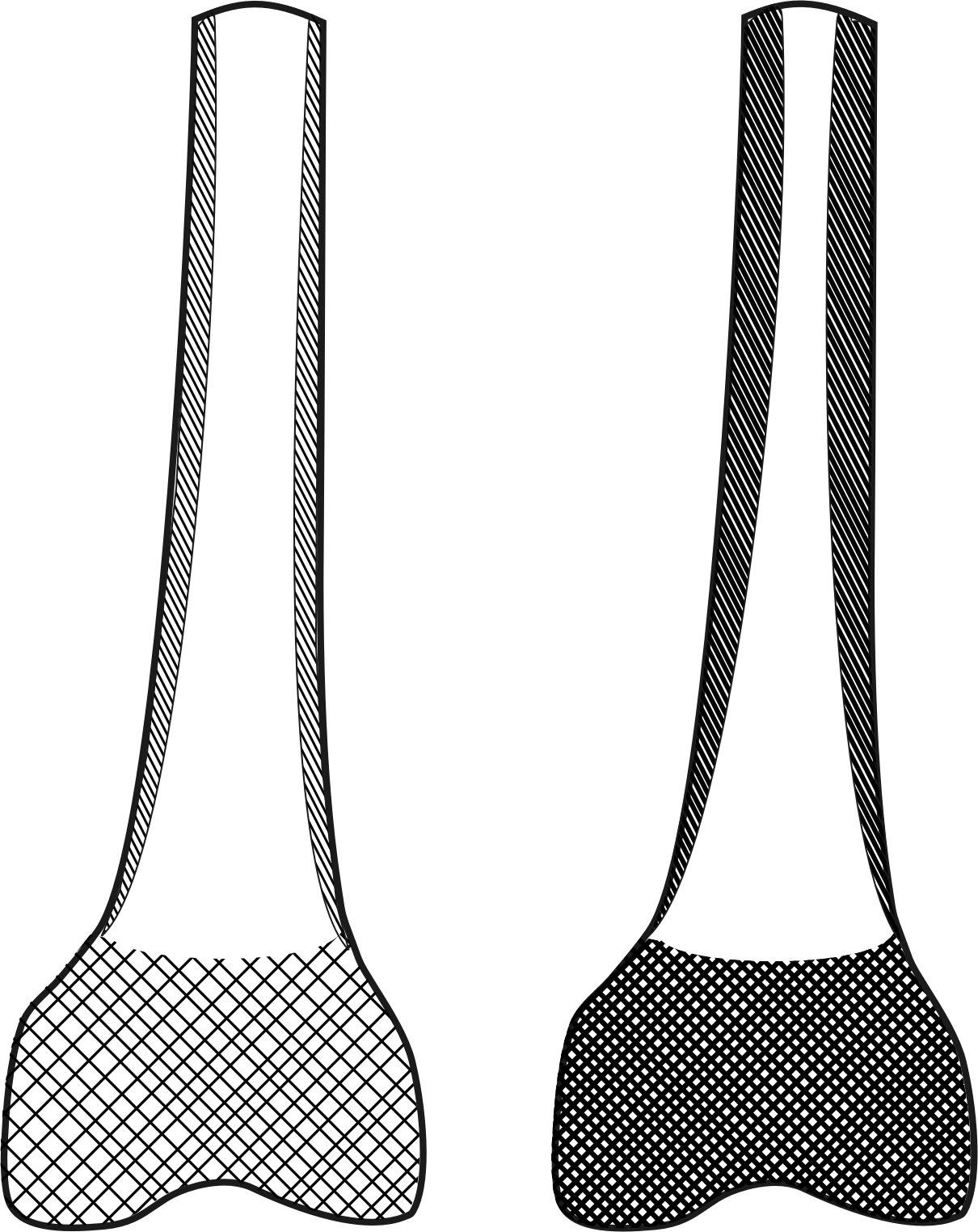
Схематическое изображение нормальной кости и подвергшейся остеосклерозу
Остеосклероз может сопровождаться доброкачественной дисплазией (мелореостозом), негомогоенностью и пятнистостью окостенения (остеопойкилозом), миелофиброзом, повышением ломкости и недостаточностью костномозговых тканей как при остеопетрозе . Причем возможно сужение костномозгового канала и его полная облитерация за счет утолщения кортикального слоя.
Остеосклероз бывает в форме генетических заболеваний, в том числе мраморной болезни, развивающихся в детстве, а также в форме остеомиелосклероза взрослых, характерного преимущественно для пожилых особ.
Патогенез
В основе механизма остеосклероза лежит противоположное состояние остеопорозу, отражающее репаративные процессы в кости – в виде повышения костеобразующей способности остеобластов. Такая неспецифическая реакция в виде увеличения костной массы происходит за счет периостального и эндостального окостенения в ответ на разного рода заболевания, травмы и процессы в организме. Для стимуляции истинного остеосклероза достаточно патологических процессов, субстрат которых располагается в пространствах между костными балками.
Помимо патологических изменений в кости — утолщения трабекул и компактного вещества изменений претерпевает и губчатая ткани кости, приобретая вид узкопетлистой структуры или компактной массы.
Классификация
Остеосклероз бывает ограниченным, очаговым, диффузным и генерализованным. В зависимости от причины развития он бывает физиологическим, аномальным или идопатическим, посттравматическим, воспалительным, генетическим, реактивным и т.д.
Точечные трансформации в костях обычно наблюдается при переломах на границе здоровой ости и тканях с воспалительным процессом. Генералиованные нарушения могут охватывать весь скелет, распространяться диффузно или очагово. Кроме того, поражения могут развиваться ниже хрящевых структур – субхондрально, затрагивая поверхности замыкательных пластинок и суставов, а также развиваться в позвонках.
Остеосклероз позвоночника
Остеосклероз позвоночника проявляется деформацией тел позвонков, дистрофическими изменениями в окружающих мышечных тканях, нарушением подвижности позвоночной оси и чувством скованности в местах поражения. Костные деформации и склерозирующие процессы повышают риск компрессионных переломов и искривлений.
В целом, что такое остеосклероз позвоночника может понять каждый, у кого хоть раз болело и сковывало в спине. Любой прострел или перенапряжение может вызвать чувство зажатости — когда нет возможности ни наклониться, ни прогнуться. Уплотнение или образования наростов на позвоночнике провоцируют такие же ощущения, а также могут сопровождаться болью, тахикардией, затруднением дыхания и даже приводить к почечной недостаточности и повышенному риску переломов шейки бедренной кости. Поэтому заботится о здоровье позвоночника нужно каждый день, например выполнять гимнастику, но если негативные ощущения все равно дают о себе знать, то это явный знак, что нужно обратиться к специалисту!
Остеосклероз тазобедренного сустава
В основе механизма патологического процесса лежит деструкция хрящевых пластинок, утолщение и увеличение структур с уплотнением кости. В хрящевой ткани возникают эрозии и трещинки. Заболевание может быть следствием тяжелых травм суставного сочленения, эндокринных нарушений, сбоев обмена веществ, воспалительных процессов, неумеренных физических нагрузок. Чаще всего наблюдается у тучных женщин старше 45 лет.
Отличительными признаками остеосклероза тазобедренного сустава является скованность в пояснице с утра и ночью, онемение и нарушение двигательных функций нижних конечностей, хромота, быстрая утомляемость, болевые ощущения при ходьбе, а также нарушение работы кишечника и органов мочеполовой системы.
Поражение тазобедренного сустава, а именно вертлюжных впадин может привести к асептическому некрозу головки бедра и переломам. Лечение должна начаться своевременно иначе может смениться положение головки бедренной кости, не нее будет оказываться избыточная нагрузка, что приведет к серьезным деформациям, деструкциям и инвалидности.
Cубхондральный остеосклероз
Это одно из проявлений дегенеративного дистрофического заболевания суставов – остеоартроза. Увеличения плотности кости происходят из-за разрастания рубцовой соединительной ткани в результате воспаления или старения. Остеофитные и костные выросты с трансформированной нервно суставной тканью могут иметь неровности, которые усиливают трение и вызывают вторичные воспалительные процессы, что в итоге дает полное обездвиживание суставов. Кроме того, остеофиты могут вклиниваться в кость, чем провоцируют сколы. Cубхондральным изменениям чаще всего подвергается плечевой, коленный и тазобедренный сустав, шейный и грудной отдел позвоночника.
Самыми опасными считаются остеосклеротические процессы в грудной клетки, развивающиеся под воздействием остеохондроза и не вызывающие сильного напряжения. Патология приводит к формированию недвижимого костного новообразования, доставляющего много дискомфорта и различных клинических проявлений.
Cубхондральный остеосклероз замыкательных пластинок
Патологический процесс сопровождается заменой хрящевого слоя снизу на плотную костную ткань разряженной структуры, которая нарушает диффузный обмен и не имеет таких же защитных свойств хряща для выдерживания сверх нагрузок.
При поражении замыкательных пластинок позвонков грудного отдела больные испытывают трудности дыхания, боль, при этом происходит заметное искажение осанки. Болевой синдром может полностью сковывать движения. Заболеванием считается геронтологическим, но иногда встречается и у более молодых особ.
Cубхондральный остеосклероз суставных поверхностей
Патологические изменения суставных поверхностей происходят путем разрастания костной ткани в виде остеофитных наростов, последующего сужения суставных щелей и деформирования сустава настолько, что он перестает сгибаться. Поражение и деформация обычно развивается в кости, находящейся ниже хрящевой пластины.
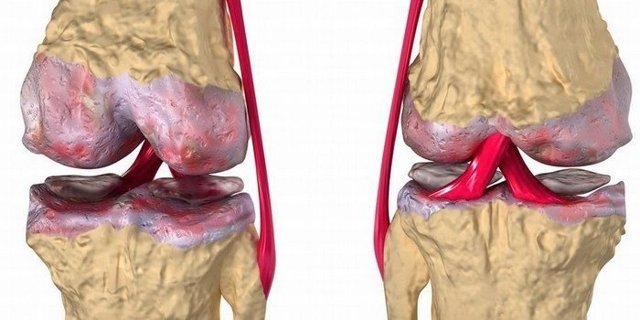
Патологически измененый и здоровый сустав
Когда наросты становятся слишком большими — они создают трение и могут быть препятствием для двигательной функции сустава.
Причины
- физиологические (функциональные) — происходящие в зонах роста костной ткани;
- генетическая предрасположенность или наследственная мраморная болезнь с дефектом гена, кодирующего карбоангидразуII, что приводит к дефициту данного фермента;
- различные миелопролиферативные заболевания и мелореостоз — доброкачественная врожденная дисплазия, вызывающая уплотнение кости;
- остеопойкилия — врождённая рассеянная склерозирующая остеопатия;
- излишняя масса тела;
- эндокринные нарушения, в том числесахарный диабет;
- воспалительные и реактивные процессы, включая красную волчанку;
- онкообразования; ;
- травмы и переломы;
- сидячий образ жизни;
- износ хрящей в виду возраста, продолжительного пребывания в определенных позах;
- тяжелые физические нагрузки, спорт и разновидности трудовой деятельности.
Симптомы
Клиническая картина обычно отличается длительным и бессимптомным характером. Изменения в опорно-двигательном аппарате могут вызывать следующие симптомы:
- онемение конечностей;
- ощущение в суставе инородного тела;
- чувство скованности и уменьшение амплитуды движения суставов – сгибания, разгибания, поворотов, наклонов и т.д.;
- дискомфорт и боль в суставах, особенно при физической активности;
- неврологические проявления, вызванные защемлением нервных окончаний: звон в ушах, головокружение, головная боль, слуховые и зрительные нарушения;
- трудно делать вдох и выдох;
- при поражениях тазобедренного сустава возможны нарушения, затрагивающие внутренние органы, например, мочеполовую систему.
Мраморная болезнь проявляется анемией в виду избыточного развития количества костных остеофитов на фоне резко сокращенного объема красного костного мозга.
Остеоартроз может приводить к полному обездвиживанию, затруднению дыхания и инвалидизации больного.
Анализы и диагностика
Уплотнённые ткани кости становятся менее прозрачными по отношению к действию рентгеновских лучей, то есть повышается интенсивность тени кости и поэтому остеосклероз можно выявить благодаря рентгенологическим исследованиям. Основными рентгенологическими симптомами является:
- увеличение количества костных балок по отношению к площади самой кости;
- наличие остеофитных новообразований;
- сужение костномозгового канала;
- утолщение отдельных балок в кости;
- чередование очагов остеосклероза и участков остеопороза;
- мелкопетлистый трабекулярный рисунок.
Для получения более четкой картины и понимания характера перемен может быть проведено КТ и МРТ. Чтобы определить степень уплотнения кости проводят денситометрию, а для выявления нарушений в проведении нервных импульсов – электронейромиографию.
Лечение остеосклероза
Способы лечения остеосклероза чаще всего симптоматические, с применением ортопедических методик. Терапия обычно направлена на замедление прогрессирования болезни. Лучших результатов удается добиться при физиотерапии на фоне консервативного медикаментозного лечения с применением сосудорасширяющих и нестероидных противовоспалительных препаратов, хондропротекторов и миорелаксантов. Самым радикальным методом может стать иссечение очагов остеосклероза с заменой на костные пластины или эндопротезирование.
Лечение остеосклероза тазобедренного сустава или других частей скелета должно проводиться под наблюдением опытного ортопеда.
Остеосклероз
Остеосклероз – патологическое состояние, сопровождающееся уплотнением кости, увеличением и утолщением компактного вещества и костных трабекул. Развивается при воспалительных заболеваниях костей, некоторых опухолях, интоксикациях, артрозах, ряде генетически обусловленных болезней и в периоде восстановления после скелетной травмы. Выделяют также физиологический остеосклероз, возникающий в области ростковых зон в процессе роста костей у детей и подростков. Диагноз выставляется на основании клинических признаков и данных рентгенографии. Лечение остеосклероза может быть как консервативным, так и оперативным.
МКБ-10

Общие сведения
Остеосклероз (от лат. osteon кость + sclerosis затвердевание) – увеличение плотности кости, сопровождающееся уменьшением межбалочного костномозгового пространства, утолщением и увеличением костных балок. При этом размер кости не увеличивается. Причиной развития остеосклероза является дисбаланс между деятельностью остеокластов и остеобластов. Остеосклероз приводит к уменьшению упругости костей и может становиться причиной возникновения патологических переломов. Является вторым по распространенности патологическим процессом, сопровождающимся нарушением структуры костей, после остеопороза. Лечением остеосклероза занимаются ортопеды и травматологи.

Причины остеосклероза
Чаще всего данная патология выявляется при хронических воспалительных заболеваниях и интоксикациях. Кроме того, остеосклероз возникает при некоторых генетически обусловленных заболеваниях, отравлениях свинцом и стронцием, хронических воспалительных процессах в костях (костный туберкулез, третичный сифилис, абсцесс Броди, остеомиелит Гарре), метастазировании рака бронхов, рака простаты и рака молочной железы. Остеосклероз субхондральных зон является одним из рентгенологических признаков артроза.
Классификация
В практической ортопедии и травматологии выделяют патологический и физиологический, врожденный и приобретенный остеосклероз. Патологический остеосклероз возникает при всех перечисленных выше заболеваниях, физиологический остеосклероз образуется в ростковых зонах при росте костей в детском возрасте. С учетом рентгенологической картины различают пятнистый и равномерный остеосклероз. Пятнистый остеосклероз может быть крупно- и мелкоочаговым, с множественными или редкими фокусами.
С учетом локализации и объема поражения выделяют местный, ограниченный, распространенный и системный остеосклероз.
- Ограниченный остеосклероз имеет реактивно-воспалительный характер и возникает на границе между воспалительным очагом и здоровой костной тканью. Иногда данная форма остеосклероза выявляется при отсутствии воспалительных процессов и бывает обусловлена значительными статическими или механическими нагрузками на кость.
- Распространенный остеосклероз характеризуется поражением одной или нескольких конечностей, обнаруживается при мелореостозе Лери, болезни Педжета и метастазах злокачественных опухолей.
- Системный остеосклероз развивается при целом ряде различных заболеваний.

КТ таза. Множественные склеротические очаги в костях таза и позвонках вторичного опухолевого характера.
Остеосклероз при наследственных заболеваниях
Остеопетроз
Остеопетроз (мраморная болезнь, болезнь Альберс-Шенберга) имеет два варианта течения: с ранней и поздней манифестацией. Ранний семейный остеопетроз наследуется по аутосомно-доминантному типу. В момент рождения выявляются макроцефалия и гидроцефалия. Больные отстают в росте, печень и селезенка увеличены. Со временем из-за сдавления черепно-мозговых нервов возникают нарушения зрения и тугоухость. Из-за нарушения кроветворения развивается анемия. Возможны патологические переломы.
На рентгеновских снимках выявляется генерализованный остеосклероз. Кости имеют гомогенную структуру, костномозговой канал отсутствует. Метафизы длинных трубчатых костей булавовидно расширены. На рентгенограммах черепа определяется склероз и уменьшение пневматизации синусов. Поздний остеопетроз наследуется по аутосомно-рецессивному типу и проявляется теми же симптомами, однако, заболевание манифестирует в возрасте 10 лет или позже и отличается меньшей распространенностью остеосклероза.
Дизостеосклероз
Наследуется по аутосомно-рецессивному типу. Первые признаки проявляются в раннем детстве. Выявляется отставание в росте, системный остеосклероз, нарушение развития зубов, обусловленное гипоплазией эмали, а также атрофия зрительного нерва и бульбарный паралич вследствие сдавления черепно-мозговых нервов. На рентгенограммах длинных трубчатых костей определяется остеосклероз эпифизов и диафизов при расширенных метафизах с неизмененной костной структурой. Рентгенография позвоночника свидетельствует об уплощении и склерозировании тел позвонков. Остеосклероз также выявляется в костях таза, костях черепа, ребрах и ключицах.
Пикнодизостоз
Пикнодизостоз наследуется по аутосомно-рецессивному типу, обычно манифестирует в раннем возрасте. Выявляется значительное отставание в росте. Лицо пациента имеет характерный вид: угол нижней челюсти расширен, лобные бугры увеличены, нос клювовидной формы, определяется гипертелоризм. Развитие зубов нарушено. Отмечается выраженное укорочение кистей в сочетании с гипоплазией дистальных фаланг пальцев. Часто наблюдаются патологические переломы. На рентгенограммах обнаруживается распространенный остеосклероз, наиболее ярко выраженный в дистальных отделах конечностей.
Склеростеоз
Наследуется по аутосомно-рецессивному типу, манифестирует в раннем детстве. Характерными симптомами являются уплощение лица, гипертелоризм, прогнатия и уплощение переносицы. Часто наблюдается кожная синдактилия в сочетании с дисплазией ногтей. На рентгенограммах нижней челюсти, при рентгенографии ключиц и основания черепа выявляется остеосклероз. Длинные трубчатые кости изменены незначительно: костномозговой канал сохранен, зона остеосклероза хорошо заметна только в области кортикального слоя.
Остеосклероз при мелореостозе
Мелореостоз (ризомономелореостоз или болезнь Лери) – врожденная аномалия развития скелета, описанная в 1922 году французским неврологом Лери. Основным проявлением заболевания является остеосклероз, обычно поражающий кости одного сегмента конечности либо несколько сегментов одной конечности. В отдельных случаях признаки остеосклероза выявляются в области позвонков или нижней челюсти. Проявляется болями, быстрой утомляемостью и иногда слабостью мышц пораженной конечности. Возможны трофические нарушения. Со временем в околосуставных мягких тканях возникает фиброз и появляются участки обызвествления, что становится причиной развития контрактур.
На рентгенограммах определяется остеосклероз и гиперостоз. Уплотнения костной ткани имеют вид продольных прерывистых или сплошных полос, что создает характерную картину «наплывов воска на свече». В соседних отделах конечности иногда выявляется нерезко выраженный остеопороз. Лечение симптоматическое. Проводится профилактика контрактур, при значительных деформациях выполняется хирургическая коррекция. Прогноз благоприятный.
Остеосклероз при болезни Педжета
Болезнь Педжета или деформирующая остеодистрофия – заболевание, сопровождающееся нарушением структуры и патологическим ростом отдельных костей скелета. Чаще развивается у мужчин старше 40 лет. Нередко протекает бессимптомно. Возможно медленное, постепенное формирование тугоподвижности суставов, у части пациентов наблюдаются боли и деформация костей. Другие симптомы зависят от локализации патологических изменений. При поражении черепа увеличивается лоб и надбровные дуги, возникают головные боли, иногда наблюдаются повреждения внутреннего уха. При поражении позвонков их высота снижается, что ведет к уменьшению роста. Возможна компрессия нервных корешков, проявляющаяся слабостью, покалываниями и онемением конечностей. Изредка развиваются параличи. При поражении костей нижних конечностей наблюдается неустойчивость походки, деформация пораженного сегмента и патологические переломы.
При изучении рентгенограмм выявляется определенная стадийность процесса. В остеолитической фазе преобладают процессы резорбции кости, в смешанной фазе резорбция сочетается с остеобластическим костным формированием. Остеосклероз развивается в остеобластической фазе. Могут обнаруживаться деформации, неполные и полные патологические переломы. На рентгенограммах черепа определяется утолщение свода и неоднородные очаги остеосклероза. Для уточнения диагноза и оценки степени дистрофических процессов определяют уровень щелочной фосфатазы, фосфора, магния и кальция в крови. Также назначают сцинтиграфию.
Лечение обычно консервативное – прием бифосфатов и НПВП. При необходимости выполняют эндопротезирование суставов. При снижении слуха применяют слуховые аппараты.
Остеосклероз при остеомиелите Гарре
Хронический склерозирующий остеомиелит Гарре вызывается стафилококком и чаще выявляется у мужчин 20-30 лет. Обычно поражаются бедро, плечо или лучевая кость. Патологический очаг возникает в средней трети диафиза или в диафизарной зоне ближе к метафизу. Возможно острое, подострое и первично хроническое начало. В окружающих тканях возникает выраженный плотный отек, часто отмечается расширение подкожной венозной сети. Гиперемия и другие признаки воспаления могут отсутствовать. В последующем, в отличие от других форм остеомиелита, размягчения не наступает, свищ не образуется. Напротив, инфильтрат еще сильнее уплотняется и пальпируется в виде плотного, связанного с костью опухолевидного образования. Боли становятся все более резкими, усиливаются в ночное время, часто иррадиируют, симулируя радикулит, невриты и ишиалгию.
Клиническая картина при хроническом остеомиелите Гарре нередко напоминает саркому. Однако при рентгенографии бедра, голени или рентгенографии предплечья обнаруживается, что «костная опухоль» на самом деле состоит из мягких тканей. При этом на рентгенограмме выявляются характерные патологические изменения: правильное веретенообразное утолщение диафиза, реже – утолщение в виде полуверетена, сужение или заращение костномозгового канала, выраженный остеосклероз, усиление костной тени до степени эбурнеации. Полости, секвестры и очаги деструкции обычно отсутствуют. Окончательно подтвердить диагноз зачастую позволяет посев, в котором обнаруживается культура стафилококка.
Лечение включает в себя антибиотикотерапию в сочетании с рентгенотерапией. При необходимости производятся оперативные вмешательства. Прогноз благоприятен для жизни, однако в исходе у больных часто наблюдаются нарушения трудоспособности.
Остеосклероз при других болезнях костей
Абсцесс Броди – воспалительное заболевание, вызываемое золотистым стафилококком. Чаще возникает у молодых мужчин. Локализуется в околосуставной области длинной трубчатой кости (чаще – большеберцовой). Протекает хронически, с редкими обострениями. Возможно практически бессимптомное течение. Абсцесс Броди представляет собой костную полость, выполненную грануляциями и заполненную серозной или гнойной жидкостью. Вокруг полости располагается очаг остеосклероза.
Проявляется неясными болями, иногда – незначительным отеком и гиперемией. Из-за близости к суставу возможно развитие синовита. Свищи отсутствуют. При проведении рентгенографии голени выявляется округлый очаг разрежения с гладким контурами, окруженный зоной умеренного остеосклероза. Абсцесс Броди дифференцируют с первично-хроническим остеомиелитом, внесуставным туберкулезным очагом и изолированной сифилитической гуммой. При остеомиелите контуры очага неровные и нечеткие, выявляются более выраженные периостальные наложения. При сифилисе в области гуммы обнаруживается более обширный очаг остеосклероза. Лечение консервативное – антибиотикотерапия в сочетании с рентгенотерапией.
Ограниченный остеосклероз также может наблюдаться при раннем врожденном сифилисе, позднем врожденном и третичном сифилисе. При оссифицирующем остите и периостите очаг остеосклероза возникает по окончании воспалительной инфильтрации. В последующем развивается гиперостоз, кость утолщается, костномозговой канал закрывается. Особенно ярко явления остеосклероза выражены при сифилитических гуммах. Гуммы локализуются интракортикально, поднадкостнично или в костном мозге и представляют собой очаг воспаления с распадом в центре. Вокруг гуммозного узла возникает широкая зона реактивного остеосклероза, хорошо заметная на рентгеновских снимках. В отдельных случаях гуммы нагнаиваются с образованием секвестров, также окруженных очагами остеосклероза.


