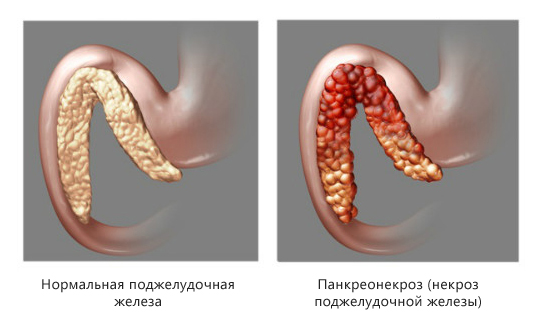
Панкреонекроз
Некроз в переводе с древнегреческого означает омертвение; так называют массовую и сравнительно быструю гибель клеток на каком-либо локальном участке, приводящую к необратимой функциональной несостоятельности органа, частичной или полной. Очевидно, что некротические процессы любой этиологии (инфекционной, ишемической и т.д.) чрезвычайно опасны, и в ряде случаев, – например, при гангрене, – спасти человеку жизнь может только немедленная ампутация пораженного органа с захватом некоторого объема смежной здоровой ткани.
Термин «панкреонекроз», согласно принципам медицинского словообразования, следует понимать как омертвение тканей поджелудочной железы (pancreas + necrosis). Учитывая жизненную важность данного органа, – а это железа смешанной секреции, выполняющая как экзокринные, так и эндокринные функции, – панкреонекроз во всех без исключения случаях представляет собой серьезную угрозу. Публикуемые в отношении панкреонекроза эпидемиологические сведения отличаются значительным разбросом: оценки зависят от дизайна статистического исследования, региона сбора данных, доминирующих правил медицинской регистрации (напр., в документации учитывается не панкреонекроз, а острый панкреатит) и ряда других факторов. Кроме того, следует понимать, что панкреонекроз как гистологический феномен достаточно сложен для прижизненной диагностики; точный и достоверный анализ конкретного случая возможен лишь при посмертном патоморфологическом исследовании. В силу указанных причин наблюдается широкий разброс, в частности, оценок летальности, связанной с некротической деструкцией тканей поджелудочной железы: в разных источниках этот показатель варьирует в пределах 20-90%, причем везде значительную долю умерших составляют лица наиболее активных, трудоспособных и перспективных статистических категорий. Возрастающую тревогу специалистов вызывает стойкая тенденция к учащению деструктивных форм поражения поджелудочной железы, что превращает панкреонекроз в тяжелую медико-социальную проблему, по значимости сопоставимую с онкопатологией. Ситуация усугубляется еще и тем, что существующие на данный момент терапевтические подходы во всех смыслах затратны и зачастую требуют практически перманентного применения (при сомнительной эффективности), а хирургические вмешательства на поджелудочной железе во всем мире пока остаются рискованными и прогностически неблагоприятными из-за чрезвычайной уязвимости органа.
Человек современный, образованный, мыслящий и способный делать выводы придет отсюда к однозначному заключению: единственное по-настоящему действенное «лекарство от панкреонекроза» – его профилактика. Учитывая особенности этиопатогенеза (см. ниже), предотвратить некротическое поражение поджелудочной железы не только необходимо; главное – это возможно.
«Sapienti sat», говорят медики. Разумному достаточно сказанного.
Причины
Как указано выше, поджелудочная железа очень уязвима к любым вредоносным воздействиям, будь то механические, химические, инфекционные и т.д. При любом нарушении оттока секретируемых пищеварительных ферментов эти агрессивно-расщепляющие соединения начинают перерабатывать саму железу, что лавинообразно приводит к отеку, воспалению и еще большему застою. Главная причина панкреонекроза – острый панкреатит, который, в свою очередь, чаще всего обусловлен приемом больших доз алкоголя в течение короткого времени, особенно на фоне потребления жирной и острой пищи. Иными словами, это тот случай, когда бурная однократная алкоголизация в сочетании с алиментарной (пищевой) атакой оказываются еще более опасными, чем систематическое «умеренное» пьянство. Просим обратить внимание на то, что демагогические речевые выкрутасы вроде такого: «следовательно, систематическое пьянство полезней», – глупы и совершенно неуместны, если, конечно, сознательно не стремиться к циррозу печени, инфаркту миокарда и алкогольному слабоумию.
Менее распространены неалкогольные факторы развития панкреонекроза: аутоиммунные воспаления поджелудочной железы, механические и токсические (вкл. медикаментозные) поражения, опухолевые процессы, несбалансированное питание.
Симптоматика
Классическая симптоматика панкреонекроза включает интенсивные боли в подреберье (правом, где головка поджелудочной железы примыкает к двенадцатиперстной кишке, или же в левом, где расположена хвостовая часть). Нередко болевой синдром носит опоясывающий характер, иррадиирует в область лопатки, руку и т.д. Учитывая многофункциональность железы и агрессивность ее секретов (особенно при попадании в кровоток), клиническая картина обычно полисимптомна и полиморфна: имеют место нарушения со стороны пищеварительной, сердечнососудистой, дыхательной, центральной и периферической нервной системы (выраженная диспепсия, колебания АД, гипертермия и гипергидроз, признаки общей интоксикации, почечная недостаточность, внутренние и подкожные геморрагии, угнетение мозговой активности вплоть до комы, и т.д.). Симптоматика развивается настолько быстро, что большинство пациентов стационируется еще в состоянии алкогольного опьянения.
К тяжелейшим, высоко летальным осложнениям относятся абсцессы и флегмоны, изъязвления желудочно-кишечного тракта, перитониты, ферментные дефициты, метаболические расстройства и др.
Диагностика
Идентификация панкреонекроза, оценка его масштабов и тяжести, – сложная задача, зачастую требующая совместного участия нескольких профильных специалистов. Производится срочное лабораторное исследование мочи и крови (прежде всего, анализ содержания ферментов). Назначается рентгенографическая и ультразвуковая диагностика органов брюшной полости; более информативными являются томографические методы (МРТ, МРПХГ, КТ). В ряде случаев методом выбора оказывается диагностическая лапароскопия.
Лечение
Острые и тяжелые формы панкреонекроза относятся к неотложным состояниям и требуют немедленной госпитализации. Интенсивная терапия включает меры по купированию болевого синдрома, дезинтоксикации, ИВЛ, парентеральному питанию, антибактериальной и противошоковой профилактике. Исключительно важной задачей является восстановление дренажа секретируемых поджелудочной железой ферментов; зачастую необходима ингибиция ее секреторной активности с заместительным введением пищеварительных ферментов извне.
Хирургическое вмешательство, малоинвазивное или полостное, требуется практически всегда, – для устранения нагноений, удаления некротических масс, восстановления нормальной циркуляции.
В дальнейшем разрабатывается индивидуальная терапевтическая стратегия, которая, однако, во всех случаях включает строгую диету – как универсальный, решающий и совершенно необходимый компонент лечения. Какому-либо прогнозированию, равно как и лечению, панкреонекроз поддается плохо; это тяжелое, малопредсказуемое и терапевтически резистентное состояние, во многих случаях требующее упорной и практически постоянной терапевтической поддержки.
Панкреонекроз (некроз поджелудочной железы)

Панкреонекроз (некроз поджелудочной железы) – это деструктивное заболевание поджелудочной железы, которое является серьезным осложнением острого или хронического панкреатита. Код панкреонекроза по МКБ-10 — K86.8.1. Характерная особенность этого грозного недуга – постепенное омертвление тканей поджелудочной железы. Это очень опасный диагноз, представляющий угрозу для жизни человека.
Отмирание этого органа происходит ввиду того, что ткани поджелудочной растворятся ферментами, которые она сама и вырабатывает. Как правило, этот процесс сочетается и с другими патологическими явлениями – воспалительными процессами, инфекцией и др.
Этот недуг является самым тяжелым осложнением панкреатита. Как правило, он поражает молодых людей в трудоспособном возрасте. Согласно медицинской статистике, эта болезнь составляет около 1% от всех фиксированных случаев острого живота. Однако количество случаев этой болезни в последнее время увеличивается. Настораживает и высокий уровень смертности при некрозе поджелудочной железы – он составляет 30-80%. Поэтому крайне важно своевременно диагностировать недуг и начать адекватное лечение незамедлительно.
Патогенез
Основой патогенеза панкреонекроза является сбой в механизме внутренней защиты поджелудочной от влияния панкреатических ферментов, которые ее разрушают. Если человек обильно употребляет спиртное и постоянно переедает, внешняя секреция существенно усиливается, протоки железы растягиваются, и отток панкреатических соков нарушается.
Некроз поджелудочной развивается на фоне панкреатита – воспалительного процесса поджелудочной железы, при котором часто происходит отмирание части или всего органа.
Поджелудочная железа — это важный для нормального функционирования организма орган. Его основные функции – продукция основных ферментов, участвующих в пищеварении, а также регулирование содержания сахара в крови ввиду выработки гормонов инсулина и глюкагона. Соответственно, дисфункция этого органа приводит к серьезным нарушениям общего состояния организма.
Когда человек чувствует голод, соки и ферменты транспортируются через соединительный проток в тонкую кишку, благодаря чему и обеспечивается ферментативная обработка пищи. Панкреатическая жидкость воздействует на кислую среду желудочного сока, нейтрализуя ее. В кишечнике пищеварительные ферменты расщепляют и перерабатывают вещества.
Поджелудочная вырабатывает основные пищеварительные ферменты:
Если у здоровых людей ферменты, которые вырабатывает поджелудочная, проявляют активность непосредственно в пищеварительном тракте, то у больных при поражении протоков железы ферменты влияют уже непосредственно на поджелудочную. На фоне повышения давления внутри протоков развивается отек паренхимы, разрушаются ацинусы поджелудочной железы, и протеолитические ферменты активируются преждевременно. Как следствие, железа «перетравливает» себя же. Вследствие активации липазы происходит некроз жировых клеток, под влиянием эластазы разрушаются сосуды, и активированные ферменты, а также продукты распада оказываются в кровотоке. При этом отмечается токсическое действие на все ткани и органы. Прежде всего, происходит поражение печени, почек, сердца, мозга.
При панкреонекрозе определяется три стадии отмирания тканей:
- Токсемическая– в крови появляются токсины, имеющие бактериальное происхождение, железа активно вырабатывает ферменты.
- Развитие абсцесса – развивается гнойный воспалительный процесс тканей и органов, которые окружают поджелудочную.
- Гнойные изменения в тканях– если развивается гнойный сепсис, требуется немедленное оперативное вмешательство, так как это состояние угрожает жизни.
Классификация
В зависимости от преобладания повреждающих механизмов определяются три формы болезни:
- Жировая– при повышенной активности липазы разрушается жировая ткань поджелудочной. После того, как липаза оказывается за пределами панкреатической капсулы, она действует, провоцируя возникновение мест некроза в листках брюшины, большом и малом сальнике, брыжейке, внутренних органах. Как правило, при жировой форме впоследствии развивается тяжелый химический асептическийперитонит, полиорганная недостаточность.
- Геморрагическая– при повышенной активности эластазы преимущественно развиваются микроциркуляторные нарушения, вследствие чего развивается спазм сосудов поджелудочной. На протяжении короткого времени – нескольких дней, а иногда и часов – токсемия провоцирует парез сосудистой стенки, расширение сосудов, и кровоток в тканях железы замедляется. Это ведет к резкому увеличению вероятности образования тромбов, а позже — ишемического некроза. Изначально сосудистая стенка разрушается толще поджелудочной железы, позже – и в других органах. Следствием всех этих процессов является кровоизлияние в забрюшинную клетчатку и внутренние органы. Основной признак, которым характеризуется геморрагический панкреонекроз – это выпот в брюшную полость с наличием в нем крови. Болезнь развивается стремительно, поэтому в заключениях врачей можно часто увидеть вывод: «Причина смерти — геморрагический панкреонекроз».
- Смешанная– при примерно одинаковой активности эластазы и липазы одинаково выражены признаки жирового некроза и геморрагической имбибиции.
В зависимости от распространенности патологических проявлений определяют две формы:
- локальный(поражена одна область);
- диффузный(поражены две или больше областей).
В зависимости от темпов прогрессирования:
В зависимости от глубины поражения:
В зависимости от протекания болезни:
В зависимости от выраженности проявлений болезни определяют несколько ее степеней:
- Легкая степень – как правило, это отечный или диффузный некроз с необширными очагами.
- Средняя степень— диффузный или локальный с более выраженными очагами.
- Тяжелая степень — диффузный или тотальный с крупными очагами.
- Крайне тяжелая стадия – панкреонекроз сопровождается осложнениями, ведущими к необратимым последствиям и летальному исходу.
Причины
Определяют ряд факторов, провоцирующих некротические процессы в тканях поджелудочной:
- регулярное чрезмерное потребление спиртного;
- постоянное переедание, злоупотребление копченой, жареной и жирной пищей; ;
- камни в желчном пузыре;
- наличие травм брюшной полости и перенесенные хирургические вмешательства в этой области;
- тяжелые инфекционные заболевания.
Под воздействием этих факторов может развиваться дисфункция поджелудочной железы, что приводит к панкреатиту и панкреонекрозу. Но, как правило, панкреонекроз проявляется на фоне эпизодических приемов алкоголя. Исследования подтвердили, что в большинстве случаев панкреонекроз развивался после эпизода потребления спиртного в очень больших количествах.
Симптомы некроза поджелудочной железы
Признаки этого заболевания могут проявиться спустя несколько часов иди дней после того, как отмечалось влияние факторов, провоцирующих болезнь.

Основной признак – боли, проявляющиеся в левом подреберье. Также болевые ощущения могут отдавать в бока, спину, ощущаться под ложечкой. Боль является постоянной, достаточно интенсивной или умеренной. Она может быть опоясывающей, отдавать в плечо, лопатку, поэтому у человека может создаться впечатление, что развивается сердечный приступ. Боль становится сильнее после того, как больной поест. При этом может проявиться тошнота и многоразовая рвота. Панкреонекроз без боли невозможен.
Также вероятны следующие симптом панкреонекроза:
- покраснение кожи, так как из-за повреждения поджелудочной железы в кровь попадают вещества расширяющие сосуды; – следствие гниения и брожения в кишечнике;
- синюшные или багровые пятна на животе, ягодицах боках – так называемый симптом Грея-Тернера;
- кровотечения желудочно-кишечные – следствие разрушающего влияния ферментов на стенки сосудов;
- повышение температуры;
- напряженность передней брюшной стенки, болезненность при ее пальпации;
- сухость слизистых, кожи, жажда – следствие обезвоживания;
- понижение кровяного давления;
- спутанность сознания, бред.
Болезнь, как правило, начинается остро, и чаще всего первые ее признаки больные связывают с чрезмерным приемом алкоголя и существенным нарушением диеты. Медики свидетельствуют, что большая часть таких пациентов поступают в больницы еще в состоянии опьянения, что подтверждает стремительное развитие патологических изменений в железе. Существует прямая зависимость между выраженностью боли и степенью тяжести некроза. Если деструктивные изменения распространяются на нервные окончания, это ведет к постепенному снижению выраженности боли. Но этот признак в сочетании с интоксикацией является достаточно тревожным в плане прогноза.
После того, как появляется боль, спустя некоторое время больного начинает беспокоить рвота. Ее сложно укротить, и она не приносит облегчения. В рвотных массах присутствуют сгустки крови, желчь. Из-за постоянной рвоты развивается обезвоживание, что ведет к сухости кожи, обложенности языка. Постепенно замедляется диурез. Отмечается метеоризм, задержка стула и газов. Эти симптомы сопровождает лихорадка.
Вследствие колебания показателей глюкозы, токсемии и гиперферментемии поражается головной мозг и развивается энцефалопатия. Если воспалительный процесс прогрессирует, поджелудочная существенно увеличивается в размерах. В брюшной полости формируется инфильтрат. Такое состояние является опасным для жизни пациента.
Анализы и диагностика
При появлении подозрения на развитие некроза необходимо сразу же обратиться к врачу-терапевту. Специалист проводит осмотр, выясняет обстоятельства развития болезни. Он обязательно проводит пальпацию и определяет наличие, характер и место проявления боли. При подозрении на патологию железы больного осматривает эндокринолог. Если на железе обнаруживают опухоли, к процессу лечения подключается и специалист-онколог.
Чтобы установить диагноз, назначают инструментальное и лабораторное обследование.
Лабораторные исследования предусматривают расширенный анализ крови, так как при некрозе отмечаются следующие патологические изменения:
- Повышенный уровень сахара, повышенная зернистость лейкоцитов, нейтрофилов.
- Повышенный показатель СОЭ.
- Повышенный уровень эластаза, трипсина, гематокрита как следствие обезвоженности.
- Увеличение печеночных ферментов вследствие воспалительного процесса.
- На развитие некроза также указывает увеличенный уровень амилазы в моче.
- В процессе лабораторных исследований определяют состояние гормонов, пищеварительных ферментов.
Также в процессе диагностики могут назначать такие исследования:
- Ультразвуковое исследование – с целью определения неравномерности структуры тканей железы, выявления кист, абсцессов, жидкости в брюшной полости, камней в желчевыводящих путях. Также УЗИ дает возможность проанализировать, в каком состоянии протоки.
- Магниторезонансная томография, компьютерная томография – позволяют определить очаги развития болезни, размеры органа, а также узнать, развивается ли воспаление, есть ли отеки, абсцессы, новообразования, деформации.
- Ангиорграфия сосудов железы.
- Диагностическая лапароскопия.
- Пункция.
Окончательный диагноз специалист сможет поставить, только получив данные всех назначенных исследований.
Лечение
Если есть подозрение на развитие некроза, пациента необходимо сразу же госпитализировать. Ведь от своевременности лечения напрямую зависит благоприятность прогноза. Лечение проводят только в стационаре. Его схема зависит от того, насколько орган поражен. Если речь идет о ранней стадии, то хирургической операции часто удается избежать. Ведь такое вмешательство достаточно небезопасно, так как выяснить, какой именно орган пострадал, сложно.
В первые дни лечения практикуется лечебное голодание, далее – строгое соблюдение диеты.
Панкреонекроз
Панкреонекроз – деструктивное заболевание поджелудочной железы, являющееся осложнением острого панкреатита и приводящее к развитию полиорганной недостаточности. К проявлениям панкреонекроза относят острую опоясывающую боль в животе, упорную рвоту, тахикардию и энцефалопатию. Лабораторная диагностика предполагает определение уровня альфа-амилазы; инструментальная – проведение обзорной рентгенографии брюшной полости, УЗИ, КТ и МРТ поджелудочной железы, РХПГ, диагностической лапароскопии. Лечение включает в себя консервативные мероприятия (угнетение протеолитических ферментов, восстановление оттока соков поджелудочной железы, дезинтоксикацию и обезболивание) и оперативное вмешательство.
МКБ-10

Общие сведения
Панкреонекроз является наиболее тяжелым осложнением панкреатита, поражает в основном молодых трудоспособных людей, составляет 1% всех случаев острого живота. В основе патогенеза панкреонекроза лежит сбой механизмов внутренней защиты поджелудочной железы от разрушающего действия панкреатических ферментов.
В последнее время в России увеличивается количество острых панкреатитов – данная патология выходит на второе место после острого аппендицита в хирургических стационарах. Также растет и число деструктивных форм панкреатита, в частности панкреонекроза – до 20-25%. В разных клиниках летальность при деструкции поджелудочной железы достигает 30-80%. Ведущий способ снижения летальности при некрозе поджелудочной железы – своевременная диагностика, госпитализация и раннее начало патогенетического лечения.
Причины панкреонекроза
Причинами развития, как панкреатита, так и панкреонекроза, обычно являются нарушения диеты и эпизодический прием алкоголя. Исследования в области гастроэнтерологии показали, что панкреонекрозами обычно страдают люди, не склонные к постоянному употреблению алкоголя. Тем не менее, в подавляющем большинстве случаев началу панкреонекроза предшествует эпизод употребления спиртного в больших количествах. У пациентов, страдающих хроническим алкоголизмом, практически всегда развивается хронический панкреатит, редко осложняющийся панкреонекрозом. Первые признаки заболевания могут появиться спустя часы или сутки после действия провоцирующих факторов.
Патогенез
В основе патогенеза панкреонекроза лежит нарушение местных защитных механизмов поджелудочной железы. Обильный прием пищи и алкоголя приводит к значительному усилению внешней секреции, перерастяжению протоков поджелудочной железы, нарушению оттока панкреатических соков. Повышение внутрипротокового давления провоцирует отек паренхимы, разрушение ацинусов поджелудочной железы, преждевременную активацию протеолитических ферментов, которые и приводят к массивному некрозу ткани железы (самоперевариванию).
Активация липазы вызывает некроз жировых клеток, эластазы – разрушение сосудистой стенки. Активированные ферменты и продукты распада тканей, благодаря воздействию эластазы, попадают в кровоток, оказывая токсическое действие на все органы и ткани. В первую очередь страдают печень, почки, сердце, головной мозг.
Классификация
В зависимости от того, какие повреждающие механизмы лидируют в патогенезе, выделяют жировую, геморрагическую и смешанную формы панкреонекроза.
- Жировая форма. Если преобладает повышение активности липазы, происходит разрушение жировой ткани поджелудочной железы. Липаза попадает за пределы панкреатической капсулы, вызывая появление очагов некроза в большом и малом сальнике, листках брюшины, брыжейке, внутренних органах. Жировая форма панкреонекроза обычно оканчивается развитием тяжелейшего химического асептического перитонита, полиорганной недостаточности.
- Геморрагическая форма. В случае же преобладания микроциркуляторных нарушений развивается спазм сосудов поджелудочной железы, приводящий к быстрому нарастанию отека паренхимы. В течение нескольких часов или дней токсемия постепенно приводит к парезу сосудистой стенки, расширению сосудов и замедлению кровотока в тканях железы. Все это способствует повышенному тромбообразованию, а в дальнейшем – развитию ишемического некроза. Активация эластазы вызывает разрушение сосудистой стенки сначала в толще поджелудочной железы, затем и в других органах. В конечном итоге это ведет к геморрагическому пропитыванию панкреас, кровоизлияниям во внутренние органы и забрюшинную клетчатку. Признаком геморрагического панкреонекроза является выпот в брюшную полость с примесью крови.
- Смешанная форма. Если активность эластазы и липазы находятся примерно на одном уровне, развивается смешанная форма панкреонекроза. В этом случае явления жирового некроза и геморрагической имбибиции выражены одинаковы. При панкреонекрозе также значительно повышается уровень альфа-амилазы, однако в патогенезе этот факт не играет никакой роли. Измерение уровня амилазы имеет только клиническое значение.
Симптомы панкреонекроза
Развитие клиники панкреонекроза происходит в три этапа. Этому состоянию может предшествовать гнойный панкреатит, острый алкогольный панкреатит, билиарный панкреатит, геморрагический панкреатит. На первом этапе активное размножение бактерий в поджелудочной железе вызывает выраженную токсинемию и усиление панкреатической ферментативной активности. Пациента беспокоят лихорадка, рвота, неустойчивость стула. На втором этапе заболевания происходит гнойное и ферментативное расплавление тканей железы с формированием одной или нескольких каверн. На последней стадии воспалительный процесс распространяется на окружающие ткани, приводя к полиорганной недостаточности и смерти больного.
Заболевание имеет острое начало, обычно пациенты четко связывают появление первых симптомов с погрешностями в диете и приемом алкоголя. Около 70% больных поступают в стационар в состоянии сильного алкогольного опьянения, что говорит об очень быстром развитии патологических изменений в поджелудочной железе.
Первым симптомом обычно выступает острая опоясывающая боль, иррадиирующая в левую половину живота и поясницы, левое плечо. Безболевых форм панкреонекроза не бывает. Между выраженностью болевого синдрома и тяжестью некроза поджелудочной железы существует прямая зависимость. Распространение деструктивных изменений на нервные окончания приводит к постепенному уменьшению болевого синдрома, в сочетании с сохраняющейся интоксикацией это является плохим прогностическим признаком.
Через некоторое время после появления боли развивается неукротимая рвота, не связанная с приемом пищи и не приносящая облегчения. В рвотных массах содержится желчь, сгустки крови. Из-за рвоты развивается дегидратация, проявляющаяся сухостью кожи и слизистых, язык обложен, постепенно снижается темп диуреза. Развивается метеоризм кишечника, перистальтика ослаблена, отмечается задержка газов и стула. Интоксикация и дегидратация сопровождаются лихорадкой.
Токсемия, колебания уровня глюкозы в крови, гиперферментемия приводят к поражению головного мозга и развитию энцефалопатии, которая выражается спутанностью сознания, возбуждением, дезориентацией, вплоть до развития комы (примерно у трети пациентов).
Прогрессирование воспалительного процесса приводит к значительному увеличению поджелудочной железы в размерах, формированию инфильтрата в брюшной полости. Уже к пятым суткам от начала заболевания инфильтрат можно не только пропальпировать, но и увидеть невооруженным глазом. В проекции поджелудочной железы появляется гиперестезия кожи.
Осложнения
Указанные патологические сдвиги в организме приводят к формированию полиорганной недостаточности на фоне тяжелого токсического гепатита, нефрита, кардита, дыхательных нарушений. Панкреонекроз может осложняться шоком, перитонитом, абсцессом брюшной полости, желудочно-кишечными кровотечениями.
Из местных осложнений часто встречаются абсцесс, киста или ложная киста поджелудочной железы, ферментная недостаточность, фиброз поджелудочной железы, флегмона забрюшинной клетчатки, язвы ЖКТ, тромбоз воротной и мезентериальных вен.
Диагностика
Осмотр пациента должен осуществляться совместно гастроэнтерологом, хирургом, реаниматологом. Наличие панкреонекроза предполагает крайнюю тяжесть состояния пациента, поэтому во всех случаях рекомендуется госпитализация в отделение интенсивной терапии. В отделении производится постоянное определение ферментов поджелудочной железы в крови и моче. Плохим прогностическим признаком является прогрессирующий рост уровня амилазы либо резкий скачок данного показателя.
При физикальном осмотре отмечается вздутие живота, на боковых поверхностях передней брюшной стенки и пояснице появляются синюшные пятна (проявление внутренних гематом, кровоизлияний в мягкие ткани). Кожные покровы землисто-бледные или желтушные, мраморные, холодные. Тахикардия, артериальная гипотония, учащенное поверхностное дыхание являются признаком тяжелой интоксикации. Диагноз подтверждается с помощью:
- Рентгенодиагностики. Обзорная рентгенография органов брюшной полости позволяет выявить косвенные признаки воспалительного процесса. Введение контрастного вещества может дать возможность визуализировать фистулы поджелудочной железы. Исследовать состояние выводящих протоков поджелудочной железы, выявить причину застоя панкреатического сока позволяет ретроградная холангиопанкреатография.
- УЗИ-диагностики.Ультрасонография поджелудочной железы и желчных путей указывает на наличие камней в желчевыводящих протоках, увеличение и изменение структуры железы, анэхогенные очаги некроза в полости живота.
- Томографической диагностики. Более детально визуализировать патологические изменения можно с помощью МРТ поджелудочной железы, МРПХГ, компьютерной томографии.
- Диагностической операции. В сложных случаях проводится диагностическая лапароскопия – наиболее точный способ визуализации и постановки диагноза, оценки состояния поджелудочной железы и окружающих тканей и органов.
Дифференциальный диагноз проводят с кишечной непроходимостью, острыми воспалительными заболеваниями аппендикса, желчного пузыря, желчной коликой, перфорацией полого органа, тромбозом мезентериальных сосудов, инфарктом миокарда, разрывом аневризмы брюшной аорты.

КТ ОБП. Панкреонекроз. Диффузный отек и нарушение структуры поджелудочной железы, отсутствие накопления контраста в ее паренхиме.
Лечение панкреонекроза
Консервативная терапия
Лечение панкреонекроза начинают с обеспечения полного покоя воспаленной поджелудочной железе. Исключаются физические нагрузки, энтеральное питание, может назначаться промывание желудка прохладными растворами. Основными направлениями лечения являются обезболивание, обезвреживание протеолитических ферментов, дезинтоксикационная терапия.
- Аналгезия. Адекватное обезболивание включает в себя введение анальгетиков (при необходимости – наркотических), спазмолитиков, рассечение капсулы поджелудочной железы, новокаиновые блокады. Уменьшение отека железы под влиянием диуретиков приводит к угасанию болевого синдрома (так как ведет к ослаблению натяжения панкреатической капсулы).
- Инфузионная терапия. Дезинтоксикация проводится большим количеством инфузионных растворов под контролем диуреза. В инфузионный раствор добавляют апротинин. Обязательно назначаются антигистаминные препараты.
- Антибиотикотерапия. С целью профилактики гнойных осложнений проводится антибактериальная терапия антибиотиками широкого спектра действия. Симптоматическое лечение включает в себя противошоковые мероприятия, восстановление функции других органов и систем.
Хирургическое лечение
Практически во всех случаях развития панкреонекроза требуется проведение хирургического лечения для восстановления оттока панкреатических соков, удаления некротических масс (некрэктомия поджелудочной железы). В первые пять суток от начала патологического процесса проводить оперативное вмешательство не рекомендуется, так как в эти сроки еще невозможно оценить уровень некроза, зато повышается риск вторичного инфицирования и послеоперационных осложнений.
На этапе гнойного воспаления в брюшной полости могут использоваться разнообразные методики (пункционные, лапароскопические, лапаротомные) восстановления оттока из протоков поджелудочной железы; устранения некротических масс, воспалительного и геморрагического экссудата; остановки внутрибрюшного кровотечения. Для улучшения состояния внутренних органов может потребоваться дренирование брюшной полости.
Прогноз и профилактика
Составление прогноза для пациентов с панкреонекрозом является очень сложной задачей, так как зависит от многих обстоятельств. Значительно ухудшается прогноз при наличии одного или нескольких из следующих факторов: возраст более пятидесяти пяти лет, лейкоцитоз более 16х10 9 /л, гипергликемия, гипокальциемия, метаболический ацидоз, артериальная гипотензия, повышение уровня мочевины, ЛДГ и АСТ, значительные потери жидкости из кровеносного русла в ткани. Наличие семи из указанных критериев обеспечивает 100% летальность пациента. Профилактика панкреонекроза заключается в своевременном обращении за медицинской помощью, раннем начале лечения, в том числе и хирургического.
Панкреонекроз. Причины, симптомы и лечение панкреонекроза
Как и большинство желез внутренней секреции, поджелудочная железа (Pancreas, ПЖЖ) выполняет в организме несколько функций, являясь одним из ключевых элементов как эндокринной, так и пищеварительной систем. Так, через Вирсунгов проток поджелудочная железа выбрасывает в двенадцатиперстную кишку особый ферментный секрет (панкреатический сок), совершенно необходимый, – наряду с желчью, – для нормального расщепления и переваривания пищи. Однако под действием тех или иных неблагоприятных факторов и условий в ПЖЖ может развиться воспалительный процесс, или панкреатит. По типу течения панкреатит может быть как острым, так и хроническим; кроме того, различают ряд клинических форм и вариантов. В целом же, именно острый панкреатит (а не панкреонекроз) чаще всего является первичным диагнозом при неотложной госпитализации, и лишь после обследования констатируется, если он есть, феномен панкреонекроза – для которого, впрочем, в Международной классификации болезней МКБ-10 также предусмотрен отдельный шифр.
В дословном переводе «панкреонекроз» означает отмирание поджелудочной железы. На патофизиологическом уровне этот процесс обычно описывают как переваривание панкреатическим соком вещества самой железы; как бы мрачно это ни звучало, речь идет о «попытке самоубийства» со стороны данного органа. Существует ряд классификаций панкреонекроза (одни отталкиваются от преимущественной локализации и/или масштабов поражения, другие от характера развития и протекания, третьи от этиопатогенеза, и т.д.); в разных гастроэнтерологических школах разнятся также представления о механизмах и причинах, об оптимальной терапевтической стратегии и пр. Известно, однако, что начавшийся панкреонекроз является одним из самых тяжелых, требующих экстренного вмешательства состояний. После относительно короткой «стерильной» фазы клеточного отмирания, когда присоединяется инфекционный компонент, вероятность летального исхода резко возрастает, достигая, по некоторым оценкам, 80-90% (другие источники приводят данные о 10% летальности для асептической стадии и 30% для инфекционной). Причиной является высокая вероятность гнойного воспаления, абсцесса, перитонита, попадания продуктов распада и инфекционных токсинов в кровь, – с последующим поражением других органов (включая центральную нервную систему, почки, печень и пр.) и развитием, в наиболее тяжелых случаях, полиорганной недостаточности.
Необходимо отметить, что статистика в отношении панкреонекроза неоднозначна и противоречива; в публикациях можно встретить суждения практикующих хирургов и гастроэнтерологов о том, что частота летальных исходов и глубокой инвалидизации при панкреонекрозе неоправданно маскируется путем усреднения с аналогичными показателями по панкреатиту в целом, где картина значительно благоприятней.
Панкреонекроз встречается в любом возрасте, но преимущественно – у наиболее активной и работоспособной части популяции (25-50 лет); зависимость заболеваемости от пола не установлена.
2. Причины
Как правило, среди основных причин панкреонекроза называют злоупотребление алкоголем и желчнокаменную болезнь, причем в анамнезе пациентов с установленным панкреонекрозом эти факторы встречаются в пропорции примерно 60% к 40%, соответственно. Однако было бы неверным считать эти две причины исключительными: в ряде случаев не актуальна ни первая из них, ни вторая. К прочим факторам риска относятся:
- травмы брюшной полости (в том числе вследствие хирургического вмешательства);
- бактериальные, вирусные, грибковые инфекции с тяжелым течением, паразитоз;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- специфические заболевания желчевыводящей системы (напр., дисфункция сфинктера Одди);
- существенные погрешности и перекосы в рационе питания (злоупотребление жареным, острым, жирным);
- интоксикация (в частности, соединениями бора, фосфора и пр.);
- длительный прием некоторых групп медикаментов и наркотиков опиатного ряда;
- наследственная предрасположенность, аутоиммунные расстройства (гипотетически).
Некоторые авторы считают необходимым подчеркнуть, что на сегодняшний день могут быть известны не все причины и факторы риска развития панкреонекроза.
3. Симптоматика, диагностика
Клиническая картина в каждом конкретном случае зависит от ряда факторов. Так, существенное значение имеют тип течения и темпы прогрессирования, наличие сопутствующих заболеваний, преимущественная локализация некротического процесса (диффузно по всей железе, с преобладанием поражения хвоста или головки ПЖЖ). Выделить универсальный, типичный симптомокомплекс достаточно проблематично, однако чаще всего присутствуют следующие симптомы (по крайней мере, какая-либо их часть или комбинация):
- выраженная, нередко опоясывающая или иррадиирующая в иные участки боль в подреберье слева (характерная локализация легко приводит к неверной самодиагностике: многие больные долго пребывают в уверенности, что у них болит сердце);
- тошнота, частая и обильная мучительная рвота;
- изменения цвета кожных покровов – покраснение либо, наоборот, бледность, необычные высыпания на коже;
- вздутие живота;
- интенсивная резкая боль даже при легком прикосновении к животу;
- субфебрильная или фебрильная температура.
Существует также ряд дополнительных объективных симптомов, позволяющих опытному гастроэнтерологу предположить панкреонекроз уже при первичном клиническом осмотре.
Решающими диагностическими аргументами в пользу панкреонекроза становятся результаты томографических методов визуализации, эндоскопии (диагностической лапароскопии), лабораторных биохимических анализов.
4. Лечение
Терапия панкреонекроза требует стационарных условий, – тем более, что во многих случаях пациенты госпитализируются в неотложном порядке с приступом острого панкреатита и синдромом «острого живота». Далее все зависит от причин и динамики процесса, степени поражения и локализации. В некоторых случаях для купирования острой симптоматики достаточно медикаментозного блокирования саморазрушительной активности поджелудочной железы, однако чаще (особенно в экстренных случаях) ситуация развивается по реанимационному протоколу и требует вмешательства комплексной хирургической бригады. Прогноз, как показано выше, не всегда благоприятен: некоторые варианты панкреонекроза фатальны или, по крайней мере, смертельно опасны. В случае преодоления критической фазы необходимо длительное лечение с рядом жестких ограничений, касающихся, прежде всего, диеты.
Фактором исключительной важности является своевременность обращения за специальной помощью: говоря простыми словами, с поджелудочной железой шутки очень плохи, и при первых же симптомах ее дисфункции показаться гастроэнтерологу следует немедленно и обязательно.
Панкреонекроз: симптомы, лечение, причины заболевания поджелудочной железы, уход после операции
Острый панкреатит имеет различные степени тяжести – от клинически самоограничивающегося до быстрого смертельного течения. Как самостоятельное заболевание, он является полиэтиологическим, но монопатогенетическим. Панкреонекроз – самое тяжелое состояние, развивающееся как следствие острого панкреатита. Для него характерен неблагоприятный прогноз: смертность составляет приблизительно от 15 и до 30-39% в случае инфицирования некроза, который является основной причиной смерти. Некротическая форма острого панкреатита характеризуется тяжелым и продолжительным течением. Распространенные некрозы поджелудочной железы могут быть геморрагическими, жировыми или смешанными. Клинические наблюдения и секционные находки показывают, что в первые часы и дни (3-5 дней) заболевания граница между некротизированными и жизнеспособными тканями в поджелудочной железе является нечеткой, а связь между ними достаточно прочной. Хирургическое вмешательство обычно требуется при инфицированном панкреонекрозе, реже при стерильном. Его цель заключается в удалении некротических очагов не только из поджелудочной железы, но и из забрюшинной клетчатки. Наиболее распространенным подходом при инфицированном панкреонекрозе является открытая хирургическая некрэктомия, но она отягощена высокими показателями заболеваемости (34-45%) и смертности (11-39%). Попытка удалить омертвевшие участки поджелудочной железы и забрюшинной клетчатки сопровождаются кровотечением, поэтому более безопасно осуществлять некрэктомию не ранее, чем через 10 дней, так как в это время граница между мертвыми и живыми тканями становится четкой. Сосуды некротизированных тканей оказываются тромбированными и некрэктомию можно выполнить почти бескровно. Объем определяется степенью патологических изменений и тяжестью состояния больного. За последние два десятилетия лет лечение панкреонекроза значительно эволюционировало от открытой хирургии к малоинвазивным методам. Следует отметить, что раннее интенсивное консервативное лечение, иногда в сочетании с вышеописанными оперативными вмешательствами является эффективным методом для ведения больных с острым панкреатитом.

1. A.C. de Beaux, K.R. Palmer, D.C. Carter Factors influencing morbidity and mortality in acute pancreatitis; an analysis of 279 cases // Gut . 1995 Jul. №37. pp. 121-126.
2. Banks, P. A., Bollen, T. L., Dervenis, C., Gooszen, H. G., Johnson, C. D., Sarr, M. G.,Vege, S. S. Classification of acute pancreatitis—2012: revision of the Atlanta classification and definitions by international consensus // Gut. 2012. №62. С. 102-111. doi:10.1136/gutjnl-2012-302779
3. Bugiantella, W., Rondelli, F., Boni, M., Stella, P., Polistena, A., Sanguinetti, A., & Avenia, N Necrotizing pancreatitis: A review of the interventions // International Journal of Surgery. 2016. №28. pp. 163-171. doi:10.1016/j.ijsu.2015.12.038
4. M.S. Petrov, S. Shanbhag, M. Chakraborty, A.R. Phillips, J.A. Windsor Organ failure and infection of pancreatic necrosis as determinants of mortality in patients with acute pancreatitis // Gastroenterology. 2010 Sep. №139 (3). pp. 813-820. http://dx.doi.org/10.1053/j.gastro.2010.06.010.
5. Ismail O. Z., & Bhayana V. Organ failure and infection of pancreatic necrosis as determinants of mortality in patients with acute pancreatitis // Clinical Biochemistry. 2017. №50 (18). pp. 1275-1280. doi:10.1016/j.clinbiochem.2017.07.003
6. Ситкин С.И., Силаев В.Н., Бозова Е.Ю., Токарева С.И. Современные подходы к лечению острого панкреатита (обзор международных рекомендаций) // Тверской медицинский журнал. 2015. №2. С. 14-24.
7. Э.Э. Топузов, В.К. Балашов, Б.Г. Цатинян, Э.А. Аршба, А.В. Петряшев, М.А. Бобраков Хирургическое лечение острого панкреатита: возможности чрескожного дренирования // Хирургия. 2017. №8
8. Панкреонекроз, как осложнение острого панкреатита // URL: https://scienceproblems.ru/images/PDF/2016/12/pankreonekroz-kak-oslozhnenie.pdf (дата обращения: 20.04,2019).
9. Клинический случай асептического панкреонекроза, развившийся в результате рецидива панкреатита // URL: https://scientificmagazine.ru/images/PDF/2016/12/klinicheskij-sluchaj-asepticheskogo-pankreonekroza.pdf (дата обращения: 20.04,2019).
10. Клинические рекомендации по хирургическому лечению больных хроническим панкреатитом от 2014 года // URL: https://vk.com/doc137823552_500886669?hash=3ccfbd9696328b67a1&dl=82f9f13195a6ebe7e0 (дата обращения: 20.04,2019).
Актуальность: Острый панкреатит (ОП) среди острых хирургических заболеваний является причиной 5-10% госпитализаций в хирургические стационары [7]. Общая смертность от ОП в мире составляет от 5-10% [6]. Примерно у 80% пациентов острый панкреатит является лёгким и самоограничивающимся, но у 20% он может иметь тяжелое течение с некрозом паренхимы поджелудочной железы и / или перипанкреатической ткани, ведущее к тяжелой заболеваемости и смертности до 27% [1,3]. Основной причиной смерти является инфицирование некротизированной ткани, которое связано с неблагоприятным прогнозом: смертность составляет приблизительно 15% у пациентов с панкреонекрозом и до 30-39% с инфицированием панкреонекроза (оно возникает примерно у трети пациентов) [4]. На сегодняшний день так и не удалось снизить летальность от гнойно ‑ септических осложнений, уменьшить длительность стационарного лечения, что непосредственно связано с особенностями течения заболевания [7]. Лечение больных с панкреонекрозом – одна из актуальных проблем в хирургии. Раннее распознавание острого панкреатита и выбор адекватного метода лечения являются основными задачами успешного лечения. Это обусловлено частой встречаемостью данного заболевания, а также высокой летальностью от осложнений.
Панкреонекроз – деструктивное заболевание поджелудочной железы, являющееся осложнением острого панкреатита и приводящее к развитию полиорганной недостаточности.
Этиология. Острый панкреатит – это воспаление поджелудочной железы; иногда оно связано с системным воспалительным ответом, который может нарушать функцию всех органов или систем. Воспаление может стихать самопроизвольно или прогрессировать до некроза поджелудочной железы и / или окружающей жировой ткани.
К развитию острого панкреатита может привести любая причина, вызывающая гиперсекрецию панкреатического сока и затруднение его оттока с развитием гипертензии в панкреатических протоках; заброс в протоки цитотоксических и активирующих панкреатические ферменты веществ, прямое повреждение секретирующих панкреатоцитов. Этиологическую характеристику острого панкреатита определяют условия его развития. Основными условиями действия пусковых факторов являются [2]:
‑ заболевания внепеченочных желчевыводящих путей с нарушением желчетока;
‑ заболевания ДПК и большого дуоденального сосочка (БДС);
‑ избыточная пищевая нагрузка и медикаментозная стимуляция панкреатической гиперсекреции;
‑ прием алкоголя и его суррогатов резко усиливает секреторную активность поджелудочной железы, а длительное употребление крепких алкогольных напитков приводит к дуодениту с отеком БДС, создавая затруднение оттоку панкреатического секрета и желчи;
‑ острые и хронические нарушения кровообращения с расстройствами микроциркуляции в поджелудочной железе приводят к развитию ишемического острого панкреатита.
Патогенез. Первым по значимости фактором является собственное переваривание вследствие сочетанного влияния всех ферментов поджелудочной железы, причем в остром периоде каждый из них выступает самостоятельно [10]. В здоровом организме пищеварительные ферменты начинают свою работу после того, как вступят в контакт с желчью, которая поступает в полость кишечника из печени. В том случае, если они активизируются слишком рано, не в кишечнике, а в протоках поджелудочной железы, они начинают разрушать ее.
Существуют механизмы защиты, которые предотвращают при нормальных условиях самопереваривание поджелудочной железы:
‑ ферменты секретируются преимущественно в неактивном состоянии (трипсиноген, химотрипсин и др.);
‑ эпителий протока защищен выстилающим его поверхность мукополисахаридом (слой слизи);
‑ в крови находятся ингибиторы, которые инактивируют ферменты, если им удается оказаться вне системы протока;
‑ обмен веществ, присущий ацинарной клетке, предотвращает проникновение выделенных ферментов назад в клетку.
Если у человека имеется стеноз большого дуоденального сосочка, то в протоках поджелудочной железы повышается давление, что приводит к их растяжению, а это, в свою очередь, является причиной снижения количества слизи, защищающей поверхность протоков от ферментов. Также в данной ситуации имеет место поступление желчи в протоки поджелудочной железы в больших количествах. Перерастяжение сначала возникает на ограниченном участке крупных протоков, по мере повышения давления, процесс распространяется до самых мелких протоков. Поэтому повреждения железы возникают, прежде всего, в пределах регионарной протоковой системы, когда происходит разрыв мелких протоков с выходом протеолитических ферментов в интерстиций. Ингибиторы крови инактивируют ферменты и, вместе с тем, в крови повышается количество амилазы. Однако, повышение амилазы еще не означает наличие острого панкреатита, т.к. это возникает чаще, чем определяется клиническое тому соответствие.
Вторым по значимости фактором повреждения панкреатоцитов является расстройство кровообращения в поджелудочной железе. Недостаточное кровообращение железы снижает обмен веществ до критической границы, что может привести к отдельным местным некрозам [9]. Причинами могут быть:
‑ микротромбозы и др.
На возникшие некротические ткани воздействуют протеолитические ферменты. Продукты разложения всасываются в лимфатические сосуды и через них попадают в кровь. Они представляют большую опасность для паренхиматозных органов, в частности, для почек. В случае излечения, на периферии железы поврежденные ткани замещаются соединительной, а внутри железы, при определенных обстоятельствах, формируются ложные кисты [5].
В последние годы наблюдается увеличения частоты затяжного острого панкреатита, это объясняется двумя факторами:
- Ранним поступлением больных в стационар, улучшением диагностики и, как следствие, ранним проведением интенсивной противошоковой терапии;
- Частным поражением периферии поджелудочной железы, когда некроз располагается по наружной поверхности, в то время как центральная часть железистой ткани, расположенная вокруг главного панкреатического протока, остается неповрежденной.
Диагностика острого панкреатита обычно основывается на наличии боли в животе и увеличении уровня сывороточной амилазы и / или липазы.
Методы лучевой диагностики панкреонекроза.
- Ультразвуковое исследование
Данный метод является наиболее доступным, в связи с отсутствием инвазивности, простотой выполнения, высокой специфичностью и чувствительностью в определении основных проявлений панкреонекроза. - Компьютерная томография
КТ с болюсным контрастным усилением является приоритетным методом диагностики при определении тактики хирургического лечения.
КТ позволяет оценить размеры любого отдела железы в аксиальной, сагитальной и фронтальной плоскостях, а также плотность ткани в единицах Хаунсфилда. Кальцинаты и конкременты в ПП хорошо видны на фоне паренхимы ПЖ без контрастного усиления.
Противопоказанием к назначению данного исследования является непереносимость пациентом йодсодержащих контрастных препаратов, почечная недостаточность.
Ограничивающим фактором является значительная лучевая нагрузка на пациента. - Магнитно-резонансная томография
Выполнение МРТ целесообразно у пациентов с непереносимостью йодсодержащих контрастных препаратов, метод является наиболее информативным в дифференциальной диагностике причин билиарной и панкреатической гипертензии. - Эндоскопическая ретроградная панкреатохолангиография
Эндоскопическую ретроградную панкреатохолангиографию (ЭРПХГ) в настоящее время применяют редко. Несмотря на высокую диагностическую информативность ЭРХПГ не исключает возможности развития серьезных осложнений (острого панкреатита, холангита, сепсиса, ретродуоденальной перфорации). Недостатком является также невозможность оценить изменения непосредственно паренхимы железы. ЭРПХГ позволяет детально оценить состояние протока ПЖ и его ветвей.
Некрэктомия и резекция поджелудочной железы.
Наиболее безопасно осуществлять некрэктомию не ранее, чем через 10 дней от начала заболевания, так как в первые 3-5 дней при некрэктомии высок риск развития значительных кровотечений и повреждения прилежащих жизнеспособных тканей. Через 10 дней и более от начала заболевания граница между мертвыми и живыми тканями становится четкой, сосуды некротизированных тканей оказываются тромбированными и некрэктомию можно выполнить почти бескровно. В сроки 6-14 дней от начала заболевания некрэктомию относят к операциям, выполняемым в фазе расплавления и секвестрации, то есть ко второй группе операций при остром панкреатите. Третья группа – это поздние отсроченные операции, с 3 недели заболевания и далее, т.е. в фазе септического воспаления. Операции могут быть одно -, двух- и многоэтапные.
По методу дренирования сальниковой сумки и забрюшинного пространства, операции подразделяют на:
– «закрытые» – активное дренирование забрюшинной клетчатки и брюшной полости перфорированным силиконовыми дренажными трубками, в условиях анатомической целостности полости сальниковой сумки и брюшной полости;
– «полуоткрытые» – введение трубчатых и резиново-марлевых дренажей, пропитанных антисептиком или мазями на водорастворимой основе (левосин/левомеколь) с последующей их сменой «по программе» через 48-72 часа или по «требованию». Брюшная полость ушивается послойно, а дренажи выводят через широкую контрапертуру в пояснично-боковых отделах живота;
– «открытые» – имеют 2 основных варианта, определяемых и характером поражения забрюшинного пространства и брюшной полости и включает комбинированную (динамическую) оментопанкреатобурсостомию или лапаростомию.
Показания к хирургическому лечению при панкреонекрозе
- Абсолютные:
‑ инфицированный панкреонекроз;
‑ панкреатогенный абсцесс;
‑ деструктивный холецистит;
‑ септическая флегмона забрюшинной клетчатки;
‑ гнойный перитонит. - Относительные:
‑ стерильный некроз более 50% ткани поджелудочной железы (по данным КТ);
‑ абактериальный некроз забрюшинной клетчатки (по данным УЗИ и КТ);
‑ холедохолитиаз, механическая желтуха (ЭРПХГ, эндоскопическая папиллотомия, эндоскопическая литоэкстракция);
‑ прогрессирующее ухудшение состояния в виде полиорганной недостаточности.
Предоперационная подготовка. Подготовка больных к операции должна включать коррекцию алиментарных и водно-электролитных нарушений. У больных, страдающих сахарным диабетом, необходимо проводить терапию с участием эндокринолога. При наличии дуоденальной дистрофии с нарушением дуоденальной проходимости требуется интенсивная терапия с элементами гипералиментации [8].
Возможные ошибки и осложнения.
1. Осложнения во время операции:
a. несоблюдение основных принципов ревизии брюшной полости, что не позволяет выявить или исключить разнообразные формы «острого живота»;
b. недостаточно широкий разрез желудочно-ободочной связки;
c. за некротизированную или секвестрированную ткань поджелудочной железы принимаются очаги некроза окружающей орган клетчатки, что дает хирургу основание сделать заключение о более распространенной деструкции железы, чем это есть на самом деле;
d. рассечение капсулы поджелудочной железы при отечном панкреатите. Это вмешательство неизбежно сопровождается повреждением сосудов и паренхимы органа, в то же время, оно не снижает напряжения в ткани железы и не улучшает кровоснабжения.
2. Осложнения в послеоперационном периоде:
‑ внутрибрюшные кровотечения: кровотечения после резекционных операций на ПЖ следует классифицировать согласно рекомендациям международной группы исследователей в области хирургии ПЖ (ISGPS) , при этом учитываются следующие факторы:
a. время начала кровотечения – 24 часа после завершения операции, разграничивают ранние и поздние кровотечения;
b. тяжесть кровотечения – показатель гемоглобина и необходимость переливания компонентов крови;
c. источник и локализация кровотечения – внутрипросветное (в просвет желудочно-кишечного тракта), либо внутрибрюшное кровотечение (уровень доказательности А).
3. разлитой перитонит;
4. распространение панкреонекроза;
5. нагноение в операционной ране и эвентрация;
6. образование кист, наружных свищей поджелудочной железы, свищей желудка и кишечника;
7. развитие гнойных форм острого панкреатита;
8. флегмона забрюшинного пространства;
9. абсцесс (поддиафрагмальный, подпеченочный, межкишечный);
10. некрозы брыжейки тонкой и толстой кишок;
11. острые эрозии и язвы пищевода, желудка и кишечника;
12. геморрагический гидроторакс;
13. печеночно-почечная недостаточность.
Выводы. Таким образом, проанализировав литературу по данному вопросу можно сделать вывод о том, что панкреонекроз является полиэтиологичным заболеванием, но имеет один патогенетический механизм, что обусловливает тактику лечения данного заболевания. Хирургическое лечение панкреонекроза должно проводиться в определенные сроки от начала заболевания, это будет способствовать увеличению скорости восстановления пациентов после операции и развитию меньшего количества осложнений в послеоперационном периоде.
Острый панкреатит и панкреонекроз
Острый панкреатит – состояние, требующее неотложного лечения. Если квалифицированная помощь не оказана вовремя, возможно развитие угрожающего жизни состояния – панкреонекроза.
Общая хирургия в Ильинской больнице
Программа COVID-19 Assistance
Острый панкреатит – состояние, требующее неотложного лечения. Если квалифицированная помощь не оказана вовремя, возможно развитие угрожающего жизни состояния – панкреонекроза.
Принято считать, что панкреатит чаще всего развивается у людей, злоупотребляющих алкоголем. Это не так. Если человек выпивает алкоголь регулярно изо дня в день, поджелудочная железа адаптируется к этому воздействию, а для возникновения воспаления нужен серьёзный толчок. Чаще всего панкреатит развивается как раз у тех, кто выпил недоброкачественный алкоголь. Частая история: с острой болью в животе, которая потом оказывается панкреатитом, в стационар поступает молодой человек, который где-то развлекался, что-то отмечал и в какой-то момент выпил неизвестный алкогольный напиток.
- Механизм развития панкреатита
Секрет поджелудочной железы содержит ферменты, облегчающие переваривание пищи, и является агрессивным веществом. Воспаление начинается из-за того, что поджелудочной железе внезапно требуется выработать большое количество секрета. Это происходит, когда в ЖКТ поступают определённые продукты: человек съел жирную пищу, или выпил алкоголь – или съел жирное и запил алкоголем. Главный панкреатический проток открывается в ампулу большого дуоденального сосочка. В нее же открывается и общий желчный проток. Сфинктер дуоденального сосочка (сфинктер Одди) дозирует выброс секрета в двенадцатиперстную кишку. Если секрета поджелудочной железы внезапно выделилось много, а выйти в кишку он не может из-за того, что сфинктер открывается не так часто – поджелудочная железа переполняется секретом и развивается ее воспаление. Железа делится на головку, перешеек, тело и хвост. Воспаление начинается с головки поджелудочной железы – с её начальных отделов.
Первый симптом острого панкреатита – боль в эпигастральной области – в районе солнечного сплетения. Боль не острая, но постоянная, ноющая, тянущая. Она носит надсадный, давящий характер. Пациент не может найти такое положение тела, которое бы облегчило ситуацию. Эта боль часто иррадиирует в спину, в поясницу. Развиваются диспептические явления – тошнота, рвота, многократный жидкий стул. Из-за болевого шока возникает тахикардия, снижается артериальное давление, появляется холодный липкий пот.
Ситуация, когда у пациента развиваются вышеперечисленные симптомы – экстренная. Если вы обнаружили у себя симптомы острого панкреатита, не нужно самостоятельно принимать лекарства. Также не нужно думать, что это «голодные» боли, и заедать их, надеясь на облегчение. Лучше не станет, станет только хуже. Следует немедленно вызвать скорую помощь или обратиться в экстренное отделение больницы.
Ильинская больница круглосуточно готова к оказанию экстренной помощи пациентам с острым панкреатитом. В первую очередь будет проведено ультразвуковое исследование брюшной полости, позволяющее выявить отек поджелудочной железы, расширение главного панкреатического протока. Для уточнения диагноза проводится компьютерная томография органов брюшной полости. Оперативно выполняется биохимический анализ крови, позволяющий подтвердить, что у пациента действительно есть панкреатит (повышается амилаза).
Острый панкреатит – заболевание хирургическое, терапевты им не занимаются. Если пациент с острым панкреатитом вовремя обратился в Ильинскую больницу, то его госпитализируют в стационар и немедленно начинают терапию, задача которой – уменьшить отек ткани поджелудочной железы. Применяются специальные противовоспалительные препараты и спазмолитики.
Одно из самых грозных осложнений острого панкреатита – панкреонекроз. Вследствие воспаления, отёка и нарушения кровоснабжения возникает некроз тканей поджелудочной железы. В результате некроза секрет поджелудочной железы начинает поступать в брюшную полость и всасываться брюшиной. Кроме этого, он воздействует на стенки кровеносных сосудов, вызывая эрозивное кровотечение. Панкреонекроз – угрожающее жизни состояние, которое требует немедленного хирургического вмешательства.
- Эндоскопическая операция при остром панкреатите
Если, начав консервативную терапию, врач на контрольном УЗИ видит, что отёк не уменьшился, если биохимические анализы крови показывают, что амилаза не снижается, самочувствие пациента не улучшается – значит, проведение консервативной терапии не даёт ожидаемых результатов и есть риск развития панкреонекроза. В такой ситуации хирурги Ильинской больницы выполняют эндоскопическую операцию. Через рот в просвет двенадцатиперстной кишки заводится специальный тонкий и гибкий эндоскоп – дуоденоскоп. Через большой дуоденальный сосочек хирург заводит в главный панкреатический проток стент. Как только стент установлен, секрет поджелудочной железы снова сможет поступать прямо в двенадцатиперстную кишку. Давление в протоке снижается, уменьшается отёк в железе, развитие панкреонекроза исключается. Отек поджелудочной железы серьезно затрудняет эти деликатные манипуляции, от хирурга требуется филигранное владение эндоскопической техникой.
- Лапароскопическая операция при панкреонекрозе
Если у пациента развился панкреонекроз, хирурги Ильинской больницы выполняют экстренную малоинвазивную операцию. Через три небольших разреза (10 мм) в брюшную полость вводятся лапароскоп и хирургические манипуляторы. Камера эндоскопа позволяет осмотреть поджелудочную железу под большим увеличением и выявить очаги некроза. Некротизированные участки поджелудочной железы удаляются, устанавливаются дренажи для отвода панкреатического сока из брюшной полости наружу.
- Пункционные методики при остром панкреатите
При остром панкреатите секрет поджелудочной железы и другие жидкости скапливаются в забрюшинном пространстве, ухудшая состояние пациента. При наличии показаний, хирурги Ильинской больницы проводят малоинвазивное вмешательство – пункцию с установкой дренажей. Пункция проводится под контролем УЗИ. Дренажи эвакуируют излишек поджелудочного секрета, что облегчает состояние пациента, улучшает эффект от консервативной терапии и позволяет избежать большего объема хирургического вмешательства.
Пациенты с острым панкреатитом и панкреонекрозом нуждаются в длительном стационарном лечении, направленном на ликвидацию воспалительного процесса в железе. Все палаты стационара Ильинской больницы одно- или двухместные. Никаких препятствий для посещения пациента родственниками в Ильинской больнице нет, посещение – круглосуточное. Все жизненно важные показатели пациента (пульс, давление, сатурация кислорода и др.) контролируются специальными мониторами и фиксируются электронной системой. Узнать больше.
После выписки из стационара динамическое наблюдение за пациентом осуществляет его семейный врач в сотрудничестве с оперировавшим хирургом и другими специалистами.
Панкреонекроз

Панкреонекроз поражает поджелудочную железу. Патология являет собой омертвение ткани органа. Это необратимый процесс, несущий серьезную угрозу для жизни пациента.
Панкреонекроз развивается как осложнение острого панкреатита, во время которого нормальный отток ферментативной жидкости затруднен или невозможен. Секреция активируется в протоках железы, под ее действием разрушаются жировая составляющая железы и стенки проходящих сосудов.
Причины заболевания
Как правило, причиной развития болезни становится нарушение режима, показанного пациенту с острым или хроническим панкреатитом.
Что может спровоцировать осложнение:
- переедание;
- употребление слишком жирной пищи в большом количестве;
- эпизодический прием алкоголя;
- злоупотребление алкоголем.
Виды патологии
В зависимости от патогенеза различают три типа заболевания:
- Жировой панкреонекроз, при котором повышена активность фермента липазы, за счет чего разрушению подвергается жировая клетчатка поджелудочной железы.
- Геморрагическая форма, обусловлена высокой активностью эластазы, которая затрудняет нормальную микроциркуляцию, провоцирует отечность и тромбообразование. Болезнь сопровождается внутренними кровоизлияниями во внутренние органы и забрюшинное пространство.
- Смешанная форма, при ней активность липазы и эластазы находится на одном уровне.
Симптомы и стадии
Острый панкреонекроз определяют по таким признакам:
- сильная боль в левом подреберье, которая может отдавать в бок, плечо, спину или в область сердца;
- рвота с кровью и желчью, не приносящая облегчения;
- сильная интоксикация;
- нарушение дыхательной функции;
- признаки почечной и печеночной недостаточности;
- нестабильное психическое состояние: повышенная возбудимость, заторможенность, неадекватность реакций.
В зависимости от масштабов поражения различают три стадии болезни:
- Очаговая — некроз имеет точечный характер, большая часть железы сохраняет функциональность. Очаговую форму лечат консервативными методиками.
- Субтотальная форма — поражается около 60–70% железы. В таких случаях врачи могут прибегнуть и к консервативным методам, и к оперативному вмешательству.
- Тотальный панкреонекроз означает 100% поражение органа, показано срочное хирургическое вмешательство.
Кто чаще всего болеет
Панкреонекроз чаще всего настигает лиц, не имеющих проблем с алкоголем, но склонных к эпизодическому злоупотреблению и чревоугодию. У алкоголиков панкреатиты носят вялотекущий характер и редко переходят в острое воспаление.
Заболевания с похожими симптомами
Отдающая в сердце боль при панкреонекрозе может быть отнесена на счет инфаркта миокарда. Чтобы избежать врачебной ошибки, нужно провести небольшой тест: если во время прижатия коленей к животу боль утихает, то проблема в поджелудочной железе.
Как проводится диагностика
Для диагностики заболевания врачи прибегают к таким методикам:
- анализ крови и мочи на содержание фермента альфа-амилазы;
- УЗИ поджелудочной железы, во время которого можно увидеть отеки и пораженные участки;
- компьютерная томография, во время которой можно рассмотреть неоднородность ткани поджелудочной железы;
- лапароскопия — малоинвазивная процедура, во время которой можно обнаружить отечность органа, зафиксировать воспалительный процесс и дифференцировать тип патологии.
Острый панкреонекроз: лечение
Цель лечения — остановка опасного для жизни процесса и профилактика осложнений: сепсиса и гнойного воспаления.
Медицинские препараты
Больному показаны обезболивающие средства, препараты для дезинтоксикации, иммуномодуляторы, антиоксиданты (Мексиприм). Для купирования гнойных процессов нужны антибиотики (Секнидокс).
При геморрагическом панкреонекрозе применяют кровоостанавливающие средства: Транексам, Гемотран, Виданол.
Инфузионно-трансфузионная терапия
Лечение предполагает парентеральное введение различных растворов, позволяющих нормализовать состояние пациента. Это могут быть кровезамещающие жидкости, донорская кровь, плазма, синтетические лекарственные препараты, с помощью которых удается справиться с тяжелой интоксикацией.
Оперативное вмешательство
Операция предполагает удаление омертвевших тканей и чистку брюшной полости. Вмешательство показано, если у пациента выявлены тотальное или субтотальное поражение инфекционного характера, гнойный абсцесс, ложные кисты, перитониты.
Если заболевание протекает без присоединения инфекции, операции стараются избежать.
Хирурги предпочитают прибегать к малоинвазивным методикам, поскольку открытые операции на брюшной полости имеют высокий процент смертности и часто сопровождаются вторичным инфицированием.
Диета
Панкреатит требует соблюдения диеты, а панкреонекроз поджелудочной железы — еще более строгой диеты.
Если показана операция, то за несколько дней до и спустя несколько дней после нее пациента переводят на клиническое питание: внутривенное или зондовое. Это необходимо, чтобы максимально снизить активность ферментов. При этом больные получают питание, обогащенное белками, витаминами и антиоксидантами.
После выздоровления больному придется навсегда сесть на строгую диету. Под запретом алкоголь, жирное, жареное, копченое, острое, сладкое, консервация, слишком холодная или слишком горячая пища.
Профилактические меры
Профилактика панкреонекроза предполагает умеренность в питании и отказ от алкоголя. При первых подозрительных симптомах нужно обращаться к врачу. Своевременная постановка диагноза и раннее начало лечения позволяют надеяться на благоприятный исход.
Какие могут быть осложнения
Невозможность получения помощи приводит к разрушению поджелудочной железы, сепсису, перитониту, множественным кровоизлияниям в органы брюшной полости и в забрюшинную область. У пациента могут развиться гепатит, нефрит, острая сердечная недостаточность, токсический шок, энцефалопатия, некроз толстой кишки.
Список использованной литературы
- Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991–1996 гг.
- Т. А. Кадощук. Профилактика и лечение гнойно-некротических осложнений острого панкреатита. — Винница: ВМИ, 1993. — 116 с.
Популярные вопросы про панкреонекроз
Что за болезнь панкреонекроз?
Панкреонекроз — серьезное, опасное для жизни осложнение острого панкреатита, при котором ткани поджелудочной железы частично или полностью отмирают. Состояние сопровождается сильнейшей интоксикацией и может привести к полиорганной недостаточности и летальному исходу.
Как начинается панкреонекроз?
Обычно панкреонекроз проявляется спустя несколько часов после употребления алкоголя или переедания. Первые симптомы заболевания — болевые ощущения в левом подреберье, иррадиирущие в бок, плечо, руку, спину или область сердца. Острая боль сопровождается сильной интоксикацией, расстройством кишечника, рвотой.
Сколько можно прожить после операции на панкреонекроз?
Летальность при оперативном вмешательстве при панкреонекрозе составляет около 50% случаев. Если пациент перенес операцию благополучно, у него есть шансы жить полной жизнью, соблюдая, однако, строгую диету.
Чем опасен панкреонекроз?
Заболевание несет угрозу для жизни пациента. Отсутствие своевременной медицинской помощи приводит к необратимым последствиям: гибели поджелудочной железы и отказу других органов. На фоне заболевания могут развиться гнойно-воспалительные процессы, которые усугубляют положение больного.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на нем информации.
ВНИМАНИЕ! Цены актуальны только при оформлении заказа в электронной медицинской информационной системе Аптека 9-1-1. Цены на товары при покупке непосредственно в аптечных заведениях-партнерах могут отличаться от указанных на сайте!


