Рак яичников
Этиология развития опухолей яичников, как и для большинства опухолей человека, до конца неизвестна. Но существуют определенные факторы риска развития данного заболевания у женщин:
- До 10% случаев рака яичников являются семейными. Риск рака яичников повышен при наличии родственницы, больной раком молочной железы или яичников, особенно выявленным в детородном возрасте. Генетическая предрасположенность у женщин, носительниц мутаций генов BRCA1 или BRCA2. Поэтому при подозрении на генетическую предрасположенность к развитию опухолей молочной железы или яичников проводится генетическое обследование на наличие/отсутствие мутаций генов BRCA1 или BRCA2.
- Также считается, что раннее наступление менархе и позднее наступление менопаузы увеличивает риск развития рака яичников. [1-3]
Факторы, которые связаны с низким риском развития рака яичников
- Использование оральных контрацептивов,
- Кормление грудью,
- Двусторонняя перевязка труб. [1]
Виды и стадии рака яичников
Опухоли яичников делятся на первичные (возникающие непосредственно в женских половых железах) и вторичные (метастазы рака из других органов). Среди первичных опухолей наиболее распространены карциномы, развивающиеся из эпителиальных клеток. Они встречаются в 80–90% случаев и бывают разных видов:
- серозные карциномы – наиболее распространенный тип, на него приходится 52%;
- эндометриоидные карциномы – 10%;
- светлоклеточный рак – 6%;
- муцинозные карциномы – 6%.
На карциномы яичников очень похожи первичные карциномы брюшины и рак маточных труб, – эти опухоли объединяют в одну группу. Также в яичниках встречаются герминогенные (из половых клеток), стромальные опухоли. Эти новообразования могут обладать разной степенью злокачественности. [5,6]
Классификация рака яичников по стадиям в общем виде выглядит следующим образом:
- I стадия – поражение ограничено только яичниками;
- II стадия – злокачественное новообразование распространяется на соседние органы малого таза;
- III стадия – присутствуют метастазы в брюшине или регионарных лимфоузлах;
- IV стадия – присутствуют отдаленные метастазы. [4,6]
Симптомы рака яичников
Коварство рака яичников заключается в том, что на ранних стадиях он протекает бессимптомно, либо симптомы незначительные и пациентки не обращают на них внимание. Чаще всего первые признаки рака яичников обнаруживаются, когда процесс уже на 3-4 стадии.

Чаще других встречаются следующие симптомы:
- Болевые ощущения внизу живота. Обычно это легкая или тянущая боль, чаще односторонняя, которая самостоятельно проходит на довольно долгое время.
- Чувство тяжести внизу живота.
- Увеличение объема живота, возникновение в нем участков «затвердения».
- Нарушение мочеиспускания и затруднение опорожнения кишечника. Это связано с давлением опухолевых масс на стенку мочевого пузыря или прямой кишки. Из-за этого возникают частые позывы к мочеиспусканию, запоры, чувство неполного опорожнения мочевого пузыря или кишечника, вздутие живота.
- Метастазирование опухоли по брюшине приводит к развитию асцита (скопление жидкости в брюшной полости), что сопровождается увеличением объема живота, общим ухудшением самочувствия, одышкой, невозможностью принимать пищу или чувством насыщения от малого объема еды.
- На последних стадиях присоединяются общие симптомы, характерные для злокачественного процесса — похудание, вплоть до кахексии (истощение), ухудшение общего состояния, сильная слабость и др. [7]
Диагностика рака яичников
В качестве диагностических методов используют метод трансвагинального ультразвукового исследования (трУЗИ) и определение маркера СА 125 в сыворотке крови. Комбинация этих двух методов обладает высокой специфичностью в отношении диагностики рака яичников.
Дополнительные методы исследования, такие как магнитно-резонансная томография (МРТ) или позитронно-эмиссионная томография (ПЭТ) могут дать дополнительную информацию, но не являются необходимыми исследования в рутинной практике при проведении предоперационной подготовки. При сомнительных результатах по данным трУЗИ, использование МРТ может помочь нам в правильной диагностике опухолей яичника (злокачественная/доброкачественная опухоль). Окончательный диагноз рака яичников ставится только после проведения морфологического (исследование клеточного/тканевого состава) исследования.

СА 125 (карбогидратный антиген 125) — основной маркер рака яичников. Нормальное содержание в сыворотке крови до 35 МЕ/мл. В большинстве случаев рака яичников концентрация его увеличивается в 5 и более раз. Концентрация СА 125 в сыворотке крови может повышаться и при различных неопухолевых заболеваниях: воспалительные изменения в брюшной полости, малом тазу, менструация, доброкачественные опухоли женской репродуктивной системы (кисты яичников). Однако в большинстве таких случаев концентрация СА 125 в сыворотке крови не превышает 100 МЕ/мл. [2,8-11]
Лечение рака яичников
Объем хирургического вмешательства, необходимость проведения неоадъювантной (предоперационной) / адъювантной (послеоперационной) химиотерапии зависит от стадии болезни, а также других факторов. [10]
Хирургическое лечение рака яичников
Целью хирургического лечения является удаление максимально возможного объема первичной опухоли и ее метастазов. Операция, которой отдается предпочтение при раке яичников, является экстирпация матки с придатками и резекция большого сальника (т.е. полное удаление матки, маточных труб и яичников с двух сторон). Пациенткам, которые хотят сохранить детородную функцию, возможно выполнение одностороннего удаления придатков при адекватном стадировании и отсутствии изменений в сохраняемых структурах.
Для рака яичников существует такое понятие, как циторедуктивная операция, те операция, которая проводится с целью уменьшения объема опухоли. Она может быть оптимальной (когда объем остаточной опухоли не превышает 1 см в наибольшем измерении) и не оптимальной (объем остаточной опухоли более 1 см). Пациенткам, которым на первом этапе не выполнили максимальную циторедукцию, возможно выполнение промежуточной циторедуктивной операции при наличии положительной динамики или стабилизации на фоне химиотерапии. [8,12]
Системное лекарственное лечение (химиотерапия) рака яичников
При раке яичников возможно использование различных вариантов проведения химиотерапии в зависимости от стадии заболевания.
Неоадъювантная химиотерапия — предоперационная химиотерапия, проводится пациенткам, которым на первом этапе невозможно выполнить хирургическое лечение. При достижении желаемого эффекта в последующем пациентка подвергается хирургическому лечению.
Адъювантная химиотерапия — послеоперационная химиотерапия, проводится в послеоперационном периоде у пациенток в зависимости от стадии заболевания; на ранних стадиях проводится у пациенток с промежуточным и высоким риском (определяется лечащим врачом-онкологом в зависимости от определенных характеристик).
Лечебная химиотерапия проводится в случае исходно распространенного заболевания или наличия рецидива заболевания.
При рецидиве заболевания после ранее проводимой химиотерапии на основе препаратов платины обращают внимание на время с момента окончания лечения и до возникновения рецидива. Если прошло менее 6 месяцев от момента окончания химиотерапии или рецидив возник во время проведения химиотерапии, опухоль признается не чувствительной к препаратам платины (платинорезистенстной), и в дальнейшем лечении данные препараты не используются. Химиотерапия пациентов с платинорезистенстным течением болезни обычно характеризуется низким противоопухолевым эффектом и короткой продолжительностью жизни.

Если прошло 6 месяцев и более — опухоль чувствительна к препаратам платины (платиночувствительная). При развитии стойкого и длительного эффекта после проведения платиносодержащей химиотерапии высока вероятность повторного ответа на режимы лечения с платиновыми производными.
В качестве терапии 1 линии (т.е. то, что используется в первую очередь) при отсутствии противопоказаний используют комбинации на основе препаратов платины, например, паклитаксел в дозе 175мг/м2 с карбоплатином AUC6 каждые 3 недели в течение 6 курсов лечения. Также карбоплатин может сочетаться с гемцитабином, доцетакселом, липосомальным доксорубицином, но в соответствии с Европейскими рекомендации комбинация карбоплатина с паклитакселом по уровню доказательности стоит на первом месте. [8]
Наблюдение пациенток с раком яичников
Динамическое наблюдение после проведенного лечения должно включать в себя:
- сбор анамнеза,
- осмотр и обследование (выполнение УЗИ органов малого таза, брюшной полости,
- сдача анализов крови для определения концентрации СА 125 в сыворотке.
Периодичность — 1 раз в 3 месяца на протяжении первых двух лет, далее 1 раз в 4 месяца в течение третьего года, 1 раз в 6 месяцев в течение 4 и 5 года или до прогрессирования заболевания.
Рак яичников

Рак яичников – это злокачественная опухоль, развивающаяся из ткани яичников. Эта опухоль может быть как первичной, когда ее основной очаг находится в тканях яичника, так и вторичным процессом (метастазы), когда первичный очаг располагается в любой другой части тела.
Первичными поражениями является карцинома яичника (примерно в 70% всех случаев злокачественных процессов в яичниках), герминогенные и стромальные опухоли полового тяжа и другие опухоли, которые встречаются редко. Метастазы часто поражают яичник при опухолевых процессах в эндометрии, толстой кишке, матке, молочной железы. Вероятность развития этого онкологического процесса повышается с возрастом – его пик приходится на период после 70 лет. При этом исследования ученых подтверждают, что карцинома встречается более часто среди жительниц развитых стран. Заболевание диагностируется чаще среди тех, у кого нарушена функция яичников.
К сожалению, существует и проблема поздней диагностики заболевания – по статистике, примерно в 75% его определяют на поздних стадиях. Поэтому очень важно обращать внимание на настораживающие признаки и своевременно обращаться к врачу.
По каким симптомам можно заподозрить рак яичников, и какие методы лечения этой болезни существуют, речь пойдет в этой статье.
Патогенез
Говоря о патогенезе рака яичников, большинство экспертов сходятся в том, что изначально развивается доброкачественная опухоль, которая постепенно теряет дифференцировку. Сначала возникает доброкачественное образование, позже – пограничное, после чего – злокачественная опухоль. Отменено, что опухоли бывают двух типов. Образования первого типа увеличиваются медленно, они отграничены от тканей капсулой, для них характерен хороший прогноз. К такому типу относят низкодифференцированные муцинозные, серозные, светлоклеточные опухоли, а также опухоли Бреннера.
Образования второго типа – это высокоагрессивный рак, предшественники которого не установлены. Также к этому типу относится высокодифференцированная серозная карцинома, смешанная мезодермальная опухоль, недифференцированные карциномы. Такие образования нестабильны генетически.
В 90% случаев рак яичников развивается из одной патологической клетки.
Классификация
Согласно международной гистологической квалификации выделяют такие разновидности карцином:
- серозная – (выделяют карциномы этого типа низкой и высокой степени злокачественности);
- муцинозная;
- эндометриоидная;
- светлоклеточная;
- серозно-муцинозная;
- злокачественная опухоль Бреннера;
- недифференцированная;
- смешанная эпителиальная.
Выделяют несколько стадий заболевания согласно степени его развития:
- Стадия I – поражаются только яичники.
- IA — поражается только один яичник, асцитотсутствует.
- IB – поражаются оба яичника, асцит отсутствует.
- IC – опухоль появляется на поверхности яичника или двух яичников, асцит.
- Стадия II – болезнь распространяется по малому тазу.
- IIA – поражается матка или маточные трубы.
- IIB – поражаются другие ткани органов малого таза.
- IIC – развивается опухоль на поверхности яичника или двух яичников, асцит.
- Стадия III – развивается канцероматоз брюшины, в печени и других органах брюшины появляются метастазы, поражаются паховые лимфоузлы.
- IIIA – процесс распространяется в пределах малого таза, происходит обсеменение брюшины.
- IIIB – появляются метастазы, диаметр которых составляет до 2 см.
- IIIC — появляются метастазы, диаметр которых составляет больше 2 см, вовлекаются ретроперитонеальные и паховые узлы.
- IV– появляются отдаленные метастазы.
Также выделяются герминогенные опухоли, некоторые разновидности которых могут быть злокачественными. Герминогенные образования связаны с пороками развития первичной половой клетки. К такому типу опухолей относится тератома (тетрабластома) – это опухоль, которая может быть как доброкачественной, так и злокачественной. Это эмбрионально-клеточная опухоль, которая образуется из пластов эндо- экзо- и мезодермы. Она появляется еще до рождения, а проявиться может в любом возрасте. Несмотря на то, что определяются разные виды такой опухоли (тератома шеи плода, крестцово-копчиковая тератома и др.), чаще всего у женщин она появляется именно в яичниках. Незрелая тератома может быть злокачественной и метастазировать в другие органы.
Причины
О причинах развития этого заболевания до сих пор известно не все. Однако на сегодня выделяется ряд факторов, которые, так или иначе, могут влиять на вероятность развития этого заболевания.
- Фактором риска является гиперэстрогения – чрезмерная выработка эстрогенов в первой фазе месячного цикла. Ткани яичников чувствительны к воздействию гормонов, и стимуляция гормонами может спровоцировать активную пролиферацию клеток и их злокачественное перерождение. Также гиперэстрогения отмечается при гормональной терапии патологий климакса, как следствие стимуляции суперовуляции при ЭКО или донации яйцеклеток. Поскольку жировая ткань также обладает гормональной активностью, при ожирениитоже может отмечаться гиперэстрогения.
- Еще один фактор риска – продолжительный репродуктивный период с постоянной овуляцией. Это отмечается при раннем начале полового созревания и позднем климаксе, при отсутствии беременностии отказе от естественного кормления.
- В два раза повышен риск развития карциномы яичников у людей с онкологическими процессами молочной железы.
- Важным фактором является наследственность и генетическая расположенность. Риск увеличивается, если онкологические болезни диагностировались у родственников первой линии.
- Также некоторые ученые отмечают, что фактором риска является высокое содержание животных жиров в рационе, что характерно для развитых стран.
Симптомы рака яичника
Чаще всего патологический процесс развивается бессимптомно, и первые признаки рака яичников больная может начать замечать, только когда процесс уже переходит на третью стадию. Первые симптомы может заметить только врач во время профилактического осмотра, поэтому очень важно периодически посещать специалиста. Иногда именно во время осмотра определяется предраковое состояние матки. Предраковое состояние шейки матки очень часто протекает бессимптомно.
- Симптомы у женщин могут проявляться болью в животе, когда происходит перфорация капсулы или перекручивается ножка опухоли.
- Часто опухоль яичника проявляется уже при распространении процесса. Женщина может чувствовать недомогание, худеть, страдать от общей слабости. У нее проявляются признаки интоксикации, снижается аппетит, часто повышается температура тела.
- Может отмечаться тяжесть внизу живота, рвота и тошнота, а также понос, чередующийся с запором.
- Если у больной развивается асцит, у нее увеличивается живот. Асцит может развиваться в течение нескольких месяцев. При этом беспокоит боль в животе, метеоризм, ощущение тяжести и распирания. Асцит большого объема провоцирует одышку при ходьбе, тяжесть при наклонах. Отмечаются отеки ног, симптомы дыхательной и сердечнососудистой недостаточности.
Анализы и диагностика
Карциному яичника можно заподозрить, осматривая живот пациентки, а также при гинекологическом осмотре.
- Если врач подозревает развитие карциномы, проводится пункция, чтобы получить жидкость из брюшной полости для определения в ней наличия опухолевых клеток.
- Практикуется ультразвуковое исследование брюшной полости и малого таза, та также трансвагинальное УЗИ.
- Также в процессе диагностики применяют КТ или МРТ органов брюшной полости. Эти исследования также позволяют определить или исключить наличие метастазов.
- Самый информативный метод — гистологическое исследование биоптата яичника. Такое исследование дает возможность определить особенности опухоли, ее характер и структуру.
Лечение опухоли яичника у женщин
Чтобы лечение было максимально эффективным, важно учесть ряд очень важных факторов. Речь идет о том, на какой стадии на данный момент находится опухоль яичника. Также важно оценить морфологическую структуру, степень дифференцировки, возраст, наличие отягощающих факторов, особенности функций иммунной системы и др. Терапия заболевания всегда комплексная. Основными методами лечения являются химиотерапия и оперативное вмешательство. Важно также практиковать правильное и полноценное питание при химиотерапии, следовать другим советам врача.
Рак яичника: симптомы и признаки у женщин
Яичники – это органы репродуктивной системы женщины. Являются парным органом. Их функция – выработка половых гормонов, а также место для вызревания яйцеклеток. В онкологии, поражение яичников раковыми клетками, согласно статистическим данным, чаще всего приходится на период до наступления менопаузы.

Причины появления патологии
На сегодняшний день нет однозначной причины, вызывающей опухоль яичника. В группу риска входят женщины, не живущие половой жизнью, небеременевшие или беременевшие, но не рожавшие. Предраспологающие факторы:
- гормональные нарушения, в том числе позднее начало менструации или ранняя менопауза, аномальное увеличение числа овуляций, гиперпластические процессы эндометрия, длительно существующие кисты яичников, миома матки;
- генетическая предрасположенность/наследственность;
- наличие других опухолевых процессов в организме, в особенности рак молочной железыи рак эндометрия.

Опухоль яичников может начинаться из неизмененной ткани яичника, постепенно превращаясь в злокачественную. Другая форма развития рака яичников происходит на фоне уже существующей болезни, которая изначально имеет доброкачественный характер — кисты яичников. Некоторые типы кист яичников совершенно безвредны, они исчезают самостоятельно и не требуют дополнительного лечения. Самыми распространенными являются так называемые «функциональные кисты» (киста желтого тела и фолликулярная киста).
Несмотря на это беспечно относиться к диагнозу «киста яичника» нельзя. Следует обратиться за консультацией к специалисту – врачу онкологу-гинекологу, ведь большинство женщин, у которых обнаружена раковая опухоль в яичниках, чувствуют себя абсолютно здоровыми, пока опухоль не достигает больших размеров и проявляются признаки рака яичников.

Первые симптомы рака яичников
Признаки у женщин, свойственные для рака яичников очень схожи с симптомами других проблем или состояний. Поэтому очень важно прислушиваться к своему телу и понимать, что свойственно и нормально для вас, а что нет. Рак яичников может вызывать следующие симптомы (обратите внимание, что разные люди могут чувствовать и воспринимать их по-разному):
- Дискомфорт внизу живота, включая ощущение раздувания, потеря аппетита, ощущение полного живота даже после небольшого перекуса, повышенное образование газов, несварение желудка, тошнота.
- Диарея, запор или частое мочеиспускание, вызванные ростом опухоли, которая может давить на расположенные поблизости органы.
- Постоянное чувство усталости;

О появлении перечисленных симптомов почти каждый день на протяжении нескольких недель, о них нужно сообщить врачу. Как правило, симптомы появляются только на поздних стадиях, когда рак уже достаточно распространился за органы, в которых он возник. Диагностика заболевания включает исследование истории болезни пациента, а также его ближайших родственников и предков, обследование органов таза, нижней части живота, прямой кишки, вагины.
Симптомы рака яичников у женщин
Данное заболевание осложнено для диагностики тем, что его симптоматика на начальных этапах практически отсутствует. Это может продолжаться до тех пор, пока опухоль не достигнет весьма значительных размеров и начнет «давить» на органы, причиняя дискомфорт, или пока не появятся первые метастазы. К сопутствующим симптомам и признакам рака яичников относят:
- Боли внизу живота или в поясничном отделе, особенно усиливающиеся после даже незначительной физической нагрузки. Их характер тянущий, острые болезненные ощущения для данного вида заболевания не характерны.


Когда опухоль дала метастазы, распространившиеся на другие органы, тогда пациенты ощущают боли в костях, головные боли. Могут возникать судорожные припадки, кашель с кровохарканием. Часто происходит разрастание вторичных очагов опухоли, которые располагаются на рядом находящихся органах и тканях.

Признаки рака яичников у женщин
Проявления рака яичников вариабельны, что объясняется многообразием морфологических форм заболевания. При локализованных формах рака яичников симптоматика, как правило, отсутствует. У молодых женщин рак яичников может клинически манифестировать с внезапного болевого синдрома, вызванного перекрутом ножки опухоли или перфорацией ее капсулы.
Происходит нарастание недомогания, слабости, утомляемости, субфебрилитета; ухудшение аппетита, функции ЖКТ (метеоризм, тошнота, запоры); появление дизурических явлений. При поражении брюшины развивается асцит; в случае метастазов в легкие – опухолевый плеврит. В поздних стадиях нарастает сердечно-сосудистая и дыхательная недостаточность, развиваются отеки нижних конечностей, тромбозы. Метастазы при раке яичников, как правило, выявляются в печени, легких, костях.

Среди злокачественных опухолей яичников встречаются гормонально-активные эпителиальные образования. Гранулезоклеточный рак яичников – феменизирующая опухоль, способствующая преждевременному половому созреванию девочек и возобновлению маточных кровотечений у пациенток в менопаузе. Маскулинизирующая опухоль – адренобластома, напротив, приводит к гирсутизму, изменению фигуры, уменьшению груди, прекращению менструаций.
Особенности начальной стадии
Для первой стадии характерно то, что новообразование еще не выходит за пределы яичника. Чаще всего наблюдается одностороннее поражение. При этом заболевание обнаруживается совершенно случайно, на профилактическом осмотре. Дело в том, что на этом этапе симптоматика практически не проявляется, поэтому женщина обращается к специалисту не сразу. При развитии новообразования капсула органа остается нетронутой, разрастание патологических тканей отсутствует. Рак яичника в это время может маскироваться под другие нарушения функциональности организма, например: проблемы с работой ЖКТ, мочевого пузыря.

Первые проявления ощущаются незначительно, но могут присутствовать постоянно. С развитием опухоли симптоматика будет нарастать. Симптомы 1 стадии рака яичника у женщин:
- ощущение перенасыщения, часто повторяющиеся вздутие живота;
- болевой синдром и дискомфорт, распространяющийся на тазовую область;
- тошнота; снижение аппетита;
- частые позывы в туалет, при этом количество выделяемой мочи может быть незначительным;
- увеличение объемов талии;
- резкое снижение веса.

Для диагностики рака яичников на начальной стадии используется УЗИ. Что касается лечения, то тут применяются химиотерапевтические препараты, а также хирургическая операция. Цель терапии – удаление как можно большего количества злокачественной ткани. Лечение таблетками проводится после оперативного вмешательства.
1 стадия рака яичников
Рак яичников – это онкологическое заболевание, которое провоцирует серьёзные деструктивные процессы в тканях органа. Болезнь имеет 4 стадии. Вероятность успешного лечения и выздоровления зависит именно от степени развития заболевания. Когда у женщины диагностирован рак яичников 1 стадии, выживаемость и шансы на выздоровление в таком случае будут достаточно высоки. Начальный этап этой болезни характеризуется тем, что опухоль не успевает еще выйти за пределы яичника — идеальные условия для начала эффективного лечения.

Но при этом нужно знать, какие симптомы свойственны такому недугу на начальной стадии. Не стоит забывать и том, что на начальном этапе болезнь может и вовсе не проявляться.
Прогнозы врачей при раке яичника, если стадия заболевания первая самые оптимистичные. Это единственная степень, которая оставляет больше всего шансов для полного выздоровления. Выживаемость достаточно высока: 75-80%. Если рак яичника удалось диагностировать на самой ранней стадии, то есть большой шанс не только выжить, но и вернуться к полноценной жизни. Операция неизбежна, но если поражён один яичник, то нужно постараться сохранить второй.

Рак яичников 2 стадии
На второй стадии опухоль, первоначально локализованная в одном или обоих яичниках, прорастает в остальные органы малого таза (матку, маточные трубы, мочевой пузырь, прямую или сигмовидную кишку). Метастазы в лимфоузлы, брюшину и в отдаленные органы отсутствуют. На этом этапе симптомы заболевания становятся более явными. Большинство пациенток жалуются на такие проявления, как ощущение переедания, вздутие живота, метеоризм, хроническое несварение желудка, позывы к немедленному мочеиспусканию и увеличение частоты мочеиспусканий, кровянистые выделения из влагалища.
Отмечаются боли при половом акте, а также болевые ощущения постоянного характера в области поясницы и внизу живота.
У женщин ухудшается аппетит, быстро меняется вес (в меньшую или в большую сторону), увеличивается в объеме талия. С ростом опухоли постепенно нарастают общие симптомы: анемия, постоянная слабость, повышенная утомляемость. Женщинам с подозрением на рак яичников, в первую очередь, назначаются лабораторные исследования крови (общий и биохимический), а также анализ крови на наличие опухолевого маркера СА125.

Точный диагноз рака яичников второй стадии ставится на основании данных, полученных при изучении клеток новообразования. С этой целью выполняют пункцию через задний свод влагалища либо диагностическую лапароскопию. Лечение рака яичников на 2-й стадии обязательно включает хирургическую операцию. Обычно проводится гистерэктомия – удаление яичников, матки, фаллопиевых труб и жировой ткани, сосредоточенной в брюшной полости.
Одновременно хирург полностью обследует брюшную полость, чтобы ликвидировать все следы злокачественной ткани. При обнаружении признаков рака в кишечнике, во время операции иссекается пораженный участок с последующим соединением обоих концов кишечника.
3 стадия рака яичников
Рак яичников на 3 стадии включает общие и местные симптомы. Возникают жалобы на тянущие боли внизу живота и пояснице, сбой мочеиспускания в виде задержки или императивных позывов, запор или диарею, метеоризм и вздутие живота. На 3 стадии метастазы проникают в брюшину, поэтому возникает нарушение пищеварения, дискомфорт при приеме пищи, задержка испражнений, неприятные ощущения в тазу.

Нарушения общего состояния характеризуются слабостью, снижением трудоспособности и мышечной силы, недомоганием, бледностью кожных покровов, бессонницей. Интоксикация организма продуктами обмена опухоли проявляется периодическим повышением температуры тела до субфебрильных показателей, снижением массы тела вплоть до кахексии, отсутствием аппетита.
Рак яичника на 3 стадии требует незамедлительной терапии и агрессивного воздействия на первичный очаг и участки метастазов. Выживаемость при раке яичников 3 стадии после операции, при адекватном лечении и комбинировании различных методик влияния на раковые клетки, пятилетняя выживаемость составляет 75—90%. При этом пациенты живут полноценной и здоровой жизнью. Шансы рецидива при 3 стадии равны 50%.

Когда нужна операция?
Выделяют 4 стадии онкологического процесса, от чего зависит прогноз и тактика лечения. Хирургическое вмешательство позволяет удалить опухоль и уменьшить очаг онкологического процесса. Перед проведением операции может использоваться химиотерапия или лучевая терапия, что позволит уменьшить размеры опухоли в несколько раз, облегчая процесс ее удаления. Операция показана при:
- Прогрессирующий онкологический процесс, сопровождающийся появлением нескольких опухолей в яичниках, стремительно увеличивающихся в размерах.
- Неблагоприятная динамика лечения, когда другие средства терапии не дали желаемого результата.
- Опухоль поражает не только сам яичник, но и крупные кровеносные сосуды, маточные трубы и само тело матки, увеличивая масштаб удаления. Оперативное вмешательство может быть нескольких видов:


Необходимость оперативного вмешательства и его объем зависит от множества факторов. Врачи стараются по максимуму сохранить репродуктивную функцию женского организма, но не всегда это возможно. В приоритете жизнь пациентки.
Выживаемость после операции
В отношении случаев с более поздними стадиями заболевания (стадии II—IV) большинство онкологов придерживается мнения о максимально возможном удалении опухоли при первичной операции. Хороший паллиативный эффект достигается, даже если удается сократить размер опухоли хирургическим путем. Впрочем, лишь немногие результаты свидетельствуют о том, что продолжительность жизни пациенток увеличивается, если не удалена вся или почти вся опухоль. Многие операбельные опухоли характеризуются низкой степенью злокачественности, что уже само по себе является основанием для благоприятного прогноза.

Тем не менее максимальный размер участка опухоли, остающегося после резекции, является неплохим ориентиром для последующего назначения курса химиотерапии и дальнейшего прогноза. При расчете выживаемости после операции рака яичников регрессии оказывается, что наибольший вклад вносят такие параметры, как гистологическая характеристика опухоли и максимальный размер ее участка, остающегося после операции. Если в результате операции размер опухоли не уменьшился до 1,6 см (или меньше) в диаметре, то такая операция оказывается неэффективной.
Если после операции у пациентки пальпируются остаточные уплотнения, то назначение курса химиотерапии или лучевой терапии вряд ли будет эффективно.
Поэтому, по крайней мере для части из них, может потребоваться повторная операция, которая должна проводиться опытным хирургом. Сейчас стали чаще выполняться такие сложные операции, как удаление тазовых органов, удаление сальника, резекция толстой кишки, и полное удаление пристеночной тазовой брюшины.

Профилактика опухоли яичников
Рак яичников обычно протекает бессимптомно, пока не распространится на другие органы брюшной полости. К сожалению, на этой поздней стадии рак яичников очень трудно поддается лечению и нередко заканчивается смертью. Не существует надежного способа профилактики рака яичников, особенно если у вас есть генетическая предрасположенность к этому заболеванию. Но некоторые меры помогут вам уменьшить риск рака:
- Рассмотрите возможность приема оральных контрацептивов. Женщины, которые регулярно используют комбинированные оральные контрацептивы (КОК), имеют меньшую вероятность развития рака яичников. Но с КОК связаны другие риски, такие как тромбоз и инсульт, поэтому прием таких препаратов должен быть согласован с врачом.
- Обсудите с врачом ваши факторы риска. Если у вас в семье были случаи рака яичников или рака груди, проконсультируйтесь со специалистом. Возможно, вам понадобиться пройти генетический тест на наследственные аномалии, о которых мы упоминали выше.

В последние десятилетия было разработано много эффективных способов лечения рака яичников. Исследователи сегодня работают над созданием методов ранней диагностики рака яичников, что резко повысило бы шансы больных. В частности, обнаружены особые протеины-маркеры рака, которые позволяют выявлять опухоли яичников по анализу крови.

Рак легче предупредить
К особенностям этого заболевания относят трудность диагностики: рак часто развивается в виде постепенно растущей кисты. Причем, на протяжении долгого времени, киста может выступать единственным признаком рака вплоть до появления метастазов опухоли в других органах. Рак яичников развивается у женщин разного возраста, чаще у женщин в период постменопаузы. Предупредить заболевание поможет только регулярный осмотр у гинеколога (раз в полгода-год) и внимание к своему здоровью.
Рак яичников: выжить и пережить

Что провоцирует возникновение рака яичников? С «поломкой» каких генов связана его наследственная предрасположенность? Как проявляет рак яичников первые признаки и симптомы? Как распространяются злокачественные клетки и каким образом можно обнаружить метастазы? Каков срок жизни у больных раком яичников и что предлагает современная медицина для лечения этого заболевания?
Ответы на эти и другие вопросы вы можете получить, прочитав эту статью. Также вы прочтете здесь мнение эксперта о том, можно ли взять под контроль наследственный рак яичников. Эксперт выступила в рамках XXI Российского онкологического конгресса.
Эксперт: д.м.н., старший научный сотрудник отделения клинической фармакологии и химиотерапии РОНЦ имени Н.Н. Блохина Светлана Хохлова.
Рак яичников – злокачественная опухоль, которая находится на третьем месте среди женских раков и чаще всего встречается в среднем и пожилом возрасте. Ежегодно рак яичников диагностируется у 12 тысяч россиянок и нередко — в тяжелой степени. Примерно у 8% молодых женщин патология передается по наследству.
Почему возникает рак яичников и как снизить вероятность его наступления?
Точно на этот вопрос ответить невозможно, однако медики установили, что рак яичников — патология, характерная для развитых стран, где исключением является лишь Япония.
Такая статистика позволила исследователям предположить, что возникновение болезни связано с традициями питания и усиленным употреблением животных жиров.
Главными факторами, которые провоцируют рак яичников, ученые считают гормональные сбои и наследственную предрасположенность: если женские раки (яичника или молочной железы) встречаются у близких пациентки по женской линии (матери, тети или сестер), то вероятность их передачи по наследству увеличивается на 50%. Как правило, эти наследственные патологии связаны с мутацией в генах BRCA1 или BRCA2. «Поломка» в этих генах бывает связана с ранним началом и поздним завершением менструального цикла, беременностью после 35 лет, малым количеством беременностей, проблемами с лактацией, бесплодием, перенесенным паротитом («свинкой»). А вот применение оральных контрацептивов уменьшает вероятность рака яичников.
Рак яичников: как он распространяется?
Обычно метазстазы распространяются по брюшине, но могут пробираться и в стенку мочевого пузыря, кишечника, продвигаться по лимфатическим сосудам и поражать лимфоузлы в тазовых органах и в паху. Попадая в кровь, раковые клетки поражают легкие, мозг, печень, селезенку, кожу, шею, область ключицы, пупок. Рак яичника может быть и вторичным поражением после другого женского рака — молочной железы, матки и т.д.
Врачи используют специальную классификацию Международной ассоциации акушеров и гинекологов, чтобы разделить течение рака яичников на стадии:
- рак яичников, 1 стадия (Т1) – когда опухоль существует в одном яичнике или в обоих;
- рак яичников, 2 стадия (Т2) – когда рак яичников метастазирует в матку, маточные трубы, область малого таза;
- рак яичников, 3 стадия (Т3) – когда метастазы проникают в брюшину (канцероматоз брюшины при раке яичников), что считается очень неблагоприятным признаком;
- 4 стадия (М1) – когда метастазы достигают органов, отдаленных от яичников.
Рак яичников: симптомы и признаки
Первые признаки рака яичников у женщин не отличаются от обычных недомоганий: иногда они испытывают тяжесть, распирание и боль в животе, запоры. Если капсула яичника разрывается и вокруг него возникает воспаление — женщина ощущает резкую боль.
Позднее к этим признакам присоединяются другие симптомы рака яичников:
- несмотря на уменьшенный аппетит и слабость, происходит увеличение объема живота и его вздутие (поскольку в брюшной полости накапливается жидкость и возникает асцит); при выпячивании брюшной стенки может возникать грыжа;
- если жидкость накапливается в плевральной полости — у женщины появляется одышка;
- без видимой причины возникает тошнота и рвота; при прогрессировании заболевания происходит поражение кишечника и развивается истощение, что может привести к гибели;
- частые позывы к мочеиспусканию;
- если рак распространился в матку, возникают характерные выделения из влагалища.
Быстро ли развивается рак яичников?
Бывает по-разному: иногда опухоль может развиваться долго и без всяких симптомов. Но если признаки рака яичников уже себя проявили — течение заболевания резко ускорится, и прогрессирование опухоли будет происходить в течение нескольких месяцев.
Месячные при раке яичников
Рак может поразить не оба, а один яичник: в таком случае регулярная задержка менструального цикла будет признаком патологии. На второй стадии заболевания рак может захватить оба яичника, и тогда симптомы станут более очевидны: из-за дефицита гормонов менструации станут необильными, скудными, а задержки месячных будут все более продолжительными. При менструациях будут ощущаться боли не только в нижней части живота, но и в боках — там, где расположены яичники. Влияние гормонов может проявиться полным прекращением менструаций, огрубением голоса и ростом волос на лице. Также может произойти внезапное кровотечение, похожее на менструацию, после поднятия тяжелого, в результате сексуального контакта или просто, без всякого повода. Такое кровотечение бывает обильным и длится дольше обычных месячных.
Может ли киста яичника перерасти в рак?
Такое бывает очень редко: по статистике — в 0,01% случаев. Но рак яичников может скрываться под видом кисты, имитируя ее на начальной стадии. В такой ситуации выявить рак можно лишь с помощью гистологии.
Как диагностировать рак яичников?
Если вы подозреваете у себя рак яичников — обратитесь к гинекологу: он назначит полное обследование, предварительно осмотрев ваш живот, а также область придатков. Если доктор не обнаружил признаков заболевания, он назначит дополнительные исследования:
- Рак яичников на УЗИ диагностируется с использованием трансвагинального исследования (влагалищным датчиком) или трансабдоминального (через брюшную стенку);
- Компьютерная томография покажет состояние органов брюшной полости и малого таза; если опухоль существует — на КТ будут определены ее размеры и возможные метастазы в другие органы, а также будут заметны процессы изменений в лимфоузлах;
- при необходимости проводится МРТ.
Психосоматика рака яичников
Психологи называют яичники «женским центром созидания». Именно поэтому психосоматика заболевания, по мнению психолога Луизы Хей, связана с нерешенными внутренними женскими задачами — рождением ребенка, построением семьи, ощущением женщины в себе. Причем, поводом для возникновения патологии могут стать претензии или негативные мысли, обиды (вплоть до ненависти) к противоположному полу, близким мужчинам — мужу, отцу, брату. Психолог Александр Астрогор уверен, что злокачественная опухоль яичников появляется, когда женщина носит в себе желание отомстить обидчику.
Рак яичников: лечение
Чтобы понять — насколько эффективно проходит лечение, врачи используют специальный онкомаркер рака яичников – опухоль-ассоциированный антиген СА-125: меняя свою концентрацию, он показывает, как продвигается терапия.
Лечение I стадии рака яичников. Если брюшина не задета метастазами, женщине хирургическим путем удаляют придатки, матку и сальник. В процессе операции могут обнаружиться очаги, похожие на метастазы — в таком случае их срочно отправляют на морфологический анализ; Молодые женщины часто хотят сохранить один непораженный яичник, чтобы иметь возможность выносить ребенка: в таком случае хирурги идут навстречу желанию пациентки, но при этом делают биопсию второго яичника и отправляют на исследование полученный материал. Как правило, при одностороннем раке яичника женщине после операции не назначают химиопрепараты, а используют альтернативные возможности лечения.
Если прооперировать рак яичника на первой стадии, возможность выживаемости составит 90%.
Лечение II и последующих стадий рака яичников. На этих стадиях хирурги стараются удалить как можно большую часть опухоли и метастазы, и здесь состояние пациенки во многом зависит от умения и опыта хирурга. На III – IV стадиях, перед тем, как провести операцию, женщине могут назначить химиотерапию, чтобы размер опухоли уменьшился. Рецидив после операции возможен (он определяется, если в крови нарастает уровень СА-125 и затем подтверждается на УЗИ и КТ), однако в таком случае врачи редко назначают повторную операцию, поскольку она чаще всего ухудшает их выживаемость. Исключение могут сделать для молодой пациентки, если опухоль находится у нее только в одном яичнике или если рецидив произошел через год и позже после проведения операции. В остальных случаях в при рецидиве назначают курс химиотерапии препаратами первой линии, затем — второй линии.
Если опухоль достигла IV стадии, пациентке редко проводят операцию: обычно назначается паллиативная операция или назначаются препараты для облегчения состояния больной.
Есть ли альтернативные методики?
Да, к счастью, не все пациентки обречены на хирургическое удаление органов и химиотерапию. Помимо этого, существуют современные методики:
- IP-терапия: когда препараты вводятся сразу в брюшную полость: побочных эффектов от лечения становится меньше, а сам препарат непосредственно воздействует на опухоль. В современной терапии используются препараты растительного происхождения.
- Таргетное лечение: когда применяются средства, которые действуют исключительно «в цель», воздействуя на опухоль и не затрагивая здоровые клетки.
- Иммунотерапия при раке яичников: среди самых последних разработок — двухкомпонентные антитела, которые могут одновременно поражать сразу две «мишени» в опухоли (рецептор фолиевой кислоты 1 — FOLR1 и рецептор смерти 5 — death receptor 5) и к тому же способны проходить через защитный клеточный барьер опухоли. Эти препараты обладают меньшей токсичностью, чем их предшественники. Уже в ближайшее время они будут проходить клинические испытания на пациентах.
Комментарий эксперта:
Буквально в последние годы онкологи предложили взять под контроль наследственный (BRCA1 и BRCA2-ассоциированный) рак яичников с помощью препарата, содержащего вещество олапариб. Клинические данные показали, что включение этого препарата в схему лечения способно значительно увеличить выживаемость без прогрессирования у пациенток с наследственным раком яичников: при этом у них на 82% уменьшается риск прогрессирования заболевания или смерти. Кроме того, применение препарата с веществом олапариб помогает отсрочить на 9,4 месяца необходимость проведения химиотерапии у пациенток с мутацией генов BRCA1 и BRCA2. В России препарат олапариб уже прошел регистрацию в июле 2016 года. Его безопасность и переносимость позволяют оставлять на терапии 94% пациенток, получающих препарат более 5-ти лет. При этом 60% нежелательных явлений, возникающих при длительном приеме, можно отнести к слабой или умеренной степени тяжести. Для купирования редких нежелательных реакций (тошнота, рвота, диарея — 2% случаев), можно снижать дозу препарата.
Питание после химиотерапии при раке яичников
Диета после химиотерапии при раке яичников должна быть, в основном, составлена из животных белков и сложных углеводов. Блюда лучше готовить запеченными, отваренными, на пару и протертыми. Частота приема пищи — около шести раз в день.
Продукты, рекомендованные при раке яичников:
- белки: мясо без жира (птица, телятина), рыба (лучше — морская), орехи, яйца;
- кисломолочные и молочные: сливочное масло, сыр (пониженной жирности, без специй), простокваша, творог, кефир;
- овощи и фрукты: зелень, капуста, яблоки, кабачки, цитрусовые, баклажаны, болгарский перец;
- злаковые: каши гречневая и овсяная, цельнозерновой хлеб и паста;
- углеводы: мед.
Исключить из рациона следует консервы, пряности и приправы, острые блюда, алкогольные напитки.
Сколько живут больные раком яичников после подтверждения диагноза?
По статистике пятилетняя и более выживаемость характерна для 40% всех пациенток с раком яичников. При этом диагноз, поставленный на ранней стадии, дает возможность выжить 90% женщин. К сожалению, метастазы и III стадия опухоли отдаленных органов пока дает невысокую выживаемость (около 20%). Но активные исследования ученых и внедрение иммунотерапии в лечение рака яичников позволяют женщинам бороться с заболеванием, не теряя надежды на любой стадии.
Рак яичников
Яичники – органы внутренней секреции, которые принимают участие в работе репродуктивной системы женщины. Основной функцией данного органа является выработка половых гормонов, которые регулируют ежемесячный менструальный цикл и поддерживают беременность.
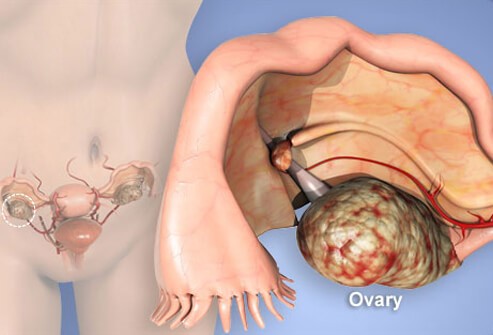
Рак яичников занимает 3 место по заболеваемости и 1 место по смертности среди злокачественных опухолей репродуктивной системы. Прогноз выживаемости пациентов с распространённым раком яичников составляет 30%, а скрининговые программы для него отсутствуют. Преимущественно опухоль возникает в возрасте 40-60 лет.
Причины возникновения рака яичников
На сегодняшний день нет однозначной причины, вызывающей опухоль яичника. В группу риска входят женщины, не живущие половой жизнью, небеременевшие или беременевшие, но не рожавшие.
Предраспологающие факторы
- гормональные нарушения, в том числе позднее начало менструации или ранняя менопауза, аномальное увеличение числа овуляций, гиперпластические процессы эндометрия, длительно существующие кисты яичников, миома матки
- генетическая предрасположенность/наследственность;
- наличие других опухолевых процессов в организме, в особенности рак молочной железы и рак эндометрия.
Опухоль яичников может начинаться из неизмененной ткани яичника, постепенно превращаясь в злокачественную. Другая форма развития рака яичников происходит на фоне уже существующей болезни, которая изначально имеет доброкачественный характер — кисты яичников. Некоторые типы кист яичников совершенно безвредны, они исчезают самостоятельно и не требуют дополнительного лечения. Самыми распространенными являются так называемые «функциональные кисты» (киста желтого тела и фолликулярная киста).
Зачастую пациенты не отмечают никаких жалоб. Несмотря на это беспечно относиться к диагнозу «киста яичника» нельзя. Следует обратиться за консультацией к специалисту – врачу онкологу-гинекологу, ведь большинство женщин, у которых обнаружена раковая опухоль в яичниках, чувствуют себя абсолютно здоровыми, пока опухоль не достигает больших размеров и проявляются признаки рака яичников.
Специфические симптомы рака яичников:
- постоянные ноющие боли в области живота и поясничном отделе;
- увеличение живота в объеме за счет образования жидкости в брюшной полости.
- появление сбоев в менструальном цикле и выделений из влагалища с примесью крови;
- учащенное мочеиспускание или «ложные» позывы; запоры;
Диагностика рака яичников
Распознать и диагностировать рак яичников довольно трудно. Это связано в первую очередь с расположением яичников в брюшной полости, что исключает возможность зрительного контроля. Основным методом является УЗИ органов малого таза.
Для более точной диагностики используют углубленное исследование — МРТ, которое позволяет максимально точно выявить границы, расположение и размер опухоли. При наличии патологической жидкости в брюшной полости – асцита – ее эвакуируют и выполняют цитологическое исследование, которое определяет присутствие злокачественных клеток.
Другим фактором, затрудняющим раннюю диагностику онкологии яичников, является отсутствие симптомов на ранних стадиях.
Кроме описанных инструментальных методов обследования, важным является исследование близлежащих органов, а также выполнение лабораторных анализов, в том числе исследование онкомаркеров. Только после проведения перечисленных действий, врач может поставить окончательный диагноз, т.е. клиническую стадию заболевания.
Стадии
На сегодняшний день выделяют 4 стадии рака яичников:
| Стадия | Характерные признаки |
| I | опухоль располагается только в одном яичнике; |
| II | раковые клетки продолжают развиваться и поражают второй яичник; |
| III | появляются метастазы по брюшной полости, болезнь распространяется на близлежащие органы; |
| IV | опухолевые клетки поражают отдаленные органы-мишени (печень, легкие, кости, головной мозг); |
Лечение
На основании выставленной стадии заболевания возможно определить необходимый вид лечения опухоли яичников – объем хирургического этапа и индивидуальный подбор курса полихимиотерапии. Стандартом является удаление матки с придатками и большого сальника. Операция должна выполняться в радикальном объеме для обнаруженной патологии.
В НИИ онкологии имени Н.Н. Петрова создана уникальная операционная с оборудованием KarlStorz (Германия), где проводят хирургическое лечение всех злокачественных патологий репродуктивной системы, в том числе и лапароскопическим доступом, крупнейшие хирурги Северо-Запада.
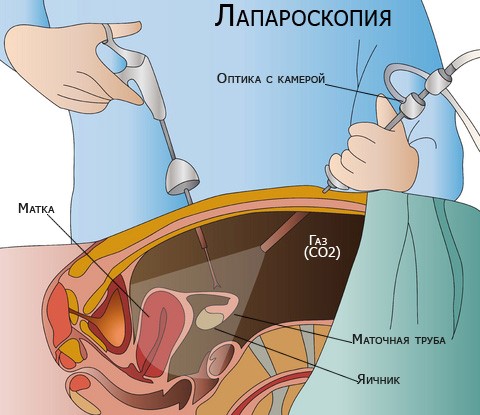
Также на базе отделения онкогинекологии занимаются такой серьезной проблемой, как хирургическое лечение во время беременности. Случаи необходимости удаления кисты яичника во время беременности не являются редкостью, а ограничения в лучевой диагностике зачастую оставляют вопросы при постановке клинического диагноза. Оперировать беременных с опухолями яичников наиболее рационально в плановом порядке, определив посредством срочного интраоперационного цитологического и гистологического исследований характер опухоли.
Наследственный рак яичников
Общемировой тенденцией на сегодняшний день является изучение наследственных опухолевых синдромов.
Большой общественный резонанс создала актриса Анджелина Джоли тем, что радикально решила проблему возможного возникновения у нее рака яичников и рака груди, выполнив удаление яичников и молочных желез с протезированием последних имплантами. Согласно представленным анализам, вероятность развития у нее онкологичекого заболевания была 87% из 100% из-за наличия мутации в гене BRCA1.
Среди семейных опухолей наследственный рак яичников является самой частой патологией и составляет 10-15% от общей структуры. Наиболее часто он ассоциирован с высоким риском развития рака молочной железы (РМЖ), поэтому в медицинской литературе обычно встречается единый термин «синдром рака молочной железы и рака яичников». В течение 17 лет НИИ онкологии имени Н.Н. Петрова занимаются диагностикой наследственных раковых синдромов. Установлено, что у российских пациенток с наследственным раком яичников 70-90% всех дефектов в гене BRCA1 приходится на мутацию в гене BRCA1 5382insC.
Исследования, проводимые в НИИ, позволили создать недорогую и эффективную методику для генетического скрининга семейных форм рака молочной железы и рака яичников, основанную на применении всего нескольких ПЦР-тестов.
Диагностика наследственного рака яичников в настоящее время доступна и проста – это анализ крови из вены.
Определение генетической предрасположенности к раку среди здоровых женщин крайне важно; в случае подтверждения присутствия мутации организуется комплекс мероприятий, направленных на предупреждение и раннюю диагностику онкологической патологии.
Рак яичников: первые симптомы, стадии, лечение онкологии
ВОЗ признает рак яичников одной из самых опасных онкопатологий женской репродуктивной системы. Болезнь занимает второе место по распространенности после карцином шейки матки. Однако, гораздо хуже диагностируется, плохо поддается лечению. Отличается агрессивным течением, склонностью к рецидивам. Опухоли выявляются у пациенток разного возраста, но наиболее характерны для пожилых дам.

Причины развития заболевания
Механизм формирования опухолей яичников схож с развитием онкопатологий других органов. Под влиянием мутации нарушается процесс деления, отмирания клеток. Злокачественные образования начинают бесконтрольно расти, постепенно замещая здоровые структуры.
Достоверно причины начала патологических изменений не выявлены. Специалисты склоняются к тому, что рак яичников в своей основе имеет гормональную природу, чаще развивается у женщин с постоянными сбоями в синтезе гормонов репродуктивной системы. Так, значительно повышает вероятность озлокачествления отсутствие беременности, родов. В этом случае овуляторные циклы непрерывны, вызывают ускоренную регенерацию эпителиальных клеток яичников, что со временем провоцирует злокачественные мутации.
Среди других факторов риска рака яичников:
- врожденные генетические мутации (например, спровоцированные синдромом Линча);
- ранние менструации;
- перенесенные венерические заболевания;
- поликистоз;
- ожирение;
- поздняя менопауза или роды;
- эндометриоз;
- хронические воспаления репродуктивных органов;
- курение;
- нерегулярная половая жизнь;
- проживание в регионе с плохой экологией;
- многочисленные аборты.
По предположениям онкологов причиной рака яичников бывает длительный прием высоких доз препаратов эстрогена в качестве гормонозаместительной терапии в период постменопаузы.
Основная группа пациентов, у которых выявляют рак яичника — женщины 40–69 лет, страдающие бесплодием. Существенно повышает риск развития патологии наследственная предрасположенность к онкопатологиям репродуктивной системы.
Виды рака яичников
Опухоли данной категории чаще бывают односторонними (растут в одном яичнике), реже — двусторонними.
Новообразования делятся на:
- эпителиальные — формируются в эпителии, выстилающем наружную или внутреннюю поверхность органов;
- стромальные — разрастаются из клеток специфической соединительной ткани (стромы), ответственной за синтез эстрогенов, андрогенов, прогестинов. На долю данных новообразований приходится около 7% из общего числа случаев диагностированного рака яичников. Они медленно растут, легче обнаруживаются на ранних стадиях;
- герминогенные — образуются из первичных, незрелых клеток, внедряются в любые ткани органов. Встречаются редко, обычно у молодых девушек.
До 90% новообразований рака яичников относятся к эпителиальному типу. Они трудно диагностируются, поддаются лечению.
Существует несколько гистологических типов таких опухолей:
- муцинозные;
- эндометриоидные;
- сложные;
- светлоклеточные;
- серозные;
- смешанные;
- карциномы;
- новообразования Бренера.
По происхождению опухоли бывают:
- первичными — формируются непосредственно из клеток яичников;
- вторичные — перерождаются из доброкачественных образований (кист);
- метастатическими — появляются в результате заноса измененных клеток с током крови или лимфы из других частей организма.

Новообразования последней разновидности наиболее опасны, характеризуются стремительным ростом, быстрым распространением на соседние органы.
Стадии развития болезни
Как и другие виды рака опухоли яичников проходят четыре стадии развития:
- I — новообразование локализуется в одном органе, редко начинает распространяться на парный;
- II — один яичник поражается полностью, процесс распространяется на матку, трубы;
- III — раковые клетки обнаруживаются в паховых, забрюшинных лимфатических узлах;
- IV — наблюдается метастазирование в отдаленные от первичного очага внутренние органы.
Чем раньше обнаружено озлокачествление тканей, тем больше шансов на выздоровление пациентки.
Характерные признаки
Опасность рака яичников в том, что в 75-80% случаев (по статистике ВОЗ) он выявляется уже на стадии агрессивного метастазирования на отдаленные органы и системы.
Симптомы ранних стадий неспецифичны, выступают признаками многих заболеваний. В их числе:
- вздутие живота;
- болезненность в нижней части брюшной полости;
- учащенное мочеиспускание;
- ощущение тяжести в желудке, насыщение малым количеством еды;
- резкое, необоснованное снижение массы тела.
По мере роста опухоли клиническая картина патологии пополняется такими проявлениями, как:
- постоянная усталость;
- изжога;
- снижение работоспособности;
- кожная сыпь;
- боли в спине;
- нарушения менструального цикла;
- мышечная слабость;
- запоры;
- боль в спине;
- дискомфорт во время полового акта.
Установить патологию по данным характеристикам невозможно. Для выявления опухолевого процесса потребуется полное обследование.
Диагностика
Визит в медучреждение начинается со сбора анамнеза, гинекологического осмотра, пальпации органов малого таза. Для обнаружения опухоли, определение ее типа, локализации, степени развития пациентке проводят:
- трансвагинальное УЗИ;
- рентген грудной клетки;
- МРТ;
- общий, биохимический анализы крови;
- маммографию;
- КТ брюшной полости;
- генетические тесты на выявление мутаций;
- позитронно-эмиссионная томография;
- диагностическое выскабливание полости матки (при подозрении на рак эндометрия).
Исследование крови на наличие онкомаркера CA-125 не является специфическим, поэтому чаще применяется не для выявления рака яичников на ранней стадии, а для отслеживания динамики во время лечения пациентки, предотвращения рецидивов.

Окончательный диагноз ставится только после биопсии с гистологическим исследованием биоматериала.
Лечение
Основной метод лечения рака яичника хирургическое удаление опухоли. Онкологи практикуют несколько методов вмешательства:
- тотальная гистерэктомия — полное удаление репродуктивных органов женщины;
- циторедукция — отсечение части новообразования при неэффективности химиотерапии;
- частичная гистерэктомия — удаление опухоли с захватом окружающих тканей;
- паллиативная операция — резекция части неоперабельного новообразования, направленная не на лечение, а на улучшение качества жизни больной.
Тип вмешательства выбирает лечащий врач, исходя из особенностей конкретного случая, состояния здоровья пациентки. Операцию дополняют химиотерапией.
- неоадъювантной — проводится перед резекцией для уменьшения размера новообразования или при невозможности хирургического вмешательства;
- адъювантная — показана пациенткам в постоперационный период для закрепления результата, профилактики рецидива.
Если удается обнаружить в опухоли клетки «мишени», химиотерапию совмещают с таргетной.
Гормональное лечение оправдано при рецидивировании стромальных опухолей. Отдельно его применяют редко из-за низкой эффективности воздействия на злокачественные клетки.
Прогноз
Как правило прогноз при раке яичников неблагоприятный. Это обусловлено тем, что эти новообразования чаще диагностируются на поздних стадиях. Кроме того, данный тип новообразований склонен к рецидивированию.
Пятилетний порог выживаемости преодолевает от 10 до 80% женщин, в зависимости от степени распространения опухоли. При условии удаления всех измененных тканей выздоравливает около 60% пациенток.
Профилактика
Способа полностью застраховаться от развития рака яичников не существует. Однако, чтобы снизить риск появления опухоли, достаточно соблюдать ряд несложных правил:
- сбалансировать рацион;
- заниматься спортом;
- отказаться от курения, алкогольных напитков;
- защищать кожу от ультрафиолета.
Девушкам, близкие родственницы которых болели раком яичников нужно внимательно следить за здоровьем. Проходить регулярные гинекологические осмотры. Ежегодные скрининги рекомендованы всем женщинам старше 40 лет.
Рак яичников — не приговор. Если не бояться, не заниматься самолечением, сразу обратиться к врачу, пройти обследование. Грамотно разработанный курс терапии даже на IV стадии заболевания может помочь серьезно замедлить рост опухоли, продлить пациентке жизни, сохранив ее качество.
Рак яичников: что это такое и как он связан с опухолевыми синдромами?
Рак яичников в России составляет до 4% от всех случаев онкологических болезней у женщин. Это не самый распространенный вид рака, но он достаточно опасен. От него погибает больше людей, чем от любого другого рака женской репродуктивной системы, вроде рака шейки матки или эндометрия. В этом материале разбираемся, можно ли его диагностировать на ранней стадии и какие факторы риска с ним связаны.
Содержание
Что такое рак яичников?
Яичники — это органы, имеющие форму и размер миндаля. Они относятся к женской репродуктивной системе и производят яйцеклетки, а также гормоны эстроген и прогестерон. Рак яичников возникает, когда клетки этого органа начинают бесконтрольно делиться из-за каких-то поломок в генах. Чаще всего это происходит в эпителиальных клетках, которые покрывают внешнюю поверхность яичников. Менее 2% случаев приходится на злокачественные опухоли половых клеток. А в 1% рак начинается в стромальных клетках яичников, которые вырабатывают женские гормоны эстроген и прогестерон.
Кроме злокачественных опухолей, в яичниках часто могут появляться доброкачественные опухоли. Часть из них является кистами — мешочками, которые образуются на поверхности или внутри яичника. Они могут быть как твердыми, так и заполненными жидкостью. Обычно эти образования имеют небольшой размер, не вызывают никаких симптомов и проходят сами по себе. Если киста большая, не проходит или увеличивается — врач может назначить дополнительные анализы или посоветовать убрать ее хирургическим путем (только так можно убедиться, что это точно не рак).
Как и с многими другими видами рака, чем раньше обнаружен рак яичников и начато лечение, тем больше у женщины шансов на выздоровление.

Как микробиота влияет на опухоли?
Какие факторы риска есть у этой болезни?
К факторам риска относят всё, что может увеличить шанс человека столкнуться с онкологическим заболеванием, вроде курения, различных инфекций или особенностей внешней среды.
Но нужно помнить: даже если у женщины есть какой-то фактор риска — это не значит, что она точно заболеет раком яичников. И напротив: некоторые люди, встретившиеся с болезнью, могли не иметь ни одного из известных факторов риска.
К факторам, которые могут увеличить вероятность развития рака эпителиального рака яичников, относят:
- Старший возраст. Рак яичников редко встречается у людей моложе 40 лет, а большинство случаев приходится на женщин после менопаузы;
- Отсутствие беременностей или рождение первого ребенка после 35 лет;
- Использование гормональной терапии после менопаузы;
- Семейную историю рака яичников, а также некоторых других типов рака, вроде колоректального рака и рака молочной железы;
- Личная история рака молочной железы у самой женщины.

«Главное — что я успокоилась»: кому и зачем нужен генетический тест на онкологию
Отягощенный семейный или личный анамнез может указывать на наличие наследственного опухолевого синдрома. Например, синдрома наследственного рака молочной железы и яичников, который вызывается наследственными патогенными вариантами в генах BRCA1 и BRCA2. Вероятность столкнуться с раком яичников в течение жизни у женщин с наследственными патогенным вариантом BRCA1 — 35–70%. Для женщин с BRCA2 — 10%–30%.
Для сравнения: пожизненный риск рака яичников для женщины без мутаций — около 2%.
Еще один опухолевый синдром — наследственный неполипозный рак толстой кишки (синдром Линча). Развивается вследствие генетических поломок в генах MLH1, MSH2, MSH6, PMS2 и EPCAM. Кроме очень высокого риска колоректального рака, люди с синдромом также имеют повышенный риск развития рака эндометрия и рака яичников. Так вероятность столкнуться с последним у женщин с синдромом Линча около 10%.
Кроме этого, повлиять на развитие рака яичников могут еще синдром Пейтца-Егерса (вызывается мутациями в гене STK11), MUTYH-ассоциированный полипоз (мутации в гене MUTYH), а также наследственные патогенные мутации в генах ATM, BRIP1, RAD51C, RAD51D, PALB2, CHEK2, TP53 и других.
Менее распространенные подтипы рака яичников (опухоли половых клеток и стромальные опухоли) намного реже связаны с перечисленными опухолевыми синдромами и факторами риска.
Как заболевание проявляется?
У женщин с раком яичников симптомы могут отсутствовать совсем, проявляться лишь в легкой форме, а еще часто схожи признаками менее серьезных заболеваний, вроде синдрома раздраженного кишечника (СРК) или предменструального синдрома. Это все приводит к тому, что болезнь нередко обнаруживают на запущенной стадии, когда она уже хуже поддается лечению.
К возможным симптомам относят боль внизу живота, кровотечение из влагалища, потерю веса, необъяснимую боль в спине, которая может усиливаться, постоянное ощущение вздутия живота, дискомфорт в области живота или таза, быстрое чувство насыщения во время еды, частые позывы к мочеиспусканию и потерю аппетита.
Обратиться к врачу стоит, если:
- есть ощущение вздутия живота, особенно чаще 12 раз в месяц
- есть другие симптомы рака, которые не проходят со временем. Особенно если женщине более 50 лет или у нее есть семейная история рака яичников, рака молочной железы.
Можно ли диагностировать рак яичников, когда симптомов еще нет?
Врачи пытаются найти методы, которые позволят легче диагностировать болезнь на ранней стадии, но пока с этим есть проблемы. Для женщин, не имеющих симптомов болезни и без высокого риска развития рака яичников, скрининговых тестов на рак яичников нет.
Для женщин, которые испытывают какие-то симптомы, имеют подтвержденный семейный опухолевый синдром или семейную историю рака яичников и молочной железы — можно рассмотреть ряд обследований (хотя здесь среди медицинского сообщества все еще существуют споры). В основном, ним относят трансвагинальное ультразвуковое исследование. Оно помогает найти новообразование в яичнике, но с его помощью нельзя точно определить, является ли опухоль злокачественной или доброкачественной.
Еще существует анализ крови на онкомаркер CA-125. Его иногда используют при лечении рака яичников. Если уровень CA-125 был высок у женщины до терапии, а потом начал снижаться — препараты, скорее всего, работают. Но при скрининге, даже женщин с высоким риском рака яичников, он может выдавать ошибки. Дело в том, что высокие уровни CA-125 кроме онкологии связаны и с другими состояниями, вроде эндометриоза и воспалительных заболеваний органов малого таза. Кроме того, не у всех женщин с раком яичников в принципе высокий уровень СА-125. Именно поэтому при использовании этого онкомаркера при скрининге высоких групп риска, его результаты нужно подтверждать другими тестами, например, УЗИ.
Как лечится рак яичников?
Обычно все начинается с хирургического лечения. Дело в том, что рак яичников в принципе можно диагностировать (как и определить его стадию) лишь с помощью диагностической хирургии и последующего гистологического исследования материала. Специалист удаляет все видимые опухоли (чаще всего это включает удаление матки, маточных труб и яичников). Это нужно, чтобы предотвратить дальнейшее распространение рака или его последующее возвращение после лечения.
На ранней стадии кроме операции обычно ничего не требуется. Но в большинстве случаев женщине дополнительно будут проводить химиотерапию, чтобы убить оставшиеся опухолевые клетки. Иногда химиотерапию назначают до хирургии, чтобы уменьшить опухоль и увеличить вероятность того, что хирург сможет ее полностью удалить.
При раке яичников, который плохо реагирует на химиотерапию, рецидивирует или найден на тяжелой стадии, дополнительно могут подключать лечение с помощью таргетной терапии. Так ингибиторы PARP применяют при распространенном раке яичников у женщин с мутациями BRCA1 и BRCA2. В России по клиническим рекомендациям Минздрава молекулярно-генетическое исследование мутаций BRCA1 и BRCA2 проводят всем женщинам с серозным и эндометриоидным раком яичников тяжелой стадии. Это значит, что этот анализ можно сделать бесплатно по ОМС, причем используя методы секвенирования нового поколения (NGS).
При проведении более расширенного профилирования опухоли можно обнаружить и другие нарушения, которых позволяют использовать иные «прицельные» препараты. Например, при микросателлитной нестабильности (MSI) назначают пембролизумаб и прочие типы иммунотерапии. При перестройке NTRK 1-3 — ларотректиниб и энтректиниб (пока не зарегистрированы на территории РФ). А иногда при отдельных генетических поломках попробуют использовать препараты, которые зарегистрированы для других нозологий или перспективны в рамках клинических испытаний.
Узнать о своих особенностях здоровья, индивидуальных рисках и профилактике рака поможет Соло-тест Атлас. Узнать о своих рисках и тестах, которые их выявят, можно на сайте и у специалистов Центра молекулярной онкологии ОнкоАтлас.А если вы уже сдавали тест и хотите поделиться своей историей, напишите нам на [email protected] .


