Подагра
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
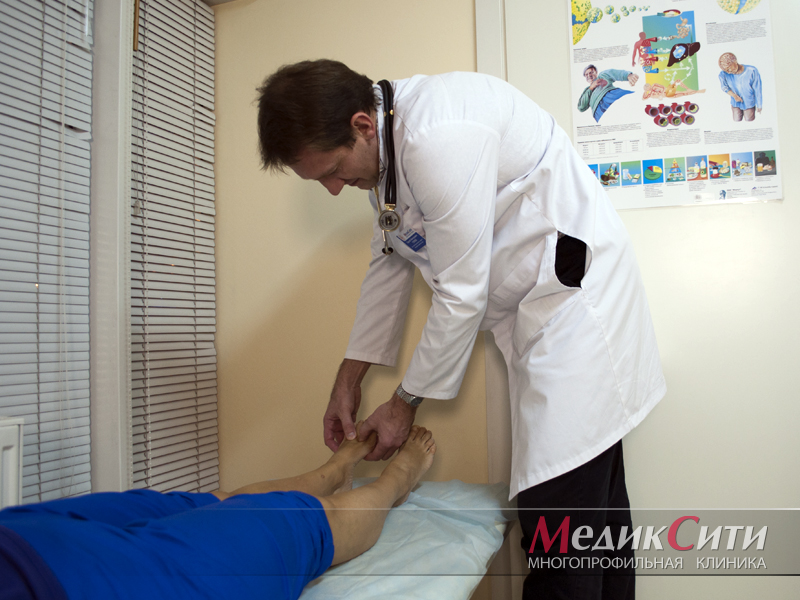
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Подагра: диагностика и лечение
Подагра (в переводе с греческого языка – «нога в капкане») – заболевание, возникающее в результате нарушения обмена мочевой кислоты и характеризующееся периодическими атаками острого артрита, чаще всего в области большого пальца стопы. При этой болезни кристаллы мочевой кислоты (моноурат натрия) начинают накапливаться в различных тканях, прежде всего в области суставов, почках и других органах.
Подагра – болезнь достаточно древняя и известна еще со времен Гиппократа, который одним из первых дал подробную характеристику основных симптомов болезни и связал ее развитие с перееданием. В средние века подагра считалась заболеванием королевских особ и аристократии, склонных к обильным застольям.
Сегодня «болезнь аристократии и королей» широко распространена в разных социальных слоях общества, однако всех больных объединяет одно – склонность к чрезмерному употреблению мясных продуктов. По-видимому, это частично объясняет тот факт, что мужчины болеют подагрой в 10 раз чаще, чем женщины. Однако неправильный образ жизни, «перекосы» в питании (в частности увлечение новомодными «белковыми» диетами) делают и современных женщин уязвимыми перед этим заболеванием.

Что такое подагра?
В настоящее время подагра считается системным заболеванием, поскольку помимо суставов поражает практически весь организм.
Нарушение так называемого пуринового обмена приводит к повышению концентрации мочевой кислоты в крови и моче, образованию уратных кристаллов и их отложению в мягких тканях, в том числе в области суставов верхних и нижних конечностей. Со временем отложения кристаллов мочевой кислоты (ураты) формируют узелковые подкожные образования – тофусы, которые хорошо видны невооруженным глазом и позволяют врачу поставить диагноз даже при обычном внешнем осмотре. Однако задолго до образования тофусов болезнь проявляет себя приступообразным, необычно тяжелым воспалением суставов – подагрическим артритом (чаще всего располагающимся в области большого пальца стопы, хотя возможно поражение других суставов, чаще ног).
При подагре поражаются внутренние органы, в частности почки, которые длительное время работают в условиях повышенной нагрузки, связанной с необходимостью выведения мочевой кислоты из крови. Со временем развивается мочекаменная болезнь, усугубляющая негативное действие мочевой кислоты на почечную ткань. Дополнительным повреждающим фактором является частый и как правило бесконтрольный прием обезболивающих средств по поводу болей в суставах. Постепенно функция почек нарушается – формируется почечная недостаточность, которая и определяет окончательный прогноз болезни
Виды подагры
Подагра может быть первичной и вторичной.
Первичная подагра передается по наследству и связана с недостаточной функцией ферментов, участвующих в регуляции уровня мочевой кислоты.
Вторичная подагра развивается на фоне уже имеющегося заболевания, при котором в силу тех или иных причин отмечается повышенное образование мочевой кислоты, например, при заболеваниях крови или хронических болезнях почек. В таких случаях лечение должно быть направлено на лечение болезни, приведшей к развитию вторичной подагры.
Нормальными считаются следующие показатели уровня мочевой кислоты в крови:
- у мужчин моложе 60 лет – 250-450 мкмоль /л; старше 60 лет – 250-480 мкмоль /л;
- у женщин до 60 лет – 240-340 мкмоль /л; в более старшем возрасте – 210-430 мкмоль /л;
- у детей до 12 лет – 120-330 мкмоль /л.
Превышение этих показателей указывает на нарушение обмена мочевой кислоты и повышенный риск развития симптомов, свойственных подагре. В такой ситуации необходимо пройти обследование для уточнения причины такого нарушения, а также своевременного выявления заболеваний, ведущих к повышению уровня мочевой кислоты. Раннее выявление таких фоновых заболеваний в ряде случаев позволяет своевременно начать лечение и избежать опасных для жизни осложнений. При длительном нарушении обмена мочевой кислоты с повышенным выведением ее с мочой неизбежно развивается мочекаменная болезнь и в конечном итоге почечная недостаточность.
Клиническая картина
Классический острый приступ подагры возникает внезапно, как правило, ночью на фоне хорошего общего здоровья. Развитию приступа обычно предшествуют события, предрасполагающие к резкому повышению уровня мочевой кислоты к крови – фуршеты, дни рождения, застолья с обильным употреблением мясных продуктов. Последние, как известно, нередко используются в качестве закуски после приема алкогольных напитков. Сочетание этих факторов крайне неблагоприятно, поскольку алкоголь ухудшает выведение мочевой кислоты с мочой, что быстро приводит к «скачку» мочевой кислоты в крови и созданию необходимых условий для развития подагрического артрита. Еще одним фактором, предрасполагающим к обострению или возникновению приступа суставной подагры, является обезвоживание организма, что нередко случается при обильном потоотделении после посещения бани или сауны. Спровоцировать начало обострения подагры могут также переохлаждение и травма, в том числе незначительная травма, например, ношение тесной обуви. Приступ подагры достаточно однотипен: возникает чрезвычайно интенсивная боль в 1 плюснефланговом суставе (сустав большого пальца), он резко опухает, становится горячим и красным, а затем сине-багрового цвета. Функция сустава нарушается, больной не может даже пошевелить пальцем.
Приступы подагры обычно продолжаются в течение 3-10 дней, затем боли постепенно исчезают, кожа приобретает нормальный цвет, сустав вновь начинает действовать. Следующий приступ подагры может появиться через несколько месяцев или даже лет. Однако со временем «светлые» периоды становятся все короче и короче.
Если подагрический артрит переходит в хроническую форму, то это приводит к деформации суставов и нарушению их функции.
Подагрический артрит
Название болезни – подагра – известно, пожалуй, каждому. Но при появлении первых симптомов подагрического артрита о ней мало кто вспоминает. Бывает, что после праздничных возлияний или обильного стола на корпоративе может возникнуть внезапная боль в ногах – она рискует оставаться неузнанной до появления первых тофусов. Именно эти узлы, уродующие суставы конечностей, в обиходе и считают главным признаком подагры. Но эти уплотнения в подкожной клетчатке возникают не скоро, через 5-10 лет после начала болезни.
Меж тем, подагрический артрит настигает каждого 20-го человека пожилого возраста и может быть предвестником других, еще более серьезных заболеваний. Давайте же разберемся, что представляет собой это заболевание и как с ним можно бороться.
Что происходит с суставами при подагрическом артрите
Будучи метаболическим нарушением, подагра сопряжена с недостаточным выведением почками мочевой кислоты. Из-за этого продукты распада начинают накапливаться в крови (в частности, в плазме) вызывая гиперурикемию. Сама по себе гиперурикемия не означает начало подагры – она может возникать вследствие злоупотребления жирной пищей или физических перегрузок. Однако эта патология вызывает поражение почечных клубочков и постепенно приводит к поражению почек и, как следствие, подагрическому артриту. Игнорировать симптомы подагрического артрита нельзя – они как бы предупреждают больного о еще более серьезных осложнениях. Так, избыточное содержание мочевой кислоты в крови отрицательно сказывается на сердечно-сосудистой системе, повышая риск инфаркта и инсульта.
Со временем однозамещенный урат натрия кристаллизуется в суставах, почках, на лбу, мочках ушей и в других тканях через 5-6 лет после начала болезни, провоцируя уплотнение соединительной ткани (тофусы). Тофусы со временем могут нарастать на пораженных участках целыми гроздьями, снижая качество жизни пациентов и требуя лечения подагрического артрита препаратами.
Часто последствием подагрических узлов становится воспаление околосуставных сумок и сухожилий. Оно вызывает не только болезненность в суставе, но и постепенно приводит к ограничению его подвижности. Подагре сопутствуют обширные эрозии суставных поверхностей, вызванные кальциевыми отложениями в прилегающих тканях, а также нарушение образования и разрушения костной ткани.
Заболевание также приводит к образованию в почках конкрементов (мочекислых камней), хроническому воспалительному процессу и почечным коликам.
Группа риска по подагрическому артриту
Подагра является заболеванием с выраженной коморбидностью, т.е., часто сопутствует другим хроническим заболеваниям, таким как сахарный диабет II-го типа, артериальная гипертония и другие сердечно-сосудистые патологии, болезнь Гирке, хроническая почечная недостаточность. Решая вопрос как лечить подагрический артрит, нельзя оставлять без терапии данные патологии.
Помимо упомянутых факторов, повышенный риск подагрического артрита создает:
избыточное потребление пищи с пуринами – химическими предшественниками мочевой кислоты;
наличие аутоиммунных заболеваний и проблем с мочеполовой системой;
шоковое состояние и стресс (в т.ч. вследствие переутомления);
прием лекарственных средств, которые повышают выработку мочевой кислоты;
высокоуглеводная диета, в особенности, с активным потреблением полуфабрикатов;
недостаточное или несбалансированное питание;
Отмечается, что мужчины после 40 лет нуждаются в лечении подагрического артрита примерно в 12 раз чаще женщин.
Симптомы подагрического артрита
Симптомы и лечение подагрического артрита могут различаться в зависимости от периода заболевания подагрой – латентного, острого или хронического. И если во время латентной стадии раскрыть заболевание помогает только биохимический анализ крови или мочи, то острый подагрический приступ пропустить невозможно. Приступы происходят нерегулярно, интервалы между ними варьируются от пары недель до года и более. Для подагры характерны боли при движении и нажатии на ткани вокруг пораженного сустава: негативная симптоматика обычно возрастает ночью.
Болезнь, как правило, поражает мелкие суставы конечностей, в 9 из 10 случаев первым страдает большой палец ноги.
Клиническая картина подагрического артрита в хронической стадии (когда боли длятся 3 месяца и более) подразумевает наличие обострений и ремиссий. На поздних стадиях наблюдается деформация пораженных суставов и конечностей.
Кстати, уровень уратов в крови может оставаться низким даже невзирая на солидные отложения в суставах, ушах и прилегающих тканях.
Важно: артрит и остеоартроз способствует локализации подагрических поражений сустава в затронутых ими участках. В этом случае особенно важна дифференциальная диагностика двух заболеваний, которую может провести только врач.
Острый подагрический артрит
Острый подагрический артрит возникает как следствие гиперурикемии, протекающей бессимптомно. Одновременно с ним может возникать почечнокаменная болезнь. При отсутствии лечения — это состояние уже через 3-4 года может привести к частым пиелонефритам, нефросклерозу и почечной недостаточности. К симптомам этого патологического состояния относится:
лихорадка, которая сопровождается сильной болью и воспалением в суставах;
1-й день болей наиболее мучителен;
кожа над больным суставом краснеет и становится горячей;
сустав большого пальца ноги (первый плюснефаланговый) опухает и сильно болит;
асимметричные отеки суставов.
Симптомы и лечение острого подагрического артрита должен устанавливать врач при пальпации, рентгенографии и посеве синовиальной жидкости.
Как лечить подагрический артрит
Являясь, по сути, одним из хронических артритов, подагрический поддается лечению гораздо лучше, чем другие заболевания суставов. И хотя полное излечение невозможно, метаболические нарушения можно контролировать при помощи медикаментозной, физиотерапии и диеты.
Схема лечения определяется индивидуально. Она может включать меры по купированию обострения и болевых приступов, профилактике рецидива, устранению дискомфорта от хронического заболевания
Если подагрический артрит у пациента не имеет генетической этиологии и не связан с другими хроническими заболеваниями, ее течение полностью зависит от соблюдения больным терапевтического режима, в частности, рациона со сниженным содержанием пуринов.
Также рекомендован регулярный контроль уровня мочевой кислоты и курсовый прием энтеросорбентов. Хирургически подагру не лечат, однако при чрезмерном нарастании тофусов может проводиться небольшая операция для удобства пациента.
Клинические рекомендации при подагрическом артрите обязательно включают избавление от лишнего веса.
Лечение подагрического артрита медикаментами
Комплексная схема лечения подагрического артрита медикаментами включает противовоспалительные средства (стероидные или нестероидные – в зависимости от состояния), урикодепрессивные, урикозурические и уриколитические препараты. После снятия воспаления первоочередной задачей терапии становится стимуляция выделительной функции почек, благодаря чему уровень мочевой кислоты в организме пациента снижается.
Физиотерапия в лечении подагры
Физиотерапевтические методики для лечения подагрического артрита в первую очередь направлены на облегчение болевых симптомов, стимуляцию обменных процессов в тканях. Наилучший эффект демонстрирует:
УФ-облучение в эритемных дозах;
УВЧ-терапия малой интенсивности;
Если упомянутые виды терапии больному противопоказаны, возможно лечение пиявками.
Диета при подагрическом артрите
Диета играет ведущую роль в дискуссиях о том, как лечить подагрический артрит. Чтобы держать симптомы подагрического артрита под контролем, крайне важно соблюдать низкоуглеводную диету с минимальным уровнем пуринов. И хотя эти соединения содержатся во всех без исключения продуктах питания, важно исключить их главные источники:
мясные, рыбные и другие бульоны;
томаты, картофель и другие пасленовые растения;
бобовые (в особенности, фасоль, горох, чечевицу).
Потребление мяса и рыбы нужно снизить, насколько возможно. В качестве источников белка при противоподагрической диете используется молоко и кисломолочные продукты, яйца. Рекомендуется минимизировать потребление шоколада, грибов, а также фруктозы.
Под запретом находится и все жареное. Предпочтение стоит отдавать блюдам, приготовленным на пару, а также путем тушения или варки. Алкоголь необходимо полностью исключить,он не только вызывает гиперпродукцию уратов, но и снижает действенность лечения подагрического артрита препаратами. Помните, что алкоголь – один из главных “провокаторов” обострения.
Ни в коем случае нельзя голодать. Потребление жидкости (от 2 л в сутки) должно включать минеральную и очищенную воду, зеленый чай, несладкие морсы для профилактики мочекислых почечных камней.
Соблюдение диеты помогает существенно снизить потребность больного в лечении подагрического артрита медикаментами.
Лечение острого периода подагры
Как правило, симптомы при лечении острого подагрического артрита снимаются при помощи НПВП (таких, как Нимесил, Мелоксикам, Артрадол). Важен домашний режим. При значительном воспалительном процессе врач может назначить внутрисуставные инъекции глюкокортикостероидов. Их бесконтрольное применение чревато усугублением состояния, проблемами с эндокринной и пищеварительной системой.
Также при пиковых показателях мочевой кислоты в крови эффективен плазмафарез – удаление плазмы крови с токсическими компонентами. Он помогает устранить воспаление в околосуставных тканях, снижает выраженность суставного синдрома, способствует рассасыванию тофусов. Курсы экстракорпоральной гемокоррекции проводятся не чаще, чем с интервалом 6-8 месяцев.
При обострении, особенно, первом, рекомендовано стационарное лечение подагрического артрита в ревматологическом отделении, а также наблюдение нефролога. Ни в коем случае нельзя ждать пока “само пройдет” !
Подагрический артрит
Подагрический артрит (подагра) – это заболевание суставов, вызываемое нарушением пуринового обмена и характеризующееся отложением уратов (кристаллов мочевой кислоты) в суставных и околосуставных тканях, гиперурикемией (повышением концентрации мочевой кислоты в крови). Заболевание встречается с частотой 1 случай на 1 000 человек старше 45 лет. У детей и подростков подагрический артрит практически не наблюдается. Мужчины болеют в 20 раз чаще, чем женщины. Специалисты предполагают, что низкая заболеваемость подагрическим артритом среди женщин связана с влиянием на экскрецию мочевой кислоты эстрогенов. Во многих случаях развитию подагрического артрита обычно предшествует длительная (несколько десятков лет) бессимптомная гиперурикемия.

Клиническая картина подагрического артрита
Причины и факторы риска
Наиболее распространенными причинами развития подагрического артрита являются повышенное образование мочевой кислоты (10%) или сниженная экскреция (90%) этого соединения из организма пациента.
Первичная гиперпродукция связана с дефектами ферментативной системы синтеза мочевой кислоты. Вторичная гиперпродукция обусловлена ускоренным распадом клеток при проведении противоопухолевой терапии, хронического гемодиализа, а также при заболеваниях крови, алкоголизме.

Самой распространенной причиной подагрического артрита является сниженная экскреция мочевой кислоты в организме
Нарушения экскреции мочевой кислоты связаны с заболеваниями почек (свинцовая нефропатия, хроническая почечная недостаточность), алкоголизмом, длительным приемом диуретиков и/или небольших доз ацетилсалициловой кислоты.
Факторами, повышающими риск развития подагрического артрита, являются:
- погрешности в диете (злоупотребление сардинами, анчоусами, жирным мясом, субпродуктами, мясными экстрактами, сухим вином); ; ; ;
- длительная терапия некоторыми лекарственными средствами (Эуфиллин, кофеин, глюкокортикоиды, цитостатики, диуретики, Диазепам, Димедрол, L-ДОФА, допамин, никотиновая кислота, салицилаты, витамины С и группы В);
- хроническая почечная недостаточность; ;
- гипер- или гипопаратиреоз;
- гиперлипопротеинемия; ; ;
- лимфопролиферативные заболевания; ; ;
- гемоглобинопатии; .
Профилактику подагрического артрита необходимо обязательно проводить у пациентов, страдающих злокачественными новообразованиями. На фоне химиотерапии у них происходит некроз и распад клеток опухоли, что сопровождается гиперпродукцией мочевой кислоты.
В патологическом механизме развития подагрического артрита основная роль принадлежит длительно сохраняющейся гиперурикемии, которая и становится причиной отложения в синовиальной мембране и хряще кристаллов мочевой кислоты, т. е. формирования микротофусов (скоплений кристаллов). Под влиянием провоцирующих факторов (изменение концентрации мочевой кислоты в синовиальной жидкости или крови, повышение температуры в суставе, травма сустава) микротофусы разрушаются и кристаллы мочевой кислоты выходят в суставную полость, вызывая развитие острой воспалительной реакции.
Симптомы подагрического артрита
В клиническом течении подагрического артрита выделяют 4 стадии:
- Асимптоматическая гиперурикемия. Повышается содержание в крови мочевой кислоты при отсутствии каких-либо клинических симптомов подагрического артрита.
- Острый подагрический артрит. Эта стадия – манифест заболевания. У пациента внезапно развивается артрит, сопровождающийся выраженным болевым синдромом. Чаще всего поражается один из суставов стопы. В половине всех случаев в воспалительный процесс оказывается втянутым первый плюснефаланговый сустав. Большинство подагрических атак развивается в ночное время. Быстро нарастает эритема (покраснение) и повышение местной температуры кожных покровов над суставом, болезненность и отечность. При переходе воспаления на окружающие сустав мягкие ткани может развиться флебит или целлюлит. При тяжелом приступе возможно повышение температуры тела. Длительность приступа острого подагрического артрита составляет несколько дней. После его окончания сустав приобретает нормальную форму.
- Межприступный период. Начинается с момента окончания острого артрита и прерывается следующей острой атакой. У 62% пациентов повторный приступ развивается в течение первого года заболевания и только у 7% больных повторных атак не возникает. В межприступный период пациенты жалобы не предъявляют. По мере прогрессирования болезни каждая повторная атака становится все тяжелее, а продолжительность межприступного периода сокращается.
- Хронический подагрический артрит. Представляет собой финальную стадию подагры. Воспаление поражает многие суставы, т. е. развивается полиартрит. На этой стадии заболевания у пациентов возникают поражения почек (интерстициальный нефрит, нефролитиаз).

Степени подагрического артрита
Диагностика
Диагностическими критериями подагрического артрита являются:
- наличие в синовиальной жидкости кристаллов уратов;
- тофусы, содержащие кристаллические ураты.
Помимо этого, у пациента должно быть выявлено не менее 6 из перечисленных ниже 12 симптомов подагрического артрита:
- более одной атаки острого артрита в анамнезе;
- проявления артрита, начавшись, достигают максимума в течение 24 часов;
- моноартикулярный характер поражения (воспален один сустав);
- одностороннее поражение первого плюснефалангового сустава;
- одностороннее поражение суставов стопы;
- припухание и боль в первом плюснефаланговом суставе;
- гиперемия кожи над пораженным суставом;
- ассиметричный отек суставов;
- подозрение на тофусы;
- гиперурикемия;
- субкортикальные кисты без эрозии;
- отсутствие роста микрофлоры при бактериологическом исследовании синовиальной жидкости.

Диагностическим критерием подагрического артрита считается наличие кристаллов уратов в синовиальной жидкости
Для подтверждения диагноза проводится инструментальное и лабораторное обследование, включающее:
-
(во время острого приступа лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ); (повышенная концентрация мочевой кислоты в 90% случаев);
- анализ синовиальной жидкости (содержание лейкоцитов 10–60 х 10 9 /л, преимущественно нейтрофилы; игольчатые кристаллы уратов); (выраженные эрозии в субхондральной зоне кости).
Заболевание встречается с частотой 1 случай на 1 000 человек старше 45 лет. У детей и подростков подагрический артрит практически не наблюдается. Мужчины болеют в 20 раз чаще, чем женщины.
Подагрический артрит требует дифференциальной диагностики с рядом других заболеваний:
-
; ; ;
- псевдоподагра; .
Лечение подагрического артрита
При остром приступе подагрического артрита пациентам рекомендуют снижение физической активности и иммобилизацию пораженного сустава. Для купирования острого воспаления назначают колхицин и нестероидные противовоспалительные средства. При тяжелом течении подагрической атаки показано внутрисуставное введение глюкокортикоидов. Если интенсивный болевой синдром не удается купировать перечисленными средствами, могут быть применены наркотические анальгетики.
После стихания активности воспалительного процесса пациентам назначают препараты, понижающие концентрацию мочевой кислоты в крови. В острый период их применение противопоказано, так как любые изменения концентрации уратов в крови провоцируют усиление подагрической атаки.

Болевой синдром при подагрическом артрите купируется нестероидными противовоспалительными средствами
При развитии хронического тофусного подагрического артрита показано применение урикозурических препаратов или ингибиторов ксантиноксидазы.
Диета при подагрическом артрите
В лечении острой фазы подагрического артрита, а также с целью профилактики повторных обострений пациентам необходима коррекция питания. Врачи рекомендуют при подагрическом артрите диету №6 по Певзнеру. Ее целью является нормализация обмена пуринов, сдвиг рН мочи в щелочную сторону и уменьшение синтеза мочевой кислоты и ее солей.
Из рациона исключают продукты, богатые щавелевой кислотой и пуринами. Умеренно ограничивают потребление поваренной соли. Также следует несколько ограничить жиры (преимущественно тугоплавкие) и белки, а при наличии ожирения и углеводы. Увеличивают содержание продуктов, способствующих подщелачиванию мочи (плоды, овощи, молочные продукты). При отсутствии противопоказаний со стороны сердечно-сосудистой системы рекомендуется в течение дня употреблять не менее двух литров свободной жидкости с целью стимулирования диуреза и увеличения экскреции мочевой кислоты.
Химический состав суточного рациона при подагрическом артрите следующий:
- белки – 70-80 г (половина из них должна быть представлена растительными белками);
- углеводы – 400 г (сахара не более 80 г);
- жиры – 80-90 г (35% растительные масла);
- натрия хлорид – 10 г.

При обострении подагрического артрита рекомендуется диета №6 по Певзнеру
Общая калорийность суточного рациона питания должна составлять 2700-2800 ккал. Пищу следует принимать 4 раза в день. В промежутках между приемами пищи – обильное питье.
Из рациона полностью исключаются:
- грибные, рыбные и мясные бульоны;
- блюда из бобовых, шпината и щавеля;
- изделия из сдобного теста;
- мясные и рыбные консервы;
- соленая рыба;
- копчености;
- колбасы;
- мясные субпродукты (мозги, печень, почки, язык);
- соленые сыры;
- ревень, капуста;
- инжир, малина, клюква;
- шоколад;
- кофе, какао;
- горчица, хрен;
- алкогольные напитки, особенно сухое вино.
- вегетарианские, молочные или фруктовые супы;
- ржаной и пшеничный (из муки 1 и 2 сорта) хлеб;
- нежирные сорта мяса, рыбы, птицы (по 150 г 3 раза в неделю);
- молоко и молочные продукты;
- яйца (не более 1 шт. в день);
- крупы;
- овощи;
- отвар шиповника.
Примерное меню при подагрическом артрите на один день
Первый завтрак: салат из свежих овощей с растительным маслом, пудинг из яблок, моркови и пшена, яйцо всмятку, некрепкий чай.
Второй завтрак: отвар сухофруктов или шиповника.
Обед: молочный суп с домашней лапшой, котлеты картофельные жаренные на растительном масле, кисель.
Полдник: груша или яблоко.
Ужин: творожная запеканка, болгарский перец, фаршированный рисом и овощами, некрепкий чай с лимоном.
На ночь: овсяный кисель или отвар из пшеничных отрубей.
Целью диеты при подагрическом артрите является нормализация обмена пуринов, сдвиг рН мочи в щелочную сторону и уменьшение синтеза мочевой кислоты и ее солей.
Возможные последствия и осложнения
Основными осложнениями подагрического артрита являются:
- уратная нефропатия;
- хроническая почечная недостаточность;
- вторичные инфекции.
Прогноз
При раннем начале терапии прогноз благоприятный – симптомы заболевания полностью купируются. При возникновении рецидивов для эффективного контроля уровня мочевой кислоты показан пожизненный прием урикозурических препаратов или аллопуринола. К факторам, отягощающим прогноз, относятся:
- начало заболевания в молодом возрасте (до 30 лет);
- сочетание заболевания с инфекциями мочевыводящих путей и мочекаменной болезнью;
- прогрессирование нефропатии;
- наличие сочетанной соматической патологи (артериальная гипертензия, сахарный диабет).
Профилактика
Профилактику подагрического артрита необходимо обязательно проводить у пациентов, страдающих злокачественными новообразованиями. На фоне химиотерапии у них происходит некроз и распад клеток опухоли, что сопровождается гиперпродукцией мочевой кислоты, поэтому с первого дня химиотерапии оправдано назначение гипоурикемических препаратов.
Для профилактики обострений подагрического артрита необходимо:
- контролировать массу тела;
- соблюдать водно-солевой режим;
- придерживаться диетического питания (стол №6 по Певзнеру);
- заниматься лечебной физкультурой;
- отказаться от алкоголя и газированных напитков с бензоатом натрия.
Видео с YouTube по теме статьи:
Об авторе

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Острый подагрический артрит
Острый подагрический артрит – это воспаление сустава вследствие накопления кристаллов моноурата натрия в околосуставных тканях и их последующего высвобождения под действием провоцирующих факторов. Чаще всего поражает I плюснефаланговый сустав. Характеризуется резкими болями, локальными отеком и гиперемией, лихорадкой, общей гипертермией. Через несколько дней симптомы исчезают, но в последующем наблюдаются новые атаки с переходом подагры в хроническую форму. Диагностируется на основании жалоб, анамнеза, данных физикального осмотра, лабораторных и аппаратных методик. Лечение включает НПВС, средства для коррекции обмена мочевой кислоты, глюкокортикостероиды.
МКБ-10
Общие сведения
Острый подагрический артрит – самая распространенная разновидность артрита у мужчин старше 40 лет. Является второй стадией подагры, развивается после бессимптомной гиперурикемии. Пик заболеваемости у представителей сильного пола приходится на 40-50 лет, у женщин – на 60 и более лет. Патология редко выявляется у мужчин младше 30 лет и женщин, не достигших возраста менопаузы. Среди пациентов до 50 лет наблюдается 6-7-кратное преобладание мужчин, в последующем разница в половом распределении постепенно уменьшается.

Причины
Подагрический артрит всегда формируется на фоне предшествующей стойкой гиперурикемии. Критическим считается уровень мочевой кислоты более 420 мкмоль/л. У женщин кристаллы могут откладываться уже при 360 мкмоль/л. Фактором риска является не только повышение количества мочевой кислоты, но и его резкие колебания. Увеличению содержания уратов способствуют:
- Нерациональное питание. «Опасными» считаются рыба, красное мясо, продукты с большим количеством фруктозы.
- Лишний вес. Подагра часто развивается у людей, страдающих ожирением. Нередко возникает после резкой прибавки массы тела.
- Злоупотребление алкоголем. Наряду с ожирением, является одним из двух наиболее существенных провоцирующих факторов. Имеет значение употребление как крепких спиртных напитков, так и пива.
- Прием лекарств. Гиперурикемия чаще возникает при приеме мочегонных средств, этамбутола, пиразинамида, никотината, циклоспорина, бета-блокаторов, низких доз аспирина.
- Усиление обмена пуринов. Наблюдается при гемоглобинопатиях, хронической гемолитической анемии, талассемии, вторичной полицитемии, лимфо- и миелопролиферативных заболеваниях, псориазе.
- Повышение продукции пуринов. Выявляется при синдроме Леша-Нихана, недостатке глюкозо-6-фосфатдегидрогеназы.
Факторы риска
Факторами, провоцирующими приступ острого артрита на фоне гиперурикемии, являются травматические повреждения, обезвоживание, кровопотеря, употребление алкоголя, пищи с высоким содержанием пуринов (мяса, сардин, моллюсков). Подагрическая атака развивается на фоне острых инфекционных заболеваний, приема медикаментов (никотиновой кислоты, аспирина, витамина В12, аллопуринола, диуретиков), лучевой терапии. Иногда причиной становится высокая физическая активность. Симптоматика также может появляться на 3-5 сутки после различных операций.
Патогенез
Из-за высокого содержания в крови ураты накапливаются в организме и откладываются в тканях, образуя иглообразные кристаллы, которые в обычном состоянии покрыты липопротеинами. В первую очередь, патологический процесс охватывает дистальные отделы нижних конечностей, что объясняется снижением растворимости мочевой кислоты из-за более низкой температуры в отдаленных участках тела. При осаждении кристаллов из синовиальной жидкости или их освобождении от липопротеинов запускаются определенные иммунные реакции.
На фоне фагоцитоза кристаллов увеличивается количество внутриклеточного натрия в клетках, что стимулирует переход жидкости в клетки с их набуханием. Одновременное снижение уровня калия стимулирует деятельность внутриклеточных структур, результатом которой оказывается усиленный синтез цитокинов, фактора некроза опухоли, интерлейкинов. Локальные сосуды расширяются, к месту поражения активно мигрируют нейтрофилы. Развивается острая подагрическая атака.
Классификация
Подагра может быть первичной или вторичной (симптоматической). В основе первичной формы лежит усиленная продукция мочевой кислоты или ее недостаточное выделение через почки. Симптоматический вариант развивается при приеме лекарств, патологиях почек, наследственно обусловленных дефектах энзимов, миелопролиферативных заболеваниях.
Тяжесть подагрической атаки определяют по выраженности болевого синдрома. При оценке боли менее 4 по десятибалльной шкале острый подагрический артрит считают слабо выраженным, при 5-6 – умеренно выраженным, при 7 и более – тяжелым. Эффективность купирования приступа напрямую зависит от времени обращения пациента за медицинской помощью. Если после появления симптомов прошло менее 12 часов, артрит считается ранним, от 12 до 36 часов – своевременно диагностированным, более 36 часов – поздним.
Распространенность острого процесса оценивают по количеству вовлеченных суставов:
- один и более мелких;
- 1-2 средних или крупных;
- 3 и более крупных либо 4 и более средних и крупных, либо регионарное поражение (полиартикулярная подагра).
Симптомы подагрического артрита
При первых приступах подагры у абсолютного большинства больных поражаются дистальные суставы ног. Первое место по распространенности занимает 1 плюснефаланговый сустав (более половины от общего количества случаев), возможно вовлечение других отделов ступни, колена, голеностопа, локтя, лучезапястного сустава, суставов кисти. Поражение крупных суставов никогда не развивается в дебюте, может наблюдаться при последующих обострениях.
Локализация артрита в значительной степени определяется возрастом и полом больного. Мужчины чаще страдают от воспаления большого пальца. У женщин на раннем этапе подагры, как правило, возникают поли- или олигоартриты с вовлечением дистальных отделов рук. У пожилых пациентов преимущественно выявляется полиартикулярное поражение верхних конечностей с быстрым образованием тофусов.
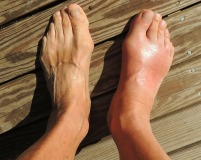
Острый артрит чаще манифестирует ночью или рано утром. В пораженном суставе внезапно появляется боль. Болезненные ощущения быстро нарастают, становятся крайне интенсивными, достигают максимума через несколько часов. Отмечается «симптом простыни» – резкая болезненность от обычного прикосновения ноги к ткани. Сустав опухает, кожа над ним краснеет, приобретает блестящий «глянцевый» вид.
Функция существенно нарушается, опора становится невозможной. Наблюдаются повышение температуры тела, лихорадка, слабость, ознобы. У некоторых пациентов формируются теносиновиты и бурситы. Даже без лечения симптомы полностью исчезают спустя несколько дней. Иногда острый подагрический артрит протекает относительно легко, проявления самостоятельно купируются до указанного срока. Интервалы между приступами варьируются от нескольких дней до нескольких лет. У 62% больных повторная атака развивается в течение 1 года.
Время формирования тофусов сильно различается. В большинстве случаев они появляются через несколько лет с момента дебюта подагры, когда артрит приобретает хроническое течение. Но иногда данные образования обнаруживаются уже через пару месяцев после манифестации заболевания, поэтому их наличие стоит проверять даже при первых подагрических атаках.
Диагностика
Обследование проводит врач-ревматолог. В ходе опроса специалист выясняет жалобы, историю развития заболевания. Важную роль играет выявление факторов риска: метаболического синдрома (ожирения, повышения АД, характерных обменных нарушений), приема некоторых лекарственных средств. Имеет значение наличие почечных патологий, злоупотребления алкоголем, склонности к употреблению определенных продуктов.
В пользу подагрического характера артрита свидетельствуют быстрое прогрессирование симптомов, интенсивные боли, эритема, типичная локализация, наличие аналогичных приступов в анамнезе. В рамках физикального осмотра оценивают внешний вид и функцию сустава, исследуют места возможного расположения тофусов: локти, первые пальцы стоп, ушные раковины. Дополнительное обследование включает:
- Определение мочевой кислоты. Показатель выявляют в сыворотке крови. Наличие гиперурикемии не является основанием для постановки диагноза, но указывает на повышенную вероятность развития подагры. При оценке результатов учитывают, что в период атаки содержание мочевой кислоты может быть нормальным, рекомендуются дальнейшие исследования в динамике.
- Определение уратов. Является «золотым стандартом» диагностики подагры. Синовиальную жидкость, полученную в ходе пункции сустава, или содержимое тофуса, взятое путем биопсии, исследуют с помощью поляризационной микроскопии. Методика обладает почти 100% специфичностью, кристаллы выявляются в 70% случаев.
- Другие лабораторные анализы. В ОАК обнаруживается повышение СОЭ, лейкоцитоз, нейтрофилез. Биохимическое исследование крови подтверждает увеличение С-реактивного белка. Обязательно определение АЛТ, АСТ, креатинина, липидного профиля. У больных с поражением почек снижен клиренс креатинина. Изменения в ОАМ зависят от характера почечной патологии.
- УЗИ сустава. Метод информативен не только при развитии острого артрита, но и до возникновения первой подагрической атаки (на бессимптомной стадии). Особенно важен при невозможности исследования синовиальной жидкости. В ходе сонографии визуализируются «двойной контур» сустава, картина «метели» в синовии. Иногда просматриваются тофусы, имеющие вид гетерогенных гиперэхогенных повреждений с анэхогенными краями.
- Рентгенография сустава. На стадии острого артрита для подтверждения диагноза неинформативна, изменения на снимках появляются только спустя 7-10 лет после манифестации подагры. Рентгенограммы используются для исключения травматических повреждений и других заболеваний суставов.
Дифференциальная диагностика
Признаки подагрической атаки достаточно специфичны, однако похожая картина может наблюдаться и при некоторых других патологиях, в частности – бурсите, инфекциях мягких тканей. Состояние следует дифференцировать с пирофосфатным, септическим, реактивным артритами. В ряде случаев требуется различение с псориатическим, посттравматическим, ревматоидным артритами. Иногда приходится исключать периферическую форму спондилоартрита, рожистое воспаление, остеоартроз.
Лечение острого подагрического артрита
Основу терапии составляют лекарственные препараты системного и местного действия. Используются медикаменты следующих групп:
- Нестероидные противовоспалительные. Уменьшают болевой синдром, снижают выраженность воспаления. Предпочтительным вариантом являются максимальные терапевтические дозы лекарств с коротким временем полувыведения.
- Влияющие на обмен мочевой кислоты. Оптимально назначение с первого часа атаки. Чем позже начинается лечение – тем меньше выражен эффект. Вначале вводят нагрузочную дозу, затем переходят на половинные дозировки через каждые 6, 8 или 12 часов. Лечение продолжают до купирования симптомов. При болезнях почек используются с осторожностью.
- Глюкокортикостероиды. Применяются перорально, поскольку парентеральное введение может стать причиной синдрома «рикошета». При олиго- и моноартритах вводятся в сустав или околосуставные ткани в первые сутки болезни.
- Генно-инженерные биологические препараты. Антагонисты интерлейкина-1 показаны при отсутствии эффекта от других методов. Не рекомендованы при подозрении на развитие септического артрита, наличии сопутствующих инфекционных заболеваний.
Если больной уже принимает ингибитор ксантиноксидазы, дозу снижают на 30-50%. Полная отмена нежелательна, поскольку возобновление лечения может вызвать новый приступ. Если ранее препарат не применялся, в схему терапии его не включают, так как он провоцирует утяжеление течения и увеличение продолжительности атаки. Физиотерапевтические процедуры при остром состоянии противопоказаны, потому что не обеспечивают желаемого результата, могут вызвать ухудшение.
Прогноз
Приступ завершается через 7-10 дней. Поскольку острый подагрический артрит является проявлением уже существующего заболевания – подагры, полное излечение невозможно, но при адекватной терапии, соблюдении врачебных рекомендаций прогноз благоприятный. Неблагоприятными прогностическими факторами считаются молодой возраст, наличие прогрессирующих заболеваний почек, тяжелых сопутствующих патологий.
Профилактика
Вероятность возникновения новых подагрических атак уменьшается при соблюдении специальной диеты, отказе от алкоголя, нормализации массы тела, лечении провоцирующих и сопутствующих заболеваний. При наличии показаний пациентам назначают гипоурикемические и урикозурические препараты.
1. Подагра: современные представления/ Белова Е.А.// Клиническая медицина и фармакология – 2019 – Т5, №1.
4. Подагрический артрит – современный взгляд на проблему/ Мазуров В.И. и др.// Медицинский совет – 2017 – №17.
Артрит подагрический причины, симптомы, методы лечения и профилактики
Подагрический артрит — воспалительный процесс суставных тканей, подразумевающий скопление мочевой кислоты. Жидкость разрушает гиалиновый хрящ. Альтернативное название заболевания — подагра. Самолечение недопустимо. Требуется консультация у врача.
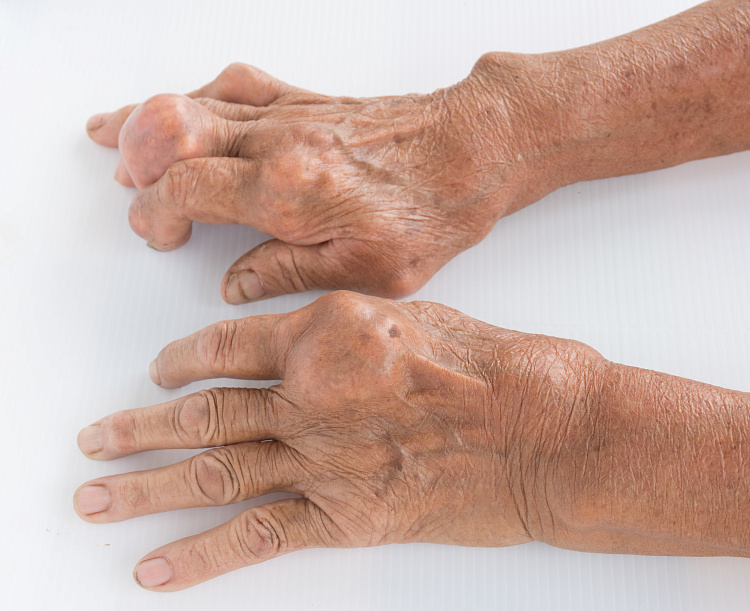
Симптомы подагрического артрита
Периодичность приступов зависит от множества факторов. Болезнь может обостряться от 1 раза в 5 дней до 2 лет. Выделяют следующие признаки нарушения обмена мочевой кислоты:
- болезненные ощущения в области суставной ткани большого пальца нижней конечности;
- покраснение кожных покровов в пораженной области;
- усиление болезненных ощущение при движении;
- повышенная температура тела;
- поражение имеет односторонний характер;
- болезненные ощущения в мелких суставных тканях;
- отёчность;
- появление конкрементов в почечной системе;
- образование подкожных разрастаний белого цвета.
У представительниц женского пола симптоматика выражена меньше.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины
Этиология болезни изучена неполностью. Выделяют следующие факторы, увеличивающие риск прогрессирования подагрического артрита:
- наследственный характер;
- неправильно составленный рацион питания, большое количество мясных продуктов, шоколада, чая и кофе;
- чрезмерное употребление алкогольных напитков, курение, прием наркотических препаратов;
- заболевания почек;
- нарушения гормонального фона;
- недостаточность сердца и сосудов;
- неправильное употребление лекарственных препаратов, которые повышают артериальное давление;
- избыточная масса тела;
- высокая концентрация сахара в кровеносной системе;
- интоксикация свинцом;
- псориаз;
- синдром Дауна.
Стадии развития подагрического артрита
Синдром имеет несколько стадий:
- асимптоматическая, характеризуется увеличением концентрации мочевой кислоты, клинические признаки при этом отсутствуют;
- острая, характеризуется возникновением острых болезненных ощущений, появляются признаки воспаления, кожные покровы краснеют и отекают, возможно развитие флебита;
- межприступный, подразумевает состояние организма больного между обострениями, клинические признаки отсутствуют, по мере прогрессирования болезни длительность межприступной стадии уменьшается;
- четвертая стадия подразумевает распространение воспалительного процесса на другие суставные ткани, прогрессирует полиартрит. Нарушается функциональность почечной системы.
Разновидности
В зависимости от причины возникновения подагры выделяют следующие формы:
- первичная, характеризуется прогрессированием при неправильно составленном рационе питания и наследственной предрасположенностью;
- вторичная развивается при неправильном употреблении лекарств и других причин.
Также болезнь классифицируют в зависимости от особенностей развития:
Типичный подагрический артрит
Диагностируется в 6 из 10 случаев подагры. Характеризуется резким возникновением симптоматики, болезненные ощущения усиливаются в ночное время суток. Патология сопровождается головными болями, хронической усталостью. Температура достигает 39 градусов, больной не может наступать на пораженную ногу из-за болевого синдрома.
Подострый подагрический артрит
Характеризуется неяркой симптоматикой. Больной может наступать на пораженную нижнюю конечность. Чаще возникает в коленных суставах.
Хронический подагрический артрит
Длительные периоды обострений провоцируют деформацию сустава, у больного ограничивается подвижность. Возможен хруст в коленях при движении, увеличивается вероятность вывихов.
Ревматоидноподобный подагрический артрит
Изначально заболевание поражает не большой палец стопы, а мелкие суставные ткани. Характеризуется тусклой клинической картиной, длительным течением. Врачи могут ошибочно диагностировать ревматоидный артрит.
Псевдофлегмонозный подагрический артрит
Характеризуется симптоматикой флегмоны или острого характера инфекционного артрита. Основные проявления заболевания — повышенная температура и озноб. В суставах врачи отмечают воспалительный процесс.
Малосимптомный подагрический артрит
Характеризуется умеренным проявлением симптомов. Ограниченности движений нет. Возможно небольшое покраснение кожи в пораженной области.
Пгриартрический подагрический артрит
Характеризуется поражением сухожилий, воспалительный процесс не затрагивает суставные ткани. Сопровождается утолщением пяточной области.
Диагностика
Подагра сопровождается накоплением мочевой кислоты. У пациента собирают анамнез. Для подтверждения диагноза больного направляют на общий и биохимический анализ крови, проводят исследование синовиальной жидкости, назначают рентгенографию. В сети клиник ЦМРТ используют следующие методы для диагностики:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Подагру лечит врач, специализирующийся на заболеваниях суставов: ревматолог. Он ставит диагноз и назначает эффективное лечение. Если оно не приносит результатов, ревматолог корректирует план лечения.
Подагрический артрит
Заболевание подагра, в отличие от народной медицины, носит правильное название – подагрический артрит. Подагрический артрит носит присущий артриту воспалительный характер и является прогрессирующим хроническим заболеванием, которое характеризуется обменными нарушениями солей мочевой кислоты, отложениями их кристаллов в суставах кистей рук, лучезапястных, коленных и голеностопных суставах.
Само слово «Подагра», используемое в народном лечении, переводится с древнегреческого языка, как – «капкан для ног». И недаром. Так как протекание этого недуга доставляет заболевшим людям множество неудобств. Ранее подагрический артрит называли недугом аристократов, так как эта болезнью чаще всего заболевали люди с хорошим материальным достатком, чрезмерно употреблявшие белковую и жирную пищу, а также алкоголь.
Причины возникновения подагры

Заболевание подагрическим артритом, в основном, присуще мужчинам в возрасте старше пятидесяти лет, причём у них подагра развивается в двадцать раз чаще, чем у женщин. Так в связи с чем происходит такой гендерный перекос в развитии подагрического артрита?
Всё просто объясняется. Так как одной из основных причин возникновения подагрического артрита является, присущая лишь только мужчинам, генетическая предрасположенность организма, при которой развивается дефект гена, проводящего кодирование синтеза ферментов, непосредственно принимающих участие в выделении мочевой кислоты почками и её обменном процессе.
У лиц мужского пола, обычно и в норме, наблюдается всегда более высокий, по сравнению с женским полом, уровень мочевой кислоты. В репродуктивном возрасте у женщин наблюдается повышенное содержание эстрогенов, что лишь способствует увеличению почечного клиренса уратов, а вот в постменопаузальном периоде уровень мочевой кислоты у лиц женского пола соответствует уровню, как и у мужчин соответствующего им возраста. В связи с этим, если всплеск заболевания подагрическим артритом у мужчин выпадает на возраст 50…60 лет, то у женщин – это заболевание развивается лишь в возрасте после 60…70 лет.
Кроме того, провоцирующими факторами развития подагрического артрита являются:
- излишняя масса тела;
- сахарный диабет;
- заболевание гипертонией.
Симптомы подагрического артрита
Симптомы подагрического артрита, как правило, весьма выражены:
- острая боль, наиболее носящая особенно сильный характер ночью;
- покраснение кожи возле поражённого болезнью сустава;
- общее или локальное повышение температуры тела больного.
Если не проводить необходимое лечение, то приступ подагрического артрита может длиться до нескольких недель, при этом сильнейшие болевые ощущения возникают даже при малейшем прикосновении к суставу, поражённому этим заболеванием.
Отдельно стоит упомянуть и острый подагрический артрит, имеющий свойство возникать внезапно и очень быстро протекать. В случае, если появились такие симптомы подагрического артрита, а спустя непродолжительное время прошли самостоятельно, без проведения лечения, то больной должен понимать, что всего лишь через максимум год острый подагрический артрит к нему вернётся, но будет носить уже хронический характер и процесс лечения подагрического артрита будет существенно сложнее.

Лечение подагрического артрита

В случае возникновения самых первых симптомов подагрического артрита незамедлительно необходимо обратиться к специалисту. Следует знать, что начинать лечение подагрического артрита надо немедленно, дабы избежать дальнейшего ограничения подвижности сустава и его последующего разрушения, но только лишь врач может провести правильную диагностику этого заболевания – рентгенологическое обследование, анализы крови и мочи. Если не обращать внимания на появившиеся симптомы подагрического артрита, то приступы подагры с каждым годом будут проявляться всё чаще и чаще, и при этом заболевании артритом воспаляться будут далее и соседние суставы, а в последующем возможна деформация костей.
Современное лечение подагрического артрита, осуществляемое строго под контролем лечащего специалиста, является обязательно комплексным и включает в себя:
- медикаментозное лечение;
- применение современных средств физиотерапии;
- назначение правильного питания больного – лечебной диеты.
Лечение подагрического артрита медикаментами назначается для повышения выводимости из организма пациента мочевой кислоты. При этом применяются урикозурические препараты, наряду с которыми больной принимает ещё глюкокортикоидные и противовоспалительные средства, для облегчения острых болевых приступов при подагрическом артрите. Также замечательной вспомогательной эффективностью обладают и специализированные медицинские лечебные приборы для магнитотерапии, как один из методов лечения артрита с помощью физиотерапии. Существенное улучшение самочувствия наступает уже после трёх-четырёх недель необходимого лечения болезни.
Отдельно стоит упомянуть и диету, как немаловажный фактор в лечении подагрического артрита. Целью лечебной диеты является снижение потребления продуктов, которые способствуют отложению в суставах кристаллов мочевой кислоты, что, как следствие, конечно же, приведёт к снижению количества приступов подагрического артрита. При такой диете категорически запрещается употребление любых алкогольсодержащих напитков и очень важно употреблять довольно значительное количество жидкости:
Подагра: причины, симптомы, диагностика, лечение
Подагра – системное заболевание, характеризующееся нарушением обмена пуринов в организме и отложением кристаллов урата в суставах. Основным проявлением расстройства считаются повторяющиеся приступы артрита с интенсивной болью в суставах и возникновением тофусов – подагрических узелков. Также при этом заболевании возможно накопление солей в почках с развитием мочекаменной болезни и почечной недостаточности.
Распространенность заболевания среди взрослого населения в Европе составляет от 0,9 до 2,5%, а в США достигает 3,9%. Наиболее часто подагру выявляют у мужчин старше 40 лет. Среди женщин патология встречается в 6-7 раз реже.
Причины подагры
Основной причиной развития подагры считается нарушение обмена мочевой кислоты, приводящее к ее избытку в крови – гиперурикемии. Такое состояние возникает при увеличении поступления пуринов с пищей, когда их метаболиты просто не успевают выводиться с мочой, либо при нарушении выделительной функции почек, а также в случае ускоренного разрушения клеток, содержащих в РНК и ДНК нуклеозиды аденин и гуанин, из которых и образуется мочевая кислота в организме человека. При этом соли мочевой кислоты (ураты) накапливаются в мягких тканях различных органов, преимущественно в суставах, провоцируя их воспаление.
Подагра также известна как «болезнь пирующих королей». Такое название она получила из-за того, что основным источником ее возникновения считалась неумеренность в еде и спиртных напитках.
- употребление пищи, богатой пуринами – мяса, жирной рыбы, бобовых, кофеинсодержащих продуктов, субпродуктов (почки, печень, мозг), морепродуктов, а также спиртного в больших количествах;
- употребление газированных, сладких напитков и фруктовых соков;
- ожирение;
- гемолитическая анемия, лейкоз, лимфома;
- генетические дефекты (как правило, у мужчин) и снижение ферментов, участвующих в метаболизме мочевой кислоты;
- применение лекарственных средств, таких как мочегонные препараты, цитостатики, салицилаты.
У женщин подагра развивается обычно в постменопаузу, поэтому прослеживается связь заболевания также и с гормональными изменениями в организме.
Симптомы подагры
С греческого языка подагра переводится как «нога в капкане», так как заболевшего преимущественно беспокоит интенсивная боль в первом плюснефаланговом суставе стопы, колене или голеностопе. Также возможно вовлечение кисти по типу олиго или полиартрита (воспаление двух или многих суставов). При этом сустав становится отечным, кожа над ним приобретает красный оттенок, начинает лосниться. Такая форма заболевания называется острым подагрическим артритом.
Первым клиническим проявлениям патологии может предшествовать длительный бессимптомный период гиперурикемии, когда нарушения выявляются лишь при лабораторном исследовании крови.
Первые приступы боли возникают внезапно, преимущественно ранним утром или ночью, склонны нарастать в первый день и полностью проходят за несколько часов или в течение суток. Во время обострения подагры могут также присутствовать признаки интоксикации – повышение температуры тела, озноб, слабость. После стихания воспаления подагрический артрит возникает вновь, как правило, в срок от полугода до двух лет. По мере прогрессирования заболевания продолжительность периодов его бессимптомного течения сокращается, суставные боли возникают все чаще и переносятся тяжелее.
При переходе в хроническую форму подагрический артрит сопровождается деформацией и ограничением движений в суставах, боль разной интенсивности приобретает постоянный характер. В дальнейшем отложения кристаллов мочевой кислоты становятся видимыми. Под кожей, чаще в области суставов, появляются тофусы – узелки белого или желтого цвета с крошковидным, творожистым содержимым. Над ними возможно образование язв, гнойных ран.
Гиперурикемия сопровождается частыми обострениями сопутствующих заболеваний – ишемической болезни, сахарного диабета, артериальной гипертензии, атеросклероза. В случае развития осложнений подагры присоединяются свойственные им симптомы. Для мочекаменной болезни это тянущая боль в пояснице, периодическое появление крови в моче, учащенное мочеиспускание в ночное время. При продолжительном течении хронической тофусной подагры суставной хрящ разрушается, ограничение подвижности сустава сохраняется вне периодов обострения, возможно полное заращение суставной щели с формированием анкилоза (полной неподвижности сустава). Последствием постоянного болевого синдрома может быть также депрессия.
Диагностика подагры
Постановкой диагноза и лечением подагры занимается врач-ревматолог, терапевт или врач общей практики (семейный врач). Чаще всего пациент обращается не в дебюте заболевания, так как симптомы острого подагрического артрита быстро проходят, что может быть расценено человеком как выздоровление, а во время одного из последующих обострений. Врач проводит беседу с больным, в ходе которой устанавливаются факт острой суставной атаки в прошлом, присутствие характерных жалоб, а также факторов риска развития патологии. Явления бурсита и тофусы – основные объективные проявления подагры – чаще обнаруживаются на ноге. Подтвердить диагноз позволяет комплексное обследование организма с применением лабораторных и инструментальных методов.
-
. Во время атаки подагрического артрита возможны ускорение СОЕ, увеличение количества лейкоцитов и сдвиг лейкоцитарной формулы влево.
- Определение уратов в сыворотке крови. Около 70% пациентов при обострении подагры имеют высокий уровень мочевой кислоты – более 0,42 ммоль/л у мужчин и 0,36 ммоль/л у женщин. . Метод используют для оценки риска образования почечных камней. . Проводится с целью диагностики заболеваний мочевыделительной системы, способствующих развитию подагры или являющихся ее осложнением. . Забор биоматериала для анализа осуществляется с помощью пункции пораженного сустава. Наличие кристаллов моноурата натрия в суставной жидкости позволяет подтвердить подагру, а ее стерильность при бакпосеве исключить инфекционные причины артрита.
- Микроскопическое исследование биоптата из тофусов. Ураты при осмотре через поляризационный микроскоп выглядят как кристаллы иглообразной формы с заостренным концом. Этот метод также высокоспецифичен в диагностике подагры, как и предыдущий.
- УЗИ пораженных суставов;
- МРТ и КТ;
- рентгендиагностика.
Рентгенография в начале заболевания проводится с целью дифференциальной диагностики с другими артропатиями, специфические же признаки подагры при этом отсутствуют. Только при переходе патологии в хроническую форму на снимках можно увидеть внутрикостные тофусы, краевые эрозии костей.
Ультразвуковое исследование суставов до развития хронической подагры результативно только во время обострений.
МРТ позволяет обнаружить тофусы внутри суставов еще до их появления под кожей, благодаря чему удается раньше начать специфическую терапию гиперурикемии. Метод применяется в дифференциальной диагностике с другими заболеваниями, а также для контроля эффективности лечения. КТ в сравнении с прочими способами визуализации позволяет более точно дифференцировать тофусные массы.
Лечение подагры
Основной принцип лечения заболевания – уменьшение гиперурикемии. Этому способствуют изменение образа жизни пациента и пересмотр рациона питания. Рекомендуются коррекция гиперлипидемии, артериальной гипертензии, гипергликемии, снижение веса и отказ от курения.
- сладких газированных напитков;
- морепродуктов;
- мяса;
- пряной, острой и копченой пищи;
- шоколада, мороженого;
- соленых сыров;
- кофеина, какао, крепкого чая;
- алкоголя.
Эндогенные пурины повышаются при употреблении большого количества белка животного происхождения, поэтому его суточной нормой для больного подагрой считается не более 1,5 г на 1 кг веса тела пациента. Молочные же продукты с невысокой жирностью, такие как кефир, творог, простокваша, способствуют выведению мочевой кислоты из организма. Сходным действием обладают полиненасыщенные жирные кислоты, например, в составе оливкового масла. Также при подагре необходимо соблюдать питьевой режим – не менее 2,5 литров воды в сутки.
- снижение мочевой кислоты до целевого уровня – 0,36 ммоль/л;
- уменьшение очагов накопления уратов в организме;
- снижение размеров тофусов;
- сокращение частоты приступов подагрического артрита.
Препаратом выбора для этого считается Аллопуринол. При его непереносимости возможно применение селективного ингибитора ксантиноксидазы – фебуксостата. Умеренное урикозурическое действие оказывают также Лозартан, Амлодипин и Фенофибрат. Диуретики используются с большой осторожностью, только по жизненным показаниям. Хирургическое удаление тофусов проводится лишь при появлении тяжелых осложнений, например, туннельного синдрома, спинномозговой компрессии.


