Подошвенный (плантарный) фасциит
Подошвенный фасциит — это разрыв, воспаление и последующая дегенерация подошвенной фасции, связочной структуры, которая проходит вдоль стопы.
Подошвенный фасциоз — результат микротрещин на фасции. Пяточная шпора появляется практически одновременно, но редко является причиной боли. Заболевание часто возникает среди пациентов, активно занимающихся спортом, особенно бегунов и танцоров, после получения травм.
Плантарный фасциит, подошвенный фасциит, подошвенный фасциоз, пяточная шпора — названия состояний, относящихся к одной медицинской проблеме.
Классификация плантарного (подошвенного) фасциита
Четкого разделения плантарного (подошвенного) фасциита нет.
Рентген позволяет определить отсутствие (только воспаление — фасциит) или наличие остеофитов (пяточных шпор).
Лечебная тактика, направленная на устранение подошвенного фасциита, в большей степени основывается на результатах рентгенологического исследования с учетом интенсивности болевого синдрома.
Этиология подошвенного фасциита
Основные причины подошвенного фасциита:
- потеря жировой прослойки в пятке;
- ожирение;
- длительная ходьба по твердой поверхности;
- сидячий образ жизни;
- ношение узкой обуви;
- плоскостопие;
- занятия спортом, перегружающие апоневроз;
- высокий или низкий свод стопы;
- воспаление, чрезмерное напряжение или контрактура ахиллова сухожилия и трехглавой мышцы голени.
Также фасциит часто диагностируется у беременных женщин.
Патогенез
Патогенез подошвенного фасциита неизвестен.
Наиболее частыми причинами патологии являются дегенеративные изменения различной степени, сопровождаемые микротравмами подошвы и ростом сосудистых фибробластов. Дегенеративные изменения приводят к хроническим воспалительным процессам.
Признаки подошвенного фасциита усиливаются с каждым шагом и нагрузкой на стопу, что затрудняет лечение травмы. Со временем интенсивность боли уменьшается. Длительный плантарный фасциит может привести к разрастанию кости, направленной в сторону переднего отдела стопы.
Клинические проявления
У пациентов с этим заболеванием ощущается постоянная боль. Больше выражена утром при вставании с постели. Боль локализуется в подошвенной области и усиливается при длительном вертикальном положении, после шаговой нагрузки и тренировок.
Подошвенный фасциит — симптомы:
- появление на пятке шишки, которая определяется при пальпации;
- сильное покалывание в подошве при ходьбе, особенно по утрам, с нарастающей болью в течение дня;
- болезненное напряжение мышц всей конечности.
Особенности течения подошвенного фасциита при беременности
Проявление фасциита стопы колющими подошвенными болями иногда встречается у беременных. Симптомы проявляются на последних неделях вынашивания ребенка.
В этом случае пациентке необходимо применять:
- лед (для снятия воспаления);
- ортез на ночь (для иммобилизации стопы);
- периодическое массирование очага поражения.
В крайнем случае прибегают к медикаментозной терапии после консультации с гинекологом.
Особенности заболевания у детей
Подошвенный фасциит в детском возрасте возникает на фоне высоких физических нагрузок или плоскостопия. Ребенок часто неправильно распределяет нагрузку на стопу. Воспалительный процесс и напряжение сухожилий могут спровоцировать появление пяточной шпоры. Своевременно начатое лечение позволит снять воспаление и вернуть функциональность стопе.
Подошвенный фасциит: последствия
Подошвенный фасциит имеет следующие негативные последствия:
- Краевые костные разрастания (остеофиты)
- Перелом пяточной шпоры
Заболевание может сопровождаться реактивным и псориатическим артритом.
Диагностика плантарного фасциита
Пальпация — лучший способ диагностики подошвенного фасциита.
Пациент обычно сообщает о боли «посередине» пятки и, в некоторых случаях, свода стопы. Воспаление в этих местах наиболее сильное.
Диагностика плантарного фасциита включает:
- проведение рентгенографии;
- МРТ.
Лечение
Чтобы поставить точный диагноз, необходимо обратиться к ортопеду-травматологу или врачу-вертебрологу.
В лечении подошвенного фасциита применяют следующие методы:
- лечебную физкультуру и упражнения на растяжку, направленные на снижение остроты воспалительного процесса;
- ночную иммобилизацию с помощью ортеза;
- медикаментозное лечение подошвенного фасциита, основанное на введении кортикостероидов и обезболивающих препаратов; мягких тканей, направленный как на подошву, так и на икроножные мышцы;
- экстракорпоральную ударно-волновую терапию или УВТ (для ускорения заживления); ; (согревающие растирки, аппликации из грязи, минеральные ванны).
Операции при фасциите стопы
Оперативное вмешательство необходимо пациентам, у которых симптомы сохраняются, несмотря на грамотно проведенную терапию. Удаление костного выроста приносит положительные результаты. Нежелательным последствием хирургического лечения фасциита может стать ослабление свода стопы.
Контроль излеченности
Подошвенный фасциит излечивается, если комплекс терапевтических мероприятий начат вовремя. Периодически пациенту рекомендуется обращаться к узкому специалисту для предотвращения возможных рецидивов или минимизации остаточных явлений. После оперативного вмешательства необходима реабилитация, срок которой индивидуален в каждом отдельном случае.
Профилактика фасциита
Профилактика подошвенного фасциита базируется на нескольких рекомендациях:
- отдыхать во время бега и других видов спорта;
- не допускать перегрузок стопы;
- носить удобную дышащую обувь с широким передом и низким каблуком;
- использовать для занятий спортом и прогулок кроссовки с системой поддержки средней части стопы;
- при плоскостопии носить специализированные стельки для обуви.
Советы и рекомендации
Растяжка — это один из важнейших методов борьбы с подошвенным фасциитом. Техника ориентирована на растяжение мышц стопы и всей конечности. Специальные упражнения необходимо делать несколько раз в день. Можно укрепить мышцы, катая теннисный мяч или ролик.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.

Врач ортопед-травматолог высшей категории

Врач ортопед-травматолог второй категории
Какой врач лечит подошвенный фасциит?
Клиника МЕДИКОМ обеспечит качественное лечение подошвенного фасциита в Киеве. Комплексная терапия под наблюдением компетентных специалистов поможет избавиться от пяточной шпоры и облегчить состояние пациента. Опытный врач ортопед-травматолог проведет всестороннюю диагностику и назначит подходящее для вашего случая лечение. При необходимости будут проведены консультации с другими специалистами. Обращайтесь в наши подразделения на Оболони и Печерске, чтобы получить современную и своевременную помощь.
Подошвенный фасциит
Боль в области пятки — нередкое явление. Такой симптом вызывает большой дискомфорт и серьезно ограничивает двигательную активность. Болевые ощущения могут быть вызваны подошвенным фасциитом. Что это за болезнь и как избавиться от болей в области пятки?
Подошвенный, или плантарный, фасциит — это воспаление жесткой фиброзной ткани — фасции, расположенной вдоль нижней поверхности ступни. Роль этой соединительной ткани в организме сложно переоценить — именно фасция связывает пяточную кость с плюсневыми костями и как бы поддерживает продольную часть стопы.
Плантарный фасциит опасен тем, что если его не лечить, то в области пятки появляется костный нарост, именуемый в народе пяточной шпорой. А это уже серьезная патология, требующая в ряде случаев хирургического вмешательства.
Отчего возникает этот недуг? Причины могут быть разные. Одна из них — развитие плоскостопия. Когда стопа становится плоской, фасция натягивается, появляются надрывы. Также на фасцию пагубно влияют лишний вес, чрезмерные физические нагрузки, неудобная обувь, особенно на высоком каблуке. Подошвенным фасциитом обычно страдают люди старше 40 лет, чаще женщины.
- Клиника на Краснопресненской+7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской+7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино+7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
Симптомы подошвенного фасциита
Признаки данной болезни достаточно типичны, что дает возможность без труда ее распознать. Обычно у пациентов наблюдаются следующие симптомы:
- утренние острые боли в области пятки после подъема с постели;
- регулярное возникновение боли в пятке при увеличении нагрузки;
- болевой синдром в пятке после долгого пребывания в вертикальном положении или длительного сидения.
Осмотра стопы и анализа жалоб пациента хирургу или остеопату вполне достаточно, чтобы диагностировать подошвенный фасциит. Если же есть подозрения на образование пяточной шпоры, назначают рентгенографию.
Методы лечения подошвенного фасциита
Не лечить эту болезнь нельзя — даже если боль на время отступает, потом она возвращается с удвоенной силой. Поэтому сначала следует устранить причину болезни: снизить нагрузки (в том числе связанные с лишним весом), отказаться от высоких каблуков и тесных туфель, приобрести удобную обувь с амортизирующей подошвой. Затем следует перейти к устранению воспалительного процесса. Существует несколько методов лечения подошвенного фасциита. В каждом конкретном случае терапию подбирает врач. Как правило, лечение имеет комплексный характер.
Прежде всего, следует разгрузить стопу при ходьбе. Для этого используют специальные подпятники и стельки. Действенным методом, особенно если болезнь не запущена, могут стать ночные шины — ортопедические устройства в виде пластикового сапожка. Их надевают на время сна. Подобные устройства (ортезы) позволяют избежать острой боли при вставании с кровати. Некоторое облегчение принесет и специальная гимнастика, при выполнении которой растягиваются мышцы стопы и прорабатываются икроножные мышцы.
Эффективным методом является физиотерапия. Обычно врачи назначают массаж, согревающие растирания, ванночки с минеральной водой, грязевые аппликации. При сложной клинической картине показаны лечение ультразвуком, низкоинтенсивная лазерная терапия, рентгенотерапия. Иногда местно вводят кортикостероиды — дипроспан, флостерон.
Если подошвенный фасциит осложнен пяточной шпорой больших размеров, назначается ударно-волновая терапия (УВТ). Метод основан на воздействии на пораженную область звуковых волн нужной частоты, генерируемых специальным аппаратом. В результате такого воздействия наросты разрушаются (как бы осушаются), начинается процесс восстановления прилегающих тканей. Процедура практически безболезненна и в последнее время обретает все большую популярность в ортопедии.
Лечение подошвенной фасции с помощью УВТ возможно в любой клинике медицинского центра «Здоровье Плюс». Курс лечения поможет окончательно победить болезнь, а снижение болевого синдрома наблюдается уже после первых сеансов УВТ. Пациенты быстро возвращаются к привычному образу жизни.
Профилактика подошвенного фасциита
Уникального рецепта, позволяющего избежать подошвенной фасции, нет. Но если соблюдать элементарные правила, риск стать жертвой этой болезни значительно снижается.
- Если вы решили заняться фитнесом, распределяйте нагрузки на все системы организма равномерно. Резкий переход от малоподвижного образа жизни к чересчур активному может губительно отразится на состоянии фасции.
- Откажитесь от неудобной обуви. Не злоупотребляйте ношением обуви на высоком каблуке — неестественное положение стопы травмирует фасцию.
- Следите за своим весом — избыточная масса тела оказывает большее давление на стопу. Неудивительно, что подошвенный фасциит часто диагностируют у людей с избыточным весом.
Современная медицина способна решить множество проблем, и подошвенный фасциит – одна из них. Избавиться от него вам помогут в медицинском центре «Здоровье Плюс». Здесь применяются новейшее швейцарское оборудование и современные методики, в том числе и УВТ. При этом стоимость на УВТ-терапию в центре «Здоровье Плюс» одна из самых низких в Москве, что делает данный способ лечения доступным для всех слоев населения.
Эксперт статьи:
Татаринов Олег Петрович

Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Плантарный фасциит (пяточная шпора)

Плантарная фасция – это особая соединительнотканная структура стопы, которая одной стороной крепится к пяточной кости, а другой – к фалангам пальцев. Эта фасция, которую иногда называют подошвенным апоневрозом, принимает важное участие в образовании продольного свода стопы. При плантарном фасциите в области прикрепления этой фасции к пяточной кости происходят микроразрывы, фасция воспаляется и поэтому возникает боль. Ночью, когда мы спим, микроразрывы фасции срастаются, причем с укорочением, а утром, делая первые шаги, мы вновь разрываем фасцию, чувствуя при этом боль. После того как первые шаги разорвут фасцию и растянут ее , боль утихает, но в течение дня она может появится вновь.
Помимо плантарного фасциита причинами болей в пятке (или синдрома пяточной боли) могут служить: сахарный диабет, истончение жировой подушки пяточной области (чаще у пожилых) с хроническим ушибом пяточной кости, ожирение, ревматоидный артрит, болезнь Бехтерева, апофизит пяточной кости (болезнь Sever), переломы, метастатическая болезнь, синдром тарзального туннеля (сдавление заднего большеберцового нерва), сдавление медиальной ветви заднего большеберцового нерва, латерального подошвенного нерва и целый ряд других причин, разобраться в которых можно только на очном приеме у врача. Однако, в подавляющем большинстве случаев причиной пяточной боли является плантарный фасциит.
Методами лечения плантарного фасциита с доказанной эффективностью являются:
- Снижение физической нагрузки.
- Лечебная физкультура
- Стельки с супинатором (подпяточники для лечения плантарного фасциита неэффективны, но они могут быть целесообразны при смешанных причинах пяточной боли)
- Тейпирование
- Иммобилизация
- Ночные ортезы (брейсы)
- Локальное введение глюкокортикоидных препаратов (например, блокада диспроспаном или гидрокортизоном)
- Экстракорпоральная ударно-волновая терапия
- В редких случаях используется хирургическое лечение
В этой статье мы подробнее остановимся на упражнениях, ортезировании и тейпировании потому, что эти методы можно считать лечением первой линии, т.е. именно с них надо начинать лечение плантарного фасциита.
В основе упражнений лежит растягивание плантарной фасции, в результате чего фасция становится более крепкой, эластичной, а ее длина – адекватной. Благодаря этому снижается вероятность микроразрывов и пяточная боль постепенно уходит. В конечном итоге это приводит не только к уменьшению или исчезновению сегодняшней боли, но и снижает вероятность возникновения пяточной боли в будущем. Однако, в ряде случаев упражнения могут усилить боль: в таком случае нужно снизить интенсивность занятий, но не прекращать их полностью. Чаще всего усиление болей после упражнений связано с ошибками: к упражнениям приступают слишком агрессивно, без разогревочной разминки. Нужно помнить о том, что упражнения наиболее эффективны вместе с модификацией обуви, которую вы носите, о чем вам следует проконсультироваться с врачом очно. Врач оценит правильность используемой вами обуви, и, возможно, порекомендует стельки и/или подпяточники.
Как мы уже отмечали, упражнения нужно выполнять после разогревочной разминки, основным компонентом которой является растяжение и разогрев икроножной и камбаловидной мышц, которые посредством ахиллова сухожилия значимо влияют на натяжение плантарной фасции.
Упражнение 1.
Обопритесь ладонями о стену, а стопы поставьте прямо друг за другом – как будто вы стоите на канате. Больная нога стоит сзади, если болят обе пятки – то ноги чередуют. Не отрывая пяток от пола, приседайте, сгибая ноги в коленях до тех пор, пока вы не почувствуете натяжение в нижней части голени той ноги, которая стоит сзади. Задержитесь в этой позиции на 15 секунд, затем выпрямьтесь и повторяйте упражнение. Это упражнение является разогревочным и позволяет увеличить эластичность мышц голени, что, в сою очередь, снизит натяжение плантарной фасции. Всегда начинайте упражнения с этой разминки.
Упражнение 2.
Второе упражнение также является разминочным (разогревает икроножную и камбаловидную мышцы голени), но уже включает в себя элементы растяжения плантарной фасции.
На пол перед стеной кладут пару книг, так чтобы их высота была около 5 сантиметров. Встают носками на опору, пятки свисают с краю. Ладонями опираются о стену. Стоя на двух ногах наклоняются к стене, так чтобы почувствовать натяжение в нижней части голени. Задерживаются в этой позиции на 15 секунд. Далее выпрямляются и выполняют подъем на носках обеих ног 15 раз, не опуская пятки ниже поверхности опоры. Далее упражнение выполняют в той же последовательности, но стоя только на одной ноге.
Упражнение 3.
Это упражнение может показаться смешным, но на самом деле оно очень эффективно. Стоит отметить, что оно наиболее полезно только в том случае, если вы выполнили перед этим разминочные упражнения. Берут теннисный мяч, скалку, или бутылку, кладут под стопу и катают его, придавливая стопой, так чтобы он перекатывался по всему продольному своду стопы. Если у вас период острой боли, то в бутылку можно налить холодной воды – это сделает упражнения более комфортными.
Упражнение 4.
Укрепление мышц самой стопы поможет снизить риск последующих обострений пяточной боли на фоне плантарного фасциита. Дело в том, что важную роль в развитии плантарного фасциита играет пронация пяточной кости при ходьбе (заваливание пятки внутрь), что подтверждается более интенсивным стачиванием каблуков с внутренней части и характерной деформацией задников обуви. В таком случае натяжение плантарной фасции возрастает, появляются мироразрывы и возникает боль. В такой ситуации необходимо тренировать не только мышцы голени, но и мышцы стопы – благодаря этому стопа при ходьбе будет меньше деформироваться и натяжение плантарной фасции нормализуется.
Упражнение выполняют следующим образом. Сидя на стуле рассыпают разнообразные мелкие предметы (камешки, ключи, монеты, шарики и т.д.). Важно, чтобы предметы были разными, т.е. это не должны быть только монеты или ключи. Пальцами стопы собирают предметы и кладут их, например, в банку. Вариантно можно собирать пальцами стопы разложенное на полу полотенце.
Упражнение 5.
Собственно растяжение плантарной фасции. Этим упражнением заканчивают занятия. Выполняют вытягивая стопу на себя руками или лентой. Достигнув максимально возможного тыльного сгибания стопы задерживаются в этом положении на 10-15 секунд. Возможно выполнение этого упражнения стоя лицом к стене и опершись о нее ладонями, только ногу при этом надо отставить назад дальше, чем при разминке.

Тейпирование.
После упражнений при плантарном фасциите целесообразно выполнить тейпирование. Его можно осуществить с помощью специальной спортивной ленты – тейпа, либо с помощью лейкопластыря. Если у вас нет тейпа и доступен только лейкопластырь, то я бы советовал вам использовать лейкопластырь фирмы Hartmann. При тейпировании важно натягивать ленту в тот момент, когда она огибает стопу снизу чуть кпереди от пятки – таким образом тейп возьмет на себя часть функции плантарной фасции и нагрузка на нее может быть снижена. Ниже представлены два видеоролика с тейпированием – простой и сложный способы.

Ночные ортезы (брейсы).
В лечении плантарного фасциита могут быть весьма эффективны ночные брейсы или ортезы. Как уже было отмечено выше, утренняя боль обусловлена тем, что при первых шагах происходят повторные микроразрывы подошвенной фасции, сросшейся за ночь с укорочением. Срастание с укорочением происходит потому, что ночью мы спим с вытянутыми носками стоп – т.е. голеностопный сустав и суставы стопы находятся в положении подошвенного сгибания. Особенно это характерно для тех людей, которые спят на животе. В таком положении стопы натяжение подошвенной фасции минимально, в связи с чем она и срастается с укорочением. Если на ночь обездвижить стопу под прямым углом – т.е. в том, положении, в котором натяжение фасции сохранится, то утренняя боль исчезнет или станет меньше. С этой целью используются ночные брейсы, шины, ортезы или страсбургские носки. Поскольку вы теперь знаете принцип действия этих устройств, то, в случае если у вас нет возможности приобрести его, вы можете изготовить такое устройство самостоятельно: можно использовать длинный гольф, носок которого привязывается к ремешку, а некоторые мои пациенты даже использовали валенки – их жесткая конструкция не позволяла стопе вытягиваться. Конечно же, применение ночного обездвиживающего устройства может вызвать неудобства, поскольку вы не привыкли спать в таком положении. Однако, как правило, чувство неудобства постепенно проходит. Если же вы привыкли спать на спине, то дискомфорта , как правило, совсем нет.
Плантарный фасциит причины, симптомы, методы лечения и профилактики
Плантарный фасциит — болезнь, характеризующаяся воспалительным процессом в области плантарной фасции. Подразумевает болезненные ощущения в пяточной области при физической нагрузке. Чаще заживает самостоятельно, однако на фоне постоянных повреждений возможно хроническое воспаление соединительных оболочек.
Причины возникновения
Заболевание чаще диагностируется у женщин в возрасте от 45 лет. Риск возникновения плантарного фасциита увеличивается под воздействием следующих факторов:
- избыточная масса тела провоцирует дополнительную нагрузку на фасцию;
- интенсивная физическая нагрузка на пятку или сухожилие;
- прогрессирование плоской стопы;
- подворачивание ног;
- использование некачественной неудобной обуви;
- нарушение работы опорно-двигательной системы;
- физические повреждения пятки;
- подагрический артрит.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Симптоматика плантарного фасциита
Основной признак недуга — болезненные ощущения в области пятки. По мере развития заболевания дискомфорт усиливается. Чаще развивается в области подошвы. Болевой синдром сильнее в утренние часы, интенсивнее во время ходьбы. Сопровождается чувством жжения. Внешне заметно утолщение подошвы. В 8 из 10 случаев плантарного фасциита развивается пяточная шпора. При возникновении болезненных ощущения в области пятки требуется консультация врача.
Диагностика
Изначально доктор осматривает поражённую область, собирает анамнез, определяет характер болей. Для подтверждения диагноза пациента направляют на рентгенографию, ультразвуковое исследование, магнитно-резонансную томографию. При возникновении симптомов плантарного фасциита требуется консультация хирурга. Инструментальные методы обследования определяют наличие костного нароста и отложений кальция.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
Лечение плантарного фасциита
Врач составляет курс лечения в зависимости от тяжести заболевания, симптоматики. На первоначальных стадиях используют медикаментозную терапию, физиолечение, народные рецепты и лечебную гимнастику. При низкой эффективности данных методов назначают оперативное вмешательство.
Медикаментозное лечение
Для лечения плантарного фасциита используют нестероидные противовоспалительные средства, которые препятствуют развитию заболевания. При выраженных болях больному прописывают обезболивающие препараты. Быстрый способ избавиться от дискомфорта и другой симптоматики – инъекция Мукосата.
Физиотерапия
Для борьбы с плантарным фасциитом используют следующие физиотерапевтические процедуры:
- магнитотерапия подразумевает воздействие магнитного поля на пятку, помогает устранить отёчность и воспаление;
- ударно-волновая терапия характеризуется воздействием звуковых волн высокой частоты на поражённые ткани, процедура стимулирует кровообмен, уменьшает симптоматику;
- фонофорез подразумевает нанесение мази одновременно с воздействием звуковых волн для лучшего проникновения препарата в поражённые ткани. Процедура уменьшает болезненные ощущения и препятствует воспалительному процессу.
Врачи рекомендуют носить ортопедическую обувь для правильного распределения нагрузки на стопу. Для уменьшения давления на пятку пациенту прописывают ортез, фиксирующий стопу. Ускорить процесс выздоровление поможет лечебная физическая культура. Врач составляет комплекс упражнений, учитывая особенности развития заболевания.
Хирургическое лечение
Оперативное вмешательство проводится вместе с анестезией. Врач осуществляет надрез в области подошвы, извлекает нарост костной ткани. После операции возможно сохранение болезненных ощущений, долгое заживление разреза, повреждение нервных окончаний. Длительность реабилитационного периода зависит от организма пациента.
Подошвенный фасциит
Здоровая подошва помогает человеку легко и свободно ходить. Если передвижение по каким-то причинам невозможно, то это значительно затрудняет человеческие потребности. Одной из самых неприятных болезней, которая способна вызвать сильные болезненные ощущения при ходьбе и нарушить привычный образ существования человека, является подошвенный фасциит.
Что такое подошвенный фасциит. Причины его развития
Подошвенный фасциит – это дегенеративно-дистрофический процесс в плантарной фасции, который сопровождается резкими болезненными ощущениями в пятке, особенно при ходьбе. С течением заболевания в области пяточной кости формируется нарост костной структуры – шпора, который усиливает боль за счет раздражения окружающих тканей.

Единственной доказанной причиной болезни является постоянная микротравматизация подошвенной фасции вследствие любых неосторожных манипуляций со стопой. Существует предрасполагающие факторы, значительно увеличивающие риск дистрофических изменений в плантарной зоне:
- женский пол;
- ожирение;
- работа преимущественно в стоячем положении;
- ежедневная продолжительная ходьба;
- плоскостопие;
- ношение обуви без подъема, например, чешки, сланцы;
- спортивное перенапряжение мышц подошвы с резкими внезапными разворотами стопы;
- застой кровообращения в нижних конечностях.
Симптомы болезни
Подошвенный фасциит имеет характерные проявления. Они проявляются в тот момент, когда амортизационная способность стопы уже значительно нарушена. Самые распространенные симптомы выглядят так:
- боль в пятке;
- характер боли – от острейшей, не дающей возможности ступить на ногу, до тупой, постоянной;
- усиление болевого синдрома возникает утром при первых шагах;
- смена характера боли на более нетерпимую при изменении длительного сидячего положения на стоячее;
- из-за болезненных ощущений резко затруднен подъем по лестнице.
Болевой синдром может возникать не внезапно. Иногда довольно долгое время больной ходит, прихрамывая на пораженную конечность. Так как он вынужден больше нагружать здоровую ногу, то в скором времени подошвенный фасциит начинается и там. Именно в этот момент, когда болят уже обе ноги, болезнь особенно активно манифестирует.
Диагностика заболевания
В большинстве случаев для установки диагноза достаточно клинического осмотра специалистом. Типичная клиническая симптоматика прямо указывает, что у больного подошвенный фасциит. В сомнительных случаях для дифференциальной диагностики применяют:
- рентгеновское исследование стопы;
- сканирование пятки ультразвуком;
- МРТ стопы.
Уже при проведении рентгеновских снимков может быть видна костная шпора. Ультразвук дополняет обследование, так как некоторые мелкие костные разрастания не всегда заметны рентгенологически. Кроме того, УЗИ может выявить остеопороз. Магнитно-резонансное обследование проводится в крайних случаях, но оно наиболее информативно, так как имеет самую большую разрешающую способность. Кроме того, томограф позволит увидеть состояние самой плантарной фасции.
Подошвенный фасциит: как лечить?
Существуют консервативные и оперативные методики избавления от недуга. К первым относятся:
- лечебная физкультура;
- медикаментозная терапия;
- анестетические блокады; ;
- ударно-волновая терапия.

Для снятия боли можно применять противовоспалительные нестероидные лекарства, например, индометацин или напроксен. При неэффективности анальгезии – проводится введение в стопу стероидных препаратов, например, гидрокортизона. Также обезболить можно, применив местную новокаиновую блокаду.
Подошвенный фасциит и его лечение методом кинезиотейпирования
Метод проводится с помощью специальных липких лент – кинезиотейпов. Для терапии подошвенного фасциита понадобится три тейпа. Их отмерить и отрезать согласно индивидуальной длине стопы. Использовать тейпы нужно так:
- первую ленту наложить вдоль стопы, завести концы за голеностопный сустав;
- второй тейп приклеить перпендикулярно в точке максимальной болезненности;
- третью часть ленты приклеить крестообразно вдоль лодыжки к стопному своду.
Если возник подошвенный фасциит – лечение методом кинезиотейпирования полностью снимет болевые ощущения, улучшит кровоток, обеспечит дренаж лимфы, предотвратит отек и разгрузит конечность. Эффект заметен в ближайшие дни. Метод совместим с другими консервативными способами терапии.
Если задача – как лечить подошвенный фасциит не решена, то применяют ударно-волновую практику или хирургическое лечение. В первом случае улучшается микроциркуляция, и эффект достигается улучшением кровоснабжения этой зоны. Во втором варианте, с помощью тонкого скальпеля под визуальным контролем удаляют костный нарост со стопы.
Как волновая терапия, так и хирургическое лечение не дают полной гарантии излечения от страданий. Возможны рецидивы и необходимость в повторной операции.
Профилактика фасциита
Самые распространенные профилактические правила следующие:
- ношение удобной, хорошо амортизирующей обуви, особенно при занятиях спортом;
- исключить хождение босыми ногами по холодной поверхности;
- обязательный контроль веса и снижение его при необходимости;
- перед физическими тренировками обязательно проводить растяжку сухожилий стопы и голеностопного сустава;
- не допускать самолечения – при первых симптомах болезни специалист эффективнее справится с проблемой.
Таким образом, подошвенный фасциит представляет серьезную проблему в связи с болевым синдромом. При всем богатстве методов терапии, ни один не гарантирует полного излечения. Хорошие результаты и простота использования делают метод кинезиотейпирования перспективным вариантом лечения этой патологии.
Подошвенный фасциит:причины, лечение и профилактика



- Обувь по индивидуальной ортопедической колодке
Подошвенный фасциит
Характеристика заболевания
Подошвенный фасциит это воспалительный процесс в области прикрепления подошвенного апоневроза и всех окружающих перифасциальных структур к надкостнице бугра пяточной кости. Воспаление развивается в результате повышенной растяжимости фасции, что приводит к хронической микротравме с разрывами апоневроза и последующим развитием дегенеративного процесса. Синонимами названия фасциит являются пяточная шпора, подпяточная боль, синдром болезненной пятки, кальканеодиния.
Анатомия и функция апоневроза
Подошвенный апоневроз идет от медиального бугра пяточной кости к проксимальным фалангам пальцев стопы. В норме толщина подошвенного апоневроза по данным УЗИ колеблется от 3 до 8 мм. Подошвенная фасция стабилизирует стопу благодаря «эффекту лебедки», который заключается в том, что при отталкивании от опоры пятка оказывается растянутой в двух направлениях. Кверху ее тянет ахиллово сухожилие, а вперед ее тянет подошвенный апоневроз, который при опоре на пальцы, заворачивается вокруг головок плюсневых костей наподобие ворота лебедки. Апоневроз является пассивным стабилизатором свода стопы. Он поддерживает свод стопы, участвует в сгибании пальцев и уменьшает нагрузку на латеральный край стопы.
Причины фасциита
1. Избыточная пронация стопы при перекате. При вальгусе заднего отдела стопы, а также при плоском своде происходит уменьшение супинации в начале переката и увеличение пронации в середине и конце переката. Пронация вызывает перераспределение нагрузки по стопе, уменьшение нагрузки на латеральный край стопы и возрастание нагрузки на медиальный край и апоневроз. Во время избыточной пронации увеличивается натяжение апоневроза, что приводит к его растяжению в месте прикрепления к бугру пяточной кости. Постоянная пронация является причиной хронической микротравме апоневроза. По мере прогрессирования недостаточности подошвенной фасции возрастает нагрузка на головки плюсневых костей с увеличением давления под ними, что приводит к образованию омозолелости кожи в переднем отделе стопы.
2. Полая стопа. При полой стопе ее деформация носит относительно жесткий характер. У человека с полой стопой имеется увеличение угла наклона плюсневых костей за счет увеличения натяжения подошвенного апоневроза и утолщение подошвенного апоневроза. При полой стопе имеется отсутствие опоры на латеральный край стопы, уменьшение площади опоры стопы, что приводит к снижению возможности распределять нагрузку во время отталкивания от опоры. Нагрузка на средний отдел оказывается уменьшенной, а нагрузка на передний отдел и задний отдел оказывается увеличенной. В результате снижения возможности распределять давления по поверхности стопы развивается вторичное утолщение подошвенной фасции. Малая площадь опоры стопы является причиной высокого среднего давления под стопой, что способствует неприятным ощущениям в стопе.
Факторы, способствующие прогрессированию фасциита:
1. Большой вес тела, ожирение.
2. Ночной сон со сгибанием в голеностопном суставе под действием веса переднего отдела стопы и гипертонуса икроножной мышцы, что приводит к сокращению подошвенного апоневроза и постепенному развитию его контрактуры. Утром после пробуждения растяжение апоневроза на протяжении первых шагов оказывается болезненным. Ситуация усугубляется у пациентов с гипермобильностью суставов.
3. При фасциите клиническая симптоматика может быть обусловлена комплексом изменений, к которым относятся: воспаление, неврит первой ветви латерального подошвенного нерва, периневральный фиброз нерва, который иннервирует мышцу, отводящую 5 палец, шпора пяточной кости, травма пяточной области, периостит, травматический разрыв апоневроза, серонегативный артрит.
Симптоматика фасциита
Проявлениями фасциита являются боль в своде стопы, боль в латеральном отделе стопы, отек проксимального отдела стопы, слабость мышц стопы, хромота. При фасциите болевой синдром имеет свои особенности. Неприятные ощущения возникают утром после пробуждения при первых шагах пациента. Боль локализована по внутренней поверхности пятки и усиливается при разгибании пальцев. Если неприятные ощущения появились утром, то за день они полностью проходят. Кроме утренней боли, ощущение дискомфорта в стопе может возникнуть при переходе к движению после длительного сидения. Выраженность боли уменьшается при согревании ног.
Диагностика
При фасциите в результате длительного раздражения в области фиксации связки к пяточному бугру возникает воспалительная реакция, которая сопровождается болью на подошвенной поверхности стопы. На УЗИ отмечается утолщение толщины подошвенной фасции. Разница в толщине фасции на больной и здоровой стопах достигает 4 мм. Фасциит дифференцируют с невропатией пяточного нерва. Пациенты с невропатией предъявляют жалобы на боль в задней поверхности пятки на 4-5 см впереди от ее заднего края в области перехода боковой поверхности на подошвенную от медиальной лодыжки до края пятки. ЭМГ пяточного нерва оказывается без изменений.
Лечение
Основной метод лечения фасциита — консервативный. Консервативное лечение эффективно у 89% больных. Наиболее успешным является комплексное лечение, включающее в себя несколько методов. Каждый по отдельности метод дает меньший эффект от лечения, чем их комплексное применение.
Табл. 1
Частота применения и эффективность методов лечения фасциита
| Метод лечения | Частота применения (%) |
| Покой | 70 |
| НПВП | 69 |
| Ортезы | 63 |
| Модифицированная обувь | 48 |
| Подпяточный косок | 45 |
| Кортикостероиды | 41 |
| Тепловые процедуры | 29 |
| Холодовые процедуры | 27 |
| Ударно-волновая терапия | 24 |
1. Покой
Под покоем понимают пребывание в помещении и ходьба в пределах жилища по гигиеническим надобностям. К покою прибегают при остром приступе заболевания, в основном, у неработающих лиц, на протяжении суток, в сочетании с физическими упражнениями и физиотерапевтическими процедурами для подготовки к другим видам лечения.
2. Холодовые процедуры
Осуществляют в домашних условиях. К подошвенной поверхности стопы прикладывают пакет со льдом.
3. Физкультура с упражнениями на растяжение стопы
Делают растяжение трехглавой мышцы путем пассивного разгибания в голеностопном суставе при разогнутом колене. Выполняют растяжение камбаловидной мышцы путем пассивного разгибания голеностопного сустава при согнутом колене.
4. Подпяточный косок
Уменьшает степень натяжения ахиллова сухожилия и подошвенного апоневроза, облегчает ходьбу. Косок вставляют в обувь, или подбивают под каблук.
5. Конструкция ортеза
Требованиями к ортезу является ограничение пронации стопы для нормализации распределения нагрузки по стопе.
6. Амортизация нагрузок в ортезе
По степени амортизации в порядке убывания материал для ортезов распределяется следующим образом: силикон, резина, фетр, пластик. Ортез показан у людей, труд которых связан с ходьбой или длительным стоянием на протяжении более 8 часов. Наилучшими свойствами обладает сложный ортез из нескольких материалов, который уменьшает ударную нагрузку и ограничивает избыточную пронацию стопы.
7. Специальная обувь
Для постоянного растяжения апоневроза применяют рокерную обувь или обувь на подошве-качалке. В обуви толщина подошвы в переднем отделе меньше, чем в заднем. Благодаря разнице в высоте стопа во время переката перекатывается с пятки на носок относительно легче, что избавляет плюсне-фаланговые суставы от избыточного разгибания. Обычную обувь модифицируют для того, чтобы придать ей функцию ортопедической. Для этого в подошву помещают стальную шину с загнутым носочным концом. Она корригирует стопу и осуществляет необходимую разгрузку пальцев.
8. Шина голеностопного сустава
Шину на голеностопный сустав и стопу надевают на ночь. В шине достигается 5º сгибания стопы в голеностопном суставе по отношению к голени и 30º разгибания пальцев в плюснефаланговых суставах по отношению к плюсне. Шина устраняет контрактуру подошвенного апоневроза и ахиллова сухожилия, обеспечивает безболезненные первые шаги после сна. Эффект от лечения достигают в течение 1 месяца.
9. НПВП
Табл. 2.
Применение НПВП при болях в стопе
| Препарат | Доза | Действие | Противопоказания |
| Ибупрофен | 600-800 мг | Подавляют синтез простагландинов, снижают активность циклооксигеназы, снимают воспалительную реакцию и боль | Язвенная болезнь желудка и кишечника, почечная и печеночная недостаточность, пониженная свертываемость крови, повышенная чувствительность к препарату, гипертония, беременность |
| Кетопрофен | 25-50 мг | ||
| Напроксен | 500 мг |
10. Стероидные препараты
В поликлинической практике инъекции стероидов в область пяточного бугра делают приблизительно у половины пациентов с подошвенным фасциитом. В качестве стероидного препарата применяют инъекцию дипроспана (бетаметазона) в дозе 6 мг на 1 мл лидокаина. Инъекцию делают в пяточный бугор с внутренней стороны стопы. Однократная инъекция дает лечебный эффект у 41% пациентов на срок от 6 до 8 недель. При лечении курсом инъекций гидрокортизона обезболивающий эффект отмечают у 68% пациентов на срок более одного года. При применении стероидов возможны осложнения, приблизительно, в 1 случаев. Встречаются такие осложнения, как атрофия жировой ткани на подошвенной поверхности стопы или разрыв подошвенного апоневроза. При разрыве апоневроза происходит уменьшение боли в пятке и усиление боли по наружному краю стопы, которое носит непродолжительный период. После разрыва фасции наступает ослабление пассивной стабилизации стопы, ее дестабилизация, перераспределение нагрузки по стопе, растяжение структур по внутреннему краю стопы, сжатие структур по ее наружному краю, увеличение нагрузки на связки среднего отдела стопы и сухожилие задней большеберцовой мышцы. Развивается замыкание пяточно-кубовидного сустава с возникновением боли по наружному краю стопы. Недостаточность подошвенного апоневроза компенсируется другими структурами. При жестких связках компенсация наступает относительно быстрее, а при эластичных связках относительно медленнее. При повышенной растяжимости связок и гипермобильности дефект стабилизатора компенсируется хуже и разрыв фасции сопровождается длительной болью в стопе.
Комбинированное консервативное лечение
Оптимальным методом лечения подошвенного фасциита является сочетание нескольких методов воздействия на патологический процесс. Днем это ношение стелечного ортеза, или рокерной обуви, выполнение растягивающих упражнений, а ночью — это сон в шине.
Хирургическое лечение
Операции делают менее, чем у 10% больных подошвенным фасциитом. Показанием является сильная боль в пятке, инвалидизирующая больного.
Для лечения фасциита применяют следующие операции: удаление пяточной шпоры, фасциоэктомия, фасциотомия, невролиз, нейрэктомия, остеотомия пяточной кости, тунелизация пяточной кости, артроскопическая подошвенная фасциотомия.
Фасциотомия
Релиз подошвенной фасции осуществляют с помощью эндоскопической техники. Доступ к фасции делают на подошвенной поверхности стопы на 1 см дистальней медиального края пяточного бугра. Оптику направляют изнутри наружу. Вводят лезвие, которым рассекают фасцию в направлении от медиального к латеральному краю. Для достижения обезболивающего эффекта достаточно пересечь медиальную и центральную части фасции на протяжении 4/5, оставив приблизительно 1/5 поперечника фасции.
Невролиз
Разрез по внутренней поверхности пятки длиной 3 см, либо косой разрез в 2 см от края медиальной лодыжки. Выделяют ветви медиального пяточного нерва и мышцу, отводящую 1 палец. Отделяют поверхностную и глубокую фасцию, делают ее релиз. Под глубокой фасцией выделяют нерв, идущий к мышце, отводящий 5 палец. Нерв может быть прижат между фасцией и верхним краем мышцы. Фасцию вырезают по медиальному краю в месте ее прикрепления к пяточному бугорку на 1 см в ширину и глубину. Если нерв, идущий к мышце, отводящей 5 палец, травмируется пяточной шпорой, то производят декомпрессию нерва путем резекции шпоры. Декомпрессия нерва, идущего к мышце, которая отводит 5 палец и частичная резекция подошвенного апоневроза дает обезболивающий эффект в 75% случаев.
Мицкевич Виктор Александрович
Врач ортопед-травматолог, доктор медицинских наук
Подошвенный фасцит
Эта информация разъясняет причины возникновения, а также методы диагностики и лечения подошвенного фасцита.
О подошвенном фасците
Подошвенная фасция представляет собой связку (полоску плотной ткани), которая соединяет пяточную кость с подушечкой стопы (см. рисунок 1). Подошвенная фасция действует подобно эластичной ленте, которая растягивается с каждым шагом. Она также поддерживает свод стопы.
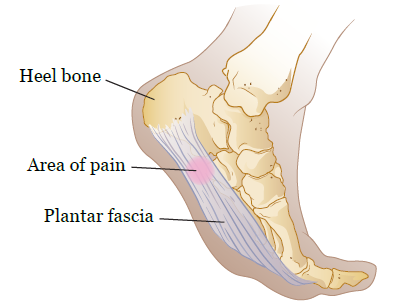
Рисунок 1. Подошвенная фасция
В случае перенапряжения или повреждения подошвенной фасции она может порваться, ослабнуть, опухнуть, или болеть. Такое состояние называется подошвенным фасцитом. Подошвенный фасцит является одной из наиболее распространенных причин боли в пятке.
Признаки подошвенного фасцита
Подошвенный фасцит обычно проявляет себя как жгучая, резкая или ноющая боль в области пятки. Иногда боль может распространяться и на подушечку стопы.
Большинство людей с подошвенным фасцитом испытывает боль при подъеме с кровати по утрам. Вы также можете испытывать боль после длительного стояния, физической активности или в конце дня.
Причины подошвенного фасцита
К некоторым причинам подошвенного фасцита относятся:
- напряженные икроножные мышцы или ахилловы сухожилия (плотная ткань, соединяющая икроножные мышцы с пяточной костью);
- продолжительная ходьба, стояние или бег, в особенности на твердых поверхностях;
- ношение не подходящей по размеру обуви;
- ношение обуви, которая не обеспечивает необходимую поддержку стопы;
- ослабление тканей стопы с возрастом;
- плоскостопие, высокий подъем стопы или неровная походка;
- избыточный вес;
- беременность или гормональные изменения; под действием гормонов связки и ткани могут становиться более подвижными, чем обычно.
Диагностика подошвенного фасцита
Ваш врач может диагностировать подошвенный фасцит во время врачебного осмотра. Он осмотрит вашу стопу и понаблюдает за тем, как вы стоите и ходите. В ряде случаев, чтобы исключить другие возможные проблемы, назначается рентген или лабораторное исследование.
Лечение подошвенного фасцита
Несмотря на то что подошвенный фасцит обычно проходит, не создавая долгосрочных проблем, он может продлиться от 6 до 18 месяцев.
Возможно, вам потребуется принимать лекарство, чтобы уменьшить боль и снять отек. Ваш врач расскажет, какие из этих препаратов подходят вам больше всего. Вы должны всегда принимать лекарства в соответствии с указаниями вашего врача.
Наиболее распространенными лекарствами, которые принимают в этом случае, являются нестероидные противовоспалительные препараты (НПВП) (nonsteroidal anti-inflammatory drugs (NSAIDs)). Примеры НПВП:
- ibuprofen (Advil ® и Motrin ® );
- naproxen sodium (Aleve ® );
- naproxen (Naprosyn ® ).
НПВП следует принимать во время еды. Проконсультируйтесь со своим врачом перед приемом НПВП, если вы:
- раньше обращались к врачу в связи с заболеваниями желудка и кишечника, печени или почек;
- раньше обращались к врачу в связи с нарушениями свертываемости крови;
- принимаете aspirin или другое лекарство, препятствующее свертыванию крови;
- принимаете кортикостероиды — стероидные гормоны, вырабатываемые корой надпочечников (внешней частью надпочечников).
Ваш врач также может предложить накладывать клейкую ленту на свод стопы или разместить в вашей обуви специальные средства для дополнительной поддержки, такие как пяточная стелька, ортопедические приспособления (например, брейсы или лангеты), стельки-супинаторы. Вам также может потребоваться физиотерапия.
Если эти методы лечения не помогают, обратитесь к вашему врачу. Вам могут предложить и другие методы, такие как инъекции (уколы) кортикостероидов или операцию.
Как облегчить боль при подошвенном фасците
Вот несколько способов, позволяющих самостоятельно облегчить боль при подошвенном фасците:
- Заверните в полотенце брикет льда и приложите к пяткам. Это поможет снять отек и уменьшить дискомфорт. Прикладывайте лед 4–6 раз в день на 10 минут.
- Носите обувь, которая поддерживает стопу. Не носите обувь без задника, на высоком каблуке, сандалии, шлепанцы и не ходите босиком.
- Выполняя физические упражнения, делайте достаточные перерывы для отдыха. Не стойте, не бегайте и не ходите подолгу.
- Давайте вашим ступням отдохнуть. Постарайтесь сократить активность, связанную с нагрузкой на пятки и подушечки стоп, например бег, прыжки и ходьбу.
Упражнения для облегчения боли при подошвенном фасците
Помимо перечисленных методов, существуют и упражнения, которые вы можете выполнять, чтобы справиться с болью при подошвенном фасците.
Сгибание пальцев ног
Вы можете выполнять сгибание пальцев ног с помощью книги или полотенца.
При использовании книги:
- Положите книгу на пол. Встаньте на нее.
- Согните пальцы ног, обхватив ими край книги (см. рисунок 2). Затем распрямите пальцы.
- Выполняйте это упражнение в течение 2 минут, 2 раза в день.

Рисунок 2. Сгибание пальцев с помощью книги
При использовании полотенца:
- Положите полотенце на пол и встаньте на него.
- Сожмите полотенце пальцами ног и затем отпустите его (см. рисунок 3).
- Повторяйте это упражнение в течение 1–2 минут, 2 раза в день.

Рисунок 3. Сгибание пальцев с помощью полотенца
Растяжка стопы
Для этого упражнения вам понадобится полотенце. Полотенце должно быть достаточно длинным для того, чтобы вы могли обвести его вокруг своей стопы, когда сидите с вытянутыми ногами (см. рисунок 4).
- Сядьте на пол и вытяните ноги перед собой.
- Обведите полотенце вокруг стопы, держа ногу прямо перед собой.
- С помощью полотенца подтяните верхнюю часть стопы к себе (см. рисунок 4). Вы должны почувствовать растяжение в икроножной мышце.
- Задержитесь в этом положении на 10–30 секунд. Затем отпустите стопу.
- Повторяйте это упражнение по 5 раз за подход. Делайте 2 подхода в день.
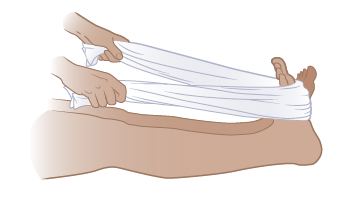
Рисунок 4. Растяжка стопы
Вращение стопой
- Сядьте на стул и положите ногу на подставку для ног или на другой стул.
- Вращайте правой стопой по часовой стрелке (вправо) 8–12 раз (см. рисунок 5).
- Измените направление и вращайте стопой против часовой стрелки (влево) 8–12 раз.
- Повторите упражнение для левой стопы.
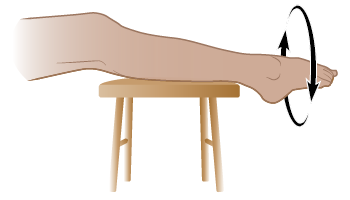
Рисунок 5. Вращение стопой
Последнее обновление
Если у вас возникли вопросы, обратитесь непосредственно к сотруднику своей медицинской бригады. Пациенты MSK могут обратиться к поставщику услуг после 17:00 либо в выходной или праздничный день, позвонив по номеру .
Если у вас возникли вопросы, обратитесь непосредственно к сотруднику своей медицинской бригады. Пациенты MSK могут обратиться к поставщику услуг после 17:00 либо в выходной или праздничный день, позвонив по номеру .


