Полиомиелит у ребенка
Полиомиелит у детей относится к разряду опасных острых инфекционных заболеваний, может иметь тяжелые последствия, включая инвалидность, и даже летальный исход. Чаще всего заболевание встречается у детей дошкольного возраста.
Полиовирусы передаются достаточно легко, обычно это происходит через рот с зараженной водой или пищей, а также через фекалии. При этом вирусы чрезвычайно живучи и могут сохраняться в воде до трех месяцев, а в фекалиях – до полугода. Попав в организм, вирус начинает активно размножаться в кишечнике в течение 3-5 дней и затем попадает в кровь, где подвергается атаке антител (если ребенок был провакцинирован). Человек, которому была сделана своевременная вакцинация от полиомиелита, болеет легко и без видимых проявлений.
Симптомы полиомиелита у детей
У заболевшего абортивной (скрытой) разновидностью полиомиелита, обычно присутствуют следующие симптомы:
- повышенная температура
- потливость
- саднит горло
- небольшой кашель и легкая заложенность носа
- тошнота, временами переходящая в рвоту
- жидкий стул.
Все вышеперечисленное может иметь смазанную форму и исчезнуть через один-десять дней, из-за чего может быть поставлен неверный диагноз, чаще всего ОРВИ.
Иногда вирус полиомиелита вызывает у ребенка воспаление спинных или головных мозговых оболочек. В этом случае мы видим:
- мигрень, временами вызывающую рвоту
- общая непреходящая усталость, вялость
- боли в шеи и конечностях, сопровождаемые частичной утратой их подвижности. Малышу может быть трудно согнуть ногу или поднять ее, а также наклонить голову. Ригидность является одним из характерных признаков полиомиелита у детей, когда мы говорим о его менингиальной форме.
В тяжелых случаях, вероятность которых составляет примерно 1:200, заражение приводит к развитию так называемой паралитической формы полиомиелита у ребенка. При этом могут быть поражены спинной мозг (спинальная разновидность) или ствол головного мозга (бульбарная), встречается и смешение двух видов. Кроме того, существует так называемый понтинный вариант, когда возникает паралич глазного нерва.
Спинальный паралич, симптомы:
- ярко выраженная мышечная слабость (как правило, в ногах), которая затем может перейти в полную атрофию
- непроизвольное сокращение (дрожание) мышц, болезненные ощущения во всем теле
- нарушение пищеварения, запоры
- недержание мочи.
Бульбарный паралич смертельно опасен и характеризуется:
- сильной одышкой, нарушением дыхания и его остановкой
- изменением речи
- затруднением глотания
- замедлением или учащением сердечного ритма, резкими изменениями в артериальном давлении
- параличом лицевого нерва, при котором отчетливо видны изменения в мимике пациента: лицо больного сильно искажается, перекашивается рот, могут возникнуть трудности со смыканием век.
Дети после полиомиелита
У ребенка после полиомиелита может быть навсегда частично или полностью утрачена способность ходить, истончены, деформированы, укорочены ноги или руки, заметны искривления позвоночного столба.
Также у переболевших через 20 и более лет, уже во взрослом возрасте может развиться постполиомиелитический синдром.
Причины возникновения ППС медициной до конца не выявлены, предполагается, что он может быть вызван полиовирусом, «дремлющим» в организме долгие годы после выздоровления. Другая версия – что это плата за нагрузку, которую испытывают нервные клетки человека в результате болезни.
Классические признаки постполиомиелитического синдрома:
- быстрая утомляемость, слабость
- мышечные и суставные боли
- иногда – нарушения глотания.
Лечение полиомиелита у ребенка
Эффективных лекарств против этой болезни и вызываемых ей осложнений, к сожалению, не существует. Медики способны лишь облегчить симптоматику, но не могут предотвратить губительные последствия болезни и помочь избежать инвалидности в тяжелых случаях.
Вакцинация – эффективная профилактика полиомиелита
Существует эффективный метод избежать опасности – вовремя вакцинироваться. Национальный календарь профилактических прививок включает три обязательные вакцинации против этого страшного заболевания – в 3, 4,5 и 6 месяцев. Ревакцинация проводится в 18 и 20 месяцев, третья – в 14-летнем возрасте.
Дозы чрезвычайно ослабленного или убитого вируса вызывают сильную защитную реакцию организма, стимулируя выработку соответствующих антител, формируя пожизненный иммунитет. Шанс заболеть повторно возникает только в условиях серьезного ослабления иммунной системы в результате заражения ВИЧ, возникновения тяжелых заболеваний костного мозга, а также при длительном приеме лекарственных средств, обладающих иммуносупрессивным действием.
Осложнения от вакцинации крайне редки – гораздо меньше, чем шанс заразиться у непривитого ребенка. Также последние исследования убедительно опровергли факт связи прививок и появления признаков аутизма. Редко после укола у малыша может развиться аллергическая реакция, включая легкие кожные проявления.
Обычно такие побочные эффекты появляются либо сразу после введения вакцины, либо в течение нескольких часов. Заметив их, следует немедленно обратиться за помощью к своему педиатру. В клинике Фэнтези вы можете сделать прививку от полиомиелита своему ребенку. Перед вакцинацией обязателен прием педиатра – доктор осмотрит малыша, ответит на все вопросы родителей по поводу прививки и будет держать под контролем самочувствие маленького пациента после вакцинации.
Полиомиелит: вирусное заболевание с тяжелыми последствиями
Полиомиелитом чаще болеют дети до 10 лет, хотя и взрослые могут быть подвержены заболеванию. Вирус поражает серое вещество спинного мозга, что приводит к нарушению двигательной функции, и способствует формированию дегенеративных нарушений в пораженных конечностях. В особо сложных случаях наблюдается парализация разной степени тяжести.
Полиомиелит это заболевание, сопровождающееся атрофией мышц, а также общим отставанием в развитии. По статистике полиомиелитом одинаково заболевают дети, проживающие в городе или сельской местности.
Риски заражения вирусом повышены в следующих случаях:
Детский возраст до 7 лет.
Пациента с ослабленным иммунитетом на фоне иных патологии, в том числе послеоперационный период, гормональные нарушения.
Пациенты, страдающие иммунодефицитом.
В летний период заболеваемость полиомиелитом гораздо выше, чем в холодное время года. Вирус устойчив к факторам внешней среды, поэтому может сохраняться свою активность дом 4-х месяцев.
Причины заболевания
Патологический процесс развивается после инфицирования человека, который является единственным источником инфекции. Поэтому заразиться можно только от другого человека, который переносит заболевание. Учитывая высокую степень устойчивости вируса к внешним факторам, следует рассматривать и другие методы попадания в организм вируса полиомиелита. Например, контактно-бытовым (прикосновение к предметам обихода, которые были в руках у больного полиомиелитом), или после тесного общения с зараженным человеком.
Механизм передачи полиомиелита
Инфекция, вызывающая полиомиелит, распространяется фекально-оральным путем передачи. Это значит, что пациент, страдающий инфекционным заболеванием, выделяют вирус вместе с мочой, калом, рвотой. Попадание этих биологических жидкостей или их элементов во внешнюю среду может распространяться и передаваться через пищеварительный тракт здорового человека.
Симптомы полиомиелита
Вирусное заболевание полиомиелит, симптомы которого схожи с
Диспепсия, возможно появление сыпи.
Насморк, заложенность, боль в горле, кашель и иные признаки простудного заболевания.
Нестабильность артериального давления, головная боль, усталость.
Параличи, с возможностью летального исхода в редких случаях.
По статистике около 90% заболевания полиомиелитом не сопровождается поражением нервной системы. Оставшиеся 10% случаев полиомиелита переходят в тяжелую форму, по результатам чего наблюдается воспаление мозговых оболочек с крайне тяжелыми последствиями.
Инкубационный период составляет не более 5 дней, а при легкой форме заболевания выздоровление происходит в течение 3-х дней. При тяжелых случаях процесс лечения осложняется, и может длиться дольше. Крайне тяжелое состояние сопровождается серьезным поражением нервной системы, остающееся неизлечимыми.
Диагностика полиомиелита
При наличии очевидных симптомов заболевания пациент должен быть помещен в инфекционное отделение, и находиться под наблюдением до конца лечения. Диагностические мероприятия включают в себя:
Лабораторное исследование крови и мочи.
Взятие биоматериала из носоглотки.
Исследования каловых масс.
Забор спинномозговой жидкости на анализ.
В первую неделю производится забор секрета из носоглотки, на второй недели заболевания вирус переходит в кишечник, поэтому сдается кал на исследования. Если отсутствует возможность выделить вирус из указанного биоматериала, сдается кровь на исследование серологическим методом с определением антител. Данный метод эффективен, но он не дает возможности разделить антитела, выработанные после болезни или после прививки.
После постановки диагноза назначается лечение, особенности которого зависят от интенсивности вирусного поражения.
Лечение полиомиелита
На сегодняшний день специфическое лечение против полиомиелита отсутствует, поэтому терапия применяется симптоматическая. Оптимально сочетать медикаментозную терапию с физиопроцедурами, массажами, что позволяет снизить риски развития осложнений и ускорить процесс выздоровления. Лечебные мероприятия включают в себя комплекс методик, которые зависит от тяжести заболевания.
Защита мышц от паралича, для чего накладываются мобилизирующие шины.
При наличии серьезной угрозы для жизни применяется ИВЛ.
Строгий постельный режим.
За пациентом с диагнозом полиомиелит необходимо постоянно наблюдать в течение нескольких дней, когда заболевание начинает прогрессировать и нарастать, и при этом серьезных улучшений не наблюдается.
При лечении полиомиелита рекомендовано щадящее питание, поддержание питьевого режима.
Профилактика полиомиелита
Основная профилактика заключается в проведении вакцинации среди детей, проводится она в раннем возрасте с повтором в несколько ревакцинаций. Прививка от полиомиелита входит в календарь, рекомендуемый в педиатрии. Правильная организация проведения прививочной компании способствует выработке пожизненного иммунитета к вирусу.
Профилактика в домашних или бытовых условиях подразумевает следующие меры:
Прекратить отдых и купание вблизи грязных водоемов.
Строгое соблюдение правил личной гигиены.
Отказ от сырых не обработанных продуктов, например, молока, в котором обнаруживается вирус.
Организация соблюдения карантинных мер, в случаи выявления заболевания полиомиелитом в коллективе.
На сегодняшний день полиомиелит считается достаточно редким заболеванием, чего удалось добиться благодаря проведению вакцинации.
Заболевание не всегда приводит к развитию тяжелых последствий, но для этого рекомендуется начать лечение своевременно. Участие в прививочной компании позволит исключить риски заболевания и возможных осложнений.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Чем опасен полиомиелит?
Полиомиелит – это высококонтагиозное заболевание, вызываемое вирусом полиомиелита, поражающего ткани серого вещества спинного мозга и приводящего к различным патологиям нервной системы и развитию общей интоксикации. В медицинской литературе можно встретить и другое название этого опасного заболевания – “детский спинномозговой паралич”. Однако, этот термин редко употребляется специалистами, поскольку инфекция может поражать не только детей, но и взрослых.
Распространенность полиовируса
При тяжелом течении полиомиелит становится причиной инвалидизации из-за тяжелых параличей и парезов или смерти. Именно поэтому правительства многих стран проводили глобальную борьбу с этой инфекцией. Эта работа существенно сократила количество больных, однако и сейчас это вирусное заболевание все еще дает о себе знать вспышками (например, в Нигерии, Сирии, Конго, Афганистане и Пакистане). Порой полиовирус не считается с границами и попадает вместе с недостаточно пролеченными туристами, носителями и загрязненными грузами в другие государства. Для лучшего отслеживания вспышек инфекции, ВОЗ регулярно публикует данные о выявлениях полиовируса во внешней среде и случаях заражения.
Классификация
Полиомиелит может протекать гладко и негладко. При негладком клиническом течении у больного возникают обострения существующих хронических патологий, осложнения или дополнительно наслаивается вторичная инфекция. Эти факторы ухудшают состояние инфицированного.
Для оценки критериев тяжести полиомиелита, врачи ориентируются на степень выраженности двигательных нарушений и общей интоксикации. По тяжести инфекция может переноситься в легкой, среднетяжелой или тяжелой форме.
По типу поражения выделяют следующие формы:
- типичные (с поражениями тканей нервной системы) – непаралитическая (или менингеальная) и паралитическая (бульбарная, спинальная, понтинная и смешанная);
- атипичные (без поражений нервной системы) – инаппарантная и абортивная форма (или малая болезнь).
Паралитическая форма
При ее спинальной разновидности у больного поражаются ткани шейного, грудного и поясничного отдела спинного мозга. Место локализации повреждения тканей ЦНС и определяет симптоматику и тяжесть течения полиомиелита. Особенно опасно нарушение иннервации мышц диафрагмы, которое может вызывать тяжелые нарушения в функции дыхания.
После развития признаков общей интоксикации, у пациента возникают параличи разных групп мышц. Из-за повреждения серого вещества чаще всего происходит нарушение иннервации таких мышц ног: сгибателей и разгибателей стопы, четырехглавых и приводящих мышц. На руках обычно блокируется нормальная работа трехглавых, дельтовидных мышц и супинаторов предплечья.
При бульбарной разновидности происходит поражение тканей ядер черепных нервов в стволе мозга, а при понтинной – ядра лицевого нерва. В первом случае у больных появляются признаки нарушения акта глотания, произношения и других характеристик голоса. В случаях с понтинными поражениями возникает паралич мимических мышц. При сочетанных вариантах (или бульбоспинальной, понтоспинальной, понтобульбоспинальной форме) у пациентов обнаруживаются комбинации симптомов.
Непаралитическая форма
Менингеальная форма полиомиелита не сопровождается параличами. При ее развитии у больного возникают проявления серозного менингита: головная боль, рвота, затемнение сознания, лихорадка и пр.
Атипичные формы
У больных с абортивными формами заболевание проявляется нехарактерными симптомами: лихорадкой, насморком, покраснением горла, общей слабостью, расстройствами пищеварения и др. Эти случаи могут приниматься за ОРЗ или инфекции верхних дыхательных путей, и такая ошибка считается наиболее опасной в плане вероятности несвоевременного начала лечения и отсутствия изоляции носителя вируса.
Инаппарантная форма никак не проявляется и больной не становится источником инфекции. При таком течении вирус находится в кишечнике, но не проявляет себя и не выделяется наружу.
Этиология заболевания
Основные причины полиомиелита – заражение одним из серотипов полиовируса (Poliovirus hominis). Вирус полиомиелита относится к семейству Picornaviridae и роду Enterovirus.
Существует 3 серотипа возбудителя заболевания:
- I (Брунгильда) – выделен от инфицированной обезьяны с такой кличкой;
- II (Лансинг) – выделен в местечке Лансинг;
- III (Леон) – выделен от больного мальчика Маклеона.
I серотип встречается чаще всего. II штамм был полностью уничтожен, а о случаях заражения III типом нет сообщений с 2012 года.
Возбудитель хорошо переносит замораживание, долго сохраняется в воде и фекалиях, не разрушается в пищеварительной системе. Под воздействием высушивания, температур 100 и более градусов или ультрафиолета сразу же погибает. При температуре 50 градусов гибнет через полчаса.
Пути заражения
Вирусом полиомиелита можно заразиться при контакте с больным или вирусоносителем с бессимптомным течением инфекции. Особенно высокая вероятность заражения присутствует при тесном контакте. Поскольку полиовирус хорошо сохраняется во внешней среде, возможно заражение через загрязненные испражнениями больных руки, предметы или пищу. Переносчиками инфекции могут быть мухи и другие насекомые.
Чаще вспышки полиомиелита происходят в летне-осенние месяцы. Полиовирусом обычно заражаются дети от 6 месяцев до 5 лет, а малыши на первых 2-3 месяцев жизни болеют крайне редко, поскольку получают во время внутриутробного развития иммунитет от матери. Подростки и взрослые болеют реже.
Патогенез
После попадания в организм возбудитель активно размножается в миндалинах, лимфоузлах и кишечнике. Полиовирус попадает в кровь и может поражать ткани нервной системы. Такое развитие болезни происходит примерно у 1% зараженных, и инфекция протекает бессимптомно и может обнаруживаться только после проведения анализов. В редких случаях возбудитель вызывает поражение миокарда. Чаще всего заражение приводит к развитию непаралитических форм полиомиелита или носительству вируса.
После завершения острого периода участки поражений нервной системы зарастают глиозной тканью и размер спинного мозга уменьшается. Мышцы, в которых была нарушена иннервация, становятся атрофическими. Если повреждения носили односторонний характер, то спинной мозг становится асимметричным. После выздоровления у человека развивается стойкий иммунитет к определенному вирусу.
Клинические проявления
В большинстве случаев, симптомов полиомиелита нет. Примерно у 1% больных заболевание протекает в одной из проявляющихся клинически формах. После заражения, признаки полиомиелита возникают через 3-35 (обычно 9-11) дней.
Основные симптомы полиомиелита таковы:
- повышение температуры;
- нарушения стула;
- потливость;
- слабость;
- боли в мышцах;
- сыпь;
- нарушения мочеиспускания;
- одышка (вплоть до удушья);
- колебания АД;
- признаки миокардита;
- парезы;
- параличи;
- нарушения голоса и акта глотания;
- паралич мимических мышц;
- насморк, покраснение горла и другие катаральные проявления;
- признаки серозного менингита.
Тяжесть и вариабельность симптоматики зависит и от выраженности поражений тканей спинного мозга. Например, при гибели трети или четверти нервных клеток возникают парезы (неполное прекращение двигательных функций мышц), а при вовлечении в патологический процесс не менее четверти клеточного состава симптомами полиомиелита становятся полные параличи.
Особенности заболевания у детей
Полиомиелит у детей чаще выявляется после первых 6 месяцев жизни и до 5 лет обычно у тех, кому не проводилась вакцинация. Более тяжело он протекает у лиц из групп риска. Вероятность последствий этой инфекции и летальности выше у более взрослых детей и пациентов с отягощенным анамнезом (ВИЧ, сопутствующие заболевания ЦНС и др.).
Осложнения
Менингеальная и абортивная форма инфекции обычно протекают без осложнений. Развитию тяжелых последствий полиомиелита способствуют такие факторы:
- физическая активность, совпадающая с моментом поражения вирусом тканей ЦНС;
- увеличение возраста;
- недавнее удаление миндалин;
- нарушения иммунитета;
- период беременности;
- недавнее выполнение внутримышечной инъекции.
Особенно часто осложнения возникают при перенесении спинальной формы инфекции. Некоторые из них проходят со временем самостоятельно, другие – остаются на всю жизнь и могут быть причиной инвалидизации. Ребенок или взрослый может остаться хромым, утратить двигательную функциональность рук, ног или страдать от проявлений поражения лицевого нерва и черепно-мозговых нервов. Нередко, из-за нарушения глотания, развивается аспирационная пневмония. Из-за длительного постельного режима возможно развитие венозного тромбоза, застойного воспаления легких, ателектазов и инфекций мочевых путей.
При паралитической форме полное выздоровление наступает примерно у 30% пациентов, остаточные параличи – у 30%, более легкие последствия – у 30%. Особенно тяжелым последствием полиомиелита является летальный исход, который происходит в 10% случаев заболевания. Смерть может наступать при поражениях жизненно-важных участков головного или спинного мозга. Прогноз летальности полиомиелита у детей составляет 4-6%, но увеличивается для взрослых и детей с выраженными стволовыми нарушениями.
Диагностика
Диагностикой полиомиелита могут заниматься врачи разных специализаций. При первом обращении заподозрить развитие инфекции может педиатр или терапевт. В дальнейшем, пациенту назначаются консультации инфекциониста (или детского инфекциониста, если болеет ребенок), невролога.
Лабораторная и инструментальная диагностика полиомиелита может заключаться в проведении следующих исследований:
- клинического анализа крови;
- люмбальной пункции с анализом спинномозговой жидкости;
- электромиографии;
- МРТ;
- специфических анализов для выявления вируса: вирусологического исследования ликвора или фекалий, экспресс-теста фекалий или ликвора по методу ИФА, серологического анализа крови или ликвора.
Некоторые анализы и обследования при полиомиелите проводятся несколько раз.
Лечение
Лечением полиомиелита занимается инфекционист. При развитии последствий или осложненном течении, для помощи больному привлекается невролог (или детский невролог, если болеет ребенок).
Госпитализация при этом заболевании является обязательной в любых случаях. В остром периоде (2-3 недели) больной должен соблюдать постельный режим. После полного выздоровления рекомендовано гулять на улице, постепенно расширяя активность. При высоком риске осложнений постельный режим должен быть более длительным и строгим. Продолжительность этого периода лучше уточнить у лечащего врача.
Специфических противовирусных препаратов для борьбы с полиовирусом нет. Лечение полиомиелита заключается в симптоматической терапии. При необходимости, пациенту в остром периоде проводят аппликации с озокеритом и парафином, согревающие компрессы на область рук и ног, назначают прием обезболивающих, жаропонижающих. Иногда рекомендуются рекомбинантные интерфероны в таблетках или свечах, мочегонные средства для устранения повышенного внутричерепного давления. После купирования острых проявлений, назначаются специальные препараты для улучшения нервно-мышечной проводимости. При развитии паралича дыхательных мышц необходимо подключение к аппарату ИВЛ в палате реанимации.
После лечения полиомиелита, протекающего в тяжелой форме или с осложнениями, больному примерно через 4-6 недель болезни назначается курс реабилитации. Он заключается в проведении процедур физиотерапии, массажа и ЛФК. В особо тяжелых случаях может рекомендоваться наблюдение у ортопеда или хирургическое лечение. Поддерживающий результат реабилитации достигается при помощи санаторно-курортного лечения.
Народные средства для лечения этой инфекции неэффективны. Однако, некоторые рецепты могут применяться после консультации с врачом в качестве симптоматической терапии.
Контроль излеченности
Заразным больной считается с инкубационного периода и на протяжении 3-6 недель после появления первых симптомов. В зеве вирус присутствует 7-14 дней после появления первых признаков инфекции, а в фекалиях – 3-6 недель. Для контроля излеченности может выполняться один из специфических анализов для выявления полиовируса: вирусологическое исследование фекалий, ИФА экспресс-тест фекалий, серологический анализ крови.
Профилактика
Профилактика полиомиелита предполагает:
- обязательную вакцинацию детей;
- тщательное соблюдение личной гигиены;
- своевременное лечение патологий иммунной системы;
- слаженную работу органов эпидемиологического надзора;
- обязательную госпитализацию и изоляцию больных на 21-40 дней;
- введение карантина на 15-21 день и проведение дезинфекции в очагах инфекции;
- правильную организацию рационального питания.
Профилактика развития и прогрессирования осложнений заключается в соблюдении всех рекомендаций врача.
Вакцинация
Проведение прививки назначает педиатр. Вакцинация является обязательной и проводится в первом полугодии жизни ребенка.
Прививка от полиомиелита может выполняться при помощи оральной полиовакцины (ОПВ), в состав которой входят “ослабленные живые” возбудители, или инактивированного препарата из “убитых” вирусов. Она вводится в три приема: 1-я доза назначается детям спустя 2 месяца после рождения, 2-я и 3-я – с интервалом в 8 недель (то есть, в возрасте 4 и 6 месяцев).
Первые две прививки выполняют при помощи инактивированной вакцины. Она вводится в виде инъекции в мышцу. Третья доза вводится в виде ОПВ. Ее капают на язык, не допуская выплевывания.
Ревакцинация выполняется “живыми” вакцинами в возрасте 18 месяцев, 6 и 14 лет. Все прививки от полиомиелита могут сочетаться с другими (кроме БЦЖ) плановыми вакцинациями.
При насморке и других отклонениях в состоянии здоровья иммунизация не проводится. В таких случаях ее проведение откладывается на 2-4 недели. Противопоказания к вакцинации определяются только врачом.
Взрослым обычно не делают прививку. Однако, ОПВ назначается не привитым, которые едут в эпидопасные зоны. Вакцинация заключается в выполнении 2 доз, вводимых с промежутком 4-8 недель и 3-й дозы через 6-12 месяцев, или проведении хотя бы одной прививки перед путешествием.
Всем детям до 7 лет, которые контактировали с полиомиелитом, проводится экстренная вакцинация. Прививка делается однократно, независимо от того, как проводилась иммунизация ранее, но от момента последней должно пройти не меньше 6 недель.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Полиомиелит у детей
Полиомиелит у детей — очень серьезное инфекционное заболевание, которое может поражать нервную систему, вызывать параличи. Он может стать причиной инвалидности и даже смерти, но есть надежный способ защитить ребенка от опасного недуга



Полиомиелит у детей (или детский спинномозговой паралич, спинальный детский паралич) – это острое вирусное заболевание, которое поражает нервную систему, а также вызывает воспаление слизистой носоглотки и кишечника. Возбудителем является крошечный вирус из семейства пикорнавирусов.
Преимущественно полиомиелит встречается в детском возрасте, но может встречаться и у непривитых взрослых, хоть и гораздо реже.
Полиомиелит опасен тем, что вызывает параличи и парезы, и впоследствии ребенок может стать инвалидом или даже умереть.
Существует две формы полиомиелита у детей: паралитическая и непаралитическая.
Непаралитическая форма. Не поражает нервную систему, ребенок может быть носителем вируса, при этом симптомов заболевания у него нет. При менингеальной форме поражаются оболочки головного и спинного мозга, но нервная система при этом не затрагивается.
Паралитическая форма. Она имеет несколько разновидностей:
- спинальная – сопровождается параличами рук и ног, шеи и туловища;
- бульбарная – нарушается дыхательная и сердечная функции, ребенок не может глотать, говорить;
- понтинная – мышцы лица теряют чувствительность;
- энцефалитическая – поражается головной мозг;
- смешанная.
Причины полиомиелита у детей
– Источником инфекции является больной или вирусоноситель, выделяющие возбудителей с секретом верхних дыхательных путей (весь инкубационный период и первую неделю заболевания, реже до 1,5 месяцев) и с фекалиями (в течение 1 – 6 мес.). Инфекция передается ребенку воздушно-капельным (при разговоре, чихании, кашле) или фекально-оральным (через грязные руки), или контактно-бытовым механизмом (через зараженную воду, пищу). Восприимчивость к вирусу полиомиелита всеобщая, но наиболее восприимчивы дети до 7 лет, и особенно до 1 года. Заболевание возникает только у непривитых. Дети первых 2 – 3 месяцев жизни, благодаря полученному от матери иммунитету, полиомиелитом практически не болеют, – объясняет врач-педиатр, инфекционист Надежда Княжская (t.me/detskiy_ekspert).
Симптомы полиомиелита у детей
Симптоматика полиомиелита у детей довольно обширна и зависит от формы заболевания.
Непаралитический полиомиелит начинается с повышения температуры до 38 °С, головной боли, слабости и недомогания. Ребенок может жаловаться на кашель и боль в горле, а также боль в животе, тошноту и рвоту, иногда возникает жидкий стул. Непаралитическая форма менингита у детей обычно протекает достаточно легко и не вызывает серьезных последствий.
При менингиальной форме болезнь начинается остро. Сначала резко подскакивает температура до 39 °С (после чего падает, но потом снова возвращается и уже плохо сбивается), появляются симптомы простуды, на 2 – 3 день ребенок становится сонливым, вялым, капризным. Врач отметит положительные менингеальные симптомы: высокая ригидность (напряжение) затылочных мышц, симптом Кернинга (если больному, который лежит на спине, согнуть ногу в колене на 90 градусов, то обратно ее разогнуть уже не получится).
При паралитической форме полиомиелита у детей существует несколько стадий заболевания.
В препаралитический период болезни у ребенка поднимается высокая температура, он жалуется на головную боль, слабость, недомогание, насморк и боль в горле. Через 2 – 3 дня симптомы ослабевают, но вскоре снова усиливаются. Ребенок уже жалуется не только на сильную головную боль, но и на боль в спине и ногах, спутанность сознания.
После наступает паралитический период, во время которого могут возникать параличи ног, шеи, туловища, также могут затрагиваться мышцы диафрагмы и дыхательные мышцы, из-за чего может развиться удушье и остановка дыхания.
Через 1 – 2 недели наступает восстановительный период, во время которого восстанавливаются парализованные мышцы – он может длиться до 1 – 3 лет.
В резидуальный период могут образовываться контрактуры суставов (ограничение в подвижности), атрофия мышц и деформации конечностей, что в итоге может привести к инвалидности.
Лечение полиомиелита у детей
Полиомиелит – опасное заболевание, которое может привести к тяжелым последствиям, поэтому важно вовремя обратиться к врачу.
Кишечная инфекция у детей встречается достаточно часто: малыш теряет аппетит, у него возникает рвота и расстройство стула, нередко поднимается температура. Расскажем, когда нужно немедленно обращаться к врачу и как уберечь ребенка от этой неприятности
Диагностика
– Диагностика полиомиелита включает в себя несколько этапов. Предварительный диагноз устанавливается на основании эпидемиологических, клинических данных. Особенно врача должны насторожить параличи (в основном нижних конечностей), развивающиеся сразу после лихорадочного периода. Окончательный диагноз ставится после вирусологического и ЭНМГ подтверждения (признаки переднерогового поражения). Заключительный диагноз – после результатов лабораторного обследования и клинико-инструментального обследования пациентов через 60 дней. Основным методом лабораторной диагностики менингеальной и паралитических формы полиомиелита является исследование цереброспинальной жидкости, которое проводится всем больным, – объясняет врач-инфекционист Надежда Княжская.
Полиомиелит
Диагностикой и профилактикой данного заболевания занимается педиатр. Лечение проводится совместно с детским неврологом и детским ортопедом.
Коварство болезни заключается в том, что клинические симптомы полиомиелита не специфичны, а некоторые его формы протекают на первых стадиях бессимптомно. Заболеванию подвержены дети в возрасте до 4-7лет и не привитые взрослые. Ребенок может ощущать головные боли, часто присутствуют признаки интоксикации организма с лихорадкой, температурой, диареей, что свойственно гриппу, ОРЗ, кишечным инфекциям. Диагностировать полиомиелит возможно лабораторным путем.
Симптомы полиомиелита
Болезнь имеет множество форм, каждая из которых обладает своей спецификой. Первые признаки полиомиелита у ребенка схожи с простудными, вирусными, кишечными заболеваниями:
- болит голова;
- вялость;
- болит живот;
- температура;
- тошнота, рвота;
- боли в ногах.
Высокая температура при заболевании может свидетельствовать о тяжелой форме недуга — паралитической, когда симптомы проявляются болями в позвоночнике и в ногах. Дальнейшее развитие болезни сопровождается судорогами и спутанным сознанием.
Паралитический вид дает серьезные осложнения — приводит к параличу ног, к парезам, к атрофии мышц, в том числе дыхательных, и к поражению диафрагмы.
Причины возникновения полиомиелита
Причина заболевания кроется в энтеровирусной инфекции, которая развивается при заражении организма полиовирусами. В природе полиовирусы известны трех типов. Наиболее опасен вирус 1 типа — он приводит к развитию паралитической формы недуга.
Источником распространения инфекции служит вирусоноситель либо непосредственно заболевший человек. Вирус распространяется через носоглоточную слизь при контактах, а также воздушно-капельным путем и фекально-оральным.
Заражению наиболее подвержены дети в виду следующих причин:
- слабый иммунитет;
- отсутствие навыков гигиены;
- отсутствие профилактики.
Прививка от полиомиелита служит единственным способом остановить распространение болезни, поскольку делает вирус инактивированным. Побочные реакции после прививки минимальны, в то время как лечение полиомиелита крайне длительное и сложное.
Диагностика заболевания
“ Если у Вас наблюдаются схожие симптомы, советуем записаться на прием к врачу. Также вы можете записаться по телефону: +7 (499) 214-00-00
Диагностируют полиомиелит при помощи лабораторных тестов. Для этого в клинике проводят:
- анализ слизи из носоглотки; ;
- ПЦР диагностику (для определения типа вируса);
- диагностику ИФА (для обнаружения антител в крови).
Так как вирус может поражать ЦНС, при необходимости могут назначить исследовать цереброспинальную жидкость, берут люмбальную пункцию спинномозговой жидкости, проводят электромиографию.
Лечение полиомиелита
Без заблаговременной профилактики, которая выражается в вакцинации, бороться с вирусом сложно, так как он проявляет невероятную устойчивость к антибиотикам, не изменяет свою биологическую активность в организме, в водной среде присутствует до 100 дней и в фекалиях до 6 месяцев. Гибнет только при кипячении, хлорной обработке и в результате применения вакцины от полиомиелита.
Оральная живая поливакцина, применяемая неоднократно, пожизненно защищает человека от заражения. У большинства граждан возникает вопрос, сколько раз нужно делать прививку? Вакцинация выполняется по графику:
- на третьем месяце жизни ребенка;
- в 4,5 месяца;
- в 6 месяцев.
При этом целесообразно одновременно делать АКДС при полиомиелите. В Зеленограде диагностикой и лечением занимается медицинский центр «АКСИС» с помощью вакцины «БиВак полио».
Когда обратиться к врачу
Инкубационный период, в зависимости от вида недуга, протекает 8-12 дней. Выздоровление в случае активации иммунной системы наступает после полиомиелита, диагностированного в следующих формах:
- абортивный вид развивается 3-7 дней, имеет общеинфекционные симптомы;
- менингеальная форма протекает 3-4 недели, имеет все признаки серозного менингита: лихорадку, головные боли.
Чтобы не допустить заболеваний, обратитесь к врачу с ребенком, не дожидаясь симптомов, и в соответствии с общепринятым графиком сделайте все прививки. У врача-педиатра вы получите разъяснения, когда делать прививку от полиомиелита и зачем.
Полиомиелит

Полиомиелит неизлечим, его можно только предотвращать. Полиомиелит поражает, в основном, детей в возрасте до 5 лет. В одном из 200 случаев инфицирования развивается необратимый паралич (обычно ног). 5-10% из числа таких парализованных людей умирают из-за наступающего паралича дыхательных мышц.
С 1988 года число случаев заболевания полиомиелитом уменьшилось более чем на 99%: по оценкам, с 350 000 до 406 случаев, зарегистрированных в 2013 году. Такое уменьшение стало результатом глобальных усилий по ликвидации этой болезни.
В 2014 году лишь три страны в мире (Афганистан, Нигерия и Пакистан) остаются эндемичными по полиомиелиту, в то время как в 1988 году число таких стран превышало 125.
До тех пор, пока в мире остается хоть один инфицированный ребенок, риску заражения полиомиелитом подвергаются дети во всех странах. Неспособность ликвидировать полиомиелит в этих остающихся устойчивых очагах может привести к тому, что через 10 лет в мире будут ежегодно происходить до 200 000 новых случаев заболевания.

Общие сведения
Полиомиелит является высоко инфекционной вирусной болезнью, поражающей, в основном, детей раннего возраста, и вызывается одним из трех серотипов полиовируса (1,2 или 3). Он поражает нервную систему и за считанные часы может привести к общему параличу. Вирус передается от человека человеку преимущественно фекально-оральным путем или, реже, через какой-либо обычный носитель инфекции (например, загрязненную воду или продукты питания) и размножается в кишечнике. Многие инфицированные люди не имеют симптомов, но выделяют вирус с фекалиями и, таким образом, могут передавать инфекцию другим.
Вероятность заболеть
Полиомиелит поражает, в основном, детей в возрасте до 5 лет. Эта болезнь все еще существует, хотя, по оценкам ВОЗ, с 1988 года число случаев заболевания полиомиелитом уменьшилось более чем на 99% или с 350 000 до 359 случаев заболевания, зарегистрированных в 2014 году и далее в 2015 – до 73 случаев. В 1988 году число стран, в которых наблюдалась передача дикого полиовируса (ДПВ), превышало 125, в 2014 – их осталось 9, а в 2015 году только 2 страны регистрировали случаи полиомиелита, вызванного ДПВ (Афганистан и Пакистан).
Но до тех пор, пока в мире остается хоть один инфицированный ребенок, риску заражения полиомиелитом подвергаются дети во всех странах.
Симптомы и характер протекания заболевания
Инкубационный период обычно составляет 7-10 дней (колеблется от 4 до 35 дней). Первыми симптомами являются лихорадка, усталость, головная боль, рвота и боли в конечностях.
Осложнения после перенесенного заболевания
В одном из 200 случаев инфицирования развивается острый вялый паралич (обычно ног). Стойкий необратимый паралич и возникающие в результате него деформации нижних конечностей являются обычным последствием заболевания.
Полиомиелит опасен и другими осложнениями: пневмония, ателектазы легких, интерстициальный миокардит; иногда развиваются острое расширение желудка, тяжелые желудочно-кишечные расстройства с кровотечением, язвами, прободением.
Смертность
5-10% из числа парализованных из-за полиомиелита детей умирают вследствие наступающего паралича дыхательных мышц. Летальность среди заболевших паралитическим полиомиелитом подростков и взрослых составляет от 15 до 30%.
Особенности лечения
Полиомиелит неизлечим, его можно только предотвращать.
Эффективность вакцинации
В 1988 году правительства создали Глобальную инициативу по ликвидации полиомиелита (ГИЛП), чтобы навсегда избавить человечество от этой болезни. После широкого применения полиомиелитной вакцины заболеваемость резко сократилась во многих промышленно развитых странах. По данным ВОЗ, с 1988 года число случаев заболевания полиомиелитом уменьшилось более чем на 99%: с 350 000 до 73 случаев, зарегистрированных в 2015 году.
Всего 20 лет назад полиомиелит ежедневно вызывал паралич у 1000 детей. В 2010 году были парализованы 1349 детей. Такое уменьшение стало результатом глобальных усилий по ликвидации этой болезни. В действительности, это самая крупномасштабная за всю историю мобилизация людей в мирное время.
В 2014 году лишь три страны в мире (Афганистан, Нигерия и Пакистан) остаются оставались эндемичными по полиомиелиту, в 2015 году Нигерия была исключена из этого списка, в то время как в 1988 году число таких стран превышало 125. Неспособность ликвидировать полиомиелит в этих остающихся устойчивых очагах может привести к тому, что через 10 лет в мире будет ежегодно происходить до 200 000 новых случаев заболевания. Мир можно освободить от угрозы полиомиелита в случае всеобщей приверженности этому — от родителей до государственных работников и от политических лидеров до международного сообщества.
Вакцины
Имеется два вида вакцин для предотвращения полиомиелита — живая оральная полиовакцина (ОПВ) и инактивированная полиовакцина (ИПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. Все имеющиеся данные указывают на то, что ОПВ не обладает тератогенным эффектом и безопасна для беременных женщин и ВИЧ-инфицированных лиц. Однако, в качестве редких серьезных побочных проявлений, ассоциируемых с ОПВ могут наблюдаться вакциноассоциированный паралитический полиомиелит (ВАПП), среди вакцинированных лиц и их контактов, и появление вакцино-родственных полиовирусов (ВРПВ). Заболеваемость ВАПП, по расчетам, составляет 2-4 случая на миллион родившихся в год в странах, использующих ОПВ. Внедрение хотя бы одной дозы ИПВ перед вакцинацией ОПВ приводит к элиминации ВАПП. Напомним, в Национальном календаре профилактических прививок РФ первые две (!) прививки против полиомиелита делаются инактивированной полиовакциной!
ИПВ считается высоко безопасной вакциной независимо от того, вводится ли она самостоятельно или в комбинации с другими вакцинами. Нет доказательств наличия причинно-следственных связей с побочными проявлениями, кроме небольшой локальной эритемы (0,5-1%), уплотнения ткани (3-11%) и болезненности (14-29%).
Последние эпидемии
Было время, когда полиомиелита боялись во всем мире – как болезнь, поражающую внезапно и приводящую к пожизненному параличу, главным образом, среди детей. В середине XX века рост заболеваемости полиомиелитом принял характер эпидемии в Европе и Северной Америке. В 1988 году, когда была создана Глобальная инициатива по ликвидации полиомиелита, эта болезнь ежегодно вызывала паралич более чем у 350 000 человек.
Исторические сведения и интересные факты
Мнение эксперта
С.М. Харит

профессор, доктор медицинских наук, руководитель отдела профилактики инфекционных заболеваний НИИ детских инфекций
Научные исследования полиомиелита ведут начало с работ немецкого ортопеда Я. Гейне (1840), русского невропатолога А. Я. Кожевникова (1883) и шведского педиатра О. Медина (1890), показавших самостоятельность и заразность этого заболевания.
Аппарат “Железные легкие”, приблизительно 1950 год
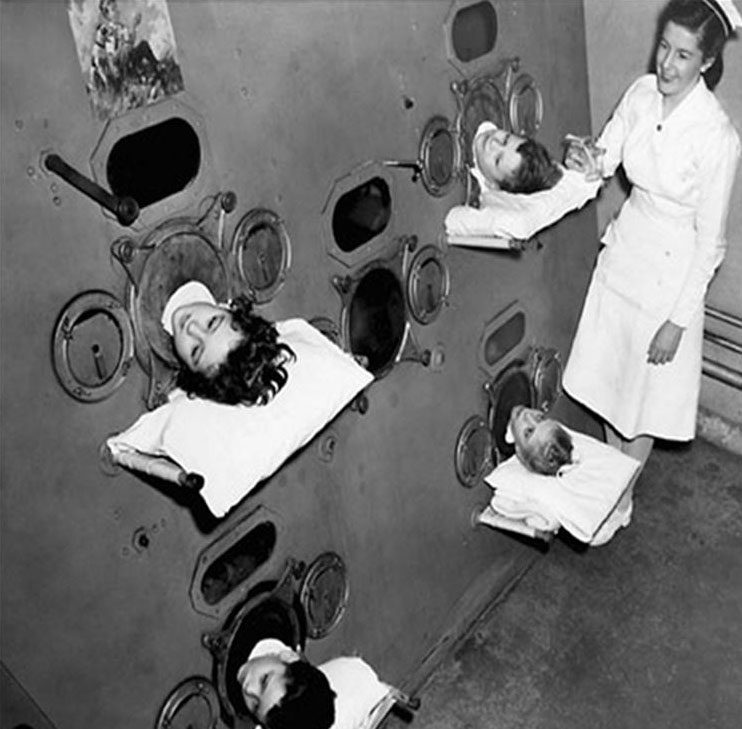
До изобретения вакцины от полиомиелита пациентов помещали в аппарат “железные легкие”, который стимулировал дыхание. Именно он послужил прообразом современных наркозных аппаратов и аппаратов для проведения искусственной вентиляции легких.
112 апреля 1955 г. в США успешно завершилось крупномасштабное исследование, подтвердившее эффективность вакцины Джонаса Солка – первой вакцины против полиомиелита. Важность этого события трудно переоценить. В 1954 г. в США было зарегистрировано более 38 тыс. случаев полиомиелита, а спустя 10-летие применения вакцины Солка, в 1965 г., количество случаев полиомиелита в США составило всего 61.
Во всем мире для производства живых полиомиелитных вакцин используются аттенуированные (ослабленные) штаммы, полученные доктором Сэбиным – 1, 2 и 3 серотипы.
3 серотипы. Местный дикий полиовирус 2 типа не выявляется в мире с 1999 года. 26-31% случаев ВАПП ассоциированы с вакцинным вирусом 2, который является компонентом трехвалентной ОПВ. Поэтому стало крайне важно перейти от использования трехвалентной ОПВ (содержащей серотипы вируса 1,2 и 3) к бивалентной ОПВ (содержащей только серотипы 1 и 3) в национальных программах иммунизации и скоординировать этот переход на международном уровне. В 2015 году Всемирная ассамблея здравоохранения согласилась, что все государства – члены ВОЗ, которые в настоящее время используют ОПВ, должны готовиться к глобальному изъятию из обращения компонента ОПВ, содержащего полиовирус 2 типа. В апреле 2016 года все запасы трехвалентной ОПВ были изъяты и уничтожены из всех пунктов оказания услуг, а их изъятие подтверждено в ВОЗ.
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вопросы и ответы
Дочке 3 года и 3 месяца, прививки не ставили. Сейчас идет в сад, где детям в группе капают ОПВ (полиомиелит). Решили тоже привить дочь. В поликлинике предложили сразу привить каплями живой вакцины, ссылаясь на возраст дочери. Насколько безопасно так прививать ребенка? И могу ли я требовать поставить дочери ИПВ (2 укола с перерывом 45 дней)?
Отвечает Харит Сусанна Михайловна
Согласно национальному календарю прививок первые две прививки против полиомиелита должны быть инактивированными независимо от возраста. Делайте первые 2 прививки ИПВ с интервалом 1,5 месяца, затем – ОПВ . Ребенок дошкольного возраста должен быть привит как минимум трижды для защиты от полиомиелита, а также иметь 2 ревакцинации через 1 год.
Ребенку 1 г 10 мес. В 6 мес. была сделана прививка Инфанрикс-Гекса, две недели назад прививка корь-краснуха-паротит. Ребенок начал ходить в детский сад, сейчас узнала, что в группе есть дети, которым некоторое время назад сделали живую вакцину от полиомиелита.
Представляет ли пребывание с такими детьми опасность для моего ребенка?
Когда и какую можно сделать прививку от полиомиелита нам сейчас? У меня выбор: поставить комплексную АКДС Инфанрикс или только полиомиелит, можно ли сделать прививку от полиомиелита через две недели после Приорикса?
Отвечает Харит Сусанна Михайловна
Для защиты от любых форм полиомиелита ребенок должен иметь как минимум 3 прививки. При вакцинации других детей живой оральной вакциной против полиомиелита непривитые или не полностью привитые дети высаживаются из детского сада на 60 дней для предупреждения развития вакциноассоциированного полиомиелита.
Нет, через 2 недели вы не можете начать прививки, интервал между прививками не меньше 1 месяца. Вам нужно сделать как минимум 2 прививки против полиомиелита прежде, чем ребенок будет защищен от этой инфекции. Т.е если ребенок привит дважды, то только через 1 месяц после последней прививки выработается достаточный иммунитет. Лучше привиться 2-х кратно с интервалом в 1,5 месяца АКДС+ ИПВ(Пентаксим, ИнфанриксГекса), через 6-9 месяцев делается ревакцинация. АКДС+ИПВ/ОПВ(Пентаксим). Прививка против гепатита В у вас пропала, но если вы будете прививаться ИнфанриксГекса дважды с интервалом в 1,5 месяца, 3ю прививку против гепатита В можно сделать через 6 месяцев от первой. Рекомендую сделать полный курс вакцинации, поскольку ребенок посещает детский сад (организованный коллектив) и практически не имеет никакой защиты от опасных и тяжелых инфекций.
Получилось так, что моей дочке сделали прививку в 1,7 АКДС и полиомиелит (ходил муж и должны были делать только АКДС), а ровно через месяц ей снова дали капли от полиомиелита. Т.е. между двумя прививками полиомиелита прошёл месяц, а не 2 – как положено! Ребёнок чувствует себя хорошо. Но я очень переживаю за здоровье дочки и за саму ситуацию. Чем это может грозить и как дальше прививать?
Отвечает Харит Сусанна Михайловна
Ничего страшного не произойдет. Прививайтесь дальше по календарю . Такая схема используется по эпидпоказаниям. Вакцина безопасна и переносится хорошо.
Ребенку в данный момент 14 мес. ОПВ в городе отсутствует. Вторая вакцинация ИПВ выполнена в 7 месяцев (до этого были мед.отводы). Ждать ОПВ или сделать ИПВ платно? (в поликлинике делать отказываются). И когда нужна будет ревакцинация? Не в 18 месяцев, а позже?
И второй вопрос: вторая вакцинация Превенаром так же была в 7месяцев. Соответственно ревакцинацию делать как по календарю в 15 месяцев или отложить, раз срок вакцинации изменен?
Отвечает Харит Сусанна Михайловна
Вы можете совершенно спокойно сделать 3 вакцинацию против полиомиелита инактивированной вакциной, а через 1 год после 3 прививки выполнить ревакцинацию.
Ревакцинацию Превенаром 13 делайте согласно календарю прививок в 15 месяцев, минимальный интервал составляет 4 месяца, вы в него укладываетесь.
Моей дочери 3 года, мы ни разу ей не делали прививок от полиомиелита. Можно сейчас это начать делать, если да, только по какому календарю (графику)?
Отвечает Харит Сусанна Михайловна
Можете начать прививаться сейчас, в итоге ребенок должен иметь как минимум 5 прививок против полиомиелита. Первичный курс состоит из прививок с интервалом в 1,5 месяца. 1я ревакцинация через 1 год, 2я ревакцинация через 2 месяца. Первые 2 прививки выполняются инактивированными вакцинами.
Ребёнку сейчас 1 год, нам предстоит делать 3 АКДС.
На 1 АКДС была температура 38. Врач сказала, что перед 2 АКДС принимать 3 дня супрастин. И 3 дня после. Но температура была немного выше 39. Приходилось сбивать каждые три часа. И так три дня.
Читала, что супрастин нельзя давать до прививки, а только после, т.к. он снижает иммунитет.
Подскажите, пожалуйста, как быть в нашем случае. Давать заранее супрастин или все же нет? Я знаю, что каждая последующая АКДС переносится тяжелее. Очень боюсь за последствия.
Отвечает Харит Сусанна Михайловна
В принципе супрастин не оказывает никакого влияния на лихорадку при вакцинации. Ваша ситуация укладывается в картину нормального вакцинального процесса. Могу посоветовать через 3-5 часов после прививки дать жаропонижающее заранее до появления температуры. Возможен и другой вариант – попробуйте привиться Пентаксимом, Инфанриксом или Инфанрикс Гекса.
Добрый день. Моей дочке 2,8г, прививок нет, болеет дцп, спастическая диплегия. Сейчас большой прогресс, начинает ходить и разговаривать, пошли в садик, а там просят сделать полиомиелит, иначе когда другой ребёнок делает эту прививку, мы уходим на 45 дней из садика. У ребёнка склонность к аллергии, по анализам. Вопрос- можно ли нам сделать ипв, чтобы ходить в садик? Или лучше не рисковать?
Отвечает Харит Сусанна Михайловна
Вакцинация инактивированной вакциной против полиомиелита безопасна. Если на момент вакцинации нет обострения основного заболевания, привиться можно. Если ребенок получает базовую терапию, то на фоне этой терапии. ИПВ переносится хорошо, аллергические реакции крайне редки. К сожалению, в мире сохраняется циркуляция дикого полиовируса, поэтому вакцинация необходима не только для того, чтобы посещать детский сад, но для защиты от опасной инфекции.
Полиомиелит
Полиомиелит – вирусная инфекция, протекающая с преимущественным поражением центральной нервной системы (серого вещества спинного мозга) и приводящая к развитию вялых парезов и параличей. В зависимости от клинической формы течение полиомиелита может быть как малосимптомным (с кратковременной лихорадкой, катаральными явлениями, диспепсией), так и с выраженными менингеальными симптомами, вегетативными расстройствами, развитием периферических параличей, деформации конечностей и т. д. Диагностика полиомиелита основана на выделении вируса в биологических жидкостях, результатах РСК и ИФА-диагностики. Лечение полиомиелита включает симптоматическую терапию, витаминотерапию, физиолечение, ЛФК и массаж.
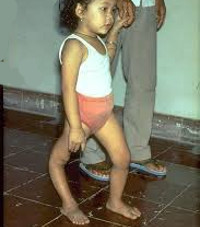
Общие сведения
Полиомиелит (болезнь Гейне-Медина, детский спинальный паралич) – энтеровирусная инфекция, вызываемая полиовирусами, поражающими мотонейроны передних рогов спинного мозга, что приводит к тяжелым паралитическим осложнениям с инвалидизацией больного. Наибольшая восприимчивость к полиомиелиту (60-80%) отмечается у детей в возрасте до 4-х лет, поэтому заболевание изучается, главным образом, в рамках педиатрии, детской неврологии и детской ортопедии.
Последняя эпидемия полиомиелита в Европе и Северной Америке была зафиксирована в середине прошлого столетия. В 1988 г. ВОЗ была принята резолюция, провозгласившая задачу ликвидации полиомиелита в мире. В настоящее время на территории стран, где проводится профилактическая вакцинация против полиомиелита, заболевание встречается в виде единичных, спорадических случаев. До сих пор эндемичными по полиомиелиту остаются Афганистан, Нигерия, Пакистан, Сирия, Индия. Страны Западной Европы, Северной Америки и Россия считаются территориями, свободными от полиомиелита.

Причины полиомиелита
Инфекция вызывается тремя антигенными типами полиовируса (I, II и III), относящегося к роду энтеровирусов, семейству пикорнавирусов. Наибольшую опасность представляет вирус полиомиелита I типа, вызывающий 85% всех случаев паралитической формы заболевания. Будучи устойчивым во внешней среде, вирус полиомиелита может до 100 суток сохраняться в воде и до 6 месяцев – в испражнениях; хорошо переносить высушивание и замораживание; не инактивируется под воздействием пищеварительных соков и антибиотиков. Гибель полиовируса наступает при нагревании и кипячении, ультрафиолетовом облучении, обработке дезинфицирующими средствами (хлорной известью, хлорамином, формалином).
Источником инфекции при полиомиелите может выступать как больной человек, так и бессимптомный вирусоноситель, выделяющий вирус с носоглоточной слизью и испражнениями. Передача заболевания может осуществляться контактным, воздушно-капельным и фекально-оральным путями. Восприимчивость к вирусу полиомиелита в популяции составляет 0,2–1%; абсолютное большинство заболевших составляют дети до 7 лет. Сезонные пики заболеваемости приходятся на летне-осенний период.
Вакцино-ассоциированный полиомиелит развивается у детей с выраженным врожденным или приобретенным иммунодефицитом (чаще ВИЧ-инфекцией), получавших живую оральную аттенуированную вакцину.
Условиями, способствующими распространению вируса полиомиелита, служат недостаточные гигиенические навыки у детей, плохие санитарно-гигиенические условия, скученность населения, отсутствие массовой специфической профилактики.
Входными воротами для вируса полиомиелита в организме нового хозяина служит лимфоэпителиальная ткань рото- и носоглотки, кишечника, где происходит первичная репликация возбудителя и откуда он проникает в кровь. В большинстве случаев первичная вирусемия длится 5-7 дней и при активации иммунной системы заканчивается выздоровлением. Лишь у 1-5% инфицированных развивается вторичная вирусемия с селективным поражением мотонейронов передних рогов спинного мозга и ствола головного мозга. Проникновение вируса полиомиелита в нервную ткань происходит не только через гематоэнцефалический барьер, но и периневральным путем.
Внедряясь в клетки, вирус полиомиелита вызывает нарушение синтеза нуклеиновых кислот и белка, приводя к дистрофическим и деструктивным изменениям вплоть до полной гибели нейрона. Разрушение 1/3-1/4 нервных клеток приводит к развитию парезов и полных параличей с последующей атрофией мышц и контрактурами.
Классификация полиомиелита
В клинической практике различают формы полиомиелита, протекающие без поражения нервной системы и с поражением ЦНС. К первой группе относятся инаппарантная и абортивная (висцеральная) формы; ко второй – непаралитическая (менингеальная) и паралитические формы полиомиелита.
В зависимости от уровня поражения нервной системы паралитическая форма полиомиелита может выражаться в следующих вариантах:
- спинальном, для которого характерны вялые параличи конечностей, шеи, диафрагмы, туловища;
- бульбарном, сопровождающимся нарушениями речи (дизартрией, дисфонией), глотания, сердечной деятельности, дыхания;
- понтинном, протекающим с полной или частичной утратой мимики, лагофтальмом, свисанием угла рта на одной половине лица;
- энцефалитическом с общемозговыми и очаговыми симптомами;
- смешанном (бульбоспинальном, понтоспинальном, бульбопонтоспинальном).
Отдельно рассматривается такое поствакцинальное осложнение, как вакциноассоциированный паралитический полиомиелит. Частота развития паралитических и непаралитических форм полиомиелита составляет 1:200.
В течении паралитических форм полиомиелита выделяют инкубационный, препаралитический, паралитический, восстановительный и резидуальный периоды.
Симптомы полиомиелита
Инкубационный период при различных формах полиомиелита в среднем составляет 8–12 дней.
Инаппарантная форма полиомиелита представляет собой носительство вируса, которое никак не проявляется клинически и может быть обнаружено только лабораторным путем.
Абортивная (висцеральная) форма полиомиелита составляет более 80% всех случаев болезни. Клинические проявления неспецифичны; среди них преобладают общеинфекционные симптомы – лихорадка, интоксикация, головная боль, умеренные катаральные явления, боли в животе, диарея. Болезнь заканчивается через 3-7 дней полным выздоровлением; остаточных неврологических симптомов не отмечается.
Менингеальная форма полиомиелита протекает по типу доброкачественного серозного менингита. При этом отмечается двухволновая лихорадка, головные боли, умеренно выраженные менингеальные симптомы (Брудзинского, Кернига, ригидность затылочных мышц). Через 3-4 недели наступает выздоровление.
Паралитическая форма полиомиелита имеет наиболее тяжелое течение и исходы. В препаралитическом периоде преобладает общеинфекционная симптоматика: повышение температуры, диспепсия, ринит, фарингит, трахеит и др. Вторая волна лихорадки сопровождается менингеальными явлениями, миалгией, болями в позвоночнике и конечностях, выраженной гиперестезией, гипергидрозом, спутанностью сознания и судорогами.
Примерно на 3-6 день заболевание вступает в паралитическую фазу, характеризующуюся внезапным развитием парезов и параличей чаще нижних конечностей при сохранной чувствительности. Для параличей при полиомиелите характерны асимметричность, неравномерность, преимущественное поражение проксимальных отделов конечностей. Несколько реже при полиомиелите развиваются парезы и параличи верхних конечностей, лица, мышц туловища. Через 10-14 дней наблюдаются первые признаки мышечной атрофии. Поражение жизненно важных центров продолговатого мозга может вызвать паралич дыхательных мышц и диафрагмы и послужить причиной гибели ребенка от острой дыхательной недостаточности.
В восстановительном периоде полиомиелита, который длится до 1 года, происходит постепенная активизация сухожильных рефлексов, восстанавливаются движения в отдельных мышечных группах. Мозаичность поражения и неравномерность восстановления обусловливает развитие атрофии и мышечных контрактур, отставание пораженной конечности в росте, формирование остеопороза и атрофии костной ткани.
В резидуальном периоде отмечаются остаточные явления полиомиелита – стойкие вялые параличи, контрактуры, паралитическая косолапость, укорочение и деформации конечностей, вальгусная деформация стоп, кифосколиозы и пр.
Диагностика полиомиелита
Полиомиелит у ребенка может быть заподозрен педиатром или детским неврологом на основании анамнеза, эпидемиологических данных, диагностически значимых симптомов. В препаралитической стадии распознавание полиомиелита затруднено, в связи с чем ошибочно устанавливается диагноз гриппа, ОВРИ, острой кишечной инфекции, серозного менингита другой этиологии.
Главную роль в этиологической диагностике полиомиелита играют лабораторные тесты: выделение вируса из слизи носоглотки, фекалий; методы ИФА (обнаружение IgM) и РСК (нарастание титра вирусоспецифических антител в парных сыворотках). Для дифференциации типов вируса полиомиелита используется ПЦР.
При проведении люмбальной пункции спинномозговая жидкость вытекает под повышенным давлением; исследование цереброспинальной жидкости при полиомиелите выявляет ее прозрачный, бесцветный характер, умеренное повышение концентрации белка и глюкозы. Электромиография подтверждает поражение на уровне передних рогов спинного мозга.
Лечение полиомиелита
Манифестные формы полиомиелита лечатся стационарно. Общие мероприятия включают изоляцию больного ребенка, постельный режим, покой, высококалорийную диету. В правильном уходе за больным полиомиелитом важную роль играет придание конечностям правильного (физиологического) положения, профилактика пролежней, массаж грудной клетки. При дисфагии организуется питание через назогастральный зонд; при нарушении самостоятельного дыхания проводится ИВЛ.
Поскольку специфическое лечение полиомиелита не разработано, проводится, главным образом, симптоматическая и патогенетическая терапия. Назначаются витамины группы В, аскорбиновая кислота, обезболивающие и дегидратирующие препараты, неостигмина, дыхательные аналептики и др.
В восстановительном периоде основная роль в комплексной терапии полиомиелита отводится реабилитационным мероприятиям: ЛФК, ортопедическому массажу, парафинолечению, УВЧ, электромиостимуляции, общим лечебным ваннам, санаторно-курортному лечению.
Лечение полиомиелита проводится при участии детского ортопеда. Для предотвращения развития контрактур может быть показано наложение гипсовых повязок, лонгет, ортопедических шин, ношение ортопедической обуви. Ортопедо-хирургическое лечение остаточных явлений полиомиелита может включать теномиотомию и сухожильно-мышечную пластику, тенодез, артрориз и артродез суставов, резекцию и остеотомию костей, хирургическую коррекцию сколиоза и пр.
Прогноз и профилактика полиомиелита
Легкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить к стойкой инвалидизации и летальному исходу. Благодаря многолетней целенаправленной вакцинопрофилактике полиомиелита в структуре заболевания преобладают легкие инаппарантная и абортивная формы инфекции; паралитические формы возникают только у невакцинированных лиц.
Профилактика полиомиелита включает обязательную плановую вакцинацию и ревакцинацию всех детей согласно национальному календарю прививок. Дети с подозрением на полиомиелит подлежат немедленной изоляции; в помещении проводится дезинфекция; контактные лица подлежат наблюдению и внеочередной иммунизации ОПВ.


