Миокардитический кардиосклероз: симптомы и лечение
Миокардитический кардиосклероз – патология, при которой участки миокарда, вовлеченные в воспаление, гибнут и замещаются на соединительную ткань. Считается наиболее часто встречаемой формой кардиосклероза. Более полное название, которое используется в профессиональных медицинских источниках – постмиокардитический кардиосклероз.
Основные причины развития миокардитического кардиосклероза
Постмиокардитический кардиосклероз – это вторичное заболевание. Оно является одним из последствий перенесенного миокардита – воспалительного заболевания сердечной мышцы. Причины, которые могут привести к миокардиту и, следовательно, кардиосклерозу:
- Инфекция. Поражение вирусами Косаки A и B , гриппа, ЦМВ, ECHO , ВИЧ, Эпштейна-Барр. Бактериальные инфекции. Особой тропностью к тканям сердца обладают бета-гемолитические стрептококки. Реже к миокардитам приводят паразитарные (трихинеллез) и грибковые инфекции (кандидоз).
- Аллергия. Поражение сердечной мышцы чаще происходит при гиперчувствительности к антибиотикам, противотуберкулезным средствам, прививкам, сульфаниламидам. Зафиксированы очень редкие случаи миокардита после приема Допегита (средства для снижения АД).
- Токсическое повреждение. Употребление кокаина, злоупотребление антидепрессантами. Миокардит может развиться у пациентов с тиреотоксикозом (из-за избытка катехоламинов).
- Идиопатический характер. Патология, вызванная неизвестной причиной, но имеющая все признаки миокардита.
Сочетание сразу нескольких факторов (например, инфицирование бета-гемолитическим стрептококком на фоне тиреотоксикоза) может привести к увеличению площади гибели миокарда и, следовательно, большему рубцеванию.
Основные виды миокардитического кардиосклероза
Постмиокардитический кардиосклероз, как и все остальные, делится на формы в зависимости от области поражения сердечной мышцы. А именно:
- Очаговую. Частичное поражение миокарда. Рубцовые изменения располагаются в виде очагов. Они могут быть мелкими/крупными, единичными и множественными.
- Диффузную. Элементы соединительной ткани равномерно распределены во всей толще сердечной мышцы.
Специальные классификации исключительно для постмиокардитического кардиосклероза не предусмотрены.
Основные симптомы кардиосклероза
Проявления постмиокардитического кардиосклероза можно условно разделить на две группы. А именно:
- Сердечная недостаточность (чаще хроническая);
- Нарушения ритма.
При кардиосклерозе с мелкими очагами, умеренном диффузном поражении возможно бессимптомное течение. Чаще это характерно для лиц молодого возраста, ранее не страдавших другими сердечно-сосудистыми заболеваниями.
Формирование рубцов в миокарде – это относительно медленный процесс. В ходе него постепенно подключаются адаптационные механизмы, позволяющие сердцу справиться с нагрузкой. Соединительная ткань не способна сокращаться. Поэтому, если сердцу недостаточно оставшейся рабочей ткани, возникает компенсаторная гипертрофия миокарда (нарастание мышечной массы желудочков, в первую очередь, левого). На этом этапе пациенты чаще не предъявляют жалоб.
Сердечная недостаточность
Когда защитного механизма в виде гипертрофии становится недостаточно, сердце начинает хуже справляться со своей насосной функцией. Это приводит к скоплению крови в желудочках и их постепенному увеличению в объеме. На этапе легкой и умеренной дилатации также возможно отсутствие жалоб. При выраженной потере рабочей массы миокарда возникают симптомы сердечной недостаточности. Основные из них:
- Одышка. Чаще носит инспираторный характер (затруднен вдох). В тяжелых случаях возникает ортопноэ – сильная одышка в горизонтальном положении, уменьшающаяся при принятии сидячего положения.
- Слабость. Возникает повышенная утомляемость, вялость.
- Отеки. Обычно впервые появляются в области нижних конечностей. В отличие от отеков при сосудистых заболеваниях (например, варикозе) они всегда симметричны. Могут сочетаться с асцитом (скоплением жидкости в брюшной полости).
- Увеличение ЧСС. Возникает из-за того, что не способное к нормальному сокращению сердце, пытается «выкачать» нужный объем путем ускорения своей работы.
- Уменьшение АД. Характерно для тяжелой ХСН.

Признаки ХСН могут варьировать от незначительных до тяжелых. Скорость перехода в декомпенсацию, степень выраженности симптомов зависят от площади пораженного миокарда, наличия сопутствующих заболеваний.
Нарушения ритма
Очаги кардиосклероза способны стать источником аритмии. Вид нарушения ритма зависит от участка поражения сердца. Например, возможна аритмия по типу бигеминии: формирование патологического импульса после каждого нормального удара (соотношение 1:1).
Прогрессирование ХСН при постмиокардитическом кардиосклерозе тоже способно стать причиной аритмии. Предсердия, которые растянулись от перегрузки объемом, начинают мерцать, то есть хаотично сокращаться.
Субъективно нарушения ритма могут ощущаться как перебои в работе сердца, чувство трепыхания или переворота сердца в груди. При постоянных формах аритмии пациенты нередко перестают ощущать их. Особую опасность представляют эпизоды внезапной потери сознания.
Диагностика и лечение миокардитического кардиосклероза
Диагноз устанавливают на основе жалоб пациента, данных осмотра, получения информации о факторах, которые могли спровоцировать миокардит. Инструментальные методы диагностики позволяют оценить степень нарушений в работе сердца, площадь поражения. Используют:
- ЭКГ. Изменения на электрокардиограмме неспецифичны. Они могут косвенно свидетельствовать только о наличии рубцовых изменений без уточнения причины. Например, идентичные признаки на ЭКГ обнаруживают при постинфарктном кардиосклерозе. Большой информативностью обладает суточное мониторирование ЭКГ. Оно позволяет зафиксировать эпизодические нарушения ритма.
- ЭХО-КГ. Возможна оценка объема камер сердца, фракции выброса левого желудочка, определение локализации склерозированных участков.
- Рентген органов грудной клетки. Возможно обнаружение увеличения камер сердца, венозного застоя в легочных сосудах.
- Сцинтиграфия. Исследование основано на способности тканей захватывать определенные радионуклиды с разной степенью интенсивности в зависимости от функционального состояния. В участках кардиосклероза они практически не накапливаются.
Лабораторные анализы не обладают специфичностью, но позволяют обнаружить последствия миокардиосклероза. Назначают клинический анализ крови и мочи, биохимический анализ крови. Перечень исследований определяется индивидуально.
Препаратов, которые могли бы превратить соединительную ткань обратно в мышечную, не существует. Если миокардиосклероз не привел к выраженным нарушениям работы сердца, показано динамическое наблюдение.
Лечение при постмиокардитическом кардиосклерозе основано на устранении его последствий. Например, при ХСН могут быть назначены диуретики (чтобы разгрузить кровоток), бета-блокаторы (препараты, урежающие ЧСС), сердечные гликозиды (для повышения сократимости миокарда), бета-блокаторы. Если консервативная терапия не помогает остановить прогрессирование ХСН, выполняют пересадку сердца.
При нарушениях ритма возможна лекарственная терапия. Например, при фибрилляции предсердий, назначают амиодарон. При наличии показаний устанавливают ЭКС (электрокардиостимулятор).
Характерные особенности развития миокардитического кардиосклероза
Чаще рубцеванием миокарда осложняются миокардиты, вызванные ревматическими заболеваниями (при инфицировании бета-гемолитическим стрептококком). Не уступает по частоте и аллергия. Грипп нередко приводит к воспалению сердечной мышцы, но в большинстве случаев завершается полным выздоровлением.
Осложнения кардиосклероза
При формировании небольших рубцовых изменений, должной работе компенсаторных механизмов прогноз в целом благоприятен. Основными грозными осложнениями постмиокардитического кардиосклероза являются тяжелая сердечно-сосудистая недостаточность и жизнеугрожающие аритмии.
Признаки, диагностика и методы лечения постмиокардического кардиосклероза
Постмиокардический кардиосклероз (ПК) — это патологическое состояние, являющееся исходом миокардита (воспаления сердечной мышцы) и характеризующееся замещением нормально функционирующей ткани миокарда соединительной (фиброзом). Основные симптомы включают признаки застойной сердечной недостаточности (ЗСН) и нарушений ритма сердца.
Описание болезни
Различают диффузный (распространенный) и очаговый ПК (когда поражены небольшие участки миокарда или же процесс захватывает всю толщу сердечной мышцы). Патология возникает у трети всех пациентов, переживших миокардит.
В Международной классификации болезней (МКБ) такого диагноза не существует. Поэтому кардиосклероз, который развился после воспаления, находится под шифром I51.4 (миокардит неуточненный).
Изменения в сердечной мышце
Морфологические признаки в сердечной мышце представлены остаточными явлениями после разрешившегося воспалительного процесса. В ней отмечаются большое количество волокон соединительной ткани (фиброз), погибшие клетки миокарда, незначительное скопление лимфоцитов и макрофагов.
Симптомы и признаки
Выраженность клинических проявлений напрямую зависит от степени разрастания соединительной ткани в миокарде и процента поврежденных кардиомиоцитов. В результате уменьшения количества функционирующих клеток нарушается способность сердечной мышцы к перекачиванию крови, что приводит к ее застаиванию в большом или малом круге кровообращения. Если поражены левые отделы сердца, возникает полнокровие в легких, что вызывает одышку (затруднение дыхания), усиливающуюся при физической нагрузке.
Особенно характерна нехватка воздуха в ночное время, что обусловлено горизонтальным положением тела. Пациент вынужден занимать позу «ортопноэ» (сидя на кровати, широко опираясь на нее руками).
При поражении правых отделов сердца происходит застой крови в большом круге кровообращения. Возникают похолодание и ощущение зябкости в руках и ногах, тяжесть и ноющие боли в правом подреберье, отеки преимущественно до нижней трети голеней.
Из-за нарушений ритма сердца появляются приступы головокружения, дурноты, потемнения в глазах. При более выраженных аритмиях человек может терять сознание.
Причины
Миокардит, а, следовательно, и данный тип кардиосклероза развивается вследствие следующих причин.
- Вирусы Коксаки, ECHO, вирусы простого герпеса, гриппа, Эпштейн-Барра, цитомегаловирусы.
- Бактерии: стафилококки, стрептококки, энтерококки, микобактерии туберкулеза, реже — хламидии, микоплазмы, риккетсии, боррелии, дифтероиды.
- Паразиты и грибки: токсоплазмы, трихинеллы, эхинококки, кандиды, аспергиллы.
- Прием лекарственных препаратов. Воспаление в сердечной мышце может быть вызвано как прямым токсическим действием медикаментов, так и опосредованной аллергической реакцией. К таким лекарствам относятся антибиотики, противотуберкулезные препараты, антидепрессанты и противоопухолевые иммуносупрессанты (цитостатики).
- Аутоиммунные патологии: острая ревматическая лихорадка, системная красная волчанка, системная склеродермия, анкилозирующий спондилоартрит (болезнь Бехтерева).
Механизм развития патологии
Патогенез (механизм развития) кардиосклероза следующий: после разрешения острых воспалительных процессов в миокарде из разрушенных клеток высвобождаются так называемые факторы роста фибробластов. Они стимулируют выработку основного белка соединительной ткани — коллагена.
Его большие количества образуют волокна, постепенно замещающие нормально функционирующие участки сердечной мышцы. В результате этого ухудшается насосная работа миокарда, а также возникают разные нарушения ритма.
Однако такой сценарий имеет место далеко не всегда. У большинства людей после миокардита наступает полное выздоровление без весомых остаточных явлений. Почему у одних пациентов развивается кардиосклероз, а у других нет, до сих пор остается загадкой. Это может зависеть от объема клеточных повреждений, состояния иммунной системы и многих других факторов.
Диагностика: как заподозрить и определить
Из личного практического опыта могу сказать, что главное — это знать, как развивалось заболевание. Тщательный опрос позволяет установить факт перенесенного миокардита. На него могут указывать появление болей в сердце, ощущение сердцебиения, одышка и постоянная слабость.
Также немаловажную роль играет общий осмотр (физикальное обследование) больного. У таких пациентов я обычно обращаю внимание на цвет губ (он может быть синюшным), разбухшие вены на шее, утолщение концевых фаланг пальцев рук (так называемый симптом барабанных палочек) и увеличенную печень.
Особое место занимает аускультация сердца и легких. У больного можно выслушать шумы, глухость тонов, нерегулярный ритм, влажные хрипы в нижних отделах легких. В тяжелых и запущенных случаях, когда имеется выраженная недостаточность кровообращения, появляется аускультативный феномен — «ритм галопа», характеризующийся возникновением третьего тона между двумя физиологическими.
После опроса и общего осмотра пациента я выставляю предварительный диагноз. Для его подтверждения или исключения нужно пройти дополнительное обследование, включающее следующее.
- Общий и биохимический анализ крови — они не дают достаточно данных для диагностики собственно кардиосклероза, но иногда выявляют отклонения, которые могли послужить причиной развития миокардита.
- Электрокардиография. На ЭКГ отмечаются неспецифические изменения: подъем сегмента ST и отрицательный зубец Т. Часто выявляют нарушения ритма и проводимости сердца в виде наджелудочковых и желудочковых экстрасистолий, мерцания и трепетания предсердий, атриовентрикулярных блокад и блокад ножек пучка Гиса.
- Рентгенография органов грудной клетки — может обнаружить увеличение границ сердца и признаки застоя в легких.
- Эхокардиография (УЗИ сердца, ЭХО-КГ) — позволяет увидеть утолщение стенок миокарда, дилатацию (расширение) предсердий и желудочков, зоны нарушения сократимости мышцы.
- Эндомиокардиальная биопсия — по современным рекомендациям, диагноз кардиосклероза устанавливается на гистологическом исследовании миокарда. Однако ввиду технической сложности я редко назначаю данную процедуру своим пациентам.

Лечение и его методы
Необходимость в госпитализации зависит от тяжести состояния больного. В большинстве случаев достаточно амбулаторного лечения. Применение противовирусных, антибактериальных, противогрибковых препаратов бессмысленно, так как на момент формирования кардиосклероза возбудитель уже покинул организм.
Первый этап лечения заключается в ограничении физических нагрузок. Профессиональные занятия спортом строго противопоказаны. Разрешены аэробные упражнения и лечебная физкультура. Своим пациентам я объясняю, что они должны соблюдать диету с низким содержанием соли, употребляя ее не более 2—3 грамм в сутки. Это нужно для предупреждения застоя жидкости в организме.
Основу лечения составляет медикаментозная терапия. Для замедления прогрессирования сердечной недостаточности я применяю лекарства следующих фармакологических групп — ингибиторы АПФ («Периндоприл», «Рамиприл»), бета-адреноблокаторы («Бисопролол», «Небивалол») и антагонисты минералокортикоидных рецепторов («Спиронолактон»). При выраженных застойных явлениях я назначаю мочегонные препараты — петлевые диуретики («Фуросемид», «Торасемид»).
Методы лечения аритмий определяются их типом, степенью тяжести и сопровождающейся симптоматикой. При мерцании и трепетании предсердий в полостях сердца образуются тромбы, которые могут мигрировать и закупорить сосуд какого-либо органа, например головного мозга, тем самым вызвав ишемический инсульт. Поэтому для предупреждения тромбообразования я использую антикоагулянты («Варфарин», «Дабигатран», «Апиксабан», «Ксарелто»).
Если аритмии сопровождаются такими симптомами, как головокружения и предобморочные состояния, стоит рассмотреть вариант приема лекарственных средств, нормализующих сердечный ритм, — «Прокаинамид», «Пропафенон», «Соталол». При резистентности к медикаментозной терапии выполняется оперативное вмешательство — радиочастотная аблация. При тяжелых атриовентрикулярных блокадах показана установка электрокардиостимулятора.
Осложнения: от чего наступает смерть и в каких случаях
Неблагоприятные последствия наблюдаются при диффузных формах кардиосклероза. К ним относятся острая сердечная недостаточность, включающая отек легких и кардиогенный шок (резкое снижение насосной функции сердца).
При выраженных нарушениях ритма может наступить внезапная сердечная смерть вследствие фибрилляции желудочков и асистолии (полной остановки сердца). Данные состояния очень часто заканчиваются летально. Они возникают примерно в 5—10 % случаев постмиокардитического кардиосклероза.
Совет врача
Если чувствуете, что у вас отекают ноги, особенно по вечерам, если беспокоит одышка, которая усиливается в лежачем положении или в ночное время, появилось приступообразное головокружение, потемнение в глазах и даже обмороки, обязательно обратитесь к врачу для полноценного кардиологического обследования и назначения лечения.
Клинический случай
Ко мне на прием пришел мужчина 49 лет с жалобами на слабость, повышенную утомляемость, затруднение дыхания, частые приступы головокружения. Вчера вечером потерял сознание, что и послужило причиной посещения врача. При опросе выяснилось, что полгода назад после простудного заболевания у пациента появились боли в грудной клетке, которым больной не придал особого значения. При аускультации было отмечено слабое, нерегулярное сердцебиение с частотой 42 удара в минуту. На ЭКГ обнаружена полная атриовентрикулярная блокада, частота сокращений желудочков — 35—47 в минуту.
Эхо-КГ показало утолщение стенок миокарда, зоны гипокинеза (сниженной сократимости) и малую фракцию выброса (45 %). Мною был заподозрен постмиокардический кардиосклероз. На врачебном консилиуме было принято решение о проведении эндомиокардиальной биопсии. На полученном гистологическом препарате были выявлены фиброз миокарда и дегенеративные изменения клеток.
Окончательный диагноз звучал так: «Миокардит неуточненный. Осложнения: ХСН II ФК по NYHA, полная АВ-блокада». Пациенту были назначены препараты для лечения сердечной недостаточности и выполнена имплантация постоянного электрокардиостимулятора. После операции больной чувствует себя удовлетворительно, головокружения и одышка больше не беспокоят.
Заключение
Миокардитический кардиосклероз является следствием перенесенного миокардита. Он обусловлен патологическим разрастанием соединительной ткани в сердечной мышце после разрешившихся процессов воспаления. Болезнь развивается у трети пациентов с миокардитом. Диагноз ставится на основании симптомов, данных опроса, врачебного осмотра и результатов инструментальных методов исследования (ЭКГ, Эхо-КГ).
В качестве лечения применяются лекарственные препараты, замедляющие прогрессирование сердечной недостаточности, антикоагулянты и антиаритмики. Тяжелым пациентам проводят радиочастотную аблацию и установку электрокардиостимулятора. Смерть от постмиокардического кардиосклероза наступает в 5—10 % случаев. Непосредственными причинами становятся острая сердечная недостаточность и фатальные аритмии.
Для подготовки материала использовались следующие источники информации.
Кардиосклероз
Кардиосклероз – патологическое состояние, при котором происходит замещение мышечных волокон сердца соединительной тканью. Подобные очаги могут иметь различный размер, поражать предсердия и желудочки, а также деформировать клапаны. Патология не имеет специфической симптоматики. Чаще всего она проявляется болью и нарушениями ритма сердца.
Содержание
Классификация
Существует несколько классификаций кардиосклероза в зависимости от причины его развития, характера течения болезни и распространенности соединительной ткани.
| В зависимости от того, какой фактор способствовал возникновению патологии | Постинфарктный | Развивается после перенесения инфаркта миокарда, характеризуется замещением некротизированного (отмершего) участка мышечной ткани соединительными волокнами. |
| Атеросклеротический | Для него характерно длительное развитие. Возникает на фоне постоянной гипоксии мышечных волокон сердца, в результате которой последние разрушаются, а затем замещаются соединительной тканью. | |
| Постмиокардический | Развивается после перенесения воспаления миокарда (мышечного слоя сердца). | |
| В зависимости от распространенности волокон соединительной ткани | Очаговый | Элементы соединительной ткани размещаются в отдельных участках сердца, формируя небольшие или крупные очаги. |
| Диффузный | Характеризуется равномерным разрастанием волокон соединительной ткани по всей площади сердца. |
Атеросклеротический кардиосклероз
Такая форма патологии развивается на фоне атеросклероза (сужения просвета вследствие скопления на стенках жировых бляшек) крупных сосудов, которые отходят от сердца. Это приводит к гипоксии миокарда с последующей атрофией мышечных волокон и их рубцеванием.
В результате замещения мышечных клеток соединительной тканью нарушается сократительная и проводящая функция сердца, что ведет к развитию других более опасных заболеваний органа.
Причины
Главной причиной атеросклеротического кардиосклероза является сужение просвета коронарных артерий из-за отложения на их стенках холестериновых частиц.
Риск развития патологии увеличивается при таких состояниях:
-
(повышенное давление);
- наследственная предрасположенность;
- сахарный диабет;
- нарушение функций почек;
- недостаточная физическая активность;
- нерациональное питание, употребление жирной, жареной пищи;
- вредные привычки;
- нарушение жирового обмена;
- прием оральных контрацептивов.
Атеросклеротический склероз чаще поражает мужчин старше 45 лет.
Симптомы
На ранних этапах патология не сопровождается какими-либо признаками.
По мере разрастания очагов рубцовой ткани у больного появляются такие симптомы:
- постепенно нарастающая одышка;
- быстрая утомляемость;
- дискомфорт в сердце, который усиливается в ночное время; (нарушение ритма сокращения сердца);
- головная боль;
- шум в ушах;
- слабость в мышцах.
В запущенных стадиях присоединяется отечность ног, надсадный кашель. Если просвет коронарных сосудов уменьшается на 70% и более, кардиосклероз резко прогрессирует и может стать причиной отека легких, разрыва аорты, инфаркта миокарда (отмирания участка мышечной ткани сердца) и других заболеваний, опасных для жизни.
Диагностика
Для выявления атеросклеротического склероза используются такие диагностические процедуры:
- общий и биохимический анализы крови;
- электрокардиограмма;
- УЗИ сердца;
- велоэргометрия (оценка функциональности миокарда при физической нагрузке).
В некоторых случаях назначают суточное мониторирование ЭКГ, рентгенографию коронарных сосудов для оценки степени сужения их просвета.
Лечение
При атеросклеротическом кардиосклерозе пациенту следует изменить образ жизни и режим питания, исключить из рациона жареные, жирные блюда.
Консервативное лечение включает прием таких препаратов:
- средства, улучшающие питание мышечной ткани сердца;
- препараты, уменьшающие поступление кальция в мышечную ткань;
- снижающие давление;
- мочегонные;
- кроворазжижающие средства;
- препараты, разжижающие кровь.
В тяжелых случаях проводится хирургическое лечение – стентирование (расширение просвета сосуда с помощью металлической установки), аортокоронарное шунтирование (создание обходного пути для полноценного кровообращения), ангиопластика (малоинвазивная операция, подразумевающая расширение просвета сосуда с помощью катетера). Для каждого пациента схема терапии разрабатывается индивидуально.
Постинфарктный кардиосклероз
Развивается у пациентов после перенесения инфаркта миокарда. Отмершие участки сердца замещаются рубцами. При отсутствии лечения такая форма кардиосклероза может привести к развитию аритмии.
Причины
Постинфарктный кардиосклероз развивается по двум причинам:
- дистрофия кардиомиоцитов (клеток миокарда) на фоне инфаркта;
- травма сердца (при операциях, огнестрельных ранениях).
Предрасполагающие факторы к развитию болезни:
- ожирение;
- малоподвижный образ жизни;
- стрессы;
- курение;
- тяжелый физический труд;
- генетическая склонность; (повышенное артериальное давление).
Симптомы
Постинфарктный кардиосклероз развивается длительно, клиника определяется массивностью рубцовых разрастаний.
О присутствии заболевания могут говорить такие симптомы:
- отеки мягких тканей;
- одышка;
- кашель;
- периодические боли в сердце;
- синюшность губ, кончиков пальцев, носа;
- ощущение тяжести за грудиной;
- быстрая утомляемость.
При тяжелой форме патологии состояние пациента постоянно ухудшается. Отсутствие лечения может привести к тампонаде сердца (скоплению крови в полостях органа), нарушению ритма сокращений миокарда.
Диагностика
Для постановки диагноза назначают такие исследования:
- ультразвуковое сканирование сердца – показывает строение органа и уровень кровотока;
- ЭКГ – отражает проводимость импульсов по миокарду;
- общий анализ крови;
- суточное мониторирование – отслеживание работы сердца на протяжении 24 часов с помощью специального аппарата;
- вентрикулография – контрастный метод, который показывает строение и структуру сердца.
Лечение
На ранних стадиях постинфарктного кардиосклероза удается обойтись консервативными методами терапии.
Из медикаментов назначают:
- средства, улучшающие питание мышечной ткани сердца;
- уменьшающие концентрацию жировых частиц в крови;
- препараты, уменьшающие поступление кальция в мышечную ткань;
- снижающие давление;
- кроворазжижающие;
- нормализующие тонус миокарда;
- мочегонные;
- препараты против аритмии.
Если консервативный подход является неэффективным или присутствует выраженный кардиосклероз, используют хирургические методы:
- расширение просвета крупных сосудов, которые отходят от сердца;
- шунтирование – восстановление кровотока в сердца путем обхода пораженных участков артерий;
- стентирование – замена участка сужения сосуда протезом (стентом).
Лечебная схема подбирается индивидуально с учетом степени запущенности патологии и присутствия сопутствующих проблем со здоровьем.
Постмиокардический кардиосклероз
Такая форма патологии является осложнением перенесенного воспалительного процесса, поражающего средний слой сердца – миокард. Разрастание волокон соединительной ткани чаще носит диффузный характер. Постмиокардический кардиосклероз в большинстве случаев выявляется у молодых пациентов.
Причины
Несмотря на то, что главным фактором в развитии болезни является миокардит, риск возникновения подобного осложнения возникает у пациентов с такими проблемами:
- аллергические реакции;
- перенесение вирусных и бактериальных инфекций;
- системные заболевания – ревматизм (воспалительный процесс в организме, вызванный гемолитическим стрептококком).
В группу риска по развитию постмиокардического кардиосклероза входят пожилые люди, дети и подростки из-за слабого иммунитета.
Симптомы
Указывать на возникновение рубцовых очагов в сердце могут такие признаки:
- низкое артериальное давление;
- постоянная слабость;
- ощущение нехватки воздуха, одышка;
- бледность кожи; , учащенное (тахикардия) или замедленное (брадикардия) сердцебиение;
- постоянно холодные руки и ноги;
- предобморочные состояния;
- отеки на ногах;
- кашель, который чаще возникает ночью.
При объективном осмотре удается прослушать шумы в сердце.
Ранняя диагностика и своевременное лечение помогают избавиться от патологии, поэтому при появлении этих признаков следует сразу обратиться за медицинской помощью.
После перенесения серьезных инфекционных заболеваний следует выполнить ЭКГ в целях профилактики и ранней диагностики кардиосклероза.
Диагностика
Обследование при подозрении на постмиокардический кардиосклероз включает:
- общий и биохимический анализ крови;
- электрокардиограмму (показывает проводимость мышечных волокон сердца);
- Эхо-КГ (ультразвуковое сканирование сердца);
- радионуклидное обследование (показывает степень рубцевания миокарда).
Результаты исследований позволяют разработать эффективную терапевтическую схему и замедлить прогрессирование патологии.
Лечение
Достичь полного выздоровления при постмиокардическом кардиосклерозе невозможно. Лечение направлено на замедление процесса формирования соединительной ткани в миокарде и улучшение функций сердца. Обязательно проводится устранение причинного фактора.
Из медикаментов назначают:
- улучшающие питание миокарда;
- расширяющие сосуды;
- замедляющие процесс старения организма и очищающие кровь от токсинов;
- мочегонные;
- при необходимости – антиаритмические средства, антибиотики.
Если присутствует стойкая брадикардия, проводится установка кардиостимулятора. При масштабном разрастании рубцовой ткани принимается решение о полной пересадке сердца.
Диффузный кардиосклероз
Диффузная форма патологии развивается вследствие хронического течения многих заболеваний сердца. Ее особенность заключается в том, что соединительная ткань равномерно распространяется по миокарду, поражая все его отделы и способствуя деформации клапанов.
Причины
Основной причиной диффузного кардиосклероза считается ишемическая болезнь сердца (ИБС) – нарушение кровообращения в сердечной мышце, которое сопровождается хроническим кислородным голоданием клеток с последующим их отмиранием.
Факторы, увеличивающие риск развития недуга:
- частые стрессы, переутомления;
- нарушения ритма;
- систематическое повышение артериального давления;
- отравление организма солями тяжелых металлов;
- избыточная масса тела;
- вредные привычки, особенно курение;
- сахарный диабет;
- травмы сердца;
- бесконтрольный прием некоторых медикаментов;
- перенесение операций на головном мозге, сердце.
Риск развития диффузного кардиосклероза увеличивается по мере старения организма.
Симптомы
Замещение мышечных волокон соединительной тканью по всей поверхности миокарда ведет к нарушению его сократительной функции.
Такое изменение проявляется следующими симптомами:
- кашель, не связанный с простудой или занесением инфекции;
- боль в сердце;
- нарушение ритма сокращений миокарда;
- частое или замедленное сердцебиение;
- отечность нижних конечностей;
- периодические обмороки;
- трофические изменения кожи – сухость, появление пигментных пятен, язвочек, изменение ногтевых пластин;
- мышечная слабость, быстрое наступление усталости.
На начальном этапе симптомы диффузного кардиосклероза появляются только после интенсивной физической нагрузки. По мере прогрессирования болезни эти признаки беспокоят больного даже в состоянии полного покоя.
Диагностика
Для выявления диффузного разрастания соединительной ткани в миокарде используются такие методики:
- перкуссия (простукивание) и аускультация (прослушивание) сердца;
- биохимический и общий анализ крови;
- электрокардиограмма (отражает электрическую проводимость миокарда);
- УЗИ сердца (показывает строение миокарда).
Лечение
Терапию диффузного кардиосклероза следует начинать как можно раньше.
- замедлить разрастание рубцовой ткани;
- восстановить сократительную способность миокарда;
- нормализовать доступ кислорода и питательных веществ к клеткам миокарда;
- устранить нарушение сердечного ритма.
Консервативное лечение подразумевает назначение лекарственных средств таких групп:
- средства, улучшающие питание мышечной ткани сердца;
- препараты, уменьшающие поступление кальция в мышечную ткань;
- снижающие давление;
- мочегонные;
- кроворазжижающие средства;
- препараты против аритмии.
Необходимые препараты и их дозировка подбираются индивидуально в зависимости от стадии патологического процесса.
Если консервативные методы оказываются неэффективными, проводится хирургическое лечение – стентирование, аортокоронарное шунтирование, установка кардиостимулятора.
Кардиосклероз является опасным заболеванием, которое представляет угрозу здоровью и жизни человека. Поэтому появление даже малейших патологических симптомов со стороны сердечно-сосудистой системы должно стать поводом для обращения к специалисту.
Кардиосклероз
Кардиосклероз – патология сердечной мышцы, характеризующаяся разрастанием соединительной рубцовой ткани в миокарде, замещением мышечных волокон и деформацией клапанов. Развитие участков кардиосклероза происходит на месте гибели миокардиальных волокон, что влечет за собой вначале компенсаторную гипертрофию миокарда, затем дилатацию сердца с развитием относительной клапанной недостаточности. Кардиосклероз является частым исходом атеросклероза коронарных сосудов, ишемической болезни сердца, миокардитов различного генеза, миокардиодистрофии.
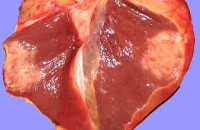
Общие сведения
Кардиосклероз – патология сердечной мышцы, характеризующаяся разрастанием соединительной рубцовой ткани в миокарде, замещением мышечных волокон и деформацией клапанов. Развитие участков кардиосклероза происходит на месте гибели миокардиальных волокон, что влечет за собой вначале компенсаторную гипертрофию миокарда, затем дилатацию сердца с развитием относительной клапанной недостаточности. Кардиосклероз является частым исходом атеросклероза коронарных сосудов, ишемической болезни сердца, миокардитов различного генеза, миокардиодистрофии.
Развитие кардиосклероза на почве воспалительных процессов в миокарде может встречаться в любом возрасте (в том числе, в детском и подростковом), на фоне сосудистых поражений – преимущественно у пациентов среднего и пожилого возраста.

Классификация
Различают две морфологические формы кардиосклероза: очаговую и диффузную. При диффузном кардиосклерозе происходит равномерное поражение миокарда, и очаги соединительной ткани диффузно распределяются по всей сердечной мышце. Диффузный кардиосклероз наблюдается при ИБС.
Очаговый (или рубцовый) кардиосклероз характеризуется образованием в миокарде отдельных, различных по величине рубцовых участков. Обычно развитие очагового кардиосклероза происходит вследствие перенесенного инфаркта миокарда, реже миокардита.
Выделяемые этиологические формы кардиосклероза являются исходом первичного заболевания, повлекшего за собой рубцовое замещение функциональных волокон миокарда: атеросклеротическая (в исходе атеросклероза) постинфарктная (как исход инфаркта миокарда), миокардитическая (в исходе ревматизма и миокардитов); реже наблюдаются другие формы кардиосклероза, связанные с дистрофией, травмами и другими поражениями миокарда.
Этиологические формы кардиосклероза
Миокардитическая форма кардиосклероза развивается на месте бывшего воспалительного очага в миокарде. Развитие миокардитического кардиосклероза связано с процессами экссудации и пролиферации в строме миокарда, а также деструкцией миоцитов. Миокардитический кардиосклероз характеризуется наличием в анамнезе инфекционных и аллергических заболеваний, хронических очагов инфекции, обычно молодым возрастом пациентов. По данным ЭКГ отмечаются изменения диффузного характера, более выраженные в правом желудочке, нарушения проводимости и ритма. Границы сердца равномерно увеличены, АД в норме или снижено. Часто развивается правожелудочковая хроническая недостаточность кровообращения. Биохимические показатели крови обычно не изменены. Выслушиваются ослабленные тоны сердца, акцент III тона в проекции верхушки сердца.
Атеросклеротическая форма кардиосклероза обычно служит проявлением длительной ишемической болезни сердца, характеризуется медленным развитием и диффузным характером. Некротические изменения в миокарде развиваются в результате медленной дистрофии, атрофии и гибели отдельных волокон, вызванных гипоксией и метаболическими нарушениями. Гибель рецепторов вызывает снижение чувствительности миокарда к кислороду и прогрессирование ИБС. Клинические проявления длительное время могут оставаться скудными. По мере того, как кардиосклероз прогрессирует, развивается гипертрофия левого желудочка, затем явления сердечной недостаточности: сердцебиение, одышка, периферические отеки и выпот в полостях сердца, легких, брюшной полости.
Склеротические изменения в синусовом узле ведут к развитию брадикардии, а рубцовые процессы в клапанах, сухожильных волокнах и папиллярных мышцах могут приводить к развитию приобретенных пороков сердца: митрального или аортального стеноза, клапанной недостаточности. При аускультации сердца выслушивается ослабление I тона в проекции верхушки, систолический шум (при склерозе аортального клапана – очень грубый) в области аорты и верхушки сердца. Развивается левожелудочковая недостаточность кровообращения, АД выше нормальных значений. При атеросклеротическом кардиосклерозе нарушения проводимости и ритма возникают по типу блокад различной степени и участков проводящей системы, мерцательной аритмии и экстрасистолии. Исследование биохимических показателей крови выявляет повышение холестерина, увеличение уровня β-липопротеидов.
Постинфарктная форма кардиосклероза развивается при замещении участка погибших мышечных волокон рубцовой соединительной тканью и носит мелко- или крупноочаговый характер. Повторные инфаркты способствуют образованию рубцов различной протяженности и локализации, изолированных или смыкающихся друг с другом. Постинфарктный кардиосклероз характеризуется гипертрофией миокарда и расширением полостей сердца. Рубцовые очаги могут растягиваться под действием систолического давления и вызывать образование аневризмы сердца. Клинические проявления постинфарктного кардиосклероза аналогичны атеросклеротической форме.
Редкой формой заболевания является первичный кардиосклероз, сопровождающий течение коллагенозов, врожденного фиброэластоза и т.д.
Симптомы кардиосклероза
Клиническая симптоматика кардиосклероза определяется его морфологической и этиологической формой, распространенностью и локализацией. Очаговый и умеренно выраженный диффузный кардиосклероз нередко протекают клинически бессимптомно, однако, расположение даже микроскопических очагов склероза на участках проводящей системы или рядом с предсердно-синусовым узлом может вызвать устойчивые нарушения проводимости и разнообразные аритмии сердца.
Ведущими проявлениями диффузного кардиосклероза служат симптомы сердечной недостаточности и нарушение сократительной функции миокарда. Чем большая площадь функциональной ткани миокарда замещена соединительной, тем выше вероятность развития сердечной недостаточности, нарушений проводимости и ритма. Если преобладают явления нарушения проводимости и ритма, пациенты отмечают сердцебиение, аритмичное сокращение сердца. При развитии явлений сердечной недостаточности появляются одышка, отеки, боли в сердце, снижение выносливости к физическим нагрузкам и т. д.
Кардиосклероз протекает с постепенным прогрессированием и чередованием периодов относительной ремиссии, которые могут длиться до нескольких лет. Самочувствие пациента во многом определяется развитием основного заболевания (атеросклероза, ревматизма, инфаркта) и образом жизни.
Осложнения
Кардиосклероз может осложниться прогрессирующей хронической сердечной недостаточностью, образованием аневризмы сердца, предсердно-желудочковыми блокадами, развитием желудочковой пароксизмальной тахикардии, представляющими серьезную угрозу для жизни пациента. Разрыв стенки аневризмы сердца приводит к тампонаде перикардиальной полости.
Диагностика кардиосклероза
При постановке диагноза кардиосклероза кардиологом учитывается предыдущий анамнез (наличие атеросклероза, ИБС, перенесенных в прошлом миокардита, инфаркта миокарда, ревматизма и т. д.), относительная стабильность сердечной недостаточности (отеков, одышки, акроцианоза), аритмий (мерцательной аритмии, экстрасистолии). Диагноз уточняется результатами ЭКГ, для которой характерны стойкие изменения, ЭхоКГ, данными МРТ сердца.
Дифференцировать формы кардиосклероза иногда бывает сложно, особенно между атеросклеротической и миокардитической. За атеросклеротическую форму кардиосклероза свидетельствует наличие ИБС и гипертонической болезни, результаты фармакологической и велоэргометрической проб, ЭКГ-изменения. Вероятность диагностики миокардитического кардиосклероза выше при расстройствах сердечной деятельности у пациентов молодого возраста, на фоне или после перенесенных инфекционных заболеваний, при сложных нарушениях ритма и проводимости, отсутствии очаговых поражений в миокарде по ЭКГ.
Лечение кардиосклероза
Терапия при кардиосклерозе направлена на устранение проявлений основного заболевания, улучшение метаболических процессов в миокарде, ликвидацию признаков сердечной недостаточности и нарушений проводимости и ритма.
Лечение кардиосклероза проводится мочегонными препаратами, периферическими вазодилататорами, антиаритмическими средствами. Всем пациентам с кардиосклерозом показано ограничение физических нагрузок. При наличии аневризмы сердца может быть показано хирургическое лечение, при тяжелых нарушениях проводимости – имплантация электрокардиостимулятора.
Прогноз и профилактика
Изменение состояния пациента и его трудоспособность при кардиосклерозе определяются выраженностью и характером проявления патологии. Если кардиосклероз не отягощен нарушениями ритма сердца и кровообращения, его течение более благоприятно. Ухудшают прогноз появление мерцательной аритмии, недостаточности кровообращения, желудочковой экстрасистолии. Значительную опасность для жизни пациента представляют наличие аневризмы сердца, желудочковой пароксизмальной тахикардии и полной предсердно-желудочковой блокады.
Для профилактики кардиосклероза необходима ранняя диагностика, своевременная и активная терапия миокардитов, коронарной недостаточности, атеросклероза.
Постмиокардический кардиосклероз: механизм развития, симптомы, диагностика, как лечить, прогноз
Постмиокардический кардиосклероз (миокардиосклероз) — это патология, при которой, нарушенные клетки мышечной ткани миокарда сердца замещаются соединительными волокнами фиброзной ткани.
Клетки миокардиоцитов не подлежат восстановлению. Клетки соединительной фиброзной ткани не могут так сокращаться как ткани миокарда и не проводят электрический сердечный импульс.
Кроме нарушения функционирования сердечной ткани происходит нарушение в ритмичности сердечного органа, что приводит к недостаточности сердечного органа и к летальному исходу.
Атеросклеротический кардиосклероз начинает развиваться на почве патологии миокардит при воспалительных процессах сердечной мышцы.
Стенки сердца и миокардит

Стенка сердечной мышцы состоит из 3 слоев: эндокарда, миокарда и перикарда, или эпикарда. Миокард обладает проводимостью, т. е. его ткань функциональна и может проводить электрические импульсы, она эластична и может сокращаться.
Миокардит – это воспаление, сопровождающееся патоморфологическими изменениями в толще миокарда на молекулярном уровне. Он может быть инфекционным, аллергическим или ревматическим. Исходом любого из них при неправильном лечении или его отсутствии становится замещение функционирующих клеток фиброзной тканью. Это состояние называется миокардическим кардиосклерозом и может приводить к ряду осложнений: аритмии, сердечной недостаточности, аневризме сердца.
Следует отметить, что данный диагноз не совсем корректен. Почему? Замена клеток идет на фиброзную ткань, пока еще нет склеротических изменений. Правильнее было бы назвать процесс миокардическим фиброзом.
При склерозе изменения уже связаны с развитием указанных выше факторов. В медицинских источниках используют более полное название — постмиокардитический кардиосклероз.
Миокардический кардиосклероз может развиваться по разным сценариям. Это зависит от площади замещенных тканей, т. е. фиброза. Сегодня не установлены точные причины того, почему у некоторых людей патология может развиться, а у других нет.
Как лечить?
Симптомы обычно привлекают внимание больного в тот момент, когда патология развилась уже существенно, ткани миокарда претерпели изменение на большой площади. В такой ситуации невозможен регресс посредством известных медицинских методов.
Терапевтические меры назначают таким образом, чтобы замедлить отмирание тканей сердца и предотвратить осложнения, а также улучшить работу сердечно-сосудистой системы в целом.
Причины развития болезни
Постмиокардический кардиосклероз – это всегда вторичное заболевание. Чаще всего он становится следствием перенесенного миокардита. Причинами выступают следующие факторы:
- Инфекции — поражение вирусами Коксаки A и B, гриппа, дифтерии, скарлатины, гепатита, аденовируса, герпеса, ЦМВ, ECHO, ВИЧ, Эпштейна-Барр.
- Бактериальные инфекции, особенно бета-гемолитические стрептококки гр. А. Они имеют особую тропность к тканям сердца — приводят к ревматизму.
- Аллергии.
- Токсические повреждения — злоупотребление антидепрессантами.
- Тиреотоксикоз.
- Идиопатический миокардит.
К заболеванию могут приводить инфаркт, ишемия, миокардиодистрофия (возникает при анемии, гипоксии и пр.) По МКБ-10 код миокардического кардиосклероза с нарушением ритма — I20.0-I20.9.
Важные нюансы
При первичном посещении врача с целью диагностирования патологии пациенту обязательно нужно упомянуть, какими заболеваниями он переболел раньше. В случае, когда анамнез содержит миокардит, вероятность развития нарушений увеличивается в разы.
Излечим ли постмиокардический кардиосклероз? К сожалению, в наши дни науке пока неизвестны способы, позволяющие обратить негативный процесс вспять. Исключение – самые легкие формы заболевания, которые организм побеждает своими ресурсами.
Определенный положительный эффект дает разрабатываемая сейчас генная терапия. Правда, такое лечение дорогостоящее и пока все еще на недостаточном уровне.
Механизм изменений
Процесс замещения кардиомицитов фиброзной тканью – необратимый. При нем постепенно нарушается сократительная способность сердца. Это приводит к тому, что мышца сердца перестает быть упругой и эластичной — для замены рубцов камеры сердца начинают постепенно расширяться. Возрастает нагрузка на сердце, ему приходится уже с усилием проталкивать кровь по большому кругу кровообращения. Это становится возможным только путем гипертрофии миокарда.
В данном случае рубцы формируются довольно медленно, потому что подключаются адаптационные механизмы, помогающие сердцу выдерживать возросшую нагрузку. Соединительная ткань сокращаться не может, и если кардиомиоцитов мало, они берут на себя всю тяжесть и начинают активно гипертрофироваться. Увеличивается левый желудочек. Этот этап называется миокардическим кардиосклерозом без сердечной недостаточности. Жалоб у больного в это время пока нет.
На каком-то этапе этот резерв оказывается исчерпанным, и сократительная способность сердца снова оказывается под угрозой. Итогом становится развитие сердечной недостаточности. Кроме того, рубцовые изменения могут касаться клапанов, где развивается их недостаточность или сужение створок.
Чем больше площадь поражения, тем быстрее развивается сердечная недостаточность. В итоге она становится хронической (ХСН).
Виды миокардического склероза
В зависимости от объема поражения склероз бывает очаговым и диффузным. В первом случае отмечаются как единичные, так и множественные очаги фиброза в миокарде, поражаются только некоторые участки мышцы. Очаговая форма более распространена. Единичный очаг миокардического склероза — в прогнозе самый благоприятный, но только в случае отсутствия нарушений сердечного ритма. Аритмии сами по себе очень изнашивают сердце и вызывают его недостаточность.
При диффузном поражении формируется полная замена мышцы рубцом. Очаговый тип патологии может протекать бессимптомно, но только до тех пор, пока его рубцы не сядут на проводящие отделы или близ синусового узла. В этих случаях неизбежной становится аритмия — возникает миокардический кардиосклероз с нарушением ритма.
Основные симптомы кардиосклероза
Мелкие очаги рубцов и умеренность диффузных поражений не имеют симптомов. Чаще это характерно для молодых людей, заболевших сердечной патологией впервые.
Подозрение о развитии миокардиосклероза может возникнуть при:
- постоянной колющей боли в груди;
- кашле, отдающем эхом в груди;
- приступах тахикардии, не связанных с эмоциями и нагрузками;
- дневной сонливости, быстрой утомляемости, слабости уже с утра;
- одышке;
- головокружении с потемнением в глазах.
Проявления и симптомы миокардического кардиосклероза можно условно разделить на две группы: сердечная недостаточность (чаще хроническая); нарушения ритма. Устойчивые аритмии вызывают неэффективные сокращения сердца, что сопровождается следующими симптомами: ноющие кардиалгии, перебои и приступы учащенного сердцебиения, обморочные состояния с головокружениями.
Проявления
Если патология протекает в легкой форме, то организм пытается сам устранить проблему без какого-либо дискомфорта. Но, когда склеротические изменения переходят на более серьезную стадию, больной ощущает ряд неприятных симптомов:
- Вначале нарушается ритм сокращений и процесс прохождения электрических импульсов. С распространением патологического процесса проявления начинают усиливаться.
- Возникает чувство нехватки воздуха, которое усиливается во время чрезмерной физической активности.
- Постоянно беспокоит слабость, усталость наступает быстрее.
- Усиливается потоотделение.
- В грудной клетке слева появляются болезненные ощущения.
- Развиваются разные формы нарушений ритма вроде мерцательной аритмии и экстрасистолии.
- Ускоряется или снижается частота сокращений сердца.
- Снижаются показатели давления крови в артериях.
- Во время прослушивания врач может заметить присутствие систолического шума.
- Одышка сопровождается приступами кашля. Этот симптом наиболее характерен для ночного времени суток.
- Отекают конечности, и накапливается жидкость в полости живота.
- Холодеют руки и ноги.
- Кожный покров бледнеет.
- Больные часто теряют сознание.
Эти признаки характерны для многих сердечных патологий. Поэтому следует обратиться к врачу, чтобы вовремя отличить миокардиосклероз от других проблем. Особенно внимание следует уделять своему здоровью после инфекций, вирусов. Обследоваться нужно, чтобы исключить повреждение сердца. Для этого выполняют электрокардиографию.
Сердечная недостаточность
Пока расширение сердца умеренное, жалоб у больного нет. При выраженной потере силы миокарда возникают симптомы ХСН:
- Одышка инспираторного характера (затруднен вдох).
- В тяжелых случаях возникает ортопноэ – больной вынужденно сидит, упираясь руками в постель, для уменьшения одышки.
- Слабость и постоянная повышенная утомляемость, вялость.
- Отеки – они начинаются со стоп ног, далее постепенно поднимаются выше. Всегда симметричны. Доходя до уровня пояса, могут сочетаться с асцитом.
- Увеличение пульса и снижение давления – сердце не может «выкачать» нужный объем и ускоряет свою работу.
Нарушения ритма
Миокардический кардиосклероз с нарушением ритма сердца, в зависимости от участка поражения, может давать разные виды аритмий. Например, по типу бигеминии происходит формирование патологического импульса после каждого нормального удара (соотношение 1:1). Сама ХСН при постмиокардитическом кардиосклерозе тоже способна стать причиной аритмии. Расширенные предсердия начинают хаотично сокращаться — мерцать. Давление при этом в норме или снижено. Субъективно нарушения ритма ощущаются как перебои в работе сердца — чувство замирания и трепыхания в груди.
Особенности
Когда сердечная мышца поражается воспалением, ставят диагноз миокардит. Кардиосклерозом называют патологию, при которой происходит замещение нормальной мышечной ткани и она замещается соединительной.
Более кратко эту болезнь выделяют, как миокардиосклероз. Эту болезнь не относят к атеросклеротическим поражениям, а выделяют как поражение сердца в результате других болезней.
Возможные осложнения
Наиболее опасные осложнения постмиокардического кардиосклероза — нарастающая ХСН, истончение и выбухание пораженных участков миокарда (аневризма), аритмии в виде трепетания и мерцания. Фиброзная ткань в миокарде нарушает не только сокращаемость мышцы, но и все другие главные физиологические свойства клеток — возбудимость, проводимость и автоматизм. Это вызывает различные формы аритмий: от тахикардий до мерцания предсердий и желудочков. При прогрессировании этих состояний может возникнуть отек легких, головного мозга, развитие почечной недостаточности. Аневризма часто приводит к разрыву сердца.
Диагностические мероприятия
- ЭКГ — изменения на электрокардиограмме неспецифичны. Они покажут рубцовые изменения и аритмию, но этиологию процессов выявить не удастся.
- ЭКГ сердца по Холтеру – это суточный мониторинг. Он позволяет зафиксировать эпизодические нарушения ритма. Это более информативная методика.
- ЭХО-КГ — позволяет оценить степень расширения камер сердца, определить локализацию участков склероза, ослабление сократимости и наличие аневризмы. Исследование позволяет определить гипертрофию миокарда, нарушение работы клапанов.
- Рентгенография грудной клетки – может определить расширение границ сердца и застой в легких.
- Сцинтиграфия миокарда – это радионуклидный способ исследования, который позволяет полностью осмотреть мышцу, выявить величину поражений. Суть метода в том, что здоровые ткани могут захватывать определенные радионуклиды с разной степенью интенсивности и накапливать их, что отражается на приборе. В участках фиброза захвата не происходит.
- Общий анализ крови — может указать на некоторые заболевания, послужившие причиной данного состояния.
- МРТ — позволяет оценить распространенность процесса.
Диагностика
На первом приеме пациента, кардиолог проводит визуальный осмотр и сбор анамнеза, а также измеряет индекс АД и кардиограмму сердца.
На основании первых результатов диагностирования, доктор назначает более глубокое исследование сердечного органа инструментальным методом диагностики, а также сделать развернутый биохимический анализ состава крови с липидным спектром, в котором отражается индекс глюкозы в составе крови, а также концентрация общего холестерина и всех его фракций.
Инструментальные методы диагностирования постмиокардического кардиосклероза:
- Эхокардиография выявляет аневризму стенок миокарда и дилатацию;
- Сигнал-усредненная электрокардиография;
- Магнитно-резонансная томография выявляет желудочковую дилатацию, жировые отложения на миокарде, аневризму и фиброз миокарда;
- Метод ангиографии показывает наличие аневризмы в сердечном органе.
Тактика лечения
Терапия миокардиосклероза направлена на замедление развития рубцов и улучшение работы сердца. Основным должно быть выявление и устранение причинных факторов.
Если причина в инфекции, применяют антибактериальную терапию. Аутоиммунные заболевания требуют комплексного лечения основной патологии.
При аллергической этиологии рекомендованы антигистаминные препараты и гормональные средства.
Всегда назначаются антиоксиданты. Они улучшают обменные процессы в миокарде — «Кратал», «Мексиприм», «Цитохром», «Кудесан», соли калия и магния («Панангин», «Магникум», «Калипоз»), «Рибоксин», «Предуктал», «Тиотриазолин», «Элькар».
Симптоматическое лечение ХСН включает применение:
- сердечных гликозидов — «Строфантин», «Дигоксин»;
- мочегонных препаратов — «Лазикс», «Индапамид»;
- бета-блокаторов — «Метопролол», «Атенолол», «Конкор», «Карведилол»;
- ингибиторов АПФ — «Энап», «Лизиноприл»;
- антагонистов кальция — «Дилтиазем», «Коринфар-ретард».
- антиаритмических препаратов – «Лидокаин», «Этацизин», «Кордарон».
При блокадах проводимости назначаются «Изадрин» и «Атропин». Прием этих препаратов становится постоянным.
При наличии аневризмы применяется оперативное укрепление стенки или резекция выпячивания – паллиативная хирургия.
При брадиаритмиях показана радиочастотная абляция или установка кардиостимулятора.
Быстро прогрессирующая ХСН – основание для пересадки сердца. Это полностью избавляет пациента от всех сердечных проблем.
При лечении острого миокардита используют нестероидные противовоспалительные средства и гормоны: «Нимесулид», «Аспирин» и стероидные гормоны – «Преднизолон», «Дексаметазон».
НПВС и стероиды максимально уменьшают воспалительные процессы в миокарде.
Если при первом обращении пациента, у него уже обнаруживаются признаки начального кардиосклероза, в лечении применяют витамины и общеукрепляющие препараты. Также широко используются антиоксиданты и антигипоксанты – «Милдронат», «Предуктал», «Мексидол» и «Актовегин». Они не дают скапливаться в крови недоокисленным продуктам метаболизма, которые разрушающе действуют на оставшиеся нормальные мышечные клетки и обогащают мышцу сердца кислородом.
Миокардический кардиосклероз

Согласно Международной классификации болезней (МКБ) – миокардический кардиосклероз – не является первичным заболеванием. Обычно недуг развивается на фоне инфаркта, миокардита. Патологии сердца занимают лидирующие позиции среди болезней в мире, от которых страдают и умирают люди. О своем благополучии стоит побеспокоиться заблаговременно, уделить время профилактике, укреплению барьерных функций организма.
Определение патологии
При поражении клапанов, сердечной мышцы, наблюдается интенсивное разрастание соединительной ткани, что приводит к дисфункции сократительной способности – явление называют кардиосклерозом.
Существует две формы патологии:
- МКБ 10 — код миокардического кардиосклероза с нарушением ритма (120.0 – 120.9.). Обычно форма развивается на месте бывшего очага воспаления. Процессы развития связаны с экссудацией и пролиферацией в строме, диструкцией миоцитов.
- ПМК в МКБ-10 — атеросклеротическая форма проявляется как следствие ИБС. Из-за медленного дистрофического процесса и гибели волокон, протекает со скудными клиническими проявлениями.
Второй развивается на фоне воспалительного процесса в сердечной мышце.
Стоит заметить, что заболевание встречается часто, но при маленьких участках трансформации, болезнь может не проявлять себя симптоматикой. Ее можно выявить на ЭКГ при случайном плановом осмотре. При перерождении большого участка миокарда, клиническая картина указывает на явную дисфункцию, появляются серьезные осложнения, способные закончиться трагически.
МКБ-10 с кодами миокардического кардиосклероза 120.0 – 120.9., составляет обширную группу болезней системы кровообращения. Это заболевание для которого характерно разрастание соединительнотканных фрагментов на месте мышечных тканей. Как будет протекать патология, определяют исходя из многих факторов. В первую очередь обращают внимание на объемы очага.
Негативные факторы развития патологии
Причины миокардита с последующим кардиосклерозом следующие:
- Инфекционные поражения гриппом, цитомегаловирусом, ЕСНО вирусами, ВИЧ, болезнью Эпштейна Барра, бактериальными инфекциями.
- Негативное воздействие бета-гемолитических стрептококков, глистной инвазии, грибковых инфекций.
- Аллергические проявления из-за чрезмерной восприимчивости к действию антибиотиков, противотуберкулезных препаратов, вакцин, сульфаниламидов. Средства от гипертензии также могут спровоцировать развитие воспаления в миокарде.
- Интоксикация организма наркотическими препаратами, антидепрессантами, на фоне тиреотоксикоза.
Причина может носить идиопатический характер и не иметь логического объяснения, но проявляться всеми присущими патологии симптомами.
Причины могут наслаиваться, усугублять проблему, увеличивать площадь рубцевания ткани, что способствует развитию необратимых процессов.
Влиять на перерождение сердечной мышцы может: лишний вес, дисфункция эндокринной системы, экологическая обстановка, образ жизни, угнетенный иммунитет.
Классификация
Миокардический кардиосклероз, разделяют по типу прорастания соединительной ткани на:
- очаговый – когда в ходе развития патологии поражаются несколько участков удаленно друг от друга на поверхности сердечной мышцы;
- при выявлении небольших участков, с белыми прослойками – следствием нехватки кислорода, диагностируют мелкоочаговый кардиосклероз;
- наличие крупных фрагментов поражения с интенсивной заполненностью мышцы сердца, указывает на крупноочаговый кардиосклероз;
- при трансформации сердечной перегородки в полной мере – фиксируется хроническая аневризма;
- диффузный – сердце непрерывно овивает соединительнотканная сетка, рубцы полностью замещают миокард, что приводит к тахикардии до 200 ударов в минуту.
Очаговый — появляется после перенесения инфаркта либо миокардита. Диффузный, развивается на фоне ИБС.
Клинические признаки болезни
При отсутствии лечения, когда болезнь начинает прогрессировать, ощущаются характерные признаки. Симптомы миокардического кардиосклероза:
- болевые спазмы за грудиной отдающие в руку, под лопатку, эпигастральную зону;
- сухой кашель в виде приступов с признаками удушья;
- тахикардия, возникающая без причин, в состоянии покоя;
- упадок сил, постоянное желание спать;
- одышка при несущественных нагрузках;
- потеря сознания, помутнение в глазах;
- головокружение.
При интенсивном течении болезни с явным прогрессированием, в легких скапливается жидкость, развивается отек. Чрезмерное разрастание соединительной ткани, приводит к сердечной недостаточности, мерцательной аритмии. Миокардический кардиосклероз с нарушением ритма сердца при отсутствии квалифицированной помощи, может завершиться смертью.
Диагностика
Терапевтические схемы врач разрабатывает после проведения дополнительных исследований. Курс лечения зависит от стадии развития патологии, своевременного выявления болезни либо затяжного характера и запущенности случая.
При поступлении пациента, врач проводит детальный осмотр с пальпацией, перкуссией и аускультацией. Проводит замер артериального давления, пульса, выслушивает жалобы, задает наводящие вопросы. После изучения анамнеза, назначают прохождение:
- ЭКГ – электрокардиограммы, для определения работы сердца на период времени.
- Общих исследований крови для оценки состояния пациента.
- Биохимического анализа крови.
- Определение уровня холестерина в крови.
- Эхокардиографию, которая фиксирует рубцовую ткань, ее объемы, расширение сердца.
- УЗИ – для выявления гипертрофии левого желудочка сердечной мышцы.
- МРТ – наиболее информативный метод, позволяющий исследовать сосудистые стенки, миокард.
- Стинциграфию – показывающую активность патологии.
Суточный мониторинг, в процессе которого фиксируют функцию сердца в течение 24 часов. Только имея все результаты исследований, врач может устанавливать диагноз и назначать адекватное лечение.
Методы лечения заболевания
Развитие науки прогрессирует, но медики еще не научились восстанавливать перерожденную ткань сердца. Основная задача врачей, купировать процесс деструкции, поддержать функцию и ритм сердца в нормальных пределах.
Медикаментозное лечение необходимо:
- для исключения возможных осложнений;
- обнаружения и устранения негативных факторов-провокаторов болезни;
- облегчения основных признаков недуга.
Для определения курса терапии, врач учитывает возраст пациента, клиническую картину, наличие сопутствующих патологий и возможного приема препаратов, для лечения первопричины.
Поддерживающая терапия может включать:
- ингибиторы АПФ;
- статины;
- мочегонные;
- бета-блокаторы адреналина.
Патология достаточно серьезная и если не соблюдать рекомендации врача, не изменить привычный жизненный уклад, может закончится летальным исходом. Следует откорректировать режим труда и отдыха, не перегружать организм физически, эмоционально. Исключить все внешние негативные факторы влияния.
Тем не менее болезнь – не повод отказываться от дозированных физических нагрузок, прогулок в парковых зонах, на свежем воздухе. Сон должен быть не менее 8 часов в сутки. Также не следует спать более 10 часов.
Комплексы Арт Лайф при миокардическом кардиосклерозе
- Олеопрен Кардио содержит комбинацию растительных веществ, стимулирующих регенерацию поврежденных клеток сердца (кардиомиоцитов) и стабилизацию сосудистой стенки, улучшает питание сердечной мышцы. Рекомендован в составе комплексной терапии сердечно-сосудистых заболеваний и для их профилактики.
- Биоактивный комплекс «Кордис» предназначен для профилактики заболеваний сердечно-сосудистой системы, а также для их комплексной терапии. Применение комплекса «Кордис» улучшает работу миокарда, предотвращает преждевременное истощение, помогает снизить вероятность и частоту приступов аритмии.
- Кардиогель предназначен для быстрой и активной поддержки работы сердца и сосудов. В комплексе ингредиенты «Кардиогеля» активизируют обменные процессы в сердечной мышце, что улучшает ее работу и нормализует кровоснабжение миокарда.
- Атеростерол помогает поддерживать холестерин на необходимом для здоровья уровне, связывая и вытесняя из организма излишки экзогенного («плохого») холестерина, тем самым снижает риск развития и прогрессирования атеросклероза, способствует улучшению состояния сосудов.
- Атеролекс предназначен для комплексной терапии и профилактики атеросклероза, сердечной недостаточности, синдрома хронической усталости. Действие комплекса основано на предупреждении накопления гомоцистеина в организме и уменьшении вредного воздействия ведущих факторов риска атеросклероза.
Альтернативная медицина
Нетрадиционные методы лечения при данной патологии могут быть лишь вспомогательными. Врачи включают домашние рецепты в комплекс мероприятий, направленных для поддержания функции миокарда. Любые корректировки в лечении следует обсуждать с врачом. Недопустимо самостоятельное назначение себе курса терапии.
При миокардическом кардиосклерозе улучшают течение болезни:
- имбирь – применяют в виде добавки к чаю либо как настойку, для препятствия образования тромбов, устранения атеросклеротических бляшек;
- чеснок – способствует снижению концентрации холестерина, нормализации давления, является мощным средством для укрепления сосудистых стенок;
- боярышник – положительно влияет на кровотоки, нормализует холестерин и артериальное давление, восстанавливает ритм сердца (чай либо спиртовая настойка);
- петрушка – укрепляет сердечную мышцу, стенки сосудов (применяют все составляющие растения);
- артишок – употребляют в настойках либо в форме таблеток, для укрепления сосудов и снижения уровня плохого холестерина;
Подход к устранению проблемы, облегчению симптоматики должен быть комплексным. Компетентный специалист совмещает консервативную терапию с нетрадиционными методами, рекомендует пациенту больше гулять, заниматься плаванием, танцами. Важно правильно оценивать свои возможности и не переутомляться.
Требования к питанию
При диагнозе миокардический кардиосклероз, следует пересмотреть свои гастрономические привычки. Из продуктовой корзины исключают полностью:
- кофе, напитки с содержанием кофеина;
- спирт содержащие напитки;
- пищу быстрого приготовления, уличную еду;
- яичницу;
- насыщенные мясные бульоны;
- соусы, сливочное масло.
Преимущественно рацион должен состоять из овощей, зелени, кисломолочных продуктов, морской рыбы. От пагубных привычек придется отказаться.
Особенности течения патологии
Разрастание соединительной ткани более интенсивно происходит при воспалительных процессах в сердечной мышце — миокардите. Также рубцы образовываются воспалением ревматической природы, аллергией, гриппом. Следует заметить, что в некоторых случаях процесс перерождения обратим. При гриппе, к примеру, патология может завершиться полным выздоровлением.
Осложнения
Болезнь сердечной мышцы имеет негативное влияние на ее способность сокращаться. Если патологии не уделить внимание и не оказать поддерживающую терапию миокарду, развиваются следующие осложнения:
Аритмия – первый признак миокардического кардиосклероза. По причине разрастания соединительной ткани, сердце не может полноценно сокращаться и проводить импульсы. При этом сложно спрогнозировать в каком ритме миокард будет сокращаться – ускоренно либо замедленно.
Аневризма — приводит к неравномерному распределению нагрузки на сердечную мышцу, что способствует изношенности в местах чрезмерного напряжения. В последующем стенка выпячивается и может разорваться.
Сердечная недостаточность в хронической форме — наблюдается при продолжительном течение болезни с пораженными обширными участками. Таким образом происходит сократительная дисфункция миокарда.
Чтобы не допускать тяжелого течения заболевания, с симптомами следует своевременно обращаться к врачу, а также проходить полный курс терапии и придерживаться рекомендаций ведущего специалиста.
Профилактические мероприятия
Профилактика миокардического кардиосклероза, заключается в бережном отношении к здоровью, ведении здорового образа жизни, своевременном лечении простудных заболеваний бактериальной и инфекционной этиологии. Активный образ жизни и позитивное настроение, залог здоровья и долголетия.
Миокардический кардиосклероз – берут ли в армию?
Если диагностирован миокардический кардиосклероз, берут ли в армию с такой патологией, вполне логичный вопрос подростка. Доя освобождения от службы должны быть:
- Миокардический кардиосклероз (код МКБ-10).
- Дисфункция сердечного ритма.
- Сердечная недостаточность 2 ФК.
Если у призывника зафиксирована тахикардия, одышка, боль за грудиной, сердечная недостаточность подтверждается инструментальными методами, то наличие пунктов 1 и 2 либо 1 и 3, дает право на получение билета В — условно годен.
Миокардический кардиосклероз без сердечной недостаточности, и с нею 1 ФК, относится к патологиям, входящим в билет В.


