Радикулит, люмбаго, ишиас. Лечение
Пациенты, обратившиеся в нашу клинику и прошедшие исследования МРТ, рентген, ЭЭГ или РЭГ, могут получить первичную консультацию .
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Варавкин Виктор Борисович
Врач-невролог, мануальный терапевт, остеопат
Высшая квалификационная категория, заведующий отделением неврологии
Гергерт Андрей Александрович
Врач-невролог, мануальный терапевт, иглорефлексотерапевт
Грибанов Василий Вячеславович
Врач-невролог, мануальный терапевт
Никулин Александр Валерьевич
Высшая квалификационная категория, кандидат медицинских наук
Новожилов Владислав Васильевич
Врач-невролог, мануальный терапевт, рефлексотерапевт
Павлинова Юлия Александровна
Врач-невролог, рефлексотерапевт, мануальный терапевт, остеопат
Соловьянович Сергей Викторович
Высшая квалификационная категория
Оборудование для тракционного вытяжения
Основные показания для применения устройства Triton – вытяжение и мобилизация скелетных структур и мышц, ослабление периферической иррадиирующей боли, боли в поясничном отделе позвоночника
“Women’s Health”, журнал (август 2015г.)
“Men’s Health”, медицинский блог (июль 2015г.)
“Men’s Health”, медицинский блог (май 2015г.)
Боль в спине описывают по-разному: острая, тянущая, мучительная, жгучая, приступообразная и т.д. Причины, ее вызывающие, также разнятся. Хотя, откровенно говоря, большинство из нас до них и не доискивается. Заболело — значит надо приложить тепло и выпить таблетку (сделать укол).
Но не все так просто. Боль в спине может быть как следствием легко устраняемого (если вы в руках хорошего специалиста) мышечного зажима, так и проявлением весьма серьезного заболевания, которое нуждается в незамедлительном лечении. И чем раньше человек начнет терапию, тем больше шансов на успех.
Верно определить причину и характер патологии и назначить адекватную комплексную терапию может только врач! Самолечение при болях в спине неэффективно и опасно!
Что такое радикулит
Радикулит (радикулопатия, корешковый синдром) представляет собой воспалительное поражение спинномозговых корешков, сопровождающееся выраженным болевым синдромом.
В массовом сознании этот недуг неразрывно связан с пожилым возрастом, что в целом верно: по статистике, острым или хроническим радикулитом страдает каждый восьмой человек из старшей возрастной группы. Однако не застрахованы от этого заболевания и люди в возрасте 30+. Этому «омоложению» болезни мы во многом обязаны увеличению числа офисных «сидячих» профессий.
Патологические изменения могут происходить как в одном спинномозговом корешке, так и в нескольких одновременно.

Диагностика и лечение радикулита
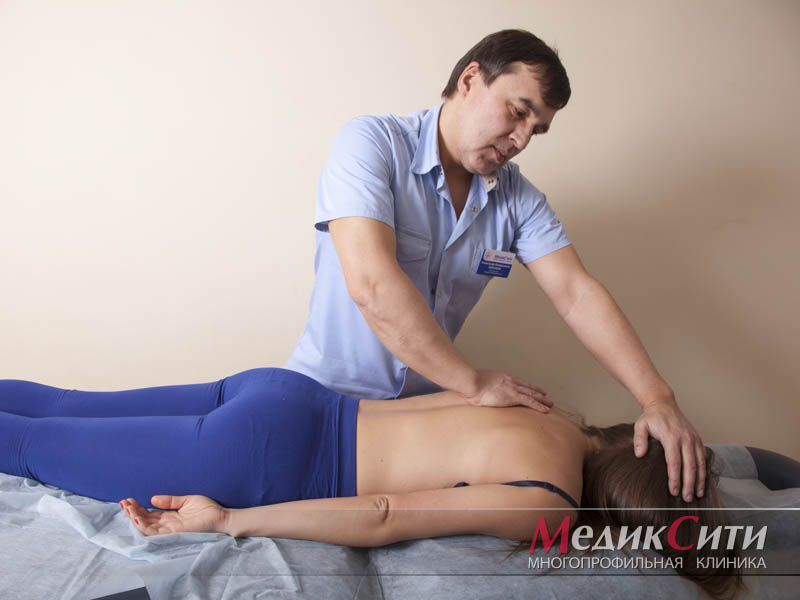
Диагностика и лечение радикулита

Диагностика и лечение радикулита
Почему воспаляются спинномозговые корешки
Спровоцировать радикулопатию могут различные причины, но в подавляющем числе случаев корнем всех бед является остеохондроз и связанные с ним дегенеративно-дистрофические изменения в тканях межпозвонковых дисков и позвонков.
Среди других распространенных причин радикулита:
- опухоли позвоночника;
- аномалии развития позвоночника;
- травматические повреждения; ; , артрит;
- избыточный вес, низкая физическая активность;
- постоянная статическая нагрузка на позвоночник (сидячая и стоячая работа);
- компрессионные нагрузки на позвоночник (физически тяжелый труд и спортивные дисциплины, предполагающие поднятие тяжестей);
- инфекционные заболевания (грипп, менингит, туберкулез, сифилис);
- частые переохлаждения и др.
Симптомы радикулита
В зависимости от локализации воспалительного процесса, различают шейный, поясничный, крестцовый радикулит.
Ключевым признаком любой радикулопатии является резкая «простреливающая» боль. Страдающего корешковым синдромом человека обычно легко узнать по неестественной скованной позе — так он инстинктивно ищет положение, при котором минимизируются болевые ощущения. Онемение, покалывание, снижение или утрата чувствительности в пораженном участке также говорят о приступе радикулита.

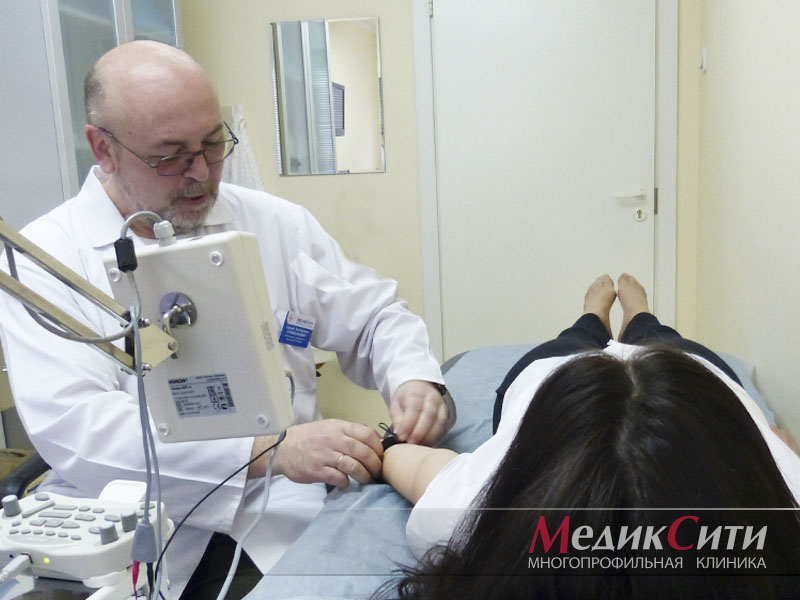
Диагностика радикулита: ЭМНГ
Диагностика радикулита: ЭНМГ
Шейный радикулит характеризуется болью и нарушениями чувствительности затылка, задней поверхности головы и плеч. Ощущения усиливаются при движении головой (при кивке, наклоне, повороте). У больного может возникнуть кривошея.
При шейно-плечевом радикулите к перечисленным признакам добавляются боль и онемение в плечах, лопатках, руках; при шейно-грудном — боли в верхней части грудного отдела спины.
Грудной радикулит проявляется сильными болями в груди, кардиалгией (боль в сердце), плечевом поясе и межреберье, а также в животе. Ноющие приступообразные боли при радикулите этого вида сопровождаются покалыванием и онемением, могут иррадиировать в руки. У человека может понижаться температура тела, скакать давление, возникать затрудненность дыхания.
Пояснично-крестцовый радикулит (поясничный радикулит) — самый распространенный вид заболевания, при котором задействовано пояснично-крестцовое соединение. Проявляется острой болью в области поясницы, отдающей в ногу (как по передней, так и по задней поверхности). Боль распространяется ниже колена и доходит до голени и стопы, сопровождается нарушением ходьбы, затруднениями при наклонах, неприятным онемением и покалыванием ноги. С течением времени может наступить атрофия мышц.
Из-за своей подвижности поясничный отдел часто подвергается повреждениям. Для этой части позвоночника характерны такие патологии, как грыжа диска, остеохондроз, спондилоартроз.
В результате сжатия корешков поясничного отдела появляется острая боль, отдающая в ягодицу, бедро, голень и наружную часть стопы. При движении ощущения усиливаются, человек может хромать.
Боль в пояснице — не всегда проявления пояснично-крестцового радикулита, это могут быть другие заболевания позвоночника.

Диагностика радикулита: МРТ позвоночника

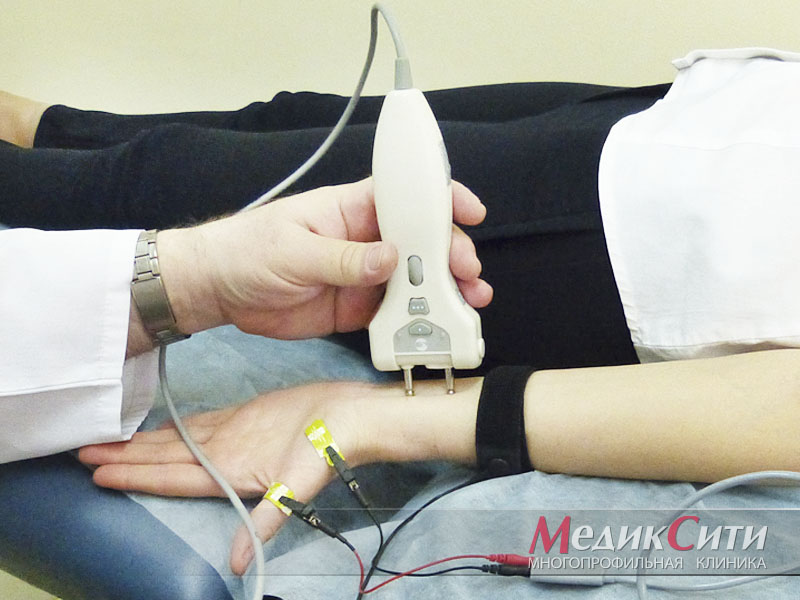
Диагностика радикулита: ЭМНГ
Диагностика радикулита: ЭНМГ
Люмбаго
Люмбаго (“прострел”) может быть связан и не связан с радикулопатией. Заболеванию свойственны внезапные интенсивные (стреляющие, рвущие, пульсирующие) боли в нижней части спины, спазмы мышц и нарушения движения. Боль может иррадиировать в ягодицу или ногу.
Боль может сохраняться длительно, до месяца.
Люмбалгии (боли при люмбаго) могут возникать на фоне сильного переохлаждения, значительной нагрузки или при травматическом смещении позвонков.
Приступ люмбаго, в среднем, длится до 5-7 дней. По свидетельству больных, сильнее всего люмбалгия в первые часы приступа и по ночам.
Лечение люмбаго в быту должно быть сведено к купированию болевых ощущений, далее необходимо срочно посетить врача-невролога.
При надлежащем лечении полное выздоровление (с исчезновением всех проявлений люмбаго) наступает в течение 1-1,5 месяцев.
Ишиас
Ишиасу сопутствуют резкие, жгучие боли по ходу седалищного нерва. Поэтому нередко используется еще одно название этого недуга — ишиас седалищного нерва. Болей в пояснице при ишиасе может не быть.
Симптомы ишиаса исчерпываются преимущественно одним словом — боль. Боли при ишиасе описываются пациентами как стреляющие, жгучие, кинжальные. Они могут быть как приступообразными, так и весьма продолжительными, хроническими.
Болевые ощущения при ишиасе, как правило, односторонние. Они могут охватывать ягодицу, заднюю поверхность бедра и голени, иногда достигать кончиков пальцев. Симметричная боль — достаточно редкое явление.
Люмбоишиалгия
При люмбоишиалгии симптомы люмбаго и ишиаса комбинируются и сосредоточиваются на поясничной области с переходом в ягодицы и в ноги. Боли описываются как длительные, глубинные.
Диагностика и лечение радикулита
Прием врача-невролога — первый шаг на пути к выздоровлению. После подробного опроса и осмотра больного доктор назначает необходимые тесты.
В список рекомендуемых обследований могут входить:
Лечение радикулита, лечение ишиаса и люмбаго назначается индивидуально для каждого пациента.
Обычно это комплекс необходимых лечебных мероприятий:
- лекарственная терапия;
- ЛФК;
- физиотерапия; ;
- мягкие мануальные методики и др.
В «МедикСити» диагностику и лечение широкого спектра неврологических заболеваний проводят квалифицированные врачи-неврологи, мануальные терапевты, иглорефлексотерапевты, настоящие профессионалы. Мы поможем вам справиться с вашей проблемой!
Пояснично-крестцовый радикулит: симптомы, методы лечения
Пояснично-крестцовый радикулит – это воспаление нервных корешков, отходящих от спинного мозга на уровне поясницы и крестца (radix по-гречески – «корешок»). Основные причины пояснично-крестцового радикулита – дистрофические изменения позвоночных структур при остеохондрозе.
Спровоцировать такое заболевание могут врожденные дефекты (сакрализация), инфекционные поражения (туберкулез, грипп), а также травмы и переохлаждение. Иногда оно развивается как осложнение менингита и энцефалита.
Пояснично-крестцовый радикулит: симптомы
Ведущий симптом – боль разной интенсивности. Она бывает ноющей и хронической, а бывает жгучей и резкой. Иногда болевой приступ застает человека внезапно, при попытке разогнуть спину, но сделать это до конца не удается, и новые попытки только усиливают боль.
Приступ может начаться после переохлаждения, тяжелого физического труда или долгого пребывания в одной позе. Болевой синдром нередко отдает в ногу. В тяжелых случаях нарушается функция тазовых органов.
Механизм развития
Позвоночник формируют позвонки, разделенные межпозвоночными дисками. Посередине находится позвоночный канал со спинным мозгом внутри: по разные стороны от него отходят спинномозговые нервы.
Одни из них отвечают за двигательные функции, другие – за чувствительность. Все они проходят через фораминальные отверстия и иннервируют разные участки тела и внутренние органы.
Если тот или иной нерв сдавливают патологические структуры, возникает целый набор двигательных и чувствительных нарушений, которые и являются типичными признаками радикулита.
К какому врачу обращаться
Диагностикой и лечением радикулита занимаются неврологи, при необходимости привлекаются другие узкие специалисты – вертебрологи, травматологи-ортопеды, нейрохирурги. Комплексная терапия может проводиться с участием мануального, физио- и рефлексотерапевта.

Как распознать пояснично-крестцовый радикулит
При подозрении на защемление нервного корешка врач направит на рентген, который выполняется в прямой и боковой проекции. С его помощью выявляются межпозвоночные грыжи, вывихи, переломы, дефекты и смещения позвонков.
С целью исключения дегенеративных нарушений в позвоночнике делают спондилограмму. Для подтверждения инфекционной природы воспаления показана люмбальная пункция, по результатам которой определяются такие патологии, как менингит и энцефалит.
Диагностика может включать МРТ, КТ позвоночника, миелографию, лабораторные анализы крови.
Лечение
Комплекс лечебных мероприятий зависит от выраженности симптоматики и причины болезни. В лечении применяются как медикаментозные, так и немедикаментозные средства. В тяжелых случаях прибегают к хирургическому вмешательству.
Медикаментозное лечение
Для снятия острой боли, воспаления и мышечных спазмов назначаются нестероидные противовоспалительные средства НПВС. Это препараты на основе диклофенака, нимесулида, ибупрофена, мелоксикама.
Выбор лекарственной формы зависит от интенсивности симптомов: сильные боли устраняют с помощью внутримышечных уколов, умеренный болевой синдром поддается купированию таблетками. В остром периоде дополнительно могут применяться местные средства – мази, гели и кремы.
Препаратами второго выбора являются стероиды – Гидрокортизон, Дексаметазон, Дипроспан. Они обладают мощным противовоспалительным эффектом.
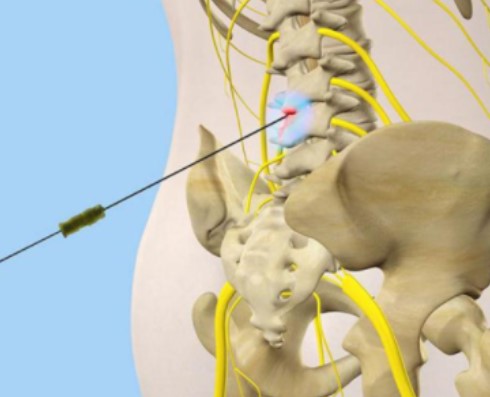
Если НПВС с гормонами неэффективны, то выполняют лечебные блокады с Лидокаином и Новокаином.
Расслабить спазмированные мышцы помогают спазмолитики и миорелаксанты (Мидокалм). При наличии отечности назначают диуретики и сульфат магния. Отекшие ткани оказывают дополнительное давление на нерв, поэтому вывод излишков жидкости значительно облегчает состояние.
Для усиления действия анальгетиков и нормализации работы нервной системы добавляются успокоительные средства. Лечение радикулита поясничного отдела включает также витамины группы В, которые улучшают нервную проводимость. Наиболее часто используются Мильгамма и Нейромультивит.
Если болезнь имеет неинфекционное происхождение, то могут назначаться мази с согревающим эффектом – на основе скипидара, змеиного и пчелиного ядов, камфары. Они снимают боль благодаря местно-раздражающему действию.
Немедикаментозное лечение
Немедикаментозные методы применяют после ослабления острых симптомов, когда сильной боли уже нет. Их задача – укрепление мышечного корсета, улучшение кровоснабжения пояснично-крестцового отдела и стимуляция процессов восстановления. Ускорить выздоровление помогают:
- физиопроцедуры – лазер, ультрафиолет, магнит, электрофорез с болеутоляющими средствами, гормонами, лечебные грязи; с применением мягких техник, позволяющих избежать повторного защемления нерва;
- специальные упражнения, которые покажет инструктор лечебной физкультуры, помогают снять лишнюю нагрузку с позвоночника и улучшить осанку;
- рефлексотерапия;
- мануальная терапия;
- тракционное вытяжение сухим или подводным способом.
Хирургическое лечение
К операции прибегают в случае невозможности консервативного устранения компрессии нервного корешка. В ходе хирургического вмешательства врач иссекает часть диска, если причиной радикулита стала грыжа, или увеличивает фораминальное отверстие для выхода нерва.
При необходимости позвоночный столб фиксируется металлическими конструкциями. Выбор метода осуществляется индивидуально.
Профилактика
Профилактические меры для предотвращения радикулита несложные:
- грамотная организация спального места. Удобная кровать – это упругий матрас средней жесткости и небольшая подушка средней толщины. Идеальный выбор – ортопедические спальные принадлежности;
- полноценное и сбалансированное питание не только обеспечит организм полезными витаминами и минералами, но и поспособствует сохранению нормального веса;
- адекватная физическая активность. Для спины вреден тяжелый труд, поэтому по возможности стоит уменьшить нагрузку. Гиподинамия также грозит негативными последствиями для позвоночника, и заниматься физкультурой стоит минимум 1 раз в неделю.
Врачи нашего центра уже много лет работают с пациентами, страдающими радикулитом. При своевременном обращении прогноз всегда благоприятный. У нас вы получите полноценное лечение, начиная с осмотра и диагностики, и заканчивая советами по коррекции образа жизни.
Записывайтесь на прием по телефону +375 29 628 85 82
Кроме высокопрофессионального и качественного лечения нашими специалистами разработан комплекс реабилитационных мероприятий и рекомендаций, позволяющих пациентам вернуться к здоровому образу жизни.
Пояснично крестцовый радикулит
Болезнями позвоночника страдает 70% населения мира. Боли снижают социальную активность и приводят к временной нетрудоспособности. Возникновение процесса возможно в разных отделах позвоночника. Часто основанием недомоганий являются деструкции внизу спины, характеризующие пояснично-крестцовый радикулит.
Определение и причины заболевания
Рассмотрим, что представляет собой радикулит или радикулопатия это сдавление спинномозговых корешков чаще на фоне дегенеративных изменений позвоночника ( грыжи ,протрузии дисков и др).
Пояснично-крестцовый радикулит, его симптомы и медикаментозное лечение.Часто поясничным радикулитом называют острую боль в поясничном отделе позвоночника хотя сдавления корешков может и не быть , а обусловлено рефлекторным спазмом паравертебральных мышц.


Причины
- дегенеративные изменения :остеохондроз ( протрузии, грыжи дисков ), спондилоартроз , смещение позвонков (спондилолистез, спондилолиз)
- компрессионные переломы позвонков на фоне остеопороза или травмы
- проблемы с осанкой (сколиоз, кифоз, лордоз);
- воспалительный процесс ( спондилодисцит , спондилоартрит, ревматоидный артрит ,абсцесс)
- опухоли;
Спровоцировать процесс могут: физические нагрузки, перехлождение, поднятие (перенос) тяжелых предметов, малоподвижный образ жизни и лишний вес, беременность.
Симптомы, диагностика и лечение
При появлении симптомов пояснично-крестцовой радикулопатии необходимо приступить к лечению, назначенному врачом-вертебрологом. Лечение в домашних условиях не гарантирует 100% эффективность.
Симптомы
Главное место среди симптомов пояснично-крестцового радикулита занимает боль. Классификация по типу болевого синдрома:
- 1. Люмбаго. Это рефлекторный спазм паравертебральных мышц. Характерна острая боль внизу спины. Часто возникает во время (после) физической нагрузки.
- 2. Люмбоишиалгия. Это рефлекторный спазм паравертебральных мышц и грушевидной мышцы ( чаще с одной стороны )иррадиация в ягодичную область.
- 3.Поясничная радикулопатия :боль в поясничном отделе с иррадиацией по пораженному корешковому нерву , чувствительные и двигательные нарушения в зоне интервации нерва. Верхние сегменты 1-3 это промежность половые органы , 4-5 и 1 крестовый это нижние конечности. При хроническом течении заболевания чувствительные и двигательные нарушения могут уже не восстановиться, может сформироваться хронический болевой синдром, самое грозное осложнение это стеноз позвоночного канала со давление спинного мозга или корешков спинного мозга ( конского хвоста). Развивается парез нижних конечностей , нарушение тазовых функций. При данном осложнении требуется экстренная консультация нейрохирурга и решение вопроса об оперативном вмешательстве , декомпрессии позвоночного канала.
Диагностика
Врач проведет тесты:
- клинический симптом пояснично-крестцового радикулита по Бехтереву: непроизвольное сгибание ноги с больной стороны при принятии положения «сидя» после горизонтального расслабления;
- по Дежерину: нарастание боли при покашливании;
- симптом Лассега: поднятие ноги вверх из горизонтального положения вызывает резкую боль с поврежденной стороны.
Поставить диагноз доктору помогают:
- анализы мочи и крови;
- рентгенография позвоночника;
- компьютерная и магнитно-резонансная томографии;
Лечение
Лечение пояснично-крестцового радикулита включает немедикаментозные и медикаментозные методы.
1. К немедикаментозной терапии относят:
- постельный режим;
- ношение корсета;
- тракция (вытяжение): улучшает кровоснабжение, снимает спазм мышц ,уменьшает боль;
- мануальная терапия: артровертебральная, мягкотканая, краниосакральная, висцеральная;
- физиотерапия (электрофорез, СМТ ,диадинамические токи, УФО, магнитолазер, магнитотерапия);
- иглорефлексотерапия;
- в период выздоровления лечебная гимнастика. Комплекс упражнений направлен на растяжение, снятие спазма мышц, нормализацию обменных процессов ,укрепление мышц спины.
2. Медикаментозное лечение.
Купировать приступ боли помогут:
- нестероидные противовоспалительные препараты (Диклофенак, лорноксикам, кетопрофен, декскетопрофен, нимесулид, ибупрофен и др), миорелаксанты ( толперизон, тизанидин, баклосан), анальгетики (трамадол),
- блокады: анестетики (Лидокаин, новокаин), глюкокортикостероиды,
- внутривенное введение сосудистых препаратов( эуфиллин), мочегонных препаратов (магнит, фуросемид)
- препараты местного действия: пластыри и мази;
Также для восстановления чувствительных и двигательных нарушений препараты тиоктовой кислоты , витамины группы В, препараты ипидакрина . Неэффективность консервативного лечения может послужить основанием для хирургического вмешательства.
Первая помощь
Острый приступ может начаться внезапно. Вне дома: принять положение с наименьшей болезненностью, подождать ее ослабления. Дома: принять негормональный противовоспалительный препарат, лечь на спину на жесткой поверхности. Можно использовать мазь.
Корешковый синдром при беременности
В период беременности у женщины изменяется вес и осанка все это может приводить к боли в спине. Лечение радикулита при беременности щадящее:
- постельный режим на ортопедическом матраце;
- бандаж;
- медикаментозное лечение и методы физиотерапии, иглорефлексотерапии и массаж не показаны, особенно в первый триместр.
Последствия и осложнения
Профилактика
Профилактические осмотры, гимнастические упражнения, контроль осанки, сон на жесткой постели, здоровый образ жизни( занятие спортом и правильное питание, режим труда и отдыха). Рекомендуется избегать неудобных поз.
Выздоровление зависит от своевременного обращения к специалисту, полноценности лечения, профилактики. Для предупреждения рецидивов необходимо устранить провоцирующие факторы и выполнять рекомендации врача.
Поясничный радикулит
Поясничный радикулит — это комплекс симптомов, появление которых обусловлено поражением корешков спинного мозга в поясничном отделе позвоночника. Он включает в себя сильные боли, которые распространяются по ходу нервов, корешки которых подвергаются компрессии, и встречается повсеместно.
Частое диагностирование пояснично-крестцового радикулита связано с тем, что именно этот отдел более других повержен наибольшей нагрузке, быстрее «изнашивается» и приводит к радикулиту. Пройти курс лечения поясничного радикулита можно в многопрофильной клинике ЦЭЛТ. Для того чтобы стать нашим пациентом и избавить себя от боли, не обязательно иметь столичную прописку!
- Первичная консультация – 3 000
- Повторная консультация – 2 000
Причины

Причины, приводящие к появлению симптомов поясничного радикулита, заключаются в целом ряде заболеваний, для которых характерно защемление нервных корешков:
- грыжа межпозвонкового диска;
- пролапс или протрузия межпозвонкового диска;
- стеноз позвоночного канала;
- кисты межпозвонковых суставов (синовиомы) в запущенных стадиях;
- спондилёз; .
- воспаление нервов инфекционного характера (герпес)
Ещё один из факторов возникновения симптомов пояснично-крестцового радикулита — травмы позвоночника, при которых наблюдаются смещения позвонков.
Классификация
Принято выделять две формы радикулита:
- острую ― характеризуется интенсивной болевой симптоматикой и молниеносным развитием;
- хроническую ― характеризуется обострениями вследствие резких движений или переохлаждения, возникает как следствие отсутствия лечения острой формы заболевания.
В зависимости от локализации поражения выделяют следующие виды поясничного радикулита:

- поясничный ― характеризуется болевой симптоматикой в области поясницы, сопровождается любмаго и скованностью движений;
- пояснично-крестцовый ― сопровождается болевой симптоматикой в области крестца, усиливающейся при ходьбе и наклонах и иррадиирующей в ягодицу, голень и пятку.
В зависимости от этиологии поясничного радикулита, выделяют:
- первичный ― возникает в результате воспалительных процессов спинномозгового корешка;
- вторичный ― возникает в результате компрессии спинномозгового корешка.
Клинические проявления
Симптомы радикулита поясничного отдела проявляются следующим образом:
- Сильные боли в области поясницы, которые имеют ноющий жгучий характер и иррадиируют в ягодицы, бедро, голень усиливающиеся при перемене положения тела и движениях;
- выраженная, интенсивная, «лампасная», в виде полосы боль в ноге, чаще по задней или наружной поверхности бедра и голени.
- усиление болевых ощущений в ноге при изменении положения тела;
- слабость в ноге, стопе; определяется при попытке ходить на носочках или пятках;
- снижение чувствительности в ноге, чувство онемения, замороженности в ноге;
- хромота на ногу вызванная желанием не нагружать поражённый участок.
- искривление в поясничном отделе позвоночника.
- дискомфорт или боль при пребывании тела в положении сидя или стоя;
- уменьшение боли в положении лёжа на боку с поджатой к животу больной ногой;
- истончение, усыхание, гипотрофия мышц бедра, ягодиц, голеней;
- ограничение подвижности в пояснице;
Диагностика
Диагностика радикулита поясничного отдела осуществляется разными способами. При проведении осмотра у невролога особое внимание обращают на следующее:
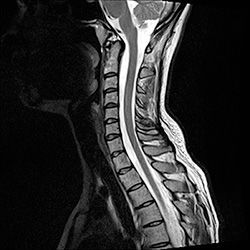
- Стоимость: 16 000 руб.
- на «рисунок» боли в ноге по ходу распространения нерва, корешка в виде полоски, лампаса от поясницы, ягодицы вдоль бедра, голени до стопы; боль носит упорный изматывающий характер нарушает трудоспособность и обычный ход жизни, приводит к физическим и моральным страданиям.
- на снижение или угнетение сухожильных рефлексов на ногах: коленных, Ахилловых;
- на снижение силы в ноге: сложность или невозможность ходить на носочках или пятках, неустойчивость в колене.
- на снижение чувствительности в стопе, голени, бедре;
- на усиление боли в пояснице, ягодице, бедре, голени при изменении положения тела, при движениях;
- на искривление, сколиоз в поясничном отделе позвоночника;
- на невозможность ходить из-за боли и вынужденное положение в постели с согнутыми к животу ногами;
- на исчезновение естественного прогиба, лордоза в поясничном отделе позвоночника, поясница становиться плоской или даже выгибается cзади;
- на невозможность лёжа на спине поднять прямую ногу вверх до 90 градусов к горизонтали это провоцирует, усиливает боль в ноге и спине;
Магнитно-резонансная и компьютерная томография позволяют точно определить изменения, которые произошли в позвоночнике и визуализировать причину сдавления корешков, чаще всего это грыжа межпозвонкового диска или стеноз позвоночного канал.
Наши врачи



Отзывы о врачах оказывающих услугу – Поясничный радикулит
В 2000 году Андрей Аркадьевич сделал мне операцию на позвоночнике. Четыре дня в клинике и я 20 лет живу полноценной жизнью без ограничений движения и с благодарностью вспоминаю доктора Ходневича А.А. Дай Бог ему здоровья. А в 2000 году мог пройти не больше 10 метров.
Низкий поклон Александру Семеновичу Бронштейну и Андрею Аркадьевичу Ходневичу. Я приехала в ЦЭЛТ 2 июля 2018 с дикой болью, которую терпела 10 дней. Грыжа С6-С-7. Мне сделали две блокады в Иваново, штук 9 сложных капельниц, я похудела за неделю на 6 кг и была в панике, выхода не видела и мне ничего .
Лечение
Лечение радикулита специалистами ЦЭЛТ успешно проводится консервативными и хирургическими методами. Они позволяют не только устранить болевые ощущения, но и снизить воспаление, снять мышечные спазмы и освободить корешки от компрессии. Для этого используют следующие методики:
- внутримышечные инъекции «Долобене» в течение 5-ти дней и переход на таблетки «Диклак» (5 раз в сутки по 100 мг в течение 10-ти дней);
- внутримышечные инъекции «Толперил» 2 раза в течение 10-ти дней и переход на таблетки (2 раза в сутки по 100 мг в течение 30-ти дней);
- внутримышечные инъекции «Нейробиона» в течение 10-ти дней;
- внутримышечные инъекции «Мукосат» через день, всего 20 инъекций с последующим приёмом таблеток «Хондроэтинсульфат» в течение 3-х – 6-ти месяцев;
- пластырь с диклофенаком на поясницу в течение 5-ти – 7-ми дней.
Ограничение двигательной активности
- ношение ортопедического корсета
- электрофорез;
- иглорефлексотерапия;
- ЛФК;
- лечебные магниты.
Такая процедура, как блокада это специальный укол в источник боли с использованием местных анестетиков и противовоспалительных препаратов, позволяет обеспечить практически мгновенный эффект, который может длиться до одного года. Достигается он за счёт введения лекарственного препарата в поражённую область. При этом пациент в этот же день может отправляться домой и жить обычной жизнью.
Хирургическое вмешательство
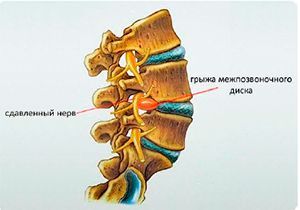
- Стоимость: 100 000 – 250 000 руб.
- Продолжительность: 40-60 минут
- Госпитализация: 2-3 дня в стационаре
Оперативное вмешательство осуществляется исключительно по показаниям:
- отсутствие эффекта от консервативного лечения;
- угнетение сухожильных рефлексов;
- ощущение слабости в нижней конечности;
- снижение чувствительности нижней конечности.
Нейрохирурги многопрофильной клиники ЦЭЛТ выполняют щадящие операции через микроразрезы или проколы с сохранением всех опорных структур позвоночника. Предварительно проводится трёхмерное моделирование операции и планирование каждого этапа. В процессе применяются микрохирургическая и эндоскопическая техники, лазер и ультразвук, что позволяет нашим пациентам быстро восстанавливаться и выходить на работу уже через две – три недели после хирургического вмешательства.
Профилактические меры:
- активный образ жизни, регулярные занятия спортом и занятия плаванием;
- исключение переохлаждений и чрезмерных нагрузок;
- правильное распределение нагрузки при поднятии и переноске тяжестей;
- сбалансированное правильное питание;
- правильная организация рабочего места, приобретение эргономичной мебели;
- своевременное обращение за помощью при болезнях опорно-двигательного аппарата.
В клинике ЦЭЛТ знают, как вернуть вас к нормальной жизни! Если вы устали терпеть боль, обращайтесь к нам!
Радикулит. Лечение, профилактика
Радикулит – достаточно распространенное заболевание периферической нервной системы. В основе заболевания поражение пучков нервных волокон, так называемых нервных корешков отходящих от спинного мозга. Любое их повреждение или воспаление является радикулитом.
Причины появления радикулита
Основными достоверно установленными причинами являются:
-грыжа дисков в одном из отделов позвоночника -сужение спинномозгового канала -сужение канала, где находится нервный корешок -травма -опухоль -дегенерация позвонковых дисков -остеофиты (костный отросток, нарост, не нормальный для здорового скелета, является полноценной костной массой, которая образуется в результате защитной реакции позвоночника на перегрузки) Спровоцировать приступ радикулита могут нарушение обмена веществ, инфекции, поднятие тяжестей, сон в неудобном положении, неловкое движение. В группе риска заболеть радикулитом состоят профессиональные спортсмены, люди занятые тяжелым физическим трудом, дачники, а также люди, ведущие малоподвижный образ жизни.
Виды радикулита
Чаще всего заболевание развивается остро и в большей части переходит в хроническую форму с временными обострениями. В зависимости от локализации радикулит делят на четыре вида.
• Пояснично-крестцовый радикулит, характеризуется поражением корешков крестцового отдела позвоночника. В этом случае боль возникает и усиливается при движении, наклонах, ходьбе. Это тот случай, когда вы нагнулись завязать шнурки, а разогнуться уже не можете, поскольку это причиняет сильнейшую боль. Данный случай радикулита наиболее часто встречается в медицинской практике.
• Шейно-плечевой, характеризуется болью в шее, плечах, и руках. Боль усиливается при движении руками или головой, также при кашле.
• Шейный радикулит заставит страдать от боли в шее и затылке. Движения головой боль усиливают.
• Грудной радикулит. Из всех видов радикулита этот наиболее редкий. Сопровождается болью в межреберных промежутках.
Все-таки общим и основным симптомом радикулита для любого отдела позвоночника является простреливающая боль (как от удара электрическим током) в месте поражения по ходу нерва.
Позднее может, появится онемение, покалывание в месте поражения. Может снизиться или вообще отсутствовать болевая и температурная чувствительность. Наблюдается слабость мышц и сосудистые расстройства.
Методы лечения радикулита
Лечение радикулита зависит от тяжести проявления симптомов. В острый период необходим строгий постельный режим (желательно на жесткой постели) и прием противовоспалительных и болеутоляющих средств.
Лечить радикулит лучше комплексно, сочетая традиционную медицину и медицинские практики с народными средствами. В целом процесс лечения проводят с помощью медицинских препаратов, физиотерапии, мануальной терапии, иглорефлексотерапии, ЛФК и народными средствами.
В особо тяжелых случаях, при ярко выраженной клинической картине или в случае наличия стойкого болевого синдрома требуется хирургическое вмешательство.
Лечение радикулита медикаментозно
Суть лечения радикулита медицинскими препаратами состоит в снятии спазмов в мышцах и устранении болевых ощущений. К сожалению, медикаментозное лечение радикулита носит временный характер. Для закрепления результатов лечения необходимо пройти курс ЛФК и воспользоваться возможностями физиотерапии, мануальной терапии или иглорефлексотерапии.
При лечении радикулита медикаментозно используют наркотические анальгетики — миорелаксаны (метакарбомал и циклобензаприн) Унять боль помогут и простые анальгетики, такие как парацетамол, панадол, аспирин, ифупрофен (нурофен), пенталгин, баралгин.
Теперь подробнее о не медикаментозном лечении радикулита. Физиотерапия помогает улучшить процесс кровообращения в тканях,
прилегающих к корешку, улучшить проведение нервных импульсов по нервным волокнам, а также уменьшить болевые ощущения.
Существует множество методик лечения радикулита с помощью физиотерапии, например ультразвук, электрофорез и динамический ток. Массаж и мануальная терапия позволяют снять мышечные спазмы и блоки, что тоже способствует уменьшению болевого синдрома.
Иглорефлексотерапия призвана восстановить процесс проведения импульсов по нервным волокнам, путем воздействия на биологически активные точки организма.
ЛФК призвано помочь восстановить естественную биомеханику позвоночника и нормализовать движения.Иногда при помощи упражнений путем перераспределения нагрузки на мышцы удается снять компрессию корешка. Упражнения способствуют увеличению эластичности мышц и связок, а также могут приостановить дегенеративные процессы в позвоночнике, что позволяет увеличить объем движений.
Регулярные занятия являются хорошей профилактикой рецидивов радикулита. Наибольший эффект дают упражнения на тренажерах.
Аэротерапия это комплексное воздействие закаливания, плаванья, солнцелечения и воздействия воздуха на организм пациента. Аэротерапия дает не плохие результаты лечения радикулита.
Воздушные процедуры являются наиболее простой формой закаливания. Воздушные ванны оказывают на организм химическое, механическое и температурное воздействие. Особенно целебны морской и лесной воздух. Воздушные ванны для наибольшего эффекта лучше принимать раздетым.
Благотворное влияние солнечных процедур будет только при правильном их проведении. Средний курс лечения 20 — 40 процедур, при этом необходимо делать перерыв на каждый седьмой день. Загорать рекомендуют с утра, в тени зелени и не более двух часов в день.
Если солнца мало, особенно в северных районах, можно перед процедурой выпить отвар зверобоя, что усилит воздействие солнечных лучей на организм. Терапию солнцем нужно прекращать, если появился один из симптомов: повышенное сердцебиение, головокружение, потеря аппетита. В любом случае нельзя загорать до ожогов или солнечного удара.
Полезными процедурами при радикулите считаются контрастный душ и купания. Контрастный душ стимулирует клетки кожи, работу сосудов и нервных
окончаний, что немаловажно для больных радикулитом. Кроме того, контрастный душ имеет эффект закаливания.
Наибольший эффект купание принесет в естественном водоеме, где не поддерживается одинаковая температура воды и воздуха в течение года. Помимо укрепляющего эффекта для мышц спины от плаванья, здесь можно получить еще все плюсы закаливания.
Диета при радикулите
Всем известно, что пища в значительной степени влияет на состояние организма. Для профилактики приступов радикулита рекомендуется придерживаться диеты. Питаться нужно понемногу 4 — 5 раз в день.
В рационе должно присутствовать много клетчатки, полезны овощи и фрукты . Особенно полезны помидоры, огурцы, редис, морковь, капуста. Из фруктов чаще нужно кушать бананы, курагу, чернослив, хурму, гранаты и цитрусовые.
Весьма полезна при радикулите ягода черная бузина. Кроме того нужно отказаться от жирного мяса, крепких мясных бульонов, кофе, алкоголя, газированных напитков, соленого, копченого, специй.
Неполезно есть мучное и сладкое. Необходимо 2 — 3 раза в неделю есть рыбу. Полезны каши, особенно овсяная, рисовая и гречневая. Рекомендуют, есть горох, фасоль, кукурузу.
Профилактика радикулита
Для того чтобы, болезненные приступы радикулита были как можно реже, необходимо заниматься профилактикой радикулита. Ведь легче предупредить болезнь, чем мучиться от пронзающих болей.
Профилактика радикулита состоит из нескольких важных направлений.
* Не забывать проводить профилактику остеохондроза
* Проводить профилактику патологий спинного мозга и спинного столба
* Держать осанку (правильно держать спину)
* Вовремя лечить инфекционные и простудные заболевания
* Избегать длительных положений в неудобной позе, длительной статистической нагрузки, подъема тяжестей и очень резких движений
* Избегать слишком мягких постелей, где позвоночник всю ночь находиться в неправильном положении и спина не отдыхает (лучше всего иметь ортопедический матрас, ну или хотя бы любой хороший жесткий матрас)
* Не забывать делать гимнастику, в том числе лечебную Огромное значение в предупреждении заболевания и лечении радикулита имеет правильные физические нагрузки. Надо помнить, что умеренные физические упражнения снимают напряжение с мышц, тренируют мускульный каркас и укрепляют позвоночник.
Комплекс ЛФК при остеохондрозе шейного отдела позвоночника (неострые формы течения):
1. Разминка Разминка представляет собой обычную ходьбу на полной стопе, а затем на носках и пятках. Причем ходить необходимо до тех пор, как появится ощущение теплоты.
2. Расслабление шейного отдела позвоночника Нужно встать прямо, при этом руки должны свободно свисать вдоль тела. Затем надо напрячь руки и удерживать напряжение в течение 30 секунд, при этом необходимо выпрямлять спину, а плечи и лопатки опускать. Затем давление нужно ослабить, а рукам дать свободно покачаться.
3. Махи руками назад Надо встать прямо, корпус при этом должен быть опущен параллельно полу. Затем надо протянуть руки в стороны, при этом не нужно тянуться плечами к ушам, макушку надо постараться отвести вперед, в то же время опуская лопатки по направлению к позвоночнику. Надо представить, что лопатки – это ваши крылья. Далее следует сделать “взмах” – с силой притянуть лопатки к позвоночнику, при этом движении прямые руки перемещаются чуть назад. Не стоит двигать руками за счет инерции, надо стараться работать мышцами спины. Комплекс ЛФК при остеохондрозе грудного отдела позвоночника: 1. Разминка Разминка данного комплекса ЛФК такая же как в ЛФК при шейном остеохондрозе. Упражнение “Лодка” Для выполнения этого упражнения необходимо лечь на живот, затем оторвать грудь от пола, а руки должны образовать перпендикуляр спине. Затем надо стараться сдвинуть лопатки одна к другой, острыми углами тянуться к позвоночнику. При этом надо стараться, чтобы руки немного сдвигались назад. Необходимо чувствовать напряжение только мышц спины, а не рук.
Комплекс ЛГ (лечебная гимнастика) при остеохондрозе поясничного отдела позвоночника:
1. Разминка Разминка в данном комплексе ЛФК аналогична разминкам в предыдущих комплексах.
2. Опрокидывание таза Нужно встать прямо, при этом колени и бедра должны быть расслаблены, руки не напрягать. Далее надо подтянуть ягодицы, как бы опрокидывая таз внутрь. Цель данного упражнения – абсолютно плоская поясница в профиль. Данное движение необходимо выполнять медленно, позвонок за позвонком.
3. Вращение тазом Надо выполнять движения, позволяющие скручивать таз вправо-влево, при этом постепенно выдвигая вперед то правое, то левое бедро. Данное движение похоже на элемент из восточных танцев. При выполнении этого упражнения верхняя часть тела должна быть зафиксирована в стабильной позе, грудная клетка должна качаться, а вот сгибаться в талии вперед и назад не следует.
4. Упражнение “Кошка-Корова” Для выполнения этого упражнения надо встать на четвереньки таким образом, чтобы бедра были строго перпендикулярны полу, а ладони находились под плечами. Затем следует расслабить мышцы и прогнуться поясницей вниз, при этом растягивая область шеи и отводя голову назад. В данном положении необходимо потянуться 20 секунд, а затем выполнить обратное движение, выгибая поясницу вверх, и стремиться грудным отделом позвоночника к бедрам. Все упражнения данных комплексов ЛФК при остеохондрозе необходимо выполнять регулярно, систематически, однако перед тем, как начинать занятия, следует проконсультироваться с врачом.
Информация предоставлена на основании публикаций сайта NewsMedical, Россия
Радикулит (радикулопатия) – симптомы и лечение
Что такое радикулит (радикулопатия)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонов И. В., невролога со стажем в 14 лет.
Над статьей доктора Тихонов И. В. работали литературный редактор Вера Васина , научный редактор Роман Люкманов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Радикулит — это термин, в переводе с латинского языка обозначающий воспаление нервного корешка. Такое название невропатологи более 100 лет назад использовали для описания болевого синдрома в шее, спине и конечностях, считая, что причиной радикулита является воспалительный процесс.
Однако благодаря развитию медицинской науки и диагностических возможностей в последующие годы было установлено, что воспалительной реакции в своём истинном значении в нервных корешках при большинстве подобных болевых синдромах не происходит. Редкое исключение составляют случаи, когда инфекционный процесс в суставе и окружающих мягких тканях распространяется на проходящее вблизи нервное волокно (частота встречаемости менее 0,01% среди всех болевых синдромов).
Факторы риска
Болевые синдромы возникают в связи с раздражением спиномозговых корешков не только путём воспаления, но и по причине их повреждения или сдавления. Это может возникать при спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. А также при инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис).
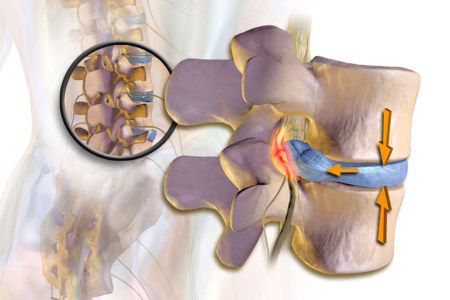
Выражения «радикулит шейный», «радикулит поясничный» и другие широко употребляется среди пациентов, на разных интернет-сайтах, встречаются в профессиональной медицинской литературе и, к сожалению, нередко используются медицинскими работниками для обозначения различных болевых синдромов в верхних, нижних конечностях и области позвоночника.
В случае разнообразных поражений нервного корешка или нервного волокна в любой анатомической области в настоящее время в международных научных медицинских сообществах (EFNS, IASP, ICF, WHO и др.) принято использовать термин «радикулопатия» (radiculopathy; лат. radicula — корешок + греч. рathos — страдание, болезнь). По МКБ-10 радикулит (радикулопатию) кодируют как M54.1.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы радикулита
Симптомы радикулопатии зависят от степени и вида поражения нервного корешка.
Признаки радикулита
В случае, когда возникает нарушение в двигательных волокнах корешка, симптомом будет снижение (парез) или полное отсутствие (плегия) двигательной функции в мышечной группе, которая связана с центральной нервной системой с помощью данного нервного волокна.
При поражении чувствительных волокон корешка симптомами будут снижение или отсутствие различных видов чувствительности (тактильной, температурной, вибрационной и др.) — гипо- или анестезия.
Соответственно, если повреждены двигательные и чувствительные волокна, симптомами радикулопатии будут снижение силы и чувствительности в соответствующем анатомическом участке.
Также к возможным симптомам радикулита относится снижение или отсутствие рефлекса (гипо- или арефлексия), участие в котором принимает поражённый нервный корешок.
Следует отметить, что симптомы боли не являются истинными симптомами радикулопатии, однако зачастую могут быть сопутствующими симптомами другого заболевания, одновременно присутствующего при радикулопатии. Локализоваться болевые ощущения могут в шее, спине, конечностях, в зависимости от поражённого участка.
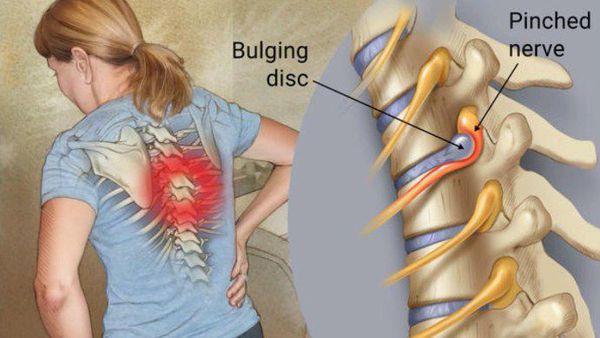
Достаточно редко могут возникать различные вегетативные симптомы (чрезмерное потоотделение, бледность или покраснение). [5] [8] [10]
Симптомы корешкового синдрома шейного отдела
- боль;
- нарушение чувствительности (онемение, ползание “мурашек”);
- снижение мышечной силы в области шеи и руки с одной стороны при одностороннем поражении; при двустороннем — симптоматика будет соответствующей.
Симптомы корешкового синдрома грудного отдела
- боль;
- нарушение чувствительности “опоясывающего” типа справа или слева от позвоночника; в зависимости от конкретного корешка оно может возникать в области от подмышек и верхних краёв лопаток до поясницы и пупка.
Симптомы корешкового синдрома поясничного отдела
- слабость;
- чувствительные нарушения в мышцах ног с характерной “простреливающей” болью, распространяющейся в ягодицу и/или бедро с одной стороны.
Патогенез радикулита
Основной механизм возникновения радикулопатии — механическое сдавление нервного корешка. Это может возникать в результате травм, а также в связи с воздействием вертебральных (позвоночных) структур при выраженном спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. Частой локализацией поражения в этих случаях является экстрадуральный отдел нервного корешка. [8]
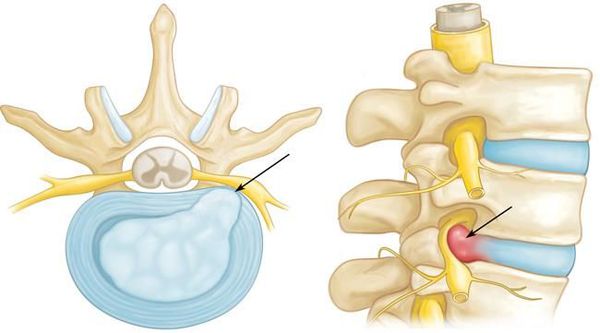
При инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис) чаще страдают интрадуральные участки корешков (менингорадикулиты). [10]
Если диск патологически изменён, то в любой момент движения может возникнуть сжатие нервного корешка. Для того, чтобы устранить сдавление, в повреждённом участке организма включаются компенсаторные механизмы: окружающие ткани отекают, фиксируются мышечные волокна. Происходящая иммобилизация сдавленного нервного корешка с возникающим болевым симптомом не позволяет больному двигаться с прежней интенсивностью, снижая нагрузку на травмированный участок позвоночника.
Классификация и стадии развития радикулита
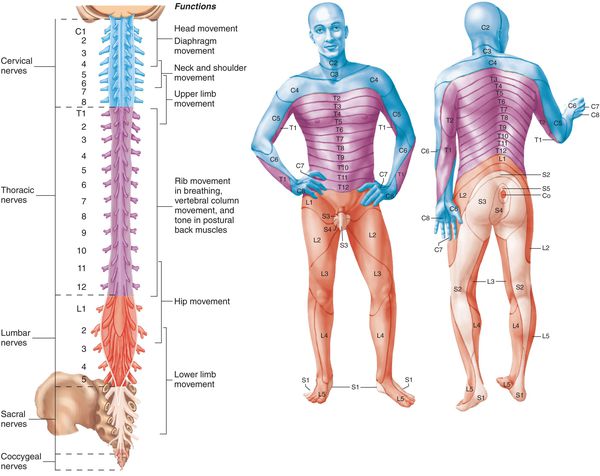
По уровню возникновения радикулопатии различают:
- шейную;
- грудную;
- поясничную;
- крестцовую;
- смешанную.
По причине возникновения радикулопатии бывают:
- дискогенными (при поражении межпозвонкового диска);
- спондилогенными (при поражении тела позвонка и его отростков).
По механизму возникновения:
- механические;
- инфекционные.
По топографическому расположению (указывается конкретный нервный корешок (слева или справа) и его цифровое и анатомическое название в зависимости от уровня расположения):
- Радикулопатия С1-8 (шейный);
- Радикулопатия Th1-12 (грудной);
- Радикулопатия L1-5 (поясничный);
- Радикулопатия S1-3 (кресцовый).
Стадии радикулопатии
Общепризнанной и универсальной классификации стадий развития радикулопатии не существует, потому что нет единственной причины развития синдрома. Например, при инфекционном воспалении (истинном радикулите) описывают стадии воспаления. При компрессии корешка грыжей межпозвонкового диска или его секвестром (фрагментом разрушенного диска) — стадии, присущие процессу сдавления корешка.
Тем не менее, в течении радикулопатии можно выделить:
- дебют — впервые возникший корешковый синдром;
- обострение — повторное развитие синдрома;
- прогрессирование — нарастание синдрома;
- стабилизацию или регресс симптомов;
- ремиссию.
В некоторых источниках выделяют неврологическую и невротическую стадии. Врачи такую классификацию не используют.
Осложнения радикулита
Осложнения радикулопатии при отсутствии правильного лечения могут проявляться в виде нарушения двигательных и чувствительных функций в иннервируемой области или конечности, вплоть до полного отсутствия чувствительности (анестезия) и движений (плегия) в случае необратимого поражения нервного волокна. [8] [10]
Диагностика радикулита
Когда следует обратиться к врачу
Невролога следует посетить как можно скорее:
- при острой боли в шее или спине;
- внезапной или постепенно нарастающей слабости в мышцах руки или ноги;
- стойком нарушении чувствительности.
Подготовка к посещению врача
При посещении невролога следует:
- зафиксировать время возникновения жалоб и попытаться описать обстоятельства, в которых они появились, например при неловком движении, падении, непривычной физической нагрузке, длительной неудобной позе;
- найти положения, при которых боль уменьшается и усиливается;
- запомнить принимаемые лекарства и их дозы;
- не забыть медицинскую документацию о ранее проведённых анализах и обследованиях.
Сбор жалоб
Первым диагностическим мероприятием при радикулопатии является сбор жалоб и уточнение данных анамнеза заболевания пациента. Проводится классический неврологический [8] [10] и вертеброневрологический [4] [7] осмотр.
Используются различные шкалы, тесты, опросники для самостоятельного заполнения пациентом: опросники нейропатической боли DN4 и PainDETECT, визуальная аналоговая шкала, опросник Роланда-Морриса и другие. [2]
Неврологический осмотр при радикулите
Методика полного неврологического осмотра:
- Первый этап:
- врач выявляет общемозговые и менингеальные симптомы, например головную боль, тошноту, скованность мышц затылка, болезненность при надавливании на глазные яблоки;
- оценивает функции черепных нервов, например вестибулярную;
- определяет силу мышечных групп и их тонус;
- исследует сухожильные рефлексы;
- проверяет наличие патологических рефлексов;
- выявляет нарушения координации и чувствительности.
- Второй этап: невролог оценивает когнитивные, эмоциональные и речевые функции.
- Третий этап:
- доктор исследует позу пациента в положениях сидя, стоя и лёжа;
- оценивает симметрию тела;
- определяет объём движений во всех отделах позвоночника и конечностях;
- проверяет симптомы “натяжения” — специфические признаки патологии корешков, например появление боли при покашливании, сгибании ноги в коленном суставе и т. д.;
- исследует чувствительность: болевую и тактильную, при необходимости температурную и проприоцептивную (вибрационную, мышечно-суставную).
Компьютерная томография
Для уточнения локализации повреждения нервного корешка проводятся нейровизуализационные методы диагностики. Самым информативным является магнитно-резонансная томография (МРТ). Метод позволяет выяснить причину радикулопатии: с его помощью можно увидеть сам нервный корешок и структуры, которые его окружают.
ЯМРТ и МРТ — это один и тот же метод диагностики. В его основе лежат принципы ядерно-магнитного резонанса (ЯМР). Однако метод распространился под названием магнитно-резонансной томографии (МРТ), а не ядерно-магнитной резонансной томографии (ЯМРТ).
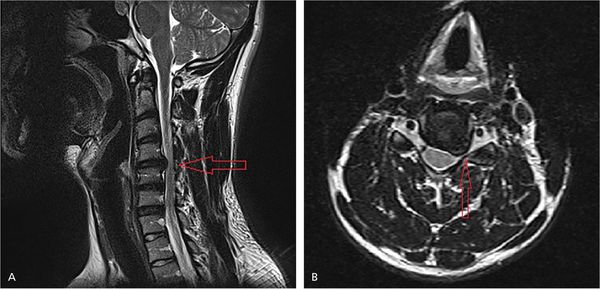
На рисунке А (вид сбоку) стрелкой указана локализация грыжи межпозвонкового диска на уровне шейных С4-С5 позвонков. Грыжа выступает в позвоночный канал и смещает или сдавливает спинной мозг. На рисунке В (вид сверху) стрелкой отмечена та же грыжа, которая выступает влево и сдавливает нервный корешок.
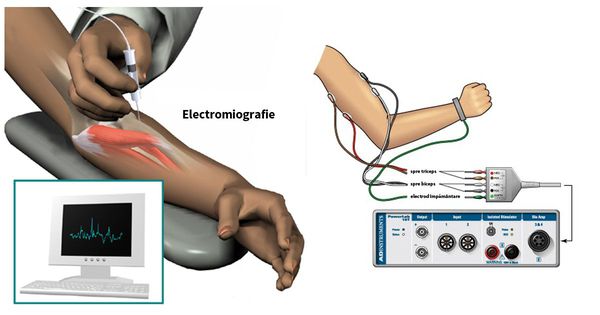
Для определения уровня и степени поражения нервного волокна выполняется электромиография (ЭМГ). При необходимости может быть проведена стимуляционная ЭМГ (на поверхность кожинакладываются электроды) или игольчатая ЭМГ (в исследуемую мышцу вводятся электроды-иглы). [1]
При наличии противопоказаний к проведению МРТ можно использовать КТ. Противопоказаниями могут быть установленный кардиостимулятор, инсулиновая помпа или массивный ферромагнитный имплант. Однако с помощью КТ лучше визуализируются не мягкие ткани, к которым относят нервные корешки, а костные структуры.
Рентгенография
Рентгенография при радикулопатии является неинформативным методом, поскольку позволяет визуализировать только костные структуры. Назначение рентгенографии оправдано в случаях, когда есть подозрение на трещину, перелом позвонков и их отростков, остеопороз и спондилолистез (проводится рентгенография определённого отдела позвоночника в положении пациента стоя с функциональными пробами на сгибание/разгибание в боковой проекции).
Рентгенография сильно проигрывает МРТ в точности диагностики.
Лечение радикулита
Первая помощь. Ограничение движения
Необходимо исключить или уменьшить влияние фактора, который привёл к развитию корешкового синдрома: асимметричной позы, поднятия тяжестей и т. п.
До проведения неврологического осмотра следует воздерживаться от физических нагрузок. Требуется покой и обезболивание: при отсутствии противопоказаний можно принять ибупрофен.
Лечение радикулопатии начинается с выяснения причины заболевания и её устранения. Если компрессию нервного корешка вызывает межпозвонковая грыжа, лечение будет направленно на снижение отёка в области грыжи и нервного корешка различными консервативными способами, а при их неэффективности рекомендуется хирургическое воздействие, направленное на декомпрессию нервного волокна.
В большинстве случаев при своевременном обращении к квалифицированному специалисту радикулопатию удаётся вылечить консервативным способом, используя:
- медикаментозное лечение радикулита (капельницы, лечебные блокады, препараты для приёма внутрь и в виде инъекций);
- мануальную терапию;
- физиотерапию;
Эти методы направлены на снижение отёка, улучшение кровообращения и выведение накопившихся продуктов метаболизма в области сдавленного нервного корешка. [3] [5] [6] [9]
Хирургическое лечение
При нестабильности позвонков, массивной межпозвонковой грыже, деструкции позвонка и других сложных случаях может потребоваться консультация нейрохирурга и операция. Вид вмешательства определяет врач, оценив симптомы, эффективность консервативной терапии и данные МРТ.
Медикаментозное лечение острой боли при радикулите
Для уменьшения боли при радикулопатии применяют широкий спектр препаратов. В первую очередь — нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах, гелях и мазях.
К НПВС относятся:
Существуют лекарственные формы с доставкой действующего вещества через кожу, например обезболивающие пластыри с лидокаином.
При упорной нейропатической боли и неэффективности НПВС используют противоэпилептические препараты с обезболивающим эффектом, например габапентин и прегабалин.
При недостаточной эффективности консервативной терапии применяют гормональные средства, которые вводят в околокорешковое пространство: дексаметазон и бетаметазон.
Лечение при хроническом болевом синдроме
При хронизации боли врач может рекомендовать приём противоэпилептических средств и антидепрессантов, которые обладают обезболивающим эффектом. При исчерпанных возможностях устранения боли возможна нейрохирургическая операция: установка противоболевого стимулятора, морфиновой помпы или пересечение корешка.
Особенности лечения при беременности
При беременности, в особенности в третьем триместре, многие лекарства нельзя применять. Врачи, как правило, назначают местные препараты и нелекарственные методы: лечебную гимнастику и ношение корсетов.
Домашние средства лечения
Домашнее лечение корешкового синдрома возможно только после исчерпывающей консультации врача. Доктор порекомендует упражнения для самостоятельных занятий. При необходимости врач объяснит, как носить корсет, и при запросе от пациента расскажет, как применять домашние физиотерапевтические приборы.
Лечение радикулита народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Их применение может быть опасным для здоровья и жизни пациента.
Прогноз. Профилактика
При раннем выявлении причины возникновения радикулопатии и её устранении прогноз на выздоровление будет благоприятный с восстановлением всех утраченных чувствительных и двигательных функций в иннервируемой области.
Осложнения в виде различных нарушений чувствительности и разной степени пареза (слабости) в мышцах могут оставаться на довольно продолжительный период в случаях не устранения основной причины радикулопатии, например, при большой межпозвонковой грыже.
Выраженное поражение нервного корешка приводит к его гибели и отсутствию всех видов чувствительности и движений в иннервируемой области.
Пояснично-крестцовый радикулит
Пояснично-крестцовый радикулит — клинический симптомокомплекс, обусловленный дегенеративно-дистрофическими изменениями и вторичным воспалением спинномозговых корешков в поясничном и крестцовом отделах позвоночника. Проявляется вариабельными болевыми синдромами: люмбалгией, люмбаго и люмбоишиалгией. Диагностика базируется на жалобах, результатах осмотра и пальпации поясничной области, наличии положительных симптомов Ласега, Нери, Бехтерева и типичных триггерных точек, данных рентгенографии позвоночника. Терапия осуществляется противовоспалительными, обезболивающими, витаминными, вазоактивными фармпрепаратами и физиопроцедурами.
Общие сведения
Пояснично-крестцовый радикулит является наиболее часто встречающейся формой радикулита. Второе место после него принадлежит шейному радикулиту. Заболевают преимущественно лица после 35-летнего возраста, пик заболеваемости приходится на возрастной период 40-50 лет. Пояснично-крестцовый радикулит связан с неадекватными статико-динамическими нагрузками на позвоночник и занимает первое место среди причин временной нетрудоспособности в связи с поражением периферической нервной системы.
Наиболее подвержены заболеванию лица, которые в силу своей профессиональной деятельности вынуждены поднимать тяжести, находиться в положении наклона или длительно сидеть, т. е. работники сельского хозяйства, грузчики, сварщики, строители, водители и т. п. Пояснично-крестцовый радикулит отличается, как правило, продолжительным ремиттирующим течением с рецидивами от 1 раза в 2-3 года до нескольких раз в год. В связи с широкой распространенностью радикулита пояснично-крестцовой локализации вопросы его эффективного лечения являются актуальной проблематикой современной неврологии, вертебрологии и мануальной терапии.

Причины
Согласно общепринятым представлениям патогенетическую основу радикулита составляют дегенеративно-дистрофические процессы (остеохондроз, спондилоартроз, поясничный спондилез), происходящие в позвоночном столбе. Основными факторами, способствующими развитию этих процессов, выступают:
- гиподинамия;
- расстройства обмена веществ (ожирение, сахарный диабет);
- травмы позвоночника (перелом поясничного отдела позвоночника, ушиб позвоночника);
- чрезмерная статическая или динамическая нагрузка на позвоночный столб;
- аномалии развития позвоночника или нарушения осанки, приводящие к искривлению позвоночника с образованием сколиоза или поясничного гиперлордоза.
К триггерам, провоцирующим обострение радикулита пояснично-крестцовой локализации относятся: подъем тяжести, резкий поворот или наклон в пояснице, переохлаждение, общие инфекционные заболевания (ОРВИ, грипп, бронхит), длительная статическая нагрузка на поясницу (например, у водителей-дальнобойщиков), интоксикация. Возможно сочетанное воздействие указанных факторов.
Патогенез
В результате дегенеративных процессов в межпозвонковых дисках уменьшается высота последних, ослабляется связочный аппарат, дополнительная нагрузка ложится на мышцы, удерживающие позвоночник. Мышечное перенапряжение приводит к возникновению болевого синдрома. Кроме того, разрастающиеся остеофиты могут раздражающе воздействовать на выходящие из позвоночника нервные корешки, также провоцируя болевой синдром. Болевая ирритация, в свою очередь, обуславливает спазм позвоночных сосудов поясничного отдела.
В условиях ухудшенного кровоснабжения и венозного застоя возникает вторичное воспаление. Спровоцировать пояснично-крестцовый радикулит способна межпозвоночная грыжа поясничного отдела. На первых порах симптомы радикулита обусловлены раздражающим воздействием межпозвоночной грыжи на спинномозговой корешок. По мере увеличения грыжи, она сдавливает корешок, обуславливая нарушение его функций.
Симптомы пояснично-крестцового радикулита
Различают 3 основных клинических синдрома: люмбалгию, люмбаго и люмбоишиалгию. Люмбалгия — это подострая боль в пояснице, имеющая тупой и длительный характер. Усилению люмбалгии способствуют наклоны в пояснице и повороты туловищем, длительная ходьба, стояние, сидение. Уменьшаются боли в горизонтальном положении при снятии нагрузки с позвоночника. Люмбаго — остро возникающая резкая боль в пояснице, описываемая пациентами как «прострел». Возникает внезапно, обычно при подъеме тяжелого, повороте или наклоне туловища. Зачастую вынуждает пациента «застыть» в определенном положении, поскольку любые движения вызывают резкую боль. О люмбоишиалгии говорят, когда боль в пояснице иррадиирует в одну или обе ноги и сопровождается парестезиями, онемением и вегетативно-трофическими изменениями пораженной конечности.
Для каждого из клинических синдромов характерны в той или иной мере выраженные объективные изменения, фиксируемые неврологом или вертебрологом в ходе первичного осмотра. В первую очередь обращают на себя внимание произвольное ограничение подвижности в поясничном отделе позвоночника и анталгическая поза пациента. При осмотре поясницы может отмечается перекос туловища в здоровую сторону, тоническое сокращение длинных мышц спины. Пальпаторно мышцы напряжены и болезненны.
Существует целый ряд триггерных точек, надавливание на которые вызывает болезненность. Основное клиническое применение получили точки Гара и точки Балле. К первым относятся точка в области крестцово-подвздошного сочленения, точки над остистыми и поперечными отростками IV-V поясничных позвонков, точка над задне-верхней остью подвздошной кости. Вторые представлены паравертебральными точками поясничного отдела, крестцово-ягодичной, бедренной, подколенной, а также точками на голени и стопе. Возникновение боли при нажатии на точки ягодичной области и ноги характерно для люмбоишиалгии и не наблюдается при люмбаго и люмбалгии. Также для люмбоишиалгии типично распространение боли по ходу нервов дистально от места надавливания.
В остром периоде пояснично-крестцовый радикулит характеризуется также наличием ряда специфических симптомов. Отмечается усиление боли в пояснице при кашле и чихании (симптом Дежерина), сглаженность подъягодичной складки (симптом Бонне), непроизвольное сгибание ноги на пораженной стороне, когда пациент садится из положения лежа на спине (симптом Бехтерева), боль пояснице при подъеме прямой ноги в положении лежа на спине (симптом Ласега), усиление боли при резком наклоне головы вперед (симптом Нери).
Диагностика
Как правило, выше указанные клинические симптомы позволяют врачу диагностировать пояснично-крестцовый радикулит. Проведение электромиографии или электронейромиографии дает возможность подтвердить уровень поражения нервно-мышечного аппарата. Обязательно выполняется рентгенография позвоночника в 2-х проекциях. Зачастую она выявляет признаки остеохондроза, подвывих позвонков, искривление позвоночника, аномалии его развития (люмбализацию, сакрализацию и пр.).
Необходимым моментом является исключение таких серьезных причин люмбоишиалгии и люмбалгии как опухоли спинного мозга и позвоночника, нарушения спинального кровоснабжения, межпозвоночная грыжа, менингомиелит. Насторожить врача должен выраженный корешковый синдром, протекающий с чувствительными и двигательными нарушениями, плохо поддающийся терапии. При наличии показаний пациентам назначается МРТ позвоночника, при невозможности ее выполнения — КТ. МРТ дает возможность диагностировать грыжу, опухоль, воспалительные изменения спинального вещества; определить размеры очага поражения, стадию развития грыжи; оценить степень компрессии позвоночного канала.
Лечение пояснично-крестцового радикулита
Лечебная тактика базируется на купировании болевого синдрома и всех его составляющих (воспалительного, мышечно-тонического, компрессионного компонента). Фармакотерапия комплексная, состоит из назначения противовоспалительных и обезболивающих препаратов (амидопирин+бутадион, метамизол натрия, диклофенак, нимесулид и пр.), миорелаксантов ( толперизона гидрохлорид, баклофен), витаминов гр. В (тиамина, пиридоксина, цианокобаламина), улучшающих местное кровообращение средств (никотиновой к-ты). При интенсивном болевом синдроме целесообразны лечебные паравертебральные блокады с введением глюкокортикостероидов. Противовоспалительным и обезболивающим эффектом обладает местное применение УФО, электрофорез, УВЧ, магнитотерапия. Для купирования боли может использоваться рефлексотерапия.
Эффективных средств, позволяющих устранить или остановить происходящие в позвоночнике дегенеративные процессы, пока не существует. Некоторый эффект отмечается при применении хондропротекторов (глюкозамина, Хондроитинсульфата, экстракт из морских рыба и др.). С целью устранения подвывихов позвонков и для увеличения межпозвонкового пространства может проводиться мануальная или тракционная терапия. При межпозвоночной грыже, обуславливающей стойкий к терапии болевой синдром или компрессию корешка с выпадением его функции, возможно хирургическое удаление грыжи с диском (дискэктомия, микродискэктомия).
После стихания острого периода, в котором пациентам рекомендован покой, постепенно приступают к занятиям лечебной физкультурой в сочетании с миофасциальным массажем пояснично-крестцового отдела позвоночника и физиолечением. Регулярная гимнастика способствует укреплению мышц позвоночника и поясницы, что позволяет избежать дальнейших рецидивов. Пациентам также рекомендованы занятия плаваньем, водо- и грязелечение.
Прогноз и профилактика
В большинстве случаев пояснично-крестцовый радикулит хорошо поддается терапии. Острый период удается купировать в течение 5-7 дней. Вопрос последующих рецидивов зависит от того, насколько получается устранить провоцирующие их факторы (перегрузки, подъем тяжестей, избыточный вес и т. п.), а также от выполнения пациентом рекомендаций о регулярных занятиях ЛФК, посещении бассейна, периодическом прохождении курсов массажа.
Профилактика пояснично-крестцового радикулита сводится к соблюдению адекватного режима трудовой деятельности, избеганию подъема чрезмерных тяжестей и других нагрузок на позвоночник, ведению активного образа жизни, рациональному питанию, своевременной коррекции нарушений обмена веществ и т. п.


