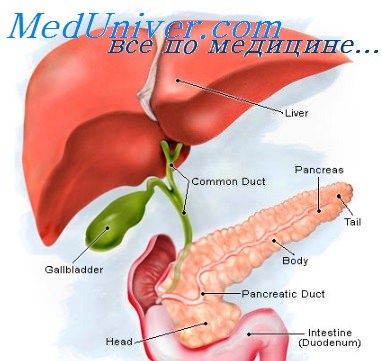
Препараты для лечения поджелудочной железы: список, названия лекарств
Опыт показывает, что острый панкреатит — одно из самых коварных, нередко почти неуправляемых заболеваний, часто с непредсказуемым прогнозом.
Один из существенных факторов неудовлетворительных исходов и большого числа осложнений при лечении деструктивных форм панкреатита — неадекватная комплексная консервативная терапия этого заболевания с первых часов лечения.
Хотя проблеме консервативной терапии острого панкреатита посвящено очень много публикаций, подробно разработаны различные схемы лечения, на практике отмечается игнорирование многих основополагающих принципов лечения, не учитывается многоликость заболевания.
Только комплексный подход с первоначальной интенсивной консервативной терапией может дать удовлетворительные результаты при лечении осложненных деструктивных форм панкреатита.
Эти больные с момента поступления, независимо от клинических проявлений, должны рассматриваться как реанимационный контингент, и консервативная терапия должна быть начата незамедлительно. Проведение обследования этих больных не должно прерывать интенсивного лечения.
При деструктивном панкреатите в первый же день поступления необходимо установить подключичный катетер для внутривенных инфузий. Целесообразно установление назоэнтерального зонда с проведением его за связку Трейтца. Зонд необходим не сколько для парентерального питания, сколько для дезинтоксикационной терапии и вымывания химуса, так как панкреатит всегда сопровождается парезом ЖКТ или динамическим илеусом.
Для иммобилизации активной липазы при установленной или ожидаемой гиперлипаземии необходимы внутривенные вливания жировых эмульсий (интралипида, липофундина). Введение жировых эмульсий сочетают с одновременным вливанием 20% раствора глюкозы, что необходимо для исключения использования организмом жировых эмульсий в качестве основного энергетического компонента.
С противоотечной целью и для форсирования диуреза 1 —2 раза в сутки вводят 40—60 мг фуросемида (лазикса). В последующем переходят на калийсберегающие диуретики (верошпирон, триампур).
Чем раньше в острой стадии заболевания (обычно на 2—3-й день) больные начинают принимать пищу через рот, тем медленнее у них отмечается регресс деструктивных очагов. Поэтому голод и сохранение «пустого желудка» традиционно считаются одним из кардинальных условий предоставления функционального покоя ПЖ, необходимого для оптимального течения процессов реституции паренхимы.
Искусственная локальная гипотермия как компонент интенсивной терапии создает новые проблемы при ведении таких больных, так как необходимо поддерживать устойчивость зонального охлаждения, предупреждать реакции организма на холодовой фактор. Кроме того, больные этой категории уже имеют расстройства кровообращения, и часто при деструкции ПЖ отмечаются рассеянные дисковидные ателектазы в легких, что резко повышает риск присоединения пневмонии при гипотермии. Поэтому целесообразно ограничиться наружной гипотермией живота, используя резиновые емкости со льдом.
В целях борьбы с болью применяют анальгин, баралгин в сочетании со спазмолитическими препаратами (но-шпа, папаверин), а также ненаркотические анальгетики (кетонал, трамал).
Учитывая существенную роль в патогенезе острого панкреатита и, в частности, боли гистамина и гистаминоподобных веществ, проводимую терапию всегда дополняют антигистаминными препаратами (димедрол, супрастин).
Основными препаратами для выключения секретинового механизма стимуляции панкреатической секреции служат блокаторы Н2-гистаминовых рецепторов или M1-холинорецепторов. Ранитидин и его аналоги применяют в дозе 150 мг 2 раза в сутки, гастроцепин в дозе 50 мг 2 раза в сутки. Угнетение секреции желудка всегда дополняют применением антацидов.
Часто рекомендуемый в предыдущие годы раствор атропина в связи с его сложной фармакодинамикой, центральным эффектом и неселективностью действия на холинорецепторы в настоящее время практически не используют.
В качестве селективного миметика, расслабляющего сфинктер Одди, применяют одестон, дицетел.
Очень важна в лечении острого панкреатита регуляция моторики желудочно-кишечного тракта. С этой целью применяют метоклопрамид (реглан, церукал), однако последний в 3—5% наблюдений может сопровождаться центральным действием в виде гиперкинето-дистонических явлений. Поэтому преимущество следует отдавать препаратам, не оказывающим центрального действия (мотилиум).
К применению антипротеаз следует относиться очень осторожно. Помимо повышения при необоснованном применении чувствительности к ним и возможности тяжелых аллергических реакций рутинное их использование в рекомендуемых дозировках внутривенно капельно малоэффективно.
Следует учитывать, что антиферментные препараты эффективны в самом начале заболевания только на фоне так называемого «кининового взрыва» при выраженной гиперферментемии и очень быстро (в течение нескольких минут) связываются и инактивируются белками крови, поэтому при внутривенном капельном их введении не успевает создаваться необходимая для лечебного эффекта концентрация в крови. Поэтому целесообразность их использования в обычных дозах сомнительна, и в случаях их применения они должны вводиться в больших дозах медленно струйно внутривенно в первые двое суток от начала заболевания.
Учитывая избирательное накопление цитостатиков-антиметаболитов (в основном производных пиримидина) в активированных панкреоцитах и угнетение ими синтеза белков, в комплексную терапию включают 5-фторурацил в дозе 10—15 мг/кг/сутки.
Немаловажную роль в лечении панкреатита играют регуляторные полипептиды — даларгин в суточной дозе 0,002—0,005г. Даларгин вводят внутривенно капельно в максимальной дозе 0, 005 г при тяжелом панкреонекрозе либо применяют его внутримышечно в дозе по 0, 002 г 2—3 раза в сутки.
Хорошо зарекомендовал себя в последние годы пролонгированный аналог соматостатина — сандостатин (октреотид) в дозе 300—1000 мг/сут. Кроме того, сандостатин служит также блокатором желудочной секреции (преимущественно за счет гастриновых рецепторов).
При проведении заместительной ферментативной терапии следует учитывать, что в остром периоде для обеспечения более полного функционального покоя ПЖ нецелесообразно назначать препараты, в состав которых входят экстракты желчи. Заместительную ферментативную терапию проводят с началом приема пищи через рот препаратами типа креона, панкреатина, панцитрата.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Панкреатические препараты – лечение панкреатическими ферментами (панкреатин)

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 04.08.2020
- Время чтения: 1 mins read
Заболевания поджелудочной железы часто связаны с экзокринной недостаточностью этого органа, то есть с нарушением секреции пищеварительных ферментов. Как восполнить дефицит панкреатических ферментов? Какое лечение использовать?
Препараты поджелудочной железы – лечение панкреатическими ферментами
Экзокринная недостаточность поджелудочной железы может быть вызвана неправильным синтезом и секрецией ферментов поджелудочной железы, снижением стимуляции, обструкцией протоков поджелудочной железы и снижением активности ферментов поджелудочной железы в тонкой кишке.
Для лечения экзокринной недостаточности поджелудочной железы используется заместительная ферментная терапия поджелудочной железы. В заместительной ферментной терапии поджелудочной железы используется панкреатин. Это смесь ферментов – липазы, амилазы и протеазы, полученных из поджелудочной железы свиней.
Что такое липаза, амилаза и протеаза?
- Липаза – это фермент поджелудочной железы, выделяемый в просвет пищеварительного тракта. Липаза участвует в переваривании жиров. Ее задача – расщепить триглицериды до глицерина и жирных кислот.
- Амилаза – это фермент, вырабатываемый поджелудочной железой и слюнными железами, который участвует в переваривании углеводов, расщепляет крахмал и другие сахара.
- Протеазы – это подкласс гидролаз. Протеазы участвуют в переваривании белков. Их роль заключается в гидролизе пептидных связей внутри белковой связи или на ее конце.
Показания к лечению панкреатическими ферментами
Показанием к применению заместительной терапии ферментами поджелудочной железы является исчезновение или нарушение экзокринной функции поджелудочной при патологиях с экзокринной недостаточностью этого органа. Другими словами, показания к лечению панкреатином – нарушения пищеварения жиров, белков и углеводов из-за недостаточной экзокринной функции поджелудочной железы.
Такая ситуация может возникнуть при следующих патологиях и состояниях:
- хронический панкреатит;
- во время выздоровления от острого панкреатита;
- после операции по удалению поджелудочной железы или желудка;
- муковисцидоз;
- опухоли, вызывающие обструкцию поджелудочной железы и / или желчных протоков.
Панкреатин – как использовать?
Дозы панкреатина подбираются индивидуально, в зависимости от серьезности проблем с пищеварением. Наиболее распространенная доза составляет 40000-50000 единиц с каждым основным приемом пищи и половина дозы для небольших приемов пищи. Доза подбирается индивидуально для пациента, исходя из тяжести симптомов и реакции на лечение.

Панкреатин
Эффективность терапии оценивается по улучшению симптомов, включая консистенцию стула, потерю видимого жира или масляных капель в кале и увеличение веса. Стоит отметить, что применяемая терапия не влияет на количество эластазы-1 (фермент поджелудочной железы, участвующий в переваривании белка) в кале, и этот тест не следует использовать для корректировки дозы панкреатина.
Доза липазы не должна превышать 10000 U. липазы / кг массы тела / сутки из-за возможности развития фиброзной колонопатии (стеноз илеоцекальной и толстой кишки). При устойчивости двенадцатиперстной кишки к денатурации ферментов в желудке рекомендуется применять препараты в форме микросфер или мини-микросфер диаметром менее 2 мм.
При недостаточности поджелудочной железы может возникнуть дефицит витаминов. В этом случае следует также использовать добавки жирорастворимых витаминов – главным образом витаминов А и D.
Для достижения обезболивающего эффекта в случае экзокринной недостаточности поджелудочной железы важна активность протеаз, а содержание липазы важно для результатов заместительной терапии.
Побочные эффекты при приеме панкреатических препаратов
Лечение панкреатином может способствовать запорам, поэтому во время терапии обращайте внимание на адекватную гидратацию организма.
Особые условия
При приеме панкреатина пациент должен вести здоровый образ жизни, контролировать гликемию, соблюдать диету с низким гликемическим индексом, избегать алкоголя и курения.
Особенности лечения острого панкреатита: самые действенные лекарства
Острый панкреатит является достаточно серьезным заболеванием, которое требует проведения лечения которого необходимо помещать больного в хирургический стационар. Лечение заболевания проводится с применением традиционных медикаментов.
Особенности терапии

При панкреатите нужно соблюдать диету.
В период проведения лечения необходимо строго придерживаться правил. Пациентам категорически запрещается заниматься самолечением.
Также доктора не рекомендуют ставить горячие грелки на живот, вызывать рвоту и т.д. Такие действия при остром панкреатите могут привести к усугублению ситуации.
Если у пациента наблюдается гнойный панкреатит или воспалительный процесс в брюшине, то лечение проводится с применением медикаментозных средств.
При остром панкреатите пациенту необходимо полностью воздержаться от жидкости и пищи. Именно поэтому первые 3-5 дней терапии больные придерживаются голодной диеты. Лечение пациента должно проводиться со строгим соблюдением постельного режима.
Для того чтобы периодически охлаждать верхний отдел живота, необходимо использовать ледовые компрессы. Также осуществляется прием традиционных медикаментов, действие которых направлено на снятие спазмов сосудов.
Несмотря на то, что острый панкреатит приносит мучительные боли, введение морфина пациенту категорически противопоказано. Это объясняется тем, что аптечным лекарством производится усиление спазма сфинктера и нарастание болезни.
В период лечения острого панкреатита необходимо строго придерживаться общих правил. Аптечные лекарства для терапии болезни прописываются только доктором с учетом индивидуальных особенностей пациента.
Применение Но-шпы
Но-шпа — препарат обладает спазмолитическим эффектом.
При остром панкреатите у больных наблюдается сильная боль, которую необходимо устранить. С этой целью осуществляется применение Но-шпы, которые обладают ярко выраженным терапевтическим эффектом.
Но-шпа обладает ярко выраженным спазмолитическим действием. Применение традиционного медикамента осуществляется, если у пациента наблюдаются спазмы в кишечнике или желудке.
Также показаниями к использованию аптечного лекарства являются мочекаменная и желчекаменная болезни. Аптечное лекарство доктора прописывают пациентам, у которых диагностируют стенокардию или спазматические запоры.
Прием традиционного медикамента осуществляется внутрь от 2 до 3 раз в сутки. Одноразовая доза лекарственного средства составляет от 0,04 до 0,08 грамм. Также можно вводить двухпроцентный раствор лекарства внутривенно по 2-4 миллиграмм. Если у пациента наблюдается облитерирующий эндартериит, то вводить традиционный медикамент необходимо в артерию.
Несмотря на высокую эффективность Но-шпы, она может вызывать побочные эффекты при неправильном приеме. В большинстве случаев пациенты жалуются на появление головокружения и учащенного сердцебиения.
У некоторых больных нежелательные эффекты проявляются в виде запоров, повышенной потливости, появления чувства жара. Прием аптечного лекарства может приводить к появлению аллергического дерматита.
Но-шпа является высокоэффективным лекарственным средством, которое полноценно справляется со спазмами при остром панкреатите.
Лечение Папаверином
Папаверин — препарат эффективен при лечении холецистита.
Папаверин относится к категории миотропных спазмолитических аптечных лекарств.
Если принимать традиционный медикамент в большой дозе, то это приведет к снижению возбудимости сердечной мышцы и замедлению внутрисердечной проводимости.
Если у пациента наблюдаются спазмы сосудов в головном мозге, эндартерит, пилорозспазм, то ему назначают этот традиционный медикамент. Аптечное лекарство является высокоэффективным в лечении стенокардии, холецистита, спастического колите.
Если спазмы наблюдаются в мочевыводящих путях, тогда необходимо осуществлять прием традиционного медикамента. С помощью Папаверина устраняется бронхоспазм.
Применение аптечного лекарства осуществляется от 3 до 5 раз в сутки. Одноразовая доза медикаментозного препарата составляет от 0,04 до 0,06 грамм внутрь. Вводить двухпроцентный раствор Папаверина можно подкожно от 2 до 4 раз в сутки.
Одноразовая доза аптечного лекарства составляет 1-2 миллилитра. Если у человека наблюдается спазм в коронарных сосудах или в гладкой мускулатуре пищеварительного тракта, то ему вводят 1 миллиграмм раствора медленно в вену.
Прием аптечного лекарства внутрь в большинстве случаев осуществляется в чистом виде. В некоторых случаях больным параллельно прописывают Фенобарбитал. Максимально внутрь взрослому пациенту разрешается принимать 0,4 грамма. Суточная доза аптечного медикамента составляет 0,6 грамм. Форма выпуска аптечного лекарства достаточно разнообразная:
- Таблетки;
- Суппозитории;
- Порошок;
- Сложные таблетки;
- Ампулы.
Неправильное применение аптечного лекарства может привести к появлению атриовентрикулярной блокаде или желудочковой эктрасистолии. Если осуществляется внутреннее введение традиционного медикамента, то это может привести к снижению артериального давления или к запору.
Папаверин относится к категории сильнодействующих традиционных медикаментов, с помощью которого можно облегчить состояние пациента при остром панкреатите.
Терапия Трасилолом
Трасилол — лекарство для лечения хронического панкреатита.
Трасилол относится к категории препаратов животного происхождения, которые широко применяются в период лечения пациентов в стационарных условиях.
Традиционным медикаментом производится инактивирование ферментов в поджелудочной железе – трипсина и калликретина.
Если у пациента диагностируется острый или хронический панкреатит, то ему делают назначение этого аптечного лекарства.
Аптечное лекарство характеризуется высоким уровнем эффективности при хроническом панкреатите в стадии обострения. Если проводятся операции в верхней части брюшной полости, то для профилактики панкреатита необходимо использовать этот традиционный медикамент. С помощью медикаментозного препарата проводится лечение панкренекроза.
Доктора отмечают высокий уровень эффективности аптечного лекарства при остром панкреатите, который имеет отечную фазу. Для обеспечения высокой эффективности Трасилола его необходимо применять на начальных стадиях болезни.
Одновременно пациентам назначают антибиотики, а также кортикостероиды. Введение традиционного медикамента может проводиться внутривенно или с применением капельниц. Дозировка аптечного лекарства определяется доктором индивидуально.
Перед введением лекарственного средства необходимо определить индивидуальную чувствительность. С этой целью больному вводят пробную дозу традиционного медикамента в количестве 0,2 миллиграмма. Трасилол необходимо вводить максимально медленно. В противном случае могут наблюдаться побочные эффекты в виде тошноты и рвоты. В отдельных случаях у пациентов наблюдалось развитие аллергических реакций.
Трасилол является высокоэффективным препаратом при различных формах панкреатита. Именно поэтому его достаточно часто используют доктора.
Использование Циклофосфана

Циклофосфан — препарат очень эффективен в борьбе с опухолями.
Циклофосфан относится к категории цитостатических медикаментозных препаратов, которые обладают хорошими лечебными свойствами в борьбе с разнообразными опухолями.
В период применения аптечного лекарства наблюдается угнетение кроветворения.
С помощью традиционного медикамента лечится острый и хронический панкреатит, а также рак яичников, легких и молочной железы. Если у пациента наблюдается множественная миелома, лимфосаркома, лимфолейкоз, то им назначают данное аптечное лекарство.
Применение медикаментозного средства может быть внутриплевравльным, внутривенным, внутримышечным или внутрибрюшинным. При внутривенном или внутримышечном введении показано 0,2 грамма аптечного лекарства в сутки.
Также можно вводить по 0,4 грамма аптечного лекарства через день. Если в период лечения традиционным препаратом состояние крови пациента ухудшается, то дозу традиционного медикамента уменьшают в два раза. За курс лечения больному рекомендуется ввести от 8 до 14 грамм аптечного лекарства.
В период лечения панкреатита лекарственным средством рекомендуется два раза за курс исследовать кровь пациента. Чрезмерно высокий дозы традиционного медикамента могут привести к развитию тромбоцитопении, алопеции, лейкопении.
Некоторые больные жалуются на появление тошноты и рвоты. Также в период применения аптечного лекарства может возникать болезненность костей и мышц. Достаточно редко лечение лекарственным средством может приводить к возникновению цистита или токсического гепатита.
Применение аптечного лекарства категорически запрещается при кахексии, которая является крайним истощением организма человека. При сердечной недостаточности, тромбоцитопении, тяжелых патологических процессах в печени и почках лечение традиционным медикаментом не проводится. Противопоказанием к его применению является лейкопения.
Острый панкреатит – это серьезная болезнь, которая требует немедленной госпитализации больного. Лечение острого панкреатита препаратами проводится по назначению доктора. Во избежание появления побочных реакций при лечении традиционными медикаментами необходимо строго соблюдать их дозировку.
Лекарства для лечения поджелудочной железы
Каждый знает, что при употреблении спиртных напитков, жирной и копченой пищи страдает поджелудочная железа. Основной симптом – это боль, чаще всего опоясывающая, в верхней трети живота, сразу под ребрами. Также при заболеваниях органа появляются тошнота, рвота, разжижается стул. В тяжелых случаях возникают осложнения со стороны легких и сердца.
Лекарства для поджелудочной железы должен назначать врач после обследования. Только специалист решает, имеет место острый процесс, или это – симптомы хронического обострения. В первом случае для сохранения жизни нужна обязательная госпитализация в хирургическое отделение и инъекционные препараты, во втором – можно лечиться дома.
Лечение острого панкреатита
Процесс с увеличением, отеком, а иногда и отмиранием участка железы лечится инъекционными препаратами в хирургическом отделении. Хирурги наблюдают за состоянием пациента, контролируют его анализы крови и мочи на уровень ферментов поджелудочной. При необходимости проводится хирургическое вмешательство.
Применяются такие лекарства для лечения поджелудочной железы :
Это препараты, которые уменьшают или убирают боль при панкреатите. Делают они это путем устранения спазма гладких мышц протоков, по которым выводится сок, выработанный поджелудочной железой. Для полного устранения болевого синдрома часто требуется эти препараты комбинировать с обезболивающими – нестероидными противовоспалительными средствами или даже наркотическими анальгетиками.
К «чистым» спазмолитикам относят: Но-шпа, Папаверин, Мебеверин, Бускопан.
Комбинированные спазмолитики – лекарства для лечения поджелудочной железы – это: Баралгетас, Спазган, Спазмалгон.
Эти препараты уменьшают выработку сока поджелудочной железы, который, совместно с воспалительным экссудатом, увеличивает объем жидкости, выделяемый по протокам железы.
Сюда относят: Атропин, Платифиллин. При стихании процесса можно употреблять комбинированные спазмолитики, в состав которых входят также и антихолинергические (антисекреторные) препараты: Спазган, Спазмалгон.
Нестероидные противовоспалительные средства
Они направлены на уменьшение боли и воспаления. Это такие названия лекарств для поджелудочной железы , как Диклофенак, Ибупрофен. Вместе с ними – для защиты желудка – обязательно принимать следующие 2 группы препаратов.
Это лекарства, которые, взаимодействуя с соляной кислотой желудочного сока, нейтрализуют ее. Это уменьшает активность воспаленной поджелудочной железы.
К антацидам относят Альмагель, Фосфалюгель, Маалокс, Секрепат.
Блокаторы выработки соляной кислоты
Данные лекарства для поджелудочной железы крайне необходимы: снижение выработки соляной кислоты желудком рефлекторно уменьшает выработку панкреатического сока, то есть поджелудочной железе предоставляется возможность «отдохнуть» и восстановиться.
Угнетают образование HCl 2 группы препаратов:
блокаторы гистаминовых рецепторов: Квамател, Рантак;
ингибиторы протоновой помпы – более современный вид препаратов: Пантопразол, Омепразол, Рабепразол, Нольпаза.
Пи остром панкреатите вводятся инъекционные формы этих препаратов.
Ингибиторы протеолитических ферментов
Без этих препаратов также не обойтись, так как они эффективно снимают отек поджелудочной железы, уменьшают степень расщепления ферментами органа собственных тканей. Эти средства вводятся внутривенно капельно или внутривенно микроструйно. К ним относят: Контрикал, Гордокс.
Это препарат Сандостатин (Октреотид, Октрестатин), которого понадобится от 1 до 5 ампул в сутки, вводимых внутривенно капельно или микроструйно. Суть действия гормона заключается в угнетении выработки ферментов самой поджелудочной железы, а также желудка и кишечника, которые могут спровоцировать дополнительную работу воспаленной поджелудочной.
Средства от тошноты и рвоты
При тошноте и рвоте применяются: Церукал (Метоклопрамид), Мосид. Если симптом выраженный, назначается инъекционный препарат Осетрон в дозе от 2 до 16 мг на введение.
Средства от поноса
Учащенный жидкий стул при панкреатите нельзя останавливать медикаментозно. Нужно только восполнять ту насыщенную электролитами жидкость, которая теряется с испражнениями. Выполняется это или орально – растворами, изготовленными из порошков Регидон, Хумана Электролит, Оралит, БиоГайя ОРС, или (если имеется выраженная тошнота или проводится подготовка к операции) вводятся внутривенно растворы натрия хлорида, глюкозы 5%, Рингера, Ацесоль, Трисоль.
Имеются данные, что острый панкреатит имеет микробное (бактериальное) происхождение. Для его лечения применяются такие антибиотики (в некоторых случаях – 2 или 3 сразу):
Поможем с выбором лекарственных препаратов при панкреатите
Панкреатит — воспаление поджелудочной железы, которое может протекать в острой или хронической форме. Заболевание сопровождается нарушением оттока секрета из органа, в результате чего ферменты начинают разрушать клетки железы, а переваривание пищи в кишечнике практически останавливается. Чтобы остановить этот процесс, специалисты практикуют лечение панкреатита медикаментами с различными свойствами: для устранения симптомов, нейтрализации ферментов в железе или восполнения их нехватки в кишечнике. Особое внимание уделяется образу жизни и диете.

От того, насколько верным будет выбор лекарств, зависит не только результат терапии, но и жизнь человека. Неправильно подобранные препараты при панкреатите способны свести на “нет” усилия врачей по спасению жизни больного. В результате неправильного лечения может развиться некроз поджелудочной железы, сахарный диабет. Нередки случаи, когда в органе образуется абсцесс, прорыв которого приводит к перитониту, образованию свищей между поджелудочной железой и расположенными рядом органами. Все эти заболевания опасны высоким риском летального исхода или значительным ухудшением качества жизни пациента.
Какие таблетки можно использовать при панкреатите
При заболевании панкреатит таблетки подбирают с учетом имеющихся симптомов, а основная цель их приема состоит в разгрузке поджелудочной железы и снижении ее активности. Приостановить синтез пищеварительных ферментов органов помогают лекарства следующих групп:
- блокаторы протонной помпы и ингибиторы Н2-гистаминовых рецепторов;
- ферментные препараты с панкреатином;
- миотропные спазмолитики;
- анальгетики.

Этого набора средств достаточно для устранения воспалительного процесса и восстановления функций поджелудочной железы. Препараты других групп (энтеросорбенты, средства, избавляющие от изжоги, антибиотики и т.д.) назначаются при необходимости или наличии осложнений.
Блокаторы рецепторов и протонной помпы
Эта группа лекарственных средств не оказывает влияния непосредственно на железу, но частично или полностью останавливает выделение соляной кислоты в желудке. В результате уменьшения ее синтеза поджелудочная железа получает сигнал, что организм не нуждается в пищеварительном секрете. Замедление работы органа приводит к более быстрому восстановлению его функциональности, а риск осложнений снижается.

При выборе средств для уменьшения секреции соляной кислоты можно сделать выбор в пользу лекарств, блокирующих Н2-гистаминовые рецепторы или ингибирующие протонную помпу.
Блокаторы Н2-гистаминовых рецепторов (“Роксатидин”, “Ранитидин”, “Фамотидин” и Лафутидин”) приостанавливают только один механизм выработки соляной кислоты в желудке (на гастриновые и ацетилхолиновые рецепторы такие лекарства не влияют), действуют непродолжительное время, имеют побочные эффекты и вызывают привыкание.

Ингибиторы протонной помпы (“Омепразол”, “Пантопразол”, “Рабепразол” и другие) более эффективны и безопасны, не вызывают побочных эффектов и привыкания, действуют долго и приостанавливают образование и выделение соляной кислоты, действуя на обкладочные клетки стенок желудка. Отзывы об эффективности этих препаратов в большинстве случаев положительные.
Ферментные препараты
Ферменты — незаменимые лекарства при панкреатите, которые позволяют восстановить процесс пищеварения и разгрузить поджелудочную железу. Лекарства при панкреатите этой группы представлены таблетками с панкреатином в том числе растительного происхождения (“Панкреатин”, “Мезим Форте”, “Пепфаза”, “Вобэнзим”) и кислотоустойчивые капсулы с микрогранулами запрограммированного высвобождения (“Креон”, “Эрмиталь”, “Микразим”).

При выборе ферментных препаратов роль играет не только дозировка действующих веществ. Специалисты обращают внимание на течение болезни, причины ее возникновения, наличие сопутствующих заболеваний или непереносимости отдельных компонентов.
Важно! Таблетки с содержанием желчи, экстракта куркумы и симетиконом при панкреатите противопоказаны, так как они не только возмещают недостаток ферментов, но и усиливают их синтез в поджелудочной железе, провоцируя усиление воспаления.
Наиболее эффективными и безопасными лекарственными средствами, подходящими для лечения панкреатита, гастроэнтерологи называют:

- Капсулы “Креон”;
- Капсулы “Эрмиталь”;
- Капсулы “Микразим”.
Перечисленные препараты используют при хроническом панкреатите, а также при погрешностях в питании для профилактики обострений. Отзывы о них в большинстве случаев положительные, но вероятность возникновения побочных эффектов во время их приема не исключена.
Анальгетики и спазмолитики
При остром воспалении поджелудочной железы или обострении хронического процесса важно устранить болевой синдром. Для этого используют анальгетики и спазмолитики. Первые хорошо справляются с дискомфортом, возникшем при первичном воспалении. Спазмолитики же рекомендуется использовать при болевом синдроме, вызванном давлением кист, псевдокист и камней на протоки железы.

Рекомендованные к использованию анальгетики при панкреатите:
- Парацетамол — эффективный и безопасный препарат, которые не раздражает слизистую желудка и способствует уменьшению воспаления.
- Анальгин — сильнодействующий препарат, который применяют самостоятельно или в комплексе со спазмолитиками.
- Баралгин — схожее по составу и действию с Анальгином средство.
Препараты с обезболивающим эффектом не лишены недостатков. Они могут раздражать слизистые оболочки, вызывать аллергию и влиять на работу сердечно-сосудистой системы, печени и почек. Поэтому их назначают с учетом индивидуальных особенностей пациента. Тем не менее отзывы об этих обезболивающих чаще положительные, чем отрицательные.
Если острые боли появились вследствие повышения давления в протоках поджелудочной железы, анальгетики будут неэффективными. Для устранения симптомов лучше использовать спазмолитики:
- Папаверин — средство на основе одноименного соединения, которое эффективно расслабляет гладкую мускулатуру, из которой состоят протоки ПЖ.
- Дротаверин — миотропный спазмолитик, который способствует восстановлению проходимости протоков поджелудочной железы при их спазме. Обладает слабо выраженным противовоспалительным эффектом.
- Мебеверин (Дюспаталин) — препарат с выраженным и длительным действием, однако действует преимущественно на гладкую мускулатуру желудка, кишечника и желчных протоков. Его использование особенно полезно при вторичном панкреатите, возникшем на фоне патологий желчного пузыря.

Каждый из перечисленных препаратов положительно оценивается пациентами. В редких случаях отзывы содержат негатив, и часто он вызван не качеством препаратов, а их высокой стоимостью.
Специалисты отмечают, что спазмолитики требуют строгой дозировки, так как они влияют на гладкую мускулатуру во всем организме, включая миокард, сосудистые стенки, мочевой пузырь. Их не назначают больным с пониженным артериальным давлением, некоторыми видами аритмии, атонией кишечника.
Дополнительные средства
Помимо ферментных препаратов и обезболивающих лекарств при панкреатите рекомендуется использовать пребиотики на основе растворимых пищевых волокон. Они необходимы для восстановления микрофлоры кишечника и защиты поджелудочной железы от чрезмерной нагрузки.
При попадании в пищеварительный тракт волокна впитывают жиры и глюкозу, которые стимулируют ПЖ усиленно вырабатывать пищеварительный секрет и инсулин. Благодаря этому железа функционирует в силу своих возможностей, что позволяет ей восстановиться быстрее. Помимо этого растворимая клетчатка является хорошей питательной средой для полезной микрофлоры, в результате чего улучшается усвоение основных питательных веществ в толстом кишечнике.
Источником растворимых волокон могут стать все виды капусты, цитрусовые, яблоки, фасоль и тыква, кабачки и морковь, овсяная крупа, чернослив и цельнозерновой хлеб. К сожалению, большинство перечисленных продуктов во время обострения запрещены к приему, так как они вызывают вздутие и нарушение стула. Заменить их можно ржаными отрубями или шелухой подорожника. Более удобный и безопасный вариант — добавка “Смарт Файбер”. Клетчатка в ней имеет структуру порошка, который без следа растворяется в любой еде и напитках, не изменяя при этом вкус, цвет и консистенцию блюда. В день достаточно употреблять одну ложку средства, чтобы покрыть суточную потребность в пищевых волокнах и избавиться от неприятных ощущений в животе.
Как правильно выбрать лекарства при панкреатите
Сделать правильный выбор при лечении панкреатита таблетками и трезво оценить, какие из них лучше, может только лечащий врач. Даже самое дорогое и современное лекарство может не подойти по ряду причин: из-за сопутствующих заболеваний, непереносимости, особенностей организма.
Средство, которое помогло соседу, родственнику или другу, может привести к серьезным осложнениям у вас. Отсутствие эффекта — меньшее, что может случиться при приеме неправильно подобранного лекарства. К симптомам панкреатита вполне могут присоединиться проблемы с сердцем, головным мозгом, кровеносной системой. Поэтому выбор средства можно доверить только гастроэнтерологу.
Чтобы уменьшить всевозможные риски, необходимо рассказать врачу обо всех заболеваниях, непереносимости лекарств и аллергии (если они есть), недавно перенесенных или имеющихся заболеваниях. Также стоит рассказать о том, какие препараты принимаются постоянно, даже если это витамины или биологически активные добавки к пище. Эта информация поможет подобрать эффективные и безопасные средства в нужной дозировке.
Как лечить воспаление поджелудочной железы

Панкреатит может возникать как патологическая реакция организма на неправильное питание, осложнение системных заболеваний или холецистита. Хронический процесс развивается бессимптомно, острый чреват некрозом и опасен для жизни.
Причины панкреатита
Факторы, которые провоцируют начало воспалительного процесса и стойкое нарушение ферментативной функции поджелудочной:
пороки строения пищеварительной системы;
дискинезия желчевыводящих путей и желчного пузыря;
инфекционные и воспалительные заболевания органов ЖКТ;
интоксикации химическими веществами;
механические травмы органов брюшной полости в результате сдавливания, ударов, падений;
длительный прием лекарственных средств: антибиотиков, глюкокортикостероидов.
Повлиять на здоровье поджелудочной железы может проживание в экологически неблагополучных регионах, погрешности в питании. Риск панкреатита увеличивает употребление алкоголя, рафинированной, жирной пищи, жареных блюд, консервированных, копченых продуктов, переедание.
Формы патологии
Выделяют несколько форм течения воспаления поджелудочной. Страдать ими могут люди любого возраста: дети, взрослые и пожилые.
Острый панкреатит. Развивается в течение нескольких часов, обычно после приема большого количества пищи. У больных появляется резкая тошнота с рвотой, возникает боль в верхней части живота, сопровождаемая диареей, вздутием и отрыжкой. Вероятна сильная лихорадка: проливной пот, высокая температура тела, слабость. При деструктивном процессе возникают абсцессы и очаги некроза, требующие немедленного хирургического вмешательства.
Реактивный интерстициальный панкреатит является разновидностью острой формы воспаления, более характерен для детского возраста. Проявляется высокой тревожности температурой с резкими болями в животе, сопровождается отеком железы и выбросом фермента трипсина, который разрушает ее ткани. Этот процесс обратим в отличие от некротизирующего, но также требует срочного врачебного вмешательства.
Хронический панкреатит. Может не давать о себе знать в течение десятков лет, а период ремиссии бессимптомен. При обострениях провляется резкой диспепсией, болями в животе, снижением аппетита, общей интоксикацией, лихорадкой. Часто сопровождается хроническим холециститом или гастритом, требует регулярной поддерживающей терапии, коррекции образа жизни.
Панкреатит вызывает нарушения в работе печени, желудочно-кишечного тракта, сосудистой системы, почек. В большинстве случаев воспалительный процесс не влияет на эндокринные функции железы и не связан с развитием сахарного диабета.
Методы диагностики панкреатита
У большинства больных поводом к обращению в клинику становятся регулярные боли в животе, нарушение аппетита, тяжесть в желудке и другие явные признаки патологии. Хроническое воспаление может быть обнаружено случайно при диспансеризации. Методы диагностики панкреатита:
Биохимический анализ крови. Классические признаки неполадок со здоровьем: высокая СОЭ, лейкоцитоз. При панкреатите повышается уровень трипсина, амилазы и липазы.
Исследование проб мочи и кала. В них обнаруживают повышение амилазы, изменение уровня других ферментов. Копрограмма показывает наличие непереваренных остатков пищи.
УЗИ органов брюшной полости. Информативный метод, определяющий изменение размеров и структуры поджелудочной железы, сопутствующее воспаление близлежащих желчных путей и печени.
МРТ. Назначается для дифференциальной диагностики панкреатита в сложных или спорных случаях, при тяжелом течении процесса.
Препараты, применяемые в лечении панкреатита
При острых формах заболевания терапию проводят в госпитальных условиях. Хронический процесс лечат амбулаторно, при обострениях назначая посещение дневного стационара. Применяют медикаменты, устраняющие основные симптомы и восстанавливающие ферментативные функции пораженного органа.
Спазмолитики. Их назначают при острой форме для расслабления гладких мышц протоков и удаления застоев панкреатического сока. Популярные средства: Дротаверин, Спазган, Спазмалгон, Папаверин, Бускопан, Баралгетас. При необходимости их действие дополняют анальгетиками, нестероидными противовоспалительными средствами. Курс продолжают до полного устранения болевого синдрома.
Антихолинергические препараты: уменьшают выделение сока железы, снижая нагрузку на орган и побуждая к купированию воспалительного процесса. Применяют Платифиллин и Атропин.
Антацидные средства. Уменьшают содержание соляной кислоты в желудочном соке, рефлекторно снижая выделение панкреатического сока и общую нагрузку на органы ЖКТ. Используют Маалокс, Гастал, Секрепат, Алмагель, Фосфалюгель и другие препараты.
Ингибиторы протонной помпы. Эти средства снижают синтез соляной кислоты функциональными клетками слизистой желудка, предотвращая избыточную кислотность. Применяют Пантопразол, Омепразол, Рабепразол, Нольпазу. Кроме таблетированных форм при остром процессе назначают также инъекции этих препаратов. Курс помогает железе отдохнуть и восстановиться, уменьшая агрессию ферментов.
Ингибиторы протеолитических ферментов. Они способствуют уменьшению отека тканей и защищают железу от повреждающего воздействия ферментов. Популярные препараты: Гордокс, Контрикал.
Гипоталамические гормоны Октреотид и Октрестатин, снижающие выработку всех ферментов поджелудочной, желудка и кишечника. Необходимы при остром панкреатите для уменьшения общей нагрузки на пораженный орган. Средства вводятся инъекционно курсом до 5 дней.
Симптоматические препараты: для устранения рвоты, восполнения водно-солевого дефицита: Церукал, Мосид, Регидрон.
При воспалении, вызванном инфекционными агентами, применяют антибиотики: Цефтриаксон, Ципрофлоксацин, Аугментин, Метронидазол и другие.
Курсы медикаментозных средств при панкреатите обычно короткие, длятся не более 5 суток. При хронической форме болезни для профилактики обострений и улучшения пищеварения больным назначают ферментативные средства: Мезим, Панкреатин, Креон, Эрмиталь. Их рекомендуют применять длительно: до 6–8 месяцев подряд.
Лекарственную терапию дополняют диетой. Пищу готовят без обжарки, с минимальным содержанием животных жиров, сахара, соли и специй. В рацион включают свежие, тушеные овощи, некислые фрукты, отварное мясо, молочные продукты.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.


