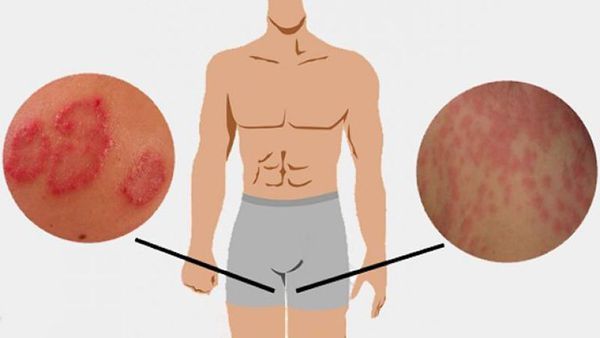
Прыщи в паху и на лобке: как выглядят и почему возникают
Образования в области паха и лобковой зоне – неприятность, которая может настигнуть и женщин, и мужчин любого возраста. Иногда прыщи в паху вызваны вполне безобидными и легко устранимыми факторами – недостаточно тщательной гигиеной, неправильно подобранным бельем или нарушением техники бритья.
Однако причины бывают и более серьезными, сигнализирующими о том, что в организме пациента что-то неладно. На них мы и остановимся подробнее.
Инфекционные и вирусные заболевания как причина появления прыщей на лобке и в паху
Это вариант, который специалисты нашей клиники предполагают в первую очередь. Среди заболеваний чаще всего встречаются:
- лобковый педикулез: небольшие гнойные прыщики появляются на определенной стадии течения заболевания;
- сифилис: при этом заболевании характерно возникновение одного или нескольких прыщей на лобковой части мужчин (зачастую выглядит как язва и располагается на самом половом органе). У женщин они, кроме лобка, иногда наблюдаются на половых губах. Такое образование называют шанкром. Оно имеет гладкую поверхность с блестящими краями, не вызывает болезненных ощущений, но является красочным симптомом развития в организме опасного недуга;
- генитальный герпес: один из признаков заболевания – мелкие, похожие на пузырьки прыщи на лобковой части у женщин и на половом органе и тестикулах у мужчин;
- вирус папилломы человека: его нитевидная разновидность почти всегда поражает именно лобок и в невоспаленном состоянии представляет собой бородавку, но только до тех пор, пока пациент направленными или случайными действиями не спровоцирует ее воспаление и нагноение;
- микоз: грибковое заболевание, одним из внешних признаков которого могут быть похожие на ожоговые волдыри прыщи между ног, в ягодичной складке, на половых органах и в нижней части живота;
- контагиозный моллюск: возбудитель, передающийся половым либо бытовым путем, провоцирует лобковые прыщи у женщин и мужчин с творожистым содержимым.
Другие причины прыщей в пахово-лобковой зоне
Помимо специфических заболеваний, прыщи в интимных местах могут высыпать по тем же причинам, что и на любых других частях тела: вследствие эндокринных сбоев или нарушений работы внутренних органов, избыточного веса, неправильно подобранного рациона питания, переохлаждения, сахарного диабета. Кроме того, прыщи в паху у женщин могут образовываться в период овуляции и ПМС, при беременности, лактации и пременопаузе.
Определять исходные предпосылки своими силами и тем более пытаться избавиться от прыщей методом выдавливания, самостоятельного подбора препаратов и народных средств не стоит – это чревато гораздо более серьезными последствиями, чем просто образование в деликатной области. Поэтому всех, у кого возникла подобная проблема, ожидают на приеме высококвалифицированные специалисты нашего медцентра.
Диагностика причин и лечение в клинике «Частная практика»
Первое, с чего начинается лечение прыщей, в том числе и в пахово-лобковой зоне, – установление причин их появления. Исходя из этого, определяется дальнейшая тактика работы с пациентом. Иногда достаточно рекомендаций, относящихся к личной гигиене, уходу за проблемными участками кожи и соблюдению правил удаления волос.
В более сложных случаях мы назначаем всестороннее обследование, включающее в себя исследование кала на микрофлору кишечника, анализы крови на общие показатели, биохимию и гормоны, УЗИ органов пищеварения и почек, соскобы, посевы и биопсию. При подозрении на инфекционную этиологию мы направляем пациента на анализы ЗППП. Все лабораторные и инструментальные исследования выполняют в нашей клинике, которая оснащена современной лабораторией и аппаратурой.
По результатам проведенных исследований наши врачи-дерматовенерологи подбирают результативную комплексную терапию, гарантированно позволяющую излечить прыщи в паху у мужчин и женщин с минимальным риском рецидива.
Не следует относиться легкомысленно к прыщам на лобке, ведь они могут служить симптомом опасных половых инфекций. В этом случае успех лечения во многом зависит от стадии заболевания. Обращайтесь к врачу вовремя и будьте здоровы!
Записаться на прием вы можете в удобное время. Двери нашей клиники открыты для вас ежедневно с 09:00 до 21:00.
Пузырьки в интимной зоне
Пузырьки в интимной зоне могут быть признаком генитального герпеса. На сегодняшний день эта патология одна из наиболее часто встречающихся патологий вирусной природы. Герпес в паху сопровождается пузырьковыми высыпаниях на слизистых оболочках и коже. Причиной появления генитального герпеса могут быть два вида микроорганизмов – вирус простого герпеса 1 и 2 типов (ВПГ- 1 и ВПГ- 2). Более 90% жителей планеты являются носителями ВПГ. Эта инфекция является достаточно распространенным заболеванием.
Вирус простого герпеса первого типа. Передать эту разновидность вируса можно воздушно-капельным путем при кашле, чихании, питье из чашки и тд. Чаще всего ВПГ 1 провоцирует высыпания на лице: поражение слизистых оболочек рта и носа, но может также протекать и бессимптомно или поражать область гениталий. Однако, избавится от этого вируса навсегда, увы, уже не получится. Вирус при лечении не погибает, а прячется в нервных ганглиях. Поэтому стоит только носителю вируса испытать сильный стресс или переохладится, как заболевание снова начнет прогрессировать.
Вирус простого герпеса второго типа. В отличие от первого типа, пузырьковая сыпь чаще появляется не на лице заболевшего, а на половых органах и зоне ануса. Передается ВПГ-2 чаще всего во время незащищенного полового контакта. К слову, презерватив не всегда может обеспечить 100% защиты от полового герпеса, так как жидкость из папул может остаться на бедрах и паховой зоне. ВПГ 2 также не исчезает из организма, а “живет” в нервных ганглиях на протяжении всей жизни заболевшего.
Врачебное сообщество выделяет следующие варианты течения болезни.
Первичный эпизод
При заражении генитальным герпесом у пациента, как правило, ухудшается общее состояние, появляются признаки ОРВИ, повышается температура. Все эти симптомы сопровождаются болью, зудом и жжением в области паха. Спустя несколько дней в интимной области появляются высыпания в виде пузырьков, в полости которых – прозрачная жидкость.
Сыпь у женщин поражает вульву, лобок и слизистую влагалища. При отсутствии терапии вирус может “пойти дальше” и поразить матку, фалоппиевые трубы, анус и прямую кишку. Мужчины при герпесе увидят высыпания на половом члене и мошонке.
После вскрытия пузырьков, на их месте появляются ярко-красные язвочки, которые заживают на протяжении недели-двух.
Рецидив
При повторном появлении заболевания общее недомогание может не беспокоить . Пузырьковые поражения появляются в тех же местах. Частота рецидивов зависит от общего состояния организма и иммунной системы, в некоторых случаях может случаться по 4-5 обострений. Однако в последнее время генитальный герпес протекает в атипичной или бессимптомной форме, когда сыпь практически не незаметна. Частым проявлением в данном случае может быть постоянный зуд в промежности без явных причин, высыпания, которые через 1-2 дня проходят сами, трещинки на коже и слизистой. Даже если проявления герпеса выражены слабо, человек может быть опасен для окружающих, так как возможность передачи все также высока.
Генитальный герпес опасен для беременных женщин. Если женщина впервые встретилась с вирусом во время беременности и у нее развился первичный эпизод, это может стать причиной осложнений – замершей беременности, самопроизвольного выкидыша, аномалии развития и гибель плода.
Если женщина была носителем ВПГ до того, как забеременела, то ее иммунная система может защитить малыша, но в случае обострений сохраняется риск развития осложнений. Заражение ребенка возможно во время родов, при условии, что они пройдут во время активной фазы течения болезни. Поэтому важно пристально следить за своим здоровьем во время вынашивания малыша, чтобы не допустить рецидивов.
При поражении половых органов пузырьковой сыпью, спровоцированной ВПГ, некоторые пациенты испытывают смущение, дискомфорт, стыд, депрессию. Многие пытаются скрыть информацию о наличии генитального герпеса от новых половых партнеров, боясь быть отвергнутым. Однако при появлении характерных симптомов не стоит медлить – нужно в обязательном порядке и своевременно обратиться за медицинской помощью. В случае пузырьков в интимной зоне можно обратиться к гинекологу, дерматовенерологу, мужчины также могут посетить уролога. Диагноз устанавливается специалистом и подтверждается лабораторными исследованиями. Для этого выполняется ПЦР-тест соскоба из области пузырьков и язвочек, который позволяет выявить возбудителя.
Как говорилось выше, способа полностью избавится от вируса простого герпеса невозможно, как и вылечить генитальный герпес навсегда. Однако современная медицина способна предложить лучшие средства от герпеса , которые могут сдерживать возбудителя генитального герпеса в неактивном состоянии и значительно снизить вероятность возвращения симптомов как у мужчин, так и у женщин.
Паховая эпидермофития – симптомы и лечение
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Паховая эпидермофития — грибковое заболевание кожи, характеризующееся зудом и сыпью в области крупных складок кожи, преимущественно паховых.
В отечественной дерматологии паховая эпидермофития (epidermophytia inguinalis, eczema marginatum) выделена в отдельное заболевание, причиной которого является инфицирование паразитарным грибом Epidermophyton floccosum. В мировой дерматологии этот термин не применяется, так как поражение паховых и других складок тела чаще вызывают другие патогенные грибы, такие как Trichophyton rubrum, Trichophyton tonsurans и Trichophyton mentagrophytes. Поэтому в практике применяется термин “микоз крупных складок тела” (Tinea cruris) [1] .
Пути инфицирования:
- Прямой — передача возбудителя непосредственно от носителя или больного при тесном телесном контакте.
- Непрямой — более частый путь заражения через различные предметы, на которых находятся чешуйки кожи с патогенными грибами (простыни, деревянные скамьи, одежда, полотенца, сидения унитазов, лежаки на пляжах, медицинский инструментарий).
- Аутоинокуляция — перенос возбудителя из очагов поражения на руках или ногах.
Факторы риска:
- повышенная температура и влажность (поэтому пик заболеваемости приходится на лето и пребывание в тропическом и субтропическом климате);
- плотно прилегающая к телу одежда;
- ряд хронических заболеваний, таких как сахарный диабет, лимфома, синдром Кушинга; (повышенная потливость); ;
- иммунодефицит (например, ВИЧ-инфекция);
- семейная и генетическая предрасположенность [2] .
Паховая эпидермофития является распространённым заболеванием. Например, США пациенты с этой патологией составляют до 10-20 % всех посещений дерматологов [3] . Мужчины болеют в три раза чаще, чем женщины. Наиболее часто заболевание отмечается у военнослужащих, заключённых и спортсменов. Заболевание в более редких случаях может встречаться и у детей, особенно страдающих ожирением [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
- Острое начало заболевания с переходом в вялотекущий хронический процесс в случае отсутствия лечения.
- Появление симметрично расположенных розово-красных пятен, резко ограниченных от здоровой кожи, с шелушащейся поверхностью. Вследствие быстрого периферического роста формируются обширные очаги до 10-15 см в диаметре.
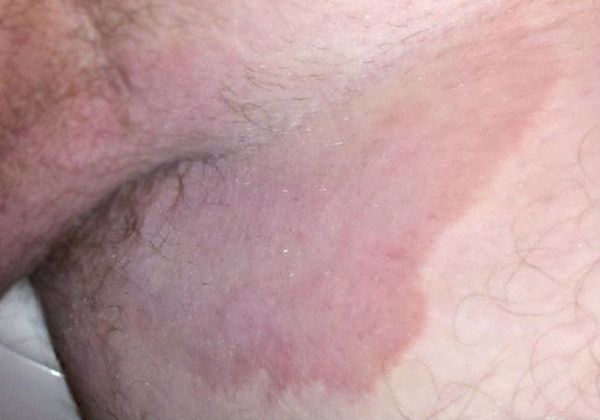
- Формирование кольцевидных или гирляндообразных очагов с периферическим сливным или прерывистым отёчным валиком красного цвета, состоящим из папул, пустул, везикул, чешуек и с центральной зоной видимо здоровой кожи [7] .
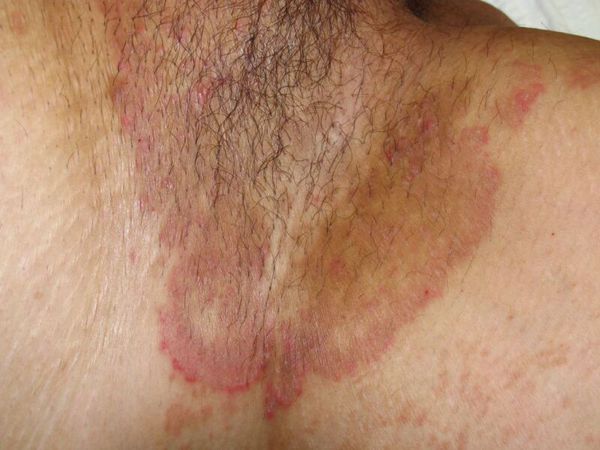
- Локализация сыпи в области паховых складок и внутренней поверхности бёдер, причём мошонка у мужчин нередко вовлекается в процесс, а поражения кожи полового члена не наблюдается. Реже высыпания могут локализоваться в подмышечной области, промежности, межъягодичной складке и в складках под молочными железами.
- У части больных могут появляться дополнительные очаги поражения за пределами основного очага — так называемые отсевы.
- Примерно у половины больных имеется микоз стоп.
- Зуд и болезненность в очагах поражения, которая усиливается при ходьбе.
Патогенез паховой эпидермофитии
При наличии благоприятных условий патогенный гриб внедряется в кожу и начинает размножаться. Важное значение придаётся продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
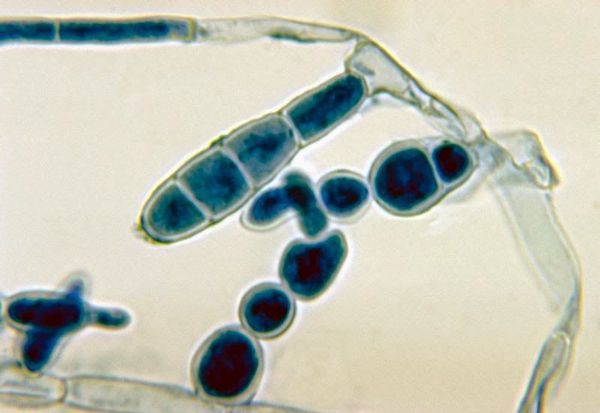
После внедрения гриб прорастает в виде ветвистого мицелия. Если скорость отшелушивания (десквамации) эпителия невелика, мицелий гриба распространяется далее по прилегающим участкам кожи. В противном случае происходит либо самопроизвольное выздоровление, либо бессимптомное носительство. Решающим моментом является состояние местной иммунной защиты (макрофагов, Т-клеток, секреции и ммуноглобулина A ) [5] .
Дерматофиты (грибки) содержат молекулы углеводной стенки (β-глюкан). Эти молекулы распознаются рецепторами, такими как Dectin-1 и Dectin-2, которые активируют сходные рецепторы 2 и 4 (TLR-2 и TLR-4) и запускают механизм иммунной защиты [6] .
Определённую роль имеют ненасыщенный трансферрин плазмы (подавляет дерматофиты, связывая их ветвящиеся тонкие трубочки ), комплемент, опсонизирующие антитела (распознают чужие молекулы) и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа. В результате образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной зоной, где кожа выглядит здоровой, так как здесь процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации заболевания не существует. Международная классификация болезней 10-го пересмотра (МКБ-10) в российской редакции определяет заболевание как “эпидермофития паховая”, код — В35.6. В оригинальной редакции болезнь называется Tinea inguinalis (Tinea cruris) — микоз складок.
В развитии заболевания можно выделить несколько стадий:
- Инкубационный (скрытый) период — от момента инфицирования до появления клинических симптомов. Длится в среднем около 2-3 недель;
- Стадия активных клинических проявлений различной интенсивности. Продолжается от нескольких недель до нескольких месяцев.
В дальнейшем патологический процесс может развиваться по различным сценариям:
- Переход в хроническую форму с частыми рецидивами заболевания — наиболее частый вариант.
- Самопроизвольное излечение — наступает в редких случаях.
- Бессимптомное носительство — может наблюдаться изначально и без стадии клинических проявлений. Представляет опасность в эпидемиологическом плане [8] .
Без лечения заболевание может продолжаться годами, обостряясь летом или во время пребывания в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Частым осложнением хронической формы паховой эпидермофитии является лихенизация ( утолщение кожи, усиление её рисунка и нарушение пигментации) , возникающая от расчёсов при сильном зуде. Процесс напоминает ограниченный атопический дерматит [8] .
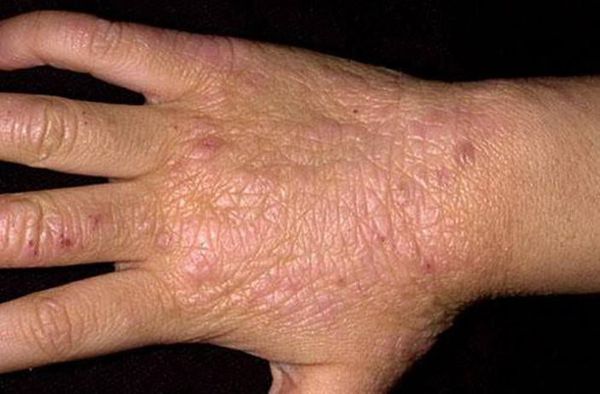
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Применение для лечения препаратов, содержащих стероиды, приводит к появлению так называемого микоза инкогнито, при котором клиническая картина заболевания может кардинально меняться и становиться атипичной [9] . Кроме того, длительное применение этих препаратов может привести к атрофии кожи в очагах поражения и инфицированию пиококками.
Диагностика паховой эпидермофитии
Диагностика паховой эпидермофитии основывается на данных анамнеза, клинической картины и результатах лабораторных и инструментальных исследований [10] .
- Наиболее распространенным и общепринятым методом диагностики является микроскопическое исследование нативного препарата чешуек кожи с очагов поражения, обработанных 10-15 % раствором едкой щёлочи (КОН). С помощью этого исследования можно выявить мицелий и споры гриба [11] . Данный метод позволяет быстро подтвердить диагноз, недостатком является невысокая чувствительность (ложноотрицательный результат наблюдается в 15 % случаев).
- Культуральное исследование с посевом материала из очагов поражения на специальную среду Сабуро. Позволяет определить вид возбудителя и его чувствительность к антимикотическим препаратам. Недостатком метода является длительность исследования (от 3 до 6 недель).
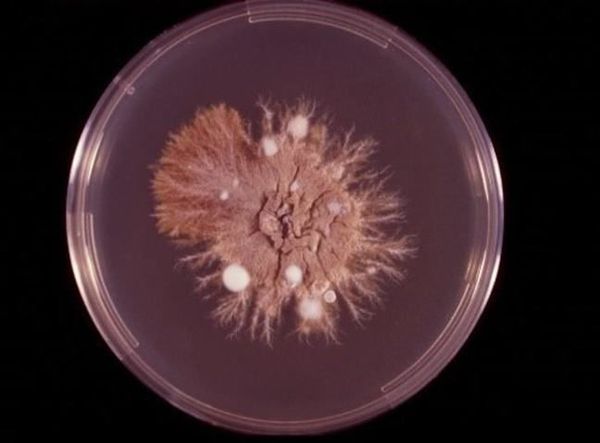
- В последнее время для диагностики паховой эпидермофитии стал применяться метод определения ДНК возбудителя с помощью полимеразной цепной реакции (ПЦР) [12] . Это самый перспективный метод диагностики, но основным недостатком является дороговизна исследования и наличие специализированной лаборатории.
- В затруднительных случаях может применяться биопсия с очагов поражения с последующим гистологическим исследованием.
- Осмотр лампой Вуда позволяет отдифференцировать паховую эпидермофитию от эритразмы, при которой отмечается кораллово-розовое свечение очагов.
Во всех случаях диагноз заболевания должен быть подтверждён лабораторными методами исследования.
Паховую эпидермофитию следует отличать от следующих заболеваний:
-
— хронически протекающее заболевание кожи, вызванное бактерией Corynebacterium minutissimum.
- Опрелости (интертриго, интертригинозный дерматит) — дерматит от механического раздражения кожи за счёт трения соприкасающихся складок тела.
- Стрептококковое интертриго — серозно-гнойное воспаление кожи с образованием пузырей, развивающееся в складках кожи. Ч асто возникает у детей и взрослых с ожирением.
- Ограниченный нейродермит — поражение кожи нейроаллергического типа с развитием очагов высыпаний и выраженным зудом , который может проявляться в пахово-бедренных складках, на внутренней поверхности бёдер, на коже мошонки.
- Кандидоз складок — поверхностное поражение кожи, вызванное грибками рода Candida. Чаще возникает у больных с сахарным диабетом.
- Чёрный акантоз — гиперпигментация кожных покровов. С вязан с ожирением.
- Гистиоцитоз Х у детей — генетически обусловленное заболевание, которое характеризуется образованием специфических клеточных гранулём в различных органах и тканях. Часто проявляется кожными высыпаниями.
- Аллергический дерматит крупных складок. Возникает вследствие аллергии кожи к различным веществам, содержащимся в нижнем белье, одежде, дезодорантах, туалетном мыле, медикаментах.
- Инверсионный псориаз складок. при его локализации в складках кожи.
- Доброкачественная семейная хроническая пузырчатка Гужеро — Хейли — Хейли. Это наследственный буллёзный дерматоз [8] .
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
- Этиотропное лечение — п рименение средств, направленных на устранение причины болезни : фунгистатических (подавляющих жизнедеятельность гриба) и фунгицидных (уничтожающих грибы).
- Патогенетическое лечение — м ероприятия, направленные на устранение факторов, способствующих развитию заболевания или возникающих в процессе течения болезни.
- Симптоматическое лечение — применение препаратов, влияющих на объективные и субъективные симптомы заболевания [8] .
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов. Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий более сильным фунгицидным действием против различных видов дерматофитов, чем тербинафин. Применяется в форме 1 % крема один раз в день в течение 1-2 недель. Одобрен US Food and Drug Administration ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки [14] :
- ихтиол, раствор 5-10 % — 2-3 раза в сутки наружно в течение 1-2 дней; , водный раствор 1 % — 1-2 раза в сутки наружно в течение 1-2 дней; , раствор — 1-2 раза в сутки наружно в течение 2-3 дней;
В последующем назначают пасты и мази, содержащие противогрибковые и глюкокортикостероидные лекарственные средства:
- миконазол + мазипредон — 2 раза в сутки наружно в течение 7-10 дней;
- изоконазол нитрат + дифлукортолон валерат — 2 раза в сутки наружно в течение 7-10 дней;
- клотримазол + бетаметазон, крем — 2 раза в сутки наружно в течение 7-10 дней.
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве “примочки” и комбинированные антибактериальные препараты [14] :
- ихтиол, раствор 5-10 % — 2-3 раза в сутки наружно в течение 2-3 дней;
- натамицин + неомицин + гидрокортизон, крем — 2 раза в сутки наружно в течение 3-5 дней;
- бетаметазон дипропионат + гентамицина сульфат + клотримазол, мазь, крем — 2 раза в сутки наружно в течение 3-5 дней.
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
-
100 мг — 1 раз в сутки в течение 14 дней; 250 мг — 1 раз в сутки в течение 2-3 недель.
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Важным моментом является борьба с потливостью, которая способствует возникновению рецидивов. Уменьшение гипергидроза достигается ежедневным обмыванием кожи складок прохладной водой или обтиранием влажным полотенцем с последующим тщательным высушиванием. Помимо этого, рекомендуется обтирать кожу 2 % салициловым или 1 % таниновым спиртом с последующей присыпкой 10 % борной пудрой, амиказолом, певарилом, батрафеном, толмиценом [8] .
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения необходимо исключить все факторы риска и соблюдать профилактические меры:
Прыщи на лобке
Раздражения и прыщи на лобке всегда требуют особого внимания, так как причина их происхождения может быть разной. Это явление проявляется как у женщин, так и у мужчин.
Чтобы узнать точную причину возникновения прыщей нужно обратиться к специалисту, только он может поставить правильный диагноз. По рекомендациям врача лечить прыщи можно и дома, но зато вы будете уверены в их безопасности.
Важно помнить, что во время лечения нужно воздержаться от бритья интимной зоны, так как это может поспособствовать новым инфекциям.
Прыщи на лобке
Прыщи на лобке – не менее важная причина воспаления и заражения кожи или волосяного покрова, чем область лица. Если брать с точки зрения медицины, кожные воспаления на половых органах или вблизи их – это весомая причина обращения к врачу, который визуально делает осмотр, назначает лечение и, если нужно, направляет на сдачу специальных анализов.
Прыщи на лобке требуют пристального внимания, потому что они могут быть признаками каких-либо общих неприятных поражений или вообще являться самостоятельным заболеванием. Вообще-то любые высыпания, как на половых органах, так и в паховых областях являются поводом для того, чтобы обратиться за помощью к врачу.
Ведь такие высыпания могут свидетельствовать об очень серьезных заболеваниях. Именно врач сможет вам помочь. Он визуально осмотрит прыщи, направит вас на сдачу определенных анализов, чтобы выявить и поставить правильный диагноз, назначить лечение. Гнойные прыщи на лобке могут свидетельствовать о венерическом или вирусном заболевании.
Причины появления

Прыщи на лобковой части появляются с одинаковой частотой у мужчин и женщин. Для правильного выбора методов лечения важно выяснить причины высыпаний.
Это может быть как заразная инфекция, так и реакция на какой-либо внешний раздражитель или на изменения внутри организма.
Повышенное внимание следует уделять одиночным образованиям, которые болят, гноятся или кровоточат. Обычное раздражение после бритья может внезапно появиться и также исчезнуть. Тоже самое с аллергической реакцией на белье и другие внешние раздражители.
Гормональный дисбаланс
Избыток в крови андрогенов повышает секрецию сальных желез и вызывает угри не только на лице, но и на теле и половых органах. У девушек гормональный фон меняется при беременности, лактации, длительном приеме контрацептивов.
Парни, посещающие качалку, замечают прыщи после злоупотребления стероидами и другими химическими добавками для роста мышечной массы. После восстановления гормонального баланса, кожа очищается самостоятельно.
Плохая гигиена
Некачественное или редкое мытье способствует накапливанию на поверхности тела частичек отмершего эпителия, жира, пота и грязи. Протоки сальных желез забиваются этой массой, а внутри начинают ускоренно размножаться бактерии.
Как правило, от недостаточной гигиены чаще страдают мужчины. Женщины, наоборот, могут вызвать дискомфорт и неприятную сыпь из-за слишком частых водных процедур с использованием мыла.
Повреждения при депиляции
На лобковой зоне кожа крайне чувствительна. Зачастую она травмируется при воздействии бритвой или другими средствами для удаления волосков. После депиляции появляются мелкие красные прыщики на лобке у мужчин и женщин.
Для избегания сыпи следует хорошо распарить кожу, пользоваться пеной для бритья и качественными острыми станками. После бритья нужно обрабатывать кожу антисептиками.
Прыщи передаются через половой контакт

Прыщи на лобке гнойного характера могут говорить о наличии болезней, которые передаются через сексуальный контакт.
- кондиломы;
- генитальный герпес;
- контагиозный моллюск;
- лобковый педикулез;
- сифилитический шанкр
Генитальный герпес
Генитальный герпес является одной из самых распространенных причин появления на лобке прыщей. Болезнь эта встречается довольно-таки часто и передается в основном половым путем. Возбудителем герпеса является вирус, который передается при незащищенном сексе. Также можно получить этот вирус от партнера, если у него есть так называемая «простуда» на губах.
В течение двух-трех недель после заражения у человека сначала появляется жжение и небольшой зуд в области лобка, а затем там возникают и высыпания. Также заболевшего обычно беспокоят и такие симптомы как слабость, боли в области поясницы, недомогание и боль тянущего характера в районе паха.
Спустя несколько дней прыщики лопаются, а на их месте образуются язвочки небольших размеров, которые вскоре заживают. Как правило, генитальный герпес имеет рецидивирующее течение, поэтому прыщики могут вновь появиться спустя какое-то время.
Чаще всего рецидив провоцируют следующие факторы:
- стрессы;
- переохлаждение;
- гормональный дисбаланс.
Стоит отметить, что, если болезнь протекает бессимптомно, то человек может стать распространителем вируса и заразить множество других людей. Поэтому при генитальном герпесе рекомендуется проходить обследование обоим партнерам.
Лечение герпеса, увы, пока является лишь симптоматическим. Дело в том, что ученые еще не смогли создать препарат, способный избавить организм человека от вируса герпеса.
Поэтому обычно врачи назначают противовирусные препараты (в основном в виде мазей, созданных на основе ацикловира), которые способны не только избавить человека от неприятных проявлений данного заболевания, но и предотвратить возникновение повторных рецидивов.
Контагиозный моллюск
Эта болезнь передается от человека к человеку при половом контакте. Возбудителем ее является поксвирус. Как правило, заболевание это имеет очень длительный инкубационный период, во время которого человек даже не догадывается о том, что болен.
После окончания инкубационного периода на лобке появляются высыпания. Прыщи эти несколько отличаются от обычных – они представляют собой плотные папулы розового цвета, имеющие блестящую поверхность. При надавливании на папулу боли не возникает, но из нее начинает выделяться творожистая масса.
Лобковый педикулез
Заражение этим заболеванием происходит, как правило, при половом контакте или через бытовые предметы. Причина появления такого педикулеза – лобковые вши. Болезнь эту достаточно просто как диагностировать, так и излечить.
Первым признаком лобкового педикулеза являются чувство дискомфорта и зуд в районе лобка. После этого возникают высыпания и раздражение кожи. Прыщи образуются не только на лобке, но и на наружных половых органах. Они имеют красный цвет и причиняют немало беспокойства больному, так как сильно чешутся.
Сифилитический шанкр (сифилис)
Выглядит как язва, края которой блестят, появляется на лобке, половых губах, члене, влагалище. Спустя время на ее месте возникает сыпь розового цвета. Лечение назначает врач дерматолог-венеролог.
Процесс образования прыщей
Высыпания на лобке образуются по тому же механизму, что и на других частях тела. На первом этапе происходит закупорка сальных протоков. В секрете начинают размножаться бактерии и прочие микроорганизмы, что ведет к появлению угревой сыпи и гнойных прыщиков.
Если среди бактерий оказываются стафилококки, то формируется крупный подкожный прыщ. В этом случае больные ощущают сильную пульсирующую боль, чаще всего лечение происходит хирургическим методом.
Если появился фурункул
Зачастую в паху образуются чирьи. Если у мужчины или женщины выскочил крупный прыщ, то речь идет о фурункуле. Он доставляет сильные болезненные ощущения, затрудняет ходьбу, даже может спровоцировать повышение температуры.
На начальных этапах возможно лечение антибиотиками и противовоспалительными мазями. Они ускоряют рост фурункула, через несколько дней гнойник лопается, а его содержимое выходит наружу.
Как лечить прыщи в домашних условиях

Конечно, если причиной появления прыщей стал, например, герпес, то стоит обратиться за медицинской помощью, так как любые народные методы здесь просто бессильны. В других случаях, если высыпания появились, например, из-за несоблюдения правил личной гигиены, можно попробовать следующие методы:
- Перед сном нанесите на каждый прыщик немного мази Вишневского, а потом накройте это место кусочком марли. Утром уберите марлю. Процедуру нужно повторять ежедневно;
- Отрежьте кусочек листика алоэ и приклейте его к прыщу с помощью «дышащего» лейкопластыря. Оставьте на ночь. Повторите эту процедуру три раза;
- Наносите йод точечно на каждый прыщик;
- Обрабатывайте пораженную кожу перекисью после каждого ее мытья;
- Наносите на кожу мазь Левомеколь.
Все эти методы помогут, если причиной появления прыщей не стало серьезное заболевание. Стоит также отметить, что выдавливать прыщи нельзя, так как это может привести к очень опасным для жизни последствиям.
Итак, прыщи на лобке – это повод серьезно задуматься о своем здоровье и обратиться за помощью к квалифицированным врачам.
Ведь эти, безобидные на первый взгляд, высыпания могут быть симптомом самых разных болезней. А значит, чем скорее будет проведена диагностика и назначено правильное лечение, тем быстрее кожа на лобке вновь станет чистой.
Лечение препаратами
Медикаментозное лечение всегда назначает врач. Заниматься этим самостоятельно, при помощи каких-либо препаратов не стоит, это только усугубит ситуацию. Каждое заболевание должено сопровождаться лечением, назначенным в индивидуальном порядке.
Здесь берутся во внимание многие признаки общего состояния пациента: вес, возраст, наличие беременности, склонность к аллергии и т.д.
В основном для лечения прыщей применяют следующие препараты:
- Антибиотики.
- Это могут быть как мази с содержанием активного вещества, так и препараты для внутреннего применения.
- Антисептики.
- Применяют местно, обрабатывая область пораженных инфекцией участков кожи.
- Антигистаминные препараты.
- Могут быть использованы в виде мазей или таблеток. Блокируют развитие аллергических реакций.
- Противовирусные препараты.
- Применяют в основном для лечения герпеса и контагиозного моллюска.
- Инсектициды.
- Специальные препараты местного действия (мыло, шампуни, спреи).
Возможные осложнения

Появление прыщей в лобковой части может сопровождаться развитием следующих патологий:
- Псориаз. Хроническое заболевание.
- Себорейный дерматит. Провоцирующий фактор для развития дерматита – нарушение работы сальных желез.
- Киста бартолиновой железы. Возбудителями заболевания являются патогенные микробы.
- Паховая эпидермофития. Проявляется в благоприятной для размножения вредных организмов среде и характеризуется наличием пятен, разрастающихся по всей поверхности кожи.
- Пузырчатка. О наличии этого заболевания свидетельствуют водянистые прыщи на коже.
- Эритразма. Возникает в результате повышенного потоотделения. Болезнь сопровождается зудом, появлением дискомфорта в области гениталий.
- Импетиго. Инфекционная болезнь, сопровождающаяся появлением характерных повреждений кожи. Возбудителями выступают стафилококки и стрептококки.
- Грибковые поражения кожи. Могут появляться у людей со сниженным иммунитетом, а также после длительного приема антибиотиков. Грибковые инфекции опасны своими патологическими процессами и требуют незамедлительного лечения.
Профилактические меры

Чтобы не допустить развитие опасных для здоровья и жизни пациента осложнений, следует вовремя принимать профилактические меры.
Профилактика должна включать в себя несколько элементарных правил.
Для этого необходимо:
- уделять особое внимание личной гигиене;
- носить белье из натуральных тканей, оно не должно быть узким или тесным;
- избегать случайных половых контактов;
- придерживаться правильного питания;
- пить витамины, способные улучшить состояние кожи;
- избегать стрессовых ситуаций, эмоционального перенапряжения;
- отказаться от алкоголя и курения;
- вовремя обращаться за медицинской помощью при выявлении первых признаков заболевания.
Источники: zabolevaniyakozhi.ru; mjusli.ru; sweetskin.ru; kozha.hvatit-bolet.ru; venerologiya.com; natele.net
Генитальный герпес у женщин

Основным местом локализации первичной генитальной инфекции ВПГ у женщин является шейка матки. Чаще всего, герпетические поражения у женщин локализуются на больших и малых половых губах (68,6%), в области вульвы (41,8%), клитора (35,7%), влагалища и шейки матки (84,4%).
ВПГ был изолирован из шейки матки во время первичного заражения у 88—90 % женщин с первичной инфекцией ВПГ-2, которые имели везикулезную сыпь на наружных гениталиях, у 65 % — с повторным эпизодом инфекции ВПГ-2, и у 80 % женщин с ВПГ-1. Большинство (89 %) женщин, выделяющих вирус при первичном эпизоде заболевания, имели изменения на шейке матки.
Особенностью генитального герпеса (Herpes genitalis) женских половых органов является многоочаговость. В патологический процесс нередко вовлекаются нижний отдел мочеиспускательного канала, слизистая оболочка ануса и прямой кишки. Вовлечение в инфекционный процесс этих органов может происходить вторично, вслед за возникновением герпеса наружных гениталий, но может протекать и как изолированное поражение.
Рецидивирующая герпетическая инфекция (РГИ) может проявляться клиникой вульвовагинита и цервицита, вызывать поражения слизистой матки, труб и придатков. В 83,6 % случаев при стойких, не поддающихся терапии кольпитах, лейкоплакиях шейки матки выделяют вирус простого герпеса (ВПГ) как один из ведущих этиологических факторов заболевания.
По некоторым данным, в 66 % случаев у женщин герпетическая инфекция (ГИ) протекает атипично. Об имеющейся длительно текущей хронической ГИ можно говорить на основании особенностей клинического течения, наличия герпетического антигена в эпителиальных клетках вульвы, влагалища и периферической крови.
д) хронических часто рецидивирующих сальпингоофоритах (воспаление маточных труб и яичников) и эндометритах, не поддающихся стандартной антибактериальной терапии;
У 1–2% женщин, поступающих в гинекологическую клинику, независимо от основного заболевания, обнаруживают цитологические доказательства ВПГ-инфекции.
Герпес наружных половых органов у женщин
При рецидивирующем герпесе (РГ) наружных половых органов у женщин, очаг поражения находится в области наружных гениталий и перианальной области. Герпетические высыпания у женщин возникают на больших и малых половых губах, области лобка и промежности.
Типичная форма РГ наружных гениталий характеризуется ярко выраженными симптомами болезни, классическим развитием очага поражения (эритема, образование везикул, развитие эрозивно-язвенных элементов, эпителизация) и субъективными ощущениями (зуд, чувство жжения, болезненность, недомогание). проявляется повторяющимися пузырьковыми высыпаниями. Выраженная симптоматика позволяет врачам визуально поставить диагноз РГГ, своевременно назначить лечение и информировать больного об инфекционном характере заболевания и опасности заражения полового партнера.
Герпес нижнего отдела урогенитального тракта, анальной области и ампулы прямой кишки
Поражение слизистых оболочек входа во влагалище, влагалища, влагалищной части шейки матки, цервикального канала, уретры, мочевого пузыря, анальной области и ампулы прямой кишки проявляется в двух клинических формах:
- очаговой, характеризующейся появлением типичных для простого герпеса слизистых оболочек везикулезно-эрозивных элементов,
- диффузной, при которой патологический процесс протекает по типу неспецифического воспаления.
Герпес верхнего отдела полового тракта (поражение матки, маточных труб).
Типичная клиническая картина герпетических поражений органов верхнего отдела мочеполового тракта проявляется симптомами неспецифического воспаления. Неспецифические герпетические поражения внутренних половых органов проявляются эндоцервицитом, эрозией шейки матки, вагинитом. Ряд авторов цервициты без наружных язв также относят к атипичным проявлениям ГГ.
Клинические проявления герпетических поражений внутренних половых органов не имеют специфических особенностей по сравнению с воспалительными процессами невирусной этиологии. Обычно больные предъявляют жалобы на выделения из влагалища, периодически появляющиеся боли в малом тазу, области проекции матки, яичников.
Герпетические поражения шейки матки
Герпетические поражения шейки матки могут носить типичный и нетипичный характер. В типичном варианте генитального герпеса – это всегда хорошо заметные множественные, довольно мелкие, с четкими границами округлые эрозии; высыпные элементы быстро минуют везикулярную стадию, в которой, кстати, эти элементы плохо различимы без применения кольпоскопии. Проблема причастности ВПГ к развитию нетипичных герпетических изменений слизистой шейки матки в настоящее время находится в стадии исследований.
При кольпоскопии в острый период герпетической инфекции шейки матки определяют изъязвление с неровными краями с сукровицей в области дна. Эволюция этого поражения идет от изъязвления с красным дном к простой эрозии до полного исчезновения в течение 3-х недель. К предшествующим изменениям относят маленькие буллезные образования, затем округлые микроэрозии с последующим формированием простых красных пятен, которые похожи на местный пятнистый кольпит.
Исследования показали, что выделение ДНК ВПГ с поверхности эрозии шейки матки в 60 % случаев сопровождается репликативной фазой ГИ (репликация и сборка вирусных частиц в инфицированных клетках). При эрозии и дисплазии шейки матки ВПГ-2 выявляется в 27,2% случаев непосредственно в соскобах со слизистой цервикального канала и сопровождается повышением титра специфических иммуноглобулинов в крови до диагностических уровней.
Особое значение влияние герпетической инфекции на состояние эпителия шейки матки имеет у женщин, длительно принимающих оральные гормональные контрацептивы. Известно, что длительный прием комбинированных стероидов в той или иной мере усиливает процессы плоскоклеточной метаплазии, а также может вызывать эффект эндоцервикальной гиперплазии, причем этот эффект в случае его развития наблюдается как в эпителии цервикального канала, так и в участках псевдоэрозии на фоне эктропиона, в полипах слизистой цервикального канала. В связи с этим прием оральных комбинированных контрацептивов может являться кофактором в развитии рака шейки матки, особенно в сочетании с герпетической инфекцией.
Герпетический цервицит
В настоящее время под термином экзоцервицит (эктоцервицит) понимают воспаление влагалищной части шейки матки. Эндоцервицит – воспаление слизистой оболочки канала шейки матки (цервикального канала). Понятие «цервицит» объединяет эти два термина.
Герпетический цервицит – это воспалительный процесс, вызванный ВПГ. Для клинических проявлений герпетического цервицита характерно разнообразие проявлений — от легкой гиперемии с небольшим количеством эрозий до тяжелого некротического поражения (под эрозией шейки матки понимают дефект эпителия в результате воспаления). Цервицит диагностируется у 70-90% женщин с герпетическим поражением половых органов. Шейка матки при герпетическом эндоцервиците отечна, часто имеет эрозии, легко кровоточит при манипуляциях.
Герпетический эндометрит
Эндометрит — это воспаление внутренней (слизистой) оболочки матки (эндометрия) с поражением как функционального, так и базального слоя. Эндометрит, вызванный вирусом простого герпеса, является следствием длительной персистенции (существования) вируса в эндометрии. Герпетический эндометрит, как правило, возникает при атипичном или бессимптомном течении ГГ, типичная форма отмечается редко (~20% случаев). Клинические симптомы при вирусном поражении эндометрия чаще всего отсутствуют или проявляются нетипично, что приводит к ошибкам в диагностике и позднему началу лечения.
При герпетическомпоражении ткани нарушаются факторы местного и общего иммунитета, целостность поверхности эпителия, что приводит к созданию благоприятных условий для развития других инфекционных процессов .
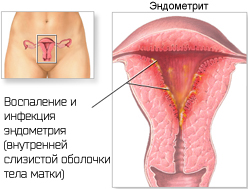
Клинически герпетический эндометрит чаще проявляется во второй фазе менструального цикла или во время беременности, что, возможно, обусловлено повышением уровня простагландинов в этот период или супрессией Т-клеточного звена иммунитета, способствующих реактивации ВПГ, персистирующего в эндометрии. Субклиническая латентная внутриматочная герпетическая инфекция является важным фактором невынашивания беременности. Эндометриты ВПГ-этиологии встречаются нечасто, но эти заболевания очень опасны и могут вызвать гибель женщины и плода.
Герпес уретры и мочевого пузыря (герпетический уретрит)
Герпетический уретрит у женщин субъективно проявляется болями и резями в начале мочеиспускания, частыми позывами к мочеиспусканию. У 4,8% женщин имеет место очень болезненное мочеиспускание, или задержка мочеиспускания в результате инфекции уретры и слизистой оболочки мочевого пузыря. Нормализация функции мочевого пузыря у больных с задержкой мочеиспускания обычно происходит в течение 6–10 дней.
При осмотре наблюдаются гиперемия наружного отверстия уретры, наличие скудных слизистых выделений; при уретроскопии в передней части уретры иногда удается обнаружить мелкие поверхностные эрозии, катаральное воспаление.
Герпетический цистит
Ведущими симптомами герпетического цистита являются цисталгия, появление болей в конце мочеиспускания, дизурические явления. При герпетическом цистите появляются гематурия (кровь в моче), появление болей в конце мочеиспускания, боли в области мочевого пузыря. У женщины это может быть первым и единственным признаком ВПГ-инфицирования мочеполовой сферы. Он нередко возникает в первые 1-3 месяца после начала половой жизни или после смены полового партнера.
Герпес анальной области и прямой кишки
Очаг поражения в анальной области обычно представляет собой рецидивирующую трещину, что нередко является поводом для диагностических ошибок. Такие больные с ошибочным диагнозом “трещина заднего прохода” попадают к хирургам. Зудящая форма герпеса ануса и герпетическое поражение геморроидальных узлов, также трудны для диагностики.
Поражение анальной области может возникнуть первично как самостоятельное заболевание или вторично – в результате затекания отделяемого влагалища и мацерации слизистой оболочки ануса при наличии у пациентки герпетического кольпита, сопровождающегося обильной экссудацией.
При поражении сфинктера и слизистой оболочки ампулы прямой кишки (герпетический проктит) больных беспокоят зуд, чувство жжения и болезненность в очаге поражения, возникают мелкие эрозии в виде поверхностных трещин с фиксированной локализацией, кровоточащие при дефекации. При ректоскопии определяется катаральное воспаление, иногда эрозии.
Герпес внутренних гениталий – субклиническая и бессимптомная формы.
Для субклинической формы герпеса внутренних гениталий (влагалища, матки, яичников и т.д.) типично отсутствие у пациентки жалоб, иногда имеются указания на периодически появляющиеся необильные слизистые выделения из влагалища. При гинекологическом осмотре симптомы воспаления не выявляются. При динамическом лабораторном исследовании мазков отделяемого канала шейки матки, влагалища и уретры периодически выявляется повышенное количество лейкоцитов (до 200–250 и выше в поле зрения), свидетельствующее о наличии воспалительного процесса. При вирусологическом исследовании мазков методом иммунофлюоресценции в лейкоцитах определяется антиген ВПГ.
Бессимптомная форма герпеса внутренних гениталий характеризуется отсутствием у больных каких-либо жалоб на половую сферу, объективных клинических данных, подтверждающих воспаление. При лабораторном исследовании отделяемого урогенитального тракта выделяется ВПГ, в то время как в мазках признаков воспаления (лейкоцитоза) нет. Бессимптомная форма герпеса внутренних гениталий выявляется у 20–40% женщин, страдающих РГГ ягодицы и бедра. Это важное обстоятельство необходимо учитывать при планировании беременности у женщин с этой формой РГГ в связи с существующей вероятностью развития во время беременности осложнений ВПГ-инфекции.
Согласно данным литературы, у 83,6% женщин, страдающих не поддающимися терапии кольпитами и лейкоплакией шейки матки, ВПГ является одним из факторов заболевания. Доказано, что ВПГ может быть причиной развития эндометрита и сальпингоофорита.
Герпетический вульвовагинит
У женщин часто встречаются герпетический вульвовагинит, особенностью течения которого является нередкое присоединение отека пораженной области. Вирус герпеса могут изолированно поражать вульву и влагалище. Заражение происходит от больных. Герпетический вульвовагинит проявляется мелкими пузырьками на гиперемированной вульве. Пузырьки содержат прозрачную, а при присоединении вторичной инфекции — гнойную жидкость. Через 5—7 дней пузырьки вскрываются с образованием эрозий и язвочек, которые покрываются струпом. В начале заболевания выражены жжение, боли и зуд в области вульвы. Общие симптомы включают головную боль, озноб, повышение температуры тела.
У женщин диагноз «атипичная форма генитального герпеса» ставится гинекологами для обозначения хронического воспалительного процесса вульвы при наличии лабораторно подтвержденной герпетической природы заболевания, в отличие от типичной картины болезни, при которой на слизистой оболочке этих органов имеются очаги поражения с везикулезно-эрозивными элементами.
Генитальный герпес во время беременности
Заболевание ВПГ женщин во время беременности может явиться причиной гибели плода, мертворождения, преждевременных родов. Герпесвирусы вызывают до 30% спонтанных абортов на ранних сроках беременности и свыше 50% поздних выкидышей, занимают второе место после вируса краснухи по тератогенности (развитие уродств плода).
Тяжелейшие формы неонатального герпеса развиваются при инфицировании новорожденного вирусом простого герпеса в родах. При первичном ГГ у матери инфицируется от 30% до 80% детей, при рецидивирующем герпесе – 3–5%. Инфицирование плода во время родоразрешения, если у матери в конце беременности имели место герпетические высыпания, происходит у 50% женщин, больных РГГ; при этом у 60–80% инфицированных детей развивается энцефалит.
Герпес менструальный
Менструальный герпес — это генитальный герпес (ГГ) с монотонным типом рецидивирования и тяжелым течением, характеризующийся ежемесячными обострениями инфекционного процесса до, во время или после менструации. Такое течение заболевания может стать для женщины сильнейшим психотравмирующим фактором, ограничивающим ее социальную активность и снижающим качество жизни.
Этот вариант ГИ является сложным для лечения. Поэтому разработка адекватных и эффективных способов лечения и профилактики рецидивов у больных с данными формами ГГ остается актуальной. Европейские стандарты лечения пациенток предусматривают длительную (годами) супрессивную терапию противовирусными препаратами , что не исключает повторного рецидирования ГГ и бессимптомного вирусовыделения, появления побочных эффектов и резистентности вирусов герпеса к лекарственной терапии.
Сыпь на половых органах мужчины

Член EAU (Европейская Ассоциация Урологов). Стаж работы +17 лет. Принимает в Университетской клинике. Цена приема — 1700 руб.
- Запись опубликована: 06.06.2019
- Время чтения: 1 mins read
Высыпания в половой зоне у мужчин могут быть вызваны различными заболеваниями. Каждый из недугов имеет свои симптомы и особенности.
Какие болезни чаще всего проявляются сыпью в этой области?
Болезни, вызывающие пятна на половых органах мужчины
- Аллергический дерматит – одно из проявлений аллергии. Возникает как реакция на интимную смазку, латекс презерватива, различные парфюмерные средства. Высыпания также вызываются аллергией на лекарства и продукты питания. Тяжесть аллергических проявлений может быть различной – от мелких красных пятнышек до пузырьковых очагов, называемых крапивницей. Аллергическая сыпь может появляться на коже и слизистых, захватывая не только интимную зону, но и другие участки тела.
- Контактный дерматит , вызванный раздражением кожи гелями, мылом, синтетикой. Сыпь в виде красных пятен чешется и болит. В отличие от аллергии, при этом типе дерматита нет высыпаний на других участках кожи. Она возникает только там, где есть контакт с раздражающим веществом.
- Нейродермит – зудящий дерматоз, вызванный неправильной работой иммунной системы, гормональными нарушениями, проблемами с обменом веществ и некоторыми хроническими заболеваниями. На коже возникают высыпания в виде красных шелушащихся зудящих участков. Из-за расчесов высыпания инфицируются и гноятся. Пятна распространяются по коже интимной зоны, захватывая половые органы и область заднего прохода.
- Баланопостит – воспаление головки и крайней плоти. Причиной сыпи могут стать стафилококки, стрептококки, кишечная палочка. Баланит может быть вызван гарднереллезом. Хотя эта болезнь не считается венерической, возбудителем мужчина заражается от своей партнерши. Баланит и баланопостит, вызванные венерическими инфекциями, как правило, сопровождаются уретритом – воспалением уретры. Красные пятна на слизистой головки могут возникать при различных половых инфекциях – гонорее, хламидиозе, трихомониазе. У больного наблюдаются выделения из мочеиспускательного канала, жжение и резь при мочеиспускании, частые позывы в туалет. – вызывается грибком candida, сопровождается появлением на половых органах и области заднего прохода белых пятен, под которыми обнаруживается красная воспаленная слизистая. Рецидивирующий кандидоз часто наблюдается при сахарном диабете, поэтому при повторяющихся случаях молочницы нужно сдать кровь на сахар.
- Экзема – при этом заболевании на половых органах возникают отечные зудящие красные пятна, папулы и бляшки, покрытые трещинами и корочками. Отличительные черты сыпи – распространение за пределы интимной зоны.
- Паховая эпидермофития – при этом недуге, вызываемом грибком эпидермофитоном, в области паховых складок образуются красные зудящие пятна. В отличие от других заболеваний, высыпания при эпидермофитии не возникают на мошонке и половом органе. Грибок может распространяться по телу, вызывая поражение кожи, ногтей, волосистой части головы.
- Облитерирующий ксеротический баланит (склерозирующий лихен) сопровождается появлением беловато-розовых и красных пятен на головке полового члена и крайней плоти. Заболевание сопровождается сморщиванием тканей и сужением уретры. У пациентов часто возникают проблемы с эрекцией и задержка мочи.
- Витилиго – заболевание, проявляющееся нарушением пигментации. При его возникновении на коже выступают белые пятна. Высыпания безболезненны, не чешутся и не воспаляются.
- Лейкоплакия – сопровождается появлением белых пятен на слизистой половых органов. Болезнь вызывается ороговением (уплотнением) слизистой, причины которого до конца не ясны. Лейкоплакия опасна перерождением в рак, поэтому такие больные требуют врачебного наблюдения.
- Псориаз . Появляющаяся при этой болезни шелушащаяся сыпь сопровождается зудом, воспалением, болезненностью. Псориатические очаги склонны к самопроизвольному исчезновению и последующему повторному рецидиву. Высыпания при псориазе возникают не только в интимной зоне, но и на других участках тела.
Любые высыпания в половой зоне — повод для немедленного обращения к урологу или андрологу.
Какие болезни вызывают появление язвочек на половых органах
| Заболевание | Вид высыпания | Особенности |
| Генитальный герпес – инфекция, передающаяся половым путем. | На коже появляются воспаленные участки, на которых впоследствии выступает пузырьковая сыпь. Затем на ее месте образуются болезненные язвочки. | Герпетическое поражение сопровождается зудом, воспалением, субфебрильной лихорадкой, гриппоподобными симптомами. Заболевание часто рецидивирует. |
| Сифилис | Первая стадия этого заболевания сопровождается появлением язвы – твердого шанкра. Иногда таких изъязвлений может быть два или более. | Язвочки не болят и сами постепенно затягиваются. Однако болезнь при этом не исчезает, а переходит на следующую стадию, постепенно поражая весь организм. |
| Мягкий шанкр (венерическая язва) | Заболевание, которым заражаются во время пребывания в Юго-Восточной Азии. На месте внедрения возбудителя образуются пятна ярко-красного цвета с мягким дном. | Пятна болят и кровоточат. |
| Туберкулез половых органов | При этом заболевании на головке образуются язвочки, которые рубцуются, но появляются снова. | Заболевание сопровождается плохим самочувствием, снижением массы тела, проливным потом. |
Папулы на половых органах
| Заболевание | Вид высыпания | Особенности |
| Ангиокератома Фордайса | Сосудистая патология, проявляющаяся красноватыми бугорками, расположенными на разных участках половой зоны. Постепенно высыпания увеличиваются в размерах и темнеют. | При соприкосновении с бельем и расчесывании возникает кровоточивость. |
| Перламутровые папулы | Особенность строения полового органа, при котором на его поверхности образуются белые перламутровые безболезненные высыпания. | Такое состояние не является болезнью. Это вариант нормы. |
| Контагиозный моллюск | Проявляется белыми папулами на половых органах и других участках тела. Высыпания имеют шаровидную форму и типичное вдавление в центре. При надавливании из них выходит творожистая пробка. | Болезнь часто возникает на фоне сниженного иммунитета, поэтому таким пациентам желательно сдать кровь на ВИЧ-инфицирование. |
Другие типы высыпаний
- Фурункулы – закупоренные сальные и потовые железы. Это обычные прыщи, выступившие в столь необычном месте. Попытки самостоятельно выдавить гнойнички приводят к распространению инфекции. (генитальные бородавки) – наросты в виде цветной капусты. Вызываются папилломавирусом, поэтому опасны и заразны. Разрастаются с образованием крупных очагов. Могут нагнаиваться, воспаляться и переходить в рак. – висячие родинки, также вызываемые папилломавирусом. Подлежат удалению из-за риска травматизации, кровотечений и потенциальной злокачественности.
Что делать при обнаружении сыпи на половых органах
При любых высыпаниях в половой зоне нужно обратиться к врачу. Многие заболевания этой области имеют сходные симптомы, поэтому определить болезнь, не имея определенного опыта и не проводя анализов, очень сложно. Сыпь нельзя самостоятельно выдавливать, мазать мазями, прижигать зеленкой и йодом. Это может вызывать распространение инфекции.
Для постановки диагноза проводятся различные кожные пробы. Пациента осматривают с помощью специальной лампы Вуда, в лучах которой высыпания окрашиваются в различные цвета в зависимости от типа возбудителя – красный, изумрудный, желтый, оранжевый.
Больному назначаются анализы:
- На половые инфекции, выявляющие заражение венерическими болезнями – гонореей, трихомониазом, хламидиозом, микоплазмозом, уреаплазмозом.
- Моча на посев и чувствительность к антибиотикам. С помощью такого исследования можно не только выявить тип возбудителя, но и подобрать эффективный антибактериальный препарат.
- Кровь на СПИД и гепатиты.
- Кровь на сахар.
Можно сдать комплексный анализ на инфекции — Андрофлор. Он выявляет более 20 возбудителей половых заболеваний.
В зависимости от выявленного возбудителя, болезни лечат с помощью антибиотиков, антисептических препаратов, гормональных мазей. При половых инфекциях проводится инстилляция – промывание мочевого пузыря, – во время которой уничтожаются возбудители, обосновавшиеся в мочеполовом тракте. Кондиломы и папилломы удаляют с помощью лазера.
Современная медицина в состоянии устранить высыпания на половых органах. Чем раньше больной обратится в хорошую клинику, тем легче и быстрее будет лечение.


