Хламидиоз у женщин и у мужчин: признаки, симптомы и лечение
Заболевание хламидиоз — наиболее распространенная в мире бактериальная инфекция, передаваемая половым путем. По данным ВОЗ, в год выявляется 101 миллион новых случаев. Урогенитальный хламидиоз считается ведущей причиной воспалительных заболеваний органов малого таза (ВЗОМТ) у женщин и женского бесплодия. Хроническая хламидийная инфекция у мужчин может привести к развитию эпидидимита и проктита. Для тех и других инфекция чревата развитием реактивного артрита.
Этиология и патогенез и причины возникновения хламидиоза
Заражение обычно происходит половым путем. Неонатальная инфекция (конъюнктивит или пневмония) может возникать вторично вследствие прохождения через родовые пути инфицированной матери.
Согласно исследованию шведских ученых (2009) под руководством Ганса Охмана (Hans Öhman), тяжелое течение заболевания и повышенный риск бесплодия вследствие трубного фактора характерны для женщин с определенными полиморфизмами генов цитокинов. Кроме того, к инфицированию предрасполагает точечная мутация генов TOLL-подобных рецепторов TLR1 и TLR4 (исследование американских ученых, руководитель Бренди Тейлор (Brandie D. Taylor), опубликовано в The Journal of Infectious в 2012 году).
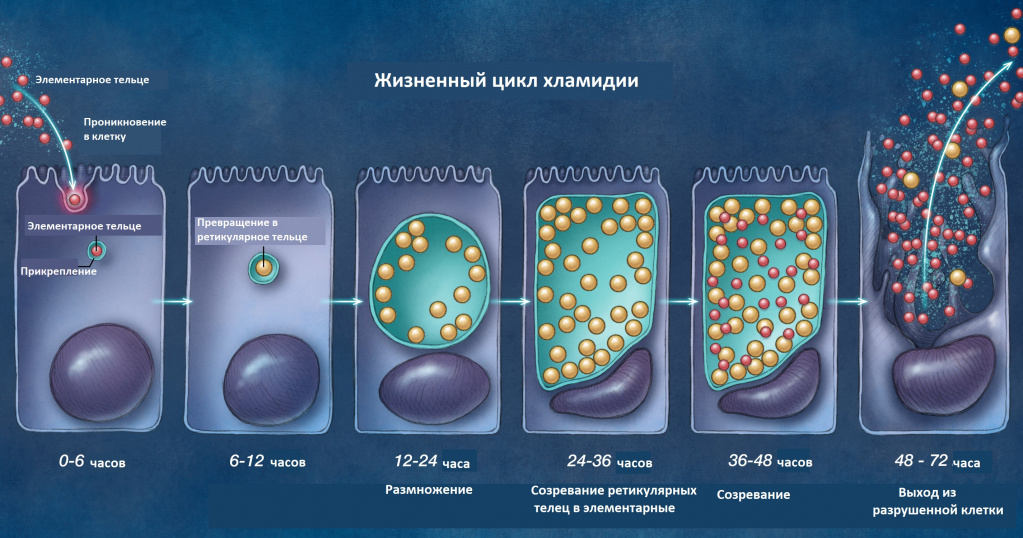
Рисунок 1. A. Элементарные тельца хламидий. n — эксцентрично расположенная область ДНК, с — гранулированная цитоплазма с 70S рибосомами.
Патофизиологический механизм хламидийной инфекции изучен не до конца. Тем не мене, известно, что хламидии поражают цилиндрический эпителий, и это особенно опасно для подростков и молодых женщин, поскольку в молодом возрасте стык между сквамозным и цилиндрическим эпителием располагается в районе эндоцервикса. Первая реакция эпителиальных клеток на инфицирование — нейтрофильная инфильтрация с последующим ростом числа лимфоцитов, макрофагов, плазматических клеток и эозинофилов. Воспалительный каскад инициирует высвобождение цитокинов и интерферонов инфицированной клеткой.Заражение вызывает гуморальный ответ, в ходе которого вырабатываются иммуноглобулины класса A, M и G. В иммунный ответ вовлекаются также основной белок наружной оболочки мембраны (MOMP) и белок теплового шока хламидий (cHSPs).
Хламидии имеют уникальный жизненный цикл, который приспособлен к внутриклеточной и внеклеточной среде. Во внеклеточной среде бактерии находятся в виде элементарных телец — метаболически неактивных инфекционных частиц, функционально близких к спорам (рис. 1А). Попав внутрь клетки, элементарное тельце предотвращает слияние фагосомы и лизоцима, после чего подвергается реорганизации с последующим формированием сетчатого (ретикулярного) тельца (рис. 1B).
Рисунок 1. B. Ретикулярные тельца (R) в клетке-хозяине. em — мембрана эндосомы, mb — участки мембраны, вероятно, наружной клеточной.Источник: http://chlamydiae.com
Сетчатые тельца синтезируют собственные ДНК, РНК и белки, потребляя большое количество энергии в виде АТФ клетки-хозяина. После формирования достаточного количества сетчатых телец часть из них преобразуется в элементарные тельца, которые выходят во внеклеточное пространство и инфицируют здоровые клетки.
Специфические факторы риска хламидиоза
- наличие нескольких сексуальных партнеров или появление нового партнера;
- возраст 15–24 года (особенно младше 19 лет);
- неблагоприятные социально-экономические условия;
- пренебрежение презервативами;
- другое ЗППП в анамнезе или текущая коинфекция другим ЗППП.
Как лечить хламидиоз у женщин и у мужчин. Рекомендации по ведению больных с урогенитальным хламидиозом (Американское общество семейных врачей, 2012 год)
| Рекомендации | Уровень доказательности |
| Диагностика проводится методом амплификации нуклеиновых кислот (ПЦР) на основании образца мочи, мазка из уретры, цервикального канала, прямой кишки, влагалища | последовательные доказательства хорошего качества |
| Все беременные женщины, прошедшие курс лечения, проходят повторный анализ через 3–4 недели после окончания терапии | |
| Повторный скрининг небеременных женщин и мужчин рекомендуется проводить спустя три месяца по окончании терапии | мнение экспертов, данные практических врачей |
| Сексуальные партнеры больного хламидиозом должны пройти диагностику, если они вступали в половой контакт с инфицированным в течение 60 дней до момента установки диагноза или появления симптомов заболевания | |
| Пациентам, проходящим курс лечения, рекомендуется воздерживаться от сексуальных контактов в течение всего курса терапии и еще семь дней по его окончании | последовательные доказательства хорошего качества |
Схема лечения неосложненного урогенитального хламидиоза (лечение и препараты)
| CDC, 2010 год | Европейские рекомендации, 2010 год | ||
| Препараты первой линии | эритромицин 500 мг 4 раза в день 7 дней, или левофлоксацин 500 мг 1 раз в день 7 дней, или офлоксацин 300 мг 2 раза в день (600 мг однократно) 7 дней |
джозамицин 500–1000 мг 2 раза в день 7 дней или курс другого макролида в соответствующей дозировке |
|
Симптомы и первые признаки хламидиоза у женщин и у мужчин
Среди инфицированных 50 % мужчин и 80 % женщин даже не подозревают о заболевании, поскольку у них хламидиоз протекает бессимптомно. Однако некоторые проявления могут быть обнаружены во время осмотра, в частности, уретрит у мужчин и уретрит и/или вагинит и /или цервицит у женщин.
У представителей обоих полов хламидиозу может сопутствовать:
- расстройство мочеиспускания;
- желтое слизисто-гнойное отделяемое из уретры.
Признаки хламидиоза у женщин (в 20 % случаев):
- выделениями из влагалища;
- аномальными вагинальными кровотечениями, в том числе после полового акта;
- диспареунией (болью во время полового акта);
- проктитом и/или выделениями из прямой кишки (при практикуемом анальном сексе);
- болью внизу живота (характеризуется небольшой интенсивностью с постепенным нарастанием по мере хронизации инфекции);
- лихорадкой (в случае развития ВЗОМТ).
У мужчин в 50 % случаев отмечаются следующие проявления:
- выделения из уретры;
- проктит и/или выделения из прямой кишки (при практикуемом анальном сексе);
- боли внизу живота;
- отек мошонки;
- лихорадка.
Подробные рекомендации по лечению хламидийной инфекции при ВЗОМТ (CDC, 2002 год)
| Пероральная терапия | Парентеральная терапия (при непереносимости или неэффективности пероральных препаратов)* | |
| Препараты первой линии | офлоксацин 400 мг 2 раза в день 14 дней илилевофлоксацин 500 мг один раз в день 14 дней без или с метронидазолом 500 мг два раза в день 14 дней |
цефокситин 2 г в/в каждые 6 часов плюсдоксициклин 100 мг перорально или в/в каждые 12 часов** |
| Альтернативная терапия (при неэффективности или непереносимости препаратов первой линии) | цефтриаксон 250 мг в/м однократно или цефалоспорин 3‑го поколения плюс доксициклин 100 мг 2 раза в день 14 дней без или с метронидазолом 500 мг один раз в день 14 дней |
клиндамицин 900 мг в/в каждые 8 часов плюс гентамицин в/в или в/м 2 мг/кг веса (ударная доза), а затем поддерживающая доза 1,5 мг/кг каждые 8 часов, или офлоксацин 400 мг в/в каждые 12 часов, или левофлоксацин 500 мг в/в один раз в день без или с метронидазолом 500 мг в/в каждые 8 часов, или ампициллин/сульбактам 3 г каждые 6 часов плюс доксициклин 100 мг перорально или внутривенно каждые 12 часов |
Культуральный метод
Выявление культур хламидий — самый точный и окончательный показатель хламидийной инфекции (специфичность 100 %). Но из‑за того, что хламидия — облигатный внутриклеточный патоген, культивирование его технически очень трудоемко, громоздко и дорого. Чувствительность методики колеблется от 52 до 92 % в зависимости от корректности забора материала и его состояния, и, как следствие, высок процент ложноотрицательных результатов. Неудивительно, что культуральный метод для диагностики хламидиоза используется редко.
Молекулярно-биологический метод (метод амплификации нуклеиновых кислот — МАНК)
МАНК — высокочувствительный тест для скрининга и диагностики хламидийной инфекции полового тракта со специфичностью более 99 %. Типичный пример метода — полимеразная цепная реакция (ПЦР), обнаруживающая ДНК и РНК бактериальных клеток. Анализ может быть выполнен на посеве с шейки матки, уретры, влагалища, глотки, прямой кишки, а также образце мочи и др.
Несмотря на высокую чувствительность, МАНК все‑таки имеет недостатки. И прежде всего, к ним относится достаточно высокая стоимость анализа. Кроме того, МАНК выявляет хламидийную ДНК и РНК независимо от жизнеспособности бактерии. Поэтому при проведении теста спустя три недели после успешного лечения существует вероятность получения ложноположительных результатов.
МАНК одобрен FDA (Американской ассоциацией по контролю за лекарственными препаратами и биодобавками) в качестве теста для обнаружения бессимптомной инфекции половых путей, вызванной C. trachomatis and N. gonorrhoeae.
Иммунологический метод (прямая иммунофлюоресценция — ПИФ)
Чувствительность ПИФ при диагностике C. trachomatis колеблется между 50 и 80 %, а специ-фичность достигает 99 %. ПИФ в основном используют для подтверждения результатов других тестов. Основной недостаток методики — невысокая чувствительность при незначительном количестве элементарных телец в материале. Кроме того, ПИФ проводится только на мазках из уретры или цервикального канала.
Серологические методы
Чувствительность, специфичность и прогностическая ценность серологических исследований для диагностики C. trachomatis недостаточно высока. IgM у взрослых пациентов с текущей хламидийной инфекцией вырабатываются довольно редко. Иммуноглобулины класса G продуцируются у большинства инфицированных, однако антитела надолго сохраняются в крови тех, кто перенес инфекцию в прошлом. Поэтому проводить тест на IgG к C. trachomatis также не имеет смысла. Статистически значимая корреляция существует лишь между активным хламидиозом и обнаружением в сыворотке IgA к C. trachomatis. Но несмотря на это серологические методы считаются в целом непригодными для диагностики активного хламидиоза.
Лекарственные препараты для лечения хламидийной инфекции, международные и торговые названия, формы выпуска
| Фармакологическая группа | Международное название | Торговое название | Форма выпуска |
| макролиды | азитромицин | Азитрал | капс. 250 мг, 500 мг |
| Зи-фактор | капс. 250 мг, табл. 500 мг | ||
| Сумамед | |||
| Хемомицин | |||
| эритромицин | Эритромицин | табл., покрытые кишечнорастворимой оболочкой, 100 мг | |
| джозамицин | Вильпрафен | табл., покр. оболочкой, 500 мг | |
| Вильпрафен солютаб | табл. диспергируемые 1000 мг | ||
| тетрациклины | доксициклин | Доксициклина гидрохлорид | апсулы 100 мг; лиоф. д/пригот. р-ра для в/в введения 100 мг |
| Юнидокс Солютаб | табл. диспергируемые 100 мг | ||
| фторхинолоны | офлоксацин | Заноцин | табл. 200 мг; р-р д/инф. 2 мг/мл |
| Заноцин ОД | табл. пролонгиров. действия 400 мг | ||
| Офлоксацин Зентива | табл. 200 мг; р-р д/инф. 2 мг/мл | ||
| Офлоксин | абл. 200 мг, 400 мг; р-р д/инф. 2 мг/мл | ||
| левофлоксацин | Глево | табл. 250 мг, 500 мг; р-р д/инф. 5 мг/мл | |
| Левофлоксацин-Тева | табл. 500 мг; р-р д/инф. 5 мг/мл | ||
| Таваник | табл. 250 мг, 500 мг; р-р д/инф. 5 мг/мл | ||
| цефалоспорины 2-го поколения | цефокситин | Цефокситин | пор. д/пригот. р-ра д/ин. 500 мг, 1000 мг |
| цефалоспорины 3-го поколения | цефтриаксон | Медаксон | пор. д/пригот. р-ра д/ин. 500 мг, 1000 мг |
| Роцефин | пор. д/пригот. р-ра д/ин. 250 мг, 500 мг, 1000 мг | ||
| Терцеф | пор. д/пригот. р-ра д/ин. 500 мг | ||
| синтетические антибактериальные средства | метронидазол | Клион | табл. 250 мг; р-р д/инф. 5 мг/мл |
| Метрогил | табл. 200 мг, 400 мг; р-р д/инф. 5 мг/мл | ||
| Трихопол | табл. 250 мг; р-р д/инф. 5 мг/мл | ||
| Эфлоран | табл. 400 мг; р-р д/инф. 5 мг/мл |
Как лечить хламидиоз? Терапия неосложненной инфекции
Тогда препаратами выбора являются азитромицин в дозировке 1 г однократно или доксициклин (по 100 г дважды в день на протяжении семи дней).
Эффективность препаратов первой линии при лечении неосложненного урогенитального хламидиоза составляет 97–98 %.Азитромицин эффективен для лечения негонококкового уретрита, ассоциированного с C. trachomatis, микоплазмами и другими возбудителями. Двойная терапия азитромицином и доксициклином рекомендуется при одновременном инфицировании хламидиозом и гонореей.
NB! Точность ПЦР, полученных на образцах мочи, очень высока и сравнима с результатами мазков с шейки матки или уретры.
Cook RL et al.Systematic review: noninvasive testing for Chlamydia trachomatis and Neisseria gonorrhoeae. Ann Intern Med. 2005; 142 (11):914–925
Альтернативная схема лечения хламидийной инфекции, которая показана при непереносимости или неэффективности препаратов первой линии, включает эритромицин, или левофлоксацин, или офлоксацин на протяжении семи дней (рекомендации 2010 года Centers for Disease Control and Prevention — CDC). Европейские рекомендации 2010 года предлагают в качестве альтернативного препарата джозамицин.
В шести рандомизированных клинических исследованиях показано, что азитромицин и доксициклин для лечения хламидиоза одинаково эффективны.
Lau CY, Qureshi AK. Azithromycin versus doxycycline for genital chlamydial infections: a meta-analysis of randomized clinical trials. Sex Transm Dis. 2002;29 (9):497–502
Широкая доступность дженериков азитромицина, невысокая стоимость и высокий комплаенс (добровольное следование пациента предписанной схеме лечения) стали основанием для их массового применения. Для лечения хламидийной инфекции азитромицин считается экономически более выгодным, чем альтернативные препараты от хламидиоза, а также дает возможность полного контроля над применением однократной дозы. Эритромицин менее эффективен, чем азитромицин и доксициклин, главным образом, из‑за частых желудочно-кишечных побочных эффектов, которые приводят к снижению комплаенса. Левофлоксацин и офлоксацин обладают сравнимой с азитромицином эффективностью, но более высокой стоимостью. Другие фторхинолоны либо были признаны неэффективными при хламидийной инфекции, либо их применение пока недостаточно изучено.
NB! В период беременности применение фторхинолонов противопоказано. Препараты выбора — азитромицин 1 г однократно или амоксициллин по 500 мг три раза в день в течение 7 дней. Последнему отдается предпочтение как более безопасному. Согласно Европейским рекомендациям 2010 года, эритромицин во время беременности для лечения хламидийной инфекции не применяется.
Терапия при наличии ВЗОМТ
Хламидийная инфекция на фоне воспалительных заболеваний верхних половых путей (ВЗМОТ), в частности, сальпингита и эндометрита, особенно опасна из‑за потенциальных осложнений. Некорректная терапия в таких случаях может стать причиной сепсиса, бесплодия и хронической тазовой боли.
ВЗОМТ можно лечить в амбулаторных условиях, за исключением случаев тяжелого течения. Согласно рекомендациям CDC от 2010 года, препаратами выбора являются пероральный офлоксацин или левофлоксацин как в качестве монотерапии, так и в комбинации с метронидазолом. Курс лечения составляет две недели.
Альтернативная схема лечения включает парентеральное однократное введение цефалоспоринов второго или третьего поколения, после чего следует курс двухнедельной терапии доксициклином в комбинации с метронидазолом (или без него).
Поражение суставов при хламидийной инфекции
Chlamydia trachomatis (хламидии) представляет собой грамотрицательные кокковидные или стержнеобразные бактерии.
Вызывают инфекции мочеполовых путей, органов дыхания и глаз.
C. Trachomatis является наиболее распространенной инфекцией, передающейся половым путем во всем мире и самой распространенной болезнью в странах СНГ.

Реактивный артрит при хламидиях
Реактивный артрит определяется как острое воспаление суставов, в ходе кишечной или мочеполовой инфекции.
Точные причины и механизмы, ведущие к реактивному артриту, до сих пор неясны.
С развитием новых молекулярно-биологических методов исследований удается обнаружить определенные патогенные микроорганизмы и бактериальные компоненты.
Особенно в синовиальной жидкости, или внутренней оболочке суставов, больных реактивным артритом.
Поэтому предполагается, что патогенные бактерии каким-то образом проникают в суставную ткань.
Являясь «чужеродными предметами», вызывают воспаление.
Реактивный артрит не менее распространенное заболевание, чем другие виды патологий опорно-двигательного аппарата.
В России частота заболеваемости реактивным артритом на фоне хламидиоза составляет примерно 0,5%.
Т.е. на 100 000 жителей, приходится 500 пациентов с данным диагнозом.
Мужчины и женщины примерно одинаково подвержены патологии, при этом большинство пациентов моложе 40 лет.
Инкубационный период проявлений артрита при хламидиозе может составлять несколько дней или недель после острого инфекционного процесса.
Какие именно симптомы будут присутствовать, зависит от индивидуальных особенностей организма, но типичными признаками являются следующие проявления:
- Жжение, болезненность при мочеиспускании
- Частые мочеиспускания с чувством неполного опорожнения мочевого
- Патологические выделения из уретры или влагалища
- Желудочно-кишечные нарушения: диарея, боли в животе
В ряде случаев признаки инфекции могут быть очень мягкими и часто оставаться не замеченными.
Симптомы артрита могут варьироваться от легкой боли в суставах (не выраженная артралгия) до сильной воспалительной реакции.
Со скоплением синовиальной жидкости и отсутствием возможности нормально передвигаться.
Какие суставы чаще подвержены воспалению при хламидиозе
Реактивный артрит чаще наблюдается в крупных суставных сочленениях: тазобедренном, коленном и голеностопном.
Редко воспалительная реакция развивается в плечевых суставах, локтях, запястьях.
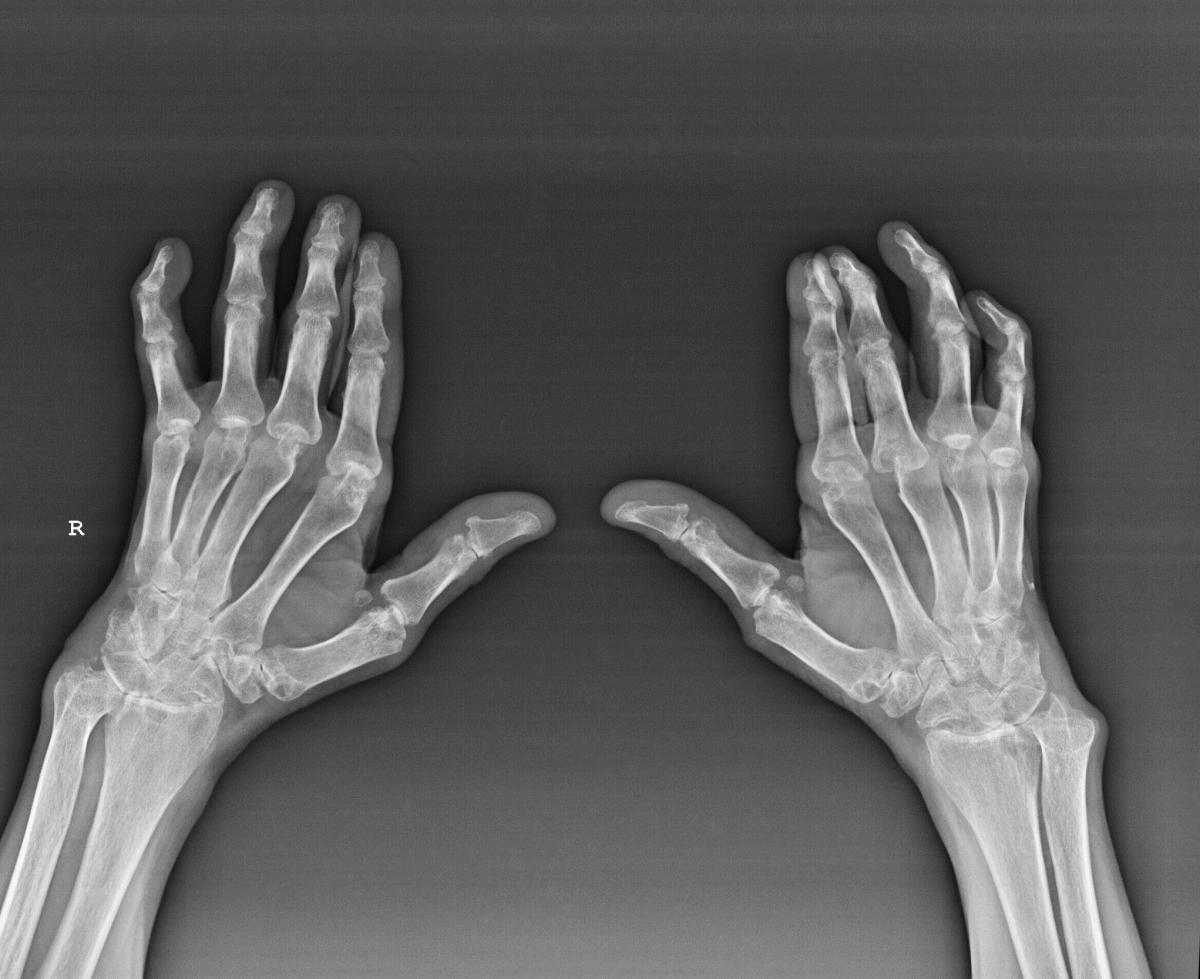
Только в исключительных случаях в патологический процесс могут быть включены мелкие суставы пальцев рук или ног.
Как правило, воспаление локализуется только в одном крупном суставе — коленном.
Поражение нескольких суставов наблюдается редко, в случае данного явления следует говорить о полиартрите.
Симптомы пациентов с полиартритом могут проявляться медленно, с различными фазами суставной боли.
Болевой синдром чаще наблюдается в ночное время или под утро.
Болезненность сопровождается опуханием суставов, покраснением, гипертермией.
И, в частности утренней скованностью, что является важным фактором для ревматолога, чтобы отличить «обычную» боль в суставах от артрита, а также от других воспалительных процессов.
На более поздних стадиях заболевания может присоединяться более выраженная боль в пояснице, указывающая на воспаление крестцово-подвздошных суставов.
Другие типичные симптомы включают воспаление в области прикрепления сухожилий (например, ахиллова сухожилия).
В ходе реактивного артрита может возникать воспаление глаз — конъюнктивит или кератит.

Характерными симптомами являются светобоязнь, боль, жжение, покраснение и ухудшение качества зрения.
Особой формой реактивного артрита является синдром Рейтера.
Клинические признаки могут варьироваться от легкой боли в суставах до серьезного воспаления.
Поэтому терапия должна быть адаптирована к соответствующим симптомам заболевания.
Как только будет доказано, что возбудителем реактивного артрита является хламидиоз, назначается антибактериальная терапия.
Поскольку хламидийная инфекция передается через половой контакт, лечение назначается и половому партнеру.
Хотя антибиотики не влияют на течение текущего артрита, они помогают устранить основной патоген – причину воспаления.
Тем самым снижают риск поздних рецидивов и осложнений.
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Chlamydia trachomatis | 1 д. | 300.00 руб. |
Хламидиоз и синдром Рейтера
Большая часть пациентов являются мужчины с положительным HLA-B27.
Данный антиген представляет собой иммуногенетический маркер.
Указывает на повышенную предрасположенность человека к спондилоартропатиям, в том числе к данному заболеванию.
Почему один человек предрасположен к заболеванию, а другой нет, до сих пор точно не установлено.
Классическим проявлением синдрома является развитие клинической триады заболеваний, которая включает:
- неинфекционный артрит
- конъюнктивит
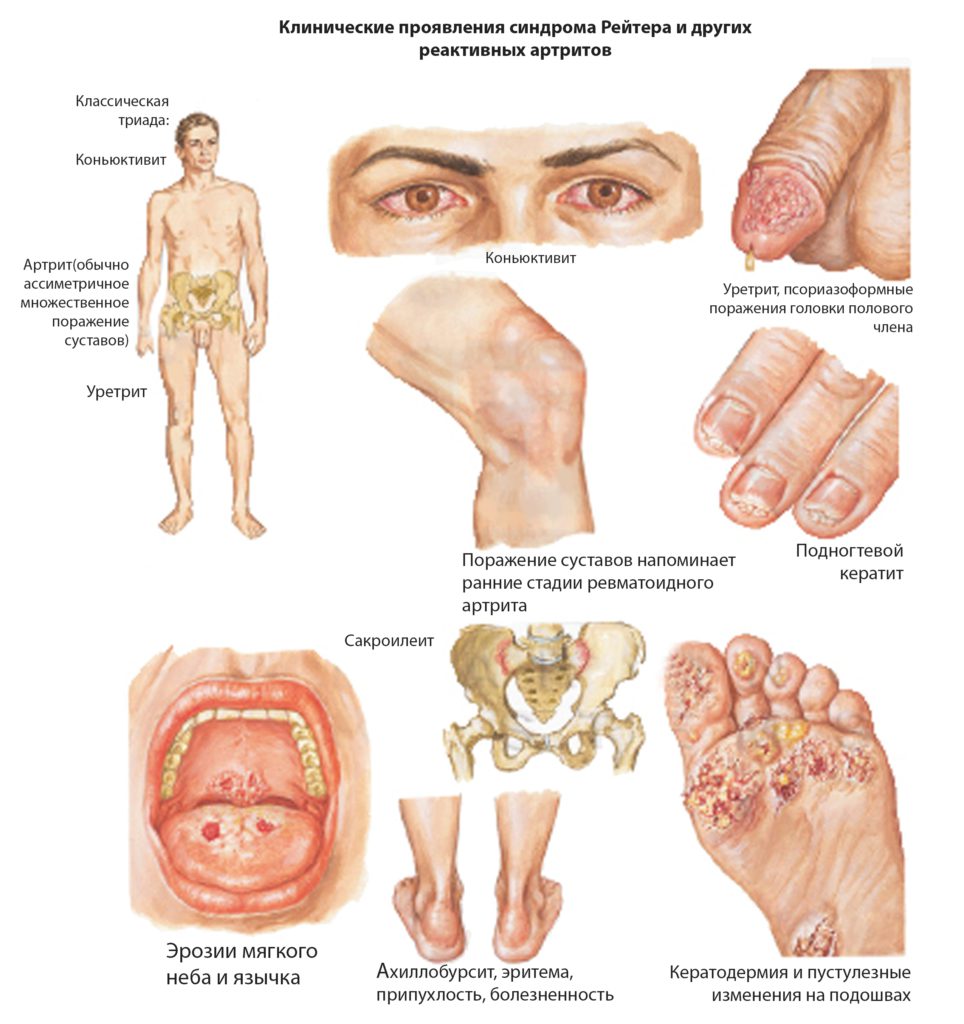
Воспаление может влиять на различные суставы.
Поражает как мелкие (пальцы ног, рук), так и крупные соединения (коленные суставы, межпозвонковые).
Все это сопровождается образованием отечности в области сустава, болезненностью, скованностью в утреннее время.
Также воспалительная реакция может распространиться на сухожилия.
Конъюнктивит выступает как еще один симптом болезни Рейтера.
Воспаление слизистой глаз сопровождается покраснением, ощущением песка, повышенной слезоточивостью, выделением гнойного экссудата.
Основным провоцирующим фактором в развитии заболевания является Chlamydia trachomatis.
Поэтому наблюдаются патологические изменения со стороны урогенитального тракта.
У мужчин присутствуют симптомы воспаления предстательной железы, у женщин — шейки матки, яичников.
Также отмечается болезненность при мочеиспускании, тянущие боли внизу живота, дискомфорт при половом контакте.
Могут быть периодические гнойные выделения из уретры, напоминающие признаки гонореи.
Постановка диагноза заключается на основании перечисленных выше симптомов у пациента и наличия инфекционного процесса.
Либо недавняя терапия хламидиоза.
При диагностике желательно исключить присутствие в организме Chlamydia trachomatis.
С данной целью назначается ИФА и ПЦР-анализ.
Лечение в основном симптоматическое.

Рекомендуется соблюдать и избегать физических упражнений.
Конъюнктивит успешно поддается терапии бактериостатическими препаратами.
Для облегчения болей в суставах могут рекомендоваться мази или гели противовоспалительного действия.
Диагностика реактивного артрита, вызванного хламидиозом
При лабораторном исследовании крови можно видеть повышение скорости оседания эритроцитов и увеличение C-реактивного белка.
CRP или C-реактивный белок — вещество, продуцируемое печеночной тканью.
Протеин относится к так называемым белкам острой фазы.
Концентрация этих белков в сыворотке крови возрастает, когда в организме присутствуют воспалительные процессы.
О протекающем в организме реактивном артрите может свидетельствовать специфический маркер HLA 27, отвечающий за предрасположенность к данной патологии.
Первоначально потребуется консультация ревматолога.
Далее, в зависимости от причины воспаления, пациента могут перенаправить к венерологу или урологу.
В обязательном порядке назначается проведение полимеразной реакции, которая позволит выявить тип основного возбудителя.
В качестве биологического материала могут выступать патологические выделения из уретрального канала и влагалища, кровь, мазки.
Инструментальная диагностика — рентгенография или компьютерная томография пораженного сустава.

Однако данные диагностические мероприятия не играют решающей роли в постановке точного диагноза.
Важным моментом является дифференциальная диагностика реактивного артрита от других, схожих процессов:
- Инфекционный септический артрит. Это тип воспалительного артрита, который возникает у некоторых пациентов с псориазом, может поражать любой сустав в организме. Примерно у 15% людей с псориазом развивается псориатический артрит. При проведении лабораторного анализа отмечается высокое содержание лейкоцитов в синовиальной жидкости. Септический артрит имеет несколько форм: асимметричный олигоартикулярный артрит, симметричный полиартрит, дистальная межфаланговая артропатия.
- Вирусный артрит. Заболевание, которое сопровождается отеком и раздражением (воспалением) сустава, спровоцированное вирусной инфекцией. Типичные симптомы, связанные с вирусным артритом, включают симметричное поражение суставов, с последующим развитием болевого синдрома, имитирующего ревматическое заболевание. Может наблюдаться характерная сыпь на кожном покрове. Симптомы суставных патологий могут совпадать с клиническими признаками вирусной инфекции. Серологическое тестирование является наиболее эффективным способом установления диагноза “вирусный артрит”. Наиболее распространенные вирусы, которые связаны с суставной артралгией или артритом — Парвовирус: встречаются в 60% случаев; Гепатит В: от 10 до 25%; Гепатит С: от 2 до 20%; Краснуха: до 30% у женщин и около 6% у мужчин.
- Ревматоидный артрит. Женщины в три раза чаще подвержены заболеванию, чем мужчины. Ревматоидный артрит может возникать в любом возрасте, но чаще развивается у людей от 65 до 75 лет. В начале болезни могут возникать очень неспецифические симптомы, такие как усталость, потеря аппетита, потеря веса, повышение температуры тела до 38 ° C. На ранней стадии развития заболевание особенно трудно диагностировать.
- Анкилозирующий спондилит. Форма артрита, которая приводит к боли и развитию скованность в суставах позвоночника, а также оказывает влияние на связки и сухожилия. Симптомы включают хроническое (длительное) воспаление, вызывающее боль и скованность в спине. Анкилозирующий спондилит относится к группе воспалительных артритных состояний позвоночника, называемых спондилоартропатиями. В отличие от большинства других типов артрита, где внутренняя часть сустава воспаляется, спондилоартропатии сопровождаются воспалением наружной части сустава, где связки, суставная капсула и сухожилия прикрепляются к кости.
- Псориатический артрит. Представляет собой хроническое воспалительное аутоиммунное заболевание, поражающее суставы. Болезнь часто является следствием псориаза кожи и ногтей. Причиной является генетическая предрасположенность в сочетании с определенными триггерными факторами. Псориатический артрит является воспалительным заболеванием суставов, относящихся к группе спондилоартритов. Эти заболевания можно отличить от других ревматических заболеваний по отсутствию ревматоидных факторов. Как правило, заболевание развивается у людей в возрасте от 35 до 55 лет.
- Болезнь Лайма. Болезнь вызвана бактерией, известной как borrelia burgdorferi, которая относится к группе спирохет. Бактерии живут в насекомых, клещи являются основными носителями патогена. При укусе клещей бактерия попадает в кровь человека, вызывая инфекцию. Нередко заболевание по ошибке диагностируется как клещевой энцефалит. Боррелия вызывает воспаление суставов, как правило, поражается один коленный. Сочленение опухает, становится красным и болезненным.
- Туберкулезный артрит. По сравнению с другими типами артритов, диагностируется легче. Воспаление сопровождается всеми признаками туберкулезной инфекции. Обострение воспалительного процесса и развитие болевого синдрома наблюдается в ночное время. Для постановки точного диагноза проводится рентгенографическое исследование и анализ внутрисуставной жидкости.
Эффективное лечение заключается в приеме бактериостатических препаратов, направленных на купирование жизнедеятельности Chlamydia trachomatis.
Сегодня первым выбором являются препараты макролидов, имеющие широкий противобактериальный спектр воздействия.
Распространенные осложнения хламидиоза

- Реактивный артрит и хламидиоз. Лица с хламидийной инфекцией подвержены риску возникновения реактивного артрита, который может провоцировать не только воспаление суставов, но и стать причиной развития острого уретрита и конъюнктивита (синдром Рейтера).
- ВЗОМТ. Генитальная хламидийная инфекция у женщин может привести к воспалению органов малого таза (ВЗОМТ): оофорит, сальпингоофорит, эндометрит. В свою очередь, затяжное течение данных патологий приводит к внематочной беременности или бесплодию. Инфекция у беременных приводит к тому, что у новорожденных возникает риск развития конъюнктивита и пневмонита.
- Болезни мочеполовой системы. Инфекция у мужчин может привести к эпидидимиту и простатиту, стать причиной бесплодия.
- Генитальные хламидии, диагностируемые у гомосексуальных партнеров повышают риски инфицирования ВИЧ.
- Длительное течение хламидийной инфекции, отсутствие терапевтического воздействия нередко становится причиной ухудшения зрения, вплоть до развития слепоты.
Хламидийный артрит: ответы на часто задаваемые вопросы
Когда после заражения хламидиозом развивается артрит?
Воспаление суставов может наблюдаться спустя несколько дней или 2-3 недели после инфицирования венерической патологией.
Может ли быть бессимптомный хламидиоз при артрите?
Данное явление может быть, но встречается крайне редко.
Есть ли температура и общие явления артрита на фоне хламидиоза?
Да, может незначительно повышаться температура тела, вследствие воспалительной реакции. Также пациенты отмечают припухлость в суставах и покраснение кожного покрова.
Помогает ли лечение хламидиоза устранить симптомы артрита?
Лечение хламидиоза позволяет исключить дальнейшее развитие заболевания. Устранить симптомы воспаления суставов поможет отдельная группа препаратов.
Почему лечение бывает неэффективным?
Специалисты выделять две главные причины — постановка неправильно диагноза и некорректно подобранные препараты.
Может ли ВИЧ-инфекция и хламидиоз вместе быть причиной артрита?
Да, оба вида заболевания могут послужить толчком в развитии патологий суставов.
К какому врачу обратиться за лечением?
Лечением артрита на фоне ЗППП занимаются врач-венеролог и ревматолог.
При подозрении на хламидиоз при артрите обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Удар по суставам – Хламидия!
О хламидиях наслышано большинство людей. Но знают о них, лишь то, что передаются они половым путем, а вызываемый ими хламидиоз женщины лечат у гинеколога, а мужчины у уролога. Однако у этих возбудителей есть еще одна “специальность”: вызывать воспаление суставов. В этом случае к лечению подключаются врачи-артрологи.
Заболевание, названное по имени одного из первооткрывателей синдромом Рейтера, известно медицине со времен первой мировой войны.
В классическом варианте одновременно беспокоят: конъюнктивит, уретрит (воспаление мочеиспускательного канала) и полиартрит (множественное воспаление суставов).
Могут встречаться случаи, когда один из симптомов отсутствует. Обычно недуг вызывают хламидии, проникшие в организм половым путем.
Как правило, жертвы болезни Рейтера — мужчины (женщины и дети болеют реже).
В случае традиционного варианта синдрома Рейтера трудностей в диагностике, как правило, нет. Если же процесс проявляет себя только воспалением суставов, случается, что его иногда путают с ревматоидным артритом — болезнью, которую нужно лечить иначе.
Боли в суставах и в позвоночнике начинаются примерно через две недели после заражения. Первыми страдают суставы ног — коленные и мелкие суставы расположенные ниже. Причем у каждой ноги свой набор воспаленных суставов. Кожа над ними краснеет, иногда приобретая синюшный оттенок, становится горячей на ощупь. Боли усиливаются ночью и утром. Если поражены пальцы ног, они приобретают характерный “сосисочный” вид. Но “фирменный знак” болезни Рейтера — боль под пяткой при ходьбе. Одновременно в нижней части позвоночника начинаются боли, похожие на те, что бывают при радикулите.
Если лечение не начато, или проводится неправильно, к артриту могут присоединиться поражения кожи ладоней и стоп и атрофия мышц, прилегающих к пострадавшим суставам.
Недомогание, лихорадка, немного повышенная температура и слабость тянутся месяцами, затем на один-два года болезнь может как бы исчезнуть, но потом вновь возвращается.
Лечение синдрома Рейтера — процесс длительный, требующий настойчивости. При правильном подходе выздоровление наступает через четыре-шесть месяцев. Главная задача терапии — с помощью соответствующих антибиотиков выбить из организма хламидии.
Параллельно необходимо нормализовать иммунитет, подавить воспалительные и аллергические реакции. Основное лечение проводит врач-ревматолог, специализирующийся на этой инфекции, местными воспалительными очагами занимаются уролог или гинеколог и, если нужно, окулист.
Чтобы избежать рецидивов, необходимо убедиться, что с инфекцией покончено. Для этого, выждав 3-4 недели после приема антибиотиков, надо сделать анализы.
Недорог и достаточно надежен так называемый иммунофлюоресцентный анализ. Иногда прибегают к диагностическому выделению хламидий в культуре клеток или обращаются к новому, самому точному (но и самому дорогому) методу полимеразной цепной реакции (ПЦР).
Для полной уверенности в результатах лечения анализы следует повторять в течение следующих трех месяцев. Если они окажутся отрицательными, то в дальнейшем можно ограничиться ежегодными посещениями лечащего врача.
Поскольку иммунитет против повторного заражения не вырабатывается, благоразумие и разборчивость в половых контактах – важный (если не главный) фактор профилактики рецидивов заболевания.
Половые пути — не единственные ворота для инфекции. Немытые руки и предметы обихода (например, полотенце), загрязненные выделениями больного, могут стать причиной конъюнктивита. У новорожденных поражения глаз и носоглотки хламидиями возникают в результате инфицирования при прохождении плода через пораженную шейку матки.
Запущенный хламидиоз у женщин часто приводит к бесплодию, вызванному непроходимостью маточных (фаллопиевых) труб, служит причиной выкидышей, а также неразвивающихся беременностей.
Чтобы избежать тяжелых осложнений хламидиоза, следует при первых признаках воспаления мочеполовых путей (даже мало беспокоящих) обращаться к врачу.
Инфекционный артрит
Человек постоянно контактирует с окружающей средой, а значит и с населяющими ее микроорганизмами, многие из которых являются патогенными, способными вызвать воспалительный процесс. Инфекционный артрит развивается при попадании инфекции в сустав. Предупредить тяжелые осложнения этого заболевания может только своевременное обращение за медицинской помощью.
Общие сведения о заболевании
Инфекционный артрит – это воспаление сустава, вызванное местной или общей инфекцией. Симптомы болезни и ее течение во многом зависят от вызвавшей инфекционный процесс инфекции.
Коды инфекционных артритов по МКБ-10:
- стафилококковый – M00.0;
- пневмококковый – M00.1;
- стрептококковые – M00.2;
- вызванные другими уточненными бактериальными возбудителями – M00.8;
- пиогенный неуточненный – M00.9;
- туберкулезный – М01.1;
- гонококковый – M01.3;
- вирусный – М01.5.
Заболевание очень распространено и может стать причиной стойкого нарушения суставной функции. Четверть пациентов, обращающихся по поводу заболеваний суставов, страдают инфекционными артритами.
Причины инфекционного артрита
Причиной заболевания является инфекция – гнойная инфекция из расположенных рядом очагов (флегмон, абсцессов) или занесенная с током крови при холециститах тонзиллитах, а также общие инфекционные заболевания. При попадании инфекционных возбудителей в сустав иммунная система начинает с ними бороться, вызывая воспалительный процесс, течение которого напрямую связано с особенностями инфекционного возбудителя.
Воспаление может быть:
- неспецифическим – то есть, иметь общие симптомы, характерные для воспалительных процессов; вызываются такие процессы гноеродной патогенной и условно-патогенной микрофлорой – стафилококками, стрептококками, синегнойной и кишечной палочками и др.; вызываемые ими воспалительные процессы носят обычно острый гнойный характер и протекают остро, особенно, у детей;
- специфическим – при таком воспалении развиваются, как общие симптомы, характерные для всех артритов, так и симптомы, свойственные данной инфекции; к таким инфекциям относят туберкулезный, бруцеллезный, гонорейный, вирусный, грибковый, паразитарный воспалительные процессы.
Инфекционные артриты имеют два механизма развития:
- бактериально-метастатический – воспаление начинается из-за присутствия в суставе инфекции;
- токсико-аллергический – воспаление развивается за счет общей интоксикации и неадекватного иммунного ответа на внедрение в организм инфекции;
- смешанный – действуют оба механизма.
Факторы, предрасполагающие к развитию инфекционного артрита: вредные привычки, поднятие тяжестей, наличие лишней массы тела, сахарного диабета. Гнойные поражения суставов особенно часто развиваются у женщин, страдающих ревматоидным артритом.
Симптомы инфекционного атрита
Инфекционный артрит обычно начинается и протекает остро, иногда подостро. Но при некоторых специфических инфекциях он имеет незаметное начало и длительное течение.
Начало болезни и первые симптомы
При остром начале основными симптомами инфекционного артрита являются: выраженная лихорадка, озноб, летучие мышечно-суставные боли в сочетании с резкой болезненностью в пораженном суставе, отеком и гиперемией кожи над ним. Практически всегда остро протекает инфекционный артрит у детей.
Подострое течение имеет не такое заметное начало, температура тела нормальная или субфебрильная. Отек, гиперемия и боль в суставах умеренные.
Самым опасным является скрытое, незаметное течение, характерное для туберкулезного артрита. Характерны неопределенные боли в суставах, похрустывание, снижение двигательной активности. Болезнь протекает на фоне туберкулеза, небольшое повышение температуры также может не привлечь внимания, поэтому туберкулезный артрит редко выявляется на ранних стадиях.
Боли и и отеки характерны для начальной стадии инфекционного токсико-аллергического артрита у детей и взрослых
Явные симптомы
Острый гнойный артрит развиваются очень быстро, состояние ухудшается с каждым днем, беспокоит лихорадка, отечность, гиперемия и боль нарастают. Не исключено, что больному потребуется хирургическая помощь.
При более медленном течении симптомы инфекционного артрита развиваются постепенно, появляется общее недомогание, слабость, суставные боли становятся постоянными, усиливаясь при движении. Постепенно нарушается функция конечностей: появляются трудности в их сгибании или разгибании.
Когда необходимо обращаться за медицинской помощью
К врачу нужно обращаться при появлении следующих симптомов:
- постоянных или регулярно повторяющихся болях в суставах;
- появлении лихорадки, недомогания в сочетании с болями в суставах;
- отека, гиперемии кожи над суставом в сочетании с лихорадкой у пациентов, уже страдающих хроническим артритом – возможно, к имеющемуся хроническому воспалению присоединилась инфекция;
- появление суставных болей при туберкулезе легких, гонорее, бруцеллезе и др. инфекционных заболеваниях.
Опасности
Заболевание часто протекает тяжело, с осложнениями.
Стадии заболевания
Течение болезни связано с ее клинической формой, поэтому стадии развития патологического процесса могут иметь значительные различия. Рассмотрим стадии развития острого гнойного артрита, разработанные НИИ им. Вишневского:
- Начальная – гнойный процесс без деструкции внутрисуставных тканей:
- А. – без поражения околосуставных тканей;
- В. – с развитием гнойных процессов в прилегающих тканях.
- Развернутая – гнойный артрит с деструкцией внутрисуставных тканей:
- А. – без поражения околосуставных тканей;
- В. – с гнойным поражением окружающих мягких тканей.
- Запущенная – с поражением костной и хрящевой ткани:
- А. – без поражения окружающих тканей;
- В. – с гнойным поражением данных тканей;
- С. – с выходом гноя на поверхность тела (свищами).
- Завершающая:
- при отсутствии адекватного лечения – деструкция, неподвижность сустава, инвалидизация;
- при правильном лечении – полное или частичное восстановление функции конечности.
Возможные осложнения
Инфекционный артрит может давать ранние и поздние осложнения. К ранним осложнениям относятся в основном осложнения гнойного артрита:
- нагноение околосуставных тканей;
- генерализация инфекции, сепсис.
Отдаленные последствия – это утрата функции конечности разной степени: от легкой до полной неподвижности.
Классификация
Происхождение и симптомы инфекционного артрита разных клинических форм имеют, как сходство, так и отличие. Рассмотрим наиболее распространенные формы.
Острый гнойный
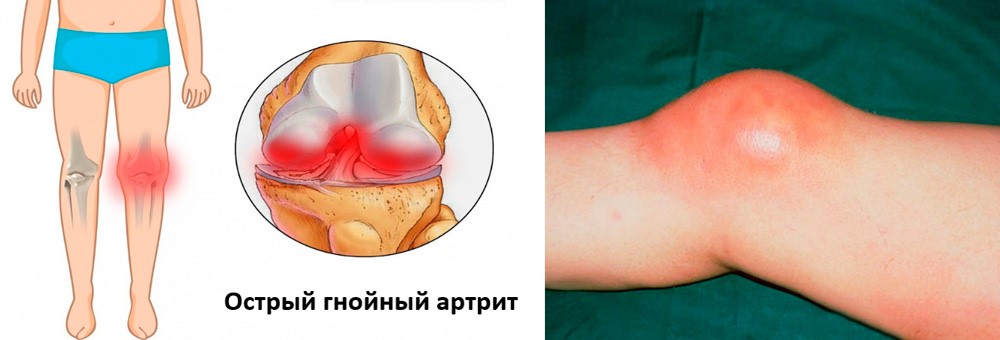
Острый гнойный артрит коленного сустава
Данная форма заболевания развивается при попадании в сустав гноеродной инфекции (синегнойной палочки, стафилококков, стрептококков и др.). Заражение может быть первичным при ранениях и вторичным – при переходе инфекции из окружающих тканей или отдаленных очагов инфекции. К группе риска относятся лица, страдающие ревматоидным артритом, особенно, женщины.
Начинается заболевание остро и протекает тяжело. Появляется лихорадка, головная боль, озноб. Пораженный сустав отекает, кожа над ним краснеет. Боль настолько сильная, что больной не может пошевелить конечностью и старается придать ей положение, вызывающее наименьшую болезненность.
Без оказания своевременной помощи суставные поверхности быстро разрушаются с ограничением подвижности конечности. При назначении адекватного лечения наступает полное выздоровление.
Септический
Развивается на фоне уже существующего сепсиса – генерализованного инфекционного процесса. Инфекция попадает в суставную полость гематогенным путем – с током крови. Заболевание может протекать в виде:
- бактериально-метастатической формы с симптомами острого гнойного артрита – состояние пациента может быть крайне тяжелым; прогноз заболевания зависит от своевременного лечения;
- токсико-аллергической формы – течение не всегда имеет острый характер, часто протекает подостро с множественным поражением суставов мигрирующего (чередующегося) характера; процесс носит негнойный характер и заканчивается выздоровлением на фоне излечения сепсиса.
Туберкулезный
Артрит в данном случае также протекает в виде бактериально-метастатической и токсико-аллергической форм. В первом случае поражаются в основном позвоночник и крупные суставы конечностей, а заболевание носит название костно-суставного туберкулеза. Протекает изначально хронически с нарастающими болями при движении, общим недомоганием. Основные изменения видны на рентгене в виде поражения суставной костной ткани от появления пятна с утратой костью кальция до разрушения кости. При отсутствии лечения приводит к инвалидности.
Токсико-аллергическая форма впервые описанная Понсе в начале 20-го века, протекает очень похоже на ревматоидный артрит с хроническим началом и поражением мелких суставов кисти и стоп. Возможна также их деструкция и инвалидизация. Поражение крупных суставов иногда протекает без последствий и проходит на фоне противотуберкулезной терапии.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Гонорейный
Поражение суставов гонококковой инфекцией может иметь бактериально-метастатическую и токсико-аллергическую формы. В обоих случаях поражаются крупные суставы, чаще всего один коленный (голеностопный, лучезапястный). Протекает болезнь остро, с высокой температурой, интоксикацией и сильнейшими суставными болями. Колено отекает, краснеет, до него невозможно дотронуться из-за болей.
При проведении своевременного лечения болезнь имеет благоприятный исход. Если же не лечить, быстро наступает полная неподвижность конечности.
Боррелиозный
Боррелиоз или болезнь Лайма – это инфекция, вызываемая спиралевидными бактериями – спирохетами боррелиями. Передается она клещами и протекает в виде последовательной смены стадий:
- Через 1-2 недели после укуса клеща появляются повышение температуры тела, интоксикация, скованность мышц и появление на теле в месте укуса клеща покраснения – эритемы, окруженной концентрическими кольцами, распространяющейся на большие участки тела. При своевременном назначении антибактериальной терапии заболевание может закончиться на этой стадии.
- Развивается через 1 – 3 месяца после начала заболевания и проявляется в виде поражений нервной системы (менингитов, невритов с острыми болями) и сердца (сердечных блокад, миокардитов и др.).
- Поражение суставов начинается через полгода (иногда через 2 года) после начала заболевания у генетически предрасположенных людей и протекает в виде сильных суставных болей, доброкачественного рецидивирующего воспалительного процесса, протекающего по типу инфекционно-аллергического артрита с асимметричным поражением 1 – 2 суставов (чаще всего коленного) и заканчивающегося через несколько лет выздоровлением у большинства больных. Но у некоторых пациентов заболевание может переходить в хроническую форму с постепенным нарушением функции конечностей.
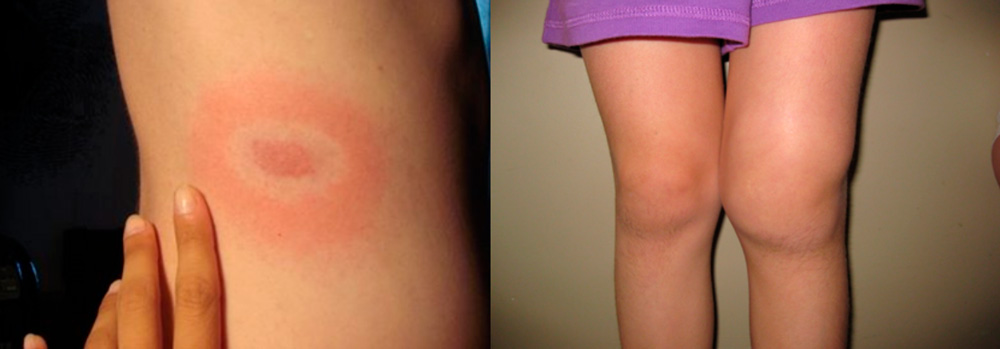
Начальная стадия боррелиоза – мигрирующая эритема и 3 стадия – хронический артрит колена
Вирусный
Развивается на фоне различных вирусных заболеваний:
- Парвовирусная инфекция, вызванная парвовирусом B19 – заболевание протекает с интоксикацией, лихорадкой, кожными проявлениями в виде красных пятен, возвышающихся над кожей папул и точечных подкожных кровоизлияний. Одновременно происходит симметричное поражение суставов. Могут вовлекаться мелкие суставчики кисти, лучезапястные, локтевые, коленные, голеностопные суставы. Симптомы похожи на ревматоидные поражения, но протекают от 3 месяцев до года и имеют благоприятный исход.
- Краснуха – артрит развивается чаще у взрослых женщин на фоне уже имеющихся симптомов краснухи или перед их появлением. У детей такие поражения встречаются редко. Околосуставные ткани отекают, краснеют, появляются сильные боли, нарушающие суставную функцию. Поражение асимметричное с вовлечением мелких суставов кисти, лучезапястных, коленных, локтевых суставов. Артрит продолжается две-три недели, после чего наступает полное выздоровление.
- Вирусные гепатиты В и С – артриты развиваются достаточно часто, но имеют доброкачественное течение и заканчиваются полным выздоровлением. Поражаются мелкие суставы кисти, локтевые, голеностопные и реже другие суставы. Воспаление в суставах обычно начинается до появления желтухи и заканчивается в период ее разгара.
Грибковый
Чаще всего грибковые поражения суставов развиваются при актиномикозе, но встречаются и при другой грибковой инфекции. Патогенные грибки попадают в суставную полость из расположенного рядом костного очага поражения или из отдаленных очагов (кариозные зубы) с током крови. Течение хроническое, с рецидивами и возможным присоединением бактериальной инфекции. Очень часто возникают свищи – ходы, по которым гной из сустава выделяется на поверхность кожи. При отсутствии адекватного лечения приводит к постепенной утрате суставной функции.
Паразитарный
Причиной артрита обычно является эхинококкоз, поражающий костную ткань позвонков, костей таза и длинных костей конечностей. В суставах обычно развивается токсико-аллергический воспалительный процесс. Часто вовлекаются суставы позвоночника, тазобедренные, коленные и локтевые суставы. Течение доброкачественное, но сопровождается сильными суставными болями. Выздоровление наступает при назначении полноценного лечения эхинококкоза.
Инфекционно-аллергический артрит
Инфекционно-аллергический артрит возникает, когда есть аллергия, на фоне которой развивается при неблагоприятных условиях воспалительный процесс в суставах. Заболевание протекает в бурной форме, сопровождается высокой температурой и сильными болевыми признаками. В области поражения наблюдается покраснение, отечность, припухлость. На разных участках кожи – кольцеобразная аллергическая сыпь. Лечением инфекционно-аллергического артрита занимаются ревматолог и аллерголог.
Локализация инфекционного артрита
При инфекционном поражении суставов локализация патологического процесса зависит от особенностей инфекции и ее клинической формы. При острых гнойных артритах – это в основном крупные суставы – коленный, голеностопный, локтевой. Мелкие суставы кисти и стопы поражаются при токсико-аллергической форме туберкулезного и некоторых вирусных артритах.
Асимметричное поражение одного-двух крупных суставов характерно для боррелиоза, чаще всего при этой инфекции в процесс вовлекаются коленные суставы.
Хламидиоз
Хламидиоз – это группа инфекций, вызываемых различными видами хламидий. Поражают дыхательную, сердечно-сосудистую, опорно-двигательную, мочеполовую системы, органы зрения. Урогенитальный хламидиоз носит проявления воспалительных заболеваний: уретрита, простатита, цистита, вульвовагинита, цервицита, эрозии, эндометрита и выявляется только специфическими методами диагностики. Характерный симптом – стекловидные выделения из мочеполовых путей. Хламидийные инфекции опасны множественными осложнениями, среди которых восходящие инфекции мочеполовых путей, бесплодие, нейрохламидиозы, поражения суставов, заболевания сердца и сосудов, импотенция – у мужчин.
МКБ-10

Общие сведения
Урогенитальный (мочеполовой) хламидиоз является инфекцией, передающейся половым путем и вызываемой хламидиями (Chlamydia trachomatis). Проблема урогенитального хламидиоза стоит сегодня очень остро. В последние годы наблюдается рост хламидиоза как среди сексуально активного взрослого населения (мужчин и женщин от 20 до 40 лет), так и в подростковой среде. Ранние половые отношения, незащищенный секс со случайными партнерами, недостаточная информированность о возможных последствиях таких связей ставят хламидиоз на одно из первых мест в списке половых инфекций.
Ежегодно хламидиозом заражаются почти 90 млн. человек. Особенно восприимчивы к хламидиозу лица со сниженным иммунитетом. В 40% случаев хламидийная инфекция становится причиной различных гинекологических заболеваний, в 50% – трубно-перитонеального бесплодия. Часто хламидиоз сочетается с другими половыми инфекциями: уреаплазмозом, трихомониазом, гонореей, сифилисом, микоплазмозом. Сочетание нескольких инфекций усугубляют течение друг друга и удлиняют лечение. У женщин отмечается большая восприимчивость к хламидиозу.

Причины хламидиоза
Возбудитель урогенитального хламидиоза – Chlamidia trachomatis – представляет собой мелкую бактерию, паразитирующую внутри клеток человека. Хламидии способны долгое время существовать в организме человека и не проявлять себя. При подавлении защитных сил, ослаблении организма они начинают активно размножаться и вызывать клинические проявления хламидиоза. Известно 15 различных видов хламидий, вызывающих поражение глаз, лимфоузлов, мочеполовых органов и т. д.
Наиболее частый путь передачи хламидиоза – половой. Инфицирование новорожденного возможно в процессе родов, оно сопровождается развитием у ребенка врожденного хламидиоза. Гораздо реже отмечается бытовой путь передачи хламидиоза в семье через постельные и туалетные принадлежности, белье и т.д. Обычно от момента заражения и до появления первых симптомов хламидиоза проходит 1-2 недели (реже до 1 месяца).
Симптомы хламидиоза
Бессимптомное течение хламидиоза встречается у 67 % женщин и 46 % мужчин, что часто затрудняет его диагностику и лечение, увеличивает риск возникновения осложнений. Даже при скрытом течении хламидиоза больной человек потенциально опасен и способен заразить своего полового партнера. Обычно первые клинические проявления хламидиоза отмечаются через 7-14 дней после полового заражения.
Хламидиоз у мужчин
У мужчин появляются слизисто-гнойные или водянистые выделения из уретры, зуд и жжение при акте мочеиспускания. Отмечается отек и покраснение наружного отверстия мочеиспускательного канала. Постепенно симптомы стихают, выделения наблюдаются только по утрам. Острая фаза хламидиоза сменяется хронической с поражением мочеиспускательного канала.
Хламидиоз у женщин
У женщин хламидиоз проявляется патологическими выделениями из влагалища слизистого или слизисто-гнойного характера, желтоватого оттенка, с запахом. Иногда выделения сопровождаются зудом, жжением, невысокой температурой, болями в животе.
Хламидиоз у детей
Хламидиоз у детей чаще протекает с поражением органов дыхания, глаз, ушей. При появлении симптомов хламидиоза следует незамедлительно обратиться к врачу. Особую опасность представляет хламидиоз новорожденных, возникающий в результате инфицирования ребенка от больной матери в процессе родов. Основными формами врожденного хламидиоза являются:
- хламидийный конъюнктивит (офтальмохламидиоз) – воспаление слизистой оболочки глаз
- генерализованная форма хламидиоза – поражение сердца, лёгких, печени, пищеварительного тракта
- энцефалопатия, сопровождающаяся судорогами и остановкой дыхания
- хламидийная пневмония — крайне тяжелая форма воспаления лёгких с высоким процентом летальности.
Осложнения
Урогенитальными осложнениями хламидиоза у мужчин являются хламидийные простатит, уретрит, эпидидимит. Урогенитальные осложнения хламидиоза чреваты для мужчин нарушением сперматогенеза и бесплодием.
- простатит развивается при вовлечении в инфекционный процесс предстательной железы. Хламидийный простатит сопровождается неприятными ощущениями и болями в пояснице, прямой кишке, промежности, незначительными слизистыми или водянистыми выделениями из уретры, затруднением мочеиспускания, нарушением потенции;
- уретрит протекает с поражением мочеиспускательного канала и характеризуется зудом в уретре, частыми болезненными позывами к мочеиспусканию, слизисто-гнойными выделениями. Хронический уретрит, вызванный хламидиями, приводит к стриктуре уретры;
- эпидидимит развивается при воспалении придатка яичка, что сопровождается высокой температурой, отеком и покраснением мошонки, увеличением придатка яичка.
Не меньшую опасность представляет хламидиоз и для женщин, вызывая различные поражения женской половой системы. Восхождение хламидийной инфекции по половым путям может вызывать воспалительные изменения со стороны:
- шейки матки – эндоцервицит. Хламидиоз увеличивает риск развития опухолевых процессов в шейке матки;
- слизистой оболочки полости матки – эндометрит;
- фаллопиевых (маточных) труб – сальпингит;
- придатков матки – сальпингоофорит.
Воспалительные процессы матки и придатков матки с последующим образованием спаек и рубцов в маточных трубах служат причиной трубного бесплодия, внематочной беременности, самопроизвольного прерывания беременности.
Другими последствиями хламидиоза у мужчин и женщин могут служить воспалительные процессы глотки, прямой кишки, почек, суставов, легких, бронхов и т.д. Одним из серьезных осложнений хламидиоза является болезнь Рейтера, характеризующаяся триадой клинических проявлений: конъюнктивит, уретрит, артрит. Повторное заражение хламидиозом значительно увеличивает риск развития осложнений.
Диагностика

Диагностику хламидиоза у мужчин часто проводят урологи. Посещение венеролога нужно для исключения других ИППП, которыми пациент мог заразиться наряду с хламидиозом. Женщинам необходима консультация гинеколога.
- Общий мазок. Микроскопия отделяемого уретры, влагалища и шейки матки не дает объективной картины наличия хламидиоза. Количество лейкоцитов при этом может быть незначительно повышено или находиться в пределах нормы.
- ПЦР. С появлением ПЦР-диагностики (метод полимеразной цепной реакции) венерология получила наиболее точный способ выявления хламидиоза, позволяющий обнаружить в исследуемом материале даже малое количество возбудителя. Точность результата при ПЦР достигает 95%.
- ИФА. Информативны с точностью до 70% методы ИФА (имунноферментного анализа), выявляющего наличие антител к возбудителю и ПИФ (прямой иммунофлюоресценции) – микроскопии мазков, окрашенных определенным образом.
- Культуральное исследование. Для диагностики хламидиоза применяется также бакпосев взятого материала и определение чувствительности к антибиотикам.
В качестве материала для диагностики хламидиоза используют мочу, кровь, сперму у мужчин, выделения из половых органов, соскоб клеток пораженного органа.
Лечение хламидиоза
Лечение хламидийной инфекции представляет сложную медицинскую проблему, и решать ее нужно с учетом индивидуальности каждого пациента. В лечении хламидиоза нельзя рекомендовать использования готовых алгоритмов. У лиц пожилого возраста, имеющих сопутствующие заболевания, следует учитывать состояние иммунитета, микрофлоры кишечника и мочеполового тракта. На протяжении курса лечения (в среднем 3 недели) рекомендуется исключить сексуальные контакты, употребление алкоголя, пряностей, острой пищи, чрезмерную физическую активность.
- Антибактериальные препараты. Поскольку возбудитель хламидиоза Chlamidia trachomatis является паразитирующим внутриклеточным микроорганизмом, то выбор антибиотиков ограничивается теми препаратами, которые проникают внутрь клеток. К таким препаратам относятся антибиотики макролиды, тетрациклины и фторхинолоны. При подборе антибиотиков учитывается наличие смешанной инфекции (микоплазмы, гарднереллы, уреаплазмы) для их одномоментного лечения.
- Дополнительная фармакотерапия. Кроме антибиотика, в схему лечения хламидиоза включают иммуномодуляторы (интерферон, меглюмина акридонацетат), противогрибковые препараты (нистатин, флюконазол), поливитамины, ферменты (панкреатин), бактериофаги (стафилококковый, протейный и пр.), пробиотики.
- Местная терапия. Для местного лечения хламидиоза применяют вагинальные и ректальные свечи, ванночки, тампоны, клизмы.
- ФТЛ. Применяются физиопроцедуры: ультразвуковая терапия, магнитотерапия, ионофорез и электрофорез с лекарственными веществами.
Профилактика
Хламидиоз является той инфекцией, которую легче избежать, чем от нее избавиться. Главными правилами профилактики хламидиоза, как и других половых инфекций, являются:
- наличие постоянного сексуального партнера;
- отказ от случайных половых контактов или использование презервативов;
- обследование на инфекции, если был случайный незащищенный половой акт;
- извещение всех половых партнеров в случае подтверждения диагноза хламидиоза;
- обследование женщин, планирующих беременность на скрытые инфекции (в т. ч. на хламидиоз) и тщательное ведение беременности для профилактики заболевания у новорожденного;
- воздержание от половой жизни во время лечения хламидиоза.
Прогноз
При выявлении хламидиоза у одного из половых партнеров очень важным является обследование и лечение другого на наличие инфекции, даже при отсутствии явных симптомов заболевания. Если один из инфицированных хламидиозом половых партнеров не пройдет курса лечения, то другой, пролеченный, может заразиться вновь.
Для контроля излеченности применяется диагностика методами ИФА и ПЦР через 1,5-2 месяца после завершения курса терапии (у женщин – перед началом менструации). Критерии излеченности – отрицательные результаты анализов на хламидии и отсутствие симптомов хламидиоза.
Острый неосложненный хламидиоз при одновременном лечении всех половых партнеров дает благоприятный прогноз на полное выздоровление. Если хламидиоз запущен (поздно диагностирован, недолечен, осложнен), то в перспективе могут развиться различные нарушения половой функции – от импотенции до бесплодия.
Хламидиоз
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хламидиоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Хламидиоз – урогенитальная (мочеполовая) инфекция, возбудителем которой является Chlamydia trachomatis (хламидия трахоматис). Ранняя диагностика хламидиоза затруднена, поскольку в течение долгого времени болезнь может протекать бессимптомно. В результате инфекция переходит в хроническую форму, сопровождаясь различными осложнениями, которые иногда являются причиной бесплодия и невынашивания беременности.
Причины появления хламидиоза
Урогенитальный хламидиоз является высококонтагиозным (очень заразным) заболеванием. Инфекция передается половым путем – при наличии хламидиоза у одного из партнеров заражение второго неизбежно в случае отсутствия методов барьерной контрацепции. Наиболее высокая заболеваемость отмечается у лиц моложе 25 лет. Заражение детей происходит перинатальным путем – от инфицированной беременной женщины через плаценту и в родах.
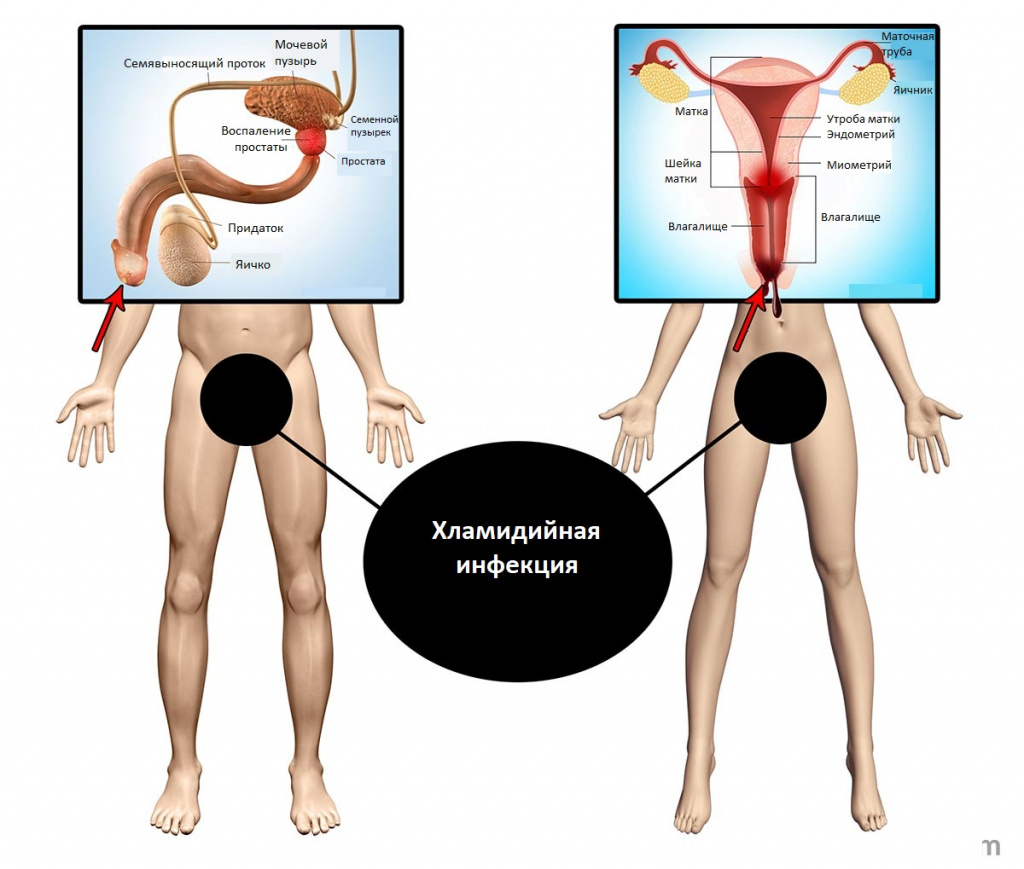
В зависимости от локализации поражения выделяют:
- Хламидийные инфекции нижних отделов мочеполового тракта (урогенитальный хламидиоз):
- уретрит – воспаление мочеиспускательного канала;
- цервицит – воспаление шейки матки;
- цистит – воспаление мочевого пузыря;
- вульвовагинит – воспаление наружных половых органов и влагалища.
- Хламидийные инфекции органов малого таза и других мочеполовых органов:
- орхит – воспаление яичка;
- эпидидимит – воспаление придатков яичка;
- простатит – воспаление предстательной железы, сопутствующее уретриту;
- сальпингоофорит – воспаление маточных труб и яичников;
- эндометрит – воспаление слизистой оболочки матки.
- Хламидийная инфекция аноректальной области – это воспаление области заднего прохода и прямой кишки.
- Хламидийный фарингит – это воспаление задней стенки глотки.
- Хламидийные инфекции, передаваемые половым путем, другой локализации (артрит – воспаление суставов, пневмония – воспаление легких, перитонит – воспаление брюшины и др.).
- Хламидийный конъюнктивит – это воспаление слизистой оболочки глаз.
- связанные с поражением мочеполовой системы,
- связанные с поражением других органов.
Симптоматика хламидиоза зависит от локализации воспаления. В некоторых случаях симптомы вовсе отсутствуют, если заболевание имеет латентное (скрытое) течение.
При возникновении жалоб все симптомы инфекции можно разделить на две группы:
Проявления хламидиоза у мужчин обычно выражены слабее и ограничиваются дискомфортом при мочеиспускании, учащенным мочеиспусканием, выделениями из мочеиспускательного канала. При прогрессировании заболевания может присоединяться боль во время мочеиспускания.
При поражении аноректальной области нередко отмечается бессимптомное течение заболевания. Возможны жалобы на зуд, жжение в аноректальной области, незначительные выделения из прямой кишки желтоватого или красноватого цвета; болезненность при дефекации, слизисто-гнойные выделения из прямой кишки, нередко с примесью крови, запоры.
При хламидийном фарингите пациенты могут жаловаться на дискомфорт, чувство сухости в горле, боль, усиливающуюся при глотании.
Для хламидийного конъюнктивита, который возникает на фоне урогенитального хламидиоза, характерна незначительная болезненность пораженного глаза; сухость и покраснение конъюнктивы; светобоязнь; скудное слизисто-гнойное отделяемое в углах глаза.
При хламидийной инфекции может развиться поражение суставов, которое в большинстве случаев протекает в виде моноартрита, когда воспаление развивается в одном суставе (обычно коленном, голеностопном, плюснефаланговом, тазобедренном, плечевом или локтевом). При хламидийной инфекции артрит, как правило, сочетается с уретритом и конъюнктивитом.
Диагностика хламидиоза
Поскольку жалобы и данные осмотра при хламидийной инфекции неспецифичны, точная постановка диагноза возможна только с помощью лабораторной диагностики.
Диагноз «хламидиоз» устанавливается на основании обнаружения генетического материала бактерии – ДНК хламидии трахоматис методом ПЦР в исследуемом клиническом материале, полученном с учетом локализации воспалительного процесса. Не рекомендуется взятие материала на фоне проведения антибактериальной терапии.
Для диагностики неосложненной хламидийной инфекции генитальной локализации забор клинического материала осуществляется из мочеиспускательного канала у мужчин, из мочеиспускательного и цервикального канала у женщин.
Выявление ДНК хламидий в урогенитальном соскобе используется для подтверждения инфицированности при наличии клинических проявлений воспаления урогенитального тракта, при планировании беременности, при бесплодии, для контроля эффективности антибактериальной терапии.


