Основные принципы диагностики аллергических заболеваний – МЕДСИ
Аллергия – заболевание, которое проявляется в виде обостренной чувствительности человеческого организма к различным при контакте с ними.
Для выработки эффективной программы лечения необходимо выявить причины болезни, а также перечень веществ, вызывающих реакцию. Как и в случае с иными недугами, для достижения максимального результата терапии диагностику и лечение аллергических заболеваний необходимо проводить на ранней стадии.
Основные значимые симптомы аллергии
К врачу необходимо обратиться при появлении следующих симптомов:
- Кожных высыпаний и зуда
- Затруднения дыхания (включая ухудшение дыхательной функции перед сном)
- Долговременного насморка, постоянного чихания, зуда в носу
- Отеков разной локализации
- Покраснения и зуда глаз, обильного слезотечения
- Бронхиальной астмы
Данные признаки проявляются в каждом конкретном случае, поскольку аллергическая реакция может возникнуть на разные группы :
- На пищу (фрукты, молочные продукты и др.) (пищевая форма аллергии)
- Пыль, пыльцу, шерсть (респираторная форма)
- Некоторые составляющие косметики и парфюмерии, растений и др. при тактильном контакте (кожная форма)
Также реакция может возникнуть длительного нахождения на солнце и по другим причинам.
Основные виды aллepгoтecтoв
Для диагностики аллергических заболеваний используются различные виды аллерготестов:
- Группа тестов in vivo – проводится при непосредственном участии пациента:
- Исследование конъюнктивы (препарат помещается между глазным яблоком и веком)
- Кожные пробы (на коже делается царапина или небольшой прокол, через который вводится аллерген)
- Подъязычный тест (препарат вкладывается под язык)
- Пробы слизистой носа (аллерген вводится в слизистую)
- Анализ крови на специфические иммуноглобулины Е – ИФА (иммуноферментный анализ)
При анализе реакций кожи, слизистых и др. отслеживается появление аллергической реакции и ее дальнейшее течение. У пациента в таком случае возможно появление дискомфортных ощущений.
Помимо аллерготестов, для диагностики заболевания используются следующие типы исследований:
- Физический осмотр пациента, опрос и сбор анамнеза
- Инструментальный осмотр
- Анализ на спирометре с проведением бронходилатационного теста для выявления бронхоспазма
- Измерение различных физических параметров (температура, давление и др.)
Диагностика пищевой аллергии
Для обследования на предмет пищевой аллергии используются: опрос, сбор анамнеза и проведение различных тестов и проб.
Для определения такого типа аллергии проводятся следующие манипуляции:
- Пациент ведет пищевой дневник, в котором он фиксирует характер пищи, время приема, а также проявление реакций организма
- В течение двух недель он придерживается определенной врачом диеты, исключающей потенциальные аллергены
- После периода коррекционного питания пациент под наблюдением врачей натощак принимает капсулу, содержащую потенциальный аллерген, на который необходимо выявить реакцию
- Если такой реакции нет, доза данного аллергена может быть увеличена
- Если реакция на максимальную дозу не отслеживается, исследуемый продукт больше не считается аллергеном
- Параллельно проводятся paдиoaллepгocopбeнтный и иммуноферментный анализы
- Диагноз подтверждается, если после гипоаллергенной диеты происходит нормализация состояния пациента
Диагностика лекарственной аллергии
При выявлении реакции на лекарственные препараты врач получает информацию не только от самого пациента, но и от его родственников, которые могут заметить ухудшение состояния больного после приема медикаментов.
Одновременно проводится иммуноферментный анализ крови, чтобы выявить концентрацию антител, свидетельствующих о наличии или отсутствии аллергии.
Важно помнить, что аллергическая реакция на конкретный препарат может отличаться даже у одного и того же человека: однажды она может проявиться в виде крапивницы и кожного зуда, а в другой раз – в виде отека Квинке. Также аллергия на медикаменты может носить наследственный характер и проявляться у ряда членов семьи.
Диагностика аллергических заболеваний у детей
Детский иммунитет сформирован не полностью, поэтому некоторые методы диагностики аллергии к детям не применяются. Так, кожные пробы используют только в тех случаях, когда необходимо подтвердить реакцию на вакцины, пищу или сезонную аллергию.
Основными способами при диагностике аллергии у ребенка являются опрос и сбор анамнеза, а также лабораторные тесты крови на концентрацию антител. Но следует помнить, что признаки аллергии в результатах таких исследований проявятся только в том случае, если ребенок уже сталкивался с одним из аллергенов, даже если у него есть генетическая предрасположенность к такому типу аллергии.
Чтение и расшифровка анализов и тестов
Результаты анализов на аллергию в норме должны быть следующими:
- Общее клиническое исследование крови – корректное содержание эозинофилов
- Анализ крови на общий иммуноглобулин E – его концентрация зависит от возраста пациента и измеряется в МЕ/мл
- Исследование крови на специфические иммуноглобулины G и E – реакция на элементы в таблице результатов низкая
- Кожные пробы – в результате не должно быть отека или покраснения
Квалифицированный расшифрует результаты всех тестов и назначит оптимальное лечение.
Признаки аллергии у детей: диагностирование, терапия, профилактика
Патология иммунной системы может проявляться:
• аллергическими нарушениями;
• первичными иммунодефицитами;
• вторичными иммунодефицитами (при инфекциях, приёме лекарственных препаратов, потерях белка, метаболических нарушениях и функциональной недостаточности селезёнки);• аутоиммунными нарушениями:
– с поражением одного определённого органа (сахарный диабет, диффузный токсический зоб, миастения);
– с системными проявлениями (ЮИА, СКВ);• злокачественными новообразованиями (в том числе после терапии высокими дозами иммунодепрессантов).
У детей наблюдают бронхиальную астму, аллергический ринит, конъюнктивит, экзему, крапивницу и аллергию к пище, лекарственным препаратам и укусам насекомых. Практическая важность аллергических заболеваний обусловлена несколькими факторами:
• Аллергия относится к наиболее распространённым заболеваниям. До 40% детей страдают аллергическим ринитом, экземой и бронхиальной астмой, до 8% — пищевой аллергией.
• Частота аллергических заболеваний увеличивается во всех развитых странах мира.
• В нашей стране аллергические заболевания обусловливают более 6% обращений к врачам общей практики и 7% — в больницы скорой медицинской помощи.
• Течение аллергических заболеваний может быть тяжёлым, возможны летальные исходы. В Великобритании ежегодно от бронхиальной астмы умирают приблизительно 20 детей, от анафилаксии — 2.Термины, применяемые в аллергологии:
• Гиперчувствительность — объективно воспроизводимые жалобы или симптомы, возникающие после определённого воздействия (например, употребления пищи, приёма лекарственного средства, воздействия токсина), к которому здоровые люди невосприимчивы.
• Аллергия — реакция гиперчувствительности, обусловленная иммунными механизмами, которые могут быть опосредованы IgE (например, аллергия на арахис) или другими факторами (например, целиакия).
• Атопия — индивидуальная и/или семейная предрасположенность (обычно проявляющаяся в детском или подростковом периоде) к сенсибилизации при контакте с обычными аллергенами (чаще белками) с выработкой lgE-антител, что приводит к развитию бронхиальной астмы, аллергического ринита, конъюнктивита или экземы.
• Анафилаксия — тяжёлая, опасная для жизни, генерализованная или системная реакция гиперчувствительности.
Механизмы развития и причины аллергических болезней у детей
Описано множество генов, ассоциированных с развитием аллергических болезней. Полиморфизмы этих генов обусловливают наследственную предрасположенность к аллергии.
В раннем возрасте дети подвергаются воздействию множества неспецифических средовых антигенов, которые стимулируют иммунную систему. При аллергии эти воздействия приводят к неадекватным реакциям иммунной системы и у наследственно предрасположенного индивида развивается сенсибилизация к антигенам. При последующем контакте с антигеном развивается аллергическая реакция, которая может протекать в двух фазах:
• немедленной — развивается в течение нескольких минут и обусловлена выделением гистамина из тучных клеток;
• отсроченной — развивается через 4-6 ч и связана с повреждением ткани в месте контакта с аллергеном воспалительными клетками, особенно эозинофилами.Теория влияния гигиены как причины аллергий у детей
Данная гипотеза предложена для объяснения увеличения частоты аллергических заболеваний, которое происходит параллельно улучшению условий жизни и гигиены. Согласно этой гипотезе увеличение частоты аллергии обусловлено снижением микробиологических и других средовых воздействий на детей грудного возраста. Косвенные данные эпидемиологических исследований согласуются с этой теорией, однако она остаётся недоказанной.
Следует помнить, что обратной стороной значительного снижения риска аллергии и аутоиммунных заболеваний у людей, проживающих в сельской местности развивающихся стран, является существенно более высокая заболеваемость инфекциями.
Возраст начала аллергических болезней
У многих больных прослеживается положительный семейный анамнез, то есть риск развития аллергии повышен у детей, родственники которых страдают аллергическими заболеваниями.
Некоторые аллергические заболевания обычно начинаются в определённом возрасте:
• экзема и пищевая аллергия обычно дебютируют в грудном возрасте;
• бронхиальная астма и аллергический ринит — в дошкольном.Кроме того, наличие экземы или аллергии к пище в грудном возрасте считают факторами риска развития бронхиальной астмы и аллергического ринита в старшем возрасте (так называемый «аллергический марш»).
Профилактика аллергических болезней
Предложен ряд мероприятий для предотвращения начала аллергических болезней и остановки «аллергического марша»: ограничение средовых воздействий (предотвращение контактов с аллергенами во время беременности, при кормлении грудью и в грудном возрасте), назначение пробиотиков (пероральных препаратов, содержащих нормальные бактерии кишечной микрофлоры), пребиотиков (иммунологически активных олигосахаридов) и пищевых добавок (антиоксидантов, рыбьего жира, микроэлементов).
Однако ни одно из этих мероприятий не снижало распространённость аллергических болезней в отдалённом периоде.
Обследование ребёнка с аллергией
Помимо признаков индивидуальных аллергических болезней можно обнаружить:
• линии Моргана-Денье — дополнительные складки кожи под глазами;
• «аллергический салют» — расчесывание зудящего носа с приподниманием его кончика кверху;
• увеличение шейных лимфатических узлов;
• бледность и отёчность носовых раковин;
• дыхание через рот.Лечение аллергии у детей
Лечение отдельных аллергических заболеваний проводят как врачи (педиатры) общей практики, так и узкие специалисты в зависимости от поражённого органа (экзему — дерматологи, бронхиальную астму — педиатры-пульмонологи и др.). Тем не менее поскольку отдельные аллергические болезни часто сочетаются друг с другом, из практических соображений аллергию удобнее рассматривать как системную болезнь. Роль детских аллергологов заключается в установлении триггерных факторов (для их устранения в дальнейшем) и лечении детей с системными или тяжёлыми формами аллергии.
Лечение при отдельных аллергических заболеваниях описано в соответствующих разделах. Специфическую иммунотерапию в Великобритании применяют редко, но этот метод широко используют во многих других странах, особенно в США и Европе, при аллергическом рините, аллергии на укусы насекомого и всё чаще при бронхиальной астме. Стандартизированные растворы аллергена вводят подкожно, начиная с низкой дозы и постепенно увеличивая её до поддерживающей. Цель лечения — достижение иммунологической толерантности. Поддерживающие инъекции проводят каждые 4-6 нед в течение 3-5 лет; защитный эффект может сохраняться в течение многих лет после окончания лечения. Внедряются новые методики, например, подъязычная иммунотерапия.
Аллергические заболевания у детей:
• Включают бронхиальную астму, аллергический ринит, конъюнктивит, экзему, крапивницу и аллергию к пище, лекарственным препаратам и укусам насекомых.
• Развиваются у наследственно предрасположенных индивидов вследствие неадекватной реакции на средовые антигены; последующий контакт с определённым антигеном может привести к аллергической сенсибилизации.
• Часто проявляются последовательно в виде «аллергического марша».
• Часто сосуществуют (при обнаружении одного аллергического заболевания необходимо обследование для выявления других).Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Аллергия у детей: особенности и причины
Еще пару веков назад мир и не знал «что такое аллергия», а сегодня от нее страдает каждый третий ребенок. При этом симптомы недуга часто проходят «под маской» совершенно других заболеваний, что может повести по ложному пути лечения. Так как же не спутать детские болезни и выявить их настоящую причину?
Как возникает
Все аллергические реакции могут развиваться, как минимум, 4 путями, но в этой статье речь пойдет о первом и наиболее частом из них – IgE-зависимом пути.
Особенности детского организма, особенно в 1-й год жизни, в норме защищают ребенка от развития аллергии. Иммунитет устроен таким образом, чтобы «познакомить» малыша с обилием окружающих антигенов, при этом не вызывая патологических состояний.
В некоторых случаях этот механизм дает сбой, что может быть обусловлено:
- наследственностью (один родитель «с аллергией» – 30% риск патологии у ребенка, оба родителя – 60% риск);
- нарушением барьерной функции слизистых;
- врожденными особенностями иммунитета.
В этом случае при первой «встрече» с аллергеном организм только «запоминает неприятный объект» (начинает синтез антител IgE к аллергену), а уже при повторной – «атакует» его.
Механизм защиты реализуется за счет биологически-активных веществ, выбрасываемых клетками «по команде» IgE-антител, и проявляется:
- расширением капилляров и увеличением их проницаемости = покраснение и отек (для ускорения поступления иммунных клеток в очаг),
- раздражением нервных окончаний и спазматическим сокращением «целевых» мышц = зуд, кашель, чихание (как способ механически «избавиться» от аллергена),
- усилением продукции слизи = насморк (для облегчения связывания и выведения «раздражающего» объекта).
Интересно, что аллергия и ОРВИ имеют схожие «точки приложения». Это обуславливает схожесть симптомов, а также склонность аллергиков к острым респираторным заболеваниям.
Симптомы и причины
Условно аллергические заболевания можно разделить на респираторные (вдыхаемые антигены) и пищевые. Симптомы первых варьируют от легкого насморка до тяжелого удушья, а вторые имеют кожные и «пищеварительные» проявления.
«Дыхательная» аллергия у ребенка может проявляться не только классическими симптомами, но и просто «постоянно заложенным носом», а причиной могут быть:
1.клещи (домашней пыли, перинный, мучной и другие)
Такая аллергия появляется при контакте с пылью (домашней, книжной) и ковровыми покрытиями, и чаще всего возникает в определенном помещении.
2.пух и перья птиц
Реакция может быть связана как с живыми птицами (попугаи, канарейки и другие), так и с постельными принадлежностями (подушки и одеяла), в которых пух и перо используется в качестве наполнителя. Во втором случае – аллергия чаще проявляется во время сна и сразу после пробуждения (заложенность носа или кашель, проходящие в течение дня)
3.перхоть и эпителий животных (кошки, собаки, хомячки, морские свинки, лошади и т.д.).
При этом сама по себе шерсть (волоски) безопасна в контексте аллергии. Реакцию вызывают именно кожные элементы, скапливающиеся на шерсти.
4.«домашние» плесневые грибы
Обитают в теплых, влажных и плохо проветриваемых местах помещения: швы между плиткой в ванной комнате и пространство под обоями «сырых» стен. Симптомы часто носят тяжелый характер и проходят только при длительном пребывании вне «аллергенного» помещения.
5.деревья и травы
Аллергия имеет сезонный характер и появляется в период цветения растения: поздней весной, летом или ранней осенью.
Кожные симптомы, в легких случаях, представлены зудящей сыпью, проходящей при устранении аллергена. А более тяжелые реакции сопровождаются развитием дерматита, характеризующегося хроническим течением и плохо поддающегося лечению.
Таким образом, нарушения стула, боль в животе, а также тошнота и снижение аппетита у ребенка вполне могут быть признаками аллергии и требуют всестороннего обследования.
Среди наиболее «значимых» пищевых аллергенов у детей выделяют:
1.белки коровьего молока: β-лактоглобулин, a-лактальбумин, бычий сывороточный альбумин, а также казеин.
В зависимости от реакции на те или другие белки, молочная продукция должна быть исключена частично или полностью.
2.белки куриного яйца: овомукоид, овальбумин, лизоцим.
3.орехи;
4.белки злаков, особенно глиадин (глютен) пшеницы и ржи, ячменя и овса;
5.рыба и морепродукты;
6.какао, цитрусовые и соя.
Диагностика
Отличить аллергию от схожих с ней заболеваний «на глаз» часто не представляется возможным. «Экспериментально» подтвердить аллергенную природу симптомов можно только путем устранения «подозреваемого» аллергена. А в тех случаях, когда такового нет помочь в диагностике могут лабораторные исследования.
Первый этап диагностики служит для подтверждения аллергической природы заболевания и строится на:
1.1 Общем анализе крови с лейкоцитарной формулой, где маркером аллергии в служат эозинофилы.
1.2. Анализе крови на иммуноглобулин Е общий и эозинофильный катионный белок, увеличивающихся при аллергии в десятки и сотни раз.
1.3. Микроскопическом исследования назального секрета (мазок из носа), также нацеленном на выявление эозинофилов.
После установления аллергии, как основного диагноза, можно переходить к определению подгруппы или самого аллергена.
Первый вариант применяют в случае сомнений в отношении источника аллергии, и для сужения «круга поиска» и используют сборные панели. Они содержат сразу несколько представителей аллерго-группы, а результат выдается одной цифрой.
Это могут быть панели аллергенов
- трав,
- деревьев,
- животных,
- клещей,
- плесневых грибов,
- мясные,
- молочные,
- цитрусовые
- и многие другие.
При получении повышенных результатов в какой-либо из панели, можно переходить к третьему этапу диагностики – выявлению самого аллергена. Для этого служит анализ крови на IgE к индивидуальным аллергенам (например, конкретный плесневый гриб или представитель цитрусовых).
Аллергия у детей

Аллергия – это специфическая реакция иммунной системы ребенка на какой-либо аллерген (вещество-раздражитель), возникающая из-за повышенной чувствительности организма к данному веществу.
Диагностикой и лечением этого патологического состояния занимается врач-аллерголог.
Описание заболевания
Аллергия не является болезнью в привычном понимании этого слова. Аллергия – это очень сильная реакция иммунной системы ребенка, возникающая исключительно при повторном контакте с раздражителем (аллергеном). В этом и заключается сложность диагностики патологии. При первом контакте с аллергеном иммунная реакция проявляется далеко не всегда. Чаще всего аллергия развивается уже после того, как организм изучит структуру неизвестного ему вещества и поймет, «свой» он или «враг».
Виды аллергии у детей

Существует множество разновидностей аллергических реакций, в зависимости от клинической картины и группы веществ, вызывающих патологию. Наиболее встречающиеся из них:
- респираторные (дыхательные) аллергозы;
- контактные (кожные) аллергозы;
- пищевая аллергия;
- инсектная аллергия (реакция на контакты с насекомыми и их укусы);
- лекарственная аллергия;
- инфекционная аллергия;
С каждым годом детей с аллергическими проявлениями становится все больше. На данный момент патология диагностируется у 25-30% населения. При отсутствии лечения аллергии у ребенка могут возникнуть серьезные осложнения: астма, отек Квинке, анафилактический шок, потеря сознания и др.
Симптомы аллергии

Клиническая картина аллергической реакции напрямую зависит от вида патологии и локализации патологического процесса.
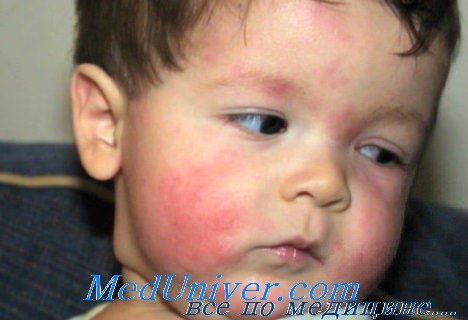
Проявления кожной аллергии у ребенка – это различные виды сыпи:
- покраснение участков кожи;
- возникновение сыпи;
- шелушение кожи;
- зуд.
Данный вид аллергии наиболее распространен в младенчестве, однако может сохраняться и во взрослом возрасте.
Проявления аллергического ринита и поллиноза:
- нарушение носового дыхания, заложенность носа;
- водянистые выделения из носа;
- чихание;
- зуд в области носа;
- слезотечение.
Проявления аллергического конъюнктивита:
- отечность и покраснение век;
- покраснение белка глаз;
- обильное слезотечение;
- чувство рези в глазах (или ощущение «песка);
- светобоязнь.
Острые аллергические реакции у детей
Родителям необходимо также знать признаки серьезных состояний, протекающих на фоне аллергии у ребенка: отека Квинке, анафилактического шока и бронхиальной астмы.
При отеке Квинке внезапно развивается отечность кожи и слизистых оболочек. Наиболее опасен отек слизистой горла, который проявляется затруднением дыхания, охриплостью голоса, сильным лающим кашлем и помутнением сознания (из-за нехватки кислорода). Анафилактический шок можно определить по падению артериального давления, бледности или синюшности кожи, бронхоспазму, потере сознания. Бронхиальная астма диагностируется на основании следующих симптомов: кашель с трудноотделяемой мокротой, свист или хрипы при дыхании, одышка (затруднен преимущественно выдох), кислородное голодание организма, приступы удушья.
Причины аллергии у детей
Причина развития аллергических реакций заключается в проникновении в детский организм аллергенов (веществ-раздражителей). Вещества могут попасть в организм тремя способами:
- Пероральным – при употреблении пищи, различных напитков.
- Респираторным – при вдыхании аллергена с воздухом (например, пыльцы растений).
- Контактным – при прямом соприкосновении с аллергеном.
В детском возрасте аллергия чаще всего возникает при контакте организма с пыльцой, шерстью животных, некоторыми лекарственными препаратами, насекомыми, чистящими и моющими химическими средствами, а также продуктами питания с высокой аллергенностью (цельным коровьим молоком, яйцами, орехами, шоколадом, медом и др.).
Почему именно развивается аллергия, ученым до сих пор неизвестно. Однако выделяются факторы, значительно повышающие риски возникновения данной патологии:
- Наследственный фактор.
- Подверженность частым инфекционным заболеваниям.
- Плохая экологическая обстановка в регионе проживания.
- Стремление родителей создать ребенку «стерильные условия» для жизни.
- Слишком раннее введение прикорма, ранний отказ матери от грудного вскармливания.
Диагностика аллергии

При подозрении на наличие у ребенка аллергии родителям обязательно нужно показать его врачу-аллергологу. Цель диагностики – не только выявить патологию, но и определить причину ее развития, т.е. идентифицировать аллерген, вызывающий повышенный иммунный ответ.
Для этого врач осматривает маленького пациента, беседует с ним и его родителями, собирая анамнез (историю болезни). Затем ребенок направляется на прохождение различных исследований:
-
– для измерения количества антител (об аллергии говорит значительное повышение концентрации иммуноглобулинов класса Е).
- Кожные аллергопробы, позволяющие определить аллергены-раздражители (прик-тест, скарификационный тест, аппликационная проба, провокационная проба).
- Определение функции внешнего дыхания (для исключения бронхиальной астмы или аллергического бронхита).
В соответствии с полученными в ходе диагностики данными специалист подбирает наиболее подходящую для каждого ребенка тактику лечения.
Лечение аллергии
Самый эффективный способ борьбы с аллергией – исключение контактов ребенка с аллергенами. Следует максимально оградить ребенка от воздействия раздражающих факторов (контактов с химическими веществами, пылью, табачным дымом и др.).
В острый период детям назначается лечение, зависящее от типа аллергии, ее причин и основных симптомов:
- Прием антигистаминных препаратов для снятия проявлений патологии.
- Нанесение на кожу противовоспалительных и противозудных мазей, кремов или гелей для снятия раздражения, зуда и жжения.
- Использование гормонсодержащих препаратов при ярко выраженных проявлениях аллергии (обычно в виде кремов или мазей).
В клинике для детей и подростков «СМ-Доктор» активно используется современный метод лечения аллергии – аллерген-специфическая иммунотерапия (АСИТ). Суть данной методики заключается во введении ребенку специальной аллерговакцины, содержащей микродозы вещества-аллергена. С течением времени объем препарата постепенно увеличивают, тем самым обучая иммунную систему правильно реагировать на вещество-раздражитель. К концу курса лечения детский организм намного легче переносит контакты с аллергенами. А в 90% случаев терапия помогает полностью избавиться от проявлений аллергии.
Профилактика аллергии
Современный мир считается очень аллергогенным. Поэтому родители должны придерживаться ряда правил, которые способны предупредить развитие неадекватной реакции иммунной системы ребенка на факторы внешней или внутренней среды. Особенно это касается детей с отягощенной наследственностью.
Мерами профилактики являются:
- длительное продолжение грудного вскармливания, отказ от использования смесей детского питания;
- правильное введение прикормов;
- отказ от употребления продуктов, содержащих консерванты, красители, ароматизаторы и другие синтетические заменители;
- питание натуральными простыми продуктами (мясо, сезонные овощи и фрукты, каши), отказ от сложных многокопонентных (колбасы, соусы промышленного приготовления, торты и т.д.);
- использование гипоаллергенных средств личной гигиены.
Осложнения аллергии у детей
При отсутствии медицинской помощи и профилактических мероприятий, аллергический процесс может стать причиной неприятных осложнений. Наиболее часто родители маленьких пациентов сталкиваются со следующими проблемами:
- частые головные боли, связанные с постоянной заложенностью носа;
- утомляемость, сонливость, ухудшение успеваемости в школе;
- расчесы на коже, которые могут инфицироваться;
- глазные инфекции на фоне аллергического конъюнктивита;
- жизнеугрожающие состояния (острые реакции): отек Квинке, анафилактический шок и т.п.
Если держать процесс под контролем, минимизировать контакт с аллергенами и своевременно принимать назначенные врачом лекарства, этих осложнений удастся избежать.
Прогноз при аллергии у детей
Когда ребенок впервые сталкивается с аллергией, трудно сказать, как будет проявляться патология в дальнейшем, какие симптомы и как часто будут возникать. Одни малыши успешно перерастают недуг и в дальнейшем не сталкиваются с ним, у других диагноз сохраняется на протяжении всей жизни. Главное не пускать процесс на самотек, действовать в единой команде с врачами и со временем объяснить ребенку важность постоянного контроля за состоянием здоровья.
В медицинском центре «СМ-Доктор» каждый ребенок может получить квалифицированную помощь. Наши специалисты проводят качественную диагностику, устанавливают причинный аллерген и составляют персонифицированную программу лечения. Обращайтесь к лучшим аллергологам, чтобы подарить ребенку здоровье!
Врачи:

Детская клиника м.Войковская (Клары Цеткин)
Аллергические реакции у ребенка
Аллергическая реакция – это ответ иммунитета на попадание в организм какого-либо раздражителя. Он воспринимается как чужеродный и опасный, поэтому лимфоциты атакуют его. Аллергия бывает в любом возрасте, в том числе детском. При этом аллергическая реакция у ребенка будет сильнее, чем у взрослого, и возникнет с большей долей вероятности. Это связано с незрелостью иммунной системы и организма в целом. Поэтому важно знать, как выглядит аллергия, чтобы своевременно начать ее лечение. Источник:
Р.С. Фассахов
Современная номенклатура аллергии и классификация аллергических заболеваний
// Практическая медицина, май 2009, 3(35)
Виды аллергических реакций, встречающихся у детей
Перечислим основные виды аллергии, однако реакции могут возникать и на другие вещества. Это индивидуально и зависит от особенностей организма.
На пыль
Чаще всего реакция возникает не на пыль непосредственно, а на пылевого клеща и продукты его жизнедеятельности. Клещ называется «сапрофит». Реже организм ребенка реагирует на компоненты пыли – споры плесени, пыльцу, частички кожи и волос и др.
Пищевая аллергия
Ее может вызывать почти любой продукт питания, специи, консерванты, соль, сахар и другие добавки. Поэтому распознать и диагностировать ее очень трудно. У маленьких детей чаще всего бывает непереносимость коровьего молока и белков. Источник:
А.Н. Пампура
Диагностика пищевой аллергии у детей: проблемы и пути решения
// Российский вестник перинатологии и педиатрии, 2009, №4
На животных
Ее вызывают частички эпидермиса, слюны или экскрементов как домашних, так и диких животных.
На пыльцу (поллиноз)
Это реакция на пыльцу цветущих трав, деревьев и других растений. Внешне проявляется ринитом, постоянным чиханием, кашлем, слезотечением, воспалением глаз.
На препараты
Дети и подростки острее, чем взрослые, реагируют на различные химические соединения, содержащиеся не только в лекарствах, но и в средствах гигиены, уходовой косметике, средствах для уборки, мытья пола.
Причины возникновения негативной реакции
Острые аллергические реакции у детей связаны с неокрепшей иммунной системой. Чтобы возник негативный ответ, нужны аллергены, то есть вещества, на которые защитная система организма реагирует, провоцируя воспалительный процесс. В нем задействуются основные иммунные клетки – лейкоциты и лимфоциты, а также гистамины – медиаторы воспаления. Детский организм не так устойчив, как взрослый. Он еще «не умеет» правильно реагировать на отрицательные внешние воздействия и отделять действительно опасные вещества от относительно безопасных. И чем младше ребенок, тем менее стабилен его иммунитет, тем чаще возникают реакции.
Основные симптомы аллергии
Для каждого вида аллергии характерна собственная симптоматика. Опишем наиболее частые внешние реакции.
Виды аллергических реакций на коже у детей
- Диатез, или атопический дерматит. Это заметные высыпания, появляющиеся еще во младенчестве. Часто такие реакции сохраняются до взрослого возраста, но чаще всего проходят по мере взросления ребенка. Могут сочетаться с крапивницей и насморком.
- Крапивница. Мелкая красная сыпь, похожая на ожоги крапивой, откуда и название. Может сопровождаться сильным зудом, который стихает на холоде.
Другие виды реакций
- Конъюнктивит. При такой аллергии отекает нижнее и верхнее веко, обильно текут слезы, развивается светобоязнь, может быть ощущение песка в глазах.
- Ринит.При аллергическом насморке длительно воспаляется слизистая оболочка носа, ребенок постоянно чихает, ему трудно дышать через нос. Если ничего не делать, может возникнуть отек Квинке – угрожающее жизни состояние.
- Бронхиальная астма.Одно из наиболее опасных состояний. Затрудняется дыхание, появляется сильный и продолжительный кашель, приступы удушья. Ребенок дышит с трудом из-за сужения дыхательных путей. Слышны свисты и хрипы.
Возможные осложнения, если оставить болезнь без лечения
При хроническом рините возникают постоянные головные боли, снижающие внимательность, память, не позволяющие нормально учиться. Дерматит и крапивница приводят к расчесам – прямым путям для инфекции. Ринит и конъюнктивит опасны отеком Квинке. Могут быть анафилактический шок и асфиксия, характерные для бронхиальной астмы.
Методы диагностики
Диагностика обязательно начинается с консультации с детским аллергологом, который осматривает ребенка, собирается анамнез жизни и заболевания. Затем могут назначаться:
- кожные пробы (только с 5 лет);
- анализы крови. Источник:
Л.С. Намазова-Баранова, М.А. Сновская, И.Л. Митюшин, О.В. Кожевникова, А.С. Батырова
Особенности диагностики аллергии у детей
// Вестник РАМН, 2017, 72(1)
Как лечить аллергию?
Врач может прописать антигистамины – «Зодак», «Зиртек» и др. Препараты второго поколения лучше, потому что у них меньше побочных эффектов, они не дают сонливости. Обязательно нужно пересмотреть рацион и образ жизни ребенка. Врач может прописать специальную диету и режим. Необходимо исключить из питания потенциальные аллергены. При поллинозе каждый сезон нужно максимально отгораживать ребенка от контакта с пыльцой. При необходимости врач назначает противовоспалительные препараты, кортикостероиды местного действия.
Профилактика: как снизить риски заболевания?
Если ребенок находится в группе риска или у него уже выявлено заболевание, нужно соблюдать ряд правил:
- как можно дольше кормить грудным молоком;
- постепенно и малыми дозами вводить прикорм в монорежиме, то есть по одному продукту;
- минимизировать «аллергичные» продукты в рационе ребенка;
- при грудном вскармливании мать должна тоже соблюдать диету и не есть продукты, которые вызывают аллергию;
- чаще проветривать детскую комнату;
- при аллергии на пыльцу проветривание проводить, предварительно накинув на форточку мокрую марлю;
- шкафы для одежды и других вещей сделать закрытыми;
- регулярно убирать детскую комнату, мыть полы, протирать полки влажной тряпкой;
- использовать воздухоочистители;
- оградить ребенка от пассивного курения;
- не заводить домашних животных;
- выбирать одежду и постельные принадлежности из натуральных тканей и без «аллергичных» красителей;
- использовать специальные средства бытовой химии и стиральные порошки. Источник:
О.В. Зайцева
Профилактика аллергии у детей
Практическая медицина, ноябрь 2008, 7(31)
- Р.С. Фассахов. Современная номенклатура аллергии и классификация аллергических заболеваний // Практическая медицина, май 2009, 3(35)
- А.Н. Пампура. Диагностика пищевой аллергии у детей: проблемы и пути решения // Российский вестник перинатологии и педиатрии, 2009, №4
- Л.С. Намазова-Баранова, М.А. Сновская, И.Л. Митюшин, О.В. Кожевникова, А.С. Батырова. Особенности диагностики аллергии у детей // Вестник РАМН, 2017, 72(1)
- О.В. Зайцева. Профилактика аллергии у детей // Практическая медицина, ноябрь 2008, 7(31)
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Аллергия у детей: катастрофа или решаемая проблема?
Аллергия – нестандартная реакция организма на введение генетически чужеродного вещества. Это касается любых веществ: продуктов питания, лекарственных препаратов, продуктов жизнедеятельности микроорганизмов (бактерий, грибов), ядов насекомых, вдыхаемых аллергенов. Любые виды пыли, пыльцы, перхоть и шерсть животных, споры плесневых грибов, даже запахи пищи могут вызывать различного рода реакции организма.
Насколько актуальна сейчас проблема аллергии у детей?
Аллергия всегда считалась болезнью молодых. Однако за последние годы стала отмечаться тенденция к появлению аллергических заболеваний и в более позднем возрасте. Все чаще в медицинской литературе встречаются данные о первых проявлениях аллергии (чаще пищевой или лекарственной) в возрасте старше 40 лет. Однако основной процент дебюта данной группы заболеваний мы встречаем в детском возрасте.
Какие же проявления чаще всего встречаются у малышей?
В первую очередь это кожные проявления, особенно на первом году жизни. Зачастую педиатрами ошибочно выставляется диагноз диатез вместо пищевой аллергии, и, как следствие, развивается атопический дерматит. Он отличается от взрослого атопического дерматита и характеризуется острыми проявлениями: мокнущими высыпаниями в области лица, кистей, затылка, складок шеи.
У взрослых же это чаще сухие дерматозы, имеющие типичную локализацию в области локтевых и коленных сгибов, при более тяжелом течении распространяющихся на поверхности кожи верхних и нижних конечностей, туловища, реже шеи и век, почти никогда не поражающие кожу остальной части лица.
Другими не менее важными проявлениями аллергии являются нарушения работы со стороны желудочно-кишечного тракта в ответ на введение прикорма или употребление в пищу определенных продуктов питания кормящей мамой. Колики, нарушение стула и переваривания пищи, как проявление аллергии, очень легко маскируются под заболевания кишечника, в том числе отравление.
Респираторная аллергия у детей проявляется так же, как и у взрослых – заложенностью носа, течением прозрачной слизи из носа, чиханием, кашлем, иногда присоединяются покраснение и зуд конъюнктив. Следует помнить, что данные признаки аллергии могут встречаться не только при аллергии на ингаляционные аллергены, то есть те, которые мы можем вдохнуть и с которыми встречаемся в воздухе. Часто провокаторами этих симптомов являются продукты питания.
Диагностика аллергии у детей, как и других заболеваний, имеет некоторые сложности, связанные с возрастными особенностями. Чаще всего основной проблемой является взятие крови. Достаточно сложно бывает взять венозную кровь из-за того, что малыши боятся, не позволяют ввести правильно иглу для забора крови. Также есть психологический фактор со стороны родителей, потому что вид новорожденного, надрывающегося от крика рядом со стоящей медсестрой, держащей в руках иглу – картина достаточно душераздирающая.
К нашему счастью, современная молекулярная аллергодиагностика позволяет определить или исключить аллергию по капиллярной крови, и одной капли вполне достаточно для оценки 112 показателей аллергии методикой ImmunoCAP ISAC, доступной далеко не во всех лабораториях, но имеющейся в лаборатории СИТИЛАБ.
С каждым годом процент детей, рожденных с аллергией, увеличивается. По официальным данным за 2016 год, количество детей, страдающих теми или иными аллергическими заболеваниями, достигло 30%. По прогнозам ученых, к 2020 году эта цифра может достичь 50%.
Единой теории возникновения аллергии до сих пор нет. Мы знаем, что это заболевание генетически обусловленное, именно поэтому, как и все остальные генетические заболевания, мы не умеем данную категорию патологии излечивать, а можем только контролировать ее. Вероятность рождения больного ребенка, если оба родителя страдают аллергией, равна 75%, одного родителя – 50%, и даже если оба родителя не страдают аллергическими заболеваниями, остается вероятность 25%, что малыш будет болеть. Помимо наследственности, причинами называют радиационное воздействие, экологические и пищевые факторы, накопление генетических мутаций и даже эволюцию.
Как можно определить, на что именно у ребенка аллергия?
Для того чтобы определить, на что именно у малыша развивается аллергия, нужно выполнить определенный стандартный алгоритм действий. Конечно, в первую очередь необходимо обратиться к аллергологу-иммунологу, потому что только квалифицированный специалист сможет определить точный спектр анализов, необходимый малышу, назначить правильное лечение и при необходимости подобрать гипоаллергенную диету.
Основными анализами, которые всегда необходимы для проведения аллергодиагностики, являются общий анализ крови с определением лейкоцитарной формулы и СОЭ, IgE общий, эозинофильный катионный белок (или катионный протеин эозинофилов), фадиатоп детский (Phadiatop Infant ImmunoCAP) и аллерген-специфические IgE к тем аллергенам, которые могут быть виновны в проблемах со здоровьем у малыша. Надо отметить, что исследование аллерген-специфических IgE по методике Phadia на данном этапе развития науки является золотым стандартом в аллергодиагностике. Весь комплекс необходимых исследований доступен в клинико-диагностических центрах СИТИЛАБ.
Когда картина имеет сложную структуру, и даже опытному специалисту трудно до конца понять причину аллергии, прибегают к новому методу молекулярной аллергодиагностики, который признан золотым стандартом Всемирной Организацией Здравоохранения, Европейской ассоциацией аллергологов и клинических иммунологов – ImmunoCAP ISAC (или аллергочип/иммуночип).
Данный метод позволяет оценить аллергическую реакцию к 112 показателям, которые покрывают спектр пищевых аллергенов (как животного, так и растительного происхождения), пыльцевых и бытовых аллергенов, аллергенов животных, плесени, ядов насекомых. С помощью ISAC удается подобрать ребенку питание и оградить его от встречи с аллергенами.
Всю необходимую лабораторную диагностику на высоком уровне можно пройти в клинико-диагностическом центре СИТИЛАБ, в котором следят за качеством выполнения анализов. Современное оборудование полностью автоматизировано, что позволяет исключить человеческий фактор, все результаты проверяются опытными специалистами, что исключает сбой программ.
Каковы основные причины аллергии у детей?
Основными проявлениями аллергии у детей являются высыпания на коже и зуд (признаки атопического дерматита), причиной которых чаще всего служат пищевые аллергены. Далее заболевание может идти по так называемому атопическому маршу, который заключается в трансформации атопического дерматита в аллергический ринит/конъюнктивит, а затем в бронхиальную астму. Поэтому аллергический процесс нельзя оставлять без наблюдения врача, и этой проблемой обязательно нужно заниматься.
Для правильного подбора медикаментозной терапии и диеты необходимо проведение качественной диагностики заболевания, которую можно выполнить в СИТИЛАБ. Следует отметить, что исследование ISAC можно провести по капиллярной крови. А это важно для наших самых маленьких пациентов, у которых достаточно сложно брать венозную кровь. Пункты взятия крови оснащены всеми необходимыми для этого материалами.
Диагноз аллергия – это приговор на всю жизнь, или же аллергию можно вылечить? Если да, то как?
К сожалению, полностью излечить аллергию невозможно. Но существуют методы, позволяющие облегчить данное состояние. Единственным таким методом является аллерген-специфическая иммунотерапия (АСИТ). Заключается она в том, что низкие дозы аллергенов вводят в организм, дозировку постепенно увеличивают, и иммунная система перестраивается, вырабатывая толерантность к аллергенам, тем самым уменьшая симптомы аллергии. Данной методикой можно лечить аллергию на пыль и различную пыльцу. Пищевая аллергия, к сожалению, пока не поддается такой методике лечения, и здесь единственным выходом является диета.
К сожалению, если лечение аллергических заболеваний не проводить должным образом, то зачастую возникают осложнения. Нужно понимать, что на постоянно аллергически воспаленную слизистую и/или кожу очень легко садится как бактериальная инфекция, так и грибковая или вирусная. Появляется потребность в назначении дополнительной терапии, что осложняет и замедляет процесс выздоровления, возрастает вероятность рецидива заболевания.
Многие мамы спрашивают, возможно ли использование народной медицины или гомеопатии для лечения аллергии. Следует понимать, что средства, используемые в этих методах лечения, основываются на фитопрепаратах. А мы с вами знаем, что большинство аллергических заболеваний провоцируется растительными аллергенами, как пищевыми, так и ингаляционными. Есть такое понятие, как перекрестная аллергия, что подразумевает под собой перекрестные реакции между ингаляционными и пищевыми аллергенами. Чаще всего это пыльца и фрукты/овощи/орехи/мед/зелень/соки и т.д. Помимо плодов, перекрест осуществляется также с листьями, стволами, кореньями, корой.
Таким образом, мы можем не только не помочь пациенту, мы можем ему навредить и вызвать системную сильнейшую реакцию, такую как крапивница, отек лица, языка, гортани, вплоть до анафилактического шока. Именно поэтому доктора традиционной медицины так аккуратно относятся к фитотерапии и гомеопатии, особенно в отношении пациентов с различного рода аллергическими реакциями.
Существуют гомеопатические методы продления стадии ремиссии аллергии (не обострения). Однако очень маленький процент гомеопатов владеет данной методикой, и у классических аллергологов-иммунологов данная методика вызывает опасения.
Осуществить профилактику аллергии достаточно тяжело. Однако существуют оберегающие методы, такие как диетотерапия, например, ограничение перекрестных продуктов питания в сезон цветения растений, к которым выявлена аллергия с помощью лабораторных методов исследования, но которые пока не влияют на качество жизни пациента, или избегание контакта с аллергенами путем смены климата. Но последний метод профилактики доступен далеко не каждому.
Аллергия у детей: как проявляется и лечится

В различном возрасте проявления аллергии у детей отличаются. Чтобы суметь помочь ребенку и вовремя обратиться за медицинской помощью, родители должны знать характерные симптомы. В этой статье мы рассмотрим основные проявления и причины аллергии, а также способы профилактики и лечения.
Виды аллергии у детей
Какие симптомы у ребенка можно считать аллергическими? Как правило, истинная (IgE-опосредованная) аллергия у детей имеет выраженные симптомы. Самые распространенные проявления заболевания:
- крапивница, при которой на коже появляются бледно-розовые зудящие образования;
- отек тканей лица и покраснение верхней половины тела — тяжелое состояние, которое требует срочной медицинской помощи. Сопутствующие симптомы — отек тканей лица и верхней половины тела, затрудненное дыхание;
- аллергическая бронхиальная астма;
- симптомы интоксикации — тошнота, рвота, диарея,
- экзема, при которой на кожном покрове возникают участки покраснения, пузырьки с жидкостью, зуд;
- аллергический конъюнктивит;
- аллергический ринит.
Кроме этого, у малышей аллергия может проявляться в виде энтероколита (воспаления толстой и тонкой кишки). Чаще всего у малышей энтероколит наблюдается при неправильно подобранной смеси. Таким детям необходима лечебная смесь на основе гидролизата белка или аминокислот.
У детей с диагнозом «экзема».далеко не всегда провоцирующим фактором заболевания является только аллергия. Чаще всего это полиэтиологическая болезнь, которая развивается по многим причинам. Один из виновников — наследственный дефект гена филаггрина (структурного белка кожи).
При экземе необходима консультация аллерголога-иммунолога и наблюдение у дерматолога. Обязательно рекомендуется диета с ограничением кондитерских изделий, продуктов с высоким содержанием гистамина.
Интенсивность проявлений аллергии может быть различна. Промежуток между возникновением симптомов составляет от нескольких минут до 2-4 часов.
Внимательные родители обязательно заметят тревожные признаки и вовремя обратятся к специалисту.
В каком возрасте может возникнуть аллергия у ребенка?
Распространенное проявление аллергии у детей до 2 лет — атопический дерматит, который называется «младенческим». Часто после 2-летнего возраста дети «перерастают» это заболевание и проблема уходит.
Астма может быть диагностирована в любом возрасте. Если астма носит атопический характер, то очень важно аллергологическое тестирование и исключение контакта с аллергенами. Если провокатором астмы является инфекционный процесс, то обязательно рассматривается вопрос о возможности такого ребенка продолжать посещать детский сад, и проводится иммунологическое обследование.
У детей 4-5 лет и старше аллергия часто выражается в виде аллергического ринита и конъюнктивита. Особенно это актуально, если в семье у родителей или старших детей есть подобная проблема, т. е. наследственная предрасположенность. Родителям важно знать, что аллергический ринит специалисты всегда рассматривают, как предастму.
Иногда аллергия может проявляться рецидивирующими бронхитами. Если в течение года у ребенка наблюдается более 3 бронхитов, то есть смысл посетить врача-аллерголога. Специалист назначит необходимое обследование и, при необходимости, подберет оптимальную схему лечения.
Пищевая аллергия может возникнуть в различном возрасте. Чаще всего провокаторами являются такие продукты, как молоко, яйца, рыба, орехи. Заболевание может быть очень опасным. При острой системной аллергической реакции дети часто попадают в стационар.
При пищевой аллергии обязательно нужны консультация аллерголога-иммунолога, тщательная диагностика и подбор питания. Родители таких детей в экстренных ситуациях должны уметь оказывать неотложную помощь. За рубежом для купирования тяжелых аллергических реакций применяется препарат Эпипен в шприцручках. В нашей стране он пока не зарегистрирован.
Что должна знать беременная женщина с аллергией?
Как правило, аллергия передается по наследству. Если болен один из родителей, то риск возникновения аллергии у ребенка составляет до 50 %, если двое — до 80 %. Если беременная женщина страдает аллергическим заболеванием, то она должна знать следующее:
1. У ребенка, рожденного с февраля по июль, риск заболевания сезонными аллергическими ринитами повышен.
2. Проживание беременной в помещении, где на стенах есть плесневые грибы, увеличивает вероятность развития атопического дерматита у ребенка.
3. Важно исключить курение, включая пассивное.
4. Приветствуется проживание беременных в экологически чистых (сельских) условиях.
5. Нужно следить за набором веса. Избыточный вес во 2-3 триместрах напрямую влияет на развитие аллергии у будущего малыша.
6. Стоит избегать стрессовых ситуаций.
7. Прием антибиотиков во время беременности осуществляется только по жизненным показаниям и по схеме, подобранной специалистом. Важно ограничить прием парацетамола, так как доказано его положительное влияние на развитие аллергии у детей.
8. Нужно обязательно следить за уровнем витамина Д в крови, который защищает организм от развития аллергии.
9. Не рекомендована смена климата. Речь идет о перелетах в дальние страны. Во время таких путешествий меняется характер питания, что может стать причиной обострения симптоматики аллергии.
Кроме этого, появление малыша на свет естественным путем уменьшает вероятность развития у него аллергии после родов.
Профилактика аллергии у ребенка после рождения
Только грудное вскармливание младенца, как минимум до 5-6 месяцев, позволит уменьшить риск развития аллергии. Прикорм вводится в период «толерантного окна» (4-8 месяцев), когда на новые продукты ребенок отреагирует с минимальными аллергическими проявлениями.
Прикорм лучше готовить самостоятельно. Таким образом родители могут выбрать вариант термической обработки, который снизит вероятность развития аллергии. Предпочтительна длительная варка (не менее 20 минут) с последующим удалением воды, в которой готовился продукт.
Доказано, что если ребенок до года проживает в одном помещении с домашними животными, то в дальнейшем у него может развиться невосприимчивость к аллергенам кошек и собак.
Важно поддерживать гипоаллергенный быт — минимум ковровых покрытий, паласов, тяжелых штор.Все эти вещи являются пылесборниками. Влажная уборка проводится минимум 2 раза в неделю.
Уход за ребенком с аллергией
Прохладный воздух для аллергиков предпочтительнее. Детям с поражениями кожного покрова, аллергическими ринитами, астмой легче живется при температуре 18-22 °C и влажностью не менее 50 %.
Детей с аллергией нужно купать ежедневно. При этом температура воды должна составлять 32-36 °C, а длительность купания — не более 10 мин.
При атопическом дерматите кожа детей после купания нуждается в интенсивном увлажнении. Для этого применяются специальные кремы и мази. Без достаточного увлажнения кожный покров быстро становится сухим и легко травмируется.
У детей с аллергией важно регулярно определять уровень витамина Д в крови. Достаточное содержание этого вещества в организме уменьшает кожную проницаемость и служит барьером для проникновения аллергенов.
Аллергикам не противопоказаны прививки, но проводить их стоит в период ремиссии.