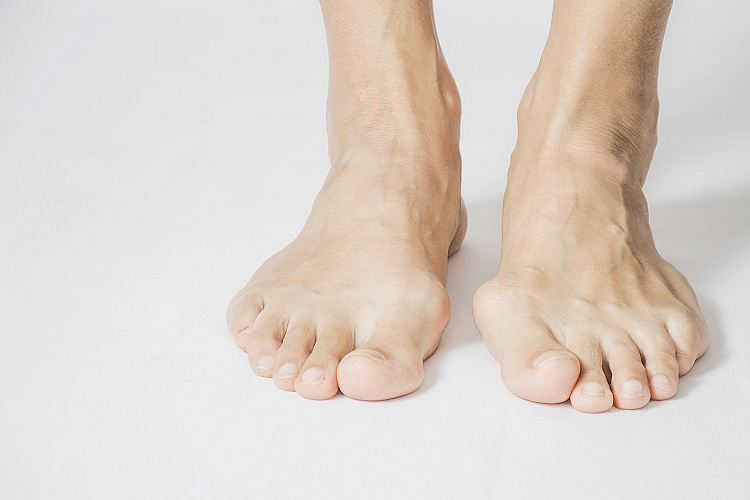
Продольное и поперечное плоскостопие: лечение и симптомы
Продольное и поперечное плоскостопие деформирует стопу, делает её своды плоскими. Болезнь вызывает сильную боль в ногах после долгой ходьбы. Женщины болеют плоскостопием в 4 раза чаще мужчин. Без лечения болезнь приводит к осложнениям: искривлению позвоночника, артритам и артрозам.
Как развивается плоскостопие
Человеческая ступня сложно устроена. Кости стопы соединяются суставами, связками и сухожилиями. У стопы два свода: поперечный и продольный. Поперечный свод находится у оснований пальцев, а продольный — вдоль внутреннего края стопы.
У нашей стопы есть уникальное свойство — она пружинит. Благодаря этому она снижает нагрузку на позвоночник при беге и ходьбе. Если мышцы и связки стопы ослабевают, она становится плоской и больше не выполняет амортизирующую функцию. Развивается плоскостопие.
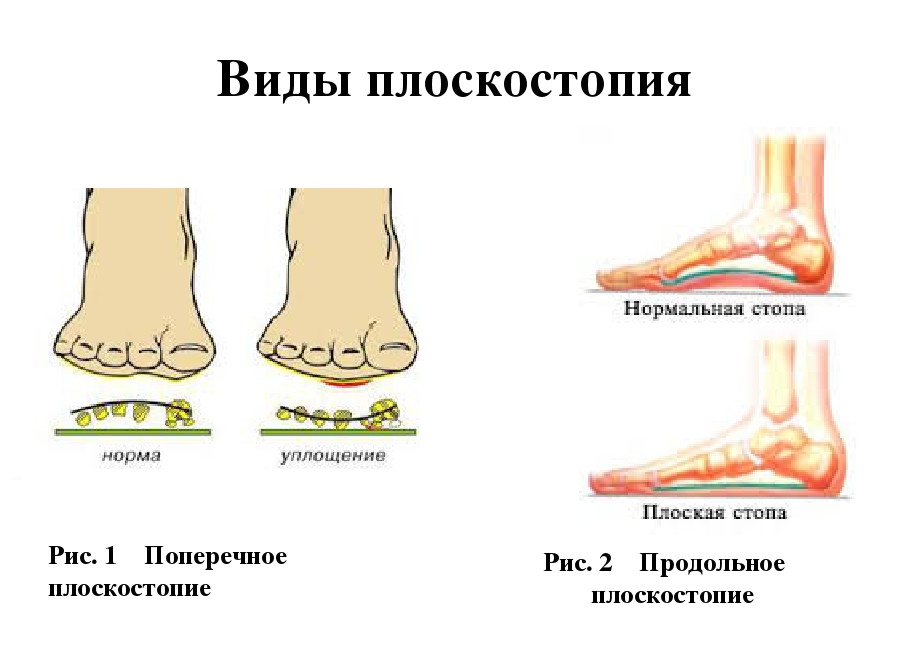
По типу деформирования стопы выделяют поперечное, продольное и комбинированное плоскостопие.
Симптомы плоскостопия
При продольном плоскостопии ноги быстрее утомляются после ходьбы или стояния, стопа болит при надавливании, опухает к вечеру. Со временем продольный свод исчезает, боль в стопах становится сильной и постоянной, она чувствуется в голенях и лодыжках. Человеку трудно подобрать удобную обувь, он покупает туфли на размер больше. Появляется боль в пояснице.
Поперечное плоскостопие сопровождается болью и ощущением тяжести в ступнях в конце рабочего дня. При прогрессировании болезни стопа становится шире, поперечный свод исчезает. Кожа в переднем отделе стопы затвердевает, пальцы приобретают молоткообразную форму.
Чем опасно плоскостопие
Плоская стопа больше не уменьшает ударную нагрузку на позвоночник и суставы при ходьбе и беге. Из-за этого позвоночник быстрее изнашивается, искривляется, чтобы уберечь головной мозг от тряски. У человека может развиться сколиоз, остеохондроз, межпозвоночная грыжа, радикулит.
Отзывы о лечении
В декабре 2020 г. после травма позвоночника не могла передвигаться. По вызову из клиники Баратов В.В. приехал на дом с медсестрой. После осмотра поставил диагноз компрессионный перелом определенных позвонков и нашел дополнительные грыжи позвоночника. Назначил обследование и комплексное лечение, организовал привоз корсета, медсестра сделала блокаду и капельницу. В январе 2021 г. сделала МРТ позвоночника и диагноз полностью подтвердился. Это высокий профессионализм , что уже нечастое явление. Другие врачи утверждали что нельзя поставить диагноз без МРТ. Я очень благодарна Валерию Владимировичу за реальную помощь и желаю ему ЗДОРОВЬЯ !
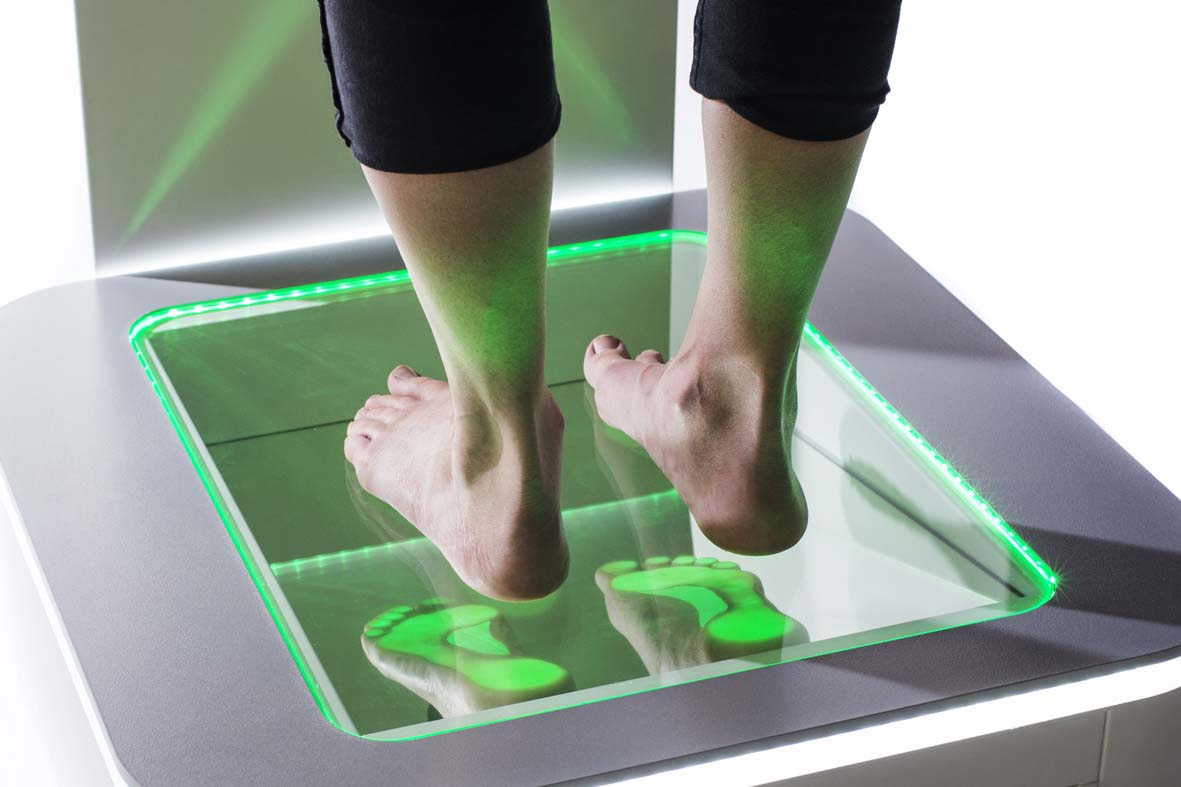
Диагностика
Плоскостопие быстро развивается. Чтобы не допустить осложнений, обратитесь к врачу при появлении болей в стопе. Врач клиники «Мастерская Здоровья» в Санкт-Петербурге осмотрит стопу и поставит точный диагноз с помощью комплексного обследования. Наши специалисты используют следующие методы диагностики:








Лечение продольного и поперечного плоскостопия
Врачи клиник «Мастерская Здоровья» в Санкт-Петербурге c 2003 года помогают вылечить плоскостопие консервативными методами. Они устраняют боль в стопе и останавливают прогрессирование болезни.
Курс лечения для пациента составляется индивидуально. Врач учитывает стадию и тип болезни, форму стопы и возраст пациента. Лечение плоскостопия у взрослых займёт максимум полтора месяца. Наши специалисты лечат с помощью следующих процедур:
Лечение продольного и поперечного плоскостопия в «Мастерской Здоровья» позволяет избавиться от боли в ступнях, укрепляет мышечно-связочный аппарат стопы, формирует правильный свод.
После окончания курса пациент получает методичку с упражнениями для занятий дома. Врач посоветует, что делать, чтобы боль в стопах не вернулась.
Причины плоскостопия
Болезнь развивается из-за лишнего веса, работы в положении стоя, чрезмерной физической нагрузки на стопу при беге и прыжках. Плоскостопие возникает и в обратной ситуации, когда из-за сидячего образа жизни мышцы и связки стопы ослабевают.
Развитию болезни способствуют полиомиелит, сахарный диабет, рахит, наследственная предрасположенность — поперечное плоскостопие передаётся по женской линии, от мам к дочкам. Стопа деформируется, если постоянно носить тесную неудобную обувь или туфли на шпильках.
Плоскостопие — профессиональная болезнь продавцов, парикмахеров, хирургов, станочников. Болезни подвержены пожилые люди из-за ослабления мышц и беременные женщины.
Виды плоскостопия
По происхождению плоскостопие делится на следующие типы:
- Статическое. Самый распространённый тип болезни, встречается в 8 из 10 случаев. Появляется из-за слабых мышц голени, стопы и связочного аппарата.
- Врождённая плоская стопа. Диагностируется после 6 лет.
- Травматическое плоскостопие. Развивается после травм стопы: перелома лодыжек, пяточной кости, голеностопного сустава.
- Паралитическая плоская стопа. Возникает из-за паралича мышц стопы и голени.
Поперечное плоскостопие
Поперечное плоскостопие встречается в половине случаев. Из-за болезни понижается поперечный свод стопы. Стопа становится короче, при этом её передняя часть увеличивается. Первый палец отклоняется наружу. Болезнь чаще всего возникает в возрасте 35–50 лет из-за слабого мышечно-связочного аппарата.
Продольное плоскостопие
При продольном плоскостопии становится плоским продольный свод стопы. Стопа практически всей поверхностью соприкасается с полом, размер ноги немного увеличивается. Чем больше весит человека, тем больше нагрузка на стопу и сильнее проявляется болезнь. Продольное плоскостопие часто развивается в возрасте от 16 до 25 лет. В группе риска: молодые женщины с лишним весом, секретари, продавцы.
Комбинированное плоскостопие
Комбинированное плоскостопие диагностируют, когда становятся плоскими продольный и поперечный своды. Болезнь ещё называют продольно-поперечным плоскостопием. Пациенты с этим диагнозом редко жалуются на боль в ногах из-за увеличения площади опоры.
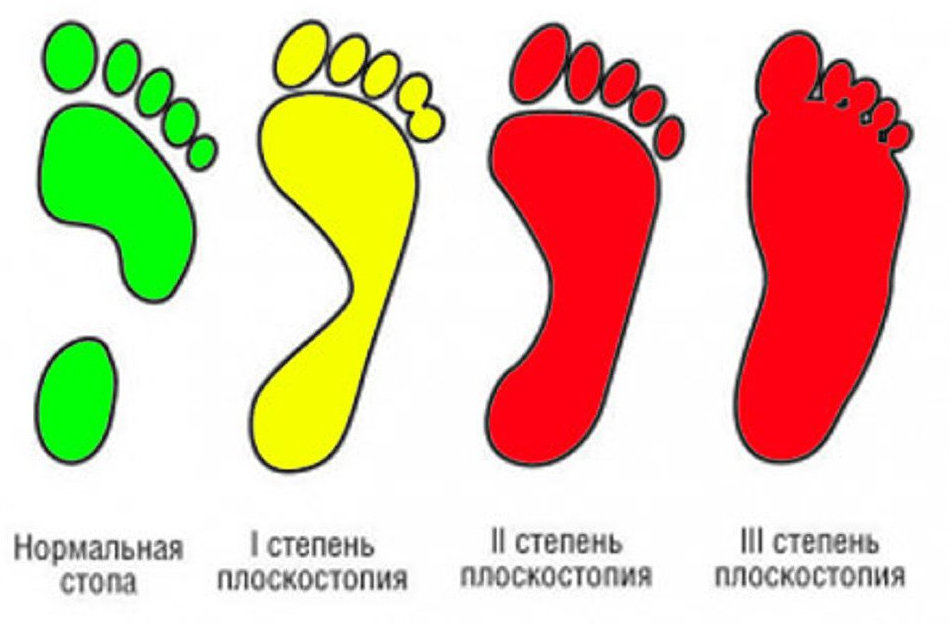
Степени плоскостопия
Существует три степени плоскостопия.
Плоскостопие 1 степени человек часто не замечает. Ноги к концу рабочего дня отекают. Боль в ногах появляется после физической нагрузки и после отдыха проходит.
Поперечное и продольное плоскостопие 2 степени вызывает сильную боль в стопе. Своды стопы понижаются и практически исчезают. Человек ходит с трудом.
При плоскостопии 3 степени сильная боль ощущается в стопах, голенях, коленях. У человека регулярно болит голова, поясница, ему трудно пройти даже небольшое расстояние.
Профилактика
Для профилактики плоскостопия занимайтесь плаванием, ходите босиком по песку, траве, земле. Если вы долго едете в автомобиле, делайте остановки и разминайте ноги. Полезно делать массаж ног пальцами или массажным валиком. Носите удобную кожаную обувь с максимальной высотой каблука 5 см.
Продольное и поперечное плоскостопие
ПЛОСКОСТОПИЕ — это деформация стопы, при которой происходит понижение (уплощение) ее свода.
В норме стопа имеет два свода – продольный (по внутреннему краю стопы) и поперечный (между основаниями пальцев). Оба свода стопы предназначены для удержания равновесия тела и предохранения организма от тряски при ходьбе.
Если нагрузка, действующая на стопу, уравновешивается крепкими связками и мышцами, в этом случае стопа функционирует нормально. В большинстве случаев плоскостопие возникает из-за слабости и переутомления мышц голени и стопы. Это может быть вызвано длительным стоянием или ходьбой, ожирением, тесной и не подходящей по размеру обувью.
Также плоскостопие способствует формированию неправильной осанки, однако возможен и обратный вариант, когда нарушение осанки, приводит к плоскостопию. Как результат – быстро устают ноги, в первую очередь страдают колени, из-за того, что они испытывают большую нагрузку. К тому же усиливается нагрузка и на позвоночник.
Классификация плоскостопия
- По локализации
- Поперечное
Признаки: При поперечном плоскостопии передний отдел стопы расширяется. Опора производится на все головки плюсневых костей, а не на первую и пятую, как в норме. Резко увеличивается нагрузка на ранее не нагруженные 2-4 головки плюсневых костей, и уменьшается нагрузка на головку первой плюсневой кости. Также изменяется направление действия мышц, которые крепятся к большому (первому) пальцу стопы. Это вызывает отклонение большого пальца стопы кнутри. Головка первой плюсневой кости выступает кнаружи, а большой палец ложится на второй под разным углом. Такая деформация большого пальца стопы называется Hallux valgus (халюкс вальгус). - Продольное
При продольном плоскостопии происходит смещение костей стопы таким образом, что передняя часть стопы отклоняется кнаружи. Сухожилия малоберцовых мышц натягиваются, передняя большеберцовая мышца наоборот растягивается. Внешний вид стопы изменяется. Стопа становится удлиненной. Средняя ее часть расширена. Продольный свод опущен, вся стопа повернута кнутри. На внутреннем крае стопы через кожу видны очертания ладьевидной кости. Такое состояние стопы проявляется при походке, которая становится неуклюжей, с сильно разведенными в стороны носками. А также: происходит быстрая утомляемость ног, ноющие боли стоп и голени при ходьбе и стоянии, к вечеру может появляться отек стопы. Быстро изнашивается внутренняя сторона подошвы. Стопа становится шире. При резко выраженной деформации появляется постоянная боль в стопах, голенях, коленных суставах. Появляются боли в пояснице и мучительные головные боли. Снижается трудоспособность, непродолжительная ходьба затруднена. Появляются омозолелости кожи подошвы под головками плюсневых костей. Натяжение сухожилий разгибателей пальцев отклонение кнаружи большого пальца. - Продольно-поперечное
- Плоско-вальгусные стопы
- Вальгусные стопы
- Функциональная недостаточность стоп
- Врожденная плоская стопа: приблизительно в 3% случаев плоскостопия плоская стопа бывает врожденной. Установить раньше 5-6 лет нелегко;
- Травматическое: последствие перелома лодыжек, пяточной кости, предплюсневых костей;
- Паралитическое: следствие паралича подошвенных мышц стопы и мышц, начинающихся на голени;
- Рахитическое: вызвано нагрузкой тела на слабые кости стопы;
- Статическое: наиболее часто встречающееся плоскостопие. Возникает при слабости мышц голени и стопы, связочного аппарата и костей;
- Приобретенное: результат ношения неудобной обуви, сжимающей и стесняющей стопу, обуви на высоком каблуке.
Стадии плоскостопия
- Первая (начальная) стадия
К вечеру ноги устают даже после обычной нагрузки. При нажатии на середину подошвы возникает боль. К утру, как правило, отеки проходят. - Вторая стадия
Плоскостопие напоминает о себе круглыми сутками невыносимыми болями в стопах и голенях. Длительные прогулки исключены. Походка становится тяжелой, нарушается осанка. - Третья
Хождение крайне затруднено, стопы сильно деформированы и напоминают привычные очертания только своим расположением. Появляются артрозы, артропатии, изменения позвоночника и другие осложнения. Больные нетрудоспособны.
Диагностика
- На первом этапе проводится осмотр специалистом, в данном случае врачом травматологом-ортопедом.
- Вторым этапом является аппаратная диагностика. Существуют различные методы диагностики плоскостопия. Широко распространенным методом является рентгенодиагностика. Для определения степени плоскостопия выполняют рентгенограммы обеих стоп в прямой и боковой проекциях с нагрузкой.
Лечение
Лечение плоскостопия направлено на устранение болевого синдрома, укрепление мышечно-связочного аппарата, улучшение трофики тканей и восстановление функции стоп. Своевременная диагностика гарантирует лучший результат в лечении, поэтому при обнаружении характерных признаков плоскостопия – рекомендуем не откладывать визит к врачу.
Плоскостопие: 4 стадии и рекомендации по лечению

Плоскостопие – деформация стопы вследствие уплощения ее сводов : продольного и поперечного. Это распространенное заболевание, от которого страдают от 25 до 40% населения. Многие пациенты недооценивают опасность патологии, поэтому не обращаются к врачу. В рамках статьи рассмотрим, чем может осложниться несвоевременное лечение плоскостопия и как не допустить проблем с опорно-двигательным аппаратом.
Виды плоскостопия
Плоскостопие классифицируют на 3 группы, в зависимости от того, какой свод стопы деформировался:
- Поперечное – уплощение свода с внутренней стороны. Подошва полностью соприкасается с полом, увеличивается размер ноги.
- Продольное – уплощение стопы в зоне первой фаланги пальцев.
- Комбинированное, сочетающее в себе признаки поперечного и продольного плоскостопия.

Причины плоскостопия
Причины плоскостопия делят на врожденные и приобретенные. Врожденное плоскостопие диагностируют только после 5 лет, так как в раннем детстве уплощение свода является физиологическим. Единственная причина, вызывающая врожденную форму болезни – слабость связочно-мышечного аппарата.
Причин приобретенного плоскостопия несколько:
- травмы: переломы лодыжек, пяточной кости;
- чрезмерная масса тела;
- сидячая профессия и длительное стояние на ногах.;
- ношение плоской обуви длительное время.
В медицинских справочниках и научных трудах говорится о том, что на состояние стоп влияет поверхность, по которой ходит человек. Физиологически стопа приспособлена для того, чтобы ходить по неровностям и камням. В связи с тем, что в современных городах дороги асфальтированы, мышцы начинают атрофироваться и хуже поддерживать свод.
Первые признаки и симптомы
На начальных этапах трудно заметить у себя плоскостопие, поскольку организм обладает огромными приспособительными возможностями. На 1 стадиях болезнь не проявляет себя никак, особенно если у человека хорошо развита мышечная система.
Первый признак заболевания (на 2 стадии) – усталость и боль в суставах стопы при незначительных нагрузках. Если после 5-10 минут ной ходьбы вы ощущаете тяжесть, жжение и дискомфорт в стопах, то необходимо обратиться к врачу ортопеду, чтобы провериться на наличие плоскостопия.
На 3-4 стадии происходит молотообразная деформация второго пальца стопы или изменение положение первого пальца с искривлением внутрь (вальгусная деформация) с последующим формированием шишки.

Родителям тяжело отличить ненормальную стопу от нормы у ребенка. Понять, что имеется проблема можно не по внешнему виду стопы, а по состоянию обуви. Поводом для обращения к врачу должна послужить стаптывание подошвы или каблучка с одной стороны.
Методы диагностики – золотые стандарты
Диагностика начинается с визуального осмотра стопы пациента. Доктор уже может заметить снижение высоты внешнего свода. Также врач обращается внимание на наличие натоптышей в тех местах, где их быть не должно (подушечки пальцев). Далее могут быть назначены инструментальные методики обследования, позволяющими уточнить или опровергнуть диагноз.
Одним из основных методов являет рентген стопы под нагрузкой для оценки ахилопяточного угла. Есть е более современный метод обследования – плантография иди плантоскопия. Во время обследования выполняются оттиски со стопы пациента с дальнейшей обработкой информации и ее сохранением на электронных носителях.

Плантографию назначают в профилактических целях следующим группам лиц:
- призывникам;
- спортсменам;
- лицам, имеющим заболевания костно-мышечной системы;
- тем, кто восстанавливается после переломов нижних конечностей;
- пациентам с признаками плоскостопия.
В последнем случае исследование выполняют для оценки вида и степени плоскостопия, а также оценки эффективности лечения.
С результатами рентгена или плантографии необходимо обратиться к ортопеду. В клинике и в ходе онлайн консультации врач выпишет рецепт. С ним можно будет пойти в ортопедический салон, чтобы подобрать подходящую стельку или заказать обувь.
Лечение: консервативное и хирургическое
Лечение плоскостопия должно быть комплексным. Отдельные процедуры и мероприятия не принесут желаемого результата
Легче все коррекция плоскостопие поддается коррекции на 1-2 стадии. На 3-4 стадии речь о полном выздоровлении не идет. На протяжении всей жизни больным придется носить стельки и ортопедическую обувь, чтобы приспособиться к состоянию.
Полностью вылечиться от плоскостопия можно только в детском возрасте, поскольку в этом период мышечно-связочный аппарат продолжает формироваться. У взрослых речь идет только об остановке дальнейшего патологического процесса и уменьшения выраженности болевых симптомов.
Операция
Операция необходима при поперечном плоскостопии и вальгусной деформации стоны стопы – отклонении первого пальца к наружной части. Больше всего вальгусной деформации подвержены женщины, носящие неправильную обувь: на высоком каблуке и с узким носом.
Операция назначается также при 3-4 степени плоскостопия, 1-2 стадию стараются лечить консервативно.
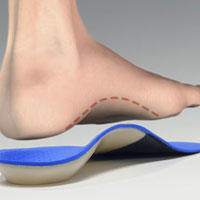
Ношение ортопедических стелек
Основная методика коррекции положения стопы – ношение ортопедических стелек. Их лучше всего подбирать по рекомендации специалиста.
Существует множество брендов и разновидностей стелек. Но по виду решаемых проблем их можно поделить на 3 категории:
- Профилактические. Фактически все готовые стельки можно назвать профилактическими. Производитель у готовой стельки закладывает усредненные параметры.
- Детские. Необходимы, чтобы зафиксировать стопу ребенка в правильном положении. Отличительные особенности детских ортопедических стелек – углубленная пятка и высокие боковые бортики для поддержки бокового свода стопы.
- Индивидуальные. Их изготавливают по параметрам стопы, которые были получены по результатам плантографии.
Не менее важным фактором является ношение ортопедической обуви. Пронять, что обувь подходит для лечения плоскостопия можно по ряду критериев:
- наличие сертификатов;
- высокий жесткий задник;
- мягкий кант;
- жесткий носок (если обувь закрытая);
- ортопедическая стелька внутри.
Компенсировать плоскостопие ношением стелек возможно, но эффективнее и быстрее это получится сделать с помощью ортопедической обуви.

Массаж
Обязательное условие лечение плоскостопия – проведение массажа. Он укрепляет и тонизирует мышцы нижних конечностей, улучшает кровообращение. Массаж необходим для мышц голени и подошвенной поверхности стопы.
Как правильно делать массаж стоп при плоскостопии, расскажут специалисты нашей онлайн клиники. Они дадут индивидуальные рекомендации в зависимости от тяжести заболевания и возраста пациента.
Корректирующая гимнастика
Гимнастическая лечебная физкультура создает оптимальный двигательный режим: тренирует ослабленные мышцы и укрепляет связочный аппарат. У пациентов моделируется правильная форма стоп: улучшается их балансировочная, ресорсная функция, а также укрепляется мышечный корсет в целом.
Ортопеды и мануальные терапевты предлагают выполнять следующие упражнения при плоскостопии 1 раз в день по 20 минут.
Физиотерапия
Используется как дополнительный метод лечения в комплексе с ношением ортопедической обуви, гимнастикой и массажем. Она улучшает и закрепляет эффект от проводимой терапии.

В лечении плоскостопия и вальгусной деформации стопы используют:
- электрофорез;
- парафиновые аппликации;
- электростимуляцию мышц голени и стоп.
Пациентам с избыточной массой тела рекомендуется скорректировать свой вес, так как это приводит к быстрому развитию плоскостопия. Используется диета богатая кальцием магнием и фосфором, приме препаратов с витамином D3.
Последствия плоскостопия
Свод стопы является амортизатором. Он гасит ударные нагрузки, переносимые человеком при ходьбе или во время бега. На 4 стадии ударные волны не гасятся и распределяются на коленные суставы, тазобедренные и позвоночник. На фоне это возникает:
- сколиоз;
- остеохондроз;
- позвоночные грыжи;
- боли в спине;
- варикоз;
- артроз.
Если вы не желаете столкнуться с этими проблемами в будущем, то обязательно проконсультируйтесь с врачом-ортопедом. Он подберет для вас стельку или порекомендует обувь, которая зафиксирует стопу в анатомически правильном положении и снимет нагрузку с позвоночника.
Профилактика
Профилактика плоскостопия также включает в себя:
- Использование ортопедических стелек (даже здоровым людям), потому что они компенсируют ровную поверхность и тренируют мышцы стопы.
- Ограничение длительных статических нагрузок
- Ношение обувь на высоком каблуке (более 5 см) не чаще 2 раз в неделю. Для ежедневной носки допускается каблук 3-4 см.
Не нужно ждать пока стопы деформируются и появятся сильные регулярные боли, связанные с плоскостопием. Лучше вовремя обратиться к врачу ортопеду. Доктор проведет осмотр, предложит оптимальные лечебные и профилактические мероприятия.
Вопросы пациентов
Можно ли заниматься спортом при плоскостопии?
Да возможно, но программа тренировок должна составляться индивидуально.
Берут ли в армию с плоскостопием?
Легкие стадии не являются противопоказанием для призыва на военную службу. Но таким людям будет показана служба в войсках, где категории статистической нагрузки ниже «А – Б3». Если говорить о том, с каким плоскостопием не берут в армию, то это 3-4 стадия, когда нога полностью касается поверхности пола.
Продольное и поперечное плоскостопие
Статья – Продольное и поперечное плоскостопие – расскажет Вам о причинах возникновения болезни, ее лечении, симптомах. Узнайте, как правильно диагностировать Продольное и поперечное плоскостопие | Центр Дикуля

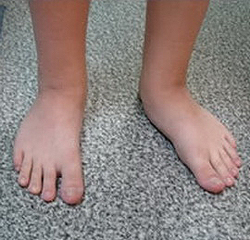
Природа всегда целесообразно дает организмам ту или иную форму органа как наиболее оптимальную для выполнения того комплекса движений, который выполняется живым организмом. Это касается и формы стопы человека. Человеческая нога очень специализированная структура, состоящая из 26 различных костей, 33 суставов, более 100 мышц, сухожилий и связок. И все эти структуры так и иначе участвуют в формировании свода стопы. Задача свода стопы выполнить опорную функцию и распределить вес тела по поверхности стопы. Структура стопы достаточно эластична и позволяет человеку двигаться плавно, но в тоже время достаточно прочная для того, чтобы выдерживать большие нагрузки. У большинства людей есть щель под аркой стопы, когда человек находятся в положении стоя. Арка стопы или внутренняя часть стопы слегка приподнята над землей. У людей с плоскостопием либо нет арки вообще, либо она очень низкая.
Стопа в норме имеет два свода – продольный (вдоль стопы по медиальному краю) и поперечный (находится под основаниями пальцев). Все виды плоскостопия делятся на продольное плоскостопие (снижение продольного свода стопы) и поперечное плоскостопие (уплощение поперечного свода). Стопа, таким образом, может увеличиваться как в ширину, так и в длину. При комбинированном плоскостопии имеется снижение как поперечного, так и продольного свода стопы. Чаще всего встречается поперечное плоскостопие. Плоскостопие это состояние, при котором продольный свод опускается вниз и вся подошва касается земли.
Стопы у людей с плоскостопием могут выкручиваться на внутреннюю сторону, при стоянии и ходьбе и результате стопы ног могут выпирать наружу.
Значительная часть людей с наличием плоскостопия не испытывают боли и не имеют никаких проблем с ногами. Однако некоторые могут испытывать боль в ногах, особенно если есть сопутствующее напряжение связок и мышц. Коленные суставы также могут быть источником болей. Если лодыжки поворачиваются внутрь из-за плоскостопия, то ассиметрия может оказывать повреждающее влияние на стопы, лодыжки, коленные суставы. У некоторых людей плоскостопие возникает из-за врожденного нарушения развития стопы, у других же плоскостопие возникает по мере старения и развития инволюционных изменений или после беременности.
Каждый день люди во всем мире рождаются с плоскостопием. Многие из них достаточно активны, занимаются спортом (бегом, футболом), выполняют тяжелую работу. Таким образом, встает вопрос, как некоторые люди с плоскостопием чувствуют себя прекрасно и ведут активный образ жизни, а другие испытывают дискомфорт и боли в ногах. Прежде всего, необходимо понять работу нормальных стоп и стоп с плоскостопием. Во время ходьбы, стопа обычно выравнивается немного таким образом, что она может поглощать вектор нагрузки и распределяет по опорной поверхности стопы. Выпрямленная или пронированная стопа является достаточно гибкой. Расположение костей стопы по существу раскрывает стопу. И, наоборот, когда нога имеет более высокий свод или в положении супинации, то стопа заблокирована и малоподвижна и плохо абсорбирует нагрузку и менее плотно прилегает к поверхности при пронации стопы.
Так как плоскостопие структурно слабее, то это приводит к хроническому напряжению мышц, так как мышцы пытаются держать ноги в устойчивом положении. Для людей, у которых всегда имелось плоскостопие, мышцы, скорее всего, очень хорошо адаптированы к нормальному уровню активности. Однако когда нагрузка на мышцы или интенсивность нагрузок увеличивается, то это может привести появлению болей. Снижение устойчивости стопы, естественно, увеличивает смещение медиальной (внутренней) части стопы.
Когда нога чрезмерно уплощается, это может вызвать внутреннее вращение большеберцовой кости. Естественно, происходит также диспозиция бедренной кости и меняется движение в тазобедренном суставе. Так что, в конечном счете,чрезмерное или повышенное движение в сторону уплощения стопы может приводить к формированию боли от стопы до бедра и даже в нижней части спины.
Поэтому, необходимо четко определить является ли собственно стопа причиной ротации ноги или же есть другие причины. Также как и плоская стопа может приводить к ротации нижней конечности, ротация бедра тоже может, в свою очередь, привести к появлению уплощения стопы. И только тщательный осмотр, включая анализ походки позволяет точно поставить диагноз и определиться с тактикой лечения.
Симптомы

Чаще всего, пациент не испытывает никаких ощущений, только определенное нарушение походки, которые могут отмечать окружающие или врач. Основным симптомом является боль в лодыжке, которая может увеличиваться после нагрузки. Также может отмечаться отек в области лодыжки. Симптоматика может варьировать и обычно зависит от тяжести плоскостопия. У некоторых из них происходит неравномерное распределение веса тела и человек может отмечать, что пятка у обуви изнашивается быстрее с одной стороны, чем с другой. Наиболее распространенными симптомами плоскостопия являются:
- Боль в области лодыжки (внутренняя сторона), там также может быть отек
- Боль в области стопы
- Боль в области свода стопы
- Боль в области икр
- Боль в области колена
- Боль в области бедра.
- Пациенты с плоскостопием могут также испытывать скованность в одной или обеих ногах.
- Одна или обе ноги могут располагаться плашмя на земле.
- Неравномерный износ обуви.
Причины
- Генетическая детерминированность.
- Слабый свод стопы может не беспокоить пока человек сидит, но как только он встает на ноги, он может упасть.
- Травма
- Артрит голеностопного сустава стопы
- Разрыв заднего большеберцового сухожилия
- Беременность
- Заболевания нервной системы или мышц – такие, как детский церебральный паралич, мышечная дистрофия, или расщепление позвоночника.
- Сращение костей предплюсны может вызвать уплотнение и плоскостопие. Чаще всего диагностируется в детстве.
- Диабет
- Возрастные изменения. Многолетние нагрузки (бег, прыжки, ходьба) могут иметь негативные последствия. Одним из возможных последствий может быть плоскостопие. Сухожилие задней большеберцовой мышцы может ослабнуть после повторяющихся микронадрывов. Сухожилие задней большеберцовой мышцы является основной опорной структурой свода стопы. Сухожилие может воспалиться (тендинит) после нагрузки или даже порваться. После повреждения сухожилия свод стопы может сглаживаться.
Наличие плоскостопия в детстве не является патологией, так как формирование стопы заканчивается вместе с окончанием формирования опорно-двигательного аппарата. Другими словами, наличие плоскостопия в детстве совершенно не означает то, что плоскостопие сохранится и у взрослого человека. Люди с низким сводом или полностью без свода могут и не испытывать никаких проблем до определенного времени.
Диагностика
Люди, которые имеют плоскостопие могут не испытывать каких либо симптомов и не обращаться на прием к врачу-ортопеду. Однако если есть определенные признаки, такие как визуально плоская стопа, боли в стопе лодыжках или нижних конечностях, ощущение напряжения в ногах тяжести в ногах, особенно после нагрузок, то тогда необходимо обратиться на консультацию к врачу-ортопеду.
Диагностика плоскостопия не представляет трудности для квалифицированного врача, который такой диагноз может поставить на основании осмотра пациента. Доктор оценит походку человека, расположение стопы к поверхности, и оценить функциональное состояние каждой ноги.
В некоторых случаях врач может назначить рентгенографию, КТ или МРТ, особенно если необходимо выяснить генез плоскостопия. Хороший результат также дает подография, которая позволяет оценить степень плоскостопия.
Лечение

У некоторых пациентов с плоскостопием происходит адаптация к изменению свода стопы и в таких случаях лечение не требуется.
Боль в ноге, которая вызвана плоскостопием, может значительно минимизирована за счет хорошо подогнанной обуви.
Готовые ортопедические стельки или изготовленные индивидуально могут в значительной степени компенсировать опускание свода стопы, и позволяют уменьшить как нагрузку на стопу, так и уменьшить нарушения биомеханики движений.
Пациенты с тендинитом сухожилия задней большеберцовой мышцы могут испытывать улучшение при ношении ортопедических вставок, которые позволяют уменьшить нагрузку на сухожилие.
Ношение ортезов для лодыжки помогает пациентом с тендинитом добиться уменьшения воспалительного процесса в сухожилии.
Уменьшение нагрузки на стопу также позволяет снизить проявления дискомфорта в стопе.
При разрыве сухожилия или при артрите возможно сочетание применения НПВС и ортопедических стелек, но если консервативное лечение не эффективно, то в таких случаях может потребоваться оперативное лечение.
При наличии врожденных аномалий развития стопы хирургическое лечение может быть также назначено, особенно если есть срастание костей стопы.
Снижение веса при ожирении позволяет уменьшить нагрузку на стопу и значительно снизить болевые проявления.
Как правило, при плоскостопие, обусловленном дегенеративными изменениями, оперативное лечение не требуется, но если есть выраженный болевой синдром, то возможно проведение хирургических операций – артродез, удаление костных разрастаний, изменение формы кости (остеотомия), очищение сухожилий от оболочек (синовэктомия), пластика сухожилий с использованием аутотрансплантатов, реконструктивные операции на костной ткани.
Профилактика
- Ношение обуви или использование стелек, соответствующих виду деятельности.
- Отдых для ног после нагрузок.
- ЛФК помогает укрепить мышцы стопы и подготовить стопы к физическим нагрузкам.
- Лечение или компенсация факторов, способствующих развитию и увеличению плоскостопия, таких как диабет, ожирение или сосудистые заболевания.
Возможные осложнения плоскостопия
Плоскостопие может способствовать или ухудшить симптоматику при таких состояниях как:
Тендинит ахиллова сухожилия, артрит голеностопа, артрит стопы, подошвенный фасцит, тендинит сухожилия задней большеберцовой мышцы.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Плоскостопие
Плоскостопие – изменение формы сводов стопы, сопровождающееся потерей ее амортизирующих (рессорных) функций. В зависимости от того, какой именно свод стопы уплощен выделяют поперечное и продольное плоскостопие. Также различают врожденное и приобретенное плоскостопие. Различными формами плоскостопия страдает около 45% всех взрослых людей. Патология чаще выявляется у женщин. Плоскостопие является причиной болей в стопе, появляющихся во время ходьбы. Часто при плоскостопии на подошве образуются мозоли и натоптыши, деформация Hallux valgus. Кроме рентгенологического исследования, диагностика плоскостопия включает плантографию и подометрию. Лечение состоит в постоянном ношении супинаторов или ортопедической обуви, периодическом прохождении курсов массажа, ЛФК и физиопроцедур.
МКБ-10


Общие сведения
Плоскостопие – изменение формы сводов стопы, сопровождающееся потерей ее амортизирующих (рессорных) функций. Является причиной повышенной утомляемости стоп при нагрузках, провоцирует развитие артрозов мелких суставов ступни, оказывает негативное влияние на позвоночник. Различными формами плоскостопия страдает около 45% всех взрослых людей. Патология чаще выявляется у женщин.
Причины плоскостопия
Уплощение свода стопы может быть врожденным или приобретенным. Врожденное плоскостопие составляет 3% от всех случаев заболевания. Причиной наиболее распространенной приобретенной формы – статического плоскостопия (80% от общего числа случаев болезни) становится слабость костей, мышц и связочного аппарата ступни и голени. Существует наследственная предрасположенность к возникновению патологии, обуслосовленная передающейся по наследству слабостью связок.
Риск статического плоскостопия возрастает при увеличении массы тела, недостаточной физической нагрузке у людей сидячих профессий, «стоячей работе» (продавцы, парикмахеры, сборщики на конвейерах, ткачихи и т. д.), использования неудобной обуви, старении. Статическое плоскостопие может развиваться и вследствие постоянного ношения обуви на высоком каблуке (вследствие избыточной нагрузки на передние отделы стопы). Другими причинами приобретенной патологии являются:
- Травматические повреждения. Слабость связок и изменение анатомических соотношений между различными отделами стопы возникают после переломов пяточной кости, лодыжек и костей предплюсны.
- Полиомиелит. Следствием полиомиелита становится паралич мышц стопы и голени, который влечет за собой перераспределение нагрузки во время ходьбы, ослабление связок и нарушение соотношений между структурами ступни.
- Рахит. Из-за уменьшения количества кальция кости стопы ослабляются и не могут выдерживать нормальные физиологические нагрузки. В настоящее время рахитическое плоскостопие встречается редко.
Патанатомия
Стопа удерживает вес тела, не дает человеку упасть во время ходьбы, играет роль амортизатора и подъемного механизма. В выполнении всех этих функций большое значение имеют своды стопы – жесткие и одновременно упругие образования, в которые входят кости стопы, ее связки и мышцы. Выделяют два свода стопы: поперечный (дуга от I к V пястной кости, которая становится видна, если взять стопу рукой с боков и сжать ее в поперечном направлении) и продольный (дуга в области внутреннего края стопы). Предназначение сводов стопы – удержание равновесия и предохранение тела от сотрясений во время ходьбы.
При ослаблении мышечно-связочных структур мышцы и связки стопы перестают справляться с высокой нагрузкой, стопа уплощается, «оседает». При этом ее амортизирующая функция снижается. Сотрясения во время ходьбы передаются на вышележащие отделы (позвоночник и суставы нижних конечностей), в которых из-за постоянной перегрузки развиваются дегенеративные изменения (остеоартрозы, нарушения осанки, остеохондроз).
Классификация
С учетом времени возникновения различают врожденное и приобретенное плоскостопие. Врожденное плоскостопие – редкая патология, обусловленная нарушением развития стопы во внутриутробном периоде. У маленьких пациентов врожденная форма заболевания обычно диагностируется в возрасте 5-6 лет, поскольку в раннем возрасте своды ступни еще недостаточно развиты, и признаки плоской стопы выявляются в норме у всех детей. В зависимости от изменений того или иного свода стопы выделяют следующие формы плоскостопия:
- Поперечное. Диагностируется в 55-80% случаев. Обычно развивается у людей среднего возраста (35-50 лет). Женщины страдают в 20 раз чаще мужчин. Этот вид плоскостопия характеризуется уменьшением длины стопы, веерообразным расхождением костей плюсны, деформацией I пальца (Hallux valgus), которую в быту обычно называют «косточкой», и молоткообразными пальцами стопы.
- Продольное. Выявляется у 20-29% больных. Чаще формируется в молодом возрасте (16-25 лет). Сопровождается уплощением продольного свода стопы. Стопа удлиняется, распластывается и соприкасается с опорой практически всей подошвой.
- Комбинированное. Признаки продольного и поперечного плоскостопия сочетаются между собой. Патология обычно обнаруживается в среднем возрасте.
Симптомы плоскостопия
Поперечное плоскостопие

В норме поперечный свод стопы, образованный головками плюсневых костей, имеет форму арки. Основная опора при стоянии и ходьбе ложится на головки V и I плюсневых костей. При развитии плоскостопия ослабевают поддерживающие структуры свода стопы: подошвенный апоневроз, несущий основную нагрузку по удержанию свода, межкостная фасция и мышцы стопы.
Опора перераспределяется на головки всех плюсневых костей, при этом нагрузка на головку I плюсневой кости уменьшается, а нагрузка на головки II-IV плюсневых костей резко увеличивается. I палец отклоняется кнаружи, головка I плюсневой кости и I палец образуют угол. В I плюснефаланговом суставе возникает остеоартроз. Появляются боли, уменьшается объем движений в суставе.
Повышенное давление головок плюсневых костей вызывает истончение слоя подкожной жировой клетчатки на подошвенной поверхности стопы, вызывая дальнейшее снижение амортизационной функции стопы. На подошве в области головок плюсневых костей образуются натоптыши.
В зависимости от выраженности угла между I пальцем и I плюсневой костью выделяют следующие степени поперечного плоскостопия:
- I степень (слабо выраженное). Угол менее 20 градусов.
- II степень (умеренно выраженное). Угол от 20 до 35 градусов.
- III степень (резко выраженное). Угол более 35 градусов.
Как правило, больные обращаются к врачу по поводу косметического дефекта стопы, реже – по поводу болей во время ходьбы, натоптышей на подошве, грубых кожных разрастаний или воспаления в области I плюснефалангового сустава (Hallux valgus).
В ходе опроса обычно выясняется, что пациента в течение продолжительного времени беспокоят более или менее выраженные жгучие или ноющие боли в стопе во время ходьбы. При осмотре выявляется деформация стопы: уплощение ее поперечного свода, характерная деформация I плюснефалангового сустава, при выраженном плоскостопии – молоткообразные пальцы стопы.
Продольное плоскостопие

При уплощении продольного свода в процесс вовлекаются кости, мышцы и связки стопы и голени. Кости перемещаются таким образом, что пятка разворачивается кнутри, а передние отделы стопы отклоняются кнаружи. Натяжение сухожилий малоберцовых мышц увеличивается, а сухожилия передней большеберцовой мышцы – уменьшается. Средняя часть ступни расширяется. Походка больного становится неуклюжей, при ходьбе он сильно разводит носки в стороны.
Выделяют четыре стадии продольного плоскостопия:
- стадия предболезни (продромальная стадия);
- перемежающееся плоскостопие;
- плоская стопа;
- плосковальгусная стопа.
На стадии предболезни пациента беспокоит быстрая утомляемость при ходьбе, боли в верхней части свода стопы и мышцах голени после продолжительных статических нагрузок. В стадии перемежающегося плоскостопия боли появляются не только к концу рабочего дня, но и после длительного стояния или продолжительной ходьбы. Выявляется напряжение мышц голени, иногда развиваются их временные контрактуры. Продольный свод стопы имеет нормальную форму по утрам, однако к вечеру становится уплощенным.
В период развития плоской стопы боли появляются даже после небольших статических нагрузок. Стопа расширяется и уплощается, высота ее свода снижается. Постепенно начинает меняться походка.
Различают три степени плоской стопы:
- I степень. Стадия начала формирования. Высота свода стопы менее 35 мм;
- II степень. Высота свода 25-17 мм. В суставах стопы начинает развиваться остеоартроз;
- III степень. Высота свода менее 17 мм. Передние отделы стопы разворачиваются и распластываются. Выявляется отклонение I пальца кнаружи. При этом боли в стопе на временно уменьшаются.
При отсутствии лечения в дальнейшем формируется плосковальгусная стопа, при которой боли появляются при малейшей статической нагрузке. Выявляется вальгусная деформация (резкий разворот стопы подошвенной стороной кнутри) и выраженное уплощение свода стопы.
Диагностика
Диагностику осуществляют врачи-ортопеды. Для уточнения типа и выраженности плоскостопия применяются следующие методы:
- Опрос. Специалист выясняет наличие таких жалоб, как боли и тяжесть в ногах, отеки к концу дня, повышенная утомляемость при стоянии и ходьбе. Ортопед уточняет связь работы пациента со статическими перегрузками, увеличение веса и размера обуви за последние годы.
- Объективное обследование. Врач осматривает стопу в свободном состоянии и при нагрузке, оценивает внешний вид ступни, выраженность сводов, наличие деформаций и объем движений.
- Рентгенография стопы. Выполняется с нагрузкой (с функциональными пробами). Является основным методом диагностики. Позволяет точно определить выраженность продольного и поперечного свода, физиологические и патологические углы между костями стопы и пр.
- Другие методики. Для выявления и оценки тяжести плоскостопия назначают плантографию (неэффективна у младенцев и лиц с ожирением) и подометрию.
Лечение плоскостопия
Лечение поперечного плоскостопия
Консервативная терапия эффективна только на I стадии плоскостопия. Пациенту рекомендуют снизить вес тела, подбирать удобную обувь без каблуков, уменьшить статические нагрузки на стопу. Показано ношение специальных стелек и валиков.
При плоскостопии II и III степени проводится хирургическое лечение. Существует множество методик для коррекции деформации I пальца, однако, ни одна операция не устраняет причину поперечного плоскостопия – слабость связок и мышц стопы. Возможно изолированное хирургическое вмешательство (резекция Hallux valgus – выступающего участка кости) и оперативное лечение, включающее в себя резекцию участка кости в сочетании с пластикой капсулы суставов и пересадкой сухожилий. В послеоперационном периоде больному плоскостопием рекомендуют постоянное ношение супинаторов или обуви со специальными стельками.
Лечение продольного плоскостопия
В стадии предболезни пациенту рекомендуют выработать правильную походку (без разведения носков), ходить босиком по песку или неровной поверхности и регулярно разгружать мышцы свода стопы, во время стояния периодически перенося нагрузку на наружные поверхности стоп. Больному плоскостопием назначают ЛФК, массаж и физиолечение: магнитотерапия, СМТ, гидромассаж и др.
В стадии перемежающегося плоскостопия к перечисленным мероприятиям добавляется рекомендация изменить условия труда для уменьшения статической нагрузки на стопы. При плоской стопе к комплексу терапевтических мероприятий ортопеды рекомендуют ношение ортопедической обуви и специальных стелек. При дальнейшем прогрессировании плоскостопия показано оперативное лечение. В стадии плосковальгусной стопы консервативные методики малоэффективны. Проводятся различные пластические операции: резекция участков костей, пересадка сухожилий и т. д.
Прогноз
На ранних стадиях прогноз благоприятный. В младшем детском возрасте плоскостопие поддается коррекции. У взрослых людей полное устранение патологии невозможно, однако правильный подбор обуви, регулярные занятия специальной гимнастикой, оптимизация нагрузки на ноги и использование ортопедических изделий позволяют предотвратить прогессирование патологии, минимизировать или устранить неприятные симптомы. На поздних этапах даже после оперативных вмешательств могут сохраняться боли, ограничения движений и другие проявления, обусловленные вторичными изменениями стоп.
Профилактика
Профилактические мероприятия включают осмотры детей для выявления и раннего начала лечения врожденного плоскостопия. Врослым рекомендуется нормализовать массу тела, избегать статических перегрузок, носить удобную обувь, соблюдать режим достаточной физической активности, укреплять мышцы стоп и голеней.
4. Проблемы диагностики и лечения плоскостопия у детей в современных условиях/ Соломин В.Ю., Федотов В.К., Юшко А.В., Скрипченко М.А. // Сборник тезисов IX съезда травматологов-ортопедов – Саратов, 2010
Продольное и поперечное плоскостопие причины, симптомы, методы лечения и профилактики
Продольное и поперечное плоскостопие — заболевание, характеризующееся утолщением обоих сводов стопы. Утрачивается функция амортизации. Болезнь провоцирует искривление позвоночника и нарушение работы внутренних органов. Для составления курса лечения требуется записаться на консультацию к травматологу.

Симптомы продольного и поперечного плоскостопия
Продольно-поперечное плоскостопие не имеет особенной симптоматики. Признаки аналогичны другим болезнями опорно-двигательного аппарата. У детей симптомы продольного и поперечного плоскостопия могут не проявляться. Выделяют следующие признаки заболевания:
- болезненные ощущения ноющего характера при длительной нагрузке;
- быстрая утомляемость нижних конечностей, чувство тяжести, больной часто разминает ноги, жалуется на боли в процессе ходьбы, дети отказываются долго ходить;
- отечность нижних конечностей, которая развивается в вечернее время суток;
- чувство тяжести в поясничной области;
- дискомфорт при использовании обычной обуви, при эксплуатации ортопедических моделей трудности отсутствуют;
- обувь стаптывается быстрее;
- развиваются мозоли на нижних конечностях;
- стопа увеличивается по длине и ширине, синдром особенно заметен в возрасте от 45 лет;
- изменение походки, больной широко расставляет ноги;
- деформация большого пальца ноги;
- болезненные ощущения в области поясницы, коленных суставных тканей;
- кожные покровы принимают синий оттенок, объясняется образованием тромбов.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины
Поперечное и продольное плоскостопие развивается при воздействии следующих факторов:
- в 3 случаях из 100 прогрессирует из-за наследственного фактора;
- избыточная масса тела;
- физические повреждения стопы;
- паралич ног;
- интенсивные физические нагрузки;
- использование неудобной или некачественной обуви;
- профессиональная деятельность, которая требует длительное время стоять;
- недостаточная концентрация витаминов в организме;
- ослабленные мышечные ткани стопы;
- перелом костей;
- болезни нервной системы;
- нарушения обмена веществ;
- процесс вынашивания ребенка, объясняется увеличенной нагрузкой на стопы.
Заболевание чаще диагностируется у представительниц женского пола.
Стадии развития продольного и поперечного плоскостопия
У заболевания выделяют несколько стадий:
- первая стадия характеризуется минимальными изменениями стопы, методы лечения на данном этапе приносят большую эффективность, болезненные ощущения возникают при надавливании на стопу. В вечернее время отмечается небольшая опухоль, которая исчезает с утра;
- вторая стадия отличается развитием интенсивных болезненных ощущений в области нижних конечностей. Заболевание характеризуется изменением походки. Многие списывают симптомы на использование некачественной обуви. Своды стопы исчезают. Заболевание поражает связки;
- третья стадия характеризуется усилением симптоматики, страдает осанка, походка нарушается ещё больше, усиливаются боли в ногах.Процесс затрагивает кости. Больной не в состоянии передвигаться в обычной обуви.
Разновидности
Выделяют следующие виды продольно-поперечного плоскостопия:
Врожденное продольное и поперечное плоскостопие
Заболевание прогрессирует из-за изменений в структуре стопы в утробе матери.
Приобретенное продольное и поперечное плоскостопие
Развивается при жизни под воздействием провоцирующих факторов.
Диагностика
Изначально врач осматривает пораженную стопу. Доктор учитывает измененное расположение пальцев, отечность нижних конечностей, наличие болевого синдрома. Врач проводит опрос пациента, устанавливает возможность наследственного развития заболевания. Специалисты используют инструментальные методы диагностики, проводят геометрические изучение подошвы, назначают рентгенографию, компьютерную томографию, МРТ. При необходимости пациента направляют на консультацию к врачам другого профиля, например, к невропатологу. В сети клиник ЦМРТ для диагностики продольно-поперечного плоскостопия используют следующие методы:
- Поперечное