Остеохондроз шейного отдела: причины возникновения, диагностика и лечение
Шейный остеохондроз (ШОХ) распространенное заболевание, которое характеризуется патологическими изменениями в костной ткани. Заболевание обычно встречается у лиц среднего и пожилого возраста. Это связано с возрастными изменениями костных структур, старением хрящей позвоночного столба. Однако сейчас ШОХ все чаще обнаруживают у молодых людей, причиной чего становятся разрушение межпозвоночных структур.
Остеохондроз: что это за болезнь?
Остеохондроз шейного отдела позвоночника — это болезнь которая может возникнуть от физиологического процесса и патологических нарушений. ОШХ распространяется на 1-7 позвонки. Во время развития болезни ткань межпозвонков костенеет, тела позвонков деформируются и истощаются, происходит смещение позвоночных тел. Болезнь приводит к опасным последствиям, при смещении и деформации позвонков они могут оказывать давление на расположенные рядом сосуды, пережимать их нарушая кровоснабжение, межпозвоночные диски со временем разрушаются, на их месте образуется соединительная ткань, из-за чего человек теряет способность активно двигать головой, наклонять ее вперед, а любые повороты сопровождаются сильной болью.
Длительное откладывание лечения приводит к поражению спинного мозга и инвалидности.
Остеохондроз может развиваться и локализоваться только в области шеи или перейти в грудной или поясничный отделы позвоночника. Чем больше распространения получает заболевание, тем опаснее оно становится для жизни пациента.
Больше распространено заболевание у людей в возрасте за 40 лет. Чаще остеохондроз встречается у мужчин, из-за того, что они работают на тяжелых производствах, а при регулярной тяжелой нагрузке с неправильным ее распределении на позвоночник могут развиваться разные заболевания позвонков, в том числе шейный остеохондроз. Деструктивные изменения могут произойти при малоподвижном образе жизни, сидении продолжительно в одном положении. Именно это является причиной того, что в последние 10-20 лет диагностировать остеохондроз стали у многих молодых людей, в том числе у подростков. По последним показателям около 60% населения страдает дистрофическими изменениями позвонков.
Из-за чего возникает заболевание?
Причины возникновения патологии могут быть из-за физиологического или патологического процесса. Физиологические нарушения возникают из-за старения тела, с возрастом кости и суставы изнашиваются, становятся более хрупкими, а при повреждениях восстанавливаются с большим трудом. Постепенное разрушение костной ткани очень долгий процесс, который без внешних раздражителей (получения травм, большой физической нагрузки, или напротив, малой активности шейного отдела) может не проявляться.
Патологические отклонения возникают из-за внешних факторов. Если человек не соблюдает здоровый образ жизни, не делает умеренных физических нагрузок, имеет сильные нагрузки на спину, пренебрегая техникой безопасности. Если физиологические изменения действуют постепенно, то патологические могут стать причиной заболевания за достаточно короткий период. Нарушения, не относящиеся к обычным процессам старения организма представляют большую опасность, так как они нарушают систему кровотока, сдавливают нервные окончания из-за чего проявляются сильными болевыми ощущениями, а также ограниченностью в движениях.
Причины, которые приводят к ШОХ:
- сидячий образ жизни. Особенно если неудобное расположение за рабочем местом, когда голова опущена вниз, нет опоры для рук, спина искривлена, а поддержка сзади отсутствует;
- физические нагрузки. Обычно работники, которые регулярно носят на спине тяжести не соблюдают технику безопасности, носят груз на спине, вызывая не равномерную компрессию позвонков, их искривление и смещение;
- лишний вес не менее сказывается на здоровье позвоночника. Как правило люди с лишним весом не имеют крепкого мышечного корсета спины, из-за чего вся нагрузка поддержки туловища ложится на позвонки;
- травмы позвоночника. При этом травмирование не обязательно должно быть в шейном отделе;;
- заболевания щитовидной железы, при которых происходит нарушение обмена веществ и распределения фосфора и кальция в костные и хрящевые структуры;
- частые стрессы также могут являться причиной остеохондроза. Во время стресса активизируется симпатическая система, которая работает на пределе, чтобы преодолеть стрессовую ситуацию, в результате идет долгий период восстановления, сопровождающийся сбоем обмена веществ, гормонов, нарушением регуляции некоторых защитных и восставносительных функций организма;
- неправильное питание, во время которого в организм не поступают все необходимые укреплению костей, связок, суставов макро и микроэлементы;
- переохлаждение шейного отдела
Существуют врожденные аномалии развития, которые также приводят к дистрофическим нарушениям позвонков.
Признаки остеохондроза шейных позвонков

Симптоматика заболевания может проявляться как:
- боли в шейном отделе;
- неудобства при повороте головы;
- невозможность свободно поворачивать голову на 180° без боли в шее;
- боли в плечах, грудном отделе спины, затылке;
- головокружения, тошнота, потеря сознания;
- рассредоточенность;
- нарушение внимания, постоянное чувство усталости;
- нарушения органов зрения и слуха;
- онемение затылочной области, плеч, конечностей;
- нарушение работы лицевых нервов
Клиническая картина, характеризующая остеохондроз схожа с другими патологиями шейного отдела, без подробного обследования врач не может точно определить вызваны ли болевые ощущения остеохондрозом, или пациент имеет другое заболевание.
Диагностика
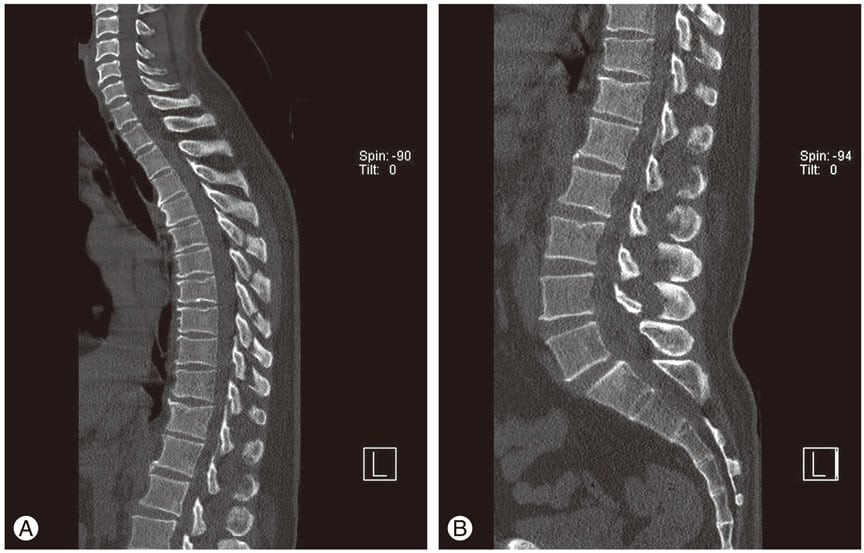
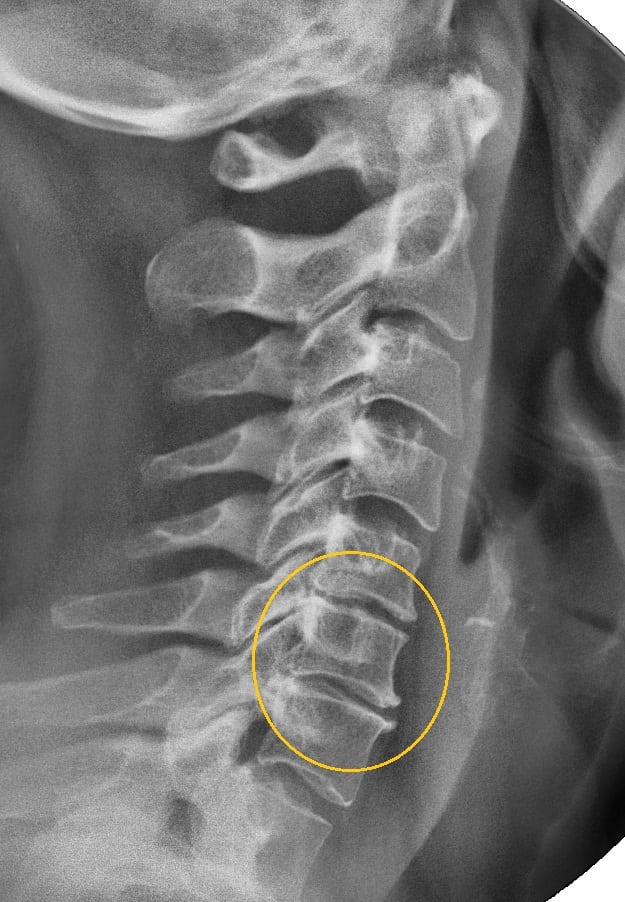
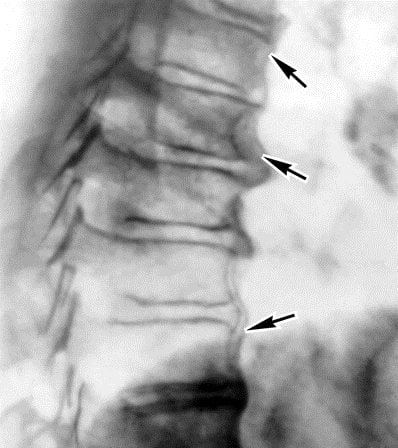
Рентгенограмма при шейном остеохондрозе
Диагностирует остеохондроз невропатолог, так как заболевания шейного отдела могут быть вызваны разными факторами, иметь разную степень тяжести, пациентом одновременно может заниматься хирург, травматолог, ортопед, нейрохирург, а при сопутствующих нарушениях функций внутренних желез, к группе врачей подключается эндокринолог.
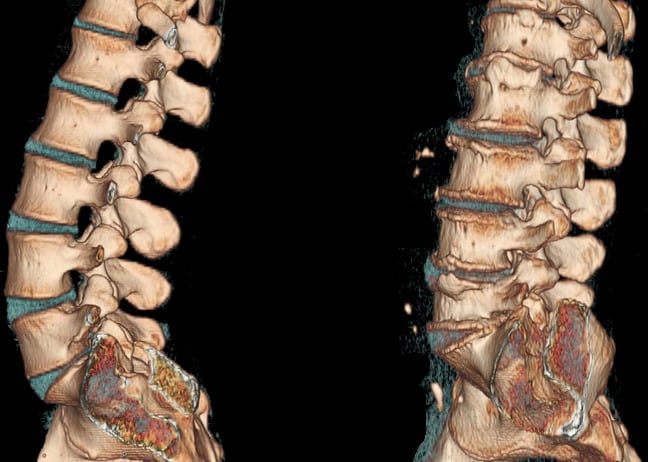
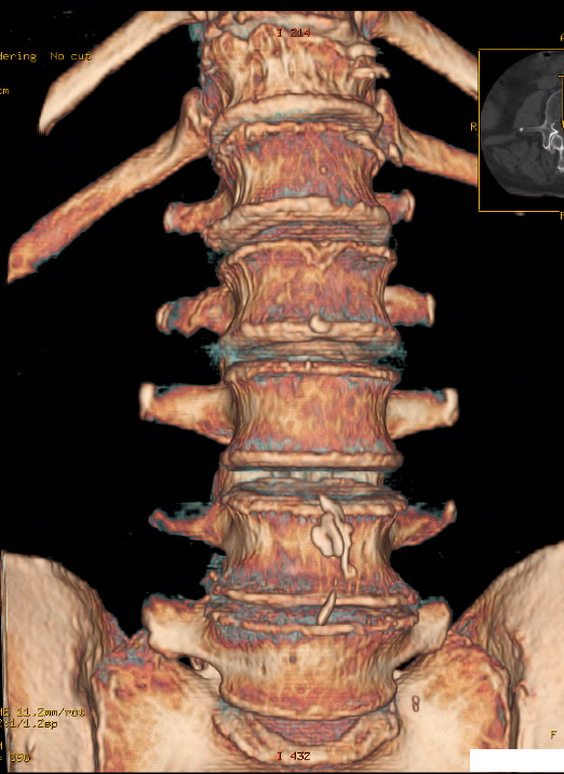
Для обследования потребуется отследить состояние внутренних структур пациента, мягких и костных тканей, сосудов, нервных окончаний, для этого могут быть применена рентгенография, КТ или МРТ.
Рентген применяется как один из основных методов диагностики костных структур, для углубленного обследования назначаются более информативные методики: КТ или МРТ. На снимках полученных с помощью КТ и МРТ можно обнаружить нарушения позвонков, повреждения сосудов, нарушение работы нервных окончаний, воспаления, опухоли, травмы.
Во время первичного обследования врач составляет анамнез и выбирает подходящий конкретному пациенту метод сканирования.
Лечение
Для лечения применяют методы лечебной физкультуры, массажа и физиопроцедур. Пациента направляют к специалисту по лечебной физкультуре, с учетом индивидуальных особенностей он подбирает наиболее эффективные методики.
В качестве физиопроцедур назначают электрофорез магнитотерапию, ультразвук и пр. Обязательно пациенту подбирают воротник, который будет поддерживать шею в ровном положении.
Видео лечебной гимнастики при шейном остеохондрозе
– Вернуться в оглавление раздела “неврология”
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Голова кругом: как бороться с остеохондрозом шейного отдела
Остеохондроз шейного отдела встречается чаще, чем какой-либо другой – он не щадит ни пожилых людей, ни молодежь в возрасте от 20 лет. На его проявления окружающие жалуются каждый день, списывая свои ощущения то на магнитные бури, то на энергетических вампиров, то на более прозаические, но все равно далекие от истины объяснения.
Локализация болезни в шейном отделе, который включает 7 позвонков, объясняется тем, что межпозвоночные диски на этом участке самые тонкие. Поэтому их усыхание и разрушение гораздо быстрее приводит к защемлению нервов и истиранию позвоночных костей – ведь расстояние между костями и так невелико. Также сказывается слабое развитие шейных мышц, которые современный человек использует минимально.
Увы, но невоспалительный процесс в позвоночнике долгое время остается незамеченным, пока дегенерация межпозвоночных дисков не переходит на вторую стадию и боль не становится постоянным спутником. Но даже этот тревожный признак люди часто игнорируют, списывая его на усталость, а то и вовсе привыкая, как к повседневному “фону”. Разберемся же, почему нельзя игнорировать головную боль, была ли права мама, говоря “не верти головой”, и как лечить остеохондроз шейного отдела, чтобы вывести хроническое заболевание в стойкую ремиссию.
Симптомы остеохондроза шейного отдела позвоночника
Дискомфорт от шейного остеохондроза распространяется на голову, шею и конечности плечевого пояса. На начальных этапах особые жалобы не наблюдаются – обычно у больных просто начинает чаще затекать шея, что вовсе не кажется удивительным при офисной работе. Постепенно зазор между позвонками сокращается, нагрузка на связочный аппарат, мышцы шеи, плеч и спины возрастает, а кровоснабжение головного и спинного мозга ухудшается. Это влечет целую цепь неспецифических симптомов; сочетание нескольких из них – веская причина для обращения к врачу.
Остеохондроз 1 степени шейного отдела
К признакам остеохондроза шейного отдела на начальной стадии относится:
локальное напряжение в мышцах;
скованность движений и снижение их амплитуды (при поворотах головы, вращении плеч) после долгого пребывания в одной позе;
необходимость постоянно подпирать голову рукой в положении сидя, чтобы избежать усталости и дискомфорта;
быстрая утомляемость и частые головные боли;
повышенная раздражительность и хроническая усталость;
неспособность быстро уснуть из-за попыток устроиться поудобнее, подмять подушку комфортным образом;
потемнение в глазах, появление “мушек” после нагрузки на шейный отдел или при утреннем/резком подъеме;
похрустывание и другие посторонние звуки при наклонах головы;
появление т.н. “прострелов” в зоне от затылка до лопаток;
снижение чувствительности в кончиках пальцев, ощущение покалывания в руках;
необычное чувство слабости в руках, снижение выносливости и мышечной силы;
повышение давления – артериальная гипертония;
изменение голоса, хрипотца без видимых причин, появление храпа, чувства тяжести, “отечности” в голове.
Остеохондроз 2 степени шейного отдела
хронический болевой синдром – голова, шея или плечо может болеть непрерывно 2-3 дня и дольше;
проблемы со сном – сложно уснуть или проснуться, нередки пробуждения среди ночи из-за кошмаров, вызванных кислородным голоданием;
появление болей и спазмов в мышцах и внутренних органах, в особенности, при необходимости длительное время сохранять одну и ту же позу или сменить ее;
неспособность прижать подбородок к груди и запрокинуть голову без болевых ощущений;
синдром падающей головы – ясно ощутимая боль при попытке сидеть, не подпирая голову;
онемение рук («руки не слушаются»), появление болей в шее при минимальной нагрузке на верхние конечности;
шум в ушах и черные точки перед глазами, головокружение и даже обмороки;
нарушения сердечной деятельности;
постоянное чувство тошноты;
разрастание соединительной ткани (“толстокожесть”) в шейно-воротниковой зоне.
Игнорировать признаки остеохондроза шейного отдела чревато – рядом с позвоночником здесь расположены нервы и крупные сосуды, которые пережимаются при смещении позвонков. Осложнения болезни включают:
парез (ограничение, слабость движений) и даже паралич рук – одно- или двусторонний;
межпозвоночную грыжу – частую причину утраты трудоспособности и инвалидности, вплоть до необходимости в инвалидной коляске;
синдром позвоночной артерии, который вызывает головокружение и “шум” в голове, 25% приводит к ишемическому инсульту;
стремительное ухудшение памяти, когнитивных способностей, зрения и слуха;
нарушение координации движений, которое вызывает сложности даже при поездках в транспорте.
Как лечить остеохондроз шейного отдела позвоночника
Для борьбы с остеохондрозом шейного отдела позвоночника применяется фармако- и физиотерапия, а также массаж и гидромассаж шейно-воротниковой зоны, лечебная гимнастика, плавание, бальнеологические и грязелечебные процедуры, электрофорез, ультрафонофорез, иглорефлексотерапия, ультразвуковая, ударно-волновая, лазерная, УФО, магнитная и другие виды аппаратной терапии. Симптомы и лечение остеохондроза шейного отдела позвоночника существенно отличается для стадий ремиссии и обострения. Так, например, массаж при остеохондрозе шейного отдела позвоночника во время воспалительного процесса строго противопоказан – для начала применяются мази и кремы местного действия. В острый период важно восстановить кровообращение и питание тканей, снять спазм и улучшить качество жизни пациента. Терапия же, направленная на регенерацию хрящевой ткани и остеофитов проводится исключительно в ремиссии.
Хирургическое вмешательство применяется крайне редко – в основном, для устранения сопутствующих патологий, таких как грыжа, смещение позвонка.
Шейный остеохондроз 1-й степени хорошо поддается лечебному воздействию и даже может перейти в стойкую ремиссию с незначительными острыми эпизодами. Обычно лечение подразумевает изменение образа жизни, поддержание мышечного и связочного аппарата при помощи лечебной гимнастики. 2-я степень заболевания имеет менее оптимистичный прогноз: в этом случае лечение направлено на снятие ярко выраженной негативной симптоматики, профилактику дальнейшего разрушения позвоночника.
В ряде случаев требуется терапия заболеваний, которые стали своеобразным катализатором для дегенеративных изменений хряща. К ним можно отнести искривления позвоночника, проблемы с эндокринной системой, в т.ч. гормональные сбои, метаболические нарушения, бессонницу, депрессию, алкогольную и никотиновую зависимость, лишний вес, наследственные заболевания.
Своевременно начатое лечение остеохондроза шейного отдела позвоночника позволяет улучшить двигательные функции, препятствует макротравматизации позвонков, прилегающих тканей, нервов, крупных сосудов и органических систем. При соблюдении врачебных рекомендаций и ежедневной поддерживающей терапии развитие остеохондроза удается затормозить и сохранить подвижность позвоночника до глубокой старости.
Медикаментозное лечение остеохондроза шейного отдела позвоночника
В начале заболевания больным показан прием хондропротекторов, регидрация и насыщение питательными веществами хрящевой ткани. Активно используются витаминно-минеральные и антиоксидантные комплексы, в т.ч. натурального происхождения. Препараты для лечения остеохондроза шейного отдела позвоночника применяются в основном наружно или перерорально – в виде разогревающих, местнораздражающих, противовоспалительных мазей, таблеток, капсул. При остеохондрозе 2-й стадии в дополнение к перечисленному применяются анальгетики, спазмолитики (миорелаксанты), нестероидные противовоспалительные препараты (НПВС). Лечение проводится пожизненно, однако некоторые препараты (обезболивающие, глюкокортикостероиды и прочие) назначают курсами ввиду их небезобидности.
Хондропротекторы
Хондропротекторами в медицине называются препараты, которые содержат гликозаминогликаны и хондроитин сульфаты. В бытовом применении чаще встречаются названия “глюкозамин” и “хондроитин”. Будучи структурной основой хрящевой ткани, они играют роль “кирпичиков”, которые организм использует для восстановления межпозвоночных дисков. Прием хондропротекторов носит комплексный характер – они благотворно влияют на все суставные поверхности в организм и тормозят развитие не только шейного, но и других видов остеохондроза, а также артроза и других дегенеративных заболеваний хрящей. Эти препараты нужно принимать пожизненно и на постоянной основе – поскольку хрящи лишены кровеносных сосудов, их питание происходит диффузным методом. А значит, рост новых клеток идет очень медленно – первые результаты наблюдаются только через 3-6 месяцев приема хондроитинсодержащих средств.
Мази от остеохондроза шейного отдела позвоночника
Для лечения шейного остеохондроза используются мази с сосудорасширяющим, противовоспалительным и противоотечным эффектом. Для улучшения кровообращения в их состав часто вводят пчелиный или змеиный яд, для укрепления стенок сосудов – прополис и натуральные эфирные масла. При несильном болевом синдроме могут назначаться местные анальгезирующие кремы или мази с раздражающим эффектом, призванные отвлечь пациента от неприятных ощущений. Согревающие мази активируют трофические и обменные процессы в тканях, предотвращая их разрушение и сдерживая дистрофический процесс.
Таблетки при остеохондрозе шейного отдела
В лечении остеохондроза шейного отдела таблетки играют вспомогательную роль. В таблетированной форме обычно назначают анальгетики комплексного действия – например, анальгин, ибупрофен или нимесулид, которые обладают противовоспалительным эффектом. Для снятия острой боли спазматической природы может назначаться но-шпа и аналогичные ей лекарства.
При остеохондрозе шейного отдела особенно важен прием препаратов, которые укрепляют сосуды и улучшают микроциркуляцию крови (например, актовегин). Это позволяет сдерживать негативный эффект, который это заболевание оказывает на головной мозг, приводя к его гипоксии и недостаточному питанию.
Уколы
Уколы при лечении остеохондроза шейного отдела проводятся местно, чтобы убрать локальный воспалительный процесс, нечувствительный к другим способам воздействия. При сильном болевом синдроме также показаны лидокаиновые и новокаиновые блокады. Они представляют собой введение анестезирующего коктейля (он может содержать свыше десятка компонентов – НПВС, глюкокортикостероиды, противоотечные средства, гиалуроновую кислоту и другие ингредиенты для питания и регидратации хряща). Спинальные блокады должны ставить только специалисты из-за высокого риска повредить спинной мозг и нервные окончания при уколе, а также возможного наличия противопоказаний.
Продлить эффект от приема медикаментов помогает диетическое питание с повышенным содержанием белка и умеренным потреблением углеводов. Включение в меню морской рыбы, моллюсков и других блюд, богатых желирующими веществами, кальцием и витамином D3, положительно сказывается на стойкости ремиссии.
Упражнения при остеохондрозе шейного отдела позвоночника
Первые занятия лечебной физкультурой (ЛФК) проводятся под присмотром врача. Он же подбирает мини-комплекс ежедневных упражнений.
Для профилактики и лечения шейного остеохондроза выполняйте простую разминку:
Сидя на стуле, поверните голову влево и вправо, стараясь описать ею полукруг в 180 градусов. Если заболевание еще не дало о себе знать или находится на первой стадии, можно запрокинуть голову назад и медленно вращать ею по и против часовой стрелки.
Поднимите плечи как можно выше и зафиксируйте их в этом положении на несколько секунд, после чего вернитесь в исходную позицию и повторите.
Упритесь ладонью в лоб и, оказывая несильное сопротивление самому себе, постарайтесь не спеша опустить голову. После 10-ти повторений, переложите ладонь на висок и повторите с наклонами в стороны.
Приподняв плечи, постарайтесь описать ими круг, разминая нижнюю часть шеи.
Завершите комплекс упражнений сильным самомассажем, хорошо прощупывая позвонки и мышцы и разогревая кожу. Избегайте при этом болевых ощущений.
Этот список вы можете произвольно дополнять упражнениями для общего тонуса.
Помимо ЛФК при остеохондрозе шейного отдела важно соблюдать ортопедический режим. Он призван разгрузить позвоночник при выполнении бытовых обязанностей и во время сна. Для больных остеохондрозом уже 1-й степени крайне желательны специальные ортопедические подушки и матрасы, автомобильные и другие подголовники, подушки для путешествий. Рабочее место также необходимо переоборудовать в соответствии с физиологическими потребностями – например, приобрести кресло с высокой спинкой и подлокотниками, которое повторяет анатомические изгибы спины, отрегулировать высоту стола и сидения, обеспечить комфортное расположение монитора и прочее.
При остеохондрозе шейного отдела сидеть необходимо с прямой спиной, опираясь на спинку мебели. Положение ног так же важно – голени должны находиться прямо перпендикулярно полу, а стопы – полностью стоять на полу. Полусогнутые (примерно на 75 градусов) руки должны расслабленно, без постоянного напряжения, лежать на столешнице. Недопустимо проводить досуг лежа с ноутбука. Пользуясь компьютером в постели, используйте специальную подставку.
Шейный остеохондроз
Шейный остеохондроз – это хроническое дистрофическое заболевание, при котором происходит истончение дисков, расположенных между позвонками с последующим замещением их костной тканью. По мере прогрессирования в дегенеративный процесс вовлекаются окружающие структуры. Это становится причиной развития целого комплекса симптомов, которые полностью подчиняют себе жизнь пациента.

Общая информация
Межпозвоночные диски состоят из гелеобразного ядра и окружающего его плотного фиброзного кольца, покрытых сверху слоем хрящевой ткани. Они выполняют амортизирующую функцию, препятствуя повреждению позвонков при беге, ходьбе и прыжках, а также способствуют подвижности и гибкости всего позвоночного столба.
В процессе естественного старения, а также в условиях повышенной нагрузки, происходит постепенное уменьшение высоты межпозвонкового диска. Нарушается обмен веществ в его ядре, появляются трещины в окружающем фиброзном кольце. Появляются выпячивания дисков – протрузии и грыжи. По мере прогрессирования заболевания, в него вовлекается хрящевая ткань и кости, возникают остеофиты – костные разрастания, которые становятся причиной ограничения подвижности и выраженного болевого синдрома.
Поскольку патологические изменения проходят в непосредственной близости от спинного мозга и его корешков, это приводит к их сдавлению и воспалению, а также рефлекторному развитию мышечного спазма. В результате человек испытывает характерные симптомы, по которым можно заподозрить заболевание.
Причины
Остеохондроз шейного отдела позвоночника относится к мультифакторным заболеваниям. Он возникает на фоне целого комплекса факторов, каждый из которых усугубляет течение патологии. В список причин входит:
- избыточная масса тела;
- малоподвижный образ жизни;
- сидячая работа;
- неправильная осанка;
- хронические заболевания опорно-двигательного аппарата (сколиоз, плоскостопие), способствующие неравномерному распределению нагрузки на позвоночник;
- врожденные патологии развития позвоночного столба, а также травмы;
- чрезмерные, повторяющиеся нагрузки на позвоночник;
- наследственная предрасположенность.
Симптомы и синдромы
Симптомы шейного остеохондроза появляются далеко не сразу и, зачастую, маскируются под другие заболевания.
К наиболее частым признакам относятся:
- головокружение: как правило, при остеохондрозе оно является системным, т.е. человеку кажется, что окружающие предметы вращаются перед его глазами;
- боль в области затылка, шеи, воротниковой зоне: ее интенсивность зависит от степени развития заболевания; легкая и эпизодическая на ранней стадии, она распространяется на всю голову и приобретает постоянный характер; периодически приступы становятся невыносимыми, в результате чего человек не может даже пошевелить головой;
- шум или звон в ушах: возникают при смене положения после длительного периода неподвижности, часто сопровождаются головокружением;
- ощущение нехватки воздуха, невозможности сделать глубокий вдох; в тяжелых случаях развивается сильная одышка;
- тошнота и рвота: связаны с нарушением кровообращения в определенных зонах головного мозга, усиливаются при попытках повернуть голову;
- снижение остроты зрение, мелькание мушек или туман перед глазами: свидетельствуют о недостаточном снабжении кровью головного мозга; возникают при запущенных стадиях заболевания;
- колебания артериального давления, плохо поддающиеся коррекции препаратами;
- внезапные обмороки, обусловленные спазмом сосудов;
- ощущение комка в горле, першение, сухость, проблемы с глотанием: нередко являются одним из первых признаков патологии.
- боль в плечевом суставе
- онемение пальцев рук
Помимо общих признаков шейного остеохондроза, различают несколько синдромов, характерных для этого заболевания.
Вертебральный синдром
Комплекс симптомов связан с поражением костей и хрящей позвоночного столба. Он включает в себя:
- нарушение подвижности в шейном отделе;
- боли при поворотах головы;
- рентгенологические признаки поражения самих позвонков и пространства между ними.
Синдром позвоночной артерии
Симптоматика обусловлена сужением или спазмом позвоночных артерий, частично отвечающих за кровоснабжение головного мозга. Проявляется следующими признаками:
- шум в ушах;
- головокружение;
- скачки артериального давления;
- тошнота и рвота;
- головные боли;
- нарушения зрения;
- снижение работоспособности;
- сонливость;
- обмороки.
Кардиальный синдром
Напоминает состояние при поражении сердечной мышцы и включает в себя:
- боль или ощущение жжения за грудиной;
- слабость и утомляемость;
- учащенный пульс.
Корешковый синдром
Состояние связано с поражением (сдавлением или защемлением) нервных корешков, выходящих из позвоночного столба в шейном отделе. В зависимости от уровня поражения человек может ощущать:
- онемение или боль в области затылка;
- онемение языка;
- боль в ключицах, затруднения глотания, икота;
- дискомфорт в области плеч, усиливающийся при движениях рук;
- болезненность в области лопаток и предплечий;
- онемение указательного и среднего пальцев;
- онемение безымянного пальца и мизинца.
Чаще всего в патологический процесс вовлекается сразу несколько нервных корешков, в результате чего наблюдается сразу несколько характерных симптомов.
Стадии
В процессе развития шейный остеохондроз проходит четыре последовательных стадии (степени), которые определяют выраженность симптомов и общее состояние пациента.
- 1 стадия. Толщина межпозвонковых дисков незначительно уменьшается. Симптомы практически отсутствуют, иногда возникает легкий дискомфорт в шее, например, при длительном пребывании в неудобной позе.
- 2 стадия. Высота диска становится еще меньше, начинается патологическое разрастание хрящевой ткани, возникают протрузии (выпячивания). Боль становится сильнее, к ней присоединяется скованность в шейном отделе.
- 3 стадия. Фиброзное кольцо, окружающее ядро диска, разрывается, формируется межпозвонковая грыжа. Позвоночный столб заметно деформируется, повышается риск вывихов и подвывихов позвонков. Боль приобретает постоянный характер, к ней присоединяются другие симптомы остеохондроза.
- 4 стадия. В позвоночном столбе происходят необратимые изменения: появляются костные разрастания, межпозвонковый диск замещается рубцовой тканью и теряет способность амортизировать нагрузку. Симптомы становятся выраженными и оказывают значительное влияние на образ жизни пациента и его самочувствие. Качество жизни снижается.
Диагностика
В поисках причин болей или головокружения пациент может обращаться к врачам различных специальностей: терапевт, кардиолог, гастроэнтеролог, невролог. Для диагностики остеохондроза требуется комплексное обследование, в которое входят:
- рентгенография и компьютерная томография: эффективны лишь на поздних стадиях развития заболевания, когда изменения становятся хорошо заметными;
- магнитно-резонансная томография: благодаря высокой степени визуализации, позволяет видеть даже начальные изменения; в настоящее время является основным методом диагностики;
- дуплексное сканирование артерий головы и шеи: позволяет оценить качество кровотока, выявить сужение сосудов; используется для определения причин головных болей и головокружения.
В обязательном порядке проводится опрос и осмотр пациента, определение зон болезненности и степени подвижности позвоночного столба, оценивается качество рефлексов. Для дифференциальной диагностики с другими заболеваниями со сходной симптоматикой, может назначаться:
- ЭКГ, УЗИ сердца;
- суточное мониторирование ЭКГ и артериального давления;
- рентгенография органов грудной клетки;
- консультации узких специалистов: кардиолога, ЛОРа.
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.

Осложнения
Остеохондроз становится причиной нарушения работы важнейших структур: кровеносных сосудов и нервов. Без лечения заболевание может привести к следующим осложнениям:
- ишемический инсульт;
- потеря чувствительности или двигательной функции руки;
- затруднения глотания;
- нарушение работы щитовидной железы;
- потеря или значительное снижение остроты зрения.
Кроме того, поражение межпозвонковых дисков и суставов приводит к значительному ограничению подвижности шеи.
Профилактика
Если уделить внимание профилактике шейного остеохондроза, даже при уже имеющихся изменениях их прогрессирование существенно замедлится. Врачи рекомендуют:
- вести активный образ жизни, не допускать гиподинамии;
- минимизировать или исключить поднятие тяжести;
- спать на ортопедическом матрасе и подушке;
- регулярно делать разминку при необходимости длительной работы за компьютером.
Идеальный спорт при остеохондрозе – плавание. Вода разгружает позвоночный столб, а активные движения способствуют формированию мышечного каркаса.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» предлагают своим пациентам комплексные методики лечения шейного остеохондроза, включающие:
- консультации вертебролога;
- современные лекарственные схемы для обезболивания и облегчения состояния;
- медикаментозные блокады для быстрого снятия боли;
- эффективные виды физиотерапии;
- упражнения ЛФК под контролем опытного инструктора, разработка комплекса для домашних занятий;
- консультации врача-реабилитолога;
- лечебный массаж;
- иглорефлексотерапию;
- услуги мануального терапевта при необходимости.
Преимущества клиники
«Энергия здоровья» – это современный медицинский центр, оснащенный в соответствии с современными стандартами. Мы делаем все, чтобы каждый пациент мог пройти полноценную диагностику и комплексное лечение в одной клинике. К Вашим услугам:
- качественное оборудование;
- опытный персонал;
- собственный дневной стационар;
- комфортабельные кабинеты;
- прием по предварительной записи;
- удобная парковка.
Если шея начала периодически Вас беспокоить, не затягивайте с визитом к неврологу. Запишитесь на консультацию в клинику «Энергия здоровья».
Шейный остеохондроз: признаки и лечение
Появление дискомфортных и болевых ощущений в области шейного отдела может свидетельствовать о нарушениях в хрящевой и костных тканях и, как следствие, о развитии серьезного заболевания. Шейный остеохондроз — это патология позвоночного столба, при которой происходит дистрофически-дегенеративное изменение тел позвонков, их отростков и межпозвоночных дисков.
В случае выраженной симптоматики обязательно стоит обратится к врачами и пройти обследование. В клинике МЕДИКОМ в Киеве есть все необходимое для диагностики указанной патологии и получения детальной клинической картины области поражения шейных позвонков.
Классификация шейного остеохондроза
Ранее остеохондроз шеи обычно возникал у людей в возрасте 45–55 лет, однако в связи с появлением многих дополнительных факторов, характерных для современного ритма жизни, это заболевание существенно «помолодело» и нередко выявляется даже у подростков и детей.
Среди других видов шейный остеохондроз есть самым распространенным. В отличие от грудного, поясничного и крестцового он выявляется почти у 25 % пациентов.
Остеохондроз шейного отдела протекает стадийно. Возникающие признаки и симптомы, проявляются в зависимости от степени повреждения хрящевых и костных структур.
Выделяют четыре стадии шейного остеохондроза:
- I — высота межпозвоночного диска в пораженной зоне снижается незначительно и симптомы выражены слабо или определяются только при выполнении движений;
- II — кроме прогрессирующего уменьшения высоты диска, возникают патологические разрастания хрящевой ткани, появляются протрузии, трещины в области фиброзного кольца, хруст и скованность при поворотах шеи, боли становятся более выраженными;
- III – фиброзное кольцо разрывается, появляются межпозвоночные грыжи, эти изменения вызывают деформацию позвоночника и способны приводить к его вывихам и подвывихам, боли становятся более продолжительными и острыми, появляются признаки утраты чувствительности в зоне шеи, затылка, рук и плеч;
- IV – поражения костной и хрящевой ткани становятся необратимыми, на поверхности разрушенных хрящей и костей возникают остеофиты.
Самая запущенная стадия характеризуется значительной компрессией нервов и кровеносных сосудов, гипоксией трофикозависимых органов (головного мозга, органов зрения и пр.), обездвиженностью плечевого пояса и шеи. Длительный болевой синдром существенно снижает качество жизни.
При постановке диагноза, кроме указания стадии остеохондроза шеи, используется система обозначения номера пораженных шейных позвонков — от СI до СVII. Она указывает на отрезок, который был подвергнут дистрофически-дегенеративным изменениям.
Стадия шейного остеохондроза — важный критерий для составления тактики лечения.
Этиология и патогенез шейного остеохондроза
Шейный остеохондроз в большинстве случаев провоцируется сочетанием различных факторов. Первопричиной среди них можно считать факт прямохождения человека. В таком положении большая часть нагрузки приходится на шею и поясничный отдел. С возрастом у большинства людей ухудшается состояние сосудов, появляется большее количество хронических патологий и возрастных изменений, ухудшающих питание тканей.
Другие причины остеохондроза шейного отдела связаны со следующими факторами;
- гиподинамией;
- лишним весом;
- длительным курением;
- плоскостопием;
- частыми беременностями;
- нарушениями осанки;
- аутоиммунными заболеваниями;
- нарушением обменных процессов;
- наследственной предрасположенностью;
- неправильным составлением рациона;
- частыми травмами и микротравмами позвонков шейного отдела;
- ношением тяжести на одном плече или в одной руке;
- сном на неправильно подобранной подушке или матрасе;
- приобретенной или врожденной нестабильностью позвонков;
- неправильной организацией рабочего места.
При своевременном обращении к врачу и исключении предрасполагающих к развитию причин остеохондроза шейного отдела можно добиться его стойкой ремиссии.
Клинические проявления шейного остеохондроза
Признаки шейного остеохондроза не всегда замечаются больными на первой стадии этой патологии. Их характер и степень выраженности во многом определяются зоной повреждений, поскольку отходящие от спинного мозга нервы в том или ином отделе позвоночника выполняют разные функции.
Основные симптомы шейного остеохондроза — проявления болевого синдрома. Боли и дискомфортные ощущения в области шеи и плеч становятся сильнее после сна на неудобной подушке, при поворотах и других движениях головой и шейно-плечевым поясом, переохлаждения или сильных физических нагрузок. По мере прогрессирования остеохондроз шеи приводит к тому, что некоторые больные начинают вынужденно держать голову неподвижно и у них вырабатывается привычка поворачиваться всем корпусом.
Подвывихи и вывихи позвонков, разрыв межпозвоночных грыж или защемление нервов может приводить к появлению острых болей (их нередко называют «прострелом»). Эти осложнения нуждаются в оказании неотложной помощи.
Кроме болевого синдрома, к симптомам шейного остеохондроза относят:
- головные боли;
- скачки давления;
- головокружение;
- ухудшение памяти;
- проблемы со слухом;
- боли в области сердца;
- слабость и сонливость;
- ощущение комка в горле;
- хруст при поворотах шеи;
- предобморочные состояния;
- мелькание “мушек” перед глазами;
- сложности при отведении руки в сторону;
- нарушения координации движений и походки;
- парестезии в шее, затылке, плечах, руках и пальцах.
Признаками шейного остеохондроза, которые указывают на прогрессирование заболевания, становятся:
- усиление, учащение болей и их большая продолжительность;
- уменьшение амплитуды поворотов шеи;
- большая выраженность дополнительных симптомов.
Предобморочные состояния могут вызвать падение давления и повышают риск возникновения различных травм, среди которых могут быть и достаточно опасные.
Особенности течения шейного остеохондроза при беременности
Остеохондроз шейного отдела при гестации не опасен для здоровья будущего малыша, если его проявления не приводят к опасным повышениям риска травматизации в предобморочном состоянии и чрезмерной нервозности, которая возникает в ответ на болевые ощущения. Вероятность обострения этой патологии у беременных повышается из-за гормональной перестройки, которая способствует большей растяжимости связок и нестабильности позвонков шейного отдела.
Для терапии остеохондроза шейного отдела во время гестации должны применяться безопасные методики, которые рекомендуются после консультации невропатолога. Кроме рекомендаций по ЛФК, массажу шейно-воротниковой зоны и соблюдению правил по организации места для сна, в сложных случаях назначаются безопасные противовоспалительные и обезболивающие препараты. Объем упражнений при шейном остеохондрозе зависит от степени его выраженности.
Роды проводятся естественным путем, поскольку патология при правильном поведении женщины во время родоразрешения, никак не может их осложнять.
Особенности шейного остеохондроза у детей
Шейный остеохондроз, признаки которого возникают у детей и подростков, встречается нечасто. Причинами его развития обычно становятся некоторые врожденные патологии:
- аутоиммунные заболевания;
- наследственная предрасположенность;
- аномалии позвоночника или мышечного аппарата.
В случаях приобретенного варианта к остеохондрозу шейного отдела обычно приводят такие патологии или факторы:
- эндокринные нарушения и колебания гормонального фона в подростковом возрасте;
- ожирение;
- нарушения осанки;
- травмы (в том числе родовые);
- приводящее к гиповитаминозам и дефициту микроэлементов нерациональное питание.
Нередко до наступления подросткового возраста шейный остеохондроз протекает бессимптомно или малозаметно. Этот факт часто затрудняет диагностику и заболевание выявляется уже на II–III стадиях.
Тяжелые осложнения у детей и подростков возникают редко, поэтому хирургические операции для лечения шейного остеохондроза проводятся нечасто. В большинстве случаев для коррекции состояния позвоночного столба применяются консервативные методы. В тяжелых случаях есть риск возникновения таких последствий шейного остеохондроза, как замедление роста и повышение вероятности инсульта в детском возрасте.
Осложнения шейного остеохондроза
При шейном остеохондрозе осложнения возникают достаточно часто, поскольку длительное время патология протекает бессимптомно, и многие пациенты пытаются заниматься самолечением даже на фоне явных признаков заболевания. Именно поэтому появление симптомов шейного остеохондроза всегда является показанием для консультации вертебролога или невролога.
Последствия шейного остеохондроза могут быть следующими:
- шейный радикулит;
- протрузия;
- межпозвоночная грыжа;
- ухудшение памяти;
- вывихи и подвывихи позвонков;
- повышение риска инсульта;
- головокружения и головные боли;
- нарушения координации движений.
Первая помощь при шейном остеохондрозе
К опасным последствиям шейного остеохондроза, которые нуждаются в оказании неотложной помощи, относят:
- Предобморочные состояния или обмороки.
Эти состояния чаще всего возникают при резком запрокидывании или повороте головы. Пострадавшего необходимо усадить или уложить для предупреждения травмы от падения. Снять с него одежду или аксессуары, которые мешают дыханию. Обеспечить оптимальный температурный режим и доступ свежего воздуха. Контролировать давление, а при его резком снижении вызвать бригаду экстренной помощи. - «Шейный прострел» (цервикаго) или травмы позвонков.
Начинаются с резкой боли в области шеи, которая может отдавать в голову. Больного необходимо уложить в горизонтальном положении, обеспечить оптимальный температурный режим и неподвижность головы. Для оказания первой помощи к зоне боли приложить холодный компресс или лед (пакет следует обернуть полотенцем и держать не более 15 минут). В некоторых случаях лучший эффект оказывает согревающий компресс, который помогает устранить спазм мышц. При сильных болях можно дать принять обезболивающий и спазмолитический препарат. Чтобы убрать головную боль, следует обеспечить тишину и устранить источники яркого света. Если после оказания помощи состояние не улучшается, то необходимо вызвать бригаду неотложной помощи. При частых спазмах лучше не откладывать визит к врачу. Специалист может рекомендовать ношение специального поддерживающего шею корсета и определит объем необходимого лечения.
Для оказания первой помощи при шейном остеохондрозе в некоторых сложных случаях необходимо привлекать бригаду экстренной помощи, иначе это может привести к более опасным осложнениям.
Диагностика шейного остеохондроза
На вопрос о том, как диагностировать шейный остеохондроз, ответит врач-невролог или вертебролог после проведения осмотра и изучения жалоб.
Для выявления первопричин, признаков и осложнений шейного остеохондроза могут назначаться следующие исследования:
- неврологические тесты;
- КТ;
- рентгенография шеи в положении сгибания и разгибания;
- МРТ.
Если боли в шее появляются периодически, то вопрос о том, как диагностировать шейный остеохондроз, решается при помощи методик для выявления поражений мышц. Для получения необходимых результатов назначают:
- миелографию;
- электромиографию;
- электронейрографию;
- исследования биоэлектрической активности нервной ткани.
При необходимости пациенту нужно сдать клинические и биохимические анализы крови, анализы для выявления нейроинфекции. Дифференциальная диагностика с ревматологическими патологиями проводится при помощи тестов на определение уровня антинуклеарных антител в крови и ревматоидного фактора.
Если у вас возникли вопросы о том, как будет диагностироваться шейный остеохондроз в вашем случае, то звоните нашим консультантам для записи на прием к специалисту.
Лечение шейного остеохондроза
Вопрос о том, как лечить шейный остеохондроз, задают многие пациенты. Ответ на него не может быть однозначным. При легких формах и незначительном ухудшении самочувствия лечение проводится амбулаторно. Если болевой синдром сильный и требуется хирургическая помощь, то больному с шейным остеохондрозом показана госпитализация.
В первые дни выраженных клинических проявлений необходимо соблюдение максимального покоя шейного отдела позвоночника. Особенно противопоказаны повороты в стороны. После длительной статичной позы следует делать перерывы. При шейном остеохондрозе особенно интенсивные боли облегчаются ношением специального корсета, который поддерживает позвонки и максимально физиологическом положении.
Как будет проводиться лечение шейного остеохондроза медикаментозно, подскажет врач. Для снятия воспаления и уменьшения проявлений других симптомов могут применяться различные группы препаратов:
- спазмолитики;
- венотоники;
- хондропротекторы;
- миорелаксанты;
- противосудорожные средства;
- витамины группы В;
- успокоительные препараты (при психогенных болях);
- местные анестетики (в виде лечебных блокад);
- нестероидные противовоспалительные средства.
Медикаментозная терапия шейного остеохондроза дополняется физиотерапией:
- тракцией;
- фонофорезом;
- мангитотерапией;
- рефлексотерапией;
- электрофорезом и пр.
Набор упражнений при шейном остеохондрозе и физиопроцедур определяется специалистом индивидуально. Он зависит от стадии заболевания и общего состояния здоровья.
После завершения лечения рекомендуется диспансерное наблюдение и профилактические курсы терапии обострений шейного остеохондроза.
Операции при шейном остеохондрозе
Если данные диагностики указывают на сложный клинический случай или консервативная терапия длительно не приносит необходимого результата, то вопрос о том, как лечить шейный остеохондроз, решается на консультации хирурга.
Для устранения проявлений и последствий запущенного шейного остеохондроза проводятся такие виды операций:
- ламинэктомия;
- микродискэктомия;
- эндоскопическая дискэктомия;
- удаление опухолей и пр.;
- трансфасеточное удаление грыжи;
- передний или задний спондилодез;
- методы стабилизации методиками накостного остеосинтеза.
Объем послеоперационного лечения и крайне важной реабилитации определяется персонально. Перед выпиской врач объясняет, как лечить шейный остеохондроз.
Профилактика шейного остеохондроза
Развитие и обострение шейного остеохондроза помогут предотвратить:
- профилактика травм;
- отказ от курения;
- рациональное питание;
- ношение удобной обуви;
- борьба с гиподинамией;
- поддержание нормального веса;
- лечение хронических заболеваний;
- правильная организация рабочего места;
- правильный выбор подушки и матраса, стула для рабочего места.
Упражнения при шейном остеохондрозе желательно выполнять всегда. Именно целенаправленное воздействие на пораженные структуры помогает предупреждать рецидивы заболевания.
Вопрос-Ответ
Что будет если не лечить остеохондроз?
При длительном течении шейного остеохондроза затрудняется нормальная иннервация и сдавливаются сосуды, нарушается кровообращение. В итоге развивается гипоксия тканей, приводящая к развитию осложнений. В запущенных случаях развивается межпозвоночная грыжа.
Сколько сеансов массажа делать при остеохондрозе шейного отдела?
Лечебный массаж можно делать только после стихания острой фазы и исключения противопоказаний. Сколько понадобится сеансов массажа, чтобы получить необходимый результат в процессе лечения и реабилитации, зависит от степени выраженности поражений и назначается индивидуально.
Как снять напряжение с мышц шеи и плеч при шейном остеохондрозе?
В легких случаях устранить напряжение в мышцах шеи и плеч можно при помощи утренней зарядки и массажа шейно-воротниковой зоны. Если это не помогает, можно использовать комплекс упражнений для ЛФК, мануальную терапию. В крайних случаях врач назначает медикаментозную терапию.
Что делать если голова болит от шейного остеохондроза?
Главным образом, головная боль, сопровождающая развитие остеохондроза, появляется из-за нарушения стабильного процесса кровообращения в головном мозге. Чтобы устранить болевые ощущения, возникшие в данном случае, врач назначает обезболивающие препараты, массаж, сеансы рефлексотерапии (иглоукалывание, баночный массаж и пр.), ЛФК, озонотерапию, бальнеопроцедуры и др. При этом строго запрещается самолечение, чтобы не ухудшить клиническую картину и не нарушить тактику лечения.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.

Врач-невролог, вертебролог, мануальный терапевт высшей категории, рефлексотерапевт высшей категории

Врач-невролог, вертебролог высшей категории
Какой врач лечит шейный остеохондроз?
Провести лечение шейного остеохондроза в Киеве можно при помощи профессионалов клиники МЕДИКОМ. Узнать, какой врач лечит шейный остеохондроз в подразделениях на Оболони и Печерске, помогут операторы колл-центра.
Распространенный остеохондроз шейного, грудного и поясничного отдела позвоночника: симптомы и лечение заболевания
Распространенный остеохондроз — дегенеративно-дистрофическая патология, локализованная в нескольких отделах позвоночного столба. Чаще всего диагностируется поражение шейных и поясничных сегментов из-за подвижности структур, постоянных статических и динамических нагрузок. При вовлечении в патологию грудных позвонков и межпозвонковых дисков формируется генерализованный остеохондроз. В этом случае состояние человека существенно ухудшается, повышается вероятность потери работоспособности.

При диагностировании заболевания используются инструментальные методы — рентгенография, КТ, МРТ, УЗИ. А для выявления причины деструктивных изменений в хрящевых и костных тканях проводятся исследования образцов крови и синовиальной жидкости. В терапии патологии 1 и 2 степени тяжести применяются консервативные методы — прием фармакологических препаратов, массажные процедуры, лечебная гимнастика, лазеротерапия, магнитотерапия. Пациентам с распространенным остеохондрозом позвоночника на 3-4 стадии обычно проводится хирургическая операция.

Характерные особенности патологии
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. ” Читать далее.
Распространенный остеохондроз шейного, грудного, поясничного отдела позвоночника выявляется у около 15% обследуемых пациентов. Диагноз выставляется при обнаружении повреждения более двух не расположенных рядом межпозвонковых дисков. Наиболее часто заболеванием затрагивается одновременно шейные и поясничные диски, а затем оно распространяется на позвонки. Ведущий симптом патологии — боль, которая может быть:
- кратковременной;
- четко локализованной;
- иррадиирущей;
- летучей.
Характер клинического проявления зависит от состояния позвоночного столба. В результате компенсаторных нарушений физиологической осанки серьезно изменяется его конфигурация, что повышает интенсивность болезненных ощущений. Например, для длительно протекающего пояснично-крестцового остеохондроза характерен постоянный спазм скелетной мускулатуры в области нижних грудных позвонков, провоцирующий частичную деформацию позвоночника. Постепенно осанка человека изменяется из-за формирующейся холки на границе шейного и грудного отделов. Далее разрушаются межпозвонковые диски, расположенные выше этого образования. Пояснично-крестцовый и шейный остеохондроз оказываются патологически взаимосвязаны. Типичные деструктивные изменения хорошо визуализируются на рентгенографических изображениях. Этого достаточно для выставления диагноза «распространенный остеохондроз поясничного и шейного отдела позвоночника».
Если при рентгенографии обнаружены необратимые дегенеративные изменения в дисках на всех уровнях, необходима дифференциальная диагностика саркоидоза, болезни Бехтерева, амиотрофического бокового склероза. После их исключения выставляется диагноз «генерализованный остеохондроз».
Интервью Игнатьева Радиона Геннадиевича:
Причины
Дегенеративные процессы в межпозвонковых дисках провоцирует обезвоживание волокон фиброзных колец в результате нарушений диффузного обмена. Развитие стойкой дегидратации происходит из-за отсутствия кровеносной системы в хрящевых тканях дисков. Запасы жидкости, кислорода, питательных и биологически активных веществ восполняются при диффузном обмене с окружающими мышечными тканями:
- при сокращении мышечных волокон выделяется некоторый объем межклеточной жидкости, абсорбируемой гиалиновыми хрящами;
- при сжатии хрящей выделяется избыточное количество жидкости вместе с растворенными в ней продуктами анаболического распада;
- мышцы поглощают эту жидкость, а затем передают в центры обработки, задействуя кровеносные и лимфатические сосуды.
Такой механизм диффузного обмена обеспечивает нормальное функционирование хрящевых межпозвонковых дисков, их регенерацию. Распространенный остеохондроз позвоночника развивается при потере дисками влаги, так как они утрачивают эластичность, прочность, амортизационные свойства. Спровоцировать возникновение патологии могут внешние и внутренние негативные факторы:
- низкая двигательная активность, отрицательно влияющая на диффузный обмен;
- несбалансированный рацион, нарушающий обмен жиров, протеинов, углеводов;
- отсутствие в ежедневном меню продуктов, обогащенных аминокислотами, водо- и жирорастворимыми витаминами, микроэлементами;
- использование излишне мягких спальных принадлежностей — матрасов, подушек;
- неправильная осанка, плоскостопие, косолапость, провоцирующая смещение тел позвонков при движении;
- подъем тяжестей.
Лечение распространенного остеохондроза не даст результата, если эти провоцирующие факторы не исключить до его проведения. Прием препаратов на время снизит выраженность симптоматики, но деструкция хрящевых тканей и распространение патологии продолжатся.
О провоцирующих факторах:
Клиническая картина
Распространенный остеохондроз позвоночника (код по МКБ10 — М42.1) проявляется типичной симптоматикой дегенеративно-дистрофических патологий опорно-двигательного аппарата. В вертебрологии и неврологии признаки патологии разделяют на несколько групп. На начальной стадии заболевание обычно манифестирует воспалительным процессом, развивающимся в ответ на попытки организма компенсировать нестабильность позвоночника. Например, на первичном этапе обезвоживания межпозвонковых дисков в очаги патологии проникают специфические медиаторы воспаления. Происходит улучшение кровоснабжения поврежденных тканей для восстановления необходимых запасов жидкости. Самочувствие больного улучшается даже без врачебного вмешательства.
Спустя несколько месяцев клинические проявления не только возвращаются, но и усугубляются. Организм не в силах справиться со стремительно прогрессирующим заболеванием, поэтому вскоре к воспалительным симптомам присоединяются травматические признаки. Они возникают из-за повреждения мягких тканей и сдавливания чувствительных нервных окончаний. Для этого этапа характерны следующие симптомы распространенного остеохондроза позвоночника:
- нарушается терморегуляция, повышается температура тела на фоне усиленного потоотделения или возникает озноб, холодная испарина;
- задерживается мочеиспускание, появляются трудности с опорожнением кишечника;
- движения становятся скованными, ограничивается подвижность сразу в нескольких отделах позвоночного столба;
- снижается умственная и физическая работоспособность;
- постоянно присутствует болевой синдром различной вариабельности;
- немеют участки кожи и тела, имеющие общую иннервацию с поврежденными дисками и позвонками.
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
К неврологическим симптомам распространенного остеохондроза относятся частые головные боли, головокружения, подъемы артериального давления, нарушения координации движений. Нередко у пациентов, особенно женщин, диагностируются депрессивные состояния.
По мере прогрессирования заболевания межпозвонковые диски уплощаются, а расстояние между позвонками уменьшается. Формируются костные наросты (остеофиты), травмирующие мягкие ткани, сдавливающие кровеносные сосуды и нервные корешки. Это приводит к еще большему обострению симптоматики.
Антон Епифанов о самых частых симптомах:
Шейный отдел
На начальной стадии патологии симптомы распространенного остеохондроза выражены неярко. Боли, локализованные в задней поверхности шеи или воротниковой зоне, отсутствуют. Появляются неврологические расстройства, характерные для вегетососудистой дистонии, синдром хронической усталости, артериальная гипертония. Возможно снижение остроты слуха, зрения, нарушаются глотательные функции. Иногда воспаляются тройничный и лицевой нервы, возникают психоэмоциональные расстройства.

При первичном диагностировании врач пальпирует остистые отростки, обращает внимание на спазмированность мышц шеи в воротниковой зоне. Во время нажатия пациент жалуется на болезненность. Заподозрить наличие патологии опытный диагност может по нарушению подвижности, утренней скованности, поражению корешковых нервов, иннервирующих шейный отдел.
Грудной отдел
Распространенный остеохондроз грудного отдела позвоночника проявляется симптомами, маскирующимися под нестабильную функциональную стенокардию или развивающийся инфаркт миокарда. Обязательно проводится ЭКГ для исключения этих сердечно-сосудистых патологий. Для заболевания характерны и другие клинические проявления:
-
, трудности при попытке совершить глубокий вдох;
- возникновение режущих, колющих, давящих болей между лопатками;
- невозможность полноценно отвести руку в бок, поднять ее вверх или выставить перед собой;
- нарастание интенсивности болей при кашле, смехе, физической нагрузке.
При пальпации обнаруживается напряжение мышц, их болезненность. Пациент может жаловаться на боли в области почек, эпигастрия, нижней части живота. Для исключения патологий внутренних органов проводится ряд инструментальных и лабораторных исследований, в том числе тест Пастернацкого, анализ урины по Нечипоренко.
Поясничный отдел
Поясничная патология практически всегда сопровождается болезненными ощущениями. Довольно быстро атрофируются мышцы ягодиц и бедер, возникают симптомы корешкового синдрома. Пациенты жалуются на ощущение «ползающих мурашек», онемение, покалывание в пояснице. Кожа становится бледной, холодной на ощупь. В тяжелых случаях параличом поражается кишечник и (или) мочевой пузырь.
Для этого вида распространенного остеохондроза характерно быстрое возникновение протрузий диска и грыжевого выпячивания, что выражается в изменении походки, осанки, а иногда в параличе или парезе нижних конечностей.
Основные методы терапии
Практикуется комплексный подход к лечению распространенного остеохондроза позвоночника. Окончательно восстановить разрушенные хрящевые ткани невозможно, поэтому терапия направлена на полное устранение симптоматики и профилактику распространения патологии на здоровые диски и позвонки. Заболевание хорошо поддается лечению на начальной стадии. Из препаратов пациентам обычно назначаются только хондропротекторы (Терафлекс, Артра, Структум), стимулирующие частичную регенерацию зрящей. После 10-14 дней применения они проявляют анальгетическую, противовоспалительную, противоотечную активность. Больным с шейным остеохондрозом 2 или 3 степени тяжести показано использование обезболивающих средств:
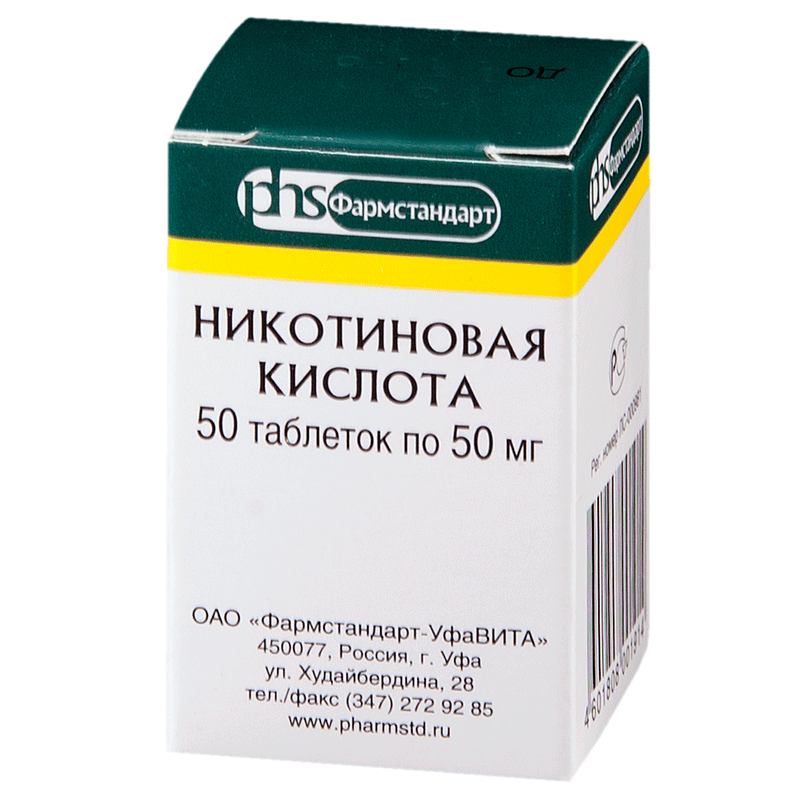
Для снятия мышечных спазмов применяются миорелаксанты Баклофен, Мидокалм, Сирдалуд. Улучшают кровоснабжение головного мозга Эуфиллин, Пентоксифиллин, Никотиновая кислота, а повышают умственную и физическую работоспособность Винпоцетин, Пирацетам, Ноотропил.
Консервативное лечение распространенного остеохондроза грудного отдела позвоночника редко дает положительные результаты. При неэффективности лазеротерапии, магнитотерапии, УВЧ-терапии, массажных процедур в течение нескольких месяцев пациентов готовят к операции. Хирургическое вмешательство проводится также при остеохондрозе 3 или 4 степени, локализованном в шейном, грудном отделах.
Самый эффективный способ терапии и профилактики заболевания — ежедневные занятия лечебной гимнастикой и физкультурой. Регулярные тренировки способствуют улучшению кровообращения в поврежденных хрящевых тканях. А за счет укрепления мышечного корсета спины позвонки и диски надежно стабилизируются, не смещаются во время движения.
Шейный остеохондроз причины, симптомы, методы лечения и профилактики
Шейный остеохондроз — это окостенение позвонков в области шеи. Костные ткани начинают сдавливать кровеносные сосуды и нервные окончания. Чтобы диагностировать шейный остеохондроз, нужно обратиться к неврологу.
Чем опасен остеохондроз шейного отдела
Многие пациенты жалуются на то, что болит шея и голова одновременно. Пациентам приходится выбирать определенное положение, в котором боль стихает или кажется не такой острой. Это не всегда комфортно, поэтому работоспособность снижается.
С течением заболевания развивается протрузия дисков, межпозвонковые ткани разрушаются, а щели уменьшаются. На последней стадии болезни диск полностью разрушается, на его месте образуется соединительная ткань. Из-за этого у пациента появляется ограничение подвижности: например, он не может повернуть или наклонить голову.
Если вовремя не вылечить остеохондроз в шейном отделе, он может привести к сдавливанию спинного мозга, инвалидности и параличу.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины
Когда нагрузка на шею увеличивается, мышечные ткани провоцируют спазм. Это может произойти из-за:
— избыточной массы тела;
— сидячего образа жизни;
— физических повреждений позвоночника;
— нарушения обмена веществ;
— интенсивных физических нагрузок;
— частых стрессовых ситуаций;
— длительного пребывания в неудобной позе;
— частого напряжения мышечных тканей спины и шеи. Например, во время управления автомобилем;
— аномального развития шейного отдела позвоночника;
— неправильного рациона питания;
— заболеваний, провоцирующих дегенеративный процесс хрящей.
Симптомы
На начальной стадии появляются:
— болезненные ощущения в шейном и затылочном отделе, они могут отдавать в область плеч и верхних конечностей;
— слабость мышц рук;
— болезненные ощущения при повороте головой;
— хруст при движениях головой;
— дезориентация в пространстве;
Впоследствии могут появиться другие симптомы:
— невротические нарушения: чувство тревожности из-за плохого кровообращения головного мозга;
— точки перед глазами;
— тошнота и рвота;
— болезненные ощущения в области рук в ночное время суток;
— паралич мышечных тканей лица;
— онемение мышц плеч.
Разновидности
Выделяют несколько синдромов шейного остеохондроза.
Корешковый синдром шейного остеохондроза. Происходит при защемлении нервного корешка. При этом уменьшается упругость кожных покровов, появляется отечность. Болезненные ощущения распространяются от шеи к предплечью и далее — к рукам. Дополнительный симптом — чувство покалывания.
Синдром позвоночной артерии шейного остеохондроза. Распространяется на затылочную и височную область и сопровождается постоянной пульсирующей болью. Пациент чувствует еще больший дискомфорт после длительного пребывания в неудобной позе. Также у больного ухудшаются слух и зрение, возможны обмороки и тошнота.
Синдром шейной мигрени. Симпатические узлы раздражаются, нарушается кровообмен. Может развиться гипертония. Дополнительные симптомы — заложенность и звон в ушах.
Гипертензионный синдром шейного остеохондроза. Его характеризует повышенное давление в артериальных сосудах. У болезненных ощущений распирающий характер. Больные жалуются на тошноту. Возможно повышение температуры тела.
Стадии развития шейного остеохондроза
Прогрессирование болезни происходит в 4 стадии.
- На первой стадии неяркая симптоматика. Отмечают небольшое напряжение мышц и болезненные ощущения. То есть мышцы шеи устают быстрее, чем в здоровом состоянии.
- На второй стадии развивается протрузия и уменьшается расстояние между позвонками. Начинается процесс разрушения фиброзного кольца. У больного ухудшается работоспособность.
- На третьей стадии признаки заболевания обостряются. Пациент испытывает постоянную боль. Возможно онемение мышечных тканей и прогрессирование грыжи. Суставы и движения пациенты скованы.
- На четвертой стадии разрушается межпозвоночный диск, вместо него образуется соединительная ткань. У больного учащаются приступы головокружения и нарушается координация.
Осложнения
Если своевременно не вылечить заболевание, то могут появиться осложнения:
— грыжа межпозвонкового диска;
— сжатие артериальных каналов;
Диагностика
Шейный остеохондроз диагностирует невролог. Также может понадобиться консультация вертебролога, эндокринолога, онколога, ортопеда, травматолога или нейрохирурга.
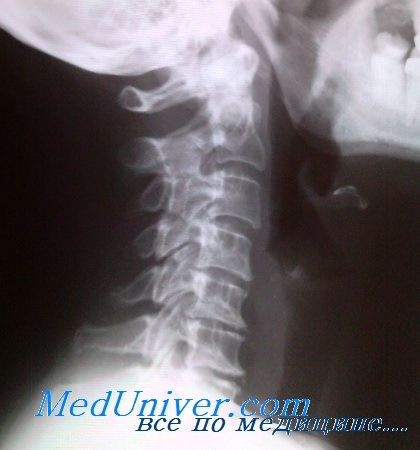
Врач спрашивает больного о симптомах, определяет подвижность шеи, проверяет рефлексы, чувствительность и напряжение в мышцах. После этого проводят диагностику: рентгенографию, компьютерную или магнитно-резонансную томографию.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
Лечение шейного остеохондроза
Основу восстановительной терапии составляет лечебная физкультура, массаж, рефлексотерапия, иглоукалывание и другие физиопроцедуры.
ЛФК при шейном остеохондрозе
Упражнения при остеохондрозе шеи подбирают индивидуально в зависимости от стадии болезни и особенностей организма пациента. Например, врач может рекомендовать следующий комплекс упражнений:
- медленное вращение головой по кругу, по 10 раз в обе стороны;
- поднятие головы, торса и спины из положения лёжа на животе, при этом руки упираются в пол, а спина остается прямой;
- повороты головой налево и направо в положении лёжа до момента касания пола ухом;
- давление ладонями на лоб, а лбом — на ладони в течение 30 секунд и столько же с руками, сведёнными на затылке.
Мануальная терапия при шейном остеохондрозе
Лечение мануальной терапией снимает мышечное напряжение и блокировку суставов, избавляет от боли, восстанавливает возможности мышечно-суставного аппарата. Врач оценивает состояние мышц, определяет болевые точки и степень спружинивания позвоночного сустава. Далее путем активных и пассивных движений руками оказывает воздействие на поврежденные сухожилия, связки и мышцы. Лечение мануальной терапии противопоказано в период острого воспаления и при нестабильности позвонков.
Иглоукалывание
Иглоукалывание при шейном остеохондрозе осуществляют с применением стерильных игл, которые вводят в предварительно выбранные точки на разную глубину и оставляют на определённое время. Иглы выбирают очень тонкие, чтобы минимизировать неприятные ощущения. Процедура облегчает боль, активизирует микроциркуляцию, нормализует обменные процессы, улучшает общее состояние здоровья и повышает эффективность медикаментозного лечения.
Кинезиотейпирование
Это наложение на область шейно-воротниковой зоны эластичного бинта в виде буквы Y с сохранением подвижности шеи. Тейпы при шейном остеохондрозе купируют боль, сдерживают воспаление, обеспечивают поддержку околопозвоночных мышц.
Ортопедические воротники
Воротник при остеохондрозе шейного отдела нужен в остром периоде заболевания. Он фиксирует кости и суставы, уменьшая нагрузку на пораженный сегмент. Также воротник корректирует положение деформированных позвонков и костей скелета, облегчает боль.
С учетом степени фиксации ортопедические воротники бывают нескольких видов:
- мягкая шина (воротник Шанца). Это изделие из плотного, эластичного пенополиуретана в чехле из ткани с креплением в виде липучки, пуговицы или пластиковой застежки. С ее помощью можно регулировать объем воротника. Мягкую шину носят от 2 недель до 4 месяцев, после каждых двух часов использования нужно сделать перерыв;
- надувной воротник. Состоит из плотного, гибкого материала. Курс лечения зависит от стадии остеохондроза. В первые дни рекомендовано носить воротник по пять минут дважды в день, постепенно увеличивая время до 30 минут. Надувной воротник носят для профилактики шейного остеохондроза;
- воротник полужёсткой фиксации. Полужёсткий корсет для шеи изготавливают из полиуретана с застежкой сзади. По сравнению с мягкой шиной он прочнее фиксирует шею. Он представлен в разных размерах;
- воротник жесткой фиксации. Выполнен из термопластичного материала с передним и задним суппортом. Его изготавливают по индивидуальным размерам и рекомендуют использовать в течение всего курса лечения шейного остеохондроза.
Массаж при шейном остеохондрозе
В лечении остеохондроза шейного отдела применяют классический ручной массаж шейно-воротниковой зоны. Воздействие на мышцы и связки укрепляет мышечный корсет и увеличивает мышечную работоспособность. Также массаж оказывает лимфодренажный, расслабляющий и болеутоляющий эффект.
Во время массажа пациент лежит на животе с прижатым к груди подбородком. Руки должны быть согнуты в локтях, а лоб — касаться кистей рук, мышцы шеи должны быть расслаблены.
Физиолечение
Физиопроцедуры при остеохондрозе шейного отдела — это:
- лекарственный электрофорез>. Под воздействием электрического тока препарат попадает в место поражения;
- магнитотерапия>. Активизирует ток крови по сосудам, запускает обменные процессы, уменьшает отечность и обезболивает;
- ультразвук>. Снижает чувствительность нервных окончаний, восстанавливает поврежденные нервные волокна, обеспечивает противовоспалительный и анальгезирующий эффект;
- диадинамические токи>. Уменьшают отек, боль и воспаление, улучшают трофику тканей, стимулируют мышцы и нервные волокна.
Медикаментозное лечение шейного остеохондроза
Современная медицина старается уходить от медикаментов. Некоторые лекарства очень тяжелые и могут отрицательно отразиться на здоровье пациента. Если без медикаментозного лечения не обойтись, применяют подобранный комплекс из нескольких лекарств, в числе которых:
- нестероидные противовоспалительные средства. Они снимают боль, отек и воспаление поврежденного нервного корешка. Чаще всего это мази и медикаменты для приема внутрь. Обезболивающие уколы при шейном остеохондрозе назначают, если нет эффекта от лечения таблетками;
- витамины группы В. Улучшают обменные процессы в нервной ткани;
- хондропротекторы. Восстанавливают костно-хрящевую ткань, сдерживают дегенеративно-дистрофические изменения;
- миорелаксанты. Снимают мышечное напряжение, расслабляют мускулатуру;
- вазодилататоры, ангиопротекторы, ноотропы. Расширяют сосуды, улучшают микроциркуляцию, восстанавливают питание поврежденных нервных окончаний.
Другие способы лечения
В курс специализированной неврологической помощи при шейном остеохондрозе входят и другие методы лечения:
Остеохондроз позвоночника
Остеохондроз позвоночника — это хроническое заболевание, при котором происходят дегенеративные изменения позвонков и находящихся между ними межпозвонковых дисков. В зависимости от места поражения позвоночника различают: остеохондроз шейного отдела, остеохондроз грудного отдела и остеохондроз поясничного отдела. Для диагностики остеохондроза позвоночника необходимо проведение рентгенографии, а в случае его осложнений (например, грыжи межпозвонкового диска) – МРТ позвоночника. В лечении остеохондроза позвоночника наряду с медикаментозными методами широко применяют, рефлексотерапию, массаж, мануальную терапию, физиопроцедуры и лечебную физкультуру.
МКБ-10

Этиология и патогенез
В той или иной степени остеохондроз позвоночника развивается у всех людей в возрасте и является одним из процессов старения организма. Раньше или позже в межпозвонковом диске возникают атрофические изменения, однако травмы, заболевания и различные перегрузки позвоночника способствуют более раннему возникновению остеохондроза. Наиболее часто встречается остеохондроз шейного отдела и остеохондроз поясничного отдела позвоночника.
Разработано около 10 теорий остеохондроза: сосудистая, гормональная, механическая, наследственная, инфекционно-аллергическая и другие. Но ни одна из них не дает полного объяснения происходящих в позвоночнике изменений, скорее они являются дополняющими друг друга.
Считается, что основным моментом в возникновении остеохондроза является постоянная перегрузка позвоночно-двигательного сегмента, состоящего из двух соседних позвонков с расположенным между ними межпозвонковым диском. Такая перегрузка может возникать в результате двигательного стереотипа — осанка, индивидуальная манера сидеть и ходить. Нарушения осанки, сидение в неправильной позе, ходьба с неровным позвоночным столбом вызывают дополнительную нагрузку на диски, связки и мышцы позвоночника. Процесс может усугубляться из-за особенностей строения позвоночника и недостаточности трофики его тканей, обусловленных наследственными факторами. Чаще всего пороки в строении встречаются в шейном отделе (аномалия Кимерли, краниовертебральные аномалии, аномалия Киари) и приводят к сосудистым нарушениям и раннему появлению признаков остеохондроза шейного отдела позвоночника.
Возникновение остеохондроза поясничного отдела чаще связано с его перегрузкой при наклонах и подъемах тяжести. Здоровый межпозвоночный диск может выдерживать значительные нагрузки благодаря гидрофильности находящегося в его центре пульпозного ядра. Ядро содержит большое количество воды, а жидкости, как известно, мало сжимаемы. Разрыв здорового межпозвонкового диска может произойти при силе сдавления более 500 кг, в то время как измененный в результате остеохондроза диск разрывается при силе сдавления в 200 кг. Нагрузку в 200 кг испытывает поясничный отдел позвоночника человека весом 70 кг, когда он удерживает 15-ти килограммовый груз в положении наклона туловища вперед на 200. Такое большое давление обусловлено малой величиной пульпозного ядра. При увеличении наклона до 700 нагрузка на межпозвонковые диски составит 489 кг. Поэтому часто первые клинические проявления остеохондроза поясничного отдела позвоночника возникают во время или после подъема тяжестей, выполнения работы по дому, прополки на огороде и т. п.
При остеохондрозе пульпозное ядро теряет свои гидрофильные свойства. Это происходит из-за нарушений в его метаболизме или недостаточного поступления необходимых веществ. В результате межпозвонковый диск становится плоским и менее упругим, в его фиброзном кольце при нагрузке появляются радиальные трещины. Уменьшается расстояние между соседними позвонками и они смещаются по отношению друг к другу, при этом происходит смещение и в фасеточных (дугоотростчатых) суставах, соединяющих позвонки.
Разрушение соединительной ткани фиброзного кольца диска, связок и капсул фасеточных суставов вызывает реакцию иммунной системы и развитие асептического воспаления с отечностью фасеточных суставов и окружающих их тканей. Из-за смещения тел позвонков происходит растяжение капсул фасеточных суставов, а измененный межпозвонковый диск уже не так прочно фиксирует тела соседних позвонков. Формируется нестабильность позвоночного сегмента. Из-за нестабильности возможно ущемление корешка спинномозгового нерва с развитием корешкового синдрома. При остеохондрозе шейного отдела позвоночника это часто возникает во время поворотов головой, при остеохондрозе поясничного отдела — во время наклонов туловища. Возможно формирование функционального блока позвоночно-двигательного сегмента. Он обусловлен компенсаторным сокращением позвоночных мышц.
Грыжа межпозвоночного диска образуется, когда диск смещается назад, происходит разрыв задней продольной связки и выпячивание части диска в спинномозговой канал. Если при этом в спинномозговой канал выдавливается пульпозное ядро диска, то такая грыжа называется разорвавшейся. Выраженность и длительность болей при такой грыже значительно больше, чем при неразорвавшейся. Грыжа диска может стать причиной корешкового синдрома или сдавления спинного мозга.
При остеохондрозе происходит разрастание костной ткани с образованием остеофитов — костных выростов на телах и отростках позвонков. Остеофиты также могут вызвать сдавление спинного мозга (компрессионную миелопатию) или стать причиной развития корешкового синдрома.
Симптомы остеохондроза позвоночника
Главным симптомом остеохондроза позвоночника является боль. Боль может быть острой с высокой интенсивностью, она усиливается при малейшем движении в пораженном сегменте и поэтому заставляет пациента принимать вынужденное положение. Так при остеохондрозе шейного отдела позвоночника пациент держит голову в наименее болезненной позе и не может ее повернуть, при остеохондрозе грудного отдела боль усиливается даже при глубоком дыхании, а при остеохондрозе поясничного отдела пациенту сложно садиться, вставать и ходить. Такой болевой синдром характерен для сдавления корешка спинномозгового нерва.
Примерно в 80% случаев наблюдается тупая боль постоянного характера и умеренной интенсивности. В подобных случаях при осмотре врачу необходимо дифференцировать проявления остеохондроза позвоночника от миозита мышц спины. Тупая боль при остеохондрозе обусловлена избыточным компенсаторным напряжением мышц, удерживающих пораженный позвоночно-двигательный сегмент, воспалительными изменениями или значительным растяжением межпозвонкового диска. У пациентов с таким болевым синдромом вынужденное положение отсутствует, но выявляется ограничение движений и физической активности. Пациенты с остеохондрозом шейного отдела позвоночника избегают резких поворотов и наклонов головой, с остеохондрозом поясничного отдела – медленно садятся и встают, избегают наклонов туловища.
Все симптомы остеохондроза, проявляющиеся только в районе позвоночного столба, относятся к вертебральному синдрому. Все изменения, локализующиеся вне позвоночника, формируют экстравертебральный синдром. Это могут быть боли по ходу периферических нервов при сдавлении их корешков на выходе из спинного мозга. Например, люмбоишиалгия — боли по ходу седалищного нерва при остеохондрозе поясничного отдела позвоночника. При остеохондрозе шейного отдела позвоночника это сосудистые нарушения в вертебро-базилярном бассейне головного мозга, вызванные сдавлением позвоночной артерии.
Осложнения остеохондроза позвоночника
Осложнения остеохондроза связаны с грыжей межпозвонкового диска. К ним относят сдавление спинного мозга (дискогенная миелопатия), для которого характерно онемение, слабость определенных мышечных групп конечностей (в зависимости от уровня сдавления), приводящая к появлению парезов, мышечные атрофии, изменение сухожильных рефлексов, нарушения мочеиспускания и дефекации. Межпозвоночная грыжа может стать причиной сдавления артерии, питающей спинной мозг, с образованием ишемических участков (инфаркт спинного мозга) с гибелью нервных клеток. Это проявляется появлением неврологического дефицита (нарушение движений, выпадение чувствительности, трофические расстройства), соответствующего уровню и распространенности ишемии.
Диагностика остеохондроза позвоночника
Диагностику остеохондроза позвоночника проводит невролог или вертебролог. На начальном этапе производят рентгенографию позвоночника в 2-х проекциях. При необходимости могут сделать съемку отдельного позвоночного сегмента и съемку в дополнительных проекциях. Для диагностики межпозвонковой грыжи, оценки состояния спинного мозга и выявления осложнений остеохондроза применяют магнитно – резонансную томографию (МРТ позвоночника). Большую роль играет МРТ в дифференциальной диагностике остеохондроза и других заболеваний позвоночника: туберкулезный спондилит, остеомиелит, опухоли, болезнь Бехтерева, ревматизм, инфекционные поражения. Иногда в случаях осложненного остеохондроза шейного отдела позвоночника необходимо исключение сирингомиелии. В некоторых случаях при невозможности проведения МРТ показана миелография.

МРТ поясничного отдела позвоночника. 1- выраженная дегидратация межпозвонковых дисков во всех сегментах. 2- дегидратация в сегментах L3-L4, L4-L5 справа (разные пациенты)
Прицельное исследование пораженного межпозвонкового диска возможно при помощи дискографии. Электрофизиологические исследования (вызванные потенциалы, электронейрография, электромиография) применяют для определения степени и локализации поражения нервных путей, наблюдения за процессом их восстановления в ходе терапии.
Лечение остеохондроза позвоночника
В остром периоде показан покой в пораженном позвоночно-двигательном сегменте. С этой целью при остеохондрозе шейного отдела позвоночника применяют фиксацию с помощью воротника Шанца, при остеохондрозе поясничного отдела — постельный режим. Фиксация необходима и при остеохондрозе шейного отдела с нестабильностью позвоночного сегмента.
В медикаментозной терапии остеохондроза применяют нестероидные противовоспалительные препараты (НПВП): диклофенак, нимесулид, лорноксикам, мелоксикам, кеторалак. При интенсивном болевом синдроме показаны анальгетики, например, анальгетик центрального действия флупиртин. Для снятия мышечного напряжения используют миорелаксанты — толперизон, тизанидин. В некоторых случаях целесообразно назначение противосудорожных препаратов – карбамазепин, габапентин; антидепрессантов, среди которых предпочтение отдают ингибиторам обратного захвата серотонина (сертралин, пароксетин).
При возникновении корешкового синдрома пациенту показано стационарное лечение. Возможно локальное введение глюкокортикоидов, противоотечная терапия, применение вытяжения. В лечении остеохондроза широко используется физиотерапия, рефлексотерапия, массаж, лечебная физкультура. Применение мануальной терапии требует четкого соблюдения техники ее выполнения и особой осторожности при лечении остеохондроза шейного отдела позвоночника.
Операции на позвоночнике показаны прежде всего при значительном сдавлении спинного мозга. Оно заключается в удалении грыжи межпозвонкового диска и декомпрессии спинномозгового канала. Возможно проведение микродискэктомии, пункционной валоризации диска, лазерной реконструкции диска, замены пораженного диска имплантатом, стабилизации позвоночного сегмента.