Реактивный (аллергический) артрит суставов
Реактивный или аллергический артрит возникает в виде проявления общей реакции организма на возбудитель. Заболевание поражает суставы (острое, подострое воспаление), являясь доброкачественным.
Группу риска составляют дети, склонные к проявлению аллергии, или те, которые перенесли пищевые отравления, инфекционные заболевания. Распространенными аллергенами являются лекарственные препараты, продукты питания, пыльца, шерсть животных.
Но не все дети даже из группы риска заболевают реактивным артритом. Дополнительным немаловажным фактором является генетическая предрасположенность.
Главная отличительная особенность данного артрита — он обратим. Однако возможны рецидивы, и при повторном воздействии одного и того же аллергена на организм сила симптомов увеличивается.
Почему возникает реактивный артрит
Основная причина — возбудители, попавшие внутрь организма. Но если в острый период исследовать суставную жидкость, то бактерий или антител в ней обнаружить не удастся. Объясняется данный факт следующим явлением: лейкоциты крови, направленные на борьбу с бактериями, начинают соединяться с ними, образовывая иммунные комплексы, которые принимают клетки суставов за инородные тела, которые необходимо уничтожить. Таким образом, сбой в иммунной системе приводит к воспалению суставов.
Возбудители заболевания передаются воздушно-капельным и воздушно-пылевым способом, во время рождения от матери. Переносчиками являются и домашние животные.
Как заболевание себя проявляет
Реактивный артрит дает о себе знать на 1-3 неделю после попадания возбудителя в организм. Распространенные предшественники — инфекции остро-респираторного, кишечного и урогенитального характера.
- Появляются сильные болевые ощущения в суставе.
- Пациент начинает резко прихрамывать или вовсе не может использовать больной сустав.
- В области поражения возникает отек, нередко покраснение и локальное повышение температуры.
- Поднимается общая температура.
- Наблюдаются слабость и снижение аппетита.
Появление более конкретных симптомов зависит от попавших в организм бактерий. По ним и определяется основной возбудитель.
- Урогенитальная инфекция нередко сопровождается хламидийной. Появляются клинические признаки цистита и уретрита у мальчиков, вульвовагинита и вульвита — у девочек.
- Кишечные бактерии усугубляют общие симптомы. Так, температура тела повышается до 38 градусов и более, болеть начинают все суставы, накопление большого количества жидкости в области сустава приводит к его ярко выраженной деформации, что приводит к нарушению подвижности, также болят прилегающие к нему сухожилия.
Сложность диагностики
Она заключается в том, что общие симптомы очень схожи с признаками других разновидностей артрита. И на приеме у ревматолога нашей клиники многие пациенты и их родители забывают сказать, что незадолго до этого они перенесли инфекционное заболевание или было проявление аллергии. Поэтому первоочередная задача наших специалистов заключается в выяснении полной и точной картины заболеваний, которыми ребенок болел в течение 1-2 месяцев, чтобы назначить проведение правильных анализов и провести лечение.
Основными методами диагностики являются:
- Визуальный осмотр пораженного сустава. крови и мочи. Заболевание определяется по лейкоцитам, антителам к урогенитальным инфекциям, количество которых превышает норму.
- Анализ кала необходим для выявления/исключения инфекций в кишечнике.
- В некоторых случаях назначается анализ синовиальной жидкости, биопсия синовиальной оболочки сустава.
- Для подтверждения диагноза врач может назначить рентгенологическое исследование, магнитно-резонансную томографию.
Особенности лечения
Процесс лечения реактивного артрита в нашей клинике проходит одновременно в трех направлениях:
- Снимаются болевые симптомы. Для снятия боли используются нестероидные противовоспалительные лекарства. Когда боли сильные и назначенные препараты не помогают, допустимо внутрисуставное введение гормонального лекарства. Они быстро действуют, но использовать их можно не чаще одного раза в месяц и при отсутствии бактерий в синовиальной жидкости.
- Лечение инфекций, спровоцировавших появления заболевания. Подбор лекарств, дозировки и продолжительности лечения осуществляется в зависимости от того, какой возбудитель был обнаружен.
- Ликвидация последствий, появление которых спровоцировано болезнью. Для купирования вредоносных процессов, которые были запущенны реактивным артритом, применяется патогенетическое лечение, назначаются иммуномодуляторы. Проведение данной терапии необходимо только тогда, когда заболевание обретает затяжной характер.
Для максимально эффективного лечения мы рекомендуем обращаться в нашу клинику при появлении первых признаков или подозрений на реактивный артрит.
Популярные вопросы
Какой прогноз лечения аллергического артрита?
Ответ: Прогноз положительный, заболевание обратимое. А симптомы острые и подострые перестают беспокоить пациента сразу после начала терапии.
Какие меры профилактики существуют во избежание рецидивов?
Ответ: Когда аллерген установлен, главное — предотвратить его повторное попадание в организм. Необходимо постоянно наблюдаться у аллерголога-иммунолога и ревматолога. Если необходим прием антибиотиков, то сначала сделайте пробу. При отсутствии реакции принимайте лекарство в комплексе с антигистаминными препаратами.
Своевременно лечите заболевания инфекционного характера, особенно у детей. Не пускайте болезнь на самотек и не занимайтесь самолечением.
В помещении, где находятся дети, должна поддерживаться чистота, обеспечиваться необходимая влажность и циркуляция воздуха. Ребенка следует приучить регулярно мыть руки. Если в доме есть животные, которые выходят на улицу, то регулярно купайте их с использованием специальных шампуней и вытирайте лапы после каждой прогулки.
Посттравматический артрит – не редкость!
Большинство пациентов, которые обращаются к ревматологу с посттравматическим артритом сустава, склонны игнорировать бытовые повреждения. Поскользнувшись на обледенелой дорожке, такие люди отряхиваются и идут дальше, потирая ушибленную спину. Потянув запястье в спортзале, забывают об этом до следующей тренировки. Но даже если боль после травмы сустава стихает сама через несколько дней, возможны отсроченные во времени последствия. Даже незначительная травма может спровоцировать воспаление, которое влечет дегенеративные процессы в хряще. А если незначительные повреждения имеют повторяющийся характер (например, во время работы), ресурс организма исчерпывается еще быстрее.
В зоне риска по посттравматическому артриту находятся мужчины от 20 до 50 лет, а также женщины в возрасте 30-60 лет. Каждый 7-й пациент, страдающий от артрита, жалуется именно на посттравматическую патологию. Иногда заболевание встречается у детей и подростков. Дополнительным фактором риска выступает избыточный вес.
Посттравматический артрит: причины, механизм развития
Причиной посттравматического артрита выступает повреждение сустава, а также околосуставных тканей – мышц, связок, сухожилий, костей, сосудов, нервов. Сам хрящ страдает достаточно редко в силу его глубокого расположения, но расположенные рядом очаги воспаления влияют на плотность и толщину гиалинового хряща, скорость его износа.
Из-за воспаления и отека после травмы сустава проводимость тканей ухудшается, питательные вещества не попадают в сустав, наблюдается иннервация. Как следствие, хрящевая выстилка сустава утрачивает эластичность, появляется износ опорных поверхностей (на первых порах, в виде очагов эрозии). Поскольку хрящ больше не поглощает удары, вибрации и давление, которые наши кости испытывают при ходьбе и других нагрузках, их принимают на себя головки субхондральных костей, не предназначенные для этого.
Попытки организма компенсировать дистрофию хрящевой ткани приводят к субхондральному остеосклерозу (утолщение костной ткани) и ишемии (недостаточному кровоснабжению пораженного участка).
При этом по краям сустава, вокруг его опорных поверхностей, наблюдается разрастание хрящевой и костной ткани, появление выступов – остеофитов. Этот процесс блокирует сустав, ухудшает его подвижность.
Повреждения могут возникнуть вследствие:
- бытовой или производственной травмы;
- спортивной травмы;
- травм, полученных при ДТП, нападении животных и прочем;
- хирургического вмешательства, реанимационных и других медицинских мероприятий
Зачастую посттравматический артрит суставов возникает на фоне ушибов, вывихов и подвывихов, растяжения или разрыва связок, сухожилий, разрывов или повреждений менисков. Патологический процесс не всегда запускает серьезная травма – иногда это может быть череда мелких повреждений (ударили молотком, прищемили пальцы, постоянно ушибаетесь об угол мебели) или единичная повторная травматизация уже поврежденного участка (например, поврежденное в спорте запястье получило дополнительную нагрузку во время бытовых дел).
Симптомы посттравматического артрита
Болезнь может протекать в острой и хронической формах, при этом интенсивность проявления симптомов будет отличаться. ПА может развиться стремительно, в течение пары недель после травмы, а может годами и десятилетиями тянуться до первого обострения.
Пациенты наблюдают признаки, характерные для всех типов артрита:
- боль и ломота в пораженном суставе;
- локальное повышение температуры;
- тугоподвижность и сокращение объема произвольных движений;
- неприятный хруст при сгибании.
Боль после травмы сустава может не проходить в течение длительно времени. Часто болезнь сопровождается припухлостью, образованием отеков. При наличии сильного воспаления наблюдается повышение общей температуры тела, лихорадка, озноб, лейкоцитоз (определяется лабораторно).
Чаще всего симптоматика посттравматического артрита наблюдается в коленных и тазобедренных суставах, но болезнь может начаться в локтевых, голеностопных и даже плечевых суставах. Реже наблюдается посттравматический артрит других суставов – межфаланговых сочленений пальцев рук, плюснефалангового сустава больших пальцев ног, межпозвоночных суставов.
Диагностика посттравматического артрита сустава
Для уточнения диагноза врач-травматолог или ревматолог может назначить:
- общий и биохимический анализ крови/мочи (как правильно, достаточно для исключения схожих заболеваний);
- иммунологический анализ крови/синовиальной жидкости.
При диагностике важно установить степень повреждений и наличие патологических процессов в суставе. Для этого используется:
- рентгенография (обнаруживает скопления гноя в суставной сумке, наличие костных обломков, остеосклеротических изменений);
- компьютерная томография (полная оценка пораженного сустава);
- МРТ (указывает на наличие эрозии, дистрофии хряща, костных дефектов);
- артроскопия (для внутреннего осмотра суставов и мелких медицинских манипуляций);
- УЗИ (для оценки состояния околосуставных тканей).
Лечение посттравматического артрита
Лечение болезни предполагает сочетание фармако-, физиотерапии и немедикаментозных методик. Несмотря на хроническое течение ПА, на ранних стадиях заболевание хорошо поддается терапии и может выходить в длительную (до нескольких лет) ремиссию без обострений.
Курс лечения и поддерживающей терапии назначается врачом индивидуально, с учетом стадии дегенеративного процесса, возрастных особенностей, комплекции, образа жизни и других особенностей пациента.
Правильно подобранное лечение посттравматического артрита:
- сдерживает прогрессирование болезни;
- уменьшает боль и воспалительный процесс;
- сохраняет подвижность сустава;
- позволяет пациенту вести полноценную жизнь с минимальными ограничениями.
Курс занимает длительное время. “Недолеченная” острая стадия болезни приводит к быстрому ее прогрессированию.
Медикаментозное лечение посттравматического артрита
Лекарственная терапия ведется постадийно: сначала снимается острое воспаление, потом назначаются поддерживающие средства, которые нацелены, в основном, на регенерацию хряща, нормализацию обменных процессов в тканях.
Еще до постановки диагноза при травме сустава врач, как правило, назначает нестероидные обезболивающие (НПВП), которые помогают снять воспаление. Лишь если они оказываются неэффективны, в терапию включаются стероидные средства (глюкокортикоиды).
В зависимости от характера внутрисуставных повреждений назначаются другие препараты (например, остеогенные, антибактериальные), ангиопротекторы, внутрисуставные инъекции хондропротекторов и НПВП.
Противовоспалительные мази, кремы и гели можно использовать на постоянной основе, в т.ч. для профилактики обострений, снятия болей во время основной терапии суставов после травмы. Рекомендуется втирать их в пораженную область перед физическими нагрузками.
В последние годы все более популярным становится применение биостимуляторов для выработки хондробластов (молодых клеток хряща, способных к делению) – плазмолифтинг. Эти биологические препараты изготавливаются из собственной плазмы крови пациенты и запускают регенеративные процессы не только в хрящевой ткани, но и в костях, связках и мышцах. Эффект достигается за счет воздействия на ткани т.н. факторов роста и цитокинов.
Немедикаментозная терапия
Немедикаментозное лечение посттравматического артрита суставов включает физиотерапию (аппаратную, иглорефлексотерапию, массаж, грязелечение), снижение веса, поддержание рациона и моциона. В состоянии ремиссии рекомендована лечебная гимнастика (ЛФК). Она помогает сохранить двигательную функцию сустава и объем произвольных движений, укрепляет мышцы и улучшает их аэробное состояние. При достаточном развитии т.н. “антигравитационные” мышцы человека помогают правильно распределить и снизить нагрузку на больные сочленения. А значит, боль после травмы сустава уменьшится, обострения будут случаться реже и протекать мягче.
Гимнастические упражнения при ПА необходимо выполнять сидя, лежа или в воде, под присмотром инструктора. Занятия проводятся по индивидуальной программе, в формате коротких разминок в течение дня (2-3 раза по 15 минут).
Также эффективно сочетание эрготерапии (лечебный труд) с ношением ортезов для суставов после травмы. Важно поддерживать щадящий ортопедический режим – носить утепляющие наколенники, налокотники или перчатки в холодную погоду, избегать частых подъемов по лестнице, статических нагрузок.
В тяжелых случаях врач совместно с пациентом принимает решение об эндопротезировании – деформированный или срощенный сустав извлекается, а на его место устанавливают искусственный. В этом случае потребуется месячная реабилитация. Протезирование бывает частичным или полным. Иногда требуется очистка суставной сумки от костных обломков, пересадка хряща, выравнивание коленного сустава или другие операции.
Лечение сустава после травмы
Адекватное лечение травмы – главный способ профилактики ПА. В оставленном без лечения суставе, помимо артрита, возникают и другие патологии – синовит, бурсит, гемартроз. Они могут протекать скрытно, например, при закрытом кровоизлиянии. Внутрисуставной перелом тоже может заявлять о себе только отеком и болью – часто его пытаются лечить мазями в то время, как требуется полное обездвиживание сустава.
Поэтому при травмировании тканей важно как можно скорее обратиться в травмпункт, даже если боль после травмы сустава кажется терпимой. Рентгенологические и лабораторные методы исследования позволяют оценить степень полученных повреждений и предупредить воспалительный процесс, восстановить питание тканей. Высока вероятность, что инцидент обойдется без последствий и посттравматического артрита удастся избежать.
Для лечения травмы суставов и околосуставных тканей преимущественно применяются те же группы препаратов и методики, что и для лечения ПА – противовоспалительные (системного и местного действия), обезболивающие, с трофическим эффектом – но в других дозировках.
При лечении сустава после травмы показана физиотерапия. При необходимости назначаются малоинвазивные вмешательства (например, пункция сустава – удаление скопившейся жидкости) или хирургические операции. Как правило, показана иммобилизация поврежденного сустава при помощи наложения гипсовой повязки, лонгета или другого ортеза. После снятия гипса необходимо посетить врача-реабилитолога и первоначально ограничить нагрузки лечебной гимнастикой. Дело в том, что при обездвиживании выработка синовиальной жидкости (суставной смазки) не происходит, она выделяется под давлением на хрящ. Первая же серьезная нагрузка на “пересохший” сустав может спровоцировать новое воспаление и эрозию.
В пожилом возрасте лечение посттравматических патологий занимает больше времени. Параллельно с лечением собственно травмы специалист может назначить терапию от остеопороза – наиболее распространенной причины переломов у людей в возрасте.
Возможные осложнения посттравматического артрита суставов
При отсутствии своевременного лечения посттравматический артрит имеет тенденцию к переходу во вторичный посттравматический артроз, связанный с сильным разрушение суставных поверхностей. Как следствие, нередко возникает деформация сустава, прогрессирующие боли, стойкая контрактура (ограничение подвижности), которая устраняется только хирургическим путем. Возможно появление ложного сустава, хромота. Наблюдаются нарушения со стороны сосудистой и нервной системы в местах травмы сустава.
Почему опухают суставы

Суставы представляют собой сложную костно-хрящевую конструкцию, которая принимает на себя всю массу тела. Мелкие и крупные суставы выполняют двигательную функцию и регулярно испытывают физическую нагрузку. Боль и опухание суставов — реакция на внутренние или внешние факторы, результатом которой становится ограничение движений, изменение формы. Если появляется отечность и боль в суставах, независимо от локализации следует обратиться к врачу, чтобы избежать тяжелых, необратимых последствий.
Причины опухания суставов
В основе формирования отека сустава практически всегда лежит воспалительный процесс. В зависимости от границ патологического очага опухание суставов бывает общим или локальным. По течению процесса различают острую и хроническую отечность. Из общих причин формирования отека выделяют:
остеохондриты, протекающие с некрозом хрящей;
интенсивные спортивные нагрузки;
длительное выполнение однотипных движений;
недостаточная физическая активность;
расстройства функций сердца и сосудов;
изменения связанные с возрастом;
проблемы неврологического характера.
Для разработки терапевтической программы в первую очередь необходимо установить причину опухания суставов. Без выяснения первопричины нельзя добиться стойкого лечебного эффекта.
Что делать если опухли суставы на руке
Опухание суставов руки довольно часто возникает на фоне дегенеративно- дистрофических изменений. При отсутствии болезненных ощущений пациенты предъявляют характерные жалобы:
опухание с последующей скованностью суставов пальцев рук;
покраснение кожи над пораженными тканями;
дискомфорт в окружающих мышцах;
появление жидкости в местных тканях.
После тщательного обследования все силы направляют на устранение первопричины. Назначают глюкокортикостероиды, лекарственные препараты с хондропротекторным, противовоспалительным, миорелаксирующим действием. Благодаря им происходит замедление дегенеративных процессов, купируются симптомы воспаления. Обязательно использование витаминов группы В.
Отдельное место занимает применение средств народной медицины, которые способствуют облегчению состояния пациента. С этой целью эффективно накладывание компрессов, выполнение местных ванночек, нанесение мазей на основе лекарственных растений.
Выраженный противоотечный и противовоспалительный эффект достигается с помощью различных физиотерапевтических процедур:
Все активные терапевтические манипуляции осуществляют после устранения признаков воспалительного процесса.
Опухание суставов ног
Опухание голеностопных суставов, мелких суставов стопы приносит неудобства и неприятные симптомы. Пациенты, страдающие опуханием суставов ног отказывают себе в красивой обуви, не могут носить одежду, открывающую колени. Довольно часто первопричиной патологических изменений становятся:
деформирующие суставные патологии;
проблемы сердечно-сосудистой системы;
нарушения функций почек;
тяжелые аллергические реакции.
Опухание коленного сустава часто наблюдается при повреждениях мениска и крестовидных связок.
Для устранения опухания суставов ног применяют консервативные, малоинвазивные хирургические методы, физиотерапию. Из медикаментозных препаратов целесообразно назначение:
нестероидных противовоспалительных средств;
противоотечных и охлаждающих мазей, гелей.
Малоинвазивные процедуры проводят с минимальным нарушением целостности кожи и структуры сустава. Шприцем делают прокол суставной сумки и отсасывают жидкость из суставной полости. Цель артроскопии — удаление поврежденных костно-хрящевых элементов, восстановление целостности крестовидных связок.
Из физиотерапевтических методик выраженный лечебный эффект обеспечивают:
На этапе восстановления обязательны занятия спортивной физкультурой. Курс ЛФК способствует нормализации двигательной активности, восстановлению обменных процессов в пораженных суставах и окружающих тканях. Массаж стимулирует движение лимфы, активизирует местный кровоток. Массажные сеансы устраняют признаки отека, купируют болезненные ощущения, восстанавливают трофику мягких, хрящевых и суставных тканей.
Диагностика
Чтобы установить первопричину опухания суставов, составляют план диагностического обследования. В программу диагностики входят:
Рентгенография — проводится в первую очередь. Осуществляются снимки суставов в двух проекциях. Пораженные суставы отличаются наличием сужения суставной щели, деформацией краев, участков разрушения. Снимки показывают изменения суставных концов костей, очаги остеолиза.
Сонография — необходима для определения степени поражения мягких тканей. В ходе исследования удается выявить наличие свободной жидкости, очаги патологических отложений солей кальция, кровоизлияния. Метод является основным для установления первопричины опухания суставов рук и ног.
КТ, МРТ — визуализируют опухолевые процессы, внутрисуставные травмы. Томографические методы используют с целью дифференциации видов патологический изменений — опухолей, отеков, дегенеративных патологий костных форагментов.
Пункция сустава — обязательна при подозрении на синовит, гемартроз. Полученный биоматериал отправляют на бактериологический, цитологический и иммунологический анализ. На основании полученных результатов удается установить характер патологического процесса.
Лабораторные анализы — необходимы для подтверждения или опровержения ревматоидной, аутоиммунной, аллергической природы заболевания.
Только результаты всестороннего диагностического обследования дают полное представление о природе первопричины опухания суставов.
К какому врачу обращаться
Если у вас или у кого-то из ваших близких опухли суставы локтей, пальцев рук или стоп, колени или голеностопы, следует обязательно обратиться к врачу-ортопеду или ревматологу. В Центре восстановительной медицины в Набережных Челнах ведут прием специалисты с многолетним опытом работы с пациентами, имеющим проблемы с суставами. Подробную информацию о квалификации врача можно получить здесь.
После тщательной диагностики врач составляет медикаментозную программу лечения и назначает курс терапии, направленный на восстановление функций суставов. Пациент оказывается в надежных руках опытных массажистов, физиотерапевтов, реабилитологов. Тщательные занятия со специалистами гарантируют длительный лечебный эффект и нормализацию работы поврежденных суставов.
Цены на лечебные процедуры в клинике можно посмотреть по ссылке. Если остались вопросы, звоните по номерам +7 (8552) 78-09-35, +7 (953) 482-66-62. Внимательные специалисты обязательно дадут вам полный ответ, запишут на консультацию к врачу в удобное для вас время.

Каждый третий человек на планете прошел через такое испытание, как перелом. К сожалению, от этого никто не застрахован, ведь человеческое тело крайне хрупко. После перелома любой сложности необходим определенный курс реабилитации для того, чтобы кость правильно срасталась и не теряла подвижности. Спектр программ реабилитации очень широк и включает в себя такие процедуры как лечебная физкультура, сеансы физиотерапии, механотерапия, массаж, электростимуляция, УФ-облучения, ультразвуковая терапия, принятие лечебных ванн и многие другие. Любые курсы реабилитации необходимо проходить только по назначению лечащего врача, самодеятельность здесь не приветствуется.
.jpg)
Когда человек сталкивается с нарушением работы нервной системы, ему необходимо как можно быстрее обратиться к специалисту. Врача, занимающегося профилактикой, диагностикой, лечением заболеваний нервной системы, называют навропатологом или неврологом.
2017 — 2022 ©«Центр Восстановительной Медицины» Все права защищены. Полное или частичное копирование материала без разрешения запрещено!
Лицензия №: ЛО-16-01-006209 от 24.08.2017 г. на осуществление медицинской деятельности ООО “Бальзам +”.
Опухание суставов
Опухание суставов возникает при травматических повреждениях, ревматических, ортопедических, инфекционных, эндокринных заболеваниях. Может поражать один, несколько или много суставов. Сопровождается увеличением, изменением контуров околосуставных областей. Часто сочетается с болями, покраснением, повышением локальной температуры. Причину опухания выясняют с помощью данных опроса, физикального исследования, рентгенографии, других визуализационных методик, лабораторных анализов. До постановки диагноза рекомендован функциональный покой, иногда допустимо использование средств местного действия.
Почему опухают суставы
Ревматоидный артрит
Одной из наиболее распространенных разновидностей артрита считается ревматоидный. Отличительной особенностью является двухстороннее симметричное поражение суставов. Патология чаще дебютирует на фоне смены сезонов, гормональной перестройки, общей инфекции, травмы, переохлаждения. Манифестирует остро либо подостро, в последующем приобретает хронический характер. Возможно первично хроническое течение. Опухание суставов дополняется болями, локальной гиперемией, гипертермией, преходящей или постоянной скованностью, нарушениями функции.
Существуют особые формы заболевания – синдром Фелти и ювенильный артрит. Синдром Фелти развивается в среднем через 10 лет после появления первых симптомов серопозитивной формы болезни. Наблюдается поражение мелких суставов на руках и ногах. Выявляются гепатоспленомегалия, лейкопения, миокардит, эписклерит, полисерозит.
Ювенильный ревматоидный артрит развивается в детском либо подростковом возрасте, напоминает патологию у взрослых, но отличается от нее по некоторым признакам. Возможно преимущественное поражение суставов, сочетание с выраженными системными проявлениями. В процесс чаще вовлекаются крупные суставы рук и ног. Кроме опухания обнаруживаются деформации, нарушения походки. Иногда образуются грыжевые выпячивания.
Другие асептические артриты
Заболевания чаще протекают хронически с чередованием обострений и ремиссий. Опухание суставов сочетается с болевым синдромом, скованностью движений, признаками локального воспаления. Симптом выявляется при следующих видах артрита:
- Псориатический. Возможны асимметричный олигоартрит, ревматоидоподобное поражение, вовлечение дистальных суставов рук. Опухание развивается через некоторое время после появления изменений кожи, реже суставная симптоматика предшествует кожной.
- Подагрический. В подавляющем большинстве случаев страдает I плюснефаланговый сустав. Болезнь начинается остро с резких болей, опухания, покраснения кожи, нарушений функции. В последующем атаки постепенно учащаются. Реже наблюдаются мигрирующие боли, моно- и олигоартриты крупных суставов либо кистей рук.
- Реактивный. Через 1-4 недели после появления симптомов урогенитальной или кишечной инфекции возникает асимметричное опухание суставов. При типичном течении (синдром Рейтера) отмечаются симптомы уретрита, конъюнктивита. Возможны изменения кожи, лимфаденит, поражения внутренних органов.

Инфекционные артриты
Провоцируются специфической либо неспецифической болезнетворной микрофлорой. Наряду с опуханием, болью, покраснением, местной гипертермией зачастую сопровождаются общими симптомами: лихорадкой, ознобами, слабостью, разбитостью, синдромом интоксикации. Выделяют следующие виды инфекционных артритов:
- Неспецифический гнойный. Бактериальный артрит, как правило, поражает один крупный сустав ноги: коленный, тазобедренный, голеностопный. Опухание нарастает, сочетается с резкими дергающими болями, общей гипертермией, другими признаками воспаления. Возможно быстрое разрушение суставных поверхностей.
- Вирусный. Припухлость и боли умеренные либо незначительные, мигрирующие. Симптомы сохраняются в течение нескольких недель либо месяцев, исход благоприятный.
- Грибковый. Развивается на фоне нарушений иммунитета. Отмечается склонность к длительному течению, разрушению близлежащей кости, образованию свищей, формированию анкилоза.
- Гонококковый. Отекают голеностопный, коленный, локтевой суставы, иногда – кисти рук. На коже, слизистых оболочках появляются множественные высыпания. Проявления урогенитальной инфекции (уретрита, цервицита) могут быть сглаженными или отсутствовать.
- Сифилитический. Наблюдается как при врожденном, так и при приобретенном сифилисе. Выявляется симметричное поражение обоих коленных суставов, рецидивирующие синовиты. Возможно формирование дактилита с опуханием, последующей деформацией пальцев рук.
- Туберкулезный. Протекает хронически, поражает один из крупных суставов руки либо ноги. Опухание вначале выражено незначительно, в последующем прогрессирует из-за синовитов, образования холодных абсцессов.
- Бруцеллезный. Отек небольшой, дополняется кратковременными болями. Отмечаются ярко выраженные симптомы инфекционного заболевания: лихорадка, проливные поты, ознобы, увеличение лимфатических узлов, печени, селезенки.
Осложнением неспецифического или гонорейного артрита с вовлечением окружающих тканей является панартрит. Патология сопровождается значительным опуханием сустава, симптомом флюктуации из-за накопления гноя в тканях, лихорадкой, падением АД, иногда – нарушениями сознания.
Аллергическая артропатия
Боли, отечность суставов (чаще незначительная) появляются сразу после контакта с аллергеном либо через несколько дней. Сочетаются с кожной сыпью, ринитом, конъюнктивитом, лимфаденитом, бронхообструктивным синдромом, другими проявлениями аллергии. Опухание суставов в отдельных случаях выявляется при отеке Квинке у детей. Считается постоянным признаком аллергического сепсиса, который также чаще диагностируется у пациентов детского возраста.
Артропатии при инфекционных болезнях
Для артропатий при паразитарных и инфекционных заболеваниях типично нерезко выраженное опухание, нестойкая симптоматика, быстро проходящая при лечении основной патологии. Припухлость суставов может наблюдаться при таких болезнях как:
- Краснуха. Суставы вовлекаются симметрично.
- Эпидемический паротит. Симптоматика напоминает ревматоидный артрит.
- Ветряная оспа. Кратковременно отекают один либо несколько суставов.
- Менингит. Отечность появляется через неделю после начала заболевания, страдает одно колено, реже наблюдаются полиартриты.
- Вирусные гепатиты. Опухание коленей, кистей рук предшествует развитию желтухи.
- ВИЧ-инфекция. Чаще поражаются колени и голеностопы, припухлость сочетается с сильной болью, ограничением движений.
Артропатии при эндокринных патологиях
Суставные изменения развиваются на фоне эндокринных заболеваний или нормальных возрастных изменений. Встречаются в следующих случаях:
- Климакс. Колени и стопы чаще опухают у женщин с избытком массы тела. Наблюдаются скованность, боли, хруст.
- Сахарный диабет. Поражаются стопы, реже коленный, голеностопный суставы, еще реже страдают руки. Опухание возникает за счет отека и прогрессирующей деформации.
- Гиперпаратиреоз. Типичны острые моно- или полиартриты с кратковременным опуханием суставов.
- Гипотиреоз. Страдают крупные суставы ног. Выявляются отечность, суставные, мышечные боли.
Другие артропатии
Опухание может возникать при заболеваниях кишечника, васкулитах, приеме некоторых лекарственных средств, воспаления на фоне образования кальцинатов:
- Болезни кишечника. Неспецифический язвенный колит, болезнь Крона иногда сопровождаются опуханием, другими симптомами артритов ног.
- Васкулиты. Припухлость суставов, преходящие боли отмечаются при гранулематозе Вегенера, болезни Шенлейн-Геноха, болезни Кавасаки, синдроме Бехчета.
- Гидроксиапатитная артропатия. В периартикулярных тканях образуются отложения гидроксиапатита кальция. Вовлекается один или несколько суставов. Опухание и болезненность незначительные.
- Лекарственная артропатия. Развивается при использовании НПВС, глюкокортикоидов, противотуберкулезных препаратов. Локализация, выраженность опухания, наличие других симптомов зависят от вида лекарственного средства.
Артрозы
Для начальных стадий артроза опухание нехарактерно, возникает только в периоды обострений, сильнее выражено при развитии синовита. При прогрессировании процесса отечность становится постоянной, изменение контуров сустава вызывается не только припухлостью мягких тканей, но и костными деформациями. Симптом хорошо заметен при артрозе коленного сустава, поражении кистей рук с образованием узлов Гебердена и Бушара.
Травмы
Опуханием различной степени сопровождаются следующие травматические повреждения:
- Ушиб. Отек небольшой, локальный, кратковременный. Контуры сустава не изменены, функции ноги либо руки сохранены, возможно некоторое ограничение движений.
- Повреждение связок. Сустав опухает преимущественно в проекции поврежденной связки. Там же обнаруживаются кровоподтеки. Степень отека нарастает прямо пропорционально тяжести повреждения. Функции ограничены, возможна нестабильность.
- Вывих. Контуры сустава грубо нарушены, движения невозможны, функция утрачена. Пациента беспокоят очень интенсивные боли. При свежем вывихе визуально преобладает деформация, при отсутствии медицинской помощи отек быстро прогрессирует.
- Внутрисуставной перелом. Разлитое опухание сочетается с очень резкой болью, деформацией, невозможностью опоры. Иногда определяются крепитация, патологическая подвижность.
На фоне травм часто возникает гемартроз. Из-за скопления крови сустав становится раздутым, шарообразным. Опухание разлитое, мягкоэластическое или упругое. Определяется флюктуация.
Другие причины
Опуханием околосуставной области сопровождаются следующие патологии:
- Болезни мягких тканей: бурсит, тендинит, тендовагинит, энтезопатии.
- Паразитозы: дракункулез, чинга.
- Гематологические заболевания: серповидно-клеточная анемия.
Локальная припухлость лучезапястного сустава возникает при гигроме, задней поверхности колена – при кисте Беккера. Припухлость, деформация также выявляются при новообразованиях, происходящих из костной и хрящевой ткани. Могут быть обусловлены непосредственно неоплазией, реактивным воспалением, синовитом.
Диагностика
Установлением причины опухания суставов занимаются врачи-ревматологи. По показаниям пациентов направляют к травматологам-ортопедам, инфекционистам, эндокринологам, другим специалистам. Врач опрашивает больного, осуществляет внешний осмотр: изучает конфигурацию сустава, цвет, температуру кожных покровов, проводит пальпацию, оценивает объем движений. В зависимости от результатов первичного объективного обследования могут быть назначены следующие диагностические процедуры:
- Рентгенография. Является базовым методом исследования, выполняется в двух проекциях. На снимках визуализируются изменения контуров суставных концов костей, сужение суставной щели, краевые дефекты, участки деструкции, остеолиза.
- Сонография. Применяется для изучения состояния мягких тканей. Выявляет выпот, кровоизлияния, очаги кальцификации в околосуставных структурах. Позволяет быстро определить причину опухания.
- КТ и МРТ. Проводятся на заключительном этапе обследования при неоднозначных результатах рентгенографии и УЗИ. Дают возможность детализировать и дифференцировать воспалительные, опухолевые, травматические поражения, четко определить объем, локализацию патологического процесса.
- Пункция сустава. Показана при синовите, гемартрозе. Полученную жидкость направляют на бактериологическое, цитологическое, иммунологическое исследование для уточнения характера заболевания.
- Артроскопия. Рекомендована для детального визуального осмотра сустава, забора биоптата. Биопсию выполняют при подозрении на артрит аутоиммунного генеза, туберкулезное поражение, новообразование. Иногда диагностическая артроскопия дополняется проведением лечебных мероприятий.
- Лабораторные анализы. Общий анализ крови подтверждает наличие воспалительных изменений, эозинофилию при аллергии. По результатам биохимических и серологических анализов (наличие ревматоидного фактора, СРБ, ЦИК) подтверждают аутоиммунные заболевания.

Лечение
Помощь на догоспитальном этапе
Для уменьшения опухания рекомендуется обеспечить покой, возвышенное положение конечности. При травмах ногу фиксируют шиной, на руку накладывают косыночную повязку, прикладывают холод, дают обезболивающее средство. При нетравматических поражениях с нерезко выраженной симптоматикой допустимо кратковременное применение местных обезболивающих, противовоспалительных препаратов. Прогрессирующее опухание, резкие боли, ухудшение общего состояния являются поводом для немедленного обращения к врачу.
Консервативная терапия
Пациентам с травматическими повреждениями вправляют вывихи, репонируют переломы, накладывают гипсовые повязки, скелетное вытяжение. Остальным больным рекомендуют охранительный режим, подобранный с учетом особенностей заболевания. Медикаментозная терапия включает следующие средства:
- Антибиотики. Назначаются при инфекционных артритах. Вначале применяют препараты широкого спектра действия, в последующем осуществляют коррекцию антибиотикотерапии с учетом чувствительности возбудителя. В тяжелых случаях рекомендованы комбинации из двух медикаментов.
- НПВС. Уменьшают боли, снижают выраженность воспалительного процесса. В виде таблеток и инъекций обычно используются кратковременно из-за негативного влияния на слизистую оболочку желудка, работу печени, почек. Нанесение гелей, мазей допускается длительными курсами.
- Кортикостероиды. Оказывают выраженный противовоспалительный эффект, являются основой лекарственной терапии коллагенозов. При необходимости сочетаются с иммуносупрессорами.
- Хондропротекторы. Улучшают питание хрящевой ткани, способствуют ее восстановлению за счет активизации синтеза протеогликанов. Назначаются внутримышечно, перорально, вводятся непосредственно в полость сустава.
- Витаминно-минеральные комплексы. Способствуют коррекции обменных нарушений, улучшению иммунитета, повышению эффективности лекарственной терапии болезней суставов.
В число других медикаментов входят гормональные средства для коррекции эндокринных расстройств, химиопрепараты для борьбы со злокачественными новообразованиями. Лекарственную терапию дополняют физиотерапевтическими процедурами: УВЧ, лазеротерапией, магнитотерапией, электрофорезом, другими методиками. Пациентам назначают массаж, ЛФК. Выполняют внутрисуставные и околосуставные блокады.
Хирургическое лечение
Тактика оперативного лечения определяется особенностями патологии:
- Травматические повреждения: открытое вправление вывихов, остеосинтез внутрисуставных переломов, пластика связок.
- Инфекционные артриты: артротомия и дренирование сустава, иссечение туберкулезного очага, реконструктивные вмешательства.
- Опухоли и опухолеподобные образования: удаление гигромы, иссечение кисты Бейкера, резекции трубчатых костей, ампутации, экзартикуляции.
При контрактурах и анкилозе, обусловленных патологическим процессом в суставе, выполняется артродез или артропластика. По показаниям производится эндопротезирование.
2. Ревматические болезни: руководство по внутренним болезням/ под ред. Насоновой В.А., Бунчука Н.В. — 1997.
Артроз мелких суставов: как избавиться от боли в руках и стопах
Артроз мелких суставов — болезнь, которая разрушает хрящевую прослойку между суставами. При заболевании страдают суставы кистей и пальцев рук, стоп. Артроз мелких суставов встречается реже, чем крупных суставов. Заболевание чаще развивается в пожилом возрасте.
Механизм развития болезни
Артроз начинается с нарушения кровообращения в подхрящевом слое надкостницы. Из-за этого ухудшается питание хряща, он теряет эластичность, становится тоньше, на нем появляются трещины. Уменьшается количество синовиальной жидкости, из-за сильного трения суставы воспаляются.
Прогрессирующий артроз очень опасен. Если вовремя не начать лечение артроза кисти руки или стопы, суставы начинают принимать неестественные уродливые формы и могут потерять подвижность.
Болезнь часто возникает у женщин во время менопаузы. В женском организме меняется гормональный фон, вырабатывается меньше эстрогенов. Из-за этого организм теряет много влаги, что делает хрящи и суставы более ломкими.
В зависимости от локализации артроз бывает двух типов:
- суставов кистей и пальцев рук.
- мелких суставов стопы, большого пальца.
Артроз суставов кистей и пальцев рук
Артроз кистей рук часто встречается среди машинисток, пианистов, программистов, секретарей. Болезнь поражает межфаланговые суставы. При артрозе пальцев рук суставные ткани высыхают и растрескиваются. В суставах кистей рук часто появляются подкожные мелкие узелки. Обычно они уже не исчезают.
При прогрессировании болезни костная ткань уплотняется, на ней появляются выросты. Они вызывают сильную боль при движении пальцами. В запущенных случаях человек теряет способность двигать кистью и пальцами.
Симптомы болезни: хруст в суставах при движении пальцами, боль в пальцах после нагрузки, уплотнения на суставах пальцев, отёк околосуставных тканей.
Врачи «Мастерской Здоровья» проводят лечение артроза кисти руки безоперационными методами.
Артроз суставов стопы
Артрозу стопы подвержены балерины, танцоры, гимнасты, борцы, прыгуны. Болезнь поражает суставы пальцев ног. На мелких суставах стопы появляются костные наросты. Из-за них человеку больно двигать стопой. При прогрессировании болезни деформация суставов очень заметна, человек практически не может шевелить стопой.
Артроз большого пальца ноги — самый распространённый вид артроза стоп. При болезни в области сустава большого пальца формируется «косточка». Артроз большого пальца ноги возникает из-за ношения узкой обуви.
Симптомы артроза стопы: боли в стопе после физических нагрузок, хруст в суставах при движении, увеличение суставов в размере. Человек при ходьбе прихрамывает, опирается на внешний край стопы.
При лечении артроза стопы врачи «Мастерской Здоровья» используют лазеротерапию, магнитотерапию и другие методы.
Причины возникновения
Артроз бывает первичным и вторичным.
Первичный артроз появляется из-за проблем с хрящевой тканью сустава, а именно:
- генетических нарушений в составе хрящевой ткани сустава;
- гипермобильности суставов;
- дисплазии, плоскостопия, широкой стопы.
Вторичный артроз — результат повреждения суставов и других болезней. Среди его причин:
- травмы, микротравматизация суставов;
- острые и хронические артриты, синовиты;
- нарушение обмена веществ, недостаток кальция, фосфора и других минералов; , псориаз, ревматоидный артрит;
- сахарный диабет и другие болезни эндокринной системы.
Факторы риска
К факторам риска появления болезни относятся:
- наследственная предрасположенность;
- тяжелый физический труд, большая нагрузка на суставы пальцев;
- избыточный вес, чрезмерное употребление алкоголя;
- длительное ношение неудобной тесной обуви на высоком каблуке;
- малоподвижный образ жизни;
- переохлаждение стоп.
Если вы по работе часто нагружаете суставы пальцев рук и ног, или у вас есть родственники, которые болеют артрозом мелких суставов, стоит задуматься о профилактике. Мы расскажем о ней в конце статьи.
Симптомы
Среди признаков артроза мелких суставов стопы, пальцев и кистей рук:
- боли в кистях рук, стопах, они то утихают, то возникают снова;
- движения пальцами рук или ног причиняют боль;
- суставы припухают, сгибаются и разгибаются с «хрустом»;
- воспаляются ткани, окружающие сустав;
- меняется форма суставов — они утолщаются, появляются узелки Гебердена и Бушара;
- снижается чувствительность кончиков пальцев.
Стадии артроза мелких суставов
Различают три стадии заболевания.
- Первая стадия болезни сопровождается периодической болью в суставах пальцев рук или ног при активном движении или работе. Боль утихает после отдыха. Суставы могут начать хрустеть, возле них образуются припухлости.
- Вторая стадия артроза. Болезнь прогрессирует, боль усиливается и становится постоянной. Движения пальцами причиняют боль. В суставах образуются узелки Гебердена и Бушара. Их появление сопровождает жжение и боль. Через несколько месяцев покраснение и припухлость проходят, узелки становятся твёрдыми.
- Третья стадия артроза мелких суставов — самая серьезная. Пальцы рук и ног деформируются, ими практически невозможно двигать. Область вокруг больного сустава краснеет и отекает. Резкая боль в суставах ощущается не только при движении, но и в состоянии покоя. Человек ходит с трудом, подъём и спуск по лестнице становятся для него испытанием.
Отзывы о лечении
В декабре 2020 г. после травма позвоночника не могла передвигаться. По вызову из клиники Баратов В.В. приехал на дом с медсестрой. После осмотра поставил диагноз компрессионный перелом определенных позвонков и нашел дополнительные грыжи позвоночника. Назначил обследование и комплексное лечение, организовал привоз корсета, медсестра сделала блокаду и капельницу. В январе 2021 г. сделала МРТ позвоночника и диагноз полностью подтвердился. Это высокий профессионализм , что уже нечастое явление. Другие врачи утверждали что нельзя поставить диагноз без МРТ. Я очень благодарна Валерию Владимировичу за реальную помощь и желаю ему ЗДОРОВЬЯ !
Диагностика
Если вы заметили у себя симптомы артроза мелких суставов, не откладывайте визит к ортопеду. Болезнь на ранней стадии поддаётся излечению. На второй и третьей стадиях можно лишь замедлить её развитие.
Для диагностики артроза мелких суставов понадобится комплексное исследование. С его помощью врач установит причину болезни и назначит эффективное лечение. Первичный приём в клиниках «Мастерская Здоровья» в Санкт-Петербурге ведут неврологи и ортопеды. Они точно диагностируют артроз суставов рук и ног с помощью следующих методов:








Как мы лечим артроз мелких суставов
Справиться с болезнью лучше всего помогает комплексный подход. Наши врачи лечат артроз мелких суставов безоперационными методами. Они останавливают развитие болезни и оздоравливают организм в целом.
Врач первичного приёма назначает пациенту индивидуальный курс лечения с учетом причины артроза, состояния, возраста, пола и особенностей организма больного. Лечение артроза мелких суставов стопы, кистей и пальцев рук займёт максимум полтора месяца. Пациент проходит процедуры 2-3 раза в неделю. Боль в суставах пройдёт после первой недели лечения. Курс лечения составляется из следующих процедур:
Лечение артроза мелких суставов в наших клиниках в Санкт-Петербурге снимает боль и воспаление в суставах. У пациента улучшается кровообращение и питание хряща, приостанавливается разрушение хрящевой ткани и суставов. Наш доктор посоветует, что можно делать самостоятельно в целях профилактики болезни.
Профилактика
Врачи «Мастерской Здоровья» советуют, чтобы избежать проблем с суставами:
- больше ходить, заниматься бегом, плаваньем, аквааэробикой, кататься на лыжах;
- не переохлаждаться;
- следить за весом;
- избегать травм суставов;
- ходить в удобной обуви.
В питании рекомендуем придерживаться следующих принципов:
- есть больше авокадо, грейпфруктов, киви;
- ограничить потребление помидоров, бобовых;
- включить в рацион хрящи, желатин, чеснок;
- есть меньше жирного и жареного мяса, сахара, шоколада, кофе, печенья;
- отказаться от курения и алкоголя;
- пить не меньше двух литров воды в день.
Лечебный массаж
Для профилактики артроза кистей и пальцев рук делайте следующие упражнения:
- Потрите ладони друг о друга.
- Разотрите пальцы одной руки пальцами другой, вначале по направлению от основания до ногтя и в обратную сторону.
- Согните и разогните пальцы 10 раз, не сжимая в кулак.
- Плотно прижмите ладони и давите пальцами одной руки на пальцы другой.
- Разъедините ладони и продолжайте давить пальцами друг на друга.
Автор:

Крюков Александр Сергеевич,
главный врач “Мастерской Здоровья”,
врач травматолог-ортопед
Дата публикации:
30.07.2018 г.
Дата обновления:
02.08.2021 г.
Отечность суставов причины, способы диагностики и лечения
Отечность суставов — реакция организма на внешние или внутренние раздражители, которая проявляется в виде скопления жидкости в суставной или околосуставной области. Отеки суставов могут проходить бессимптомно, но чаще всего сопровождаются дискомфортом, болезненными ощущениями, припухлостью. Кроме непривлекательного внешнего вида рук и ног из-за увеличенных в размерах и покрасневших мягких тканей, отек становится сигналом наличия в организме инфекции, воспаления или серьезного заболевания.
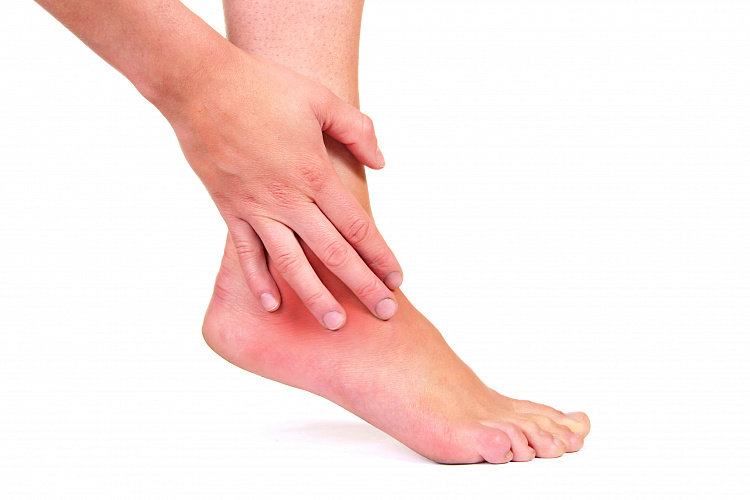
Причины отека суставов
Суставы опухают по разным причинам — под влиянием механических повреждений или вследствие болезней организма. Отек представляет собой жидкость в суставе, которая служит своеобразной защитой суставной сумки, но переизбыток влаги мешает нормальной здоровой подвижности, а при отсутствии лечения перерастает в опасные нарушения костно-мышечной системы.
Механические причины — это травмы: ушибы при падении или ударе, вывихи, переломы конечностей и пальцев. Симптом проходит одновременно с заживлением повреждения. Внутренние причины скрываются в различных патологиях:
- Артрит — во время дегенерации хрящей суставные отростки создают трение, что способствует появлению отека.
- Артроз — при деформации синовиальная жидкость выходит из капсулы в полость, из-за чего отекают мягкие ткани.
- Ревматоидный артрит — вода постепенно накапливается из-за нарушения иммунной системы организма.
- Бурсит — воспаление тканей сустава и синовиальной капсулы вызывает увеличение воды или обезвоживание, приводящее к отечности.
- Подагра — мочевая жидкость скапливается в суставной полости, вызывая болезненность и затруднения движений.
- Псориатический артрит — псориаз на коже пальцев провоцирует припухлость сустава и распространяется по ноге или руке.
- Остеоартрит — при поражении тканей, связок и сухожилий вызывает образование жидкости, боль и припухлость.
- Остеохондрит — омертвение хрящей сопровождается застоем воды на начальной стадии некроза.
- Поражение мениска — при появлении кисты, воспаления или повреждения мениска всегда образуется полость, заполненная жидкостью.
- Инфекции — поражение и воспалительные процессы начинаются из-за заражения крови, сопровождаются болью и покраснением.
- Несбалансированное питание — чрезмерное употребление соли и воды грозит нарушением солевого баланса, а также вредно обезвоживание — недостаток влаги в тканях приводит к трению и образованию воспаления.
- Сбои сердечно-сосудистой и кровеносной систем — расстройства кровообращения и сердечного ритма сбивают нормальные обменные процессы и нарушают водно-солевой баланс организма.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Типы отечности суставов
Повышенное количество влаги в суставах нарушает эластичность кожи, вызывает воспалительные процессы в конечностях и приводят к частичной или полной обездвиженности. Отеки бывают локальными, асимметричными (общими), а также острыми и хроническими.
Локальная отечность суставов
Локальные отеки формируются в определенном месте и появляются вследствие нарушения кровообращения, обмена веществ, неправильного режима питания, расстройств солевого, белкового и водного баланса, голодания, аллергических реакций, избыточного веса и длительного нахождения на ногах. Поражения могут появиться как у пациентов с различными заболеваниями, так и у здоровых людей. Иногда отекают суставы после длительного приема лекарств — антибиотиков, эстрогенов, андрогенов, гормонов, антигипертензионных препаратов.
Общая отечность суставов
Асимметричные отеки характерны для любой области тела и могут возникнуть не только из-за расстройств организма, но также под давлением одежды, ремня, обуви, пуговиц, носков, резинок и постели. При незначительном поражении возможно бессимптомное протекание, но оно требует диагностики и лечения. Выраженные симптомы проявляются в виде покраснения и растяжения кожи, а также заполнения ямок и углублений на теле, например, на лодыжке.
Острая и хроническая отечность суставов
При остром течении симптома характерные признаки проявляются выраженно и длятся определенный период. При хроническом течении — возникают с определенной периодичностью и могут повторяться через некоторое время после лечения.
Методы диагностики
Диагностика симптома начинается с осмотра пациента и составления анамнеза. В него входят сведения о больном и его здоровье, о перенесенных и имеющихся болезнях, о времени возникновения отеков, их характере и продолжительности. Следующий этап — оценка состояния пациента: выраженность воспаления, цвет и фактура отекшей конечности, внешний вид мягких тканей.
Рекомендуемые процедуры -плазмотерапи яифармакопунктура . Мануальная терапия ,остеопати яизанятия ЛФК положительно скажутся на вашем самочувствии и здоровье.
Другие методы диагностики:
- общие анализы мочи и крови;
- биохимический анализ крови;
- проба на уровень гормонов;
- ЭКГ, эхоКГ, УЗИ суставов.
В сети клиник ЦМРТ для диагностики причин отечности суставов применяют такие методики:
Боль в суставах кистей рук
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в суставах кистей рук
Боль в суставах кистей рук: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боли в суставах кистей рук ограничивают их подвижность, лишают возможности длительно выполнять работу, связанную с мелкой моторикой. Человека могут беспокоить боли как при движении, так и в покое, наблюдается покраснение кожи над патологическим суставом, отек и локальное повышение температуры.
Разновидности боли в суставах кистей рук
По характеру патологического процесса выделяют следующие группы поражения суставов:
- Артрит – воспаление синовиальной оболочки сустава.
- Артроз – поражение хрящевых структур сустава.
- Периартрит – воспаление мягких тканей, окружающих сустав (сухожилий, серозных сумок, мышц).
-
Боль, ставшая следствием воспалительного процесса, имеет различную интенсивность, чаще усиливается во второй половине ночи и уменьшается после начала двигательной активности.
Травматическое повреждение суставов кистей характеризуется наличием отека, покраснения, ограничением движений в поврежденных суставах.
После получения травмы необходимо обратиться за медицинской помощью, т.к. важно исключить вывихи, растяжения и переломы, определить тактику лечения для уменьшения риска последующих осложнений.
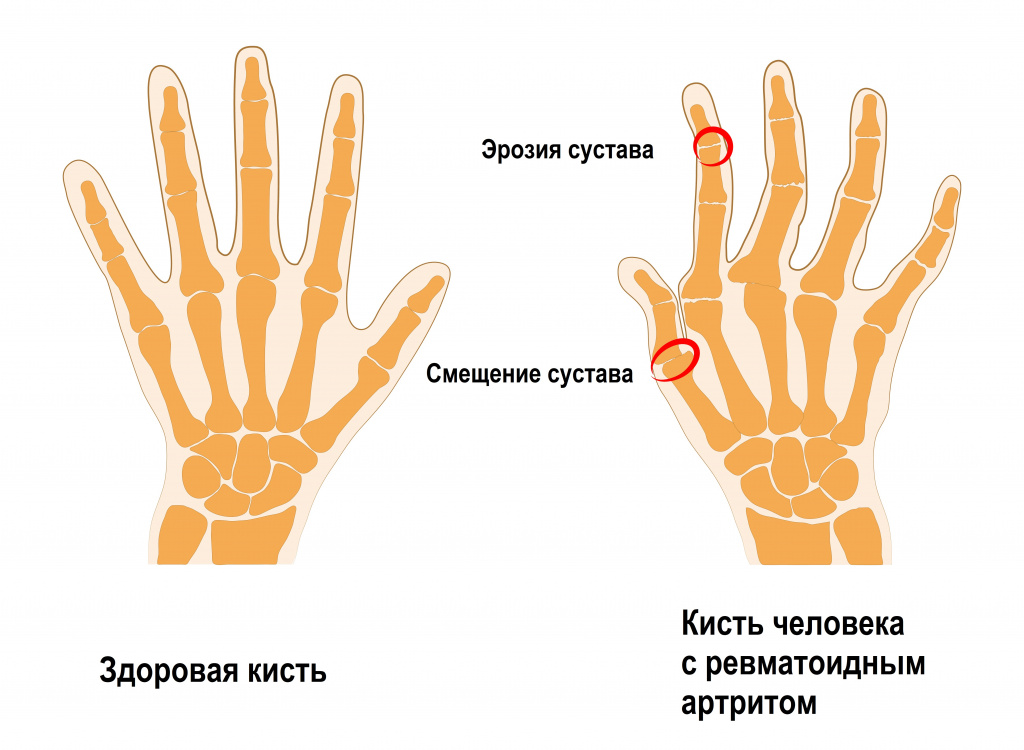
Ревматоидный артрит занимает 1-е место среди всех причин хронических болей в суставах кистей. Для заболевания характерно асимметричное поражение суставов пальцев с изменением структуры синовиальной оболочки и окружающих тканей. Ранним признаком этих изменений является утренняя скованность кистей рук, длящаяся более 1 часа после пробуждения. Появляются затруднения при сжатии руки в кулак. При ревматоидном артрите поражаются как межфаланговые суставы пальцев, так и лучезапястные суставы кистей.
В запущенных случаях формируются различные деформации кисти и происходит грубое нарушение ее функции вплоть до невозможности самостоятельно удерживать ложку.
Реактивный артрит – иммунная патология, при которой собственная иммунная система атакует различные суставы, в результате чего в них развивается аутоиммунное воспаление. В отличие от других аутоиммунных заболеваний (например, ревматоидного артрита, системной красной волчанки, в возникновении которых инфекционная составляющая может только предполагаться) реактивный артрит напрямую связан с недавно перенесенным инфекционным заболеванием желудочно-кишечного тракта или мочеполовой системы.
Псориатический артрит – распространенное хроническое воспалительное заболевание суставов, ассоциированное с псориазом (неинфекционным кожным заболеванием, проявляющимся сухими красными бляшками на коже). Чаще всего поражаются концевые фаланги пальцев и ногтевые пластины. Пальцы набухают, краснеют и приобретают сосискообразный вид (псориатический дактилит). Возможно разрушение ногтя (онихолизис) и в редких случаях (около 5%) – укорочение пальца.
Артрит при системной красной волчанке встречается в том или ином виде у 50% больных. Возможно поражение как одного, так и нескольких суставов, при этом практически всегда есть и другие проявления заболевания: характерная сыпь на скулах, поражение почек, плеврит. При хроническом течении артрита нередко наблюдается деформация пальцев в виде «шеи лебедя», «пуговичной петли», ульнарной девиации. Иногда случаются ревматоидоподобные явления – утренняя скованность с частым и стойким артритом разных групп суставов.
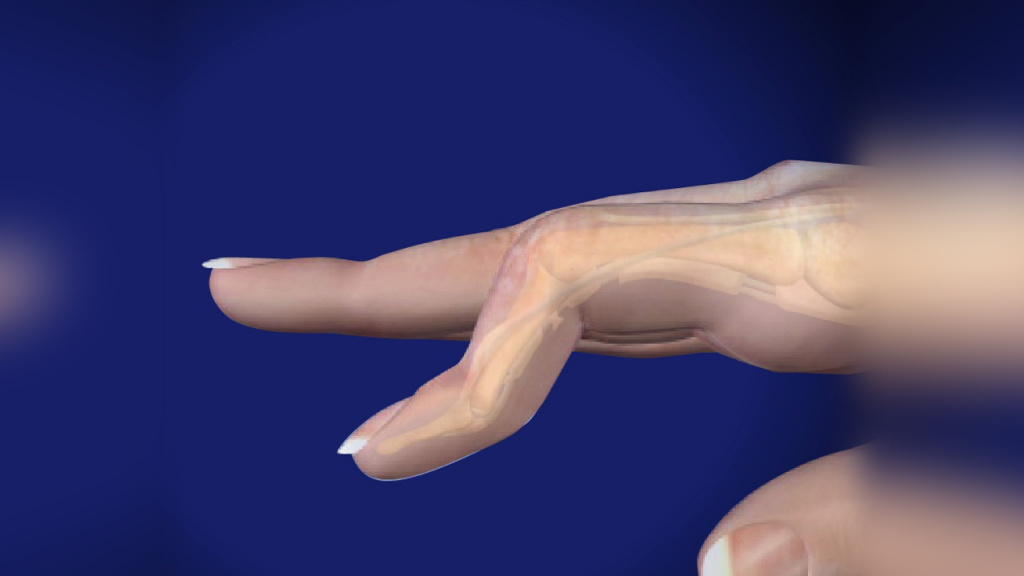
Деформация пальцев по типу «лебединая шея»
Подагра, или как ее называли раньше «болезнь богачей», – это заболевание, при котором происходит отложение кристаллов уратов (солей) в различных тканях. Преимущественно поражается 1-й плюснефаланговый сустав стопы, однако возможно поражение и суставов кистей рук.
Суставы припухают, краснеют, отмечается выраженная болезненность, возможно появление узелковых образований (тофусов).
Остеоартрозы – группа заболеваний, возникающих по различным причинам, но со сходными клиническими проявлениями и поражением всех компонентов сустава:
- после перенесенной травмы;
- при некоторых заболеваниях, связанных с метаболическими нарушениями (охронозе, гемохроматозе, болезни Вильсона–Коновалова);
- при эндокринологических заболеваниях (гипотериозе, гиперпаратиреозе, акромегалии);
- в постменопаузальном периоде (по причине изменения гормонального фона и кальциевого обмена).
- утренняя скованность или боль менее 30 минут;
- костные разрастания двух и более суставов, а также деформация одного из десяти оцениваемых суставов;
- менее двух припухших суставов.

Инфекционный, или гнойный, артрит является воспалительной причиной поражения суставов при попадании в их полость инфекции. Часто возникает при открытой травме в области сустава с повреждением кожи или в результате переноса инфекции из гнойного очага через кровь.
При инфекционном артрите сустав быстро набухает, становится красным и горячим, резко ограничены движения и может наблюдаться гнойное отделяемое из раны. Возможно повышение температуры тела и озноб.
Среди инфекционных артритов отдельно следует выделить артрит при гонорее. Он возникает чаще у женщин спустя 3–4 недели после заражения и соответствующих гинекологических проблем, может сопровождаться сыпью.
Больные с туберкулезом внутренних органов могут страдать от туберкулезного аллергического синовита. Для него характерно поражение кистей рук, боль и отечность суставов, симметричность поражения (с двух сторон) и отсутствие утренней скованности.
Важно сообщать врачам о перенесенном ранее туберкулезе, чтобы провести дифференциальную диагностику с данной патологией и исключить повторную активацию инфекции.
К каким врачам обращаться при появлении боли в суставах кистей рук
При появлении боли в суставах кистей рук, утренней скованности суставов, отека, покраснения или высыпаний над областью пораженного сустава необходимо обратиться к терапевту или педиатру. В зависимости от сопутствующих симптомов может потребоваться консультация инфекциониста, ревматолога, артролога, эндокринолога , фтизиатра.
В случае предшествующей травмы необходим осмотр травматологом или хирургом для исключения вывиха, растяжения или перелома.
Диагностика и обследования при боли в суставах кистей рук
Во время обследования врач учитывает выраженность поражения сустава, стойкость поражения, наличие или отсутствие скованности в движениях, а также степень изменения окружающих тканей.
Обследование по поводу болей, возникающих в суставах кистей рук, может включать:
-
рентгенологическое исследование суставов кистей рук;
Рентгенологическое исследование костей кисти предназначено для диагностики травматических повреждений, патологических изменений, а также оценки развития костей соответственно возрасту пациента.


