Ревматоидный артрит
Полноценная жизнь подразумевает возможность свободного передвижения и самостоятельное выполнение различного рода деятельности без посторонней помощи. Однако, порой, возникают заболевания, существенно снижающие уровень качества жизни, среди них – ревматоидный артрит.
Ревматоидный артрит является достаточно актуальной проблемой современной медицины (в частности – ревматологии). Системное заболевания поражает соединительную (суставную) ткань. Прогрессирование ревматического артрита приводит поражению суставов организма и потере их подвижности.
Попробуем детально разобраться в особенностях клинической картины и выявить как лечить ревматоидный артрит.
Развитие ревматоидного артрита
Артрит – это обобщающий термин, предполагающий обозначение различного рода воспалений и разрушительных процессов, происходящих внутри сустава. Ревматоидный артрит относится к категории аутоиммунных заболеваний и подразумевает прогрессирование воспалительных процессов сустава, возникновение которых обусловлено поражением тканей клетками иммунитета, по различным причинам, атакующим ткани собственного организма.
Воспалительные процессы предполагают дегенерацию (разрушение) хряща и дальнейший распад костных тканей. В связи с тем, что хрящевая ткань, как правило, не восстанавливается, а костная – деформируется, в процессе развития ревматоидных поражений, возникают практически необратимые последствия (деформация суставов, существенное снижение подвижности).
Частые и при этом сильные болевые ощущения и, как следствие, малоподвижность в случае отсутствия лечения неизбежно приводят к инвалидности пациентов.
Причины возникновения ревматоидного артрита
Ученые всего мира работают над выявлением наиболее вероятных причин ревматоидного артрита.
На сегодняшний день большинство специалистов придерживается мнения, что ревматоидный артрит относится к заболеваниям полифакторного типа, что предполагает его развитие в условиях наличия комплекса разноплановых причин.
Вероятными предпосылками возникновения ревматоидного артрита могут послужить:
- генетика, а именно, предрасположенность к нарушениям работы иммунитета (выявлены антигены, способные приводить к трансформации гуморального и клеточного иммунитета);
- наличие в организме инфекционных агентов, способных вызвать различного рода иммунные изменения (более чем у половины диагностированных пациентов имеются повышенные показатели антител к вирусу Эпштейн-Барра).
К пусковым же факторам, провоцирующим появление ревматоидного артрита, относят:
- переохлаждение;
- повышенное воздействие ультрафиолета (длительное нахождение од солнечными лучами);
- интоксикация (в частности токсинами микроорганизмов);
- перенесенные бактериальные инфекции;
- влияние некоторых лекарственных препаратов;
- нарушение работы эндокринной системы;
- эмоциональное потрясение.
При этом существует интересный факт о том, что грудное вскармливание на протяжении двух и более лет существенно снижает вероятность возникновения заболевания.
Основные признаки и симптомы ревматоидного артрита
Первыми признаками ревматоидного артрита являются утренняя скованность в движении суставов, сопровождающаяся началом воспалительных процессов.
Изначально опасности разрешения тканей подвержены мелкие суставы конечностей, что приводит к появлению таких признаков ревматоидного артрита, как ощущение поведенной ночи в корсете или тесных перчатках.
В начальной стадии развития заболевания болевые ощущения средней интенсивности, но при этом достаточно ощутимы и порой сравнимы с зубной болью. К суставам сложно прикоснуться, любое совершенное движение многократно усиливает ощущение, что вынуждает занимать изначально наиболее удобные позы.
Первоначальные симптомы ревматоидного артрита могут сохраняться длительный период времени.
Поздние этапы развития сопровождаются таким признаком ревматоидного артрита, как визуально заметная деформация суставов. При этом стоит отметить, что в этот период человеку сложно выполнять простейшие бытовые операции, что существенно снижает качество жизни.
В целях упрощения определения лечения, все симптомы ревматоидного артрита принято классифицировать на две больше группы:
- Внесуставные проявления – сигнализируют о нарушениях работы внутренних органов:
- уменьшение объема мышечной массы;
- истончение и сухость кожи;
- деформация и хрупкость ногтевой пластины;
- кровоизлияния на коже, внутренние кровотечения;
- воспаление и увеличение лимфатических узлов.
- Суставные проявления – указывают на развитие дегенеративно-дистрофических процессов в суставах:
- симметричное поражение мелких суставов;
- визуально заметное развитие заболевания (припухлость, скованность, локальное повышение температуры);
- появление сверлящей боли.
Возможные осложнения заболевания
При несвоевременном обращении за квалифицированной помощью, а также отсутствии лечения ревматоидного артрита, высока вероятность возникновения осложнений, среди которых встречаются:
- сердечная недостаточность/инфаркт миокарда;
- почечная недостаточность;
- нарушение обменных процессов;
- воспаление серозных оболочек внутренних органов;
- возникновение бронхоплевральных свищей (прямого канала между бронхиальным деревом и полостью плевры).
Классификация ревматоидного артрита
Процесс развития ревматоидного артрита классифицируется по стадиям. Важно, что на ранних стадиях болезнь достаточно успешно купируется медикаментами, а на поздних – они могут быть неэффективны. Именно от стадии заболевания зависит прогноз инвалидности.
Кроме клинических выделяются также и рентгенологические стадии ревматоидного артрита. Рассмотрим детально.
Первая стадия (начальная)
Протекает достаточно благоприятно и практически никак не проявляется. Как правило, болезненные ощущения отсутствуют, общее состояние организма – удовлетворительное.
Самостоятельно выявить болезнь – практически невозможно.
Основными симптомами ревматического артрита начальной стадии являются:
- дискомфорт в суставах, едва заметные болевые ощущения;
- уплотнение пальцем (визуально заметное утолщение);
- уплотнение околосуставных тканей;
- скованность движений преимущественно в утренние часы.
- утончение костной ткани;
- крайне редко – образование светлых участков на пораженной ткани.
Лечение ревматоидного артрита начальной стадии достаточно простое, прогнозы – благоприятные.
Вторая стадия
Отличается более выраженной клинической картиной. Диагностика ревматоидного артрита осуществляется преимущественно на этой стадии.
Среди наиболее выраженных симптомов ревматоидного артрита второй стадии выделяют:
- поражение сразу нескольких групп суставов;
- возникновение достаточно сильной боли, ослабевающей при активных движениях и нагрузке;
- ощущение скованности, будто «тело затекло»;
- визуально заметные изменения (локальные покраснения кожи).
- изменения в костной ткани по типу эрозии;
- деформация хрящей;
- отечность и воспаление суставной сумки.
Лечение ревматоидного артрита второй стадии – преимущественно медикаментозное. Прогноз – благоприятный.
Третья стадия
Характеризуется серьезными изменениями. Наблюдаются ярко выраженные боли, ограничение подвижности суставов.
Признаками ревматоидного артрита третьей стадии являются:
- распространение заболевания на крупные суставы организма;
- локальное повышение температуры, ощущение жара;
- образование подкожных узелков (преимущественно около пораженных суставов);
- заметная деформация хрящевой ткани;
- атрофия мышц, потеря суставной подвижности.
- утончение костной ткани, возникновение эрозий;
- заметная атрофия мышечного каркаса;
- деформация суставов;
- солевые отложения, а также кальцификация суставов.
Лечение ревматоидного артрита этой стадии осуществляется только в условиях стационара. Прогноз – условно неблагоприятный.
Четвертая (терминальная) стадия
Крайне тяжелое течение заболевания, сопровождающееся большим количеством осложнений.
Диагностика ревматоидного артрита этой стадии определяет такие признаки, как:
- сильные боли, препятствующие отдыху;
- болевые ощущения в глазницах, дискомфорт в груди;
- частичная или полная потеря чувствительности конечностей;
- существенное снижение двигательной активности;
- распространение воспалительного процесса на крупную мускулатуру;
- поражение ЖКТ;
- возникновение большого количества язв/сыпи.
- очевидно заметный остеопороз;
- множество эрозий/кист;
- сращение тканей;
- тотальная деформация (не подлежащая восстановлению).
Лечение ревматоидного артрита четвертой стадии – только в условиях стационара. Прогноз – крайне неблагоприятный.
Диагностика ревматоидного артрита
Отправиться на диагностику ревматоидного артрита стоит при возникновении таких признаков, как:
- болезненная симметричная припухлость/отечность нескольких суставов;
- возникновение утренней скованности;
- наличие подкожных узелков;
- изменения на рентгенограмме (выявление остеопороза/эрозий/кист).
В целях уточнения предполагаемого диагноза используются методы:
- МРТ (магнитно-резонансная томография) – дает возможность определить состояние околосуставных тканей;
- пункция (извлечение образца суставной (синовиальной) жидкости) – помогает определить наличие специфичных клеток и лейкоцитов.
Лечение ревматоидного артрита немедикаментозными методами
Несмотря на то, что заболевание полностью не излечивается, борьба с ним имеет смысл и при грамотном подходе дает максимально возможные результаты.
Ключевой задачей немедикаментозной и медикаментозной терапии является:
- устранение симптомов;
- достижение устойчивой и длительной ремиссии;
- сдерживание активности аутоиммунных реакций;
- предотвращение или замедление проявления осложнений.
Физиотерапия
Физиотерапевтические методы направлены на ускорение восстановления/заживления тканей, а также поддержку мышечного тонуса и максимального сохранения подвижности суставов при ревматическом артрите.
К физиотерапии относят:
- электрофорез/фонофорез (воздействие электрического поля/ультразвука);
- бальнеотерапия (ванны из минеральных вод);
- грязелечение.
Лучше всего, если терапия будет проводиться в условиях стационарного лечения.
Массаж
Отличный метод лечения, использование которого необходимо в период ремиссии заболевания. Продолжительность курса и длительность сеансов определяется характером заболевания.
Процедуры должны осуществляться только профессиональным массажистом, после консультации с лечащим врачом.
Лечебная физкультура (ЛФК)
Способствует сохранению подвижности, а также локально активизирует обменные процессы, благодаря улучшению кровообращения.
Комплекс упражнений подбирается в соответствии с имеющейся стадией заболевания и учетом рекомендаций лечащего врача.
Ортопедические операции
Возможность восстановления функциональных возможностей и структуры суставов. На сегодняшний день доступны такие решения, как:
- артроскопия – малоинвазивное вмешательство (предполагает точечные проколы), выполняемое с целью лечения повреждений сустава;
- эндопротезирование – замена компонентов или сустава целиком, обеспечивающая возможность подвижности.
Лечение ревматоидного артрита препаратами
Как лечить ревматоидный артрит с помощью медикаментозных методов может определить только лечащий врач, имеющий полноценную клиническую картину заболевания пациента.
Лечение ревматоидного артрита препаратами осуществляется под чутким наблюдением специалиста и корректируется в соответствии с имеющимся/отсутствующим прогрессом.
Хондропротекторы
Широкая группа препаратов, способствующая регенерации соединительной ткани и улучшению состояния хряща. Выпускаются в различных формах (таблетки/мази).
К часто назначаемым относят: «Артракам», «Мукосат», «Хондролон».
Спазмолитики
Способствуют снятию спазмов гладкой мускулатуры, окружающей воспаленные суставы.
Наиболее эффективными являются «Спазмалгон», «Триган», «Максиган».
Нестероидные противовоспалительные средства (НПВС)
Оказывают противовоспалительный эффект и способствуют угнетению активности фермента, вызывающего разрушительные процессы. К наиболее часто назначаемым и при этом весьма эффективным принято относить препарат «Артрадол».
Биологические агенты
Препараты, имеющие протеиновую основу. Ключевое предназначение – подавление воспалительных процессов, благодаря воздействию на составляющие иммунной системы.
Наиболее эффективными являются: «Галофугинон», «Хумира», «Оренция».
Питание
Соблюдение принципов здорового питания помогает закрепить благоприятный результат успешного лечения и как можно дольше сохранить ремиссию. Диета при ревматоидном артрите и переход преимущественно на растительную пищу способствует существенному сокращению возникающих обострений.
Как лечить ревматоидный артрит с помощью диеты? Специалисты рекомендуют исключить продукты-аллергены (например, томаты и баклажаны), а также ввести больше витаминов и животных белков, что помогает сократить потерю мышечной массы. Предпочтение стоит отдавать нежирным сортам мяса, а также морской рыбе и запеченной пище.
Кроме того, рекомендуется отказаться от вредных привычек, так как любая интоксикация может спровоцировать обострение.
Профилактика
Соблюдение питания при ревматоидном артрите является основой профилактики, однако этого может оказаться недостаточно. Сохранить длительную ремиссию и предупредить обострение можно придерживаясь клинических рекомендаций при ревматоидном артрите.
В процессе восстановления рекомендуется:
- регулярно посещать лечащего врача и отслеживать прогресс лечения (осмотр и обследование должны проходить не реже, чем 1-2 раза в год);
- сократить физические нагрузки (исключая упражнения ЛФК), но при этом сохранять максимально комфортный уровень двигательной активности.
Помните, своевременное обращение к специалисту повышает вероятность успешного лечения и достижения длительной ремиссии, что гарантирует достижение оптимального уровня качества жизни.
Откажитесь от самолечения и доверьте собственное здоровье профессионалам своего дела.
Ревматоидный артрит – что делать?
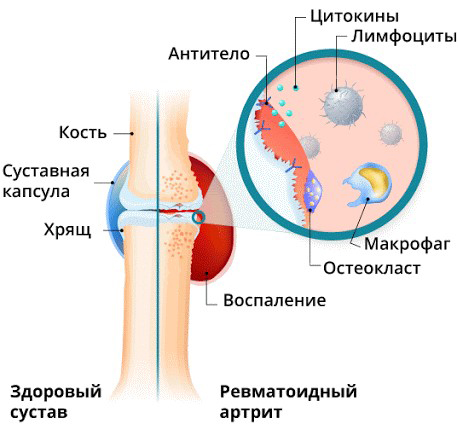
Ревматоидный артрит (РА) – хроническая аутоиммунная болезнь, от которой страдает 2% жителей России. Она характеризуется постоянным воспалительным процессом с периодическими обострениями, которые поражают синовиальную оболочку сустава и приводит к ее постепенному разрушению. При этом деструктивные изменения (в т.ч. эрозия) вызваны тем, что антитела атакуют “родные” ткани организма, принимая их за чужеродные и больные. При неблагоприятном течении болезни ревматоидный артрит переходит на субхондральные кости, а также может провоцировать нарушения сердечного ритма и функции сосудов, работы печени и почек. Воспаление сосудов, слизистой легких и сердца, инфекционные поражения, гастрит, остеопороз, заболевания глаз, деформация суставов с ограничением их подвижности – частые осложнения этого системного заболевания.
Болезнь коварна – зачастую она протекает скрытно, без симптомов и лечения ревматического артрита, в течение 6-12 месяцев, а затем дает о себе знать неожиданным и болезненным приступом. В 1-й год РА протекает особенно стремительно, в течение первых 6-10 лет появляются необратимые изменения в суставах.
Чаще всего болезнь поражает женщин зрелого и пожилого возраста (мужчины болеют в 3 раза меньше), однако может возникать у молодых людей обоих полов в возрасте от 25 лет. У детей и подростков диагностируют ювенальный ревматоидный артрит, первые проявления которого возможны еще в дошкольном возрасте.
Каждому 10 пациенту с РА, несмотря на усилия медиков, присваивают тяжелую инвалидность. Поэтому информирование о симптомах и о том, как лечить ревматоидный артрит, входит в число важнейших мер по предотвращению осложнений.
Причины ревматоидного артрита
Точные причины заболевания ревматоидный артрит науке неизвестны – с уверенностью можно говорить лишь о том, что он опосредован аутоиммунными заболеваниями. Предполагается, что риск заболевания повышает:
- наследственность (наличие в семье больных ревматоидным артритом или другими аутоиммунными заболеваниями свидетельствует о наличии генов, влияющих на образование антител);
- принадлежность к европеоидной расе;
- вирусные и другие инфекционные заболевания;
- курение.
Перечисленные причины ревматоидного артрита не означают, что человек гарантированно заболеет. К примеру, симптомы проявляются только у 15-30% людей, унаследовавших склонность к РА. Даже при носительстве определенных генов первый эпизод всегда связан с провоцирующими факторами. К ним относятся:
- хронический стресс, в особенности, связанный с недосыпом и нервным перенапряжением;
- физические или эмоциональные потрясения;
- перенесенные инфекции;
- эндокринные нарушения и изменения гормонального фона (например, менопауза);
- переохлаждение или перегрев;
- травмы, в т.ч. ушибы (особенно при отсутствии лечения – если травма показалась “незначительной”);
- вредные привычки;
- неблагоприятная экологическая обстановка;
Доказано, что люди с высоким иммунитетом больше подвержены ревматоидному артриту с тяжелым течением. Также ученые предполагают причины возникновения заболевания ревматоидный артрит в наличии неизвестной инфекции, которая вызывает усиленную выработку антител при ревматоидном артрите.
Классификация ревматоидных артритов
Иммунологические исследования при ревматоидном артрите (Анти-ЦЦП и ревматоидный фактор) позволяют установить серопозитивные или серонегативные характеристики заболевания. Серонегативный РА протекает легче, эрозия менее выражена, реже возникают стойкие функциональные нарушения биомеханики сустава, искривления суставов наблюдаются нечасто. Однако серопозитивная форма более чувствительна лечению базисными и иммуносупрессивными препаратами. Определение клиникоиммунологических характеристик помогает спрогнозировать течение болезни еще на ранних этапах и подобрать соответствующее лечение.
Существует 4 стадии ревматоидного артрита:
- очень ранняя (длительностью до полугода);
- ранняя (от 6 до 12 месяцев);
- развернутая (свыше года);
- поздняя (свыше 2 лет).
Наступление стойкой ремиссии с минимальным разрушением суставной сумки достигается лечением, начатым в очень ранней и ранней стадиях. К сожалению, диагностировать заболевание на этом этапе часто можно только лабораторно – в случае, если пациент осведомлен о своей предрасположенности к РА и проходит регулярные обследования.
Также на этап развития болезни может указывать стадия эрозии (от 1 до 4), которую определяют при помощи рентгенологического исследования.
Симптомы ревматоидного артрита
Ключевые симптомы ревматоидного артрита – это боль и ломота в суставах, их тугоподвижность, локальное повышение температуры, появление отеков, а также полная или частичная неспособность задействовать сустав при силовых нагрузках.
На ранних стадиях болезни пациент может не замечать признаки воспаления, списывая их на усталость, а со временем – даже привыкать к ним, воспринимая болезненность и ухудшение биомеханики сустава в “фоновом” режиме. Однако в острой фазе заболевания РА заявляет о себе резкими болями и плохим самочувствием.
Также неспецифические признаки ревматоидного артрита включают:
- общую слабость и повышенную утомляемость;
- одышку при малейших физических нагрузках (например, при попытке подняться хотя бы на 2-й этаж);
- ледность кожных покровов, которая свидетельствует об анемии (при РА нередки отеки и уменьшение массы кроветворного костного мозга за счет того, что его активно атакуют макрофаги);
- сухость слизистых, в особенности, ротовой полости, носа, глаз;
- лихорадка или незначительное повышение температуры;
- болезненное состояние, как при первых симптомах гриппа или простуды;
- ухудшение аппетита и снижение массы тела;
- увеличение лимфатических узлов;
- раздражительность, подавленность, вплоть до депрессии.
К специфическим симптомам относится:
- опухание суставов, локальное повышение температуры;
- утренняя скованность в движениях;
- боль в мышцах, которая не утихает после отдыха;
- на участках, которые испытывают давление (локти, колени, суставы пальцев и кисти) образуются плотные и подвижные ревматоидные узелки – это необязательный, хотя и распространенный симптом. который наблюдается у каждого 3-го пациента;
- могут появляться характерные изменения кожи и ногтей.
В отличие от других ревматологических заболеваний, РА может причинять сильный дискомфорт ночью, а симптомы могут нарастать после периода покоя, когда питание тканей ухудшается. Острый период длится от нескольких недель до нескольких месяцев, после чего симптомы могут уходить на неопределенное время.
Чаще всего первые симптомы наблюдаются в мелких суставах пальцев рук, коленных, локтевых, на поздних этапах – в тазобедренных суставах, голеностопе и позвоночнике. По мере прогрессирования заболевания количество вовлеченных сочленений может увеличиваться. Со временем появляется выраженная деформация сустава. Поражения, как правило, носят симметричный характер.
Лечение ревматоидного артрита
Поскольку ревматоидный артрит является системным мультифакторным заболеванием, то и к лечению необходимо подходить комплексно. Лечебный план включает медикаментозную терапию, ЛФК, физиотерапию, соблюдение моциона, ортопедического режима и диеты, а также ортокоррекцию. Наибольшую эффективность лечение имеет в том случае, если оно было начато в первые 3 месяца после начала заболевания.
Лечение ревматоидного артрита ведется в нескольких направлениях:
- снятие воспаления;
- устранение системных симптомов;
- профилактика осложнений, которые могут затронуть другие органы и системы;
- собственно, лечение суставного синдрома;
- сохранение биомеханики сустава, профилактика контрактур и других ограничений подвижности;
- сдерживание эрозии и других деструктивных изменений в суставе, недопущение инвалидизации;
- улучшение качества жизни больных, в т.ч. их психологического состояния, а также всестороннее информирование их о лечебно-профилактических мерах;
- установление стойкой ремиссии;
- сокращение побочных эффектов от фармакотерапии.
Диагностика ревматоидного артрита
Диагностировать РА врач может на основании данных осмотра и анамнеза пациента. Также проводятся анализы крови (биохимия, СОЭ, ревматоидный фактор, анти-ЦЦП), мочи, УЗИ, МРТ и рентгенография, которая помогает установить тяжесть заболевания, потери костной и хрящевой ткани. Наличие ревматоидных узелков является важным критерием для диагностики ревматоидного артрита.
Лечение ревматоидного артрита препаратами
Медикаментозное лечение ревматоидного артрита строится вокруг симптоматической терапии (снятие воспаления, обезболивание, поддержание хрящевой ткани), а также подавления иммунитета. Устранение отеков и улучшение обмена веществ в суставе достигается при помощи нестероидных противовоспалительных препаратов при ревматоидном артрите (НПВП) – селективных (типа нимесулида) и неселективных (ибупрофена). При патологиях ЖКТ селективные НПВП являются препаратами выбора.
Показано как местное применение НПВП в виде мазей при ревматоидном артрите, гелей и кремов (а иногда – и компрессов), так и системное, в виде инъекций или таблеток. Инъекционное введение препаратов 1 раз в неделю или по индивидуальному расписанию показано пациентам с проблемами ЖКТ (гастрит, язва), но может выбираться ими по собственному желанию, поскольку более щадяще по отношению к пищеварительной системе. В связи с этим в лечении ревматоидного артрита препараты нового поколения (биологические) набирают все большую популярность.
При наличии существенных эрозий и других показаний (например, специфические формы РА, такие как болезнь Стилла) назначаются глюкокортикостероидные препараты (ГК). Гормональная терапия внутривенно или в таблетках от ревматоидного артрита проводится в течение 12 месяцев и помогает улучшить состояние субхондральных костей, снизить побочные эффекты лечения. При тяжелом суставном синдроме ГК вводятся непосредственно в сустав – не чаще 3-х раз в год.
Эффект от иммуноподавляющей терапии наблюдается спустя 3-6 месяцев от начала приема. Иммуносупрессанты снижают потребность в НПВП и ГК. Также рекомендовано применение хондропротекторов. При выраженной анемии назначается эритропоэтин – для активного кроветворения. При дисбиозе – пробиотики. ВВажно понимать, что устранение симптомов не замедляет разрушение суставов, а торможение деструктивных изменений не помогает избавиться от дискомфорта, так что необходимо одновременно применять оба типа лекарств от ревматоидного артрита.
Лечение ревматоидного артрита препаратами ведется пожизненно. Больным противопоказана вакцинация (за редким исключением). На время простудных и вирусных заболеваний прием иммуносупрессивных препаратов прекращается. Также необходимо прервать терапию не позднее, чем за 6 месяцев до запланированной беременности.
Немедикаментозное лечение РА
Вспомогательное лечение ревматоидного артрита направлено на улучшение трофики тканей, сохранение подвижности сустава и сдерживание дальнейшего прогрессирования болезни. Выбор лечебной стратегии зависит от возраста пациента, тяжести заболевания и сопутствующих проблем со здоровьем.
Помимо физиотерапии и коррекции ортопедического режима (оборудование удобного рабочего места, ношение лангета и прочее) пораженным суставам рекомендован покой. Также необходимо отказаться от курения и обеспечить полноценное питание.
Физическая нагрузка (преимущественно в виде лечебной физкультуры) назначается, чтобы предотвратить атрофию мышц и связочного аппарата, который способен поддержать и разгрузить больные суставы.
В особо тяжелых случаях, когда сустав сильно деформирован или анкилозирован, может назначаться хирургическое вмешательство c протезированием.
Питание при ревматоидном артрите
Питание при ревматоидном артрите предполагает незначительные ограничения, в частности, в потреблении простых углеводов (сдоба, картофель) – это позволяет уменьшить воспалительный процесс. Диета при ревматоидном артрите суставов включает продукты, богатые кальцием, витамином Д3, полиненасыщенными жирными кислотами и коллагеном. Также важно пить не менее 2,5 л воды в сутки.
Потребление соли и твердых жиров должно быть умеренным, поскольку их избыток приводит к появлению отеков, воспалений, отложений в суставных сумках и набору веса.
Клинические рекомендации при лечении ревматоидного артрита
Как вылечить ревматоидный артрит? На данный момент болезнь неизлечима. Поэтому самое эффективное лекарство при ревматоидном артрите – это профилактика стрессов и простудных заболеваний, здоровый режим сна, полноценное питание и умеренные физические нагрузки. Терапия аллергий, нервных срывов, иммунных сбоев, метаболических нарушений помогает отсрочить проявление артрита даже при генетической предрасположенности. Избегайте перегрева на солнце и переохлаждения.
Не забывайте, что диагностика и лечение ревматоидного артрита проводится строго под наблюдением врача и требует регулярных визитов к нему.
Ревматоидный артрит
Ревматоидный артрит (РА) — аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом (синовитом) и системным воспалительным поражением внутренних органов. Для РЕВМАТОИДНОГО АРТРИТА характерно разнообразие вариантов начала и течения.
Классификация и стадии ревматоидного артрита
- РА серопозитивный.*
- РА серонегативный.*
- Особые клинические формы РА:
- Синдром Фелти;
- Болезнь Стилла, развившаяся у взрослых.
- Вероятный РА.
* Серопозитивность/серонегативность определяется по результатам исследования на ревматоидный фактор (РФ)
Клиническая стадия
- Очень ранняя – длительность заболевания менее 6 мес.
- Ранняя – длительность заболевания 6-12 мес.
- Развернутая – длительность заболевания более 1 года при наличии типичной симптоматики.
- Поздняя – длительность заболевания 2 года и более, выраженная деструкция мелких и крупных суставов (III-IV рентгенологическая стадия), наличие осложнений.
Активность заболевания
- 0 – ремиссия (DAS28 < 2,6)
- 1 – низкая активность (2,6 < DAS28 < 3,2)
- 2 – средняя активность (3,3 < DAS28 < 5,1)
- 3 – высокая активность (DAS28 > 5,1)
Наличие внесуставных (системных) проявлений
- Ревматоидные узелки
- Кожный васкулит (язвенно-некротический васкулит, инфаркты ногтевого ложа, дигитальный артериит, ливедо-ангиит)
- Васкулит с поражением других органов
- Нейропатия (мононеврит, полинейропатия)
- Плеврит (сухой, выпотной), перикардит (сухой, выпотной)
- Синдром Шёгрена
- Поражение глаз (склерит, эписклерит, васкулит сетчатки
Наличие эрозий поданным рентгенографии, МРТ.УЗИ
- Эрозивный
- Неэрозивный
Рентгенологическая стадия (no Steinbrocker)
I – Небольшой околосуставной остеопороз. Единичные кистовидные просветления костной ткани (КПКТ). Незначительное сужение суставных щелей в отдельных суставах.
II – Умеренный (выраженный) околосуставной остеопороз. Множественные КПКТ. Сужение суставных щелей. Единичные эрозии суставных поверхностей (1-4). Небольшие деформации костей.
III – То же,что II, но множественные эрозии суставных поверхностей (5 и более), множественные выраженные деформации костей, подвывихи и вывихи суставов.
IV – То же, что III, плюс единичные (множественные) костные анкилозы, субхондральный остеосклероз, остеофиты на краях суставных поверхностей.
Наличие антител к циклическому цитруллинированному пептиду (АЦЦП, аССР)
- АЦЦП-позитивный;
- АЦЦП-негативный.
Функциональный класс
I – Полностью сохранены самообслуживание, непрофессиональная и профессиональная деятельность.
II – Сохранены самообслуживание, профессиональная деятельность, ограничена непрофессиональная деятельность.
III-Сохранено самообслуживание, ограничены непрофессиональная и профессиональная деятельность.
IV – Ограничены самообслуживание, непрофессиональная и профессиональная деятельность.
Наличие осложнений
- Вторичный системный амилоидоз;
- Вторичный остеоартроз;
- Системный остеопороз
- Остеонекроз;
- Туннельные синдромы (синдром карпального канала, синдром сдавления локтевого, большеберцового нервов);
- Нестабильность шейного отдела позвоночника, подвывих в атланто-аксиальном суставе, в том числе с миелопатией;
- Атеросклероз.
ИНДЕКС DAS28
DAS28 = 0.56 √ЧБС + 0,28√ЧПС + 0,7 In СОЭ + 0,014 OOСЗ
Число болезненных суставов.
Число припухших суставов из 28 28 (плечевые, локтевые, лучезапястные, пястно-фаланговые, проксимальные межфаланговые, коленные)
скорость оседания эритроцитов по Вестергрену
общая оценка больным состояния здоровья в миллиметрах по 100-миллиметровой визуальной аналоговой шкале (ВАШ)
Первые симптомы
У ряда пациентов РА может дебютировать с недифференцированного артрита – НА (олигоартрит крупных суставов/асимметричный артрит суставов кистей/серонегативный олигоартрит суставов кистей/мигрирующий нестойкий полиартрит). При этом в течение первого года наблюдения у 30-50% пациентов с РА развивается достоверный РА, у 40-55% наступает спонтанная ремиссия, у остальных пациентов сохраняется РА или выявляется другое заболевание.
Внесуставные проявления РА
Общая симптоматика: общая слабость, потеря веса, субфебрилитет.
Ревматоидные узелки: плотные, безболезненные, не спаянные с подлежащими тканями. Кожа над ними не изменена. Локализуются в области наружной поверхности локтевого отростка, сухожилий кисти, ахилловых сухожилий, крестца, волосистой части головы. Обычно появляются через 3-5 лет после начала РА.
- Дигитальный артериит;
- Кожный васкулит (в т. ч. гангренозная пиодермия);
- Периферическая нейропатия;
- Васкулиты с поражением внутренних органов (сердце, легкие, кишечник, почки);
- Пальпируемая пурпура;
- Микроинфаркты ногтевого ложа;
- Сетчатое ливедо.
Поражения сердечно-сосудистой системы:
- Перикардит;
- Миокардит;
- Эндокардит;
- Крайне редко – коронарный артериит, гранулематозный аортит;
- Раннее и быстрое развитие атеросклеротических поражений и их осложнений (инфаркт миокарда, инсульт).
Первичные поражения дыхательной системы:
- Заболевания плевры: плеврит, фиброз плевры;
- Заболевания дыхательных путей: крико-аритеноидный артрит, формирование бронхоэктазов, бронхиолиты (фолликулярный, облитерирующий), диффузный панбронхиолит;
- Интерстициальные заболевания легких: интерстициальная пневмония, острая эозинофильная пневмония, диффузное поражение альвеол, амилоидоз, ревматоидные узлы;
- Сосудистые поражения легких: васкулиты, капилля- риты, легочная гипертензия.
Вторичные поражения дыхательной системы:
- Оппортунистические инфекции: легочный туберкулез, аспергиллез, цитомегаловирусный пневмонит, атипичная микобактериальная инфекция;
- Токсическое поражение вследствие приема лекарственных препаратов: метотрексат, сульфасалазин.
Поражения почек: наиболее часто связаны с развитием амилоидоза (характерен нефротический синдром – протеинурия 1-3 г/л, цилиндрурия, периферические отеки). Иногда развивается мембранозный или мембранозно-пролиферативный гломерулонефрит со следовой протеинурией и микрогематурией.
Амилоидоз: наблюдаются поражения почек (протеинурия, почечная недостаточность), кишечника (диарея, перфорация кишечника), селезенки (спленомегалия), сердца (сердечная недостаточность).
- Анемия
- Тромбоцитоз
- Нейтропения
- Лимфопения
Варианты течения РА
- Длительная спонтанная клиническая ремиссия;
- Интермиттирующее течение со сменой периодов полной или частичной ремиссии и обострений с вовлечением ранее не пораженных суставов;
- Прогрессирующее течение с нарастанием деструкции суставов, вовлечением новых суставов, развитием системных проявлений;
- быстропрогрессирующее течение с постоянно высокой активностью заболевания, тяжелыми внесуставными проявлениями.
Немедикаментозное лечение ревматоидного артрита
- Отказ от курения;
- Поддержание идеальной массы тела;
- Сбалансированная диета с высоким содержанием полиненасыщенных жирных кислот;
- Изменение стереотипа двигательной активности;
- ЛФК и физиотерапия;
- Ортопедическое пособие.
Суставные поражения при РА:
- Утренняя скованность в суставах, длящаяся не менее часа (длительность зависит от выраженности синовита);
- Боль при движении и пальпации, припухлость пораженных суставов;
- Уменьшение силы сжатия кисти, атрофия мышц кисти;
- Ульнарная девиация пястно-фаланговых суставов;
- Поражение пальцев кистей по типу «бутоньерки» (сгибание 8 проксимальных межфаланговых суставах) или «шеи лебедя» (переразгибание в проксимальных межфаланговых суставах)
- Деформация кисти по типу «лорнетки»
Поражения коленных суставов:
- Сгибательная и вальгусная деформации;
- Кисты Бейкера (кисты подколенной ямки.
- Деформация с опусканием переднего свода
- Подвывихи головок плюснефаланго- вых суставов
- Деформация I пальца (hallux valgus)
Поражения шейного отдела позвоночника: подвывихи атланто-аксиального сустава, которые могут осложняться компрессией артерий.
Поражения связочного аппарата, синовиальных сумок:
- Тендосиновиты в области лучезапястных суставов, суставов кисти;
- Бурситы (чаще в области локтевого сустава);
- Синовиальные кисты коленного сустава.
Критерии диагноза РА по ACR/EULAR
(American college of Rheumathology/European League against rheumathoid arthritis classification criteria)
Для верификации диагноза PA необходимо выполнение 3 условий:
- Наличие хотя бы одного припухшего сустава по данным физикаль- ного обследования;
- Исключение других заболеваний, которые могут сопровождаться воспалительными изменениями суставов;
- Наличие хотя бы 6 баллов из 10 возможных по 4 критериям.
Классификационные критерии РА ACR/EULAR 2010
A. Клинические признаки поражения суставов (припухлость/ болезненность при объективном исследовании)*:
1-5 мелких сустава (крупные суставы не учитываются)
4-10 мелких суставов (крупные суставы не учитываются)
>10 суставов (как минимум один из них мелкий)
B. Тесты на РФ и АЦЦП
слабоположительны для РФ или АЦЦП (превышают верхнюю границу нормы менее чем в 5 раза)
Высокопозитивны для РФ или АЦЦП (более чем в 5 раза превышают верхнюю границу нормы)
C. Острофазовые показатели
нормальные значения СОЭ и СРБ
повышенные значения СОЭ или СРБ
D. Длительность синовита
*В критериях ACR/EULAR 2010 выделяют различные категории суставов:
- Суставы-исключения – не учитываются изменения дистальных межфаланговых суставов, первых запястнопястных суставов, первых плюснефаланговых суставов;
- Крупные суставы – плечевые, локтевые, тазобедренные, коленные, голеностопные;
- Мелкие суставы – пястно-фаланговые, проксимальные межфаланговые, II-V плюснефаланговые, межфаланговые суставы больших пальцев кистей,лучезапястные суставы;
- Другие суставы – могут быть поражены при РА, но не включены ни в одну из перечисленных выше групп (височно-нижнечелюстной, акромиально-ключичный, грудино-ключичный и пр.).
Основные группы лекарств для лечения ревматоидного артрита
Нестероидные противовоспалительные препараты (НПВП)
Неселективные и селективные. НПВП оказывают хороший анальгетический эффект, но не влияют на прогрессирование деструкции суставов и общий прогноз заболевания. Пациенты, получающие НПВП, требуют динамического наблюдения с оценкой ОАК, печеночных проб, уровня креатинина, а также проведения ЭФГДС при наличии дополнительных факторов риска гастроэнтерологических побочных эффектов.
Наряду с НПВП для купирования болей в суставах рекомендуется использовать парацетамол, слабые опиоиды, трициклические антидепрессанты, нейромодуляторы.
Рекомендовано использование ГК в комбинации с базисными противовоспалительными препаратами.
В некоторых ситуациях (например, при наличии тяжелых системных проявлений РА) допустимо проведение пульс- терапии ГК для быстрого, но кратковременного подавления активности воспаления суета вое. Также ГК могут использоваться локально (внутрисуставное введение).
До начала терапии необходимо оценить наличие коморбидных состояний и риск развития побочных эффектов.
В программе динамического наблюдения за этими пациентами рекомендован мониторинг АД, липидного профиля, уровня глюкозы, проведение денситометрии.
Базисные противовоспалительные препараты (БПВП)
Препараты с противовоспалительной и иммуносупрессорной активностью. Терапия БПВП должна проводиться всем пациентам, причем лечение стоит начинать как можно раньше. БПВП могут назначаться как монотерапия, так и в составе комбинированной терапии с другими БПВП или генно-инженерным биологическим препаратом. Ведение пациентов также требует динамического наблюдения с оценкой общего состояния и клинических показателей.
Генно-инженерные биологические препараты (ГИБП)
Препараты на основе моноклональных антител, которые связываются с цитокинами,участвующими в патогенезе РА, их рецепторами и пр. Использование ГИБП требует обязательного исключения туберкулеза перед началом лечения и в ходе дальнейшего наблюдения. Также необходимо проведение терапии сопутствующей соматической патологии – анемии, остеопороза и т.д.
В ряде ситуаций может потребоваться хирургическое лечение – протезирование суставов, синовэктомия, артродез.
Своевременно начатая и корректно подобранная терапия позволяет пациентам с РА достичь хороших результатов по сохранению трудоспособности, а у части пациентов-довести ожидаемую продолжительность жизни до популяционного уровня.
Общая характеристика генно-инженерных биологических препаратов при ревматоидном артрите
Препарат (время наступления эффекта, нед.)
Наиболее частые побочные эффекты
Инфликсимаб (ингибитор ФНОа) (2-4 нед)
3 мг/кг в/вен, затем повторно в той же дозе через 2 и 6 нед., затем каждые 8 нед. Максимальная доза 10 мг/кг каждые 4 нед.
постинфузионные реакции, присоединение инфекций (в т.ч. туберкулеза, оппортунистических инфекций)
Адалимумаб (ингибитор ФНОа) (2-4 нед)
40 мг п/к 1 раз в 2 нед
постинфузионные реакции, присоединение инфекций (в т.ч. туберкулеза, оппортунистических инфекций)
Этанерцепт (ингибитор ФНОа) (2-4 нед)
25 мг п/к 2 р/недили 50 мг 1 р/нед
постинфузионные реакции, присоединение инфекций (в т.ч.туберкулеза, оппортунистических инфекций)
Ритуксимаб (анти-В- клеточный препарат) (2-4 нед., максимально -16 нед.)
500 или 1000 мг в/e, затем повторно через 2 нед., затем повторно через 24 нед.
постинфузионные реакции, присоединение инфекций
Тоцилизумаб (блокатор рецепторов ИЛ-6) (2 нед.)
8 мг/кг в/в, затем повторно через 4 нед.
постинфузионные реакции, присоединение инфекций, ней- тропения, повышение активности печеночных ферментов
Абатацепт (блокатор костимуляции Т-лим- фоцито8) (2 нед.)
в зависимости от массы тела (при массе тела 100 кг -1000 мг) в/в через 2 и 4 нед. после первой инфузии, затем каждые 4 нед.
Ревматоидный артрит причины, симптомы, методы лечения и профилактики
Ревматоидный артрит — заболевание системного характера. Сопровождается поражением соединительной ткани, чаще развивается в суставах. Прогрессирует деформация, формируются анкилозы. Двигательная активность сустава уменьшается и полностью утрачивается. Для предотвращения инвалидности требуется записаться на прием к травматологу и пройти лечение.
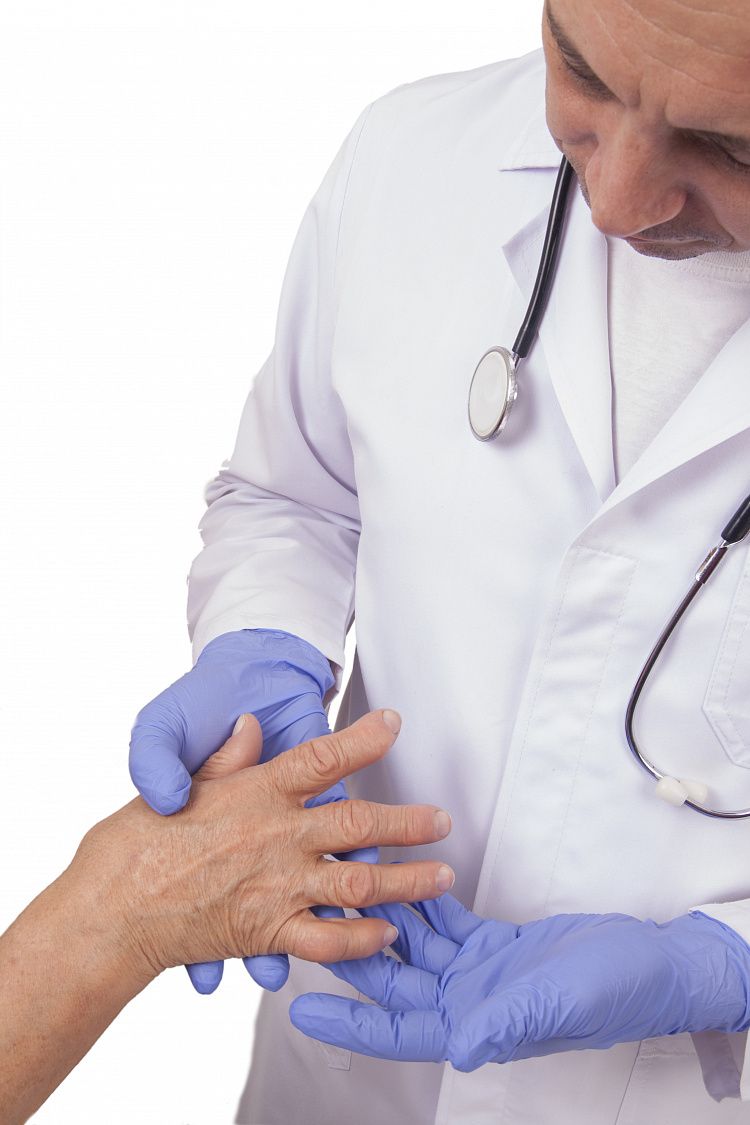
Симптомы ревматоидного артрита
Выделяют следующие признаки болезни:
- недуг начинает развивается в суставных тканях фаланг, изначально поражаются мелкие суставы верхних и нижних конечностей;
- заболевание распространяется на суставы симметрично;
- болезненные ощущения затихают при активных движениях, на заключительных стадиях при вращении пораженным местом облегчение не наступает;
- боль ярче выражена в первой половине дня, к вечеру синдром утихает;
- утренняя скованность движений;
- при обострении болезни кожные покровы вокруг пораженного сустава принимают красный оттенок;
- увеличивается местная температура;
- заболевание переходит на крупные суставы, например, на колени, возможно распространение артрита на позвоночник;
- ухудшение общего самочувствия;
- хроническая усталость;
- отсутствие аппетита, резкое снижение веса;
- формирование узелков под кожных покровом, характеризующихся подвижностью;
- деформация суставных тканей, атрофирование мышц;
- уменьшение подвижности сустава;
- возможен воспалительный процесс слюнных желез;
- болезненные ощущения в области глаз;
- дискомфорт в груди во время вдоха;
- усиленная работа потовых желез при смене погоды;
- уменьшение чувствительности пораженной области.
Тяжелые стадии характеризуются следующими признаками:
- заболевание распространяется на крупные мышечные ткани;
- кожные покровы истончаются, становятся сухими;
- развивается некротический процесс под ногтевыми пластинами;
- нарушение работы желудочно-кишечного тракта;
- дисфункция зрительного аппарата;
- нарушения функционирования сердечно-сосудистой системы;
- образование сыпи и язвенных очагов, возможны кровотечения.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины
Точные причины прогрессирования ревматоидного артрита установить не удается. Однако установлены факторы, повышающие вероятность возникновения недуга:
- заболевания системного характера, иммунная система атакует здоровые ткани, что отражается на состоянии суставов;
- артрит инфекционного характера, который развился после физического повреждения или переохлаждения;
- частые стрессовые ситуации;
- наследственная предрасположенность;
- употребление спиртных напитков, курение, прием наркотических препаратов;
- загрязненная окружающая среда;
- переохлаждения;
- употребление некоторых лекарств;
- интоксикация организма;
- избыточное воздействие солнечных лучей;
- нарушение работы эндокринной системы.
Заболевание чаще диагностируется у представительниц женского пола, объясняется гормональными перестройками организма.
Стадии развития ревматоидного артрита
Выделяют 4 стадии прогрессирования заболевания.
- Первоначальная стадия сопровождается минимальными изменениями в структуре суставной ткани. Характеризуется небольшим истончением костной ткани. Симптоматика выражена слабо или отсутствует.
- Вторая стадия характеризуется заметными изменениями кости, что прослеживается на рентгене. Увеличиваются участки остеопороза. Ухудшается качество жизни больного.
- Третья стадия характеризуется деформацией костных структур, отмечаются нарушения функции суставной ткани. Развивается яркая симптоматика.
- Четвертая стадия подразумевает необратимые изменения суставной ткани. Функциональность пораженной области утрачивается, отмечается разрастание соединительной ткани. Больной становится инвалидом.
Разновидности
Выделяют несколько видов ревматоидного артрита:
Серопозитивный ревматоидный артрит. Характеризуется присутствием в кровеносной системе ревматоидного фактора. Организмом вещество воспринимается, как антиген.
Серонегативный ревматоидный артрит. Отличается отсутствием ревматоидного фактора. Характеризуется неяркой симптоматикой. Болезнь развивается медленнее, в сравнении с серопозитивной формой, прогноз благоприятнее.
Ювенальный ревматоидный артрит. Диагностируется в возрасте до 16 лет. Характеризуется поражением сердечной, почечной, дыхательной системы. Остальные симптомы аналогичные. Болезнь отличается агрессивных характером, быстро развивается на крупные суставные ткани.
Системный ревматоидный артрит. Отличается наличием внесуставной симптоматики. Характеризуется поражением почечной и сердечной системы. Встречается реже остальных.
Диагностика
Чтобы поставить диагноз, врач оценивает клинические признаки заболевания. Ревматоидный артрит подтверждают, если:
- мелкие суставы поражены симметрично, например, болят несколько межфаланговых суставов на левой руке и аналогично расположенные суставы на правой;
- возникает утренняя скованность;
- отсутствует клиническая картина воспалительного процесса: суставы не отекают, а постепенно деформируются.
Чтобы подтвердить диагноз, пациенту назначают лабораторные анализы:
- анализ крови на СОЭ и уровень гемоглобина;
- повышенный уровень ревматоидного фактора;
- повышенное содержание С-ревматоидного белка при артрите;
- маркеры антител к циклическому цитруллин-содержащему пептиду — АЦЦП при ревматоидном артрите.
Дополнительно назначают биопсию поражённых суставов и исследуют синовиальную жидкость. Из инструментальной диагностики назначают рентген: исследование позволяет оценить степень деформации суставов.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
Лечение ревматоидного артрита
Курс лечения зависит от разновидности и стадии прогрессирования недуга. Полностью вылечить заболевание невозможно, поэтому терапию проводят для достижения стойкой длительной ремиссии. Чтобы добиться максимального результата, пациенту назначают комплексное лечение.
Физиотерапия при ревматоидном артрите
Физиотерапевтические методы назначают в дополнение к медикаментозному лечению. Их подбирают, в зависимости от стадии заболевания и его активности: для острого, подострого периода и ремиссии показаны разные методики.
В острой стадии пациенту показаны:
- ультрафиолетовое воздействие на пораженные суставы, курсом до 15 процедур;
- электрофорез глюкокортикоидов, например, преднизолона и дексаметазона для быстрого купирования боли и воспаления.
В подострой стадии эффективны следующие процедуры:
- озонотерапия при ревматоидном артрите;
- импульсная низкоинтенсивная магнитотерапия;
- ДМБ-терапия с применением электромагнитных волн.
На пролиферативной стадии показаны:
- ультрафонофорез глюкокортикоидов курсом до 12 процедур;
- магнитотерапию с применением импульсов высокой интенсивности;
- светолечение при помощи ламп Биоптрон, Геска;
- электрофорез лидазы;
- общую и местную криотерапию с использованием воздушно-азотной смеси и холодного сухого воздуха соответственно.
Массаж
Чтобы облегчить состояние пациента, избавить от боли и улучшить подвижность суставов, назначают лечебный массаж при ревматоидном артрите. Чтобы активизировать физиологические процессы в поражённых суставах, проводят точечный массаж. При ослабленном мышечном тонусе рекомендуют тонизирующий, а для снижения болезненных ощущений — сегментарный. В зависимости от состояния пациента, врач выполняет различные движения, например, растирающие, разглаживающие, растягивающие.
Мази при ревматоидном артрите
Курс лечения ревматоидного артрита включает применение медикаментов в таблетках и в виде мазей для местного нанесения. В зависимости от симптомов, выраженности заболевания и его стадии, врач может назначить пациенту следующую мазь для лечения артрита суставов:
- нестероидный противовоспалительный препарат, например, нимесулид для локального снятия боли и воспаления;
- димексид в виде аппликаций самостоятельно или в сочетании с другими обезболивающими и противовоспалительными средствами.
Иглоукалывание
Иглоукалывание при ревматоидном артрите проводят, чтобы воздействовать на биологически активные точки, запустить естественные процессы микроциркуляции и обмена. Рефлексотерапевты считают, что после сеанса процедур иглоукалывания, организм мобилизуется и начинает активнее самостоятельно бороться с заболеванием. Больше о методике лечения читайте на сайте ЦМРТ.
Медицинские препараты
Медикаментозная терапия при лечении ревматоидного артрита включает следующие лекарства:
- Препараты базисной терапии при ревматоидном артрите помогают изменить агрессивное течение артрита. Благодаря их длительному применению удается обеспечить стойкую ремиссию заболевания.
- ГИБП при ревматоидном артрите. Биологические препараты нового поколения используют для лечения форм заболевания, устойчивых к базисным лекарствам.
- Нестероидные противовоспалительные препараты (НПВП). Снимают воспаление, используются как обезболивающие.
- Витамины. Улучшают общее состояние организма и иммунной системы, помогают ей активнее бороться с заболеванием.
Инъекционные методы лечения
При неэффективности нестероидных противовоспалительных пациенту назначают уколы глюкокортикоидов. Активные вещества лекарств быстро попадают в поражённую область, эффективно снимают боль и воспалительный процесс. Методику лечения уколами глюкокортикоидов называют пульс-терапия.
Другие способы лечения
В некоторых случаях пациентам назначают дополнительные методы лечения ревматоидного артрита:
Ревматоидный артрит – симптомы, причины и методы лечения ревматоидного артрита
Ревматоидный артрит – хроническое системное заболевание соединительной ткани. Рассматривается в качестве аутоиммунного заболевания. Поражает преимущественно периферические мелкие суставы. Ревматоидный артрит имеет инфекционно-воспалительное происхождение. Для заболевания характерны:
- прогрессивное течение;
- неподвижность в суставе;
- разрушение суставной ткани.
Причины развития ревматоидного артрита
Среди причин развития ревматоидного артрита выделяют:
- наследственную предрасположенность;
- инфекционные заболевания (вирус герпеса, краснухи, гепатит В, Эпштейна-Барра и др).
Провоцирующими факторами являются травмы, пищевая аллергия, хирургические вмешательства в анамнезе.
Симптомы заболевания
Ревматоидный артрит – системное заболевание, при котором могут поражаться не только суставы, но и различные органы и системы. Выраженность клинической картины зависит от многих факторов: тяжести заболевания, наличия или отсутствия осложнений, локализации патологии. Согласно статистике, 70% случаев обострения ревматоидного артрита приходится на холодное время года.
Заболевание поражает преимущественно мелкие суставы кистей, стоп. По мере прогрессирования в патологический процесс вовлекаются другие органы и системы. Скрытый период болезни выражается слабостью, усталостью, снижением массы тела, болями в мышцах, повышением температуры тела, потливостью.
- Для ревматоидного артрита более характерно подострое начало. Оно сопровождается следующими симптомами:
- Боль в суставах. Ноющая, волнообразного течения. Купируется приемом противовоспалительных средств. Локализуется чаще в мелких суставах стоп, кистей, запястья, коленных и локтевых.
- Мышечные боли. Носят ноющий характер, сохраняются в течение длительного времени.
- Лихорадка. Уровень повышения температуры тела зависит от активности воспалительного процесса.
- Утренняя скованность. Продолжается в течение 30-60 минут.
Внесуставные проявления ревматоидного артрита
Ревматоидный артрит поражает не только суставы, но и другие органы и системы:
- Кожа. Основными симптомами являются сухость и истончение кожных покровов, ломкость ногтей, небольшие подкожные кровоизлияния. Также для болезни характерны ревматоидные узелки – подкожные образования, диаметром до 2 см.
- Желудочно-кишечный тракт. Выражается в снижении аппетита, появлении метеоризма, редко болей в животе, тяжести в области эпигастрия.
- Дыхательная система. Ревматоидный артрит поражает плевру и интерстициальную ткань. Это выражается сухим или экссудативным плевритом.
- Сердечно-сосудистая система. Ревматоидный процесс может поражать все слои сердца.
- Мочевыделительная система. Поражение проявляется в виде гломерулонефрита.
- Нервная система. Ревматоидный процесс, распространившийся на нервную систему, выражается нарушением чувствительности, параличами, нарушением потоотделения, терморегуляции.
Диагностика ревматоидного артрита
Лабораторная диагностика
Диагностика ревматоидного артрита начинается с анализа крови.
В общем анализе крови обращают пристальное внимание на уровень гемоглобина, лейкоцитов, СОЭ. Данное обследование позволяет оценить выраженность воспалительного синдрома.
В биохимическом анализе крови изучается уровень фибриногена, СРБ, гаптоглобина, сиаловых кислот. Специфическими маркерами ревматоидного артрита являются следующие показатели:
- Ревматоидный фактор в крови. Повышается в 60% случаев.
- АЦЦП (антитела к циклическому цитруллиновому пептиду). Один из наиболее чувствительных методов ранней диагностики заболевания. Выявляются в 80-90% случаев.
- Антинуклеарные антитела. Определяются в 10% случаев.
- Анализ синовиальной жидкости. При исследовании оценивается ее прозрачность, цвет, количество лейкоцитов.
Инструментальная диагностика
Артроскопия – современный информативный и малотравматичный метод диагностики различных суставных заболеваний. Обследование проводится с помощью специального оптического прибора – артроскопа. Благодаря процедуре удается оценить распространенность патологии, провести дифференциальную диагностику ревматоидного артрита с другими заболеваниями (туберкулез, саркоидоз). Во время артроскопии возможно произвести забор материала для гистологического исследования.
Рентген суставов – основной метод инструментальной диагностики ревматоидного артрита. Существует несколько методик оценки стадии рентгенологических изменений в суставах. Врачи многопрофильной клиники «Здоровье» могут применить любую методику, наиболее подходящую в каждом конкретном случае.
Сцинтиграфия суставов – исследование, которое заключается в использовании радиоактивного вещества – технеция. В зависимости от его содержания в суставе оценивается активность патологического процесса.
Биопсия синовиальной оболочки сустава проводится редко. Процедура назначается с целью дифференциальной диагностики с другими заболеваниями.
МРТ – высокоточный метод инструментальной диагностики. Позволяет оценить степень деформации суставов, распространенность патологического процесса, его локализацию.
УЗИ суставов и внутренних органов назначается при тяжелом прогрессивном течении заболевания. С помощью ультразвукового исследования возможно оценить состояние сердца, печени, селезенки, поджелудочной железы и других органов.
Критерии для постановки диагноза
Диагноз ревматоидный артрит выставляется при наличии 4 и более из следующих критериев:
- утренняя скованность;
- поражение мелких суставов;
- симметричное поражение суставов, их припухлость;
- наличие ревматоидных узелков;
- наличие ревматоидного фактора в крови;
- характерные рентгенологические изменения в суставах и костях.
Медикаментозное лечение ревматоидного артрита
В лечении ревматоидного артрита выделяют 2 этапа:
- Купирование обострения.
- Поддерживающая терапия.
Для устранения острой фазы заболевания назначаются нестероидные противовоспалительные лекарственные средства. Благодаря им удается уменьшить выраженность болевого синдрома, снять отек и воспаление, локальное покраснение тканей. Среди особенностей препаратов данной группы выделяют:
- наступление эффекта спустя 3-4 дня приема;
- последовательный выбор препарата;
- замена лекарства при отсутствии эффекта;
- нежелательная комбинация двух и более препаратов группы НПВС;
- необходимость приема строго после еды;
- сильное раздражающее действие на слизистую желудочно-кишечного тракта.
Селективные ингибиторы ЦОГ-2 направлены на угнетение фермента, который участвует в возникновении воспалительного процесса. Обладают меньшим количеством побочных действий в сравнении с нестероидными противовоспалительными препаратами. Могут назначаться при наличии заболеваний желудочно-кишечного тракта, печени и других внутренних органов.
Глюкокортикостероиды являются гормонами натурального или синтетического происхождения. Оказывают противовоспалительный и иммунодепрессивный эффект. ГКС применяются при неэффективности нестероидных противовоспалительных препаратов. При назначении глюкокортикостероидов врач учитывает возраст и пол пациента, состояние иммунной системы, показатели артериального давления, состояние электролитного баланса.
Принимать ГКС необходимо в строго определенной дозе. Лечение начинается с малых дозировок с постепенным увеличением количества препарата. Постепенное снижение дозы производится после достижения терапевтического эффекта.
Пульстерапия
Пульстерапия – метод лечения, основанный на введении больших доз лекарственных средств. Тяжелый острый воспалительный процесс не может быть купирован обычными дозами препаратов. Поэтому пульстерапия при ревматоидном артрите является одним из способов лечения.
Терапия должна проводиться в стационарных условиях под контролем врача. Это связано с тем, что прием высоких доз препаратов может способствовать развитию нежелательных реакций, которые должны быть быстро устранены. Пульстерапия может применяться со следующими группами препаратов:
- Глюкокортикостероиды. Эффект от лечения может быть заметен уже на 3-5 день. В результате терапии снижается выраженность болевого и отечного синдромов. После достижения необходимого эффекта лечение переводится на поддерживающие дозы препарата.
- Цитостатики. Кратность приема подбирается в индивидуальном порядке. Отмена препаратов осуществляется через год после достижения стойкой ремиссии.
Биологическая терапия
Биологическая терапия считается новым методом лечения ревматоидного артрита. Задача терапии – разобщение патогенетической цепи, отвечающей за возникновение воспалительной реакции. Благодаря современным технологиям созданы биологически активные вещества, показывающие хорошие результаты при лечении различных аутоиммунных заболеваний.
Местное лечение
Местное лечение подразумевает использование мази и крема. Основная задача данного метода – направленное действие на воспаленные ткани вокруг пораженного сустава. Чаще всего применяются препараты на основе нестероидных противовоспалительных средств.
Физиотерапия
Физиотерапевтические процедуры назначаются в составе комплексной терапии ревматоидного артрита. Основные задачи – купирование болевого синдрома, повышение активности, устранение утренней скованности. Физиотерапия при ревматоидном артрите может включать в себя гальванические токи, ультразвук, парафиновые или озокеритовые аппликации, облучение инфракрасными лучами.
Несмотря на положительное действие данного метода, физиотерапевтические процедуры не могут использоваться в качестве самостоятельного способа лечения.
Медикаментозное лечение ревматоидного артрита в период ремиссии
В период ремиссии лечение заключается в приеме цитостатических препаратов. Цитостатики – лекарственные средства, действие которых направлено на угнетение жизнедеятельности клеток организма, главным образом, способных к интенсивному делению. Препараты оказывают противовоспалительное, противоопухолевое, иммунносупрессивное действия. Применяются с особой осторожностью.
Существует огромное многообразие групп препаратов и методов их использования. Самолечение может привести к развитию осложнений. Поэтому назначение терапии должен делать опытный врач. При этом учитываются жалобы, результаты лабораторных и инструментальных исследований.
Врачи многопрофильной клиники «Здоровье» подбирают индивидуальный план лечения для каждого пациента. Такой подход позволяет добиться результата за минимальное количество времени.
Профилактика ревматоидного артрита
Для того чтобы снизить риск развития или обострения ревматоидного артрита, врачи советуют следовать следующим рекомендациям:
- Выполнять лечебную физкультуру. Для поддержания объема движений в суставах достаточно выполнять легкие упражнения.
- Массаж мышц. Назначается при наличии анкилозов (полной неподвижности сустава). Массаж позволяет поддерживать нормальный тонус и массу мышц.
- Санаторно-курортное лечение. При ревматоидном артрите положительное воздействие оказывает бальнеотерапия. Однако, данный метод лечения рекомендуется при легком течении заболевания.
- Прием назначенной терапии. При необходимости врач назначает метотрексат. Дозировка подбирается в индивидуальном порядке.
- Выполнять санацию хронических очагов инфекции. Подразумевает своевременное лечение ангины, пневмонии, пиелонефрита, синусита и других заболевания.
- Использование ортопедических шин, поддерживающих устройств. Они позволяют предупредить дальнейшую деформацию сустава при его имеющейся нестабильности.
При наличии диагноза ревматоидный артрит необходимо 1 раз в 6 месяцев посещать врача-ревматолога для планового наблюдения.
В многопрофильной клинике «Здоровье» прием ведут квалифицированные ревматологи. Врачи нашего центра имеют многолетний опыт работы в данной области. Специалисты регулярно повышают свои профессиональные навыки и знания на специализированных курсах. Об этом свидетельствуют многочисленные дипломы и сертификаты. На территории клиники расположена крупнейшая в России экспресс-лаборатория открытого типа. Все обследования выполняются в кратчайшие сроки. Для диагностики применяется современное оборудование от европейского производителя.
Ревматоидный артрит – серьезное заболевание, требующее своевременной диагностики и корректного лечения. Поэтому при появлении первых признаков болезни, запишитесь на прием к врачу. Мы рады видеть в любое удобное для вас время. Записаться на прием, а также задать любые интересующие вопросы можно по телефону.

создано в создание сайтов studio
Ревматоидный артрит
Ревматоидный артрит – тяжелое, с трудом поддающееся лечению заболевание. Причины развития его установлены не полностью, тем не менее, при проведении правильно назначенного комплексного лечения качество жизни пациента может быть вполне удовлетворительным. Но это при условии неукоснительного выполнения больным всех рекомендаций лечащего врача.
Специалисты клиники «Парамита» в Москве имеют большой опыт в лечении ревматоидного артрита.
Что такое ревматоидный артрит
Ревматоидный артрит (РА) – хроническое системное прогрессирующее заболевание, проявляющееся в виде воспаления в основном мелких суставов. Связано оно не с инфекцией, а с поломкой иммунной системы. Поражается соединительная ткань, поэтому данное заболевание называется системным. Патологический процесс часто распространяется и внутренние органы (сердце, сосуды, почки) – это внесуставные проявления болезни.
Всего в мире ревматоидным артритом болеет около 1% населения. Заболеть можно в любом возрасте, но чаще это случается в 35 – 55 лет у женщин и немного позже (в 40 – 60 лет) у мужчин. Ревматоидный артрит у женщины диагностируют в три раза чаще, чем мужчины.
Причины
Точные причины начала данного заболевания не установлены. Но известны основные причинные факторы:
- Наследственная предрасположенность – встречаются случаи семейных заболеваний.
- Влияние внутренних (эндогенных) факторов – у большинства больных женщин и мужчин отмечается низкий уровень мужских половых гормонов; научно подтверждено, что после использования оральных контрацептивов (ОК) риск развития болезни снижается.
- Влияние факторов внешней среды (экзогенных). Возбудители инфекции запускают аутоиммунную реакцию – аллергию на собственные ткани организма. Это связано с тем, что некоторые инфекционные возбудители имеют в составе своих клеток белки, схожие с белками тканей человека. При попадании этих возбудителей в организм иммунная система вырабатывает антитела (IgG), которые по неизвестной науке причине становятся антигенами (чужеродными для организма веществами). На них вырабатываются новые антитела IgM, IgA, IgG (ревматоидные факторы), уничтожающие их. Нарастание количества антител сопровождается усилением воспаления. Некоторые возбудители выделяют вещества, способствующие разрастанию суставной синовиальной оболочки и ферменты, повреждающие ткани.
В результате целого комплекса причин клетки синовиальной оболочки начинают выделять воспалительные цитокины – белковые молекулы, инициирующие и поддерживающие воспаление. Развивается длительно протекающий воспалительный процесс, происходит разрушение хрящевой и костной суставной ткани, деформация конечности. Хрящевая ткань заменяется соединительной, появляются костные разрастания, нарушается функция сустава. Очень часто причиной развивающегося аутоиммунного поражения суставов является герпетическая инфекция – вирусы простого герпеса 1, 2 типа, цитомегаловирус, вирус Эпштейна – Барр (вызывает мононуклеоз) и другие возбудители, например, микоплазмы.
Предрасполагающие (запускающие, триггерные) факторы:
- травмы, заболевания суставов;
- переохлаждения, постоянное пребывание в сыром помещении или в сыром климате;
- нервные перенапряжения, стрессы;
- имеет значение наличие хронических очагов инфекции – тонзиллиты, кариозные зубы, любые инфекционно-воспалительные процессы;
- прием некоторых лекарств с мутагенными свойствами.
Симптомы
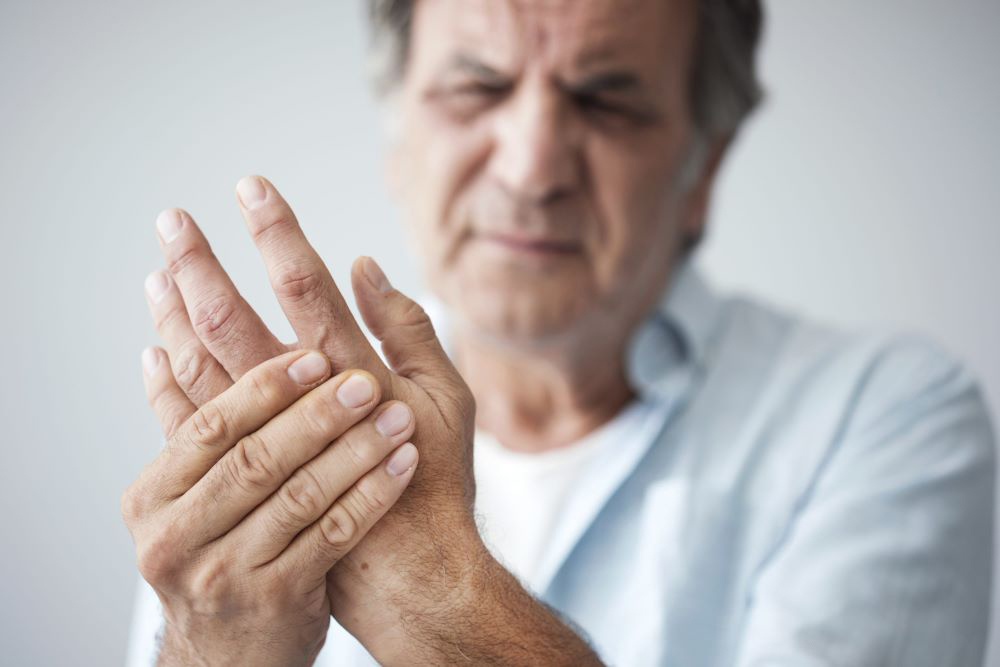
Симптомы ревматоидного артрита
Заболевание протекает волнообразно, в виде периодов обострений (рецидивов) и ремиссий.
Как начинается ревматоидный артрит
Начало в большинстве случаев подострое и имеет связь с перенесенной инфекцией, переохлаждением, травмой или нервным перенапряжением, беременностью, родами.
Один из первых симптомов – появление скованности движений по утрам, которая проходит в течение дня. Иногда это сопровождается небольшой лихорадкой, слабостью, недомоганием.
Одновременно появляются незначительно выраженные боли в пораженных суставах, сначала преходящие, а затем постоянные. Еще один из первых симптомов артрита, на который стоит обратить внимание, – легкая припухлость в суставной области. Она может проходить в течение дня, но затем становится постоянной.
В большинстве случаев при ревматоидном артрите поражается сначала небольшое количество суставов стоп и кистей. На ранней стадии могут также поражаться коленные суставы. Поражения симметричны. При подостром течении первые признаки нарушений появляются через несколько недель, при медленном, хроническом – через несколько месяцев.
Острое начало, высокая активность патологического процесса и системные проявления характерны для ювенильного ревматоидного артрита у детей и подростков. Он может начинаться с высокой температуры, изначального поражения сразу нескольких суставов и признаков поражения внутренних органов.
Симптомы разгара заболевания
Ревматоидный артрит сопровождается признаками общей интоксикации. Это слабость, недомогание, небольшое повышение температуры тела, головные боли. Нарушается аппетит, больной теряет массу тела.
Суставной синдром. Поражаются сначала мелкие суставы кисти (число их увеличивается), а затем и крупные суставы (плечевые, коленные). Они опухают, становятся очень болезненными, постепенно теряют свою функцию, обездвиживаются. Длительное обездвиживание приводит к выраженной атрофии (уменьшению в объеме) мышц. Ревматоидный артрит характеризуется также тем, что поражения разных суставов могут быть неодинаковыми: в одних могут преобладать признаки воспаления (отек), в других – пролиферации (разрастания соединительной ткани с деформацией и нарушением функции).
Появляются подкожные ревматоидные узелки – небольшие, умеренно плотные, безболезненные образования, располагающиеся на поверхности тела, чаще всего на коже локтей.
Поражается периферическая нервная система. Из-за поражения нервов больные ощущают онемение, жжение, зябкость в конечностях.
При ревматоидном васкулите происходит поражение различных мелких и частично средних кровеносных сосудов. Часто это проявляется в виде точечных очагов некроза в области ногтей или безболезненных язв в области голени. Иногда васкулит может проявляться в виде микроинфарктов.
При частых обострениях и прогрессировании ревматоидного артрита происходит поражение внутренних органов – сердца (эндокардит), почек (нефрит), легких (узелковое поражение легочной ткани) и т.д.
Когда нужно срочно обращаться за медицинской помощью
Ревматоидный артрит – тяжелое прогрессирующее заболевание, поэтому важно своевременно провести диагностику и как можно раньше начинать его лечение.
К врачу следует обращаться при появлении следующих симптомов:
- Болей в суставах, легкой скованности движений по утрам, если:
- кто-то из близких родственников болеет ревматоидным артритом;
- вы недавно перенесли какое-то инфекционно-воспалительное заболевание (ОРВИ, ангину), затяжной стресс или просто переохладились;
- вы проживаете в холодной сырой местности.
- Небольшого повышения температуры, недомогания, снижения аппетита, потери массы тела, сопровождающихся легкой утренней скованностью движений.
Поражение сустава ревматоидным артритом
Локализации процесса
При ревматоидном артрите вначале обычно поражаются мелкие суставы кистей, пальцев рук и стоп. Внешний вид верхних х конечностей:
- пальцы кисти деформируются, часто имеют веретенообразную форму, форму «шеи лебедя» или «пуговичной петли»;
- развивается подвывих пястно-фаланговых суставов кисти, отчего она приобретает форму «плавника моржа»;
- при поражении локтевых суставов появляется их сгибательная контрактура (неподвижность);
- в области локтей можно прощупать небольшие безболезненные ревматоидные узелки;
- плечевой сустав обычно поражается вторично, при прогрессировании болезни появляется его припухлость, болезненность, усиливающиеся при движении.
Подробнее про артрит суставов пальцев читайте здесь.
Хруст в суставах – когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Внешний вид нижних конечностей:
- пальцы стоп приобретают молоточковидную форму;
- подвывихи мелких суставов приводят к развитию плоскостопия;
- для ревматоидной стопы характерно также вальгусное (кнаружи) отклонение стопы, связанное с поражением голеностопа;
- при поражении коленных суставов появляется сгибательная контрактура (неподвижность).
Тазобедренные суставы поражаются редко.
Стадии ревматоидного артрита
Ревматоидный артрит протекает в три стадии:
- Начальная, воспаления– поражение синовиальных сумок сопровождается болями, отеком околосуставных тканей.
- Прогрессирующая, пролиферации – быстрое деление клеток синовиальной оболочки, приводящее к ее уплотнению.
- Завершающая, деформации – при длительном течении воспаленные клетки начинают выделять фермент, разрушающий хрящевую и костную ткань, что приводит к изменению суставной формы и тяжелому нарушению их функции.
По длительности течения выделяют следующие стадии ревматоидного артрита:
- очень ранняя – до полугода;
- ранняя – от полугода до года;
- развернутая – до 2-х лет;
- поздняя – после 2-х лет.
- Околосуставной остеопороз – разрежение, истончение костной ткани;
- Сужение суставной щели и единичные эрозии на хрящевой суставной поверхности;
- Множественные глубокие эрозии суставных хрящей и костей;
- Присоединяется анкилоз – неподвижность сустава из-за сращения суставных поверхностей.
Стадии ревматоидного артрита
Существует несколько типов классификаций ревматоидного артрита по разным критериям.
По клинико-анатомическим признакам выделяют следующие формы ревматоидного артрита:
- суставная форма;
- суставно-висцеральная (системная) – поражаются не только суставы, но и внутренние органы; – развивается у детей до 16 лет, характеризуется острым началом, лихорадкой и выраженными внесуставными проявлениями.
- медленнопрогрессирующий РА – самая частая форма, может продолжаться годами;
- быстропрогрессирующий РА – характеризуется злокачественным течением;
- без признаков прогрессирования – встречается редко.
По иммунологическим признакам:
- Наличие или отсутствие содержания в крови ревматоидного фактора (РФ) – антител к собственному иммуноглобулину G:
-
– РФ обнаружен; – РФ не обнаружен.
- Наличие или отсутствие в крови антител к циклическому цитрулинсодержащему пептиду – анти-ЦЦП или АЦЦП (цитрулин – продукт обмена, в норме полностью выводящийся из организма; при РА выделяются ферменты, встраивающие цитрулин в белки и превращающие его в чужеродный белок – антиген; на этот антиген иммунная система вырабатывает антитела):
- серопозитивные – АЦЦП обнаружен;
- серонегативные – АЦЦП не обнаружен.
Выделяют следующие критерии сохранности функций опорно-двигательного аппарата:
- Выполнение движений в полном объеме.
- Снижение двигательной активности. Появляются трудности, не позволяющие выполнять движения в полном объеме, особенно в профессиональной сфере.
- Нарушение подвижности, возможно только самообслуживание.
- Невозможны любые виды двигательной активности, в том числе самообслуживание.
Что будет, если не лечить
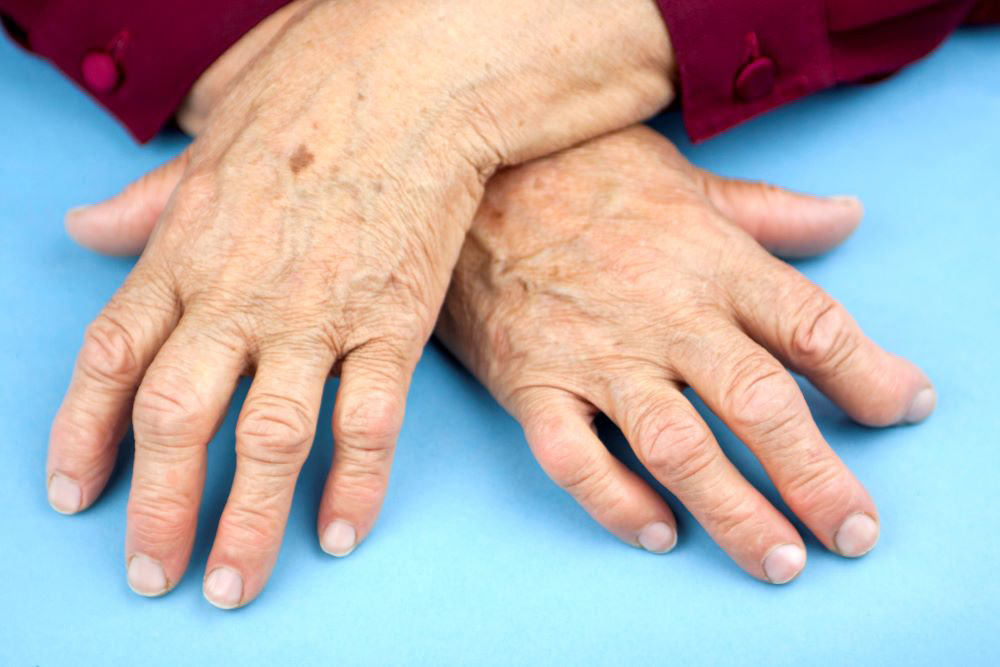
Стадии ревматоидного артрита
Если ревматоидный артрит не начать лечить своевременно, в дальнейшем он начнет быстро прогрессировать, что увеличивает риск развития возможных осложнений:
- деформации и утрата суставных функций, приводящие к инвалидности;
- изменению нервно-мышечной системы с нейропатиями и уменьшением объема мышц;
- поражению сердечно-сосудистой системы в виде васкулитов, эндокардитов, микроинфарктов;
- нарушениям со стороны почек с постепенным формированием хронической почечной недостаточности;
- поражениям органов зрения, в том числе язвенного характера;
- поражению плевры и легких – развитию плеврита и интерстициальной пневмонии;
- развитию анемии и системных тромбозов мелких кровеносных сосудов.
Диагностика
Диагноз ревматоидного артрита подтверждается данными дополнительного обследования. Диагностика ревматоидного артрита включает:
- Лабораторные исследования:
- общий анализ крови – выявляет воспалительный процесс (ускоряется СОЭ, изменяется число лейкоцитов);
- биохимия – позволяет уточнить причины воспаления и нарушения обменных процессов;
- иммунологические исследования – наличие или отсутствие специфических антител.
- Инструментальные исследования:
- рентгендиагностика – выявляет патологию суставов;
- компьютерная и магнитно-резонансная томография (КТ, МРТ) – позволяют провести оценку ранних суставных изменений;
- УЗИ – выявляет увеличение объема суставной жидкости и наличие участков некроза.
Как лечат ревматоидный артрит
Лечение ревматоидного артрита начинается с устранения воспаления и боли. Затем присоединяется комплексное лечение:
- диета;
- медикаментозная терапия (базисное лечение);
- средства народной медицины;
- физиотерапевтические процедуры;
- лечебная гимнастика и массаж; ;
- хирургические методы лечения.
Диета
Питание при ревматоидном артрите должно быть регулярным и полноценным. В суточном рационе должны присутствовать продукты, богатые кальцием (творог, сыр, кефир), овощи, фрукты, овощные супы, нежирное мясо и рыба.
Из рациона должны быть исключены: концентрированные бульоны, овощи, богатые эфирными маслами (свежий лук, чеснок, редис), жирные, копченые, консервированные продукты, сладости, сдоба, сладкие газированные напитки. Должен быть полностью исключен прием алкоголя.
Медикаментозное лечение
Это индивидуально подобранная терапия, включающая в себя применение нестероидных противовоспалительных препаратов (НПВП), глюкокортикоидных средств (ГКС), базисных препаратов и биологических агентов.
Чтобы облегчить состояние больного, лечение начинают с назначения НПВП. Современные лекарственные препараты этого ряда (нимесулид, целекоксиб, мелоксикам) снимают воспаление и боль в суставах, не вызывая выраженных побочных явлений, характерных для ранних НПВП (диклофенака и др.).
Если воспаление и боль носят выраженный характер и НПВП не помогают, назначают глюкокортикоидные гормоны (ГКС – преднизалон, дексаметазон, триамсинолон). Они быстро снимают отек, боль, устраняют повышенное содержание синовиальной жидкости, но имеют много побочных эффектов, поэтому их стараются назначать короткими курсами. Препараты этой группы назначают также для того, чтобы подавить разрастание синовиальной оболочки сустава. Иногда ГКС вводят в суставную полость. При сильных болях и воспалении ГКС назначают в виде пульс-терапии: внутривенно большими дозами на протяжении не более трех дней.
При тяжелом течении ревматоидного артрита назначают плазмаферез – очищение крови от антител. С этой же целью назначают сорбенты, например, Энтеросгель, очищающий организм от токсинов.
Препараты базисной терапии подавляют аутоиммунный воспалительный процесс и пролиферацию (размножение) клеток соединительной ткани, оказывающих разрушающее действие на суставы. Базисные средства действуют медленно, поэтому их назначают длительными курсами и подбирают индивидуально. Эффективные, проверенные временем базисные препараты метотрексат, сульфасалазин и лефлуномид (Арава). Последний препарат относится к новому поколению и имеет меньше побочных эффектов.
В последнее время для лечения ревматоидного артрита стали применять биологические агенты – антитела, цитокины и другие активные вещества, играющие значительную роль в иммунных реакциях. Одним из таких препаратов является ритуксимаб (Мабтера, Реддитукс). Активным действующим веществом препарата являются антитела мыши и человека, которые подавляют иммунные реакции. Назначение этого препарата позволяет реже назначать курсы комплексной медикаментозной терапии.
Лечение ревматоидного артрита средствами народной медицины
Народные средства можно включать в состав комплексного лечения ревматоидного артрита, но назначать их должны только врачи, так как эти средства чаще всего имеют растительное происхождение, могут вызывать аллергические реакции и усугублять течение аутоиммунных процессов.
Народные средства при ревматоидном артрите применяют в основном наружно. Вот некоторые из них:
- кору вяза высушить, растереть в порошок, развести водой, разложить на салфетке над пораженной поверхностью в виде компресса на всю ночь; хорошо лечатся воспаление и боль;
- спиртовые растирания с экстрактами растений (корня лопуха, хмеля, цветков одуванчика, чабреца); в стеклянную банку помещают измельченные растения, заливают водкой, настаивают в темном месте 10 дней и используют как растирание.
Физиотерапевтические процедуры, лечебная гимнастика, массаж
Физиотерапевтические процедуры помогают быстрее избавить больного от воспаления и боли. С этой целью назначают:
Ревматоидный артрит
Ревматоидный артрит – ревматический процесс, характеризующийся эрозивно-деструктивными поражениями преимущественно периферических мелких суставов. Суставные признаки ревматоидного артрита включают симметричное вовлечение суставов стоп и кистей, их деформирующие изменения. К внесуставным системным проявлениям относятся серозиты, подкожные узелки, лимфаденопатия, васкулиты, периферическая нейропатия. Диагностика включает оценку клинических, биохимических, рентгенологических маркеров. Лечение ревматоидного артрита требует длительных курсов НПВП, кортикостероидов, базисных средств, иногда – хирургического восстановления суставов. Заболевание часто приводит к инвалидности.
МКБ-10

Общие сведения
Ревматоидный артрит (РА) – иммуновоспалительное поражение соединительной ткани, протекающее с суставной и внесуставной симптоматикой. Заболеваемость в популяции составляет около 1%, при этом среди женщин РА встречается в 2,5 раза чаще, чем среди мужчин. Пик развития патологии приходится на возраст от 40 до 50 лет. Ревматоидный артрит протекает хронически, а изменения суставов неуклонно прогрессируют, неизбежно приводя к инвалидности через 10-20 лет.

Причины РА
Причины, обусловливающие развитие ревматоидного артрита, достоверно не установлены. Определена наследственная природа нарушений иммунологических ответов и роль инфекционных этиофакторов (вируса Эпштейн-Барра, ретровируса, цитомегаловируса, микоплазмы, вируса герпеса, краснухи и др.).
Основу патогенеза ревматоидного артрита составляют аутоиммунные реакции, развивающиеся в ответ на действие неизвестных этиологических факторов. Эти реакции проявляются цепочкой взаимосвязанных изменений – воспалением синовиальной мембраны (синовитом), формированием грануляционной ткани (паннуса), ее разрастанием и проникновением в хрящевые структуры с разрушением последних. Исходом ревматоидного артрита служит развитие анкилоза, хронического воспаления параартикулярных тканей, контрактуры, деформации, подвывихи суставов.
Классификация
По клинико-анатомическим особенностям различают формы ревматоидного артрита:
- протекающие по типу полиартрита, олиго- или моноартрита;
- характеризующиеся системной симптоматикой;
- сочетающиеся с диффузными заболеваниями соединительной ткани, деформирующим остеоартрозом, ревматизмом;
- особые формы (ювенильный артрит, синдромы Стилла и Фелти)
По иммунологическим характеристикам выделяют серопозитивные варианты ревматоидного артрита и серонегативные, которые различаются выявлением или отсутствием ревматоидного фактора в сыворотке и суставной жидкости.
Динамика течения ревматоидного артрита может быть различной. Стремительно прогрессирующему варианту свойственна высокая активность: эрозирование костных тканей, деформирование суставов, системные поражения в течение 1-го года заболевания. Медленно развивающийся ревматоидный артрит даже многие годы спустя не вызывает грубых морфологических и функциональных изменений суставов, протекает без системного вовлечения.
По активности клинико-морфологических изменений дифференцируют три степени ревматоидного артрита.
- I ст. При минимальной активности процесса отмечаются незначительные боли в суставах, преходящая скованность в утренние часы, отсутствие локальной гипертермии.
- II ст. Ревматоидный артрит средней активности характеризуется болями в покое и в движении, многочасовой скованностью, болевым ограничением подвижности, стабильными экссудативными явлениями в суставах, умеренной местной гипертермией кожи.
- III ст. Для высокой активности ревматоидного артрита типична сильная артралгия, выраженная экссудация в суставах, гиперемия и припухлость кожи, непроходящая скованность, резко ограничивающая подвижность.
По степени нарушения опорных функций при ревматоидном артрите различают стадии ФН I, ФН II и ФН III.
- Функциональные нарушения I ст. характеризуются минимальными двигательными ограничениями с сохранением профессиональной пригодности.
- На стадии ФН II подвижность суставов снижена резко, развитие стойких контрактур ограничивает самообслуживание и ведет к утрате работоспособности.
- Стадия ФН III ревматоидного артрита определяется тугоподвижностью или тотальной неподвижностью суставов, потерей возможности самообслуживания и необходимостью постоянного ухода за таким пациентом.
Симптомы ревматоидного артрита
Суставные проявления
Доминирующим в клинике ревматоидного артрита является суставной синдром (артрит) с характерным двусторонним симметричным вовлечением суставов. На продромальном этапе отмечается усталость, периодические артралгии, астения, потливость, субфебрилитет, утренняя скованность. Дебют ревматоидного артрита обычно связывается пациентами со сменой метеофакторов, сезонов года (осени, весны), физиологических периодов (пубертатного, послеродового, климактерического). Провоцирующей причиной ревматоидного артрита может служить инфекция, охлаждение, стресс, травма и др.
При остром и подостром дебюте ревматоидного артрита наблюдается лихорадка, резкая миалгия и артралгия; при малозаметном прогрессировании – изменения нарастают длительно и не сопровождаются существенными функциональными нарушениями. Для клиники ревматоидного артрита типично вовлечение суставов стоп и кистей, запястий, коленных и локтевых суставов; в отдельных случаях поражение касается тазобедренных, плечевых и суставов позвоночника.
Объективные изменения при ревматоидном артрите включают скопление внутрисуставного экссудата, отечность, резкую пальпаторную болезненность, двигательные ограничения, локальную гиперемию и гипертермию кожи. Прогрессирование ревматоидного артрита ведет к фиброзированию синовиальной мембраны и периартикулярных тканей и, как следствие, к развитию деформирования суставов, контрактур, подвывихов. В исходе ревматоидного артрита наступает анкилозирование и обездвиженность суставов.
При поражении синовиальных влагалищ сухожилий кисти – теносиновите нередко развивается синдром запястного канала, патогенетическую основу которого составляет невропатия срединного нерва в результате его сдавления. При этом отмечается парестезия, снижение чувствительности и подвижности среднего, указательного и большого пальцев кисти; боль, распространяющаяся на все предплечье.
Внесуставные поражения
Развитие внесуставных (системных) проявлений более характерно для серопозитивной формы ревматоидного артрита тяжелого длительного течения. Поражение мускулатуры (межкостной, гипотенара и тенара, разгибателей предплечья, прямой бедренной, ягодичной) проявляется атрофией, снижением мышечной силы и тонуса, очаговым миозитом. При вовлечении в ревматоидный артрит кожных покровов и мягких тканей появляется сухость и истонченность эпидермиса, геморрагии; могут возникать мелклочаговые некрозы подногтевой области, приводящие к гангрене дистальных фаланг. Нарушение кровоснабжения ногтевых пластин ведет к их ломкости, исчерченности и дегенерации.
Типичными признаками ревматоидного артрита служат подкожно расположенные соединительнотканные узелки диаметром 0,5-2 см. Для ревматоидных узелков характерна округлая форма, плотная консистенция, подвижность, безболезненность, реже – неподвижность вследствие спаянности с апоневрозом. Эти образования могут носить единичный или множественный характер, иметь симметричную либо несимметричную локализацию в области предплечий и затылка. Возможно образование ревматоидных узелков в миокарде, легких, клапанных структурах сердца. Появление узелков связано с обострением ревматоидного артрита, а их исчезновение – с ремиссией.
Наиболее тяжелым течением ревматоидного артрита отличаются формы, протекающие с лимфоаденопатией, поражением ЖКТ (энетритами, колитами, амилоидозом слизистой прямой кишки), нервной системы (нейропатией, полиневритом, функциональными вегетативными нарушениями), вовлечением органов дыхания (плеврит, диффузный фиброз, пневмонит, фиброзирующий альвеолит, бронхиолит), почек (гломерулонефрит, амилоидоз), глаз. Со стороны магистральных сосудов и сердца при ревматоидном артрите могут возникать эндокардит, перикардит, миокардит, артериит коронарных сосудов, гранулематозный аортит.
При ревматоидных висцеропатиях вследствие панартериита отмечаются кожные симптомы в виде полиморфной сыпи и изъязвлений; геморрагический синдром (носовые, маточные кровотечения), тромботический синдром (мезентериальные тромбозы).
Осложнения
Тяжкими осложнениями, обусловленными ревматоидным артритом, могут служить поражения сердца (инфаркт миокарда, митральная и аортальная недостаточность, аортальный стеноз), легких (бронхоплевральные свищи), хроническая недостаточность почек, полисерозиты, висцеральный амилоидоз.
Диагностика
Подозрение на ревматоидный артрит является показанием для консультации ревматолога. Исследование периферической крови выявляет анемию; нарастание лейкоцитоза и СОЭ напрямую связано с активностью ревматоидного артрита. Типичными иммунологическими маркерами при ревматоидном артрите служат выявление РФ, снижение числа Т-лимфоцитов, повышение криоглобулинов, обнаружение антикератиновых антител (АКА). Объективное подтверждение получают с помощью:
- Рентгенографии. К рентгенологическим критериям ревматоидного артрита относится обнаружение диффузного или пятнистого эпифизарного остеопороза, сужения суставных щелей, краевых эрозий. По показаниям назначается МРТ сустава.
- Биопсии и пункции сустава. Для взятия образца внутрисуставной жидкости производят пункцию сустава. При микроскопии суставной жидкости обнаруживаются неспецифические воспалительные признаки. Исследование биоптата синовиальных мембран при ревматоидном артрите демонстрирует гипертрофию и увеличение числа ворсинок; пролиферацию плазматических, лимфоидных и покровных клеток (синовиоцитов) суставных оболочек; фибриновые отложения; зоны некроза.

Рентгенография кистей. Поражения суставов при ревматоидном артрите (IV стадия по Штейнброкеру). Костный анкилоз; множественные эрозии суставных поверхностей; подвывих в суставах; остеопороз.
Лечение ревматоидного артрита
В основе терапии при ревматоидном артрите лежит назначение курса быстродействующих (противовоспалительных) и базисных (модифицирующих течение заболевания) препаратов, проведение эфферентной терапии, лечебной физкультуры. При необходимости выполняются хирургические вмешательства.
- Фармакотерапия. К группе быстродействующих относятся НПВС (диклофенак, ибупрофен, напроксен), кортикостероиды, купирующие воспаление и боль. Использование базисных препаратов (сульфасалазина, гидроксихлороквина метотрексата, лефлуномида) позволяет достичь ремиссии ревматоидного артрита и предотвратить/замедлить дегенерацию суставов.
- Гравитационная хирургия крови. Кроме приема медикаментов, при ревматоидном артрите показано проведение экстракорпоральной гемокоррекции – криоафереза, мембранного плазмафереза, экстракорпоральной фармакотерапии, каскадной фильтрации плазмы.
- Лечебная физкультура. Пациентам с ревматоидным артритом рекомендуются занятия ЛФК, плавание.
- Ортопедические операции. С целью восстановление функции и структуры суставов применяются хирургические вмешательства – артроскопия, эндопротезирование разрушенных суставов.
Экспериментальное лечение
К относительно новым препаратам, использующимся в лечении ревматоидного артрита, относятся биологические средства, блокирующие провоспалительный белок-цитокин – фактор некроза опухоли (этанерсепт, инфликсимаб, адалимумаб). Препараты-инактиваторы ФНО вводятся в форме инъекций и назначаются в комбинации с базовыми препаратами. Перспективной и многообещающей методикой лечения ревматоидного артрита является терапия стволовыми клетками, направленная на улучшение трофики и регенерацию суставов.
Прогноз и профилактика
Изолированное, локализующееся в 1-3-х суставах, не резко выраженное воспаление при ревматоидном артрите позволяет надеяться на благоприятный прогноз. К отягощающим перспективу заболевания факторам относятся полиартрит, выраженное и резистентное к терапии воспаление, наличие системных проявлений. Ввиду отсутствия превентивных методов, возможна лишь вторичная профилактика ревматоидного артрита, которая включает предупреждение обострений, диспансерный контроль, подавление персистирующей инфекции.


