Рожистое воспаление кожи: причина появления и лечение инфекционной болезни[Гнойничковые заболевания]
Автор: врач, научный директор АО “Видаль Рус”, Жучкова Т. В., t.zhutchkova@vidal.ru
Что такое рожа (или рожистое воспаление)?
Рожа или рожистое воспаление – серьезное инфекционное заболевание, внешними проявлениями которого является прогрессирующие поражение (воспаление) кожного покрова.
Слово рожа произошло от французского слова rouge, что в переводе означает – красный.
По распространенности в современной структуре инфекционной патологии рожа занимает 4-е место – после острых респираторных и кишечных инфекций, вирусных гепатитов, особенно часто регистрируется в старших возрастных группах. От 20 до 30 лет рожей страдают в основном мужчины, чья профессиональная деятельность связана с частой микротравматизацией и загрязнением кожи, а также с резкими сменами температуры. Это водители, грузчики, строители, военные и т. д. В старшей возрастной группе большая часть больных – женщины. Рожистое воспаление обычно появляется на ногах и руках, реже – на лице, еще реже – на туловище, в промежности и на половых органах. Все эти воспаления хорошо заметны окружающим и вызывают у больного чувство острого психологического дискомфорта.
Причина заболевания
Причина заболевания – проникновение стрептококка через поврежденную царапинами, ссадинами, потертостями, опрелостью и т.п. кожу.
Около 15% людей могут являться носителями этой бактерии, но при этом не болеют. Потому что для развития недуга необходимо, чтобы в жизни больного присутствовали также определенные факторы риска или предрасполагающие заболевания.
- нарушения целостности кожи (ссадины, царапины, уколы, потертости, расчесы, опрелость, трещины);
- резкая смена температуры (как переохлаждение, так и перегрев);
- стрессы;
- инсоляция (загар);
- ушибы, травмы.
Очень часто рожа возникает на фоне предрасполагающих заболеваний: грибка стопы, сахарного диабета, алкоголизм, ожирения, варикозной болезни вен, лимфостаза (проблемы с лимфатическими сосудами), очагов хронической стрептококковой инфекции (при роже лица – тонзиллит, отит, синусит, кариес, пародонтит; при роже конечностей – тромбофлебит, трофические язвы), хронических соматических заболеваний, снижающих общий иммунитет (чаще в пожилом возрасте).
Стрептококки широко распространены в природе, относительно устойчивы к условиям внешней среды. Спорадический рост заболеваемости наблюдается в летне-осенний период.
Источником инфекции при этом являются как больные, так и здоровые носители.
Признаки, характерные для рожистого воспаления
Клиническая классификация рожи основана на характере местных изменений (эритематозная, эритематозно-буллезная, эритематозно-геморрагическая, буллезно-геморрагическая), на тяжести проявлений (легкая, среднетяжелая и тяжелая), на кратности возникновения заболевания (первичная, рецидивирующая и повторная) и на распространенности местных поражений организма (локализованная – ограниченная, распространенная).
Заболевание начинается остро с появления озноба, общей слабости, головной боли, мышечных болей, в ряде случаев – тошноты и рвоты, учащения сердцебиения, а также повышения температуры тела до 39,0-40,00С, в тяжелых случаях могут быть судороги, бред, раздражение мозговых оболочек. Через 12-24 ч с момента заболевания присоединяются местные проявления заболевания – боль, покраснение, отек, жжение и чувство напряжения пораженного участка кожи. Местный процесс при роже может располагаться на коже лица, туловища, конечностей и в отдельных случаях – на слизистых оболочках.
При эритематозной форме рожи пораженный участок кожи характеризуется участком покраснения (эритемой), отеком и болезненностью. Эритема имеет равномерно яркую окраску, четкие границы, склонность к периферическому распространению и возвышается над кожей. Ее края неправильной формы (в виде зазубрин, “языков пламени” или другой конфигурации). В последующем на месте эритемы может появляться шелушение кожи.
Эритематозно-буллезная форма заболевания начинается так же, как и эритематозная. Однако спустя 1-3 сут с момента заболевания на месте эритемы происходит отслойка верхнего слоя кожи и образуются различных размеров пузыри, заполненные прозрачным содержимым. В дальнейшем пузыри лопаются и на их месте образуются коричневого цвета корки. После их отторжения видна молодая нежная кожа. В отдельных случаях на месте пузырей появляются эрозии, способные трансформироваться в трофические язвы.
Эритематозно-геморрагическая форма рожи протекает с теми же проявлениями, что и эритематозная. Однако в этих случаях на фоне эритемы появляются кровоизлияния в пораженные участки кожи.
Буллезно-геморрагическая рожа имеет практически те же проявления, что и эритематозно-буллезная форма заболевания. Отличия состоят только в том, что образующиеся в процессе заболевания на месте эритемы пузыри заполнены не прозрачным, а геморрагическим (кровянистым) содержимым.
Легкая форма рожи характеризуется кратковременной (в течение 1-3 сут), сравнительно невысокой (до 39,0оС) температурой тела, умеренно выраженной интоксикацией (слабость, вялость) и эритематозным поражением кожи одной области. Среднетяжелая форма рожи протекает с относительно продолжительной (4-5 сут) и высокой (до 40,0оС) температурой тела, выраженной интоксикацией (резкая общая слабость, сильная головная боль, анорексия, тошнота, рвота и др.) с обширным эритематозным, эритематозно-буллезным, эритематозно-геморрагическим поражением больших участков кожи. Тяжелая форма рожи сопровождается продолжительной (более 5 сут), очень высокой (40,0оС и выше) температурой тела, резкой интоксикацией с нарушением психического статуса больных (спутанность сознания, делириозное состояние – галлюцинации), эритематозно-буллезным, буллезно-геморрагическим поражением обширных участков кожи, часто осложняющимся распространенными инфекционными поражениями (сепсисом, пневмонией, инфекционно-токсическим шоком и др.).
Рецидивирующей считается рожа, возникшая на протяжении 2 лет после первичного заболевания на прежнем участке поражения. Повторная рожа развивается более чем через 2 года после предыдущего заболевания.
Рецидивирующая рожа формируется после перенесенной первичной рожи вследствие неполноценного лечения, наличия неблагоприятных сопутствующих заболеваний (варикозная болезнь вен, микозы, сахарный диабет, хронические тонзиллиты, синуситы и др.), развития иммуной недостаточности.
Осложнения
При отсутствии лечения больному угрожают осложнения со стороны почек и сердечно-сосудистой системы (ревматизм, нефрит, миокардит), но могут быть и специфичными для рожи: язвы и некрозы кожи, абсцессы и флегмоны, нарушение лимфообращения, приводящее к слоновости.
Прогноз
Прогноз благоприятный. При часто рецидивирующей роже может возникнуть слоновость, нарушающая трудоспособность.
Профилактика рожистого воспаления
Предупреждение травм и потертостей ног, лечение заболеваний, причиной которых является стрептококк.
Частые рецидивы (более 3 в год) в 90% случаев оказываются следствием сопутствующего заболевания. Поэтому лучшей профилактикой второго и последующих пришествий рожи является лечение основного заболевания.
Но также существует и медикаментозная профилактика. Для больных, которых рожистое воспаление мучает регулярно, существуют специальные антибиотики пролонгированного (медленного) действия, мешающие стрептококку размножаться в организме. Эти лекарства надо принимать длительное время – от 1 месяца до года. Но принять решение о необходимости такого лечения может только врач.
Что может сделать Ваш врач?
Лечат рожу, как и любое другое инфекционное заболевание, антибиотиками. Легкую форму – амбулаторно, средние и тяжелые – в стационаре. Помимо препаратов применяется физиотерапия: УФО (местное ультрафиолетовое облучение), УВЧ (ток высокой частоты), терапия лазерами, работающими в инфракрасном световом диапазоне, воздействие слабыми разрядами электротока.
Объем лечения определяет только врач.
Что можете сделать Вы?
При появлении первых же признаков нужно обратиться к врачу. Нельзя затягивать с лечением, чтобы избежать серьезных осложнений.
Р-р д/местн. и наружн. прим. масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн.
Рожистое воспаление кожи
Рожистое воспаление кожи, в народе просто «рожа» – острое воспалительное поражение кожных покровов инфекционного происхождения. Болезнь вызывается агрессивной разновидностью стрептококка: бета-гемолитическим стрептококком группы A.
Недугом страдают чаще взрослые люди, но вероятность заболеть есть даже у младенцев.
Еще столетие назад рожа считалась крайне опасной и часто приводила к летальному исходу. В настоящее время благодаря появлению антибактериальных препаратов, она стала относиться к излечимым болезням. Однако продолжает оставаться серьезной инфекцией, требующей своевременной эффективной терапии, и пристального внимания врачей.
Причины возникновения рожи
Стрептококк может долгое время находится в организме в «спящем» состоянии, когда его активное размножение подавляется иммунной системой. В этом случае заболевание развиваться не будет. Но одновременное воздействие нескольких неблагоприятных факторов может привести к болезни.
Для возникновения воспалительного процесса необходимо совпадение сразу нескольких обстоятельств:
- повреждение кожных покровов любого типа: аллергического, травматического или ожогового;
- понижение иммунитета в результате хронических заболеваний, грибковых инфекций, авитаминоза или истощения организма;
- инфицирование травмированных кожных участков бета-гемолитическим стрептококком.
Немаловажную роль играет гигиена тела – рожа возникает значительно чаще в регионах с плохими санитарно-гигиеническими условиями.
Имеются наблюдения, что заболевание более типично для людей белой расы.
Симптомы рожистого воспаления
Заболевание начинается резко и протекает остро. Пациенты, как правило, могут указать даже час его возникновения.
Начало схоже с тяжелым ОРВИ – быстро поднимается температура, возникает общая интоксикация организма. Наблюдается озноб (нередко сотрясающий), головные боли, тошнота, рвота, боли и ломота в спине и суставах. При тяжелом течении возможно возникновение судорог и бреда.
Поражение кожных покровов начинает развиваться через 10-20 часов с момента возникновения общих симптомов. Начинается с зуда кожи, ощущения ее стянутости, потения. Затем кожа в месте заражения начинает краснеть и отекать, возникает выраженная эритема.
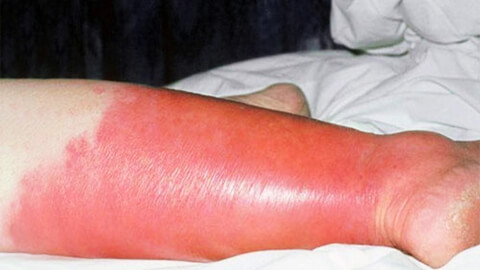
Характерным признаком рожи является очень яркая гиперемия (краснота) пораженного участка с четкими неровными границами, которые называют «языками пламени» или «географической картой». Края участка приподняты в виде инфильтрационного валика. Воспаленная область горячая на ощупь, отечная, уплотненная, лоснящаяся. При надавливании на нее возникает легкая болезненность, после надавливания краснота под этими участками пропадает на несколько секунд.
Также характерен лимфаденит – уплотнение лимфатических узлов, снижение их подвижности и болезненность при надавливании. У некоторых больных на коже возникает розовая полоса, которая соединяет воспаленный участок с ближайшей группой лимфоузлов.
Классификация
Рожистое воспаление кожи обычно классифицируют по нескольким параметрам.
По кратности возникновения рожи ее делят на 3 вида:
- Первичная–первый случай возникновения заболевания.
- Повторная–возникает обычно через какой-то период (год и более).
- Рецидивирующая–возникает периодически с неопределенными интервалами от нескольких недель до нескольких лет, с той же локализацией, что и предыдущая, и обычно связана с иммунодефицитными состояниями организма.
Особое внимание следует уделять рецидивирующей роже и направить лечение не только на подавление инфекции, но и на общее укрепление организма.
Классификация по распространению на теле:
- Локализованная – имеет четкий очаг локализации в пределах анатомической области тела (лица, ноги, спины).
- Распространенная – проявлена на нескольких близлежащих участках тела (например, одновременно на бедре и голени).
- Мигрирующая (ползучая) – после излечения на одном участке тела рецидив возникает на другом.
- Метастатическая – очаги локализации располагаются на удаленных друг от друга участках тела (например, лицо и голень).
Также могут встречаются смешанные формы. Особо неприятным является рожистое воспаление кожи лица. Оно причиняет не только физическое, но и моральное страдание из-за ухудшения внешнего вида больного.
По характеру проявления на кожных покровах:
- Эритематозная – наблюдается покраснение участка кожи, зуд, жжение и отечность.
- Эритематозно-буллезная – к предыдущим симптомам добавляется возникновение пузырьков с прозрачной жидкостью, которые потом растрескиваются, и заболевание переходит в следующую форму.
- Эритематозно-гемораргическая – на воспаленном участке появляются пятна подкожного кровоизлияния, которые причиняют больше дискомфорта и требуют больше времени на излечение.
- Эритематозно–буллезно-гемораргическая – самая тяжелая форма, при которой кожный участок поражается максимально глубоко.
Наибольшую опасность для пациента представляет последняя форма заболевания.
По тяжести протекания болезнь делится на 3 формы:
- Легкую – температура повышается незначительно, напоминая обычную простуду, длится недолго (1-3 дня) при этом поражается незначительный участок кожи чаще всего без глубоких структурных изменений (эритематозное проявление).
- Средней тяжести – лихорадка длится более 3-х дней, температура повышается значительно, возможны головные боли, боли в суставах и другие симптомы, напоминающие грипп, поражаются большие участки кожи.
- Тяжелую – лихорадка проявлена очень высокими температурами, длится более 5 дней, поражаются обширные участки тела с геморрагическими и буллезными проявлениями.
Халатное отношение к легкой стадии и отсутствие адекватного лечения приводит к прогрессированию недуга и возникновению тяжелых форм заболевания.
Поэтому при подозрении на рожистое воспаление необходимо срочно обратиться к врачу.
Какие части тела чаще всего поражает рожа
Рассмотрим на каких участках тела наиболее часто возникает воспалительный процесс:
- Ноги в районе голени. Из-за плохого кровообращения или недостаточного оттока лимфы в этой части тела возникают застойные явления, и происходит скопление инфекции. Поэтому рожистое воспаление ноги относится к наиболее распространенным его видам.
- Кожа лица и головы. Данной локализации способствуют застойные явления, вызванные ЛОР-заболеваниями.
- Туловище. Риск рожистого воспаления повышается в местах повышенной потливости и потертостей, а также на поверхности шрамов.
- Руки. Наиболее редко поражение, так как это самая подвижная часть человеческого тела, что препятствует возникновению застойных явлений.
Диагностика
Так как симптоматика рожистого воспалительного процесса ярко проявлена и специфична, врач может поставить даже при первичном осмотре, исходя из следующих симптомов:
- внезапное проявление болезни в виде лихорадочного состояния с признаками острой интоксикации организма;
- характерные кожные проявления;
- увеличение лимфоузлов;
- приглушенность сердечных тонов, учащенное сердцебиение;
- снижение давления.
Специальная лабораторная диагностика не нужна. Но для подтверждения диагноза следует обратить внимание на следующие параметры общего анализа крови:
- СОЭ, как при любом остром воспалительном процессе, более 20 мм/час;
- возросшее количество лейкоцитов;
- пониженное количество эритроцитов;
- пониженный гемоглобин, особенно при геморрагических проявлениях.
Также рекомендуется определить лабораторно штамм стрептококка, для подбора наиболее эффективной схемы лечения.
Рожистое воспаление кожи – лечение
Основной метод терапии этой болезни – медикаментозный.
Применяются такие препараты:
- Антибактериальные (антибиотики) – являются главным элементом терапии. Принимаются около 2-х недель.
- Противовоспалительные и жаропонижающие – необходимы для снижения лихорадки.
- Обезболивающие – используются, как местно, так и перорально.
- Противогистаминные – нужны для купирования аллергоподобных реакций в очаге воспаления.
- Нестероидные противовоспалительные препараты – для снижения интенсивности воспаления и обезболивания.
- Мази и кремы непосредственно в местах выраженных кожных повреждений.
- Антисептические повязки – необходимы при глубоком поражении кожи;
- Стероидные или иммуномодулирующие препараты – назначают при тяжелом течении болезни.
Чаще всего назначаются сразу несколько классов лекарств, так как для полного излечения необходим комплексный подход.

Для купирования острой фазы необходимо до 2-х недель. Но и после этого не следует прекращать лечение.
Кожа в местах, подвергавшихся воспалению, очень уязвима в ближайшие несколько недель, возможно ее шелушение. Ни в коем случае нельзя подвергать интенсивному воздействию солнечных лучей пострадавшие места минимум месяц после снятия острой фазы. Также необходимо дополнительное увлажнение специальными мазями и кремами для полного восстановления структуры кожи.
После прохождения острой фазы рекомендуется физиотерапия.
- ультрафиолетовое излучение – для угнетения роста стрептококков;
- электрофорез – для более эффективного введения препаратов;
- УВЧ – для улучшения лимфотока, кровообращения и местного иммунитета.
Изредка приходится прибегать к хирургическому методу лечения. Он становится необходим при глубоких поражениях кожных покровов.
Особое внимание следует уделить рецидивирующей роже. Лечение острой её фазы не отличается от лечения при первичном заболевании. После снятия острых симптомов необходим дополнительный курс для восстановления иммунитета и избавления от стрептококковой инфекции.
Лечение неосложненных форм заболевания проводится амбулаторно, под наблюдением лечащего врача. Тяжелое течение может потребовать госпитализации пациента.
Самолечение может быть смертельно опасным из-за вероятности тяжелых осложнений.
Осложнения
Рожистое воспаление относится к излечимым недугам, однако без адекватного лечения, и при сопутствующих заболеваниях, оно может приводить к тяжелым осложнениям.
Типичные виды осложнений при роже:
- Некроз – отмирание кожных покровов в местах поражения. Если некротизированные участки обширны, может понадобиться хирургическое вмешательство.
- Абсцесс – гнойное воспаление. Бывает при буллезной форме, проявляется в возникновении подкожных гнойных очагов. Обязательно их оперативное удаление.
- Флегмона – большой гнойный очаг. Также требует хирургического вмешательства.
- Гнойный флебит – образование гнойных очагов вокруг сосудов конечности. В результате давления на сосуд снижается кровоток, что приводит к кислородному голоданию окружающих тканей. Может стать причиной обширных некрозов.
- Сепсис – попадание большого количества стрептококков в кровоток. Смертельно опасное состояние.
- Поражения сердечной мышцы – возникает при попадании стрептококков в миокард.
- Гнойный менингит – если участок воспаления расположен на голове, и перешел в гнойную стадию, стрептококки могут попасть в спинной мозг и вызвать менингит.
- Ухудшение зрения – при локализации рожистых поражений в районе глаз из-за отечных явлений происходит нарушение увлажнения и кровоснабжения глазного яблока. Может привести к необратимому падению остроты зрения.
Риск осложнений значительно повышают следующие факторы:
- грибковые инфекции;
- сахарный диабет;
- лимфостаз;
- варикозное расширение вен;
- отеки различного происхождения;
- гиповитаминоз или истощение организма;
- иммунодефицит;
- сильная интоксикация организма.
Если есть хоть один из факторов риска, требуется более серьезное отношение к лечению и более внимательный контроль лечащего врача.
Профилактика осложнений и рецидивов
Заболевание имеет явно выраженную симптоматику. При обнаружении двух и более симптомов необходимо срочно обратиться к врачу и незамедлительно начать лечение. Строгое соблюдение рекомендаций и выполнение всех необходимых процедур позволит избежать осложнений.
Важно довести лечение до конца даже после устранения острых проявлений заболевания. Особенно важно не прекращать курс антибиотиков раньше установленного времени, так как это ведет к хронизации заболевания и выработке привыкания к данному виду антибактериальных препаратов – в следующий раз они могут оказаться для вас бесполезными.
Чтобы не случилось рецидива важно поддерживать хороший кровоток и лимфоток в местах воспаления, и следить за чистотой и сухостью кожных покровов.
Почему возникают и как проявляются гнойничковые заболевания кожи

У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
Пиодермия у взрослых и детей

Гнойничковые заболевания кожи бывают первичными и вторичными
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
- эпидермис;
- дерма;
- ногти;
- волосы;
- сальные железы;
- потовые железы.
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.

Инфекция может распространяться на суставы и кости
Наиболее широко распространены следующие гнойничковые заболевания:
- фурункул;
- фурункулез;
- карбункул;
- фолликулит;
- везикулопустулез;
- гидраденит;
- сикоз;
- остиофолликулит;
- псевдофурункулез;
- стрептококковое импетиго;
- простой лишай;
- заеда;
- эктима;
- целлюлит;
- паронихия;
- рожа;
- смешанная форма импетиго;
- язвенно-вегетирующая хроническая пиодермия;
- рубцующийся фолликулит.
Наибольшую опасность представляют глубокие пиодермии.
Возбудители гнойничковых болезней
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
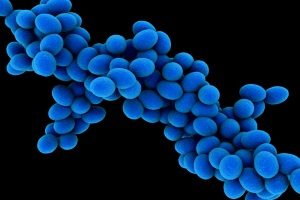
Стафилококки образуют токсины
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
- являются нормальными обитателями кожи;
- в большом количестве находятся под ногтями и в складках кожи;
- представлены 20 видами;
- неспособны к передвижению;
- шаровидной формы;
- нетребовательны к питательной среде;
- способны вызвать аллергические реакции;
- имеют различные факторы патогенности.
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Причины гнойничковых болезней
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
- наличие чесотки;
- снижение иммунитета;
- переохлаждение;
- вирусные заболевания;
- переутомление;
- наличие сахарного диабета;
- хронические заболевания почек и сердца;
- очаги хронической инфекции;
- несоблюдение личной гигиены;
- микротравмы кожи;
- злокачественные опухоли;
- облучение или проведение химиотерапии;
- аутоиммунные болезни;
- кахексия;
- гиповитаминоз;
- перегревание;
- ожирение.
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
Гидраденит как разновидность пиодермии
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.

Гидраденит характеризуется поражением потовых желез
В процесс чаще всего вовлекаются следующие участки:
- подмышки;
- промежность;
- мошонка;
- большие половые губы;
- ореолы молочных желез;
- волосистая часть головы.
У большинства больных поражается подмышечная зона.
Воспаление является односторонним. Наблюдаются следующие симптомы:
- зуд;
- плотные узелки;
- парные угри черного цвета;
- изменение цвета кожи над узлом;
- болезненность;
- отек;
- боль;
- нарушение сна;
- лихорадка;
- головная боль;
- слабость.
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.

Если лечение не проводится, то имеется риск развития сепсиса
Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
Образование на коже фурункулов
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Везикулопустулез у новорожденных детей
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
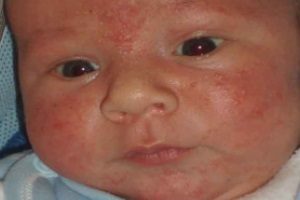
Везикулопустулез чаще всего вызывается стафилококками
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
- сыпь розового цвета;
- лихорадка;
- плаксивость;
- сухость слизистых;
- снижение аппетита;
- беспокойность.
Экзантема может быть единственным признаком.

Экзантема может быть единственным признаком заболевания
Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
- до 5 мм в диаметре;
- имеют красный венчик;
- розового цвета;
- содержат серозный секрет;
- одиночные или множественные;
- склонны к слиянию;
- быстро распространяются по телу.
Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
Развитие сикоза у взрослых
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
- хронический ринит;
- порезы во время бритья;
- микротравмы;
- хронический конъюнктивит;
- выщипывание волос в носу при помощи пинцета.
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
Рожистое воспаление кожи
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
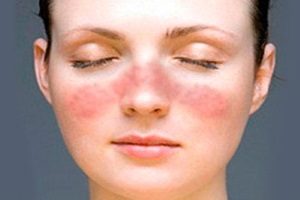
Рожистое воспаление входит в группу стрептодермий
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
- редкое мытье рук;
- травмы кожи и слизистых;
- венозная недостаточность;
- нарушение оттока лимфы;
- микозы;
- нарушение трофики тканей;
- избыточный вес;
- наличие сахарного диабета.
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.

Симптомы рожистого воспаления чаще всего появляются летом и осенью
Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.
План обследования больных
Диагностические мероприятия направлены на установление возбудителя и исключения негнойничковых кожных заболеваний. Требуются следующие исследования:
- дерматоскопия;
- бактериологический посев отделяемого сыпи;
- общий анализ крови;
- анализ на наличие грибков;
- полимеразная цепная реакция;
- биохимическое исследование крови.
Большинство гнойных заболеваний можно распознать по клинической картине. Огромную ценность имеет анамнез. В ходе опроса дерматолог выявляет основные жалобы больного, время и условия появления первых симптомов, а также устанавливает возможные факторы риска развития пиодермии. Необходимо исключить такие заболевания, как сибирская язва, акне, розовый лишай, сифилис и токсикодермия.
Методы лечения и профилактика
Лечение гнойничковых заболеваний при отсутствии осложнений и удовлетворительном состоянии проводится в амбулаторных условиях. В тяжелых случаях необходима госпитализация в учреждение, укомплектованное медицинским оборудованием для решений данной задачи. Лечебная тактика определяется формой пиодермии.
При бактериальном фолликулите применяются местные и системные антибиотики (пенициллины, тетрациклины, цефалоспорины, макролиды и аминогликозиды). Учитывается возраст больного, аллергологический анамнез, побочные эффекты и противопоказания.
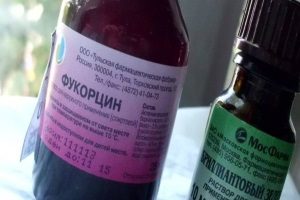
На ранних стадиях фолликулита кожу обрабатывают Фукарцином
На ранних стадиях фолликулита кожу обрабатывают анилиновыми красителями. Это может быть Фукарцин или бриллиантовый зеленый. Часто применяются салициловый и борный спирт. Дополнительно проводится УФО.
Лечение рожистого воспаления включают обильное питье, применение жаропонижающих препаратов, соблюдение постельного режима, прием или введение антибиотиков.
Может потребоваться инфузионная терапия. При пузырьковой сыпи мази и компрессы применяются осторожно. Нередко от них отказываются. При образовании булл проводится их вскрытие.
При карбункулах назначаются системные антибиотики. Ими можно обкалывать пораженную зону. Поверхность гнойников обрабатывают спиртом.
Повязки должны быть асептическими. Часто применяется синтомициновая мазь. При наличии признаков некроза требуется хирургическое вмешательство. Проводится рассечение. Мертвые ткани удаляют и вводят тампон, смоченный в растворе протеолитических ферментов. В стадию созревания проводится физиотерапия.
Повязки должны быть асептическими
При выявлении везикулопустулеза кожа ребенка обрабатывается антисептиками и прижигается. Предварительно проводится аспирация гнойного секрета при помощи иглы. При поражении кожных складок применяется порошок на основе неомицина.
Назначаются цефалоспорины. При хронической форме пиодермии проводится иммунотерапия. Больным назначается анатоксин, вакцина, бактериофаг или антистафилококковый иммуноглобулин.
Профилактика гнойничковых заболеваний кожи сводится к правильной и своевременной обработке ран, исключении контакта с больными рожистым воспалением, соблюдении личной гигиены, повышении иммунитета, лечении эндокринной патологии и устранении очагов хронической инфекции.
Рожистое воспаление кожи: причина появления и лечение инфекционной болезни[Гнойничковые заболевания]
Рожа представляет собой инфекционное заболевание, вызываемое стрептококком группы А, преимущественно поражающее кожные покровы и слизистые оболочки, характеризующееся возникновением ограниченного серозного или серозно-геморрагического воспаления, сопровождающегося лихорадкой и общей интоксикацией. Клинически рожа характеризуется типичным ярко-красным отечным очагом поражения кожи, имеющим четкие границы и признаки лимфостаза. К осложнениям рожи относятся: формирование некротических очагов, абсцессы и флегмоны, тромбофлебиты, вторичная пневмония, лимфедема, гиперкератоз и др.
МКБ-10
Общие сведения
Рожа (рожистое воспаление) представляет собой инфекционное заболевание, вызываемое стрептококком группы А, преимущественно поражающее кожные покровы и слизистые оболочки, характеризующееся возникновением ограниченного серозного или серозно-геморрагического воспаления, сопровождающегося лихорадкой и общей интоксикацией. Рожа входит в число самых распространенных бактериальных инфекций.
Характеристика возбудителя
Рожу вызывает бета-гемолитический стрептококк группы А, чаще всего вида Streptococcus pyogenes, имеющий разнообразный набор антигенов, ферментов, эндо- и экзотоксинов. Этот микроорганизм может быть составляющей частью нормальной флоры ротоглотки, присутствовать на кожных покровах здоровых людей. Резервуаром и источником рожевой инфекции является человек, как страдающий одной из форм стрептококковой инфекции, так и здоровый носитель.
Рожа передается по аэрозольному механизму преимущественно воздушно-капельным, иногда контактным путем. Входными воротами для этой инфекции служат повреждения и микротравмы кожи и слизистых оболочек ротовой полости, носа, половых органов. Поскольку стрептококки нередко обитают на поверхности кожи и слизистых оболочек здоровых людей, опасность заражения при несоблюдении правил элементарной гигиены крайне велика. Развитию инфекции способствуют факторы индивидуальной предрасположенности.
Женщины заболевают чаще мужчин, восприимчивость повышается при продолжительном приеме препаратов группы стероидных гормонов. Выше в 5-6 раз риск развития рожи у лиц, страдающих хроническим тонзиллитом, другими стрептококковыми инфекциями. Рожа лица чаще развивается у людей с хроническими заболеваниями полости рта, ЛОР-органов, кариесом. Поражение грудной клетки и конечностей нередко возникает у больных с лимфовенозной недостаточностью, лимфедемой, отеками разнообразного происхождения, при грибковых поражениях стоп, нарушениях трофики. Инфекция может развиться в области посттравматических и постоперационных рубцов. Отмечается некоторая сезонность: пик заболеваемости приходится на вторую половину лета – начало осени.
Возбудитель может попадать в организм через поврежденные покровные ткани, либо при имеющейся хронической инфекции проникать в капилляры кожи с током крови. Стрептококк размножается в лимфатических капиллярах дермы и формирует очаг инфекции, провоцируя активное воспаление, либо латентное носительство. Активное размножение бактерий способствует массированному выделению в кровяное русло продуктов их жизнедеятельности (экзотоксинов, ферментов, антигенов). Следствием этого становится интоксикация, лихорадка, вероятно развитие токсико-инфекционного шока.
Классификация рожи
Рожа классифицируется по нескольким признакам: по характеру местных проявления (эритематозная, эритематозно-буллезная, эритематозно-геморрагическая и буллезно-геморрагическая формы), по тяжести течения (легкая, среднетяжелая и тяжелая формы в зависимости от выраженности интоксикации), по распространенности процесса (локализованная, распространенная, мигрирующая (блуждающая, ползучая) и метастатическая). Кроме того, выделяют первичную, повторную и рецидивирующую рожу.
Рецидивирующая рожа представляет собой повторяющийся случай в период от двух дней до двух лет после предыдущего эпизода, либо рецидив происходит позднее, но воспаление неоднократно развивается в той же области. Повторная рожа возникает не ранее чем через два года, либо локализуется в отличном от предыдущего эпизода месте.
Локализованная рожа характеризуется ограничением инфекции местным очагом воспаления в одной анатомической области. При выходе очага за границы анатомической области заболевание считается распространенным. Присоединение флегмоны или некротические изменения в пораженных тканях считаются осложнениями основного заболевания.
Симптомы рожистого воспаления
Инкубационный период определяется только в случае посттравматической рожи и составляет от нескольких часов до пяти дней. В подавляющем большинстве случаев (более 90%) рожа имеет острое начало (время появления клинических симптомов отмечается с точностью до часов), быстро развивается лихорадка, сопровождающаяся симптомами интоксикации (озноб, головная боль, слабость, ломота в теле).
Тяжелое течение характеризуется возникновением рвоты центрального генеза, судорог, бреда. Спустя несколько часов (иногда на следующий день) проявляются местные симптомы: на ограниченном участке кожи или слизистой появляется жжение, зуд, чувство распирания и умеренная болезненность при ощупывании, надавливании. Выраженная боль характерна при рожистом воспалении волосистой части головы. Может отмечаться болезненность регионарных лимфоузлов при пальпации и движении. В области очага появляется эритема и отечность.
Период разгара характеризуется прогрессией интоксикации, апатией, бессонницей, тошнотой и рвотой, симптоматикой со стороны ЦНС (потеря сознания, бред). Область очага представляет собой плотное ярко-красное пятно с четко очерченными неровными границами (симптом «языков пламени» или «географической карты»), с выраженным отеком. Цвет эритемы может колебаться от цианотичного (при лимфостазе) до буроватого (при нарушении трофики). Отмечается кратковременное (1-2 с) исчезновение покраснения после надавливания. В большинстве случаев обнаруживают уплотнение, ограничение подвижности и болезненность при пальпации регионарных лимфоузлов.
Лихорадка и интоксикация сохраняется около недели, после чего температура нормализуется, регресс кожных симптомов происходит несколько позднее. Эритема оставляет после себя мелкочешуйчатое шелушение, иногда – пигментацию. Регионарный лимфаденит и инфильтрация кожи в некоторых случаях может сохраняться длительное время, что является признаком вероятного раннего рецидива. Стойкий отек является симптомом развивающегося лимфостаза. Рожа чаще всего локализуется на нижних конечностях, затем по частоте развития идет рожа лица, верхних конечностей, грудной клетки (рожистое воспаление грудной клетки наиболее характерно при развитии лимфостаза в области послеоперационного рубца).
Эритематозно-геморрагическая рожа отличается присутствием с области местного очага на фоне общей эритемы кровоизлияний: от мелких (петехий) до обширных, сливных. Лихорадка при этой форме заболевания обычно более длительная (до двух недель) и регресс клинических проявлений происходит заметно медленнее. Кроме того, такая форма рожистого воспаления может осложняться некрозом местных тканей.
При эритематозно-буллезной форме в области эритемы образуются пузырьки (буллы), как мелкие, так и довольно крупные, с прозрачным содержимым серозного характера. Пузыри возникают через 2-3 дня после формирования эритемы, вскрываются самостоятельно, либо их вскрывают стерильными ножницами. Рубцов буллы при роже обычно не оставляют. При буллезно-геморрагической форме содержимое пузырьков носит серозно-геморрагический характер, и, нередко, оставляют после вскрытия эрозии и изъязвления. Такая форма часто осложняется флегмоной или некрозом, после выздоровления могут оставаться рубцы и участки пигментации.
Вне зависимости от формы заболевания рожа имеет особенности течения в различных возрастных группах. В пожилом возрасте первичное и повторное воспаление протекает, как правило, более тяжело, с удлиненным периодом лихорадки (вплоть до месяца) и обострением имеющихся хронических заболеваний. Воспаление регионарных лимфоузлов обычно не отмечается. Стихание клинической симптоматики происходит медленно, нередки рецидивы: ранние (в первые пол года) и поздние. Частота рецидивов так же варьируется от редких эпизодов, до частых (3 и более раз за год) обострений. Часто рецидивирующая рожа считается хронической, при этом интоксикация, зачастую, становится довольно умеренной, эритема не имеет четких границ и более бледная, лимфоузлы не изменены.
Осложнения рожистого воспаления
Наиболее частыми осложнениями рожи являются нагноения: абсцессы и флегмоны, а также некротические поражения местного очага, язвы, пустулы, воспаления вен (флебиты и тромбофлебиты). Иногда развивается вторичная пневмония, при значительном ослаблении организма возможен сепсис.
Длительно существующий застой лимфы, в особенности при рецидивирующей форме, способствует возникновению лимфедемы и слоновости. К осложнениям лимфостаза также относят гиперкератоз, папилломы, экзему, лимфорею. На коже после клинического выздоровления может остаться стойкая пигментация.
Диагностика
Диагностика рожи обычно осуществляется на основании клинической симптоматики. Для дифференциации рожистого воспаления от других кожных заболеваний может потребоваться консультация дерматолога. Лабораторные анализы показывают признаки бактериальной инфекции. Специфическую диагностику и выделение возбудителя, как правило, не производят.
Лечение рожистого воспаления
Рожистое воспаление обычно лечат амбулаторно. В тяжелых случаях, при развитии гнойно-некротических осложнений, частых рецидивов, в старческом и раннем детском возрасте показано помещение больного в стационар. Этиотропная терапия заключается в назначении курса антибиотиков цефалоспоринового ряда первого и второго поколений, пенициллинов, некоторых макролидов, фторхинолонов длительностью 7-10 дней в среднетерапевтических дозировках. Эритромицин, олеандомицин, нитрофураны и сульфаниламиды менее эффективны.
При частых рецидивах рекомендовано последовательное назначение двух видов антибиотиков разных групп: после бета-лактамов применяют линкомицин. Патогенетическое лечение включает дезинтоксикационную и витаминотерапию, антигистаминные средства. При буллезных формах рожи производят вскрытие пузырей и накладывают часто сменяемые марлевые салфетки с антисептическими средствами. Мази не прописывают, чтобы лишний раз не раздражать кожу и не замедлять заживление. Могут быть рекомендованы препараты местного применения: декспантенол, сульфадиазин серебра. В качестве средства, способствующего ускорению регресса кожных проявлений, рекомендована физиотерапия (УВЧ, УФО, парафин, озокерит и т. д.).
В некоторых случаях рецидивирующих форм больным назначают курсы противорецидивного лечения бензилпенициллином внутримышечно раз в три недели. Упорно рецидивирующая рожа нередко лечится курсами инъекций на протяжении двух лет. При имеющихся остаточных явлениях после выписки больным могут назначать курс антибиотикотерапии на срок до полугода.
Прогноз
Рожистое воспаление типичного течения обычно имеет благоприятный прогноз и при адекватной терапии заканчивается выздоровлением. Менее благоприятный прогноз бывает в случае развития осложнений, слоновости и частых рецидивах. Ухудшается прогноз и у ослабленных больных, лиц старческого возраста, людей, страдающих авитаминозами, хроническими заболеваниями с интоксикацией, расстройствами пищеварения и лимфовенозного аппарата, иммунодефицитом.
Профилактика
Общая профилактика рожи включает меры по санитарно-гигиеническому режиму лечебно-профилактических учреждений, соблюдение правил асептики и антисептики при обработке ран и ссадин, профилактику и лечение гнойничковых заболеваний, кариеса, стрептококковых инфекций. Индивидуальная профилактика заключается в соблюдении личной гигиены и своевременной обработке повреждений кожи дезинфицирующими средствами.
Рожа болезнь
Рожа – инфекционное заболевание кожи и жировой клетчатки, имеющее высокую вероятность после острой формы болезни перейти в хроническую рецидивирующую. Классифицируют ещё и повторную рожу, когда поражение развивается через пару лет и в другой области.


Каковы причины заболевания рожей?
Причина болезни, как при скарлатине и ревматизме, β-гемолитический или пиогенный – продуцирующий гной – стрептококк.
Причина заболевания рожей кожных покровов на ноге, а это самая частая локализация – семь из десяти случаев – попадание микроба через грибковые поражения стопы и ранки, способствуют этому лимфатический отёк и изменения сосудов при сахарном диабете, нарушение трофики тканей из-за варикозной болезни.
Отмечается и рожистое воспаление на лице – около 20%, и рожа на руке, эта форма развивается преимущественно на фоне лимфостаза после удаления молочной железы.
Специалисты Международной клиникой Медика24 при комплексном обследовании выявляют факторы риска и объективные причины для формирования хронической инфекции, для каждого пациента составляется индивидуальный план профилактической терапии.
От кого можно заразиться рожей?
Распространителем становится больной любой стрептококковой инфекцией и здоровый носитель. Бактерия проникает через поврежденную кожу при контакте, попадает по воздуху в капельке слюны в носоглотку. Стрептококк может разноситься в мягкие ткани по крови и лимфе из больных миндалин. А восприимчивы к микроорганизму только предрасположенные генетически или из-за сопутствующей патологии люди, большая часть больных – женщины после 40 лет.
Это инфекция летнего периода.
Мы вам перезвоним
Почему часто случаются рецидивы?
Поскольку инфекция, как правило, возникает на фоне какой-то хронической общей и местной патологии, то вылечить её крайне затруднительно, но «придавить» на время получается. Раз появившиеся микробные очаги от лечения затухают, но при снижении иммунной защите легко вспыхивают. Стрептококк может жить внутри иммунных клеток, находящихся в коже, эпизодически активизируясь в благоприятных для него условиях. Если человек перенес более трех вспышек заболевания, то это часто рецидивирующая форма.
Плохой прогноз в отношении возврата инфекции сулит длительный остаточный лимфаденит
При развитии острой инфекции необходимо сразу обратиться к специалисту, который ведёт приём без выходных и праздников в Международной клиникой Медика24. Даже небольшой очаг в будущем способен стать источником постоянной инфекции. Только адекватная терапия позволит избежать непоправимых последствий.
Какие симптомы возникают при роже?
Воспаление развивается после очень краткого инкубационного периода, не более 5 суток, но часто довольно нескольких часов. Остро наступает интоксикация с высокой температурой, ознобами, ломотой в мышцах и слабостью с головной болью. Каждого третьего от выраженности интоксикации тошнит и рвет. Это начальный период, за которым буквально через сутки следует период разгара болезни с кожными проявлениями.
К неуменьшающимся симптомам рожи добавляются боли и локальное воспаление кожи на ноге или в другом месте, проявляющееся отеком, выраженным покраснением с фестончатыми границами, увеличением ближайших к очагу лимфатических узлов. Заболевание в своей тяжести достигает апогея. В месте воспаления тканей очень сильная боль, кожа может покрываться волдырями с кровоизлияниями в их содержимое, секрет инфицируется. Но эти особые формы тяжелой рожи возникают очень нечасто, в большинстве случаев ограничивается болезненным воспалительным отеком.
Когда наступает выздоровление?
Обычно к пятому дню нормализуется температура, еще несколько дней проходит кожное воспаление. На месте очага довольно долго держится лимфатический отек, напоминающий лимонную корочку, пигментация и увеличение лимфоузлов.
Осложнения, как правило, местные – нагноения и тромбофлебиты, общие возникают редко, это сепсис и инфекционно-токсический шок.
Последствия рецидивирующей рожи – лимфедема с последующей слоновостью или фибредемой.
Какие особенности имеет рожа на ногах и лице?
На нижних конечностях более выраженные изменения, чаще возникает буллезная форма с пузырями и характернее рецидивы.
Рожа лица переносится легче и рецидивы совсем не характерны, её часто предваряет ангина или тонзиллит, синуситы, кариес.
Рожистое воспаление (рожа). Причины, симптомы, диагностика и лечение рожистого воспаления
Рожа, рожистое воспаление — острое инфекционное заболевание, характеризующееся поражением верхних слоёв кожи, подкожной клетчатки и поверхностных лимфатических сосудов, вызываемое пиогенными стрептококками. Главным клиническим признаком болезни являются характерные очаги покраснения, что и дало название патологии, ἐρυσίπελας (греч.) – «красная кожа» с локальной гипертермией. Другим характерным симптомом является выраженная интоксикация (озноб, лихорадка до 39-40 градусов, слабость, тошнота, рвота).
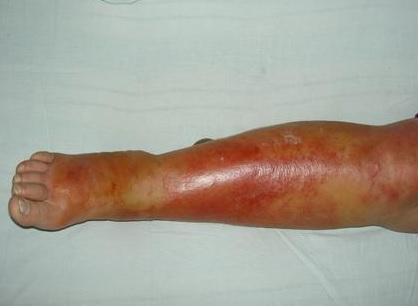
Характерная картина рожистого воспаления (рожи) на ноге
Любая ранка или царапина может послужить входными воротами инфекции и началом заболевания. Период инкубации 3-5 дней. Начало заболевания характеризуется симптомами общей интоксикации. Местные симптомы проявляются через 10-20 часов после начала болезни. Появляется ощущения дискомфорта, зуда, стягивания кожи. Спустя несколько часов развивается эритема, характерная для заболевания. Пятна гиперемии имеют чёткие контуры, по внешнему виду их нередко сравнивают с языками пламени, географической картой. Участки поражения имеют повышенную температуру, при пальпации болезненны.
Локальные проявления рожистого воспаления
По локальным проявлениям рожистое воспаление классифицируется на:
- Эритематозную — характеризуется покраснением и отёком, поражённый участок имеет чёткую линию демаркации от здоровой ткани.
- Эритематозно-буллёзную — на фоне эритемы появляются пузыри, наполненные прозрачным содержимым
- Эритематозно-геморрагическую — отличается от геморрагической наличием точечных кровоизлияний.
- Буллёзно-геморрагическую — характеризуется наличием пузырей и кровоизлияний.
Рожистое воспаление может поражать кожу любой локализации, но чаще поражаются участки на лице и голенях.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Варикозная болезнь, патология, характеризующаяся нарушением венозного оттока нижних конечностей. В силу особенностей кровоснабжения, трофические растройства при хронической венозной недостаточности (неотъемлемой спутнице варикозной болезни) возникают в нижней трети голени. Таким образом, частота развития рожистого воспаления в области голени резко повышается при ХВН. А пациенты с трофической язвой подвержены инфицированию в наибольшей степени.
Имеются следующие закономерности:
- Вероятность развития рожистого воспаления тем выше, чем запущеннее стадия варикозной болезни (т. е. у пациентов с С1 она будет минимальной, а с С6 — максимальной).
- У пациентов с варикозной болезнью рожа зачастую носит рецидивирующий характер.
- Каждый случай рожистого воспаления усугубляет трофические растройства и тем самым способствует переходу варикозной болезни на следующую клиническую стадию (например С5 в С6).
- При рожистой инфекции всегда повреждаются лимфатические сосуды, что нередко приводит к развитию лимфостаза и даже элефантиаза (слоновости).
Диагностика и лечение рожистого воспаления (рожи)
Типичная клиническая картина рожистого воспаления редко вызывает трудности в диагностике. Гемолитический стрептококк сохранил чувствительность к пенициллинам, нитрофуранам, сульфаниламидам. Очень неплохо рожистое воспаление поддаётся и местному лечению (антисептики, ультрафиолет и др.). Лечение самого рожистого воспаления зачастую не вызывает сложностей. Однако, трофическую язву, возникшую на фоне хронической венозной недостаточности вылечить не так уж и просто. В данном случае следует заниматься лечением не только рожистой инфекции, но и корректировать рефлюкс крови в венозной системе. Как правило, борьба с инфекцией занимает не более 2-х недель. В этот период необходимо использовать компрессионный трикотаж, перевязки с растворами антисептиков, антибиотики. После купирования воспаления необходимо устранить патологический сброс крови по поверхностным венам, желательно, с минимальной травматичностью. Современные эндоваскулярные методики хорошо зарекомендовали себя в лечении варикозной болезни с трофическими растройствами. При сохранении патологического рефлюкса в венозной системе рецидива трофической язвы или рожистого воспаления долго ждать не прийдётся.
Часто задаваемые вопросы наших пациетов в интернете
Какой врач занимается лечение рожистого воспаления?
Рожа – это острое инфекционное заболевание, поэтому в первую очередь этой проблемой занимаются врачи инфекционисты. А вот после стихания воспаления, если у пациента имеется варикозное расширение вен нижних конечностей, им займутся флебологи, чтобы убрать варикоз и уменьшить риск рецидива рожистого воспаления.
Как вылечить рожу в домашних условиях самостоятельно?
Вылечить рожу в домашних условиях самостоятельно можно, при условии наличия у Вас специального медицинского образования. В противном случае, лечить рожу в домашних условиях необходимо строго под контролем врача инфекциониста. При грамотной и своевременной диагностике, как правило, лечение рожистого воспаления не составляет особого труда.
Как передается рожа от человека к человеку?
Рожистая инфекция является малоконтагиозной, то есть заражение от больного человека происходит достаточно редко. Передаётся рожа от человека к человеку, как правило, контактным способом.
Что делать при рожистом воспалении?
При рожистом воспалении необходимо обратиться к врачу инфекционисту за профессиональной помощью. Доктор подробно объяснит, что делать и как избежать осложнений.
Рожа, или рожистое воспаление
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рожа: причины появления, симптомы, диагностика и способы лечения.
Определение
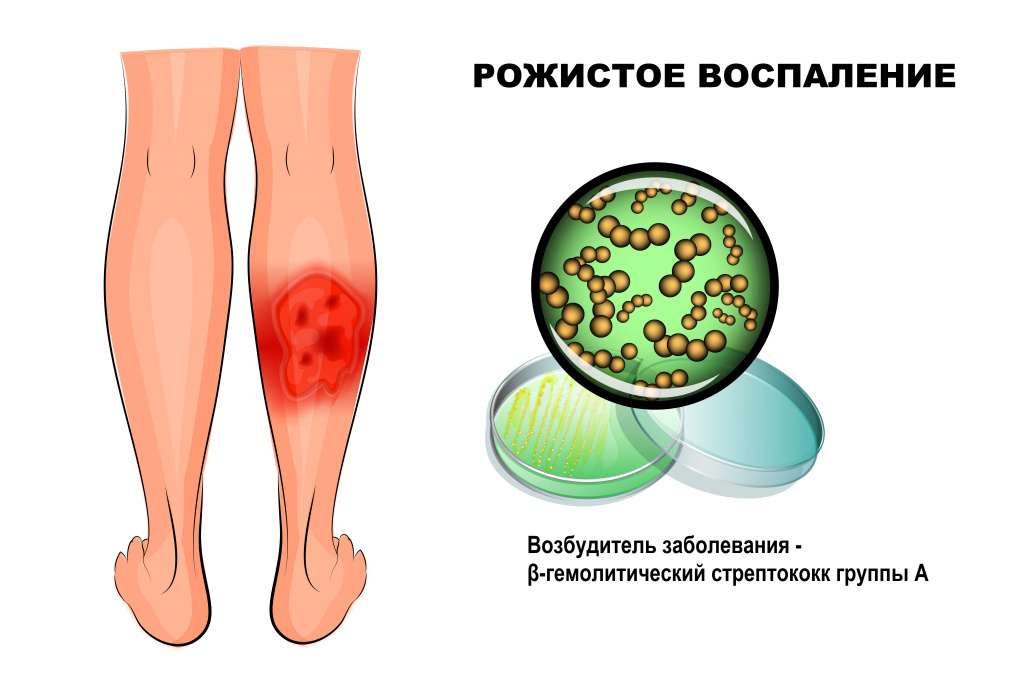
Рожа – это инфекционное заболевание, возбудителем которого чаще всего становится β-гемолитический стрептококк группы А. Болезнь протекает с выраженными симптомами интоксикации и очаговым поражением кожи.
Причины появления рожистого воспаления
Стрептококк группы А (Streptococcus pyogenes) широко распространен в окружающем мире, может являться возбудителем инфекций мягких тканей (импетиго, рожи), верхних дыхательных путей (фарингита, тонзиллита), инфекционных заболеваний (скарлатины), ревматической болезни сердца, постстрептококкового гломерулонефрита и др.
Занос возбудителя на кожу происходит через руки из первичного источника инфекции (например, из носоглотки) при наличии любых (даже минимальных) нарушениях целостности кожного покрова. Инкубационный период составляет от 2 до 7 дней.
Из очагов стрептококковой инфекции процесс может распространяться лимфогенно (по лимфатическим путям) или гематогенно (с током крови). Наличие в крови бактерий и их токсинов приводит к интоксикации (повышению температуры тела, ознобу, слабости и др.).
Предрасполагающими факторами развития рожи могут быть:
- сопутствующие заболевания (микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность при варикозной болезни вен, хроническая недостаточность лимфатических сосудов (лимфостаз), экзема и др.);
- наличие очагов хронической стрептококковой инфекции (тонзиллита, отита, синусита, кариеса, пародонтоза, остеомиелита, тромбофлебита, трофических язв);
- профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
- хронические соматические заболевания со снижением иммунитета;
- пожилой возраст.
Классификация заболевания
По кратности течения выделяют следующие виды рожистого воспаления:
- первичное;
- повторное (через два года и более после первого случая заболевания или в более ранние сроки, но при иной локализации процесса);
- рецидивирующее (рецидивы возникают в период от нескольких дней до 2 лет при одной и той же локализации процесса).
- эритематозная рожа;
- эритематозно-буллезная рожа;
- эритематозно-геморрагическая рожа;
- буллезно-геморрагическая рожа.
- рожистое воспаление на лице;
- на волосистой части головы;
- на верхних конечностях;
- на нижних конечностях;
- на туловище;
- на половых органах.
- легкая рожа;
- средней тяжести рожа;
- тяжелая рожа.
- локализованное рожистое воспаление – местный процесс захватывает одну анатомическую область (например, голень или лицо);
- распространенное (мигрирующее) рожистое воспаление – местный процесс захватывает несколько смежных анатомических областей;
- метастатическое рожистое воспаление с возникновением отдаленных друг от друга очагов (например, голень и лицо и т.д.).
На участках кожи, где впоследствии возникают локальные поражения, некоторые пациенты ощущают расстройство чувствительности, распирание, жжение, болезненность.
Увеличиваются и становятся болезненными регионарные лимфатические узлы. Затем на коже появляется небольшое красное или розовое пятно, которое превращается в эритему – четко отграниченный участок покрасневшей кожи с неровными границами в виде зубцов, языков. Кожа в области эритемы уплотнена, напряжена, горячая на ощупь, умеренно болезненная при пальпации, напоминает кожуру апельсина.
При эритематозно-буллезной и буллезно-геморрагической форме воспаления происходит отслойка эпидермиса с образованием пузырей. При буллезно-геморрагической роже пузыри (буллы) разных размеров заполнены геморрагическим (кровянистым) или фиброзно-геморрагическим содержимым, имеются обширные кровоизлияния в кожу.
Для эритематозно-геморрагической формы рожи характерны кровоизлияния различных размеров (от небольших до обширных сливных) в кожу на фоне рожистой эритемы.
По выраженности симптомов интоксикации, распространенности и характеру местного процесса определяют тяжесть течения рожи.
Легкая форма рожистого воспаления протекает с субфебрильной температурой тела (не выше 38°С), слабо выраженными симптомами интоксикации. Температура держится 1-2 дня. Чаще всего наблюдается эритематозный характер поражения кожи.
При среднетяжелой форме температура повышается до 38-40°С и держится 3-4 дня. Наблюдаются умеренно выраженные симптомы интоксикации: головная боль, озноб, мышечные боли, учащенное сердцебиение, снижение артериального давления, иногда тошнота и рвота. Процесс поражения кожи захватывает две анатомические области (например, икроножную и подколенную).
Для тяжелого течения характерно повышение температура тела до 40°С и выше более 4 дней, выраженные симптомы интоксикации, сходные с симптомами менингита (сильная головная боль, рвота, иногда бред, спутанность сознания, судороги). Местный процесс – выраженный и распространенный, часто с наличием обширных булл и геморрагий.
При своевременно начатом лечении и неосложненном течении заболевания продолжительность лихорадки составляет не более 5 суток.
Лихорадка, длительность которой превышает 7 суток, свидетельствует о генерализации процесса и неэффективности терапии.
Выздоровление начинается с нормализации температуры и исчезновения симптомов интоксикации. Острые местные проявления рожи сохраняются при эритематозной форме до 5-8 суток, а при геморрагических – до 12-18 суток и более.
До нескольких недель и даже месяцев после выздоровления могут сохраняться застойная гиперемия, пастозность и пигментация кожи в местах поражения рожей, плотные сухие корки на месте булл, отечный синдром.
Диагностика рожистого воспаления
Рожа подозревается при наличии у пациента следующих проявлений:
- острого начала заболевания с повышением температуры тела;
- выраженной интоксикации;
- локального чувства жжения и распирания в пораженной области;
- характерного поражения кожи (эритемы с четкими границами, краевым валиком и отеком);
- регионального лимфаденита.
-
Клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.


![Рожистое воспаление кожи: причина появления и лечение инфекционной болезни[Гнойничковые заболевания]](https://davnorma.ru/wp-content/cache/thumb/94/24a74098514f294_320x200.jpg)