Сахарный диабет
Сахарный диабет – это нарушение обмена веществ, характеризующееся повышением содержания сахара в крови.
Заболевание возникает в результате дефектов выработки инсулина, дефекта действия инсулина или обоих этих факторов. Помимо повышенного уровня сахара крови, заболевание проявляется выделением сахара с мочой, обильным мочеиспусканием, повышенной жаждой, нарушениями жирового, белкового и минерального обменов и развитием осложнений.
1. Сахарный диабет типа 1 (аутоиммунный, идиопатический): разрушение бета-клеток поджелудочной железы, которые продуцируют инсулин.
2. Сахарный диабет типа 2 – с преимущественной нечувствительностью тканей к инсулину или преимущественным дефектом выработки инсулина с нечувствительностью тканей или без нее.
3. Гестационный сахарный диабет возникает во время беременности.
- генетические дефекты;
- сахарный диабет, вызванный лекарствами и другими химическими веществами;
- сахарный диабет, вызванный инфекциями;
- панкреатит, травма, удаление поджелудочной железы, акромегалия, синдром Иценко – Кушинга, тиреотоксикоз и другие.
Степень тяжести
- легкое течение: нет осложнений.
- средняя степень тяжести: есть поражение глаз, почек, нервов.
- тяжелое течение: далеко зашедшие осложнения сахарного диабета.
Симптомы сахарного диабета
К основным симптомам заболевания относят такие проявления, как:
- Обильное мочеиспускание и повышенная жажда;
- Повышенный аппетит;
- Общая слабость;
- Поражения кожи (например витилиго), влагалища и мочевых путей особенно часто наблюдают у нелеченых больных в результате возникающего иммунодефицита;
- Нечеткость зрения вызвана изменениями светопреломляющих сред глаза.
Сахарный диабет типа 1 начинается обычно в молодом возрасте.
Сахарный диабет типа 2 обычно диагностируют у лиц старше 35–40 лет.
Диагностика сахарного диабета
Диагностика заболевания осуществляется на основе анализов крови и мочи.
Для постановки диагноза определяют концентрацию глюкозы в крови (важное обстоятельство – повторное определение повышенного уровня сахара и в другие дни).
Результаты анализа в норме (при отсутствии сахарного диабета)
Натощак или через 2 часа после теста:
- венозная кровь – 3,3–5,5 ммоль/л;
- капиллярная кровь – 3,3–5,5 ммоль/л;
- плазма венозной крови – 4–6,1 ммоль/л.
Результаты анализа при наличии сахарного диабета
- венозная кровь более 6,1 ммоль/л;
- капиллярная кровь более 6,1 ммоль/л;
- плазма венозной крови более 7,0 ммоль/л.
В любое время дня вне зависимости от времени приема пищи:
- венозная кровь более 10 ммоль/л;
- капиллярная кровь более 11,1 ммоль/л;
- плазма венозной крови более 11,1 ммоль/л.
Уровень гликированного гемоглобина крови при сахарном диабете превышает 6,7–7,5 %.
Содержание С-пептида позволяет оценить функциональное состояние бета-клеток. У больных сахарным диабетом типа 1 этот уровень обычно понижен, у больных сахарным диабетом типа 2 – в норме или повышен, у больных инсулиномой – резко повышен.
Концентрация иммунореактивного инсулина снижена при типе 1, в норме или повышена при типе 2.
Определение концентрации глюкозы в крови для диагностики сахарного диабета не проводят на фоне острого заболевания, травмы или хирургического вмешательства, на фоне кратковременного приема препаратов, повышающих концентрацию глюкозы в крови (гормоны надпочечников, тиреоидные гормоны, тиазиды, бета-адреноблокаторы и др.), у больных с циррозом печени.
Глюкоза в моче при сахарном диабете появляется только после превышения «почечного порога» (примерно 180 мг % 9,9 ммоль/л). Характерны значительные колебания порога и склонность к повышению с возрастом; поэтому определение глюкозы в моче считают нечувствительным и ненадежным тестом. Тест служит грубым ориентиром наличия или отсутствия значительного повышения уровня сахара (глюкозы) в крови и в некоторых случаях используется для ежедневного наблюдения за динамикой заболевания.
Лечение сахарного диабета
Физическая нагрузка и правильное питание при лечении
У значительной части больных сахарным диабетом, соблюдающих диетические рекомендации и достигших значительного уменьшения массы тела на 5–10 % от исходной, улучшаются показатели сахара крови вплоть до нормы. Одно из основных условий – регулярность физических нагрузок (например, ходьба ежедневно 30 минут, плавание по 1 часу 3 раза в неделю). При концентрации глюкозы в крови >13–15 ммоль/л физические нагрузки не рекомендованы.
При легких и умеренных физических нагрузках продолжительностью не более 1 часа необходим дополнительный прием углеводов до и после нагрузки (15 г легкоусвояемых углеводов на каждые 40 мин. нагрузок). При умеренных физических нагрузках продолжительностью более 1 часа и интенсивном спорте необходимо снижение на 20–50 % дозы инсулина, действующего во время и в последующие 6–12 ч. после физической нагрузки.
Диета при лечении сахарного диабета (стол №9) направлена на нормализацию углеводного обмена и профилактики нарушений обмена жиров.
Подробнее о принципах питания при сахарном диабете в нашей отдельной статье.
Лечение препаратами инсулина
Инсулиновые препараты для лечения сахарного диабета делятся на 4 категории, по длительности действия:
- Ультракороткого действия (начало действия – через 15 мин., длительность действия – 3–4 ч.): инсулин ЛизПро, инсулин аспарт.
- Быстрого действия (начало действия – через 30 мин.–1 ч.; длительность действия 6–8 ч.).
- Средней продолжительности действия (начало действия – через 1–2,5 ч., длительность действия 14–20 ч.).
- Длительного действия (начало действия – через 4 ч.; длительность действия до 28 ч.).
Режимы назначения инсулина строго индивидуальны и подбираются для каждого больного врачом-диабетологом или эндокринологом.
Методика введения инсулина
При введении инсулина в месте инъекции необходимо образовать кожную складку, чтобы игла вошла под кожу, а не в мышечную ткань. Кожная складка должна быть широкой, игла должна входить в кожу под углом 45°, если толщина кожной складки меньше длины иглы.
При выборе места инъекции следует избегать уплотненных участков кожи. Места инъекций нельзя менять бессистемно. Не следует производить инъекции под кожу плеча.
- Препараты инсулина короткого действия следует вводить в подкожную жировую клетчатку передней стенки живота за 20–30 минут до приема пищи.
- Препараты инсулина продолжительного действия вводят в подкожную жировую клетчатку бедер или ягодиц.
- Инъекции инсулина ультракороткого действия (хумалог или новорапид) проводят непосредственно перед приемом пищи, а при необходимости – во время или сразу после еды.
Тепло и физическая нагрузка увеличивают скорость всасывания инсулина, а холод уменьшает ее.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Как диагностировать сахарный диабет — методы диагностики
Сахарный диабет развивается при нарушении обмена углеводов и воды в организме. Это состояние становится причиной дисфункции поджелудочной железы и нарушения выработки инсулина, который участвует в процессе переработки сахара. При несвоевременной диагностике заболевание может стать причиной серьёзных осложнений, вплоть до летального исхода.

Симптомы заболевания
Признаки сахарного диабета проявляются в зависимости от вида заболевания. При 1 типе проблемы поражённая поджелудочная железа частично или полностью прекращает выработку гормона. Из-за этого организм не усваивает глюкозу, поступающую с пищей. Без медикаментозного лечения развитие заболевания невозможно контролировать.
Признаки диабета 1 типа
Пациенты, страдающие от сахарного диабета 1 типа, обычно моложе 30 лет. Они отмечают у себя следующие признаки патологии:
- резкую потерю веса;
- повышение аппетита;
- запах ацетона в моче;
- резкие перепады настроения;
- чрезмерную утомляемость;
- резкое ухудшение самочувствия.
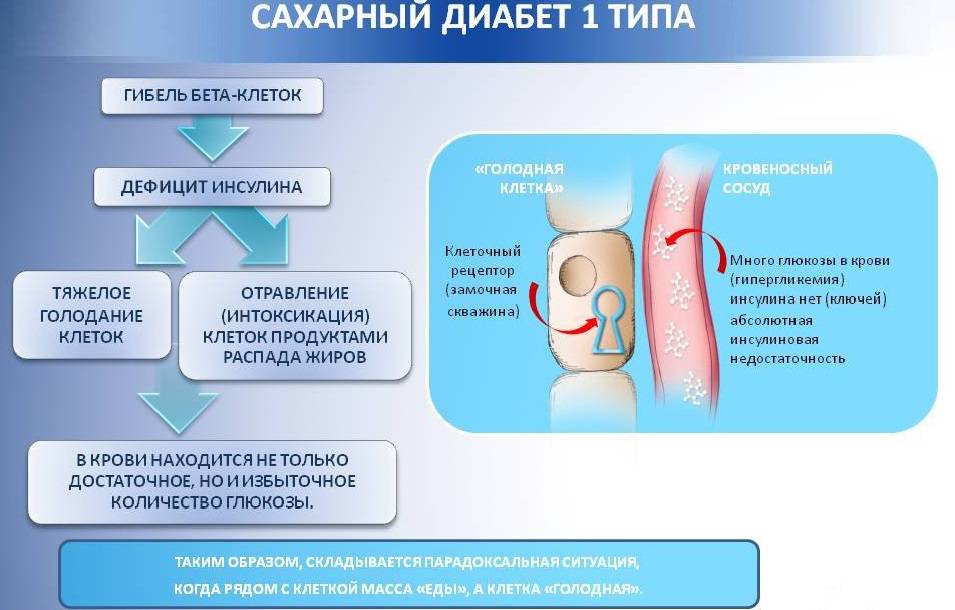
Без использования инсулина диабет 1 типа может осложниться кетоацитозом. Из-за заболевания в организме появляются ядовитые соединения, образующиеся из-за распада липидных клеток.
Признаки диабета 2 типа
Сахарный диабет 2 типа чаще диагностируется у людей после 35 лет. Заболеванию в большей степени подвержены пациенты, страдающие ожирением. По статистике 85% людей с диагнозом сахарный диабет, страдают от патологии 2 типа. Болезнь характеризуется чрезмерной выработкой инсулина в организме. Но в этом случае инсулин становится бесполезным, поскольку ткани теряют чувствительность к этому гормону.
Диабет 2 типа редко осложняется кетоацитозом. Под влиянием негативных факторов: стресса, приёма медикаментов, уровень сахара в крови может повышаться до отметки 50 ммоль/л. Состояние становится причиной обезвоживания организма, потери сознания.
Выделяют общие симптомы заболевания, встречающиеся при 1 и 2 типе патологии:
- ощущения постоянной сухости во рту;
- жажду;
- резкое изменение массы тела;
- плохую регенерацию ран даже при незначительном повреждении кожных покровов;
- сонливость и слабость;
- потерю трудоспособности;
- снижение полового влечения;
- онемение рук и ног;
- покалывающие ощущения в конечностях;
- фурункулёз;
- понижение температуры тела;
- зуд кожи.
Методы исследования
Диагностика заболевания включает в себя клинические и лабораторные исследования. В первом случае врач собирает анамнез патологии – осматривает пациента, определяет его рост и вес, наследственную предрасположенность к проблеме. Исследование продолжают при наличии у пациента 2 или более признаков заболевания.
При постановке диагноза учитываются факторы риска:
- возраст старше 40 лет;
- избыточная масса тела;
- отсутствие физических нагрузок;
- нарушение углеводного обмена у женщин в период беременности и после родов;
- поликистоз яичников у представительниц прекрасного пола;
- постоянное повышение артериального давления.
Люди старше 40 лет должны регулярно обследовать уровень сахара в организме (1 раз в 3 года). Лицам, относящимся в группу риска по диабету, требуется проходить обследование 1 раз в год.
Диагностировать сахарный диабет 2 типа позволяют некоторые тест или скрининг. Такое исследование позволяет выявить патологию на ранних стадиях развития, когда заболевание не сопровождается характерными симптомами.
Достоверный способ диагностики патологии – выявление показателя гликозилированного гемоглобина. Степень отклонения показателя от нормы зависит от концентрации сахара в крови.
Основные методы диагностики
Диагностика сахарного диабета включает в себя основные и дополнительные методики. К первой группе исследований относится:
- Анализ крови на определение уровня сахара.
- Глюкозотолерантный тест. Перед обследованием пациент пьёт коктейль и сдаёт кровь из пальца до и после него. Методика позволяет отличить заболевание от преддиабета.
- Анализ мочи на выявление сахара.
- Выявление кетонов в крови или моче пациента для определения осложнений заболевания или его острого развития.
Дополнительные методики исследования
Дополнительно определяются следующие показатели:
- Аутоантитела к инсулину.
- Проинсулин — для изучения возможности функционирования поджелудочной железы.
- Показатели гормонального фона.
- С-пептид – для выявления скорости всасывания инсулина в клетки.
- HLA— типирование – для выявления возможных наследственных патологий.
К дополнительным методикам исследования прибегают для определения максимально эффективной тактики лечения или в тех случаях, когда диагностика диабета затруднена. Решение о назначении дополнительных анализов принимает врач.
Подготовка перед глюкозотолерантным тестом
Перед глюкозотолерантным тестом проводится беседа врача с пациентом. Норма показателей для каждого человека индивидуальна, поэтому показатели теста исследуются в динамике.
- Врач узнает у больного о принимаемых препаратах. Некоторые медикаменты могут повлиять на результаты исследования, поэтому их приём на время отменяют. Если невозможно провести отмену препарата или подобрать подходящую замену, то результаты теста расшифровываются с учётом этого фактора.
- За 3 дня до процедуры больному необходимо ограничить количество потребляемых углеводов. Норма углеводов — 150 г в сутки.
- Вечером перед тестом количество потребляемых углеводов снижают до 80 г.
- Перед самим исследованием не едят 8–10 часов, запрещено курение и употребление спиртных напитков. Пить разрешается только негазированную воду.
- За 24 часа до теста ограничивают физические нагрузки.
После проведённого исследования больной диабетом может отмечать у себя лёгкое головокружение и раздражение на коже в месте наложения жгута.
Дифференциальная диагностика
Дифференциальная диагностика сахарного диабета позволяет выявить вид заболевания. Специалист обращает внимание на признаки патологии, так как разные типы диабета характеризуются своей симптоматической картиной. Первый тип патологии характеризуется стремительным началом, 2 – медленным развитием.
В таблице представлены критерии дифференциальной диагностики разных типов диабета
| Критерий | 1 тип | 2 тип |
| Вес пациента | Меньше нормального | Выше нормального |
| Начало патологии | Резкое | Медленное |
| Возраст больного | Диагностируется у детей 7–14 лет и у взрослых до 25 лет | Диагностируется после 40 лет |
| Симптоматика | Острая | Размытая |
| Показатель инсулина | Низкий | Повышенный |
| Показатель С-пептида | Нулевой или заниженный | Повышенный |
| Антитела к β-клеткам | Присутствуют | Отсутствуют |
| Склонность к развитию кетоацидоза | Имеется | Низкая вероятность |
| Инсулинорезистентность | Не отмечается | Имеется всегда |
| Эффективность сахароснижающих препаратов | Низкая | Высокая |
| Потребность в ведении инсулина | Постоянная | Появляется на поздних этапах развития болезни |
| Сезонность | Обострение происходит в осенне-зимний период | Не выявляется |
| Компоненты в анализе мочи | Ацетон и глюкоза | Глюкоза |
С помощью дифференциальной диагностики можно выявить разновидности диабета: скрытый, стероидный или гестационный.
Диагностика осложнений
Без лечения патология приводит к ряду серьёзных осложнений. Среди которых можно отметить:
Кетоацитоз. Заболевание может развиться у любого человека, страдающего сахарным диабетом. Среди признаков кеацитоза выделяют:
- превышение глюкозы в крови;
- частые позывы к мочеиспусканию;
- тошноту;
- болевые ощущения в желудке;
- тяжёлое дыхание;
- сухость кожи;
- покраснение лица.
Симптомы должны стать причиной немедленного обращения к врачу.
Гипогликемию – критическое снижение уровня сахара в крови. Состояние сопровождается:
- дрожью в теле;
- слабостью;
- повышенной возбудимостью;
- чувством постоянного голода;
- головными болями.
При обнаружении подобных симптомов больному необходимо срочно проверить уровень глюкозы в крови.
Сердечно-сосудистые патологии. При сахарном диабете нередко страдают сердце и кровеносные сосуды. Существует риск развития сердечной недостаточности или инфаркта.

Невропатию. Диагностируют осложнение по ряду признаков:
- потери чувствительности конечностей;
- чувству озноба;
- нестабильности кровяного давления;
- деформации стоп;
- снижению полового влечения;
- проблемам при опустошении мочевого пузыря или кишечника.
Патологии почек. Переизбыток сахара в организме увеличивает нагрузку на органы мочевыделительной системы. Сахарный диабет становится причиной почечной недостаточности. О проблемах в мочевыделительной системе свидетельствуют следующие симптомы:
- помутнение мочи;
- резкий подъем температуры;
- боль в области поясницы;
- частое мочеиспускание.
При сахарном диабете необходимо регулярно сдавать мочу на анализ для того, чтобы проконтролировать работу почек.
Патологии зрительной системы. Повышенный уровень сахара в организме становится причиной повреждения кровеносных сосудов. По этой причине у больных развиваются проблемы – катаракта, ритинопатия. Чтобы не допустить развития осложнений, необходимо регулярно посещать окулиста. Врач обнаружит заболевания зрительной системы на ранних стадиях развития.
Видео: Диагностика сахарного диабета
Профилактика
Сахарный диабет неизлечим, поэтому предупреждением развития заболевания следует заниматься как можно раньше. Профилактические мероприятия включают в себя следующие рекомендации:
- сбалансированное питание;
- отказ от вредных привычек;
- кормление детей грудным молоком;
- укрепление иммунной системы;
- лечение хронических проблем в организме.
Для предотвращения патологии важно не только правильное питание, но и потребление достаточного количества жидкости, поскольку при обезвоживании организма снижается выработка гормона поджелудочной железы. Подробнее о профилактике сахарного диабета мы писали здесь.
Другие важные моменты
Стандарты лечения диабета 1 типа включают в себя диету, введение инсулина и соблюдение режима. Чтобы правильно рассчитать дозировку лекарства необходимо ежедневно проверять уровень сахара. Лекарство подразделяется на несколько типов: долгосрочный, краткосрочный и среднесрочный инсулин. Тип препарата назначает врач в зависимости от особенностей течения диабета 1 типа. При соблюдении указанных правил развитие патологии замедляется.
Схема лечения диабета 2 типа составляется индивидуально для каждого пациента. Основной смысл терапии – увеличение выработки инсулина до необходимых показателей. Лечение дополняется диетой, содержащей минимальное количество углеводов и физическими упражнениями. При отсутствии положительной динамики от терапии пациентам назначается ввод инсулина.
Современная диагностика сахарного диабета включает в себя многочисленные клинические и лабораторные исследования. Важно не только определить наличие заболевания, но и выявить его тип, разновидность. С этой целью применяется дифференциальный метод диагностики.
Показания к проведению анализов на сахарный диабет, их информативность и потенциальные осложнения болезни
Сахарный диабет (синоним: СД) – патологическое состояние, которое характеризуется хронически повышенной концентрацией сахара в крови и приводит к осложнениям различной степени тяжести. В статье мы разберем анализы на сахарный диабет.

Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) различные формы СД обозначаются кодами E10-E14.
Что такое диабет
Сахарный диабет 2 типа (СД2Т) – наиболее распространенная разновидность диабета. 9 из 10 диабетиков имеют этот тип расстройства метаболизма углеводов. СД2Т называется «взрослым диабетом», потому что он в основном встречается у пожилых людей. В настоящее время у многих молодых людей присутствует СД2Т. В Японии и США тип 2 уже более распространен среди подростков, чем СД1Т. При СД2Т клетки тела слабее реагируют на инсулин (резистентность к инсулину). Они поглощают меньше сахара из крови, поэтому его концентрация повышается.
Семейная предрасположенность, ожирение и гиподинамия являются наиболее важными факторами развития СД2Т. Люди, которые страдают СД2Т, очень часто имеют признаки метаболического синдрома. Помимо гипергликемии, пациенты также страдают от гипертонической болезни, абдоминального ожирения и гиперлипидемии. СД2Т медленно эволюционирует с годами. Хотя долгое время симптомы не могут возникать, гипергликемия может вызывать необратимые изменения в организме.

Профилактические измерения гликемии особенно полезны и рекомендуются диабетическими сообществами. Выявление СД2Т на ранней стадии может предотвратить серьезные осложнения. Вначале часто требуется изменение образа жизни для нормализации гликемии крови. Пациенты могут отсрочить использование лекарств.
Известно, что наследственная предрасположенность, избыточный вес и отсутствие физических упражнений играют большое значение в развитии диабета. Если оба родителя имеют СД2Т, риск заболевания их детей увеличивается до 80%. По мере увеличения массы тела изменяется форма и функция жировых клеток. Адипоциты могут выделять гормональные вещества, которые увеличивают резистентность к инсулину. 4 из 5 человек с диагнозом СД2Т имеют ожирение. Часто они имеют другие сердечно-сосудистые факторы риска – высокое кровяное давление и гиперлипидемию.
Существуют и другие факторы, которые могут влиять на развитие и курс. К ним относятся неблагоприятная диета и определенные гормональные нарушения.
- Метаболический синдром: сочетает в себе четыре фактора риска, каждый из которых повышает риск развития СД2Т. В четырех комбинациях негативные эффекты усиливают друг друга, но все же сохраняются;
- Избыточный вес: риск увеличивается в 5-10 раз по мере увеличения массы тела за пределами нормального диапазона. Более 4 из 5 страдающих имеют ожирение;
- Высокие уровни углеводов, ненасыщенных жирных кислот и алкоголя также, вероятно, будут способствовать развитию СД2Т;
- Лекарства: некоторые фармацевтические агенты могут способствовать развитию СД2Т. Пероральные или ингаляционные глюкокортикоидные средства увеличивают риск образования СД2Т. Другие препараты также могут увеличить риск диабета – антидепрессанты, антигипертензивные препараты (бета-блокаторы), диуретики (например, тиазиды) и противозачаточные таблетки;
- Женский пол: у женщин риск также увеличивается за счет гестационного диабета в прошлом и ребенка с весом при рождении более 4000 граммов;
- Другие факторы: при недосыпе, стрессе, депрессии и других психических расстройствах организм высвобождает большое количество «гормонов стресса».
Заболеваемость диабетом растет на протяжении десятилетий. С 1995 года этот рост был особенно сильным, особенно среди мужчин. Эксперты видят причину в том, что сегодня молодые люди меньше двигаются. Другой фактор – питание, которое включает в себя более подслащенные напитки (например, колу, энергетические напитки). По данным Международной федерации диабета (IDF), более 8 из каждых 100 человек в мире являются диабетиками. К 2030 году, согласно данным организации, предполагается, что в мире будет насчитываться более полумиллиарда диабетиков.

Симптомы
Во многих случаях такие типичные симптомы отсутствуют в течение длительного времени. Иногда симптомы, которые могут быть результатом диабета, приводят к летальному исходу. Только измерения уровня сахара в крови могут безопасно обнаружить заболевание на начальной стадии. Здоровым людям следует делать такие тесты на регулярной основе, чтобы не упустить заболевание на ранней стадии. Гипергликемия в крови особенно влияет на кровеносные сосуды и нервы. СД2Т может наносить непоправимый ущерб сердцу, почкам, глазам и нервным волокнам. При отсутствии лечения тип 2 значительно сокращает продолжительность жизни. Риски значительно уменьшаются благодаря надлежащему лечению.
Типичные симптомы, которые редко встречаются в начале патологии, включают:
- Чрезмерная жажда;
- Постоянные кровотечения;
- Увеличение мочеиспускания (полиурия);
- Слабость, усталость, низкая работоспособность, головокружение;
- Повышенная склонность к инфекциям, плохое заживление ран;
- Сухая кожа, зуд;
- Потеря массы тела без причины.
Выраженная гипергликемия повреждает многие органы. В долгосрочной перспективе может возникать необратимое повреждение тканей. Часто отсутствуют симптомы в течение долгого времени. Раннее выявление и лечение диабета значительно снижает риск возникновения вторичных заболеваний, поэтому профилактические измерения гликемии должны производиться на регулярной основе.

Подготовка к обследованию
Нужно правильно подготовиться к сдаче анализов. Перед исследованием нельзя пить или употреблять пищу. За 1 день до обследования нужно отказаться от курения и алкоголя. Другие нужные рекомендации пациент получит от врача.
Диагностика
Многие спрашивают: какие анализы сдают для выявления диабета? Важнейшей мерой определения гликемии является гемоглобин A1c (HbA1c). Лабораторная диагностика HbA1c особенно важно для людей с известным диабетом для оценки успеха лечения. Кроме того, врач проверяет, страдает ли пациент от сопутствующих заболеваний или осложнений. Доктор контролирует артериальное давление и измеряет различные типы холестерина и других уровней липидов в крови (триглицеридов). Он также исследует, возникло ли повреждение органов, связанных с диабетом, в глазах, почках, нервной системе или кровеносных сосудах.

Важно! Иногда назначают иммунологические тесты (на характерные аутоантитела), общий и анализ для проверки липидного профиля крови. Сдача практически всех анализов (за исключением тест на толерантность к моносахаридам) осуществляет натощак.
Анализы при подозрении на диабет помогают выявить заболевание на ранней стадии и начать соответствующее лечение.
Диабет может быть выявлен путем повторных измерений гликемии крови. СД2Т считается, когда уровень глюкозы в венозной крови у пациента составляет:
- в состоянии голода выше 125 мг;
- в состоянии насыщенности выше 200 мг.
Пациенты интересуются: какие анализы крови показывают диабет? Значение HbA1c отражает среднюю концентрацию сахара в крови за последние два месяца. Чем больше сахара растворяется в крови, тем выше доля гемоглобина A1c. Этот показатель выражен в процентах от HbA1c и обычно составляет 6% у здоровых людей. У пациентов с диабетом должно быть менее 7,0% HbA1c.
Для раннего выявления иногда используются простые анализ мочи, которые пациенты могут применять самостоятельно. Типичное обесцвечивание возникает, когда гипергликемия высвобождается в моче через почки. Однако, поскольку сахар в моче может быть обнаружен только с уровня сахара в крови 160-180 мг, значительный ущерб может иметь место до тех пор, пока диабет не обнаружен. В старости или диабетическом повреждении почек этот порог увеличивается еще больше.
Моча может также содержать глюкозу, хотя содержание сахара в крови нормальное: если функция почек нарушена, она больше не может восстанавливать сахар из мочи (почечная глюкозурия). Исследования, которые измеряют содержание норму сахара в моче, непригодны для раннего выявления диабета.
При повреждении почек, вызванном диабетом, почка частично теряет свою функцию фильтрации. В результате, белки (альбумины) выходит из крови в мочу. Поскольку альбумин также встречается у здоровых людей в моче, только значения выше 20 миллиграммов на литр мочи считаются признаками диабетической болезни почек.
Диабет, который возникает впервые во время беременности, называется «гестационным». Повышенный уровень стероидных гормонов в организме препятствует выработке инсулина, что резко повышает уровень глюкозы в крови в зависимости от гормонов. Как правило, эта форма диабета исчезает после окончания беременности. Однако риск дальнейшего развития диабета типа 2 или типа 1 значительно возрастает. Во время беременности необходимо регулярно контролировать гликемию в кровеносном русле, чтобы на ранней стадии уменьшить риск фатальных осложнений.
Профилактика
Начало диабета типа 2 может быть отложено или предотвращено путем правильного питания и регулярных физических упражнений. Активный образ жизни может снизить риск более чем на половину. Преимущество упражнений происходит независимо от первоначального веса человека. Высокий уровень физической активности снижает риск развития диабета примерно на 28%. Однако доказательство в пользу только диетических изменений ограничено с некоторыми свидетельствами для диеты с высоким содержанием зеленых листовых овощей.
У пациентов с нарушенной толерантностью к глюкозе, диета и физические упражнения в одиночку или в сочетании с метформином или акарбозой могут снизить риск развития диабета. Мероприятия в области образа жизни более эффективны, чем метформин. Обзор в 2017 году показал, что в долгосрочной перспективе изменения образа жизни снизили риск на 28%, в то время как лечение не уменьшало риск после отмены. В то время как низкий уровень витамина D связан с повышенным риском развития диабета, корректировка уровней путем добавления витамина D3 не уменьшает этот риск.

Совет! Расшифровкой современных биохимических обследований крови (биохимии) должен заниматься врач по диагностическим критериям.
Не рекомендуется заниматься самостоятельным диагностированием болезни и пытаться выявлять признаки скрытого (латентного) или симптоматического диабета. Определять диабет с помощью различных методов инструментальной диагностики или лаборатории может только специалист.
Осложнения сахарного диабета
В этой статье вы узнаете:
Заболеваемость сахарным диабетом растет с каждым годом, поэтому молчать об этом заболевании нельзя. Сахарный диабет — это заболевание эндокринной системы, которое проявляется нарушением усвоения глюкозы, бывает первого и второго типа.
Первый тип – это диабет, причиной которого является недостаточная выработка инсулина в организме.
Второй тип – диабет, который развивается вследствие нарушения чувствительности клеток организма к инсулину. В первую очередь сахарный диабет страшен своими осложнениями.
Осложнения сахарного диабета бывают острыми и поздними (хроническими), о них и поговорим подробнее в этой статье.
Сахарный диабет – болезнь хроническая, неизлечимая, но контролируемая при правильно подобранном лечении и диете.
Осложнения сахарного диабета второго типа
Острые осложнения
Острые осложнения возникают внезапно и требуют немедленной помощи и госпитализации.
Гипогликемия (гипогликемическая кома) – состояние, которое характеризуется снижением глюкозы. Причины гипогликемии:
- передозировка препаратов инсулина;
 Симптомы гипогликемии
Симптомы гипогликемии - несвоевременный прием пищи пациентами на инсулине. (Пациенты на инсулине должны строго придерживаться режима питания);
- была выраженная физическая нагрузка, а доза инсулина не была скорректирована. (Физическая работа требует значительных затрат энергии, нужно больше глюкозы, следовательно, должна быть уменьшена доза инсулина);
- прием ряда препаратов, которые так же снижают уровень глюкозы, без корректировки доз инсулина;
- прием алкоголя;
- беременность (В первом триместре беременности нужно строго следить за уровнем глюкозы, возможно, потребуется снижение доз препарата).
Симптомы гипогликемии: голод, потливость, ощущение дрожи в руках, головокружение, позже агрессия, спутанность сознания. Если не помочь больному на этом этапе наступят судороги и кома.
Кетоацидоз. Осложнение, связанное с повышением уровня глюкозы в крови. Вследствие недостаточного уровня инсулина, глюкоза не поступает в клетки, а накапливается в крови (повышая ее осмолярность и задерживая воду). Клетки испытывают голодание, а организм пытается добыть энергию другим путем – из жира. Из-за этого в крови повышается количество кетоновых тел, которые, накапливаясь в большом количестве, отравляют организм.
Симптомы кетоацидоза: снижение аппетита, сухость кожи, жажда, запах ацетона изо рта, рвота, спутанность сознания, сонливость, частое и шумное дыхание и без отсутствия помощи – кома.

Гиперосмолярная кома. Чаще всего развивается у пожилых пациентов. Характеризуется выраженным повышением глюкозы крови на фоне общего обезвоживания. Вследствие этого, клетки испытывают сильнейшую дегидратацию.
Причины гиперосмолярной комы:
- кишечные инфекции, сопровождающиеся рвотой и диареей;
- прием мочегонных препаратов;
- кровопотеря и др. состояния, вызывающие обезвоживание.
На фоне обезвоживания клетки испытывают дефицит жидкости, а глюкоза, повышая осмолярность крови, еще больше ухудшает ситуацию, вытягивая на себя воду.
 Симптомы гиперосмоляного состояния: сильная жажда, частое мочеиспускание, тошнота, рвота, спутанность сознания и кома.
Симптомы гиперосмоляного состояния: сильная жажда, частое мочеиспускание, тошнота, рвота, спутанность сознания и кома.
Лактат-ацидотическая кома. Развивается также чаще у пожилых пациентов, болеющих сахарным диабетом, на фоне заболеваний сердечно-сосудистой и дыхательной системы. При этих заболеваниях организм испытывает кислородное голодание, из-за этого глюкоза распадается не аэробным (кислородным) путем, а анаэробным. Вследствие этого распада накапливается большое количество молочной кислоты, она и вызывает неблагоприятные последствия.
Симптомы лактат-ацидотического состояния: жажда, слабость, увеличение количества мочи, аритмия, снижение артериального давления и далее кома.
Поздние (хронические) осложнения
Длительно повышенный уровень глюкозы пагубно влияет на организм. Чем выше уровень глюкозы, тем раньше появятся осложнения. Поздние осложнения касаются двух систем: сосудистой и нервной.
Осложнения, связанные с повреждением сосудов
| Микроангиопатия (повреждение сосудов мелкого калибра). | Макроангиопатия (поражение крупных сосудов). |
| Ретинопатия (поражение сосудов сетчатки). Глюкоза повреждает сосуды сетчатки, вследствие этого нарушается кровоснабжение сетчатки. Как итог, нарушается зрение и может наступить слепота. | В крупных сосудах сахарный диабет создает предпосылки для развития атеросклероза (холестериновых бляшек). Это проявляется на:
1. сердце – инфаркт, стенокардия; 2. конечностях – гангрена, хромота; 3. мозге – инсульт; 4. кишечнике – тромбоз мезентеральных сосудов. |
| Нефропатия (поражение почечных сосудов). Пораженные почечные сосуды плохо кровоснабжают почку. Постепенно функция почки нарушается, в моче повышается белок, повышается артериальное давление. В итоге развивается почечная недостаточность, которая может привести к смерти. |
Осложнения, связанные с поражением нервной системы
Повышенный уровень глюкозы повреждает нервы и развивается осложнение, которое называется диабетическая полинейропатия. Затрагивается как центральная, так и периферическая нервная система.
Симптомы полинейропатии: сухость кожи, нарушение чувствительности, ощущение ползания мурашек по коже, нарушается работа внутренних органов (нарушается перистальтика, процессы мочеиспускания), ухудшается эрекция у мужчин.
Отдельно стоит обсудить такое осложнение, как диабетическая стопа. Развивается это осложнение из-за повреждения нервов и сосудов. Выделяют две формы диабетической стопы: нейропатическая и ишемическая.
- Нейропатическая – развивается вследствие поражения нервов. Нервные импульсы плохо поступают к стопе. Стопа становится отечной, горячей, кожа утолщается, появляются язвы.
- Ишемическая – связана с повреждением сосудов питающих стопу, развивается ишемия. Кожа бледнеет, становится холодной, позже возникаю болезненные язвы.
Развитие диабетической стопы является очень грозным осложнением, часто приводит к гангрене, а далее и к ампутации конечности.
Осложнения сахарного диабета первого типа
Осложнения у диабета 1-го типа практически такие же как и у 2-го типа с незначительными отличиями:
- При диабете первого типа часто развивается катаракта (что не характерно для 2-го типа).
- При диабете первого типа чаще встречается гипогликемическая кома, но гораздо реже гиперосмолярная и лактат-ацидотическая.
- Для диабета 1-го типа более характерно поражение сердечно-сосудистой системы.
Профилактика осложнений сахарного диабета первого и второго типа
Многие осложнения сахарного диабета приводят к инвалидности и даже смерти, поэтому гораздо проще эти осложнения предупредить, чем лечить.
Соблюдение этих правил гораздо снизит вероятность развития осложнений.
- Самое важное в профилактике осложнений сахарного диабета – это заинтересованность в лечении у самого пациента, т. к. лечение требует дисциплины и силы воли.
- Каждый больной сахарным диабетом должен приобрести глюкометр, для того, чтобы каждый день в домашних условиях следить за уровнем глюкозы и при необходимости принять меры.
- Соблюдение диеты и режима питания (употребление продуктов с наименьшим гликемическим индексом, приемы пищи синхронизированы с введением инсулина).
- Регулярное наблюдение у эндокринолога и терапевта, контроль анализов крови и мочи, контроль артериального давления.
- Строгое соблюдение всех рекомендаций лечащего врача по лечению сахарного диабета. Правильно подобранная доза инсулина и других сахароснижающих препаратов.
- Периодический контроль за состояние органов, которые поражаются при сахарном диабете (УЗИ почек, УЗИ сосудов конечностей, УЗИ сердца, осмотр глазного дна и т. п.).
- Профилактика заболеваний, которые могут ухудшить течение сахарного диабета (таких, как ОРВИ, кишечные инфекции).
- Соблюдение личной гигиены (так как при сахарном диабете существуют предпосылки для образования плохо заживающих язв).
Лечение осложнений сахарного диабета
Если осложнений все-таки не удалось избежать, то отчаиваться не стоит, а нужно приступать к их лечению.
Лечение острых осложнений
Гипогликемия. В первую очередь нужно повысить уровень глюкозы в крови. Если пациент в сознании и сам заметил у себя начинающуюся гипогликемию, ему достаточно съесть что-нибудь сладкое, например леденец, кусочек сахара, выпить сладкой воды и т. п. Если же меры вовремя не были приняты и наступила потеря сознания, нужна квалифицированная медицинская помощь: установка капельницы с раствором глюкозы. Если помощь не будет оказана вовремя, возможны серьезные последствия – изменение личности и смерть.

Кетоацидоз, лактат-ацидотическая кома, гиперосмолярная кома. Эти три состояния развиваются на фоне повышенного уровня глюкозы, поэтому первым этапом лечения будет введение инсулина в условиях реанимации. Второй этап – это восполнение дефицита жидкости и коррекция электролитных нарушений.
Лечение поздних (хронических) осложнений
В первую очередь при возникновении поздних осложнений нужно скорректировать лечение и питание пациента.
При всех ангиопатиях назначаются препараты, укрепляющие сосудистую стенку (ангиопротекторы), антиагреганты и антикоагулянты. Так же возможно применение физиотерапевтических методов лечения, таких как магнитотерапия, лазеротерапия, иглорефлексотерапия и т. п.
Дополнительно при ретинопатии следят за состоянием сетчатки и, при необходимости, проводят фотокоагуляцию.
При нефропатии назначается диета с низким содержанием белка и соли. Назначаются препараты для снижения артериального давления. При развитии тяжелой почечной недостаточности проводится гемодиализ.
Лечение полинейропатии заключается в назначении витаминов, препаратов липоевой кислоты и препаратов, улучшающих кровоснабжение, электрофорез, массаж.
Лечение диабетической стопы состоит из препаратов улучшающих кровоснабжение и иннервацию конечностей (антиагреганты, антикоагулянты, ангиопротекторы, витамины). Назначается массаж, иглорефлексотерапия и другие физиотерапевтические методы. Обязательно ношение обуви, не стесняющей стопу. При появлении язв требуется помощь хирурга, назначаются ранозаживляющие препараты. При развитии гангрены необходимо оперативное лечение.
Как видно из статьи, сахарный диабет болезнь сложная, а осложнения инвалидизирующие, поэтому так важно придерживаться всех рекомендаций по питанию, лечению и образу жизни. Как сказал С. Рамишвили: «Профилактика болезни – самое разумное лечение».
Сахарный диабет
Сахарный диабет – это нарушение обмена веществ, характеризующееся повышением содержания сахара в крови.
Заболевание возникает в результате дефектов выработки инсулина, дефекта действия инсулина или обоих этих факторов. Помимо повышенного уровня сахара крови, заболевание проявляется выделением сахара с мочой, обильным мочеиспусканием, повышенной жаждой, нарушениями жирового, белкового и минерального обменов и развитием осложнений.
1. Сахарный диабет типа 1 (аутоиммунный, идиопатический): разрушение бета-клеток поджелудочной железы, которые продуцируют инсулин.
2. Сахарный диабет типа 2 – с преимущественной нечувствительностью тканей к инсулину или преимущественным дефектом выработки инсулина с нечувствительностью тканей или без нее.
3. Гестационный сахарный диабет возникает во время беременности.
- генетические дефекты;
- сахарный диабет, вызванный лекарствами и другими химическими веществами;
- сахарный диабет, вызванный инфекциями;
- панкреатит, травма, удаление поджелудочной железы, акромегалия, синдром Иценко – Кушинга, тиреотоксикоз и другие.
Степень тяжести
- легкое течение: нет осложнений.
- средняя степень тяжести: есть поражение глаз, почек, нервов.
- тяжелое течение: далеко зашедшие осложнения сахарного диабета.
Симптомы сахарного диабета
К основным симптомам заболевания относят такие проявления, как:
- Обильное мочеиспускание и повышенная жажда;
- Повышенный аппетит;
- Общая слабость;
- Поражения кожи (например витилиго), влагалища и мочевых путей особенно часто наблюдают у нелеченых больных в результате возникающего иммунодефицита;
- Нечеткость зрения вызвана изменениями светопреломляющих сред глаза.
Сахарный диабет типа 1 начинается обычно в молодом возрасте.
Сахарный диабет типа 2 обычно диагностируют у лиц старше 35–40 лет.
Диагностика сахарного диабета
Диагностика заболевания осуществляется на основе анализов крови и мочи.
Для постановки диагноза определяют концентрацию глюкозы в крови (важное обстоятельство – повторное определение повышенного уровня сахара и в другие дни).
Результаты анализа в норме (при отсутствии сахарного диабета)
Натощак или через 2 часа после теста:
- венозная кровь – 3,3–5,5 ммоль/л;
- капиллярная кровь – 3,3–5,5 ммоль/л;
- плазма венозной крови – 4–6,1 ммоль/л.
Результаты анализа при наличии сахарного диабета
- венозная кровь более 6,1 ммоль/л;
- капиллярная кровь более 6,1 ммоль/л;
- плазма венозной крови более 7,0 ммоль/л.
В любое время дня вне зависимости от времени приема пищи:
- венозная кровь более 10 ммоль/л;
- капиллярная кровь более 11,1 ммоль/л;
- плазма венозной крови более 11,1 ммоль/л.
Уровень гликированного гемоглобина крови при сахарном диабете превышает 6,7–7,5 %.
Содержание С-пептида позволяет оценить функциональное состояние бета-клеток. У больных сахарным диабетом типа 1 этот уровень обычно понижен, у больных сахарным диабетом типа 2 – в норме или повышен, у больных инсулиномой – резко повышен.
Концентрация иммунореактивного инсулина снижена при типе 1, в норме или повышена при типе 2.
Определение концентрации глюкозы в крови для диагностики сахарного диабета не проводят на фоне острого заболевания, травмы или хирургического вмешательства, на фоне кратковременного приема препаратов, повышающих концентрацию глюкозы в крови (гормоны надпочечников, тиреоидные гормоны, тиазиды, бета-адреноблокаторы и др.), у больных с циррозом печени.
Глюкоза в моче при сахарном диабете появляется только после превышения «почечного порога» (примерно 180 мг % 9,9 ммоль/л). Характерны значительные колебания порога и склонность к повышению с возрастом; поэтому определение глюкозы в моче считают нечувствительным и ненадежным тестом. Тест служит грубым ориентиром наличия или отсутствия значительного повышения уровня сахара (глюкозы) в крови и в некоторых случаях используется для ежедневного наблюдения за динамикой заболевания.
Лечение сахарного диабета
Физическая нагрузка и правильное питание при лечении
У значительной части больных сахарным диабетом, соблюдающих диетические рекомендации и достигших значительного уменьшения массы тела на 5–10 % от исходной, улучшаются показатели сахара крови вплоть до нормы. Одно из основных условий – регулярность физических нагрузок (например, ходьба ежедневно 30 минут, плавание по 1 часу 3 раза в неделю). При концентрации глюкозы в крови >13–15 ммоль/л физические нагрузки не рекомендованы.
При легких и умеренных физических нагрузках продолжительностью не более 1 часа необходим дополнительный прием углеводов до и после нагрузки (15 г легкоусвояемых углеводов на каждые 40 мин. нагрузок). При умеренных физических нагрузках продолжительностью более 1 часа и интенсивном спорте необходимо снижение на 20–50 % дозы инсулина, действующего во время и в последующие 6–12 ч. после физической нагрузки.
Диета при лечении сахарного диабета (стол №9) направлена на нормализацию углеводного обмена и профилактики нарушений обмена жиров.
Подробнее о принципах питания при сахарном диабете в нашей отдельной статье.
Лечение препаратами инсулина
Инсулиновые препараты для лечения сахарного диабета делятся на 4 категории, по длительности действия:
- Ультракороткого действия (начало действия – через 15 мин., длительность действия – 3–4 ч.): инсулин ЛизПро, инсулин аспарт.
- Быстрого действия (начало действия – через 30 мин.–1 ч.; длительность действия 6–8 ч.).
- Средней продолжительности действия (начало действия – через 1–2,5 ч., длительность действия 14–20 ч.).
- Длительного действия (начало действия – через 4 ч.; длительность действия до 28 ч.).
Режимы назначения инсулина строго индивидуальны и подбираются для каждого больного врачом-диабетологом или эндокринологом.
Методика введения инсулина
При введении инсулина в месте инъекции необходимо образовать кожную складку, чтобы игла вошла под кожу, а не в мышечную ткань. Кожная складка должна быть широкой, игла должна входить в кожу под углом 45°, если толщина кожной складки меньше длины иглы.
При выборе места инъекции следует избегать уплотненных участков кожи. Места инъекций нельзя менять бессистемно. Не следует производить инъекции под кожу плеча.
- Препараты инсулина короткого действия следует вводить в подкожную жировую клетчатку передней стенки живота за 20–30 минут до приема пищи.
- Препараты инсулина продолжительного действия вводят в подкожную жировую клетчатку бедер или ягодиц.
- Инъекции инсулина ультракороткого действия (хумалог или новорапид) проводят непосредственно перед приемом пищи, а при необходимости – во время или сразу после еды.
Тепло и физическая нагрузка увеличивают скорость всасывания инсулина, а холод уменьшает ее.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Сахарный диабет — симптомы, причины, лечение и осложнения диабета
Чем отличаются типы сахарного диабета
Классификаций диабета множество, но самая простая и доступная предполагает деление на первый и второй тип. Сахарный диабет I типа характеризуется тотальным дефицитом секреции инсулина. Второй тип предполагает отсутствие чувствительности рецепторов к инсулину, несмотря на повышение его выработки в целях компенсации.
Теперь более подробно рассмотрим каждую форму. Первый тип сахарного диабета развивается при недостаточной секреции инсулина – β-клетками поджелудочной железы. Железа имеет сложное трубчато-альвеолярное строение: от соединительнотканной капсулы разбегается множество перегородок, которые делят ее на дольки.
Между ними проходят выводные протоки, кровеносные сосуды, нервы с нервными окончаниями. По всей ткани железы разбросаны островки Лангерганса, в центре островка располагаются β-клетки (вырабатывают инсулин), по периферии находятся α-, Δ-клетки (отвечают за синтез глюкагона и соматостатина соответственно).
Железа в результате воспалительных, фиброзных, аутоиммунных процессов постепенно теряет островки, вместе с этим и снижается уровень инсулина в крови. При тотальном поражении тканей недостаточность данного гормона может достигать 100%.
Диабет второго типа возникает при недостаточности рецепторов к инсулину и изменении работы островков Лангерганса, то есть, гормон есть, а использоваться не может. Чаще возникает у людей старше 40 лет. Протекает долгое время скрытно и часто обнаруживается на поздних стадиях при возникновении осложнений.
Основные клинические проявления диабета:
- Сухость во рту
- Жажда
- Учащенное мочеиспускание
- Гнойничковые поражения кожи
- Зуд во влагалище у женщин
- Снижение массы тела при хорошем аппетите (I тип)
- Избыточный вес (диабет поджелудочной железы II типа)
Осложнения диабета
Осложнения диабета включают в себя тяжелые поражения органов и систем и делятся на острые и хронические.
Острые осложнения
Развитие гипер-, гипогликемической комы. В первом случае высокий уровень глюкозы в отсутствие инсулина приводит к нарушению кислотно-щелочного равновесия, появлении кетоновых тел в крови. Состояние развивается медленно, в течение нескольких часов – суток.
Нарастает жажда, учащенное мочеиспускание, слабость, появляются боли в животе, заторможенность сознания. Отмечаются признаки обезвоживания: сухая кожа, снижение давления, учащение сердечных сокращений. Специфический признак – запах ацетона от тела.
Хронические осложнения
- Диабетическая нефропатия – патологическое сужение капилляров клубочков почек с развитием хронической почечной недостаточности.
- Диабетическая ретинопатия – сужение сосудов глаза, дистрофия, кровоизлияния, отслойка сетчатки, снижение зрения вплоть до слепоты.
- Диабетическая невропатия – изменение чувствительности в конечностях, чувство зябкости, потеря вибрационной чувствительности, парезы кишечника.
- Синдром диабетической стопы – изменение нервной чувствительности стоп, что приводит к отекам, сдавливанию сосудов, формированию язв.
Диагностика диабета
 Для диагностики диабета используется тест на толерантность к глюкозе и гликемический профиль. Для этого измеряют сахар крови натощак, а затем после еды трехкратно. Уровень глюкозы меньше 7,0 ммоль/л (через 2 часа после приема сахара) считается нормой; больше 7,0, но меньше 11,0 ммоль/л — нарушение толерантности к глюкозе, более 11,0 ммоль/л диагностируется сахарный диабет.
Для диагностики диабета используется тест на толерантность к глюкозе и гликемический профиль. Для этого измеряют сахар крови натощак, а затем после еды трехкратно. Уровень глюкозы меньше 7,0 ммоль/л (через 2 часа после приема сахара) считается нормой; больше 7,0, но меньше 11,0 ммоль/л — нарушение толерантности к глюкозе, более 11,0 ммоль/л диагностируется сахарный диабет.
Основные принципы лечения сахарного диабета
Как лечить поджелудочную железу при сахарном диабете? Стандарт лечения такой:
- Строгая диета – отмена курения, приема алкогольных напитков. Использование сахарозаменителей. Пища отварная, тушеная и на пару, ограничить копчености, жиры, яйца, чтобы разгрузить поджелудочную железу.
- Прием сахароснижающих препаратов чаще проводится при СД II типа (маннитол, метформин, баета)
- Инсулин короткого и длительного действия позволяет корректировать дозу гормона, сразу назначается при диагностике СД первого типа. Современная медицина предлагает шприц-ручки, которые обеспечивают точную подачу инсулина (Новопен, Оптипен)
К сожалению, подобное ведение заболевания не избавляет больного от осложнений и тем более не поможет полностью выздороветь. Поэтому все большее внимание привлекают варианты пересадки поджелудочной железы или островков Лангерганса. Трансплантация β-клеток помогает решить вопрос гликемии (повышения глюкозы крови), но срок их жизни недолог и требуются повторные операции.
Тщательно рассматривается риск для больного, учитываются его хронические заболевания, оценивается степень улучшения состояния и прогноз. Часто пересадка осуществляется с одновременной заменой почки.
Абсолютные противопоказания для манипуляции: сердечно-сосудистая патология (инфаркты, пороки сердца, эмболии).
Относительные (в некоторых случаях возможна операция, все будет зависеть тяжести заболевания): ВИЧ, гепатиты В, С, психические заболевания, ожирение, новообразования.
В нашей стране подобная тактика проводится редко из-за малой донорской базы.
Автор статьи: врач Гураль Тамара Сергеевна.
Осложнения сахарного диабета 2 типа

Сахарный диабет 2 типа представляет собой эндокринное заболевание, при котором происходит повышение уровня глюкозы крови. Основной причиной этой патологии является нарушение взаимодействия инсулина, продуцируемого поджелудочной железой, и клеток-мишеней. Интересно, что этому недугу более подвержены люди монголоидной расы, так в Гонконге 12% населения страдают от гипергликемии.
Сахарный диабет можно заподозрить у лиц с постоянной жаждой и чувством голода, а также при частом обильном мочеиспускании. Заболевание иногда начинается с кожного зуда, мышечной слабости, нарушения зрения. Следует заметить, что не так страшен сам диабет, как его осложнения, которые бывают острые и хронические.
Острые осложнения сахарного диабета 2 типа
К ранним проявлениям сахарного диабета относят:
- Диабетический кетоацидоз, который является следствием накопления в крови продуктов разложения жиров (кетонов). Как правило, он возникает при погрешностях в диете или неэффективности лечения. Кетоновые тела обладают нейротоксическим действием и приводят к нарушению сознания и коме. Отличительный признак этого состояния — сладковатый запах изо рта пациента.
 Гипогликемия (снижение количества глюкозы в крови) обычно возникает у людей, принимающих инсулин или таблетированные препараты для снижения сахара. Провоцирующими факторами могут быть физическая нагрузка, психоэмоциональные переживания или недостаточное потребление углеводов с пищей. Также гипогликемия развивается при ошибочном приеме больших доз лекарств. Известный факт, что мозг питается глюкозой, поэтому при этом состоянии самой уязвимой является нервная система. Сначала человек становится не вполне адекватным, отмечается потеря ориентации, холодный пот, дрожь. Эти проявления быстро сменяются двигательным и психомоторным возбуждением, а затем комой.
Гипогликемия (снижение количества глюкозы в крови) обычно возникает у людей, принимающих инсулин или таблетированные препараты для снижения сахара. Провоцирующими факторами могут быть физическая нагрузка, психоэмоциональные переживания или недостаточное потребление углеводов с пищей. Также гипогликемия развивается при ошибочном приеме больших доз лекарств. Известный факт, что мозг питается глюкозой, поэтому при этом состоянии самой уязвимой является нервная система. Сначала человек становится не вполне адекватным, отмечается потеря ориентации, холодный пот, дрожь. Эти проявления быстро сменяются двигательным и психомоторным возбуждением, а затем комой.- Гипергликемия обусловлена повышением уровня глюкозы и натрия. При этом наблюдается частое мочеиспускание, что еще больше повышает осмолярность крови и может привести к развитию комы. Признаки этого осложнения сахарного диабета 2 типа развиваются в течение длительного времени и заканчиваются развитием шока.
- Лактацидоз, сопровождающийся накоплением молочной кислоты и постепенным нарастанием сердечно-сосудистой недостаточности.
Хронические осложнения сахарного диабета
Поздние проявления связаны с поражением сосудов (микро- и макроангиопатии). В зависимости от преимущественного нарушения функции определенного органа или системы различают:
- Нефропатия, возникающая в результате плохой работы почек. При этом появляется белок в моче, нарастают отеки, развивается гипертоническая болезнь. Как терминальное проявление – хроническая почечная недостаточность и анурия.
- Ретинопатия – самое частое заболевание глаз, возникающее из-за диабетического разрушения сосудов сетчатки. Начинается оно со снижения остроты и мозаичности зрения, а, в конечном счете, приводит к слепоте.
- Диабетическая стопа – проявление микроангиопатии сосудов ног. При этом осложнении в области нижних конечностей развиваются гнойно-некротические проявления, в том числе гангрена.
- Стенокардия и инфаркт миокарда при поражении коронарных артерий (сосудов сердца).
- Полинейропатия, встречающаяся у половины всех пациентов с сахарным диабетом. Она связана с нарушением работы периферических нервных волокон вследствие сниженного кровоснабжения. При затрагивании головного мозга развивается инсульт.
Поздние осложнения сахарного диабета формируются обычно через несколько месяцев или лет после постановки диагноза и являются первой причиной инвалидизации пациента.
Лечение осложнений сахарного диабета
 Лечение острых осложнений необходимо проводить в реанимационном отделении, потому что существует реальная угроза для жизни больного. Не стоит забывать о правилах первой помощи диабетикам. Например, если человек, страдающий сахарным диабетом, странно себя ведет и возбужден, можно предложить ему конфету или сладкий сок. При гипогликемии состояние должно улучшиться, тогда как при других причинах – не изменится. Если больной находится в медицинском учреждении, необходимо ввести 40% раствор глюкозы.
Лечение острых осложнений необходимо проводить в реанимационном отделении, потому что существует реальная угроза для жизни больного. Не стоит забывать о правилах первой помощи диабетикам. Например, если человек, страдающий сахарным диабетом, странно себя ведет и возбужден, можно предложить ему конфету или сладкий сок. При гипогликемии состояние должно улучшиться, тогда как при других причинах – не изменится. Если больной находится в медицинском учреждении, необходимо ввести 40% раствор глюкозы.
В стационаре пациентам с ранними осложнениями, сопровождающимися развитием ацидоза, назначают введение больших объемов физиологического раствора и инсулина под контролем гликемии.
Лечение хронических осложнений сахарного диабета проводят соответственно пораженному органу:
- При нефропатии выполняют коррекцию артериального давления и внутрипочечной гемодинамики, при протеинурии назначают безбелковую диету. При развитии хронической почечной недостаточности переводят больного на прием инсулина и проводят гемодиализ или перитонеальный диализ. В исключительных случаях показана трансплантация почки.
- При лечении диабетической ретинопатии основной задачей является предупредить или отложить наступление слепоты. В этом помогает лазерная фотокоагуляция и удаление кровоизлияний из стекловидного тела.
- Лечение диабетической стопы может быть консервативным или хирургическим. В первом случае используют антибиотикотерапию, разгрузку пораженного участка с помощью ношения специальной обуви, обработку ран антисептиком. Если развивается гангрена, то необходима скорейшая ампутация в пределах здоровых тканей.
- Ведение больных с сердечно-сосудистыми осложнениями ничем не отличается от общепринятых алгоритмов.
- Методов лечения диабетической полинейропатии не существует, но облегчить симптомы могут витамины группы В, иммуностимуляторы и антиоксиданты.
При лечении осложнений сахарного диабета, прежде всего, необходимо поддерживать уровень глюкозы крови на приемлемом уровне. Даже в случае тяжелого течения заболевания, сознательность пациента и хорошо подобранная гипогликемическая терапия могут предотвратить развитие острых осложнений и отложить наступление хронических.
Источники:
http://diabetor.ru/diagnostika/diagnostika-saxarnogo-diabeta.html
http://bezdiabet.ru/diagnostika/obsledovaniya/1033-analizov-na-saharnyiy-diabet.html
http://endokrinplus.ru/oslozhneniya-saharnogo-diabeta
http://www.diagnos.ru/diseases/endocrino/diabetes
http://gormons.ru/zhelezy/podzheludochnaya-zheleza/saharnyj-diabet-simptomy-prichiny-lechenie-i-oslozhneniya-diabeta/
http://s-diabet.ru/oslozhneniya-saxarnogo-diabeta-2-tipa/
http://sosudy.info/saharnyy-diabet-2-tipa-alkogol-sovmestimy

 Симптомы гипогликемии
Симптомы гипогликемии Гипогликемия (снижение количества глюкозы в крови) обычно возникает у людей, принимающих инсулин или таблетированные препараты для снижения сахара. Провоцирующими факторами могут быть физическая нагрузка, психоэмоциональные переживания или недостаточное потребление углеводов с пищей. Также гипогликемия развивается при ошибочном приеме больших доз лекарств. Известный факт, что мозг питается глюкозой, поэтому при этом состоянии самой уязвимой является нервная система. Сначала человек становится не вполне адекватным, отмечается потеря ориентации, холодный пот, дрожь. Эти проявления быстро сменяются двигательным и психомоторным возбуждением, а затем комой.
Гипогликемия (снижение количества глюкозы в крови) обычно возникает у людей, принимающих инсулин или таблетированные препараты для снижения сахара. Провоцирующими факторами могут быть физическая нагрузка, психоэмоциональные переживания или недостаточное потребление углеводов с пищей. Также гипогликемия развивается при ошибочном приеме больших доз лекарств. Известный факт, что мозг питается глюкозой, поэтому при этом состоянии самой уязвимой является нервная система. Сначала человек становится не вполне адекватным, отмечается потеря ориентации, холодный пот, дрожь. Эти проявления быстро сменяются двигательным и психомоторным возбуждением, а затем комой.
