Как лечить сердечную недостаточность у пожилых людей — препараты и лекарства
 Сердечная недостаточность у пожилых людей связана с изменением в работе органов и систем организма. И если у людей молодого или зрелого возраста нарушение сердечной деятельности возникает на фоне острых заболеваний, то у пожилого человека болезнь развивается постепенно, приобретая хроническую форму. Чаще всего симптомы долго не беспокоят больного. Изменения в работе сердечной системы являются естественным процессом старения, при этом они также свидетельствуют о наличии заболеваний, которые были у человека в более раннем возрасте.
Сердечная недостаточность у пожилых людей связана с изменением в работе органов и систем организма. И если у людей молодого или зрелого возраста нарушение сердечной деятельности возникает на фоне острых заболеваний, то у пожилого человека болезнь развивается постепенно, приобретая хроническую форму. Чаще всего симптомы долго не беспокоят больного. Изменения в работе сердечной системы являются естественным процессом старения, при этом они также свидетельствуют о наличии заболеваний, которые были у человека в более раннем возрасте.
У пожилых людей недостаточность чаще всего развивается на фоне атеросклероза, что приводит к структурным и функциональным нарушениям сердца и сосудов. Лечение сердечной недостаточности в пожилом возрасте заключается в постоянном приеме лекарственных средств и уходе. Лечащий врач при назначении терапии обязательно учитывает возраст своего пациента.
Характерные симптомы в пожилом возрасте
Перед тем как выписать те или иные лекарственные препараты, врач осматривает пожилого больного и выясняет у него наличие жалоб. При составлении анамнеза кардиолог спрашивает о переносимости физических нагрузок, активности образа жизни и существующих заболеваниях с сопутствующим лечением. На сердечную недостаточность указывают следующие симптомы:
- одышка не только в период нагрузки, но и в спокойном состоянии;
- синеватая окраска носогубного треугольника, ушей, пальцев;
- отечность ног;
- пульсирующие и вздутые вены на лбу, шее, висках.
Перечисленные симптомы присущи не только пожилому человеку, а лишь свидетельствуют о возможном наличии заболевания.
Врачи называют проявления симптомов сердечной недостаточности «масками» из-за отсутствия специфичности и схожести с признаками других заболеваний.
К характерным признакам болезни у пожилого человека можно отнести:
| Варианты течения болезни | Причины | Симптомы |
|---|---|---|
| Абдоминальный | Наличие правожелудочковой недостаточности, застой кровообращения в области печени | Тяжесть, вздутие живота, постоянные запоры и плохой аппетит |
| Аритмический | Мерцательная аритмия, недостаточность миокарда | Нарушены ритмы сердца, усилено сердцебиение и толчки в сердце |
| Церебральный | Снижение мозгового кровоснабжения | Нарушение сознания, сонливое состояние, потеря ориентации в пространстве, частая смена настроения. Пациент чувствует беспокойство, которое усиливается по ночам и может привести к бессоннице |
| Легочный | Недостаточность в левом желудочке, застой циркуляции крови в легких | Появление одышки и кашля, которые не связаны с какой-либо нагрузкой или болезнью. Усиливается проявление недостаточности в положении лежа и при активности. |
| Почечный | Недостаток почечного кровоснабжения | Снижение выделения мочи, появление отеков на конечностях |
При обследовании у пожилого человека выявляется смещение границ сердечной тупости (преимущественно влево), ослабление тонов сердца, смещение толчка, систолический шум над верхушкой сердца, рост систолического давления.

В оценке тяжести заболевания принято выделять следующие классы нарушения сердечной деятельности у пожилого человека:
- Заболевания сердца, при которых человек не ограничен в физической активности.
- Существующие заболевания сердечной системы требует некоторого ограничения в выполняемых физических нагрузках. Связано это с тем, что при активности появляется одышка, усиливается сердцебиение. В состоянии покоя симптомы исчезают.
- Сердечная недостаточность этого класса предполагает значительное ограничение физической деятельности, так как даже небольшая активность сопровождается кашлем, одышкой, приступами стенокардии.
- Нагрузка противопоказана.
Сердечный кашель – причины его возникновения
При проблемах с сердцем в пожилом возрасте очень часто возникают заболевания легких и их путей. Хрипы при дыхании свидетельствуют о сбое в работе миокарда. Сердечный кашель отличается от обычного по признакам:
- кашель усиливается в горизонтальном положении;
- приступ кашля обостряется в ночное время;
- приступы непостоянны, возникают периодически и сопровождаются учащенным сердцебиением, одышкой и отеками. У больного может случиться кашель с кровохарканьем.
 При сопровождении кашля одним или несколькими симптомами необходимо незамедлительно обратиться за помощью к специалисту. Своевременное обращение поможет врачу установить причины образования болезни, точный диагноз и назначить адекватное лечение.
При сопровождении кашля одним или несколькими симптомами необходимо незамедлительно обратиться за помощью к специалисту. Своевременное обращение поможет врачу установить причины образования болезни, точный диагноз и назначить адекватное лечение.
Кашель возникает у больного в связи с сердечной недостаточностью, протекающей в хронической форме. Помимо этого заболевания причинами развития кашля являются порок сердца, нарушения в работе клапанов, аритмия.
Чтобы снизить риск возникновения хрипов, необходимо поддерживать работу сердца на должном уровне.
Клинические методы лечения заболевания
Основным методом лечения является консервативный подход – терапия при помощи медикаментов. Правильно подобранные лекарственные средства продлят жизнь пациенту, помогут поддержать физическую активность.
Основные направления в лечении заболевания:
- усилить сократительную способность сердечной мышцы;
- снизить задержку солей и лишней воды в организме;
- снизить сердечную нагрузку;
- лечение сопутствующих заболеваний;
- профилактика образования тромбов;
- тщательный контроль над дозировкой (из-за сбоя в работе внутренних органов и систем);
- постепенное назначение препаратов начиная с малых доз.
 Терапия сердечной недостаточности заключается в устранении причины, вызвавшей ее. Следует учитывать, что человек в преклонном возрасте менее привержен к лечебной терапии за счет снижения памяти или уровня интеллекта.
Терапия сердечной недостаточности заключается в устранении причины, вызвавшей ее. Следует учитывать, что человек в преклонном возрасте менее привержен к лечебной терапии за счет снижения памяти или уровня интеллекта.
Никакое лечение не будет эффективным без соблюдения диеты и без устранения вредных привычек. Стоит отметить, что если медикаментозное лечение не принесло результатов, то больному будет предложена операция по замене клапанов, устранению закупорки сосудов.
Лекарственные препараты
Нет препаратов, которые назначают только для лечения недостаточности, все они применяются и для лечения других заболеваний сердечно – сосудистой системы.
Чаще всего пожилым людям прописывают препараты для комплексного лечения. К ним относятся препараты следующих групп:
| Группа препарата | Название препаратов | Действие | Противопоказания |
|---|---|---|---|
| Ингибиторы АПФ | Каптоприл, Эналаприл, Квинаприл, Лизиноприл, Рамиприл |
Улучшают метаболизм, снижают потребность организма в кислороде. | Противопоказаны при сужении почечных артерий или стенозе почки, при изначальном низком артериальном давлении. При использовании препарата во время гипотонии чревато последствиями – инсульт, инфаркт. |
| Комбинированные ингибиторы АПФ | Капозид, Энап Н, Энап HL, Коренитек | Используются при сохраняющейся задержке жидкости в организме совместно с мочегонным гипотиазидом | Те же |
| Мочегонные средства (диуретики) | Гидрохлортиазид, Циклометиазид, Фуросемид, Торасамид, Хлорталидон. Калийсберегающие: Триамтерен, Амилорид |
Назначают при задержке жидкости, сопровождающейся застоем крови в легких или периферическими отеками. Предназначены для вывода излишней соли из организма | Низкий уровень калия в организме, сахарный диабет, почечная недостаточность. При гиперкалемии противопоказаны калийсберегающие диуретики |
| Гликозиды | Аурокард, Дигосин, Дигофтон |
Назначают для изменения основных функций сердца – укорочение систолы, снижение частоты сердечных сокращений, улучшение притока крови, увеличение ударного объема крови, замедление сердечного ритма. | Инфаркт миокарда, желудочковая аритмия, сердечные блокады, острый коронарный синдром |
| Бета-адреноблокаторы | Анаприлин, Атенолол | Снижают ЧСС, снижают артериальное давление. В результате уменьшается потребление кислорода сердечной мышцей. | Бронхиальная астма, хронические заболевания легких, сердечная недостаточность, сахарный диабет |
| Нитраты | Нитроглицерин, Изосорбида динитрат, Изосорбида мононитрат | Используют для купирования приступов стенокардии | Низкое давление, острый инфаркт миокарда, повышенное ВЧД, выраженная глаукома |
| Антиаритмические препараты | Магний, Аденозин | Снижение аритмии, улучшение обменных веществ | Синусовая брадикардия, синдром слабости синусового узла, пониженное давление, гормональные нарушения |
| Антогонисты кальция | Верапамил, Дилтиазем | Назначают для торможения тока кальция внутрь гладких мышц | Инфаркт миокарда, острый коронарный синдром |
Симптомы и лечение сердечной недостаточности в пожилом возрасте: выявляем своевременно!
Хроническая сердечная недостаточность (ХСН) у пожилых людей развивается вследствие естественных физиологических процессов старения и усугубляется прогрессированием патологических изменений, произошедшими в более раннем возрасте.
Основным фактором развития ХСН является атеросклероз, который приводит к затруднениям коронарного кровотока и нарушениям обменных процессов в миокарде.
По мере накопления патофизиологических изменений постепенно ослабляет насосную функцию сердца и оно больше не может удовлетворять потребность организма в доставке кислорода к тканям.
ХСН, вызванная возрастными изменениями функционирования организма развивается примерно к 80 годам. Тяжесть поражений сугубо индивидуальна, от почти бессимптомного течения до инвалидизации из-за ограничения повседневной физической активности.
Причины развития
Кроме последствий повреждающих факторов, сказывающихся на функционировании сердечной мышцы, прогрессирования хронических заболеваний сердечно-сосудистой системы к развитию ХСН приводят и возрастные изменения биохимии и физиологии миокарда.
- Прогрессирующие атеросклеротические изменения приводят к уплотнению сосудистых стенок. В патологический процесс вовлекается аорта, магистральные артерии и артериолы. Мелкие сосуды артериального русла вытягиваются, поражение распространяется на сосуды мозга и сердца.

В конечном итоге способность сердца перекачивать необходимые объемы артериальной крови снижается, ткани организма страдают от кислородного голодания, начинаются перегрузки правых отделов сердца.
Риск развития ХСН повышается при наличии в анамнезе следующих заболеваний:
- артериальная гипертензия;
- тиреотоксикоз;
- миокардит;
- гипотиреоз;
- приобретенные и врожденные пороки сердца;
- перикардит;
- хроническая облитерирующая болезнь легких;
- кардиосклероз атеросклеротического или постинфарктного происхождения;
- токсические и аллергические повреждения миокарда.
Более подробно о причинах развития ХСН в любом возрасте рассказано в этой статье.
Признаки
Ранними признаками, косвенно указывающими на развитие сердечной недостаточности, являются:
- напряженные поверхностные вены на висках, на лбу, пульсация шейных сосудов;
- одышка с затруднением вдоха в состоянии покоя;
- «холодный» цианоз пальцев, ушей, носа, губ;
- пастозность, отечность стоп и голеней.

Появление одного или нескольких симптомов уже является поводом для обращения к терапевту общей практики или гериатру.
При подозрении на ХСН пациента направят к кардиологу.
По мере прогрессирования ХСН выраженность симптомов нарастает, формируются разные симптомокомплексы, клинически напоминающие течение других патологий, в том числе и внесердечных.
Среди самых распространенных вариантов течения ХСН:
- Аритмический. У пациента возникают ощущения нарушения сердечного ритма, ускоренное сердцебиение, толчки в сердце.
- Абдоминальный. Пациенты жалуются на тяжесть в эпигастрии, плохой аппетит, нарушения пищеварения.
- Почечный. Стопы и голени отечны, прием диуретиков не влияет на степень выраженности отеков при сердечной недостаточности у пожилых. Выделение мочи понижено.
- Легочный. Пациента беспокоят одышка и кашель, не связанные с простудными заболеваниями. Усиливаются при физической нагрузке и при горизонтальном положении тела.
- Церебральный. Нарушения ориентации в пространстве, общая слабость без видимых причин, эмоциональная неустойчивость, беспокойство, сонливость.
При ишемической болезни сердца аналогичные симптомокомплексы могут свидетельствовать об атипичных приступах стенокардии или редких формах течения инфаркта миокарда.
Диагностика
Диагностика сердечной недостаточности проводится инструментальными методами:
- ЭКГ. На кардиограмме можно выявить изменения, указывающие на перенесенный инфаркт, блокады ножек пучка Гиса, пороки аортального клапана, гипертрофию миокарда желудочков и другие возможные причины сердечной недостаточности.
- Рентгенография. Позволяет определить отеки легких, застойные явления, изменение размеров сердца, аневризмы, кальцинизацию клапанных створок.
- Эхо-КГ. Позволяет определить наличие и причины сердечной дисфункции.
Как лечить, какие препараты при этом используются
Прежде всего, следует радикальным образом изменить качество питания. Ограничивается употребление соли, при доказанном нарушении обмена липидов – жиров животного происхождения. При склонности пациента к отечности ограничивается и потребление свободной жидкости.
При декомпенсированной сердечной недостаточности больному назначается постельный режим. В стадии компенсации показаны умеренные физические нагрузки в комфортном для пациента режиме. А какие лекарства в первую очередь может назначить лечащий врач при сердечной недостаточности у пожилых людей?
Лечение хронической сердечной недостаточности у пожилых пациентов проводится комплексно, одновременно с терапией сопутствующих заболеваний. В курс лечения включаются:

- Диуретики. Назначаются для нормализации водного обмена. Препарат и дозировку назначают по результатам клинических наблюдений за состоянием пациента. Чаще всего назначают фуросемид.
- Ингибиторы АПФ (ангиотензипревращающего фермента). Ингибиторы АПФ замедляют образовании е ангиотензина и тем самым предотвращают сужение просвета сосудов.
Под действием препарата улучшается насосная функция сердца, нормализуется кровоток, в частности, в воротной системе почек.
В сочетании с диуретиками АПФ повышают переносимость физических нагрузок, улучшают состояние пациента, уменьшают риск инфаркта миокарда. Препарат первого выбора – Престариум, наиболее безопасный и удобный в применении.
Дополнительно могут назначаться:
- бета-адреноблокаторы;
- антагонисты кальция;
- антиаритмические препараты.
Народные методы лечения
Заболевания сердечно-сосудистой системы занимают первое место среди причин смертности больных, поэтому применять народные средства следует крайне осторожно, как дополнение к основному лечению и только после согласования с кардиологом.
Профилактика у людей в группе риска
При хронической сердечной недостаточности пациентам назначается пожизненная поддерживающая терапия. Для правильного питания пожилым людям с сердечной недостаточностью рекомендуется придерживаться диеты №10, отказаться от употребления алкоголя и табака.

В рацион следует включать продукты, богатые калием и магнием. Показана умеренная физическая активность и прогулки на свежем воздухе.
Нагрузка должна быть посильной и приятной для пациента. Важное условие – максимальный эмоциональный покой. Более подробно о профилактических мероприятиях мы рассказывали в этой статье.
Теперь вы знаете о признаках и симптомах сердечной недостаточности в пожилом возрасте, а также о тактике лечения у женщин и мужчин в этом возрасте. Очень важно своевременно обращаться к врачу при проявлении любых изменений, свидетельствующих о возможном заболевании для его быстрого выявления и устранения.
Смотрите видео о симптомах и лечении сердечной недостаточности:
Особенности сердечной недостаточности у пожилых людей
Острое или хроническое нарушение работы сердца в результате дегенеративных процессов в миокарде называется сердечной недостаточностью (СН). Рассмотрим особенности заболевания у пожилых, симптомы и варианты лечения.

Суть патологии
Суть процесса – потеря способности к полноценному наполнению и опорожнению камер сердца. Итог – недостаточность питания и кислородоснабжения всех внутренних органов, тканей. Проблема часто встречается у пожилых пациентов за 60 лет. Различают острую и хроническую форму патологии.
Острая СН является симптомом декомпенсации уже существующих заболеваний сердца, следствием травм, большой кровопотери. Опасность такого состояния – быстрое прогрессирование патологического процесса с летальным исходом, если пациенту вовремя не была оказана медицинская помощь.
Хроническая СН существует длительное время, «обрастает» симптомами, приводит к снижению качества жизни, инвалидности. ХСН подразделяется на 4 класса:
| Класс | Характеристика |
|---|---|
| Первый | Жалобы отсутствуют, но признаки СН уже есть |
| Второй | Появляются жалобы на усталость после любой нагрузки, понижается двигательная активность человека, ухудшается качество жизни |
| Третий | Жалобы присутствуют даже в состоянии отдыха, усиливается одышка, утомляемость от любого простого занятия |
| Четвертый | Дискомфорт постоянный, минимальная нагрузка ухудшает состояние пациента |
Сердечная недостаточность по локализации делится на левожелудочковую (застой крови в малом круге, обескровливание большого), правожелудочковую (кровь заполняет большой круг, в малом – дефицит), смешанную, когда поражены оба желудочка.
У пожилых принято обращать отдельное внимание на гемодинамику, в соответствии с которой различают:
- гипокинетическую недостаточность – сердце выбрасывает в кровоток минимум крови, что вызывает шок;
- застойную, когда венозная кровь застаивается в большом круге, вызывая отек легких, астму.
Но чаще всего у пациентов за 60 используется деление СН по провоцирующим факторам на:
- перегрузочную – нарушается нормальный кровоток из-за высокой нагрузки на сердце, при этом сократительная функция сохраняется;
- миокардиальную – теряется нормальная способность миокарда к сокращению и отдыху из-за поражения стенок сердечной мышцы;
- смешанную.
Разная градация сердечной недостаточности не исключает общих причин ее развития.
Причины СН
Сердечная недостаточность не является самостоятельным заболеванием – это симптом, сопровождающий физиологические ситуации или патологические процессы, связанные со спазмом сосудов, гипоксией миокарда.
| Физиологические причины | Патологические причины |
|---|---|
| Нервное перенапряжение любого характера, стресс | Пороки сердца разной этиологии |
| Физические нагрузки | Опухоли |
| Наследственная предрасположенность к сердечным патологиям | ИБС во всех проявлениях от гипертонии, стенокардии до инфаркта |
| Прием лекарственных препаратов | Кардиосклероз |
| Ожирение | Инфекции любой этиологии |
| Кахексия | Хронический бронхит, ХОБЛ |
| Нерациональное питание | Эндокринные патологии |
| Вредные привычки | Ревматизм, аутоиммунные процессы |
| Беременность | Нарушения ритма сердца |
| Месячные | Малокровие |
| Метеозависимость | Нарушения в кровотоке на разном уровне |
| Тепловой или солнечный удар, резкие перепады температур | Воспаление оболочек сердца |
Симптомы СН пожилых
Клинические проявления патологии в пожилом возрасте зависят от ее формы и места локализации заболевания. Первыми признаками сердечной недостаточности у пожилых являются:
- пульсация сосудов на шее;
- вздутие височных вен;
- одышка при нагрузке;
- акроцианоз;
- пастозность конечностей.
Кроме того, при прогрессировании патологии возникают:
- надрывный кашель с примесью крови в мокроте;
- одышка;
- бессонница;
- синеватый оттенок кожи;
- отечность тканей;
- чувство хронической усталости;
- постоянная раздражительность;
- рассеянность, ухудшение памяти;
- плохой аппетит;
- подташнивание;
- нарушение функции почек, дизурия, энурез;
- загрудинные боли.
Все эти симптомы хронической сердечной недостаточности могут существовать годами, приводя к развитию множества серьезных осложнений, если не обращать на них внимания и своевременно не диагностировать патологию. Причем, это не так просто, поскольку проявления СН маскируются под другие заболевания. У пожилых принято выделять несколько вариантов течения патологии:
- абдоминальный – для него характерен метеоризм, запоры, плохой аппетит;
- аритмический – преобладает тахикардия, экстрасистолия;
- церебральный – дезориентация в пространстве, депрессия, слабость, смена настроения, атаксия, чувство беспокойства;
- легочный – кашель, не связанный с простудой, одышка, чувство нехватки воздуха, усиливающееся при нагрузке или волнении, в положении лежа;
- почечный – дизурия, никтурия, задержка мочи, отечность, которую не могут купировать диуретики.
Еще одной особенностью симптоматики СН у пожилых является существенное различие проявлений, обусловленное тем, где локализуется первопричина патологии: справа или слева.
Правосторонняя СН возникает при нарушении оттока крови из правого предсердия и желудочка (порок клапана, например), характеризуется гипертензией в венах ног и печени, что проявляется увеличением печени в размерах, отеками голеней.
Левосторонняя СН вызывает секрецию слизи, поскольку именно левая сторона сердца принимает кровь, насыщенную кислородом, от легких, что проявляется надрывным кашлем с прожилками крови в мокроте.
Диагностика
Для постановки достоверного диагноза существует специальный алгоритм, отработанный годами:
- сбор жалоб, физикальный осмотр;
- ОАК, ОАМ, биохимия, тестирование на гормоны, аутоантитела;
- нагрузочные тесты;
- ЭКГ, ЭхоКГ, допплер – помогает выявить причины СН;
- вентрикулография с радиоизотопами – оценка потенциала желудочков, их вместимость, сократительная способность;
- обзорный рентгеновский снимок органов грудной клетки;
Диагностику СН рекомендуют проводить всем, кто находится в группе риска, то есть, так или иначе, связан с провоцирующими факторами. Даже если у них нет никакой симптоматики. Нужно помнить, что сердечная недостаточность – это симптом, выявление которого может предупредить серьезные осложнения других сопутствующих патологий.
Особенности лечения
Подход комплексный. Особое внимание уделяется назначаемой дозе препарата. Часто купировать начальные проявления болезни можно рациональным питанием, образом жизни. Улучшение состояния больного возможно только после устранения первопричины СН. Лечение зависит от остроты процесса, условий оказания помощи.
Первая помощь
Обычно она требуется при возникновении острого приступа сердечной недостаточности:
- прежде всего, нужно вызвать Скорую;
- до ее приезда – обеспечить полный покой, открыть окна;
- освободить человека от давящих, тугих деталей одежды;
- усадить полусидя (горизонтально укладывать нельзя, поскольку можно спровоцировать отек легких);
- проводить постоянно тонометрию;
- дать под язык таблетку Нитроглицерина;
- при остановке сердца проводить искусственный массаж до приезда врачей.
Своевременно оказанная помощь способна спасти пожилому человеку жизнь.
Лекарственные препараты
При выборе лекарств для лечения сердечной недостаточности у пожилых людей нужно учитывать ряд моментов:
- количество скопившейся в организме жидкости;
- функциональный потенциал печени, почек;
- сопутствующие заболевания;
- ферментную состоятельность организма;
- метаболизм;
- степень восприятия лекарств.
Самые эффективные и безопасные препараты указаны в таблице:
| Группа, представители | Механизм действия |
|---|---|
| Ингибиторы АПФ, в том числе комбинированные: Лизиноприл, Каптоприл, Рамиприл, Ко-ренитек, Капозид | Активируют обменные процессы, купируют гипоксию, вместе с диуретиками выводят лишнюю жидкость из организма, запрещены при гипотонии, поражении сосудов почки |
| Диуретики: Фуросемид, Торасемид, Хлорталидон, Спиронолактон, Триампур | Препараты выводят лишнюю жидкость, соли, купируют отек легких, застой крови, противопоказаны при сахарном диабете, ХПН |
| Сердечные гликозиды: Дигоксин, Коргликон, Дигофтон | Лекарственные средства поддерживают сократительную способность миокарда, контролируют ЧСС, запрещены при коронарном синдроме, аритмии, блокаде, ОИМ |
| Бета-блокаторы: Атенолол, Беталок, Обзидан | Таблетки контролируют АД, ритм сердца, купируют гипоксию, не назначаются при легочных патологиях, сахарном диабете |
| Антиаритмические средства: Новокаинамид, Этацизин, Пропанорм | Купируют аритмию, восстанавливают нарушенные обменные процессы. Препараты противопоказаны при гипотонии, брадикардии, климаксе |
| Нитраты: Изосорбида ди – или мононитрат, Нитроглицерин, Нитронг | Применяют для снятия приступа стенокардии (расширяет коронары), нельзя при низком АД, ОИМ, глаукоме |
| Блокаторы кальциевых каналов: Норваск, Верапамил, Дилтиазем | Препараты блокируют поступление кальция внутрь миоцитов, не назначаются при ОИМ |
| Витаминно-минеральные комплексы, аминокислоты, биологически активные вещества: Витрум, Пиковит, Мульти табс, АТФ, Рибоксин, Карнитин | Нормализуют обмен веществ, восстанавливают энергетический потенциал клетки, стимулируют сократительную способность миокарда, не рекомендованы при ХПН, подагре, сахарном диабете |
Возможные осложнения
Несвоевременность терапии сердечной недостаточности у пожилых может спровоцировать развитие неспецифических, но очень серьезных осложнений, которые зависят от типа патологии, ее течения:

- нарушение ритма сердца часто приводит к его остановке, летальному исходу;
- инфекции любой этиологии, бронхопневмония ослабляют дыхательную функцию;
- кровотечение в легких застойного характера – результат отека легких, сердечной астмы;
- инфаркт легкого, сердца, эмболия легочной артерии – причина мгновенной смерти пациента;
- застой крови становится причиной нарушения функции печени, ХПН, кардиоцеребральной недостаточности;
- нарушение метаболизма ведет к кахексии сердца, генерализованной анорексии.
Своевременное лечение ХСН позволяет приостановить патологические изменения в нашем организме.
Профилактика, рекомендации для пожилых
Для пожилых людей необходимо предупреждать развитие патологий, которые способны спровоцировать сердечную недостаточность. В качестве профилактики рекомендуют:
- здоровое питание с ограничением соли и сахара;
- контроль за весом;
- пешие прогулки, ЛФК;
- отказ от вредных привычек;
- прием лекарств только по назначению врача;
- диспансеризацию.
Это поможет защитить человека от развития сердечной недостаточности или обеспечить ему качественное лечение.
Есть и совсем простые правила, которые могут стать привычкой каждого пожилого человека и гарантировать ему активное долголетие:
- ежедневное употребление в пищу свежих овощей, фруктов;
- за час до еды – стакан воды, отвара шиповника или сока;
- стакан кефира на ночь;
- мед или сухофрукты место сахара;
- ежедневное употребление продуктов с легко усваиваемым кальцием: кисломолочные продукты, сыр;
- сезонные курсы витаминов;
- пища должна быть вареной или тушеной;
- принимать еду только в теплом виде; для хорошего сна не употреблять снотворные препараты, заменив их Корвалолом или Валокордином;
Важный нюанс: обязательно контролировать прием назначенных лекарств.
Сердечная недостаточность у пожилых людей: симптомы и лечение
Чтобы организм работал нормально, к каждой клетке каждого органа кровь должна доставлять кислород и из каждой клетки уносить продукты обмена веществ. Именно для этого круглые сутки неустанно бьётся сердце. Впрочем, с возрастом или по каким-то иным причинам оно начинает уставать и не в полном объёме справляться со своими привычными функциями. В одних случаях оно не может выбросить в кровеносное русло ту необходимую для организма порцию крови, которая поступает из лёгких или, наоборот, не может обеспечить доставку должного объёма крови к лёгким с периферии.
Признаки недостаточности левого желудочка сердца
Однажды вы вдруг замечаете, что, поднимаясь по лестнице на свой этаж, почему-то непроизвольно начинаете дышать ртом. Мало того, вам хочется остановиться передохнуть, хотя ещё совсем недавно преодолевали ступеньки чуть ли не бегом. Это просто усталость – решаете вы – при нагрузке всегда появляется одышка. И действительно, посидев перед телевизором какое-то время, почувствовали, что всё пришло в норму. Так-то оно так, нагрузка всегда заставляет дышать чаще и глубже, и это нормально. Но вот когда успокаивать дыхание приходится в сидячем положении больше десяти минут, тогда нужно задуматься о сердечной недостаточности, причём, левых отделов сердца. Одышка – самый ранний признак недостаточности левого желудочка сердца.
Как это происходит
Мы знаем, что левый желудочек выбрасывает кровь в аорту, из которой она по системе сосудов расходится по всему организму, достигая каждого органа. Когда где-то кислорода не хватает, сердце учащает свой ритм, чтобы возникшую гипоксию (недостаток кислорода) устранить. Тогда же учащается и дыхание, чтобы увеличить приток воздуха в лёгкие. Когда же ослабевшее сердце не в состоянии перебросить кровь из лёгких в аорту и где-то недостаток кислорода устранить не удаётся, тахикардия (учащенный пульс) и тахипноэ (учащённое дыхание) остаются на более длительное время.
Но с течением времени одышка не только не сходит на нет, а становится всё более выраженной и возникает даже при незначительной нагрузке. Появляется хриплое, свистящее дыхание. Это обусловлено тем, что из крови, застаивающейся в сосудах лёгких, жидкая её часть (плазма), выдавливается в ткань бронхов, делая их жёсткими. Затем на расстоянии можно уже слышать булькающие хрипы при дыхании, которые говорят, что плазма начинает пропотевать в альвеолы. Сухой до этого кашель становится влажным – лёгкие начинают отекать.
Более того, со временем человек начинает задыхаться в состоянии полной неподвижности и даже в лежачем положении. В таких случаях приходится говорить о возникновении приступов сердечной астмы. Последнюю можно прекратить, если, посадив больного, подложить под спину подушки. И ведь чаще всего с вечера ничто не внушает тревоги – такие больные засыпают вполне спокойно. Драма разыгрывается по ночам.
- Левостороннюю сердечную недостаточность всегда сопровождают слабость и повышенная утомляемость, наступающие в результате уменьшения притока крови к мышцам.
- Больного начинает раздражать постоянная потребность мочиться по ночам, а в процессе прогрессирования болезни может возникнуть сокращение отделения мочи.
- Уменьшение притока крови к головному мозгу становится причиной частой головной боли, нарушения памяти.
- У стариков возможны галлюцинаторные явления.

Не задержатся и изменения во внешнем виде больного. Больной потлив, кожа бледная с синюшностью пальцев. Постоянный частый пульс – тахикардия, которой сердце пытается возместить недостаточный выброс крови за одно сокращение (систолу). Артериальное давление низкое, но вскоре развивается гипертензия за счёт спазма периферических сосудов.
Без лечения всё это приведёт в конечном итоге к нарастанию отёка лёгких. Кашель усиливается, при этом отделяется белесая пенистая мокрота, которая затем приобретёт розовый цвет за счёт пропотевания в альвеолы красных кровяных телец – эритроцитов. Дыхание при таком состоянии – клокочущее – отчётливо слышно на расстоянии. Больной в состоянии возбуждения – страх смерти от удушья, которое и может наступить без оказания немедленной помощи. Разумеется, в таких, далеко зашедших, случаях лечение должно проводиться только в стационаре.
Самая первая помощь
Однако зачастую бывает так, что жизнь человека зависит буквально от своевременной помощи родственников, которые должны её грамотно оказать до приезда скорой помощи. Больного следует успокоить и усадить со спущенными вниз ногами – это уменьшит приток венозной крови к лёгким. Помещение обязательно проветривать. Под язык дать таблетку нитроглицерина. Клокочущее дыхание, особенно сопровождающееся отхождением пенистой мокроты можно прекратить или уменьшить наложением на пятнадцать – двадцать минут жгутов на бёдра – этим опять же уменьшится приток крови к лёгким.
Признаки недостаточности правого желудочка сердца
Первое, что должно насторожить на предмет этой патологии – появление отёков на ногах, которые, начинаясь от голеностопных суставов и лодыжек, постепенно распространяются вверх по конечностям. Причина таких отёков та же, что и при отёке лёгких – при скоплении значительного объёма крови в сосудах нижних конечностей приводит к повышению давления, и в самых мелких кровеносных сосудах, капиллярах, происходит выдавливание транссудата (жидкой части крови) в ткани.
Нарастание отёков будет происходить медленно, и визуально замечаются они уже при потере 4 – 5 литров жидкости. До этого больной может ощущать тяжесть в ногах, быструю утомляемость и снижение диуреза (мочеотделения). Постепенно отёки распространяются до бёдер, поясницы, брюшной полости. Могут появляться боли в области правого подреберья, что говорит о включении в процесс печени. Скапливание транссудата в брюшной полости приведёт к увеличению живота, который по виду будет напоминать живот лягушки. Если жидкость заполнит плевральную полость, она будет препятствовать полному расправлению лёгочной ткани. Тогда развивается дыхательная недостаточность – появятся синюшность, выраженная одышка, разовьётся сердечная астма, о которой говорилось выше.
Помощь больному родственниками в таком состоянии будет аналогичной той, что описывалось выше. Медикаментозная терапия определяется в таких состояниях только врачом.
Лечение хронической сердечной недостаточности (как жить с недугом)
Изменения образа жизни: диета
Диета очень важна для контроля сердечной недостаточности. В действительности, отсутствие каких-либо ограничений в еде может усугубить состояние больного. Поговорите с лечащим врачом на тему питания и составьте индивидуальный план по еде, который подходит больному.
Диета, полезная для сердца, должна включать фрукты, овощи и цельные зерна. Она так же должна включать диетическое мясо, птицу, рыбу, бобовые, обезжиренное молоко (или молоко с низким содержанием жира) и молочные продукты. Здоровая диета содержит мало полинасыщенных жиров, транс-жиров, холестерина, соли и сахара.
Смотрите также:
Доктор, возможно, порекомендует контролировать количество потребляемой соли, потому что избыточное количество соли приводит к избытку жидкости в организме, а это может ухудшить течение болезни.
Контроль количества принимаемой жидкости
 Прием слишком большого количества жидкости может ухудшить состояние больного, поэтому особенно важно следить за количеством (во всех формах) и видами жидкости, потребляемой в течение суток. Лечащий врач должен обозначить дневные нормы принимаемой жидкости и ее рекомендуемый формы.
Прием слишком большого количества жидкости может ухудшить состояние больного, поэтому особенно важно следить за количеством (во всех формах) и видами жидкости, потребляемой в течение суток. Лечащий врач должен обозначить дневные нормы принимаемой жидкости и ее рекомендуемый формы.
нужно взвешиваться каждый день в одно и то же время (например, сразу после подъема с кровати). Данные лучше записывать. Резкий набор веа может говорить о скопившейся в организме жидкости. Об этом лучше незамедлительно сообщить своему лечащему врачу.
Безусловно, прием алкоголя при сердечной недостаточности исключен. Алкоголь самым немилосердным образом дестабилизирует водный баланс в организме.
Контроль факторов риска
Для больных сердечной недостаточностью особенно важно контролировать сопутствующие заболевания, такие как ишемическая болезнь сердца, гипертония и сахарный диабет. Для этого нужно регулярно измерять уровень сахара и артериальное давление. Записывать результаты. Периодически показывать результаты своему лечащему врачу и своевременно проходить обследования.
Что еще рекомендуется сделать
- Сбросить вес, если он избыточен. Однако не нужно фанатизма, сбрасывать вес нужно постепенно, без резких колебаний.
- Физическая активность необходима для поддержания формы и активного состояния. Примеры упражнений можно посмотреть в нашей статье.
- Бросить курить. Серьезно. Для психологической помощи по этому вопросу можно позвонить на бесплатную горячую линию для желающих бросить курить: 8-800-200-0-200 (они работают с 9 до 21 по будням и с 9 до 18 по субботам).
- Больше отдыхать.
Помощь на поздних стадиях заболевания
Когда течение болезни усугубляется, стиль жизни меняется и лекарства уже не в силах компенсировать нарастающие симптомы. Могут потребоваться медицинские процедуры в стационаре или операции.
Знаки, на которые стоит обращать внимание
Нужно обращать внимание на жизненно важные показатели и их колебания. Например, скачок веса может означать накопление жидкости в организме. Измеряйте и записывайте: вес (!), давление, уровень сахара (если есть диабет или генетическая предрасположенность к нему). В случае обнаружения резких колебаний по любому из параметров, нужно сообщать лечащему врачу.
Кислородная терапия
Многим людям с поздними стадиями сердечной недостаточности требуется периодически ложиться в стационар для лечения. Доктор может порекомендовать кислородную терапию (кислород подается через трубочки в нос). Кислородная терапия может применяться в больнице и дома.
Люди с сердечной недостаточностью должны всеми силами избегать респираторных заболеваний, таких как пневмония или грипп. Один из вариантов предохранения от этих болезней — вакцинация. Необходимость вакцинации может оценить лечащий врач.
Имплантируемые устройства
 В случае тяжелого течения сердечной недостаточности или функциональных повреждений миокарда, могут потребоваться такие имплантируемые устройства, как устройство для Сердечной Ресинхронизирующей Терапии [СРТ] и Имплантируемый Кардиовертер-Дефибриллятор [ИКД].
В случае тяжелого течения сердечной недостаточности или функциональных повреждений миокарда, могут потребоваться такие имплантируемые устройства, как устройство для Сердечной Ресинхронизирующей Терапии [СРТ] и Имплантируемый Кардиовертер-Дефибриллятор [ИКД].
При сердечной недостаточности правая и левая часть сердца могут терять синхронизацию. Это нарушает насосную функцию сердца. Для корректирования этой проблемы может потребоваться имплантация СРТ (это один из видов электрокардиостимуляторов). Это устройство помогает синхронизировать обе половины сердца, что снижает тяжесть симптомов сердечной недостаточности.
 У некоторых людей с сердечной недостаточностью наблюдаются учащенные и нерегулярные сердцебиения. Без лечения такие сердцебиения могут привести однажды к внезапной остановке сердца. Решением этой проблемы может стать имплантация ИКД. ИКД проверяет частоту сердечных сокращений и использует электрические импульсы для того, чтобы откорректировать сбои ритма.
У некоторых людей с сердечной недостаточностью наблюдаются учащенные и нерегулярные сердцебиения. Без лечения такие сердцебиения могут привести однажды к внезапной остановке сердца. Решением этой проблемы может стать имплантация ИКД. ИКД проверяет частоту сердечных сокращений и использует электрические импульсы для того, чтобы откорректировать сбои ритма.
Если симптомы еще тяжелее
Для тех больных, у кого наблюдаются тяжелые симптомы болезни в состоянии покоя, кроме всего прочего могут потребоваться:
- Аппарат искусственного кровообращения (АИК), как вспомогательное устройство для левого желудочка. Это устройство помогает перекачивать кровь от сердца до всех остальных частей тела. Аппарат может использоваться как вспомогательное устройство до операции [пересадки сердца] или как долговременное лечение.
- Трансплантация сердца. Пересадка сердца — это операция, во время которой больному пересаживают здоровое сердце умершего донора. Пересадка сердца — это крайняя мера, к которой прибегают в случае, если медикаментозное лечение и менее болезненные процедуры бесполезны.
- Экспериментальное лечение. В настоящий момент проводится множество исследований, посвященных сердечной недостаточности. И в скором времени появятся новые эффективные способы лечения этого недуга.
Дополнительно: видео о сердечной недостаточности
Сердечная недостаточность у пожилых: симптомы и лечение

Содержание
Сердечная недостаточность – патологическое состояние, при котором сердце не способно справляться с тем объемом крови, который нужен организму. Сердце работает, как и прежде, по максимуму, но не способно обеспечить кровью все органы.
Сердечная недостаточность у пожилых людей – что это?
Это острое или хроническое нарушение деятельности сердца у пожилого человека. СН влечет за собой недостаточное кровоснабжение органов и тканей. Первопричина такого состояния – ухудшение способностей сердца к полноценному наполнению и опорожнению из-за повреждений миокарда. Это частая проблема для пожилого возраста.
- Хроническая недостаточность развивается долгое время и характеризуется следующими симптомами: утомляемостью, одышкой, отеками, понижением физической активности и т. д.
- Острую сердечную недостаточность вызывают токсины, травмы, сердечные болезни. Если не обращать внимание, такое состояние может привести к смерти.
Сердечная недостаточность у пожилых – обычно симптом других сердечных заболеваний: ишемической болезни, гипертензии, инфаркта и т. д. СН не возникает сама по себе.
Также, по словам специалистов пансионата «Дача» в Мурино, на развитие сердечной недостаточности в пожилом возрасте могут повлиять другие факторы: понижение кровоснабжения головного мозга, склероз, снижение объема легких, перемены в кровообращении, уменьшение ударного объема сердца. Все эти недуги вам помогут своевременно выявить в пансионате в Лен. обл. для пожилых людей.
Причины развития сердечной недостаточности
Причины могут быть разными:
- Порок сердца – врожденный или приобретенный;
- Опухоли;
- Ишемия;
- Кардиосклероз;
- Хроническая стенокардия;
- Инфекционные заболевания;
- Хронический бронхит;
- Сахарный диабет;
- Ревматизм;
- Гормональные нарушения;
- Нервное перенапряжение;
- Физические перегрузки;
- Стресс;
- Нарушения кровообращения;
- Анемия;
- Аритмия;
- Проблемы щитовидной железы;
- Тахикардия;
- Чрезмерное употребление лекарственных средств, прием неподходящих препаратов;
- Недостаточный или избыточный вес;
- Нездоровое питание;
- Вредные привычки.
Виды сердечной недостаточности у пожилых
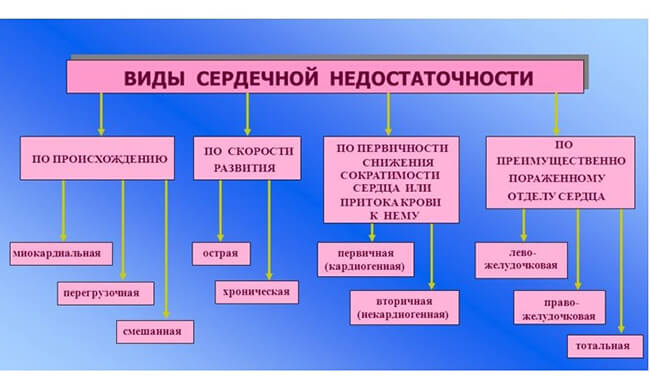
Помимо деления на хроническую и острую, сердечную недостаточность можно классифицировать по другим критериям.
Хроническая недостаточность подразделяется на 4 класса:
- 1 класс: у человека нет жалоб на плохое состояние, но признаки сердечной патологии уже присутствуют. Диагноз ставят после анализов и исследования. Проверяют сердечную работу с нагрузками на организм и без них.
- 2 класс: проявляются усталость, затрудненное дыхание, утомляемость от любого, даже простого занятия.
- З класс: характеризуется сильным сердцебиением, одышкой, усталостью из-за простых физических действий. Жалоб нет в состоянии отдыха.
- 4 класс: ощущается постоянный дискомфорт, даже в ситуации покоя. При любой нагрузке пациенту становится хуже.
По локализации сердечную недостаточность делят на:
- Левожелудочковую. Кровь застаивается в малом круге, в большой круг попадает ее недостаточное количество.
- Правожелудочковую. Кровь застаивается в большом круге, ее количество понижается в малом.
- Бивентикулярную. Это одновременная патология в обоих желудочках.
По гемодинамике различают:
- Гипокинетическую недостаточность. Сердце выделяет недостаточный объем крови, что влечет за собой шок.
- Застойную недостаточность. Венозная кровь будет застаиваться в большом круге, из-за чего отекают легкие, конечности, возникает астма.
По провоцирующим факторам сердечную недостаточность можно поделить на:
- Перегрузочную. Сердце испытывает избыточную нагрузку, из-за чего нарушается естественный кровоток.
- Миокардиальную. Стенки сердца поражаются, нарушаются систолическая и диастолическая функции сердца.
- Смешанную. Одновременное сочетание разных факторов.
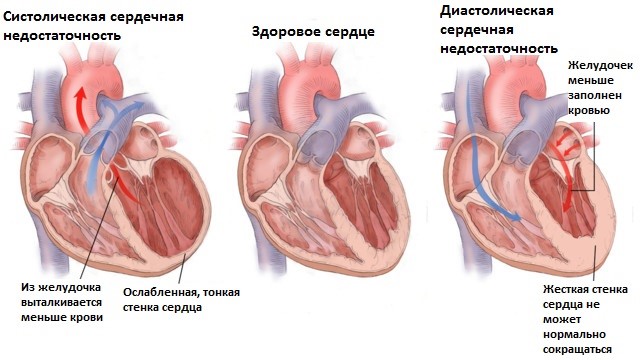
Симптоматика
На сердечную недостаточность указывают следующие симптомы:
- Надрывный кашель. Могут быть мокрота и сгустки крови;
- Затрудненное дыхание по различным причинам, одышка;
- Проблемы со сном;
- Бледная кожа с синеватым тоном – это возникает из-за недостаточного кровообращения;
- Отечность – организм не справляется с выводом жидкости;
- Хроническая усталость, невозможность трудиться и жить в привычном здоровом ритме;
- Нервное напряжение, раздражительность, дурное настроение;
- Проблемы с деятельностью мозга;
- Путаное сознание, рассеянность, плохая память;
- Перемены в питании: отказ от части продуктов, снижение аппетита;
- Тошнота и рвота;
- Нарушение почечной работы;
- Непроизвольное мочеиспускание;
- Ощущение тяжести в грудине.
Диагностика сердечной недостаточности
Диагностировать СН может специалист после осмотра. Для этого он проводит подробный опрос, выявляет симптомы болезни, предлагает нагрузочные тесты. Пожилой пациент сдает анализы мочи.
Назначают различные процедуры для подробного исследования:
- Эхокардиографию (ЭхоКГ) с допплерографией. Процедура помогает выявить причины развития патологии.
- Радиоизотопную вентрикулографию. Позволяет оценить возможность желудочков сокращаться и их вместимость.
- Электрокардиографию (ЭКГ). Она поможет обнаружить аритмию, гипертрофию, признаки плохого кровоснабжения миокарда.
- Рентген. С помощью него можно обнаружить кровяной застой в малом круге и увеличение правых сердечных отделов.
- Гормональное исследование. С помощью него можно выделить клетки миокарда. При обнаружении отклонений от нормы можно диагностировать тяжелую стадию болезни.
Диагностику сердечной недостаточности рекомендуется проводить людям в группе риска даже в случае отсутствия симптомов СН. Так как СН развивается на фоне определенных болезней, ее своевременная диагностика в самом зачатке позволит начать скорое лечение и улучшить качество жизни пациента. С недостаточностью всегда наблюдаются сопутствующие проблемы, которые также нужно качественно лечить.
Лечение
Первая помощь

Острая СН может приводить к сердечным приступам. Неотложная помощь поможет избежать тяжелых осложнений. В качестве первой помощи можно сделать следующее:
- В первую очередь вызвать бригаду скорой помощи.
- Обеспечить доступ кислорода: открыть окна, освободить от тесной одежды.
- Посадить больного в полусидячую позу. Нельзя полностью укладывать человека – может усилиться отек легких.
- Беспрерывно проверять артериальное давление.
- Положить под язык нитроглицерин. Прием других лекарств до приезда скорой запрещается.
- При остановке сердца провести искусственный массаж.
При сердечном приступе помощь должна быть быстрой и эффективной: каждая минута на счету. Показан полный покой. Своевременно оказанная помощь способна спасти пожилому человеку жизнь.
Медикаменты
Прием медикаментов – главный метод в борьбе с сердечной недостаточностью. Лекарственные препараты для каждого пациента индивидуально подбирает лечащий доктор.
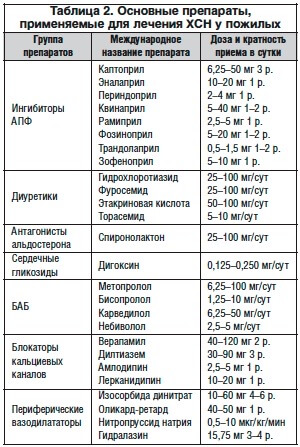
Для лечения сердечной недостаточности пожилым чаще всего назначают:
- Препараты для расширения сосудов. Они усиливают кровоток, что улучшает состояние органов.
- Средства, активирующие обменные процессы. Это лекарства с магнием и калием. Также могут выписать Рибоксин и Карнитин.
- Диуретики. Чаще выписывают Торасемид и Гидрохлортиазид. Они помогают выводить соли из организма, понижать давление, активировать процессы, которые помогут нормализовать кровообращение.
- Мочегонные препараты. Назначают при повышенной отечности. Могут выписать Урегит, Гидрохлортиазид.
- Гликозиды. Лекарства растительного происхождения. Помогают ускорить сердечный ритм. Чаще назначают Дигоксин.
- Препараты, стабилизирующие уровень ангиотензина. Чаще выписывают Лизиноприл или Каптоприл.
Для назначения препаратов и дозировок учитывают индивидуальную ситуацию человека: его общее состояние, степень развития болезни, вероятность появления факторов, угрожающих жизни. В лечении рекомендованы минимальные дозировки, которые увеличивают при необходимости.
Питание и режим

При сердечной недостаточности важно соблюдать определенные принципы лечебного питания.
В рационе должны быть:
- Жидкость – 1,5 литра в сутки;
- Жиры в рационе – 50-70 г. в день;
- Углеводы – 300-400 г. в день (80-90 г. в виде кондитерских изделий или сахара);
- Продукты, богатые калием. Полезно есть морскую капусту, изюм, курагу;
- Продукты, вызывающие щелочную реакцию: хлеб грубого помола, молоко, капуста, свекла, бананы.
Рекомендована диета No 10, в случае 2 и 3 степени нарушения кровообращения назначают диету 10а.
В пожилом возрасте важно соблюдать следующие правила питания:
- Пища должна быть богатой белками и витаминами и легкоусвояемой.
- Ограничить содержание поваренной соли. Она задерживает жидкость в теле, что увеличивает нагрузки на сердце и приводит к отекам. Здоровая норма соли – 1-3 г. в сутки. При тяжелой стадии болезни соль полностью исключают из рациона.
- При ожирении калорийность питания должна быть ограничена до 1900-2500 ккал. Необходимо исключить из рациона жареные, жирные блюда и кондитерские изделия с кремом.
- При потере массы тела рекомендуется пятиразовое калорийное питание.
Народная медицина

Традиционное лечение в пожилом возрасте можно сочетать со средствами народной медицины. Перед применением того или иного народного рецепта нужно проконсультироваться с врачом. С недостаточностью и сопутствующими проблемами справляются следующие народные рецепты.
- Полынь содержит тауремзин, который улучшает кровообращение, положительно влияет на сердечно-сосудистую, нервную и дыхательную системы. Для лечения назначают отвар полыни лекарственной. Сухую траву (30 г.) залить 2 стаканами воды и кипятить на небольшом огне 15 минут. Немного остудить. Принимать 3 раза в день по 150 мл. за один прием.
- Успокаивающий сбор. Поможет уменьшить нагрузки на сердце и справиться с некоторыми симптомами. Для приготовления смешать мяту перечную, мелиссу, валериану лекарственную (3:4:3). Столовую ложку сбора нужно запарить в кипятке (300 мл.), настаивать в течение 20 минут. Отфильтровать, принимать утром и перед сном по 0,5 стакана.
- Калиновый отвар. Одну столовую ложку калины размять до появления сока, залить одним стаканом кипятка, добавить пару чайных ложек. Настаивать отвар в течение часа, затем принимать дважды в день по 0,5 ст. Курс лечения – 1 месяц.
- Отвар из боярышника. Полезное средство при сердечных болях. 500 грамм зрелых плодов промыть и залить одним литром кипятка. Кипятить 20 минут на небольшом огне. Процедить, прибавить по 2/3 стакана сахара и меда. Все тщательно смешать. Принимать по 2 ст. л. каждый день перед едой. Средство нужно хранить в прохладном месте.
- Отвар из горицвета. Пару столовых ложек сушеного горицвета залить стаканом кипятка, переложить в термос, настаивать два часа. Процедить и пить по 50 мл. 3 раза в день две недели.
Общие рекомендации для пожилого человека, больного СН
- Обеспечить правильное питание. Низкокалорийная и здоровая диета поможет эффективно бороться с ранним старением, это полезно для людей пожилого возраста. Рацион должен быть богат овощами и фруктами.
- За час до еды полезно выпивать стакан воды, отвара шиповника или сока, а на ночь – стакан кефира.
- Уменьшить до минимума количество соли, сахар лучше заменить медом.
- Употреблять витамины.
- Употреблять продукты с легкоусвояемым кальцием: сыр, молоко, кисломолочные.
- Продукты должны подвергаться качественной кулинарной обработке.
- Еда не должна быть очень горячей или холодной.
- Вместо снотворных, вызывающих привыкание, лучше пить теплое молоко, травяные отвары, «Валокордин». Они более полезны для пожилого возраста.
- Контролировать прием лекарственных средств, так как пожилой человек может забыть их принять.
Профилактика

Если болезнь оставить без внимания, она может привести к негативным последствиям: болям в сердце, развитию инфекций, кровотечениям в легких, астме, печеночной недостаточности и т. д. Худший итог – летальный исход.
По этой причине необходимо не только лечить сердечную недостаточность в самом начале, но и подумать о профилактике.
Для людей пожилого возраста необходимо предупреждать развитие болезней, которые ведут к СН и факторов, влияющих на ее появление. Если симптомы уже проявились, нужно предпринять средства, которые будут мешать прогрессированию болезни у людей пожилого возраста.
В качестве профилактических мер рекомендованы следующие:
- Поддержание здорового питания: ограничить прием вредных продуктов, жиров, сахара;
- Контроль массы тела;
- Регулярные прогулки и лечебная гимнастика. Умеренные физические нагрузки;
- Пониженное употребление соли;
- Отказ от вредных привычек;
- Прием назначенных врачом лекарств;
- Регулярное обследование у кардиолога;
- Применение подходящих народных средств.
Используя эту информацию, вы сможете защитить близкого пожилого человека от развития сердечной недостаточности или обеспечить ему качественное лечение.
Видео: Что такое сердечная недостаточность?
Сердечная недостаточность в пожилом возрасте
Сердечная недостаточность — это один из наиболее часто встречаемых недугов, с которыми сталкиваются пожилые люди. Действительно, с возрастом у каждого проявляются до поры скрытые заболевания, и к этому нужно быть готовым. Важно знать, как возникают симптомы этой патологии сердца, и как с ними бороться.

Основной симптом
Проблемы с сердцем в пожилом возрасте встречаются все чаще. Они вполне объяснимы: организм изнашивается, развиваются и усугубляются различные заболевания, включая атеросклероз и другие проблемы сосудов. Все это неминуемо приводит к сердечной слабости. Поэтому знать, как лечить сердечную недостаточность у пожилых людей, необходимо всем.
С возрастом у человека проявляются некие функциональные изменения сердечно-сосудистой системы отрицательного характера. К ним приводит целый ряд факторов:
- Увеличение частоты артериальной гипертензии (проще— повышение артериального давления).
- Распространенность ишемической болезни сердца, а также совмещение этих двух заболеваний.
- Склероз и/или атрофирование миокарда у пожилого населения.
- Прогрессирующий атеросклероз и крупных, и мелких артерий, вызывающий снижение эластичности кровеносных сосудов, что, в свою очередь, провоцирует увеличение нагрузки на сердце.
- Снижение и изменение реакции сердца на различные нагрузки (и физические, и эмоциональные).
- Кальцификация сердечных клапанов, приводящие к гемодинамическому сдвигу/сдвигам.
- Регистрируемое повышение уровня ригидности сосудов, часто вызванное их утолщениями и очаговыми фиброзами.
Существует еще довольно значительное количество возрастных изменений, происходящих в организме, при столкновении человека с которыми наиболее незащищенным его органом оказывается именно сердце.
Лечение сердечной недостаточности у пожилых людей должно происходить комплексно, в нескольких наиболее важных направлениях. Среди них выделяют следующие:
- Усиление и поддержка сократительной способности сердечных тканей.
- Снижение задерживаемого объема воды и солей натрия.
- Частичное или полное нивелирование нагрузок и постнагрузок на сердце людей в преклонном возрасте, которое достигается приемом нескольких групп определенных сердечных препаратов (медикаментозное лечение).
Принято считать, что кашель — это малоопасный симптом некоторых заболеваний, в первую очередь, простудного характера. Иногда он может свидетельствовать о гораздо более серьезных проблемах. В том числе — о наличии сердечной недостаточности.
В медицине достаточно распространен такой термин, как «сердечный кашель». Это вид патологии, который вызывается частыми бронхоспазмами, в свою очередь, спровоцированными сбоями в венозном кровотоке.
Сердечный кашель бывает нескольких видов:
- Сухой, происходящий приступообразно / периодично. Зачастую свидетельствует о такой проблеме, как стеноз митрального клапана у больного.
- Изнуряющий кашель по вечерам, для которого характерна невозможность больного лечь горизонтально, в горизонтальном положении человек испытывает удушье. Зачастую свидетельствует о недостаточности левого желудочка.
- Сухой и раздражающий кашель — это застой крови в легких.
- Резкий и короткий кашель сопровождается болью в области грудины или в сердце, и зачастую свидетельствует о наличии ревматизма и перикардита одновременно.
«Кровавая мокрота», отделяемая при кашле, говорит о тяжелых сердечных недугах, таких как мерцательная аритмия у пожилого человека, осложненная при том тяжелым легочным застоем.
Абсолютное отсутствие мокроты (даже в минимальном количестве) — это один из симптомов того, что кашель может быть вызван сердечной недостаточностью.
Что касается лечения кашля при сердечной недостаточности в пожилом возрасте, то медики «в один голос» утверждают о том, что его можно полностью устранить, вылечив основное заболевание. А для облегчения состояния пациента предлагаются определенные медикаменты, не оказывающие влияния на сердце и сосуды: сосудорасширяющие препараты — для улучшения кровотока, препараты-анестетики с отхаркивающим действием, мочегонные и некоторые другие категории препаратов.
Методики работы с пожилыми
Лечение диагностированного недуга сердечного плана зачастую выполняется в трех основных направлениях, которые синхронизируют.
Медикаментозное лечение. Этот вид терапии является основным при подобных нарушениях у лиц пожилого и старческого возраста. Его применяют для того, чтобы человек был максимально защищен от нагрузок любого характера (эмоционально-психического или же физического) на сердце. Наиболее распространенные медикаменты для консервативного лечения подразделяют на три группы:
- Препараты группы вазодилататоров. К ним относят: оказывающие действие на тонус вен нитраты; медикаменты, действующие на тонус артериол («Коринфар», «Гидралазин», «Фентоламин»); влияющие на тонус вен и артериол («Каптоприл»). Также это ингибиторы АПФ, ослабляющие продуцирование сосудосуживающего гормона ангиотензина (II).
- Препараты группы гликозидов («Дигоксин»).
- Диуретики (мочегонные средства), к которым относят тиазидные, петлевые и калийсберегающие препараты.
Также обязательно соблюдать основные правила лечения медикаментами.
Начинать терапию нужно с малых доз лекарства — зачастую это половина обычной дозы. Увеличение должно происходить постепенно и равномерно. Следует строго отслеживать даже малейшие проявления побочных действий применяемых лекарств.
Оперативное лечение. Случается и так, что сердечная недостаточность в пожилом возрасте требует хирургических методов лечения. К наиболее часто применяемым из них относят такие методы:
- Реваскуляризация сердечной мышцы (миокарда), то есть восстановление ее сосудистого кровоснабжения.
- Электрокардиостимулирование путем имплантирования специальных дефибрилляторов в организм пациента.
- Коррекция у пациента порока сердца путем закрытой (не открывающей полость сердца), открытой (вскрывающей полость сердца при использовании аппарата искусственного кровообращения) и рентгенохирургической вариантов операции.
- Операция перикардэктомии (полного или частичного удаления перикарда, выполняется при перикардите).
- Резекция опухоли (удаление с частью органа, в котором она располагается).
- Трансплантация (пересадка) донорского сердца, однако это единственный вид хирургического вмешательства, который практически не используется в связи с пожилым возрастом пациентов.
Все остальные виды оперативного лечения не противопоказаны пожилым и старым людям.
Кроме того, виды оперативного вмешательства принято классифицировать еще и по степени срочности их проведения, подразделяя на экстренные (то есть, такие, которые не терпят ни малейшего отлагательства), неотложные (срочности, как при экстренных, нет, однако хирургическое вмешательство должно быть выполнено в течение нескольких дней после постановки диагноза, поскольку далее может стать поздно), а также плановые (иначе говоря — элективные), которые могут быть отложены на краткое время и проведены планово, в назначенное время.
Коррекция образа жизни. Эта мера предполагает выполнение определенных рекомендаций и предписаний специалиста. Зачастую к ним относятся:
- Коррекция питания (соблюдение диеты пациентом, уменьшение количества потребляемых им жиров животного происхождения, снижение потребления соли и жидкости, а также увеличение массовой доли овощей и фруктов в пище).
- Коррекция отношения к алкоголю и никотину (полное исключение или снижение количества их потребления).
- Коррекция физических нагрузок (сохранение минимальных нагрузок, посильных для выполнения лицами преклонного возраста).
Опасности
Диагностируемая сердечная недостаточность у людей преклонного возраста имеет многие опасности. В первую очередь, это заключается в том, что и само сердце, как и все иные органы больного, страдают от нарушений кровотока, а значит – часто подвергаются кислородному голоданию.
Еще одна опасность, подстерегающая больных сердечной недостаточностью — ограничение двигательной активности. В зависимости от стадии недуга, она может быть выражена незначительно, или наоборот, слишком сильно, когда любая двигательная активность вызывает одышку, сердечные боли и другие отрицательные ощущения.
Следовательно, наблюдая у близкого пожилого человека сухой кашель в течение длительного времени, одышку, резкое ухудшение общего состояния при даже самой малой физической нагрузке и другие симптомы, не стоит откладывать визит к врачу. Возможно, этим вы спасете жизнь родного вам человека. Также следует помогать больному выполнять все врачебные рекомендации. Только совместными усилиями специалистов и семьи пациента можно победить болезнь.
Для подготовки материала использовались следующие источники информации.
Симптомы и лечение сердечной недостаточности в пожилом возрасте: выявляем своевременно!
Хроническая сердечная недостаточность (ХСН) у пожилых людей развивается вследствие естественных физиологических процессов старения и усугубляется прогрессированием патологических изменений, произошедшими в более раннем возрасте.
Основным фактором развития ХСН является атеросклероз, который приводит к затруднениям коронарного кровотока и нарушениям обменных процессов в миокарде.
По мере накопления патофизиологических изменений постепенно ослабляет насосную функцию сердца и оно больше не может удовлетворять потребность организма в доставке кислорода к тканям.
ХСН, вызванная возрастными изменениями функционирования организма развивается примерно к 80 годам. Тяжесть поражений сугубо индивидуальна, от почти бессимптомного течения до инвалидизации из-за ограничения повседневной физической активности.
Причины развития
Кроме последствий повреждающих факторов, сказывающихся на функционировании сердечной мышцы, прогрессирования хронических заболеваний сердечно-сосудистой системы к развитию ХСН приводят и возрастные изменения биохимии и физиологии миокарда.
- Прогрессирующие атеросклеротические изменения приводят к уплотнению сосудистых стенок. В патологический процесс вовлекается аорта, магистральные артерии и артериолы. Мелкие сосуды артериального русла вытягиваются, поражение распространяется на сосуды мозга и сердца.

В конечном итоге способность сердца перекачивать необходимые объемы артериальной крови снижается, ткани организма страдают от кислородного голодания, начинаются перегрузки правых отделов сердца.
Риск развития ХСН повышается при наличии в анамнезе следующих заболеваний:
- артериальная гипертензия;
- тиреотоксикоз;
- миокардит;
- гипотиреоз;
- приобретенные и врожденные пороки сердца;
- перикардит;
- хроническая облитерирующая болезнь легких;
- кардиосклероз атеросклеротического или постинфарктного происхождения;
- токсические и аллергические повреждения миокарда.
Более подробно о причинах развития ХСН в любом возрасте рассказано в этой статье.
Признаки
Ранними признаками, косвенно указывающими на развитие сердечной недостаточности, являются:
- напряженные поверхностные вены на висках, на лбу, пульсация шейных сосудов;
- одышка с затруднением вдоха в состоянии покоя;
- «холодный» цианоз пальцев, ушей, носа, губ;
- пастозность, отечность стоп и голеней.

Появление одного или нескольких симптомов уже является поводом для обращения к терапевту общей практики или гериатру.
При подозрении на ХСН пациента направят к кардиологу.
По мере прогрессирования ХСН выраженность симптомов нарастает, формируются разные симптомокомплексы, клинически напоминающие течение других патологий, в том числе и внесердечных.
Среди самых распространенных вариантов течения ХСН:
- Аритмический. У пациента возникают ощущения нарушения сердечного ритма, ускоренное сердцебиение, толчки в сердце.
- Абдоминальный. Пациенты жалуются на тяжесть в эпигастрии, плохой аппетит, нарушения пищеварения.
- Почечный. Стопы и голени отечны, прием диуретиков не влияет на степень выраженности отеков при сердечной недостаточности у пожилых. Выделение мочи понижено.
- Легочный. Пациента беспокоят одышка и кашель, не связанные с простудными заболеваниями. Усиливаются при физической нагрузке и при горизонтальном положении тела.
- Церебральный. Нарушения ориентации в пространстве, общая слабость без видимых причин, эмоциональная неустойчивость, беспокойство, сонливость.
При ишемической болезни сердца аналогичные симптомокомплексы могут свидетельствовать об атипичных приступах стенокардии или редких формах течения инфаркта миокарда.
Диагностика
Диагностика сердечной недостаточности проводится инструментальными методами:
- ЭКГ. На кардиограмме можно выявить изменения, указывающие на перенесенный инфаркт, блокады ножек пучка Гиса, пороки аортального клапана, гипертрофию миокарда желудочков и другие возможные причины сердечной недостаточности.
- Рентгенография. Позволяет определить отеки легких, застойные явления, изменение размеров сердца, аневризмы, кальцинизацию клапанных створок.
- Эхо-КГ. Позволяет определить наличие и причины сердечной дисфункции.
Как лечить, какие препараты при этом используются
Прежде всего, следует радикальным образом изменить качество питания. Ограничивается употребление соли, при доказанном нарушении обмена липидов – жиров животного происхождения. При склонности пациента к отечности ограничивается и потребление свободной жидкости.
При декомпенсированной сердечной недостаточности больному назначается постельный режим. В стадии компенсации показаны умеренные физические нагрузки в комфортном для пациента режиме. А какие лекарства в первую очередь может назначить лечащий врач при сердечной недостаточности у пожилых людей?
Лечение хронической сердечной недостаточности у пожилых пациентов проводится комплексно, одновременно с терапией сопутствующих заболеваний. В курс лечения включаются:

- Диуретики. Назначаются для нормализации водного обмена. Препарат и дозировку назначают по результатам клинических наблюдений за состоянием пациента. Чаще всего назначают фуросемид.
- Ингибиторы АПФ (ангиотензипревращающего фермента). Ингибиторы АПФ замедляют образовании е ангиотензина и тем самым предотвращают сужение просвета сосудов.
Под действием препарата улучшается насосная функция сердца, нормализуется кровоток, в частности, в воротной системе почек.
В сочетании с диуретиками АПФ повышают переносимость физических нагрузок, улучшают состояние пациента, уменьшают риск инфаркта миокарда. Препарат первого выбора – Престариум, наиболее безопасный и удобный в применении.
Дополнительно могут назначаться:
- бета-адреноблокаторы;
- антагонисты кальция;
- антиаритмические препараты.
Народные методы лечения
Заболевания сердечно-сосудистой системы занимают первое место среди причин смертности больных, поэтому применять народные средства следует крайне осторожно, как дополнение к основному лечению и только после согласования с кардиологом.
Профилактика у людей в группе риска
При хронической сердечной недостаточности пациентам назначается пожизненная поддерживающая терапия. Для правильного питания пожилым людям с сердечной недостаточностью рекомендуется придерживаться диеты №10, отказаться от употребления алкоголя и табака.

В рацион следует включать продукты, богатые калием и магнием. Показана умеренная физическая активность и прогулки на свежем воздухе.
Нагрузка должна быть посильной и приятной для пациента. Важное условие – максимальный эмоциональный покой. Более подробно о профилактических мероприятиях мы рассказывали в этой статье.
Теперь вы знаете о признаках и симптомах сердечной недостаточности в пожилом возрасте, а также о тактике лечения у женщин и мужчин в этом возрасте. Очень важно своевременно обращаться к врачу при проявлении любых изменений, свидетельствующих о возможном заболевании для его быстрого выявления и устранения.
Смотрите видео о симптомах и лечении сердечной недостаточности:
Источники:
http://oserdce.com/serdce/serdechnaya-nedostatochnost/v-pozhilom-vozraste.html
http://sosudy.info/serdechnaya-nedostatochnost-u-pozhilyh-lyudej
http://eldercare.ru/serdechnaya-nedostatochnost-u-pozhilyx-lyudej-simptomy-i-lechenie/
http://dacha-pansionats.ru/blog/serdechnaya-nedostatochnost-u-pozhilyh-simptomy-i-lechenie
http://cardiograf.com/bolezni/dekompensatsiya/kak-lechit-serdechnuyu-nedostatochnost-u-pozhilyh-lyudej.html
http://oserdce.com/serdce/serdechnaya-nedostatochnost/v-pozhilom-vozraste.html
http://sosudy.info/serdechnyj-kashel


