Симптомы и лечение врожденной непроходимости кишечника у детей
Стадии странгуляционной кишечной непроходимости у детей
К настоящему времени структура острой кишечной непроходимости (ОКН) по сравнению с предшествующими десятилетиями значительно изменилось. Наиболее серьезной проблемой остается острая странгуляционная кишечная непроходимость (ОСКН). Патогенез ее многообразен, сложен, обусловлен сдавлением брыжейки. Диагностика острой странгуляционной кишечной непроходимости затруднена, особенно, в детском возрасте. Сложность диагностики у детей состоит в том, что она нередко распознается на операционном столе. При этом выявляется большой процент некроза кишки. Понятно стремление предупредить и выявить осложнения на дооперационном этапе является актуальным.
Специалисты Рязанского государственного медицинского университета имени академика И.П. Павлова изучили стадии острой странгуляционной кишечной непроходимости (ОСКН) у детей.
Произведен ретроспективный анализ данных 60 детей с острой странгуляцион-ной кишечной непроходимости. Изучены анамнез, клиника, данные объективного исследования, а также биохимические и морфологические изменения у детей с острой странгуляционной кишечной непроходимостью. Произведен статистический анализ полученных данных с помощью применения критерия Стьюдента, определен уровень достоверности используемых показателей между каждой группой. В работе использованы ультразвуковые и рентгенологические методы исследования.
Несмотря на заметные успехи диагностика и лечение острой странгуляцион-ной кишечной непроходимости у детей до сих пор встречаются случаи некроза кишки и летальные исходы, одной из причин которых является тяжелая степень интоксикации. В клинике детской хирургии г. Рязани за последние три года находилось на лечении 60 (100%) детей с острой странгуляционной кишечной непроходимости. Мальчиков было 38 (63%), девочек — 22 (37%). 34 (56%) ребенка поступили через 12 часов от начала заболевания, 15 (25%) — от 12 до 24 часов, 11 (19%) детей поступили через 24 часа и более.
При поступлении компенсированная (I) стадия диагностирована у 37 (61%) детей, субкомпенсированная (II) — у 12 (20%), декомпенсированная (III) — у 11 (19%).
В I группу (компенсированная стадия) вошло 37 (61%) детей с острой странгуля-ционной кишечной непроходимостью. Причиной заболевания у 30 (81% группы) была ущемленная паховая грыжа, у 7 (19% группы) — спаечная кишечная непроходимость после предыдущих оперативных вмешательств. Детей до 3 лет было 17 (46% группы), от 4 до 9 лет — 14 (38% группы), от 10 до 18 — 6 (16%). Все дети поступили в клинику в течении 12 часов с момента заболевания. Консервативные манипуляции привели к тому, что из 37 детей оперативное лечение потребовалось только 17 (46% группы). 10 (59% оперированных) детям произведена операция по поводу ущемленной грыжи, 7 (41% оперированных) — рассечение спаек брюшной полости (у 5 (71%) -лапароскопическим способом).
Во II группу вошло 12 (20%) детей с субкомпенсированной стадией острой странгуляционной кишечной непроходимостью. Дети поступали в сроки от 12 до 24 часов. У 8 (67% группы) детей причиной были спайки после предыдущих операций, у 4 (33% группы) — заворот кишки. Детей до 3х лет было 4 (33% группы), от 4 до 9 лет — 3 (25% группы), от 10 до 18 — 5 (42% группы). Оперативное лечение произведено всем детям: рассечение спаек — у 8 (67% группы), ликвидация заворота кишки — у 4 (33% группы).
В III группу вошло 11 (19%) детей с декомпенсированной стадией острой странгуляционной кишечной непроходимостью. Все дети поступали после 24 часов и более с момента заболевания. Возраст детей до 3 лет был у 5 (46% группы), от 4 до
9 лет — у 3 (27% группы), от 10 до 18 лет -у 3 детей (27% группы). 10 (91% группы) детей были оперированы: у 2 (20% оперированных) производилось расправление заворота кишки, у 8 (80% оперированных) — рассечение спаек брюшной полости, резекция некротизированной кишки, выведение противоестественного ануса. Один ребенок не оперирован, т.к. доставлен в аго-нальном состоянии с ущемлением петли кишки в дефекте брыжейки.
Критериями выделения стадий явились особенности клиники, лабораторные показатели, а также УЗИ и рентгенологические признаки.
Для I (компенсированной) стадии острой странгуляционной кишечной непроходимости у детей характерно было острое начало, с резких постоянных болей в животе, коллаптоидное состояние, бледность кожных покровов, тахикардия. Рвота съеденной пищей, задержка стула. Живот не вздут, мягкий, болезненный при пальпации. Симптомов раздражения брюшины нет. Нет признаков интоксикации. Пульс учащается незначительно, артериальное давление не падает. На УЗИ — дилатация тонкой кишки, толщина ее стенки не превышает 3 мм. На обзорной рентгенограмме — патологии нет.
При II (субкомпенсированной) стадии острой странгуляционной кишечной непроходимости состояние ухудшается за счет интоксикации и обезвоживания. Стадия длится от 12 до 24 часов. Остаются боли в животе, боли схваткообразные, но меньше, чем в I стадии. Рвота с желчью, урчанье в животе. Язык покрыт белым налетом, сухой. Живот вздут, нарастают явления пареза. При пальпации живот мягкий, болезненный. Симптомов раздражения брюшины нет. Стула нет. Пульс частый, артериальное давление снижено. Имеется дилатация тонкой кишки на УЗИ, толщина кишки — 4 мм. На обзорной рентгенограмме имеются уровни жидкости в вертикальном положении.
При III (декомпенсированной) стадии у детей с острой странгуляционной кишечной непроходимостью появляются симптомы перитонита вследствие некроза ущемленной кишки. Состояние становится тяжелым за счет интоксикации и обезвоживания организма. По зонду из желудка содержимое с примесью желчи или каловое содержимое. Язык сухой, обложен, живот вздутый и напряжен. Симптомы раздражения брюшины положительные. Стула и мочи нет. Ребенок бледен, пульс частый, артериальное давление снижено. На УЗИ имеется дилатация тонкой кишки, толщина стенки ее 5 мм. На обзорной рентгенограмме брюшной полости множество тонкокишечных уровней с локализацией во всех отделах брюшной полости. Мо-торно-эвакуаторная функция отсутствует.
С целью выявления патофизиологических и биохимических сдвигов авторами обследованы дети с ОСКН. В комплекс обследования кроме общепринятых клинических методов были включены лабораторные показатели крови (Гемоглобин, лейкоцитарный индекс интоксикации, общий белок, альбумин, креатинин, калий, гемато-критное число, аланинаминотрансфераза, аспартамаминотрансфераза, молекулы средней массы), определение пульса, систолическое артериальное давление, количество дыханий в минуту. Исследование проводилось при поступлении.
Анализируя клинические и лабораторные данные, авторы статьи попытались уловить динамику токсемии. Известно, что изменения микроциркуляции крови приводят к нарастанию уровня метаболитов, продуктов распада в крови. Их уровень зависит от стадии острой странгуляционной кишечной непроходимости.
Были выявлены наиболее достоверные показатели, отражающие динамику заболевания и степень токсемии. Показатели изучаемых данных отличались в зависимости от стадии заболевания.
В I стадии гемодинамика была стабильной. Незначительные отклонения отмечались в лабораторных показателях: склонность к ацидозу, умеренное повышение веществ средней молекулярной массы. Остальные показатели колебались незначительно.
При II стадии острой странгуляцион-ной кишечной непроходимости отмечалось умеренное повышение величины сердечного индекса за счет тахикардии, имелось снижение насыщения венозной крови кислородом. Регистрировалось повышение количества вещества средней молекулярной массы, склонность к гиперкоагуляции. Регистрировался лейкоцитоз, достоверно увеличивались показатели креати-нина, гемоглобина, аспартамаминотранс-феразы, уменьшалось количество альбумина, при незначительном изменении количества общего белка в крови. Клинически эти дети были стабильны.
У детей с III стадией острой странгу-ляционной кишечной непроходимостью отмечалась нестабильность центральной гемодинамики: склонность к центральной гипотонии, снижение сердечного индекса, артериальная венозная гипоксемия. Наблюдался выраженный лейкоцитоз.
Кроме гипоксемии и метаболического ацидоза появились признаки гиперкоагуляции. Достоверно нарастали показатели молекул средней массы, лейкоцитарный индекс интоксикации, аспартамами-нотрансфераза и аланинаминотрансфераза, снижалось количество альбумина в крови. Следует отметить, что показатели центральной и периферической гемодинамики существенно зависели от выраженности токсемии, состояния реологических свойств крови. Раннее включение в терапию альбумина, дезагрегантов (трентала, курантила, гепарина, реополиглюкина) позволили быстро стабилизировать гемодинамику, скорригировать метаболический ацидоз, коагулирующие свойства крови, уменьшить степень токсемии.
С целью снижения интоксикации за счет улучшения дренажной функции кишечника всем детям с III стадией острой странгуляционной кишечной непроходимости производили интубацию кишечника (у 2 (20% оперированных) — через цекостому, у 5 (50% оперированных) — через илеостому).
Наиболее выраженные сдвиги гематологических и биохимических показателей отмечены у детей III стадии за счет значительного всасывания продуктов распада через поврежденную стенку кишечника.
Ведущими критериями оценки клинических стадий острой странгуляционной кишечной непроходимости у детей (компенсированная, субкомпенсированная, декомпенсированная) является время, прошедшее с момента начала заболевания, данные объективного исследования и степень эндотоксикоза, а также распространенность процесса в брюшной полости.
Оценка степени эндотоксикоза в крови по уровням молекул средней массы и аспартамаминотрансферазы позволяет более точно определить стадию острой странгуляционной кишечной непроходимости.
Симптомы и лечение врожденной непроходимости кишечника у детей
Симптомы непроходимости кишечника зависят от ее уровня. При высокой кишечной непроходимости рано возникает рвота (рвота с примесью желчи — всегда тревожный симптом). Вздутие живота обычно выражено незначительно. Наоборот, низкая кишечная непроходимость проявляется после первого дня жизни, когда возникает резкое вздутие живота и рвота. На непроходимость кишечника указывает отсутствие отхождения мекония.
2. Как проводится дифференциальный диагноз непроходимости кишечника у новорожденных?
Осматривают область заднего прохода, чтобы исключить его атрезию. Затем производят обзорную рентгенографию брюшной полости. Степень наполнения кишечника газом зависит от уровня непроходимости. Попыток дифференцировать непроходимость тонкой и толстой кишки не предпринимают.
а) Высокая непроходимость (газа в кишечнике мало):
– Атрезия или стеноз двенадцатиперстной кишки.
– Незавершенный поворот кишечника с заворотом средней кишки.
– Атрезия тощей кишки.
б) Низкая непроходимость (газа в кишечнике много):
– Атрезия подвздошной кишки.
– Мекониальный илеус или мекопиальпая пробка.
– Болезнь Гиршпрунга
Толстокишечная непроходимость
3. В каких случаях показано контрастное рентгенологическое исследование желудочно-кишечного тракта?
При перитоните или наличии свободного газа в брюшной полости незамедлительно производят диагностическую лапаротомию. При незавершенном повороте кишечника контрастное рентгенологическое исследование верхнего отдела желудочно-кишечного тракта выявляет отсутствие типичной подковообразной формы двенадцатиперстной кишки; переход ее в тощую происходит в правом верхнем квадранте живота. Петли тонкой кишки расположены справа внизу.
Нередко имеется расширение двенадцатиперстной кишки с уровнем жидкости. При атрезии двенадцатиперстной кишки видна растянутая двенадцатиперстная кишка, оканчивающаяся слепо. Ирригоскопия оказывает большую помощь в диагностике непроходимости толстой кишки, а при мекопиальиом илеусе — даже терапевтическое воздействие.
Данные ирригоскопии по типу непроходимости:
а) Атрезия подвздошной кишки. Микроколоп; заброса бария в терминальную часть подвздошной кишки нет.
б) Мекониальный илеус. Микроколоп; заброс бария в терминальную часть подвздошной кишки с дефектами заполнения.
в) Мекониальпая пробка. Толстая кишка нормальных размеров; крупные дефекты наполнения в левой ее половине.
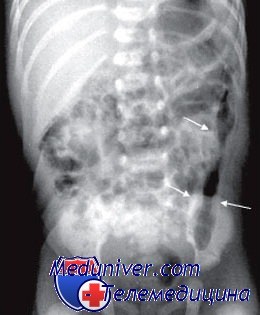
г) Болезнь Гиршпрунга. Сужение прямой и сигмовидной кишок; расширение проксимальных отделов толстой кишки.
4. Какова клиническая картина атрезии тощей кишки? Чем отличается атрезия двенадцатиперстной кишки от атрезии тощей?
Атрезия желудочно-кишечного тракта может локализоваться па любом уровне: в двенадцатиперстной кишке (50%), тощей (45%) или толстой (5%). Атрезия двенадцатиперстной кишки обусловлена тем, что на 8—10 неделе внутриутробного развития не произошла ее реканализация. Причина атрезии тощей и толстой кишок — нарушения внутриутробного развития сосудов брыжейки.
а) При атрезии двенадцатиперстной кишки первым симптомом бывает рвота с примесью желчи (в 85% случаев атрезия локализуется ниже фатерова соска). В первый день жизни значительного вздутия живота нет. Приблизительно в 25% случаев атрезии двенадцатиперстной кишки сопутствует трисомия 21-й хромосомы. Классический признак атрезии двенадцатиперстной кишки — два газовых пузыря на обзорной рентгенограмме брюшной полости — растянутый желудок и верхняя часть двенадцатиперстной кишки.
При стенозе двенадцатиперстной кишки или незавершенном повороте кишечника с заворотом средней кишки газ обнаруживается и в тонкой кишке. В таком случае необходима контрастная рентгенография верхнего отдела желудочно-кишечного тракта для исключения незавершенного поворота кишечника с заворотом средней кишки. Для коррекции атрезии двенадцатиперстной кишки накладывают дуоденодуоденальный анастомоз.
б) При атрезии тощей кишки рвота с примесью желчи и умеренное или резкое вздутие живота возникает на второй—третий день жизни. Обзорная рентгенография брюшной полости выявляет растянутые кишечные петли с уровнями жидкости; ирригоскопия — микрокодов. Заброса бария в растянутые кишечные петли нет. С другими пороками развития атрезия тонкой кишки сочетается редко. Для коррекции атрезии накладывают анастомоз конец в конец с ограниченно резекцией кишки или без нее.
в) При атрезии толстой кишки рвота с примесью желчи возникает после второго дня жизни; имеется умеренное или резкое вздутие живота. Меконий не отходит. При обзорной рентгенографии брюшной полости выявляются растянутые кишечные петли с уровнями жидкости, указывающие на низкую кишечную непроходимость; при ирригоскопии — микрокодов, причем толстая кишка как бы “обрезана”. Приблизительно в 20% случаев атрезия толстой кишки сочетается с пороками развития сердца, костно-мышечной системы, стенки живота, других отделов желудочно-кишечного тракта. Для устранения атрезии толстой кишки делают ее ограниченную резекцию с наложением первичного анастомоза.
5. Клиническая картина незавершенного поворота кишечника с заворотом средней кишки. Показано ли при нем экстренное хирургическое вмешательство?
На 6-12 неделе внутриутробного развития кишечник выходит из брюшной полости, растет, а затем возвращается в нее, поворачиваясь при этом против часовой стрелки, и фиксируется. При незавершенном повороте кишечника нарушается процесс его поворота и фиксации. Последняя происходит неправильно, вследствие чего узость основания брыжейки предрасполагает к завороту кишки. Вращения средней кишки вокруг снабжающей ее кровью верхней брыжеечной артерии (незавершенный поворот кишечника с заворотом средней кишки) приводит к обструкции кишки с нарушением кровообращения (странгуляционной непроходимости).
В связи с угрозой ишемии кишки показано экстренное хирургическое вмешательство. Промедление грозит некрозом всей средней кишки и смертью. При незавершенном повороте кишечника с заворотом средней кишки у здорового до того новорожденного или у более старшего ребенка, не имеющего в анамнезе хирургических операций, возникает рвота с примесью желчи, вздутие живота и шок той или иной степени. Обзорная рентгенография брюшной полости выявляет два газовых пузыря и газ в дистальной части тонкой кишки.
При тяжелом состоянии ребенка никакие другие исследования не нужны. Показана лапаротомия. Если диагноз вызывает сомнения, а состояние ребенка стабильное, производят контрастное рентгенологическое исследование верхнего отдела желудочно-кишечного тракта. Ирригоскопия не показана. Она позволяет диагностировать незавершенный поворот кишечника, но исключить заворот средней кишки с ее помощью невозможно. При лапаротомии производят коррекцию незавершенного поворота кишечника с резекцией тонкой кишки или без нее, в зависимости от тяжести ишемического повреждения кишки.
6. Что такое мекониальный илеус? Чем он отличается от мекониалыюй пробки?
а) Мекониальный илеус представляет собой закупорку терминального отдела подвздошной кишки вязким липким меконием. Почти всегда мекониальный илеус связан с муковисцидозом, хотя описаны его случаи у недоношенных в отсутствие муковисцидоза. Муковисцидоз наследуется аутосомно-рецессивно. В результате трех основных парных делений на 7-й хромосоме нарушается транспорт хлоридов в апикальных мембранах эпителиальных клеток. Сочетание повышенной вязкости слизи, образуемой измененными железами слизистой кишечника с недостаточностью поджелудочной железы приводит к повышению вязкости мекония и закупорке им просвета терминальной части подвздошной кишки. У 15% новорожденных с муковисцидозом развивается мекониальный илеус.
На 2—3-й день жизни возникает непереносимость пищи, рвота с примесью желчи и вздутие живота. Живот при пальпации мягкий, тестоватый. На обзорной рентгенограмме брюшной полости видны многочисленные расширенные кишечные петли без уровней жидкости (низкая кишечная непроходимость), иногда нижний правый квадрант живота имеет вид матового стекла (симптом Нейхаузера). Ирригоскопия выявляет микрокодов и многочисленные мелкие дефекты наполнения в терминальной части подвздошной кишки (густой меконий). В противоположность большинству форм кишечной непроходимости у новорожденных, при мекониальном илеусе к хирургическому вмешательству прибегают только при неэффективности консервативного лечения, сочетанию с другими пороками развития (например, атрезией кишки) или осложнениях (завороте или перфорации кишки).
При неосложненном мекониальном илеусе в 60% случаев эффективны клизмы с амидотризоатом натрия (гастрографин) и промывания прямой кишки. Цель хирургического вмешательства, если оно показано, — удаление мекония, закупоривающего кишку, путем ее ограниченной резекции или энтеростомии с эвакуацией мекония и промывания дистальной части кишечника.
б) При мекониальной пробке имеет место закупорка толстой кишки густым меконием. В отличие от мекониального илеуса мекопиальная пробка редко (менее чем в 5% случаев) связана с муковисцидозом. Иногда она наблюдается при болезни Гиршпрунга, поэтому при ней обязательно делают аспирационную биопсию прямой кишки, чтобы исключить последнюю. Кроме того, всем больным определяют концентрацию хлоридов в ноте или проводят генетическое исследование для исключения муковисцидоза.
7. Что такое болезнь Гиршпрунга и энтероколит Гиршпрунга?
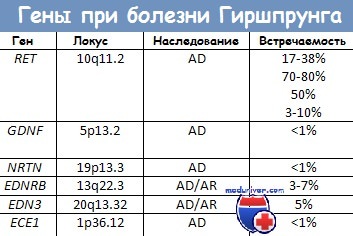
Нейроны, иннервирующие кишечник, происходят из нервного гребня. На 5-12-й неделях беременности клетки нервного гребня мигрируют в краниальном и каудальном направлении и рассеиваются в стейке кишки (в мышечном слое они образуют сплетение Ауэрбаха, в подслизистом — Мейсснера). Болезнь Гиршпрунга — следствие нарушения миграции клеток нервного гребня, из-за которого интрамуральные нервные сплетения кишечника не развиваются. Неполноценность иннервации приводит к повышению тонуса толстой кишки и ее непроходимости, скорее функциональной, чем механической.
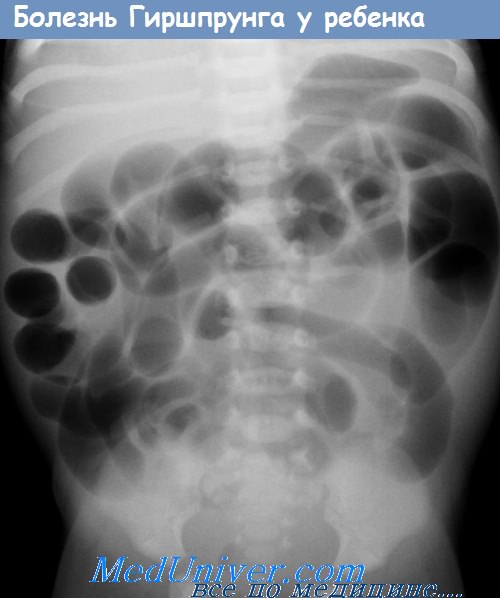
Обычно болезнь Гиршпрунга наблюдается как изолированный порок развития, по у 10% больных имеется трисомия 21-й хромосомы. У новорожденных с болезнью Гиршпрунга наблюдается нарастающее вздутие живота, рвота, замедленное отхождение мекония или его отсутствие в первые 48 часов жизни. В более старшем возрасте характерны постоянные запоры, вздутие живота, истощение. Объективный осмотр выявляет только резкое вздутие живота. Рентгенологические данные указывают на низкую кишечную непроходимость. Ирригоскопия облегчает диагноз.
Так как болезнь Гиршпрунга поражает наиболее дистальные отделы толстой кишки всегда, а проксимальные — в различной степени, при ирригоскопии выявляется спастическое сокращение прямой и сигмовидной кишок и расширение проксимальных отделов толстой кишки. В пользу диагноза болезни Гиршпрунга свидетельствует замедленная (более 24 часов) эвакуация контрастного вещества. Аганглиоз, выявленный при аспирационной биопсии прямой кишки, подтверждает диагноз. Хирургическая коррекция заключается в резекции пораженного аганглиозом сегмента (прямой кишки и дистальных отделов ободочной) с наложением анастомоза.
Энтероколит Гиршпрунга возникает вследствие застоя кишечного содержимого, избыточного размножения бактерий и повреждения слизистой. В отсутствие лечения он может быстро прогрессировать, приводя к сепсису, шоку и даже летальному исходу (в 10% случаев). В большинстве случаев он развивается у неоперированных больных, но иногда встречается и после радикальной хирургической операции.
8. Что такое инвагинация? Какова терапевтическая тактика при ней?
Инвагинация представляет собой внедрение проксимального отрезка кишки в просвет дистального. Инвагинация кишки приводит к ее отеку, нарушению кровообращения и обструкции. Около 2/3 случаев инвагинации наблюдается у детей до 2 лет. Очевидно, это обусловлено идиопатической гипертрофией лимфоидной ткани терминальной части подвздошной кишки с ее внедрением в слепую (илеоцекальная инвагинация).
Об инвагинации следует подумать, если у здорового до того ребенка 6-9 месяцев появляются схваткообразные боли в животе, рвота и кровянистый стул. Живот обычно вздут. В правом нижнем квадранте или в средней части живота пальпируется объемное образование или возникает ощущение пустоты в правой подвздошной области (симптом Данса (Dance)). При обзорной рентгенографии брюшной полости обнаруживаются симптомы низкой кишечной непроходимости или объемного образования в правом нижнем квадранте живота. Введение в прямую кишку бария или воздуха используется не только с диагностической, но и с лечебной целью.
Ирригоскопия выявляет непроходимость толстой кишки. В вышележащий отдел кишечника барий не попадает. Расправление инвагинации путем осторожного повышения гидростатического давления бариевой взвеси (резервуар с пей поднимают не более чем на 30 см) или давления воздуха (не выше 120 см водного столба) бывает успешным в 90% случаев. При клинической картине сепсиса или перитонита такое расправление противопоказано из-за риска перфорации кишки. Если попытка гидростатического расправления не удалась, показана лапаротомия и ручное расправление. Реже возникает необходимость в резекции кишки и наложении анастомоза. В 5% случаев наблюдается рецидив инвагинации.
P.S. Данса симптом (J.B.H. Dance, 1797-1832, франц. врач) — ощущение пустоты, возникающее при пальпации в правой подвздошной области; признак илеоцекальной инвагинации, обусловленный перемещением инвагинированного участка кишки в правое подреберье.
9. Какие пороки развития не всегда вызывают кишечную непроходимость у новорожденных и остаются недиагностированными?
Хотя в большинстве своем эти пороки диагностируются в первую педелю или в первый месяц жизни, все они, кроме атрезии кишки, могут остаться недиагностированными до старшего детского и даже взрослого возраста.
а) Стеноз двенадцатиперстной кишки. В отличие от атрезии при стенозе имеется только сужение кишки, а не полная обструкция. В первые годы жизни, пока ребенок получает молоко, молочные смеси или кашицеобразную пищу, оно может не проявляется. При перемежающихся болях в животе и симптомах обструкции выхода из желудка показано контрастное рентгенологическое исследование верхних отделах желудочно-кишечного тракта, особенно детям с трисомией 21-й хромосомы.
б) Незавершенный поворот кишечника. В 1/3 случаев незавершенный поворот кишечника диагностируется после первого месяца жизни. Он сопровождается перемежающимися болями в животе и обычно диагностируется при контрастном рентгенологическом исследовании верхних отделов желудочно-кишечного тракта. При возникновении кишечной непроходимости у детей, не подвергавшихся хирургическим вмешательствам в брюшной полости, следует подумать о незавершенном повороте кишечника с заворотом средней кишки.
в) Мекониальный илеус. Дети с муковисцидозом часто страдают запорами. Сочетание запоров и болей в правом нижнем квадранте живота указывает па низкую кишечную непроходимость. Клизма с амидотризоатом натрия используется не только с диагностической, по и с лечебной целью.
г) Болезнь Гиршпрунга. В 1/3 случаев заболевание диагностируется в возрасте старше 1 года. Длительные запоры, не поддающиеся лечению, являются показанием к биопсии прямой кишки, особенно у больных с трисомией 21-й хромосомы. Инвагинация. В 1/3 случаев инвагинация возникает после 2 лет жизни. У 1/3 больных с инвагинацией старше 2 лет имеются предрасполагающие к ней патологические изменения (полип, опухоль, гематома, дивертикул Меккеля).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Кишечная непроходимость у детей: симптомы и лечение

Кишечная непроходимость — патология, при которой происходит нарушение продвижения ранее съеденной пищи в ЖКТ с полной или частичной закупоркой пути выхода кала. Заболевание чаще бывает врожденным, но иногда имеет приобретенный характер. Непроходимость кишечника у детей в 25% случаев может возникать внутриутробно. Составляет 1,5-9% от всех болезней, локализованных в брюшной полости и 3-5 % случаев обращений в хирургические отделения.
Классификация
Если рассматривается кишечная непроходимость у детей, классификация учитывает много моментов.
В зависимости от механизма развития:
- Динамическая кишечная непроходимость у детей появляется, если нарушена регуляция моторики, она бывает: спастической (возникает спазм кишки) паралитической (полностью исчезает перистальтика).
- Механическая — создается препятствие в кишечнике, которое мешает прохождению его содержимого. Такой вид подразделяется на следующие подвиды: странгуляционный — сдавливается кишка, ее брыжейка, нервы и сосуды; обтурационный — развивается в результате перекрытия просвета кишечника из-за разных причин (глисты, каловые камни); смешанный — есть признаки странгуляции и обтурации (примерами такого вида является инвагинация и спаечная кишечная непроходимость у детей).
В зависимости от уровня, на котором возникла непроходимости:
- высокая (тонкокишечная);
- низкая (толстокишечная).
По характеру непроходимости — частичная и полная.
По происхождению:
- врожденная кишечная непроходимость у детей;
- приобретенная.
По течению:
- острая — развивается в случае полной непроходимости кишечника;
- хроническая — возникает, если кишечник не проходим частично, при данной форме присутствуют периоды обострения и ремиссии;
- рецидивирующая — симптомы не постоянные, заболевание имеет перемежающийся характер.
Причины возникновения
Так как существует врожденная и приобретенная кишечная непроходимость у детей, нужно отдельно рассмотреть причины каждой из форм болезни.
К основным причинам, из-за которых может возникать врожденная болезнь, относятся:
- аномалии развития, при которых происходит сдавление части кишки (например, деформированные органы — кольцевидная форма поджелудочной железы, аберрантный сосуд);
- врожденные атрезии и стенозы кишечника;
- мекониальный илеус (закупорка тонкой кишки у маленьких детей), при котором вязкий меконий закупоривает просвет кишки;
- врожденные пороки, нарушающие поворот и фиксацию брыжейки;
- аномальное развитие стенки кишки (болезнь Гиршпрунга).
Приобретенная непроходимость кишечника у детей возникает по таким причинам:
- образование спаек после перенесенных ранее травм, операций;
- выраженная глистная инвазия;
- инвагинация — развитие болезни происходит, если один участок кишечника внедряется в другой;
- некротический энтероколит в период новорожденности;
- новообразования кишечника;
- отравления токсинами;
- метаболические нарушения.
Симптоматика
Симптомы непроходимости кишечника у детей могут отличаться, в зависимости от формы болезни, но можно выделить ряд общих признаков для каждой из них.
- Ранний и постоянный симптом заболевания — болевой синдром. Он может появиться внезапно, без каких-либо предвестников, в любое время дня. Иногда живот начинает болеть после сильной физической нагрузки или переедания. Если заболевание возникает из-за закупорки кишечника опухолью, могут проявляться предшествующие признаки: периодическое вздутие живота, слизь и/или кровь в кале, чередование запоров с поносами. Боль в этом случае возникает без четкой локализации. Странгуляционная (возникающая в следствие сдавливания) острая кишечная непроходимость у детей характеризуется выраженным, постоянным болевым синдромом, периодически он усиливается до непереносимого. Период мнимого благополучия наступает в случае некроза ущемленного участка кишечника — боль уменьшается и даже может исчезнуть. При паралитической непроходимости болевые ощущения постоянные, не интенсивные, распирающие, при спастической чаще приступообразные, но не интенсивные.
- Задержка стула и газов — обязательный признак непроходимости. При условии инвагинации можно наблюдать выделение слизи с кровью («малиновое желе»).
- В 50-60% случаев возникает рвота, обычно совместно с тошнотой. Вначале рвота рефлекторная, ранее съеденной пищей, возникает на высоте болевого синдрома. По мере прогрессирования интоксикации она становится более обильной, включает кишечное содержимое.
- Вздутие живота равномерное или асимметричное. При высоких формах непроходимости живот может не вздувать.
Врожденная кишечная непроходимость у детей:
- в зависимости от локализации препятствия, бывает низкой или высокой;
- по времени возникновения — постнатальной и внутриутробной;
- по выраженности сужения — частичной и полной.
Высокая непроходимость возникает в первые часы жизни, характеризуется упорной рвотой с примесью желчи, быстрой потерей веса, при полной обтурации (закупорке) — отсутствием мекония (первого кала новорожденных). При этом малыш беспокойный, живот запавший.
Если развивается врожденная низкая непроходимость кишечника, симптомы у ребенка немного другие. Сразу же видно выраженное вздутие живота, усиленную, определяемую даже визуально перистальтику. Рвота не настолько частая, застойного характера, с неприятным запахом. При подозрении на врожденную непроходимость кишечника, новорожденного нужно срочно перевести в специализированное хирургическое отделение.
Чем опасна кишечная непроходимость для детей
При данной проблеме у детей часто развиваются выраженные нарушения водно-электролитного баланса, приводящее к обезвоживанию. Так как клетки и ткани организма очень чувствительны к любым изменениям внутренней среды, может возникнуть нарушение функции почти всех систем и органов.
Непроходимость кишечника у детей может осложняться различными угрожающими жизни патологическими процессами, среди них:
- некроз стенки кишечника и ее дальнейшая перфорация;
- перитонит;
- сепсис.
Чтобы предотвратить риск осложнений, при малейшем подозрении на возникновение непроходимости важно срочно обратиться к доктору.
Диагностические мероприятия
Врожденная кишечная непроходимость у детей предусматривает диагностику еще в роддоме. Она включает в себя:
- оценку анамнеза: многоводие, патологическое течение беременности;
- оценку общего состояния новорожденного: большая физиологическая потеря веса, признаки интоксикации, высокие показатели гематокрита и гемоглобина;
- пальпацию живота;
- ректальное исследование — нет мекония;
- зондирование желудка для оценки его содержимого.
Если диагноз подтвердился, малыша в экстренном порядке переводят в хирургический стационар, в котором проводится рентгенологическое исследование, позволяющее рассмотреть уровень препятствия.
Приобретенная кишечная непроходимость у детей требует таких методик:
- опрос ребенка или родителей: выясняют жалобы, время начала заболевания и его развитие, особенности организма в конкретном случае;
- осмотр — позволяет оценить общее состояние, обнаружить вздутие живота, локализацию боли, характер стула и рвотных масс, состояние других систем;
- лабораторная диагностика: общеклинические анализы мочи, крови;
- инструментальные методики: рентгенографию, УЗИ органов брюшной полости.
В сложных случаях для диагностики может понадобиться лапароскопия.
Лечение и диета
Лечение кишечной непроходимости у детей включает такие моменты:
- при подозрении на данную патологию показана госпитализация в хирургический стационар;
- пока не установлен диагноз окончательно, нельзя принимать слабительные, исключены клизмы и промывание желудка;
- лечение может быть консервативным и оперативным.
Метод лечения выбирается в зависимости от формы болезни и сроков обращения к врачу. При врожденной непроходимости кишечника, мекониальном илеусе, пилоростенозе, показано хирургическое лечение.
Если возникла спаечная кишечная непроходимость у детей, обязательно проводится оперативное вмешательство. Это самая опасная форма заболевания. Иногда возникает необходимость выведения кишки на брюшную стенку.
При развитии некроза кишечника, в случае позднего обращения, при операции удаляется область поражения. Если возник перитонит, показано комплексное лечение с использованием дезинтоксикационных препаратов, антибиотиков, общеукрепляющих препаратов, обезболивающих, симптоматических средств.
Острая кишечная непроходимость у детей, возникшая при инвагинации, при условии раннего обращения за квалифицированной медицинской помощью, лечится консервативно. Специальным аппаратом в кишечник нагнетают воздух, и под рентгенологическим контролем стараются расправить инвагинат. После такой процедуры малыш наблюдается некоторое время в стационаре. В дальнейшем проводится рентгеновский снимок с использованием взвеси бария.
При непроходимости кишечника, спровоцированной глистами, сначала ее пробуют лечить консервативно. При неэффективности такой терапии проводится операция.
Динамическая кишечная непроходимость у детей лечится консервативно: устраняется вызвавшая ее причина.
Диета
Чтобы восстановить здоровье после болезни, показано диетическое питание. Кушать нужно небольшими порциями и часто. Из рациона исключаются сдоба, хлеб, молочные продукты, бобовые, капуста, сладкие, жирные и соленые блюда.
Рекомендована пища, приготовленная на пару, нежирная, с высоким содержанием грубых волокон. Овощи и фрукты в свежем виде есть не желательно. Из напитков можно пить отвары трав, зеленый некрепкий чай, воду, кисели. Следует исключить газировки, сладкие и холодные напитки.
Профилактические меры
Непроходимость кишечника у детей — серьезная патология, поэтому следует обратить внимание на ее профилактику. Она включает в себя такие меры:
- полноценное здоровое питание;
- прикорм малышу следует вводить постепенно, небольшими порциями, важно следить, как организм реагирует на такую пищу;
- избегать травм;
- бороться с запорами — в рационе должно быть достаточное количество растительных масел, клетчатки, при необходимости принимают слабительные средства;
- профилактика гельминтов.
Важную роль играют своевременная диагностика и лечение болезней пищеварительных органов.
Непроходимость кишечника у детей: причины заболевания, его виды и методы лечения

Боль в животе у детей часто появляется из-за колик или запора, но в некоторых случаях ее причиной оказывается серьезная патология – непроходимость кишечника . Ее основными симптомами являются острая боль, запор , вздутие живота, тошнота и рвота. При отсутствии своевременного лечения она может приводить к развитию тяжелых осложнений и нести угрозу для жизни. При подозрении на непроходимость кишечника у ребенка , особенно новорожденного , нужно срочно показать его хирургу, чтобы он провел диагностику и назначил терапию. В зависимости от вида заболевания может быть показано консервативное лечение или операция.
Симптомы непроходимости кишечника у детей:
- Сильная резкая боль в животе;
- Вздутие живота;
- Отсутствие стула и выведения газов;
- Частая рвота;
- Ухудшение общего самочувствия;
- Учащение пульса;
- Побледнение кожи;
- Холодный пот.
Эти симптомы могут проявляться как при полной, так и частичной непроходимости кишечника.
Основным признаком заболевания является острая боль, напоминающая схватки, которая сопровождается сокращениями кишечника. На начальном этапе развития патологии боль может локализоваться вокруг очага закупорки, а позже распространяться на весь живот.
Если непроходимость возникла в верхней части кишечника, она может сопровождаться частой рвотой. У детей она возникает после каждой попытки кормления.
Также при закупорке кишечника появляется запор, и отсутствует выведение газов. У некоторых пациентов появляется понос и кровотечение.
При появлении симптомов непроходимости кишечника , особенно у младенцев , нужно незамедлительно вызвать «Скорую помощь» или самостоятельно доставить ребенка в детский стационар.

Виды кишечной непроходимости у детей
Принцип лечения кишечной непроходимости зависит от ее вида и причины возникновения. Определяются они после осмотра хирургом и проведения инструментальной диагностики в отделении детской хирургии .
Кишечную непроходимость у детей классифицируют по:
- Основной симптоматике: выделяют острую , хроническую и рецидивирующую;
- Степени закупорки кишечника: выделяют полную и частичную ;
- Механизму развития: выделяют динамическую и механическую ;
- Характеру происхождения: выделяют врожденную и приобретенную;
- Количеству непроходимых зон: выделяют простую, ущемленную и замкнутого контура;
- Типу сжатия сосудов: выделяют спаечную, странгуляционную и обтурационную ;
- Уровню возникновения: выделяют тонкокишечную и толстокишечную.
У новорожденных детей кишечная непроходимость часто имеет врожденный характер, тогда как у более старших – только приобретенный. Она может развиться в результате динамических или механических причин.
Динамическая непроходимость кишечника развивается по причине нарушения моторики кишечника, когда механического препятствия для движения каловых масс нет. Механическая, наоборот, возникает из-за перекрытия просвета кишечника инородным предметом, каловыми камнями, спайками или другими элементами. Спаечная непроходимость кишечника встречается у детей наиболее часто.
При частичной непроходимости кишечника наблюдается сужение просвета кишечника, что замедляет продвижение его содержимого, а при полной оно, соответственно, перекрывается.
Острая непроходимость кишечника развивается быстро и сопровождается ярко выраженными симптомами. Она требует госпитализации ребенка и проведения лечения в срочном порядке.

Причины непроходимости кишечника
Причин развития острой непроходимости кишечника достаточно много, но все их распределяют на две группы – динамические и механические.
Динамическими причинами являются нарушения перистальтики кишечника в результате длительного спазма или, наоборот, расслабления стенок органа. Такая непроходимость, обычно, развивается:
- на фоне острого аппендицита, панкреатита и некоторых других заболеваний;
- после операций на органах брюшной полости;
- при приеме некоторых препаратов.
Механическими причинами называют различные препятствия, которые возникают в кишечнике и усложняют или полностью перекрывают просвет в определенной части органа. Это могут быть:
- Спайки ;
- Новообразования;
- Грыжи;
- Инородные предметы;
- Каловые камни;
- Желчные камни;
- Заворот кишок;
- Копростаз;
- Гельминтоз;
- Вязкий кал.
Вязкий кал часто является причиной непроходимости кишечника у новорожденных . В этом возрасте у детей должен быть жидкий стул, но в некоторых случаях (при несоответственном питании) содержимое кишечника затвердевает.
Кроме непосредственных причин заболевания, выделяют также факторы, повышающие риск его развития. К ним относятся:
- Воспалительные заболевания желудочно-кишечного тракта;
- Глистная инвазия;
- Желчнокаменная болезнь;
- Спаечная болезнь;
- Новообразования;
- Дисфункция внутренних органов;
- Кишечные инфекции;
- Неврологические расстройства;
- Частые запоры;
- Отравление.
У детей риск кишечной непроходимости также повышается при неправильном питании. Диету и очередность введения прикорма желательно согласовывать с педиатром.

Методы диагностики и лечения
Диагностика начинается с осмотра ребенка хирургом, пальпации живота и оценки общего состояния. Измеряется температура тела и пульс. После этого специалист направляет ребенка на обследования. Наиболее информативным методом при кишечной непроходимости является рентгенография. От проведения УЗИ, как правило, отказываются, так как из-за большого скопления газа ухудшается видимость. В сложных случаях также проводят кольпоскопию и диагностическую лапароскопию.
Тактика лечения непроходимости кишечника определяется в зависимости от причины и вида заболевания. При врожденной патологии, как правило, применяются хирургические методы, направленные на исправление порока. Также операцию назначают при полной кишечной непроходимости и развитии осложнений.
В других случаях на начальных этапах (в течение первых 6 часов) может быть применена консервативная терапия. В стационаре ребенку могут провести очистительную клизму, освободить желудок с помощью назогастральной трубки и провести другие процедуры. Иногда подобных мероприятий бывает достаточно. Если же они оказываются неэффективными, ребенку проводят операцию.
Несвоевременное устранение кишечной непроходимости может привести к тяжелым осложнениям:
- Некрозу стенки кишечника;
- Воспалению брюшины (перитониту);
- Сепсису.
У детей заболевание быстро приводит к обезвоживанию и нарушению водно-электролитного баланса, что провоцирует к ухудшению общего самочувствия и нарушению работы внутренних органов.
В медицинском центре ADONIS работает отделение детской хирургии с круглосуточным стационаром , где лечение непроходимости кишечника у детей проводится по европейским стандартам на новейшем оборудовании из США и Германии. Наши специалисты имеют высшую квалификационную категории и более чем 10-летний опыт работы. Благодаря этому мы можем гарантировать нашим пациентам наивысшее качество медицинских услуг.
Непроходимость кишечника у детей

Кишечная непроходимость (илеус) – это нарушение продвижения содержимого кишечника. Это серьезная патология, которая провоцирует появление у детей сильной боли в животе и рвоты. Чаще всего проблема требует хирургического вмешательства. Кишечная непроходимость у детей – это полиэтиологический синдром, то есть к его появлению могут привести большое количество провоцирующих факторов. Своевременная и точная диагностика играет решающую роль в исходе заболевания.
Причины
Спровоцировать возникновение синдрома может целый ряд причин:
- врожденные заболевания ЖКТ;
- патологии брыжейки;
- функциональные нарушения органов пищеварения;
- присутствие инородных тел;
- скопление паразитов;
- заворот кишок;
- воспалительные процессы;
- высокая подвижность слепой кишки;
- незрелая перистальтика;
- желчные камни;
- ущемление грыж;
- инвагинация кишок;
- спаечные процессы;
- формирование каловых камней;
- новообразования.
Кишечная непроходимость вызывает скопление кала и газов. При длительном процессе происходит всасывание токсических веществ в кровь, в результате чего развивается интоксикация организма.
Муковисцидоз
Причиной заболевания является дефектный ген, который контролирует поглощение соли организмом. В итоге в клетки поступает большое количество соли и мало воды. Это приводит к тому, что жидкость, смазывающая наши внутренние органы, становится густой и липкой. Такая патологическая слизь закупоривает просвет желез пищеварительного тракта и блокирует дыхательные пути.
Чаще всего симптомы муковисцидоза обнаруживаются в раннем возрасте. В двадцати процентах случаев у новорожденных обнаруживается мекониевая непроходимость. Ребенок плохо набирает в весе. Липкая слизь может нанести серьезный ущерб легким малыша. Дети часто страдают инфекциями грудной полости. Их беспокоит одышка и хрипы.

Причиной кишечной непроходимости у детей может быть муковисцидоз
Густая слизь мешает нормальному продвижению пищевого комка по кишечнику и полноценному перевариванию. У детей возникает вздутие и боль в животе. Единственное, что в настоящее время могут сделать специалисты, это облегчить проявления заболевания, а также замедлить его прогрессирование.
Удалить густую слизь помогает антибиотикотерапия. Детям назначают высококалорийную, сбалансированную диету с большим содержанием белков и ферментов поджелудочной железы. При этом содержание жиров в рационе резко ограничивают.
Аскаридоз
Аскариды размножаются в тонком кишечнике. В то время как их личинки могут перемещаться в различные органы нашего организма, к примеру, в сердце, печень, легкие. Основной путь передачи паразитов – фекально-оральный. Ребенок может заразиться при контакте с землей или песком. Инфицирование также происходит при употреблении немытых овощей и фруктов.
После попадания в кишечник из яиц превращаются личинки, которые распространяются с током крови. Аскаридоз вызывает лихорадку, боль в груди, сухой кашель. После проглатывания личинок они снова попадают в пищеварительный тракт. Уже там они развиваются и превращаются во взрослые особи. Этой процесс длится около трех месяцев.
В этот период детей тревожат такие симптомы:
- слабость;
- тошнота;
- раздражительность;
- боли в животе;
- диспепсические расстройства;
- потеря в весе;
- вздутие живота;
- появление аскарид в каловых массах;
- нарушения стула;
- тошнота и рвота;
- повышение температуры.
Для подтверждения диагноза назначается анализ крови и кала. Медикаментозная терапия включает в себя применение противопаразитарных препаратов, а также иммуномодуляторов, антигистаминных средств и общеукрепляющих лекарств. Во время лечения из рациона следует исключить продукты, которые провоцируют размножение патогенов, например, сладости и выпечка.
Противопаразитарные лекарства угнетают движение аскарид, воздействуя на их мускулатуру. Червя парализует и он естественным образом выходит из организма. С целью профилактики аскаридоза родителям необходимо тщательно мыть все овощи и фрукты. Необходимо приучить ребенка не класть в рот грязные руки.

Аскаридоз способен вызвать илеус у малышей
Болезнь Крона
Точные причины этого заболевания до конца неизвестны, хотя ученые выделяют наследственную предрасположенность в механизме возникновения хронического воспаления. Вспышку заболевания могут вызвать вирусы и бактерии, антибиотикотерапия, а также повышенная проницаемость кишечника.
В первую очередь внимательные родители могут обратить внимание на уменьшения веса и возникновение проблем с физическим развитием. Заболевание затрагивает весь ЖКТ, в том числе и ротовую полость. Патология вызывает появление запоров, боли, тошноты, отсутствие аппетита. Задачей лечебного процесса является уменьшение клинических проявлений и достижение стойкой ремиссии.
Медикаментозная терапия включает в себя прием цитостатиков и противовоспалительных средств. В некоторых случаях врач может принять решение о проведении хирургического вмешательства. Сюда можно отнести образование свищей и абсцессов, выраженный стеноз кишечной стенки, отсутствие результата от медикаментозной терапии.
Признаки
Симптомы кишечной непроходимости у детей во многом зависят от возраста пациента, а также причины и формы патологии. Все же, несмотря на большое разнообразие причин, проявления патология во многом схожи. Среди них выделяют:
- приступы боли в животе;
- тошнота и рвота с примесями желчи и слизи. Рвотные позывы связаны с приемом пищи;
- ухудшение аппетита;
- метеоризм;
- приступообразное вздутие живота, вызывающее боль;
- запоры;
- обезвоживание.
Острая форма характеризуется резким появлением симптомов. Для хронического процесса больше характерны нарастающие признаки. В первом случае потребуется проведение срочной операции. При хронической непроходимости малыша помещают в детскую хирургию для проведения консервативного лечения.
Острый процесс протекает в три основных стадии:
- Стадия «илеусного крика». Сопровождается сильной болью в животе. Длится от двух до двенадцати часов.
- Интоксикация. Максимальная продолжительность составляет 36 часов. На этом этапе уменьшается интенсивность болевых ощущений. Появляется вздутие живота, а также задержка газов и кала.
- Терминальная. Требует немедленной квалифицированной помощи.
При хронической форме схваткообразные боли внизу живота появляются лишь спустя несколько часов после употребления пищи. Ребенка беспокоит рвота, а также постоянные запоры. Наблюдается истощение детского организма.
Классификация
В зависимости от времени образования патология бывает врожденной и приобретенной. Первый вариант формируется еще во время внутриутробного развития. Патология может проявляться в виде сужения просвета органа, сращивания или воспалительных процессов. Приобретенная форма развивается на фоне ухудшения перистальтики с последующим застоем химуса.
В зависимости от патогенеза (механизма образования) синдром бывает механическим и динамическим. Первая форма развивается на фоне спаек, инвагинации, оперативных вмешательств, а также сдавливания опухолями, паразитами и инородными телами. Она, в свою очередь, делится на странгуляционный и обтурационный тип.
При обтурации, или закупорке, просвет кишечника сдавливается каловыми камнями, опухолями и т. д. Странгуляционная непроходимость развивается на фоне нарушения кровообращения. Она может стать причиной перитонита и некроза кишечной стенки. Причины динамической непроходимости связаны с нарушением кровообращения, ЦНС, а также водно-электролитного баланса. Бывает паралитической и спастической.
Высокая непроходимость диагностируется в том случае, если область поражения приходится на тонкую кишку. Низкая – если патологический процесс локализуется ниже баугиниевой заслонки тонкого кишечника. По течению процесс КН бывает острой и хронической. В детском возрасте чаще всего возникает первый вариант. Также синдром бывает полным и частичным. При частичном варианте нарушается тонус кишечной стенки. Полный вариант требует незамедлительного лечения и опасен для жизни ребенка.

Синдром вызывает боль и вздутие живота
Непроходимость кишечника у новорожденных
Возникновение синдрома у грудничка связано либо с нарушением перистальтики кишечника, либо с присутствием какого-то механического препятствия. Такое состояние может представлять смертельную опасность для младенцев.
Причины
Врожденный процесс обычно возникает из-за неправильного размера сигмовидной кишки или стеноза на ее границе. Такое состояние становится причиной задержки и тяжелой проходимости грудного молока. Вследствие этого, примерно через неделю после начала кормления, появляются обильные срыгивания непереваренным молоком.
Причины кишечной непроходимости могут быть и другими:
- повышенная вязкость каловых масс. Обычно такое явление возникает из-за неправильно подобранной смеси или особенностей материнского молока. Вот почему в период лактации женщине крайне важно следить за своим питанием;
- опухоль, которая служит механическим препятствием на пути прохождения химуса;
- глисты и аскариды;
- спайки;
- заворот кишок, грыжа.
Симптомы
Трудности в диагностике связаны с тем, что ребенок не может описать свои жалобы. Все же родителей могут насторожить следующие признаки:
- непрекращающийся плач, который переходит в крик;
- отказ от кормления;
- подтягивание согнутых в коленях ног к животику;
- колики;
- отсутствие кала в течение нескольких суток;
- вялость;
- рвота;
- бледность;
- сильная потливость.
Первым симптомом кишечной непроходимости у новорожденных является приступ боли в животе. Механизм развития этого признака связан с тем, что кишечник пытается протолкнуть каловые массы, но это невозможно из-за механического препятствия. Кал начинает скапливаться, давить на стенки органа, провоцируя тем самым возникновение болевой вспышки.
Обычно боль возникает приступами примерно по десять минут. Если болевой синдром полностью прошел, это является нехорошим знаком, свидетельствующим о развитии опасных для жизни осложнений. Еще одним характерным проявлением КН является задержка стула. Если в течение нескольких часов после рождения не наблюдается отхождение мекония, можно заподозрить наличие патологии.
При частичной непроходимости наблюдается густой и твердый кал с примесями слизи и крови. Понос с неприятным запахом указывает на развитие бактериальной инфекции. Скопление кала и газов в просвете кишечника провоцирует возникновение вздутия живота. Визуально можно обратить внимание на ассиметричные участки. Это связано с тем, что живот вздувается только в тех областях, где проходимость отсутствует.
Также стоит отметить еще один признак патологии – рвота. Она возникает через какое-то время после кормления. Характерно срыгивание «фонтаном». Илеус у новорожденных делится на четыре основных формы: дуоденальная, кишечная, подвздошная, обструкция толстого кишечника.

Внимательные родители могут обратить внимание на непрекращающийся плач малыша, который со временем переходит в крик
При диагностировании патологии у грудничков лечение должно проводиться незамедлительно. Длительное течение патологии делает состояние малыша смертельно опасным. Если обратиться к врачу при первых признаках недуга, операции можно избежать. Теперь поговорим о процессах, которые могут послужить причиной возникновения илеуса у новорожденных.
Мекониевая непроходимость
Патология возникает из-за непомерно плотного мекония. Первородный кал имеет волокнистую и плотную структуру, что усложняет его прохождение. Причинами такого расстройства могут стать некоторые причины:
- увеличение лимфатического узла;
- инфекционные процессы;
- кистозный фиброз;
- дефицит пищеварительных ферментов.
Проявляется илеус в виде рвоты и вздутия живота. Главная задача лечебного процесса заключается в удалении плотного химуса. Малышу вводят через ротовую полость желудочный зонд и обеспечивают инфузионную поддержку. В целях профилактики назначаются антибактериальные препараты. При раннем диагностировании патологии проводятся кишечные промывания. В сложных случаях и при неэффективности консервативной терапии показано хирургическое вмешательство.
Болезнь Гиршпрунга
Проявляется в виде нарушения моторной функции, причиной которого является отсутствие нервных клеток в стенке кишечника. Из-за этого кишечный отдел, по сути, не задействован в процессе пищеварения. Болезнь Гиршпрунга поражает преимущественно мальчиков. Большую роль в возникновении недуга играет наследственная предрасположенность. Мутации в генах могут спровоцировать развитие заболевания.
В первые сутки жизни патология проявляется в виде отсутствия стула. В течение первых лет жизни малыша беспокоят постоянные запоры, отсутствие аппетита, плохая прибавка в весе, растянутый живот, рвота, задержка в развитии. Лечение заключается в удалении пораженного участка толстого кишечника. Операцию рекомендуется проводить в раннем возрасте. Грудничкам назначается консервативная терапия, которая является подготовительным этапом к хирургическому вмешательству.
Пилоростеноз
Патология характеризуется утолщением мышцы, которая находится при переходе желудка в двенадцатиперстную кишку. Пилоростеноз становится препятствием для поступления пищевого комка в тонкий кишечник. Сразу же после кормления у грудничка возникает рвота содержимым желудка. Получается, что все съеденное малыш просто срыгивает. Из-за этого ребенок не набирает в весе. Единственным решением этой проблемы является хирургическое вмешательство.
Инвагинация
Происходит вставка одного сегмента кишки вместе с кровеносными сосудами в соседнюю часть. Обычно во время сна малыш просыпается от сильной боли. Приступ длится где-то десять секунд. Потом ребенок благополучно засыпает, но не на долгое время, так как примерно через пятнадцать минут болевой приступ возвращается.
Дети становятся бледными, наблюдается повышенная потливость. Каловые массы приобретают вид малинового желе, так как в них присутствует кровь и слизь. При благоприятном течении под общей анестезией проводится специальная клизма поврежденного участка. Если улучшения не наступают, проводится операция.
Лечение
Перед выбором лечебной тактики специалист должен определить причину и форму кишечной непроходимости. При врожденной патологии показано хирургическое вмешательство, при приобретенной – терапия начинается с применения консервативных методик.

В большинстве случаев при кишечной непроходимости проводится операция
При отсутствии рисков развития осложнений детям может быть назначено консервативное лечение. Назначается целый комплекс терапевтических мероприятий. Родителям придется длительный период времени, после лечебного процесса, продолжать медикаментозную терапию, а также следить за соблюдением диеты и режима питания малыша.
Внимание! До полного осмотра врачом родителям не рекомендуется промывать желудок, ставить клизмы или давать слабительное средство.
В лечении непроходимости используются следующие мероприятия:
- желудочный зонд, который вводится через нос. Применяется при скоплении пищевого комка в желудке;
- внутривенное введение водно-солевых растворов. Процедура поможет восстановить водно-электролитный баланс и восполнить потерю жидкости;
- клизмы с физиологическим или гипертоническим раствором. Они помогают не просто удалить скопления каловых масс, но и способствуют всасыванию полезных компонентов;
- парентеральное введение противорвотных средств и анальгетиков;
- подкожное введение Прозерина улучшает работу кишечника;
- снизить перистальтику при чрезмерном ее проявлении помогут спазмолитические средства;
- с целью поддержания жизнедеятельности внутривенно вводятся питательные препараты.
Операция позволяет ликвидировать механическую закупорку, удалить пораженную часть кишки, а также предупредить повторные случаи илеуса. Поддержать нормальное самочувствие ребенка можно с помощью диеты. Питание должно быть маленькими порциями, чтобы не перегружать пищеварительный тракт.
Подводя итоги, можно сказать, что кишечная непроходимость у детей может протекать в различных формах. Важно вовремя диагностировать патологию и начать лечению. В противном случае могут развиться осложнения, угрожающие жизни ребенка. При первых же тревожных симптомах обратитесь к специалисту и следуйте его рекомендациям.
ВРОЖДЕННАЯ КИШЕЧНАЯ НЕПРОХОДИМОСТЬ
Врожденная кишечная непроходимость — одна из наиболее частых причин неотложных операций у детей периода новорожденное™. Причины, приводящие к непроходимости: 1) пороки развития кишечной трубки; 2) нарушение процесса, вращения кишечника; 3) пороки развития других органов брюшной полости и забрюшинного пространства.
Наиболее частой формой порока развития первой группы является атрезия и стеноз, возникновение которых связывают с дефектами формирования просвета кишечной трубки и нарушением кровоснабжения отдельных участков кишечника в эмбриональном периоде. Различают 3 вида атрезии: в виде фиброзного шнура, перепончатую форму (при наличии в перепонке отверстия говорят о стенозе) и полную с разобщением слепых концов.
Чаще атрезии и стенозы локализуются в местах сложных эмбриологических процессов—в двенадцатиперстной кишке, начальном отделе тощей, подвздошной кишке; иногда встречаются множественные атрезии. Реже причиной непроходимости является удвоение кишечника (дупликатуры, энтерогенные кисты), при этом непроходимость имеет чаще обтураци онный характер. К этой же группе относят нарушения закладки нервных ганглиев в стенке кишки, что приводит к изменению перистальтики пораженного отдела и затруднению пассажа кишечного содержимого (см. Гиршпрунга болезнь).
Ко второй группе причин врожденной кишечной непроходимости относится нарушение процессов вращения кишечника в эмбриональном периоде. Задержка вращения на различных этапах может вызывать три вида непроходимости: 1) заворот так называемой средней кишки, т. е. части кишечника от тощей до середины поперечной ободочной кишки, имеющих общее кровоснабжение из верхней брыжеечной артерии; 2) синдром Ледда — заворот тощей кишки в сочетании со сдавлением двенадцатиперстной кишки тяжами брюшины; 3) частичная дуоденальная непроходимость вследствие сдаапения ее тяжами брюшины и атипично расположенной слепой кишкой.
Причиной непроходимости кишечника может быть также ущемление кишки во внутренних грыжах (например, в области кармана брюшины у дуоденоеюнального перехода — грыжа Трейтца).
К третьей группе относятся пороки развития поджелудочной железы: кольцевидная железа и врожденный кистофиброз. В первом случае развивается стеноз двенадцатиперстной кишки, вызванный сдавлением ее снаружи, во втором — вследствие повышенной вязкости мекония развивается обтурация подвздошной кишки.
Атрезия и стеноз кишечника, мекониевая обструкция служат причиной симптоматики обтурационной непроходимости (см. Непроходимость кишечника). При завороте кишечника и ущемлении кишки во внутренней грыже характерны симптомы странгуляции. В зависимости от анатомического варианта порока симптомы непроходимости кишечника возникают сразу после рождения либо в более поздние сроки.
Врожденную непроходимость кишечника разделяют в зависимости от уровня локализации и препятствия на высокую и низкую, от степени сужения просвета кишки — на полную и частичную, от времени возникновения — на внутриутробную и постнатальную.
Высокая непроходимость у новорожденных возникает при атрезии двенадцатиперстной кишки или ее стенозе, аномалии вращения—синдроме Ледда, завороте средней кишки, сдав-лении кишки тяжами брюшины, кольцевидной поджелудочной железой, аберрантным сосудом, при ущемлении в грыже Трейтца. Проявляется высокая непроходимость кишечника с первых часов или дней жизни. Основной ее симптом — упорная рвота застойным желудочным содержимым о примесью желчи. Дети быстро теряют массу тела; нарастают нарушения водно-электролитного баланса и кислотно-щелочной системы, возникает олигурия, растет гематокрит. При полной кишечной непроходимости, развившейся внутриутробно, отсутствует мекониальный стул.
При осмотре живот выглядит запавшим, на фоне которого после кормления отчетливо видно вздутие эпигастральной области. При синдроме Ледда и завороте «средней кишки» характерны приступы беспокойства новорожденного, которые усиливаются при пальпации. При зондировании желудка получают застойное содержимое в количестве, превышающем норму, как правило, с патологическими примесями (желчь, кишечное содержимое). Следует помнить, что при расположе-нии препятствия выше уровня большого сосочка двенадцатиперстной кишки (фатерова соска) рвотные массы не содержат патологических примесей.
Низкая кишечная непроходимость может быть обусловлена атрезией и стенозом тощей, подвздошной и восходящей кишки, удвоением кишечника, мекониевым илеусом. Низкая кишечная непроходимость проявляется также с первых часов или дней жизни и характеризуется значительным вздутием живота. Характерна усиленная, видимая на глаз перистальтика расширенных петель кишечника (симптом Валя). Рвота менее частая, чем при высокой непроходимости, однако рвотные массы всегда имеют застойный, характер, неприятный запах, содержат значительную примесь желчи и кишечного содержимого (так называемая каловая рвота). При полной непроходимости кишечника характерно также отсутствие от-хождения мекония после рождения.
Симптомы раздражения брюшины обнаруживают, как правило, в случае поздней диагностики странгуляционных видов непроходимости или перфорации кишки, когда развивается перитонит.
При подозрении на врожденную кишечную непроходимость врач родительного дома должен проводить исследование больного по следующей схеме: 1) оценка анамнеза (характерны неблагоприятное течение беременности, многоводие); 2) оценка общего состояния ребенка (выявление интоксикации, обезвоживания — дефицит массы тела больше физиологической потери, высокие цифры гемоглобина и гематок-рита, нарушения КЩС); 3) осмотр и пальпация живота; 4) зондирование желудка с оценкой количества и качества содержимого; 5) ректальное исследование (при атрезии ме-коний отсутствует). При подтверждении диагноза врожденной непроходимости кишечника ребенок должен быть экстренно переведен в специализированный хирургический, стационар, где для уточнения уровня препятствия, как правило, проводят рентгенологическое исследование. При выполнении обзорной рентгенограммы в прямой и боковой проекциях обращают внимание на степень наполнения кишечника газом, количество уровней жидкости в расширенных отделах пищеварительного тракта. При высокой непроходимости их два — в желудке и двенадцатиперстной кишке, при низкой — множественные уровни и газовые пузыри. По ширине уровня жидкости можно судить об анатомическом варианте порока развития. При атрезии уровень жидкости в желудке равен или превышает диаметр желудка. При незавершенном повороте кишечника размеры двенадцатиперстной кишки нормальные, отмечается скудное наполнение петель кишечника газом. Если обзорное рентгенологическое исследование не дает достаточной информации, применяют контрастное исследование желудочно-кишечного тракта. Водную взвесь сульфата бария в количестве одноразового кормления вводят в грудном молоке.
Для высокой кишечной непроходимости характерно нарушение эвакуаторной функции двенадцатиперстной кишки, поэтому на рентгенограмме видны два депо контрастного вещества — в расширенном желудка и двенадцатиперстной кишке. При подозрении на незавершенный поворот кишечника исследование дополняют ирригографией с воздухом или бариевой взвесью. Неправильное положение слепой кишки в эпигастральной области или высоко под печенью подтверждает диагноз. При низкой кишечной непроходимости контрастное исследование позволяет уточнить степень расширения приводящих петель кишечника, локализацию уровней жидкости в них, характер нарушения пассажа по кишечнику.
Лечение врожденной непроходимости кишечника только оперативное. Его проводят после оценки риска наркоза и операции, предварительной предоперационной подготовки, направленной на коррекцию нарушений гомеостаза и функций жизненно важных органов. Характер оперативного вмешательства зависит от порока развития: создание непрерывности просвета кишечной трубки путем, выполнения энтеро-энтеростомии, дуодено-, дуоденоэнтеростомии, иссечения мембраны. Возможны даухэтапные операции при низких формах кишечной непроходимости, при этом первый этап заключается в наложении кишечного свища.
При незавершенном повороте кишечника производят расправление заворота и разделение эмбриональных тяжей. При мекониевом плеусе необходимо промывание кишечника после вскрытия его просвета раствором химотрипсина с последующим выполнением Т-образной энтеростомии и применением панкреатина в послеоперационном периоде.
Прогноз при своевременно выполненном оперативном вмешательстве и отсутствии других пороков развития благоприятный. Исключение составляют дети с множественными пороками развития.
Атрезия заднепроходного отверстия может вызвать при несвоевременной диагностике низкую кишечную непроходимость. Атрезия заднего прохода часто сочетается с атрезией или агенезией прямой кишки.
Атрезии прямой кишки, как правило, проявляются в виде различных свищевых форм. У девочек свищи обычно открываются во влагалище или в преддверие его. У мальчиков встречаются ректопромежностные, ректоуретральные, рек-товезикапьные свищи. Аноректальные пороки в 30% случаев сочетаются с пороками развития мочевыделительной системы.
От свищевой формы атрезии прямой кишки следует отличать актопию заднего прохода, при котором нормально сформированное заднепроходное отверстие смещено вместе с наружным сфинктером кпереди. Функция последнего при этом не нарушается. Однако при значительном перемещении заднего прохода кпереди у девочек могут развиваться вульвова-гиниты, восходящая инфекция мочевых путей.
Лечение атрезии заднего прохода и прямой кишки оперативное. Его проводят сразу после установления диагноза. При свищевых формах патологии у девочек операция может быть отложена до 1 года со дня рождения.
Интересный факт
Плазма человеческой крови и морская вода очень схожи по составу, утверждают биохимики. – «Обновить»


