Как обнаружить пневмонию — основные симптомы
Многие люди не замечают сезонные болезни, продолжая жить обычной жизнью. Но ОРВИ и грипп — это крайне опасные заболевания, которые могут вызвать пневмонию.
Что такое пневмония?
Пневмония является заболеванием главного дыхательного органа — лёгких. Обычно осложнение происходит из-за вирусов, но также причиной болезни могут стать обычные бактерии. Уже доказано, что пневмонию могут вызвать бактерии, которые постоянно находятся в верхних дыхательных путях человека. Появление пневмонии обосновано снижением иммунитета, обычно после ОРВИ, когда больному, кажется, что болезнь отступила. Поэтому о развитии воспаления мало кто думает, что приводит к печальным последствиям.
Когда необходима экстренная помощь?
Во время воспаления лёгочной ткани, лёгкие не справляются с насыщением организма кислородом. От этого в первую очередь начинают страдать сердце и головной мозг. Поэтому важно помнить, когда необходим срочный вызов врача:
- появление учащённого дыхания, когда вдох не может длиться более двух секунд;
- падение верхнего (систолического) давления ниже 90 мм рт.ст;
- падение нижнего (диастолического) давления ниже 60 мм рт.ст;
- появление галлюцинаций, замедленная реакция на происходящее, медленные ответы на вопросы и плохая ориентация в пространстве.
При данных симптомах медлить нельзя ни в коем случае, чем быстрее больному оказать медицинскую помощь, тем выше шансы спасти жизнь.
Какие частые симптомы при пневмонии?
- Пневмония часто развивается как осложнение после ОРВИ или гриппа. Изначально все силы организма бросаются на борьбу с гриппом или ОРВИ, но бактерии и вирус легко прячутся в лёгких. Организм уверен, что он справился с заболеванием, исчезают кашель, насморк, повышенная температура и головная боль. Однако инфекция продолжает свою деятельность в лёгочной ткани. Через пару дней иммунитет замечает это и бросается на борьбу с оставшимися силами.
- Высокая температура, обычно более 40°С. Если при гриппе температура может достигать 39 градусов, а при ОРВИ около 38, то при пневмонии показатели выше. Как правило, при высокой температуре у больного также начинается сильный озноб. Организм начинает выделять много пота, чтобы охладить тело. Поэтому сильная потливость тоже является признаком пневмонии.
- Отсутствие аппетита. Нежелание есть может появиться при разных заболеваниях, но обычно простуда и грипп не вызывают отсутствие аппетита. Когда организм бросает все свои силы на борьбу с инфекцией, он частично отключает работу ЖКТ, поэтому отпадает желание принимать пищу. Экономия на пищеварительном процессе позволяет организму получить дополнительную энергию для борьбы с пневмонией.
- Частый кашель. При пневмонии кашель усиливается, изначально он сухой. Причина кашля — раздражение лёгочной ткани и дыхательных путей. Кашель глубокий, это заметно, так как с горлом всё в порядке. Альвеолы — небольшие пузырьки с воздухом, наполненные влагой либо гноем, во время кашля содержимое альвеол вылетает. Так организм пытается избавиться от ненужного содержимого. Обычно при запущенной пневмонии во время кашля появляется желтоватая или зеленоватая жидкость, иногда со следами крови.
- В груди появляется боль. Боль может быть резкой, она проявляется при кашле или при глубоком вдохе. Это говорит об отёке лёгочной ткани, из-за увеличения лёгких орган давит на нервные окончания, что и вызывает сначала неприятные ощущения, а затем боль.
- Возникновение одышки. Когда организму не хватает кислорода, начинается одышка. Проявляется это учащённым дыханием, не только при активной ходьбе и упражнениях. Одышка может появиться даже, когда человек встаёт с постели, чтобы направиться в туалет.
- Учащённое сердцебиение. Пульс здорового взрослого должен варьировать от 60 до 100 ударов в минуту. Пульс необходимо замерять постоянно, чтобы знать свою норму. Если ранее пульс составлял 80 ударов в минуту, то при пневмонии показатель может легко превысить сотню. Сердце получает дополнительную нагрузку, орган активно перекачивает кровь по телу, чтобы доставить больше кислорода.
- Усталость и синеватый оттенок губ. Из-за нехватки кислорода органы и ткани начинают ограничивать свою активность. Данные передаются в мозг, он не хочет расходовать энергию. Помимо губ, синеватыми могут стать ногти на руках и ногах.
Что делать при наличии вышеперечисленных симптомов?
При наличии более половины признаков, необходимо обратиться к местному терапевту или пульмонологу. Не стоит бояться и паниковать, возможно это простые осложнения после ОРВИ или гриппа. Быть осторожными необходимо детям до 2-х лет и пожилым людям старше 60-ти. В группе риска люди с хроническими болезнями и слабым иммунитетом, а также курильщики.
Первые признаки пневмонии: симптомы и причины
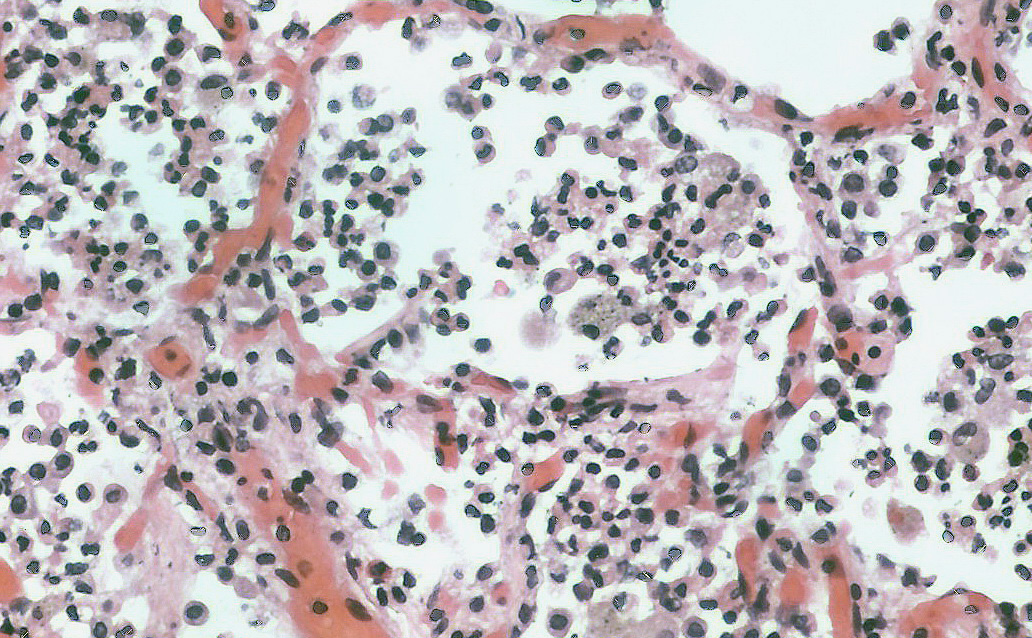
Пневмония или воспаление легких – это заболевание легких преимущественно инфекционного происхождения с поражением концевых участков легких – альвеол и нарушением газообмена на их уровне. Альвеолы заполняются жидкостью или гнойным материалом, вызывая кашель с мокротой, реже кровохарканье, жар, озноб и затрудненное дыхание. Пневмонию могут вызывать различные микроорганизмы, включая бактерии, вирусы и грибы.
Пневмония может варьировать от легкой до угрожающей жизни, наиболее опасное для младенцев и детей младшего возраста, людей старше 65 лет и людей с ослабленной иммунной системой.
Симптомы пневмонии
Признаки и симптомы пневмонии варьируются от легких до тяжелых, в зависимости от таких факторов, как тип микроба, вызывающего инфекцию, возраст и общее состояние здоровья. Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но они длятся дольше.
Признаки и симптомы пневмонии могут включать в себя:
- Боль в груди, когда вы дышите или кашляете
- Кашель с мокротой
- Сбивчивое дыхание (одышка) при меньшей нагрузке, разговоре, в покое
- Усталость
- Температура тела ниже нормальной (у взрослых старше 65 лет и людей со слабой иммунной системой)
- Изменение настроения, аппетита, физической активности у пожилых (в сочетании с другими факторами)
- Тошнота, рвота или диарея (в редких случаях)
У новорожденных и младенцев может не быть никаких признаков инфекции. Может быть рвота, лихорадка и кашель, беспокойство, усталость и отсутствие энергии, а также проблемы с дыханием и приемом пищи.
Когда обратиться к врачу
Обратитесь к врачу, если у вас проблемы с дыханием, боль в груди, постоянная лихорадка (38.5 C) или выше, кашель, особенно если вы кашляете с мокротой.
Важно, чтобы обращались к врачу люди из групп риска:
- Взрослые старше 65 лет
- Дети младше 2 лет с признаками и симптомами
- Больные с экзогенной интоксикацией (алкоголь, наркотики)
- Люди с плохим и удовлетврительным состоянием здоровья или ослабленной иммунной системой
- Пациенты с хроническими заболеваниями, особенно в стадии декомпенсации (обструктивный бронхит, сердечная недостаточность, сахарный диабет, цирроз печени)
- Люди, получающие химиотерапию или лекарства, которые подавляют иммунную систему
- Длительно лежащие в постели
Для некоторых пожилых людей и людей с сердечной недостаточностью или хроническими заболеваниями легких пневмония может быстро стать опасным для жизни состоянием.
Причины пневмонии
Пневмонию могут вызвать многие микроорганизмы. Наиболее распространенными являются бактерии и вирусы в воздухе, которым мы дышим, особенно в воздухе помещений. иммунитет человека обычно предотвращает заражение этими микроорганизмами легких. Но иногда эти микробы могут подавить иммунную систему, даже если здоровье в целом хорошее.
Пневмония классифицируется в соответствии с типами микроорганизмов, которые ее вызывают и места возникновения инфекции.
Внебольничная пневмония
Внебольничная пневмония является наиболее распространенным типом пневмонии. Это происходит за пределами больниц или других медицинских учреждений. Это может быть вызвано:
Бактерии: Наиболее распространенной причиной бактериальной пневмонии является пневмококк (лат. Streptococcus pneumoniae). Этот тип пневмонии может возникнуть сам по себе или после того, как вы простудились или заболели гриппом. Может затронуть одну часть (долю) легкого.
Бактериоподобные организмы. Mycoplasma pneumoniae также может вызывать пневмонию. Обычно он вызывает более легкие симптомы, чем другие виды пневмонии. Ходячая пневмония – это неофициальное название для данного типа пневмонии, которая обычно недостаточно серьезна, чтобы требовать постельного режима.
Грибы или плесень: Этот тип пневмонии чаще всего встречается у людей с хроническими проблемами со здоровьем или ослабленной иммунной системой, а также у людей, которые вдыхали большие дозы организмов. Грибки, вызывающие его, могут быть обнаружены в почве или птичьем помете и варьируются в зависимости от географического положения.
Вирусы. Некоторые вирусы, вирус гриппа, герпес-вирусы, аденовирусы вызывающие простуду, могут также вызывать пневмонию. Вирусы являются наиболее распространенной причиной пневмонии у детей младше 5 лет. Вирусная пневмония обычно легкая. Но в некоторых случаях это может стать очень серьезным.
Внутрибольничная пневмония
Некоторые люди заболевают воспалением легких во время пребывания в больнице из-за другой болезни. Больничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам и потому, что люди, которые ее получают, уже больны и ослаблены. Люди, которые находятся на дыхательных аппаратах (ИВЛ), часто используемых в отделениях интенсивной терапии, подвержены более высокому риску этого типа пневмонии.
Пневмония, связанная с медицинским вмешательством
Это бактериальная инфекция, которая встречается у людей, которые находятся в учреждениях длительного ухода или получают лечение в амбулаторных условиях, включая центры диализа почек. Как и внутрибольничная пневмония, может быть вызвана бактериями, которые более устойчивы к антибиотикам.
Аспирационная пневмония
Аспирационная пневмония возникает, когда пациент вдыхает пищу, питье, рвоту или слюну в легкие. Аспирация более вероятна, если что-то нарушает нормальные рвотный или кашлевый рефлексы, например, повреждение мозга, чрезмерное употребление алкоголя или наркотиков.
Факторы риска
Пневмония может повлиять на любого. Но в двух возрастных группах риск повышен:
- Дети 2 лет или младше
- Люди в возрасте 65 лет и старше
Другие факторы риска включают в себя:
- Нахождение в стационаре: повышается риск развития пневмонии, особенно в отделениях интенсивной терапии больниц, особенно при искусственной вентиляции лёгких.
- Хроническое заболевание. Риски заболеть пневмонией повышаются при бронхиальной астме, хронической обструктивной болезни легких (ХОБЛ) или хронических заболеваних сердца, сахарном диабете, циррозе печени.
- Курение. Курение нарушает естественную защиту организма от бактерий и вирусов.
- Ослабленная или подавленная иммунная система. Люди с ВИЧ/СПИДом, перенесшие пересадку органов, болеющие туберкулёзом получающие химиотерапию или длительно принимающие стероиды.
Осложнения при пневмонии
Даже при лечении некоторые люди с пневмонией, особенно в группах высокого риска, могут испытывать осложнения, в том числе:
- Бактерии в кровотоке (бактериемия). Бактерии, попадающие в кровь из легких, могут распространить инфекцию на другие органы, что может стать причиной нарушения функции этих органов и дальнейшего прогрессирования заболевания.
- Затрудненное дыхание (одышка). При тяжёлых пневмониях, особенно на фоне хронических заболеваний легких, возникают проблемы с получением достаточного количества кислорода. Может потребоваться госпитализация и использование дыхательного аппарата (ИВЛ) на время лечения.
- Накопление жидкости вокруг легких (плевральный выпот). Пневмония может вызвать накопление жидкости в тонком пространстве между слоями ткани, которые выстилают легкие и грудную полость (плевру).
- Абсцесс легкого. Абсцесс возникает, если в легких образуется гной. Абсцесс обычно лечится антибиотиками. Иногда для удаления гноя требуется операция или дренаж с длинной иглой или трубкой, помещенной в абсцесс.
При подозрение на пневмонию обязательно обращение к врачу!
Не своевременное обращение, самолечение приводят к поздней диагностике, антибиотикорезистентности, различным осложнениям и даже летальному исходу.
Комментарий эксперта
Какие особенности у коронавирусной пневмонии?
Бактериальная пневмония отличается от пневмонии, вызванной коронавирусной инфекцией. Ковидная возникает после контакта с больным COVID-19, бактериальная развивается как осложнение заболевания, например, в результате переохлаждения, ОРВИ. Бактериальная обычно односторонняя, а коронавирусная – чаще всего двухсторонняя. Для ковидной пневмонии характерна высокая температура, быстрое нарастание дыхательной недостаточности часто при отсутствии кашля, в то время как бактериальная обычно протекает с невысокой температурой и сильным кашлем с мокротой. Коронавирусную пневмонию выявляют по характерному КТ-феномену – наличию в периферических отделах легких затемнений по типу матового стекла.
Иванов Владислав Сергеевич
Симптомы пневмонии: как определить заболевание ещё до её начала?
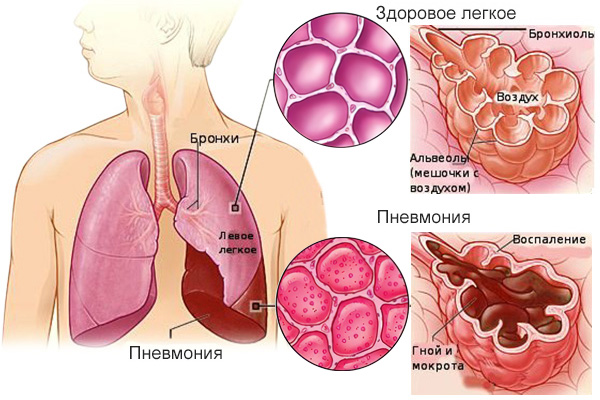
Пневмония – это воспаление лёгких, опасное заболевание, которое может стать причиной летального исхода. Воспаление чаще всего вызывается бактериями и вирусами. Отсутствие лечения грозит серьезными последствиями. Поэтому так важно знать все признаки, которыми проявляется болезнь.
Причина пневмонии – это инфекция, попавшая в легкие. Патогенная флора может быть представлена вирусами, бактериями или грибками. Органы дыхания реагируют на атаку воспалением, в ходе которого в альвеолах начинает скапливаться жидкость. Нормальное прохождение потока воздуха становится невозможным, что обуславливает появление первых симптомов пневмонии.
МКБ-10: J12, J13, J14, J15, J16, J17, J18, P23.
МКБ-9: 480-486, 770.0
Основной путь передачи инфекции, вызывающей пневмонию – воздушно-капельный. Распространитель выделяет вирусы и бактерии в воздух во время разговора, кашля или чихания. Эти невидимые невооруженным взглядом частицы попадают на слизистые оболочки здорового человека, после чего достигают легких.
Не исключен гематогенный путь передачи болезни. В этом случае инфекция распространяется по крови из других источников воспаления, имеющихся в организме. Причиной воспаления легких могут стать бактерии, проживающие в носоглотке.
У взрослых людей самыми частыми возбудителями пневмонии являются стрептококки и микоплазмы. Они могут существовать на дерме и в дыхательных путях. Стрептококки – главные виновники развития пневмонии у людей пожилого возраста. У пациентов с заболеваниями почек пневмония может быть вызвана энтеробактериями. У курильщиков чаще высеивается гемофильная палочка.
Как распознать самые первые признаки начинающейся пневмонии?
На ранней стадии развития болезни симптомы могут иметь разную интенсивность. Значение имеет возраст человека, состояние его иммунной системы, особенности организма в целом. Пневмония может манифестировать остро, при этом самочувствие больного резко ухудшается. В других клинических случаях болезнь развивается медленно, в течение нескольких дней или даже недель.
Первые симптомы, позволяющие заподозрить пневмонию:
Кашель, сохраняющийся в течение нескольких дней или недель. С течением времени он не прекращается, а набирает силу. Кашель может быть разным: с мокротой или без, частым и редким.
Гипертермическая реакция. Не исключена лихорадка с повышением температуры тела до 39-40 градусов. В других случаях она сохраняется на уровне субфебрилитета (37 – 37,5 градусов).
Одышка, чувство нехватки воздуха.
Ринит, боль и першение в горле.
Нежелание принимать пищу, тошнота, разжижение стула.
С момента заражения и до появления первых симптомов может пройти от 2 до 4 дней. Когда инкубационный период завершится, появятся первые признаки заболевания. Чтобы не допустить его прогрессирования, необходимо сразу же обратиться к специалисту.
Врач аллерголог-иммунолог Ильинцева Н. В. в МЦ Аллегрис: кашель или пневмония?
Симптомы пневмонии у взрослого человека
Факторами, спровоцировавшими развитие болезни у взрослого человека, могут стать:
Инфекционные заболевания: грипп, воспаление бронхов и пр.
На первый план выходит сильный кашель. Именно он является главным симптомом болезни. Кашель может быть сухим, но чаще всего он сопровождается отделением мокроты. Слизь вязкая, может иметь желтоватый или зеленоватый оттенок. При повреждении альвеол в мокроте видны прожилки крови.
Чуть позже к кашлю присоединяются другие симптомы:
Повышение температуры тела.
Невозможность совершить глубокий вдох.
Учащенное сердцебиение и пр.
Клиническая картина пневмонии может различаться, в зависимости от конкретной истории болезни.
Специалисты выделяют 4 возможных варианта ее течения:
Начало заболевания напоминает обычное ОРЗ или грипп. У человека резко повышается температура тела, он чувствует слабость, боль в мышцах. Сначала появляется сухой кашель, который позже становится влажным. Больного знобит, начинают беспокоить боли в грудной клетке, одышка, ощущение нехватки воздуха.
Болезнь манифестирует с незначительного повышения температуры на 0,5 градуса. Кашель влажный, в грудной клетке слышны хрипы. Человек испытывает слабость, у него болит голова.
Заболевание может протекать скрыто. При этом температура тела остается в норме, кашель не беспокоит. Единственным симптомом является недомогание, которое можно принять за обычную усталость. Пневмонию обнаруживают случайно, при проведении ежегодной флюорографии.
Пневмония может иметь затяжной характер, при котором острая фаза сменяется ремиссией. Когда болезнь приглушается, человека беспокоит только сухой кашель. При обострении повышается температура тела, начинает отделяться мокрота, появляется боль в груди.
Самостоятельно дифференцировать воспаление легких от других болезней органов дыхательной системы сложно. Натолкнуть на мысль о пневмонии должен кашель с мокротой, который не проходит с течением времени, а становится лишь сильнее. Также должно настораживать повышение температуры тела, озноб, сильная слабость.
Определяющим симптомом развивающейся пневмонии является невозможность набрать полную грудь воздуха. Каждый глубокий вдох сопровождается кашлем или болью. Выставить диагноз при обычном осмотре невозможно. Для подтверждения пневмонии необходима качественная диагностика.
Симптомы пневмонии определяются возбудителем болезни. Тяжелее всего протекает пневмония на фоне гриппа H1N1 и при поражении легких легионеллами. Такая пневмония протекает в острой форме, сопровождается осложнениями, которые плохо поддаются лечению.
Отличительные признаки пневмонии у подростков
Причины пневмонии у подростков не отличаются от тех, которые вызывают болезнь у взрослых людей. Спровоцировать ее могут вирусы или бактерии, вероятность воспаления выше на фоне сниженного иммунитета.
Главным симптомом, который должен настораживать, является кашель. Чаще всего он сухой с небольшим количеством мокроты, имеющей цвет ржавчины.
К другим признакам заболевания относятся:
Резкое ухудшение самочувствия.
Одышка и затрудненное дыхание.
Боль в области грудной клетки, которая усиливается при кашле и при попытке совершить глубокий вдох.
Упадок сил, немотивированная усталость.
Симптомы воспаления легких будут отличаться, в зависимости от источника инфекции:
Если пневмония спровоцирована стрептококками или стафилококками, у больного на первый план выходит сильный кашель. Температура тела повышается до субфебрильных отметок, усиливаются боли в грудной клетке.
Когда болезнь – это следствие поражения легких вирусами, температура тела повышается внезапно. Чаще всего наблюдается лихорадка, с сильным кашлем и пенистой кровянистой мокротой.
Незначительное повышение температуры тела, озноб, суставные и мышечные боли, повышенная потливость и бледность кожи – все это признаки атипичной пневмонии. Ее возбудители: микоплазмы, легионеллы, хламидии.
У детей в возрасте от 13 до 17 лет пневмония протекает легче, чем у взрослых и пожилых. Как правило, прогноз благоприятный, но он значительно ухудшается при ослаблении организма хроническими болезнями или иммунодефицитными состояниями.
Отличия у пожилых людей

Пневмония у пожилых людей диагностируется часто, что связано с ослаблением иммунитета и ухудшением защитных функций дыхательной системы. Чем старше пациент, тем больше он уязвим перед инфекциями.
Первым признаком болезни становится кашель. Он сухой, мокрота отделяется в минимальных количествах.
Особую опасность пневмония представляет для пациентов с болезнью Альцгеймера, со слабым иммунитетом, с инсультом в анамнезе. У них кашлевой рефлекс ослаблен, из-за чего болезнь может долгое время оставаться недиагностированной.
Ярким симптомом воспаления легких у людей в возрасте является выраженная одышка. Она беспокоит человека даже после минимальной физической нагрузки, может появиться в состоянии покоя. Температура тела чаще всего повышена, но в 20% случаях она может оставаться в пределах нормы.
Иногда первым признаком болезни становится апатия, которая сопровождается хронической усталостью, дневной сонливостью, отказом от пищи. Человек перестает интересоваться происходящими вокруг него событиями, теряет интерес к волновавшим раньше делам. Нередко к перечисленным симптомам добавляется недержание мочи. В такой ситуации часто выставляется неверный диагноз – старческое слабоумие. Врача должны насторожить обострения хронических заболеваний, прогрессирование сахарного диабета или сердечной недостаточности.
Если у больного отсутствует кашель, не повышается температура тела, прогноз менее благоприятный. Несвоевременно выставленный диагноз приводит к развитию осложнений.
Пневмония у пожилых лежачих больных – серьезная проблема, с которой сталкиваются во всем мире. Риск развития отека легких повышается на фоне сердечной недостаточности, эмфиземы легких и ХОБЛ.
Как распознать пневмонию у детей?

У детей пневмония редко развивается как первичная патология. Чаще она является следствием перенесенной простуды, гриппа, бронхита и пр. Родители должны внимательно следить за самочувствием ребенка, чтобы вовремя обнаружить у него симптомы воспаления легких и начать лечение.
Пневмония у детей начинается с недомогания и слабости. Позже присоединяется температура, усиливается потливость, пропадает аппетит. Дыхание становится учащенным. В минуту количество вдохов-выдохов может достигать 50 и более, при норме в 20-40.
Симптомы, по которым у ребенка можно заподозрить пневмонию:
После перенесенного ОРВИ или гриппа наступает временное улучшение, сменяющееся резким ухудшением со скачком температуры и слабостью.
У ребенка появляется одышка.
На фоне кашля и насморка наблюдается необычная бледность кожных покровов.
Температура повышена, а жаропонижающие препараты дают кратковременное облегчение.
Дети младше года становятся вялыми, капризными, спят дольше, чем обычно, отказываются от еды.
Отличительные симптомы разных видов пневмонии
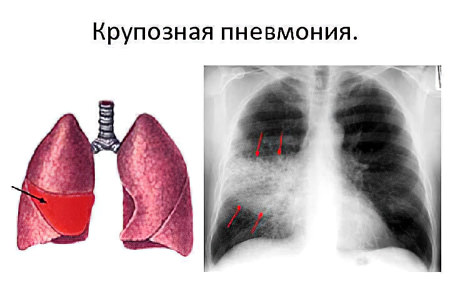
В зависимости от типа пневмонии, будут отличаться ее симптомы. Крупозная пневмония одна из самых опасных. При этом типе воспаления страдает целое легкое. Высок риск развития одно- или двусторонней пневмонии.
Симптомы крупозной формы:
Односторонняя боль в грудной клетке, которая усиливается при вдохе.
Появление на шее пятен красного цвета. Они локализуются со стороны воспаленного легкого.
Одышка и сухой кашель, который все время усиливается.
Изменение цвета мокроты на желтый или коричневый, с кровью. Это происходит через несколько дней от начала болезни.
Симптомы интоксикации организма. В тяжелых случаях больной находится в бессознательном состоянии или бредит.
Симптомы атипичной формы, вызванной различными возбудителями:
Микоплазмы. У больного появляется насморк и боль в горле, кашель сухой. В дальнейшем присоединяется боль в суставах и мышцах, лимфатические узлы увеличиваются в размерах, периодически случаются носовые кровотечения.
Хламидии. Температура тела повышается до 38-39 градусов, набухают лимфатические узлы. В дальнейшем присоединяется дерматит и бронхит, больной начинает страдать от аллергии, которой ранее не наблюдалось.
Легионеллы. Заболевание сопровождается резким скачком температуры до 40 градусов, ознобом, головной болью, кашлем без мокроты. Эта разновидность пневмонии чаще остальных приводит к гибели пациента. Смертность достигает 60%.
Симптомы хронической формы:
Кашель с мокротой, беспокоящий больного время от времени. В слизи могут присутствовать гнойные включения.
Ослабление иммунитета, слабовыраженные симптомы интоксикации.
Похудание, отсутствие желания принимать пищу.
Периодические обострения болезни, при которых повышается температура тела, появляется сильный кашель.
Симптомы очагового воспаления:
Болезнь манифестирует незаметно, симптомы нарастают волнообразно.
Легкое течение очаговой пневмонии сопровождается колебаниями температуры тела, но она редко превышает отметку в 38 градусов. Больные отмечают усиленную потливость, учащенное сердцебиение.
Среднетяжелое течение сопровождается повышением температуры тела до 39 градусов. Человек страдает от сильной одышки, боли в груди. Кожные покровы становятся цианотичными.
В последнее время все чаще наблюдается очаговая пневмония, имеющая атипичное течение и минимальный набор симптомов.
Отличия пневмонии от бронхита
Бронхит и пневмония – это разные заболевания, поражающие ограны дыхания. Они имеют схожие симптомы, поэтому дифференцировать их бывает сложно.
В 90% случаев бронхит вызывают вирусы, а пневмонию – бактерии.
Температура тела при воспалении бронхов редко повышается до лихорадочных отметок.
Мокрота при бронхите светлая. У больных пневмонией она отдает зеленью или желтизной, возможно появление в ней крови.
При бронхите хрипы в легких сухие, а при пневмонии влажные.
Самостоятельно отличить пневмонию и бронхит невозможно, необходима консультация специалиста.
Может ли быть пневмония без симптомов?
Пневмония без симптомов, либо с минимальным набором признаков может развиваться у людей с ослабленным иммунитетом. Такая же клиническая картина наблюдается при атипичном течении болезни.
Часто симптомы пневмонии отсутствуют у пожилых людей. Однако полное отсутствие каких-либо признаков – большая редкость. Организм все равно дает сигналы о развивающейся болезни. Это может проявляться потливостью, утомляемостью, снижением иммунитета, одышкой, учащенным сердцебиением. Главное, следить за своим здоровьем и не затягивать с обращением к доктору.
Симптомы, при которых нужно вызвать врача
Врача необходимо вызвать на дом при появлении следующих симптомов:
Кашель начал проходить, но потом внезапно усилился.
Дыхание участилось, появилась одышка.
При глубоком вдохе беспокоят боли в груди.
Мокрота имеет желтый, зеленый или коричневый цвет.
Температура тела не сбивается лекарственными средствами, держится на отметке в 38 градусов и выше.
Кожные покровы бледнеют.
Поводом для вызова специалиста должно стать сочетание 3 и более симптомов.
Симптомы, при которых нужно звонить в скорую
Звонить в скорую помощь нужно в следующих случаях:
Сознание спутано, больной бредит, у него нарушена координация.
Дыхание тяжелое, учащенное.
Верхнее давление опускается ниже 90 мм. рт. ст.
Нижнее давление опустилось до 60 мм. рт. ст.
Если у человека имеется хотя бы 1-2 признака из перечисленных, необходимо вызывать бригаду медиков. Пневмонию расценивают как тяжелую, если пациент истощен, страдает от алкоголизма, сахарного диабета, патологий головного мозга, хронических болезней легких. Отягощающим фактором является возраст старше 60 лет.
Диагностика
Диагностика пневмонии включает в себя следующие этапы:
Первичное посещение врача , во время которого он собирает анамнез, осматривает пациента, слушает его дыхание.
Прохождение рентгенографии легких. Затемнение на снимках позволяет визуализировать воспаленные участки.
Сдача крови, мочи и мокроты на анализ. Эти исследования позволяют оценить степень выраженности воспаления (по уровню лейкоцитов и СОЭ). Изучение мокроты дает информацию о возбудителе инфекции.
Прохождение КТ или МРТ легких, фибробронхоскопии. Эти исследования назначают в том случае, когда у врача остаются сомнения в точности диагноза.
Диагностировать пневмонию может только врач, на основании ряда исследовательских процедур. Ее симптомы имеют определенную схожесть с бронхитом и другими болезнями легких. Поэтому медлить с обращением к специалисту не следует.
Лечение
Если заболевание протекает в легкой форме, то госпитализация не требуется. В стационар направляют только тех пожилых пациентов, у которых помимо пневмонии обостряются хронические заболевания.
Бактериальная пневмония требует терапии антибиотиками широкого спектра действия. Вирусная или грибковая инфекция лечится противовирусными и противогрибковыми препаратами. Обязательно проводится терапия, направленная на облегчение симптомов. Пациенту назначают препараты для снижения температуры тела, муколитики, обезболивающие средства.
Больной должен придерживаться постельного режима, правильно питаться, получать блюда богатые белком и витаминами, пить достаточное количество воды. Ускорить выздоровление помогают витамины и иммуностимуляторы.
Хорошо зарекомендовали себя физиотерапевтические процедуры: электрофорез, массаж, ингаляции, магнитотерапия и пр. Лечение пневмонии дома возможно, но только в качество вспомогательной терапии.
Видео: врач-фтизиатр высшей категории Молодая О. Ю. – симптомы пневмонии, как распознать заболевание:

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Как выявить пневмонию?
Пневмония или воспаление легких — осложнение респираторных заболеваний дыхательных путей, вызванное вирусами, бактериями, а иногда грибковыми микроорганизмами. Они передаются воздушно-капельным или контактным путем и провоцирует развитие воспалительного процесса.
Любая пневмония опасна, поскольку может привести к другим тяжелым осложнениям: отеку или абсцессу легких, острой дыхательной и сердечной недостаточности, миокардиту, сепсису.
Поражение легких при пневмонии
Пневмония поражает альвеолы — концевые участки легких. Они заполняются жидкостью или гноем. Для атипичной пневмонии, а также для новой коронавирусной инфекции (COVID-19) характерен фиброз легких. Это осложнение, при котором легочная ткань заменяется соединительной, происходит патологическое разрастание соединительной ткани.
Альвеолы представляют собой небольшие воздушные ячейки в легком, когда их объем сокращается из-за фиброза или скопления жидкости, происходит критическое нарушение дыхательной функции. У человека возникает одышка, кашель с мокротой (иногда с кровью), повышается температура тела.
Иногда заболевание протекает бессимптомно, и это особенно опасно, поскольку носитель вируса и болезнетворных микроорганизмов продолжает вести привычную и, что не менее важно, общественную жизнь. Между тем, его легкие постепенно разрушаются. Если вовремя не выявить пневмонию с очаговым поражением легких и не предпринять лечения, последствия могут быть тяжелыми и необратимыми.
Пневмония бывает односторонней и двусторонней. Если легкие поражены на 10-25% и менее, то заболевание поддается амбулаторному лечению. Повреждение легочной ткани на 30-50% уже является показанием к госпитализации. Если поражено более 50% легких, то это свидетельствует о тяжелой форме пневмонии.
Однако такие признаки как дыхательная недостаточность, кашель, жар и насморк характерны и для других заболеваний: ОРВИ, гриппа, бронхита и даже для аллергии. Как же выявить пневмонию и отличить воспаление легких от других респираторных заболеваний? Рассмотрим, какие симптомы характерны для пневмонии, кто более всего подвержен воспалению легких, и как его диагностируют.
Воспаление легких: кто в группе риска?
На рубеже XIX-XX вв., до открытия пенициллина и введения всеобщей вакцинации, большинство пациентов погибали от воспаления легких и других осложнений острых респираторных заболеваний. Оценивая статистические данные по летальным исходам и потере трудоспособности, сэр Уильям Ослер, известный как «отец современной медицины», называл пневмонию не иначе как «капитан смерть» (Captain of the men`s death), поскольку к 1918 году число жертв этого заболевания превысило смертность от туберкулеза.
Однако с развитием методов лучевой диагностики, рентгена, а затем и современной компьютерной томографии, у врачей появился инструмент для прижизненной оценки состояния легких пациента, определения эффективной тактики лечения и выявления пневмонии на ранней стадии — прежде чем она перейдет в тяжелую форму.
Предрасположенность к развитию пневмонии зависит от возраста пациента, наследственности, анамнеза и образа жизни. Однако при определенных обстоятельствах даже абсолютно здоровый взрослый человек не застрахован от пневмонии. К «спусковым механизмам» следует отнести: контакт с носителем патогенных микроорганизмов (пневмококков, стрептококков, микоплазм, коронавируса, грибков), систематический стресс и недосыпание, курение, переохлаждение, ослабленный иммунитет, некоторые сопутствующие заболевания, фиброз легких и хронические ЛОР-патологии в анамнезе у родственников.
Известно, что пневмонии в большей степени подвержены:
- Пожилые люди и дети;
- Пациенты с сахарным диабетом;
- Пациенты с сердечно-сосудистыми заболеваниями (сердечная недостаточность);
- Курильщики;
- Пациенты с врожденными патологиями дыхательных путей или хроническими ЛОР-заболеваниями (тонзиллит, бронхиальная астма, обструктивная болезнь легких);
- Пациенты с подавленным иммунитетом;
- Пациенты с экзогенной интоксикацией (алкоголь и другие токсичные вещества);
- Пациенты с пораженными зубами и деснами (кариес, пульпит, зубной камень);
- Пациенты с болезнью Паркинсона;
- Работники производств, медицинских диспансеров и т.д.
Таким пациентам необходимо особенно бережно наблюдать за здоровьем и внимательно прислушиваться к своему организму.
Признаки пневмонии
Для наиболее распространенной вирусной пневмонии (вернее для «пневмоний») характерны следующие симптомы:
- Кашель любого характера: сухой, влажный, с мокротой, гнойным отделяемым, кровью.
- Температура — у больного может быть и жар (39-40 градусов), и слегка повышенная температура тела.
- Боль и дискомфорт в груди.
- Одышка и хрипы в груди, которые можно услышать при прослушивании легкого.
- Ощущение нехватки воздуха.
- Спутанность сознания.
- Упадок сил.
- Боль в горле.
- Боль в мышцах и суставах.
Важно! Пневмония может протекать абсолютно бессимптомно, а иногда наличие даже 1-2 признаков указывает на поражение легких.
Симптомы атипичной пневмонии и COVID-19
Что означает термин «атипичная пневмония»? Его используют, когда хотят подчеркнуть, что воспаление легких вызвано такими микроорганизмами или причинами, которые дают сложную и непредсказуемую клиническую картину. В этом случае наблюдается атипичное течение заболевания, возможны рецидивы и осложнения, которые потребуют длительной реабилитации.
К атипичной пневмонии относится воспаление легких, вызванное микоплазмой, хламидией. В этом случае, как и при COVID-19, у взрослых наблюдаются симптомы:
- Одышка и нехваток воздуха;
- Потеря обоняния;
- Сильный сухой кашель, который со временем переходит во влажный с отделяемым;
- Общее плохое самочувствие: даже температура 37 градусов переносится тяжело и держится долго;
- Боли в мышцах и суставах;
- Боли в грудной клетке.
Также как и в случае с обычной пневмонией, у некоторых наблюдается и бессимптомное течение заболевание. При коронавирусе у больного может быть насморк с потерей обоняния, при этом не бывает чихания (в отличие от простуды и гриппа).
Достоверно выявить или исключить пневмонию можно только с помощью компьютерной томографии легких. На томограмме легких видны очаги поражения дыхательных путей («матовые стекла»). Лабораторные анализы помогут выявить специфических возбудителей воспаления легких по ответной реакции иммунной системы.
Можно ли определить пневмонию в домашних условиях?
Самостоятельно можно в лучшем случае заподозрить пневмонию по общим признакам, указанным выше. При ярко выраженных симптомах — дискомфорте в груди, одышке, кашлю и температуре — необходимо срочно вызвать врача. Самодиагностика и самолечение недопустимы.
Как выявить пневмонию: алгоритм обследования
1. Проконсультируйтесь с врачом — изучив ваш случай, доктор составит план обследования. Воспаление легких классифицируют по ряду признаков (возбудителю, локализации). Пневмония может быть двусторонняя, очаговая (бронхопневмония), вирусно-бактериальная — и от этого зависит схема лечения. Будьте готовы к тому, что при наличии подозрения на воспаление легких вам назначат анализы и лучевую диагностику.
2. Сдайте анализы — лабораторная ПЦР-диагностика поможет дифференцировать пневмонию. Это важно, поскольку вирусная и бактериальная инфекция лечатся по-разному. Однако при определенных обстоятельствах анализы могут давать ложноположительный или ложноотрицательный результат. Например, известно, что при коронавирусе COVID-19 первичные анализы обладают погрешностью около 30%.
3. Проверьте легкие с помощью достоверных методов лучевой диагностики — сканирование грудной клетки покажет очаги поражения легких, если они есть. Сегодня наиболее информативным и точным способом диагностики пневмонии признана компьютерная томография (КТ) легких.
В отличие от флюорографии и рентгена, КТ легких достоверно покажет области поражения легких даже на ранней стадии пневмонии (1 и 2), когда процент деструкции легочной ткани может не превышать 10%. На томограммах такие участки легких выглядят как «матовые стекла» или засветы. При этом пациент успеет вовремя начать лечение, а флюорографию или рентген делать не нужно. Когда заболевание переходит в более тяжелую 3 или 4 форму (такую пневмонию покажет и обычный рентген), справиться с воспалением легких дома и без последующей специальной реабилитации уже не представляется возможным.
Если пациент действительно болен пневмонией, на КТ-сканах визуализируются очаги деструктивных изменений (отёк стенок альвеол, скопления жидкости), при этом на снимках будет несколько «матовых стекол». Например, при коронавирусе они обычно расположены с обеих сторон периферически — в задних и нижних отделах легких. Одно «матовое стекло» может указывать на другие заболевания (аллергию, бронхиальную астму) или онкогенный процесс.
Таким образом, по наличию «матовых стекол» на томограмме легких и их расположению, врачи диагностируют пневмонию. Дополнительные методы обследования (пульсоксиметрия, анализ крови и мокроты) нужны для определения тактики лечения.
Диагностика пневмонии — это комплекс мероприятий, в процессе которого врачи сравнивают данные и ключевые маркеры, чтобы поставить точный диагноз. От этого будет зависеть успех терапии и реабилитации после пневмонии, поскольку важно также свести к минимуму последствия перенесенного заболевания.
КТ легких при атипичной пневмонии и COVID-19
Сегодня КТ легких считается «золотым стандартом» диагностики пневмоний, поскольку с высокой точностью показывает степень поражения легких даже на ранних стадиях. Чувствительность флюорографии и рентгена существенно ниже. Например, на рентгеновском снимке врач увидит области неоднородного затемнения, которые можно интерпретировать как пневмонию, когда воспаление легких достигло уже 3 и 4 стадии. Погрешность не исключена и при лабораторных анализах. Поэтому наиболее оптимальным видом лучевой диагностики при пневмонии будет современная компьютерная томография, исключающая необходимость в других рентгенографических исследованиях.
Во время эпидемий атипичных коронавирусных пневмоний SARS (2002) и MERS (2012), медики столкнулись с проблемой — неточностью лабораторных тестов. В случае с новой коронавирусной инфекцией COVID-19 приблизительно у 30 пациентов из 100, сделавших анализ крови и мокроты, были отмечены ложноотрицательные результаты. Только когда состояние пациентов ухудшалось, на компьютерной томографии выявлялись клинически значимые области деструкции легочной ткани. Оказалось, что коронавирусная пневмония лучше всего визуализируется на КТ легких. Области поражения альвеол соответствуют «матовым стеклам» — ярко выраженным на сканах КТ светлым участкам легких.
КТ легких делают по показаниям врача или самостоятельно при наличии симптомов воспаления легких. При подозрении на ОРВИ или атипичную вирусную пневмонию, вызванную COVID-19, рекомендуется сделать КТ легких. В этом случае исследование позволит определить специфику изменений, а значит будет наиболее информативным. При необходимости в медицинском учреждении пациенту могут быть назначены другие методы обследования.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 20 лет
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Мы перезвоним, подберём удобное для записи время и ответим на вопросы.
Оператор обрабатывает входящие заявки с 8:00 до 22:00
Нажимая на кнопку, вы даете согласие на обработку персональных данных в соответствии с Федеральным законом от 27.07.2006 г. № 152-ФЗ «О персональных данных».
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Пневмония

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.

Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.

Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
- Кашель, который усиливается со временем;
- Если самочувствие малыша улучшилось, а затем снова стало плохо, это может говорить о присутствии осложнений;
- Каждый глубокий вздох приводит к сильному приступу кашля;
- Появляется сильная бледность кожных покровов на фоне развития перечисленных симптомов;
- Появление одышки.
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.

При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
- повышенная потливость;
- слабость;
- одышка.
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
- одышка и боль в груди при передвижении;
- боль при повороте туловища
- невозможность сделать глубокий вдох;
- тахикардия;
- непереносимость физической нагрузки;
- быстрая утомляемость;
- слабость;
- человек выглядит бледным, но с ярким нездоровым румянцем.
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
- Воздушно-капельный способ. Во время заболевания на слизистой оболочке рта и носа образуются капли, которые распространяются по воздуху во время чихания и кашля. Заразиться воздушно-капельным путем можно в любом общественном месте: больнице, магазине, общественном транспорте. Патогенный возбудитель распространяется по воздуху вместе с частичками слизи, мокроты, слюны.
- Контактный. Также инфекция передается во время соприкосновений – рукопожатия, объятия, поцелуя. Люди подвергаются инфекции, когда прикасаются к загрязненным предметам или во время того, когда трогают грязными руками рот, глаза, нос.
- Бытовой. Инфекция может передаваться через полотенца, посуду и постельное белье общего пользования. Поэтому больного нужно снабдить личными предметами гигиены, и по мере возможности чаще их менять и стирать.
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |

Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
- Общий анализ крови;
- Общий анализ мочи;
- Анализ мокроты – проводится для определения воспалительного процесса в организме, а также возбудителя пневмонии и его чувствительности к антибиотикам.
Из диагностических методов исследования вам назначат:
- Рентгенографию грудной клетки – на снимках появляются затемнения в местах поражения тканей;
- Компьютерную томографию и магнитно-резонансную томографию – используют в качестве дополнительных мер, когда другие методы не позволяют поставить точный диагноз.
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
- Происходят частые вспышки заболеваний;
- Посещение зон общественного пользования;
- Работа в бактериологической лаборатории;
- Частые пневмонии, ОРВИ и грипп, от которых страдает пациент.
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов:
Пневмония
Пневмония – острое поражение легких инфекционно-воспалительного характера, в которое вовлекаются все структурные элементы легочной ткани, преимущественно – альвеолы и интерстициальная ткань легких. Клиника пневмонии характеризуется лихорадкой, слабостью, потливостью, болью в грудной клетке, одышкой, кашлем с мокротой (слизистой, гнойной, «ржавой»). Пневмония диагностируется на основании аускультативной картины, данных рентгенографии легких. В остром периоде лечение включает антибиотикотерапию, дезинтоксикационную терапию, иммуностимуляцию; прием муколитиков, отхаркивающих, антигистаминных средств; после прекращения лихорадки – физиотерапию, ЛФК.
МКБ-10

Общие сведения
Пневмония – воспаление нижних дыхательных путей различной этиологии, протекающее с внутриальвеолярной экссудацией и сопровождающееся характерными клинико-рентгенологическими признаками. Острая пневмония встречается у 10-14 человек из 1000, в возрастной группе старше 50 лет – у 17 человек из 1000. Актуальность проблемы заболеваемости острой пневмонией сохраняется, несмотря на внедрение новых антимикробных препаратов, также как сохраняется высокий процент осложнений и летальность (до 9%) от пневмоний.
Среди причин смертности населения пневмония стоит на 4-ом месте после заболеваний сердца и сосудов, злокачественных новообразований, травматизма и отравлений. Пневмония может развиваться у ослабленных больных, присоединяясь к течению сердечной недостаточности, онкологических заболеваний, нарушениям мозгового кровообращения, и осложняет исход последних. У пациентов со СПИДом пневмония является основной непосредственной причиной гибели.

Причины и механизм развития пневмонии
Среди этиофакторов, вызывающих пневмонию, на первом месте стоит бактериальная инфекция. Чаще всего возбудителями пневмонии являются:
- грамположительные микроорганизмы: пневмококки (от 40 до 60%), стафилококки (от 2 до 5%), стрептококки (2,5%);
- грамотрицательные микроорганизмы: палочка Фридлендера (от 3 до 8%), гемофильная палочка (7%), энтеробактерии (6%), протей, кишечная палочка, легионелла и др. (от 1,5 до 4,5%);
- микоплазмы (6%);
- вирусные инфекции (вирусы герпеса, гриппа и парагриппа, аденовирусы и т. д.);
- грибковые инфекции.
Также пневмония может развиваться вследствие воздействия неинфекционных факторов: травм грудной клетки, ионизирующего излучения, токсических веществ, аллергических агентов.
Факторы риска
К группе риска по развитию пневмонии относятся пациенты с застойной сердечной недостаточностью, хроническими бронхитами, хронической носоглоточной инфекцией, врожденными пороками развития легких, с тяжелыми иммунодефицитными состояниями, ослабленные и истощенные больные, пациенты, длительно находящиеся на постельном режиме, а также лица пожилого и старческого возраста.
Особо подвержены развитию пневмонии курящие и злоупотребляющие алкоголем люди. Никотин и пары алкоголя повреждают слизистую оболочку бронхов и угнетают защитные факторы бронхопульмональной системы, создавая благоприятную среду для внедрения и размножения инфекции.
Патогенез
Инфекционные возбудители пневмонии проникают в легкие бронхогенным, гематогенным или лимфогенным путями. При имеющемся снижении защитного бронхопульмонального барьера в альвеолах развивается инфекционное воспаление, которое через проницаемые межальвеолярные перегородки распространяется на другие отделы легочной ткани. В альвеолах происходит образование экссудата, препятствующего газообмену кислорода между легочной тканью и кровеносными сосудами. Развиваются кислородная и дыхательная недостаточность, а при осложненном течении пневмонии – сердечная недостаточность.
В развитии пневмонии выделяется 4 стадии:
- стадия прилива (от 12 часов до 3 суток) – характеризуется резким кровенаполнением сосудов легких и фибринозной экссудацией в альвеолах;
- стадия красного опеченения (от 1 до 3 суток) – происходит уплотнение ткани легкого, по структуре напоминающей печень. В альвеолярном экссудате обнаруживаются эритроциты в большом количестве;
- стадия серого опеченения – (от 2 до 6 суток) – характеризуется распадом эритроцитов и массивным выходом лейкоцитов в альвеолы;
- стадия разрешения – восстанавливается нормальная структура ткани легкого.
Классификация
1. На основании эпидемиологических данных различают пневмонии:
- внебольничные (внегоспитальные)
- внутрибольничные (госпитальные)
- вызванные иммунодефицитными состояниями
- атипичного течения.
2. По этиологическому фактору, с уточнением возбудителя, пневмонии бывают:
- бактериальными
- вирусными
- микоплазменными
- грибковыми
- смешанными.
3. По механизму развития выделяют пневмонии:
- первичные, развивающиеся как самостоятельная патология
- вторичные, развивающиеся как осложнение сопутствующих заболеваний (например, застойная пневмония)
- аспирационные, развивающиеся при попадании инородных тел в бронхи (пищевых частиц, рвотных масс и др.)
- посттравматические
- послеоперационные
- инфаркт-пневмонии, развивающиеся вследствие тромбоэмболии мелких сосудистых ветвей легочной артерии.
4. По степени заинтересованности легочной ткани встречаются пневмонии:
- односторонние (с поражением правого или левого легкого)
- двусторонние
- тотальные, долевые, сегментарные, субдольковые, прикорневые (центральные).
5. По характеру течения пневмонии могут быть:
- острые
- острые затяжные
- хронические
6. С учетом развития функциональных нарушений пневмонии протекают:
- с наличием функциональных нарушений (с указанием их характеристик и выраженности)
- с отсутствием функциональных нарушений.
7. С учетом развития осложнений пневмонии бывают:
- неосложненного течения
- осложненного течения (плевритом, абсцессом, бактериальным токсическим шоком, миокардитом, эндокардитом и т. д.).
8. На основании клинико-морфологических признаков различают пневмонии:
- паренхиматозные (крупозные или долевые)
- очаговые (бронхопневмонии, дольковые пневмонии)
- интерстициальные (чаще при микоплазменном поражении).
9. В зависимости от тяжести течения пневмонии делят на:
- легкой степени – характеризуется слабо выраженной интоксикацией (ясное сознание, температура тела до 38°С, АД в норме, тахикардия не более 90 уд. в мин.), одышка в покое отсутствует, рентгенологически определяется небольшой очаг воспаления.
- средней степени – признаки умеренно выраженной интоксикации (ясное сознание, потливость, выраженная слабость, температура тела до 39°С, АД умеренно снижено, тахикардия около 100 уд. в мин.), частота дыхания – до 30 в мин. в покое, рентгенологически определяется выраженная инфильтрация.
- тяжелой степени – характеризуется выраженной интоксикацией (лихорадка 39-40°С, помутнение создания, адинамия, бред, тахикардия свыше 100 уд. в мин., коллапс), одышка до 40 в мин. в покое, цианоз, рентгенологически определяется обширная инфильтрация, развитие осложнений пневмонии.
Симптомы пневмонии
Крупозная пневмония
Характерно острое начало с лихорадки свыше 39°С, озноба, болей в грудной клетке, одышки, слабости. Беспокоит кашель: сначала сухой, непродуктивный, далее, на 3-4 день – с «ржавой» мокротой. Температура тела постоянно высокая. При крупозной пневмонии лихорадка, кашель и отхождение мокроты держатся до 10 дней.
При тяжелой степени течения крупозной пневмонии определяется гиперемия кожных покровов и цианоз носогубного треугольника. На губах, щеках, подбородке, крыльях носа видны герпетические высыпания. Состояние пациента тяжелое. Дыхание поверхностное, учащенное, с раздуванием крыльев носа. Аускультативно выслушиваются крепитация и влажные мелкопузырчатые хрипы. Пульс, частый, нередко аритмичный, АД снижено, сердечные тона глухие.
Очаговая пневмония
Характеризуется постепенным, малозаметным началом, чаще после перенесенных ОРВИ или острого трахеобронхита. Температура тела фебрильная (38-38,5°С) с суточными колебаниями, кашель сопровождается отхождением слизисто-гнойной мокроты, отмечаются потливость, слабость, при дыхании – боли в грудной клетке на вдохе и при кашле, акроцианоз. При очаговой сливной пневмонии состояние пациента ухудшается: появляются выраженная одышка, цианоз. При аускультации выслушивается жесткое дыхание, выдох удлинен, сухие мелко- и среднепузырчатые хрипы, крепитация над очагом воспаления.
Осложнения пневмонии
Особенности течения пневмонии обусловлены степенью тяжести, свойствами возбудителя и наличием осложнений. Осложненным считается течение пневмонии, сопровождающееся развитием в бронхолегочной системе и других органах воспалительных и реактивных процессов, вызванных непосредственно воспалением легких. От наличия осложнений во многом зависит течение и исход пневмонии. Осложнения пневмонии могут быть легочными и внелегочными.
Легочными осложнениями при пневмонии могут быть:
- обструктивный синдром
- абсцесс, гангрена легкого
- парапневмонический экссудативный плеврит.
Среди внелегочных осложнений пневмонии часто развиваются:
- острая сердечно-легочная недостаточность
- эндокардит, миокардит
- менингит и менингоэнцефалит
- инфекционно-токсический шок
- анемия
- психозы и т. д.
Диагностика
При диагностике пневмонии решаются сразу несколько задач: дифференциальная диагностика воспаления с другими легочными процессами, выяснение этиологии и степени тяжести (осложнений) пневмонии. Пневмонию у пациента следует заподозрить на основании симптоматических признаков: быстрого развития лихорадки и интоксикации, кашля.
- Физикальное исследование. Определяется уплотнение легочной ткани (на основании перкуторного притупления легочного звука и усиления бронхофонии), характерной аускультативной картины – очаговых, влажных, мелкопузырчатых, звучных хрипов или крепитации.
- Лабораторная диагностика. Изменения в общем анализе крови при пневмонии характеризуются лейкоцитозом от 15 до 30 • 109/л, палочкоядерным сдвигом лейкоцитарной формулы от 6 до 30%, повышением СОЭ до 30-50 мм/ч. В общем анализе мочи может определяться протеинурия, реже микрогематурия. Баканализ мокроты при пневмонии позволяет выявить возбудителя и определить его чувствительность к антибиотикам.
- Рентгенография легких.Рентгенограммы при пневмонии обычно делают в начале заболевания и спустя 3-4 недели для контроля разрешения воспаления и исключения другой патологии (чаще бронхогенного рака легких). При любых видах пневмоний чаще процесс захватывает нижние доли легкого. На рентгенограммах при пневмонии могут выявляться следующие изменения: паренхиматозные (очаговые или диффузные затемнения различной локализации и протяженности); интерстициальные (легочный рисунок усилен за счет периваскулярной и перибронхиальной инфильтрации).
- УЗИ. По данным эхокардиографии и УЗИ плевральной полости иногда определяется плевральный выпот.

Лечение пневмонии
Пациентов с пневмонией, как правило, госпитализируют в общетерапевтическое отделение или отделение пульмонологии. На период лихорадки и интоксикации назначается постельный режим, обильное теплое питье, высококалорийное, богатое витаминами питание. При выряженных явлениях дыхательной недостаточности больным пневмонией назначают ингаляции кислорода. Основные направления терапии:
- Антибиотикотерапия. Основным в лечении пневмонии является антибактериальная терапия. Назначать антибиотики следует как можно ранее, не дожидаясь определения возбудителя. Подбор антибиотика осуществляет врач, никакое самолечение недопустимо! При внегоспитальной пневмонии чаще назначают пенициллины (амоксициллин с клавулановой к-той, ампициллин и т. д.), макролиды, цефалоспорины. Выбор способа введения антибиотика определяется тяжестью течения пневмонии. Для лечения внутрибольничных пневмоний используют пенициллины, цефалоспорины, фторхинолоны (ципрофлоксацин, офлоксацин и т. д.), карбапенемы, аминогликозиды. При неизвестном возбудителе назначают комбинированную антибиотикотерапию из 2-3 препаратов. Курс лечения может продолжаться от 7-10 до 14 дней, возможна смена антибиотика.
- Симптоматическая терапия. При пневмониях показано проведение дезинтоксикационной терапии, иммуностимуляции, назначения жаропонижающих, отхаркивающих и муколитических, антигистаминных средств.
- Физиолечение. После прекращения лихорадки и интоксикации режим расширяют и назначают проведение физиотерапии (электрофорез с кальцием хлоридом, калием йодидом, гиалуронидазой, УВЧ, массаж, ингаляции) и ЛФК для стимуляции разрешения воспалительного очага.
Лечение пневмонии проводится до полного выздоровления пациента, которое определяется нормализацией состояния и самочувствия, физикальных, рентгенологических и лабораторных показателей. При частых повторных пневмониях одной и той же локализации решается вопрос о хирургическом вмешательстве.
Прогноз
При пневмонии прогноз определяется рядом факторов: вирулентностью возбудителя, возрастом пациента, фоновыми заболеваниями, иммунной реактивностью, адекватностью лечения. Неблагоприятны в отношении прогноза осложненные варианты течения пневмоний, иимунодефицитные состояния, устойчивость возбудителей к антибиотикотерапии. Особенно опасны пневмонии у детей до 1 года, вызванные стафилококком, синегнойной палочкой, клебсиеллой: летальность при них составляет от 10 до 30%.
При своевременных и адекватных лечебных мероприятиях пневмония заканчивается выздоровлением. По вариантам изменений в легочной ткани могут наблюдаться следующие исходы пневмонии:
- полное восстановление структуры легочной ткани – 70 %;
- формирование участка локального пневмосклероза – 20 %;
- формирование участка локальной карнификации – 7%;
- уменьшение сегмента или доли в размерах – 2%;
- сморщивание сегмента или доли – 1%.
Профилактика
Меры предупреждения развития пневмонии заключаются в закаливании организма, поддержании иммунитета, исключении фактора переохлаждения, санации хронических инфекционных очагов носоглотки, борьбе с запыленностью, прекращении курения и злоупотребления алкоголем. У ослабленных лежачих пациентов с целью профилактики пневмонии целесообразно проведение дыхательной и лечебной гимнастики, массажа, назначение антиагрегантов (пентоксифиллина, гепарина).
1. Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике (Пособие для врачей)/ Чучалин А.Г., Синопальников А.И., Козлов Р.С., Тюрин И.Е.,С.А. Рачина// Клиническая микробиология и антимикробная химиотерапия. – 2010 – Т. 12, №3.
3. Внутренние болезни в 2-х томах: учебник/ Под ред. Мухина Н.А., Моисеева В.С., Мартынова А.И. – 2010.
4. Пневмонии: сложные и нерешенные вопросы диагностики и лечения/ Новиков Ю.К.// Русский медицинский журнал. – 2004 – №21.
Воспаление легких: симптомы и лечение
Пневмония (воспаление легких) – это острый воспалительный инфекционный процесс, локализирующийся в легочной ткани. Пневмония может быть типичной и атипичной, и при неправильно подобранном лечении может перетечь в хроническую форму или даже привести к летальному исходу. Ежегодно пневмония уносит жизни сотен тысяч людей, а главной причиной этому является именно не своевременное лечение.
Первые признаки воспаления легких у взрослых
Существуют следующие симптомы, наличие которых свидетельствует о развитии пневмонии:
- лихорадка (до 40 градусов);
- озноб (мышечная дрожь);
- сдавливающая боль в грудной клетке;
- кашель разного вида;
- головные боли, головокружения;
- бледность кожных покровов;
- снижение аппетита;
- цианоз (синюшность носа);
- хрипы при дыхании;
- судороги;
- тошнота, рвота;
- диарея;
- отдышка;
- сбитое дыхание;
- повышенное потоотделение;
- общая слабость и пониженная трудоспособности.
Обнаружив у себя несколько вышеперечисленных симптомов, необходимо немедленно обратиться к врачу, объяснив ему свои жалобы, в том числе и обнаруженные признаки заболевания воспаления в легких. У взрослых пневмония развивается очень стремительно, и при ненадлежащем лечении способна привести к еще более серьезным патологиям, порой даже к летальному исходу.
Какие симптомы при воспалении легких у взрослых?
Количество и интенсивность первичных признаков может варьироваться, однако существует ряд наиболее часто встречающихся случаев течения воспаления легких:
- крупозная форма воспаления легких. Клиническая картина данной разновидности недуга, как правило, в начале своего развития схожа с проявлениями обычной простуды или гриппа. У больного резко повышается температура до 38-39 градусов, начинается озноб, слабость, возможны головные боли. Позже к данным симптомам присоединяются кашель – сухой или с небольшим отделением мокроты, отдышка и боли в области грудной клетки. Данная форма заболевания может продолжаться до 3-х недель;
- очаговая пневмония. Характеризуется незначительным повышением температуры (до 37-38 градусов), сопряженным с сухим кашлем, позже переходящим во влажный с отделением мокроты. Такому виду болезни также присущи слабость, боли в правом боку в области груди и головне боли;
- атипичная пневмония. Может протекать со слабо выраженными симптомами или вовсе с полным отсутствием видимой клинической картины. Кашель при пневмонии у взрослых отсутствует, как и повышенная температура. Пациент может жаловаться на общее недомогание и незначительные боли в груди. Такая форма болезни, как правило, выявляется случайно на флюорографическом или рентгеновском снимке.
- хроническая форма пневмонии. Наиболее часто является последствием неправильного лечения острых форм, либо возникает при постоянном контакте со внешним раздражителем. Хроническая форма периодически вспыхивает, но в периоды затишья проявляется лишь сухим кашлем. Во время обострения проявляются все вышеописанные симптомы любого из вида пневмонии. Кашель при воспалении легких у взрослых – влажный, с выделением мокроты слизистого характера, иногда с примесью гнойных сгустков. Таким недугом чаще всего страдают курильщики или работники химических производств.
Воспаление легких без температуры: симптомы у взрослых
При воспалении легких симптомы у взрослых без температуры могут возникать вследствие многих причин, заболевание может быть определено на основании следующих признаков:
- при минимальных физических нагрузках человек испытывает жар, а также усиливается потоотделение;
- беспокоит кашель, который длится более 2-х недель и сопровождается выделением мокроты;
- болезненные ощущения в груди возникают при поворачивании корпуса;
- снижение аппетита, жажда;
- чувство слабости;
- учащенное дыхание;
- румянец, который может проявляться только на одной щеке, со стороны воспаленного легкого;
- подъем при дыхании одной половины грудной клетки, боль при дыхании.
При пневмонии без температуры характерным признаком является то, что грудная клетка может разворачиваться только влево или вправо. При обнаружении данного симптома необходимо незамедлительно обратиться к пульмонологу. Клиника терапии работает ежедневно 24 часа в сутки, поэтому медицинский персонал всегда готов к приему пациентов.
Воспаление легких (симптомы без температуры): лечение
Самолечение при пневмонии без температуры недопустимо, пациент для получения положительной динамики при лечении должен ежедневно выполнять рекомендации специалиста. Симптомы пневмонии у взрослых без температуры схожи с простудой, которая лечится под контролем врача.
При пневмонии выполняется комплексное лечение, которое направлено как на ликвидацию возбудителей, так и на устранение симптомов. Для борьбы с патогенными микроорганизмами применяются антибиотики, при выборе которых учитывается устойчивость микробов к лекарственному средству. Длительность медикаментозного лечения данными препаратами составляет от 7 до 10 дней.
Насколько эффективна флюорография при воспалении легких
Флюорография – это метод рентгенологического обследования, который позволяет посредством рентген-лучей проникнуть через тело человека, фиксируя полученную картинку на экране изображения. Качество и однородность снимка флюорографии обусловлены способностью разных тканей тела поглощать эти лучи. На снимке светлыми пятнами выглядят сердце, бронхиолы, ребра и сами бронхи. Неравномерность легочной ткани и белые пятна в ненадлежащем месте могут свидетельствовать о наличии различных патологий: флюорография показывает пневмонию, эмфизему, туберкулёз, обструктивную болезнь легких и другие заболевания легочной системы.

Воспаление легких: рентген или флюорография?
Принято считать, что показывает флюорография легких показывает воспаление, а рентген может это лишь подтвердить. На самом деле, флюорография – это скорее профилактический метод, чем метод обследования конкретной патологии.
Ответ на вопрос “Показывает ли флюорография воспаление легких и бронхит?” – спорный, так как полученная картинка всецело зависит как от серьезности самой патологии, так и от толщины тканей, через которые проникают радиоактивные лучи.
Профилактический снимок флюорографии обезопасит от хронического воспаления легких или атипичной его формы и предупредит развитие другие патологий, однако именно рентген поможет определить локализацию воспалительного процесса и его сложность. Более того, метод рентгена является более безопасным, так как его доза облучения не так велика, как доза облучения при флюорографии.
Рентген легких при пневмонии
Рентген при пневмонии проводится в случае, если врач зафиксировал все видимые признаки заболевания и, если лабораторные анализы (анализы крови, мочи) это подтвердили. Противопоказаний к рентгену не существует, однако данного исследования рекомендуется избегать женщинам во время беременности.
Но в случаях, когда ожидаемая польза для здоровья матери превышает вред ребенку, рентген все же используют и во время вынашивания ребенка, при этом делая все возможное, чтобы минимизировать попадание радиоактивных лучей.
Флюорография: воспаление легких, фото и диагноз
Снимок флюорограммы также является действенным методом обследования, в особенности за неимением других способов. Существует ряд изменений, который может показать флюорография:
- изменение корней легких и легочного контура;
- фиброз;
- очаг воспаления легких и его локализацию;
- петрификаты и кальцинаты;
- увеличение лимфатических узлов;
- инфильтрат и очаги за тенью сердца.
Снимки флюорограммы являются достаточно информативными, однако они не способны уточнить диагноз в полной мере. Например, на них трудно увидеть тонкие линейные тени, присущие воспалению легких, а также некоторые виды пневмонии, вызванные определенными инфекциями.
Может ли флюорография показать пневмонию?
Пневмонию возможно увидеть, как на флюорографическом, так и на рентгеновском исследованиях. Проводить обследование, должен квалифицированный специалист, ведь от того, как он прочтет снимок легких при пневмонии, будет зависеть дальнейшее лечение пациента и, как следствие, его самочувствие.
Опытные врачи Юсуповской больницы определяют пневмонию и ее разновидности как по флюорографическим, так и по рентгеновским снимкам. Пульмонологи в свою очередь смогут внимательно и грамотно прописать лечение, включающее в себя качественные и проверенные многолетним опытом препараты. Записаться на прием возможно по телефону либо на нашем сайте, обратившись в круглосуточный онлайн сервис.

Что показывает анализ крови при воспалении легких?
Одним из решающих анализов в обследовании также является общий анализ крови (ОАК). Анализ крови при воспалении легких помогает определить интенсивность воспалительного процесса в организме. Особое внимание уделяется количеству лейкоцитов, скорости оседания эритроцитов (СОЭ) и установлению лейкоцитарной формулы, которая и помогает определить возможную этиологию заболевания (бактериальное оно или вирусное).
Общий анализ
Кровь при пневмонии может характеризоваться следующими показателями:
- лейкоциты при воспалении легких повышены, возникает лейкоцитоз. В норме содержание белых кровяных телец в крови здорового взрослого человека варьируется от 4 до 9 Г/л. Однако при пневмонии этот показатель может возрасти до 40-60 Г/л, поскольку начинается сопротивление организма инфекции;
- эритроциты находятся в пределах нормы или слегка уменьшаются. Значительное сокращение количества эритроцитов может быть только при условии тяжелого течения болезни в результате обезвоживания;
- снижение числа лейкоцитов (лейкопения) – характерна для вирусной пневмонии;
- в случае если лейкоцитарная формула показывает пониженное количество лимфоцитов и повышенное количество нейтрофилов – это в большинстве случаев обозначает наличие пневмонии вирусного характера;
- уменьшение процентного соотношения моноцитов, базофилов и эозинофилов;
- СОЭ при воспалении легких (или реакция оседания, РОЭ) превышает нормальные показатели. Нормой СОЭ для женщин является 2-15 мм/ч, для мужчин 1-8 мм/ч, в то время как при пневмонии этот показатель у обоих полов может превышать 30 мм/ч;
- тромбоциты, как правило, находятся в пределах нормы.
Показатели крови при заболевании и во время выздоровления
Сразу после выздоровления пациента показатели ОАК улучшаются, однако не приходят в норму полностью. Воспалительный процесс такого характера не проходит быстро, поэтому беспокоиться об изменениях ОАК после выздоровления не стоит, так как они будут сохраняться еще достаточно долго, пока иммунитет полностью не восстановится.
Пневмонию очень важно начать лечить вовремя, во избежание развития более серьезных вторичных патологий. Своевременное и качественное лечение определяет скорость выздоровления и легкость течения самой болезни.
Какой кашель при воспалении легких у взрослых?
Кашель при пневмонии у взрослых является одним из факторов, помогающих определить разновидность заболевания и даже его возбудителя. К основным видам кашля относят:
- влажный или сухой – наиболее распространенные типы кашля, часто встречающиеся как у взрослых, так и у детей;
- спастический – кашель, сопровождающийся свистящими звуками и спазмами в области грудной клетки. Может присутствовать вне зависимости от времени суток, однако наиболее явен в период бодрствования;
- лающий – редкий вид кашля, возникающий, как правило, при развитии осложнений со стороны других органов легочной системы;
- коклюшеподобный – приступообразный кашель, доводящий организм человека до крайней степени изнеможения. Может также ранить гортань или горловую область;
- кашель с синкопами – приступообразный кашель, сопряженный с внезапными обморочными состояниями;
- битональный – кашель, по звучанию чередующий низкие и высокие тона. Данный вид кашля наиболее часто свидетельствует о попадании в дыхательные пути инородного тела;
- стаккато – сухой, звонкий кашель;
- сиплый – как правило, не формируется при воспалении легких, а является его побочным симптомом, свидетельствующим о недостаточном лечении.

Профилактика возникновения воспаления легких
Во избежание развития пневмонии, следует регулярно выполнять следующие рекомендации:
- соблюдать правила личной гигиены – не есть и не касаться лица и рта немытыми руками;
- ежедневно выполнять легкую физическую нагрузку, делать зарядку, либо много гулять на открытом воздухе;
- употреблять пищу, обогащенную клетчаткой, витаминами и минералами (особенно в период эпидемии);
- регулярно отдыхать, по возможности избегать стрессов, вести режим дня;
- проветривать помещение несколько раз в день;
- закалять организм (только не в период любой болезни);
- избавиться от вредных привычек, в особенности от курения, так как эта вредная привычка повышает риск развития воспаления легких;
- во время сезонных эпидемий необходимо избегать общественных мест с большим скоплением людей;
- не переохлаждать и не перегревать организм;
- при возможности сделать прививку.
Своевременное обращение к грамотному специалисту гарантирует в будущем отсутствие вторичных заболеваний. Пульмонологи Юсуповской больницы обеспечат пациенту быстрое восстановление, максимально обезопасив его от развития осложнений. Обратиться к доктору можно, предварительно записавшись на консультацию на сайте нашей клиники, либо позвонив по телефону.
Питание при воспалении легких
Выбор продуктов питания и блюд зависит в острый период пневмонии от того, насколько долго длится лихорадка. При воспалении легких зачастую у больных снижен аппетит, поэтому следует выбирать продукты, которые легко усваиваются и являются достаточно питательными.
Питание при воспалении легких может включать:
- бульоны. Главным преимуществом бульонов является высокое содержание жирорастворимых витаминов, белков и жиров. В бульонах содержится большое количество воды, которая необходима организму при пневмонии для восстановления водного баланса. При воспалении легких ингредиенты для бульона необходимо выбирать с особой осторожностью. Для детей рекомендуется использовать мясо индейки, свежую зелень, лук и морковь. Детям до одного года бульоны противопоказаны, как и людям с заболеваниями поджелудочной железы, желчного пузыря и печени;
- овощи, такие как болгарский перец, томаты, огурцы, листовой салат и зелень показаны больным пневмонией. Если у больного отсутствует желание употреблять овощи, они могу быть заменены фруктами на непродолжительный период;
- блюда из круп. Наиболее полезными среди круп считаются овсянка и гречка, употребление которых может быть в виде гарниров;
- молочные продукты. Кисломолочные продукты при антибактериальной терапии нормализуют деятельность желудочно-кишечного тракта и микрофлору. Наиболее полезными продуктами являются: биокефир, айран, мацони;
- паровые котлеты, блюда из курицы, индейки, рыбы белых сортов. Блюда из мяса, птицы и рыбы должны быть легкоусвояемыми. Они содержат собственные белки, такие как иммуноглобулины, которые повышают сопротивляемость организма в борьбе с инфекцией.
Питьевой режим при пневмонии
При определении оптимального объема жидкости, который следует выпивать при пневмонии, специалисты руководствуются несколькими характеристиками:
- масса тела пациента;
- температура тела человека в период болезни;
- температура окружающей среды;
- активность больного;
- интенсивность потоотделения.
- Примерная физиологическая потребность людей различных возрастов составляет:
- ребенку возрастом 3 месяца необходимо количество жидкости на 1 кг 140-160 мл;
- ребенок, достигший одного года, должен выпивать в день на 1 кг веса 120–135 мл жидкости;
- детям до 10 лет в сутки рекомендуется выпивать не менее 70–85 мл жидкости на 1 кг массы тела;
- для взрослых оптимальный объем жидкости в сутки определен 30–45 мл на 1 кг массы тела.
В острый период воспаления полезно употреблять как чистую питьевую воду, так и морсы из клюквенного, брусничного и малинового варенья, настои трав, оказывающих противовоспалительное действие, компоты из сухофруктов.

Последствия воспаления легких
Если не лечить воспаление лёгких, какие последствия могут быть? У пациентов с воспалением лёгких могут развиться абсцесс и гангрена лёгкого.
Вследствие закупорки просвета бронха и нарушения его проходимости может развиться ателектаз лёгкого. Стенки лёгкого сжимаются, воздух из пораженного сегмента выходит. Спадаются альвеолы во всем лёгком либо на ограниченном участке спадаются. Дыхательный орган перестаёт участвовать в газообмене.
Серьезным последствием пневмонии являются остаточные бронхоэктазы. Обильная вязкая слизь закупоривает заложенные бронхи, они патологически расширяются. Развивается бронхоэктатическая болезнь.
Слабость после воспаления легких
Слабость после воспаления легких, а также ряд других последствия заболевания, хорошо устраняются физиотерапевтическими методами, физическими процедурами, диетой, а также медикаментозным курсом. Лучше всего применять все методы комплексно.
Почему слабость долго не проходит?
Слабость после пневмонии напоминает астенический синдром после тяжелой болезни. Она может преследовать пациента до четырех недель.
Чтобы быстрее привести свой организм в норму, необходимо пройти курс общеукрепляющей терапии. Доктора Юсуповской больницы назначают своим пациентам прием витаминов, курс хвойных ванн, а также препараты брома с кофеином. Также благоприятно сказываются на общем самочувствии ежедневные прогулки на свежем воздухе.


