Синдром Иценко-Кушинга (Синдром Кушинга, Сushing’s syndrome)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синдром Кушинга: причины появления, симптомы, диагностика и способы лечения.
Синдром Иценко-Кушинга – это сочетание клинических симптомов, вызванных хроническим повышением уровня кортизола или родственных ему кортикостероидов в крови. Болезнь Иценко-Кушинга – это синдром Кушинга, причиной которого служит избыточная гипофизарная продукция адренокортикотропного гормона (АКТГ), как правило, обусловленная небольшой доброкачественной опухолью гипофиза – аденомой. Иногда АКТГ производится опухолью, которая не связана с гипофизом, она может находиться где угодно, чаще – в легких и грудной клетке. Порой злокачественные опухоли хорошо маскируются под железы и начинают вырабатывать гормоны альдостерон и кортизол, что, в свою очередь, приводит к повышению их концентраций в человеческом организме. При этом собственные железы понемногу начинают атрофироваться – таким образом организм старается бороться с избытком гормонов.
Синдром Иценко-Кушинга также возникает из-за перепроизводства кортизола надпочечниками или употребления больших доз глюкокортикоидных препаратов таких как преднизолон или дексаметазон при лечении ряда болезней (астмы, ревматоидного артрита и некоторых других аутоиммунных патологических состояний). Заболевание может возникнуть в любом возрасте, но чаще всего в 20-40 лет, оно может быть врожденным или приобретенным. Женщины поражаются в 10 раз чаще, чем мужчины.
У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, а также во время беременности, иногда наблюдается небольшое повышение уровня гормонов надпочечников и развивается псевдо-синдром Иценко-Кушинга.
Классификация заболевания. Кодирование по МКБ-10
Синдром Иценко-Кушинга (E24):
E24.0. Болезнь Иценко-Кушинга гипофизарного происхождения (гиперсекреция АКТГ гипофизом, гиперадренокортицизм гипофизарного происхождения);
E24.1. Синдром Нельсона;
E24.3. Эктопический АКТГ-синдром;
E24.4. Кушингоидный синдром, вызванный алкоголем;
E24.8. Другие состояния, характеризующиеся кушингоидным синдромом;
E24.9. Синдром Иценко-Кушинга неуточненный.
Симптомы синдрома Иценко-Кушинга
У большинства больных с различными формами гиперкортицизма: АКТГ-зависимыми (болезнь Иценко-Кушинга, аденома гипофиза, АКТГ эктопический синдром) и АКТГ-независимыми формами (аденома коры надпочечника и/или двусторонняя микро-, макроузелковая гиперплазия) клинические проявления заболевания постоянны и зависят от скорости секреции кортизола надпочечниками.
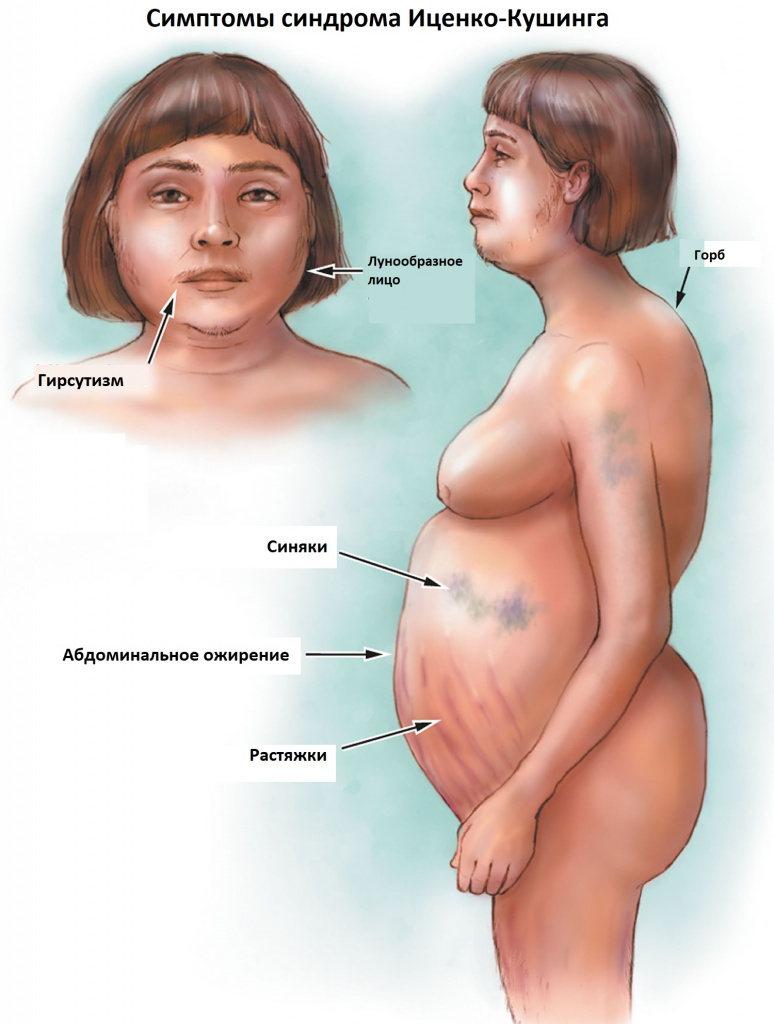
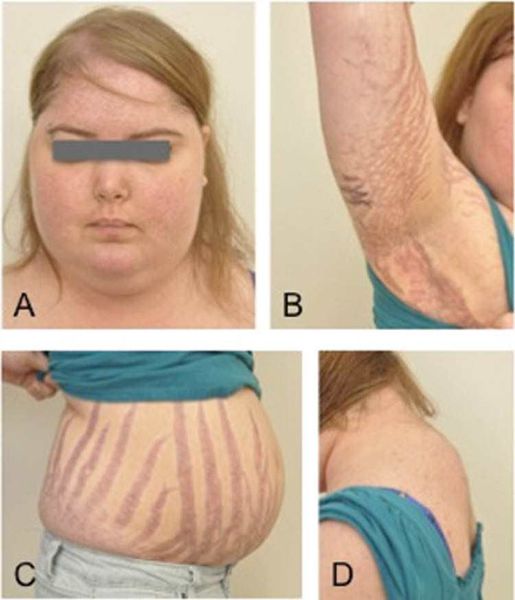
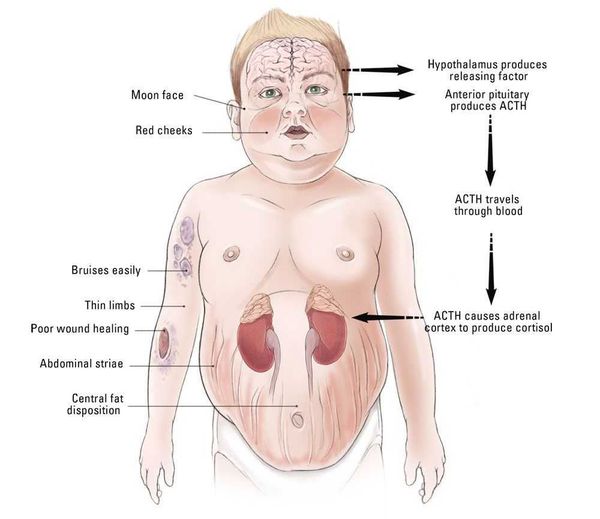
К классическим признакам синдрома Иценко-Кушинга у взрослых относятся «лунообразное» лицо багрово-красного цвета, часто возникают многочисленные угревидные высыпания, центральное ожирение с одновременной потерей жировой ткани на бедрах, ягодицах и руках, истончение кожи и ломкость капилляров, приводящие к легкому и часто спонтанному образованию синяков. За счет неправильного и неравномерного жироотложения происходит необратимая деформация позвоночника, больные сутулятся, происходит нарушение осанки (кифоз, сколиоз). На бедрах, предплечьях, животе можно увидеть растяжки ярко-красного или даже фиолетового цвета, надключичные жировые подушечки и периферические отеки. Часто происходит разрушение костной ткани, отмечается склонность к переломам. У женщин по причине избытка половых гормонов возникают признаки излишнего оволосения по мужскому типу, появляются существенные перебои менструального цикла. У детей самым ранним признаком служит избыточная масса тела при задержке роста.
За счет повышенного уровня кортизола могут возникать гипертония, аритмия, поражение сердца и сосудов, высокий уровень глюкозы в крови, снижение зрения, приступы агрессивности, депрессия, нарушения терморегуляции (именно такие больные очень часто потеют, а также могут мерзнуть в жаркую погоду).
Диагностика синдрома Иценко-Кушинга
Ярко выраженный синдром Иценко-Кушинга не представляет особых диагностических трудностей. Достаточно лишь оценить внешний облик человека и провести с ним беседу. Но заболевание с умеренными проявлениями может вызвать у врача ряд проблем. Всегда следует исключать предварительный прием глюкокортикостероидов пациентом (экзогенный синдром Кушинга). Диагноз ставится клинически, а подтверждается данными лабораторных и визуализирующих методов исследований для установления стадии болезни и выяснения первопричины патологии.
Подтверждение избытка кортизола выполняется строго по показаниям врача одним из четырех методов:
-
оценка количества кортизола – определение свободного кортизола мочи в двукратных суточных пробах;
Свободный кортизол в суточной моче – скрининговый тест, применяемый в диагностике гиперфункции коры надпочечников.
Болезнь Иценко — Кушинга – симптомы и лечение
Что такое болезнь Иценко — Кушинга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ворожцова Е. И., эндокринолога со стажем в 12 лет.
Над статьей доктора Ворожцова Е. И. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Болезнь Иценко — Кушинга (БИК) — тяжёлое многосистемное заболевание гипоталомо-гипофизарного происхождения, клинические проявления которого обусловлены гиперсекрецией гормонов коры надпочечников. [1] Является АКТГ-зависимой формой гиперкортицизма (заболевания, связанного с избыточным выделением гормонов корой надпочечников).
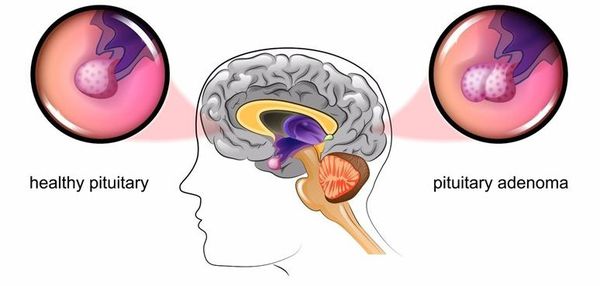
Основная причина заболевания — кортикотрофная микроаденома (доброкачественная опухоль) гипофиза. Возникновение последней может быть связано со множеством факторов. Часто заболевание развивается после травмы головного мозга, беременности, родов, нейроинфекции.
Болезнь Иценко — Кушинга является редким заболеванием, частота встречаемости которого составляет 2-3 новых случая в год на один миллион населения. [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы болезни Иценко — Кушинга
Клинические признаки данной болезни обусловлены гиперсекрецией кортикостероидов. В большинстве случаев первым клиническим признаком является ожирение, которое развивается на лице, шее, туловище и животе, при этом конечности становятся тонкими. Позднее проявляются кожные изменения — истончение кожи, трудно заживающие раны, яркие стрии (растяжки), гиперпигментация кожи, гирсутизм (избыточное появление волос на лице и теле).
Также важным и частым симптомом является мышечная слабость, развитие остеопороза.
Артериальная гипертензия при БИК носит постоянный и умеренный характер, в редких случаях артериальное давление остаётся в норме. Это связано с тем, что глюкокортикоиды (гормоны, вырабатываемые корой надпочечников) повышают сосудистый тонус и чувствительность адренорецепторов к катехоламинам (природным веществам, контролирующим межклеточное взаимодействие в организме).
Более чем у половины больных возникают нарушения психики. Наиболее частые из них: эмоциональная неустойчивость, депрессия, раздражительность, панические атаки, расстройство сна.
Нарушения менструального цикла (редкие, скудные менструации или их отсутствие) встречается у 70-80% пациенток, также довольно часто встречается бесплодие. У мужчин при БИК снижается половое влечение и возникает эректильная дисфункция.
Болезнь Иценко — Кушинга сопровождается иммунодефицитом, который проявляется в виде рецидивирующей инфекции (чаще всего возникает хронический пиелонефрит).
Частота клинических проявлений БИК: [3]
- лунообразное лицо — 90%;
- нарушенная толерантность к глюкозе — 85%;
- абдоминальный тип ожирения и гипертензия — 80%;
- гипогонадизм (недостаток тестостерона) — 75%;
- гирсутизм — 70%;
- остеопороз и мышечная слабость — 65%;
- стрии — 60%;
- отёк суставов, акне и отложение жира в области VII шейного позвонка — 55%;
- боли в спине — 50%;
- нарушения психики — 45%;
- ухудшение заживления ран — 35%;
- полиурия (избыточное мочеобразование), полидипсия (чрезмерная жажда) — 30%;
- кифоз (искривление позвоночника) — 25%; и полицитемия (увеличение концентрации эритроцитов в крови) — 20%.
Патогенез болезни Иценко — Кушинга
Патогенез данного заболевания носит многоступенчатый характер.
В кортикотрофах гипофиза возникают характерные рецепторно-пострецепторные дефекты, в дальнейшем приводящие к трансформации нормальных кортикотрофов в опухолевые с гиперпродукцией адрено-кортикотропного гормона и последующим развитием гиперкортицизма. [4]
На трансформацию нормальных кортикотрофов в опухолевые влияют гормоны гипоталамуса и местные ростовые факторы:
- эпидермальный фактор роста (стимулирует рост клеток эпителия);
- цитокины (отвечают за межклеточное взаимодействие);
- грелин (нарушает углеводный обмен); [14]
- сосудистый эндотелиальный фактор роста (способствует росту клеток эндотелия).
Хронически повышенная концентрация АКТГ приводит к повышенной секреции кортизола, который и обуславливает характерную клиническую картину БИК.
Классификация и стадии развития болезни Иценко — Кушинга
Классификация БИК по степени тяжести: [5]
- лёгкая форма — симптомы выражены в умеренной степени;
- средняя форма — симптомы явно выражены, осложнения отсутствуют;
- тяжёлая форма — при наличии всех симптомов БИК возникают различные осложнения.
Классификация БИК по течению:
- торпидное (патологические изменения формируются постепенно, на протяжении 3-10 лет);
- прогрессирующее (нарастание симптомов и осложнений заболевания происходит в течение 6-12 месяцев от начала заболевания);
- циклическое (клинические проявления возникают периодически, непостоянно).
Осложнения болезни Иценко — Кушинга
- Сосудистая исердечная недостаточность. Данное осложнение развивается у половины пациентов после 40 лет. Данная патология может привести к смерти. В большинстве случаев это происходит по причине тромбоэмболии лёгочной артерии, острой сердечной недостаточности и отёка легких.
- Патологические остеопоретические переломы. Наиболее часто встречаются переломы позвоночника, рёбер, трубчатых костей.
- Хроническая почечная недостаточность. У 25-30% больных снижается клубочковая фильтрация и канальцевая реабсорбция (обратное поглощение жидкости).
- Стероидный сахарный диабет. Данное осложнение наблюдается у 10-15% пациентов с данным заболеванием.
- Атрофия мыщц, в результате которой появляется выраженная слабость. У больных возникают трудности не только при передвижении, но и в момент вставания.
- Нарушения зрения (катаракта, экзофтальм, нарушение полей зрения).
- Психические расстройства. Наиболее часто встречается бессонница, депрессия, панические атаки, параноидальные состояния, истерия.
Диагностика болезни Иценко — Кушинга
Диагноз «Болезнь Иценко — Кушинга» можно установить на основании характерных жалоб, клинических проявлений, гормонально-биохимических изменений и данных инструментальных исследований.
Исключительно важными гормональными показателями для данной патологии будут АКТГ и кортизол. Уровень АКТГ повышается и колеблется в пределах от 80 до 150 пг/мл. [7] Повышение уровня кортизола в крови не всегда является информативным, так как увеличение данного показателя может быть обусловлено рядом других причин (стрессы, алкоголизм, беременность, эндогенная депрессия, семейная резистентность (споротивляемость) к глюкокортикоидам и т. д.). В связи с этим разработаны методы исследования уровня свободного кортизола в суточной моче или слюне. Наиболее информативным является исследование свободного кортизола в слюне в 23:00. [6]
Для доказательства гиперкортицизма используется малый дексаметазоновый тест. При БИК данная проба будет отрицательной, так как подавление кортизола при приёме 1 мг дексаметазона не происходит. [7]
Биохимический анализ крови способен выявить многочиселнные измения:
- повышение в сыворотке крови уровня холестерина, хлора, натрия и глобулинов;
- снижение в крови концентрации калия, фосфатов и альбуминов;
- снижение активности щелочной фосфатазы.
После подтверждённого гиперкортицизма необходимо проведение инструментальных методов исследования (МРТ гипофиза, КТ надпочечников).
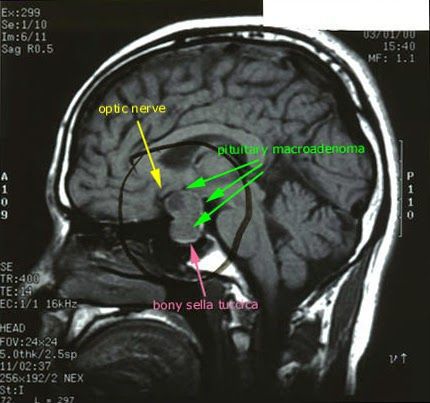
При БИК в 80-85% случаев выявляют микроаденому гипофиза (опухоль до 10 мм), у остальных 15-20% — макроаденому (доброкачественное новообразование от 10 мм). [7]
Лечение болезни Иценко — Кушинга
Медикаментозная терапия
В настоящее время эффективных лекарственных препаратов для лечения данной патологии не существует. В связи этим они используются либо при наличии противопоказаний для оперативного лечения, либо как вспомогательная терапия. Применяются следующие медикаменты:
- нейромодуляторы — блокируют образование АКТГ аденомой гипофиза (каберголин, бромкриптин, соматостатин); [8]
- препараты, блокирующие синтез стероидов в надпочечниках (кетоконазол, аминоглютетимид, митотан, метирапон);
- антагонисты глюкокортикоидов (мифепристон). [9]
Кроме препаратов данных групп пациентам назначается симптоматическая терапия для снижения симптомов гиперкортицизма и улучшения качества жизни пациента:
- гипотензивная терапия (ингибиторы АПФ, антагонисты кальция, диуретики, бета-адреноблокаторы);
- антирезорбтивная терапия при развитии стероидного остеопороза;
- препараты, корректирующие нарушения углеводного обмена (метформин, препараты сульфанилмочевины, инсулин);
- терапия, направленная на коррекцию дислипидемии;
- антиангинальная терапия.
Оперативная терапия
- Транссфеноидальная аденомэктомия в настоящее время считается наиболее эффективным и безопасным способом лечения БИК. [7] Противопоказаниями для данного вида лечения служат супраселлярный рост аденомы с прорастанием в боковые желудочки, тяжёлые сопутствующие заболевания, определяющие общий плохой послеоперационный прогноз. К осложнениям транссфеноидальной аденомэктомии относятся: ликворея (потеря спиномозговой жидкости), пансинусит (воспаление всех пазух носовой полости), несахарный диабет, приходящий гипокортицизм.
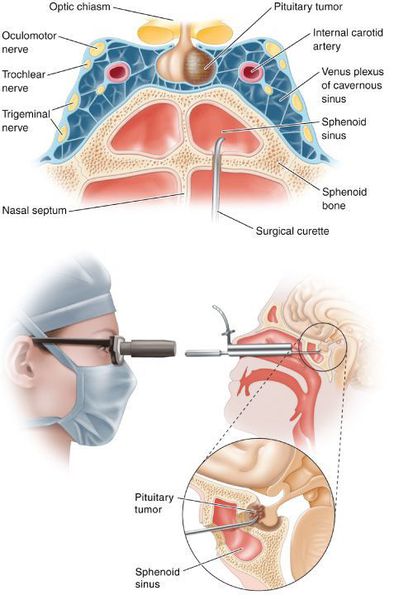
- Двусторонняя адреналэктомия используется при неэффективности аденомэктомии и радиохирургии. [10]
Радиохирургия
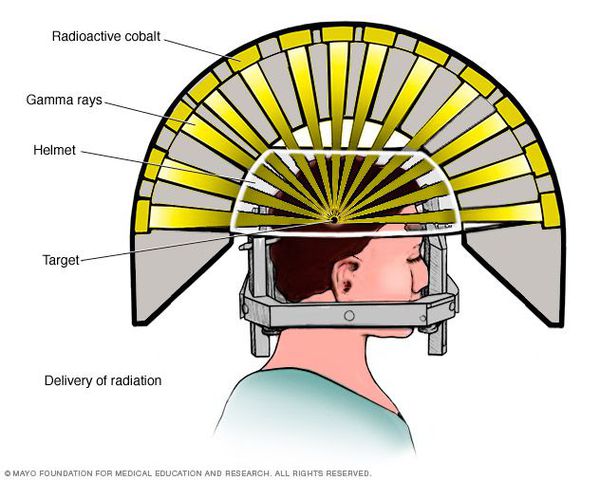
- Операция с помощью гамма-ножа. Во время проведения хирургического вмешательства луч радиации, направленный непосредственно в аденому гипофиза, разрушает её клетки. Данный метод лечения предотвращает рост опухоли при помощи однократной дозы радиации. Процедура длится около двух-трёх часов. Она не затрагивает окружающие структуры мозга, производится с точностью до 0,5 мм. Осложнения данной терапии — гиперемия (увеличение притока крови) в зоне облучения, алопеция (выпадение волос).
- Протонотерапия. [11] Данный вид лечения использует протонную энергию, которая генерируется в ядерных ускорителях. Протоны повреждают ДНК клеток, вследствие чего они погибают. Протоновый пучок фокусируют непосредственно на аденому, не повреждая окружающие ткани. Голова пациента фиксируется в специальной маске, которая изготавливается для каждого индивидуально. Во время процедуры облучения врач контролирует состояние больного, а операторы дистанционно наблюдают за пучком. Данный вид лечения обычно хорошо переносится пациентами. Улучшение самочувствия наблюдается уже через 1-1,5 месяца.
- Мегавольтное тормозное излучение медицинских ускорителей позволяет проникать электронам на большие расстояния. Данный вид терапии часто даёт хорошие результаты, но, одновременно с этим, усложняет дозиметрию (расчёты ионизирующих излучений), что может привести к опасным радиационным авариям.
Прогноз. Профилактика
Прогноз БИК зависит от нескольких показателей: формы и длительности заболевания, наличия осложнений, состояния иммунитета и других факторов.
Полное выздоровление и восстановление трудоспособности возможно при лёгкой форме болезни и небольшом стаже заболевания.
При средней и тяжёлой формах БИК трудоспособность крайне снижена или отсутствует. После проведённой двусторонней адреналэктомии развивается хроническая надпочечниковая недостаточность, которая диктует пожизненный приём глюко- и минералкортикоидов.
В целом любое лечение, как правило, приводит к улучшению качества жизни больного, однако она остаётся ниже, чем у лиц без данной патологии.
Болезнь Иценко — Кушинга — тяжёлое хроническое заболевание, которое при отсутствии своевременного лечения может стать причиной летального исхода. Смертность при данной патологии составляет 0,7%.
Пятилетняя выживаемость при БИК без проведения лечения составляет 50%, но заметно улучшается даже если проводить только паллиативное лечение (при двухсторонней адреналэктомии выживаемость увеличивается до 86%). [13]
Первичной профилактики БИК не существует. Вторичная профилактика заболевания направлена на предотвращение рецидива болезни.
Как вылечить синдром Кушинга?
Синдром Кушинга — это группа клинических симптомов, возникающих в результате повышения в организме уровня глюкокортикостероидов (ГКС — гормоны, вырабатываемые корой надпочечников). Наиболее важным из них является кортизол, который влияет на метаболические изменения.
Секреция ГКС корой надпочечников регулируется гипофизом. Он производит гормон под названием адренокортикотропин (АКТГ), который стимулирует надпочечники вырабатывать кортизол. Высокий уровень кортизола подавляет выработку АКТГ, а низкий уровень увеличивает выработку этих гормонов. Гиперкортицизм возникает вследствие использования пероральных кортикостероидов или при повышенном уровне кортизола в организме.
Классификация синдрома Кушинга
Существует 2 формы синдрома Кушинга:
- АКТГ-зависимая форма. В кровь пациента попадает слишком много кортикотропина, который является гормоном гипофиза. Причина — опухоль самого гипофиза. Болезнь Кушинга может быть следствием секреции АКТГ из опухоли, которая располагается за пределами самого гипофиза, например, в щитовидной или поджелудочной железе.
- АКТГ-независимая форма. Высокий уровень кортизола в организме может быть результатом гиперплазии или опухоли надпочечников.
Этиология синдрома Иценко-Кушинга
Причины синдрома Кушинга
- Экзогенные — вызванные поступлением внешних глюкокортикостероидов. Это следствие длительного использования стероидов в терапевтических целях при многих болезнях.
- Эндогенные — кортизол вырабатывается организмом в количествах, превышающих физиологические нормы на фоне онкологии.
Среди провоцирующих факторов болезни Иценко-Кушинга встречаются инфекционные поражения мозга, травмы и длительная интоксикация. Также проявление болезни иногда связывают с половым созреванием, климаксом или родами.
Патогенез заболевания
Синдром Кушинга, признаки которого довольно специфичны, образуется при избытке кортизола. Хотя этот гормон и способствует развитию патологии, он также участвует в метаболических процессах (регулирует метаболизм глюкозы, жиров и белков).
Важным фактором в развитии и эффективном лечении заболевания является причина гормональных нарушений. Наилучший прогноз имеют пациенты, у которых опухоль гипофиза или надпочечника была удалена в результате операции. При злокачественном новообразовании по окончанию лечения пациент должен находиться под наблюдением эндокринолога и проходить регулярные осмотры. Способы предотвращения болезни пока неизвестны.
Синдром Иценко-Кушинга: клинические проявления
Симптомы синдрома Кушинга:
- повышение аппетита;
- склонность к появлению синяков и отеков;
- проблемы с цветом лица;
- широкие красные или голубоватые растяжки;
- постепенная атрофия мышц конечностей;
- подверженность частым инфекциям;
- нарушения менструального цикла у женщин, импотенция у мужчин;
- покраснение, связанное с истончением кожи и расширением сосудов;
- скопление жировой ткани вокруг живота, шеи (так называемая шея буйвола) и над ключицами.
Кроме того у больных происходит разрушение костной системы, приводящее к остеопорозу, появляются признаки воспалительных состояний слизистой желудка.
Также специфическим симптомом синдрома Кушинга является лунообразная форма лица пациента.
Особенности течения медицинской проблемы у беременных
Диагностировать болезнь Иценко-Кушинга при беременности часто бывает проблематично. Уровень общего кортизола и АКТГ в таких случаях всегда выше. Симптомом заболевания у беременных является увеличение массы тела, непропорциональное сроку беременности. Другие признаки — высокое артериальное давление и легкие синяки. При стабильном течении заболевания необходимо придерживаться симптоматического лечения, а специализированную медикаментозную терапию применять после родов.
Особенности синдрома Кушинга у детей
Дети, страдающие синдромом Иценко-Кушинга, начинают медленнее расти и быстрее набирать вес. Чтобы распознать появление симптомов болезни, рекомендуется регулярно измерять и взвешивать ребенка. Многое в патогенезе зависит от возраста и от того, секретируется ли гормон стресса непрерывно или циклически.
Внешне синдром Кушинга у детей проявляется характерной бычьей шее, округлым лицом. Также приблизительно у 50 % больных детей с синдромом Кушинга наблюдается усталость, высокое артериальное давление и растяжки.
Осложнения синдрома Кушинга
Последствия синдрома Кушинга связаны с формированием гипертонии, ИБС, диабета и язвенной болезни. Также увеличивается риск остеопороза и склонность к переломам костей. Часто диагностируются психические расстройства (депрессия или когнитивные нарушения).
Диагностика синдрома Кушинга
Базой диагностики болезни Иценко-Кушинга является сбор анамнеза. При наличии визуальных симптомов возникает подозрение на наличие патологического процесса. Ключевыми в постановке диагноза становятся лабораторные исследования мочи и крови, а также анализ слюны на наличие кортизола.
Кроме того, диагностика болезни Иценко-Кушинга требует направления пациента на компьютерную томографию или МРТ, чтобы определить причину нарушений.
Лечение синдрома Иценко-Кушинга
Лечение синдрома Кушинга зависит от причины заболевания. Если диагностирована опухоль, то требуется операция. Дополнительно необходимо лечить сопутствующие заболевания, например, гипертонию.
Как вылечить синдром Кушинга?
- Применять медикаментозную терапию, которая направлена на блокаду избыточной выработки кортикостероидов и АКТГ.
- Использовать лучевую терапию, снижающую активность гипофиза.
- При длительном приеме кортикостероидов — сократить дозу.
При лечении синдрома Кушинга следует учесть индивидуальность каждого случая, что подразумевает выбор наиболее подходящей терапии.
Операции при синдроме Кушинга
Опухоли гипофиза и надпочечников удаляют хирургическим путем. Если процедура будет проведена радикально, скорее всего исчезнут симптомы болезни. Если пациенту удалили надпочечники, потребуется пожизненная заместительная терапия специальным гормоном. Когда позволяет ситуация, хирург старается применить миниинвазивные методы.
Контроль излеченности
Независимо от вида применявшегося лечения, пациенты с синдромом Иценко-Кушинга нуждаются в длительном динамическом наблюдении. При контрольных обследованиях необходимо оценить:
- эффективность проведенного лечения;
- наличие / отсутствие рецидива заболевания;
- состояние гипофизарных функций.
Наиболее часто после проведенного лечения выпадает функция СТГ, реже — развивается вторичный гипотиреоз, а также появляется нарушение менструальной функции у женщин.
Профилактика
Первичная профилактика синдрома Кушинга не разработана.
Цель вторичной профилактики — предотвратить рецидив болезни. При этом важно соблюдать рекомендации врача, выработать правильный режим дня и пересмотреть рацион питания. Боли в суставах и мышцах лучше снимать с помощью горячей ванны или массажа. Нельзя игнорировать приступы депрессии.
Советы и рекомендации
У людей с синдромом Кушинга часто имеются проблемы в виде диабета или плохой толерантности к глюкозе. Поэтому в основе диеты должны быть макаронные изделия, рис и крупы. Стоит ограничить потребление простых углеводов: сладостей, фруктов, сухофруктов и меда.
Рекомендуемый прием пищи 3-4 раза в день, но не чаще, чем каждые 4 часа. Это позволит избежать постоянной стимуляции поджелудочной железы.
Глюкокортикоиды, которые обычно используют при лечении синдрома Кушинга, увеличивают выведение кальция, цинка и калия. Чтобы восполнить их нехватку, стоит включить в рацион семечки, шпинат, фундук, рыбу и мак.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Синдром Иценко-Кушинга (гиперкортицизм)
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Следует отличать синдром Иценко-Кушинга от болезни Иценко-Кушинга, под которой понимают вторичный гиперкортицизм, развивающийся при патологии гипоталамо-гипофизарной системы. Диагностика синдрома Иценко–Кушинга включает исследование уровня кортизола и гипофизарных гормонов, дексаметазоновую пробу, МРТ, КТ и сцинтиграфию надпочечников. Лечение синдрома Иценко–Кушинга зависит от его причины и может заключатся в отмене глюкокортикоидной терапии, назначении ингибиторов стероидогенеза, оперативном удалении опухоли надпочечников.
Общие сведения
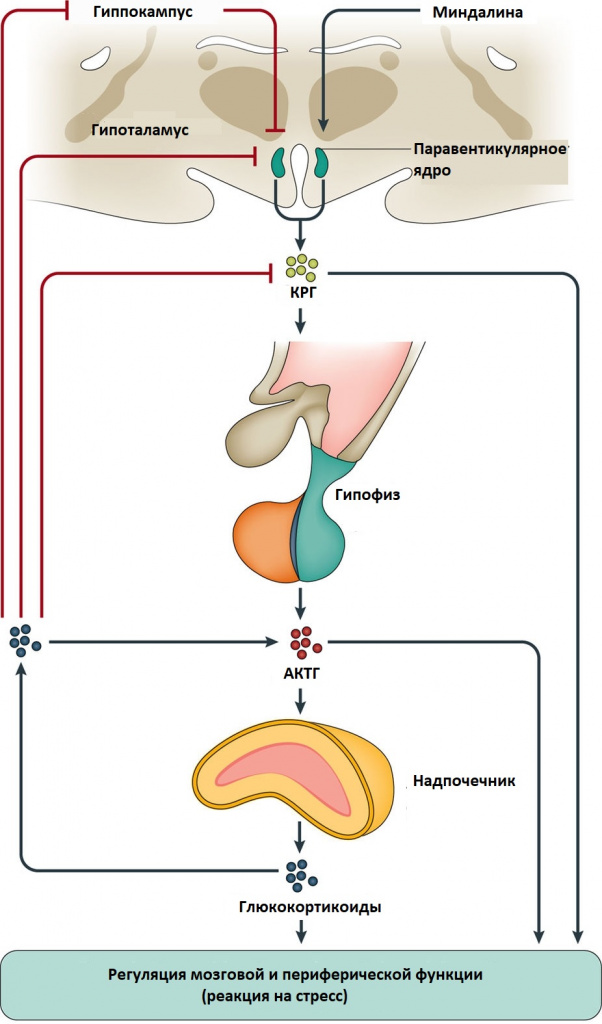
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Глюкокортикоидные гормоны участвуют в регуляции всех видов обмена веществ и многих физиологических функций. Работу надпочечников регулирует гипофиз путем секреции АКТГ – адренокортикотропного гормона, активизирующего синтез кортизола и кортикостерона. Деятельностью гипофиза управляют гормоны гипоталамуса – статины и либерины.
Такая многоступенчатая регуляция необходима для обеспечения слаженности функций организма и обменных процессов. Нарушение одного из звеньев этой цепи может вызвать гиперсекрецию глюкокортикоидных гормонов корой надпочечников и привести к развитию синдрома Иценко-Кушинга. У женщин синдром Иценко-Кушинга встречается в 10 раз чаще, чем у мужчин, развиваясь, преимущественно, в возрасте 25-40 лет.
Различают синдром и болезнь Иценко-Кушинга: последняя клинически проявляется той же симптоматикой, но в ее основе лежит первичное поражение гипоталамо-гипофизарной системы, а гиперфункция коры надпочечников развивается вторично. У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, иногда развивается псевдо-синдром Иценко-Кушинга.

Причины и механизм развития синдрома Иценко-Кушинга
Синдром Иценко-Кушинга – широкое понятие, включающее комплекс различных состояний, характеризующихся гиперкортицизмом. Согласно современным исследования в области эндокринологии более 80% случаев развития синдрома Иценко-Кушинга связано с повышенной секрецией АКТГ микроаденомой гипофиза (болезнь Иценко-Кушинга). Микроаденома гипофиза представляет небольшую (не более 2 см), чаще доброкачественную, железистую опухоль, продуцирующую адренокортикотропный гормон.
У 14-18% пациентов причиной синдрома Иценко-Кушинга является первичное поражение коры надпочечников в результате гиперпластических опухолевых образований коры надпочечников – аденомы, аденоматоза, аденокарциномы.
1-2% заболевания вызывается АКТГ-эктопированным или кортиколиберин-эктопированным синдромом – опухолью, секретирующей кортикотропный гормон (кортикотропиномой). АКТГ-эктопированный синдром может вызываться опухолями различных органов: легких, яичек, яичников, тимуса, околощитовидных, щитовидной, поджелудочной, предстательной железы. Частота развития лекарственного синдром Иценко-Кушинга зависит от правильности применения глюкокортикоидов в лечении пациентов с системными заболеваниями.
Гиперсекреция кортизола при синдроме Иценко-Кушинга вызывает катаболический эффект – распад белковых структур костей, мышц (в том числе и сердечной), кожи, внутренних органов и т. д., со временем приводя к дистрофии и атрофии тканей. Усиление глюкогенеза и всасывания в кишечнике глюкозы вызывает развитие стероидной формы диабета. Нарушения жирового обмена при синдроме Иценко-Кушинга характеризуется избыточным отложением жира на одних участках тела и атрофией на других ввиду их разной чувствительности к глюкокортикоидам. Влияние избыточного уровня кортизола на почки проявляется электролитными расстройствами – гипокалиемией и гипернатриемией и, как следствие, повышением артериального давления и усугублением дистрофических процессов в мышечной ткани.
В наибольшей степени от гиперкортицизма страдает сердечная мышца, что проявляется в развитии кардиомиопатии, сердечной недостаточности и аритмий. Кортизол оказывает угнетающее действие на иммунитет, вызывая у пациентов с синдромом Иценко-Кушинга склонность к инфекциям. Течение синдрома Иценко-Кушинга может быть легкой, средней и тяжелой формы; прогрессирующим (с развитием всего симптомокомплекса за 6-12 месяцев) или постепенным (с нарастанием в течение 2-10 лет).
Симптомы синдрома Иценко-Кушинга
Наиболее характерным признаком синдрома Иценко-Кушинга служит ожирение, выявляемое у пациентов более чем в 90% случаев. Перераспределение жира носит неравномерный характер, по кушингоидному типу. Жировые отложения наблюдаются на лице, шее, груди, животе, спине при относительно худых конечностях («колосс на глиняных ногах»). Лицо становится лунообразным, красно-багрового цвета с цианотичным оттенком («матронизм»). Отложение жира в области VII шейного позвонка создает, так называемый, «климактерический» или «бизоний» горб. При синдроме Иценко-Кушинга ожирение отличает истонченная, почти прозрачная кожа на тыльных сторонах ладоней.
Со стороны мышечной системы наблюдается атрофия мышц, снижение тонуса и силы мускулатуры, что проявляется мышечной слабостью (миопатией). Типичными признаками, сопровождающими синдром Иценко-Кушинга, являются «скошенные ягодицы» (уменьшение объема бедренных и ягодичных мышц), «лягушачий живот» (гипотрофия мышц живота), грыжи белой линии живота.
Кожа у пациентов с синдромом Иценко-Кушинга имеет характерный «мраморный» оттенок с хорошо заметным сосудистым рисунком, склонна к шелушению, сухости, перемежается с участками потливости. На коже плечевого пояса, молочных желез, живота, ягодиц и бедер образуются полосы растяжения кожи – стрии багровой или цианотичной окраски, длиной от нескольких миллиметров до 8 см и шириной до 2 см. Наблюдаются кожные высыпания (акне), подкожные кровоизлияния, сосудистые звездочки, гиперпигментация отдельных участков кожи.
При гиперкортицизме нередко развивается истончение и повреждение костной ткани – остеопороз, ведущий к сильным болезненным ощущениям, деформации и переломам костей, кифосколиозу и сколиозу, более выраженных в поясничном и грудном отделах позвоночника. За счет компрессии позвонков пациенты становятся сутулыми и меньше ростом. У детей с синдромом Иценко-Кушинга наблюдается отставание в росте, вызванное замедлением развития эпифизарных хрящей.
Нарушения со стороны сердечной мышцы проявляются в развитии кардиомиопатии, сопровождающейся аритмиями (фибрилляцией предсердий, экстрасистолией), артериальной гипертензией и симптомами сердечной недостаточности. Эти грозные осложнения способны привести к гибели пациентов. При синдроме Иценко-Кушинга страдает нервная система, что выражается в ее нестабильной работе: заторможенности, депрессиях, эйфории, стероидных психозах, суицидальных попытках.
В 10-20% случаев в ходе заболевания развивается стероидный сахарный диабет, не связанный с поражениями поджелудочной железы. Протекает такой диабет довольно легко, с длительным нормальным уровнем инсулина в крови, быстро компенсируется индивидуальной диетой и сахароснижающими препаратами. Иногда развиваются поли- и никтурия, периферические отеки.
Гиперандрогения у женщин, сопровождающая синдром Иценко-Кушинга, вызывает развитие вирилизации, гирсутизма, гипертрихоза, нарушений менструального цикла, аменореи, бесплодия. У пациентов-мужчин наблюдаются признаки феминизации, атрофия яичек, снижение потенции и либидо, гинекомастия.
Осложнения
Хроническое, прогрессирующее течение синдрома Иценко-Кушинга с нарастающей симптоматикой может приводить к гибели пациентов в результате осложнений, несовместимых с жизнью: декомпенсации сердечной деятельности, инсультов, сепсиса, тяжелого пиелонефрита, хронической почечной недостаточности, остеопороза с множественными переломами позвоночника и ребер.
Неотложным состоянием при синдроме Иценко-Кушинга является адреналовый (надпочечниковый) криз, проявляющийся нарушением сознания, артериальной гипотензией, рвотой, болями в животе, гипогликемией, гипонатриемией, гиперкалиемией и метаболическим ацидозом.
В результате снижения резистентности к инфекциям у пациентов с синдромом Иценко-Кушинга нередко развиваются фурункулез, флегмоны, нагноительные и грибковые заболевания кожи. Развитие мочекаменной болезни связано с остеопорозом костей и выделением с мочой избытка кальция и фосфатов, приводящих к образованию оксалатных и фосфатных камней в почках. Беременность у женщин с гиперкортицизмом часто заканчивается выкидышем или осложненными родами.
Диагностика синдрома Иценко-Кушинга
При подозрении у пациента синдрома Иценко-Кушинга на основании амнестических и физикальных данных и исключении экзогенного источника поступления глюкокортикоидов (в т. ч. ингаляционного и внутрисуставного), в первую очередь выясняется причина гиперкортицизма. Для этого используется скрининговые тесты:
- определение экскреции кортизола в суточной моче: повышение кортизола в 3–4 раза и более свидетельствует о достоверности диагноза синдрома или болезни Иценко–Кушинга.
- малую дексаметазоновую пробу: в норме прием дексаметазона снижает уровень кортизола более чем в половину, а при синдроме Иценко-Кушинга снижения не происходит.
Дифференциальную диагностику между болезнью и синдромом Иценко-Кушинга позволяет провести большая дексаметазоновая проба. При болезни Иценко-Кушинга прием дексаметазона приводит к снижению концентрации кортизола более чем в 2 раза от исходного; при синдроме снижения кортизола не происходит.
В моче повышено содержание 11-ОКС (11-оксикетостероидов) и снижено 17-КС. В крови гипокалиемия, увеличение количества гемоглобина, эритроцитов и холестерина. Для определения источника гиперкортицизма (двусторонняя гиперплазия надпочечников, аденома гипофиза, кортикостерома) проводится МРТ или КТ надпочечников и гипофиза, сцинтиграфия надпочечников. С целью диагностики осложнений синдрома Иценко-Кушинга (остеопороза, компрессионных переломов позвонков, перелома ребер и т. д.) проводится рентгенография и КТ позвоночника, грудной клетки. Биохимическое исследование показателей крови диагностирует электролитные нарушения, стероидный сахарный диабет и др.
Лечение синдрома Иценко-Кушинга
При ятрогенной (лекарственной) природе синдрома Иценко-Кушинга необходима постепенная отмена глюкокортикоидов и замена их на другие иммунодепрессанты. При эндогенной природе гиперкортицизма назначаются препараты, подавляющие стероидогенез (аминоглютетимид, митотан).
При наличии опухолевого поражения надпочечников, гипофиза, легких проводится хирургическое удаление новообразований, а при невозможности – одно- или двусторонняя адреналэктомия (удаление надпочечника) или лучевая терапия гипоталамо-гипофизарной области. Лучевую терапию часто проводят в комбинации с хирургическим или медикаментозным лечением для усиления и закрепления эффекта.
Симптоматическое лечение при синдроме Иценко-Кушинга включает применение гипотензивных, мочегонных, сахароснижающих препаратов, сердечных гликозидов, биостимуляторов и иммуномодуляторов, антидепрессантов или седативных средств, витаминотерапию, лекарственную терапию остеопороза. Проводится компенсация белкового, минерального и углеводного обмена. Послеоперационное лечение пациентов с хронической надпочечниковой недостаточностью, перенесших адреналэктомию, состоит в постоянной заместительной гормональной терапии.
Прогноз синдрома Иценко-Кушинга
При игнорировании лечения синдрома Иценко-Кушинга развиваются необратимые изменения, приводящие к летальному исходу у 40-50% пациентов. Если причиной синдрома явилась доброкачественная кортикостерома, прогноз удовлетворительный, хотя функции здорового надпочечника восстанавливаются только у 80% пациентов. При диагностике злокачественных кортикостером прогноз пятилетней выживаемости – 20-25% (в среднем 14 месяцев). При хронической надпочечниковой недостаточности показана пожизненная заместительная терапия минерало- и глюкокортикоидами.
В целом прогноз синдрома Иценко-Кушинга определяется своевременностью диагностики и лечения, причинами, наличием и степенью выраженности осложнений, возможностью и эффективностью оперативного вмешательства. Пациенты с синдромом Иценко-Кушинга находятся на динамическом наблюдении у эндокринолога, им не рекомендуются тяжелые физические нагрузки, ночные смены на производстве.
Болезнь Иценко-Кушинга
Болезнь Иценко-Кушинга – заболевание, при котором в гипофизе вырабатывается избыточное количество адренокортикотропного гормона (АКТГ), регулирующего работу надпочечников. При избытке АКТГ надпочечники увеличиваются в размере и усиленно вырабатывают свои гормоны – кортикостероиды, что и приводит к болезни.
Симптомы этой болезни были описаны в разное время двумя учеными – американским нейрохирургом Харви Кушингом и одесским невропатологом Николаем Иценко.
Американский специалист связал болезнь с опухолью гипофиза, советский ученый предположил, что причина заболевания кроется в изменениях гипоталамуса – участка мозга, отвечающего за взаимодействие нервной и эндокринной систем. Сегодня ученые пришли к мнению, что болезнь Иценко-Кушинга возникаетв результате сбоев в работе гипоталамо-гипофизарной системы – правы оказались оба исследователя.
Болезнь Иценко-Кушинга, или иначе гиперкортицизм – тяжелое нейроэндокринное заболевание, возникающее в случае нарушения регуляции гипоталамо-гипофизарно-надпочечниковой системы, когда образуется переизбыток гормонов надпочечников – кортикостероидов.
Различают синдром Иценко-Кушинга и болезнь Иценко-Кушинга. Синдромом Иценко-Кушинга называют все патологические состояния с одним общим симптомо-комплексом, в основе которого лежит гиперкортизолизм, т. е. повышенное выделение корой надпочечников кортизола.
Синдром Иценко-Кушинга включает в себя:
- болезнь Иценко-Кушинга, возникающую в результате увеличения выработки гипофизом адренокортикотропного гормона (гипофизарный АКТГ-зависимый синдром).
- АКТГ- или кортиколиберин-эктопированный синдром.
- ятрогенный или медикаментозный синдромразличные гиперпластические опухоли коры надпочечников – аденоматоз, аденома, аденокарцинома.
Что провоцирует / Причины Болезни Иценко-Кушинга:
Причиной синдрома Иценко-Кушинга могут быть различные состояния, однако чаще всего гиперкортицизм вызывается повышенной выработкой адренокортикотропного гормона гипофиза (болезнь Иценко-Кушинга). Адренокортикотропный гормон может вырабатываться микроаденомой гипофиза (микроаденома – небольшое объемное образование в области гипофиза, как правило, доброкачественное, размером не превышающее 2 см, отсюда и ее название) или эктопированной кортикотропиномой – опухолью, продуцирующую в больших количествах кортикотропный гормон, но развивающуюся медленно. Эктопированная кортикотропинома, имеющая онкогенную или иную злокачественную природу, может располагаться в бронхах, яичках, яичниках.
Патогенез (что происходит?) во время Болезни Иценко-Кушинга:
Запускается каскад гормональных изменений в организме.
Начинается все с того, что в гипоталамус поступают загадочные нервные импульсы, которые заставляют его клетки производить слишком много веществ, активизирующих высвобождение адренокортикотропного гормона в гипофизе.
В ответ на такую мощную стимуляцию гипофиз выбрасывает в кровь огромное количество этого самого адренокортикотропного гормона (АКТГ). Он, в свою очередь, влияет на надпочечники: заставляет их в избытке вырабатывать свои гормоны – кортикостероиды. Вот тут-то и начинается полный хаос, ведь кортикостероиды влияют на все обменные процессы.
Как правило, при болезни Иценко-Кушинга гипофиз увеличен в размерах (опухоль, или аденома гипофиза). По мере развития заболевания увеличиваются и надпочечники.
Симптомы Болезни Иценко-Кушинга:
Диагностика заболевания, как правило, не представляет большой трудности, т.к. первостепенное значение имеют данные физикального обследования больного. Более чем у 90% больных наблюдается ожирение той или иной степени, причем особое внимание обращает на себя распределение жира – диспластичное (по кушингоидному типу): на животе, груди, шее, лице (лунообразное лицо багрово-красного цвета, иногда с цианотичным оттенком – т.н. матронизм) и спины (т.н. «климактерический горбик»). От других форм ожирения синдром Иценко-Кушинга отличает истончившаяся, почти прозрачная кожа на тыльной стороне ладони.
Атрофия мышц – уменьшение объема мышечной массы, сопровождающееся снижением тонуса мускулатуры и силы мышц, особенно ягодичных и бедренных («скошенные ягодицы») – типичный признак синдрома Иценко-Кушинга. Также наблюдается атрофия мышц передней брюшной стенки («лягушачий живот»), со временем возникают грыжевые выпячивания по белой линии живота.
Кожа больного истончается, имеет «мраморный» вид с явным сосудистым рисунком, склонна к сухости, перемежается участками региональной потливости, шелушится.
Очень часто на коже появляются стрии – полосы растяжения багрового или фиолетового цвета. В основном стрии располагаются на коже живота, внутренней и внешней поверхности бедер, молочных желез, плеч, могут быть от нескольких сантиметров до нескольких миллиметров. Кожа пестрит различными высыпаниями типа акне, проявляющимися вследствие воспаления сальных желез, многочисленными подкожными микрокровоизлияниями, сосудистыми «звездочками».
В отдельных случаях, при болезни Кушинга и эктопированном АКТГ-синдроме может наблюдаться гиперпигментация – неравномерное распределение пигмента, проявляющееся в виде темных и более светлых пятен, отличающихся от основного цвета кожи. Заболевание, связанное с повреждением (истончением) костной ткани, ведущее к переломам и деформации костей – остеопороз – одно из тяжелейших осложнений, сопровождающих синдром Иценко-Кушинга. Как правило, остеопороз развивается у подавляющего большинства пациентов. Переломы и деформации костей, сопровождаясь сильными болезненными ощущениями, со временем приводят к сколиозу и кифосколиозу.
При гиперкортицизме нередко развивается кардиомиопатия – группа заболеваний, при которых в первую очередь страдает мышца сердца, что проявляется нарушением функции сердечной мышцы.
Причин, способных вызвать кардиомиопатию, несколько, основные из них – катаболические эффекты стероидов на миокард – сердечную мышцу, электролитные сдвиги и артериальная гипертензия. Проявления кардиомиопатии – нарушение ритма сердца и сердечная недостаточность. Последняя в большинстве случаев способна привести больного к летальному исходу.
Нервная система может испытывать перенапряжение, отличается нестабильной работой: состояние пациента может варьировать от заторможенности и депрессии до эйфории и стероидных психозов. Часто пациенты не высказывают никаких жалоб относительно своего состояния, тогда как оно может представлять угрозу для жизни.
У незначительной части пациентов – 10-20% – может встречаться стероидный сахарный диабет. Заболевание может возникать под действием различных факторов, не связанных с поражением поджелудочной железы, характеризуется длительным сохранением нормальной концентрации инсулина в крови. Течение такого диабета довольно легкое, он хорошо компенсирован на фоне индивидуальной диетотерапии и назначения сахароснижающих препаратов.
Излишек продуцирования надпочечниковых андрогенов ведет к развитию гирсутизма – избыточному оволосению у женщин по мужскому типу. В подавляющем большинстве случаев возникают нарушения менструального цикла, возникает аменорея – отсутствие у женщины менструации в течение 6 и более месяцев.
Диагностика Болезни Иценко-Кушинга:
В качестве скрининговых тестов показаны:
- Определение суточной экскреции свободного кортизола с мочой.
- Малая дексаметазоновая проба (поэтапное определение уровня кортизола в сыворотке крови до и после приема дексаметазона – глюкокортикостероида, оказывающего сильное противовоспалительное и антиаллергическое действие). В норме после назначения дексаметазона уровень кортизола снижается более чем в два раза. При любом варианте гиперкортицизма уровень кортизола либо останется прежним, либо вырастет.
- Большая дексаметазоновая проба (для дифференциальной диагностики между патогенетическими вариантами синдрома Иценко-Кушинга и кортикостеромой надпочечника – опухоли, продуцирующей избыточное количество глюкокортикостероидов). Протоколы большой и малой дексаметазоновой проб различаются только дозой препарата.
- МРТ для выявления аденомы гипофиза.
- КТ или МРТ надпочечников.
- Рентгенография позвоночника позволяет диагностировать осложнения синдрома Кушинга с целью выявления компрессионных переломов позвоночника.
- Биохимическое исследование с целью диагностики электролитных нарушений и стероидного сахарного диабета.
Лечение Болезни Иценко-Кушинга:
Разработка и внедрение новых методов диагностики, а также новых методов визуализации гипофиза и надпочечников (ультразвуковое исследование, компьютерная, магнитно-резонансная томография) в настоящее время позволяют установить точную локализацию опухоли, ее размеры, взаимоотношения с окружающими тканями, направление роста и выбрать оптимальный метод лечения в каждом конкретном случае. Терапию при болезни Иценко-Кушинга рекомендуется проводить в условиях специализированного эндокринологического стационара.
Наиболее оптимальным методом лечения болезни Иценко-Кушинга на сегодня остается селективная транссфеноидальная аденомэктомия. Показанием для проведения нейрохирургической операции служит четко локализованная аденома гипофиза (по данным компьютерной или магнитно-резонансной томографии). Противопоказание – крайне тяжелая форма болезни Иценко-Кушинга или наличие у пациента тяжелых соматических заболеваний. При четко локализованной опухоли гипофиза независимо от ее размеров транссфеноидальная аденомэктомия дает положительные результаты у большинства больных, не требует продолжительной заместительной терапии и обеспечивает относительно быстрое восстановление гипоталамо-гипофизарных взаимоотношений. После проведения аденомэктомии в 70-80% случаев наступает ремиссия заболевания, в 12-20% может возникнуть рецидив.
В последние годы применяют метод деструкции надпочечных желез, который предполагает разрушение гиперплазированного вещества надпочечника путем введения склерозирующих веществ под контролем ультразвукового исследования или компьютерной томографии (селективная флебография, реже – чрескожно). В качестве склерозирующего вещества обычно используют смесь 96% раствора этанола и 76% раствора урографина в соотношении 3:1. Количество вводимой жидкости определяется степенью гиперплазии надпочечника и его объемом. Как правило, деструкция надпочечников не применяется в качестве самостоятельного метода лечения (обычно в сочетании с лучевой терапией или аденомэктомией).
При отсутствии данных, подтверждающих наличие аденомы гипофиза, считается целесообразным проведение протонотерапии на область гипофиза, которую часто сочетают с односторонней адреналэктомией.
Медикаментозная терапия при болезни Иценко-Кушинга заключается в применении препаратов, подавляющих секрецию АКТГ (центрального действия – вещества дофаминергического действия, антисеротониновые ГАМК-эргические препараты) и блокаторов биосинтеза стероидных гормонов в надпочечниках. Последние подразделяют на средства, которые блокируют биосинтез кортикостероидов и вызывают деструкцию кортикальных клеток (производные орто-пара-дифенилдихлорэтана) и которые блокируют только синтез стероидных гормонов (производные аминоглютетимида).
Следует отметить, что ингибиторы стероидогенеза назначают сразу же после подтверждения диагноза болезни Иценко-Кушинга (как перед операцией, так и после проведения протонотерапии либо хирургического вмешательства).
На фоне лечения основного заболевания обязательно проводится симптоматическая терапия:
- гипотензивными лекарственными средствами (ингибиторы АПФ, спиронолактон);
- препаратами калия;
- сахароснижающими препаратами (в случае необходимости);
- средствами для лечения остеопороза (препараты, снижающие резорбцию костной ткани – кальцитонины) и бисфосфонатами (этидронат-ксидифон, памидронат, клодронат); активными формами витамина D; препаратами, стимулирующими костеобразование, анаболическими стероидами;
- антидепрессантами, седативными средствами (при необходимости);
- витаминотерапия.
Проведение двусторонней адреналэктомии (которая используется в последние годы реже, однако абсолютным показанием для ее выполнения является тяжелое течение заболевания и невозможность компенсировать состояние другими имеющимися способами) ведет к возникновению у пациента хронической недостаточности надпочечников, которая требует пожизненной заместительной терапии глюко- и минералокортикоидами. Больные нуждаются в динамическом наблюдении эндокринолога, им рекомендуется избегать тяжелой физической нагрузки, работы в ночную смену.
Двусторонняя адреналэктомия может осложниться (в 10-50%) синдромом Нельсона – сочетанием первичной хронической недостаточности надпочечников (после хирургического лечения или длительного применения хлодитана) с прогрессирующей кортикотропиномой гипофиза. Для синдрома Нельсона характерны все признаки первичного гипокортицизма на фоне высокого уровня секреции АКТГ. Магнитно-резонансное исследование подтверждает наличие быстро растущей макроаденомы гипофиза. Методами выбора являются транссфеноидальная аденомэктомия либо протонотерапия на область гипофиза. Для заместительного лечения целесообразно назначение дексаметазона в невысоких дозах (0,125-0,25 мг) в сочетании с преднизолоном или кортизоном. Во всех случаях необходимо применять мощный минералокортикоидный препарат 9-альфа-фторкортизол. Следует отметить, что в клинической практике отмечают случаи индивидуальной восприимчивости пациента к тому или иному препарату, применяемому для заместительной терапии. К сожалению, в аптечной сети не всегда можно найти лекарственное средство, которое подходит конкретному больному и при применении которого достигается наилучшая как клиническая, так и метаболическая компенсация недостаточности надпочечников, поскольку не все препараты этой группы зарегистрированы в Украине.
При наличии опухоли надпочечника проводят хирургическое удаление пораженной железы с последующей временной заместительной терапией. При злокачественной опухоли, если не выявлено метастазов или обнаружены единичные метастазы, осуществляют удаление надпочечника с последующим назначением хлодитана в течение длительного времени (при необходимости – в сочетании с глюкокортикоидами). После хирургического вмешательства все больные нуждаются в длительном наблюдении эндокринолога, кардиолога, невролога, гинеколога.
Профилактика Болезни Иценко-Кушинга:
В целях профилактики независимо от предварительного облучения гипофиза при болезни Иценко – Кушинга после двусторонней тотальной адреналэктомий необходимо ежегодно проводить рентгенографическое исследование турецкого седла, полей зрения и содержания адренокортикотропного гормона в плазме крови.
К каким докторам следует обращаться если у Вас Болезнь Иценко-Кушинга:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Болезни Иценко-Кушинга, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Синдром Иценко Кушинга
Синдром Иценко-Кушинга – это комплекс характерных признаков, которые проявляют себя при продолжительном воздействии на организм глюкокортикоидных гормонов. Развитие данного синдрома далеко не всегда связано с патологическими изменениями в надпочечниках, гипофизе или гипоталамусе.
Стаж работы 13 лет.
Статья проверена заместителем генерального директора, врачом акушер-гинекологом Дмитриевым Дмитрием Викторовичем.
- Причины синдрома Иценко-Кушинга
- Признаки и симптомы синдрома Иценко-Кушинга
- Диагностика синдрома Иценко-Кушинга
- Лечение синдрома Иценко-Кушинга
- Профилактика синдрома Иценко-Кушинга
- Нет времени читать?
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Чаще всего заболевание развивается в результате длительного введения пациенту больших дозировок глюкокортикоидов с целью терапии ряда аутоиммунных патологий.
- Болезнь Иценко-Кушинга — чрезмерный синтез адренокортикотропного гормона (АКТГ) гипофизом, при котором запускается целый ряд гормональных изменений. Составляет 80% всех патологических состояний, включенных в синдром.
- Кортиколиберин-эктопированный синдром — развивается в большинстве случаев при карциноме бронхов ( до 46% ), раке легких ( до 20% ), феохромоцитоме ( до 23% ), злокачественной опухоли щитовидной железы ( до 7% ). Редко на эктопическое продуцирование АКТГ влияют новообразования других локализаций. На данное состояние приходится до 18% .
- Ятрогенный рак коры надпочечников — злокачественные образования, появившиеся при воздействии различных медицинских лечебно-диагностических процедур на организм (медикаментозная и лучевая терапия, операционная травма). К ятрогенным опухолям относятся аденомы, аденоматоз, аденокарциномы. На долю ятрогенного рака приходится 1–2% .
При всех состояниях, входящих в синдром, отмечается гиперкортизолизм — повышенное продуцирование кортизола (гормон надпочечников), который обуславливает схожие симптомы синдрома Иценко-Кушинга. В зависимости от этиологических факторов лечение заболевания может быть как консервативным, так и оперативным.
Причины синдрома Иценко-Кушинга
Основные причины синдрома Иценко-Кушинга — повышенная выработка гормонов корой надпочечников. Чаще всего причиной такой аномалии становится опухоль, которая продуцирует избыточное количество АКТГ. Опухоль может образоваться в различных органах, чаще в бронхолегочной системе, реже — в мочеполовой. Повышенный синтез АКТГ влияет на функции надпочечниковых желез, которые начинают в усиленных количествах выделять глюкокортикоиды. Кроме этого, опухоль может образоваться в коре надпочечников, и в этом случае также будет наблюдаться повышенный синтез глюкокортикоидов. К повышению содержания в организме глюкокортикоидных гормонов могут привести ожирение, беременность, злоупотребление алкоголем в течение длительного времени, ряд психических заболеваний. Состояние, возникающее в результате воздействия перечисленных факторов, называют псевдо синдромом Кушинга.
Еще одной причиной развития является продолжительная терапия аутоиммунных заболеваний с применением больших дозировок препаратов, содержащих глюкокортикоидные гормоны. В эндокринологии существует не только синдром, но и болезнь Иценко-Кушинга. Несмотря на очевидное сходство симптоматики, причины у этих патологий разные. Причина болезни — нарушения в гипоталамо-гипофизарной системе, чаще всего – это небольшое доброкачественное новообразование гипофиза (микроаденома), поражающая железистую ткань. Для этой патологии характерными являются тяжелые нейроэндокринные нарушения.
Признаки и симптомы синдрома Иценко-Кушинга
Симптомы синдрома Иценко-Кушинга следующие:
- Ожирение — отложение жировой ткани происходит в верхней части тела, конечности при этом остаются худыми.
- Появление на коже багрово-розовых полос вследствие распада коллагена и перерастяжения ее жиром.
- Нарушение цикла у женщин, развитие бесплодия.
- Образование на локтях и в кожных складках пигментных пятен, акне, появление избыточного количества волос на теле.
- Снижение либидо и эректильная дисфункция у мужчин.
- Прогрессирующий остеопороз и, как следствие, переломы костей.
- Снижение иммунной защиты организма, что вызывает развитие инфекционных заболеваний кожного покрова и ряда других органов.
- Сердечная аритмия, артериальная гипертензия.
- Нарушение углеводного обмена и развитие стероидного диабета.
- Слабость мышц (в том числе и миокарда), возникающая в результате распада белков.
Осложнения синдрома Иценко-Кушинга крайне опасные для здоровья и жизни пациента. Повышенная секреция кортизола приводит к разрушению белковых структур организма. Белок распадается в мышечной и костной ткани, во внутренних органах, что в дальнейшем приводит к дистрофическим изменениям и атрофии этих тканей, и органов.
При заболевании нарушается глюкогенез. Избыточное количество глюкозы всасывается кишечником, что приводит к развитию стероидного диабета. Нарушение липидного обмена проявляется в виде жировых отложений в одних зонах тела и атрофии других участков из-за разницы в чувствительности органов и тканей к глюкокортикоидам. Нарушение электролитного обмена проявляется гипокалиемией (пониженное содержание калия в крови) и гипернатриемией (повышенная концентрация натрия в крови). При этом может развиваться гипертоническая болезнь, непроходимость кишечника, мочекаменная болезнь, дыхательные расстройства, слабость.

Признаки заболевания
Наиболее серьезное осложнение синдрома Иценко-Кушинга — это нарушение работы миокарда. При дисфункции сердечной мышцы развивается аритмия, декомпенсированная сердечная недостаточность, кардиомиопатия. Также гиперкортизолизм угнетает иммунитет, поэтому больные с синдромом Иценко-Кушинга склонны к инфекционным заболеваниям, фурункулезу, грибковым поражениям кожи.
В тяжелых случаях развивается:
- Инсульт.
- Параличи и парезы.
- Пиелонефрит.
- Декомпенсированная почечная недостаточность.
- Сепсис.
- Остеопороз, характеризующийся множественными переломами.
- Симпатоадреналовый криз (рвота, гипотензия, спутанность сознания, боль в животе, ацидоз).
Гиперкортицизм у беременных женщин приводит обычно к выкидышу или родам с осложнениями. Больные с диагнозом синдрома Иценко-Кушинга гибнут именно от осложнений патологии.
Диагностика синдрома Иценко-Кушинга
Диагностировать заболевание сложно, понадобятся многочисленные тесты, аппаратное и лабораторное обследование.
Диагностика синдрома Иценко-Кушинга включает:
- Анализ мочи на определение суточного выделения свободного кортизола.
- Дексаметазоновые пробы: малая и большая. Малая проба заключается в поэтапном определении показателя кортизола в крови до приема глюкокортикостероида и после приема. В качестве препарата используется дексаметазон – гормональное средство с антигистаминным и противовоспалительным эффектом. После приема дексаметазона концентрация кортизола в норме снижается в два раза и более. При заболевании уровень кортизола повышается либо остается неизменным. Большая дексаметазоновая проба проводится аналогично, разница только в дозе медикаментов. Цель – дифференциальная диагностика синдрома Иценко-Кушинга и определение его конкретного вида.
- МР-томография головного мозга для исключения гипофизарной аденомы.
- Компьютерное или магнитно-резонансное обследование надпочечников.
- Рентгенологические методы диагностики позволяют выявить осложнения болезни, компрессионные переломы позвоночного столба.
- Анализ крови общий и биохимия крови для выявления сахарного диабета стероидного генеза и электролитных нарушений.
По результатам диагностических процедур выбирается тактика лечения, индивидуально подбирается дозировка медикаментов, составляется протокол лечебных мероприятий.
Лечение синдрома Иценко-Кушинга
Выбор схемы лечения синдрома Иценко-Кушинга зависит от причин, которые вызвали развитие данной патологии. Терапия проводится в эндокринологическом отделении стационара.
При лекарственном синдроме делается подбор индивидуальных терапевтических схем и минимальных доз препаратов для того, чтобы снизить отрицательное влияние глюкокортикоидов на организм. Медикаментозное лечение синдрома Иценко-Кушинга заключается в использовании фармсредств дофаминергического действия, угнетающих секрецию адренокортикотропина, антисеротониновых препаратов, блокаторов синтеза стероидов. Ингибиторы используются двух типов: только блокирующие продукцию стероидов, и которые блокируют синтез, одновременно вызывая разрушение кортикальных клеток. Как только установлен диагноз синдром Иценко-Кушинга, сразу же назначаются блокаторы кортикостероидных гормонов. Они применяются перед оперативным вмешательством, а также после облучения.
При опухолях гипофиза, легких, надпочечников показано хирургическое удаление онкоочага. Современные визуальные диагностические методики позволяют поставить точный диагноз синдром Иценко-Кушинга, установить локализацию и объем ракового очага. Это важно, чтобы выбрать оптимальную хирургическую тактику и не навредить здоровым тканям в ходе операции.
Аденомэктомия эффективна в 80% случаях. После вмешательства и проведения непродолжительного курса заместительной терапии, в относительно короткие сроки восстанавливаются гипоталамо-гипофизарные связи. Процент рецидива составляет от 12 до 20. При односторонней адреналэктомии эффективна протонотерапия на зону гипофиза при отсутствии гипофизарного новообразования. Двусторонняя адреналэктомия осуществляется в крайних случаях. После операции пациенты проходят заместительную терапию пожизненно, регулярно наблюдаются у специалиста, не занимаются тяжелым трудом.
Пациентам, которым хирургическое вмешательство противопоказано (при крайне тяжелой форме болезни), возможно проведение лучевой терапии. Курс лечения в этом случае составляет шесть недель. Также при злокачественном новообразовании с метастазами показано облучение. При невозможности удалить опухоли проводится медикаментозное лечение препаратами «Кетоконазол», «Митотан». Перед операцией пациенту необходимо пройти медикаментозную подготовку.
С этой целью назначают:
- Для снижения глюкозы — инсулин.
- Гипотензивные препараты.
- Препараты кальция для укрепления костной ткани.
- Препараты калия.
- Антидепрессанты.
- Анаболические стероиды.
При гиперплазии надпочечников в настоящее время часто применяется методика деструкции. Под контролем визуальной диагностики (УЗИ или КТ) вводится склерозирующее вещество, которое разрушает гиперпластическую ткань надпочечных желез. Склерозирующее вещество состоит из 96% этилового спирта и рентгеноконтрастного компонента (76% урографин) 3:1. Обычно деструкция используется в комплексе с облучением и/или хирургическим вмешательством.
В комплексной лечебной программе назначаются симптоматические препараты:
- Гипотензивные средства.
- Лекарства, понижающие уровень глюкозы.
- Препараты калия.
- Терапия остеопороза: кальцитонины, витамин D, бисфосфонаты, анаболические стероиды.
- Антидепрессанты и успокаивающие средства.
- Витамины и иммуностимуляторы.
Все пациенты с синдромом, особенно послеоперационные, наблюдаются продолжительное время эндокринологом, невропатологом, гинекологом-эндокринологом, кардиологом.
Профилактика синдрома Иценко-Кушинга
Профилактика синдрома Иценко-Кушинга сводится к применению своевременных лечебных мер и недопущению возникновения осложнений, поскольку при необратимых последствиях погибает до 50% больных. При злокачественной кортикостероме пятилетний рубеж преодолевает до 25% больных. Прогноз относительно благоприятный, если причина синдрома Иценко-Кушинга — кортикостерома доброкачественного характера, при этом у 80% пациентов функционирует здоровая надпочечная железа. На выживаемость и качество дальнейшей жизни влияет своевременная диагностика, наличие осложнений, эффективность медикаментозной терапии и хирургического вмешательства.
В целях профилактики синдрома Иценко-Кушинга для недопущения необратимых последствий, необходимо регулярно проходить скрининговые тесты и наблюдаться у специалистов, не работать на вредном производстве, особенно в ночные смены, избегать физических нагрузок.
Синдром Иценко-Кушинга — это заболевание, включающее в себя сразу несколько патологических состояний, причинами развития которых является повышенный синтез в организме глюкокортикоидов, что оказывает отрицательное влияние на работу большого количества органов. В том числе нарушается репродуктивная функция. Для ее восстановления при синдроме Иценко-Кушинга, если вы желаете иметь детей, обращайтесь в клинику «АльтраВита». Мы поможем решить проблему.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.


