Прополиса настойка (25 мл, Тернофарм ООО)
вспомогательное вещество – этанол 80 % до 25 мл.
Описание
Жидкость от желто-коричневого до красно-коричневого цвета, со специфическим запахом. Во время хранения настойки возможно выпадение осадка.
Фармакотерапевтическая группа
Препараты для лечения ран и язв. Препараты для лечения гиперрубцевания. Другие препараты для лечения гиперрубцевания.
Фармакологические свойства
Прополис – продукт жизнедеятельности пчел, содержит воск эфирные масла, смесь смол, производные коричной кислоты, флавоны и другие биогенные соединения. Проявляет противовоспалительное, противомикробное действие на грамположительную флору, усиливает регенерацию поврежденных тканей и нормализует метаболические процессы в организме, противозудное и анальгезирующее действие. Эффективен в ранние сроки при развившемся гнойно – некротическом процессе.
Показания к применению
– микротравмы и прочие поверхностные повреждения кожи, слизистых оболочек
– тонзиллит, хронический гнойный отит, хронический фарингит, гайморит, пародонтит, стоматит
Способ применения и дозы
Прополиса настойку применяют только местно в виде аппликаций, полосканий, промываний, а также в форме ингаляций.
При микротравмах настойку наносят с помощью тампона на поврежденный участок кожи или слизистой оболочки 2-3 раза в день до полного рубцевания поврежденной ткани.
При отите в наружный слуховой проход (после его очищения) вводят на 1-2 минуты смоченный настойкой тампон или закапывают по 1-2 капли препарата 3-4 раза в день на протяжении 3-5 дней.
При фарингите и тонзиллите прополиса настойкой смазывают слизистые оболочки глотки и миндалин 2-3 раза в сутки на протяжении 8-15 дней. При хроническом тонзиллите препарат применяют и для приготовления ингаляционного раствора, смешивая настойку с водой в соотношении 1:20. Проводят 1-2 ингаляции в сутки на протяжении 7-10 дней.
Придаточные пазухи носа промывают смесью 1:10 прополиса настойки с физиологическим раствором (0,9 % раствором натрия хлорида) 2 раза в день на протяжении 2 недель.
При заболеваниях пародонта в пародонтальные карманы вводят смоченные прополиса настойкой тампоны (турунды) на 5 минут.
Для полоскания ротовой полости при поверхностных эрозиях и повреждениях слизистой оболочки применяют раствор, приготовленный из 30-40 капель прополиса настойки, разведенной в 100 мл теплой воды. Полоскания проводят 4-5 раз в сутки на протяжении 3-4 дней.
Побочные действия
– аллергические реакции (покраснение кожи, сыпь, зуд)
Противопоказания
– повышенная чувствительность к прополису или к другим продуктам пчеловодства, аллергические заболевания
– кровоточащие раны на коже и слизистых
– детский возраст до 3-х лет
Лекарственные взаимодействия
Не рекомендуется смешивать с антисептическими средствами или другими продуктами пчеловодства.
Особые указания
Не применять внутрь!
С осторожностью следует применять у детей от 3-х до 12-ти лет из-за содержания спирта высокой концентрации.
Беременность и период лактации
Применять с осторожностью в период беременности и лактации.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
Передозировка
Сообщения относительно передозировки препарата не поступали.
Форма выпуска и упаковка
По 25 мл препарата разливают во флаконы-капельницы стеклянные, укупоренные пробками и крышками.
На флаконы-капельницы наклеивают этикетки.
Каждый флакон-капельницу, вместе с инструкцией по медицинскому применению на государственном и русском языках и пробкой-капельницей, помещают в пачку из картона.
Условия хранения
хранить в защищенном от света месте при температуре не выше 25С.
Хранить в недоступном для детей месте!
Срок хранения
Не применять после истечения срока годности.
Условия отпуска из аптек
Производитель
Адрес. 46010, Украина, г. Тернополь, ул. Фабричная 4;
тел./факс (0352) 521-444, www.ternopharm.com.ua
Адрес организации, принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции (товара)
Руководство по лечению хронического синусита
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
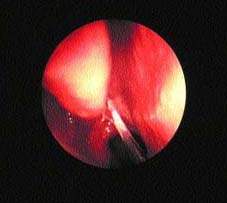 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
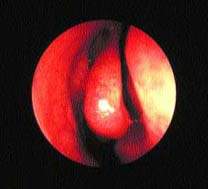 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
- гнойные выделения из носа;
- заложенность носа;
- боли и болезненность при обследовании;
- лихорадка и озноб.
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
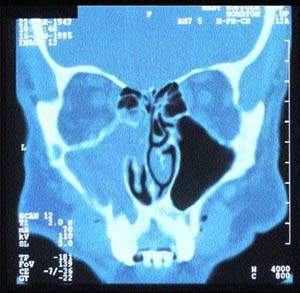 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
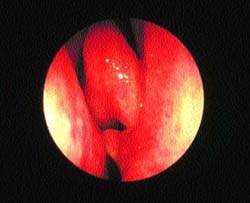 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Обзор плоскостных снимков показывает, что целесообразно назначить полный курс местных стероидов без рентгенографии ППН пациентам с хроническим неспецифическим синуситом; если такое лечение оказалось неэффективным или имеется подозрение на неоплазию, пациента следует направить на лечение к специалисту.
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Острый синусит. При остром синусите единого мнения о выборе антибиотика и продолжительности курса лечения не существует. С одной стороны, согласно рекомендации североамериканских ринологов, антибиотики следует принимать по крайней мере 14 дней или еще 7 дней после исчезновения симптомов. Согласно данным некоторых исследований, антибиотики не имеют преимуществ по сравнению с плацебо, когда речь идет о лечении синуситоподобных симптомов в общей практике .
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.
Прополиса настойка : инструкция по применению
Прозрачная жидкость от желто-коричневого до красно-коричневого цвета с характерным запахом прополиса. Допускается образование осадка.
Состав
Фармакотерапевтическая группа
Фармакологические свойства
Лекарственное средство природного происхождения на основе продукта жизнедеятельности пчел – прополиса. Прополис (пчелиный клей) представляет собой смесь воска, смол, эфирных масел и ряда других природных соединений: флавоноидов, солей коричной кислоты, бензойной кислоты.
Фармакодинамика
Обладает противомикробными, противовоспалительными и ранозаживляющими свойствами.
Фармакокинетика
Не изучалась.
Показания к применению
– микротравмы;
– поверхностные повреждения кожных покровов и слизистых оболочек;
– тонзиллит;
– фарингит;
– хронический гнойный отит;
– заболевания пародонта.
Противопоказания
– острая экзема;
– индивидуальная непереносимость;
– детский возраст до 18 лет;
– поллинозы;
– наличие аллергических реакций, в том числе к продуктам пчеловодства;
– не рекомендуется наносить лекарственное средство на пораженные участки кожи или слизистые оболочки при наличии кровотечения.
Способ применения и дозы
Прополиса настойку применяют только местно в виде аппликаций, полосканий, промываний, а также в форме ингаляций.
Поверхностные повреждения кожных покровов (микротравмы) обрабатывают неразведенным лекарственным средством (ЛС) с помощью тампона 2–3 раза в день. Курс аппликаций – до 10–14 дней.
При отите в наружный слуховой проход (после его очищения) вводят на 1–2 минуты смоченный ЛС тампон или закапывают по 1–2 капли лекарственного средства 3–4 раза в день.
При фарингите и тонзиллите ЛС смазывают слизистые оболочки глотки и миндалин 2–3 раза в сутки на протяжении 8–15 дней. При хроническом тонзиллите лекарственное средство применяют и для приготовления ингаляционного раствора, смешивая ЛС с водой в соотношении 1:20. Проводят 1–2 ингаляции в сутки на протяжении 7–10 дней.
При заболеваниях пародонта в пародонтальные полости вводят смоченные в ЛС тампоны (турунды) на 5 минут.
Для полоскания ротовой полости при поверхностных поражениях и повреждениях слизистой оболочки применяют раствор, приготовленный путем разведения 15 мл (1 столовая ложка) ЛС в 100 мл (½ стакана) теплой кипячёной воды. Полоскания проводят 4–5 раз в сутки на протяжении 3–4 дней.
Меры предосторожности
После применения препарата в полости рта не рекомендуется употреблять пищу и напитки в течение 15–30 мин.
При применении препарата в ротовой полости пациентам, страдающим хроническим алкоголизмом, эпилепсией, заболеваниями печени, беременным женщинам и кормящим матерям необходимо принимать во внимание, что лекарственное средство содержит этанол (спирт этиловый).
Применение в период беременности и кормления грудью
Безопасность применения при беременности и в период кормления грудью не доказана. Препарат не рекомендуется применять в период беременности или кормления грудью.
Влияние на способность управлять транспортом и потенциально опасными механизмами
Лекарственное средство содержит этиловый спирт! В период лечения необходимо воздержаться от вождения автотранспорта и занятия другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Побочное действие
Со стороны иммунной системы: аллергические реакции, в том числе аллергический дерматит, гиперемия, зуд кожи, сыпь, ларингоспазм, одышка, отёк Квинке.
Со стороны кожи и подкожной клетчатки: зуд кожи, жжение, локальный отёк, покраснение, сухость и трещины кожи.
Со стороны желудочно-кишечного тракта: при применении в полости рта возможно чувство жжения, сухость во рту, тошнота.
Взаимодействие с другими лекарственными средствами
Передозировка
При ошибочном применении препарата внутрь возможны следующие симптомы: сильное чувство жжения, сухость в полости рта, боли в эпигастральной области, тошнота, рвота.
Лечение: промывание полости рта и желудка тёплой кипячёной водой.
Упаковка
Условия хранения
В защищенном от света месте, при температуре не выше 25 ºС.
Хранить в недоступном для детей месте. Беречь от огня.
Срок годности
Условия отпуска из аптек
Производитель
Открытое акционерное общество «Борисовский завод медицинских препаратов», Республика Беларусь, Минская обл., г. Борисов, ул. Чапаева, 64, тел/факс +375(177) 735612.
Гайморит – лечение без прокола. Лечение синусита: гайморита, фронтита, этмоидита, сфеноидита. Лечение заболеваний придаточных пазух носа в клинике «Эхинацея». Лечение хронического гайморита
В нашей клинике работают опытные ЛОР-врачи. Мы используем современные технологии лечения гайморита без прокола (пункции) гайморовой пазухи.Основная задача лечения гайморита (в том числе – хронического гайморита) – удалить инфекцию (гной) из пазухи и восстановить её полноценную вентиляцию. В большинстве случаев лечение синусита, фронтита, острого и хронического гайморита возможно провести без прокола. Если же окажется, что без прокола очистить пазуху от гноя в принципе невозможно (критичное сужение соустья пазухи с полостью носа), мы предложим Вам пункцию гайморовой пазухи под хорошей анестезией.
Диагностика и лечение. Лечение в клинике «Эхинацея». Как вылечить гайморит без прокола
Мы построим лечение синусита, фронтита, острого и хронического гайморита на двух принципах:
- Вымыть гной из пазухи и восстановить ее вентиляцию (воздух подавляет рост микробов), после этого Ваше самочувствие станет заметно лучше. Лечение хронического гайморита невозможно без «очистки» пазух от микроорганизмов, провоцирующих гайморит;
- Удалить инфекцию с помощью антибиотиков (противомикробных лекарственных средств).
Лечение хронического гайморита антибиотиками – самый надёжный способ избавиться от микробов, вызывающих гайморит.
Лечение хронического гайморита антибиотиками – самый надёжный способ избавиться от микробов, вызывающих гайморит.
Обычно этого достаточно для излечения гайморита. Если гайморит продолжается долго или повторяется, мы предпримем дополнительные меры для лечения хронического гайморита (восстановления воздушности пазухи и укрепления Вашего иммунитета).
Первый и основной этап лечения синусита, фронтита, острого и хронического гайморита – эвакуация гноя из пазухи. Лучше сделать это щадящим методом. Для этого мы давно и успешно применяем три методики: метод перемещенияили «кукушка», синус-эвакуацию мягким катетером (ЯМИК) и, только в крайних случаях (полная непроходимость соустья пазухи), пункцию специальной малотравматичной иглой.
На что будет направлено лечение острого и хронического гайморита:
- Создать отток содержимого из пострадавшей пазухи;
- Промыть пазуху и полость носа противомикробными и противовоспалительными препаратами;
- Ввести (местно и/или в виде таблеток или инъекций) лекарство, блокирующее рост микробов;
- Препятствовать отеку и перекрытию соустья пазух;
- Привести в порядок иммунную систему, если гайморит появляется часто.
Почему мы уделяем большое внимание иммунитету. Снижение иммунитета – самая частая причина воспаления околоносовых пазух. Если после лечения острого и хронического гайморита (фронтита, этмоидита) иммунитет остался сниженным, – возможны рецидивы болезни. После купирования острого гайморита, на основании иммунограммы, мы рекомендуем, как привести иммунитет в рабочее состояние.
Что делать если хронический гайморит часто обостряется и плохо поддается лечению. В этом случае мы исследуем возможные причины рецидивов и по возможности устраним их:
- Соустье пазухи устойчиво сужено, и пазуха плохо вентилируется, при плохой вентиляции в гайморовой пазухе активно размножаются микробы;
- Существенно снижен иммунитет;
- Инфекция проникает в пазуху из разрушенного корня зуба или воспаленных миндалин и вызывает рецидивы гайморита.
Лечение гайморита без прокола – метод перемещения
Метод перемещения («кукушка») мы применяем при легких формах воспаления околоносовых пазух. Он довольно легко переносится пациентами всех возрастов, включая детей.
Техника выполнения такова. Перед процедурой отек в носу снимается с помощью соответствующего лекарства, соустье гайморовой пазухи с полостью носа открывается. Врач попросит Вас произносить звуки «ку-ку-ку-ку» (при этом перекрывается сообщение носоглотки с ротоглоткой). В это время происходит медленное вливание в одну ноздрю лекарственного раствора, с одновременным его отсасыванием из другой ноздри с помощью вакуумного прибора. Отрицательное давление способствует эвакуации гноя из пазух, а лекарственный раствор, интенсивно перемещаясь через полость носа, промывает пазухи. Пазухи очищаются, гайморит излечивается.
Синус-эвакуацию катетером «ЯМИК» мы применяем при среднетяжелых формах воспаления околоносовых пазух. Техника выполнения такова. В полость носа через ноздрю вводится синус-катетер. Синус-катетер состоит из двух тонких трубочек и баллончиков. Одна из трубочек соединена с двумя маленькими резиновыми баллончиками, которые, раздуваясь выше и ниже соустий пазух, перекрывают выходы из полости носа в глотку и ноздрю. Вторая трубочка катетера предназначена для введения лекарственного раствора и выведения гноя. Рабочая часть второй трубочки открывается в перекрытую часть полости носа. К ее наружному окончанию крепится шприц, наполненный раствором для промывания. С помощью шприца лекарственный раствор нагнетается в полость носа, а затем, вместе с гнойным содержимым пазух, отсасывается. Процедура повторяется до чистых промывных вод.
Синус-катетер “ЯМИК”
Применение ЯМИКа сопряжено с созданием отрицательного давления в полости носа, что может быть причиной некоторых неприятных тянущих ощущений во время процедуры
Когда действительно нужен прокол (пункция) гайморовой пазухи?
Пункция (прокол) околоносовых пазух с помощью иглы применяется при тяжелых гайморитах, когда не удается восстановить проходимость соустья, соединяющего пазуху с полостью носа. В запущенных случаях, когда гной в пазухе успел стать плотным, пункция пазухи – шанс обойтись без операции.
При этой манипуляции мы выполняем серьезное местное обезболивание, а для прокола используем специальные малотравматичные иглы (система Куликовского).
После пункции давление гноя на стенки пазухи сразу же ослабевает и становится легче: уходят боль и интоксикация, снижается температура тела. Через иглу промываем пазуху противомикробным и противоотёчным раствором, затем вводим лекарство длительного действия. В скором времени возобновляется вентиляция пазухи, восстанавливается отток гноя, гайморит излечивается.
Когда применяются операции на околоносовых пазухах?
В основном, в двух случаях:
- Гнойные воспаления околоносовых пазух без эффекта от консервативного лечения;
- Полипы, кисты и другие выросты и деформации, перекрывающие вентиляцию пазух.
Возможна микрохирургическая операция на пазухе с помощью эндоскопических оптико-волоконных инструментов. Достоинства – малая травматичность (прокол вместо разреза) и высокая эффективность.
Причины и симптомы гайморита, синусита, фронтита, этмоидита
Околоносовые пазухи, они же – придаточные пазухи носа, представляют собой воздушные камеры, соединенные с полостью носа соустьями. Слизистая оболочка пазух постоянно вырабатывает слизь, которая испаряется, увлажняя вдыхаемый воздух, содержит естественные противомикробные вещества и задерживает пыль. Если поступление воздуха в пазуху прекращается – слизь не испаряется, а превращается в «кормушку» для микробов и перерабатывается в гной. Для успешного лечения мы уберем из пазухи гной, восстановим циркуляцию воздуха и проведем противомикробное лечение.

Слева – норма. 1 – лобная пазуха, 2 – соустье верхнечелюстной (гайморовой) пазухи, 3 – свободная полость верхнечелюстной пазухи.
Справа – гайморит. 4 – соустье перекрыто гноем и не пропускает воздух, 5 – в пазухе скопился гной.
Нос первым встречает поступающих из внешней среды болезнетворных микробов, поэтому именно в нем относительно часто развивается воспаление – «сражение» иммунитета с микробами.
Полисинусит – воспаление сразу нескольких пазух (от лат. sinus – пазуха). Возможно воспаление верхнечелюстной пазухи (гайморит), лобной пазухи (фронтит), решетчатой пазухи (этмоидит), клиновидной пазухи (сфеноидит).
Гайморит опасен распространением инфекции по организму. Типичные осложнения:
- Воспалительные болезни уха (отиты);
- Менингит (воспаление оболочек головного мозга);
- Воспаление легких; .
Раздражение чувствительных нервов лица может быть косвенным признаком гайморита, как у взрослых так и у детей. При хроническом гайморите могут наблюдаться головные боли, даже мигрени, невралгии тройничного нерва. Мы предложим Вам комплексное лечение хронического гайморита.
Синусит пары картофеля, соль, настойка прополиса народный
Кафедра фармакологии Дагестанской государственной медицинской академии Минздрава России, Махачкала, Россия, 367000
Кафедра оториноларингологии с усовершенствованием врачей и кафедра патологической анатомии Дагестанской государственной медицинской академии, Махачкала, Республика Дагестан, 367000
Кафедра оториноларингологии с усовершенствованием врачей и кафедра патологической анатомии Дагестанской государственной медицинской академии, Махачкала, Республика Дагестан, 367000
Кафедра фармакологии Дагестанской государственной медицинской академии Минздрава России, Махачкала, Россия, 367000
Прополисотерапия в оториноларингологии
Журнал: Вестник оториноларингологии. 2016;81(5): 30-32
Омаров Ш. М., Гаджимирзаев Г. А., Гаджимирзаева Р. Г., Омарова З. Ш. Прополисотерапия в оториноларингологии. Вестник оториноларингологии. 2016;81(5):30-32.
Omarov Sh M, Gadzhimirzaev G A, Gadzhimirzaeva R G, Omarova Z Sh. The use of propolis-based therapy in otorhionolaryngology. Vestnik Oto-Rino-Laringologii. 2016;81(5):30-32. (In Russ.).
https://doi.org/10.17116/otorino201681530-32
Кафедра фармакологии Дагестанской государственной медицинской академии Минздрава России, Махачкала, Россия, 367000





Авторы анализируют данные литературы по использованию фармакопрепаратов прополиса при лечении верхних дыхательных путей и уха. Подчеркивается целесообразность широкого использования в клинической практике оториноларингологов лекарственных средств, изготовленных на основе прополиса и обладающих многими биологическими эффектами: антибиотическим, противовоспалительным, иммуностимулирующим, антиоксидантным, анестезирующим, цитостатическим.
Кафедра фармакологии Дагестанской государственной медицинской академии Минздрава России, Махачкала, Россия, 367000
Кафедра оториноларингологии с усовершенствованием врачей и кафедра патологической анатомии Дагестанской государственной медицинской академии, Махачкала, Республика Дагестан, 367000
Кафедра оториноларингологии с усовершенствованием врачей и кафедра патологической анатомии Дагестанской государственной медицинской академии, Махачкала, Республика Дагестан, 367000
Кафедра фармакологии Дагестанской государственной медицинской академии Минздрава России, Махачкала, Россия, 367000
Широкое распространение получило лечение многих заболеваний, в том числе оториноларингологических, продуктами пчеловодства (апитерапия). С этой целью используются как живые пчелы, жалящие больного в биологически активные точки (разновидность акупунктуры), так и разнообразные лечебные препараты на основе продуктов пчеловодства, выпускаемые предприятиями фармацевтической промышленности России и зарубежных стран, а также приготовляемые в классических аптеках по заказу.
Фармацевтические препараты из прополиса выпускаются и специализированными лабораториями Китайской народной республики, Германии, Украины, Франции, Венгрии, Болгарии, Канады, Испании, Японии, Литвы.
Метод лечения продуктами пчеловодства был подвергнут основательному испытанию в условиях современной клиники. Исследования ученых опубликованы в многочисленных научных изданиях, монографиях, материалах научно-практических форумов по линии Международного общества «Апимондиа» [1—3].
Еще в 1959 г. Ученым советом МЗ СССР была утверждена «Инструкция по применению апитерапии», которая на основании обобщения накопленного опыта определяла круг болезней, при которых могут применяться продукты пчеловодства, и рекомендовала методику лечения. В ряде городов, в том числе в Махачкале, были организованы кабинеты апитерапии, где успешно применялось лечение прополисом, медом, маточным молочком, пергой. Одновременно была организована работа по созданию оригинальных лечебных препаратов из продуктов пчеловодства, которые должны производиться в массовом масштабе предприятиями фармацевтической промышленности.
В настоящее время в России прополис входит в Государственный реестр лекарственных средств, разрешенных к употреблению в медицине.
В лечебных целях прополис используется в разных формах: в виде мягких и сухих вытяжек, порошка, он является составным элементом многочисленных лекарственных форм, в том числе и гомеопатических.
Большинство препаратов прополиса изготовлены на основе мягкой вытяжки его путем экстрагирования активных компонентов при помощи этилового спирта и доведения полученного раствора до вязкой массы, содержащей не более 20% растворителя [4, 5].
На основе мягкой вытяжки прополиса выпускают много препаратов: аэрозоли (Пропосол, Прополан, Пропомизоль), сироп с прополисом, таблетки с прополисом (Прополин), оливковое прополисное масло (Олеум прополис), мазь Апифорт.
Широкое распространение получил при лечении многих заболеваний верхних дыхательных путей (ВДП) и уха 2, 3, 5 и 10% спиртовый раствор (настойка) прополиса. В аптечную сеть России он поступает во флаконах из темного стекла по 25 или 50 мл преимущественно 10% спиртового раствора.
В оториноларингологии, стоматологии, офтальмологии, хирургии, гинекологии и других областях клинической медицины эффективно используются спиртовые растворы в чистом виде и в разведении с дистиллированной водой или физиологическим раствором в соотношении 1:5, 1:10, 1:20. Спиртовый раствор прополиса является составной частью ряда мазей (Пропоцеум, Прополисно-медово-каланхоевая эмульсия), сложных растворов (Дентотроп, Офтальмосепт, Пропостамин) [6]. В проктологии и гинекологии нашли применение суппозитории (свечи) Пропофен, содержащие 100 мг прополиса [7].
Прополис («пчелиный клей») обладает обширным спектром действия. В настоящее время можно считать доказанным наличие у прополиса многих биологических эффектов: антибиотического, включающего воздействие на бактерии, вирусы, простейшие, грибы, цитостатического, противовоспалительного, иммуностимулирующего, анестезирующего, антиоксидантного [8].
Способность прополиса при местном применении диффундировать в ткани, а также его антисептические, противовоспалительные и репаративные свойства дали основание использовать препараты прополиса при лечении фурункулов слухового прохода, длительно протекающих воспалительных процессах кожи слухового прохода, в том числе грибковой этиологии, мокнущей экземе наружного уха [8, 9]. У подобной категории больных рекомендуется прежде всего очистить слуховой проход и ушную раковину от слущенного эпидермиса и экссудата. Затем пораженную поверхность смазать 10% раствором прополиса, после чего покрыть тонким слоем 10% прополисной мази. Лечение, проведенное в таком формате в течение 1—1,5 нед, приводит к прекращению мокнутия кожи с последующей эпидермизацией пораженных участков наружного уха.
М.М. Френкель [10] включал 5% раствор прополиса в комплексное лечение острого гнойного (перфоративного) среднего отита. После обычного туалета слухового прохода в него вводил марлевую турунду, пропитанную этим раствором. Процедуру повторяли 2—3 раза в день в течение одной недели. Выделение гноя прекращалось на 4—5-й день болезни. Этот же автор при болевом синдроме у лиц с острым средним катаральным отитом в качестве болеутоляющего средства вводил вглубь слухового прохода турунду с 5% раствором прополиса.
О благоприятном влиянии прополиса при лечении хронических гнойных средних отитов сообщают многие авторы [1, 11—13, 16]. Они подчеркивают, что прополисотерапия в большей мере показана тем больным, у которых выделенная микрофлора гнойного отделяемого не чувствительна к антибиотикам. При среднем сроке лечения от 10 до 15 дней исследователи получали вполне удовлетворительные результаты у 80% пролеченных: прекращалось гноетечение, улучшился слух; у 20% выделения из уха приобретали слизистый характер. При этом у ряда больных отмечалось уменьшение или даже исчезновение грануляций барабанной полости.
В литературе приводятся данные о вполне удовлетворительных результатах лечения пациентов с патологическим состоянием операционной раны уха после общеполостной санирующей операции, гранулирующем наружном отите, адгезивном среднем отите [9, 11]. При спаечном процессе уха прополис способствует рассасыванию или размягчению спаек барабанной перепонки, в результате чего подвижность ее улучшается [11, 14].
По данным ряда авторов [8, 15], местное применение прополиса в виде мелкого порошка или водно-спиртового раствора способствует заживлению в оптимальные сроки операционной раны, в том числе миндаликовых ниш после тонзилэктомии, ожоговых поверхностей кожи и слизистой оболочки верхних дыхательных путей и пищевода, долго не заживающих ран после санирующих операций на среднем ухе.
В качестве лечебных мер при остром рините, риносинусите, ринофарингите, фаринголарингите рекомендовано полоскание горла водно-спиртовым раствором прополиса (15 мл 10% спиртового раствора прополиса на ½ стакана теплой кипяченой воды) 4—5 раз в сутки в течение 3—4 дней, сосание куска твердого сахара, на который накапано 25—30 капель 10% раствора прополиса [1, 8].
П.А. Кравчук [15] для лечения хронического субатрофического и атрофического фарингита с успехом пользовался раствором и эмульсией прополиса. Он рекомендует проводить ингаляционную терапию больным хроническим атрофическим фарингитом с применением 5—10% спиртового раствора прополиса в течение 8—10 дней с последующим вкладыванием в задние отделы полости носа 10—15% мази прополиса. По мнению автора, при таком методе лечения достигается наиболее длительный контакт лекарственного средства со слизистой оболочкой задней стенки глотки.
При лечении хронического атрофического ринита, фарингита, ринофарингита П.Н. Дорошенко [14] использовал прополисно-глицериновую или прополисно-масляную смесь, приготовленную на основе 10% спиртового раствора, глицерина, оливкового масла в соотношении 1:5. После предварительного освобождения полости носа и глотки от вязкой слизи и корок автор проводил смазывание их этими смесями1—2 раза в день в течение 12—15 дней. Под наблюдением автора находились 472 больных. Хороший эффект от проведенного лечения достигнут у 347 (71,4%) пациентов, улучшение – у 101 (21,3%), без заметного эффекта — у 14 (7,2%).
По данным Ш.М. Омарова [5], при озене удовлетворительные результаты были констатированы после курса лечения путем пульверизации носовой полости 3—5% раствором прополиса и введением в носовую полость 15% прополисной мази. Продолжительность курса лечения составляла 15—20 дней.
В лечении хронического гнойного гайморита М.М. Френкель [10] использовал 10% спиртовый раствор прополиса. После пункции и промывания верхнечелюстной пазухи физиологическим или антисептическим раствором проводилось промывание синуса спиртовым раствором прополиса (от 3 до 5) процедур. У всех 24 больных наступило очищение пазухи от гноя и восстановление прозрачности.
Для лечения детей, больных неспецифической ангиной, Г.Г. Качный [3] использовал прополисную пудру, состоящую из 10% прополиса и 90% индифферентной пудры. Под наблюдением находились 47 детей в возрасте от 1до 13 лет. Лечение начиналось на 1—2-й день болезни и проводилось 2 раза в день. Предварительно удалялись лакунарные наложения прикладыванием на поверхность миндалин ватного тампона, смоченного 3% раствором перекиси водорода. Спустя 5—10 мин после выплевывания содержимого ротоглотки проводилось припудривание миндалин и задней стенки глотки порошком прополиса через порошковдуватель. В результате температура тела снижалась до нормы после двухдневного припудривания.
В качестве лекарственных средств при лечении больных хроническим тонзиллитом также предложены препараты прополиса [4, 5, 14]. Используется метод внутрилакунарного введения прополисно-каланхоевой или прополисно-восковой пасты. Перед введением пасты проводится промывание лакун физиологическим раствором или раствором фурациллина. Курс лечения состоял из 4—7 введений пасты в лакуны 1—2 раза в неделю. В результате проведенного лечения у больных наступало заметное улучшение фарингоскопической картины: из лакун исчезало патологическое содержимое, прекращался неприятный запах изо рта, уменьшался регионарный лимфаденит, стушевывались признаки хронического воспаления небных дужек. У 73,8% из 374 обследованных с хроническим тонзиллитом снизилась активность миграции лейкоцитов на поверхность миндалин и выраженность регионарного лейкоцитоза. Отдаленные результаты лечения (от 6 мес до 3 лет) были прослежены у 321 пациента. Из них ангинами перестали болеть 73,5%, у 18,4% обострения болезни стали реже, у 8,1% заметного положительного эффекта от лечения не достигнуто.
У части больных (0,9%) в процессе проведения прополисотерапии возникают побочные эффекты в виде развития аллергической реакции, выражающейся в появлении зуда, отечности, гиперемии, пятнистости на слизистой оболочке носа, глотки, мягкого неба; легкого головокружения, ощущения затруднения глотания [8, 14]. Учитывая сказанное, перед применением фармакологических препаратов прополиса рекомендуется проводить провокационную пробу. Для этого при помощи пуговчатого зонда наносят небольшое количество мази, раствора прополиса на слизистую оболочку глотки (переднюю дужку, миндалину, мягкое небо). Появление гиперемии или припухлости на месте нанесения лекарства рассматривается как повышенная индивидуальная чувствительность к прополису, что является противопоказанием к его применению.
Заключение
Использование различных модификаций прополиса в лечении оториноларингологических болезней у детей и взрослых во многих случаях эффективнее, чем классические синтетические лекарственные препараты. В современной ЛОР-практике прополисотерапия нашла широкое применение преимущественно в виде местного воздействия – интраназально, внутрипазушно, эндаурально, путем ингаляций, ирригаций, а также в виде мази, пасты, эмульсий.
Как лечить первые признаки простуды?
Простуда – это, в первую очередь, результат переохлаждения организма. Начиная бороться с первыми признаками простуды на начальном этапе, можно предотвратить развитие более серьезных заболеваний и воспалительных процессов в организме.

Первые симптомы простуды могут сопровождать и другие более серьезные заболевания. Поэтому, в первую очередь, необходимо убедиться, что признаки проявления болезни действительно связаны с простудой.
Конечно, симптомы начинающейся простуды зависят от того, какой именно орган воспален. Так, осипший голос характерен для ларингита, сильная заложенность носа и его сухость – для ринита, першение и боль в горле – для фарингита.
Но есть и признаки, характерные при возникновении любого вида простуды. Зачастую эти симптомы появляются еще до того, как возникает явное воспаление того или иного органа.
· Озноб, охлаждение кистей и стоп;
Вовремя распознав эти первые признаки простуды, нельзя откладывать лечение в долгий ящик: не будете лечить – состояние ухудшится и даже возможно приведет к осложнениям. А если нанесете своевременный и комплексный удар по начинающемуся заболеванию, уже через сутки снова почувствуете себя здоровым.
Что делать, обнаружив у себя первые признаки недомогания, чтобы остановить распространение заболевания и улучшить общее состояние организма?
1. Обеспечиваем полный покой. Ни в коем случае нельзя переносить простуду «на ногах» – организм нуждается в дополнительных силах при борьбе с инфекцией, потому лучше будет соблюдать полный покой (хотя бы первые двое суток).
2. Измеряем температуру. Повышение температуры – сигнал о том, что организм «распознал» инфекцию и начал борьбу с ней. Если температура не превышает 38 градусов, сбивать ее не надо – так организму проще будет справиться с инфекцией. Не рекомендуется и принимать быстрорастворимые «шипучки» от температуры – эффект от них не продолжителен, а сами он провоцируют образование камней в почках.
3. Избегаем переохлаждения. Во время простуды ни в коем случае нельзя мерзнуть – особенно в тепле нуждаются ноги. Необходимо принять теплую ванну (если нет высокой температуры и если позволяет сердце) или просто попарить ноги горячей водой. Можно добавить в воду травяной настой ромашки, березового листа или зверобоя – они помогают снять воспалительный процесс и успокаивают организм. После ванны следует насухо вытереться теплым полотенцем и немедленно лечь в постель, при этом запастись несколькими комплектами одежды (для смены белья, когда будете потеть).
4. Больше пьем. При первых признаках простуды необходимо, как можно больше стараться потреблять жидкости, даже, если приходится делать это через силу. Лучше всего пить напитки, содержащие витамин С: делать чай с лимоном, черной смородиной, малиной, отвары шиповника. А в промежутках между теплыми отварами рекомендуется потреблять щелочную минеральную воду (вирусы очень боятся щелочи): Свалява, Боржоми, Нарзан и др.
5. Меняем рацион. При первых признаках простуды, необходимо «прислушиваться» к своему организму и есть только то, что хочется (организм сам подскажет – чего ему не хватает). Желательно отказаться от тяжелой углеводной, жареной и жирной пище и отдать предпочтение свежим овощам и фруктам.
После того, как вы создали для своего организма лучшие условия для борьбы с первыми признаками простуды, необходимо приступить к устранению этих самих неприятных симптомов, то есть начать лечение.
Рассмотрим, что делать, чтобы смягчить первые проявления простуды и не дать распространиться инфекции.
· При высокой температуре растереть тело 3 %-ным раствором уксуса, разведенным водой 1:1, либо водкой или спиртосодержащими напитками.

·Если температура превышает порог более 38,5 градусов, можно принять 1 таблетку аспирина или комплексного препарата на основе парацетомола (грипекс, комбигрипп).
Для усиления защитных сил организма при лечении простуды необходимо принять следующие меры:
· Укрепить иммунную систему с помощью народного средства: мед, чеснок и лимон смешивается в одинаковых пропорциях и употребляется по 1 ч. ложке 3-4 раза в день.
· Принимать гомеопатические препараты, которые зарекомендовали себя в лечении простуды афлубин, инфлюцид, антигриппин, ринитал.
Противовоспалительное действие на организм при лечении простуды оказывают следующие народные и медикаментозные средства:
· Горчица – сухой порошок горчицы насыпают перед сном в носки для прогревания, либо парят ноги в горячей воде с растворенной в ней горчицей (если нет сердечно-сосудистых заболеваний и высокой температуры). Это дает длительный прогревающий эффект и способствует устранению инфекции.
· Куриный бульон – около 150-200 г крепкого куриного бульона, по последним исследованиям, укрепляют защитные силы организма и помогает бороться с инфекциями слизистой носа и горла.
· Пчелиный мед (особенно липовый) – обладает отличным противомикробным и потогонным действием. Горячий чай или молоко с медом снимают первые признаки простуды и мешают распространению инфекции.
· Препараты на основе интерферона (арбидол, амизон, амиксин) усиливают борьбу организма с вирусами и инфекциями, но имеют ряд противопоказаний и побочных эффектов.
Один из первых признаков простуды – першение в горле. Если его игнорировать, то может возникнуть сильный кашель, а на его фоне бронхит или другие серьезные осложнения. Чтобы избежать развития заболевания нужно применять следующие меры:
· Полоскания. Можно полоскать горло раствором фурацилина или раствором соли с содой, добавив туда 2-3 капли йода.
· Рассасывания. Для смягчения горла применяют леденцы с антисептиком (Лисобакт, Прополки, Фарингосепт, Эфизол).
· Прогревания. Необходимо растереть область груди и спину между лопатками согревающим компрессом: ментоловыми бальзамами или водочными настойками. На область шеи можно делать водочный или медовый компресс (либо перцовый пластырь) и держать его до полного остывания.
Инфекция чаще всего проникает в организм именно через нос. Поэтому при первых симптомах проявления простуды особое внимание следует уделить выведению инфекции именно из носовых проходов, чтобы болезнь не перешла в следующую фазу.
· Промывания. Необходимо регулярно промывать нос травяными (ромашка, шалфей) или солевыми растворами. Для этого используют уже готовые растворы с морской водой (Маример или Аквамарис) либо обычный физраствор.
· Закапывания. Можно использовать обычные сосудосуживающие препараты (нафтизин, фармазолин), но более эффективным методом являются все же народные средства. Чтобы вылечить простуду, в нос закапывают сок свежей свеклы, сок алоэ, смешанный с медом, луковый сок или сок чеснока.
· Прогревания. На область переносицы прикладываются мешочки с прогретой солью или гречкой до полного их остывания. Либо область переносицы смазывается небольшим количеством согревающей мази («Звездочка», «Доктор Мом») аккуратно, чтобы не попасть в глаза.
· Ингаляции способствуют выведению вирусов из организма и особенно эффективны при лечении первых признаков простуды, когда болезнь еще не развилась.
· Ингаляции проводят на основе травяных сборов (эвкалипта, шалфея, ромашки, коры дуба) либо на основе хвойных эфирных масел. Можно делать ингаляции на основе горячего картофеля – он очень эффективен при поражениях верхних дыхательных путей.
Все перечисленные меры лечения первых признаков простуды эффективны в комплексе. Лучше всего проводить процедуры перед сном, непосредственно перед тем, как лечь в постель, чтобы прогреть организм со всех сторон и воздействовать на простуду, как можно сильнее.
Если все делать правильно, уже на следующее утро симптомы простуды исчезнут, и вы почувствуете себя здоровым человеком.


