Признаки спаечного процесса брюшной полости. Причины развития, лечение
Признаки спаечного процесса брюшной полости, развитие, лечение
Спаечный процесс часто возникает после хирургических вмешательств на органах брюшной полости. Он может протекать без каких-либо проявлений, но может и вызывать достаточно выраженный дискомфорт. В некоторых случаях спаечный процесс возникает вне хирургических вмешательств и не только в брюшной полости. Представление об этой патологии, в том числе о том, что такое спаечный процесс в малом тазу у женщин, поможет вовремя обратиться за медицинской помощью.
Динамика развития спаечной болезни в брюшной полости
Все органы брюшной полости окружены брюшиной, которая служит их защитой от повреждения. Если в органе происходит какой-то патологический процесс (зачастую воспалительный), в этом месте выпадают волокна фибрина, которые формируют спайки, ограничивающие данную локацию от здоровых органов. Такой процесс запускается при перфоративной язве желудке, деструктивном аппендиците и так далее. Также спайки могут возникнуть в брюшной полости впоследствие хирургического вмешательства как реакция на прикосновение хирургического инструментария, попадание на ткани талька, которым обработаны хирургические перчатки, и так далее.
Из-за наличия спаек органы брюшной полости склеиваются между собой. Результатом такого склеивания будет нарушение кровоснабжения органа и его функций. Так, если спайки образовались между петлями кишечника, формируется кишечная непроходимость – возникает нарушение стула, боли в животе, которые есть признаками спаечного процесса брюшной полости.
В международной классификации болезней спаечный процесс в брюшной полости и малом тазу рассматривается отдельно.
Причины спаечного процесса в брюшной полости
Рассматриваемое патологическое состояние может развиться по самым разным причинам. Выделяют три основные группы факторов, способных спровоцировать образование спаек:
- Травмы механического характера. Это повреждения живота при падении с высоты, пулевом или ножевом ранении, в результате хирургического вмешательства.
- Заболевания органов брюшной полости воспалительного характера. Так, спаечная болезнь может развиться в результате текущего или после перенесенного холецистита (воспаление желчного пузыря), энтерита (воспаление тонкого кишечника), аднексита (воспаление яичников) и так далее.
- Химическое поражение органов брюшной полости. Чаще всего наблюдается при излиянии желчи или содержимого желудка (например, при возникновении перфоративной язвы желудка).
Часто спаечный процесс происходит в малом тазу. Он может развиваться стремительно, с характерной симптоматикой, или проходить бессимптомно. Так, спайки после кесарева сечения часто никак не проявляются. Они могут быть диагностированы при обращении женщины к врачу по поводу невозможности забеременеть повторно, так как спаечный процесс в малом тазу может спровоцировать женское бесплодие.
Боли при спайках кишечника и другие признаки
Выделяют несколько признаков, которые могут указать на развитие рассматриваемого патологического процесса:
- периодическая рвота, возникающая вне зависимости от приема пищи;
- боли в животе или грудной полости;
- хронические запоры;
- нарушение отхождения газов.
Это характерные признаки спаечного процесса. Боли при спайках кишечника могут не зависеть от приема пищи и со временем нарастают. Симптомы диафрагмальных спаек проявляются болями на границе между грудной и брюшной полостью, нарушением экскурсии (движения) диафрагмы и затруднением дыхания. Клинические симптомы спаечного процесса в малом тазу могут отсутствовать.
Спаечная болезнь протекает длительно: боль в животе возникает часто, затем становится постоянной, ее интенсивность нарастает.
Лечение спаечного процесса
Лечение послеоперационных спаек проводится с помощью консервативного и оперативного методов. К хирургическому лечению не спешат прибегать, так как повторное внедрение в брюшную полость может спровоцировать еще большее развитие спаечного процесса. Операцию в обязательном порядке проводят, если наступают критические изменения в брюшной полости. Выраженность спаек можно определить только во время операции – например, выполняемой по поводу кишечной непроходимости. Наиболее эффективный метод удаления спаек, которые образовались вокруг маточных труб, – лапароскопическая операция. Процесс восстановления после такого лечения протекает быстро и с минимальным риском возникновения осложнений. В основе консервативного лечения спаечной болезни лежат диета (ограничение грубоволокнистой пищи) и физиотерапевтические методы.
Как лечить спайки после аппендэктомии, решает врач – это может быть хирургическое вмешательство или консервативные методы лечения (диета, физиотерапия). На ранних этапах развития спаечного процесса на него можно повлиять консервативными методами. Медикаментозное лечение спаечного процесса может быть назначено и в гинекологии – при спайках, возникших в области придатков, применяют вагинальные свечи, но такая терапия мало эффективна.
При возникновении спаек после удаления матки лечение проводят крайне редко, так как они не вызывают чувства дискомфорта, а репродуктивная функция в любом случае потеряна безвозвратно. Целесообразность лечения спаечного процесса в этом случае врач определяет, основываясь на жалобах пациенток.
Спайки в кишечнике
Спайки кишечника — это тяжи соединительной ткани, которые, прорастая, связывают петли кишечника между собой и/или с другими органами брюшной полости и таза. Спайки серьезно нарушают функцию кишечника, могут приводить к завороту, уменьшению просвета кишки и, как следствие, к кишечной непроходимости.
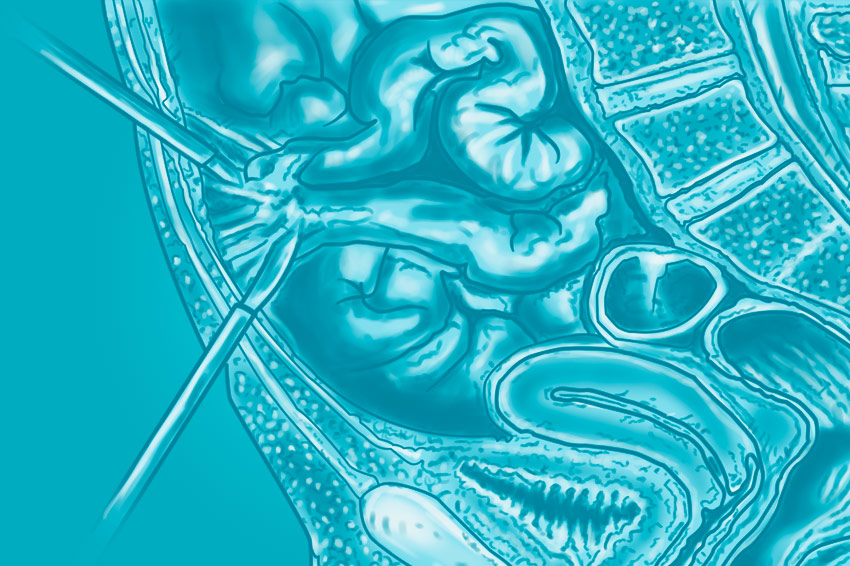
В норме, при восстановлении любой поврежденной ткани образуются фибриновые нити, но впоследствии включается механизм рассасывания. Спайки в кишечнике образуются, когда рассасывания не происходит, или оно неполноценное. Нити уплотняются, прорастают дальше в органы и ткани, ограничивают подвижность кишечной трубки.
Классификация
Кишечные спайки классифицируются по степени прочности и некоторым морфологическим характеристикам. Шкала оценки выраженности спаечного процесса выглядит следующим образом:
- 0 баллов — спаек нет;
- 1 балл — единичное сращение, пленчатая структура, без сужения просвета кишки (разделяются тупым способом);
- 2 балла — две спайки рыхлой структуры без кровеносных сосудов. Кишечная трубка умеренно деформирована, просвет не сужен (разделяются тупым способом, в редких случаях острым);
- 3 балла — более двух спаек. Плотные, могут прорастать кровеносными сосудами. Кишка деформирована, сужение просвета до 50% (разделяются только острым способом);
- 4 балла — конгломерат спаек. Они плотные, пронизаны кровеносными сосудами. Деформация кишечной трубки обширная, просвет сужен более чем на 50% (разделяются только острым способом, трудно избежать травматизации срощенного органа).
Основные причины, вызывающие кишечные спайки
Самая частая причина – это оперативное вмешательство с рассечением брюшины (при лапароскопическом методе осложнения в виде спаечных процессов гораздо ниже, чем при открытой операции).
- травмы живота;
- воспалительные процессы в органах брюшной полости и малого таза;
- инфицирование после разрыва воспаленного органа и истечения его содержимого в брюшную полость;
- радиационное облучение при лечении онкологии.
Сахарный диабет, нарушение свертываемости крови, инфекционные заболевания, частые оперативные вмешательства также повышают риск образования спаек.
Диагностика
Спаечные процессы могут протекать бессимптомно. Насторожить врача должно обращение с жалобами на проблемы со стулом (запор или понос), вздутие живота, отрыжку, быструю насыщаемость, боли в области кишечника, болезненную дефекацию, бесплодие у женщин, операции на брюшной полости в анамнезе, пупочную грыжу.

Лабораторных тестов на определение спаечных процессов нет. Для установления диагноза проводятся клинические исследования:
- рентгенография с контрастным веществом;
- ультразвуковое исследование;
- компьютерная томография;
- колоноскопия;
- лапароскопия.
Способы лечения
Основной вектор действий при лечении спаек в кишечнике – это возвращение нормального расположения и функциональности кишечных петель путем разъединения спаек и удаление сильно пострадавших участков. Проводится хирургически – открытым или лапароскопическим методами.
Рыхлые спайки разъединяются тупым способом, а более плотные и васкуляризированные при помощи инструментов с последующим наложением швов. При необратимом повреждении участка кишечника спайками этот конгломерат удаляется полностью, а стенка сшивается с максимальным сохранением анатомической формы. Могут также иссекаться и участки затронутых поврежденных органов.
Незаменимым в лечении кишечных спаек является применение назоинтестинального зонда. Основная задача применения этого метода – расправление, ликвидация непроходимости, восстановление нормального кровообращения в стенке кишечника. Применение зонда ускоряет процесс заживления, стимулирует возвращение моторики и прочих функциональных способностей пострадавшему кишечнику. Вводится зонд во время операции совместно хирургом и анестезиологом через носоглотку, пищевод, в полость желудка, 12-перстную кишку и непосредственно в кишечник. Он причиняет некоторый дискомфорт пациенту, но ускоряет выздоровление. Обычно ставится на 3-5 дней. Максимум 7. Решение о снятии принимает лечащий врач на основании наблюдения и результатов клинических исследований.
Последствия спаечного процесса
После проведенного лечения необходимо следить за состоянием здоровья и придерживаться рекомендаций врача. Спаечные процессы могут рецидивировать, поэтому, чем раньше пациент обратит внимание на проблемы со здоровьем, тем больше шанс устранить патологию на ранней стадии.

Нарушение режима питания, предписанного врачом, малоподвижный образ жизни, неконтролируемый приём лекарственных препаратов – все это может спровоцировать новые патологические очаги.
Почему важно при первых симптомах обращаться к врачу
Спаечная болезнь опасна и зачастую протекает незаметно, пока не разовьется в труднообратимую патологию. Если в анамнезе были операции, травмы живота, врожденные аномалии кишечника, пупочная грыжа, то не надо стесняться запоров, вздутий и других деликатных признаков болезни. Не стоит уповать и на народные средства – в случае со спайками они лишь ненадолго уберут симптомы и дадут время тяжам прорасти еще глубже.
Юсуповская больница оказывает полноценный цикл медицинских услуг, включая, стационарное лечение, обследование, хирургию и реабилитацию. Предусмотрены диагностические процедуры любого уровня сложности. К каждому пациенту предусмотрен индивидуальный подход, что гарантирует положительную динамику в лечении.
Для записи на первичный прием к специалисту позвоните по указанным на сайте телефонам или заполните стандартную форму в онлайн-режиме, оставив контактные данные для обратной связи.
Спаечная кишечная непроходимость
Спаечная кишечная непроходимость – расстройство пассажа содержимого пищеварительного тракта в результате образования грубых рубцовых сращений в брюшной полости. Патология вызывается различными причинами, но чаще всего является следствием хирургического вмешательства. Заболевание характеризуется сильными болевыми ощущениями и асимметричным вздутием живота, рвотой, невозможностью отхождения газов и стула, постепенным нарастанием признаков интоксикации. Диагностика заключается в проведении обзорной рентгенографии органов брюшной полости, УЗИ, КТ и МРТ. Тактика зависит от формы патологии и времени ее появления; как правило, выполняется повторная операция.
Общие сведения
Спаечная кишечная непроходимость – нарушение продвижения пищевых масс и пищеварительных соков по кишечнику, связанное с формированием спаек. Это довольно распространенная патология, которая является серьезной проблемой хирургии и гастроэнтерологии, она занимает примерно 30-40% среди всех типов кишечной непроходимости. Проявляется одинаково часто как у мужчин, так и у женщин, независимо от возраста. Актуальность заболевания в последнее время значительно возросла из-за роста количества и объема оперативных вмешательств на органах брюшной полости. По данным многих авторов, примерно 40% всех операций сопровождаются появлением спаек, при этом до 60% всех лапаротомий выполняется по поводу спаечной кишечной непроходимости.

Причины спаечной кишечной непроходимости
Причинами формирования спаек могут быть травматические повреждения, кровотечение в брюшную полость, ишемия желудочно-кишечного тракта, инородные тела, негативное воздействие токсинов, гнойные процессы брюшной полости (перитонит, аппендикулярный абсцесс и пр.), оперативные вмешательства, в ходе которых происходит пересушивание брюшины (чаще всего это аппендэктомии, операции по поводу патологии матки и придатков), генетическая предрасположенность.
Механизм образования спаек объясняется расстройством процессов рассасывания воспалительных элементов и их замещением соединительной тканью. Известно, что брюшина в ответ на травму и любое воздействие продуцирует экссудат, который обладает клейкими свойствами. Из его клеток образуются соединительнотканные волокна, постепенно выпадает фибрин, который должен рассасываться по окончании процессов заживления. Если этого не происходит, он прорастает коллагеновыми и эластическими волокнами, сосудами – так образуются спайки.
Симптомы спаечной кишечной непроходимости
Спаечная кишечная непроходимость подразделяется на три вида: обтурационную, странгуляционную и сочетанную (с признаками механического и динамического типа: обычно развивается в случае формирования спаек между очагом воспаления в брюшной полости и петлями кишечника). Также выделяют сверхострую, острую и хроническую форму патологии, которые отличаются скоростью развития, степенью тяжести и выраженности симптомов.
Обтурационный тип патологии вызван сдавлением петель кишечника спайками, но при этом они не нарушают его кровоснабжение и иннервацию. Болевые ощущения появляются внезапно, они связаны с усилением перистальтики и носят приступообразный характер. Время появления рвоты с примесями желчи и зелени зависит от уровня препятствия: чем выше непроходимость, тем быстрее развивается рвота. У пациента определяется равномерное вздутие живота, нарушается отхождение газов, возникают запоры. Врач может увидеть перистальтику кишечника через брюшную стенку и определить усиление шумов.
Странгуляция характеризуется сдавлением брыжейки кишечника и осложняется некрозом пищеварительного тракта. Клинические признаки развиваются остро и внезапно: появляется сильная боль в животе без четкой локализации, бледность кожных покровов, пациент не может найти удобное положение, отказывается от еды. Некроз кишечника может вызвать стихание симптомов, но только на короткое время. Рвота без примесей, она имеет рефлекторный характер и вызвана травмой брыжейки. Постепенно появляется задержка отхождения газов и стула. Признаки токсикоза нарастают стремительно (учащение пульса, перепады артериального давления, слабость, головокружение, обезвоживание и т. п.). Вначале живот мягкий, но болевой сидром вызывает напряжение мышц живота. Перистальтика невидима невооруженным глазом.
Спаечная кишечная непроходимость, как правило, является осложнением хирургических манипуляций, при этом она может развиваться в разные сроки. У пациентов с тяжелым перитонитом патология регистрируется в первые дни после операции. Тяжелое состояние больных и выраженные признаки основной патологии маскируют симптоматику непроходимости. Пациентов беспокоят периодические схваткообразные боли, рвота. Постепенно развивается асимметричное вздутие живота. Пальпация болезненна, прикосновения к мышцам вызывают усиление болевых ощущений. Стул отсутствует.
Спаечная непроходимость иногда развивается на 5-13 день после операции и улучшения общего состояния, или же на 3-4 неделе. При этом наблюдаются отчетливые симптомы заболевания: интенсивные периодические боли, частая рвота с примесью желчи, асимметрично вздутый живот, видимая перистальтика, усиленные кишечные шумы. Симптоматика постепенно нарастает, исчезает самостоятельный стул и резко ухудшается состояние пациента.
Если болезнь развилась через длительный промежуток времени после хирургической процедуры, говорят о поздней спаечной кишечной непроходимости. Патология характеризуется внезапным появлением схваткообразной боли, частой рвотой, сильным беспокойством и вынужденным положением пациента. Газы и стул самостоятельно не отходят. Живот асимметрично вздутый, прикосновения к нему усиливают приступы боли, отчетливо видна перистальтика петель кишечника. У пациента быстро нарастают признаки интоксикации.
Диагностика спаечной кишечной непроходимости
Заподозрить спаечную кишечную непроходимость можно на основании клинических признаков и данных анамнеза о предшествующей операции на органах брюшной полости. Основными методами диагностики считаются рентгенологические: рентгенография брюшной полости обзорная и после контрастирования кишечника взвесью сульфата бария. Эти исследования позволяют определить растяжение петель кишечника, чаши Клойбера (раздутые участки пищеварительного тракта, содержащие жидкость и газы), затемнение нижних отделов живота, задержку контраста в отдельных петлях и пр.
В последние годы все чаще в качестве методов диагностики используются лапароскопия, УЗИ органов брюшной полости, КТ и МРТ. Они помогают гастроэнтерологу и хирургу выявить причину патологии, а также степень тяжести и вид повреждений.
Лечение спаечной кишечной непроходимости
Терапевтические процедуры зависят от типа патологии и времени ее появления, а также общего состояния больного, сопутствующих заболеваний. Лечение ранней спаечной кишечной непроходимости необходимо начать с консервативных методов, которые позволяют восстановить функции пищеварительной системы и нередко являются предоперационной подготовкой. Очень важно правильно вычислить допустимый период консервативной терапии, и при отсутствии положительных результатов сразу провести операцию.
При регистрации ранних признаков болезни всем пациентам назначают парентеральное (внутривенное) питание, а также мероприятия, улучшающие перистальтику кишечника, предупреждающие развитие интоксикации и нормализующие общее состояние. Если симптомы заболевания появились на 2-3 сутки после хирургической процедуры на фоне пареза кишечника и перитонита, то необходимо ликвидировать паретический компонент непроходимости: с этой целью вводят тримекаин в перидуральное пространство. Совместно с этим назначают промывание желудка, сифонные клизмы, внутривенно вливают гипертонический раствор натрия хлорида и неостигмин. Все вышеуказанные процедуры проводят курсами (примерно 2-3) в течение 24 часов. При отсутствии положительной динамики через 5-6 часов после назначения терапии осуществляют лапаротомию.
При подозрении на раннюю странгуляционную непроходимость показано кратковременное консервативное лечение, а затем проведение операции с последующей поддерживающей терапией и уходом. Лечение поздней непроходимости всегда хирургическое, промедление может вызвать некротические изменения стенок кишечника. Перед хирургической процедурой проводят подготовку: промывают желудок, делают сифонную клизму, вводят прозерин. Если через 2-3 часа боль стихает, признаки патологии исчезают, то пациента оставляют в отделении под наблюдением и назначают антиспаечную терапию. В противном случае сразу проводят операцию по разъединению спаек, наложению обходного анастомоза или резекции участка кишечника (вид вмешательства подбирается индивидуально).
Если больного доставили в больницу в тяжелом состоянии, назначают интенсивную терапию для устранения признаков интоксикации, минимальную предоперационную подготовку и сразу же приступают к хирургической процедуре.
Профилактика и прогноз спаечной кишечной непроходимости
Профилактика спаечной кишечной непроходимости заключается в бережном проведении операции, предотвращении пересушивания брюшины и введения сухих препаратов, своевременной эвакуации крови и инородных предметов. После операции хороший эффект дает физиотерапия: УВЧ, электрофорез, а также лечебная физкультура и соблюдение диеты. Прогноз спаечной кишечной непроходимости при проведении своевременной диагностики и рациональной терапии благоприятный, но высока вероятность рецидива патологии.
Лечение и симптомы спаечной болезни кишечника
Спаечная болезнь при травматических повреждениях внутренних органов, после оперативного вмешательства. Заболевание представляет собой соединительнотканные тяжи, скрепляющие петли кишечника между собой или со стенками брюшины.


По статистике спайки это частое осложнение полостных операций. Опасным последствием спаечной болезни является острая кишечная непроходимость – состояние, угрожающее жизни пациента.
Сайки – аномальные перетяжки среди внутренних органов брюшины. Поверхностный слой брюшной стенки – это мезотелий, клетки которого обновляются с большой скоростью. Также в брюшине присутствует жидкость, выделяющаяся из клеток и непрерывно циркулирующая. Каждый орган покрывает серозная оболочка, которая отвечает за его функциональное перемещение.
Основная причина формирования спаек в брюшной полости – травма. В ответ на повреждения внутренних органов человеческий организм запускает процесс репарации: во внеклеточное пространство поступает жидкость, содержащая разные элементы клеток. Она богата фибрином – белком, участвующим в процессе свертывания крови. Его выделяется так много, что он оседает на мезотелии. Это является пусковым фактором образования спайки кишечника. Уже через 48 часов на УЗИ можно наблюдать первые нежные образования. При их соприкосновении друг с другом нити фибрина склеиваются.
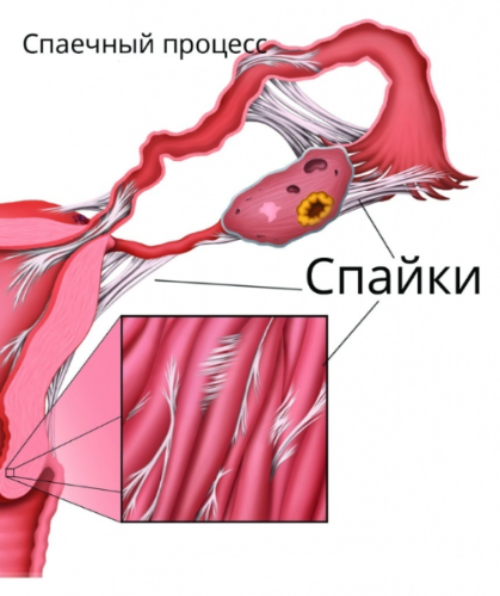
В случае правильного заживления эти образования с течением времени рассасываются, так как их основной функцией было помочь тканям быстрее затянуться. Но при обширных повреждениях вокруг фибрина начинает закладываться коллаген и формируются элементы соединительной ткани. Такие образования стягивают органы, препятствуя их нормальному движению.
Постепенно в эти структуры прорастают кровеносные сосуды и нервные волокна, в результате чего перетяжки уже не рассасываются. Хирурги пришли к выводу, что в таких случаях происходит перестройка, позволяющая органам брюшины функционировать нормально даже при наличии спаек. Однако в большинстве случаев соединительнотканные тяжи мешают правильной работе органов брюшной полости.
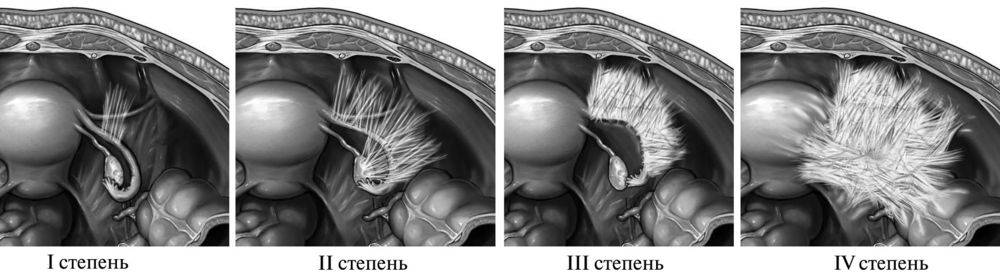
Принято разделять спайки по степени выраженности:
- 0 баллов – отсутствие спаек;
- 1 балл – одиночная послеоперационная спайка, не влияющая на работу внутренних органов (разделение тупым способом);
- 2 балла – обнаруживаются две рыхлые крупные спайки, кишка деформируется, но просвет не сужен (разделение тупым способом, в редких случаях острым);
- 3 балла – более трех сращений, которые закрывают менее 50% просвета кишечника, что проявляется нарушениями в работе пищеварения (разделение острым способом);
- 4 балла – конгломерат спаек, имеющий кровеносные сосуды и нервы и закрывающий более 50% кишечного просвета (разделение острым способом).
Стадию процесса можно установить посредством ультразвукового исследования или на КТ. Правильное определение степени выраженности спаек позволит правильно лечить пациента, не допустив осложнений.
Спаечный процесс в брюшной полости по срокам проявления бывает:
- ранняя, или острая, – на 3-7 день после операции;
- поздняя – когда с момента хирургического вмешательства прошло более месяца.
Главная причина образования спаек – ответ организма на повреждающий фактор.
Спайки в брюшной полости возникают из-за обширных вмешательств или повторных операций. К провоцирующим факторам можно отнести:
- кровотечение или высокое давление внутри брюшины во время операции;
- кровоизлияния в брюшную полость;
- парезы кишечника после операций;
- грубые хирургические приемы;
- инфекционные поражения;
- острая (воспаление придатков матки, панкреатит, аппендицит) и хроническая (воспаление печени, желчного пузыря) воспалительная патология процессы органов в брюшной полости;
- эндометриоз;
- посторонние тела в брюшной полости, попадающие туда в ходе оперативного вмешательства или при травмах (шовный материал, кусочки ткани или кости);
- местная ишемия тканей.
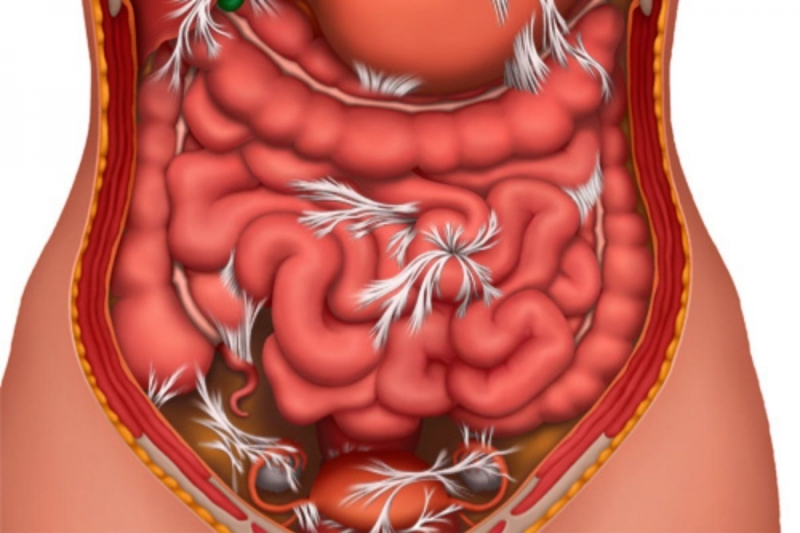
Отдельно выделяется риск образования спаек при кровотечении. Если не собрать кровь, которая попала в брюшину в процессе операции, она начинает сворачиваться. Эти кровяные сгустки могут стать очагом формирования перетяжек: они уплотняются за счет соединительной ткани.
Люди с пониженным иммунитетом и иммунодефицитом, а также аутоиммунными заболеваниями и аллергической патологии, склонны к формированию спаек. Причиной тому – не достаточный местный иммунитет органов в брюшной полости. Для разрешения воспалительного процесса у организма не хватает сил, поэтому риск спайкообразования возрастает и восстановление затягивается.
У пациентов, имеющих келоидные рубцы на коже, вероятность образования спаек выше. Это обусловлено индивидуальными особенностями и наследственностью. Известны случаи врожденной спаечной болезни.
Высока вероятность спайкообразования при наличии инфекционного процесса в брюшине. Ухудшает ситуацию позднее диагностирование и нерациональное лечение антибиотиками (например, препаратами не чувствительными к данной бактерии).
Воспалительные явления в желчном пузыре может распространиться на двенадцатиперстную кишку, вызывая застой желчи, дуоденальную непроходимость и спайки кишечника. Опаснее всего – гнойный перитонит, спайки после операции образуются в нижних отделах ЖКТ. Если же у пациента разлитой перитонит, то склеиваться могут стенки тонкой кишки. Хронические воспаления органов мочеполовой системы у женщин в 20% случаев приводят к развитию спаечной болезни. Даже туберкулез может стать причиной формирования спаек. Туберкулезные бугорки сливаются с сальником брюшины, что приводит к быстрому развитию кишечной непроходимости.
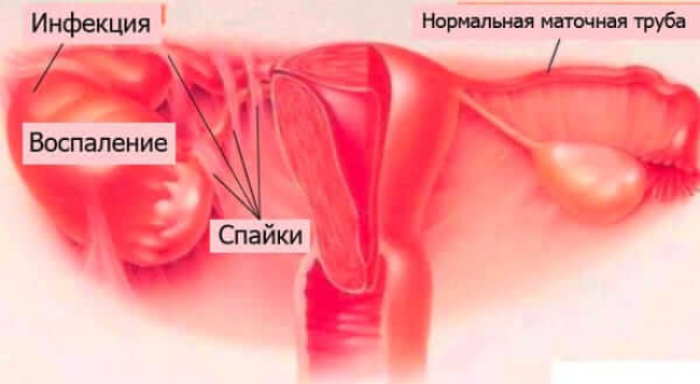
В ходе исследований было выяснено, что после воспалительного процесса больший процент спаек подлежит рассасыванию. Однако для стимулирования процесса разрушения таких структур врачи назначают курс физиотерапии.
Проявляется спаечная болезнь по-разному. Ниже представлены симптомы по мере их развития, начиная с более легких и заканчивая самыми серьезными:
- бессимптомное течение;
- нерегулярные боли в животе;
- умеренные периодические боли;
- локализованная приступообразная боль;
- постоянная боль в определенной области;
- вздутие живота и урчание, частые приступы тошноты, а затем и рвота;
- затруднение пищеварения, задержка отхождения газов, запоры;
- острая кишечная непроходимость (развивается в 10-20% случаев кишечных спаек).
- динамической – при перегрузке вышележащего сегмента кишки;
- механической – при полном перекрытии просвета кишки и как следствие развитие ее ишемии.
- тошнота и рвота;
- боль в животе;
- задержка стула и газов.

К этому могут добавляться неспецифические симптомы, такие как повышение температуры, интоксикация организма и обезвоживание.
Для спаечной болезни кишечника характерны ремиссия и рецидивы кишечной непроходимости. Ремиссия может продолжаться несколько месяцев и даже лет. Пациент может самостоятельно контролировать свой рацион и образ жизни для того, чтобы продлить ремиссию. Возвратиться болезнь может при:
- инфекционно-воспалительных процессах в кишечнике ;
- отсутствии диеты;
- переедании;
- избыточных силовых тренировках или резких подъемах тяжестей.
Ключевым фактором в правильной постановке диагноза является анамнез. Врач собирает информацию об оперативных вмешательствах, хронических инфекционных процессах и травматических повреждениях. Чем полнее будет собран анамнез, тем выше вероятность назначения правильной терапии.
Спайки кишок обнаруживают методом исключения, так как картина симптомов очень напоминает другие заболевания ЖКТ и органов брюшины. Сперва проводятся:
- общий и биохимический анализ крови, анализ кала;
- комплексное УЗИ органов брюшной полости и малого таза;
- компьютерная томография;
- гинекологический осмотр ;
- колоноскопия.
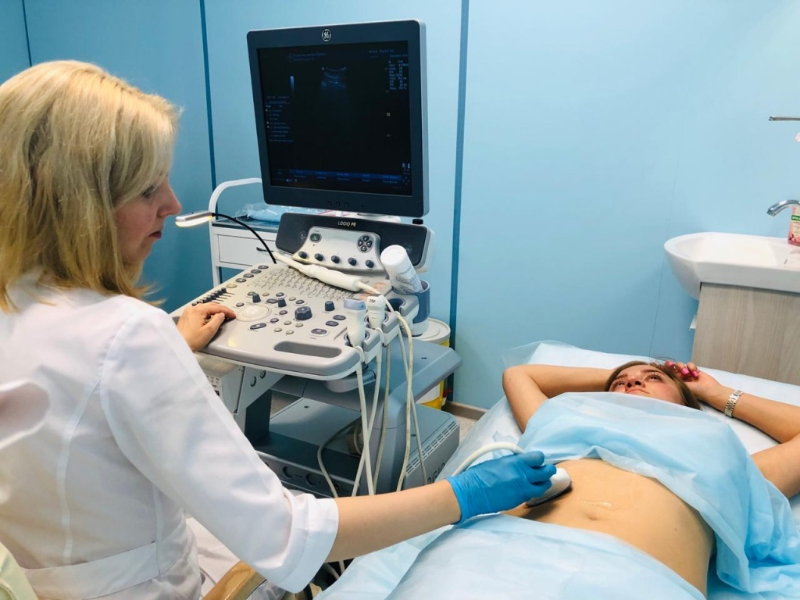
Для подтверждения диагноза пациента направляют на рентген-исследование, с использованием рентгеноконтрастного вещества сульфата бария. Субстанция проходит по ЖКТ как пища, а на монитор рентгенскопического аппарата выводится изображение пищеварительного тракта. В том месте, где сульфат бария задержался, и фиксируется спайка.
Назначается комплексное лечение, включающее физиопроцедуры, коррекцию образа жизни и питания, грязелечение и массаж передней стенки брюшины. На ранних этапах спайкообразования на течение болезни еще можно повлиять. Тут все зависит от скорости процесса и своевременной качественной диагностики.
К оперативному вмешательству врач может прибегнуть в случае длительного безуспешного консервативного лечения, при часто рецидивирующей кишечной непроходимости, при ярко выраженном болевом синдроме и бесплодии у женщин. Выполняется лапаротомия или лапароскопия (осмотр внутренностей специальными оптическими приборами через проколы в брюшной стенке) для определения объемов поражения. Затем осуществляется рассечение кишечных спаек для того, чтобы восстановить физиологическую подвижность органов.
Консервативное лечение спаек маточных труб заключается в назначении местных лекарственных препаратов – вагинальные свечи. Важно понимать, что при таком диагнозе женщина лишается возможности забеременеть. Удаление матки проводится редко (только если есть сопутствующие поражения органа, но даже в этом случае строго по показаниям).
Лапароскопическая хирургия – малоинвазивная методика рассечения спаек. Она называется адгезиолизис и проводится под общим наркозом. Хирургическое вмешательство длится 1-2 часа, зависит от области повреждения.
На животе делают 3 прокола, через которые в брюшную полость вводятся манипуляторы и камера. Для обеспечения рабочего пространства в брюшину подается газ, поднимающий брюшную стенку. Хирург рассекает спайки специальными инструментами, а затем коагулятором прижигает сосуды во избежание кровотечения. Операция проходит с использованием инновационных противоспаечных барьеров, которые не дают фибрину выпадать и обрастать соединительной тканью. Это в разы помогает снизить риск рецидива болезни.
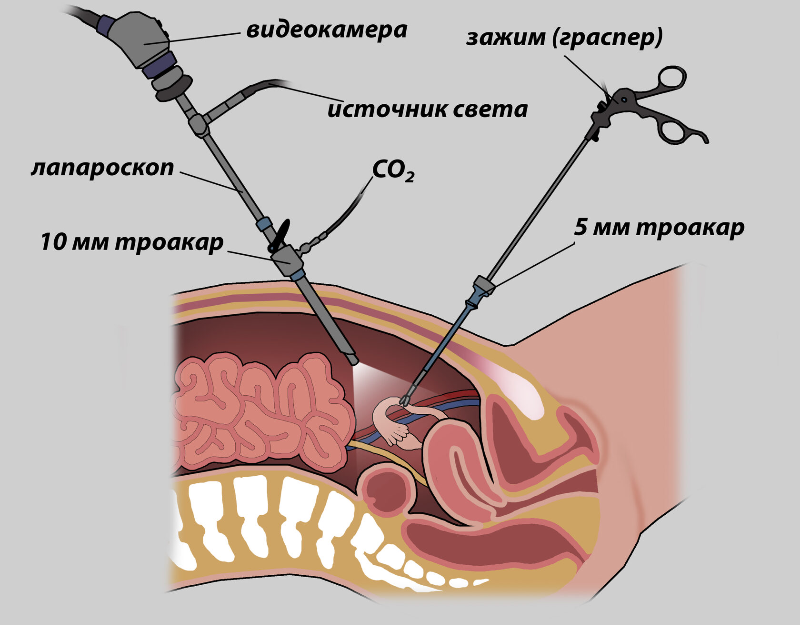
После лапароскопии не остается шрамов и риск образования спаек сведен к минимуму. Пациент восстанавливается около 3 дней в больнице, после чего, при отсутствии осложнений, пациент отправляется домой. Болевой синдром исчезает примерно через неделю, но при необходимость можно принимать обезболивающие средства.
Кишечные сращения [спайки] с непроходимостью (K56.5)
Кишечные сращения с непроходимостью представляют собой полное прекращение или серьезное нарушение пассажа кишечного содержимого по пищеварительной трубке вследствие образования фиброзных сращений между органами и тканями в брюшной полости.
Примечание 1. Заболевание является одной из форм спаечной болезни (“Брюшинные спайки” – K66.0), но выделено в отдельную подрубрику в связи с необходимостью дифференцирования с другими причинами синдрома острой кишечной непроходимости и, соответственно, выбора правильной тактики ведения.
Примечание 2
В данную подрубрику включены: перитонеальные спайки с кишечной непроходимостью.
Из данной подрубрики исключены:
– брюшинные спайки без непроходимости (K66.0);
– непроходимость двенадцатиперстной кишки (K31.5);
– послеоперационная непроходимость кишечника (K91.3);
– непроходимость, связанная с грыжей (K40-K46);
– врожденные стриктуры или стеноз кишечника (Q41-Q42);
– послеоперационные спайки в малом тазу (N99.4).

Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
– 800 RUB / 4500 KZT / 27 BYN – 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место – 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Вопросы классификации кишечных сращений с непроходимостью остаются спорными. Наиболее полной (хотя и не лишенной недостатков) представляется представленная ниже классификация острой спаечной непроходимости (Плечев В.В., Пашков С.А., 2000).
Классификация острой спаечной непроходимости
Вид:
1. Динамическая (частичная).
2. Механическая (полная).
Разновидность:
1. Ранняя спаечная непроходимость.
2. Острая спаечная кишечная непроходимость в брюшной полости.
3. Острая спаечная кишечная непроходимость в грыжевом мешке.
Форма:
1. Обтурационная.
2. Странгуляционная.
Уровень:
1.Тонкокишечная.
2. Толстокишечная.
Стадии:
1. Энтеральная гипертензия (ишемическая).
2. Энтеральная недостаточность (водно-электролитные расстройства).
3. Перитонит (эндотоксикоз).
4. Полиорганная недостаточность.
Этиология и патогенез
Основной причиной спаечной кишечной непроходимости является так называемая “спаечная болезнь” (“Брюшинные спайки” K66.0 ). В связи с этим прочие заболевания в этиологии приведены как основные причины спаечной болезни.
Наиболее частые причины образования спаек:
– операции на брюшной полости, в ходе которых происходит механическое травмирование и высушивание брюшины (прежде всего по поводу острого аппендицита, острой кишечной непроходимости, заболеваний гениталий);
– кровоизлияния в брюшную полость;
– воспалительные процессы в брюшной полости (аппендикулярный инфильтрат, воспаление придатков матки, исход перитонита);
– послеоперационный парез кишечника;
– наличие инородных тел в брюшной полости;
– хронические воспалительные заболевания органов брюшной полости;
– местная ишемия тканей.
Известны и врожденные формы спаечной непроходимости кишечника (врожденные сращения, мембраны Джексона Джексона мембрана – тонкая обильно снабженная сосудами перепонка между внутренним краем восходящей ободочной кишки и париетальной брюшиной; может оказаться причиной кишечной непроходимости
).
Типы спаек брюшной полости:
– плоскостные – сращения по плоскости;
– перепончатые – соединительнотканные мембраны, обычно расположенные в поперечном направлении;
– шнуровидные – тонкие тяжи между органами;
– тракционные – воронкообразное втяжение кишки в месте крепления спайки;
– сальниковые спайки образованы тракционными спайками.
В большинстве случаев спайки располагаются между кишечными петлями, кишечными петлями и послеоперационным рубцом. Более редко спайки фиксируют сегменты кишок к париетальной брюшине или другим органам брюшной полости.
3. Динамическая непроходимость кишечника. Обширный спаечный процесс в брюшной полости приводит к замедлению моторно-эвакуаторной функции кишечника.
Эпидемиология
Признак распространенности: Распространено
Соотношение полов(м/ж): 0.9
Заболеваемость. Спаечная кишечная непроходимость составляет 4,5 % от всех хирургических заболеваний органов брюшной полости и варьирует в пределах 40% – 94,5% от всех видов механической непроходимости неопухолевого генеза.
Связь с патологией. Исследования показали, что риск возникновения острой кишечной непроходимости у лиц со спаечной болезнью колеблется в пределах 10% -22%.
Возраст. Около 30% госпитализаций при спаечной кишечной непроходимости фиксируется в возрастном диапазоне 45-64 лет, 53% – в возрастном диапазоне 65 лет и старше, что по-видимому связано с возрастающим количеством оперативных вмешательств на кишечнике.
Данные по заболеваемости и распространенности у детей отсутствуют. Наиболее частая причина возникновения спаечной непроходимости у детей – инвагинация Инвагинация – впячивание пласта клеток при каком-либо формообразовательном процессе
кишечника, аппендицит.
Пол. Женщины незначительно преобладают. Вероятно это связано с акушерскими, гинекологическими операциями, распространенностью заболеваний органов репродуктивной системы.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Спаечная непроходимость сочетает в себе элементы динамической и механической кишечной непроходимости.
Динамический элемент обусловлен перегрузкой вышележащего сегмента кишки при отсутствии полного перекрытия кишечного просвета и ишемии кишечника.
Механический элемент обусловлен полным перекрытием просвета кишечника и ишемией его стенки.
Для заболевания характерна классическая триада симптомов:
– боль в животе (возможно – в области имевшего место ранее оперативного вмешательства или травмы);
– тошнота и рвота;
– задержка стула и газов со вздутием живота.
С учетом того, что непроходимость может быть полной и неполной, манифестировать остро и подостро, чувствительность и специфичность симптомов могут значительно различаться.
Варианты течения
2. Острая обтурационная спаечная непроходимость возникает вследствие перегиба кишечной петли или сдавления ее спайками без вовлечения в процесс брыжейки. Характерное более медленное развитие по сравнению со странгуляционной непроходимостью. Клиническая картина зависит от уровня непроходимости.
3. Интермиттирующая форма спаечной непроходимости характеризуется рецидивирующими приступами нарушения проходимости кишечника. Приступы сопровождаются схваткообразными болями, рвотой, вздутием живота, задержкой стула и газов. В анамнезе: ряд приступов, купированных консервативным лечением или оперативным вмешательством, , как следствие, наличие множественных рубцов на коже живота.
Диагностика
Диагностика спаечной кишечной непроходимости основана на:
– наличии в анамнезе спаечной болезни или заболеваний, которые могут привести к ее развитию;
– клинической диагностике;
– визуализации кишечной непроходимости.
1. Рентгенологическое исследование
Признаки спаечной кишечной непроходимости при изучении пассажа водной взвеси бария сульфата по кишечнику:
– появление горизонтальных уровней жидкости при отсутствии арок (симптом “горизонтальных уровней”), которые придают “объемность” изображению (симптом “растянутой пружины”);
– задержка бариевой взвеси в отдельных тонкокишечных петлях;
– симптом “провисания” кишечных петель, проявляющийся опусканием терминальных петель подвздошной кишки в нижние отделы брюшной полости и даже в полость малого таза.
Симптом “горизонтальных уровней” образуют разные контрастные среды, но не как обычно – воздух (арка) – жидкость, а только жидкость. Нижний уровень жидкости состоит из более тяжелой бариевой взвеси, верхний – из жидкости, появившейся в результате экссудации. Уровень жидкости без газа появляется на 2-4 часа раньше, указывая на уже наступившие микроциркуляторные нарушения.
Основной симптом спаечной кишечной непроходимости при рентгеноконтрастном исследовании – задержка водной взвеси бария сульфата в тонкой кишке дольше 4-5 часов.
При введении бариевой взвеси в двенадцатиперстную кишку через зонд патологической считается задержка контраста в кишечнике свыше 1,5-2 часов.
При спаечной болезни задержка водной взвеси бария сульфата свыше 9-12 часов наблюдается только в отдельных кишечных петлях (симптом “локального депо”) при своевременном ее попадании в слепую кишку.
2. Компьютерная томография – считается “золотым стандартом” диагностики.
4. УЗИ брюшной полости позволяет выявить не только наличие жидкости, но и диаметр тонкого кишечника, толщину его стенки, маятникообразный характер перистальтики или отсутствие перистальтических движений.
Лабораторная диагностика
Специфические лабораторные тесты для диагностики спаечной непроходимости кишечника, а также позволяющие различать нозологические виды кишечной непроходимости между собой, отсутствуют. Однако комплексное лабораторное исследование необходимо (особенно у пожилых пациентов и детей) для расчета консервативной терапии и оценки рисков анестезиологического пособия и оперативного вмешательства.
3. Кал. Возможно присутствие следов крови (чаще при поражении толстого кишечника).
Дифференциальный диагноз
Спаечную кишечную непроходимость следует дифференцировать со следующими заболеваниями:
– другие виды кишечной непроходимости;
– аппендицит;
– острый холецистит;
– острый панкреатит;
– ишемия кишечника;
– дивертикулит;
– грыжи с явлениями непроходимости;
– опухоли желудочно-кишечного тракта;
– острый инфаркт миокарда;
– пневмония и/или плеврит.
Основными методами дифференциальной диагностики являются методы визуализации.
Осложнения
Лечение
Консервативное лечение
Назначается больным с острой спаечной кишечной непроходимостью, не имеющим признаков перитонита. Первоначальное традиционное консервативное лечение спаечной кишечной непроходимости в течение 1,5-2 часов включает: декомпрессию, инфузию, коррекцию интеркуррентной патологии. Данный вид терапии эффективен приблизительно у 65% пациентов.
Для профилактики последующего рецидива спаечной кишечной непроходимости часто выполняют операции для фиксирования кишечных петель в функционально выгодном положении спайками, образующимися в послеоперационном периоде. К ним относятся:
– шинирование тонкого кишечника;
– пристеночная интестинопликация (операция Нобля );
– трансмезентериальная интестинопликация (операция Чайлдс-Филлипса ).
Прогноз
Летальность при спаечной кишечной непроходимости существенно разнится в группах с прободением и без прободения кишечника, достигая в последней 40%.
Заболевание отличается особой склонностью к рецидивам. Согласно некоторым исследованиям, 40% пациентов госпитализируются повторно от 2 до 5 раз, 5% – от 6 до 20 раз, 0,2% – более 20 раз.
Симптомы и лечение спаек кишечника
Спайки кишечника – это образования из соединительной ткани (тяжи) между органами брюшной полости и петлями кишечника, ведущие к сращиванию или склеиванию серозных оболочек органов между собой. В результате происходит сращивание их между собой, что влечет самые разнообразные функциональные нарушения. Сами тяжи состоят из той же ткани, что и наружная стенка кишечника. Чаще всего этот патологический процесс обуславливается предшествующим оперативным вмешательством.
Согласно статистике, если на кишечнике было осуществлено первичное лапаротомические вмешательство, то спайки сформируются в 14% случаев, а если это третья по счету операция, то они возникают в 96% случаев.
Причины спаек кишечника
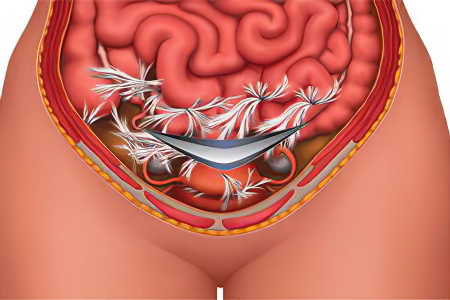
Чтобы определить причины спаек кишечника, следует понять механизм их возникновения. Известно, что все органы, располагающиеся в брюшной полости, в том числе и кишечник, покрыты тонкими листками брюшины. Эти листы гладкие и продуцируют незначительное количество жидкости, которая обеспечивает кишечнику подвижность. Когда происходит воздействие того или иного фактора на кишечник, это приводит к формированию его отека и образованию на листах брюшины фибринового налета. Этот налет имеет клейкую консистенцию и способствует тому, что рядом расположенные ткани соединяются друг с другом. Если адекватное лечение в данный момент времени отсутствует, то на месте где было воспаление и произошло склеивание, сформируются спайки.
Они не образуются моментально, а проходят через несколько этапов. Сперва появляется фибрин, спустя 2 суток он обзаводится фибробластами, выделяющими коллаген. На 7 день воспаленные ткани начинают замещаться соединительными. Этот процесс завершается спустя 3 недели. Этого времени достаточно, чтобы образовавшиеся сращения превратились в спайки. В дальнейшем в них прорастают нервы и капилляры.
Причины спаек кишечника обусловлены следующими факторами:
Первоочередной причиной формирования спаек кишечника являются хирургические манипуляции на органе. Это может быть операция по удалению аппендицита, операция кесарева сечения, операция по удалению полипа или иного новообразования. То есть любое внутреннее воспаление кишечника, которое завершилось оперативным вмешательством может привести к образованию тяжей. На фоне инфицирования воспаления, при пересыхании брюшины во время операции и при иных негативных факторах, риск развития спаек увеличивается.
Травмы живота как открытого, так и закрытого типа. Механические повреждения часто сопровождаются внутренними кровотечениями. На кишечнике могут возникать гематомы, страдает лимфатический отток, нарушаются метаболические процессы в его тканях. В итоге, кровоток нарушается, возникает процесс воспаления и формируется спайка.
У женщин спайки кишечника могут формироваться из-за воспаления придатков.
В детском возрасте спайки кишечника могут формироваться в результате врожденных аномалий развития органа.
Провоцируют спаечный процесс инородные тела в брюшине и прием некоторых лекарственных препаратов.
Дополнительными факторами риска формирования спаек кишечника являются:
Механическая интраоперационная травма;
Ишемия тканей кишечника;
Наложение нерассасывающихся швов;
Снижение местного иммунитета;
Кровь в брюшной полости;
Гиперактивность соединительной ткани, как индивидуальная особенность организма;
Склонность к формированию спаек, переданная по наследству.
Симптомы спаек кишечника

Симптомы спаек кишечника зависят от того, в какое время у человека возникает кишечная непроходимость. Она может развиваться как в ранний период после перенесенной операции или травмы, либо несколько позже – спустя несколько месяцев или даже лет после воздействия фактора-провокатора.
Симптомы ранней спаечной болезни кишечника
Симптомы, указывающие на формирование спаек в первые дни после перенесенной травмы или операции часто завуалированы самим вмешательством. Человек предъявляет жалобы на периодически усиливающиеся боли в области живота, которые в той или иной мере присутствуют на постоянной основе. По мере прогрессирования патологического процесса боли становятся схваткообразными.
Присоединяется рвота, которая становится очень частой и обильной.
Если у больного вставлен зонд, то количество отделяемой жидкости увеличится.
Наблюдается вздутие живота, но оно не равномерное, как обычно, а асимметричное. Это объясняется тем, что газами переполняются отдельные участки кишечника.
При пальпации пациент предъявляет жалобы на боли. Даже поглаживание по брюшной стенки вызывает усиление перильстатики кишечника и дискомфорт.
Стул отсутствует. Проводимые клизмы позволяют вывесит лишь незначительные объемы каловых масс.
Простая форма спаечной непроходимости развивается на фоне наступившего улучшения после операции. Как правило, это происходит на 5-14 день после ее завершения. Ее симптомы отчетливы и не вызывают вопросов в плане диагностики. Появляются внезапные резкие боли, начинается рвота желудочным содержимым с примесями желчи. Живот вздут неравномерно, газы и стул на начальном этапе формирования спаек могут отходить самостоятельно.
Характерно, что спустя несколько часов состояние больного ухудшится, рвота усилится, присоединятся признаки обезвоживания, язык станет сухим, покроется белым налетом. Газы перестают отходить, стул пропадает.
Если ранняя спаечная непроходимость кишечника формируется на фоне воспалительного процесса, то в дополнение ко всем симптомам, повышается температура тела. В кишечнике может пальпироваться воспалительный инфильтрат, который представлен уплотненным участком.
Отдельно стоит отметить раннюю отсроченную спаечную болезнь кишечника, которая манифестирует на 21-30 день после воздействия провоцирующего фактора. Симптомы развиваются постепенно, с тенденцией к усилению. Часто это происходит даже на фоне благополучно завершенной операции после выписки домой.
Симптомы поздней спаечной непроходимости кишечника
Развивается симптоматика спустя месяцы или годы после проведенного вмешательства. Возможно, что острому процессу будут предшествовать боли в нижней части живота.
Внезапно у человека манифестируют сильнейшие боли схваткообразного характера. По мере прогрессирования процесса они возникают все чаще и становятся сильнее.
Начинается рвота. Стул и газоотделение отсутствует.
Живот приобретает ассиметричную форму, особенно это заметно в том месте, где имеются спайки. Петля кишечника переполняется газами.
Состояние больного будет ухудшаться по мере нарастания обезвоживания, интоксикации. Впоследствии присоединится парез кишечника, если не будет оказана неотложная помощь.
Диагностика спаек кишечника
Диагностика спаек кишечника выстраивается на осмотре пациента и на выявлении характерных симптомов. Заподозрить формирование тяжей врач может при сборе анамнеза. Показателем являются перенесенные оперативные вмешательства на кишечнике, наличие инфекционной патологии.
Для уточнения диагноза используются следующие методы исследования:
Обзорная рентгенография брюшной полости. Благодаря этому методу удается визуализировать наличие воспалительного экссудата, присутствие большого количества газов в кишечнике, его вздутие. Часто рентгенографию выполняют с введением специализированного красящего вещества. Это дает дополнительные сведения о его проходимости. Такая процедура носит название ирригографии, контрастным веществом в данном случае выступает барий.
Элекрогастроэнтерография позволяет замерить электрические импульсы, которые исходят от отделов кишечника во время его перистальтики.
УЗИ и МРТ позволяют точно определить то место, где расположены спайки, а также определить их количество.
Самым информативным методом обнаружения спаек является лапароскопическое исследование. Однако оно представляет из себя небольшую операцию, которая требует выполнения разрезов на животе и введение в его полость инструментария, оснащенного камерой. Несомненным плюсом этой процедуры является то, что, если доктор видит проблему, он может ее сразу устранить. То есть спайки кишечника могут быть удалены во время диагностики.
Что касается лабораторных анализов, то потребуется сдать кровь, чтобы исключить наличие воспаления. Важно провести дифференциальную диагностику с иными видами острой кишечной непроходимости, которые могут быть вызваны стриктурами кишечника или опухолями больших размеров.
Можно ли делать колоноскопию при спайках кишечника?
Колоноскопию при спайках кишечника делать можно, так как их наличие не является абсолютным противопоказанием к проведению процедуры. Тем не менее, некоторые специалисты рекомендуют исследование выполнять под внутривенным обезболиванием. Это объясняется тем, что спаечные процессы могут вызывать сильные боли во время процедуры.
Если пациенту требуется проведение колоноскопии, но имеется подозрение на спаечную болезнь, то лучше для начала сделать ирригоскопию. Исследование с применением колоноскопа следует проводить лишь в случае низкой информативности ирригоскопии.
Как лечить спайки кишечника?

Лечение спаек кишечника подразумевает выполнение оперативного вмешательства. Медикаментозным путем убрать сформировавшиеся фиброзные волокна до сих пор не удается. Особенно это касается застарелых, прочных и плотных спаек.
Тем не менее, консервативное лечение полностью не отвергается. Оно необходимо для того, чтобы предотвратить формирование новых тяжей, купировать симптомы и предупредить осложнения заболевания.
Когда больной поступает с обострением кишечной непроходимости, тогда для начала, необходимо устранить болевой симптом. Для этого пациенту ставят очистительную клизму, которая позволяет газам и каловым массам выйти наружу. На живот прикладывается тепло (если нет гнойного воспаления), назначаются спазмолитики. Если состояние больного спустя 2-3 часа не нормализовалось, то показано оперативное вмешательство, так как имеется риск развития некроза участков кишечника. Когда удалось непроходимость снять, за больным тщательно наблюдают.
Решение об оперативном вмешательстве должно быть четким и взвешенным, так как риск рецидива заболевания довольно высок. Возможно, что не допустить следующего обострения заболевания позволит консервативное лечение и соблюдение диеты. Так, от частых запоров можно избавиться с помощью специальной диеты. Для этого в меню включают продукты, богатые на клетчатку, кисломолочные напитки. Если подобным образом устранить запоры не получается, то пациенту назначают прием слабительных препаратов.
Полезны также физиопроцедуры, среди которых: парафиновые аппликации, диатермия, ионофорез. Физические нагрузки оказывающие негативное влияние на спазмирование мускулатуры кишечника нужно будет исключить. Для устранения рвоты показаны противорвотные препараты, введение внутривенных растворов, чтобы не допустить обезвоживания.
Когда хирургическое вмешательство неизбежно, предоперационная подготовка должна быть качественной. Тем не менее, часто требуются экстренные операции, когда на должную подготовку просто нет времени. Больным в срочном порядке переливают плазму, хлорид натрия, раствор Рингера-Локка, что дает возможность предотвратить обезвоживание. Преднизолон в сочетании с Реополиглюкином позволяет снять интоксикацию с организма.
Во время хирургического вмешательства старые рубцы не иссекают, так как это может быть опасно. Ведь зачастую стенки кишечника оказываются к ним припаянными. Спайки разделяют, раздвигают, а затем удаляют. Методика их иссечения определяется в зависимости от конкретной ситуации. Резекцию кишечника выполняют в том случае, если обнаруживают участки некроза.
Наложение обходного анастомоза выполняют тогда, когда спайки деформировали кишечник.
Важно уже во время операции выполнить профилактические мероприятия, направленные на недопущение рецидива спаечного процесса. Для этого разрезы делают широкие, не дают брюшинным лепесткам пересыхать. Кровь нужно своевременно удалять, а кровотечение остановить полностью. Внесение в рану сухих антибактериальных препаратов или анестетиков недопустимо. Сшивают рану полимерными нитями. В обязательном порядке исключают попадание любых инородных частиц в рану.
Когда операция оказывается завершенной, внутрь брюшины вводят протеолитические ферменты. Пациенту показан прием препаратов из группы НПВС, антигистаминные лекарственные средства, стимуляция перистальтики кишечника.
Что касается прогноза, то он благоприятный при единичных спайках. Если спайки множественные, то в 15-20% случаев происходит их повторное разрастание. Чтобы не допустить формирование спаек, нужно правильно питаться, выполнять физические упражнения, избегать как переедания, так и голодания. Лечение патологий кишечника должно выполняться как можно раньше, для чего необходимы регулярные осмотры у гастроэнтеролога. Естественно, что квалификация и профессионализм врачей, проводящих операцию на кишечнике, играют ведущую роль в плане возникновения спаек на его поверхности.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Спаечная болезнь: когда заподозрить?
Спаечная болезнь брюшной полости: причины, проявления, профилактика

Спайки в брюшной полости могут доставить неприятности людям, перенёсшим операции на брюшной полости или воспалительные заболевания органов брюшной полости. Проявления варьируются от незначительных редких болей до неотложных хирургических состояний. Эксперт портала «Сибмеда» – Геннадий Николаевич Толстых, к.м.н, Заслуженный врач РФ, заведующий отделением хирургии ГНОКБ.
Почему образуются спайки?
В хирургической практике под спаечной болезнью брюшной полости подразумевают состояние, когда между внутренними органами, расположенными в брюшной полости, образуются разного вида и строения перемычки или тяжи из соединительной ткани, которые и называются спайками.
Изначально это защитный процесс, потому как посредством образования спаек организм стремится ограничить патологический очаг, блокируя его. При нормальном течении заболевания, по прошествии определённого времени, спайки исчезают, а если и остаются, то не дают о себе знать, и пациенты могут не подозревать об их существовании.
Но в некоторых случаях процесс спайкообразования становится избыточным. Образовавшиеся спайки из соединительной ткани начинают влиять на функцию органов, с которыми соприкасаются, и появляются симптомы болезни. Если спаечный процесс затрагивает тот или иной отдел кишечника, будут симптомы нарушения его работы, иногда вплоть до нарушения проходимости. Локализация спаечного процесса в малом тазу у женщин может быть причиной деформации и непроходимости маточных труб с бесплодием.

Причины спаечной болезни
Спаечная болезнь может развиться в любом возрасте. Собственно, спаечный процесс в брюшной полости после оперативных вмешательств развивается у 20-80 % больных. Из них в 2-8 % случаев впоследствии развивается спаечная болезнь с характерными признаками. Чаще встречается у женщин – соотношение 2:1 по отношению к мужчинам. Однако в зависимости от причинной патологии соотношение изменяется. Например, спаечная болезнь после удаления аппендикса чаще бывает у женщин – 3:1.
К сожалению, спаечная болезнь нередко сопутствует хирургическим методам лечения, так как каждая операция – это травма. Врач, спасая пациента от одного смертельного заболевания, невольно способствует появлению нового заболевания. Надежду в этом плане даёт развитие лапароскопической и транслюминальной хирургии.
Основным причинным фактором в образовании спаек выступает то или иное воздействие на брюшину – покров, выстилающий брюшную полость и покрывающий органы.

Геннадий Толстых рассказал: «Скорее, надо вести речь не об операциях, а о заболеваниях, которые чаще приводят к спаечной болезни брюшной полости. Основные причины – это травмы брюшной полости, когда в неё попадает кровь. Затем идут заболевания брюшной полости, сопровождающиеся воспалением брюшины, то есть перитонитом. Часто это гинекологические воспалительные заболевания. Аутоиммунные заболевания также способствуют появлению спаечной болезни брюшной полости. Также резко увеличивает риск развития спаечной болезни нагноение послеоперационной раны.
Если говорить о последствиях операций на брюшной полости, то чаще спаечная болезнь возникает после обширных вмешательств, а также после повторных операций. Раньше использовался метод процентов, согласно которому, после второго оперативного вмешательства риск появления спаечной болезни составляет примерно 20%, после трёх операций – 30%, после пяти – уже 50%.
Главная причина – это реакция организма на травмирующие факторы, кровь в брюшной полости и т.д. Конечно, влияет и бережное отношение к тканям во время операции, максимально малая травматичность её выполнения, тщательная остановка даже малейшего кровотечения. Влияют также такие факторы как наличие пареза кишечника в послеоперационном периоде или значительного повышение внутрибрюшного давления. Прогнозировать появление спаечной болезни у того или иного пациента очень трудно».
Любое вмешательство в брюшной полости, сопровождающееся её вскрытием, в той или иной степени ведёт к травмированию брюшины. Технические приёмы в ходе хирургической операции, тем более выполненные грубо, могут стать пусковым механизмом в спайкообразовании.
Когда же к механическому травмирующему воздействию добавляется наличие инфекции, присутствие, особенно длительное, крови в брюшной полости, воздействие воздуха на брюшину, риск появления спаек значительное возрастает. Инфекционный фактор играет большую роль, особенно неблагоприятно, если брюшина инфицируется из просвета кишечника, допустим, при его перфорации.
Кровь, попавшая в брюшную полость при операциях, травмах, и вовремя не собранная, свёртывается, образуются кровяные свёртки, которые в последствии уплотняются, подвергаются организации и становятся причиной появления спаек. Если в брюшную полость попадают те или иные инородные тела, например, во время операции, травмы, они провоцируют воспаление с образованием гранулём и спаечных соединительнотканных сращений.

Спайки как результат воспаления
Спаечный процесс может развиваться в результате острых или хронических воспалительных заболеваний тех или иных органов брюшной полости. Такой процесс воспалительного происхождения называется перивисцерит. В его развитии играет значение инфекционный фактор и неадекватно проводящееся лечение, в том числе нерациональная антибиотикотерапия.
Например, при хроническом воспалении желчного пузыря процесс может распространяться на сам пузырь, двенадцатиперстную кишку, деформируя их и вызывая дисфункцию, застой желчи, хроническую дуоденальную непроходимость.
Спаечный процесс в области малого таза часто возникает в связи с хроническими воспалительными заболеваниями внутренних половых органов у женщин. Это является результатом перехода острого воспаления в хроническое, что бывает в 17–20% случаев. Согласно международной классификации болезней, спаечная болезнь в области малого таза у женщин вынесена в отдельный раздел, что говорит о значимости проблемы.
Отмечается повышенная склонность к спайкообразованию у отдельных пациентов. Причину видят в присутствии аутоиммунного компонента при воспалении брюшины. В условиях повреждения брюшины тем или иным фактором в сочетании с аутоиммунным или аллергическим компонентом, воспаление затягивается дольше обычного, происходят более глубокие дистрофические изменения, нарушается равновесие ферментных систем эпителия брюшины, что замедляет процесс дезорганизации начавших образовываться спаек. Они продолжают развиваться, уплотняются, занимают большую площадь. Если у человека имеется склонность к образованию келоидных рубцов на коже после каких-то операций, травм, вероятность избыточного спайкообразования возрастает.

Проявления спаечной болезни
Спаечная болезнь может проявляться различными симптомами: от умеренных периодических болей в животе – до явлений острой непроходимости кишечника на разных его уровнях, когда появляется угроза жизни пациента.
Геннадий Толстых уточнил: «В отношении сроков появления спаечная болезнь делится на раннюю, если спайки и соответствующая клиника появляются на 3-7 день после операции и позднюю, если прошло больше месяца. Ранняя – это острая спаечная кишечная непроходимость, которая требует экстренных мер».
Часто ведущей жалобой является разнообразные боли в брюшной полости. Боль может быть постоянная или приступообразная, схваткообразная, часто без определённой локализации. Боли обусловлены наличием в самих спайках нервных элементов, а также растяжением полых органов.
При нарушении проходимости по тонкому или толстому кишечнику ощущается чувство желудочно-кишечного дискомфорта, появляются вздутие живота, урчание, потом тошнота и рвота. Задерживается отхождения газов, стула. Для спаечной болезни брюшной полости характерны повторяющиеся приступы частичной или полной кишечной непроходимости, сменяющиеся периодами нормализации состояния (ремиссии).
Периоды благополучия могут быть разными по продолжительности, иногда месяцы, а иногда и годы, если нет провоцирующих факторов, пациент соблюдает рекомендации. Провоцировать появление спаечной непроходимости могут неблагоприятные факторы, а особенно их сочетание: значительные физические усилия, погрешности в питании (значительное переедание, употребление запрещённых продуктов), кишечные инфекции, например, гастроэнтерит.
При длительном и тяжёлом течении спаечной болезни могут возникать соматогенные неврозы, которые дополнительно отягчают течение болезни и служат причиной раздражительности, неуравновешенности. Углубляются расстройства моторно-эвакуаторной функции желудочно-кишечного тракта, что приводит к тягостным симптомам, которые заставляют таких пациентов ограничивать себя в пище.
Происходит значительная потеря массы тела, иногда даже истощение. Могут обнаруживаться функциональные нарушения нервной и сердечно-сосудистой систем. Изменяются показатели обмена веществ: понижается количество в крови альбумина, общего белка, что говорит об их недостатке, ухудшается минеральный обмен.

Диагностика: методом исключения
Для диагностики спаечной болезни врач обязательно собирает информацию о предшествовавших операциях, заболеваниях органов брюшной полости, выясняет, были или нет послеоперационные осложнения.
«Основной способ диагностики спаечной болезни – это метод исключения. Проводится ряд обследований, которые позволяют исключить патологические состояния и заболевания, схожие со спаечной болезнью брюшной полости. В первую очередь, сюда входят заболевания, дающие похожий болевой синдром в брюшной полости – патология желчного пузыря, почек, гинекологические заболевания, хронические заболевания тонкой и толстой кишки и т.д.
Для этого выполняется комплекс обследований: УЗИ органов брюшной полости, почек, органов малого таза, колоноскопия, осмотр гинеколога, при необходимости и других смежных специалистов и т.д. Для подтверждения спаечной болезни наиболее достоверным уже более 100 лет остается рентгенологическое исследование кишечника с пассажем по нему бариевой взвеси. Определяют скорость прохождения (медленное, нормальное, ускоренное), места задержки и т.д.
Лечение спаечной болезни – консервативное: физиолечение, в первую очередь электрофорез, грязелечение, а также массаж передней брюшной стенки, регуляция стула, лечение дисбактериоза кишечника. Операция выполняется только после длительного безуспешного консервативного лечения при установленном факте тяжёлого длительного страдания больного», – рассказал эксперт.

Профилактика спайкообразования и рецидивов спаечной болезни
Профилактика спайкообразования должна проводиться врачами в течение операции и после неё. Но до определённой степени и сам пациент может способствовать профилактике образования спаек. Для этого необходимо выполнять назначения врача, в числе которых могут быть физиотерапевтическое лечение. Важное значение имеет массаж живота и лечебная физкультура для укрепления мышц брюшной стенки и улучшения экскурсий диафрагмы.
Ниже приведены упражнения с простыми приёмами самомассажа:
1. В положении лёжа на спине с руками, расположенными на животе, выполнять брюшно-диафрагмальное дыхание: при вдохе сильно выпячивать живот, при выдохе втягивать, прижимая сверху кистями рук.
2. В положении сидя с выпрямленной спиной выполнять брюшно-диафрагмальное дыхание: при вдохе – выпячивать живот, при выдохе –втягивать, производя массирующие движения руками справа налево по ходу толстого кишечника.
Людям с уже имеющимися проблемами следует строго соблюдать диетические предписания. Питаться малыми порциями, дробно, не употреблять пищу, провоцирующую газообразование в кишечнике. Полезно периодически проводить курсами физиотерапевтические процедуры. Они должны обязательно сочетаться с режимом питания, иначе эффект будет далеко не очевидным. Следует избегать тяжелой физической работы. Запрещено применение слабительных средств. Несоблюдение рекомендаций чревато развитием спаечной кишечной непроходимости с тяжёлыми последствиями.
Подписывайтесь на наш Instagram и Facebook , чтобы быть в курсе ярких событий и новостей мира медицины, здоровья и красоты.


