Боль в спине
Болевые ощущения бывают первичные и вторичные, каждый из этих типов может быть обусловлен широким спектром состояний и заболеваний. В рамках данной статьи мы постараемся рассмотреть только самые основные.
1. Неспецифические (первичные). Данный вид боли имеет прямую связь с проблемами в позвоночнике и окружающих его тканях.
Причины боли в спине, связанные с позвоночником:
- Сколиоз. Нарушение осанки, приводящее к постепенному искривлению позвоночника, смещению позвонков и перенапряжению мышц.
- Остеохондроз. Причиной развития заболевания становится снижение амортизационной способности позвоночника: повреждение межпозвоночных дисков, разрыв фиброзного кольца и, как следствие ущемление дискового ядра. Болевые ощущения локализуются в области того отдела позвоночника, в котором есть патологических изменений. Так, при остеохондрозе грудного отдела позвоночника боли в спине локализованы в грудном отделе (болит спина между лопатками и под ребрами), при остеохондрозе поясничного отдела человек испытывает боль в области поясницы.
- Межпозвоночная грыжа. Вследствие повреждения межпозвоночного диска происходит выпячивание мягких структур позвонков с возможностью ущемления (обычная и ущемленная грыжа). Боль локализуется в месте образования грыжи.
- Анкилозирующий спондилоартрит. Характеризуется болями в спине и ограничением подвижности в позвоночнике, что приводит к вынужденной позе «наклон вперед» у пациента.
- Остеомиелит. Причина заболевания — инфекционный процесс, развившийся в позвоночном столбе. Пациент ощущает, что боль охватывает не только позвоночник, но и мышцы спины.
- Травмы позвоночника. В данном случае причиной боли в спине становится травма и сопутствующие ей осложнения. Интенсивность болевых ощущений и их локализация напрямую связаны с типом травмы и пострадавшим отделом позвоночного столба.
В 40–50% случаев причинами болей в спине становятся поражения суставов и связок позвоночника (скелетные боли). Еще 3–5% сильных болей в спине связаны с поражением корешков спинного мозга (корешковые боли).
Боли в спине, связанные с патологическими изменениями в мышцах:
- Фибромиалгия. Воспалительный процесс развивается в мышцах, окружающих позвоночник, характеризуется симметричностью и может быть хроническим. В этом случае болят мышцы спины вдоль всего позвоночника. Важным моментом является то, что пиковая боль возникает при нажатии на определенные места.
- Полимиозит. Спровоцировать заболевание может переохлаждение. В результате развития заболевания пациент ощущает мышечную слабость и боль, усиливающуюся при попытке совершить поворот.
- Ревматическая полимиалгия. Этиология заболевания не ясна. Послужить пусковым механизмом могут инфекционные заболевания, понижающие иммунитет. Проявляется нарастающими по мере развития заболевания болями, способными охватывать все участки спины. Сильные боли в спине ухудшают подвижность до такой степени, что больной неспособен самостоятельно передвигаться. В спине визуализируется явная асимметрия.
- Болезнь Шарко. Симптомы вызывает воспаление в периферических нервах, расположенных вдоль позвоночного столба. В результате патологического процесса, помимо достаточно интенсивной болезненности, присутствует изменение в походке человека.
В 50–60% случаев неспецифических болей в спине локализация их находится в мышцах.
2. Специфические (вторичные боли). Данный вид болей, несмотря на локализацию в области спины, зачастую не имеет прямого отношения к заболеваниям позвоночного столба или окружающего его мышечного скелета. Причины специфических болей крайне разнообразны, но самыми опасными являются онкологические заболевания. Так, боль, отдающая в спину, может быть вызвана злокачественным новообразованием в области молочных желез, легких или простаты, провоцирующим метастазирование позвоночника.
К заболеваниям, вызывающим специфические боли, относятся:
- Защемление нервных корешков в грудной клетке. Наиболее часто это приводит к развитию межреберной невралгии. Боль в данном случае локализуется в месте защемления. Так, межреберная невралгия может проявляться: болью под лопатками, болью в спине под ребрами (по той стороне, где произошло защемление). Болезненность имеет различную степень — от ноющей до резкой, простреливающей. Наиболее часто болевой синдром возникает при движении или надавливании на пораженную область. Данный факт является основным отличием межреберной невралгии от заболеваний сердца и легких, которые тоже могут проявляться болью под левой (или правой) лопаткой со спины.
- Заболевания желудочно-кишечного тракта. Чаще провоцируют боль с правой стороны, в отдельных случаях она может переходить и на левую часть туловища. В большинстве своем болевые ощущения локализуются в области поясничного и крестцово-поясничного отделов. Достаточно сильные болевые ощущения характерны для патологий, связанных с проявлениями заболеваний поджелудочной железы, дивертикула толстой кишки, кишечной непроходимости, ретроцекального аппендицита и т. д.
- Язвенные очаги. Язвенные поражения органов верхней части брюшной полости (пептическая язва двенадцатиперстной кишки и желудка) могут проявить себя в виде боли в грудном и нижне-поясничном отделах спины. Если поражается нижняя часть брюшной полости (язвенный колит), болевые ощущения локализуются в поясничном отделе. Выраженность болевых ощущений может быть различной, но пика чаще достигает в ночное время.
- Аппендицит. При остром аппендиците, в случаях, когда червеобразный отросток (аппендикс) располагается позади слепой кишки, болит спина в области поясницы. Боли носят попеременный характер и могут варьировать от ноющих, слабовыраженных до острых, интенсивных.
- Заболевания почек. Достаточно часто проявляются болью в области поясницы. Подобного рода проявления свойственны пиелонефриту и хроническому гломерулонефриту. Дифференциация от патологий, имеющих прямую связь с позвоночным столбом, происходит на основании анализа других клинических проявлений и результатов исследований.
- Мочекаменная болезнь. При почечной колике болит спина в области поясницы. Боль имеет выраженный, интенсивный характер, возникает внезапно и не зависит от положения тела. Болит спина в пояснице и при коралловидном нефролитиазе. Проявления болевого синдрома малоинтенсивны, боль носит скорее ноющий характер.
- Заболевания женской репродуктивной системы и менструальные боли. В этих случаях болезненность локализуется чаще в пояснице.
- Новообразования в легочной системе. В данном случае боль появляется на этапе, когда легкие подвергаются прорастанию периферических опухолевых элементов (метастазов) в плевральную область и грудную стенку. Характер болей интенсивный, изнуряющий.
- Сердечно-сосудистые заболевания. Наиболее часто причиной боли, локализованной в грудном отделе спины, становятся инфаркт миокарда и инсульт. Как правило, эти заболевания сопровождаются болью между лопатками.
- Воспалительные процессы в суставах. Инфекционный артрит может вызывать иррадирование болевых ощущений от пораженного сустава в близлежащие области, в том числе проявляться болью в спине.
В большинстве своем причины проявления болевых ощущений в области спины идентичны для представителей обоих полов, но необходимо выделить ряд заболеваний, отличающихся половой предрасположенностью.
Боли в спине у мужчин
Хотя причины болевых ощущений в области спины в большинстве своем аналогичны для представителей обоих полов, есть ряд заболеваний, которым мужчины подвержены в большей степени ввиду характерного для них образа жизни.
К таким предрасполагающим факторам можно отнести:
- работа, подразумевающая поднятие и перенос тяжестей;
- силовые виды спорта (в том числе различные единоборства, пауэрлифтинг и т. п.);
- вредные привычки.
Как следствие, заболевания опорно-двигательной и сердечно-сосудистой систем у мужчин могут возникать чаще, чем у женщин.
Специфическими «мужскими» заболеваниями, способными вызвать боли в спине, являются различные патологии простаты.
Простатит — воспалительное заболевание предстательной железы. В начале заболевания болевой синдром локализуется в области паха, мошонки и низа живота, но на второй стадии и в случаях, когда заболевание стало хроническим, болезненность распространяется на спину.
Локализация болей в данном случае может как сосредотачиваться в пояснично-крестцовом отделе, так и распространяться на всю спину. Связано это с тем, что воспалительный процесс затрагивает нервные окончания, которые в большом количестве окутывают данный орган.
Интенсивность болевых ощущений имеет прямую связь со стадией заболевания. Так, в острой фазе боли характеризуются как острые и кратковременные. При хронической форме болевой синдром выражен не очень ярко и имеет чаще постоянный характер.
Постановку диагноза и назначение лечения в данном случае осуществляет врач-уролог.
Боль в спине у женщин
В некоторых случаях боль в спине у женщин может иметь специфический характер, связанный с особенностями организма и протекающими в нем процессами. Речь идет прежде всего о репродуктивной сфере.
Как правило, боли, связанные с гинекологическими заболеваниями, локализуются в грудном и пояснично-крестцовом отделах. К наиболее частым причинам относятся:
1. Менструальный цикл. В период менструации изменяется гормональный фон женщины, что приводит к появлению ряда негативных проявлений. Связано это прежде всего со снижением уровня прогестерона, отвечающего за интенсивность болевого порога. Снижение болевого порога приводит к тому, что даже незначительные болевые ощущения становятся более ярко выраженными. Также гормональные изменения приводят к раздражению стенок кишечника и задержке жидкости, провоцирующей увеличение некоторых органов в объеме и, как следствие, сдавливанию нервных окончаний поясничного отдела позвоночника. Совокупность перечисленных факторов провоцирует возникновение болей в спине.
2. Беременность. Боли в пояснице в этом случае можно условно разделить на две группы:
– Боль первого триместра. Если болезненные ощущения сопровождаются дополнительными симптомами (кровянистые выделения, повышение температуры тела и т. д.), речь может идти о рисках невынашивания плода.
– Боли второй половины беременности. Чаще всего такие боли связаны с физиологическими изменениями, а именно: активный рост плода, провоцирующий изменение центра тяжести в положении тела, и подготовка таза к предстоящей родовой деятельности.
3. Заболевания репродуктивной системы. Большая часть болевых ощущений сосредоточена именно в области поясницы, что объясняется топографией женских репродуктивных органов. Наиболее частыми причинами такого проявления болевого синдрома становятся кисты яичников, аднексит, внематочная беременность, эндометриоз и т. д.
4. Менопауза. В период менопаузы происходят мощные изменения и колебания гормонального фона. Подобная перестройка организма накладывает отпечаток на многие системы женского организма. Прежде всего страдает костная система, которая под воздействием гормональных изменений становится более хрупкой и подверженной различного рода заболеваниям.
5. Большая грудь. Большой размер бюста в сочетании с плохо поддерживающим бельем создает дополнительную нагрузку на позвоночный столб, и, как следствие, у женщины болит спина в области лопаток и поясница.
6. Высокий каблук. Ношение обуви на высоком каблуке приводит к развитию ряда заболеваний, связанных с патологическими изменениями в опорно-двигательной системе и возникновению боли в спине.
Боль в спине при коронавирусе
Коронавирусная инфекция приводит к поражению многих органов, но прежде всего страдают легкие. Поэтому нередко боль между лопатками или под ними является проявлением воспаления, развившегося в легочной ткани. В зависимости от того, какое легкое подверглось большему поражению, пациент будет чувствовать боль под левой или правой лопаткой.
Кроме поражения легочной ткани отмечается общая интоксикация организма и повышение температуры, что тоже может вызывать боль (ломоту) в спине и конечностях.
Боль в спине после коронавируса объясняется тем, что при заболевании может не только происходить поражение нервной системы, но и на фоне общего снижения иммунитета обостряются хронические заболевания, в том числе внутренних органов и опорно-двигательного аппарата.
Боль в спине после сна
Причинами того, что после сна болит спина, могут стать:
- работа, связанная с физическими нагрузками и подъемом тяжестей;
- низкий тонус мышц спины;
- межпозвоночная грыжа и остеохондроз в анамнезе;
- длительное переохлаждение спины;
- искривление позвоночника, приведшее к перенапряжению мышц и их неравномерному сокращению;
- избыточная масса тела, повлекшая увеличение нагрузки на область спины;
- стрессовые ситуации;
- неудобное спальное место.
Неприятные ощущения могут иметь разную интенсивность и проявляться под ребрами, в пояснице, между лопатками и под ними.
Для устранения болевых ощущений, возникающих после сна, необходимо исключить все провоцирующие факторы и обратиться к врачу для назначения лечения.
Боли в спине — к какому врачу обращаться?
Первичную диагностику болевых ощущений в области спины осуществляет врач-терапевт. При необходимости может быть назначен ряд дополнительных обследований и консультация узкопрофильных специалистов:
- невролога;
- гастроэнтеролога;
- гинеколога;
- уролога;
- пульмонолога.
Для постановки точного диагноза необходимо провести детальный анализ состояния пациента. Для этих целей врач может назначить ряд дополнительных исследований:
- Лабораторные анализы. Чаще всего в этот перечень входят общий и биохимический анализы крови, анализ мочи, кала и в некоторых случаях анализ на уровень гормонов. Данные исследования помогают выявить возможные воспалительные процессы и инфекции. При подозрении на некоторые заболевания или онкологическую составляющую, врач может назначить ряд специфических исследований (биопсия, онкомаркеры и т. д.).
- Аппаратные исследования. Помогают получить более наглядную картину течения заболевания, которой невозможно добиться при визуальном осмотре и пальпации. Наиболее часто назначаются рентгенография, МРТ, УЗИ.
Лечение болей в спине
Для назначения квалифицированного лечения необходима очная консультация специалистов. Терапия подбирается строго на основании поставленного диагноза и с учетом общего состояния пациента. Самостоятельное лечение болей в спине может привести к прогрессированию заболевания или к переходу в хроническую стадию.
Профилактика болей в спине
Основные профилактические мероприятия зависят прежде всего от того, что именно спровоцировало появление боли в спине. В качестве общих рекомендаций можно назвать:
- здоровый образ жизни;
- полноценное и здоровое питание;
- разумное дозирование физических нагрузок;
- своевременное лечение выявленных заболеваний;
- регулярное прохождение профилактических осмотров, в том числе у специалистов узкого профиля.
Боль в спине (дорсопатия) — один из наиболее частых поводов обращения к врачу-терапевту или неврологу. Однако далеко не во всех случаях пациентам удается ограничиться визитом только к этим специалистам: причины болевых ощущений в области спины не всегда связаны только с заболеваниями позвоночника и близлежащих тканей.
Другие статьи
«Все болезни от нервов» — говорим мы и в шутку и всерьез. Но это на самом деле верно для «начала» многих болезней. Одна из которых – мастопатия. Специалисты утверждают, что мастопатия – одно из самых распространенных женских заболеваний, что ею страдают около 80% женщин.
Пластические операции сегодня стали делом настолько привычным, что делать их берутся где угодно и кто угодно. Порой это приводит к печальным для пациента последствиям. На вопросы, связанные с проведением пластических операций, отвечает ведущий пластический хирург Скандинавского медицинского центра Александр Андреевич Маркелов
Сайт носит информационный характер и не является публичной офертой, определяемой положениями ч. 2 ст. 437 ГК РФ. Чтобы получить подробную информацию об услугах и ценах, обращайтесь в контактный центр.
Боль в спине в области поясницы

Острая или хроническая боль в спине в области поясницы сопровождает ряд заболеваний позвоночника и внутренних органов. Для первичной диагностики можно обратиться к врачу общей практики, неврологу. При обследовании назначают анализы крови, мочи, ультрасонографию, компьютерное, магнитно-резонансное сканирование. Если болит позвоночник в области поясницы, лечение требуется не всегда: безобидное функциональное расстройство купируется самостоятельно при изменении поведенческих привычек. При явной патологии схема терапии зависит от инициирующего фактора.
Рассказывает специалист «Лаборатории движения»
Дата публикации: 22 Сентября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержимое статьи
Причины боли в пояснице
Боль в позвоночнике в пояснице наиболее часто связана с дегенеративно-дистрофическими процессами на фоне:
- остеохондроза и деформации дисков
- спондилеза с костными разрастаниями на позвонках, мышечными спазмами, вовлечением корешковых нервов в пояснично-крестцовой области и оболочек спинного мозга
- спондилоартроза — болезнь характеризуется дегенерацией поверхностей сочленения и уменьшением суставной щели позвонков, изменением мышечно-связочного аппарата, суставной капсулы, формированием остеофитов
- спондилолистеза — смещения позвонков относительно друг друга и уменьшения диаметра позвоночного канала
- грыжи межпозвонковых дисков
Специалисты выделяют вторичные причины поясничной боли — обменные нарушения, опухлевые процессы с метастазированием в кости скелета, заболевания почек, кишечника и пр.
Разновидности боли в пояснице
Боль может носить острый характер, пациент при описании ощущений говорит, что “в области поясницы внезапно спину прихватило”, “невозможно терпеть и найти удобное положение”, “отнимается спина”, “как-будто что-то пульсирует, жжет в области крестца”, “меня скрутило” и пр.
Если болит спина в пояснице более трех месяцев, говорят о хронической форме.
По характеру выделяют:
Механическую боль: возникает или усиливается во второй половине дня, после нагрузки, купируется после отдыха, связана с дегенеративно-дистрофическими или функциональными нарушениями структур спины.
Воспалительную: присутствует после подъема с постели, уменьшается на фоне двигательной активности и приеме НПВС.
В зависимости от вовлеченных структур, различают:
Местную боль в спине на фоне повреждения суставов, связок, костных структур. Типична четкая локализация, постоянный характер, умеренная выраженность. Ощущения варьируются при изменении положения тела.
Рефлекторную (отраженную) боль. Иррадиирует в поясничный отдел позвоночника при патологиях внутренних органов малого таза и брюшной полости, может отдавать в ягодицы и бедра. По характеру — глубокая, тянущая, ноющая, присутствуют и другие симптомы.
Корешковую боль. Возникает из-за раздражения окончаний спинномозговых нервов, по интенсивности сильнее рефлекторной, распространяется от позвоночника к периферии. Корешковая боль может иррадиировать в нижние конечности. Кашель, чихание усиливают дискомфорт.
Миофасциальную боль, обусловленную защитным спазмом, присутствует при многих заболеваниях позвоночного столба.
Первая помощь, если болит спина в пояснице
Для купирования симптоматики при известном диагнозе допустимо принять рекомендованный врачом препарат с анальгетическим действием. Если болит позвоночник в области поясницы, необходимо убедиться в отсутствии патологии, подразумевающую оказание экстренной медицинской помощи. Немедленной госпитализации могут потребовать острый пиелонефрит, блокирующий камень мочеточника, почечная колика, остеомиелит, компрессионный перелом позвоночника, сдавление спинного мозга и др.
К какому врачу обратиться
При нестерпимой боли в спине можно вызвать скорую помощь. Если прихватило поясницу, но пациент в состоянии передвигаться самостоятельно, необходимо явиться на прием к неврологу, терапевту, врачу общей практики, хирургу. В частных клиниках можно записаться к вертебрологу. При повышении температуры, изменении вида мочи требуется консультация уролога.
Боль в спине в области поясницы

Боль в области поясницы – одна из самых частых причин, заставляющих больного обращаться за помощью к врачу невропатологу или терапевту. Боль в пояснично-крестцовом отделе позвоночника может надолго нарушать трудоспособность, делая невозможным передвижение и самообслуживание. Острая боль в пояснице поражает одинаково часто как мужчин, так и женщин.
Встречаясь с большей частотой в среднем и пожилом возрасте, боль в области поясницы нередко может наблюдаться у подростков и молодых людей. Это обусловлено бурным ростом, слабостью в неокрепших мышцах поясницы, травмами. Таким образом, боль в пояснично-крестцовом отделе спины — актуальнейшая проблема, с которой может столкнуться каждый.

Боли в пояснице при поясничном остеохондрозе
Боли в пояснице при остеохондрозе могут усиливаться при кашле и чихании, при любых движениях, особенно при наклонах туловища вперед. Наряду с болью в пояснице, поясничный остеохондроз может проявляться нарушением чувствительности отдельных участков кожи или мышц нижней половины туловища и ног, ослаблением или исчезновением сухожильных рефлексов ног.
- Как правило, при остеохондрозе наблюдается искривление поясничного отдела позвоночника. В зависимости от плоскости, в которой происходит искривление, различают сколиозы (искривление вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание поясничного отдела или даже выгнутость его назад). В том случае, если при остеохондрозе происходит защемление спинного мозга, наблюдается нарушение мочеиспускания или дефекации, а так же нарушение чувствительности мочевого пузыря или половых органов.
- Однако, наиболее часто поясничный остеохондроз проявляется радикулярными болями — т.е. развивающимися в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне. Так, один из широко известных поясничных синдромов — люмбаго. Возникает он в момент физического напряжения или в неловком положении тела, а иногда и без видимой причины. Внезапно в течение нескольких минут или часов появляется резкая простреливающая боль («прострел»), часто она жгучая и распирающая («как будто кол воткнули в поясницу»).
Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, кашлянуть или согнуть ногу сопровождаются резким усилением боли в пояснице и крестце. Если больного попросить встать на ноги, то выявляется резкая обездвиженность всей поясничной области за счет напряжения мышц.
Тесты пояснично-крестцового остеохондроза
Эти тесты применяют как способ провести предварительную диагностику, они названы с именами тех врачей, которые их предложили.
| Симптом Дежерина | если напрячь брюшной пресс и прислушаться к пояснице, то боль станет сильнее. В таком случае есть большая вероятность, что у пациента остеохондроз. |
| Симптом Нери | если при резком наклоне вперед головы перед прикосновением груди есть болевые ощущения в пояснице, это также свидетельствует о проблемах с позвоночником. |
| Симптом Ласега | это можно ощутить после следующих действий: лежа на спине, по очереди нужно поднять каждую ногу. Если после этого заломит поясницу, и боль будет отдавать по седалищному нерву в ногу, это свидетельство патологии позвоночника. |
| Симптом Леррея | если болевые ощущения проявляются у человека по ходу седалищного нерва, после того, как он поднимается вперед, не сгибая колени, с лежачего положения, речь идет о проявлениях хондроза. |
Грыжа межпозвонкового диска
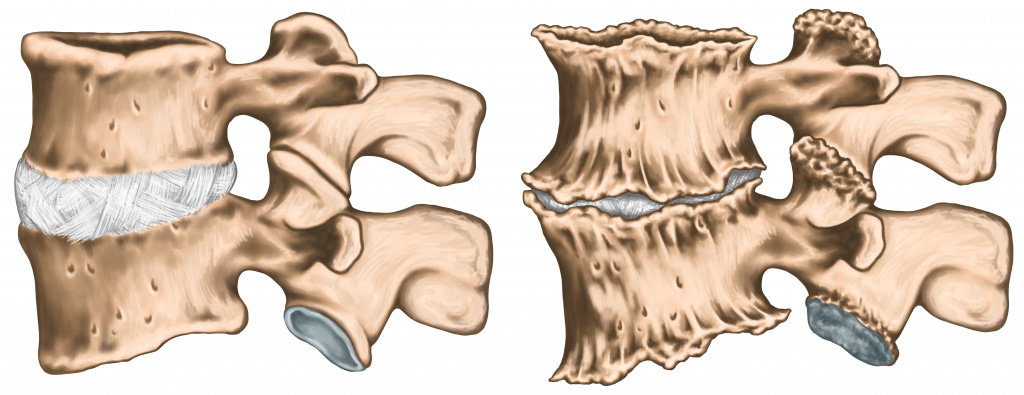
Грыжа межпозвонкового диска – не менее редкая причина, клиническим проявлением которой является боль в пояснично-крестцовом отделе спины. Межпозвоночный диск (внутреннее пульпозное ядро) при длительном травмирующем воздействии, а также с возрастом теряет свои упругие свойства и эластическую способность.
При продолжающемся воздействии (избыточный вес, травмы, прогрессирующий остеопороз), фиброзное кольцо диска становится более тонким, в нём формируются дефекты. Через указанные слабые места в фиброзном кольце, пульпозное ядро диска может смещаться и даже выпячиваться.
Причины боли в пояснице
Боль в спине — это настолько неспецифический симптом, который может быть вызван массой различных причин. От того насколько интенсивно, сильно болит спина в области поясницы, постоянна она или периодическая, первичная или вторичная, могут быть и причины, ее вызывающие:
- Остеомиелит; ;
- Деформирующий спондилез;
- Болезни роста — сколиоз;
- Инфекционные поражения межпозвоночных дисков и позвонков (эпидуральный абсцесс, туберкулез позвоночника, бруцеллез);
- Метаболические заболевания костей — остеомаляция, остеопороз;
- Первичные опухоли и метастатические опухоли спинного мозга, позвонков, ретроперитонеального пространства;
- Неинфекционные воспалительные заболевания — ревматоидный артрит, синдром Рейтера, анкилозирующий спондилит;
- Опухоли почек;
- Атеросклероз брюшной части аорты и ее ветвей.
- Спондилоартрит;
- Патологии тазобедренного сустава;
- Эпидурит спинальный;
- Протрузия межпозвоночных дисков в области поясницы;
- Остеохондроз позвоночника;
- Острая межпозвоночная грыжа;
- Кишечная непроходимость, атипичное течение острого аппендицита; ;
- Острое растяжение, переломы позвонков;
- Люмбаго, ишиас;
- Острые нарушения спинального кровообращения — инсульт;
- Острый пиелонефрит.
Иррадиирующая боль при некоторых заболеваниях внутренних органов:
- Заболевания органов малого таза. У женщин — воспалительные процессы в придатках матки, эндометриоз, рак матки, рак яичников, ЗППП (хламидиоз, уреаплазмоз, гонорея, трихомониаз и пр.) У мужчин — простатит, рак простаты;
- Заболевания желудка, поджелудочной железы, двенадцатиперстной кишки, желчного пузыря;
- Заболевания кишечника — воспаление дивертикула, неспецифический язвенный колит, опухоли кишечника;
- Заболевания почек — почечная колика, камни в почках;
- Расстраивающая аневризма аорты.

Физиологические причины
Боли в пояснице могут возникнуть, если вы:
- Страдаете избыточным весом;
- Дополнительный риск для женщин;
- Вы беременны или недавно рожали;
- Проводите много времени за рулем автомобиля или компьютером;
- Ведете преимущественно сидячий (офисные работники) или стоячий (продавцы, официанты, служащие уличной рекламы, хирурги) образ жизни;
- Занимаетесь динамическим физическим трудом с резкой сменой положения тела (особенно если ваша специальность связана с тяжелой физической нагрузкой);
- Чрезмерно нагружаете себя в тренажерном зале или фитнес-клубе. Будьте предельно осторожны, если начали тренироваться недавно;
- Увлекаетесь дачными работами;
- Достигли постменопаузы, располагающей к развитию остеопороза.
Боль в пояснице и беременность
Беременность обостряет проявления заболеваний, существующих в организме матери. Из-за изменения гормонального фона и повышенных нагрузок патологии особенно часто проявляются во второй половине беременности. Помимо болей, сопровождающих угрозу преждевременных родов, причиной болей в пояснице беременной могут быть:
- грыжа межпозвоночного диска;
- радикулит;
- панкреатит;
- пиелонефрит;
- мочекаменная (почечнокаменная) болезнь.
Почему болит спина ниже поясницы
Когда болит спина ниже поясницы, кроме очевидных заболеваний позвоночника (ишиас, люмбаго, межпозвоночные грыжи, болезнь Бехтерева и пр.), возможными причинами являются периодические боли во время менструаций у женщин, заболевания женских половых органов, такие как воспаления придатков матки — оофорит, сальпингоофорит (аднексит), а также заболевания тазовой брюшины, кишечника, воспаление аппендикса (отростка слепого кишечника, у мужчин — заболевания предстательной железы, мочевого пузыря.
Боль выше поясницы
Если болит спина справа выше поясницы — так может иррадиировать печеночная боль, при каких-либо патологических изменениях в печени — гепатите, печеночной недостаточности, приеме токсичных лекарственных средств. Боль при этом чаще всего локализуется в правом подреберье.
Если боль ощущается справа или слева чуть выше поясницы, очень возможно, что причина кроется в острых заболеваниях почек. Многие хронические заболевания почек, такие как поликистоз, злокачественные новообразования почек, хронический пиелонефрит сопровождаются малыми симптомами, поскольку почечная капсула растягивается постепенно.
Когда нужно обратиться к врачу?
- Если боль в спине ирригирует в поясницу, а сама расположена чуть выше (в районе грудной клетки). Сопровождается боль потливостью, приступами рвоты и тошноты, одышкой.
- Боль ирригирует в брюшину, грудь, шею, челюсть.
- У пациента кружится голова, возникает спутанность сознания.
- Начинается тахикардия
- Травма позвоночника, сопровождающаяся потерей контроля над дефекацией, мочеиспусканием.
- Слабеют ноги, немеют ягодицы, половые органы.

Диагностика
Для того чтобы определить, какая болезнь спровоцировала боль в пояснице, необходимо пройти комплексное диагностическое обследование.
- Общие и биохимические анализы мочи и крови.
- Анализы на онкомаркеры, присутствующие в крови при образовании опухолей.
Инструментальные способы исследования:
- Рентгенография позвоночника.
- Эндоскопия кишечника, желудка и матки.
- Ультразвуковое обследование брюшной полости.
- Магнитно-резонансная томография.
Как лечить боль в спине в области поясницы?
Как правильно лечить поясницу? Подход к лечению спины полностью зависит от симптомов заболевания, диагноза поставленного врачом, стадии болезни. Обычно используется комплексный подход, включающий в себя несколько методик лечения.
Обезболивающие медикаменты. Мазь помогает снять воспаление, растяжение, оказывает прогревающее действие, если простужена поясница.
Выделяют следующие группы мазей:
- комбинированные медикаменты (применяются при растяжениях и травмах, наряду с противовоспалительным и обезболивающим действием оказывают заживляющий эффект за счет входящих в их состав гепарина, деметилсульфоксида);
- противовоспалительные анальгетики (в их состав входят лекарственные вещества охлаждающего действия, снимающие раздражение — ментол, лаванда, и обезболивающие препараты — нурофен, ибопрофен, диклофенак);
- хондропротекторы (одним из активных компонентов таких препаратов является хондроитин сульфат, применяемый при патологических процессах в хрящевой ткани, способствующий активному восстановлению хрящевых поверхностей суставов);
- препараты раздражающего действия (эффект основан на расширении сосудов и притоку крови к источнику боли).
С помощью лечебной гимнастики пациент сможет уменьшить болевые ощущения, сделать мышцы крепкими, увеличив расстояние между позвонками. Они помогут освободить сдавленные корешки нервов, нормализовать кровоток на поражённом участке, улучшить обменные процессы.
Для того, чтобы такая гимнастика лечила, а не калечила необходимо соблюдать все рекомендации лечащего врача.
- Движения делаются медленно и плавно без резких поворотов;
- Помещение необходимо проветрить перед тренировкой;
- Больному следует надевать одежду не стесняющую движения;
- Упражнения делается когда пациент вдыхает, а на выдохе ему необходимо вернуться к первоначальному положению;
- Нагрузка увеличивается постепенно. Сначала количество подходов около 10, а потом их увеличивают;
- Во время гимнастики следует следить за своим самочувствием. Если началась резкая боль, то необходимо прекратить свои занятия.
Кроме этого, массаж отлично помогает в избавлении от боли поясничном отделе позвоночника. К положительным терапевтическим эффектам массажа относятся следующие:
- улучшение кровоснабжения больной части тела;
- разминание мышц, что делает их и связки более гибкими и эластичными;
- снятие острой боли;
- избавление от накопленных в мышцах и подкожной клетчатке токсинов;
- приятные ощущения за счет стимуляции нервных окончаний кожи;
- положительные эмоции.
Его можно доверить специалисту в клинике или проводить в домашних условиях, в любом случае польза от него будет неоценимой.

К какому врачу обращаться?
При боли в спине, причина которой не известна, в первую очередь необходимо обратиться к терапевту. Он поможет определить заболевание по совокупности симптомов.
Если причина очевидна: боли предшествовала травма, боль возникла на фоне беременности, менструального цикла или хронического заболевания, имеет смысл сразу обратиться к более узкому специалисту.
Самолечение допустимо только в случаях, если причина боли точно известна.
Боль в позвоночнике
Боль в позвоночнике провоцируется травмами, заболеваниями позвонков, межпозвонковых дисков, связок, прилегающих мягких тканей. Может быть острой, тупой, кратковременной, длительной, слабой, интенсивной. Нередко наблюдается связь с положением тела, уровнем физической активности. Острые иррадиирующие стреляющие или жгучие боли являются признаком вовлечения нервных корешков. Для установления причины появления болей в позвоночнике проводят опрос, внешний осмотр, назначают рентгенографию, другие визуализационные методики. До уточнения диагноза показан покой, иногда допустим прием обезболивающих средств.
Почему болит позвоночник
Дегенеративные патологии
Самой распространенной причиной симптома является остеохондроз. Локализация болевого синдрома соответствует уровню поражения. Чаще болевые ощущения умеренные, тупые, постоянные, как при миозите. Чтобы не спровоцировать увеличение их интенсивности, пациенты изменяют положение позвоночника медленно, осторожно. При сдавлении корешка боль становится острой, стреляющей, очень интенсивной (люмбаго). Малейшие движения вызывают усиление болезненности, поэтому больные принимают вынужденное положение.
При грыже межпозвоночного диска сначала отмечаются локальные транзиторные тупые боли, которые усиливаются во время двигательной активности, длительного пребывания в статической позе, исчезают в положении лежа. Пациент старается ограничивать движения. Потом симптом становится постоянным, сочетается с выраженным мышечным напряжением. Развивается люмбоишиалгия, возможны осложнения.
Для спондилоартроза типичны локальные боли, возникающие при движениях, уменьшающиеся либо исчезающие в покое. Затем присоединяется утренняя скованность, постоянная тупая боль, дискомфорт, которые нарастают при продолжительном сохранении позы. Иррадиация, как при остеохондрозе, обнаруживается редко, иногда выявляется на поздних стадиях болезни.
Спондилез проявляется тупой ноющей локальной болью, усиливающейся к концу дня, на фоне перегрузки, переохлаждения, резких движений, иногда – по ночам. Пациентам трудно найти комфортное положение тела, они долго подбирают позу, двигаются медленно, плавно. При грыжах Шморля боли неинтенсивные, хронические, усиливающиеся в вертикальном, уменьшающиеся в горизонтальном положении.
Искривление позвоночника
На начальных стадиях болезненность отсутствует. При прогрессировании процесса возникают ноющие либо тянущие боли, усиливающиеся на фоне нагрузки, неудобного положения тела. Выявляются типичные внешние деформации различной степени выраженности. Болевой синдром наблюдается при таких патологиях, как:
- патологический кифоз;
- кифосколиоз;
- патологический лордоз;
- сколиоз;
- болезнь Шейермана-Мау.
Незначительные неприятные ощущения, обусловленные нефизиологической позой и слабостью мышц, отмечаются у пациентов с нарушениями осанки.

Аномалии развития
Симптом нередко наблюдается при пороках развития, иногда сочетается с неврологическими проявлениями. Выявляется при следующих состояниях:
- Расщепление позвоночника. Закрытая форма Spina bifida характеризуется умеренными локальными болями в пояснично-крестцовой зоне. Через некоторое время присоединяется корешковый синдром.
- Сакрализация и люмбализация. При сдавлении корешков возникают жгучие или простреливающие болевые ощущения, которые дополняются парезами, нарушениями чувствительности.
- Клиновидные позвонки. Боли тупые, ноющие, развиваются при нагрузке, продолжительном пребывании в положении стоя или сидя. Возможны нарушения осанки, деформации грудной клетки.
Остеопороз
Слабые боли в позвоночнике нередко являются единственным симптомом различных форм остеопороза: ювенильного, идиопатического, сенильного, постменопаузального. Локализуются в грудном и поясничном отделе. Усиливаются после значительных нагрузок, сочетаются с неинтенсивными болями в ребрах, области таза, тазобедренных суставах. Симптом медленно прогрессирует на протяжении ряда лет.
Травмы
Симптом соответствует тяжести повреждения, может сочетаться с признаками поражения нервной ткани. Выделяют следующие травматические причины:
- Ушиб. Возникает при прямом ударе, падении на спину. Болезненность локальная, незначительная либо умеренная, после травмы быстро стихает, полностью исчезает через 1-2 недели.
- Травматический спондилолистез. Страдает поясничный отдел. Пациенты жалуются на умеренную или выраженную боль в пояснице, иррадиирующую в ноги. Пальпация остистого отростка болезненна, симптом осевой нагрузки положительный.
- Компрессионный перелом. Развивается при падении на ягодицы, прыжке с высоты с приземлением на ноги. Чаще поражаются нижнегрудные позвонки. Вначале боль резкая, затем – достаточно интенсивная, усиливается при движениях, прыжках, сотрясении тела во время ходьбы. Выявляется болезненность остистого отростка.
- Оскольчатый перелом. Наблюдается при высокоэнергетической травме. Наряду с интенсивной болью в позвоночнике определяются неврологические расстройства.
- Вывихи и переломовывихи. Причиной становится высокоэнергетическое воздействие. Резкая боль сочетается с расстройствами чувствительности, движений, нарушениями общего состояния.
При патологическом переломе, возникающем на фоне заболеваний позвоночника (опухолей, остеопороза) болезненные ощущения незначительные, ноющие, давящие, тянущие, почти без изменений сохраняются в течение длительного времени.
Воспалительные и инфекционные заболевания
При болезни Бехтерева пациенты вначале жалуются на тупые боли, ощущение скованности в поясничном отделе с характерным суточным ритмом – симптом появляется ночью, усиливается по утрам. Его интенсивность снижается после физической нагрузки, горячего душа. Днем болевой синдром также нарастает в покое, уменьшается при движениях. Затем боли постепенно распространяются по позвоночнику, подвижность позвоночного столба ограничивается, формируется грудной кифоз.
Боль в позвоночнике является наиболее постоянным симптомом туберкулеза. Наблюдаются ощущения двух типов. Первый – глубокие локальные вследствие разрушения позвонков. Усиливаются при нагрузке, сочетаются с повышенной чувствительностью кожи над зоной поражения. Второй – жгучие, стреляющие, иррадиирующие. Возникают из-за сдавления нервных корешков. Симптом развивается постепенно, дополняется скованностью движений, типичной общей симптоматикой.
Остеомиелит позвонков диагностируется у детей и подростков, имеет гематогенный характер. Боль в позвоночнике четко локализованная, глубокая, очень интенсивная, рвущая, распирающая, сверлящая. Резко усиливается при попытке движений, что вынуждает пациента замирать в постели. Сочетается с гипертермией, слабостью, лихорадкой, выраженным локальным отеком.
Другие формы остеомиелита (посттравматический, послеоперационный) могут обнаруживаться у пациентов любого возраста на фоне открытых травм, операций на позвоночнике. Симптоматика – та же, что при гематогенном остеомиелите, но выражена не так сильно, медленнее прогрессирует. У больных хроническим остеомиелитом боли ноющие, усиливаются после закрытия свища, уменьшаются либо исчезают после появления отделяемого.
При спинальном эпидуральном абсцессе боль разлитая, быстро усиливающаяся, сочетающаяся с ознобом и лихорадкой. Постукивание по остистым отросткам болезненно. Через несколько дней появляются прострелы, нарушения чувствительности и движений. При прогрессировании развиваются парезы, параличи.
Диффузный спинальный арахноидит манифестирует преходящими болями, иррадиирующими в зону иннервации нервных корешков. Потом болевые ощущения в позвоночнике приобретают постоянный характер, напоминают клиническую картину радикулита, дополняются расстройствами чувствительности, моторными нарушениями, утратой способности контролировать деятельность тазовых органов.
Опухоли
Доброкачественные новообразования позвоночника протекают скрыто либо сопровождаются скудной, медленно прогрессирующей симптоматикой. Наиболее распространенные гемангиомы сопровождаются болью у 10-15% пациентов. Болезненные ощущения локальные ноющие, тупые, нарастают после нагрузки, по ночам. При доброкачественных и злокачественных неоплазиях спинного мозга отмечаются корешковые боли, нарушения нервной проводимости.
Саркомы позвоночника на начальной стадии характеризуется слабой или умеренной интермиттирующей болью, усиливающейся в ночное время. Интенсивность болевого синдрома быстро нарастает. Пациенты не могут спать либо просыпаются по ночам. Симптом дополняется ограничением движений, корешковым синдромом. С учетом уровня расположения опухоли появляются боли в руках, ногах, внутренних органах.
Боли в позвоночнике являются первым признаком метастазирования опухолей отдаленных локализаций. Вначале локальные, тупые, ноющие, нарастают при постукивании по соответствующему остистому отростку. Напоминают болевой синдром при остеохондрозе, но отличаются большей длительностью, быстро прогрессируют, становятся постоянными, усиливаются по ночам, с учетом локализации отдают в руки или ноги. Возможны острые простреливающие боли по типу «удара тока» при постоянной фоновой болезненности.
Другие болезни
Болезненность в зоне позвоночного столба наблюдается при следующих патологиях:
- Спинальное эпидуральное кровоизлияние. Боль резкая, локальная, напоминает ощущения при радикулите. Стихает на протяжении нескольких часов, уступая место спинально-проводниковым расстройствам.
- Болезнь Кальве. Боли периодические, вначале слабые, нередко иррадиируют в ноги. Уменьшаются лежа, усиливаются при нагрузках, пальпации остистого отростка. Нарастают в течение многих месяцев.
- Болезнь Форестье. Боли появляются в грудном отделе, распространяются на шею и поясницу. Слабые, кратковременные, реже постоянные. Сочетаются с болями в костях таза, плечевых, локтевых суставах, тугоподвижностью позвоночника вплоть до анкилоза.
- Спондилолиз. Боли длительные, но слабые. Реже возникает выраженная болезненность, вынуждающая пациентов существенно ограничивать повседневную активность. Типичное проявление – уменьшение симптома при наклоне вперед и усиление при наклоне назад.
Иногда боль в позвоночнике наблюдается при психических расстройствах. Отличительной особенностью данного проявления считается необычная клиническая картина, не укладывающаяся в симптоматику определенного заболевания. При тяжелой психической патологии симптом приобретает вычурный характер.
Диагностика
Уточнением причин появления боли в позвоночнике чаще всего занимаются неврологи. Пациентов с травматическими повреждениями позвоночного столба направляют к травматологам или нейрохирургам. Могут проводиться следующие диагностические процедуры:
- Опрос, общий осмотр. Врач выясняет, когда и при каких обстоятельствах впервые появились боли, как изменялись с течением времени, какими факторами провоцировались, с какими симптомами сочетались. Осматривает и пальпирует область поражения, определяет объем движений.
- Неврологический осмотр. Специалист оценивает поверхностную и глубокую чувствительность, мышечную силу, координацию движений. Исследует рефлексы.
- Рентгенография позвоночника. Выполняется в двух проекциях, по показаниям дополняется функциональными пробами. Позволяет выявить основные причины болей: переломы, вывихи, переломовывихи, аномалии, дегенеративные изменения, участки разрушения вследствие инфекции, асептического некроза. Для изучения состояния спинномозгового канала может быть проведена миелография.
- Другие визуализационные методы. Назначаются для уточнения данных, полученных в ходе рентгенографии. На КТ позвоночника хорошо видны изменения твердых структур, МРТ позвоночного столба предоставляет подробную информацию о состоянии связок, межпозвонковых дисков.
- Функциональная диагностика. Для оценки мышечных структур назначают электромиографию. При подозрении на развитие корешкового синдрома осуществляют исследование вызванных потенциалов, электронейрографию.

Лечение
Помощь до постановки диагноза
При травматических повреждениях следует уложить пострадавшего на щит, дать обезболивающее средство. При болях нетравматического генеза требуется функциональный покой. Пациентам нужно избегать резких движений, делать регулярные перерывы при работе в статическом положении. При отсутствии признаков острого состояния, выраженных воспалительных явлений допустим кратковременный прием НПВС, применение средств местного действия. Резкие нарастающие боли, нарушения общего состояния, неврологические расстройства являются поводом для немедленного обращения к специалисту.
Консервативная терапия
Лечебная тактика определяется характером и стадией патологии. При травмах назначается охранительный режим, изредка применяются различные способы вытяжения. Основу лечения большинства травматических и нетравматических поражений составляют медикаменты, физиотерапевтические методики. Используются следующие лекарственные препараты:
- НПВС. Эффективны при острых и хронических болях. Устраняют болезненные ощущения, уменьшают выраженность воспаления. Назначаются в таблетках, инъекциях, в виде местных форм.
- Местные анестетики. Обезболивающие средства местного действия отдельно либо в комбинации с другими препаратами (чаще – глюкокортикостероидами) вводят в зону поражения в ходе лечебной блокады.
- Антибиотики. Показаны при инфекционных процессах. Как правило, вводятся инъекционно. Подбираются с учетом чувствительности возбудителя.
- Нейротропные витамины. Хороший результат обеспечивают витамины группы В, которые усиливают действие других медикаментов, повышают количество эндогенных соединений с обезболивающим эффектом.
Физиотерапию назначают после устранения острых явлений. Применяют ультразвук, магнитотерапию, электростимуляцию, иглорефлексотерапию, другие методы. Пациентам рекомендуют массаж, ЛФК, по показаниям проводят мануальную терапию.
Хирургическое лечение
С учетом особенностей заболевания или повреждения позвоночника могут выполняться следующие оперативные вмешательства:
- Нестабильность: фиксация пластинами, транспедикулярная фиксация, межтеловой спондилодез;
- Компрессия: ламинэктомия, фасетэктомия, пункционная декомпрессия диска;
- Межпозвоночные грыжи: нуклеопластика, микродискэктомия, открытая и эндоскопическая дискэктомия;
- Опухоли, инфекции, остеопороз: корпорэктомия, кифопластика, вертебропластика, секвестрэктомия.
После операции применяют антибиотики, анальгетики, нейротропные витамины, другие средства. Осуществляют восстановительные мероприятия, включающие физиотерапевтические методики, массаж, лечебную физкультуру.
Боль в спине в области поясницы
Боль в спине в области поясницы – распространенное явление, с которым однажды сталкивается практически каждый из нас. Она – симптом множества разнообразных заболеваний, причем не обязательно связанных с позвоночником, в ряде случаев ею сопровождаются патологии внутренних органов. Интенсивность и характер болевого синдрома широко варьируется и зависит от того, на фоне какой болезни он развился. О причинах и видах боли в поясничной области (дорсалгии), принципах диагностики и лечения этих состояний мы расскажем в нашей статье.
Основные причины боли в пояснице
Подавляющее число обращений к врачу с подобной жалобой связаны с патологией поясничного отдела позвоночника – с дегенеративно-дистрофическими изменениями костно-суставного аппарата спины. Однако в основе боли могут лежать заболевания инфекционно-воспалительной и иной природы. Рассмотрим их подробнее.
Болезнь Бехтерева
Иное название – анкилозирующий спондилоартрит (спондилит). Одно из системных заболеваний соединительной ткани. Характеризуется неинфекционным воспалением структур позвоночника. Позвонки постепенно сращиваются друг с другом, что ограничивает объем движений в пораженной области – формируется анкилоз. Околопозвоночные связки окостеневают. Постепенно позвоночный столб полностью теряет способность сгибаться, превращается в одну сплошную кость.
Дебютирует у лиц молодого возраста, первый симптом – именно боли сзади, в поясничном отделе спины, которые по мере прогрессирования патологии распространяются и на иные ее части. Сначала они возникают лишь время от времени, но очень скоро становятся постоянными, уменьшаясь временно лишь после приема лекарственного препарата.

Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Иные характеристики боли:
- сопровождаются ощущением скованности движений;
- более выражены в состояния покоя, особенно мучительны во второй половине ночи, в утренние часы;
- интенсивность их снижается после активных движений – физических упражнений, а также после приема лекарств группы НПВС.
Сопровождается поражением суставов, расположенных удаленно от позвоночника – возникает утренняя скованность в них, а при обострении имеют место интенсивная боль, отечность и гиперемия (покраснение) мягких тканей вокруг них.
Грыжа и остеохондроз
Остеохондроз характеризуется нарушением питания и последующим разрушением хрящевой ткани межпозвонковых дисков, грыжевидным выпячиванием последних в сторону позвоночного канала, формированием краевых разрастаний костной ткани в прилежащих к пораженным дискам зонах, а также артрозом суставов позвоночника.
Все эти изменения приводят к появлению дорсалгии – постоянной ноющей или простреливающей острой боли в области низа спины, часто – иррадиирующей (отдающей) в область ягодицы, в ноги, сопровождающейся слабостью конечностей, онемением их. Локально в месте поражения удается пропальпировать (прощупать) напряженные паравертебральные мышцы, а пациент в этот момент отмечает усиление неприятных ощущений. Защемление спазмированной мышцей нервных корешков сопровождается жжением, покалыванием, онемением или чувством «ползания мурашек».
Межпозвонковая грыжа – осложнение остеохондроза, при котором фрагмент межпозвоночного диска выпячивается или выпадает в позвоночный канал. На ранней стадии протекает бессимптомно, но по мере прогрессирования приводит к постепенно усиливающейся частой боли в спине, ограничению объема движений в пораженном отделе позвоночника.
Неприятные ощущения усиливаются при высокой физической нагрузке, статичной нагрузке на поясницу (во время длительного пребывания в положении стоя или сидя), ограничивают движения, иногда имеют место «прострелы» с иррадиацией в одну или обе ягодицы и нижние конечности. Тяжелые грыжи сопровождаются снижением чувствительности ног, которая не восстанавливается после отдыха, а также нарушением функции половой системы и тазовых органов.
Кифоз и сколиоз
При искривлениях позвоночника также болит спина в области поясницы. По своей анатомии позвоночный столб – не строго прямая структура, он имеет физиологические изгибы: вперед – шейный и поясничный лордозы, назад – грудной и крестцовый кифозы. Изгибы необходимы для того, чтобы нагрузка распределялась на позвонки равномерно, они помогают столбу амортизировать во время движений.
При некоторых врожденных заболеваниях изгибы формируются неправильно, изменение их глубины может наблюдаться и при ряде приобретенных патологий. Поясничный лордоз часто сглаживается на фоне спондилита и спондилоартроза (дегенеративно-дистрофического и воспалительного процессов в суставах между позвонками). Также кифоз формируется вследствие травм.
Люмбальный сколиоз (искривление вбок) развивается в ответ на искривление грудного отдела позвоночника компенсаторно (организм стремится приобрести устойчивость, более равномерно распределить нагрузку). Визуально он проявляется S-образной формой спины, асимметрией в талии и укорочением нижней конечности. Люмбальный сколиоз – достаточно редкое состояние – искривление развивается преимущественно в грудо-поясничном отделе столба.
Начальные стадии кифоза и сколиоза протекают без каких-либо симптомов. По мере прогрессирования нарушений больной отмечает утомляемость мышц спины, особенно к концу рабочего дня, появляются периодические боли, которые позже становятся постоянными. По характеру это неприятные, тупые, давящие или ноющие боли, более выраженные на фоне нагрузки, менее – после отдыха.
Спондилоартроз
Дегенеративно-дистрофическое заболевание, характеризующееся разрушением суставного хряща в позвонках, образованием на них костных разрастаний – остеофитов. В результате позвоночный канал сужается вплоть до того, что в отдельных участках начинает сдавливать спинной мозг. В последние годы спондилоартроз существенно помолодел – развивается у людей, достигших 30-35 лет, но чаще – у лиц зрелого и пожилого возраста.
- хронические неинтенсивные или умеренной интенсивности боли на уровне поясницы, переходящие на ягодицу, область тазобедренного сустава справа или слева, усиливающиеся при нагрузке, а также во время ходьбы или длительного стояния, уменьшающиеся после отдыха;
- пальпаторно – напряженность и болезненность мышц в месте поражения;
- снижение подвижности позвоночника;
- при сдавливании спинного мозга – онемение, слабость нижних конечностей, нарушение функции органов малого таза.
Протрузия
Характеризуется появлением неестественного выпячивания межпозвонкового диска с сохранением целостности его фиброзного кольца. Является следствием прогрессирования остеохондроза и других дегенеративно-дистрофических заболеваний. При неоказании своевременной помощи пациенту приводит к формированию грыжи.
Факторы, провоцирующие развитие протрузии:
- травмы позвоночника;
- повышенная нагрузка на поясницу в результате избыточного веса человека либо его работы, связанной с тяжелым физическим трудом, поднятием тяжестей;
- множественные микротравмы межпозвонкового диска;
- слабость мышечного аппарата спины;
- малоподвижный образ жизни;
- наследственность.
Проявлениями этой патологии являются:
- чувство дискомфорта, напряжения, хроническая боль в пораженном участке спины
- уменьшение объема движений в области протрузии;
- зябкость, онемение, неприятные ощущения в нижних конечностях.
Артрит
Артрит суставов позвоночника – достаточно редкая проблема, однако ее появление существенно влияет на здоровье человека. Это воспалительный процесс инфекционной или неинфекционной природы, который сопровождается болью в пораженных суставах. Она может носить хронический характер, являясь тупой, ноющей, или быть острой, резкой, сильнейшей, приобретая характер прострелов в пояснице, возникающих после переутомления или переохлаждения. Имеет место выраженная скованность в спине после длительного пребывания в состоянии покоя, в одной позе.
Остеомиелит
Серьезное заболевание бактериальной природы, характеризующееся гнойно-некротическим воспалением костной ткани. Изначально носит острый характер – появляется приступообразная, резкая, распирающая боль, которая, при отсутствии лечения приобретает хроническое течение – интенсивность ее уменьшается, характер меняется на ноющий, тупой, постоянный. Эти ощущения больше выражены при движении, но в покое также сохраняются, полностью не проходят. Также имеют место проявления общей интоксикации организма – субфебрилитет (небольшое повышение температуры тела), слабость, утомляемость, головная боль, потливость.
Панкреатит
Также сопровождается болью в спине: при поражении головки поджелудочной железы болит в правом подреберье, тела – в эпигастрии (вверху живота посередине), хвоста – в левом подреберье. Если воспалительный процесс затрагивает всю железу полностью, боль характеризуется как опоясывающая, отдает в поясницу, паховую область, промежность. Возникает она после еды или физической нагрузки, бывает тянущей, режущей, колющей, иногда протекает в виде сильных приступов.
Стеноз позвоночного канала
Является осложнением протрузии или грыжи межпозвонкового диска. Эти патологические образования сдавливают корешки спинномозговых нервов, вызывая нарушение их функции: онемение, слабость, покалывание, димкомфорт по ходу нерва. Боль отмечается и в покое, и когда человек ходит, усиливается при попытке разогнуть спину, уменьшается при наклоне ее вперед.
Фасеточный синдром
Возникает как следствие дегенерации фасеточных (образующихся между суставными отростками) суставов, которая, в свою очередь, развивается на фоне патологии межпозвонковых дисков. Поражение дисков приводит к повышению нагрузки на фасеточные суставы – в них инициируется воспаление, а затем – и спондилоартроз – дегенерация. Этой патологией страдает 4 из 5 больных возрастом 80 лет и старше.
Боли в пояснице
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боли в пояснице – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боли в пояснице возникают почти у всех, особенно после 40 лет. Одной из причин является остеохондроз – дегенеративно-дистрофическое изменение позвоночника. Однако во многих случаях он не объясняет характера, остроты и длительности болей в спине.
Разновидности болей
Боль в спине может быть симптомом серьезного заболевания, но у подавляющего большинства боли носят доброкачественный характер. Один из основных моментов, который следует учитывать при диагностике болей в спине, и, в частности, в пояснице – это их длительность. В большинстве случаев боль мышечного характера может продолжаться до двух недель, а потом исчезать. Боли, вызванные органическими изменениями позвоночника (межпозвонковая грыжа, артроз), длятся гораздо дольше и могут отдавать в ногу, промежность, сопровождаться ощущением онемения, жжения, мурашек.
Боли, вызванные сердечно-сосудистыми заболеваниями, болезнями органов брюшной полости отличаются большей интенсивностью и длительностью.
Возможные причины
Боли, вызванные заболеванием или травмой позвоночника
В большинстве случаев боли в спине бывают вызваны нарушением функций межпозвонковых суставов.
Уменьшение расстояния между позвонками из-за дегенеративных изменений в межпозвонковых дисках ведет к увеличению трения суставных поверхностей. Это может вызвать подвывих и блокирование сустава. Мышцы, окружающие пораженный сустав, длительное время находятся в состоянии перенапряжения, что усиливает суставную боль.
Чаще всего боль при заболеваниях позвоночника носит тупой характер, т. е. ее интенсивность нарастает постепенно, усиливаясь при движениях и ослабевая в покое. .
В случаях выраженного остеохондроза боль может быть вызвана сдавлением нервных окончаний (спинномозговых корешков) при формировании грыжи межпозвонкового диска. Острая стреляющая или пронизывающая боль со временем может стать постоянной и эпизодически отдавать в ногу при резких движениях, кашле, чихании. Болевой синдром обычно сопровождается онемением, покалыванием, жжением. Подобные симптомы сочетаются с потерей чувствительности в зоне пораженного нерва, утратой рефлексов, слабостью мышц.
Серьезные травмы позвоночника (перелом, переломовывих) сопровождаются сильными болями и требуют экстренного врачебного вмешательства.
Если перелом возникает в результате сжатия тела позвонка, то он носит название компрессионного.
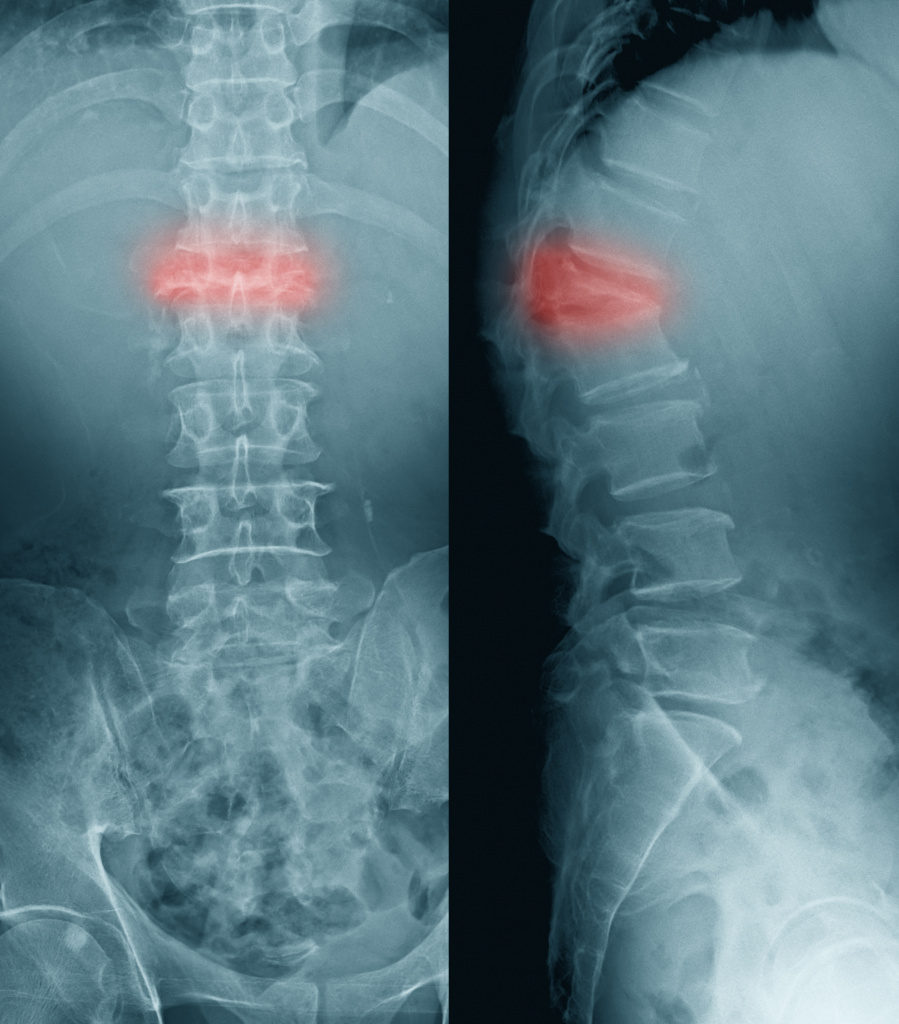
У лиц старшего возраста такой перелом возможен из-за остеопороза, который чаще встречается у женщин. К компрессионному перелому, иногда даже при минимальной внешней нагрузке, приводит поражение позвоночника при метастазировании злокачественных опухолей.
Диагностика и обследования
При диагностике врач учитывает ортопедические дефекты, наличие таких симптомов, как нарушение мочеиспускания или дефекации; распространение боли вниз по ноге; отсутствие облегчения после приема обезболивающих средств; слабость и онемение в ноге. Для подтверждения диагноза необходимо выполнить:
Исследование, позволяющее диагностировать патологии позвоночника и окружающих его тканей.
Диагностическое исследование, позволяющее определить патологии пояснично-крестцового отдела позвоночника и окружающих его тканей.
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Что следует делать при появлении болей?
При наличии корешкового синдрома соблюдают постельный режим в течение двух недель. После острого периода следует постепенно возвращаться к активному образу жизни.
В первую очередь терапия должна быть направлена на снятие болевого синдрома. Врач может назначить блокаду очага воспаления инъекциями. Обезболивание при этом достигается на срок от шести недель до полугода. Другой вариант – назначение нестероидных противовоспалительных средств в комплексе с мышечными релаксантами. Лечение можно дополнить витаминотерапией (комплекс витаминов группы В), а также применением антидепрессантов и противосудорожных препаратов строго по назначению. После снятия острых болей по решению врача к лечению можно добавить тепловые и магнитные физиопроцедуры, мануальную и иглорефлексотерапию, массаж.
Если консервативное лечение в течение нескольких месяцев оказалось неэффективным, прибегают к нейрохирургическим операциям. В возрасте до 45 лет декомпрессия спинного мозга, удаление межпозвонковой грыжи, протезирование межпозвонковых дисков часто дают хороший результат. В иных случаях лучше применять эпидуральную блокаду и радиочастотную денервацию. Это позволяет не только быстро устранить болевые симптомы, но и свести к минимуму прием обезболивающих средств.
Мышечные боли
Мышечные, или миофасциальные, боли возникают чаще всего при перенапряжении, спазме или микротравме мышц.
В этих случаях под кожей прощупывается болезненный и твердый участок мышцы, нажатие на который сопровождается сильным болевым импульсом, а иногда и отдачей в другие области. Как правило, существует взаимосвязь между возникновением болей с длительным перенапряжением или неестественным положением (чаще связанными с профессиональной деятельностью), сдавлением и перерастяжением мышц из-за ношения тяжелых сумок или рюкзаков, переохлаждением, болезнями внутренних органов или суставов. В последнем случае болевой импульс с пораженного органа приводит к защитному напряжению окружающих мышц.
Диагностика и обследования
При постановке диагноза врач проводит внешний осмотр, выясняет историю развития боли, ее связь с перегрузкой или заболеванием внутренних органов. Для исключения поражения позвоночника (остеопороз, метастазы в позвоночник, туберкулезный спондилит) проводят:
Исследование, позволяющее диагностировать патологии позвоночника и окружающих его тканей.
Боль в спине причины, способы диагностики и лечения
Боль в спине — неприятная симптоматика некоторых заболеваний, появляющаяся в результате перенапряжения мышечных тканей и других причин. Развивается при изменении структур позвоночника, нервных тканей или кожи. Болезненные ощущения возникают при нарушении работы некоторых внутренних органов. В зависимости от локализации болей можно предположить, какая часть тела повреждена. Если симптом распространился на обе стороны спинной области, имеется сопутствующая симптоматика, следует обратиться в медицинское учреждение. Врачи клиники ЦМРТ проведут диагностику, установят причину симптома и устранят боли.

Причины болей в спине
На боль в позвоночнике жалуются около 80% населения, синдром чаще развивается во время прогрессирования болезни. Главными причинами возникновения болезненных ощущений в области спины считаются повреждения позвоночника:
- остеомиелит, характеризуется поражением костного мозга;
- опухоли злокачественного характера, проявляются в виде болей в нижней части спины;
- межпозвонковые грыжи;
- смещение позвонковых дисков;
- переломы позвоночного столба;
- сколиоз;
- остеохондроз и стеноз позвоночных каналов;
- хронические боли мышечных тканей;
- повреждение хрящевой ткани.
Существуют причины развития данного симптома, не связанные с заболеваниями позвоночника.
- кровотечения в тазовой области;
- сдавливание нервных корешков в грудной клетке, что провоцирует боли во время вдоха;
- большой объем кровеносных телец в забрюшинной области;
- язвенный очаг, характеризуется болями в области лопаток;
- нарушения работы почечной системы;
- заболевания желудочно-кишечного тракта, вызывающие одностороннюю боль;
- заболевания гинекологического характера, боли отдают в поясничные мышцы спины;
- новообразования в области легких;
- инфекционные заболевания внутренних органов;
- болезни сердца и сосудов;
- образование конкрементов в почечной системе;
- воспаления суставов;
- аппендицит;
- нарушение функционирования органов, располагающихся в брюшном районе.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Типы болей в спине
В зависимости от характера болезненных ощущений определяют причины возникновения боли. Существует несколько разновидностей болей:
Простреливающие боли в спине
- защемлении нервного отростка, смещении межпозвоночного диска;
- физических повреждениях после падения, требуют оперативного вмешательства;
- заболеваниях внутренних органов;
- деформации позвонков.
Простреливающие острые боли требуют обращения в медицинское учреждение. Установить точный диагноз самостоятельно не удастся.
Кинжальные боли в спине
Болезненные ощущения развиваются в области поясницы. Причины возникновения кинжальных болей:
- спазм грушевидной мышечной ткани;
- новообразования;
- третий триместр вынашивания ребенка;
- воспалительный процесс при переохлаждении.
Тянущие боли в спине
Развиваются в поясничном отделе при воздействии следующих факторов:
- остеохондроз поясничного отдела;
- интенсивная физическая нагрузка;
- длительное пребывание в неудобной позе;
- старое повреждение спины.
Боли в спине после тренировки
Развиваются у профессиональных спортсменов, объясняются перенапряжением мышечных тканей. Если болит позвоночник после тренировки, требуется дать отдых организму, расслабить мышцы.
Методы диагностики
Для определения локализации очага и установления причин возникновения болей врач
проводит ряд диагностических обследований. Собирается анамнез у пациента, учитывается длительность развития болезненных ощущений, их интенсивность. Специалист проводит пальпацию спины. Пациенту назначается сдача крови и урины. Потребуется пройти рентген, компьютерную томографию, МРТ. При необходимости используется контрастная рентгенография. После получения результатов врач составляет курс лечения.
В клиниках ЦМРТ используют следующие методы диагностики:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Если вас беспокоят хронические боли, обратитесь к ортопеду — скорее всего, их вызывают болезни опорно-двигательного аппарата. Если боль сильная, в виде прострелов, запишитесь на консультацию к неврологу.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович
Лечение болей в спине
При сильных болезненных ощущениях до момента приезда врачей допускается приложить холодный компресс, чтобы избавиться от боли допускается принять спазмолитическое лекарство. Больному требуется обеспечить покой. Чтобы вылечить заболевание назначает медикаментозные средства, физиотерапевтические процедуры, мануальные методы терапии, массажные процедуры. При необходимости используется лечебный корсет, снижающий нагрузку на мышечные ткани поясничного отдела и позвоночника.
В тяжелых случаях и при специфических заболеваниях, например, при злокачественном новообразовании, используется хирургическая методика лечения.
В медицинских центрах ЦМРТ для лечения болей в спине применяют такие методы:
Мануальная терапия
Кинезиотейпирование
Физиотерапия
Лечебный массаж
Изготовление индивидуальных ортопедических стелек Формтотикс
Рефлексотерапия
Озонотерапия
Плазмотерапия
SVF-терапия суставов

Комплексная реабилитация на многофункциональном тренажере Aidflex MFTR

Лечебная физкультура (ЛФК)
Внутривенное лазерное облучение крови
Внутритканевая электростимуляция
Ударно-волновая терапия (УВТ)
Последствия
При отсутствии лечения заболевания, вызывающего болезненные ощущения в спине, возможен ряд осложнений:
- больному становится труднее ходить из-за острых болей;
- нарушается функционирование сердечной системы, легких, органов желудочно-кишечного тракта;
- развиваются мигрени, появляются шумы в ушах и приступы головокружения;
- нарушается функционирование органов в области таза;
- возможен паралич верхних и нижних конечностей.
Профилактика болей в спине
Чтобы избежать болезненных ощущений в области спины, следует придерживаться следующих рекомендаций:


