Спинальный инсульт, или инсульт спинного мозга
Спинальный инсульт – это острое нарушение кровообращения в спинном мозге с развитием стойкой неврологической симптоматики, вызванной кровоизлиянием или инфарктом мозгового вещества.
В клинической практике острые расстройства спинномозговой гемодинамики встречаются значительно реже, чем церебральной. Этот факт легко объясняется, если принять во внимание соотношение масс головного и спинного мозга, которое составляет 47:1. В общей структуре острых расстройств кровообращения центральной нервной системы на долю спинального инсульта приходится примерно 1,5% случаев. Заболевание чаще поражает лиц старше 30 лет. Женщины и мужчины болеют им одинаково часто. Подавляющее большинство случаев нарушений гемодинамики спинного мозга носит ишемический характер. С большей частотой патологический процесс локализуется в нижних грудных и поясничных сегментах.
При своевременно начатом лечении симптомы инсульта спинного мозга быстро регрессируют.
Заболевание имеет код по МКБ 10 (Международная классификация болезней 10-го пересмотра) G-95.1.
Геморрагический и ишемический спинальный инсульт: что это такое?
При локальном нарушении тока крови в спинальной артерии в питаемой ею области спинного мозга развиваются гипоксические изменения, приводящие к дисметаболизму нейронов. Если нарушения кровотока возникли остро, то коллатеральное кровообращение и метаболическая перестройка не успевают компенсировать стремительно развивающиеся изменения в зоне поражения. Это становится причиной формирования очага некроза (инфаркта) сегмента спинного мозга и развития неврологического дефицита необратимого характера.
При геморрагическом инсульте развитие нарушения кровоснабжения участка спинного мозга связано с разрывом кровеносного сосуда и образованию очага геморрагии, что приводит к нарушению функций нейронов и формированию симптомов неврологических расстройств.
Причины инсульта спинного мозга
- тромбоэмболия;
- длительный спазм сосуда;
- сдавливание сосуда извне (отек, опухоль);
- разрыв сосуда.
Факторы, провоцирующие сосудистую катастрофу в спинном мозге, обусловливают разделение ее на две большие группы.
Первичные сосудистые поражения
К этиологическим факторам этой группы относятся:
- Изменения стенок сосудов (васкулит, варикозное расширение вен, амилоидоз, атеросклероз). Основной причиной ишемического инсульта спинного мозга является атеросклероз спинальных артерий. Атеросклеротические бляшки постепенно увеличиваются, нарушая ток крови по пораженным сосудам.
- Механическое повреждение целостности кровеносного сосуда (травмы позвоночника).
- Аномалии строения кровеносных сосудов (перегибы, аневризмы, артериовенозные мальформации). При перегибе артерии кровоток по ней замедляется, возрастает риск образования тромба и инфаркта спинного мозга. В области мальформации и аневризмы происходит постепенное истончение сосудистой стенки, что грозит ее разрывом и развитием геморрагической формы инсульта. Эти патологии встречаются редко.
Подавляющее большинство случаев нарушений гемодинамики спинного мозга носит ишемический характер.
Вторичные расстройства кровообращения
Возникновение сосудистой катастрофы в спинном мозге в некоторых случаях бывает обусловлено не непосредственно патологией сосудов, а является осложнением иных заболеваний:
- Заболевания крови (тропмбоцитопения, коагулопатии, лейкемия, гемофилия). Причиной ишемического инсульта спинного мозга могут стать состояния, протекающие с повышенным тромбообразованием, а геморрагического – с повышенной кровоточивостью;
- Поражение спинальных оболочек (менингит, арахноидит). Распространение воспалительного процесса приводит к возникновению васкулита, сопровождающегося повышением проницаемости сосудистой стенки и образованием тромбов.
- Патологии позвоночника (аномалии развития, спондилит, остеохондроз, спондилолистез, межпозвоночная грыжа). При смещении анатомических структур позвоночного столба происходит сдавливание кровеносных сосудов.
- Опухоли позвоночника и/или спинного мозга. По мере роста опухоли начинают сдавливать сосуды, приводя к замедлению, а в дальнейшем и прекращению тока крови по ним. Злокачественные новообразования могут прорастать в стенки кровеносных сосудов, приводя к их разрыву и кровоизлиянию в ткань спинного мозга.
Существуют и факторы, повышающие риск инсульта спинного мозга. К ним относятся:
Симптомы спинального инсульта
Развитию ишемического инсульта спинного мозга в большинстве случаев предшествует продромальный период. Первыми признаками являются:
- периодические боли в позвоночнике;
- перемежающаяся хромота;
- транзиторные расстройства тазовых органов;
- нарушения чувствительности нижних конечностей;
- слабость в ногах.
Болевой синдром для данной формы заболевания не характерен.
На IV Всероссийском съезде семейных врачей, состоявшемся в Казани в 2013 году, были приняты клинические рекомендации «Диагностика и тактика при инсульте».
При кровоизлиянии в спинной мозг (геморрагический инсульт) симптоматика развивается стремительно. Нередко манифестации заболевания предшествует значительная физическая нагрузка или травмы позвоночника. У больного внезапно возникает острая боль в позвоночнике, описываемая как кинжальная. Она может иррадиировать и принимать опоясывающий характер. У многих пациентов возникает и церебральная симптоматика (тошнота, головокружение, расстройства сознания), что связано с раздражением мозговых оболочек.
Проявления неврологического дефицита определяются распространенностью патологического процесса и местом его локализации. Если очаг поражения располагается в шейном сегменте, у пациента развивается вялый парез верхних конечностей. При его локализации в грудном отделе – центральный нижний парапарез. Парез нижних конечностей возникает при поражении пояснично-крестцовых сегментов.
Также в зависимости от локализации инсультного очага в спинном мозге развиваются и сенсорные нарушения ниже уровня поражения. Обширный инсульт, поражающий весь поперечник спинного мозга, сопровождается тазовыми нарушениями, выпадением чувствительности (тактильной, болевой, температурной), двусторонним двигательным дефицитом. Если же патологические изменения затронули только одну часть поперечника, у пациентов развивается синдром Броун – Секара:
- выпадение глубокой чувствительности и двигательные нарушения со стороны поражения;
- нарушения поверхностного (температурного, болевого) восприятия со стороны, противоположной очагу поражения.
Нарушения кровотока в бассейне передней спинномозговой артерии сопровождается острой задержкой мочи и кала, выпадением болевого восприятия. Мышечно-суставное и тактильное восприятие сохранено.
Если терапия начинается в первые 2-3 часа от начала заболевания, в большинстве случаев удается предотвратить гибель нейронов и возникновение стойкого неврологического дефицита.
Патология задней спинномозговой артерии (дорсальный инсульт) проявляется развитием синдрома Уильямса:
- утрата вибрационной чувствительности в конечности;
- сегментарная гиперестезия;
- сенситивная атаксия;
- спастический парез.
Осложнения
В отсутствие своевременного полноценного лечения у пациентов формируется стойкое ограничение двигательной функции, в результате чего они утрачивают способность к самостоятельному передвижению и самообслуживанию. На фоне спастического пареза постепенно развивается контрактура суставов.
Обездвиженность является основной причиной возникновения пролежней и застойной пневмонии. Нарушения функций тазовых органов могут стать причиной восходящей инфекции мочевыводящих путей. В свою очередь инфекционные осложнения угрожают развитием сепсиса и летального исхода.
Диагностика
Диагностика инсульта спинного мозга основывается на симптомах заболевания, данных анамнеза и неврологического осмотра. С целью уточнения диагноза также проводят ряд исследований:
- люмбальная пункция;
- магниторезонансная и компьютерная томография позвоночника;
- спинальная ангиография;
- электромионейрография.
При необходимости больного консультируют гематолог, эндокринолог, кардиолог, терапевт.
Для выработки лечебной тактики важно определить тип (ишемический или геморрагический) острого нарушения кровообращения спинного мозга.
Требуется дифференциальной диагностики с некоторыми другими патологиями:
- эпидуральный абсцесс;
- сирингомиелия;
- инфекционная миелопатия;
- опухоль спинного мозга:
- острый миелит.
Лечение спинального инсульта
Лечение сосудистых катастроф спинного мозга должно начинаться как можно раньше. Доказано, что если терапия начинается в первые 2-3 часа от начала заболевания, в большинстве случаев удается предотвратить гибель нейронов и возникновение стойкого неврологического дефицита.
В отсутствие своевременного полноценного лечения у пациентов формируется стойкое ограничение двигательной функции, в результате чего они утрачивают способность к самостоятельному передвижению и самообслуживанию.
На IV Всероссийском съезде семейных врачей, состоявшемся в Казани в 2013 году, были приняты клинические рекомендации «Диагностика и тактика при инсульте».
Неспецифическое лечение инсульта проводится вне зависимости от его типа. Оно направлено на защиту нервной ткани от гипоксии, улучшение ее метаболизма, снижение отека и профилактику осложнений. Пациентам назначают витамины группы В, антиоксиданты, нейропротекторы и мочегонные препараты.
Специфическая терапия ишемического инсульта спинного мозга проводится дезагрегантами, сосудорасширяющими средствами и препаратами, улучшающими микроциркуляцию, а также антикоагулянтами прямого и непрямого действия.
При геморрагическом типе инсульта пациентам показано назначение гемостатических средств и препаратов, уменьшающих проницаемость сосудистой стенки.
Специфическая терапия геморрагии заключается в использовании гемостатических фармпрепаратов: Викасола, эпсилонаминокапроновой кислоты. Дополнительно назначаются ангиопротекторы.
Продолжительность лечения в каждом конкретном случае различна и определяется лечащим врачом исходя из состояния пациента.
Хирургическое лечение инсульта выполняется при разрыве кровеносного сосуда, тромбоэмболии, сдавлении опухолью.
Реабилитация должна начинаться как можно раньше. Она включает в себя массаж, физиотерапевтические методики, занятия лечебной физкультурой.
Прогноз
При своевременно начатом лечении симптомы инсульта спинного мозга быстро регрессируют. При обширной зоне поражения и позднем начале терапии у пациентов может наблюдаться неполное восстановление двигательных функций и функций тазовых органов.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Что такое инсульт спинного мозга? Первые признаки и последствия

После 30-летнего возраста как у мужчин, так и у женщин диагностируются те или иные нарушения в позвоночном отделе. Любое патологическое состояние кровоснабжения позвоночника является основной первопричиной для потенциальной угрозы спинального инсульта. Распространённость заболевания составляет около 1% от общего количества инсультов. Случаи с летальным исходом встречаются также только в особо тяжких случаях, но подобная проблема часто оканчивается инвалидностью.
Что такое инсульт спинного мозга?
 Спинальный инсульт — неврологическая патология, обусловленная острыми нарушениями кровообращения в спинном мозге. Чаще всего поражаются нижние грудные и поясничные сегменты.
Спинальный инсульт — неврологическая патология, обусловленная острыми нарушениями кровообращения в спинном мозге. Чаще всего поражаются нижние грудные и поясничные сегменты.
Минуя корешковые вены, в направлении к передним и задним сплетениям кровь транспортирует продукты обмена в полую вену. Под влиянием целого ряда причинных факторов этот отлаженный процесс может оказаться нарушен.
Сосудистая мальформация (патологически неправильное сплетение вен либо артерий) приводит к соединению венул с артериолами. Вследствие этого кровь поступает прямиком в венозные сосуды, минуя микроциркуляторное русло. Это приводит к формированию множества сосудистых клубков, которые склонны к разрыву под воздействием кровяного давления.
Формы инсульта
Геморрагический инсульт
Спровоцировать геморрагический инсульт может сосудистая мальформация, травмы позвоночника, онкологические новообразования и патологии крови. Кровоизлияние происходит или в мозговое вещество (гематомиелия), или субарахноидальное пространство (гематорахис).
При гематомиелии вариации клинических признаков разнообразны, как и при ишемической форме.
 Пациент ощущает пронзительную опоясывающую боль в верхней части тела с параллельным развитием паралича конечностей.
Пациент ощущает пронзительную опоясывающую боль в верхней части тела с параллельным развитием паралича конечностей.
Поражённые конечности утрачивают значительную долю чувствительности. Обширное кровоизлияние провоцирует тетрапарез, который нарушает и функции, и чувствительность органов таза.
Гематорахис, в отличие от гематомиелии, встречается намного реже. В большинстве случаев причиной служит разрыв аномального сосуда, травма позвоночника средней или тяжёлой степени, или механическое повреждение непосредственно спинного мозга.
Боль носит стреляющий и пульсирующий характер, опоясывает весь позвоночник и способна сохраняться длительное время вплоть до нескольких недель. К тому же пациент страдает от расстройства сознания, сильных головокружений и приступов тошноты.
Ишемический инсульт
Результат постепенной механической закупорки сосудов либо длительного спазма артерий с последующим поражением спинномозговых нейронов. После полной утраты нейронами возможности кровоснабжения в поражённой области образуется некрозный очаг. Среди основных причин патологии — курение и употребление алкоголя, систематические тяжёлые физические нагрузки или сильный перегрев.
Для этой формы инсульта характерны такие стадии:
- Начальная стадия. За одну или даже несколько недель пациент начинает ощущать кратковременную слабость в руках и ногах. После чего присоединяются дискомфортные ощущения в мышцах, «мурашки», зябкость и онемение. Возникают проблемы с мочеиспусканием: задержка или наоборот — учащение. Появляется боль в позвоночнике, переходящая на конечности.
- Развитие инсульта. По скорости развития ишемический инсульт всегда напрямую зависит от вызвавшей его причины. Симптомы могут нарастать на протяжении нескольких часов, но, если проблему спровоцировал оторвавшийся тромб или эмбол (кровяной субстрат), клинические признаки проявляются в течение нескольких минут.
- Стадия стабилизации. Конечностям возвращается определённое количество доступных произвольных движений. Постепенно нормализуется работа органов таза.
- Стадия остаточных явлений.
Причины
Все причины классифицируются как первичные и вторичные. Под первичными подразумевается изначальное состояние проходимости в питающем сосуде:
- эмболии или тромбозы артерий;
- аномальное развитие сосуда с перегибами либо чрезмерной извитостью;
- инфекционно-аллергические выскулиты (внутренние воспаления);
- аневризматическое расширение;
- сдавление расширенной веной;
- межпозвоночная грыжа;
- инфаркт миокарда.
Вторичные причины всегда обусловлены определённым заболеванием, которое напрямую затрагивает всю систему кровоснабжения:
- врождённая аномалия позвонков;
- эндокринные нарушения;
- атеросклероз, острая сердечная недостаточность;
- остеохондроз;
- туберкулёзный спондилит;
- воспаление спинномозговой оболочки;
- патологии крови — лейкемия, гемофилия, коагулопатия и тромбоцитемия;
- онкология костной ткани;
- гипертония.
Среди остальных распространённых первопричин — травмы позвоночника, повреждение артериальных сосудов в процессе хирургического вмешательства. Каждая из причин приводит к потере возможности полноценного кровоснабжения спинного мозга. В результате происходит нарушение всех основных функций нейронов проводящих путей, и проявляются признаки острого кислородного голодания тканей.
Симптомы
 Признаки инсульта отличаются своей внезапностью и вариативностью в прямой зависимости от локализации, калибра сосуда и основной причины поражения.
Признаки инсульта отличаются своей внезапностью и вариативностью в прямой зависимости от локализации, калибра сосуда и основной причины поражения.
Среди самых первых признаков заболевания — боли в ногах и спонтанная хромота.
С течением времени начинает проявляться ряд дополнительных общих симптомов:
- Произошёл паралич, пара- либо тетрапарез ниже уровня повреждения, что привело к полной потере двигательной возможности либо хромоте. Пациент перестаёт ощущать твёрдую поверхность;
- Произошла поверхностная либо глубокая утрата чувствительности. Пациент не чувствителен к боли и температурным воздействиям;
- Проблемы с мочеиспусканием и дефекацией. Это дополнительно крайне усугубляет психоэмоциональное состояние больного;
- Закупорка спинномозговой артерии;
- Острая боль в поясничном отделе.
СПРАВКА: Симптомы меняются в зависимости от того, какая конкретно артерия стала инициатором поражения, и на каком участке локализован очаг. Именно поэтому для спинного инсульта характерно множество различных синдромов. И чем обширнее зона поражения и чем выше расположен очаг, тем больше клинических признаков.
Диагностика
 Диагностика начинается с подробного анамнеза. Немаловажно, каков был характер начала и в какой последовательности развивалась симптоматика.
Диагностика начинается с подробного анамнеза. Немаловажно, каков был характер начала и в какой последовательности развивалась симптоматика.
Обнаруженные в ходе осмотра нарушения позволяют предположить локализацию в целом патологического очага.
Но индивидуальные вариации спинального кровоснабжения слишком разнообразны, и это вызывает сложности в определении чёткого места сосудистого разрыва. В связи с этим в диагностике применяется следующий ряд необходимых исследований:
КТ или МРТ позвоночника, чтобы определить повреждения или смещения позвонков, наличие/отсутствие остеофитов либо осколков, сужена ли межпозвонковая щель или нет. Визуальный метод помогает обнаружить компрессию позвоночного канала, спинальные опухоли, гематомы или межпозвоночные грыжи
- Ангиография на выявление мальформаций, аневризмы, сдавления сосудов и тромбоза;
- Анализ крови общий и на сахар;
- УЗИ с применением доплерографии;
- Пункция спинного мозга;
- Электронейромиография помогает обнаружить расстройства иннервации в отдельных мышцах.
Лечение
Лечение спинального инсульта осуществляется при помощи медикаментов, в тяжёлых случаях — хирургическим способом и дополнительно физиопроцедурами. Чрезвычайно важно приступить к лечению на самом раннем этапе во избежание гибели нейронов и расширения участка поражения.
Вне зависимости от характера инсульта изначально стоит задача убрать чрезмерную отёчность тканей, поддержать метаболизм нейронов и максимально предотвратить гипоксию спинальных тканей. С этой целью вводятся инъекции мочегонных препаратов, антиоксиданты, нейропротекторы и витамины группы В.
 Улучшить кровообращение и наладить обменные процессы ишемизированного участка помогают Метамакс, Актовегин, Милдронат.
Улучшить кровообращение и наладить обменные процессы ишемизированного участка помогают Метамакс, Актовегин, Милдронат.
В случае тромбоэмболии необходимы такие антикоагулянты как Надропарин и Гепарин. Восстановить функции поражённой нервной ткани помогут Церебролизин с Винпоцетином.
Лечение геморрагического инсульта заключено в применении гемостатиков: эпсилонаминокапроновой кислоты и Викасола. Для укрепления сосудистых стенок в дополнение назначаются ангиопротекторы.
Если происходит сдавление новообразованием, разрыв сосуда или тромбоэмболия, в экстренном порядке проводится хирургическое вмешательство. В зависимости от конкретного вида патологии характер операции может подразумевать:
- дискэктомию при межпозвоночной грыже;
- удаление спинальной опухоли;
- резекцию аневризмы;
- иссечение мальформации;
- перевязку приводящих сосудов;
- ушивание сосудистой стенки;
- стентирование сосуда (установка каркаса);
- тромбоэмболэктомию.
Последствия
К сожалению, осложнения после спинального инсульта — явление достаточно распространённое. После удачного хирургического лечения либо своевременной и грамотной консервативной терапии у пациента есть все шансы вернуться к прежней полноценной жизни, если очаг поражения был незначительный.
Однако даже подобный исход предполагает систематическое диспансерное наблюдение в комплексе с профилактическими лечебными курсами.
Но в ряде случаев последствия заболевания имеют менее благоприятную перспективу, и у пациента остаются необратимые функциональные нарушения. Это говорит об однозначной инвалидности.
Подразумеваются следующие патологии:
- Парез одной или нескольких конечностей. Мышечная слабость, которая лишает возможности самообслуживания и самостоятельного передвижения;
- В конечностях или на теле частично либо полностью отсутствует чувствительность. Не исключается утрата двумерно-пространственного чувства (узнавание с закрытыми глазами нарисованных на теле цифр, букв), чувства локализации и стереогноза (узнавание с закрытыми глазами предметов на ощупь);
- Расстройство дефекации или мочеиспускания в разной степени тяжести;
- Снижение потенции.
Реабилитация
Восстановительный период иногда длится несколько лет. Перенесенное заболевание приводит к вынужденной смене привычного образа жизни, что требует дополнительной психосоциальной адаптации.
Дважды в течение года пациенту назначается очередной медикаментозный курс. Помимо этого, огромное значение имеют курсы массажа и регулярная лечебная гимнастика. В определённых случаях возникает необходимость в ортопедической обуви, вспомогательной трости или ходунках. Очень часто хороший эффект даёт иглорефлексотерапия.
В обязательном порядке показана физиотерапия. Особенно результативны ультрафонофорез и электрофорез, озокеритные и парафиновые аппликации, магнитотерапия.
Несмотря на то, что в большинстве случаев инсульт спинного мозга не угрожает продолжительности жизни как таковой, его последствия способны кардинально изменить привычный образ жизни не в лучшую сторону
Полезное видео
Предлагаем Вам визуально ознакомиться с интересным видео по теме:
Вместо заключения
Чтобы максимально обезопасить себя от потенциальной угрозы, откажитесь навсегда от курения, контролируйте вес и сбалансируйте свой рацион питания. Во время физических нагрузок равномерно распределяйте нагрузку на позвоночник. Избегайте силовых видов спорта, но обратите внимание на плавание. Регулярное посещение бассейна поможет значительно укрепить мышечный корсет.
Что такое спинальный инсульт. Особенности

Спинальный инсульт — это острое нарушение кровоснабжения спинного мозга. По аналогии с инсультом головного мозга эту патологию также называют инсульт спинного мозга и даже инсульт позвоночника.
Правомерны ли это названия? Да. Поскольку все три артерии (артерия Адамкевича, артерия Лазорта и артерия Депрож-Готтерона), снабжающие кровью спинной мозг, могут быть повреждены. Обеднение питания клеток или полное его прекращение приводит к такому же некрозу клеток спинного мозга, как и в случае с клетками головного.
Как результат — потеря чувствительности многих отделов, двигательные расстройства, а также нарушение функций тазовых органов.
В зоне риска и мужчины и женщины. Причем начиная с трудоспособного возраста — с тридцати лет.
Справочно. Конечно, инсульт позвоночника менее опасен, чем заболевания, связанные с головным мозгом, однако, в некоторых случаях он приводит к инвалидизации и даже смерти.
Диагностика патологии достаточно сложна из-за схожести ее с полиомиелитом, некоторыми типами рассеянного склероза. Болезнь развивается поэтапно.
Особенности кровоснабжения спинного мозга
Питание спинного мозга осуществляется ветвями позвоночной, шейной, межреберной, крестцовой, поясничных артерий и аорты.
Из сосудов позвоночно-подключичного и аортального бассейна выходят две задние и одна передняя спинномозговая артерия. Задние проходят вдоль задних корешков нервных отростков. Передняя подходит к продольной щели. Все три сосуда протягиваются до окончания спинного мозга. 
Позвоночно-подключичные примыкают к шейному и частично грудному отделу, ответвления аорты – к другим отделам спинного мозга.
Внутри позвоночного столба все сосуды соединяются анастомозами.
Спинальный инсульт
При повреждении одного из сосудов, обеспечивающих питание спинного мозга, происходит спинальный инсульт. Это редкое заболевание диагностируется примерно в 1% случаев всех инсультов. Чаще встречается в возрасте от 30 до 70 лет. Одинаково распространено среди женщин и мужчин.
В классификации различают три вида инсульта спинного мозга:
- геморрагический — развивается из-за прорыва сосудов, излияния крови в спинной мозг. Выделяют два вида. Гематомиелия характеризуется кровоизлиянием в вещество мозга, гематорахис — в субарахноидальное пространство.
- ишемический спинальный инсульт — связан с закупоркой артерий, обеспечивающих кровоснабжение спинного мозга, их спазмированием. Этот наиболее частый вид патологии.
- смешанный — связан с сочетанным патогенезом инфаркта и геморрагического удара. Встречается очень редко, чаще всего из-за травм позвоночника.
Спинальный инсульт — симптомы
Обычно человек, у которого развивается спинальный удар, не сразу обращает внимание на его признаки. Заболевание списывается на радикулит, слишком сильную нагрузку на позвоночник, остеохондроз, межпозвоночную грыжу или болезни почек.
В развитии инсульта выделяют четыре стадии.
На этапе предвестников первыми симптомами инсульта спинного мозга являются:
- слабость в конечностях,
- хромота,
- длительные боли в разных отделах позвоночника,
- нарушения мочеиспускания и дефекации
Появляются признаки измененной чувствительности – ощущения ползающих мурашек, жжения, онемения. Симптомы усиливаются после приема алкоголя, резких движений, сильном напряжении.
На стадии обострения и развития симптомы спинального инсульта резко обостряются. Нарастает слабость, полностью исчезает чувствительность, болевые ощущения. Внезапно появляется боль в голове. Возможна потеря сознания, слабость, тошнота. 
Стадию стабилизации характеризует уменьшение симптоматики. Восстанавливаются функции опорно-двигательного аппарата, тазовых органов, нормализуется чувствительность. Наступает она примерно через месяц после удара.
В среднем через два года спустя начала заболевания отмечается переход на последнюю, завершающую стадию. Она характеризуется остаточными явлениями. Зависят они от причины, объема, локализации поражения, возраста больного.
Справочно. Продолжительность каждой стадии зависит от особенностей развития болезни, индивидуальных черт человека.
Особенности симптомов
Инсульт спинного мозга проявляется в виде целого ряда синдромов:
- Передней полимиелопатии. Сосудистые поражения возникают на уровне передних рогов. Вследствие этого развивается парез конечностей, гибель мышечных тканей.
- Преображенского. Характеризуется параличом конечностей, дисфункцией органов таза.
- Центромидулярной ишемии. Напоминает симптоматику рассеянного склероза. При этом развивается парез.
- Бокового амиотрофического склероза. Отмечается слабость в верхних конечностях, усиливаются рефлексы, нарушение питание и атрофия мышечных волокон, расположенных в кистях.
- Ишемический. Больные жалуются на резкие боли в спине, ощущение жжения, ползающих мурашек, слабость.
- Синдром Броун-Секара.
Справочно. Проявление симптомов спинального инсульта во многом зависит от того, какая артерия повреждена.
Поражение переднего спинального сосуда в верхней части ведет к утрате чувствительности в руках и ногах. В области перекреста пирамидных путей – к одностороннему параличу.
Причины и симптомы спинального инсульта
Спинальный инсульт возникает из-за нарушения кровоснабжения в спинномозговой ткани. Патология составляет 1% от всех диагностированных ОНМК. Нарушение редко заканчивается смертью пострадавшего, но, без оказания помощи, возникшее состояние приведет к сбоям в работе организма. Посмотрим, почему развивается инсультный процесс, и по каким признакам можно предположить проблему кровоснабжения мозговой структуры.
Немного анатомии
Чтобы разобраться, от чего бывает инсульт спинного мозга, следует вспомнить сведения из школьного учебника:
- спинной мозг находится в канале внутри позвоночного столба;
- позвоночник состоит из позвонков, соединенных межпозвоночными дисками;
- в местах позвонковых соединений имеются места входа сосудов и выхода нервных отростков.

Длинный спинномозговой тяж кровоснабжается от крупных сосудистых узлов:
- аорта;
- подключичная артерия;
- позвоночная артерия.
От артериальных сосудов отходят корешково-спинальные ветви. Сосудистые образования образуют одну переднюю и две задние позвоночные артерии.
Грудной и пояснично-крестцовый отдел мозговой структуры кровоснабжается из большой артерии Адамкевича (внутренний просвет составляет около 2мм).
По данным исследований, передняя спинномозговая артерия отвечает за снабжение кровью 80% мозга спины, а на задние приходится лишь 20%.
Инсульт спинного мозга происходит при нарушении сосудистой проходимости указанных структур. При этом спинномозговой тяж испытывает кислородное голодание, перестает выполнять свои функции и происходит некроз нервных клеток в очаге ишемии.
Причины патологии
Причины, провоцирующие инсульт спинного мозга, разделяют на первичные и вторичные.
В первом случае спинномозговой инсульт провоцируют изменения сосудистой стенки или нарушение внутрисосудистой проходимости:
- атеросклероз;
- внутрисосудистые тромбы различной этиологии;
- аневризмы;
- аномальные перегибы артерии;
- васкулит (воспаление внутренней стенки);
- сосудистый стеноз;
- наличие в крови вируса ВИЧ или сифилиса.
При вторичных причинах сосудистая проходимость нарушается внешними патологическими процессами:
- остеохондрозные изменения в хрящах;
- спондилит;
- спондилолистез;
- врожденный синостоз;
- заболевание спинномозговых оболочек;
- опухолевый процесс внутри позвоночного канала;
- спинномозговые опухоли;
- травмы спины;
- операции на сердце или крупных сосудах;
- гипертоническая болезнь.
Предрасполагающим фактором для развития инфаркта спинного мозга являются заболевания крови и гормональные сбои.
Провоцирующие причины редко действуют изолированно. У большинства пациентов, доставленных в стационар с диагнозом инсульт спинного мозга, врачи отмечают воздействие 2 и более негативных факторов.
Симптомы спинномозговой ишемии
На симптомы спинального инсульта влияет место нарушения кровообращения:
- Верхняя часть передней спинномозговой артерии. Инсульт позвоночника сопровождается парезом всех конечностей, снижением чувствительности к боли и действию температур, появлением миоспазмов. Затронуты 5-12 пары нервных корешков.
- Поражение половины поперечника спинного мозга на верхнешейном уровне (Синдром Опальского). Односторонний парез конечностей. При этом чувствительность снижается одинаково с обеих сторон. Возможно появление экзофтальма или птоза.
- Средние грудные сегменты. Спастический парез в ногах, сопровождающийся нарушением температурной и болевой чувствительности.
- Артерия Адамкевича. Снижается чувствительность тела от нижней части груди до копчика, возникает парез ног. Нарушается работа тазовых органов.
- Нижние отделы крестца. Двигательные функции не нарушены, но у человека наблюдается отсутствие контроля за работой сфинктеров – появляется недержание кала или мочи.
По механизму прекращения кровотока выделяют: ишемический спинальный инсульт и кровоизлияние в спинной мозг.
Инсультное течение условно можно поделить на 4 стадии:
- Предвестники. За несколько дней до приступа появляются первые признаки: человек жалуется на преходящую слабость в верхних или нижних конечностях, онемение и «мурашки» под кожей, возникают боли в спине. Могут появиться проблемы с дефекацией и мочеиспусканием (недержание или задержка). Симптоматика появляется при нервном и физическом перенапряжении, резких движениях или при употреблении спиртного. При геморрагии отсутствует.
- Развивается инфаркт спинного мозга. Продолжается от нескольких минут до 2-3 часов.
- После того, как симптоматика достигает пика, наступает регресс патологических признаков. На этой стадии необходимо адекватно подобранное лечение для предотвращения возможных осложнений.
- Остаточные явления. При своевременно оказанной помощи остаточных явлений нет или они незначительны.
Ишемический процесс
Инфаркт спинного мозга, как правило, возникает у лиц, имеющих в анамнезе патологии позвоночного столба или атеросклероз.
Ишемия спинного мозга проявляется следующими признаками:
- мышечная слабость в ногах и руках (слабость конечностей);
- уменьшение или исчезновение чувствительности кожи;
- расстройство работы тазовых органов.
Если патология затрагивает верхнюю часть спинномозгового тяжа – отмечаются мигренеподобные боли, вестибулярные нарушения или обмороки.
Важно не пропустить первые характерные для инфаркта спинного мозга симптомы и доставить пострадавшего в стационар.
Геморрагия
Инсульт спинного мозга с кровоизлиянием, начинается внезапно. Выделяют 3 вида геморрагий:
- В толщу спинномозгового тяжа. По течению похож на II стадию инфаркта спинного мозга – снижение силы конечностей, онемение.
- Гематорахис (субарахноидальная гематома). Появление кровяных сгустков в мозговых оболочках сопровождается резкой болью и оглушенностью.
- В эпидуральное пространство. Возникает острая боль в позвоночнике. Возможно дополнительное повреждение корешков (корешковые симптомы нарастают постепенно).
При геморрагии развивается не только ишемический процесс. Дополнительно происходит сдавление гематомой или пропитка спинномозгового тяжа кровью из поврежденного сосуда.
Дифференциальная диагностика
Позвоночный инсульт по признакам похож на такие состояния, как корешковый синдром при остеохондрозе, стеноз сосудов, опухолевый процесс и некоторые другие заболевания. Кроме того, по клиническим признакам не всегда удается определить: произошел ишемический инсульт спинного мозга или геморрагия в спинномозговой тяж.
Для уточнения диагноза пациентам проводят:
- компьютерную томографию;
- спинальную ангиографию;
- электронейромиография (определяет иннервацию разных групп мышц).
Иногда для уточнения диагноза требуется проведение люмбальной пункции. Исследование состава спинномозговой жидкости необходимо при кровоизлияниях или сопутствующих воспалениях спинномозговых оболочек.
Терапевтические мероприятия
При спинальном инсульте лечение начинают в стационаре. Медикаментозные средства подбираются индивидуально, с учетом данных обследования.
Пациентам назначают:
- Кроворазжижающие (Гепарин, Плавикс). Снижают вязкость крови, улучшают кровоток и препятствуют тромбообразованию. Не назначаются в первые часы при спинном инсульте с кровоизлияниями из-за риска усиления кровотечения.
- Нейропротекторы (Церебролизин, Актовегин).
- Диуретики (Фуросемид).
- Венотоники (Эскузан, Троксевазин). Улучшает состояние стенок сосудов.
- Антиоксиданты (Берлитион). Применение Берлитиона при спинальном инсульте позволяет связать и вывести свободные радикалы.
Если скопления крови сдавливает спинномозговой тяж – проводят оперативное удаление скопившихся сгустков.
Чем лечить патологию, решает врач. Терапия при инсульте спинного мозга направлена на уменьшение ишемического очага.
Ранние осложнения
Патология лечится длительно, спинальный синдром сопровождается ограничением подвижности. Это провоцирует ряд осложнений:
- Пролежни. Одна из частых проблем у лежачих больных. Необходимо чаще менять положение человека в постели и следить за чистотой белья. Под места наибольшего давления тела нужно подкладывать противопролежневые круги.
- Застойная пневмония. В лежачем положении органы дыхания не могут полноценно функционировать: в дыхательных путях скапливается слизь, которая служит благоприятной средой для патогенной микрофлоры. Чтобы предупредить пневмонию, больных необходимо сажать, чаще менять положение тела на кровати и заниматься дыхательной гимнастикой.
- Урогенитальные инфекции. Причина – недостаточный туалет половых органов у пациента.
Возникающие осложнения снижают защитные силы организма и затрудняют процесс выздоровления. Чтобы этого не допустить, необходимо соблюдать гигиену пациента и обеспечивать пассивную подвижность (переворачивать, сажать).
Возможные последствия инсульта спинного мозга
Не всегда удается в постинсультном периоде полностью восстановить возникшие расстройства и у человека длительно (иногда пожизненно) сохраняются последствия спинального инсульта:
- Парезы. У инсультника отказали ноги или верхние конечности. Чаще это провоцирует кровоизлияние в спинной мозг.
- Нарушение тактильной чувствительности. Человек не ощущает пальцами структуру предметов, не чувствует боль. Отклонение считается относительно легким последствием инсульта спинного мозга, но у ряда лиц оно приводит к невозможности заниматься трудовой деятельностью (работать на клавиатуре компьютера, шить, заниматься сборкой механизмов и др.).
- Недержание сфинктеров. В психологическом плане – одна из самых тяжелых проблем. Больные не могут помочиться или вынуждены постоянно носить памперс из-за непроизвольного мочеиспускания или дефекации. Такие люди избегают общения, стараются не выходить из дома.
Какие будут последствия спинального инсульта, врачи могут предположить уже при поступлении пациента в стационар. Терапия и реабилитационные мероприятия подбираются так, чтобы уменьшить или полностью устранить возможные постинсультные последствия.
Как реабилитируют пациентов
Восстановление после спинального инсульта занимает полгода и больше. В этом периоде важно выполнять все врачебные рекомендации для устранения возможных последствий.
В восстановительном периоде назначают:
- Массаж. Мануальная терапия помогает улучшить кровообращение и восстановить нервную чувствительность.
- Иглоукалывание. Воздействие на определенные точки помогает восстановлению нервно-мышечных рефлексов.
- Лечебная физкультура. ЛФК при спинальном инсульте должна обеспечивать дозированную нагрузку на все группы мышц. Например, при парезе нижних конечностей подбирается специализированное ЛФК для ног и дополнительно рекомендуются упражнения для других частей тела.
Хороший эффект дает санаторно-курортное лечение. Специальные оздоровительные процедуры помогут быстрее вернуть телу утраченную чувствительность и подвижность.
Прогноз и профилактика
Можно ли вылечиться и как избежать инсульта – два часто задаваемых вопроса. Рассмотрим их по порядку.
Прогноз ишемического инсульта спинного мозга зависит от тяжести повреждения спинномозговой ткани:
- Легкое течение. Когда парезы незначительны и чувствительность снижена незначительно, то возможно выздоровление.
- Тяжелая форма. Полностью восстановить утраченные функции не удается. Терапия направлена на снижение последствий. А также проводят реабилитацию пациента к жизни с ограниченными возможностями.
Специфической профилактики нет. Чтобы снизить вероятность инсультного приступа, рекомендуется своевременно лечить заболевания-провокаторы, контролировать показатели крови и отказаться от вредных привычек.
Зная что такое инсульт мозга спины, не следует пренебрегать возникшей симптоматикой. Своевременное обращение за медицинской помощью поможет снизить риск возможных осложнений.
Инсульт спинного мозга

Спинальный инсульт, или, как его еще называют, инсульт спинного мозга, – состояние, вызванное острым нарушением кровообращения спинного мозга. Встречается патология в 1–1,5% всех случаев инсультов. К летальному исходу спинальный инсульт приводит редко, однако в большинстве случаев пациента ждет инвалидность.
Причины
Самыми распространенными причинами являются следующие:
- тромбоэмболия, то есть закупорка питающего спинной мозг сосуда оторвавшимся тромбом;
- сдавливание спинного мозга с нарушением трофики нервной ткани;
- длительный спазм артерий;
- разрыв сосудов, питающих спинной мозг;
- патологии позвонков и межпозвоночных дисков. Из-за смещения позвонков сдавливаются приносящие к спинному мозгу кровь сосуды, в результате чего развивается нарушение кровообращения и последующий инсульт;
- опухоли позвоночника и спинного мозга. Новообразования способны нарушать целостность сосудов или прорастать сквозь сосудистую стенку, что приводит к кровоизлиянию в спинной мозг;
- патологии системы крови. В частности, к инсульту может привести снижение свертываемости крови, при котором малейшее нарушение целостности сосуда приводит к кровотечению.
Инсульт спинного мозга встречается в нескольких вариантах:
- ишемический . Ишемия — это нарушение кровообращения, вызванное длительным спазмом, сдавливанием или сужением просвета питающей нервную ткань артерии. В результате участок спинного мозга, лишенный питательных веществ, постепенно отмирает, то есть подвергается некрозу;
- геморрагический . Данный вид инсульта возникает в результате кровоизлияния, вызванного нарушением целостности артериальной стенки;
- смешанный . Патогенез смешанного спинального инсульта следующий: сначала развивается кровотечение, которое приводит в рефлекторному спазму сосудов и развития зоны ишемии.
Первые признаки
Как правило, клиническая картина спинального инсульта разворачивается довольно быстро: в течение нескольких минут или часов.
Первые признаки инсульта спинного мозга следующие:
- хромота, которая может на время уменьшаться или исчезать полностью;
- болевые ощущения в спине, обычно локализованные в области нарушения кровоснабжения спинного мозга;
- симптомы, напоминающие радикулит.
Нарушения двигательной сферы
При кровоизлиянии в спинной мозг появляется острая (кинжальная) боль в позвоночнике, которая может отдаваться в соседние с поврежденным участком спинного мозга области. Если процесс затрагивает оболочки спинного и головного мозга, возможны головные боли, головокружение и потеря сознания.
В целом симптоматика спинального инсульта довольно многообразна. Проявления зависят от локализации повреждения и его распространенности. Нарушения двигательной сферы характеризуются парезом (слабостью) мышц на уровне пораженного участка спинного мозга и ниже его. При длительном парезе в мышцах развиваются необратимые атрофические изменения.

Нарушения чувствительности
Инсульт спинного мозга вызывает нарушения чувствительности. При обширном поражении чувствительность в иннервируемом поврежденным участком сегменте пропадает полностью. Возможны нарушения функция тазовых органов, непроизвольные дефекация и мочеиспускание, снижение или исчезновение потенции.
В том случае, если патологический процесс затронул половину поперечного разреза спинного мозга, развивается синдром Броун-Секара. На одной половине туловища, расположенной с той же стороны, что и поврежденный участок. При этом наблюдаются нарушения двигательной сферы и выпадение глубокой чувствительности, то есть пациент теряет способность ощущать движения своих мышц, не чувствует давления на тело. С противоположной стороны туловища исчезает так называемая поверхностная (болевая, температурная) чувствительность.
В случае если повреждается артерия, питающая переднюю сторону спинного мозга, у пациента исчезает чувствительность к боли, кроме того, развиваются запоры. При повреждении артерии, снабжающей кровью заднюю сторону спинного мозга, могут наблюдаться спазмы мускулатуры, а также утрата вибрационной чувствительности в ногах. Подобный тип инсульта спинного мозга встречается довольно редко.
Основные осложнения
Самым распространенным осложнением при спинальном инсульте являются нарушения двигательной сферы и ограничение подвижности группы мышц, иннервируемой пораженным участком спинного мозга. Человек теряет способность к самостоятельному передвижению либо страдает от хромоты. В том случае, если поражен обширный участок спинного мозга, может развиться полный паралич, при котором пациент оказывается прикован к постели. Паралич чреват развитием таких осложнений, как пролежни и пневмония.
При нарушении тазовых функций у пациента могут проявляться такие последствия, как нарушение мочеиспускания, недержание кала и импотенция.
Диагностика
Для диагностики спинального инсульта врач прежде всего собирает анамнез, чтобы выяснить, имелись ли так называемые продромальные проявления (предвестники) и каким образом патологическое состояние развивалось в динамике. Также проводятся следующие диагностические мероприятия:
- неврологический осмотр, позволяющий выявить тяжесть состояния и локализацию патологического очага;
- МРТ или СКТ. Благодаря этим методам, можно установить наличие или отсутствие повреждения позвонков, спинальных артерий и межпозвоночных дисков. Кроме того, современные методы диагностики дают возможность обнаружить новообразования спинного мозга, размер которых не превышает нескольких миллиметров;
- люмбальная пункция. В случае геморрагического инсульта в спинномозговой жидкости будут обнаруживаться форменные элементы крови. При подозрении на ишемический инсульт люмбальная функция может не проводиться;
- ангиография. Исследование сосудов дает возможность выявить аневризмы, разрывы сосудов или наличие тромбов, перекрывающих просвет артерий.
Лечение
При спинальном инсульте лечение необходимо начинать как можно раньше. Это значительно снижает риск развития осложнений и предотвращает некроз нервных клеток. Схема лечения зависит от вида инсульта и распространенности поражения:
- неспецифическое лечение включает комплекс мероприятий, которые проводятся при любом виде инсульта. Неспецифическая терапия направлена на уменьшение отека спинного мозга, восстановление метаболических процессов в поврежденном участке и на снижение риска развития осложнений;
- специфическое лечение направлено главным образом на восстановление кровообращения в поврежденном участке. Для этого применяются препараты, расширяющие сосуды и улучшающие микроциркуляцию;
- лечение геморрагии, то есть ликвидация кровоизлияния. Применяются препараты, улучшающие свертываемость крови и укрепляющие стенку кровеносных сосудов.
Реабилитация
После окончания лечения спинального инсульта пациенту требуется длительная работа с врачом-реабилитологом. Реабилитация направлена на скорое восстановление нарушенных неврологических функций.
В качестве реабилитационных мер применяются:
- занятия лечебной физкультурой;
- массаж;
- физиотерапевтические процедуры (электростимуляция поврежденных нервных волокон, иглоукалывание, рефлексотерапия).
Профилактические меры
Для того чтобы снизить вероятность развития спинального инсульта и предотвращения его повторного проявления рекомендуются следующие меры:
- регулярные посильные для пациента физические нагрузки. Особо полезными будут скандинавская ходьба и длительные пешие прогулки;
- рациональное распределение нагрузки на позвоночный столб. Не рекомендуется поднимать тяжести и выполнять силовые упражнения. Для предотвращения повторного спинального инсульта, вызванного смещением позвонков, следует носить специальный корсет, который равномерно распределяет нагрузку на позвоночный столб;
- желательно избавиться от лишнего веса. Ожирение увеличивает нагрузку на позвоночный столб и способствует развитию межпозвоночных грыж и остеохондроза;
- отказ от курения. Никотин вызывает спазм сосудов, который может спровоцировать ишемию;
- отказ от алкоголя. Спиртное нарушает функции печени, что, в свою очередь, может стать причиной нарушения свертываемости крови и кровоизлияния в головной и спинной мозг;
- в случае подозрения на развитие спинального инсульта рекомендуется как можно быстрее обратиться за медицинской помощью. Чем раньше начато лечение, тем больше вероятность скорой реабилитации.
Инсульт спинного мозга — ургентное, требующее неотложной медицинской помощи состояние. Важно помнить, что раннее начало терапии способно предотвратить осложнения, которые могут сделать человека инвалидом и навсегда приковать его к постели.
Спинальный инсульт: симптомы, лечение и последствия
В большинстве случаев у пациентов развивается ишемическая разновидность спинального инсульта, которая зачастую приводит к инвалидности. Летальный исход при этом заболевании возникает редко, тем не менее заболевание требует срочной госпитализации и адекватной терапии.
Кровоснабжение спинного мозга
Спинальный кровоток совершается с помощью позвоночно-подключичной артерии, входящей в тело позвоночника на уровне 6 позвонка шейного отдела, трех спинальных артерий и множества медуллярных сосудов.
Позвоночная артерия обеспечивает кровью 7 элементов шейного отдела и 3 первых грудного сегмента. Корешковые артерии, из которых наибольшей является артерия Адамкевича, питают крестец, копчиковый и поясничный отделы, а также оставшиеся 9 позвонков грудного сегмента.
При нарушении деятельности любой из артерий появляются характерные для спинального инсульта симптомы. В зависимости от локализации очага (C4, C6, L1, T6) поражается шейный отдел, грудной, поясничный или крестцово-копчиковый сегменты позвоночного столба.
Причины
Таким образом, причиной инсульта спинного мозга становится нарушение спинального кровотока. Спровоцировать патологическое состояние могут самые разные факторы.
Их принято классифицировать на первичные, в основе которых лежат внутренние заболевания самих сосудов и вторичные, когда артерии подвергаются воздействию стороннего воспалительного процесса.
Первичные поражения:
- атеросклероз, повышенное АД, ишемическая болезнь сердца, инфаркт;
- тромбоз, аневризма аорты, варикоз, аномальное строение сосудов;
- иммунопатологическое воспаление артерий (сифилис, ВИЧ).
Вторичные поражения:
- остеохондроз;
- врожденный синостоз — сращение соседних костей;
- арахноидит — аутоиммунное воспаление спинного мозга;
- спондилолистез — смещение сегментов;
- злокачественные и доброкачественные опухоли структур позвоночного столба.
Существуют и внешние факторы, приводящие к непосредственной травме позвоночника со смещением и нарушением артерий. Не исключены повреждения спинного мозга или сосудов в процессе хирургического вмешательства.
Чаще всего у пациента наблюдается сочетание нескольких причин развития патологии, что значительно ухудшает ее течение.
Симптомы
Симптомы инсульта очень разнообразны и зависят не только от причины заболевания, но и от местонахождения пораженного сосуда. Перед появлением характерной симптоматики наблюдаются первые предвестники заболевания:
- слабость в ногах, перемежающаяся хромота;
- онемение в спине;
- неловкость движений.
Если эти признаки надвигающегося заболевания были проигнорированы, наступает следующая стадия поражения — непосредственно инсульт.
Существуют общие симптомы процесса, не зависящие от его вида:
- потеря чувствительности, мурашки;
- парез нижних конечностей;
- слабость мышц;
- сильная боль в спине;
- судорожные подергивания.

При нарушении кровотока в крестцово-копчиковом сегменте параличи не наблюдаются, но пациенты теряют способность контролировать дефекацию и мочеиспускание.
В зависимости от причин развития, инсульт спинного мозга принято классифицировать на 3 типа:
Первые два вида поражения имеют индивидуальную совокупность симптомов и особенностей течения патологии. Последний тип, смешанный, объединяет в себе оба варианта.
Ишемический
Ишемический инсульт спинного мозга чаще регистрируется у людей старше 40 лет. Обычно он сопровождается дегенеративными нарушениями в позвоночном столбе, атеросклерозом, поражением нисходящего отдела аорты и осложняется общей недостаточностью кровотока.
За несколько суток до ишемического поражения больной отмечает слабость в конечностях, нарушение чувствительности, онемение пальцев, появление мурашек. У 90% пациентов наблюдается расстройство мочеиспускания.
Для всех случаев ишемического инсульта характерны боли в позвоночнике с иррадиацией (отдачей) в руки или ноги.
Дисфункция спинного мозга развивается довольно быстро — от нескольких минут до 4–5 часов. Стадия инсульта сопровождается парезом конечностей, утратой чувствительности, расстройством работы сфинктеров, затруднением дыхания. При очаге, локализованном высоко в шейном отделе, отмечается сужение зрачков, перекос лица.
Ишемическому инсульту нередко сопутствуют симптомы повреждения головного мозга: обморок, рвота, сильнейшая боль в голове, потеря ориентации. Пациент начинает заговариваться, порывается встать и пойти, но при этом не может сделать ни шага.
Геморрагический
Геморрагический инсульт наблюдается намного реже ишемического. Его причиной становится кровоизлияние в спинной мозг. Протекает поражение со следующими признаками:
- боль в области гематомы;
- паралич конечностей;
- расстройство работы сфинктеров.
При развитии гематорахиса (излияния крови в оболочку спинного мозга) боль носит дергающий характер и сопровождается рвотой, головокружением, потерей ориентации, нарушением восприятия.
При расположении гематомы в эпидуральном пространстве боль локализуется в пострадавшем сегменте позвоночника и усиливается по мере накопления крови.
Какой врач лечит инсульт спинного мозга?
При появлении ранних симптомов ишемического или геморрагического поражения спинного мозга необходимо срочно обратиться к неврологу или невропатологу. Если такие специалисты в местной поликлинике отсутствуют, следует отложить талон к терапевту.
При подозрении на инсульт пациенту, вероятнее всего, будет назначена консультация сосудистого хирурга, кардиолога и нейрохирурга.
Диагностика
Диагностировать спинальный инсульт, особенно ишемическую форму, бывает довольно трудно, поскольку он имеет общие симптомы с полиомиелитом, спинальным типом рассеянного склероза, дисфункцией мозжечка.
Зная, какой отдел позвоночного столба отвечает за чувствительность и сокращение мышц на том или ином участке тела, невролог может установить предварительную локализацию очага ишемии.
Для подтверждения диагноза больному назначают инструментальные исследования:
Обязательным является общий анализ крови и спинномозговая пункция с дальнейшим изучением биоматериала.
Лечение

Лечение инсульта проводят в зависимости от типа поражения и локализации очага повреждения. Терапия может быть консервативной и оперативной.
Ишемического инсульта
Для устранения ишемии используют следующие группы медикаментозных препаратов средств:
- противовоспалительные лекарства — Ибупрофен, Диклофенак, Нимесулид;
- для восстановления мышечного тонуса назначают витамины группы В, Лексотан, Нейромидин, Миолгин, Мидокалм;
- мочегонные средства — Фуросемид Софарма, Лазикс, Бритомар;
- ноотропы и вазолидаторы — Кавиинтон, Винпоцетин, Никотиновая кислота, Нилогрин, Сермион., Ницерголин;
- спазмолитики — Пентоксифиллин, Трентал, Латрен, Агапурин;
- антикоагулянты и сосудорасширяющие — Гепарин, Дипиридамол, Транкокорд, Аспирин.
После окончания острой фазы больному назначают ЛФК, физиотерапевтические процедуры, массаж. Возможно применение вытяжек, блокад или временной иммобилизации позвоночника.
Продолжительность лечения ишемического инсульта бывает разной по срокам. Все зависит от выраженности симптомов и того, на какой фазе поражения больного доставили в стационар. Нарушение кровотока без расстройства жизненно важных функций требует нахождения в больнице не менее 3 недель, с парезом конечностей — месяц и более.
Если ишемический спинальный инсульт вызван сдавливающим фактором (опухолью, смещением элементов, грыжей) пациенту, после снятия острой симптоматики, назначают оперативную декомпрессию.
Геморрагического инсульта
Терапия геморрагической формы спинного инсульта направлена на устранение отечности окружающих тканей, снятие болевого синдрома и ликвидацию кровоизлияния.
Больному назначают:
- церебровазодилатирующие препараты — Нимотоп, Нимопин, Бреинал, Дилцерен;
- гемостатики — Контрикал, Гордокс, Контривен, Дицинон;
- ангиопротекторы — Детралекс, Веносмин, Троксевазин.
Операцию при геморрагическом спинном инсульте назначают, если консервативное лечение неэффективно.
Реабилитация
Восстановление после спинального инсульта включает в себя несколько этапов реабилитации. При этом решаются следующие задачи:
- возвращение утраченных функций;
- предотвращение осложнений;
- социальная и психическая реабилитация.
Возобновление навыков движения наиболее активно проходит в течение 90 дней после инсульта спинного мозга. Полное отсутствие таковых к концу первого месяца поражения — настораживающий признак. Спустя год после заболевания полноценное возвращение подвижности маловероятно.
Для уменьшения мышечной слабости пациенту назначают электростимуляцию, мануальное воздействие, иглотерапию, физиотерапевтические процедуры:
- магнитотерапию;
- модулированные токи;
- ультрафонофорез;
- душ-массаж;
- лечебные ванны;
- аппликации озокеритом.
Обучение хождению начинают с применения ходунков, затем больному предлагают трость и постепенно переводят на самостоятельное движение.
В комплекс восстановительных мер входит посильная трудотерапия и профориентация, поскольку многие больные после ишемического инсульта утрачивают профессиональные навыки.
Для достижения стойкого восстановления и поддержания приобретенного эффекта рекомендуется каждые полгода проходить повторные курсы реабилитации.
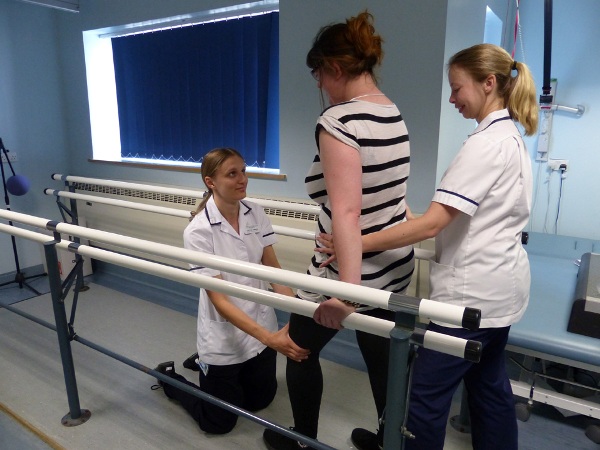
Последствия
Как правило, прогноз инсульта спинного мозга благоприятный. Поражение, не отягощенное тяжелыми травмами и старческим возрастом, всегда заканчивается выздоровлением. Немало способствует благоприятному исходу своевременная терапия.
Однако если инсультом поражены большие участки спинного мозга, возможно развитие серьезных осложнений. То же самое происходит, если ишемическое расстройство затрагивает головные зоны, отвечающие за нормальное функционирование организма.
Возможные последствия заболевания:
- парезы (слабость) конечностей;
- утрата чувствительности;
- расстройство работы сфинктеров (проблемы с дефекацией и мочеиспусканием).
Частым последствием спинального инсульта становится утрата трудоспособности. Например, музыканты, лишившиеся тактильной чувствительности, теряют профессиональную пригодность.
Профилактика
Профилактика инсульта спинного мозга основана на своевременной ликвидации провоцирующих факторов и причин. Необходимо следить за своим здоровьем, заниматься лечением остеохондроза, гипертонии, атеросклероза, бороться с патологией сосудов, избегать травм.
Помимо этого, рекомендуется придерживаться следующих правил:
- исключить чрезмерную физическую нагрузку и стрессы;
- правильно и полноценно питаться;
- заниматься не травматичными видами спорта.
При наличии предрасполагающих факторов необходимо дважды в год посещать специалиста для прохождения полного медицинского осмотра.
Следует понимать, что инсульт спинного мозга, особенно ишемическая форма, — очень тяжелое заболевание. И от того, насколько рано начата терапия, во многом зависит успешность дальнейшего восстановления. Однако благоприятный исход еще не означает, что заболевание можно полностью вылечить.
Спинальный инсульт: симптомы, лечение и последствия
В большинстве случаев у пациентов развивается ишемическая разновидность спинального инсульта, которая зачастую приводит к инвалидности. Летальный исход при этом заболевании возникает редко, тем не менее заболевание требует срочной госпитализации и адекватной терапии.
Кровоснабжение спинного мозга
Спинальный кровоток совершается с помощью позвоночно-подключичной артерии, входящей в тело позвоночника на уровне 6 позвонка шейного отдела, трех спинальных артерий и множества медуллярных сосудов.
Позвоночная артерия обеспечивает кровью 7 элементов шейного отдела и 3 первых грудного сегмента. Корешковые артерии, из которых наибольшей является артерия Адамкевича, питают крестец, копчиковый и поясничный отделы, а также оставшиеся 9 позвонков грудного сегмента.
При нарушении деятельности любой из артерий появляются характерные для спинального инсульта симптомы. В зависимости от локализации очага (C4, C6, L1, T6) поражается шейный отдел, грудной, поясничный или крестцово-копчиковый сегменты позвоночного столба.
Причины
Таким образом, причиной инсульта спинного мозга становится нарушение спинального кровотока. Спровоцировать патологическое состояние могут самые разные факторы.
Их принято классифицировать на первичные, в основе которых лежат внутренние заболевания самих сосудов и вторичные, когда артерии подвергаются воздействию стороннего воспалительного процесса.
Первичные поражения:
- атеросклероз, повышенное АД, ишемическая болезнь сердца, инфаркт;
- тромбоз, аневризма аорты, варикоз, аномальное строение сосудов;
- иммунопатологическое воспаление артерий (сифилис, ВИЧ).
Вторичные поражения:
- остеохондроз;
- врожденный синостоз — сращение соседних костей;
- арахноидит — аутоиммунное воспаление спинного мозга;
- спондилолистез — смещение сегментов;
- злокачественные и доброкачественные опухоли структур позвоночного столба.
Существуют и внешние факторы, приводящие к непосредственной травме позвоночника со смещением и нарушением артерий. Не исключены повреждения спинного мозга или сосудов в процессе хирургического вмешательства.
Чаще всего у пациента наблюдается сочетание нескольких причин развития патологии, что значительно ухудшает ее течение.
Симптомы
Симптомы инсульта очень разнообразны и зависят не только от причины заболевания, но и от местонахождения пораженного сосуда. Перед появлением характерной симптоматики наблюдаются первые предвестники заболевания:
- слабость в ногах, перемежающаяся хромота;
- онемение в спине;
- неловкость движений.
Если эти признаки надвигающегося заболевания были проигнорированы, наступает следующая стадия поражения — непосредственно инсульт.
Существуют общие симптомы процесса, не зависящие от его вида:
- потеря чувствительности, мурашки;
- парез нижних конечностей;
- слабость мышц;
- сильная боль в спине;
- судорожные подергивания.

При нарушении кровотока в крестцово-копчиковом сегменте параличи не наблюдаются, но пациенты теряют способность контролировать дефекацию и мочеиспускание.
В зависимости от причин развития, инсульт спинного мозга принято классифицировать на 3 типа:
Первые два вида поражения имеют индивидуальную совокупность симптомов и особенностей течения патологии. Последний тип, смешанный, объединяет в себе оба варианта.
Ишемический
Ишемический инсульт спинного мозга чаще регистрируется у людей старше 40 лет. Обычно он сопровождается дегенеративными нарушениями в позвоночном столбе, атеросклерозом, поражением нисходящего отдела аорты и осложняется общей недостаточностью кровотока.
За несколько суток до ишемического поражения больной отмечает слабость в конечностях, нарушение чувствительности, онемение пальцев, появление мурашек. У 90% пациентов наблюдается расстройство мочеиспускания.
Для всех случаев ишемического инсульта характерны боли в позвоночнике с иррадиацией (отдачей) в руки или ноги.
Дисфункция спинного мозга развивается довольно быстро — от нескольких минут до 4–5 часов. Стадия инсульта сопровождается парезом конечностей, утратой чувствительности, расстройством работы сфинктеров, затруднением дыхания. При очаге, локализованном высоко в шейном отделе, отмечается сужение зрачков, перекос лица.
Ишемическому инсульту нередко сопутствуют симптомы повреждения головного мозга: обморок, рвота, сильнейшая боль в голове, потеря ориентации. Пациент начинает заговариваться, порывается встать и пойти, но при этом не может сделать ни шага.
Геморрагический
Геморрагический инсульт наблюдается намного реже ишемического. Его причиной становится кровоизлияние в спинной мозг. Протекает поражение со следующими признаками:
- боль в области гематомы;
- паралич конечностей;
- расстройство работы сфинктеров.
При развитии гематорахиса (излияния крови в оболочку спинного мозга) боль носит дергающий характер и сопровождается рвотой, головокружением, потерей ориентации, нарушением восприятия.
При расположении гематомы в эпидуральном пространстве боль локализуется в пострадавшем сегменте позвоночника и усиливается по мере накопления крови.
Какой врач лечит инсульт спинного мозга?
При появлении ранних симптомов ишемического или геморрагического поражения спинного мозга необходимо срочно обратиться к неврологу или невропатологу. Если такие специалисты в местной поликлинике отсутствуют, следует отложить талон к терапевту.
При подозрении на инсульт пациенту, вероятнее всего, будет назначена консультация сосудистого хирурга, кардиолога и нейрохирурга.
Диагностика
Диагностировать спинальный инсульт, особенно ишемическую форму, бывает довольно трудно, поскольку он имеет общие симптомы с полиомиелитом, спинальным типом рассеянного склероза, дисфункцией мозжечка.
Зная, какой отдел позвоночного столба отвечает за чувствительность и сокращение мышц на том или ином участке тела, невролог может установить предварительную локализацию очага ишемии.
Для подтверждения диагноза больному назначают инструментальные исследования:
Обязательным является общий анализ крови и спинномозговая пункция с дальнейшим изучением биоматериала.
Лечение

Лечение инсульта проводят в зависимости от типа поражения и локализации очага повреждения. Терапия может быть консервативной и оперативной.
Ишемического инсульта
Для устранения ишемии используют следующие группы медикаментозных препаратов средств:
- противовоспалительные лекарства — Ибупрофен, Диклофенак, Нимесулид;
- для восстановления мышечного тонуса назначают витамины группы В, Лексотан, Нейромидин, Миолгин, Мидокалм;
- мочегонные средства — Фуросемид Софарма, Лазикс, Бритомар;
- ноотропы и вазолидаторы — Кавиинтон, Винпоцетин, Никотиновая кислота, Нилогрин, Сермион., Ницерголин;
- спазмолитики — Пентоксифиллин, Трентал, Латрен, Агапурин;
- антикоагулянты и сосудорасширяющие — Гепарин, Дипиридамол, Транкокорд, Аспирин.
После окончания острой фазы больному назначают ЛФК, физиотерапевтические процедуры, массаж. Возможно применение вытяжек, блокад или временной иммобилизации позвоночника.
Продолжительность лечения ишемического инсульта бывает разной по срокам. Все зависит от выраженности симптомов и того, на какой фазе поражения больного доставили в стационар. Нарушение кровотока без расстройства жизненно важных функций требует нахождения в больнице не менее 3 недель, с парезом конечностей — месяц и более.
Если ишемический спинальный инсульт вызван сдавливающим фактором (опухолью, смещением элементов, грыжей) пациенту, после снятия острой симптоматики, назначают оперативную декомпрессию.
Геморрагического инсульта
Терапия геморрагической формы спинного инсульта направлена на устранение отечности окружающих тканей, снятие болевого синдрома и ликвидацию кровоизлияния.
Больному назначают:
- церебровазодилатирующие препараты — Нимотоп, Нимопин, Бреинал, Дилцерен;
- гемостатики — Контрикал, Гордокс, Контривен, Дицинон;
- ангиопротекторы — Детралекс, Веносмин, Троксевазин.
Операцию при геморрагическом спинном инсульте назначают, если консервативное лечение неэффективно.
Реабилитация
Восстановление после спинального инсульта включает в себя несколько этапов реабилитации. При этом решаются следующие задачи:
- возвращение утраченных функций;
- предотвращение осложнений;
- социальная и психическая реабилитация.
Возобновление навыков движения наиболее активно проходит в течение 90 дней после инсульта спинного мозга. Полное отсутствие таковых к концу первого месяца поражения — настораживающий признак. Спустя год после заболевания полноценное возвращение подвижности маловероятно.
Для уменьшения мышечной слабости пациенту назначают электростимуляцию, мануальное воздействие, иглотерапию, физиотерапевтические процедуры:
- магнитотерапию;
- модулированные токи;
- ультрафонофорез;
- душ-массаж;
- лечебные ванны;
- аппликации озокеритом.
Обучение хождению начинают с применения ходунков, затем больному предлагают трость и постепенно переводят на самостоятельное движение.
В комплекс восстановительных мер входит посильная трудотерапия и профориентация, поскольку многие больные после ишемического инсульта утрачивают профессиональные навыки.
Для достижения стойкого восстановления и поддержания приобретенного эффекта рекомендуется каждые полгода проходить повторные курсы реабилитации.

Последствия
Как правило, прогноз инсульта спинного мозга благоприятный. Поражение, не отягощенное тяжелыми травмами и старческим возрастом, всегда заканчивается выздоровлением. Немало способствует благоприятному исходу своевременная терапия.
Однако если инсультом поражены большие участки спинного мозга, возможно развитие серьезных осложнений. То же самое происходит, если ишемическое расстройство затрагивает головные зоны, отвечающие за нормальное функционирование организма.
Возможные последствия заболевания:
- парезы (слабость) конечностей;
- утрата чувствительности;
- расстройство работы сфинктеров (проблемы с дефекацией и мочеиспусканием).
Частым последствием спинального инсульта становится утрата трудоспособности. Например, музыканты, лишившиеся тактильной чувствительности, теряют профессиональную пригодность.
Профилактика
Профилактика инсульта спинного мозга основана на своевременной ликвидации провоцирующих факторов и причин. Необходимо следить за своим здоровьем, заниматься лечением остеохондроза, гипертонии, атеросклероза, бороться с патологией сосудов, избегать травм.
Помимо этого, рекомендуется придерживаться следующих правил:
- исключить чрезмерную физическую нагрузку и стрессы;
- правильно и полноценно питаться;
- заниматься не травматичными видами спорта.
При наличии предрасполагающих факторов необходимо дважды в год посещать специалиста для прохождения полного медицинского осмотра.
Следует понимать, что инсульт спинного мозга, особенно ишемическая форма, — очень тяжелое заболевание. И от того, насколько рано начата терапия, во многом зависит успешность дальнейшего восстановления. Однако благоприятный исход еще не означает, что заболевание можно полностью вылечить.
Источники:
http://doktor-ok.com/zabolevaniya/golovnogo-mozga/insult/spinnogo-mozga.html
http://neuromed.online/spinalnyy-insult/
http://sosudyinfo.ru/insult/vidy/spinalnyj-insult.html
http://spina.guru/bolezni/insult-spinnogo-mozga
http://vertebrolog.pro/spinnoj-mozg/spinalnyj-insult.html
http://vertebrolog.pro/spinnoj-mozg/spinalnyj-insult.html
http://sosudy.info/sposoby-opredelit-tip-diabeta


