Стрептококковая инфекция — инфекционные заболевания, вызываемые стрептококками, преимущественно β-гемолитическими группы А (СГА).
Стрептококки группы А могут вызывать заболевания (скарлатина, рожа) и местные воспалительные процессы с локализацией в различных органах и системах организма (кожа, суставы, сердце, мочевыделительная, дыхательная системы и др.).
В настоящее время известно 83 серологических типа СГА. Считается, что один и тот же серотип стрептококка способен вызвать как носительство, так и любое заболевание.
Стрептококки способны продуцировать ряд токсинов и ферментов агрессии, наличие и уровень активности которых определяют индивидуальную вирулентность каждого отдельного штамма возбудителя.
Вот только некоторые из них:
1. Токсин эритрогенин оказывает на организм наибольшее воздействие:
- цитотоксическое,
- пирогенное,
- симпатикотропные свойства, вызывают у больных нарушение кровообращения,подавляет функции ретикулоэндотелиальной системы.
2. Стрептолизин S оказывает на организм иммуносупрессорное (подавляющее) действие.
Стрептококки высокоустойчивы к физическим воздействиям, хорошо переносят замораживание, в высохшем гное способны сохраняться неделями и месяцами, но быстро погибают под действием дезинфицирующих средств и антибиотиков, особенно пенициллина.
Вот такая интересная инфекция, особенно если вспомнить, что сейчас осень и мы все, и в большей степени дети, подвержены различным простудным заболеваниям, а стрептококки не дремлют.
Чем же он так страшен? Почему его так боятся?
Источник инфекции — человек, больной любой формой стрептококковой инфекции, а также носитель патогенных штаммов стрептококка.
В эпидемическом отношении наиболее опасными являются дети с поражением носа, ротоглотки и бронхов (скарлатина, ангина, назофарингит, бронхит), особенно посещающие детские сады и школы.
Большую роль в распространении инфекции играют пациенты с легкими, атипичными формами стрептококковых заболеваний (типа “немного болит горло”), а также носители стрептококка, имеющие хронические заболевания (аденоидиты, тонзиллиты, фарингиты и др.).
Основной путь передачи — воздушно-капельный. Интенсивность распространения стрептококка значительно возрастает при ОРВИ (кашель, чихание).
У детей раннего возраста возможен контактно-бытовой путь — через инфицированные игрушки, предметы ухода, руки ухаживающего персонала.
Пищевой путь — через продукты (молоко, сметана, творог, кремы), в которых стрептококки быстро размножаются, может приводить к возникновению вспышек стрептококковых заболеваний, характеризующихся чертами, присущими пищевым токсикоинфекциям.
Восприимчивость к стрептококку высокая. В различных возрастных группах преобладают определенные клинические формы стрептококковой инфекции.
У новорожденных и детей первых месяцев жизни в связи с наличием антитоксического иммунитета, приобретенного от матери, практически не встречается скарлатина, но наблюдаются различные гнойно-воспалительные заболевания (отит, стрептодермия, лимфаденит, остеомиелит и др.).
В более старших возрастных группах чаще встречается скарлатина и относительно реже — гнойно-септические процессы.
Заболевания которые может вызвать стрептококк
Скарлатина является наиболее распространенной формой стрептококковой инфекции у детей.
На современном этапе скарлатина в большинстве случаев протекает в легкой форме, что приводит к поздней диагностике, частым диагностическим ошибкам, несвоевременному лечению.
Дети, посещающие детские учреждения, заболевают в 3-4 раза чаще детей, воспитывающихся дома. В этой же группе отмечают более высокие показатели «здорового» бактерионосительства.
Проявления заболевания
Характерная алая сыпь, возникающая при скарлатине, — это реакция организма на эритротоксин, который с первого дня развития болезни вырабатывается стрептококка при размножении на слизистых поверхностях. Под воздействием этого токсина мелкие кровеносные сосуды расширяются, образуя пятна красного цвета и округлой формы.
Сочетание ангины и красной сыпи, постепенно захватывающей поверхности тела, начиная с головы и спускаясь вниз, позволяет уверенно диагностировать данное заболевание при внешнем осмотре.
К специфическим симптомам относят также отсутствие сыпи в области носогубного треугольника, что, вместе с выраженной гипертермией, покраснением щек и одутловатостью шеи из-за увеличения шейных лимфатических узлов составляет характерную картину внешности заболевшего ребенка.
Инкубационный период от момента заражения до появления явных симптомов составляет в среднем 5-7 дней, но известны случаи, когда скрытый этап длился от нескольких часов до 12 дней. При этом заболевший скарлатиной ребенок заразен с первого же дня до клинического выздоровления, то есть в течение примерно трех недель.
Ранние осложнения скарлатины у детей
Как правило, возникновение осложнений раннего и позднего периода связано с несвоевременной диагностикой или недостаточностью терапии заболевания.
Лечение скарлатины требует четкого соблюдения всех назначений специалиста не только для быстрого и эффективного выздоровления, но и для предотвращения развития многочисленных и достаточно серьезных осложнений данной инфекции.
При внедрении в организм инфекционный агент начинает негативно воздействовать на различные органы и системы. К наиболее распространенным осложнениям раннего периода скарлатины у детей относят такие явления, как:
- отит среднего уха, воспаление миндалин, носовых пазух вследствие развития инфекции в носоглотке;
- воспалительные процессы, гнойные очаги в печени, почках;
- изменение, истончение сердечных стенок, что приводит к увеличению размеров сердца, снижению его работоспособности, уровня наполнения кровеносных сосудов. «Скарлатиновое» или токсическое сердце как синдром сопровождается понижением кровяного давления, снижением частоты сердцебиения, одышкой, болями в области груди;
- нарушения в работе кровеносной системы вследствие воздействия стрептококков на стенки сосудов, что опасно кровоизлияниями в различных частях тела, в том числе в головном мозге.
Данные осложнения развиваются при заболевании скарлатиной ослабленным ребенком или при несвоевременном начале терапии, приводящим к тяжелой форме скарлатины. Поэтому так важно вовремя обратиться к врачу, чтобы был установлен правильный диагноз.
Поздние осложнения скарлатины
Большинство поздних осложнений при заболевании скарлатиной связаны с несвоевременным начало лечения и несоблюдением назначений в режиме и ограничении нагрузок во период заболевания и восстановления.
1. Суставной ревматизм
Первые симптомы отмечаются в среднем спустя две недели после клинического выздоровления и включают следующие проявления:
- болевые ощущения в крупных суставах конечностей;
- несимметричную локализацию воспалительных процессов;
- покраснение, отечность над суставом.
2. Миокардит
Воспаление развивается при проникновении стрептококка в сердечную мышцу. Для излечения миокардита необходимо устранение причины заболевания, что подразумевает полноценное лечение скарлатины.
Для уменьшения вероятности возникновения миокардита в период заболевания и в течение двух недель после выздоровления необходимо ограничивать физическую нагрузку. Поэтому скарлатина у детей требует освобождения от уроков физкультуры на срок от двух недель и соблюдение постельного режима в процессе лечения скарлатины.
3. Гломерулонефрит
Проявления гломерулонефрита могут отмечаться как через несколько дней, так и спустя несколько недель после заболевания скарлатиной.
В начале болезни проявляются следующие признаки:
- гипертермический вираж, повышение температуры тела;
- боли в поясничном отделе;
- снижение общего объема выделяемой мочи, изменение ее прозрачности, наличие осадка;
- отеки, особенно проявляющиеся после сна.
4. Пневмония
В 5% случаев поздним осложнением скарлатины является воспаление легких. Стрептококковая пневмония развивается на первой неделе заболевания скарлатиной септической формы из-за попадания стрептококков в легкие по дыхательным путям.
Если воспаление легких отмечается позднее, то обычно возбудителем является пневмококк, присоединяющийся на фоне ослабленного иммунитета организма ребенка.
Вот такая бы казалась детская инфекция, которая приводит к таким серьезным осложнениям в здоровье.
Принципы лечения скарлатины в детском возрасте
При диагностике скарлатины лечение определяется врачом. В первую очередь выбор терапии основывается на форме заболевания, тяжести его течения и сопутствующих болезнях, дисфункциях и индивидуальных особенностях ребенка.
Легкая форма не всегда требует назначения антибиотиков, необходимость антибиотикотерапии определяется педиатром.
В обязательную поддерживающую терапию, направленную на облегчение симптоматики и снижение вероятности развития осложнений, включают препараты противовоспалительного действия для носоглотки, жаропонижающее, если есть такая необходимость. Обязательным условием является обильное питье, а также соблюдение постельного режима больного, отсутствие нагрузок, покой, диетическое питание.
Средняя и тяжелая формы заболевания скарлатиной излечиваются антибиотиками пенициллиновой группы, наиболее эффективной против стрептококков.
Если при установленном диагнозе скарлатины лечение антибиотиками пенициллинового ряда невозможно (например, при наличии аллергической реакции к пенициллину), подбираются препараты других групп, к которым установлена чувствительность стрептококка.
В дополнение к обязательной антибиотикотерапии назначаются жаропонижающие средства, препараты для дезинтоксикации организма, витамины. При присоединении осложнений подбирается соответствующий курс лечения.
Лечением скарлатины занимается врач-педиатр, самостоятельные назначения препаратов недопустимы.
При любой форме заболевания скарлатиной необходимо обильное питье для вывода эритотоксинов и облегчения состояния больного, а также постельный режим и полный покой пациента.
Следует помнить, что скарлатина в легкой форме при несоблюдении назначений врача может стать причиной серьезных осложнений, приводящих к хроническим заболеваниям или инвалидизации ребенка.
Стрептококк профилактика
Скарлатина — болезнь, пока не поддающаяся профилактике методами вакцинации. Поэтому, чтобы избежать заболевания скарлатиной, проводятся меры неспецифической профилактики, препятствующие распространению инфекции в детских коллективах.
Поэтому при диагностике скарлатины у ребенка, посещающего дошкольное или школьное образовательное учреждение в классе или группе детского сада, устанавливается недельный карантин. При наличии контакта с заболевшим скарлатиной ребенком других детей допускают в коллектив только через 17 дней при отсутствии симптомов начала болезни.
Тем, кто перенес скарлатину дома, разрешается посещение детского учреждения спустя 22 дня от первого дня болезни, а выписанным из стационара — через 12 дней с момента выписки.
Такие карантинные меры помогают снизить процент заболеваемости и предотвратить эпидемии в детских садах, школах и иных формах детских коллективов.
Соблюдение личной гигиены также является одним из методов профилактики заболевания скарлатиной.
1. Обязательное мытье рук с мылом в течение 30 секунд, тщательная их обработка, особенно по возвращении из мест скопления людей, регулярная санитарная обработка игрушек, предметов, поверхностей, мытье продуктов питания позволяют эффективно уничтожать большинство болезнетворных микроорганизмов.
2. В доме, где находится больной скарлатиной, проводят особые гигиенические мероприятия, включающие регулярную обработку поверхностей хлорамином, кипячение постельного, нательного белья и посуды, антисептическую обработку игрушек.
3. При контакте с больным скарлатиной рекомендуется регулярное полоскание горла антисептиком, особенно при наличии хронических заболеваний носоглотки (фарингит, тонзиллит, гайморит и т. п.), промывание носовых ходов солевым раствором.
Факты о стрептококковой инфекции
Обзор составлен на основе обзора Федеральных клинических рекомендации от апреля 2015 года.
По данным ВОЗ стрептококковая инфекция признается самой опасной из всех предупреждаемых вакцинопрофилактикой болезней.
Стрептококки — это бактерии, которые вызывают отиты, бронхиты, пневмонию, менингиты, сепсис.
В России из 500 тысяч случаев пневмоний в год пневмококковую этиологию имеют 76% у взрослых и до 90% у детей в возрасте до 5-ти лет!
При обследовании детей в возрасте до 5-ти лет, госпитализированных в стационары по поводу острой бактериальной инфекции (сепсис, бактериемия, менингит, пневмония, острый отит, синусит), при посевах образцов в 47% случаев был выявлен S.pneumoniae («стрептококк пневмония»), что подтверждает его лидирующую роль в структуре инфекционных заболеваний.
Носительство стрептококка в носоглотке в большинстве случаев протекает бессимптомно, однако у детей первых лет жизни может сопровождаться насморком.
К сожалению, в настоящее время формируется большое количество антибиотикоустойчивых форм стрептококка.
Согласно позиции ВОЗ — единственный способ существенно повлиять на заболеваемость и смертность от стрептококковой инфекции, снижение уровня антибиотикорезистентности.
В настоящее время в России вакцинация против стрептококк пневмония проводится 3-мя препаратами — Превенар, Пневмовакс 23, Синфлорикс. Какой препарат наиболее подходящий для конкретного случая — подробнее подскажет врач-педиатр на приеме.
В настоящее время вакцинация проводится, начиная с 2-х месячного возраста и до глубокой старости.
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
СТРЕПТОКОККОВОГО ТОНЗИЛЛИТА И ФАРИНГИТА
В соответствии с Международной классификацией болезней Х пересмотра выделяют “Стрептококковый фарингит” (J02.0) и “Стрептококковый тонзиллит” (J03.0). В зарубежной литературе широко используются взаимозаменяемые термины “тонзиллофарингит” и “фарингит”. В дальнейшем будет использоваться термин стрептококковый тонзиллит, под которым понимается тонзиллит (ангина) или фарингит, вызванный b -гемолитическим стрептококком группы А (Streptococcus pyogenes, БГСА).
Этиология
Среди бактериальных возбудителей острого тонзиллита и фарингита наибольшее значение имеет БГСА. Гораздо реже острый тонзиллит вызывают стрептококки группы C и G, Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheria (дифтерия), анаэробы и спирохеты (ангина Симановского-Плаута-Венсана), крайне редко микоплазмы и хламидии. Причиной вирусного острого фарингита и тонзиллита могут быть аденовирусы, риновирус, коронавирус, вирусы гриппа и парагриппа, вирус Эпштейн-Барра, вирус Коксаки А и другие.
Эпидемиология
БГСА передается воздушно-капельным путем. Источниками инфекции являются больные и, реже, бессимптомные носители. Вероятность заражения увеличивается при высокой степени обсемененности и тесном контакте. Стрептококковый тонзиллит возникает чаще у детей в возрасте 5-15 лет, наибольшая заболеваемость отмечается в зимне-весенний период. Вирусные фарингиты возникают преимущественно в зимние месяцы.
Чувствительность БГСА
БГСА отличаются высокой чувствительностью к пенициллинам и цефалоспоринам. b -лактамы остаются единственным классом антибиотиков, к которым у БГСА не развилась резистентность. Основной проблемой является резистентность к макролидам, которая в России составляет 13-17%, при этом распространение получил М-фенотип резистентности, характеризующийся устойчивостью к макролидам и чувствительностью к линкосамидам (линкомицину и клиндамицину).
Резистентность к тетрациклинам и сульфаниламидам в России превышает 60%. Кроме того, тетрациклины, сульфаниламиды, ко-тримоксазол не обеспечивают эрадикации БГСА и, поэтому, их не следует применять для лечения острых стрептококковых тонзиллитов, вызванных даже чувствительными к ним in vitro штаммами.
Цели антибиотикотерапии
Целью антибактериальной терапии острого стрептококкового тонзиллита является эрадикация БГСА в ротоглотке, что ведет не только к ликвидации симптомов инфекции, но и предупреждает развитие ранних и поздних осложнений.
Показания для назначения антибактериальной терапии
Антибактериальная терапия оправдана только при известной или предполагаемой стрептококковой этиологии острого тонзиллита. Необоснованная антибактериальная терапия способствует развитию резистентности к антибиотикам, а также может осложняться нежелательными лекарственными реакциями.
Антибактериальная терапия может быть начата до получения результатов бактериологического исследования при наличии эпидемиологических и клинических данных, указывающих на стрептококковую этиологию острого тонзиллита.
Выбор антибиотиков
Учитывая высокую чувствительность БГСА к b -лактамам, препаратом I ряда (выбора) для лечения острого стрептококкового тонзиллита является пенициллин (феноксиметилпенициллин). Реже применяют оральные цефалоспорины. У пациентов с аллергией на b -лактамы следует применять макролиды или линкосамиды. Рекомендуемые препараты, дозы и схемы приема представлены в таблице 1.
При проведении антибактериальной терапии острого стрептококкового тонзиллита необходимо иметь в виду следующие факторы:
- для эрадикации БГСА необходим 10-дневный курс антибактериальной терапии (исключение составляет азитромицин, который применяется в течение 5 дней);
- раннее назначение антибиотиков значительно уменьшает длительность и тяжесть симптомов заболевания;
- повторное микробиологическое исследование по окончании антибактериальной терапии показано детям с ревматической лихорадкой в анамнезе, при наличии стрептококкового тонзиллита в организованных коллективах, а также при высокой заболеваемости ревматической лихорадкой в данном регионе.
Неэффективность терапии острого стрептококкового тонзиллита
Под неэффективностью понимают:
- сохранение клинической симптоматики заболевания более 72 часов после начала антибактериальной терапии,
- выделение БГСА по окончании курса лечения антибиотиками.
Неудачи наиболее часто отмечаются у детей, получавших феноксиметилпенициллин, что может быть обусловлено
- недостаточной комплаентностью пациента в соблюдении предписанной схемы терапии (преждевременное прекращение приема препарата, уменьшение суточной дозы и т.п.); в подобных ситуациях показано однократное введение бензатин бензилпенициллина (таблица 1),
- наличием в ротоглотке ко-патогенов, вырабатывающих b -лактамазы, например при обострении хронического тонзиллита; в таких случаях рекомендуется курс лечения амоксициллином/клавуланатом или другими препаратами из таблицы 2.
При ликвидации клинической симптоматики острого тонзиллита и сохраняющемся выделении БГСА повторные курсы антибиотикотерапии целесообразны только при наличии ревматической лихорадки в анамнезе у пациента или членов его семьи.
Ошибки при терапии острого стрептококкового тонзиллита
- пренебрежение микробиологическим исследованием
- необоснованное предпочтение местного лечения (полоскание и др.) в ущерб системной антибиотикотерапии
- недооценка клинической и микробиологической эффективности и безопасности пенициллинов
- назначение сульфаниламидов, ко-тримоксазола, тетрациклинов, фузидина, аминогликозидов
- сокращение курса антибиотикотерапии при клиническом улучшении
Дифференциальная диагностика рецидивирующего стрептококкового тонзиллита и носительство БГСА
Под рецидивирующим стрептококковым тонзиллитом следует понимать множественные эпизоды острого тонзиллита в течение нескольких месяцев с положительными результатами микробиологических исследований и/или экспресс-методов диагностики антигенов БГСА.
Критерии рецидивирующего стрептококкового тонзиллита:
- наличие клинических и эпидемиологических данных, указывающих на стрептококковую этиологию;
- отрицательные результаты микробиологических исследований между эпизодами заболевания;
- повышение титров противострептококковых антител после каждого случая тонзиллита.
Антибиотики, рекомендуемые для применения при рецидивирующем стрептококковом тонзиллите, приведены в таблице 2. Носителями БГСА являются в среднем около 20% детей школьного возраста в весенне-зимний период. Для носителей характерно отсутствие иммунологических реакций на микроорганизм. Учитывая низкий риск развития гнойных и негнойных осложнений, а также незначительную роль в распространении БГСА, хронические носители, как правило, не нуждаются в проведении антибактериальной терапии.
Таблица 1. Дозы и режим введения антибиотиков при остром стрептококковом тонзиллите.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
- Рекомендуется, преимущественно, для лечения детей, учитывая наличие лекарственной формы в виде суспензии.
- Целесообразно назначать при:
- сомнительной комплаентности (исполнительности) пациента в отношении перорального приема антибиотиков;
- наличии ревматической лихорадки в анамнезе у ребенка или ближайших родственников;
- неблагоприятных социально-бытовых условиях;
- вспышках стрептококковой инфекции в детских дошкольных учреждениях, школах, интернатах, училищах и т.п.
- Для эритромицина характерно наиболее частое, по сравнению с другими макролидами, развитие нежелательных реакций, особенно со стороны желудочно-кишечного тракта.
Таблица 2. Антибактериальная терапия рецидивирующего стрептококкового тонзиллита, а также при неэффективности природных пенициллинов.
Ангина, или Стрептококковый тонзиллит
У каждого человека глубоко во рту есть два маленьких «шарика», спрятанных за небными дужками, — небные миндалины. Они выполняют функцию барьера и по максимуму обеззараживают все, что попадает к нам в организм через рот. Отсюда становится понятным, что небные миндалины ежедневно встречаются и борются с различными возбудителями (вирусами, бактериями, грибками) и в случае неудачного для них «боя» может возникнуть их воспаление, что будет носить всем известное название тонзиллит (tonsillae — небные миндалины, окончание -itis значит воспаление). Наиболее часты (~40 % случаев) вирусные тонзиллиты. Бактериальные тонзиллиты составляют ~30 % случаев, а в ~30 % случаев установить причину воспаления не удается. Среди бактериальных возбудителей острого тонзиллита наибольшую опасность несет БГСА (бета-гемолитический стрептококк группы А), вызывающий у детей до 18 лет более 30 % тонзиллитов, у взрослых их частота не превышает 10 %. И вот как раз об этом стрептококковом тонзиллите мы с вами и будем говорить, его-то по неграмотности у нас и называют «ангиной».
Кто чаще всего болеет стрептококковым тонзиллитом?
Стрептококковым тонзиллитом чаще всего болеют дети в возрасте 5–15 лет, но могут быть исключения в обе стороны. Но дети младше 3 лет и взрослые старше 18 лет действительно болеют очень редко.
Какие симптомы у этого заболевания?
Типичные симптомы стрептококкового тонзиллита: резкое начало, сильная боль в горле, особенно при глотании (особенно твердой пищи — яблока например), лихорадка, увеличение лимфатических узлов на шее. При осмотре ротовой полости можно заметить увеличенные небные миндалины с белым налетом на них. Стрептококковый тонзиллит — это бактериальное заболевание, а значит, для него характерна интоксикация, то есть действие бактериальных токсинов на организм: дети обычно бледные, сонливые, слабые. Жаропонижающие препараты не приносят такого облегчения, которое бывает при любом другом ОРЗ. Из-за сильной интоксикации может быть тошнота, рвота, головная боль.
Как можно заподозрить стрептококковый тонзиллит?
Окончательный диагноз ставится только после проведения экспресс-теста на стрептококковый антиген или же посева с небных миндалин, однако заподозрить ангину можно уже по симптомам. Специально для этого были разработаны так называемые «клинические шкалы».
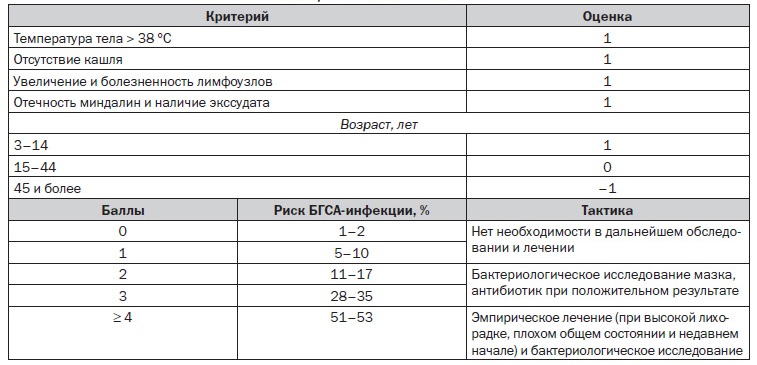
Одной из самых точных и удобных считается шкала Мак-Айзека. Наличие каждого из признаков отмечается одним баллом:
1) температура больше 38 градусов — 1 балл;
2) отсутствие кашля — 1 балл;
3) увеличение и болезненность шейных лимфоузлов — 1 балл;
4) увеличение небных миндалин и налеты на них — 1 балл;
5) возраст 3–14 лет — 1 балл, 15–18 лет — 0 баллов.
При наличии 0–1 балла дальнейшее обследование на бета-гемолитический стрептококк не проводится в связи с очень маленькой вероятностью стрептококкового тонзиллита. Если насчитано 2–5 баллов, то проводят экспресс-тест или посев из небных миндалин. Положительный экспресс-тест подтверждает диагноз, и больному назначается антибиотикотерапия. Отрицательный тест нуждается в перепроверке при помощи посева как более чувствительного метода.
Каким образом можно подтвердить диагноз стрептококковый тонзиллит?
Для этого обычно применяют посев из нёбных миндалин, который делают в больнице. Это самый эффективный метод, однако он обладает следующими недостатками: 1) его выполняют только в условиях медучреждения; 2) результат очень редко получают быстрее, чем за 5 дней. Существуют специальные экспресс-тесты на наличие БГСА на небных миндалинах — например, в России зарегистрирован «Стрептатест». Его можно свободно купить и очень легко выполнить даже в домашних условиях, четко следуя инструкции. Тем не менее только положительный результат является достоверным — отрицательный результат всегда требует перепроверки путем стандартного посева.
Как правильно лечить стрептококковую ангину?
Чтобы вылечить ангину, нужен всего лишь один препарат — системный антибиотик. Слово «системный» означает, что лекарство вводится только через рот или при помощи укола (внутримышечного или внутривенного). Растворы антибиотиков в виде спреев или растворов для полоскания горла не имеют никакого отношения к лечению любого бактериального тонзиллита, в том числе и стрептококкового. Обычно при правильном подборе препарата и его дозировки облегчение наступает через 24–48 (в редких случаях — через 72) часа от начала приема. После этого температура нормализуется, прекращается боль в горле, слабость, отсутствие аппетита. Пока антибиотик не подействовал, может быть использовано симптоматическое лечение: ибупрофен/парацетамол для облегчения боли в горле и при лихорадке, полоскание горла растворами/использование спреев с анестетиками, рассасывание леденцов, употребление теплой или холодной жидкости (Да, черт побери! При ангине можно пить холодный компот и есть мороженое, как и при любых других болезненных поражениях ротоглотки, если это приносит реальное облегчение!). Однако самое главное — это антибиотик!
Может ли стрептококковый тонзиллит пройти без лечения антибиотиком?
Да, стрептококковый тонзиллит обычно заканчивается выздоровлением на 5–7 день от начала болезни, даже если его не лечить системным антибиотиком. Тем не менее антибиотик нужно использовать, потому что это сокращает длительность болезни и защищает от гнойных и ревматических осложнений.
Как долго больной заразен?
Человек перестает быть заразным через 1–2 суток с начала приема антибиотика.
Какие осложнения бывают при стрептококковом тонзиллите, если его лечить неправильно?
Во время разгара болезни могут возникнуть гнойные осложнения (заглоточный абсцесс, шейный лимфаденит, мастоидит), а уже после выздоровления — в течение нескольких недель — ревматические осложнения: острая ревматическая лихорадка с/без кардита, постсрептококковый гломерулонефрит.
Как избежать этих осложнений?
Чтобы избежать осложнений, доктор должен: а) правильно поставить диагноз (вы уже знаете, как); б) назначить адекватный курс антибиотикотерапии. Бета-гемолитический стрептококк умирает от большинства антибиотиков, которые есть в наших аптеках, то есть выбрать неправильный препарат довольно тяжело. В то же время нужно четко знать длительность лечения стрептококкового тонзиллита, если такой диагноз был все-таки поставлен: самые используемые АБ в таких случаях (пенициллин, амоксициллин) назначаются на срок 10 суток. Если у ребенка есть аллергия на пенициллины, то ему может быть назначен антибиотик из другой группы — азитромицин, который принимают в течение 5 суток. Очень важно не пропускать прием препарата и всегда проходить полный курс лечения!
Что делать, если антибиотик по какой-то причине не назначен с первых дней болезни?
Антибиотик может быть назначен в течение 9 дней с момента появления симптомов, и это достоверно защищает от ревматических осложнений. То есть у вас всегда имеется время на то, чтобы сделать посев (даже если он делается более 5 дней) и после этого начать адекватный курс лечения.
Кому не показано проведение экспресс-теста/посева на бета-гемолитический стрептококк?
Обследование на бета-гемолитический стрептококк не показано в любом возрасте в том случае, если наблюдаются четкие признаки вирусной инфекции: кашель, насморк, охриплость голоса, язвы во рту. Также не показано данное обследование детям до 3 лет, потому что: а) у них это заболевание очень редко протекает по типу острого тонзиллита; б) у таких детей практически никогда не бывает ревматических осложнений из-за особенности иммунной системы в данном возрасте.
Нужно ли делать посев здоровым членам семьи, если кто-то в доме заболел стрептококковым тонзиллитом?
Нет, этого делать не нужно.
Нужно ли лечить бессимптомных носителей бета-гемолитического стрептококка? Опасно ли бессимптомное носительство?
У довольно большого количества больных БСГА продолжает выделяться и после выздоровления, однако они не нуждаются в повторных курсах АБ без наличия симптомов заболевания. Носительство БГСА не приводит к развитию ревматических осложнений. Если у человека с частыми рецидивами хронического тонзиллита высеивается БГСА, то его ведут как обычного больного с хроническим тонзиллитом.
Методы лечения стрептококка у ребенка

Чем нужно лечить стрептококк в горле у ребенка? Особенности терапии зависят от того, какой именно возбудитель инфекции спровоцировал развитие той или иной болезни.
На сегодняшний день инфекционистами идентифицировано не менее 4 разновидностей стрептококковых инфекций.
Однако наибольшую опасность для здоровья ребенка представляют стрептококки группы А, которые дают осложнения на сердце, почки, головной мозг и суставы.
Особенности стрептококков
О развитии бактериальной инфекции у детей могут свидетельствовать: гнойные выделения из носа, отсутствие аппетита, боли в горле, высокая температура, припухлость и болезненность лимфоузлов, белый налет на стенках горла и гландах. К числу самых опасных возбудителей инфекций относится бета-гемолитический стрептококк. Болезнетворные микроорганизмы провоцируют воспаление, которое сопровождается скоплением гноя в очагах поражения.
Инфекция может распространиться на придаточные пазухи – сфеноидит, гайморит, сердце – эндокардит, перикардит, головной мозг – абсцесс, менингит или уши – средний отит, евстахиит.
Зеленящий стрептококк – условно-патогенный микроорганизм, который не вызывает заболеваний в случае нормального функционирования иммунной системы. Однако переохлаждение, недостаток витаминов и минералов может стать причиной ослабления защитных сил детского организма. Последующее активное размножение грамположительных бактерий приводит к отравлению организма и развитию тяжелых осложнений, таких как эндокардит или перикардит.
Стрептококк передается воздушно капельным и контактно-бытовым путем через игрушки, полотенца, посуду и другие предметы обихода.
Диагностика
Как можно определить развитие стрептококка в горле у детей? Сразу же стоит отметить, идентифицировать возбудителя инфекции по клиническим проявлениям невозможно. Такие симптомы, как гнойное воспаление горла, отечность слизистой, заложенность носа, увеличение подчелюстных лимфоузлов и сильный насморк указывают исключительно на развитие бактериальной инфекции, однако не дает никаких представлений о видовой разновидности возбудителя ЛОР-заболевания.
Чтобы точно определить причину ухудшения самочувствия ребенка, нужно пройти аппаратное обследование у педиатра и сдать биоматериалы (мазок из зева) на микробиологический анализ. Только так специалист сможет точно определить природу возбудителя болезни и составить грамотную схему лечения заболевания.
Продукты жизнедеятельности стрептококков вызывают сильные аллергические реакции, что может стать причиной отека горла и даже асфиксии.
Сложнее всего поддается лечению бета-гемолитический стрептококк, который быстро проникает в ткани сердца, составов, почек и т.д. Для уничтожения болезнетворных бактерий в схему консервативной терапии обязательно включают антибиотики. Если форма заболевания очень тяжелая, противомикробные препараты вводят внутримышечно или внутривенно.
Методы лечения
Какими препаратами можно устранить стрептококк в ротоглотке у детей? Лечение бактериальной инфекции предполагает использование лекарств не только системного, но и местного действия. Одновременное использование медикаментов, ингаляций и полосканий ускоряет процесс выздоровления ребенка.
Чтобы предотвратить лекарственное отравление, маленьким пациентам назначают только те средства, которые содержат в себе минимальное количество токсических веществ. Кроме того, очень важно соблюдать дозировку и продолжительность терапии, которая может быть установлена только лечащим врачом. Основу медикаментозного лечения составляют антибиотики, которые обязательно должны дополняться лекарствами симптоматического действия:
- жаропонижающими;
- противоаллергическими;
- иммуностимулирующими;
- болеутоляющими;
- противовоспалительными;
- сосудосуживающими.
При соблюдении всех мер медикаментозной терапии уже через 4-5 дней горло полностью очищается от гнойного налета, а гланды – от очагов воспаления.
Следует понимать, что стрептококковая инфекция может рецидивировать, поэтому после окончания антибактериального курса желательно соблюдать меры профилактики ЛОР-заболеваний. Ослабленный иммунитет не в состоянии справляться с большими инфекционными нагрузками, поэтому в течение месяца после выздоровления постарайтесь ограничить посещение ребенком общественных мест – бассейнов, спорткомплексов, утренников и т.д.
Общие рекомендации

При развитии ЛОР-заболеваний особое внимание нужно уделять уходу за больным ребенком. Продукты жизнедеятельности стрептококков создают немалую нагрузку на сердце, поэтому очень важно, чтобы при повышении температуры тела строго соблюдался постельный режим. Параллельно с прохождением медикаментозного лечения нужно следить за выполнением следующих правил:
- щадящая диета – исключение из рациона кислой, острой, жирной и горячей пищи, вызывающей раздражение слизистой гортаноглотки;
- питьевой режим – употребление не менее 1.5 л теплого питья в день, которое ускоряет выведение токсических веществ из организма;
- обработка горла – полоскание больного горла антисептическими растворами, очищающими слизистую от болезнетворных микроорганизмов.
При выборе медикаментов нельзя полагаться на собственные знания и опыт лечения простудных заболеваний. Стрептококковая инфекция быстро прогрессирует и в случае нерационального лечения может вызвать грозные осложнения.
Кроме того, инфекционные заболевания у детей могут протекать в нетипичной форме, поэтому симптомы бактериального воспаления можно спутать с проявлениями вирусного фарингита, катаральной ангины, ларингита и т.д.
Антибиотики
Вылечить стрептококковую ангину, фарингит и скарлатину у детей можно только с помощью антибактериальных препаратов. Именно они уничтожают болезнетворные микробы и способствуют устранению симптомов заболевания. В среднем курс антибактериальной терапии составляет 7-10 дней, в зависимости от стадии развития патологии и динамики выздоровления.
Для лечения маленьких пациентов используют только безопасные медпрепараты, которые не обладают токсическим действием. При отсутствии осложнений стрептококковую инфекцию удается ликвидировать с помощью пенициллинов:
- «Ампициллин»;
- «Бензилпенициллин»;
- «Оксациллин»;
- «Хиконцил».
При развитии хронического тонзиллита в схему лечения включают пенициллины, устойчивые к воздействию бета-лактамазы – особого фермента, который выделяют стрептококки для нейтрализации действия антибиотиков.
Многие препараты пенициллинового ряда вызывают у детей аллергические реакции, поэтому в случае необходимости их заменяют цефалоспоринами:
- «Цефазолин»;
- «Цефтриаксон»;
- «Супракс».
Устранить симптомы скарлатины и легких форм ангины можно с помощью макролидов. Антибиотики данной группы наименее токсичны, поэтому их можно использовать для лечения детей в возрасте от 1-3 лет. К числу самых действенных макролидных препаратов относят:
- «Спирамицин»;
- «Эритромицин»;
- «Мидекамицин».
Очень важно точно следовать рекомендациям по применению лекарственных средств. Нежелательно пропускать прием антибиотиков или полностью отказываться от их употребления в случае улучшения самочувствия ребенка.
Полоскание горла
Устранить местные проявления стрептококковой инфекции – боль, гнойное воспаление и отечность можно с помощью полосканий. Санирующие процедуры позволяют очистить слизистую горла более чем от 70% болезнетворных микробов. Регулярное орошение миндалин и ротоглотки антисептиками благотворно влияет на местный иммунитет и ускоряет заживление тканей.
Во время полосканий активные компоненты медпрепаратов проникают непосредственно в очаги инфекции, что позволяет быстро купировать развитие стрептококков. Уменьшение интенсивности воспалительных процессов способствует снижению температуры, устранению мышечной слабости и сонливости. При лечении бактериального воспаления горла у детей можно использовать такие антисептические препараты для полоскания:
- «Бетадин»;
- «Повидон»;
- «Хлоргексидин»;
- «Элюдрил»;
- «Стопангин»;
- «Элекасол»;
- «Фурацилин».
Йодосодержащие лекарства, такие как «Бетадин», «Люгс» и «Йодинол», нужно применять с осторожностью. Они могут спровоцировать ожог слизистой и ухудшение самочувствия ребенка.
Не рекомендуется применять лекарства на основе йода при почечной недостаточности, дерматите Дюринга, заболевании щитовидной железы.
Дети дошкольного возраста склонны к аллергическим реакциям, поэтому для их лечения нужно подбирать препараты с минимальным содержанием синтетических компонентов. Рекомендуется для полоскания горла использовать фитосредства на основе лекарственных трав – «Элекасол», «Тантум Верде», «Ротокан» и т.д.
Местные антибиотики
Местными антибиотиками называют противомикробные лекарства, которые выпускаются в виде спреев, растворов для полоскания и ингаляций. Они быстро проникают в очаги поражения и уничтожают стрептококки, благодаря чему улучшается самочувствие пациента. Важно понимать, роль препаратов местного действия второстепенна, поэтому их нельзя использовать вместо системных антибиотиков.

Устранить проявления стрептококковой инфекции позволяет прием следующих лекарств:
- «Фузафунгин» – лекарственный раствор для ингаляций, который угнетает размножение грамположительных бактерий;
- «Гексетидин» – малотоксичный раствор для полоскания ротоглотки, который уничтожает до 80% патогенов в очагах воспаления;
- «Октенисепт» – аэрозольный препарат бактериостатического действия, который добавляют в солевые растворы для полоскания горла.
Чтобы ускорить выздоровление, физиотерапевтические процедуры нужно совершать ежедневно по 3-4 раза в течение недели. Систематическое очищение слизистой от бактериального налета ускорит регенерацию тканей, что поспособствует устранению дискомфорта при глотании.
Жаропонижающие
Лихорадка, высокая температура и болевой синдром – типичные проявления бактериальной инфекции. Наряду с приемом антибиотиков нельзя отказываться от использования лекарств симптоматического действия. Стрептококковая ангина и фарингит часто сопровождаются высокой температурой, потливостью, ознобом, мышечной слабостью и т.д.
Облегчить состояние ребенка и быстро устранить симптомы интоксикации позволяют медикаменты противовоспалительного и жаропонижающего действия:
- «Нурофен»;
- «Парацетамол»;
- «Ибупрофен».
Детям до 12 лет нежелательно давать аптечные средства, в состав которых ацетилсалициловая кислота, так как это может стать причиной развития синдрома Рея.
Антипиретики (жаропонижающие лекарства) можно давать детям только в тех случаях, когда температура превышает 38°C. Наличие субфебрильной лихорадки указывает на то, что организм пытается самостоятельно подавить развитие стрептококков, клеточные структуры которых разрушаются при повышении температуры. Если сбить температуру, это только поспособствует распространению инфекции и, соответственно, ухудшению состояния здоровья.
Леденцы для горла
Преимущество леденцов и пастилок для рассасывания – равномерное распределение активных компонентов препарата по слизистой горла.
В их состав обычно включают противовоспалительные, анальгезирующие и обеззараживающие вещества, которые быстро очищают гортаноглотку от гнойных очагов воспаления.
Нежелательно давать леденцы детям до 3 лет, они могут проглотить их или подавиться.
Если рассасывать леденцы через каждые 2-3 часа, боль, отечность и дискомфорт в горле уйдут в течение 3-4 дней. Для лечения стрептококковой ангины и фарингита обычно используют:
- «Фарингосепт»;
- «Септолете»;
- «Флурбипрофен»;
- «Стопангин»;
- «Стрепсилс»;
- «Граммидин».
В состав большинства пастилок входит фенол, который уничтожает микробы и ускоряет эпителизацию слизистой. Подобным действием обладают такие компоненты, как гексетидин, амбазон и хлорид бензалкония. Чтобы усилить действие препаратов, рекомендуется предварительно полоскать горло солевыми растворами. Это позволит очистить гортаноглотку от слизи, препятствующей всасыванию активных компонентов.
Ингаляции с физраствором
Ингаляции позволяют смягчить горло и устранить воспаление, что благотворно отражается на самочувствии пациента. Чтобы предотвратить ожоги слизистой, рекомендуется совершать процедуру с помощью небулайзера. Компактный аппарат преобразует лекарственные растворы в аэрозоль, который быстро всасывается пораженной слизистой. Кроме того, небулайзерная терапия показана для лечения даже грудных детей, так как она не вызывает побочных реакций и аспирации жидкости.
Стрептококковая инфекция горла может лечиться такими препаратами для небулайзеров:
- «Интерферон»;
- «Тонзилгон»;
- «Лазолван»;
- «Амбробене»;
- «Фурацилин»;
- «Ингалипт»;
- «Хлорофиллипт».
В большинстве случаев лекарства предварительно разбавляют с минеральной водой («Боржоми», «Ессентуки») или физраствором в соотношении 1:1. Это позволяет несколько снизить концентрацию активных компонентов в лекарстве, за счет чего уменьшается вероятность появления аллергических реакций.
Чтобы добиться желаемых результатов, во время ингаляций небулайзером нужно учитывать такие нюансы:
- сеанс терапии нужно проводить только в сидячем положении;
- продолжительность одной процедуры может варьироваться в пределах от 7 до 15 минут;
- в небулайзерную камеру можно заливать растворы только комнатной температуры;
- в случае воспаления горла для ингалирования используют специальную маску или загубник;
- в среднем курс небулайзерной терапии составляет 10-15 дней (в сутки нужно проводить не менее 3-4 процедур).
Нельзя разбавлять лекарства с травяными отварами, так как содержат в себе осадок, который может засорить фильтр или распылительную сетку, что приведет к поломке устройства.
Народные средства

Очень многие родители скептически относятся к использованию лекарств, поскольку считают их чистой «химией». Методы альтернативной медицины кажутся им более результативными и безопасными. На самом деле, народные средства можно использовать при лечении ЛОР-заболеваний, но только в сочетании с антибиотиками.
Наиболее эффективным считается полоскание горла растворами на основе натуральных средств. Выраженным антибактериальным и ранозаживляющим действием обладают такие народные средства:
- настой чайного гриба;
- отвар из лекарственной ромашки;
- настой из коры дуба;
- солевой раствор;
- настойка прополиса (разводится с водой в соотношении 1:10).
Слишком концентрированные растворы для полоскания обезвоживают слизистую и вызывают аллергические реакции.
Не стоит забывать, что средства альтернативной медицины – только дополнение к основной терапии. При полном отказе от средств традиционной медицины заболевание может перейти в хроническую форму и вызвать осложнения.
Профилактика
Бета-гемолитический стрептококк – ревматогенный штамм бактерий, который может спровоцировать нарушения в работе опорно-двигательной и сердечно-сосудистой системы. В течение 2-3 недель после полного исчезновения симптомов бактериального воспаления сохраняется риск развития ревматизма – тяжелое заболевание, характеризующееся поражением суставов и сердечной мышцы. Как можно предотвратить осложнения?
В течение 10 дней после окончания курса фармакотерапии детям, имеющим склонность к развитию ревматоидной лихорадки, назначают прием бензилпенициллинов и иммуностимулирующих средств. Первые препятствуют повторному размножению стрептококков, а вторые – повышают активность иммунных клеток, которые защищают организм от проникновения болезнетворных вирусов и микробов.
Некоторым пациентам назначают лекарственные средства, которые нормализуют биоценоз, т.е. качественный состав микрофлоры в ротовой полости. При соблюдении всех рекомендаций риск развития осложнений снижается практически до нуля. Чтобы убедить в отсутствии побочных заболеваний, желательно в течение 2-3 недель после устранения стрептококковой инфекции хотя бы дважды пройти обследование у специалиста.
Стрептококковая инфекция в горле у детей – лечение: 18 лекарственных средств против стрептококка
Бактерии стрептококка (Streptococcus) – постоянно присутствующие в ротовой полости микроскопические организмы. Они относятся к условно патогенной флоре и при правильном функционировании иммунной системы не вызывают инфекционные болезни горла, небных миндалин. При снижении защитных сил иммунитета, вредоносные организмы активизируются, начинают продуктивное размножение, что приводит к развитию серьезных патологий в ротоглотке. Стрептококковый возбудитель способен влиять на системы внутренних органов, вызывая развитие постинфекционных, осложненных состояний в них. Поэтому, важно вовремя начать лечение ребенка.
Причины и симптомы стрептококковой инфекции в горле у ребенка
Основная причина, приводящая к развитию тяжелых стрептококковых инфекций горла – ослабление защитной функции иммунной системы. При выраженном иммунодефиците, органическая функция контроля за размножением патогенная микрофлора снижается, инфекция быстро распространяется, ребенок заболевает. У маленьких детей первичное заражение стрептококковым возбудителем может произойти:
- во время родов;
- аэрозольным, воздушно-капельным путем;
- при непосредственном контакте с носителем патогена, больным, с предметами его обихода;
- при съедании зараженной еды.

Факторы благоприятствующие активизации инфекции в организме:
- наличие герпетических патологий;
- травмы слизистых поверхностей рта, горла, гортани;
- терапия гормональными препаратами;
Признаки стрептококкового инфицирования горла:
- резкое, острое начало болезни;
- воспаление, опухание, болезненность подчелюстных, шейных лимфатических узлов;
- боль при глотании;
- фиброзные, гнойные изменения миндалин;
- отечность наружных кожных поверхностей горла, лица;
- набухание языка, затрудненность при открывании рта;
- зуд, покраснение пораженных участков слизистых поверхностей горла;
- лихорадка, периодические колебания температуры тела от 37°C до 38 -39°C;
- головная, суставная боль;
- головокружение, слабость, вялость.
Чем лечить стрептококк у детей
Лечение стрептококковой инфекции зависит от подтипа внедрившегося штамма стрептококковой бактерии, тяжести течения заболевания. В терапевтические схемы лечения детей входят медикаментозные средства:
- Антибиотики макролидного типа, либо антибиотические препараты пенициллинового ряда.
- Стрептококковый бактериофаг.
- Симптоматические противовоспалительные, жаропонижающие.
- Противобактериальные местного воздействия (спреи, рассасывающиеся таблетки, леденцы).
- Предотвращающие распространение патогенов вглубь организма, ранние, поздние осложнения.
- Для проведения физиотерапевтических процедур (полосканий, ингаляций).
- Антигистаминные, нормализующие микрофлору кишечника.

Антибиотики
Антибиотические медикаментозные препараты – основные средства борьбы со стрептококковой патогенной флорой в гортани, горле. При легких формах болезни – назначают пенициллины, макролиды, при тяжелых, среднетяжелых поражениях – цефалоспорины I поколения.
Ампициллин
Ампициллин – антибиотик пенициллинового ряда, оказывает антибактериальное, бактерицидное воздействие на грамположительные стрептококковые микроорганизмы. Одноразовая доза для детей : весом < 15 кг – 10-20 мг/на каждый кг веса, массой от 15 кг – 50-80 мг/ на каждый кг. веса ребенка. Частота приема препарата – 3-4 р./в 24 часа, длительность лечения – 5-14 дней. Стоимость упаковки с 10 таблетками – 40-75 руб.
Цефазолин
Цефазолин – цефалоспориновый антибиотик широкого спектра бактерицидного действия. Основной ингредиент средства: подавляет синтезирование мембранной стенки клеток 5 видов грамположительных бактерий Streptococcus, вызывает их гибели.
Для лечения стрептококковой инфекции дыхательных путей используют порошок для приготовления в/м инъекций, в/в инфузий. Для детей дозу препарата назначают из расчета: 20-50 гр Цефазолина/на каждый кг веса/за 3-4 введения в сутки. Лечебный курс – 4-5 дней.
Перед назначением лечебного курса, обязательно выполняют пробу на переносимость препарата. Цена одного флакона – 30-56 руб.
Эритромицин
Эритромицин – антибиотик макролидного типа, с бактериостатическим воздействием на вредоносные микроорганизмы. Активное вещество препарата: блокирует синтез белка в клетках бактерий, прекращает размножение, рост анаэробных, грамположительных стрептококков.

Стоимость антибиотика в пачке из 20 табл. – 110-270 рублей
Прием таблеток разрешен за 1-1,5 ч. до еды, либо через 2-3 ч. после нее.
Препарат не следует запивать молочными продуктами, молоком.
Детям рекомендуется – 4-кратный прием препарата в сутки. Разовая доза: не > 30-40 мг/на каждый кг веса. Длительность лечения – 5-10 дней.
Можно ли вылечить полосканиями
Антимикробную терапии горла всегда дополняют лечебные мероприятия, которые способны местно воздействовать на инфицированный очаг. Полоскание, санация горла с обеззараживающими, противовоспалительными средствами позволяет:
- ускорить выздоровление;
- устранить признаки воспаления;
- размягчить гнойные корочки, очистить слизистые от них;
- затормозить процессы размножения нездоровой патогенной флоры;
- кратковременно унять боль.
Бетадин
Активный компонент антисептического раствора Бетадин – повидон-йод. При контактировании со слизистыми оболочками горла он выделяет йодамины, вызывающие гибель вредоносных микроорганизмов. Для приготовления раствора для полоскания: смешивают 1 часть препарата с 10 частями натрия хлорида или кипяченой воды. Процедуру выполняют до 2 р./в день/через день.

Цена флакона Бетадин объемом 1000 мл – 800-1000 рублей
Повидон
Йод – основное активное вещество антибактериального, противовирусного препарата Повидон. При попадании на слизистые оболочки горла он способен:
- дезинфицировать зоны поражения стрептококками;
- уничтожать внедрившиеся патогенные микроорганизмы;
- предупреждать повторное инфицирование тканей.
Для процедуры полоскания: 5 мл средства (1 ч.л.) разводят в 100 мл. кипяченной воды комнатной температуры, промывание выполняют 1-2 р./ в день. Продолжительность процедур – 1-2 р./ в сутки /через день.
Раствор разводят непосредственно перед использованием, во время проведения процедуры избегают попадания средства в глаза. Цена флакона с 10% раствором – 340-450 руб.
Стопангин
Антисептическое средство для местного применения, при нанесении на слизистые оболочки гортани, способно оказывать действия:
Препарат назначают для лечения детей старше 8 лет. Для выполнения полосканий Стопангином: берут 15-20 мл (1 ст. л.) неразбавленного средства, полощут полость рта не < 1 мин./2-4 р./в день. Продолжительность лечения препаратом – 7-10 дней.
Нельзя допускать проглатывание препарата детьми. Цена флакона объемом 30 мл – 150-210 руб.
Жаропонижающие
Терапия жаропонижающими лекарственными веществами, помогает купировать такие симптомы вирусного поражения горла, как:
- высокая температура тела, лихорадочное состояние;
- опухания, воспаления языка, ротоглотки;
- сильные головные, мышечные боли;
- воспалительные процессы на слизистых горла.
Нурофен
Суспензия с активным веществом ибупрофен способна:
- уменьшить воспалительные процессы на слизистой горла, небных миндалинах;
- облегчить симптомы гипертермии организма;
- купировать болевые ощущения;
- снизить температуру.
Принимать препарат можно с 3 месяцев жизни ребенка.
Режим дозирования суспензии: детям до 1 года – по 2 мл/3-4 р./в 24 часа, от года до трех – 5 мл/3 р./в 24 часа, 4-7 лет – 7,5 мл/3 р./в сутки, от 7 до 10 лет – 10 мл/3 р./в 24 часа, от 10 и старше – 15 мл/3 р./ в 24 часа. Чтобы точнее рассчитать нужную дозировку – учитывают возраст и вес ребенка.

Стоимость суспензии для детей – 110-170 рублей
Парацетомол
Сироп Парацетамол – назначают как жаропонижающий, анальгезирующий препарат. Он способен снять умеренную головную, мышечную боль, болезненность при глотании, купировать лихорадочное состояние. Принимают препарат через час после еды, запивают большим количеством жидкости. Интервал между приемами сиропа – не 4, продолжительность курса лечения – 3-4 дня.
Цена флакона в 100 мл. – 40-80 руб.
Ибупрофен
Нестероидное противовоспалительное средство устраняет:
- воспалительный процесс, болевой синдром в зеве;
- признаки интоксикации организма;
- налет на небных миндалинах, их гипертрофию;
- высокую t.
Таблетируемый Ибупрофен разрешено принимать детям с 6 лет, во время еды, либо после нее. Таблетки не дробят, не жуют, проглатывают целиком. Дневная доза приема для детей: 20 мг/ на каждый кг. веса ребенка/в 3-4 приема, с интервалом в 4-6 часов.
Средство не рекомендуется к использованию у детей с весом < 7 кг. Стоимость таблеток – 35-90 руб.
Леденцы для горла
Чтобы лечение стрептококковой инфекции горла было действенным, следует, на протяжении всего лечебного процесса, поддерживать нужную концентрацию активно действующих веществ на слизистых поверхностях гортани. Для этих целей ЛОР-специалисты рекомендуют использовать лекарственные формы в виде леденцов/таблеток для рассасывания. В их составе должны обязательно присутствовать один или несколько антисептических компонентов. С их помощью возможно не только устранять неприятную симптоматику болезни, но и местно уничтожить паразитическую микрофлору, полностью очистить ротоглотку от нее.

Стоимость упаковки с 18 таблетками – 250-380 рублей
Граммидин
Граммидин – рассасывающиеся таблетки комбинированного состава, для комплексного антимикробного, бактерицидного, обезболивающего воздействия. Активные вещества средства, попадая на очаг воспаление: разрушают клеточную мембрану патогенных микроорганизмов, нарушают их энергетический обмен.
Препарат не вызывает у бактериальной флоры явление привыкания к нему.
При употреблении придерживаются правил:
- таблетку держат во рту не разжевывая, до полного ее рассасывания;
- принимают после еды;
- после приема – 1-2 часа не едет, не пьют.
Таблетки Граммидин разрешены к применению детям от 4 лет.
Схема дозирования средства: до 10 лет – по 1 табл./3 р./в 24 часа, с 10 до 12 лет – по 1 табл./4 р./в день, старше 12 – по 2 табл. 4 р./ в сутки. Продолжительность лечебного курса – 5-7 дней.
Стрепсилс
Стрепсилс – рассасывающиеся таблетки/леденцы для лечения микробных поражений горла. Основные ингредиенты – антисептики амилметакреазол, дихлорбензиловый спирт.

Цена – около 200 рублей
Средство оказывает антибактериальное, противовспалительное, местноанестезирующее воздействие, ускоряет продуцирование, вывод мокрот. Таблетки принимают за полчаса до или после еды. Кратность приема, дозировка: детям от 6 лет и старше дают рассасывать по 1 таблетке/леденцу/4-5 р./в день.
Нельзя рассасывать > 8 таблеток сутки. Длительность курса – 3-4 дня. Цена Стрепсилса – 170-290 руб.
Флурбипрофен
Флурбипрофен – таблетируемое средство для рассасывания, местного лечения воспалений слизистой горла. Результат от применения: угнетение деятельности вредоносной микрофлоры, снятие воспалений слизистых ротоглотки, снижение температуры, снятие болевого синдрома. После помещения таблетки в полость рта, ее не удерживают на одном месте, а равномерно перемещают по ней до полного растворения. Схема приема: детям с 12 лет и старше – по 1 табл./ 4-5 р./в 24 часа. Продолжительность лечения – не > 3-4 дней. Стоят таблетки – 280-410 руб.
Ингаляции
В качестве вспомогательной терапии, при стрептококке в горле у ребенка, проводят паровые (тепловлажные), аэрозольные (с помощью небулайзера) ингаляции. Такой вид местного введения лекарств: увлажняет слизистые оболочки горла, задерживает распространение инфекции в верхние, нижние дыхательные пути, угнетает патогены, стимулирует образование защитной слизи. Вдыхание/ выдыхание аэрозоли, пара проводится ртом, длительность процедур – не >5-10 мин. А про симптомы повреждения барабанной перепонки можно узнать в этой статье.
При гнойных формах болезней ингалирование теплым воздухом не проводят. Нужный препарат для ингаляций, режим его дозирования подбираются лечащим врачом.
С физраствором
Вдыхание 0,9% раствора каменной соли или физиологической жидкости помогает:
- остановить развитие вирусов;
- очистить дыхательную систему от вредоносных микроорганизмов;
- облегчить отхождение патологического секрета;
- улучшить выработку слизи;
- снять спазм;
- устранить отек слизистой;
- усилить действие других лечебных средств.
Целесообразная дозировка детям на проведение одного сеанса ингаляции с физраствором, частота процедур, длительность: до 2 лет – 1 мл./1-2 р./в день/по 1-2 мин, от 2 до 6 – 2 мл/2-3 р./в день/по 1-5 мин, старше шести лет – 3 мл/3-4 р./в день/по 5-10 мин.
Амбробене
Ингалирование с разведенным раствором Амбробене:
- облегчает, активизирует выведение мокрот с патогенной флорой;
- уменьшает выраженность воспалительных процессов, покраснений, боли в горле;
- способствует локализации инфекции.
Для проведения ингаляции: Амбробене смешивают с натрием хлоридом в соотношении 1:1. Дозирование, кратность процедур: до 2 лет – по 1 мл раствора, с содержанием амброксола 7,5 мг/1-2 р./ в сутки, с 2 до 7 лет – по 2 мл/2 р./в день, старше 7 лет – 2-3 мл./2 р./в день. Продолжительность курса ингаляций – 4-5 дней.
Амбробене не используют для паровых ингаляций. Цена флакона 40 мл – 140-300 руб.
Тонзилгон
Жидкий экстракт из семи растительных компонентов способен:
- оказать обеззараживающее действие на пораженные стрептококком слизистые;
- затормозить воспалительный процесс;
- уменьшить отек;
- подстегнуть функции иммуной системы.
Перед процедурой из экстракта готовят раствор: смешивают капли Тонзилгона с физиологическим раствором. Соотношение веществ: для детей до года – 1:3 (1 мл препарата на 3 мл. физраствора), от года до 6 лет – 1:2, старше 6 – 1:1. Интервал между ингаляциями – 6-7 часов, длительность курса – 3-4 дня.
Народные методы лечения
Народные рецепты лечения инфицированного горла – это вспомогательные средства борьбы с бактериальными болезнями ротоглотки. В комплексе с медикаментозной терапией они повышают барьерные, защитные силы, существенно ускоряют выздоровление ребенка.
Настой чайного гриба
Настойка из чайного гриба, обладающая высокой биологической активностью, содержит полезные ферменты, кислоты, при этом:
- оказывает противовоспалительное действие;
- действует как антибиотик;
- обеззараживает очаг поражения.
Раствор для полоскания: готовится из 7-дневного настоя чайного гриба+ теплая питьевая вода, соотношение веществ – 1:2. Процедура проводится два раза в день – утром, перед сном. А про детский Лазолван для ингаляций можно узнать по ссылке.
Настой коры дуба
Дубильные вещества в составе коры дуба:
Рецепт приготовления настоя для полоскания: 1 ч.л. измельченной коры заливают 0,5 л. кипятка, проваривают 4-5 мин, дают настояться 2-3 ч, процеживают, разбавляют теплой питьевой водой в пропорции 1:1, полощут горло. Частота сеансов полосканий – каждые 3-4 ч./ на протяжении 4-5 дней.
Солевой раствор
При полоскании солевым раствором:
- смывается бактериальный налет;
- затрудняется размножение патогенов;
- уменьшается отек пораженных тканей.
Раствор готовится непосредственно перед процедурой из половины ч.л. соли и 200 мл теплой питьевой воды. Режим полоскания: в период обострения – каждые два часа, в период реабилитации – 3-4 р./в день. А про лечение этмоидита можно узнать здесь.
Для приготовление раствора лучше использовать мелкую морскую, йодированную соль.
Профилактика
От заражения стрептококковыми инфекциями помогут уберечься такие мероприятия:
- прививание от стрептококковых инфекций;
- повышение иммунологического барьера организма;
- укрепление иммунитета;
- соблюдение гигиенических правил;
- сбалансированная, богатая витаминами еда;
- не допущение переохлаждения;
- исключение коонтактов с больными.
В случае появления инфекционного очага:
- выявляют, изоляруют источник инфекции;
- проводят дезинфекцию очага заражения;
- соблюдают режим карантина. А про антибиотики при тонзиллите у взрослых можно узнать тут.
Видео
На видео – стрептококковая инфекция в горле у детей:
Пиогенный стрептококк (S.pyogenes) или бета-гемолитический стрептококк группы А (БГСА)
S.pyogenes является грамположительным кокком, собранным в цепочки. В норме колонизирует глотку у 3% взрослых и 15-20% детей школьного возраста.
Автор: Трубачева Е.С., врач – клинический фармаколог
Микробиологические аспекты
S.pyogenes является грамположительным кокком, собранным в цепочки. В норме колонизирует глотку у 3% взрослых и 15-20% детей школьного возраста. Так что без клинической картины острого фарингита не надо хвататься за антибиотики, как собственно и что-то сеять вне обострений.
100% штаммов чувствительны к пенициллинам, при этом Резистентность к макролидам в Европе – от 2 до 32%, в США – 7%. У нас в связи с великой любовью к этой группе, особенно среди педиатров, скорее всего, как в Европе. То есть о макролидах в этой ситуации надо забыть, к тому же тем же азитромицином не получится создать необходимую экспозицию в связи с ограничениями по срокам применения.
Клинические аспекты
При всем вышеперечисленном БГСА – зверь страшный, и основная проблема в том, что страх к нему мы почти потеряли. Лирическое отступление on. Именно этот зверь был постоянной причиной хирургических инфекций и родильной горячки (послеродового сепсиса) в доантибиотиковую эру. А женщины, как вы помните, умирали от нее, как мухи, пока Земмельвейс не заставил врачей мыть руки (за что закончил в психушке), но они их хотя бы на руках таскать перестали. Но даже сейчас, не дай бог, хирургу со стрептококковой ангиной подойти к операционному столу, и к концу первых суток стрептококк организует очень больную и страшно воняющую проблему в конкретной послеоперационной ране. Лирическое отступление off.
Потому напомним, что S.pyogenes может вызывать следующие заболевания:
- Фарингиты
- Поражения кожи и мягких тканей – целлюлиты, эризипелоид, лимфангит, рожа
- Некротические миозиты и фасцииты
- Послеродовый сепсис
- Пневмонии
- Сепсис
- Бактериальные эндокардиты (раньше редко, все же ангины и скарлатины старая школа требовала лечить строго 14 дней и ампициллином в задницу: сейчас стали встречаться почаще – привет коротким курсам антибиотиков при лечении ангин)
- Действие токсинов запускают синдром токсического шока и скарлатину
- Аутоиммунное воздействие приводит к ревматическим лихорадкам, с последующими возможным формированием пороков сердца и острому гломерулонефриту
- Послеоперационные раневые инфекции первых суток
Практические вопросы диагностики:
Микробиологическая диагностика S.pyogenes не представляет никакого труда, здесь в прямом смысле достаточно покрасить мазок по Граму. Все упирается в организационные аспекты – пока мазок доберется до лаборатории, пока покрасят. Пока ответят, пациент успеет много раз осложнится, если это стрептококк, или выздороветь, если это был фарингит и вызвавший его вирус (все-таки до 60% фарингитов вызваны вирусами, а не бактериальной флорой). Не хотелось бы останавливаться подробно на каждом перечисленном заболевании, но не упомянуть о диагностике острого фарингита, которая чаще всего и запускает множество вторичных осложнений, мы не можем. Для облегчения диагностики острого существуют несколько диагностических шкал. Автору более всего симпатична шкала Мак-Айзека в виду максимальной простоты ее использования.
Но самым быстрым тестом для точной диагностики на месте является стрептатест, который в течение пяти минут дает ответ о вероятности наличия БГСА у больного с острым фарингитом.
Аспекты медикаментозного лечения
- Итак, мы определили, что имеем дело с БГСА, и тогда препаратами выбора в амбулаторной практике будут являться аминопенициллины, так как их много, они доступны, и главное, к ним 100% чувствительность у возбудителя.
Говоря «аминопенициллины», мы имеем в виду амоксициллин и его защищенные формы. Ампициллин в таблетках не в состоянии создать достаточной подавляющей концентрации, так как его биодоступность в районе 40%, и дозировать придется на шесть приемов достаточно приличную горсть таблеток, которую никто не даст назначить, и уж тем более не станет пить. В отличие от 2-3 приемов в день амоксициллина.
Если ангина произошла впервые в жизни – лечим 10 дней. Если имеем дело с постоянными рецидивами – 14 дней, так как зверь может уйти во внутриклеточное состояние, оттуда руля процессом, и, чтобы до него добраться, доза должна быть выше средней, а курс лечения соответствующим.
Когда БГСА может уйти внутрь клетки? На тех самых пресловутых 5-7 днях, когда налеты с миндалин только сошли, температура только-только нормализовалась, а антибиотик взяли и отменили. И хорошо, если после подобного произойдет только рецидивирование фарингита, а не начнутся такие осложнения, как ревматизм, гломерулонефриты и далее по списку.
- Если пациент оказался в стационаре и ему обеспечен венозный доступ, то могут использоваться и пенициллины, и ампициллин в разных его вариациях. Главное – правильная доза, правильная кратность и ПРАВИЛЬНАЯ ДЛИТЕЛЬНОСТЬ КУРСА. Идеальный вариант из серии “дешево и сердито”. Но обязательно должна быть доказанная микробиология.
При непереносимости пенициллинов помним о клиндамицине как об их адекватной замене.
- Пиогенный стрептококк, как мы выше упомянули, является причиной ранней послеоперационной раневой инфекции. Напомним, что стандартная послеоперационная раневая инфекция развивается к седьмым суткам. А если это произошло в первые сутки, да к тому же страшно завоняло (пиогенный стрептококк недаром называют мясоедным), немедленно делаем мазок, бежим с ним в лабораторию (можно даже своими ногами – это же ваш пациент осложнился, там так же бегом делают мазок по Граму, обнаруживают цепочки, и после этого начинаем лить аминопенициллин в вену, если не использовали его для периоперационной антибиотикопрофилактики (если использовали, то просто продолжаете дальше). Если совсем все бедно, можно пенициллин – 12 млн в сутки. Но если вы провели правильную периоперационную антибиотикопрофилактику, учли все риски и не забыли про свой личный стрептококк в горле, то риск ранней раневой минимален, а если профилактика продленная на 72 часа, то она и раскрутиться не успеет.
- При инфекциях кожи и мягких тканей, а также стрептококковом сепсисе препаратами выбора будут клиндамицин (который блокирует выработку токсических продуктов) в сочетании с пенициллином (24 млн ЕД в сутки) – это наиболее предпочтительная и малозатратная комбинация
Альтернативой в режиме монотерапии могут служить:
-
600 мг в/в каждые 6 часов 2,0 каждые шесть часов 2-3 г в/в каждые 6 часов или цефтриаксон по 2 г в сутки внутривенно в расчете 15 мг/кг в/в каждые 12 часов
Почему максимально важно соблюдать как дозировку, так и кратность введения читаем тут – /vracham/antibiotikoterapiya/polozheniya (часть 1 и часть 2).
В заключение хочется снова воскликнуть – пожалуйста, помните о пиогенном стрептококке и о правильной длительности его лечения.
Стрептококки: чем опасны, как выявлять и лечить

Род бактерий, относящихся к условно патогенной микрофлоре. Носителями различных стрептококков являются практически все люди, включая младенцев. В норме активность микробов подавляет иммунитет. При ослаблении его защиты или получении извне большой заражающей дозы развиваются стрептококковые инфекции: воспалительные заболевания, поражающие слизистые дыхательных путей, ткани внутренних органов, зубы или оболочки мозга. Стрептококки очень устойчивы к факторам внешней среды, способны вырабатывать резистентность к антибактериальным препаратам.
Что такое стрептококки
Род Streptococcus объединяет разнообразные грамположительные микроорганизмы, способные размножаться в анаэробных условиях. Бактерии имеют шаровидную форму, их оболочки чрезвычайно устойчивы к агрессии внешней среды. В высушенных образцах биологических материалов стрептококки сохраняются жизнеспособными более года. Погибают при кипячении, химические дезинфицирующие препараты убивают их в течение 20 минут. По этой причине поверхностного антисептирования часто бывает недостаточно.
Источник распространения стрептококков — носители: зараженные или больные люди. В большой концентрации инфекция содержится на поверхности слизистых оболочек, в жидкостных выделениях: гное, экссудате, слюне. Микробы передаются от человека к человеку воздушно-капельным путем при чихании или кашле. В отличие от вирусов стрептококки разлетаются на относительно небольшое расстояние от источника: в радиусе не более трех метров. Высокая устойчивость бактерий во внешней среде определяет также алиментарный путь заражения: через грязные руки, продукты питания. Стрептококки длительное время сохраняются в молоке, мясных и морепродуктах, которые являются для этой группы инфекций питательную среду.
При размножении в организме человека стрептококки провоцируют интенсивные воспалительные реакции:
микробы группы А чаще поражают слизистые носа, ротовой полости, гортани, бронхов и легких, слухового аппарата, кожи, становятся возбудителями синуситов, тонзиллита, кариеса, ангины, пневмонии, дерматитов, рожи, скарлатины, осложнения ран и ожогов;
стрептококки группы В обычно провоцируют воспаления тканей мочевыделительной системы, суставных структур, соединительной ткани, вызывают цистит, адрекситы, инфекционные нефриты, ревматические процессы, послеродовые осложнения у женщин, эти микробы могут передаваться при половых контактах.
Развитию стрептококковых инфекций способствуют различные системные патологии и повреждения тканей. В том числе: сахарный диабет, злокачественные опухоли, иммунодефицитные, послеоперационные состояния, гиповитаминозы, открытые раны.
Признаки инфицирования
Распространенные симптомы стрептококковых инфекций:
повышение местной или общей температуры тела;
зуд, жжение, сухость в области гортани;
отечность и покраснение миндалин, образование желтого или сероватого налета на слизистых;
заложенность носа с последующими густыми выделениями зеленоватого или желтого цвета;
резкая боль и заложенность слухового прохода, серозные выделения с примесью гноя.
У большинства людей природная высокая склонность к заражению стрептококками. При передаче того или иного вида инфекции воспаляются так называемые входные ворота. Возникают ларингит, фарингит, ангина, отит. При распространении микробов из очагов заражения страдают нижние дыхательные пути, мозг, почки, кишечник и другие органы. К инфекциям вторичной формы можно отнести процессы с включением аутоиммунных механизмов: ревматоидный артрит, стрептококковый васкулит, гломерулонефрит.
Стрептококки — частые провокаторы токсических и некротических осложнений, в том числе тяжелой лихорадки, абсцессов и сепсиса.
Диагностика и лечение стрептококковых инфекций
Специфическая диагностика патогенов требует проведения бактериологического анализа соскобов слизистых, образцов слюны, мочи, мокроты, гнойного отделяемого и других биоматериалов. Кроме того, часто бывает необходимо тестирование крови на антитела к стрептококкам. Лабораторные исследования устанавливают вид возбудителя болезни в течение 20–30 минут.
Кроме этиологических анализов при различных патологиях требуется диагностика общего состояния поражениях органов: обследование у отоларинголога, проведение УЗИ, флюорографии и некоторых других.
Тактику лечения подбирают с учетом выявленных нарушений и устойчивости микробов к медикаментам. Терапию проводят врачи различных профилей: гинекологи, терапевты, пульмонологи, дерматологи. Для подавления активности инфекционной микрофлоры больным назначают курс антибиотиков. Против стрептококков эффективны Азитромицин, Эритромицин,препараты из ряда фторхинолонов: Ципрофлоксацин, Левофлоксацин. Покупать и применять медикаменты важно по назначению врача. Самодеятельность в этом вопросе приводит к развитию суперинфекций. Терапию дополняют также иммуномодулирующими средствами.
Предотвратить развитие стрептококковых заболеваний помогают санитарные меры, закаливание, использование антисептических средств.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
© 2022. Интернет-аптека AptStore. Все права защищены
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.


