Эффективные и недорогие свечи для лечения молочницы у беременных женщин
Свечи от молочницы при беременности – действенное и максимально безопасное средство в период вынашивания малыша. Кандидозом часто страдают будущие мамы. Склонности к молочнице способствуют изменения гормонального фона, ослабление иммунных сил женщины. Противогрибковые свечи от кандидоза снимают симптоматику и восстанавливают нормальную флору влагалища, предотвращая рецидив.
Особенности лечения молочницы у беременных
Терапия кандидоза у будущих мам проводится с учетом некоторых нюансов:
- Оптимально местное лечение (свечи, кремы, вагинальные таблетки), как наиболее безопасное во время беременности.
- У будущих мам наблюдается высокая вероятность рецидива. Для его предотвращения назначается местное лечение, прием иммуномодуляторов (Виферон), пробиотиков (Хилак форте). Это снижает риск рецидива, даже если у беременной выявлен хронический тип грибка.
- Лечение должна пройти не только женщина, но и ее половой партнер (заболевание передается во время интимной близости).
20 лучших средств от молочницы, разрешенных беременным
Свечи от молочницы беременным назначаются с учетом особенностей организма женщины в период вынашивания ребенка. Суппозитории быстро устраняют симптоматику (жжение, зуд, ощущение сухости, творожистые выделения), имеют минимальные побочные проявления, не оказывают негативного влияния на будущего ребенка.
Пимафуцин
Препарат устраняет кандидоз без влияния на плод. Облегчение наступает после 2 применений. Пимафуцин безопасен в 1 и 2 триместре. Эти свечи от молочницы при беременности в 3 триместре также не нанесут вреда будущей маме и малышу, но их действенность ниже, чем на начальном и среднем сроке вынашивания.
Схема лечения: неделю нужно вводить свечу во влагалище раз в сутки перед сном.

Бетадин
Лекарство разрешено в 1 триместре. Эти свечи от молочницы для беременных содержат активное противогрибковое вещество – йод, который в соединении с полимером действует длительно.
Бетадин вводится дважды в день в течение недели.
Из-за содержания йода запрещено использовать эти суппозитории беременным с повышенной чувствительностью к веществу, а также при гипертиреозе. Нельзя применять свечи во 2 и 3 триместре, поскольку лекарство может негативно отразиться на работе щитовидной железы плода.
Залаин
Свечи Залаин (производитель Венгрия) разрешены к использованию в любом триместре. Лекарство вводится однократно.
Свечи быстро уничтожают патоген, не влияют на плод. Это средство против молочницы при беременности назначается не только для лечения кандидоза, но и в качестве профилактической меры – суппозитории предотвращают рецидивы.
Использование разрешено только под контролем гинеколога, поскольку детальных исследований о его безопасности для будущей мамы и ребенка не проводилось.
Клотримазол
Препарат нельзя использовать в первые 13 недель вынашивания, поскольку вещества в его составе могут негативно повлиять на плод на эмбриональном этапе развития. Дешевые свечи от молочницы Клотримазол применяются при беременности только во 2 и 3 триместре.
- процедура осуществляется перед сном;
- свечу нужно смочить водой (чтобы избежать повреждения влагалища);
- аккуратно ввести на максимальную глубину;
- длительность терапии против молочницы – неделя.
При острой молочнице рекомендуется использовать свечи и мазь Клотримазол местно.

Тержинан
Рекомендуемое применение лекарства – на 12-26 неделе. В первом триместре вагинальные таблетки Тержинан от молочницы назначают в крайнем случае, когда опасность инфекции превышает риск для плода.
Перед введением во влагалище таблетку нужно слегка смочить теплой водой. Процедура проводится 1 раз в день. После введения лекарства утром необходимо полчаса полежать. Длительность лечения молочницы – 10 дней. В начале применения может возникать жжение и зуд.
Клион Д
Недорогие и эффективные свечи быстро уничтожают грибы Кандида у будущих мам. Но в начале беременности лекарство негативно влияет на формирование эмбриона, поэтому его не применяют в первом триместре.
На более поздних сроках лечение молочницы Клионом Д не опасно для развивающегося плода, поэтому его часто используют для уничтожения патогена.
Вводить лекарство необходимо перед сном (по 1 свече в сутки, предварительно ее смочив). Длительность лечения – 10 дней.

Гексикон
Свечи Гексикон – безопасное для будущей мамы и малыша средство, которое действует местно и не всасывается в кровь. Это один из таких препаратов от молочницы, которые можно беременным в первом, втором и в третьем триместре. Более того, часто гинекологи назначают свечи непосредственно перед родами, что предотвращает инфекции и осложнения после рождения ребенка.
Чтобы избавиться от молочницы, нужно вводить Гексикон во влагалище не более 2 раз в сутки в течение 10 дней.
В ряде случаев реакцией на препарат может быть сильный зуд. Это нормально, через некоторое время неприятный симптом проходит.
Нео-Пенотран форте
Препарат быстро снимает симптомы молочницы, но его использование не рекомендуется на начальном сроке беременности. Исключение составляют случаи обширной затяжной инфекции.
Дозировка индивидуальна для каждого клинического случая и определяется только наблюдающим гинекологом. Продолжительность терапии 7-14 дней.
Гино-певарил
Применение свечей этих противопоказано в первом триместре беременности. На более поздних сроках препарат от молочницы назначается беременным в исключительных случаях, под строгим контролем наблюдающего гинеколога. В основном тогда, когда грибы Кандида адаптируются к другим лекарствам, и при затяжной инфекции.
Обычная схема лечения: ежедневно вводится по одной свече. Длительность терапии – 3 дня.
При острой молочнице, чтобы уничтожить патоген и минимизировать риск рецидива, назначается недельный курс лечения – используют по 1 свече дважды в сутки.
Кандинорм
Препарат представляет собой комплексное средство от молочницы. Обладает высокой активностью в уничтожении патогена, разрушает клеточную структуру грибов Кандида, подавляя их рост.

Комплекс объединяет гель для наружного (30 мл) и внутривагинального применения (6 мл). Средство для наружного использования можно применять для гигиены наружных половых органов 1-2 раза (гель смягчает слизистую, снимает сухость, раздражение, очищает). Препарат для введения во влагалище используется 1 раз в сутки перед сном.
Полижинакс
Препарат активно устраняет грибок, борется с воспалением, восстанавливает слизистую. В ряде случаев может нарушить нормальную флору влагалища, поэтому его нередко назначают вместе с пробиотиками (Хилак форте, Бифидумбактерин).
Запрещено использование свечей в первый триместр. Оптимальное время применения – третий триместр.
Длительность лечения молочницы Полижинаксом – 12 дней. Используется 1 суппозиторий один раз в сутки.
Ливарол
Свечи разрешены во 2 и 3 триместре, в первом применение запрещено. На поздних сроках помогает быстро и действенно устранить симптомы молочницы, подавить рост грибов. Ливарол действует только на слизистую влагалища, не проникает в кровь, поэтому безопасен для плода. После лечения Ливаролом риск рецидива минимальный.
Используется по схеме: 1 суппозиторий в день интравагинально перед сном, не больше пяти дней.
Йодоксид
Свечи Йодоксид разрешено применять на самых ранних сроках беременности. Активное вещество – йод, обладающий антисептическим и дезинфицирующим действием.
С осторожностью препарат для уничтожения молочницы используется в более поздние периоды, поскольку в это время у плода формируется щитовидная железа, и дополнительный прием йода не рекомендуется.
Обычно лечение длится 2 недели. Дозировка – ежедневно вагинально вводится 1 свеча перед сном.
За счет содержания йода, препарат обладает легким красящим эффектом, поэтому утром можно обнаружить желтоватые следы на белье.
Ломексин
Препарат противопоказан на раннем сроке вынашивания, в оставшийся период беременности применяется с осторожностью. Пока не проводилось исследований, определяющих степень воздействия лекарства на будущую маму и плод.
Под наблюдением гинеколога возможно применение на более поздних сроках беременности, потому что активное вещество действует местно (на слизистую влагалища) и в кровь не всасывается.
Схема лечения: введение одной свечи во влагалище перед сном. При сохранении симптоматики молочницы, по истечении 3 дней стоит повторить введение лекарства.
Гинезол 7
Применение препарата небезопасно при вынашивании малыша. Его назначение обосновано лишь в крайних случаях – когда грибок адаптировался или не реагирует на другие средства от кандидоза. Свечи действуют местно, то есть активное вещество влияет на слизистую влагалища, не попадая в кровь. Поэтому выверенная гинекологом дозировка плоду не навредит.
Схема использования: 1 свеча в сутки вагинально перед сном. Длительность курса от 7 до 14 дней (определяется наблюдающим гинекологом).
Макмирор
Правила применения свечей варьируются в зависимости от триместра:
- Первый. Свечи от молочницы Макмирор использовать нельзя, лекарство может навредить формирующемуся плоду.
- Второй. Применение лекарства наиболее действенно. Обычная схема при молочнице – по 1 свече вагинально перед сном в течение 8 дней.
- Третий. Свечи назначаются в исключительных случаях, когда другие лекарства не действенны.
Нистатин
Недорогие свечи от молочницы при беременности Нистатин быстро уничтожают инфекцию, но запрещены в I триместр.
Максимальный эффект достигается, если средство назначается впервые. Стандартная схема – 1 свеча вагинально перед сном. При обширной инфекции рекомендуется применение свечей 2 раза в день. Длительность использования – 10-14 дней.
Препарат противопоказан в следующих случаях:
- первый триместр;
- патологии печени;
- гиперчувствительность;
- панкреатит, язвенные поражения желудка и двенадцатиперстной кишки;
- грудное вскармливание.
Вагиклин
Разрешено применение лекарства во 2-3 триместрах под наблюдением врача. Стандартная схема использования при молочнице: вводится по 1 свече в день перед сном 7-10 дней. Суппозитории имеют очень мягкую консистенцию, легко тают, и средство вытекает из влагалища. Поэтому вводить его нужно лежа на спине, после погружения сохранять такое положение полчаса.
Флуомизин
В 1 и 2 триместр Флуомизин используется только по рекомендации гинеколога, поскольку данные о влиянии на плод и будущую маму на этом этапе вынашивания отсутствуют. Кроме того, препарат запрещен при эрозии, нарушении целостности слизистой влагалища.
Обосновано применение свечей Флуомизин в 3 триместр, при выявлении молочницы после 34 недели.
Схема: одна таблетка вагинально на ночь. Продолжительность курса – 6 дней.
Дермазол
Свечи назначаются беременным во 2-3 триместре для лечения молочницы в острой или хронической форме. На начальном сроке применение лекарства запрещено. К другим противопоказаниям относятся патологии надпочечников, печени, гиперчувствительность к составляющим лекарства.
Лечение: в течение 5 дней на ночь вводится 1 свеча вагинально. Процедура проводится ежедневно.
Чем нельзя лечиться беременным
Существует ряд средств от молочницы, запрещенных на любом этапе беременности: Флуконазол, Флюкостат, Дифлюкан. Активным веществом препаратов является флуконазол, чье влияние негативно в любом триместре:
- Ранний срок беременности. Вещество увеличивает вероятность выкидыша, замирания плода.
- Во втором триместре прием препаратов с флуконазолом приводит к задержке развития систем и органов, врожденным дефектам.
- На последних сроках вещество может стать причиной врожденных аномалий, которые могут вызвать смерть плода.
Правила гигиены на время лечения
Молочница у беременных успешно лечится. Чтобы победить грибок как можно быстрее, помимо укрепления иммунитета и коррекции питания, требуется соблюдение особых правил гигиены:
- Перед введением свечей нужно тщательно мыть руки. Иначе к кандидозу могут присоединиться другие инфекции.
- Использовать натуральное свободное белье. Слишком узкие плотные трусики затрудняют воздухообмен интимной зоны, что создает благоприятные условия для размножения патогена.
- Не использовать ежедневные прокладки.
- Применять только специализированные средства, предназначенные для гигиены интимных зон.
Молочница у будущих мам имеет положительный прогноз. Лечение разрешенными препаратами дает быстрый результат, не наносит вреда беременной женщине и плоду.
Пимафуцин: что лечит

Молочница – диагноз, известный не только женщинам, но и мужчинам. Первые проявления заболевания доставляют сильный дискомфорт. Поэтому так важно найти средство, которое может спасти от молочницы на любой стадии болезни.
Как принимать Пимафуцин таблетки
Препарат выпускают в трех лекарственных формах, одна из которых – таблетки. Каждая таблетка содержит натамицин – вещество, успешно борющееся с дрожжевыми грибами, среди которых самый распространенный тип возбудителя – Кандида. Попадая в желудочно-кишечный тракт, натамицин не всасывается, и не действует системно. Оставаясь в кишечнике, препарат избавляет от кандидоза, и не дает распространиться инфекции после терапии антибиотиками. Режим питания не имеет значения при лечении Пимафуцином.
Для лечения кандидоза просвета кишечника взрослым следует принимать по 1 таблетке 4 раза в день. Суточная доза для детей ниже, и составляет 2 таблетки в день. Продолжительность лечения составляет в среднем 5-7 дней.
Для лечения рецидивирующего вагинита, вызванного грибами, таблетки должны дополнять терапию суппозиториями. Принимать таблетки следует по одной, четыре раза в день. Продолжительность лечения может варьироваться от 10 до 20 дней, в зависимости от тяжести заболевания.
От чего помогают свечи Пимафуцин
Свечи назначают для лечения вагинитов и вульвитов, вызванных грибковыми поражениями. Использование Пимафуцина не ведет к снижению чувствительности патогенной флоры к компоненту препарата. В медицине не было замечено случаев резистентности микроорганизмов к натамицину.
Свечи Пимафуцин – надежное лекарство от кандидоза, который чаще всего проявляется белыми обильными выделениями, жжением и зудом на слизистых оболочках половых органов. Для избавления от симптомов и полному излечению кандидоза достаточно вводить 1 суппозиторию, предпочтительно на ночь. Это позволит активному веществу как можно дольше контактировать с пораженной слизистой, благодаря чему лечение будет наиболее эффективным. Свечи являются женской лекарственной формой.
Пимафуцин крем от чего он
Крем не менее эффективен в отношении грибковой инфекции, чем свечи или таблетки. Он рекомендован для мужчин в качестве основного препарата для лечения баланопостита, вызванного грибами класса Кандида. Кроме того, крем может быть использован в качестве лекарственного препарата для лечения наружного отита грибковой этиологии или присоединенной грибковой инфекции.
Можно ли ставить свечи Пимафуцин при месячных
Лечение в период менструации не будет иметь должного эффекта. Попадая во влагалище, суппозиторий начинает таять и превращаться в пенистую массу под действием температуры тела. Во время менструации все действующее вещество будет вымыто из влагалища вместе с выделениями. Инструкция по применению Пимафуцина рекомендует остановить терапию на время критических дней.
Как долго можно принимать Пимафуцин
Длительность применения препарата напрямую связана с тяжестью течения заболевания, а также может меняться, в зависимости от того, рецидивирующее это поражение или первичное. Заболевание, проявившееся впервые, лечат тремя или шестью суппозиториями. Легкую форму молочницы можно вылечить за три дня. В более тяжелых случаях назначают шестидневную терапию. Когда пациент жалуется на повторяющиеся эпизоды поражения, назначают лечение, длительностью до 20 дней. При наличии постоянного полового партнера, лечить нужно и его. Во время лечения половой покой не обязателен, однако нужно использовать барьерные контрацептивы.
Можно ли свечи Пимафуцин при беременности
Период вынашивания ребенка связан с гормональной перестройкой организма и существенным ослаблением иммунитета женщины. В связи с этим, многие женщины, пребывая в интересном положении, лечатся от молочницы каждый месяц. При этом, акушеры-гинекологи, как правило, назначают Пимафуцин в свечах.
Длительность лечения обычно составляет по 3 или 6 дней. До тех пор, пока гормоны женщины вырабатываются с избытком, и условно патогенная флора, которой является Кандида, беспрепятственно разрастается, лечение кандидоза будет носить лишь временный характер. Но сразу после родов женщина забудет о том, что ее мучила молочника большую часть срока.
Что лучше: Пимафуцин или Гексикон
Сравнивая Пимафуцин и Гексикон, нужно помнить о том, что это препараты разной направленности. Гексикон не является фунгицидом. Он является антисептиком и поражает, прежде всего, бактерии. Поэтому Гексикон назначают при бактериальных вагинитах, вызывающих жжение и зуд, которые сопровождаются выраженным неприятным запахом и выделениями зеленоватого цвета.
Пимафуцин действенен только в отношении грибов, и никак не влияет на жизнедеятельность бактерий.
Можно ли Пимафуцин при лактации
Так как натамицин не всасывается ни из желудочно-кишечного тракта, ни через капилляры влагалищных стенок, никакой угрозы попадания препарата в грудное молоко нет, поэтому Пимафуцином может пользоваться женщина, кормящая грудью.
Что эффективнее Пимафуцин или Флюкостат
В основе препарата Флюкостат лежит действующее вещество флуконазол, который является фунгицидом, как и натамицин Пимафуцина. Однако, разница препаратов существенна в механизме действия. Флюкостат продается в форме капсул для приема внутрь. Многим может понравиться, что всего одна выпитая капсула способна избавить от бели и неприятных ощущений, связанных с молочницей, а прием второй капсулы, как правило, является контрольным.
В сравнении с шестидневным курсом Пимафуцина это может показаться плюсом, но воспользоваться этим преимуществом могут далеко не все. Попадая в просвет кишечника, флуконазол полностью всасывается, и через определенное время его можно обнаружить во всех биологических жидкостях человека, в том числе в слюне. Поэтому, его применение при беременности и лактации, а также у пациентов с почечной и печеночной недостаточностью невозможно.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Молочница при беременности
Молочница – заболевание слизистой влагалища и вульвы, вызываемое дрожжеподобными грибами рода Candida, с которым сталкивается 35% женщин во время беременности 1 .

В группе риска по возникновению рецидивирующей формы молочницы находятся те беременные женщины, которые уже имели в анамнезе эпизоды молочницы
Беременность – это особенный период в жизни женщины, организм перестраивается – изменяется гормональный фон, возрастает уровень прогестерона, что приводит к снижению иммунитета, повышается уровень эстрогенов, в связи с чем в слизистой оболочке влагалища накапливается гликоген – питательная среда для дрожжеподобных грибов рода Candida.

Лактобактерии являются преобладающими микроорганизмами микрофлоры влагалища здоровой женщины. Нормальная концентрация лактобактерий обеспечивает необходимую кислотность во влагалище, что подавляет рост грибов. Также лактобактерии участвуют в формировании местного иммунитета
Помимо этого, во время молочницы нарушается микрофлора влагалища – количество лактобактерий резко снижается. Эти изменения приводят к росту и размножению патогенных грибов рода Candida, что ведёт к увеличению числа проявлений острой и рецидивирующих форм молочницы.
- зуд и жжение в области вульвы и/или влагалища, отечность и раздражение в области наружных половых органов
- выделения «творожистого характера» из влагалища, иногда появление неприятного запаха
- боли во время и после полового контакта
- нарушение и болезненность мочеиспускания
Появление хотя бы одного из симптомов является причиной для внепланового обращения к врачу.
Почему важно вовремя диагностировать и лечить молочницу у беременной?

Часть женщин является бессимптомными носителями дрожжеподобных грибов рода Candida и не испытывают ни дискомфорта, ни проявления заболевания на протяжение всего периода беременности 2
Беременная женщина с молочницей (в том числе, и бессимптомный носитель) является источником инфицирования своего будущего ребенка. Инфицирование от матери к ребенку происходит в 75-80% случаев 3 . Заражение новорожденного происходит при прохождении по родовым путям (кожные покровы ребёнка соприкасаются с инфицированными слизистыми родовых путей матери). У новорожденных кандидоз проявляется поражением слизистых оболочек и кожи 2 , что может привести к негативным последствиям. Для недоношенных детей заражение грибами рода Candida особенно опасно 2 .
Лечение молочницы

Безопасность и эффективность – основные критерии выбора препарата при лечении молочницы у беременных
Чем раньше проведена диагностика и назначено лечение молочницы беременной женщине, тем меньше риск негативных последствий и осложнений на течение беременности и для здоровья матери, и её будущего ребёнка. При лечении молочницы специалисты рекомендуют комплексный подход к терапии.

Важно выполнять рекомендации специалиста, соблюдая прописанные дозировки и схему применения.
Комплексное лечение должно быть направлено на решение двух задач: устранения причины молочницы (грибы рода Candida) и восстановление микрофлоры влагалища. Важно знать, что не все препараты разрешены к применению во время беременности. Например, большинство препаратов для приема внутрь (системные) и ряд препаратов для местного применения для лечения молочницы противопоказаны во время беременности.
Экофуцин ® в лечении молочницы у беременных
Экофуцин ® разрешен на всех сроках беременности и в период лактации 4
Почему при беременности выбирают Экофуцин ®
- не оказывает системного действия, воздействуя локально в очаге инфекции
- разрешен при беременности, начиная с 1-ого триместра
- разрешен при грудном вскармливании

- практически не всасывается в кровь и не оказывает системного действия
- обладает фунгицидным действием – вызывает гибель клетки гриба
- резистентность к нему не развивается
- не угнетает рост естественной микрофлоры
- активно ферментируется нормальной микрофлорой влагалища, стимулируя рост лактобактерий 6
- вызывает восстановление микрофлоры влагалища, стимулирует местный иммунитет 6

Действующее вещество 7 препарата Экофуцин ® устраняет причину молочницы, а пребиотик 5 в составе препарата Экофуцин ® способствует восстановлению микрофлоры влагалища и укреплению местного иммунитета 6 .
Экофуцин ® , в состав которого входит натамицин и лактулоза, способствует более быстрому клиническому и микробиологическому выздоровлению пациенток с молочницей (включая беременных и женщин в период грудного вскармливания), чем препарат, в состав которого входит только натамицин.

Клиническое излечение достоверно раньше наступило в группе пациенток, применявших препарат Экофуцин.
Кузьмин В.Н., Богданова М.Н. Экофуцин® – первый препарат для эрадикации грибов рода Candida с эффектом стимуляции роста лактобацилл у беременных женщин. РМЖ. 2020; 1; 28-33
Экофуцин ® способствует росту собственных полезных лактобактерий во влагалище практически в 100 раз, благодаря чему снижается количество рецидивов молочницы.

Отмечено более значимое влияние препарата Экофуцин® на увеличение уровня собственных Lactobacillus spp.
Кузьмин В.Н., Богданова М.Н. Экофуцин® – первый препарат для эрадикации грибов рода Candida с эффектом стимуляции роста лактобацилл у беременных женщин. РМЖ. 2020; 1; 28-33
Суппозитории применяют 1 раз в сутки, на ночь, вводят во влагалище, находясь в положении лежа, как можно глубже
Продолжительность курса лечения составляет 3-6 дней. После исчезновения симптомов заболевания рекомендуется продолжать лечение еще несколько дней
Схема применения препарата Экофуцин ® беременной назначается лечащим врачом индивидуально.
Дополнительными условиями эффективной терапии молочницы являются: отказ от вредных привычек, диета с ограничением углеводов, ношение нижнего белья из натуральных тканей и пр.
Важно своевременно обращаться к врачу-гинекологу и исключить самолечение.
1. Тихомиров А.Л., Сарсания С.И. Особенности кандидозного вульвовагинита у беременных на современном этапе. // Фарматека № 9, 2009, с. 64-70.
2. Прилепская В.Н., Мирзабалаева А.К., Кира Е.Ф., Гомберг М.А., Аполихина И.А., Байрамова Г.Р. Федеральные клинические рекомендации «Урогенитальный кандидоз». // 2013.
3. Куперт А.Ф., Акудович Н.В., Хороших О.В., Верещагина С.А., Хмель Т.В. Особенности клиники и лечения вагинального кандидоза у беременных в зависимости от вида грибов рода Candida. // Гинекология. т. 05, N 5б, 2003.
4. Инструкция по применению лекарственного препарата Экофуцин ® .
5. Вспомогательное вещество, лактулоза.
6. Диковский А.В., Дорожко О.В., Рудой Б.А. Фармацевтическая композиция антимикотиков и пребиотиков и способ лечения кандидозных вагинитов. //Международная публикация WO 2010/039054 А1.
7. Действующее вещество, натамицин.
Если у Вас есть претензии к качеству продукции, либо Вы хотите сообщить о нежелательном явлении, индивидуальной непереносимости, отсутствии заявленной эффективности, случаях передачи инфекционного заболевания через лекарственный препарат, нежелательных реакциях, возникших вследствие злоупотребления препаратом или других случаях неблагоприятного воздействия в результате приёма лекарственных препаратов производства компании АО «АВВА РУС», Вы можете сообщить о них производителю:
Молочница во время беременности
Хотя молочница (кандидоз) является распространенным заболеванием, некоторые женщины никогда не сталкивались с ним вплоть до того, как решили забеременеть, до задержки месячных. Во время вынашивания ребенка организм будущей матери претерпевает ряд гормональных перестроек, что приводит к изменению состояния слизистых в половых путях, рН среды, снижению иммунного ответа. Всё это создает благоприятные условия для развития этой болезни. Как же проявляется молочница во время беременности, как и чем ее лечить и опасна ли она для женщины и ее малыша?

Молочница во время беременности
Причины возникновения
Молочница представляет собой инфекционное заболевание, которое вызывают условно-патогенные микроорганизмы – грибки рода Candida. В малых количествах они могут присутствовать во рту, влагалище и толстой кишке здоровой женщины, не вызывая при этом неприятных ощущений и быть без зуда. Однако в некоторых случаях (в частности – при беременности) может наблюдаться активный рост этого грибка из-за снижения уровня лактобактерий, формирующих микрофлору микрофлору влагалища – в связи с этим создаются подходящие условия для появления молочницы.

Молочница при беременности, лечение
Почему же молочница у женщин при беременности встречается так часто и каковы причины ее появления?
-
Иммунологические изменения. В первом триместре большинство будущих мам отмечает ухудшение иммунитета. Оно является важным условием нормального вынашивания ребенка. Если снижение защитных сил организма отсутствует, возникает опасность прерывания беременности: в таком случае иммунная система матери воспринимает плод в качестве чужеродного объекта и отторгает его.
Из-за ухудшения иммунитета возможен рост патогенной и условно-патогенной микрофлоры – в частности, грибка Candida.
- Несбалансированное питание. Если в рационе будущей мамы присутствует большое количество простых углеводов (в частности – сдобной дрожжевой выпечки и сахара), вероятность развития молочницы возрастает.
- Нарушение работы кишечника. Многие женщины (до 70%), ожидающие появления на свет малыша, сталкиваются с запором, а также страдают от дисбактериоза кишечника. Эти проблемы приводят к застою каловых масс и интоксикации организма, вследствие чего у будущей мамы может развиться как кишечный, так и вагинальный кандидоз.
Помимо указанных причин существуют следующие предпосылки к ее развитию:
- Стресс.
- Сахарный диабет и другие эндокринные нарушения.
- Хронические воспалительные процессы в органах малого таза.
- Ношение неподходящего нижнего белья (тесные синтетические трусы, трусики-стринги).
Симптомы
Существует устойчивое заблуждение, что молочницу можно расценивать как признак беременности на ранних сроках. Однако это некорректно. На самом деле кандидоз встречается далеко не у всех будущих мам, поэтому его нельзя рассматривать как стопроцентный признак беременности.
Симптомы кандидоза следующие:
- Белые (реже – желтоватые) вагинальные выделения, напоминающие творог или сливки и имеющие кислый запах. Редко, бывают жидкие водянистые выделения с кислым запахом.
- Покраснение и отечность слизистой влагалища, вызванные воспалительным процессом.
- Вагинальный зуд, сухость и жжение, наиболее заметные при мочеиспускании, во время и после секса.
Чем опасна молочница при беременности: последствия кандидоза
Несмотря на то, что кандидоз во время беременности в большинстве случаев не приносит вреда плоду, лечить болезнь все-таки нужно. Это необходимо делать хотя бы потому, что из-за сухости и зуда во влагалище качество жизни женщины существенно снижается: будущая мама становится раздражительной и нервной, а в некоторых случаях неприятные ощущения способны быть настолько интенсивными, что она не может нормально спать. Подобный стресс приводит к увеличению концентрации адреналина и кортизола в крови будущей мамы. Рост уровня этих гормонов может стать причиной спазма кровеносных сосудов, способного привести к кислородному голоданию плода. К счастью, такое неочевидное последствие случается редко.
Возникновение молочницы на ранних сроках беременности чревато не только снижением качества жизни женщины, но и тем, что именно в течение первого триместра происходит закладка большинства органов и систем эмбриона.
Поэтому стресс и постоянное чувство дискомфорта могут стать причиной нарушений формирования органов плода.
Крайне редко встречаются случаи, когда слизистая пробка, закрывающая шейку матки и препятствующая проникновению в ее полость патогенных микроорганизмов, в первые дни беременности оказывается не до конца сформирована. Это значит, что нельзя исключать возможность проникновения в полость матки возбудителей недуга. Однако такие случаи встречаются очень редко и являются, скорее, исключением.
Что касается развития кандидоза на более поздних сроках беременности, то в таком случае нужно учитывать возможность появления следующих проблем:
- Воспаление стенок влагалища приводит к тому, что они теряют эластичность. При прохождении ребенка по родовым путям возникает вероятность их разрывов.
- Из-за нарушения баланса вагинальной микрофлоры у будущей матери могут развиться другие инфекционные заболевания.
- Молочница способна привести к прогрессированию развития эрозии шейки матки. В свою очередь, шейка матки с эрозией (если речь идет именно о ней, а не об эктопии) хуже растягивается – это может стать причиной ее разрывов.
- В случае естественного родоразрешения ребенок может заразиться молочницей при прохождении через влагалище. Если это произошло, болезнь обычно локализуется во рту или на кожных покровах новорожденного.
Инфицирование младенца кандидозом во время его прохождения по родовым путям может быть особенно опасно для недоношенных детей. Дело в том, что у таких малышей недостаточно развита иммунная система, поэтому даже относительно безобидная инфекция может протекать весьма тяжело.
Лечение
Терапия кандидоза зависит от интенсивности заболевания и триместра беременности. Лечение молочницы при беременности является медикаментозным и должно быть назначено только акушером-гинекологом. Заниматься самолечением в это время опасно, так как женщина по незнанию может причинить вред ребенку. Чтобы терапия была эффективной, лечиться должна не только будущая мама, но и ее партнер.
На время лечения рекомендуется воздержаться от половой активности или же использовать средства барьерной контрацепции. Нарушенный влагалищный биоценоз, наблюдающийся при кандидозе, провоцирует снижение местного иммунитета, поэтому патогенным агентам легче удается проникать в половые пути будущей мамы.
Эффективные медикаментозные препараты и средства от молочницы при беременности
Для терапии молочницы на ранних сроках беременности (в первом триместре) в основном используются местные средства – суппозитории, вагинальные таблетки, растворы, мази и кремы. По сравнению с препаратами для приема внутрь, активные компоненты средств для местного применения не проникают в системный кровоток женщины и, соответственно, не оказывают влияние на внутренние органы плода, находящиеся в это время на этапе формирования. Во втором и третьем же триместре большинство органов и систем малыша уже сформировано, так что при необходимости врач может посоветовать принимать более широкий спектр препаратов без опасений за здоровье ребенка.

Причины молочницы
Свечи от молочницы при беременности
При терапии данного заболевания активно применяются вагинальные суппозитории. Их основным действующим веществом может быть натамицин, нифурател, повидон-йод, клотримазол, нистатин.
- Натамицин не всасывается в системный кровоток через слизистые оболочки, поэтому суппозитории с этим активным компонентом чаще других назначают будущим мамам при наличии у них кандидоза. Согласно данным исследований, проводившихся в Научно-исследовательском центре акушерства и гинекологии при Российской Академии Наук, препараты с натамицином являются одними из наиболее эффективных средств лечения. Однако назначать их должен только врач.
- Средства, имеющие в составе нифурател, используют только в тех случаях, когда потенциальная польза превышает возможный вред для плода. Это обусловлено тем, что активный компонент подобных суппозиториев способен проникать сквозь плацентарный барьер. Поэтому ни в коем случае нельзя самостоятельно назначать себе такие препараты: делать это может исключительно врач, если заболевание не проходит.
- Повидон-йод способен преодолевать плацентарный барьер, поэтому суппозитории с этим активным компонентом назначают беременным крайне редко и только в тех случаях, если ожидаемый положительный эффект превышает потенциальный вред. Лечение кандидоза с использованием препаратов, содержащих в составе повидон-йод, должно проводиться под строгим контролем врача.
- Суппозитории с клотримазолом обычно не назначают беременным пациенткам в 1 триместре. Во 2 и 3 триместре использование свечей с клотримазолом разрешено только по назначению врача.
- Нистатин в незначительном количестве проникает в кровоток. Поэтому суппозитории, имеющие в составе этот активный компонент, обычно назначают беременным только в том случае, если потенциальная польза превышает возможный вред. Использовать такие свечи можно только под контролем врача.
Крем или мазь от молочницы при беременности
Чем лечить молочницу при беременности, помимо суппозиториев?
Для этой цели используют вагинальные кремы и мази, главными активными веществами которых обычно бывают бутоконазола нитрат, клотримазол и пр.
Эти средства запрещены к использованию в первом триместре. Их используют исключительно во втором и третьем триместре и только после назначения врачом.
В дополнение к наружным средствам, назначенным врачом, можно использовать восстанавливающий гель «Гинокомфорт». Над его созданием работали специалисты фармацевтической компании ВЕРТЕКС, гель имеет полный перечень необходимых документов и сертификатов. Кроме того, он прошел клинические исследования, проведенные на кафедре дерматовенерологии с клиникой СПбГМУ под руководством Игнатовского А .В. и Соколовского Е. В. В ходе исследования было установлено, что данный продукт обладает высокой эффективностью и может применяться в качестве вспомогательного средства при традиционной медикаментозной терапии дисбиотических вагинальных состояний (в том числе – кандидоза). Гель хорошо переносится пациентками и не вызывает аллергических реакций. В состав средства входят такие активные компоненты, как молочная кислота и масло чайного дерева. Помимо противомикробного действия, восстанавливающий гель помогает восстановить нарушенную при лечении молочницы нормальную микрофлору и поддерживает ее на физиологическом уровне, препятствуя риску ремиссии заболевания. Кроме того, он быстро помогает справиться с зудом и жжением в интимной зоне.

Молочница при беременности, чем лечить
Таблетки от молочницы при беременности
При терапии молочницы важная роль отводится вагинальным таблеткам. Обычно их не назначают в первом триместре беременности. Что касается более поздних сроков, то применение подобных средств должно проводиться под контролем врача, причем только в тех случаях, когда потенциальная польза превалирует над возможным вредом. Как и суппозитории, они вводятся во влагалище при помощи аппликатора; однако, в отличие от свеч, таблетки полностью всасываются в слизистую и после их использования на нижнем белье остается меньше следов. Действующие компоненты таблеток и суппозиториев обычно совпадают.
Хлоргексидин и мирамистин
Данные антисептики назначают для орошения стенок влагалища при помощи распылителя. При беременности хлоргексидин и мирамистин используют только после консультации с врачом.
Народные средства
Многие женщины во время вынашивания малыша предпочитают лечить молочницу средствами народной медицины, так как опасаются, что медикаменты могут причинить вред ребенку. Однако нужно понимать, что «бабушкины» методы редко бывают эффективны, а их длительное применение может усугубить ситуацию. Поэтому если вы задались вопросом «Как избавиться от молочницы во время беременности с помощью народной медицины?», обязательно проконсультируйтесь с врачом по поводу использования этих методов.
Спринцевания ромашкой и содой от молочницы при беременности: польза или вред?
В народе широко распространено ошибочное мнение об эффективности спринцеваний с раствором соды или отваром ромашки. Однако спринцевания крайне нежелательны, потому что они приводят к вымыванию полезной вагинальной микрофлоры.
Масло чайного дерева от молочницы при беременности
Масло чайного дерева обладает антисептическими, противомикробными и подсушивающими свойствами, благодаря чему часто используется для лечения кандидоза. Оно входит в состав моющего геля Гинокомфорт, который можно использовать для ежедневного подмывания во время беременности.

Молочница во время беременности, как лечить
Питание при молочнице
Будущая мама должна тщательно следить за своим рационом. Желательно отказаться от сдобной выпечки, сладостей, кетчупа, майонеза, ферментных сыров, белого риса, консервов, копченых, маринованных и жареных блюд, уксуса и соевого соуса, алкоголя (особенно пива), кваса и кофе. Указанные продукты вообще не рекомендованы женщинам в положении, тем более – при наличии молочницы.
Отдельное внимание стоит уделить кисломолочным продуктам. В отличие от цельного молока, которое не желательно употреблять при молочнице, кефир, натуральный йогурт и творог благотворно сказываются на состоянии вагинальной и кишечной микрофлоры.
Профилактика заболевания
Чтобы обезопасить себя от появления молочницы, будущая мама должна отдавать предпочтение просторному хлопковому нижнему белью, следить за рационом, отказаться от частого использования ежедневных прокладок, меньше нервничать и уделять больше времени отдыху, своевременно проходить гинекологическое обследование и сдавать мазок для анализа.
Важная роль отводится соблюдению правил личной гигиены. Нужно ежедневно подмываться с использованием специальных средств: например, моющих гелей «Гинокомфорт». В его состав входит молочная кислота, позволяющая поддерживать баланс микрофлоры на оптимальном уровне, а также лактат натрия, масло чайного дерева, экстракт ромашки, пантенол и бисаболол. Эти активные компоненты способствуют бережному очищению интимной зоны, оказывают противомикробное и антисептическое действие.

Молочница при беременности у женщин Источники:
- ОСОБЕННОСТИ ТЕЧЕНИЯ БЕРЕМЕННОСТИ, РОДОВ И ПОСЛЕРОДОВОГО ПЕРИОДА У БЕРЕМЕННЫХ С ВУЛЬВОВАГИНАЛЬНЫМ КАНДИДОЗОМ. Куперт А.Ф., Акудович Н.В., Куперт М.А. // Сибирский медицинский журнал (Иркутск). – 2008. – № 6. – С. 27-29.
- ПЕРИНАТАЛЬНЫЕ ИСХОДЫ ПРИ ВУЛЬВОВАГИНАЛЬНОМ КАНДИДОЗЕ. Акудович Н.В., Куперт А.Ф., Ветохина А.В. // Acta Biomedica Scientifica. – 2004. – №2. – С. 14-17.
- ВУЛЬВОВАГИНАЛЬНЫЙ КАНДИДОЗ И БЕРЕМЕННОСТЬ. Акудович Н.В., Куперт А.Ф. // Сибирский медицинский журнал (Иркутск). – 2004. – С. 38-39.
Беременность и вагинальный кандидоз: современное состояние проблемы (обзор литературы). Карапетян, Т. Э. // Гинекология. — 2008. — № 2. — С. 4–8.
Кандидозный вульвовагинит у беременных женщин: современные подходы к лечению. А.К. Мирзабалаева // Гинекология: журнал для практических врачей. — 2005. — Т. 7, № 4. — С. 236–240.
Вагинальный кандидоз при беременности. О. А. Пересада [и др.] // Медицинские новости. — 2004. — № 6. — С. 91–93.
Популярные вопросы
Замучила молочница. Лечилась последний раз в июле. Врач выписала таблетки флуконазол мне и мужу на 1,3,7 и 10 день по одной, бактистатин, и свечи вагинорм. Свечи вставляла, но мне кажется после них процесс усугубился. И вот снова зуд и молочные выделения. Подскажите, пожалуйста, чем все таки нужно лечиться? Ранее во время беременности назначали свечи Пимафуцин. Здравствуйте! Учитывая рецидивирующее течение заболевания порекомендую сдать анализ – посев на неспецифическую микрофлору с определением чувствительности к антибиотикам. Это позволит верно назначить противогрибковый препарат. А далее необходимо провести этап восстановления микрофлору и баланса рН среды в половых путях. С этой целью подойдет гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день до 10 дней.
У меня постоянные рецидивы молочницы, что мне только не выписывали за эти два месяца и клотримазол свечи и таблетку флуконазола выпила, даже 2, затем клиндацин 6, но мазок сдавала она не уходила, из симптомов только ужасное сильное жжение. Выписали нистатин свечи и таблетки, всё было бесполезно. Сейчас выписали пимафуцин таблетки и свечи. Ничего не помогает, купила даже лактацид фарма, но у меня так и жжет, помогите, я так уже не могу. Здравствуйте! Для правильно спланированной терапии необходимо знать чувствительность к противогрибковым препаратам и возможное сочетание с другими патогенными микроорганизмами. Вам необходимо сдать посев на неспецифическую микрофлору с определением чувствительности к антибиотикам и анализ методом ПЦР на ИППП. Далее провести этап восстановления микрофлоры половых путей.
Здравствуйте, проблема насущная, появилась молочница в остром виде, к врачу не могу попасть на данный момент т.к. нахожусь в другом городе, и уезжать через 10 дней, сил терпеть уже нет, ужасный зуд, творожные выделения (жёлтого цвета), больно ходить в туалет. Вчера купила таблетку Флюкостат, выпила на ночь, на утро в туалет ходить не больно, выделения немного уменьшились, но зуд мучает с такой же силой, и опухшие половые губы. Подсказали, что можно ставить свечи пимафуцин. Подскажите, как поступить? Здравствуйте! Можно воспользоваться Вашим средством , а по возвращению обязательно провести обследования и консультацию врача.
Была молочница, пропила флуконазол и прошла курс кандид б6, для восстановления флоры применяю гинокомфорт чайное дерево, можно ли сочетать с ацилактом, или это одно и то же? Через сколько дней после курса восстановления можно сдавать бак посев? Здравствуйте! Сочетать данные средства можно, так как гель Гинокомфорт с маслом чайного дерева обеспечивает оптимальную рН среду в половых путях и содержит молочную кислоту, а свечи содержат лактобактерии. Посев сдается через 3-4 дня после завершения лечения или после очередных менструаций.
Лечение молочницы при беременности

К.м.н., ассистент кафедры акушерства и гинекологии Лечебного факультета РНИМУ им. Н.И. Пирогова, врач акушер-гинеколог высшей квалификационной категории.

Во время беременности к своему здоровью нужно относиться еще более внимательно: любая инфекция или вирус могут воздействовать на плод. Но сделать это не так-то просто: из-за перестроек в организме будущей мамы иммунитет снижается, и риск заболеть значительно возрастает. Так молочница или вульвогинальный кандидоз у беременных женщин встречается в три раза чаще. Во время беременности молочница чревата осложнениями и может возрасти риск преждевременных родов или невынашивания беременности. Также если во время родов ребенок пройдет через инфицированные родовые пути, то тоже может заразиться кандидозом. Итог — поражение ротовой полости, пищевода и кожи. У недоношенных детей последствия могут быть еще серьезнее: кандидозная пневмония и даже грибковый сепсис. Поэтому так важно вовремя распознать болезнь и подобрать правильное лечение. К счастью, терапию можно начинать при любом сроке беременности.
Молочница у беременных: причины
- Снижение иммунитета
Главная причина активного размножения грибка рода Candida у беременных женщин — снижение защитных функций организма. Иммунитет снижается по естественным причинам: чтобы плод не был отторгнут организмом матери. Это помогает благоприятному росту и развитию малыша, но делает его маму более восприимчивой к инфекциям, в том числе и к молочнице. - Гормональный дисбаланс
Во время беременности значительно меняется гормональный фон: увеличивается количество эстрогенов. Из-за этого слизистая оболочка влагалища производит больше гликогена, что приводит к активизации грибка рода Candida. - Злоупотребление углеводами
Как бы не хотелось сладкого, стоит тщательно следить за своим питанием — сахар провоцирует рост грибковой флоры. А глюкоза у беременных утилизируется медленнее, чтобы легче и быстрее попадать к плоду. - Стресс
При беременности эмоциональный фон становится нестабильным, настроение быстро меняется, а небольшие проблемы могут восприниматься как конец света. Из-за постоянного эмоционального напряжения вырабатывается гормон стресса — кортизол. Он поддерживает тонус организма, но в некоторых случаях может нарушить работу иммунитета. - Несоблюдение интимной гигиены
Ежедневные прокладки создают идеальную среду для размножения кандиды. Чтобы этого не случилось, регулярно меняйте средство гигиены и не забывайте подмываться минимум раз в сутки. - Тесное белье
В плотных колготках и тесном синтетическом белье кожа постоянно потеет — создаются идеальные условия для роста грибов и бактерий. - Любовь к антибактериальному мылу
В самих по себе антибактериальных средствах нет ничего плохого — антисептиком можно, например, обрабатывать кожу после эпиляции. Но ежедневно пользоваться антибактериальным мылом не стоит: у него довольно агрессивный состав, который увеличивает риск пересушить слизистую и нарушить микрофлору влагалища. А это может привести к избыточному размножению грибов рода Candida. - Недолеченные болезни
Хронические заболевания: патология щитовидной железы, сахарный диабет, недолеченные воспалительные процессы половых путей — также могут стать причиной появления кандидоза.
Симптомы заболевания
Молочница всегда проявляется одинаково:
- Влагалищные выделения
Обычно они густые, похожие на творог, белого или желтоватого оттенка. Но иногда могут быть жидкими и прозрачными. Такие обильные выделения бывают похожи на околоплодные воды и могут напугать будущую маму. Если вы заметили такой признак, обязательно обратитесь к врачу и сдайте тест на определение подтекания околоплодных вод. - Зуд и жжение
В области вульвы и влалагалища появляются неприятные ощущения, которые усиливаются во время мочеиспускания или водных процедур. - Покраснение и отек половых органов
Постоянные выделения из влагалища раздражают половые губы и промежность. - Боль во время полового акта
Из-за молочницы во время занятия сексом может появляться дискомфорт и болезненные ощущения, из-за которых некоторые женщины решают отказаться от интима. - Резкий запах
Из-за большого количества выделений из половых органов может появиться прелый или кисловатый запах.
Диагностика
У женщины в положении присутствуют характерные влагалищные выделения — бели. Они обильные, белые, по консистенции напоминают разведенную сметану. Поэтому, основываясь только на одном симптоме, определить молочницу у беременных нельзя — обязательно нужно взять мазок.
С помощью гинекологического зеркала врач осмотрит слизистую влагалища и шейки матки, оценит характер выделений и проверит, есть ли воспаление. Возьмет мазок. Анализ определяет уровень лейкоцитов и наличие грибка.
При рецидивирующем вульвовагинальном кандидозе может потребоваться сдать бактериологический посев. Он выявит возбудителя и его чувствительность к различным препаратам.
Методы лечения
Грибок Candida albicans — это условно-патогенный микроорганизм. Он всегда присутствует на слизистых: во рту, кишечнике и влагалище, поэтому полностью от него избавиться невозможно, да и не нужно. Обычно грибок никак не проявляет себя. Но при гормональных колебаниях или на фоне нарушения иммунитета, он начинает усиленно размножаться — появляется кандидоз. Во время беременности лечить его нужно обязательно под руководством врача, чтобы не нанести вред ребенку.
Разбираемся, какие методы борьбы с молочницей можно применять в каждом триместре.
Первый триместр
На ранних сроках беременности лечить молочницу не так просто: в этот момент начинаются формироваться жизненно важные органы ребенка, поэтому выбор лекарств ограничен. Можно использовать только местные средства: вагинальные свечи, суппозитории или кремы. Обычно гинекологи прописывают препараты на основе натамицина. При этом грибок может оказаться устойчивым к разрешенным веществам, поэтому вылечить кандидоз будет трудно.
Лечение молочницы в первом триместре должно не только облегчать симптомы молочницы, но и стимулировать местный иммунитет и восстанавливать микрофлору влагалища.
Второй триместр
Для лечения молочницы во втором триместре спектр разрешенных препаратов шире: можно использовать препараты на основе клотримазола. Выбор конкретного лекарственного вещества всегда должен оставаться за врачом. Начинать лечение самостоятельно опасно: это может грозить рецидивом молочницы и даже осложнениями беременности.
Третий триместр
В третьем триместре плод уже полностью сформирован, поэтому список разрешенных препаратов расширяется. На этом сроке можно с осторожностью применять большинство местных форм антимикотиков или противогрибковых препаратов. В это время особенно важно полностью избавиться от болезни, иначе во время родов можно инфицировать ребенка грибком.
Молочница при беременности: причины, симптомы и лечение

Примерно каждая третья женщина на планете страдает молочницей, а во время беременности риск развития инфекции повышается в несколько раз! Почему так происходит? Чем опасна инфекция для будущего малыша? Можно ли вылечить заболевание во время беременности? Рассмотрим эти вопросы подробно.
Почему возникает болезнь у беременных?
Молочница или вульвовагинальный кандидоз представляет собой инфекционное заболевание, которое вызывается дрожжеподобными грибами рода Candida. Эти микроорганизмы в малом количестве могут присутствовать во влагалище, толстой кишке абсолютно здоровой женщины. Однако при определенных условиях наблюдается активный рост их численности, который сопровождается воспалением.
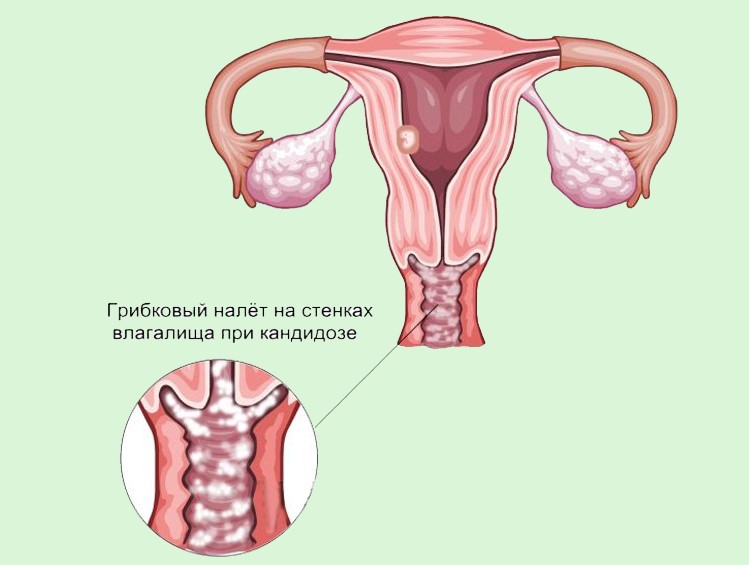
Почему у беременных женщин повышен риск развития молочницы?
Все дело в том, что во время беременности меняется микрофлора влагалища: в ней уменьшается количество лактобактерий. Лактобактерии необходимы для поддержания нормального уровня pH влагалища и подавления роста числа патогенных микроорганизмов, в том числе грибов рода Candida.
Пока соблюдается равновесие между полезными и патогенными «обитателями» микрофлоры влагалища, женщина не чувствует никакого дискомфорта. Когда число лактобактерий снижается, кандиды начинают стремительно размножаться, вызывая неприятную симптоматику.
Вторая причина появления молочницы у беременных — снижение иммунитета, которое является необходимым условием для нормального вынашивания плода. Во время гестации в женском организме начинают синтезироваться особые вещества. Их первостепенная задача — не допустить образование антител, способных вызвать отторжение клеток плода иммунной системой матери.
К дополнительным провокаторам развития молочницы относятся:
- неправильная интимная гигиена. Если во время принятия душа женщина направляет струю воды от анального отверстия к лобку, это способствует попаданию кишечной микрофлоры во влагалище. В результате нарушается физиологическое соотношение между лактобактериями и патогенными микробами;
- хронические воспалительные процессы, при которых обычно снижен иммунитет;
- ношение синтетического белья. Ненатуральные ткани плохо пропускают кислород, необходимый лактобактериям для нормальной работы;
- постоянное использование ежедневных прокладок, которые мешают нормальной циркуляции воздуха. При использовании прокладок в зоне влагалища повышается температура и образуется влажная среда. Это самые благоприятные условия для размножения кандид;
- длительный прием антибактериальных средств;
- переохлаждение.
Какие симптомы указывают на молочницу?
К основным признакам заболевания относятся:
- обильные или умеренные белые выделения творожистой консистенции из влагалища;
- гиперемия и отечность в области вульвы, влагалища. На слизистых оболочках половых органов могут формироваться трещины;
- зуд, жжение в области влагалища. Неприятные ощущения усиливаются после принятия душа, интимной близости, мочеиспускания, во время сна;
- дискомфорт, боль во время полового акта.
Методы диагностики
Диагностика заболевания проводится путем микроскопического исследования гинекологического мазка, а также культуральным методом с посевом на специальные среды. Второй способ считается «золотым стандартом»: он позволяет определить чувствительность организма к противомикробным препаратам.
Как лечится заболевание при беременности?
Сложность лечения молочницы во время беременности заключается в том, что важно соблюдать равновесие между лечебным эффектом и безопасностью плода. В первом триместре гестации происходит закладка внутренних органов эмбриона, и будущий ребенок еще не защищен плацентой. В связи с этим применяются только препараты местного действия, которые не проникают в системный кровоток. Например, на основе натамицина. Во втором и третьем триместрах гестации, когда большинство органов и систем плода уже сформировано, врач может посоветовать использовать более широкий спектр препаратов.
Во время лечения рекомендуется отказаться от интимной близости или использовать во время полового акта барьерные средства контрацепции.
При лечении заболевания важно строго придерживаться схемы, назначенной специалистом. Если ее не соблюдать, то лечебного эффекта не будет, а заболевание может стать хроническим. Вылечить хронический вульвовагинальный кандидоз гораздо сложнее.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Некоторые беременные для лечения молочницы применяют народные средства. Однако «бабушкины» методы не только неэффективны, но и могут навредить. Например, спринцевание раствором соды может привести к вымыванию полезной вагинальной микрофлоры.
Опасно ли заболевание для беременной и плода?
Каждую будущую мамочку волнует влияние молочницы на ее будущего ребенка. И такие волнения не напрасны. Несмотря на то, что заболевание в большинстве случаев не приносит вреда плоду, осложнения все же возможны. В некоторых ситуациях вульвовагинальный кандидоз приводит к следующим последствиям:
- гипоксии плода;
- подтеканию околоплодных вод;
- выкидышу, преждевременным родам.
Одним из самых опасных осложнений молочницы при беременности является инфицирование плода, которое может произойти как в дородовый период, так и во время родоразрешения.
Вероятность заражения плода повышается перед родами, когда исчезает защитная цервикальная пробка. Вход в матку открывается, и инфекционные агенты беспрепятственно проникают в орган, поражая слизистые оболочки будущего малыша.
Наиболее высокий риск заражения возникает во время прохождения плода через инфицированные родовые пути. При родоразрешении путем кесарева сечения заражение ребенка также возможно. Инфицирование особенно опасно для недоношенных детей. У таких малышей ослаблена работа иммунной системы, и любая инфекция протекает тяжело.
Заболевание может нанести вред не только будущему малышу, но и самой беременной. Кроме неприятной симптоматики, кандиды способны вызывать воспалительные процессы органов малого таза. Если инфекция поражает мочевыделительную систему, то могут развиться уретрит (воспаление мочеиспускательного канала), цистит (воспаление стенок мочевого пузыря). После родов у многих женщин наблюдается кандидозный эндометрит, при котором происходит воспаление внутреннего слизистого слоя матки.

В чем заключается профилактика молочницы?
Полностью защитить себя от молочницы во время беременности невозможно, однако каждая женщина в состоянии снизить риск заболевания. Для этого нужно:
- соблюдать правила интимной гигиены: регулярно принимать душ, подмываться в правильно направлении (от лобка к заднему проходу);
- носить свободное белье из натуральных тканей;
- не использовать 24 часа в сутки ежедневные прокладки. Также стоит обращать внимание на их своевременную замену;
- не переохлаждаться;
- рационально питаться, включать в меню продукты, обогащенные витаминами и микроэлементами.
Заключение
Главное правило для любой беременной женщины — своевременное посещение акушера-гинеколога. Регулярное медицинское обследование позволяет обнаружить молочницу на ранней стадии и вовремя начать грамотное лечение.
Молочница во время беременности. Как избежать рисков?
Во всех странах мира в последние годы отмечаются высокие темпы роста вагинальных инфекций. Ведущее место среди них занимает кандидоз или молочница.
Беременные женщины часто сталкиваются с молочницей. Несмотря на кажущуюся безобидность, молочница может представлять серьезную угрозу: она осложняет течение беременности и подвергает риску здоровье мамы и малыша.

Нормальная микрофлора влагалища при беременности
Рассказывает врач-акушер-гинеколог клиники “За Рождение” Дердяй Ольга Сергеевна.
Микрофлора влагалища у здоровой женщины представлена лактобактериями (палочками Додерляйна), которые составляют 95-98% от всех микробов влагалища.
Лактобактерии выполняют защитную функцию, препятствуют размножению патогенной микрофлоры, грибков. Защитные свойства лактобактерий реализуются по-разному: они вытесняют патогенную флору, мешая ей прикрепиться к эпителию слизистой оболочки влагалища, препятствуют размножению патогенных бактерий за счет продукции лизоцима и перекиси водорода, а также в процессе жизнедеятельности, выделяют молочную кислоту, благодаря которой поддерживается кислая среда во влагалище (рН 3,8-4,4), необходимая для подавления вредных бактерий
- Во время беременности происходят гормональные изменения, которые способствуют росту нормальной микрофлоры влагалища: повышение уровня эстрогенов ведет к увеличению количества эпителиальных клеток на слизистой оболочке влагалища и накоплению в них гликогена.
- Гликоген расщепляется лактобактериями, с образованием молочной кислоты, что способствует размножению нормальной флоры и вытеснению патогенной. У здоровой беременной женщины к сроку родов происходит увеличение количества лактобактерий.
Таким образом, при прохождении по родовым путям ребенок получает полезную лактофлору, которая послужит ему защитой от патогенных микроорганизмов.
НО! современная жизнь вносит свои коррективы: стрессы, применение антибиотиков, хронические заболевания, плохая экология препятствуют размножению лактобактерий и на место нормальной микрофлоры приходят патогенные бактерии и грибы.
Молочница «любит» беременных
Практически у половины беременных женщин (40-46%) при беременности возникают признаки молочницы (кандидозного вульвовагинита), и у многих это происходит впервые в жизни.
Молочница вызывается дрожжевыми грибами рода Candida, которые относятся к условно-патогенной микрофлоре. Возникновению молочницы при беременности способствует изменение гормонального фона. При снижении количества лактобактерий, увеличивается содержания гликогена в эпителии влагалища, что ведет к размножению грибов. Прогестерон – гормон сохраняющий беременность, угнетает иммунную систему женщины, что также ведет к снижению защитной функции нормальной микрофлоры влагалища.
Молочница при беременности – важно не пропустить
Характерными клиническими симптомами молочницы являются:
- Зуд
- Творожистые выделения из влагалища.
Зуд может усиливаться во второй половине дня, перед сном, после принятия ванны или душа, длительной ходьбы, полового акта.
Выделения могут быть как обильными, так и скудными, все зависит от объемов поражения и наличия сопутствующей микрофлоры. Однако во время беременности клиника может быть стерта и женщины отмечают лишь дискомфорт во влагалище или в области наружных половых органов.
Диагноз кандидозный вульвовагинит, подтверждается при помощи микробиологических методов исследования (микроскопия мазков влагалищных выделений), их диагностическая ценность достигает 95%.
- Микроскопическое исследование мазков – это один из наиболее простых и доступных методов диагностики кандидоза. Содержимое влагалища наносится на стекло, сушится, окрашивается и исследуется под микроскопом.
- Если грибы Candida присутствуют в количестве
- При присутствии грибов Candida >104 КОЕ/мл и наличии симптомов заболевания – устанавливается диагноз кандидозный вульвовагинит. Во время беременности мазок на микрофлору влагалища берется трижды, в I, II и III триместрах, особенно важны его результаты непосредственно перед родами (на 36 неделе).
Почему лечить обязательно
Любая вагинальная инфекция, в том числе и кандидоз, в период беременности и родов опасна и требует правильног лечения. Кандидозный вульвовагинит связан с повышением риска целого ряда осложнений беременности и родов:
- Возрастает вероятность самопроизвольного выкидыша на ранних сроках и преждевременных родов;
- Инфекция во время беременности может распространиться на плод и околоплодные оболочки, вызвав амнионит (инфицирование околоплодных вод) или хориоамнионит (воспаление околоплодных оболочек); • Повышается риск гипоксии (кислородной недостаточности) плода;
- Увеличивается риск внутриутробной задержки развития плода и рождения ребенка с малой массой тела;
- Преждевременного отхождения околоплодных вод;
- Возрастает риск послеродовой инфекции, в частности эндометрита (воспаления матки);
- Разрыв мягких тканей во время родов
- Кандидозного поражения слизистых оболочек, кожи и дыхательных путей новорожденного.
Дорогие наши будущие мамы, лечение молочницы , а особенно во время беременности необходимо, поэтому при появлении ее симптомов – безотлагательно обратитесь к акушеру-гинекологу, наблюдающему Вашу беременность.
Особенности лечения молочницы в период беременности
Во время беременности применять какие-либо препараты для лечения молочницы, без назначения врача опасно, так как они могут причинить вред здоровью малыша. Лечение молочницы должно быть комплексным и проводится только под контролем акушера-гинеколога.
- Для повышения эффективности проводимой терапии необходимо соблюдать правила интимной гигиены и диету.
Питание при молочнице.
Доказано, что обострение симптомов молочницы отчасти зависит от употребления в пищу некоторых продуктов питания. В связи с этим, рекомендуется исключить из своего рациона продукты, стимулирующих рост дрожжевых грибов. Такие как: сахар, сладкая выпечка, торты, жирная пища, кофеин, газированные напитки, сладкие фрукты, острые и пряные блюда. Необходимо обогатить свой рацион овощами, из них полезны свекла, брюссельская капуста, брокколи, морковь, огурцы, укроп и петрушка. Из фруктов следует отдать предпочтение лимонам, сливам и зеленым яблокам. Особое значение имеет употребление «живых» кисломолочных продуктов, они являются основным источником полезной лактогенной флоры. Черный чай и кофе желательно заменить ягодными морсами, компотами и чаем из плодов шиповника.
Интимная гигиена беременной.
Не последнюю роль в достижении положительного результата лечения молочницы играет гигиена. При появлении симптомов молочницы и для ее профилактики беременным женщинам необходимо придерживаться следующих рекомендаций:
1. При гигиеническом уходе за интимной зоной лучше всего использовать чистую проточную воду. Подмываться следует теплой водой утром, вечером и после интимной близости. Руки обязательно должны быть чистыми. Струю воды необходимо направлять спереди назад.
2. Чрезмерная гигиена, слишком частое мытье с различными средствами, способствует размножению грибов. Также нельзя использовать без назначения акушера-гинеколога спринцевание.
3. Средство для интимной гигиены должно быть без ароматизаторов, красителей и, в идеале, содержать в составе молочную кислоту. После использования его необходимо тщательно смывать чистой водой.
4. Необходимо пользоваться индивидуальным мягким полотенцем. Нельзя интенсивно вытирать гениталии, это вызовет раздражение, достаточно просто промокнуть остатки влаги.
5. Ежедневные гигиенические прокладки создают «парниковый эффект», что способствует размножению грибов Candida. От их использованя лучше отказаться.
6. Нижнее белье должно быть удобное, из хлопка. Натуральная ткань хорошо поглощает влагу и обеспечивает нормальный доступ кислорода. Белье из синтетических тканей, слишком тесная одежда затрудняют вентиляцию и создают благоприятные условия для размножения грибов. Меняйте нижнее белье ежедневно.
7. На период лечения молочницы требуется воздержаться от половой жизни.
8. Необходимо избегать всего, что ведет к перегреву, чрезмерному потоотделению и раздражению кожи интимной зоны.
Медикаментозная терапия.
Лечение молочницы у беременной представляет довольно сложную проблему: часто заболевание вызвано сочетанной грибково-бактериальной флорой, к тому же имеет место недостаточность местной и общей иммунной защиты.
Во время беременности главным критерием подбора препарата для лечения молочницы является его безопасность! В основном отдается предпочтение местному применению средств (свечи, крем). За правильными и качественными рекомендациями необходимо обратится к врачу.

Уважаемые наши будущие мамочки, учитывая опасность молочницы при беременности, пренебрегать ее лечением недопустимо! Помните, присутствие инфекции всегда является фактором риска, как для мамы, так и для малыша.
В нашей клинике прием ведут опытные акушеры-гинекологи, сопровождающие Вас на протяжении 9 месяцев беременности. Для женщин, не состоящих на учете в клинике репродуктивного здоровья «За Рождение» организованы специализированные акушерско-гинекологические приемы по беременности. Специалисты , имеющие большой опыт работы с беременными женщинами профессионально ответят Вам на все интересующие вас вопросы и помогут разобраться в каждой индивидуальной ситуации.
Счастливого Вам материнства!
Врач-акушер-гинеколог клиники “За Рождение” Дердяй Ольге Сергеевна.


