Жизнь после радиочастотной катетерной аблации (РЧА)
ЖИЗНЬ ПОСЛЕ РАДИОЧАСТОТНОЙ КАТЕТЕРНОЙ АБЛАЦИИ (РЧА). ЧТО НУЖНО ЗНАТЬ?
Радиочастотная катетерная аблация (РЧА) – малоинвазивный (нетравматичный) метод хирургического лечения нарушения ритма сердца, имеющий высокую эффективность. Положительный результат достигается в 50-60 % при РЧА фибрилляции предсердий, 75-80% при РЧА атипичного трепетания предсердий и 90 – 98% при РЧА пароксизмальной наджелудочковой тахикардии (АВУРТ, WPW), типичного трепетания предсердий, предсердной тахикардии, наджелудочковой и желудочковой экстрасистолии. Однако, чтобы получить максимальный эффект, мы просим и самих пациентов относиться к своему сердцу с уважением, а к нашим рекомендациям – с ответственностью. Итак:
Рекомендации пациентам после радиочастотной катетерной аблации фибрилляции предсердий (ФП):
- Наблюдение кардиолога (терапевта) по месту жительства.
- Ограничение физических нагрузок в течение 2 недель.
- Контроль суточного мониторирования ЭКГ (ХМЭКГ), ЭХОКГ через 3 месяца по месту жительства.
- Приём Варфарина или новых оральных антикоагулянтов (Прадакса, Ксарелто, Эликвис) не менее 3 месяцев, возможно до 6-12 месяцев, при постоянной форме ФП пожизненный приём.
- Приём антиаритмических препаратов (ААП) не менее трех месяцев. Если на фоне отмены ААП возобновление пароксизмов ФП – продолжить приём. Возможен подбор ААП кардиологом по месту жительства.
- При возникновении пароксизма ФП – вызвать скорую медицинскую помощь 03, снять ЭКГ (Обязательно, оставить пленку ЭКГ на руках у пациента. ), восстановление синусового ритма медикаментозной иили электрической кардиоверсией желательно в течение короткого времени.
- После оперативного лечения ФП в течение трех месяцев эффективность операции не оценивается. В это время могут сохраняться ощущения перебоев в работе сердца, дискомфорт, возможны срывы ритма. У 10-15 % пациентов по истечению трех месяцев сохраняются пароксизмы ФП, может потребоваться повторная консультация аритмолога для решения вопроса о необходимости повторной процедуры. Чаще это пациенты с большим объемом левого предсердия (более 120 мл), персистирующей и длительно персистирующей формой ФП, атипичным трепетанием предсердий.
- При сохранении пароксизмов ФП, при согласии пациента, возможно рассмотреть вопрос о повторной операции иили паллиативном лечении – имплантации однокамерного (в режиме желудочковой стимуляции VVIR) или двухкамерного ЭКС в режиме DDDR с последующей РЧА атриовентрикулярного соединения (создаётся искусственная атриовентрикулярная блокада), когда сердце работает от навязанного ритма ЭКС. Пациент субъективно нарушения ритма сердца не ощущает, но при этом нарушения ритма сердца сохраняются, что требует продолжить приём Варфарина или Прадаксы, Ксарелто, Эликвиса + ААП. Такая процедура улучшает качество жизни некоторым пациентам и позволяет вести им достаточно активный образ жизни.
Рекомендации для пациентов после радиочастотной катетерной аблации АВУРТ, WPW, предсердной тахикардии:
- На следующий день после РЧА АВУРТ, предсердной тахикардии, скрытого WPW – контроль ЧП-ЭФИ в поликлинике ФЦССХ.
После выписки из стационара:
- Наблюдение кардиолога (терапевта) по месту жительства.
- Ограничение физических нагрузок в течение 2 недель.
- ААП отменяются за 10-14 дней до госпитализации, после операции чаще всего не требуется прием ААП т.к. эффективность РЧА составляет более 98%
- При появлении пароксизмов сердцебиения вызвать БСМП «03», снять ЭКГ, при необходимости записаться на повторную консультацию аритмолога в ФЦССХ г.Челябинск (при себе иметь ЭКГ с зарегистрированным нарушением сердечного ритма).
Рекомендации для пациентов до и после радиочастотной катетерной аблации наджелудочковой (СВЭС) и желудочковой экстрасистолии (ЖЭС):
Эффективное лечение аритмии
Радиочастотная аблация или РЧА — высокотехнологичное лечение нарушений ритма сердца без хирургических разрезов. В короткое время из экспериментальных методов РЧА стала стандартом терапии.
Стандартом, тем не менее, доступным только медицинским учреждениям, обеспеченным высокоточным оборудованием и высококлассными специалистами.
При какой аритмии выполняется РЧА?
Аритмии — изменение частоты сердцебиений на неритмичные вызывают нарушения нормальных сокращений сердца, когда к основному и единственному водителю ритма присоединяется несколько дополнительных очагов электрической активности и каждый с собственной программой сокращений сердечной мышцы.
РЧА целесообразна при следующих нарушениях ритма и заболеваниях:
- Желудочковая тахикардия — нормальное, но слишком частое сердцебиение, опасное возможностью «сползания» в мерцательную аритмию и остановку — асистолию;
- Желудочковая экстрасистолия — когда между обычными сердцебиениями внезапно, иногда по определённой системе чередований, после очень короткого интервала следует «внеплановый» удар;
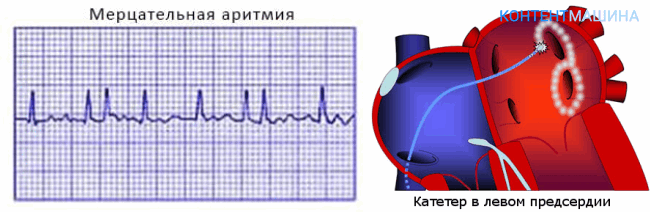
- Фибрилляция предсердий или мерцательная аритмия — несистемное слишком частое сокращение предсердий, не позволяющее желудочкам достаточно наполниться кровью и также полноценно вытолкнуть кровь из полости желудочка;
- Синдром Вольфа-Паркинсона-Вайта (ВПВ) — электрическое возбуждение на сокращение сердечной мышцы начинается исподволь, как бы предваряя каждый сердечный удар и изменяя его эффективность;
- Расширение полостей сердца — дилатация и сердечная недостаточность в дополнение к нарушениям ритма.
Показания и противопоказания для выполнения аблации
Основное показание к вмешательству — наличие у пациента симптомов аритмии, мешающих его нормальной жизнедеятельности.
Хорошие результаты достигаются у пациентов все возрастов, возраст после 65 не является противопоказанием к операции.
Противопоказано выполнение процедуры при любых острых заболеваниях и обострении хронических процессов.
У более чем 90% пациентов сердечный ритм восстанавливается после первой процедуры РЧА.
Через столько дней каждый десятый пациентов с впервые диагностированной МА после восстановления ритма вновь поступает в клинику
Составляет частота повторных госпитализаций составляет у больных с постоянной формой МА (в среднем через 142,5 дня)
Столько пациентов поступают в стационар в течение первых 6 месяцев после последней госпитализации, а 22,7% – в течение первого месяца после выписки
В чем преимущества и недостатки методики РЧА?
РЧА используется при неэффективности лекарственной терапии аритмии. В клинических исследованиях аблация продемонстрировала 60% преимущество по результативности перед первой линией антиаритмической лекарственной терапии.
Тем не менее, не всегда бывает достаточно одного вмешательства для подавления дополнительных очагов возбуждения в сердечной мышце, и требуется повторение манипуляции.
Рецидив аритмии возможен после периода нормального синусового ритма, как правило, поздний — как минимум через год после процедуры, что потребует лекарственной коррекции или повторения РЧА.
Эффективность повторного вмешательства оценивается очень высоко — почти в 90%.
Подготовка к РЧА
Тщательное предоперационное обследование повышает результативность манипуляции и снижает вероятность осложнений
Обязательно выполняется стандартная ЭКГ в 12 отведениях. По назначению врача — суточное мониторирование деятельности сердца по Холтеру
МРТ и КТ сердца выявит разрастание соединительной ткани в мышце и позволит кардиохирургу подготовить индивидуальный план интервенционного вмешательства
За двое суток пациенту требуется отказаться от антиаритмических препаратов и начать приём антикоагулянтов, профилактизирующих созревание тромбов в сосудах
Техника аблации
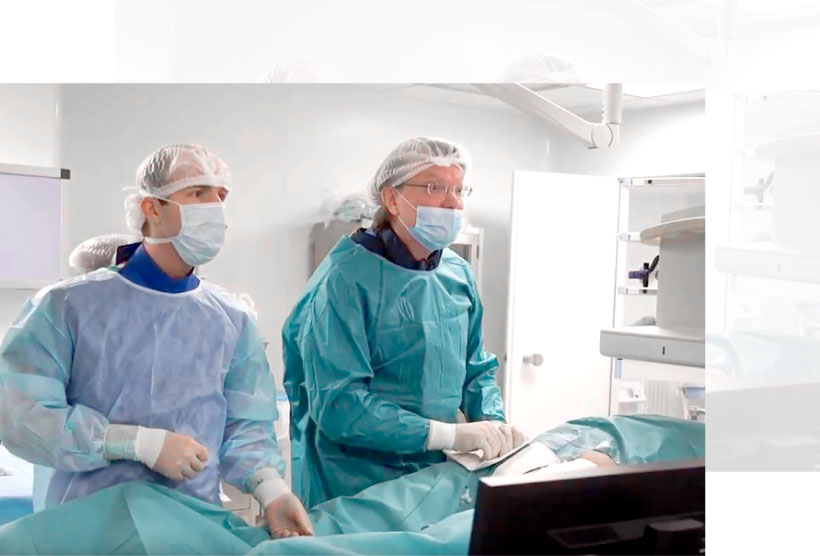
Процедура проводится в специальной оборудованной рентгеновскими установками операционной, что позволяет во время вмешательства отслеживать продвижение зонда по сосудам.
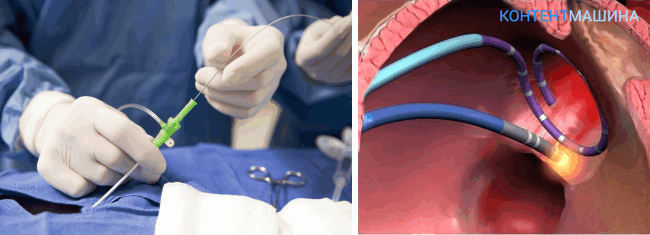
Вмешательство эндоваскулярное — внутрисосудистое, контрастный для рентгена катетер с чувствительным зондом на конце по специальному проводнику вводится в бедренный сосуд и продвигается к сердцу.
Раздражая мышечную ткань слабым током ищут источник патологических импульсов.
Когда в ответ на раздражение источника провоцируется аритмия, которая отражается на электрокардиограмме, место прижигается высокочастотным разрядом, это и есть аблация.
Поскольку источников может быть несколько на прижигание всех может уйти несколько часов. По завершении процедуры некоторое время зонд держат в сердце, проверяя устойчивость восстановленного ритма. На следующие сутки пациента выписывают.


Доктор медицинских наук, профессор, врач-аритмолог. Заведующий кафедрой Кардиологии «Института повышения квалификации ФМБА России
Автор более 650 научных публикаций, 10 монографий, соавтор 3-х сборников клинических рекомендаций ВНОА. Председатель комитета экспертов по разработке Национальных рекомендаций по профилактике внезапной сердечной смерти, главный аритмолог МО РФ
Врач-кардиолог отделения рентгенхирургии-2 (сложных нарушений ритма) Федерального научно-клинического центра ФМБА России, Москва ФНКЦ ФМБА. Доцент кафедры кардиологии Института повышения квалификации ФМБА России.
Соавтор 4 монографий, 20 статей в отечественных журналах (преимущественно журнал Кардиология), 2-х статей на английском языке в журналах Annals of Thoracic Surgery (Hong Kong, 2010) и Journal of Arrhythmia (Japan, 2013)
Цены на РЧА
Радиочастотная аблация фибрилляции предсердий с использованием трехмерной реконструкции камер сердца *
Радиочастотная аблация наджелудочковых и желудочковых аритмий без использования трехмерной реконструкции камер сердца *
* в стоимость операции включено: 2-дневное пребывание в клинике класса «Люкс», послеоперационное непрерывное наблюдение в условиях палаты интенсивной терапии, расходный материал, последующее бесплатное динамическое наблюдение в течение 1 года
мы свяжемся
с вами в ближайшее время
Получите бесплатную консультацию
Мы с удовольствием ответим на все интересующие вас вопросы и посоветуем, что делать именно в вашей ситуации.
Как нас найти?
Москва, Духовской пер., д.22Б.
На личном транспорте: Клиника находится в 500 м от развязки Третьего транспортного кольца и Большой Тульской улицы.
На общественном транспорте: до станции метро «Тульская», далее пешком 5-7 минут.
Что такое радиочастотная абляция сердца. Показания к проведению, подготовка и ход операции
Аритмии объединяют большую группу разнообразных нарушений сердечного ритма.
Наиболее распространенными являются:
- трепетание предсердий
- фибрилляция предсердий или мерцательная аритмия
- желудочковая экстрасистолия
- AV-узловая реципрокная тахикардия
- желудочковая тахикардия.
Впервые подобная малоинвазивная операция была успешно выполнена в 80-х годах XX века.
Радиочастотная абляция сердца представляет собой высокоэффективную альтернативу обычному лекарственному лечению антиаритмическими препаратами или травматичной операции на открытом сердце.
Она проводится врачами-аритмологами или кардиохирургами. В условиях операционной под контролем рентгеновского излучения, без использования скальпеля и разрезов на коже.
Основные показания к проведению операции РЧА
Мерцательная аритмия, она же фибрилляция предсердий, и трепетание предсердий. Эти нарушения сердечного ритма занимают 1-е место по встречаемости среди всех видов аритмий. Опасность заключается в увеличении риска инсульта в 5 раз. Такие инсульты сопровождаются большей смертностью и тяжелой инвалидностью пациентов.
РЧА при мерцательной аритмии проводится в случае неэффективности лекарственной терапии и частых срывах сердечного ритма.
Иногда для достижения стойкого клинического эффекта может потребоваться проведение нескольких процедур.
Наиболее часто радиочастотная абляция сердца выполняется при следующих нарушениях сердечного ритма:
- AV-узловая реципрокная тахикардия. Абсолютными показаниями к проведению абляции являются резистентность к антиаритмическому лечению или непереносимость медикаментозных препаратов.
- Наджелудочковые или же суправентрикулярные тахикардии это: синусовая, синоатриальная тахикардия по механизму re-entry, предсердная тахикардия. Частота сокращений сердца при этих видах аритмий обычно составляет от 150 и выше ударов в минуту.
- Желудочковая тахикардия наиболее опасный вид аритмии, т.к. она может трансформироваться в фибрилляцию желудочков, которая приводит к остановке сердца. Катетерная абляция показана в случае идиопатической, при отсутствии какого-либо органического заболевания сердца, желудочковой тахикардии из выходного тракта левого желудочка, фасцикулярной тахикардии и в некоторых других ситуациях.
- Синдром Вольфа-Паркинсона-Уайта или WPW-синдром. При этом заболевании в сердце существуют дополнительные пути проведения, по которым распространяется неправильный импульс, приводящий к возникновению AV-узловой реципрокной тахикардии.
Противопоказания к проведению РЧА
Радиочастотная абляция сердца может быть отложена или отменена в случае наличия у пациента следующих противопоказаний:
- аллергия на йодсодержащие препараты, поскольку в сосуды вводится контрастное вещество на основе йода;
- острый инфаркт миокарда или инсульт как геморрагический, так и ишемический;
- наличие внутрисердечных тромбов;
- нарушения свертываемости крови – гипокоагуляция или гиперкоагуляция, тяжелая анемия;
- острые воспалительные заболевания;
- хронические заболевания в стадии декомпенсации – выраженная сердечная, почечная, дыхательная недостаточность;
- инфекционный эндокардит.
Предоперационная подготовка
Перед проведением процедуры радиочастотной абляции пациенту необходимо пройти стандартный перечень обследований:
- общеклинические анализы крови и мочи;
- биохимический анализ крови, коагулограмма;
- определение групповой принадлежности крови и резус-фактора;
- маркеры вирусных гепатитов, ВИЧ;
- реакция Вассермана, т.е. анализ на сифилис);
- электрокардиограмма;
- суточный мониторинг ЭКГ – Холтер-ЭКГ;
- эхокардиография – УЗИ сердца.
Аритмолог может назначить проведение дополнительных диагностических тестов.
Нагрузочной пробы на беговой дорожке или велоэргометре, ФГДС, коронарографии, чрезпищеводной эхокардиографии.
Методика проведения радиочастотной абляции сердца
За несколько дней может потребоваться отмена антиаритмиков и антикоагулянтов, например, Варфарина или Аспекарда.
Накануне больной осматривается анестезиологом, в день проведения процедуры исключается завтрак.
Больному необходимо побрить паховые области с обеих сторон.
Радиочастотная абляция сердца проводится в рентген-операционной.
- Пациента размещают на операционном столе и подключают к станции мониторинга показателей ЭКГ, давления и насыщения крови кислородом.
- Для введения лекарственных препаратов в вену устанавливается периферический катетер.
- Все проводимые манипуляции врач осуществляет под контролем рентгеновского излучения. Изображение выводится на монитор в операционной.
- Кардиохирург располагается справа от пациента и обрабатывает операционное поле раствором антисептика.
- Затем осуществляет местную анестезию раствором новокаина или лидокаина в паховых областях и выполняет прокол – пункцию бедренной вены.
- Дальнейшие манипуляции проводятся с помощью инструментария малого диаметра, не более 5 мм. Через нижнюю полую вену к сердцу доставляются катетеры.
- С помощью контрастного вещества на йодной основе, например, Омнипака, Ультрависта, Оптирея, Томогексола, врач находит необходимую сердечную зону.
Это могут быть как левое, так и правое предсердие.
Диагностика очагов аритмии
Очаг аритмии диагностируется путем проведения электрофизиологического катетера и построения карты сердечных импульсов.
Если у пациента отсутствуют симптомы аритмии, оператор провоцирует ее возникновение путем введения специальных лекарственных препаратов.
Или Изопротеренолом, или электрическим воздействием на внутреннюю стенку сердца.
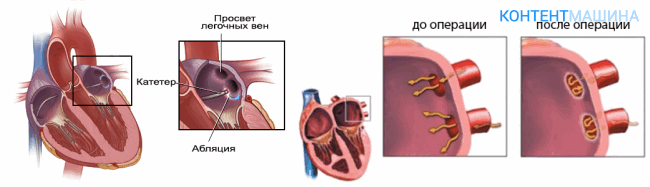
При мерцательной аритмии, очаг располагается вокруг устьев легочных вен. При трепетании предсердии или синдроме WPW – в различных участках любого из предсердий.
Радиочастотная абляция сердца осуществляется локальным высокотемпературным воздействием на фокус нарушения ритма. Что приводит к деструкции и омертвению сердечной ткани.
Так прерывается распространение патологических импульсов по миокарду. При абляции также может использоваться лазерная, ультразвуковая энергия или прижигание низкими температурами –криодеструкция.
Завершающие процедуры РЧА
После завершения РЧА оператор выжидает 15–20 минут и снова пытается спровоцировать приступ аритмии. Если аритмия не появляется, операция признается состоявшейся и завершается.
Время проведения абляции строго индивидуально. Как правило, зависит от вида аритмии и индивидуальных особенностей пациента.
При синдроме WPW, AV-узловой реципрокной тахикардии средняя продолжительность процедуры составляет около 1 часа. В то время как при мерцательной аритмии может потребоваться до 3–4 часов, а иногда и больше.
Катетеры извлекаются из бедренных сосудов, изредка место доступа зашивается 1–2 швами для остановки возможного кровотечения.
На паховые области накладывают стерильную повязку и туго перебинтовывают. После этого пациент переводится в палату.
Возможные осложнения после операции РЧА
Частота неблагоприятных последствия при радиочастотной абляции низка и не превышает 2–3%.
Они разделяются на 4 группы осложнений:
- Осложнения, связанные с пункцией и катетеризацией сосудов:
- гематома в пахово-бедренной области
- тромбоз бедренных сосудов
- ложная аневризма
- перфорация стенки вены или артерии
- кровотечение.
- вызванные манипуляциями катетером в сердце:
- травма клапанов сердца
- повреждение стенки сердца
- массивное кровотечение и тампонада
- тромбоэмболия.
- обусловленные самой абляцией:
- атриовентрикулярная блокада
- травма миокарда
- острое нарушение мозгового кровообращения.
- связанные с рентгеновским излучением: ожог, лучевая болезнь. В настоящее время они практически не встречаются ввиду использования современной аппаратуры, а также малого времени лучевого воздействия.
Наиболее часто встречаются местные осложнения со стороны пункции – гематомы, малые кровотечения.
Они не требуют дополнительной терапии и проходят самостоятельно.
Потенциально опасными являются стойкая AV-блокада и тампонада сердца. При которых возникает необходимость повторного экстренного хирургического вмешательства.
Частота их едва достигает 1%, а смертность при РЧА не превышает 0,2%.
Послеоперационный период
По завершении процедуры больному предписано соблюдение постельного режима в течение 12–24 часов. Необходимо увеличить количество выпиваемой жидкости до 1,5–2 литров воды в день операции, с целью скорейшего выведения контраста.
Болевые ощущения не характерны. Пациента выписывают на следующие сутки или максимум через несколько дней.
На этапе реабилитации, в зависимости от патологии сердечного ритма, в течение 2–4 недель может потребоваться прием антикоагулянтов, антиаритмических препаратов.
Необходимо соблюдать рекомендации по ведению здорового образа жизни, диете, исключению вредных привычек и приему выписанных лекарственных средств.
Через 1 месяц проводится контрольное суточное Холтер-ЭКГ, для подтверждения стойкости достигнутого эффекта.
Необходимо понимать, что радиочастотная абляция сердца это серьезная травма организма и после завершения операции пациенту обязательно назначают постельный режим.
Он должен находится под постоянным наблюдением врачей и мониторингом состояния организма. Через определенные промежутки времени больной должен проходить повторные процедуры ЭКГ.
Первый раз электрокардиография проводится через шесть часов после завершения абляции. Далее через двенадцать часов, и последняя – через сутки.
Также проводится измерение давления и температуры тела.
Сразу после операции у пациента могут быть неприятные ощущения в районе груди и небольшая боль в зоне прокалывания артерий.
Это нормальное послеоперационное состояние. Оно длится не более тридцати минут и проходит без приема каких-либо лекарственных препаратов.
Если дискомфорт нарастает или не проходит через тридцать минут, то необходимо сразу же сказать об этом врачу.
Первые дни после операции РЧА пациент может ощущать неритмичное сердцебиение. Однако это очень быстро проходит.
Больного могут выписать на следующий день после окончания радиочастотной абляции сердца. Бывали случаи, когда состояние здоровья позволяет человеку выписаться из больницы уже через пару часов после операции.
Если противопоказаний нет и врач допустит выписку пациента сразу после операции, то не рекомендуется садиться за руль автомобиля самому. Лучше, если его кто-то отвезет домой.
Радиочастотная абляция сердца
Изобретение и активное внедрение в повсеместную практику малоинвазивных вмешательств с максимальным эффектом – это основной путь развития современной медицины. Именно к таким операциям и относится радиочастотная катетерная абляция.
РЧА – это методика лечения нарушений сердечного ритма, путем проведения физической деструкции очага патологического возбуждения или участков анормального проведения импульса.
Эта операция позволила отказаться от сложных хирургических вмешательств на открытом сердце при лечении множества видов аритмий, в том числе и устойчивых к медикаментозной терапии.
Показания к операции
Радиочастотная катетерная абляция сердца является вариантом выбора при лечении аритмий у пациентов молодого возраста, так как позволяет в относительно короткие сроки не только улучшить самочувствие пациента и качество его жизни, но и уменьшить риски внезапной сердечной смерти и потери трудоспособности.
Патологии, при которых врачи настоятельно рекомендуют проведение РЧА сердца:
- Фибрилляция-трепетание предсердий с тахисистолией желудочков.
- Пароксизмальные предсердные тахикардии.
- Синдром Вольфа-Паркинсона-Уайта.
- Пароксизмальные желудочковые тахикардии.
- Аритмические нарушения, связанные с кардиомиопатиями.
- Наличие дополнительных проводящих путей, при условии наличия в семейном анамнезе случаев внезапной смерти.
- Непереносимость или серьезные побочные эффекты при приеме традиционных антиаритмиков. , устойчивые к лекарственной терапии.
РЧА может при жизненной необходимости проводиться даже детям без врожденных пороков развития сердца, начиная с раннего возраста. В этом случае показаниями к назначению операции РЧА будет развитие тахизависимой кардиопатии со снижением насосной функции сердца и отсутствием должного эффекта после применения всех групп антиаритмических препаратов.
Стоит отметить, что при ряде аритмических нарушений радиочастотная абляция сердца рекомендуется и том в случае, если пациент не желает принимать антиаритмические средства пожизненно или плохо их переносит.
Цель операции
Цели, преследуемые при выполнении РЧА сердца, всегда направлены на устранение причины аритмогенеза – патологического проводящего пути или аномально активного участка миокарда. Для этого при абляции сердца выполняется точечное разрушение неправильно функционирующего участка проводящей системы сердца, что может иметь два различных эффекта, каждый из которых оптимален при своей группе патологий сердца. Так при лечении предсердных тахикардий с аномалиями AV-проведения методикой выбора является полная или частичная радиочастотная абляция атриовентрикулярного соединения. В то же время в случае желудочковой тахикардии или наличия обходных путей проведения РЧА будет направлено на разрушение самого патологического участка сердца.
Проведение радиочастотной катетерной абляции сердца позволяет избежать ряда негативных последствий жизни с аритмией, таких как:
- высокий риск ранней и внезапной смерти от аритмии;
- ишемический инсульт; ;
- расширение полостей сердца с последующим развитием сердечной недостаточности;
- длительный прием большого количества медикаментов;
- прогрессивное снижение трудоспособности;
- высокий риск смерти для матери при беременности (при некоторых видах аритмий является показанием к аборту).
Виды РЧА
Так как принцип действия катетерной абляции заключается в разрушении небольшого участка, то все разновидности данной процедуры отличаются по физическому фактору, вызывающему деструкцию:
- радиочастотная абляция;
- электроабляция;
- УЗ-деструкция;
- абляция сердца лазером;
- криодеструкция.
Однако эффективность, управляемость деструкции и особенности выполнения для этих методик неодинаковы. Сейчас чаще всего применяется именно РЧА, так как именно по этой методике наработано наибольшее количество положительных результатов. Тогда как, например, от абляции постоянным электрическим током большинство кардиохирургов отходят в пользу РЧА сердца и других методик.
Подготовка к операции, необходимые анализы и обследования
Перед операцией при общении с кардиохирургом, который будет проводить радиочастотную абляцию сердца, необходимо четко озвучить список лекарственных препаратов, принимаемых пациентом, и их дозировки. Также важно предоставить врачу информацию о наличии имплантированного кардиостимулятора, аллергических реакций или непереносимости на медикаменты, если они имеют место.
В список обязательных диагностических процедур перед проведением абляции сердца включаются следующие:
- Общеклинический анализ крови.
- Биохимические исследования венозной крови: билирубин и печеночные ферменты, глюкоза, креатинин и мочевина с подсчетом СКФ, общий белок и пр.
- Коагулограмма.
- Общий анализ мочи.
- Электрокардиография.
- Холтеровское (суточное) мониторирование ЭКГ.
- Эхокардиографическое исследование.
Так же при наличии сопутствующей патологии, кроме рутинных методов, могут потребоваться дополнительные анализы и диагностических процедуры. Например, больным с ИБС может быть назначена липидограмма, а пациентам с сахарным диабетом – исследование уровня гликированного гемоглобина. Важно учитывать, что многие пациенты с аритмиями получают антикоагулянтную терапию, поэтому к вышеуказанному может быть добавлено и исследование МНО.
Рекомендуется накануне перед РЧА (не менее 12 часов) не принимать пищу и воду.
Методика проведения операции
При проведении радиочастотной абляции не требуется общая анестезия, поэтому пациенту лишь обезболивают место введения катетерного электрода, а также назначают седативные препараты. Уже в операционной обеспечивается стабильный венозный доступ: он понадобится для введения контрастных веществ, антиаритмиков или других лекарственных средств, необходимость в которых может возникнуть в ходе РЧА сердца.
Главные инструменты бригады электрофизиологов и кардиохирургов – гибкие катетерные электроды. Они вводятся через крупный сосуд, преимущественно доступ проводится через бедренную артерию. Не исключаются и другие варианты введения электродов, например, через подключичную вену или другие сосуды. Радиочастотная абляция выполняется под контролем рентгеноскопии, поэтому пациенту не стоит бояться, что кардиохирурги действуют вслепую.
Обычно операция РЧА проводится в два этапа:
- Выполнение электрофизиологического исследования.
- Собственно радиочастотная абляция.
В случае, когда патология (например, фибрилляция предсердий) требует разрушения атриовентрикулярного соединения, то добавляется еще один этап – имплантация кардиостимулятора, так как при такой абляции сердца полностью прекращается проведение импульсов от тканей предсердий к миокарду желудочков.
Электрофизиологическое исследование является составлением своеобразной карты сердца, на которой будут отражаться участки, где происходит патологическое проведение или образование электрических импульсов. Производится эта процедура путем введения специфического контраста и электрической стимуляции участков сердца. Во время этой процедуры обычно индуцируются нарушения ритмичности работы сердца, но в условиях операционной эти аритмии не несут угрозы пациенту.
По завершению картирования кардиохирурги вводят через тот же доступ абляционный электрод и приступают к собственно проведению РЧА сердца. Катетерный абляционный электрод устанавливают в проекции патологического участка и точечным воздействием радиочастотных волн производят его разрушение. При наличии крупного очага или нескольких аномальных зон в тканях сердца их деструкция может быть выполнена в ходе одной операции или потребуется повторное проведение РЧА позднее.
После процедуры РЧА при наличии показаний может производиться установка и программирование кардиостимулятора.
Так как во время проведения абляции сердца пациент находится в сознании, то это иногда сопряжено с некоторым дискомфортом. Поэтому при появлении любых неприятных ощущений желательно сообщать врачу. В то же время не стоит бояться этого вмешательства, ведь практически все манипуляции с электродами для больного безболезненны.
Количество времени, затрачиваемое на проведение радиочастотной абляции, колеблется в диапазоне от 3 до 7 часов.
Описание послеоперационного периода и реабилитации
Одним из наиболее значимых преимуществ РЧА по сравнению с операциями на открытом сердце – является малая травматичность и быстрое восстановление. В то время как больной после стернотомии будет ощущать боль в области грудины, месяцами носить специальный бандаж, а также ограничивать свои нагрузки, пациент после РЧА уже через пару недель сможет вернуться к своему обычному ритму жизни, который уже не будет обременен аритмией.
Непосредственно из операционной пациент переводится в отделение интенсивной терапии, где и проводит первые сутки после РЧА. Здесь проводится постоянный контроль за сердечным ритмом и артериальным давлением. Для предупреждения кровотечения из места введения абляционного катетера рекомендуется лежать в первые 4-5 часов после операции.
При отсутствии осложнений покинуть клинику, в которой проводилась абляция сердца, пациент сможет уже на следующий день.
Возможные осложнения при РЧА
Такое вмешательство, как абляция сердца, имеет очень низкий риск возникновения серьезных осложнений, но не исключает их совсем. Наиболее часто пациенты сталкиваются с возникновением гематомы в месте введения электродов, однако они обычно не требуют какого-либо специфического лечения и в течение нескольких недель проходят самостоятельно.
Реже встречаются более серьезные осложнения:
- перфорация стенок сосудов или тканей сердца;
- пневмоторакс;
- развитие полной предсердно-желудочковой блокады.
Риск смерти при проведении данной операции обычно составляет около 0,2% и менее.
Результативность после операции РЧА будет зависеть от типа аритмии, анатомических особенностей сердца пациента и наличия сопутствующей патологии внутренних органов в целом и сердца в частности. Процент успешных РЧА колеблется в пределах от 75% до 95%, например, при лечении суправентрикулярных аритмий он составляет около 96%. Частота осложнений при выполнении абляции сердца встречается не чаще, чем в 1,5-2%.
Иногда после удачно проведенной первой операции РЧА со временем формируются новые аномальные участки, что связано с особенностями электрофизиологии сердца конкретного пациента, в таких клинических ситуациях также может потребоваться повторная абляция.
В подавляющем большинстве случаев отзывы пациентов о качестве жизни после РЧА положительные. Они могут заниматься теми делами, доступ к которым ранее был закрыт из-за риска возникновения аритмии. Пациенты могут заниматься спортом, женщины фертильного возраста безопасно выносить и даже самостоятельно родить ребенка. Существенным плюсом является и то, что при ряде патологий после РЧА сердца не требуется продолжать постоянный прием медикаментов.
Выполнение радиочастотной абляции требует высокотехнологичного оборудования и наличия квалифицированных специалистов, поэтому еще не проводится повсеместно. Обычно клиники располагающие данными ресурсами есть в крупных городах, а в Санкт-Петербурге и Москве их даже несколько.
Стоимость радиочастотной абляции сердца рассчитывается индивидуально для каждого пациента и может значительно варьировать из-за разных объемов вмешательства, необходимости имплантации стимулятора, а также уровня клиники, в которой проводится операция. Средняя цена составляет от 150 тыс. руб.
Следует отметить, что в РФ существуют квоты на бесплатное проведение РЧА сердца.
Радиочастотная абляция сердца (РЧА): техника, отзывы и стоимость
Радиочастотная абляция сердца известна не более двух столетий, но уже приобрела широкую популярность в детской и взрослой интервенционной аритмологии. Это современная малоинвазивная операция, помогающая избавиться от различных аритмий, которые невозможно убрать лекарственным способом.
Физическая основа метода РЧА
Термин «абляция» происходит от латинского ablatio и обозначает процесс испарения вещества с поверхности твердого тела под воздействием излучений и обтекающего потока горячего газа.

Катетерная абляция сердца заключается в использовании переменного тока радиочастотной энергии мощностью от 300 до 750 кГц. Под его воздействием происходит разрушение определенных участков сердца. Ресурс для него – стандартный электрический генератор, производящий немодулированный биполярный ток установленной частоты. Энергия действует между активным концом катетера, подводимого к необходимой точке миокарда, и наружным адгезивным электродом, располагающимся на левой половине грудной клетки или пояснице. Деструкция ткани происходит путем ее прижигания. Таким образом некротизированный участок утрачивает возможность генерировать импульсы.
Показания и противопоказания
Радиочастотную катетерную абляцию применяют в тех случаях, когда пациент не может или не желает длительно принимать антиаритмические препараты, либо же медикаментозная терапия не приносит положительного эффекта. Показания – такие нарушения сердечного ритма:
- мономорфная желудочковая тахикардия (устойчивая и эпизодическая);
- фибрилляция и трепетание предсердий с высокой частотой сокращений;
- желудочковая экстрасистолия;
- синоатриальная и АВ-узловая реципрокная тахикардия;
- предсердная эктопия;
- синдром Вольфа-Паркинсона-Вайта (ВПВ).
Метод максимально безопасен, с небольшим количеством абсолютных противопоказаний. К ним относятся:
- выраженная почечная недостаточность;
- электролитные нарушения;
- нарушения свертываемости крови;
- высокое артериальное давление;
- значительное сужение отверстия митрального клапана;
- гиперчувствительность к контрастному веществу;
- острые инфекционные заболевания и высокая температура тела;
- первые дни острого инфаркта миокарда;
- декомпенсация сердечной недостаточности.
Малоэффективной считают абляцию при аритмогенной дисплазии правого желудочка, дилатационной кардиомиопатии.
Однако каждое состояние индивидуально, и решение о целесообразности, соотношении пользы и вреда процедуры принимает доктор, тщательно изучив анамнез и результаты обследования пациента.
Техника процедуры
Радиочастотная абляция сердца предусматривает обязательное электрофизиологическое исследование (ЭФИ). Его делают в условиях операционной специализированного центра или обустроенного кардиодиспансера. Вмешательство не требует наркоза, поскольку процедура малоинвазивная и не предвидит разрезов или выраженных болезненных ощущений. Пациента седируют, обрабатывают нужные участки тела. Затем через кожу пунктируют бедренную, подключичную или яремную вену. Иногда используют бедренную или лучевую артерию. Вводят проводник и катетер такой длины, чтобы достигнуть необходимой камеры сердца. После попадания электрода в нужное место и подключения к специальному устройству, подают электрические разряды, которые стимулируют внутрисердечные сигналы. Компьютер оценивает и выводит на экран ответ сердца на раздражитель. Таким образом доктор распознает очаги эктопического возбуждения (те участки миокарда, которые запускают аритмию или тахикардию). Во время ЭФИ пациент ощущает неприятное покалывание, приступы сердцебиения, замирания или кувырков. Однако не стоит переживать, ведь это ответ на стимуляцию.
Когда проблемный очаг найден, делают собственно радиочастотную абляцию. На пораженную зону воздействуют потоком высокочастотной энергии. Затем повторно делают ЭФИ с целью оценки эффективности лечения. При положительном результате операцию завершают, пациента переводят в палату для дальнейшего наблюдения.
Как проходит операция, смотрите в видео ниже.
Осложнения после выполнения
Как и любое вмешательство в организм, послеоперационный период и отдаленные последствия характеризуются рядом осложнений. В основном они обусловлены травматизмом прилегающих органов и тканей.
Рассмотрим некоторые из них:
- Термическое повреждение диафрагмального нерва, который анатомически расположен вблизи от верхней полой вены и правой верхней легочной вены. Протекает бессимптомно, однако у некоторых людей возможно появление одышки, кашля.
- Повреждение блуждающего нерва приводит к чувству переполнения желудка, вздутию, возможно нарушение моторики ЖКТ.
- Повреждение пищевода, образование фистул проявляется болью при глотании, повышенной температурой тела, воспалительными изменениями в крови.
- Нарушения целостности сосудов (гематомы, артериовенозные фистулы, псевдоаневризмы, кровотечения).
- Перикардиальный выпот и тампонада сердца – жизнеугрожающие состояния (потенциальный риск любых операциях).
- Гиперволемия малого круга кровообращения. У пациентов с сердечной недостаточностью и низкой сократительной способностью миокарда гиперволемия проявляется признаками застоя: одышка, малопродуктивный кашель, учащенное сердцебиение.
- Стеноз легочных вен. Первые признаки появляются через шесть месяцев, что вводит в заблуждение докторов. Отмечается одышка, кашель, кровохарканье, частые пневмонии.
- Тромбоэмболии вследствие образования внутрисердечных тромбов.
- Смерть. Летальный исход случается крайне редко, однако он возможен при тяжелом соматическом состоянии больного.
Восстановление после вмешательства
Реабилитация после РЧА сердца начинается сразу при переводе больного в палату общего профиля. Первые шесть-восемь часов показан постельный режим; нельзя сгибать ногу, где артерию использовали для введения электрода. На место прокола накладывают давящую повязку. Эти меры направлены на предотвращение развития кровоподтека на бедре. Вода и умеренный прием легкой пищи разрешены на следующие сутки после процедуры.
Иногда происходит повторный срыв ритма, что не стоит расценивать как неэффективность операции. Сердцу необходимо восстановиться, пораженным участкам зарубцеваться. С целью удержания правильного ритма в ранний послеоперационный период назначают антиаритмические препараты. В стационаре начинают прием антикоагулянтных средств для предотвращения образования тромбов.
После выписки реабилитацию продолжают в домашних условиях. Первые пару дней рекомендовано беречь себя от простуд, не заниматься спортом, побольше отдыхать.
Через три месяца оценивают результат РЧА и определяют дальнейшую тактику. Доктор отменяет антиаритмики, антикоагулянты (при показаниях терапию продлевают до года и более). В будущем каких-либо ограничений нет, человек возвращается к работе и повседневной жизни.
Отзывы о радиочастотной абляции
Отзывы о прижигании сердца при аритмии в основном положительные и у кардиологов, и пациентов, что подтверждает эффективность метода. Однако помнят: РЧА подходит только для определенных патологий нарушения ритма, а это – залог успешности ее проведения. Большинство процедур заканчиваются позитивным результатом и существенно увеличивают длительность и качество жизни больного.
Стоимость операции РЧА
Стоимость прижигания при лечении аритмии сердца зависит от учреждения, в котором его делают. Если пациент обращается в профильный исследовательский институт, всегда можно получить чек на меньшую сумму, чем в частной клинике. В зависимости от условий, оплачивают только стоимость расходных материалов и препаратов, или, став в очередь по государственной программе, ждут и получают медицинскую помощь бесплатно.
На сегодня цена непосредственно операции колеблется от 20000 до 900000 рублей в зависимости от города, клиники и курса валюты. К сумме добавляют предоперационный пакет анализов и пребывание в стационаре, если учреждение частное.
Жизнь после абляции
После абляции пораженных очагов или устья легочных вен рекомендовано придерживаться таких принципов:
- Сбалансированное питание с исключением трансжиров, уменьшением потребления насыщенных жирных кислот. Большую часть рациона составляют фрукты и овощи, а не мясные продукты. Ограничивают соль до чайной ложки в день.
- Алкоголь в разумных пределах. Полный отказ от алкогольных напитков не обязателен, допустимым считается 20 г спирта в сутки для мужчин и 10 г для женщин.
- Отказ от курения. Никотин сужает сосуды, что вызывает повышение давления, кислородное голодание миокарда и ишемию.
- Кофеин действует как сигаретный дым.
- Регулярная физическая активность. Положительно на сердечно-сосудистую систему влияет бег, плаванье, ходьба, езда на велосипеде. Предпочтительнее делать уклон на кардиотренировки, а не силовые нагрузки.
- Контроль артериального давления и сопутствующих заболеваний.
Если соблюдать здоровый образ жизни, происходит полное восстановление организма, уменьшается риск повторных срывов ритма, улучшается прогноз на скорейшее выздоровление и активное долголетие.
Выводы
Катетерную абляцию сердца с использованием радиочастотной энергии широко применяют в современной аритмологии. Операция предусматривает высокую эффективность в лечении желудочковых и предсердных нарушений, минимальную смертность. Пациенту не требуется длительная реабилитация, через несколько дней самочувствие приходит в норму, он возвращается к привычным делам. Единственный минус процедуры – высокая стоимость и недоступность некоторым больным.
Для подготовки материала использовались следующие источники информации.
Техника проведения и эффективность операции РЧА на сердце
Катетерная абляция левого предсердия (РЧА ЛП)
Катетерная абляция левого предсердия (РЧА ЛП) – хирургическое катетерное вмешательство, с использованием специальных катетеров, пукнционно введенных в полость сердца через сосуды, и радиочастотной энергии, направленное на устранение фибрилляции предсердий (ФП) или мерцательной аритмии.
Целью разработки методов абляции было «излечение» ФП (в определенных выборках пациентов). Результаты длительного наблюдения пациентов после операции РЧА ЛП свидетельствуют о том, что после абляции синусовый ритм более стойкий, чем на фоне антиаритмической терапии, хотя поздние рецидивы развиваются нередко.
Показания
РЧА ЛП показана пациентам, у которых симптомы сохраняются несмотря на оптимальную медикаментозную терапию, включающие себя средства для контроля частоты сердечных сокращений и ритма. При оценке целесообразности абляции следует принимать во внимание следующие факты:
1. Стадия заболевания предсердий (тип ФП, размер левого предсердия, анамнез аритмии).
2. Наличие и тяжесть основного заболевания сердца.
3. Возможные альтернативы (антиаритмические средства, контроль частоты сердечных сокращений).
4. Предпочтения пациента.
Важное значение при выборе этого метода лечения имеет опыт врача, производящего процедуру. В опубликованных исследованиях абляция практически всегда проводилась высоко квалифицированным специалистами, работающими в специализированных лечебных учреждениях.
РЧА ЛП у пациентов с пароксизмальной ФП и минимальными признаками поражения сердца:
– высокая вероятность контроля ритма («излечение» ФП);
– относительная безопасность этого метода (если процедура выполняется опытным специалистом);
– абляция может рассматриваться как метод лечения первой линии у некоторых пациентов.
РЧА ЛП у пациентов с персистирующей или длительной персистирующей ФП, не страдающих серьезным органическим заболеванием сердца:
– окончательная стратегия лечения и коэффициент польза/риск катетерной абляции окончательно не установлены;
– возможны распространенная или повторная абляция.
РЧА ЛП у пациентов с пароксизмальной и персистирующей ФП и серьезными органическим заболеванием сердца:
– перед абляцией рекомендуется проводить антиаритмическую терапию.
– добиться эффективной абляции труднее.
– основанием для вмешательства должны быть выраженные симптомы, связанные с аритмией.
Обследование перед РЧА ЛП.
Перед абляцией всем пациентам следует провести ЭКГ в 12 отведениях и/или холтеровское мониторирование, а также эхокардиографию для исключения органического заболевания сердца. Дополнительные методы исследования, такие как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) – ангиография сердца, позволяют изучить трехмерную геометрию предсердий и количественно оценить степень фиброза предсердий. Чреспищеводная эхокардиография с целью исключения тромбоза левого предсердия (чаще всего в ушка), чтобы снизить риск тромбоэмболических осложнений во время абляции. Между чреспищеводной эхокардиографией и процедурой (рекомендуемое время ≤48 ч). Целесообразно проводить адекватную антикоагуляцию.
Методика операции РЧА ЛП.
В устья легочных вен или в область левого предсердия вокруг одной или нескольких легочных вен вводят циркулярный картирующий катетер, с помощью которого производится сегментарная абляция соединяющих волокон. Характерный потенциал в легочных венах определяется также при наличии синусового ритма, поэтому процедура абляции может быть выполнена, как при продолжающейся ФП, так и при нормальном синусовом ритме.
Как подготовиться к РЧА ЛП, о технике операции РЧА сердца подробнее.
Причинами рецидивов ФП могут быть как восстановление проведения возбуждения между предсердием и легочными венами, так и очаги триггерной активности при более дистальной изоляции легочных вен.
Несмотря на устранение триггеров ФП, большинству пациентов с персистирующей или длительной персистирующей ФП может потребоваться дополнительная модификация субстрата. Концептуальной основой этого подхода является теория множественных мелких волн. Пациентам проводят линейную абляцию, чтобы предупредить появление очагов циркуляции возбуждения.
Изучались различные конфигурации линейной абляции, однако выбор соответствующей линии у конкретного пациента остается трудной задачей. Чтобы добиться полной блокады проведения, линейная абляция должна быть трансмуральной, однако обеспечить такую абляцию часто сложно.
Осложнения
Осложнения при проведении РЧА ЛП можно разделить на 4 группы:
1. осложнения при катетерных манипуляциях: тромбоэмболия (0,93%) и инсульт (0,3%), образование предсердно-пищеводного свища (менее 1 %), перфорация сердца, тампонада (0,8%), повреждение митрального клапана сердца, повреждение диафрагмального нерва и пищевода;
2. осложнения, связанные с пункцией и катетеризацией сосудов: артериовенозная фистула, гематома;
3. осложнения, обусловленные радиочастотным воздействием: стеноз/окклюзия легочной вены (в зависимости от места аблации по отношению к устью легочной вены, до 10% при фокальной аблации легочной вены, менее 5% при сегментарной аблации);
4. осложнения, обусловленные лучевой нагрузкой.
Смертность от РЧА ЛП 0,7%.
Наблюдение пациентов после РЧА ЛП.
Антикоагуляция. Непосредственно после абляции применяют низкомолекулярные гепарины (НМГ) или нефракционированный гепарин (НФГ) внутривенно, чтобы создать «мост» к восстановлению антикоагуляции, которую продолжают по крайней мере в течение 3 месяцев, хотя некоторые центры не прерывают антикоагулянтную терапию во время вмешательства.
Целесообразность дальнейшей терапии пероральными антикоагулянтами оценивают с учетом риска инсульта. Отменять варфарин после аблzции обычно не рекомендуют пациентам с высоким риском инсульта, так как ФП – это хроническая и прогрессирующая аритмия.
Мониторирование рецидивов ФП. Методы оценки среднесрочных и долгосрочных результатов аблации ФП продолжают обсуждаться. Может быть достаточным контроль симптомов, купирование которых является основной целью абляции ФП. Чтобы определить эффективность различных вмешательств и улучшить технику абляции, необходимо проводить систематическое стандартизированное мониторирование ЭКГ. По мнению экспертов, пациента следует обследовать через 3 месяца после вмешательства, а затем каждые 6 месяцев в течение по крайней мере 2 лет. Истинная частота рецидивов будет значительно заниженной.
Результаты мета-анализа и рандомизированных исследований, в которых сравнивали РЧА ЛП и антиаритмические средства.
Хотя лекарственные средства остаются основой лечения ФП, в последние годы возрастает роль катетерной абляции. По данным недавно проведенного мета-анализа, эффективность катетерной абляции и антиаритмической терапии составила 77% и 52%, соответственно. В нескольких проспективных многоцентровых исследованиях была подтверждена более высокая эффективность катетерной абляции по сравнению с антиаритмической терапией. Многим пациентам проводили повторные вмешательства, что указывает на ограничения этого метода лечения.
РЧА при синдроме WPW

Синдром Вольфа-Паркинсона-Уайта в медицинских кругах обозначается как синдром WPW. Его характеризует наличие врождённой аномалии сердца, в результате чего возникает преждевременное возбуждение его желудочков. Далеко не всегда человек с такой особенностью может ощущать её проявления – некоторое количество больных живёт без каких-либо явных симптомов патологии. В остальных случаях у пациента проявляется аритмия, тахикардия, у некоторых появляются боли в груди, перебои в работе сердца, повышенная потливость, иногда – потеря сознания. Подобные приступы, разумеется, не всегда представляют серьёзную опасность для жизни и здоровья человека, однако, в любом случае, требуют лечения.
Синдром WPW: этиология, механизм развития, симптоматика
Первичной причиной появления патологии является врождённое отклонение развития сердца. У поражённого отмечается наличие дополнительного протока между предсердием и желудочком, который называется пучком Кента. Не всегда наличие такой аномалии становится причиной развития проблем со здоровьем. Однако в случае, если импульс зацикливается в этом дополнительном протоке, у пациента проявляется тахиаритмия – антидромная наджелудочковая или ортодромная реципрокная тахикардия, а также мерцательная пароксизмальная аритмия. Они провоцируют учащение сердечных сокращений до 200-340 в минуту, что может стать причиной фибрилляции желудочков.
Пучок Кента представляет собой аномально развитую быстро проводящую мышечную полоску миокарда. Она располагается в области предсердно-желудочковой борозды, и соединяет желудочек с предсердием, проходя в обход обычной проводящей структуры сердца.
Это желудочковое соединение имеет свойство более быстрого распространения импульса, чем нормальные проводящие структуры, из-за чего в желудочках сердца отмечается предвозбуждение.
Патология не имеет большого распространения, и встречается примерно у 0,15-0,25% всего населения планеты, причём у мужчин заболевание отмечается несколько чаще, чем у женщин.
Проявлениям синдрома WPW подвержены все возрастные группы, однако люди в возрасте от 10 до 25 лет сталкиваются с ним более часто, в то время как у старшей возрастной группы он встречается реже.
Синдром предвозбуждения развивается именно за счёт дополнительного проводящего участка, который является коленом макрориентри атриовентрикулярной тахикардии.
Медики классифицируют патологию по некоторым особенностям диагностических проявлений. Выделяют такие разновидности заболевания:
- манифестирующую: в этом случае на ЭКГ отмечается сочетание дельта-волны (признака наличия синдрома предвозбуждения), и тахиаритмии;
- скрытую: на электрокардиограмме отсутствует дельта-волна, интервал PQ находится в пределах нормы, а на фоне синусового ритма отмечается тахикардия;
- множественную: в этом случае присутствует два или более пучка Кента;
- интермиттирующую: на фоне синусового ритма и артриовентрикулярной реципрокной тахикардии регистрируются преходящие признаки предвозбуждения желудочков;
- феномен WPW диагностируется у пациента, если по результатам ЭКГ у него отсутствует дельта-волна, но отмечается аритмия.
Среди пациентов с бессимптомным течением, только у трети людей в возрасте до 40 лет со временем появлялись симптомы аритмии. У тех, у кого патология впервые выявлялась после 40 лет, аритмия вообще не наступала.

Клинические проявления заболевания представляют собой приступы учащённого сердцебиения, которые наступают и проходят внезапно, без объективных причин. При этом, их длительность может составлять от нескольких секунд до 1-2 часов. Частота колеблется от ежедневного повторения до одиночных приступов несколько раз в год.
Кроме тахикардии, человек ощущает головокружение, тошноту, предобморочное состояние, или может терять сознание.
Обычно, помимо таких проявлений, больной не ощущает других признаков разлада в работе сердца.
Прогноз при синдроме WPW, способы диагностики и лечения
Для пациентов с диагностированным синдромом прогнозы чаще всего очень оптимистичны. Даже если синдром протекает в такой форме, которая проявляет себя ощутимо для человека, он только в редких, исключительных случаях может представлять значительную опасность для жизни. Так, известны случаи, когда эта патология и вызываемое ею предвозбуждение желудочков становились причиной остановки сердца.
Для больного серьёзную угрозу несёт фибрилляция предсердий, так как при этом проведение на желудочки происходит с частотой один к одному, до 340 сокращений в минуту, в результате чего может развиться фибрилляция желудочков.
Наличие синдрома удаётся выявить по результатам электрокардиографии в 12 отведениях. На фоне синусового ритма, на ЭКГ отмечается наличие дельта-волны, а также укорочение интервала Р-R, и расширение комплекса QRS – в таком случае диагностируется манифестирующая форма патологии.
Чередование наличия и отсутствия дельта-волны на ЭКГ говорит о наличии интермиттирующей формы заболевания.
Если на кардиограмме регистрируется нормальный синусовый ритм и отсутствие иных изменений, диагностирование может основываться на верификации эпизодов атриовентрикулярной реципрокной тахикардии.
Эхокардиография назначается пациентам с синдромом WPW, чтобы исключить вероятность врождённых пороков сердца и аномалий развития.
Кроме того, может назначаться электрофизиологическое исследование (ЭФИ), которое способно определить наличие дополнительного проводящего пути, а также показывает его электрофизиологические характеристики.
Одним из вариантов лечения недуга является применение медикаментозной терапии. Однако, во-первых, она не всегда может помочь таким больным, во вторых, у 50-70% процентов пациентов с WPW, резистентность к профильным препаратам развивается в течение 1-4 лет от начала их приёма.
Наиболее эффективной методикой, которая помогает избавиться от синдрома WPW, является радиочастотная абляция.
Радиочастотная абляция – что это, как работает
РЧА сердца – процедура, которая производится хирургическим способом, и с использованием радиочастотной энергии. В результате её проведения удаётся нормализовать ритм сердцебиения. Такое вмешательство является малоинвазивным, поскольку практически не осуществляется на открытом сердце или с совершением крупных разрезов.
Для её осуществления используется специальный тонкий катетер-проводник – его вводят через кровеносный сосуд, подводя к месту, где локализуется патологический ритм. Через проводник подаётся радиочастотный сигнал, который разрушает участок сердечной структуры, порождающий неправильный ритм.
Впервые такие операции начали производиться в 1986 году, и с того времени методика радиочастотного воздействия на сердечную систему для лечения нарушений ритма широко используется в кардиологии.
Показания и противопоказания к операции

Что касается показаний, которые являются причиной для назначения процедуры РЧА, кроме синдрома WPW, ими являются:
- мерцание-трепетание предсердий;
- желудочковая тахикардия;
- АВ-узловая реципрокная тахикардия.
Существуют случаи, когда проведение процедуры нежелательно для пациента, или вообще невозможно. К противопоказаниям относят:
- хроническую почечную или печёночную недостаточность;
- тяжёлые формы анемии, нарушения свёртываемости крови;
аллергические реакции на контрастные препараты и анестетики; - артериальную гипертонию, которая не поддаётся коррекции;
- наличие инфекционных заболеваний и лихорадки в острой форме;
- эндокардит;
- тяжёлые формы сердечной недостаточности или иных неосновных заболеваний сердца;
- гипокалиемию и интоксикацию гликозидами.
Как происходит подготовка к РЧА
Обычно назначению радиочастотной катетерной абляции предшествует проведение электрофизиологического исследования. Заранее доктор направляет пациента на сдачу некоторых анализов, например, общего анализа крови и коагулограммы.
Для проведения операции достаточно условий амбулатории, то есть больному нет необходимости ложиться в стационар медицинского учреждения.
За 12 часов до начала процедуры пациенту нельзя принимать пищу и жидкость.
Волосяной покров в месте, где будет устанавливаться катетер (надключичная и паховая область) необходимо удалить.
Перед сном рекомендуется сделать очищающую клизму и принять таблетку слабительного препарата.
У доктора необходимо заранее уточнить по поводу особенностей приёма любых медикаментов перед операцией. Антиаритмические препараты необходимо исключить за 3-5 суток до планируемой операции.
Осуществление радиочастотной абляции: техника проведения
РЧА при синдроме WPW, как и при других показаниях, проводится в операционной, оборудованной рентгенотелевизионной системой для наблюдения за состоянием больного непосредственно во время операции. Также в помещении должны находиться ЭФИ-аппарат, электрокардиостимулятор, дефибриллятор, и другие необходимые инструменты.
Пациенту заранее вводятся специальные седативные препараты.
Катетеры внедряются в организм методом чрескожной пункции – через правую или левую бедренную вену, одну из подключичных вен, а также через правую югулярную вену. Кроме того, пункция проводится и через вены предплечья.
В место пункции производится укол анестетика, после чего в сосуд вводится игла необходимой длины – через неё и внедряется проводник. Далее через проводник вносится интродьюсер и катетер-электрод в нужную камеру сердца.
После того, как электроды размещены в соответствующих сердечных камерах, они подключаются к соединительной коробке, которая передаёт сигнал от электродов к специальному записывающему устройству – так проводится процедура ЭФИ. В процессе исследования, пациент может ощущать незначительные боли в груди, усиленное сердцебиение, дискомфорт и кратковременные остановки сердечной деятельности. В этот момент врач, через электроды, полностью контролирует процессы сердцебиения.
На аритмогенные зоны происходит воздействие электродом, который расположен в соответствующей области, после чего повторяют процедуру ЭФИ для проверки эффективности такого воздействия.
Когда РЧА достигла цели, катетеры удаляют, а места пункций перекрывают давящими повязками.
Что происходит после окончания катетерной абляции
Пациента переводят в палату, где он находится под наблюдением доктора в течение всего дня. В первые несколько часов после операции необходимо соблюдать строгий постельный режим и полностью ограничить движения. Лежать разрешено пока только на спине.
Лечащий врач объясняет пациенту требования и правила процесса восстановления после операции. В течение всего реабилитационного периода, который занимает до 2 месяцев, необходимо постоянно наблюдаться у кардиолога, а также исключить тяжёлую физическую активность. Пациенту могут назначаться антиаритмические препараты.
У некоторых прооперированных, например, с диагностированным диабетом, или с нарушением свойств свёртываемости крови, возможно развитие некоторых осложнений вроде кровотечений в месте введения катетера, или нарушения целостности стенок сосудов из-за внедрения инородного тела, однако они встречаются лишь у 1% больных.
РЧА у больных с синдромом WPW: эффективность и прогнозы
По наблюдениям медиков, первичная эффективность процедуры наблюдается примерно у 95% всех прооперированных. Катетерная абляция пучков Кента, локализующихся в боковой стенке левого желудочка, несколько выше, чем тех, что расположены в других местах.
Рецидивы синдрома после РЧА наблюдаются примерно у 5% пациентов, что может быть связано с уменьшением послеоперационных воспалительных изменений и отёка. В таких случаях рекомендовано повторное проведение процедуры.
Летальный исход вероятен всего у 0,2% пациентов.
Если у человека диагностирована множественная форма WPW-синдрома, или дополнительные источники возникновения тахикардии, операция считается более сложной для доктора, который её проводит. Если стандартный метод катетеризации не даёт успешного результата, медик может применить нефлюороскопическое электроанатомическое 3D-картирование и эндоэпикардиальный комбинированный подход.
Отзывы медиков и пациентов о проведении процедуры РЧА при симптоме WPW свидетельствуют о том, что процедура является, во-первых, достаточно эффективной, во-вторых, практически полностью безопасной для оперируемого. Особенное внимание врач должен уделить тем пациентам, у которых диагностирован диабет, нарушения свёртываемости крови, а также больным в возрасте 75 лет и старше – у них существует повышенная вероятность развития осложнений во время или после операции. В целом, лишь у 5% людей после проведения РЧА возникают рецидивы заболевания, с которыми может справиться повторная операция.


